Почему сворачивается кровь при анализе — Все про гипертонию
- Что происходит при месячных
- Когда сгустки крови являются нормой
- Причины
- Когда обращаться к врачу
- В заключение
Любые изменения во время менструации вызывают у женщин тревогу. Практически каждой доводилось сталкиваться с таким явлением, как сгустки крови при месячных. Причины тому могут быть разные – от совершенно безобидных до тяжелых заболеваний, требующих вмешательства врачей.
Что происходит при месячных?
Каждый месяц вне зависимости от желания женщины ее матка готовится принять оплодотворенную яйцеклетку. Под воздействием гормонов начинает утолщаться внутренний слой матки — эндометрий. Если беременность не наступает, уровень гормонов снижается, кровоснабжение слизистой оболочки внутренней поверхности матки прекращается, эндометрий отторгается и выводится через половые пути наружу. Таким образом, менструальные выделения – это сложная смесь, состоящая из крови, слизи, частиц эндометрия, клеток влагалища.
Сгустки крови при месячных — норма
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Такое явление во время менструации не всегда говорят о наличии патологии. Вполне возможно, что месячные протекают нормально, и беспокоиться не стоит. Как известно, в эти дни происходит отмирание и вывод эндометрия, который в течение цикла становится рыхлым и толстым. То есть сами по себе менструальные выделения жидкими не являются, поскольку состоят не только из крови, но и из тканей внутренней оболочки матки и железистых выделений. Кроме того, их консистенция и цвет с каждым днем изменяются.
Обычно при месячных выходят сгустки крови сразу же, как только женщина встанет с кровати после сна или со стула после длительного сидения. Это объясняется тем, что кровь в матке при лежачем или сидячем положении застаивается и начинает свертываться, образуя сгустки. Как только женщина встает, они выходят наружу, и это не является отклонением от нормы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Для того чтобы менструальные выделения легче выходили, специальные ферменты-антикоагулянты сдерживают свертывание крови. Если кровотечение обильное, ферменты не могут справиться со своей задачей и часть крови свертывается во влагалище. Вот почему она выходит в виде сгустков.
Причины
Возможные причины сгустков крови при месячных – это различные заболевания и состояния. К ним относятся следующие:
- Гормональный дисбаланс. При сбоях в работе желез внутренней секреции происходит нарушение цикла, что проявляется сильными коричневыми выделениями со сгустками во время месячных.
- Миома матки. Это доброкачественная опухоль, при которой случается нарушение менструального цикла. При этом выделения, как правило, обильные, кровь может выходить большими сгустками.
- Гиперплазия эндометрия. При этой патологии внутренний слой матки разрастается, что может быть обусловлено гипертонией, ожирением, сахарным диабетом, гормональным дисбалансом. В этом случае во время менструации выходят темные крупные сгустки.
- Полипоз эндометрия. При этом заболевании происходит разрастание внутреннего слоя, выстилающего полость матки, по типу образования полипов. В связи с этим возможны месячные со сгустками крови, в нижней области живота может появиться боль.
- На протяжении месяца после родов у женщины могут наблюдаться огромные сгустки, выходящие вместе с кровью, что является нормальным явлением. Обращаться к врачу нужно в том случае, если повышается температура: не исключено, что в детородном органе остались фрагменты плаценты.
- Внутриматочная спираль. При наличии инородного тела в матке при менструации возможно выделение сгустков крови.
- Эндометриоз. Для него характерно разрастание эндометрия за пределами внутреннего слоя матки. При этом месячные становятся болезненными, более длительными, нерегулярными, количество выделяемой крови увеличивается.
- Нарушение функционирования свертывающей системы крови. Она начинает свертываться в полости детородного органа, поскольку факторы, препятствующие гемокоагуляции, не работают.
- Сгустки могут появиться в период инфекционных болезней, сопровождающихся повышением температуры, например при ОРВИ.
- Пороки развития матки. Как правило, они обусловлены генетически. Это такие патологии, как внутриматочная перегородка, загиб матки, двойная или однорогая матка и другие. Образование сгустков при таких аномалиях объясняется тем, что выход менструальной крови из матки затруднен по причине патологического строения органа, и свертывание начинается в его полости. У женщин с такими пороками менструации обычно проходят достаточно болезненно.
- Внематочная беременность. При этой патологии возможны коричневые выделения, высокая температура, сильные боли в животе.
- Обильные выделения крови со сгустками могут наблюдаться при инфекционных заболеваниях органов малого таза.
- Причиной подобных выделений может стать избыток в организме витамина B.
Когда обращаться к врачу?
Не следует переживать в том случае, если месячные наступают регулярно, боли отсутствуют или они умеренные.
Отправиться к гинекологу по поводу сгустков при месячных необходимо в таких ситуациях:
- Менструация продолжается более недели, выделения обильные.
- Планируется беременность, и осуществляются попытки зачатия. В этом случае выделения могут говорить о том, что произошло отторжение яйцеклетки, и случился выкидыш.
- Выделения во время месячных содержат сгустки больших размеров с неприятным запахом.
- Женщина испытывает во время месячных сильные боли. Это может быть признаком воспалительных процессов или гормональных нарушений.
В заключение
Небольшие сгустки, выходящие при месячных, – это нормальное явление. Каждая женщина очень чутко реагирует на какие-либо изменения, происходящие в организме, и сразу заметит, если характер выделений изменился. Если кровотечения обильные, сгустки большие, их много, к тому же сопровождаются болезненными ощущениями, которых ранее не наблюдалось, нужно обязательно записаться к гинекологу и обследоваться.
Необходимость анализа крови при пиелонефрите
Анализ крови при пиелонефрите, наряду с анализом мочи, является необходимым клиническим исследованием для установления точного диагноза и назначения необходимого лечения.
Попробуем выяснить, какие анализы сдают при подозрении на пиелонефрит и что они показывают.
Пиелонефрит
Пиелонефрит является разновидностью инфекции мочевыводящих путей, при которой одна или обе почки заражены бактериями или вирусом. Это заставляет людей чувствовать себя плохо и требует лечения.
Мочеполовая система включает в себя: 2 почки, 2 мочеточника, мочевой пузырь и уретру.
Здоровые почки работают день и ночь, чтобы очистить нашу кровь. Ежедневно они вырабатывают 1 – 2 литра мочи, которая обычно проходит от почек вниз, в мочевой пузырь, откуда выводится с помощью мочеиспускательного канала.
В случае заражения инфекцией почки уже не могут функционировать нормально и требуют лечения. Пиелонефрит, особенно в острой форме, является серьезным заболеванием, запоздалое лечение которого может привести к более серьезным последствиям. Но при своевременной диагностике их можно избежать. Этот недуг легко лечится c помощью приема курса антибиотиков.
Как правило, чаще пиелонефритом страдают женщины. Это связано, прежде всего, с тем, что их уретра гораздо короче, чем у мужчин.
В большинстве случаев возбудителем болезни является кишечная палочка. Также спровоцировать заболевание могут энтеробактерии, стрептококки группы В, синегнойная палочка, энтерококки.
Основные симптомы
Как правило, пиелонефрит начинается с боли при мочеиспускании и частых к нему позывов. При дальнейшем развитии болезни могут появиться:
- Высокая температура или озноб.
- Тошнота и рвота.
- Боль в боку или даже в спине.
- Затуманенное сознание.
- Кровь в моче.
- Мутный цвет и резкий неприятный запах мочи.
Это заболевание может развиваться на фоне других серьезных болезней мочевыводящих путей, уменьшающих поток мочи, тем самым способствуя развитию пиелонефрита. Это могут быть:
- Камни в мочевом пузыре, почках или мочеточниках.
- Доброкачественная гиперплазия предстательной железы (ДГЛЖ).
Также высокая вероятность развития заболевания существует у людей, страдающих диабетом.
При первых же симптомах пиелонефрита нужно незамедлительно обратиться к врачу для диагностики заболевания и его последующего лечения.
Диагностика заболевания
Существует несколько эффективных исследований и анализов, позволяющих диагностировать болезнь:
- Физическое обследование врачом и изучение истории болезни.
- Анализы мочи (общий, анализ по Нечипоренко, суточный анализ по Зимницкому, на урогенитальную инфекцию, посев мочи на стерильность).
- Анализы крови (общий, биохимический, на определение С-реактивного белка (СРБ) в сыворотке крови, посев крови на стерильность).
- Компьютерная томография (КТ) брюшной полости и почек.
- Ультразвуковое исследование (УЗИ) почек.
Анализы крови при пиелонефрите
Анализ крови проводят в рамках дополнительной диагностики. Наличие болезни, как правило, выявляется при помощи анализов мочи.
Общий анализ крови
Общий анализ крови в первую очередь позволяет выяснить, есть ли в организме воспаление, присущее заболеванию (забор крови производят из пальца). На воспалительный процесс, прежде всего, указывает количество лейкоцитов в крови. При пиелонефрите их уровень повышен. Также смотрят на показатели эритроцитов и гемоглобина, уровень которых при этой болезни снижен.
Биохимический анализ крови
Этот анализ берут из вены. Он выявляет, присутствует ли в крови повышенное содержание азотистых продуктов. При правильной работе почек вывод мочевины происходит быстро. Увеличенное ее количество говорит о нарушении и развитии пиелонефрита.
Подготовка к сдаче анализа крови
Перед сдачей анализа необходимо соблюдение определенных условий для его достоверности:
- Анализ сдают натощак. Последний прием пищи должен быть не ранее, чем за 10 часов до сдачи.
- Перед сдачей недопустимо употребление алкоголя. Нужно воздержаться от него, по крайней мере, за 2 дня до анализа.
- Нужно ограничить активную физическую нагрузку и стрессовое воздействие на организм.
- Сдавать анализы рекомендуется в утренние часы.
Показатели анализов
Расшифровка результатов анализов может проводиться только специалистом и ни в коем случае не самостоятельно. Общими показателями, которые свидетельствует о развитии болезни, являются:
- Лейкоцитоз, или повышенное число лейкоцитов в крови.
- Сдвиг влево лейкоцитарной формулы, т. е. ее изменение.
- Снижение уровня эритроцитов и гемоглобина.
- Повышенное содержание азотистых продуктов.
- Скорость оседания эритроцитов (СОЭ) повышена.
- Рост показателей мочевой кислоты.
- Количество общего белка снижено.
- Повышенное количество альфа-2-глобулинов и гамма-глобулинов в крови.
Анализы мочи
Анализы мочи позволяют более достоверно выявить заболевание и его текущую картину. Исследование проводят на определение следующих важных показателей:
- Уровень лейкоцитов. Если их количество отличается от нормы (0 – 6), это может говорить о наличии воспалительного процесса в мочеполовой системе или пиелонефрита.
- Уровень эритроцитов. Если их содержание также не соответствует норме, это свидетельствует о заболевании почек или мочеполовой системы.
- Наличие нитритов, которые подтверждают присутствие бактерий в организме.
- Наличие мочевины. Превышение ее нормы показывает на заболевание почек.
- Кислотность. Ее отклонение от нормы может свидетельствовать о риске почечной недостаточности.
- Плотность мочи, особенно утренней. Ее увеличение говорит о пиелонефрите, уменьшение – о почечной недостаточности.
- Обнаружение билирубина, который служит показателем инфекции и воспалительного процесса.
- Цвет и запах мочи.
Лечение пиелонефрита
После проведенных анализов и постановки диагноза врач назначает необходимое лечение. Пиелонефрит является серьезной инфекцией, справиться с которой помогает только прием антибиотиков. Средства народной медицины, столь популярные в быту, здесь бессильны и неэффективны.
В большинстве случаев болезни госпитализация не требуется. Она возможна только для более тяжелых форм заболевания, когда необходим внутривенный ввод лекарств для более быстрого достижения ими почек.
Курс приема антибиотиков в общей сложности не превышает 7 дней. Часть препаратов может быть введена в клинике внутривенно, а другая — употреблена в домашних условиях в виде таблеток.
После лечения антибиотиками редко отмечается какой-либо ущерб для почек. Большинство людей, избавившись от этого заболевания, не вспоминают о нем никогда. Повторные случаи очень редки.
Профилактика
Снизить риск развития инфекций почек и мочевыводящих путей помогают простые меры профилактики. Особенно актуально их соблюдение для женщин:
- Пить много жидкости, чтобы помочь организму избавиться от бактерий с помощью мочеиспускания. Хорошо стимулирует мочевыделительный канал клюквенный сок.
- Мочиться после полового акта.
- Не сдерживать позыв к мочеиспусканию.
- Заменить прием ванны душем.
- После дефекации или мочеиспускания вытирать половые органы. Вытирание от передней части к задней уменьшает вероятность попадания бактерий из прямой кишки в уретру.
- Тщательно соблюдать гигиену половых органов.
mygipertoniya.ru
У ребенка свернулась кровь во время анализа
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Гемолиз в крови
Анализ крови — это одно из самых рядовых исследований, которое любому человеку приходится проходить довольно часто. Он позволяет определить состав крови, соотношение различных форменных элементов и даже наличие инфекций в организме.
Для того чтобы результаты анализа были максимально правильными, к забору крови нужно немного подготовиться: не употреблять накануне очень жирной пищи и алкогольных напитков. А в день исследования лучше вообще воздержаться от пищи, ограничившись чистой водой. Конечно, после того, как вы прошли сдачу , кушать уже можно. Проводится анализ обычно в утреннее время.
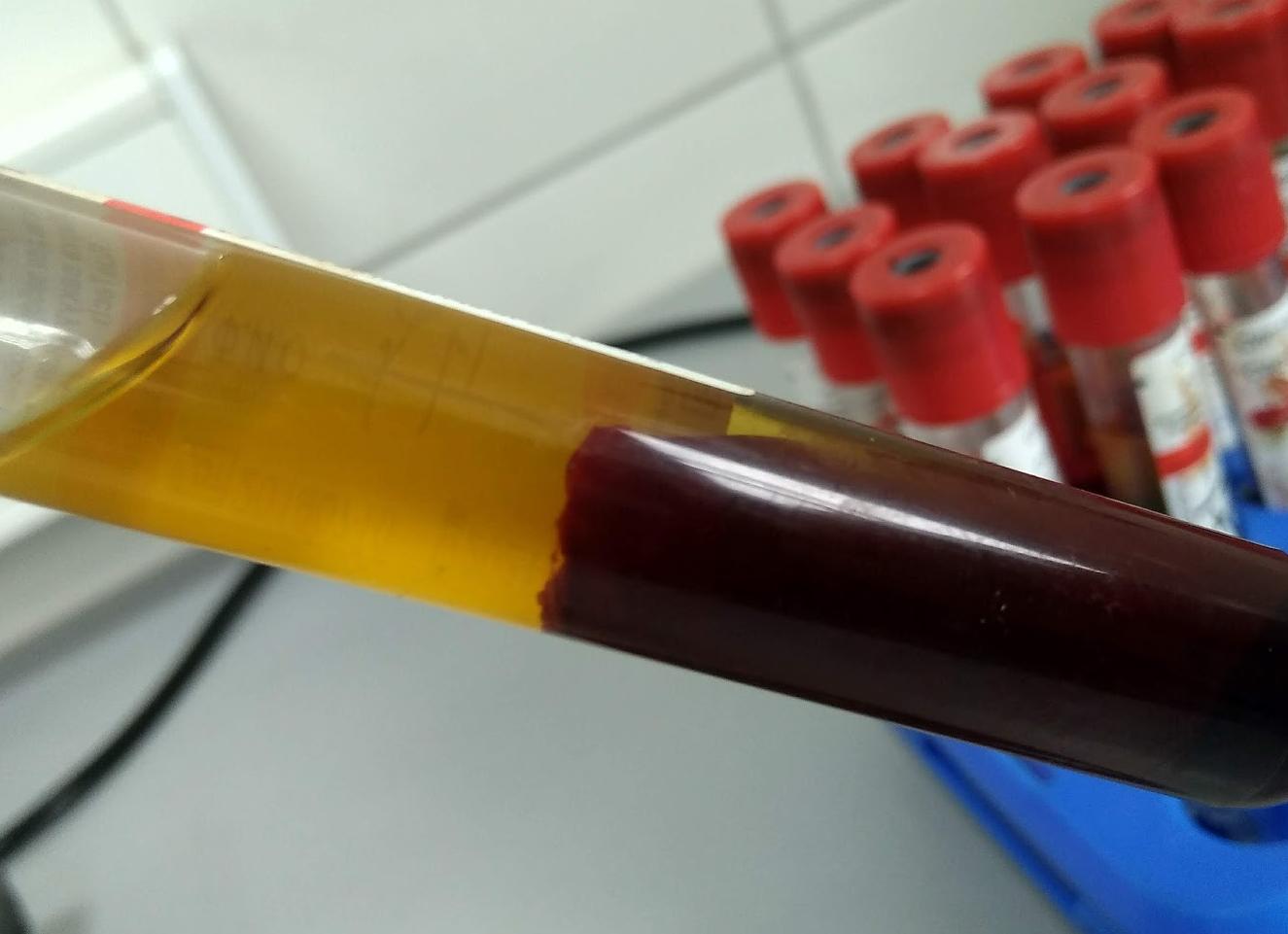
Однако даже при абсолютно правильном заборе крови и соблюдении всех рекомендаций бывает, что взятую кровь нельзя использовать для исследований. Особенно часто возникает такая проблема, как гемолиз.
Что такое гемолиз?
Гемолиз — это нормальный физиологический процесс, проходящий в крови. Под влиянием этого процесса эритроциты (красные кровяные тельца) лопаются и наружу выходит находящийся в них гемоглобин. В естественных условиях (внутри сосуда) эритроцит живет в среднем 120 суток. Затем происходит его «смерть» — гемолиз.
При заборе материала крови ее смешивают в пробирке со специальным консервантом, который добавлен именно для того, чтобы не допустить гемолиз. Однако если нарушается технология забора крови, то её свертывание может наступить через небольшой промежуток времени или даже сразу.
Непредвиденный гемолиз делает кровь непригодной для исследования и анализ всегда приходится пересдавать. В ста процентах случаев это либо вина невнимательного медработника, либо нарушения условий хранения . Многие частные клиники и лаборатории даже практикуют возврат денежных средств при таком неудавшемся анализе.
Почему при взятии анализа крови возможен гемолиз?
Свертывание крови (гемолиз) — это её защитная реакция на внешние раздражители. Именно поэтому при переливании неправильной группы крови она сразу же начинает сворачиваться и человек скоропостижно умирает.
Возможные причины свертывания при анализе:
- Плохо вымытая пробирка. На медицинской пробирке могут остаться следы предыдущего материала, который в ней хранили. Это может не только привести к гемолизу, но и изменить результаты анализа в целом.
- В пробирке недостаточно консерванта. Если лаборант неправильно просчитал пропорцию активного вещества, то кровь не будет храниться и гемолиз произойдет очень скоро.
- Слишком быстрый забор крови. Если кровь набирается в шприц за несколько секунд, это создает неимоверно сильный вакуум, под воздействием которого гемолиз происходит моментально. Именно поэтому кровь следует набирать неспешно, ожидая, пока она сама наполнит шприц.
- Жирная пища перед сдачей . Если вы не послушали совета лаборанта и плотно обильно поели перед забором крови, то анализ вряд ли получится удачным. Дисперсия жиров в крови будет стимулировать гемолиз.
- Нарушение условий асептики. Если взятую кровь переливают из одной пробирки в другую, а тем более если хоть одна из них не стерилизована, то действие воздуха и микроорганизмов сделают свое дело.
- Нарушение условий транспортировки. Нередко лаборатории или поликлиники транспортируют взятую на анализ жидкость для исследования в другие медицинские центры. Если пробирки упакованы недостаточно хорошо и на них воздействует постоянная вибрация или тряска, то скорее всего такая кровь не будет пригодна для исследований.
- Неправильные условия хранения. Гемолизу способствует вибрация. Если наполненную пробирку положить на «дребезжащий» холодильник или стиральную машину, произойдет гемолиз.
- Несоблюдение температурного режима. Забранную на анализ кровь необходимо хранить при определенной температуре. Если будут постоянные температурные перепады или пробирку положат под воздействие солнечных лучей, анализ придется пересдавать.
Как застраховать себя от гемолиза при сдаче анализов?
К сожалению, при заборе анализов от пациента практически ничего не зависит. Однако немаловажно сделать правильный выбор клиники. Стоит выбирать то мед.учреждение, которое пользуется хорошей славой и где работают квалифицированные врачи.
В принципе, даже если при взятии анализа произойдет гемолиз, то ничего страшного. Конечно, жаль тратить свое время и деньги (в некоторых случаях) на повторный визит в клинику. Хуже обстоит ситуация с детьми. Обычно анализ крови очень пугает маленького ребенка (особенно если кровь берут из вены) и заставить его прийти в лабораторию — это целое событие. Да и какой матери захочется, чтобы ребенку кололи вену несколько раз?
Для предотвращения подобных ситуаций не бойтесь спрашивать у медсестер и лаборантов о специфике их работы. Можно поинтересоваться, в каких условиях будет происходить хранение материала и что с ним сделают потом. В большинстве случаев медработники частных клиник достаточно дружелюбны и не будут раздражаться от подобных вопросов.
Если вам предстоит сдать анализ крови, заранее позаботьтесь о стерильном инструментарии. Стоит принести с собой перчатки, шприц и, возможно, пробирку. Неплохо будет, если раствор консерванта нальют в вашу пробирку прямо при вас. Это даст возможность удостовериться в чистоте и стерильности контейнера.
Если сдача анализов планируется в частной клинике, стоит для начала почитать отзывы о ней. Бывает, что люди жалуются на постоянное свертывание крови после анализа – и происходит это в одной и той же клинике. Таким образом, скорее всего, руководство мед.учреждения зарабатывает на повторных анализах, которые снова оплачиваются из кармана пациентов. В этих случаях стоит потребовать свои деньги обратно и пересдать анализ в другом месте.
Как я стал врачом? Довольно-таки трудный вопрос… Если задуматься — выбора и не было. Я родился в семье врача реаниматолога, и каждый день за ужином я слышал рассказ отца о том, как же прошел его день. В детстве это всё казалось фантастичным, за гранью реальности.
Материал публикуется исключительно в ознакомительных целях и ни при каких обстоятельствах не может считаться заменой медицинской консультации со специалистом в лечебном учреждении. За результаты использования размещённой информации администрация сайта ответственности не несёт. По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к врачу.
Источник: https://krasnayakrov.ru/analizy-krovi/gemoliz-pri-zabore-krovi.html
Нормы свертываемости крови у детей, методы определения и трактовка
Свертывание крови – это важная функция, она останавливает кровотечения, которые возникают после повреждений целостности тканей. Суть процесса заключается в том, что в сосуде на месте повреждения нарастают фиброзные нити (тромбы), которые перекрывают просвет и не дают ей выходить из вены.
Нарушение этого процесса влечет за собой опасные последствия. Поэтому нужно знать время свертываемости крови, какая у детей норма, и почему возникают отклонения. Особенно важно исследовать правильную работу этой функции перед операцией или другим медицинским вмешательствам, которые предполагают повреждения целостности тканей или сосудов.
Чтобы узнать время свертывания, нужно сдать анализ – коагулограмму. Это развернутое исследование, по его результатам можно четко определить некоторые заболевания или сбои в работе внутренних органов. Какое время свертывания крови в норме у детей? Эти данные содержатся в специальных таблицах, с которыми врачи сверяют полученные результаты.
Показатели свертываемости крови у детей
Норма свертываемости крови у детей в разном возрасте отличается. Родители должны знать эти показатели, чтобы в случае нарушения предпринять определенные меры для стабилизации состояния.
Определение уровня тромбоцитов – это самый легкий способ проверки функции свертываемости. У детей в разном возрасте норма колеблется:
- у новорожденного – 100-420 × 10⁹/л;
- у детей от 1 до 12 месяцев 150-350 × 10⁹/л;
- у ребенка старше года норма составляет 180-320 × 10⁹/л.
Угроза возникновения спонтанных кровотечений возрастает, когда уровень тромбоцитов низкий – 100 × 10⁹/л. Особенно опасно состояние, когда количество белых клеток на уровне 50 × 10⁹/л, в этом случае нужно быть максимально осторожным, ведь любое повреждение может спровоцировать сильное кровотечение, которое тяжело остановить без участия тромбоцитов.
Начальная фаза процесса свертывания называется протромбиновым временем. Этот показатель отражает работу системы свертывания крови и активаторов белка. Позволяет диагностировать гемофилию и ДВС синдром. Рассмотрим, какое в этой фазе время свертывания крови. Норма у детей:
- у грудничка – 14-18 сек;
- у ребенка младше 6 лет – 13-16 сек;
- в возрасте от 7 до 12 – 12-16 сек;
- после 12 норма – 11-15 сек.
Вместе с этим показателем определяют протромбиновый индекс. Он отражает процентное соотношение свертывания плазмы человека и контрольной лабораторной плазмы. Норма здесь тоже зависит от возраста ребенка и в среднем составляет 70-100%
Еще один важный показатель – это тромбиновое время. На последней стадии свертывания происходит реакция двух белков – фибриногена и тромбина. Норма – 25-31 сек.
Еще измеряют уровень фибриногена. Этот важный белок образуется в печени. У малышей до 1 года его должно быть 1,25-3 г/л, а у детей старше – 2-4 г/л.
Снижение концентрации белка может свидетельствовать о нарушениях работы печени, заболеваниях крови. А если его много, это признак развития воспалительного процесса или результат стресса.
Есть в крови антикоагулят – антитромбин III. Он угнетает белок тромбин и способность крови свертываться. В организме ребенка его должно быть определенное количество:
- у детей до 12 месяцев – 45-80%;
- до 10 лет – 65-100%;
- в подростковом возрасте, до 16 лет – 80-100;
- у людей старше – 75-125%.
Повышение уровня этого вещества в организме свидетельствует о тяжелых воспалительных заболеваниях, дефиците витамина К. Количество антитромбина III быстро повышается если проводится гормональное лечение заболеваний.
Как подготовить ребенка к анализу
Чтобы результат анализа был максимально точным, нужно тщательно к нему подготовиться. Врачи рекомендуют выборочно употреблять некоторые продукты и напитки накануне. За день перед процедурой нельзя есть копченые, жареные блюда. В лабораторию стоит идти утром, а накануне вечером отказаться от ужина. Врачи советуют не есть 12 часов перед сдачей крови. Можно пить только чистую воду.
В зависимости от возраста и состояния ребенка в эти правила врач может вносить коррективы. Самостоятельно принимать такие решения или просто игнорировать правила не рекомендуется.
Когда вы уже в лаборатории, следует 5-10 минут спокойно посидеть, чтобы ребенок успокоился и у него урегулировался пульс и сердцебиение. Если он начал плакать, нужно постараться его отвлечь. Волнение влияет на процесс свертывания .
Как проводят анализ
Анализ на свертываемость крови у детей, как и у взрослых, берут из пальца. Первую каплю убирают салфеткой, кровь набирают в специальную емкость. Чтобы началась реакция, колбу медленно покачивают каждые 30 сек. Через определенное время видно, как проходит процесс свертывания.
Этот метод сбора крови предложил Сухарев. Есть еще один, которым тоже пользуются до сих пор, это способ Ли-Уайта. При использовании этого метода кровь на анализ берут из вены. Если кровь сдавать этими двумя способами, можно получить развернутую информацию о состоянии организма.
Отмечают время начала и конца коагуляции. Она началась, когда движение крови в пробирке замедляется, в среднем для этого требуется от 30 до 120 сек., при этом образуется сгусток. Со временем образец вообще перестанет перемещаться в емкости, тогда процесс свертывания закончился.
Что влияет на показатели ВСК
В первую очередь, влияет на время свертывания крови у маленьких детей недостаточное развитие организма и дефицит некоторых важных элементов. Сначала этот процесс проходит не очень быстро, замедленная свертываемость крови у младенцев до года считается нормальной. Скорость повысится, когда ребенок подрастет и организм окрепнет
Показатель ВСК зависит от режима питания и качества жизни малыша. Авитаминоз и дефицит минералов также влияет на показатель свертываемости.
Симптоматика
Когда время свертывания крови нарушается, это может проявляться таким образом:
- регулярные кровотечения, процесс свертывания проходит не полностью;
- склонность к образованию тромбов, когда ВСК повышенный.
Оба состояния опасны для жизни человека. Чаще всего эта патология передается по наследству. В связи с этим в организме возникает ряд нарушений. У мальчиков беспричинно появляются синяки и течет кровь из носа. А у девочек отмечают обильные месячные.
Когда ВСК выше нормы
Такой диагноз ставят, когда процесс образования кровяного сгустка слишком быстрый. Такое состояние крови может спровоцировать образование тромбов, что опасно для здоровья ребенка. Это состояние отмечается при определенных нарушениях:
- аутосомные заболевания;
- ДВС-синдром на начальной стадии;
- нарушение работы сердечно-сосудистой системы;
- проблема в функционировании эндокринной системы;
- заболевание инфекционной природы;
- интоксикации.
Когда ВСК ниже нормы
Если в пробирке долгое время не образовывается сгусток, это гипокоагуляция. Данное состояние опасно развитием длительных кровотечений. Даже самые незначительные повреждения целостности тканей могут стать причиной летальных последствий.
Такое явление свидетельствует о нарушениях:
- понижение продукции тромбоцитов;
- лейкемия – белокровие;
- ДВС-синдром на последней стадии;
- врожденная патология свертывания крови;
- анемия – низкий гемоглобин;
- заболевания печени;
- дефицит витамина К и кальция;
- передозировка препаратов с антикоагулирующим действием.
Анализ на свертываемость проводят в специальных лабораториях, расшифровкой результатов занимается специалист. Иногда результаты анализа немного отличаются от нормы, но не стоит паниковать. Врач проводит сравнение показания со специальной таблицей, где указана норма. Он учитывает и ряд факторов, которые могли бы повлиять на состояние крови пациента во время сдачи анализа. Иногда назначает дополнительное исследование, чтобы подтвердить или опровергнуть наличие заболевания.
Источник: https://lechiserdce.ru/analiz-krovi/9189-normyi-svertyivaemosti-krovi-u-detey.html
Свернулась кровь при анализе!
Может здесь есть медики или у кого то была подобная ситуация… Несколько дней назад с ребенком сдали кровь из вены: ОАК с формулой, биохимия ( электролиты, кальций, фосфор, натрий, общий кальцый, хлориды) и на гормоны Т4 и Т3 (общий и свободный). Вообщем прихожу сегодня забирать результаты, а мне говорят, анализ не получился, пересдавайте. В графе ОАК написано сгусток, в графе электролиты и гормоны, написано гемолис. Переживаю очень, что это значит, почему кровь свернулась. Причем талон на сдачу крови повторно дали только через две недели. Вот думаю бежать завтра платно сдавать или подождать две недели. К тому же ребенок сейчас приболел. Это значит ОАК, точно будет не очень. Анализ брали очень долго, не могли найти вену, очень капались в вене, кровь плохо шла. Сильно давили жгутом, так, что на месте где был жгут остался синяк. Причем набрали всего одну пробирку. Вторая медсе стра спросила ту, которая набирала, что нужно бы еще одну набрать. Он она отмахнулась и сказала что и этого хватит. Может поэтому еще и не получилось. Причина сдачи этих анализов, в том что неврологу в поликлинике не понравилось, то что когда мы лежали в отделении неврологии у нас по анализам была повышена щелочная фасфотаза и фосфор. Фосфотаза была 479, норма 380. фосфор 2,78, норма 1, 80. Я очень мнительная, что качается здоровья ребенка. Поэтому еще потом уточняла по поводу этих результатов у педиатра и иммунолога. Они тоже меня заверили, что повода для волнений нет. И вот теперь невролог в поликлинике, напугала, что по поводу этих старых анализов. Не знаю, кому верить, у всех врачей мнения разные.
Могли просто разлить кровь, а вам написать так, чтоб не возмущались. При ранках не замечали, что быстро кровь своачивается?
+про то что разлили или не хватило. мы так оам сдавали, полную баночку отнесла. а мне сказали мочи мало. я тогда тоже возмущалась. говорю хорошо 0,5л принесу в следующий раз)))) а они ее просто разлили, вот и все.
Ага и у нас так с мочой было, я вообще охренела
Да ладно, раз или поздно у всех это случается. Ребенок приболел, мало жидкости, кровь свернулась — так бывает. Ну да, хлопотно, но переживать нечего.
Иногда так бывает… причины могут быть разные. Может быть из за не правильного забора крови, может быть из за не правильного хранения крови и транспортировки… короче пересдать. Советую перед сдачей крови дать ребёнку выпить немного воды и тогда кровь легче брать. Ну и лучше тогда давать не у этих же медсестёр.
Руки кривые, у тех кто брал! Сдайте платно что б вакуумными пробирками брали! Причина именно в кривизне рук, я много тем сама перечитывала в определённый период.
сталкивалась однажды — при сдаче на вич — прихожу а у меня у мужа такая надпись красная на бланке… нам сказали — вплоть до питания накануне — например — жирное что-то съел. одним словом не показатель ничего это. просто неудачный забор. пересдайте без пожара. не горит.
было такое. пересдавали снова.
Воду хорошо пьет? Кровь может очень густая была, что даже забор не могли нормально сделать. Напоите хорошо простой водой перед анализом. Я сама всегда пью воду и детёнка пою, чтоб кровь разжижить.
я как-то хотела сдать, пришла в частную лабораторию, но мне сказали что сейчас не стоит, т.к. кровь может свернутся, не помню причины, то ли по времени поздно было, то ли я что-то съела, но в общем рекомендовали в другой день это сделать, так что не расстраивайся
Когда перед анализами ребенок ел? Мне говорили, когда сдавала, что, если менее 6 часов, то кровь может свернуться
У моего неск раз так было, потому что орет вечно на сдаче как ненормальный и вены долго ищут
Мама не пропустит
Это интересно
женщины на бэби.ру
Наш календарь беременности открывает Вам особенности всех этапов беременности — необычайно важного, волнующего и нового периода Вашей жизни.
Мы расскажем Вам, что будет происходить с Вашим будущим малышом и Вами в каждую из сорока недель.
Источник: https://m.baby.ru/community/view/30500/forum/post/549575876/
odetkach.ru
кровь свернулась при анализе причины
В разделе Домашние животные на вопрос Сдали кровь на общий анализ.Она свернулась у них в лаборатории.Просят пересдать. По какой причине она может свернуться? заданный автором Наособицу лучший ответ это Допущены ошибки при заборе крови ( например поступил воздух в шприц) или при хранении ( интенсивно встряхнули, не проследили температурный режим)
Ответ от Просигнализировать[гуру]Не правильное хранение.Ответ от Невропатолог[гуру]по причинам: быстрая свертываемость крови; кровь набирали без спец. раствора (например гепарин).Ответ от Галина русскова (чуркина) GALJ[гуру]консервант у них плохой.Ответ от Анна Кулик[гуру]неправильное хранение. чтобы кровь не сворачивалась, в нее дополнительно капают специальный раствор. то есть или его не добавили или добавили слишком мало.Ответ от Ёветлана Широкая[новичек]не правильная транспортировка- при сильной тряске кровь сворачивается. Или много тромбоцитов.Ответ от Ёветлана Дудик[активный]не правильное хранение.Ответ от I Am Dubbed[гуру]неправильное хранение или неправильный забор кровиОтвет от Miss.freeGirl[гуру]при нагривании
то вопрос к медикам, может что то с препаратами при помощи которых делают анализ, ВЫ сразу себя не накручивайте, если что то было серьезное, медики бы ВАС ПРОСТО СРОЧНО ЗАСТаВИЛИ ПЕРЕСДАТЬ, так и у меня бывает я с 2 раза в год сдаю этот анали
22oa.ru
Свернулась кровь при сдаче анализа из вены причины — Лечение гипертонии
Все знают о том, что профилактика патологий сердечно-сосудистой системы способна предотвратить многие опасные заболевания, но обращают мало внимания на такой важный момент, как показатели вязкости крови. А ведь от состояния этой жизненной среды зависят абсолютно все процессы, протекающие в клетках и органах нашего организма. Ее главная функция заключается в транспортировке дыхательных газов, гормонов, питательных и многих других веществ. При изменении свойств крови, которые заключаются в ее сгущении, закислении или повышении уровня сахара и холестерина, транспортная функция существенно нарушается и окислительно-восстановительные процессы в сердце, сосудах, головном мозге, печени и других органах протекают ненормально.
Именно поэтому в профилактические мероприятия по предупреждению заболеваний сердца и сосудов обязательно должен включаться регулярный мониторинг показателей вязкости крови. В этой статье мы ознакомим вас с причинами густой крови (синдрома повышенной вязкости крови, или гипервискозного синдрома), симптомами, осложнениями, способами диагностики и лечения. Эти знания помогут вам предупредить не только многие заболевания сердечно-сосудистой системы, но и их опасные осложнения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Что такое густая кровь?
Кровь состоит из плазмы (жидкой части) и форменных элементов (клеток крови), которые и определяют ее густоту. Уровень гематокрита (гематокритное число) определяется соотношением между этими двумя средами крови. Вязкость крови повышается при повышении уровня протромбина и фибриногена, но может провоцироваться и повышением уровня эритроцитов и других форменных элементов крови, гемоглобина, глюкозы и холестерина. Т. е. при густой крови гематокрит становится выше.
Такое изменение формулы крови называют синдромом повышенной вязкости крови, или гипервискозным синдромом. Единых показателей нормы вышеописанных параметров не существует, т. к. они изменяются с возрастом.
Увеличение вязкости крови приводит к тому, что некоторые кровяные клетки не могут полноценно выполнять свои функции, а некоторые органы перестают получать необходимые им вещества и не могут избавляться от продуктов распада. Кроме этого, густая кровь хуже проталкивается по сосудам, склонна к образованию тромбов, и сердцу приходиться прикладывать большие усилия для ее перекачивания. В итоге оно быстрее изнашивается, и у человека развиваются его патологии.
Выявить повышенную густоту крови можно при помощи общего анализа крови, который покажет возрастание гематокрита, вызванного повышением уровня форменных элементов и гемоглобина. Такой результат анализа обязательно насторожит врача, и он проведет необходимые мероприятия для выявления причины и лечения синдрома повышенной вязкости крови. Такие своевременные меры способны предупредить развитие целого букета заболеваний.
Кровь — основа жизнедеятельности организма, от ее вязкости и состава зависят все процессы, протекающие внутри него.
Вязкость крови человека регулируется целым рядом факторов. Наиболее часто предрасполагающими факторами для развития синдрома повышенной вязкости крови становятся:
- повышенная свертываемость крови;
- увеличение количества эритроцитов;
- увеличение количества тромбоцитов;
- повышение уровня гемоглобина;
- обезвоживание;
- плохое усвоение воды в толстом кишечнике;
- массивные кровопотери;
- закисление организма;
- гиперфункция селезенки;
- дефицит ферментов;
- нехватка витаминов и минералов, которые участвуют в синтезе гормонов и ферментов;
- облучение;
- большое количество потребляемого сахара и углеводов.
Обычно повышенная вязкость крови вызывается одним из вышеперечисленных нарушений, но в некоторых случаях состав крови изменяется под воздействием целого комплекса факторов.
Причинами подобных нарушений становятся такие заболевания и патологии:
- пищевые токсикоинфекции и заболевания, сопровождающиеся диареей и рвотой;
- гипоксия;
- некоторые формы лейкоза;
- антифосфолипидный синдром;
- полицитемия;
- сахарный и несахарный диабет;
- заболевания, сопровождающиеся повышением уровня белка в крови (макроглобулинемия Вальденстрема и др.);
- миелома, AL-амилоидоз и другие моноклональные гаммапатии;
- тромбофилия;
- надпочечниковая недостаточность;
- гепатит;
- цирроз печени;
- панкреатит;
- варикозная болезнь;
- термические ожоги;
- беременность.
Густая кровь затрудняет кровоток и способствует развитию сердечно-сосудистых заболеваний.
Симптомы синдрома повышенной вязкости крови во многом зависят от клинических проявлений того заболевания, которым он был вызван. Иногда они носят временный характер и исчезают самостоятельно после устранения спровоцировавших их причин (например, обезвоживания или гипоксии).
Основными клиническими признаками густой крови являются такие симптомы:
- сухость во рту;
- быстрая утомляемость;
- частая сонливость;
- рассеянность;
- выраженная слабость;
- депрессивное состояние;
- артериальная гипертензия;
- головные боли;
- тяжесть в ногах;
- постоянно холодные ноги и руки;
- онемение и покалывание в участках с нарушенной микроциркуляцией крови;
- узелки на венах.
В некоторых случаях синдром повышенной вязкости крови протекает скрыто (бессимптомно) и обнаруживается только после оценки результатов анализа крови.
Осложнения
Синдром повышенной вязкости крови не является заболеванием, но при наличии серьезных патологий может вызывать тяжелые и грозные осложнения. Чаще кровь сгущается у людей пожилого возраста, но в последние годы этот синдром все чаще выявляется у лиц среднего возраста и молодых. По данным статистики, густая кровь чаще наблюдается у мужчин.
Самыми опасными последствиями синдрома повышенной вязкости крови становятся склонность к тромбообразованию и тромбозы. Обычно тромбируются мелкокалиберные сосуды, но сохраняется повышенный риск того, что тромб перекроет коронарную артерию или сосуд головного мозга. Такие тромбозы вызывают острый некроз тканей пораженного органа, и у больного развивается инфаркт миокарда или ишемический инсульт.
Другими последствиями густой крови могут стать такие заболевания и патологические состояния:
- гипертоническая болезнь;
- атеросклероз;
- кровоточивость;
- внутримозговые и субдуральные кровотечения.
Степень риска возникновения осложнений синдрома повышенной вязкости крови во многом зависит от основной причины его развития. Именно поэтому главная цель лечения этого состояния и профилактики его осложнений — устранение основного заболевания.
Диагностика
Для выявления синдрома повышенной вязкости крови назначаются такие лабораторные анализы:
- Общий анализ крови и гематокрит. Позволяет установить количество форменных элементов крови, уровень гемоглобина и их соотношение с общим объемом крови.
- Коагулограмма. Дает представление о состоянии системы гемостаза, свертываемости крови, длительности кровотечения и целостности сосудов.
- АЧТВ. Позволяет оценить эффективность внутреннего и общего пути свертывания. Направлен на определение уровня содержания в крови плазменных факторов, ингибиторов и антикоагулянтов.
Медикаментозное лечение
Основная цель лечения синдрома повышенной вязкости крови направлена на терапию основного заболевания, которое послужило причиной густоты крови. В комплексную схему медикаментозной терапии включают антиагреганты:
- Аспирин;
- Кардиопирин;
- Кардиомагнил;
- Тромбо АСС;
- Магнекард и др.
При повышенной свертываемости крови в комплекс медикаментозного лечения могут включаться антикоагулянты:
- Гепарин;
- Варфарин;
- Фрагмин и др.
Препараты для разжижения крови подбираются индивидуально для каждого пациента и только после исключения противопоказаний к их применению. Например, при миеломной болезни, макроглобулинемии Вальденстрема и других моноклональных гаммапатий антикоагулянты абсолютно противопоказаны.
При синдроме повышенной вязкости крови, который сопровождается склонностью к кровотечениям, назначаются:
- плазмаферез;
- трансфузии тромбоцитарной массы;
- симптоматическая терапия.
Диета
Густота крови может корректироваться соблюдением определенных правил питания. Учеными отмечено, что кровь становится гуще, если в ежедневный рацион входит недостаточное количество аминокислот, белков и ненасыщенных жирных кислот. Именно поэтому в рацион человека с густой кровью должны включаться такие продукты:
- нежирные сорта мяса;
- морская рыба;
- яйца;
- морская капуста;
- молочные продукты;
- оливковое масло;
- льняное масло.
Откорректировать состав крови могут помочь продукты, способствующие разжижению крови:
- имбирь;
- корица;
- сельдерей;
- артишок;
- чеснок;
- лук;
- свекла;
- огурцы;
- помидоры;
- семечки подсолнечника;
- кешью;
- миндаль;
- горький шоколад;
- какао;
- виноград темных сортов;
- красная и белая смородина;
- вишня;
- клубника;
- цитрусовые;
- инжир;
- персики;
- яблоки и др.
При повышенной вязкости крови больному необходимо следить за витаминным балансом. Эта рекомендация относится к продуктам, содержащих большое количество витамина С и К. Их переизбыток способствует повышению вязкости крови, и поэтому их поступление в организм должно соответствовать дневной норме. Также негативно сказывается на составе крови недостаток витамина Е, и поэтому в рацион обязательно должны включаться пищевые добавки или продукты, которые богаты токоферолами и токотриенолами (брокколи, зеленые листовые овощи, бобовые, сливочное масло, миндаль и др.).
Из описанных выше продуктов можно составить разнообразное меню. Каждый человек, столкнувшийся с проблемой густой крови, сможет включить в свой рацион вкусные и полезные блюда.
Существует и перечень продуктов, которые способствуют повышению вязкости крови. К ним относят:
- соль;
- мясо жирных сортов;
- сало;
- сливочное масло;
- сливки;
- гречка;
- бобовые;
- ливер;
- почки;
- печень;
- мозги;
- красный перец;
- редька;
- кресс-салат;
- репа;
- краснокочанная капуста;
- редис;
- ягоды фиолетового цвета;
- бананы;
- манго;
- грецкие орехи;
- светлый виноград;
- гранат;
- базилик;
- укроп;
- петрушка;
- белый хлеб.
Эти продукты можно не полностью исключать из рациона, а просто ограничивать их потребление.
Питьевой режим
О вреде обезвоживания известно многое. Недостаток воды сказывается не только на работе органов и систем, но и на вязкости крови. Именно обезвоживание часто становится причиной развития синдрома повышенной вязкости крови. Для его предупреждения рекомендуется ежедневно выпивать не менее, чем 30 мл чистой воды на 1 кг веса. Если по какой-то причине человек не пьет простую воду, а заменяет ее чаем, соками или компотами, то объем потребляемой жидкости должен быть выше.
Вредные привычки и лекарственные препараты
Курение и прием алкогольных напитков способствует значительному сгущению крови. Именно поэтому людям с густой кровью рекомендуется отказаться от этих вредных привычек. Если человек не может самостоятельно справиться с этими пристрастиями, то ему рекомендуется воспользоваться одной из методик лечения никотиновой зависимости или алкоголизма.
Негативно сказывается на составе крови и длительный прием некоторых лекарственных препаратов. К ним относят:
- мочегонные средства;
- гормональные препараты;
- оральные контрацептивы;
- Виагру.
При выявлении сгущения крови рекомендуется обсудить с врачом возможность их дальнейшего применения.
Гирудотерапия
Гирудотерапия является одним из эффективных способов разжижения густой крови. В состав слюны пиявок, которую они после присасывания впрыскивают в кровь, входит гирудин и другие ферменты, способствующие разжижению крови и препятствующие образованию тромбов. Эта методика лечения может назначаться после исключения некоторых противопоказаний:
- тромбоцитопения;
- гемофилия;
- выраженная гипотония;
- кахексия;
- тяжелые формы анемии;
- злокачественные опухоли;
- геморрагические диатезы;
- беременность;
- кесарево сечение, выполненное три-четыре месяца назад;
- детский возраст до 7 лет;
- индивидуальная непереносимость.
Народные методы
Синдром густой крови можно лечить при помощи народных рецептов, основанных на свойствах лекарственных растений. Перед использованием таких методик фитотерапии рекомендуется проконсультироваться с врачом и убедиться в отсутствии противопоказаний.
Для разжижения густой крови могут применяться такие народные рецепты:
- настойка таволги (или лобазника);
- фитосбор из равных частей донника желтого, цветов клевера лугового, травы таволги, корней валерианы, мелиссы, узколистного кипрея и плодов боярышника;
- настой коры вербы;
- настой цветов каштана конского;
- настой крапивы;
- настойка мускатного ореха.
Густая кровь негативно сказывается на состоянии сердечно-сосудистой и других систем организма. В некоторых случаях повышение ее вязкости может устраняться самостоятельно, но чаще такое нарушение ее состояния вызывается различными заболеваниями и патологиями. Именно поэтому выявление синдрома повышенной вязкости крови никогда не должно оставаться без внимания. Лечение основного заболевания, вызвавшего сгущение крови, и включение в основной план терапии методов по разжижению крови поможет вам избавиться от развития и прогрессирования многих тяжелых осложнений. Помните об этом и будьте здоровы! Видео версия статьи:
Watch this video on YouTube
Густая кровь при беременности На протяжении беременности женщине приходится сдавать множество лабораторных анализов, и после оценки результатов одного из них она может узнать о том…
Анализ крови на показатели при лимфолейкозе
Лимфолейкоз считается одним из самых злокачественных раков крови. Патологически измененные клетки крови разносятся с кровотоком по всем органам. Но самым страшным итогом лимфолейкоза является гибель больного даже от незначительной инфекции. Ведь злокачественными клетками становятся лимфоциты – главные защитники организма от чужеродных и зараженных клеток. Начальные стадии лимфолейкоза не манифестируются специфическими симптомами. В этот период его можно выявить только с помощью клинического (общего) анализа крови.
Что происходит с кровью при лимфолейкозе?
Лимфоциты – это преграда, которую ставит организм перед любой инфекцией. Образуясь в костном мозге (у взрослых) они выходят в общий кровоток, чтобы депонироваться в органах иммунной системы — селезенке, лимфатических узлах, миндалинах, вилочковой железе и в некоторых отделах пищеварительного тракта. Три вида клеток (В, Т и NK) отвечают за разные степени защиты. В-лимфоциты производят иммуноглобулины, вырабатывая устойчивый иммунитет к инородным белкам, в том числе и в результате вакцинации. Т-лимфоциты уничтожают клетки, пораженные вирусами и внутриклеточными паразитами. NK-лимфоциты противостоят раковым клеткам.
При лимфолейкозе опухолью поражается кроветворная ткань костного мозга. Начинается неконтролируемое деление злокачественных клеток, которые быстро поражают органы иммунной системы, проникают в здоровые органы и ткани. Патологические процессы вызывают изменение состава крови. В первую очередь меняются показатели части белой крови – лимфоцитов. Любое отклонение количества лимфоцитов от референсных (усредненных) значений нормы в общем развернутом анализе крови должно стать поводом к дальнейшим исследованиям для уточнения диагноза.
Лейкоцитарная формула
Основной показатель – это повышенное содержание лимфоцитов или лимфоцитоз. При диагностике лимфолейкоза имеет значение превышение возрастной нормы (абсолютный лимфоцитоз). Для взрослых она составляет 20 – 40% от всех видов лейкоцитов, в абсолютных цифрах – 1,2 – 3,5 х 109 /л. Если относительное значение поднимается выше 50%, значит, речь может идти о лимфолейкозе, и необходимы другие специфические обследования.
Возможен и другой вариант развития событий. Человек обращается за медицинской помощью, подозревая у себя острое респираторное заболевание (симптомы очень похожи). Врач назначает общий анализ крови и обнаруживает не абсолютный лимфоцитоз, а относительный. Картина исследования элементов крови лейкоцитарной группы выглядит следующим образом: в единице объема крови общее количество лейкоцитов остается в норме, но лимфоцитов среди них больше за счет уменьшения другого вида лейкоцитов – нейтрофилов. В этой ситуации врач должен обязательно назначить исследование лейкоцитарной формулы для определения количества лимфоцитов в абсолютных цифрах.
Картина крови при остром лимфолейкозе
При остром лимфолейкозе показатели в анализе крови отличаются от хронической формы болезни. У 10% больных показатели остаются в норме, что затрудняет начальную диагностику заболевания. У остальных 90% наблюдаются следующие изменения:
- лейкоциты могут быть в норме, повышены или понижены;
- повышенное количество лимфоцитов вытесняет другие виды лейкоцитов;
- присутствие в крови незрелых лимфоцитов, чего в норме быть не должно;
- понижение показателей эритроцитов и гемоглобина, что говорит об анемии;
- снижение количества тромбоцитов;
- увеличение скорости оседания эритроцитов (СОЭ).
Если происходит снижение количества эритроцитов и тромбоцитов, это говорит о поздних стадиях острого лимфолейкоза. Анемия и тромбоцитопения появляются в результате вытеснения из красного костного мозга всех ростков кроветворения кроме лимфоцитарного. Сами лимфоциты не успевают созревать и выходят в периферическую кровь в виде лимфобластов или молодых незрелых клеток. Для определения лейкоцитарной формулы проводится анализ мазка крови. Она наносится на лабораторное стекло, затем окрашивается специальными красителями. Анализ проводится визуально под микроскопом путем подсчета количества лейкоцитов разных видов. Устанавливается не только их соотношение, но и наличие молодых и бластных клеток. При остром лейкозе в крови присутствуют и молодые клетки, и зрелые лимфоциты.
Еще один показатель, который свидетельствует о тяжести течения болезни – это уровень ЛДГ – фермента лактатдегидрогеназы. В норме у лиц мужского пола после 13 лет он составляет 11,4 мккат/л, у женщин – 7,27. Повышенное содержание фермента в крови является диагностическим маркером. ЛДГ повышается при повреждениях органов. В частности изоферменты (разновидности) ЛДГ-3 и ЛДГ-4 содержатся в тканях селезенки. В случае развития в ней злокачественных клеток лимфоцитов уровень фермента повышается. Чем выше его показатель в крови, тем тяжелее протекает заболевание. Для проведения анализа кровь забирается из вены.
Показатели крови при хроническом лимфолейкозе
Хронический лимфолейкоз разворачивается годами. На начальных стадиях изменения в крови незначительные. Больной находится под наблюдением врача, но лечение не проводится до тех пор, пока лимфолейкоз не перейдет в развернутую стадию и показатели крови не достигнут следующих величин:
- резко повышается количество лимфоцитов – до 80 – 98%, в абсолютных цифрах – до 100 х 109 /л;
- в крови присутствуют зрелые лимфоциты, молодые и бластные формы занимают не более 5 – 10%;
- обнаруживаются остатки ядер разрушенных лимфоцитов – так называемые тени Боткина-Гумпрехта;
- происходит снижение количества эритроцитов и тромбоцитов;
- в крови появляются ректикулоциты – незрелые эритроциты.
Уменьшение количества эритроцитов (нормохромная анемия) и тромбоцитов связана с аутоиммунными процессами, когда происходит образование антител к кроветворной ткани костного мозга, молодым и зрелым элементам крови – эритроцитам и тромбоцитам.
Происходит почти полное замещение кроветворной ткани лимфоцитами. При этом сами лимфоциты, являясь морфологически зрелыми клетками, утрачивают свою функциональность, то есть они не в состоянии выстраивать иммунную защиту. Терминальная стадия манифестируется появлением в крови большого количества лимфобластов – до 60 – 70%.
На поздних стадиях хронического лимфолейкоза изменяются некоторые показатели и в биохимическом анализе крови. В ней наблюдается снижение общего белка и гаммаглобулина. Если болезнь затрагивает печень, то повышаются показатели АЛТ – это фермент, по которому можно судить о повреждениях гепатоцитов – клеток печени. Норма АЛТ для мужчин – 41 ед./л, для женщин – 31 ед./л.
В каком случае нужно срочно сделать анализ крови?
Лимфолейкозы чаще всего маскируются под острые респираторные заболевания. Поэтому постановка диагноза часто происходит с опозданием, когда врач увидит результаты анализа крови пациента. В лучшем случае обычный человек делает его не чаще 1 раза в год, а то и реже, предпочитая переносить недомогание на ногах. Общий анализ крови стоит сделать, если чувствуется:
- непреходящая слабость;
- потеря аппетита и веса;
- бледность и потливость, особенно ночная или при малейших физических нагрузках;
- беспричинные подъемы температуры.
Более серьезными признаками неблагополучия являются боли в костях и позвоночнике, увеличенные подкожные лимфоузлы, диспепсические явления, появление кровоподтеков на коже. Эти симптомы могут сопровождать и другие патологии, но лучше сразу исключить самый страшный диагноз.
Забор анализов – клинического и биохимического проводится утром натощак. Перед сдачей крови нельзя пить воду, есть и курить, это делает результаты недостоверными. Анализы можно сдать по направлению участкового терапевта в любой районной поликлинике. Без направления можно обратиться в частную клинику или лабораторию и пройти платную процедуру.
Не стоит самостоятельно расшифровывать анализ. Это должен сделать квалифицированный врач, который по совокупным признакам поставит правильный диагноз.
Эндокринная гипертония: феохромоцитома, гиперальдостеронизм, синдром Кушинга
В сегодняшней статье мы обсудим проблемы, которые относятся к эндокринным причинам гипертонии, т. е. артериальное давление повышается из-за чрезмерной выработки какого-то гормона.
План статьи:
- Сначала мы перечислим гормоны, которые могут вызывать проблемы, и вы узнаете, какую роль они играют в организме, когда все нормально.
- Потом расскажем о конкретных заболеваний, которые входят в список эндокринных причин гипертонии
- И самое главное — дадим подробную информацию о методах их лечения.
Я приложил все усилия, чтобы объяснить сложные медицинские проблемы простым языком. Надеюсь, сделать это более-менее получилось. Сведения по анатомии и физиологии в статье изложены очень упрощенно, недостаточно подробно для профессионалов, но для пациентов — в самый раз.
Феохромоцитома, первичный альдостеронизм, синдром Кушинга, проблемы со щитовидной железой и другие эндокринные заболевания — причина гипертонии примерно у 1% больных. Это десятки тысяч русскоязычных пациентов, которых можно полностью вылечить или хотя бы облегчить им гипертонию, если ими займутся толковые врачи. Если у вас обнаружится гипертония из-за эндокринных причин, то без врача вы ее точно не вылечите. Причем крайне важно найти хорошего эндокринолога, а не лечиться у первого попавшегося. Также вам пригодится общая информация о методах лечения, которую мы приводим здесь.
Железы и гормоны, которые нас интересуют
Гипофиз (синоним: питуитарная железа) — железа округлой формы, расположенная на нижней поверхности головного мозга. Гипофиз вырабатывает гормоны, влияющие на обмен веществ и, в частности, на рост. Если питуитарная железа поражается опухолью, то это вызывает повышенную выработку какого-то гормона внутри нее, а потом «по цепочке» в надпочечниках, которыми она управляет. Опухоль гипофиза часто бывает эндокринологической причиной гипертонии. Подробности читайте ниже.
Надпочечники — железы, которые вырабатывают разные гормоны, в том числе катехоламины (адреналин, норадреналин и дофамин), альдостерон и кортизол. Этих желез у человека 2 шт. Расположены они, как не трудно догадаться, сверху над почками.
Если развивается опухоль в одном или обеих надпочечниках, то это вызывает чрезмерную выработку какого-то гормона, что, в свою очередь, вызывает гипертонию. Причем такая гипертония обычно является устойчивой, злокачественной и не поддается лечению таблетками. Выработка некоторых гормонов в надпочечниках управляется гипофизом. Таким образом, появляется не один, а два потенциальных источника проблем с этими гормонами — заболевания как надпочечников, так и гипофиза.
Гипертонию может вызывать чрезмерная выработка следующих гормонов в надпочечниках:
- Катехоламины — адреналин, норадреналин и дофамин. Их выработкой управляет адренокортикотропный гормон (АКТГ, кортикотропин), который вырабатывается в гипофизе.
- Альдостерон — образуется в клубочковой зоне коры надпочечников. Вызывает задержку соли и воды в организме, также усиливает выведение калия. Повышает объем циркулирующей крови и системное артериальное давление. Если с альдостероном проблемы, то развиваются отеки, гипертония, иногда застойная сердечная недостаточность, а также слабость из-за низкого уровня калия в крови.
- Кортизол — гормон, который оказывает многогранное влияние на обмен веществ, сохраняя энергетические ресурсы организма. Синтезируется в наружном слое (коре) надпочечников.
Выработка катехоламинов и кортизола происходит в надпочечниках под управлением гипофиза. Выработкой альдостерона гипофиз не управляет.
Адреналин — гормон страха. Его выброс происходит при любом сильном волнении или резкой физической нагрузке. Адреналин насыщает кровь глюкозой и жирами, повышает усвоение клетками сахара из крови, вызывает сужение сосудов органов брюшной полости, кожи и слизистых оболочек.
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
Норадреналин — гормон ярости. В результате его выброса в кровь человек становится агрессивным, значительно увеличивается мышечная сила. Секреция норадреналина усиливается при стрессе, кровотечениях, тяжелой физической работе и других ситуациях, требующих быстрой перестройки организма. Норадреналин оказывает сильное сосудосуживающее действие и играет ключевую роль в регуляции скорости и объема кровотока.
Дофамин вызывает повышение сердечного выброса и улучшает кровоток. Из дофамина под действием ферментов вырабатывается норадреналин, а из него уже адреналин, который является конечным продуктом биосинтеза катехоламинов.
Итак, с гормонами немного разобрались, теперь перечислим непосредственно эндокринные причины гипертонии:
- Феохромоцитома — опухоль надпочечников, которая вызывает повышенную выработку катехоламинов. В 15% случаев бывает не в надпочечниках, а в брюшной полости или грудной клетке.
- Первичный гиперальдостеронизм — опухоль в одном или обеих надпочечниках, из-за которой вырабатывается слишком много альдостерона.
- Синдром Иценко-Кушинга, он же гиперкортицизм — заболевание, при котором вырабатывается слишком много кортизола. В 65-80% случаев бывает из-за проблем с гипофизом, в 20-35% случаев — из-за опухоли в одном или обеих надпочечниках.
- Акромегалия — избыток гормона роста в организме из-за опухоли в гипофизе.
- Гиперпаратиреоз — избыток паратиреоидного гормона (паратгормона), который производят околощитовидные железы. Не путать со щитовидной железой! Паратгормон повышает концентрацию кальция в крови за счет того, что вымывает этот минерал из костей.
- Гипер- и гипотиреоз — повышенный или пониженный уровень гормонов щитовидной железы.
Если не лечить перечисленные заболевания, а просто давать больному таблетки от гипертонии, то обычно это не позволяет достаточно снизить давление. Чтобы привести давление в норму, избежать инфаркта и инсульта, нужно участие в лечении целой команды грамотных врачей — не одного только эндокринолога, а еще кардиолога и хирурга с золотыми руками. Хорошая новость: за последние 20 лет возможности лечения гипертонии, вызванной эндокринными причинами, значительно расширились. Хирургические операции стали намного более безопасными и эффективными. В некоторых ситуациях своевременное хирургическое вмешательство позволяет настолько нормализовать давление, что можно отменить постоянный прием таблеток от гипертонии.
Проблема в том, что все заболевания, перечисленные выше, — редкие и сложные. Поэтому пациентам не легко найти врачей, которые смогут лечить их добросовестно и грамотно. Если вы подозреваете у себя гипертонию из-за эндокринной причины, то имейте в виду, что дежурный эндокринолог в поликлинике наверняка постарается вас отфутболить. Ему ваши проблемы не нужны ни за деньги, ни тем более даром. Ищите толкового специалиста по отзывам знакомых. Наверняка полезно будет съездить в областной центр, а то и в столицу вашего государства.
Ниже приводится подробная информация, которая поможет вам понимать ход лечения: зачем проводят то или иное мероприятие, назначают лекарства, как готовиться к хирургической операции и т. д. Отметим,что на сегодня среди больных эндокринной гипертонией не проведено ни одного крупного серьезного исследования, которое соответствовало бы критериям доказательной медицины. Вся информация о методах лечения, которая публикуется в медицинских журналах, а потом в книгах, собирается “с миру по нитке”. Врачи обмениваются опытом друг с другом, постепенно обобщают его, и так появляются универсальные рекомендации.
Феохромоцитома
Феохромоцитома — опухоль, которая вырабатывает катехоламины. В 85% случаев ее обнаруживают в мозговой части надпочечников, а у 15% больных — в брюшной полости или грудной клетке. Крайне редко опухоль, вырабатывающая катехоламины, бывает в сердце, мочевом пузыре, простате, поджелудочной железе или яичниках. У 10% больных феохромоцитома является наследственным заболеванием.
Обычно это доброкачественная опухоль, но в 10% случаев она оказывается злокачественной и дает метастазы. В ? случаев она вырабатывает адреналин и норадреналин, в ? случаев — только норадреналин. Если опухоль оказывается злокачественной, то может вырабатывать также и допамин. Причем обычно нет зависимости между размером феохромоцитомы и тем, насколько обильно она вырабатывает гормоны.
Среди всех больных артериальной гипертензией примерно у 0,1-0,4%, т. е. у 1-4 пациентов из 1000 обнаруживают феохромоцитому. При этом давление может быть все время повышенным или приступами. Самые частые симптомы: головная боль, усиленное потоотделение и тахикардия (сердцебиение). Если артериальное давление повышено, но этих симптомов нет, то вряд ли причиной является феохромоцитома. Также бывают дрожание рук, тошнота, рвота, нарушения зрения, приступы страха, внезапная бледность или наоборот покраснение кожи. Примерно у ? пациентов оказывается стабильно или иногда повышенный уровень глюкозы в крови и даже сахар в моче. При этом человек необъяснимо худеет. Если из-за повышенного уровня катехоламинов в крови поражается сердце, то развиваются симптомы сердечной недостаточности.
Частота основных симптомов при феохромоцитоме
| Гипертония | |
| Головная боль | |
| Ортостатические нарушения | |
| Повышенное потоотделение | |
| Тахикардия (сердцебиение) | |
| Нервозность, повышенная возбудимость | |
| Бледность | |
| Дрожание рук | |
| Боли в животе | |
| Нарушения зрения |
Бывает, что феохромоцитома протекает без выраженных симптомов. В таких случаях основные жалобы со стороны пациентов — это признаки роста опухоли, т. е. боль в животе или грудной клетке, ощущение переполненности, сдавливание внутренних органов. В любом случае, чтобы заподозрить это заболевание, достаточно обнаружить одновременно гипертонию, повышенный сахар в крови и признаки ускоренного обмена веществ на фоне нормального уровня гормонов щитовидной железы.
Диагностика
Симптомы феохромоцитомы не однозначные, у разных больных они разные. Поэтому невозможно поставить диагноз только на основании визуального наблюдения и выслушивания жалоб пациентов. Нужно искать и выявлять биохимические признаки повышенной выработки адреналина и норадреналина. Эти гормоны выводятся с мочой в виде соединений ванил-миндальной кислоты, метанефринов (метилированных продуктов), а также свободных катехоламинов. Концентрацию всех этих веществ определяют в суточной моче. Это является стандартной диагностической процедурой при подозрении на феохромоцитому. Перед сдачей анализов заранее больным нужно заранее прекратить принимать лекарства, которые повышают или наоборот угнетают выработку в организме гормонов-катехоламинов. Это следующие препараты: адреноблокаторы, адреностимуляторы, в том числе центрального действия, ингибиторы МАО и другие.
Если есть возможность, то сравнивают содержание в моче продуктов метаболизма катехоламинов в нормальной ситуации и сразу после гипертонического криза. Хорошо бы то же самое выполнять и с плазмой крови. Но для этого пришлось бы брать кровь через венозный катетер, который нужно установить заранее за 30-60 минут. Невозможно все это время поддерживать пациента в состоянии покоя, а потом чтобы у него по расписанию начался гипертонический криз. Анализ крови из вены — это сам по себе стресс, который повышает концентрацию адреналина и норадреналина в крови и таким образом приводит к фальшивым позитивным результатам.
Также для диагностики феохромоцитомы используют функциональные тесты, при которых угнетают или стимулируют секрецию катехоламинов. Выработку этих гормонов можно затормозить с помощью лекарства клонидин (клофелин). Пациент сдает кровь на анализ, потом принимает 0,15-0,3 мг клонидина, а потом еще раз сдает кровь через 3 часа. Сравнивают содержание адреналина и норадреналина в обеих анализах. Или проверяют, насколько прием клонидина подавляет ночную выработку катехоламинов. Для этого делают анализы мочи, собранной за ночой период. У здорового человека после приема клофелина содержание адреналина и норадреналина в ночной моче значительно снизится, а у больного феохромоцитомой — нет.
Описаны также стимуляционные тесты, при которых пациенты получают гистамин, тирамион, а лучше всего — глюкагон. От приема стимулирующих препаратов у больных феохромоцитомой значительно повышается артериальное давление, а также содержание катехоламинов возрастает в несколько раз, намного сильнее, чем у здоровых людей. Чтобы не было гипертонического криза, больным предварительно дают альфа-адреноблокаторы или антагонисты кальция. Это препараты, которые не влияют на выработку катехоламинов. Стимуляционные тесты можно применять только с большой осторожностью, потому что есть риск спровоцировать у больного гипертонический криз и сердечно-сосудистую катастрофу.
Следующий этап диагностики феохромоцитомы — выявление местонахождения опухоли. Для этого проводят компьютерную томографию или магнитно-резонансную томографию. Если опухоль в надпочечниках, то ее обычно легко обнаруживают, часто даже с помощью УЗИ, которое является самым доступным обследованием. Но если опухоль размещается не в надпочечниках, а где-то еще, то удастся ли ее выявить — в значительной мере зависит от опыта и воли к победе, которую проявит врач. Как правило, обнаруживают 95% феохромоцитом в надпочечниках, если их размер более 1 см, и в брюшной полости — если их размер более 2 см.
Если с помощью компьютерной томографии или магнитно-резонансной томографии не смогли выявить опухоль, то приходится делать радиоизотопное сканирование с использованием контрастного вещества. Пациенту в кровь впрыскивают вещество, которое излучает радиоактивность. Оно разносится по организму, “подсвечивает” изнутри сосуды и ткани. Таким образом, рентгеновское обследование получается более информативным. В качестве контрастного вещества используют метайодбензилгуанидин. Радиоизотопное сканирование с использованием контрастного вещества может вызвать отказ почек и имеет также другие риски. Поэтому его назначают лишь в исключительных случаях. Но если польза выше, чем потенциальный риск, то нужно его делать.
Еще могут провести анализ на катехоламины крови, которая вытекает из места, где находится опухоль. Если с определением этого места не ошиблись, то концентрация гормонов окажется в несколько раз выше, чем в крови, взятой из других сосудов. Такой анализ назначают, если феохромоцитому обнаружили в надпочечниках. Тем не менее, это сложный и рискованный анализ, поэтому стараются обходиться без него.
Лечение
Для лечения феохромоцитомы проводят хирургическую операцию по удалению опухоли, если к ней нет противопоказаний. Хорошая новость для пациентов в том, что в последние годы хирурги внедрили лапароскопию. Это метод проведения операций, при котором разрез на коже очень маленький и внутри тоже наносятся минимальные повреждения. Благодаря этому, выздоровление занимает не более 2 недель, а раньше было в среднем 4 недели. После операции у более чем 90% больных наблюдается стойкое понижение или даже полная нормализация артериального давления. Таким образом, эффективность хирургического лечения феохромоцитомы — очень высокая.
Если оказывается, что хирургическим путем невозможно удалить опухоль, то ее облучают, а также назначают химиотерапию, особенно если есть метастазы. Облучение и химиотерапия называются “консервативные методы лечения”, т. е. без операции. В результате их применения размер и активность опухоли уменьшаются, благодаря чему состояние больных улучшается.
Какие таблетки от давления назначают при феохромоцитоме:
- альфа-адреноблокаторы (празозин, доксазозин и т. п.);
- фентоламин — внутривенно, при необходимости;
- лабеталол, карведилол — комбинированные альфа- и бета-блокаторы;
- антагонисты кальция;
- препараты центрального действия — клонидин (клофелин), агонисты имидазолиновых рецепторов;
- метилтирозин — блокатор синтеза допамина.
Анестезиологу при проведении операции рекомендуется избегать фентанила и дроперидола, потому что эти средства могут стимулировать дополнительную выработку катехоламинов. Следует тщательно следить за функцией сердечно-сосудистой системы пациента на всех этапах хирургического лечения: при введении в наркоз, потом во время операции и первые сутки после нее. Потому что возможны тяжелые аритмии, сильное понижение давления или наоборот гипертонические кризы. Чтобы объем циркулирующей крови оставался достаточным, нужно, чтобы больной получал достаточно жидкости.
Через 2 недели после операции рекомендуется сдать анализ мочи на катехоламины. Иногда со временем бываю рецидивы опухоли или обнаруживаются дополнительные феохромоцитомы, кроме той, которую удалили. В таких случаях рекомендуются повторные хирургические операции.
Первичный гиперальдостеронизм
Напомним, что альдостерон — это гормон, который регулирует водно-минеральный обмен в организме. Он вырабатывается в коре надпочечников под влиянием ренина — фермента, который синтезируют почки. Первичный гиперальдостеронизм — опухоль в одном или обеих надпочечниках, из-за которой вырабатывается слишком много альдостерона. Эти опухоли могут быть разных видов. В любом случае, избыточная выработка альдостерона приводит к тому, что уровень калия в крови понижается, а кровяное давление повышается.
Причины и лечение первичного гиперальдостеронизма
| Односторонняя альдостерон-продуцирующая аденома | Хирургическое | |
| Двусторонняя гиперплазия | Медикаментозное | |
| Односторонняя гиперплазия | Хирургическое | |
| Глюкокортикоид-супрессивная форма | Медикаментозное | |
| Альдостерон-продуцирующая карцинома | Хирургическое | |
| Адреногенитальные синдромы | Медикаментозное | |
| Альдостерон-продуцирующая ренин-зависимая аденома | Хирургическое / медикаментозное |
Что такое система ренин-ангиотензин-альдостерон
Чтобы понять, что такое первичный гиперальдостеронизм, нужно разобраться, как связаны между собой ренин и альдостерон. Ренин — это фермент, который вырабатывают почки, если ощущают, что приток крови к ним снижается. Под влиянием ренина вещество ангиотензин-I превращается в ангиотензин-II и еще стимулируется выработка альдостерона в надпочечниках. Ангиотензин-II обладает мощным сосудосуживающим действием, а альдостерон повышает задержку натрия и воды в организме. Таким образом, артериальное давление быстро повышается одновременно через несколько разных механизмов. При этом, альдостерон подавляет дальнейшую выработку ренина, чтобы давление не “зашкаливало”. Чем больше в крови альдостерона, тем меньше ренина, и наоборот.
Все это называется ренин-ангиотензин-альдостероновая система. Она является системой с обратной связью. Упомянем, что некоторые лекарства блокируют ее действие, чтобы артериальное давление не повышалось. Ингибиторы АПФ мешают превращать ангиотензин-I в ангиотензин-II. Блокаторы рецепторов ангиотензина-II мешают этому веществу проявлять свое сосудосуживающее действие. И есть еще самый новый препарат — прямой ингибитор ренина Алискирен (Расилез). Он блокирует активность ренина, т. е. действует на более ранней стадии, чем лекарства, которые мы упомянули выше. Все это не имеет прямого отношения к эндокринологическим причинам гипертонии, но механизмы действия лекарств больным полезно знать.
Диагностика первичного гиперальдостеронизма
Итак, альдостерон в надпочечниках вырабатывается под влиянием ренина. Вторичный гиперальдостеронизм — это если альдостерона в крови слишком много из-за того, что ренин в избытке. Первичный гиперальдостеронизм — если повышенная выработка альдостерона надпочечниками не зависит от других причин, а активность ренина в плазме крови точно не повышенная, скорее даже пониженная. Врачу для правильного диагноза важно уметь отличать между собой первичный и вторичный гиперальдостеронизм. Это можно сделать по результатам сдачи анализов и тестов, о которых мы расскажем ниже.
Выработку ренина почками угнетают следующие факторы:
- повышенный уровень альдостерона;
- избыточный объем циркулирующей крови;
- повышенное артериальное давление.
В норме, когда человек встает из положения сидя или лежа, у него вырабатывается ренин, который быстро повышает кровяное давление. Если есть опухоль надпочечников, которая производит избыток альдостерона, то выделение ренина блокируется. Поэтому возможна ортостатическая гипотония — головокружение и даже обморок при резком изменении положения тела.
Перечислим другие возможные симптомы первичного гиперальдостеронизма:
- Повышенное артериальное давление, может достигать 200/120 мм рт. ст.;
- Чрезмерная концентрация калия в моче;
- Низкий уровень калия в крови, из-за чего пациенты испытывают слабость;
- Повышенный уровень натрия в крови;
- Учащенное мочеиспускание, особенно позывы к мочеиспусканию в горизонтальном положении.
Симптомы, которые наблюдаются у пациентов, являются общими для многих заболеваний. Это означает, что заподозрить первичный гиперальдостеронизм врачу сложно, а без сдачи анализов поставить диагноз вообще невозможно. Первичный гиперальдостеронизм нужно всегда подозревать, если у больного тяжелая гипертония, устойчивая к действию лекарств. Причем если уровень калия в крови оказывается нормальным, то это еще не исключает, что выработка альдостерона повышенная.
Наиболее значимым анализом для диагностики является определение концентрации гормонов ренин-альдостероновой системы в крови. Чтобы результаты анализов были достоверными, больному нужно тщательно готовиться к их сдаче. Причем начинают подготовку очень заранее, за 14 дней. Желательно в это время отменить прием всех таблеток от давления, сбалансировать диету, беречься от стрессов. На подготовительный период пациенту лучше лечь в больницу.
Какие анализы крови делают:
- Альдостерон;
- Калий;
- Активность ренина в плазме;
- Активность и концентрация ренина до и после приема 40 мг фуросемида.
Анализ крови на альдостерон желательно сдавать рано утром. Ночью уровень альдостерона в крови должен понижаться. Если в утренней крови концентрация альдостерона повышенная, то это более четко указывает на проблему, чем если анализ сдают днем или вечером.
Особое диагностическое значение имеет расчет соотношения содержания альдостерона (нг/мл) и активности ренина плазмы (нг/(мл*ч)). Нормальное значение этого соотношения — ниже 20, диагностический порог — выше 30, а если более 50, то практически наверняка у пациента первичный гиперальдостеронизм. Расчет этого соотношения широко внедрили в клиническую практику лишь недавно. В результате, оказалось, что каждый десятый больной гипертонией страдает первичным гиперальдостеронизмом. При этом уровень калия в крови может быть нормальным и понижаться лишь после проведения теста с солевой нагрузкой в течение нескольких дней.
Если результаты анализов крови, которые перечислены выше, не позволяют однозначно поставить диагноз, то дополнительно проводят тесты с нагрузкой солью или каптоприлом. Солевая нагрузка — это когда больной съедает 6-9 г поваренной соли в день. Это повышает обмен калия и натрия в почках и позволяет уточнить результаты анализов на содержание альдостерона в крови. Если гиперальдостеронизм вторичный, то нагрузка солью затормозит выработку альдостерона, а если он первичный, то нет. Тест с приемом 25 мг каптоприла — то же самое. Если у больного гипертония из-за проблем с почками или по другим причинам, то каптоприл понизит уровень альдостерона в крови. Если причиной гипертонии является первичный гиперальдостеронизм, то на фоне приема каптоприла уровень альдостерона в крови останется без изменений.
Опухоль в надпочечниках пытаются определить с помощью УЗИ. Но даже если ультразвуковое исследование ничего не показывает, то все равно нельзя полностью исключать наличие аденомы или гиперплазии надпочечников. Потому что в 20% случаев опухоль имеют размер менее 1 см, и в таком случае обнаружить ее будет нелегко. Компьютерную или магнитно-резонансную томографию желательно всегда делать при подозрении на первичный гиперальдостеронизм. Также существует метод определения концентрации альдостерона в крови из надпочечных вен. Этот метод позволяет установить, есть проблема в одном надпочечнике или в обеих.
Артериальное давление у пациентов с первичным гиперальдостеронизмом может буквально “зашкаливать”. Поэтому они особенно подвержены грозным осложнениям гипертонии: инфарктам, инсультам, почечной недостаточности. Также низкий уровень калия в крови у многих из них провоцирует развитие сахарного диабета.
Лечение
Выше в начале раздела, посвященного этому заболеванию, мы привели таблицу, в которой показали, что выбор хирургического или медикаментозного лечения первичного гиперальдостеронизма зависит от его причины. Врачу следует правильно поставить диагноз, чтобы отличить одностороннюю альдостерон-продуцирующую аденому от двусторонней гиперплазии надпочечников. Последняя считается более легким заболеванием, хотя и хуже поддается хирургическому лечению. Если поражение надпочечников двустороннее, то операция позволяет нормализовать давление менее чем у 20% больных.
Если планируется операция, то перед ней следует определить содержание альдостерона в крови, которая вытекает из вен надпочечников. Допустим, обнаружили опухоль надпочечника в результате проведения УЗИ, компьютерной или магнитно-резонансной томограммы. Но по результатам анализа крови может оказаться, что она не является гормонально активной. В таком случае, рекомендуется воздержаться от проведения операции. Гормонально неактивные опухоли коры надпочечников обнаруживаются в любом возрасте у 0,5-10% людей. Они не создают никаких проблем, и делать с ними ничего не нужно.
Больным первичным гиперальдостеронизмом от гипертонии назначают спиронолактон — специфический блокатор альдостерона. Также применяют калийсберегающие диуретики — амилорид, триамтерен. Прием спиронолактона сразу начинают с высоких доз, 200-400 мг в день. Если удается стабилизировать артериальное давление и нормализовать уровень калия в крови, то дозы этого препарата можно значительно уменьшить. Если уровень калия в крови стабильно нормальный, то назначают также тиазидные мочегонные лекарства в малых дозах.
Если контроль артериального давления остается плохим, то лекарства, перечисленные выше, дополняют дигидропиридиновыми антагонистами кальция длительного действия. Это препараты нифедипин или амлодипин. Многие практики считают, что при двусторонней гиперплазии надпочечников хорошо помогают ингибиторы АПФ. Если у больного наблюдаются побочные эффекты или непереносимость спиронолактора, то следует рассмотреть возможность назначить эплеренон, это относительно новый препарат.
Синдром Иценко-Кушинга
Сначала введем терминологию:
- Кортизол — один из гормонов, который вырабатывается в надпочечниках.
- Гипофиз — железа в мозгу, которая вырабатывает гормоны, влияющие на рост, обмен веществ и репродуктивную функцию.
- Адренокортикотропный гормон (адренокортикотропин) — вырабатывается в гипофизе, управляет синтезом кортизола.
- Гипоталамус — один из отделов мозга. Стимулирует или угнетает выработку гормонов гипофизом и таким образом управляет эндокринной системой человека.
- Кортикотропин-рилизинг-гормон, он же кортикорелин, кортиколиберин — вырабатывается в гипоталамусе, действует на переднюю долю гипофиза и вызывает там секрецию адренокортикотропного гормона.
- Эктопический — такой, который расположен в необычном месте. Избыточную выработку кортизона часто стимулируют опухоли, которые вырабатывают адренокортикотропный гормон. Если такую опухоль называют эктопической — значит, она находится не в гипофизе, а где-то еще, например, в легких или в вилочковой железе.
Синдром Иценко-Кушинга, он же гиперкортицизм — заболевание, при котором вырабатывается слишком много гормона кортизола. Гипертония возникает примерно у 80% больных с этим гормональным нарушением. Причем артериальное давление обычно значительно повышено, от 200/120 мм рт. ст., и его не удается нормализовать никакими традиционными лекарствами.
Синтез кортизола в организме человека управляется сложной цепочкой реакций:
- Сначала в гипоталамусе вырабатывается кортикотропин-рилизинг-гормон.
- Он действует на гипофиз, чтобы в нем выработался адренокортикотропный гормон.
- Адренокортикотропный гормон дает сигнал надпочечникам — нужно синтезировать кортизол.
Синдром Иценко-Кушинга могут вызывать следующие причины:
- Из-за проблем с гипофизом в крови циркулирует слишком много адренокортикотропного гормона, который стимулирует работу надпочечников.
- В одном из надпочечников развивается опухоль, при этом показатели адренокортикотропного гормона в крови нормальные.
- Эктопическая опухоль, которая находится не в гипофизе и продуцирует адренокортикотропный гормон.
- Бывают еще редкие причины, которые перечислены в таблице ниже вместе с основными.
Приблизительно у 65-80% больных избыточная выработка кортизола возникает из-за повышенной секреции адренокортикотропного гормона. При этом наблюдается вторичное увеличение (гиперплазия) надпочечников. Это называется болезнь Кушинга. Почти в 20% случаев первичной причиной является опухоль надпочечников, и это называется не болезнь, а синдром Кушинга. Чаще бывает односторонняя опухоль надпочечников — аденома или карционма. Двусторонняя опухоль надпочечников бывает редко, называется микро- или макроузловая гиперплазия. Также описаны случаи двусторонней аденомы.
Классификация причин гиперкортицизма
| Болезнь Кушинга (питуитарный гиперкортицизм) | |
| Эктопическая продукция адренокортикотропного гормона | |
| Эктопическая продукция кортикотропин-рилизинг-гормона | |
| Синдром Кушинга (адреналовый гиперкортицизм) | |
| Карцинома надпочечников | |
| Гиперплазия надпочечников | |
| Наследственные формы (синдромы Карни, Макклури-Олбрайта) | |
| Прием адренокортикотропного гормона | |
| Прием глюкокортикоидов | |
| Псевдосиндром Кушинга (алькогольный, депрессия, ВИЧ-инфекция) |
Синдром Иценко-Кушинга чаще наблюдается у женщин, обычно в возрасте 20-40 лет. У 75-80% больных обнаружить местонахождение опухоли оказывается сложно, даже с использованием современных методов компьютерной и магнитно-резонансной томографии. Тем не менее, первичная диагностика заболевания не представляет трудностей, потому что хронические повышенный уровень кортизола в крови вызывает типичные изменения во внешности больных. Это называется кушингоидный тип ожирения. У больных луноподобное лицо, багрово-синий цвет щек, отложения жира в области шеи, туловища, плеч, живота и бедер. При этом конечности остаются худыми.
Дополнительные симптомы повышенного уровня кортизола в крови:
- Остеопороз и ломкость костей.
- Низкая концентрация калия в крови.
- Склонность к образованию кровоподтеков.
- Больные теряют мышечную массу, выглядят немощными, сутулятся.
- Апатия, сонливость, потеря интеллекта.
- Психоэмоциональное состояние часто меняется от раздражительности до глубокой депрессии.
- Растяжки кожи на животе, фиолетового цвета, длиной 15-20 см.
Симптомы повышенного уровня адренокортикотропного гормона в крови и опухоли гипофиза:
- Головные боли, вызванные опухолью гипофиза, которая давит изнутри.
- Пигментация кожи тела.
- У женщин — нарушения менструального цикла, атрофия молочных желез, рост нежелательных волос.
- У мужчин — нарушения потенции, гипотрофия яичек, уменьшается рост бороды.
Диагностика
В первую очередь, стараются определить повышенный уровень кортизола в крови или суточной моче. При этом, разовый отрицательный результата анализа не доказывает отсутствие заболевания, потому что уровень этого гормона физиологически колеблется в широких пределах. В моче рекомендуется определять показатели свободного кортизола, а не 17-кето- и 17-гидроксикетостероиды. Нужно провести измерения минимум в двух последовательных пробах суточной мочи.
Иногда бывает сложно отличить синдром Иценко-Кушинга от обычного ожирения, которое часто сопровождает гипертонию. Чтобы поставить правильный диагноз, больному на ночь дают препарат дексаметазон в дозе 1 мг. Если синдрома Кушинга нет, то снизится уровень кортизола в крови на следующее утро, а если он есть, то показатель кортизола в крови останется высоким. Если тест с 1 мг дексаметазона предварительно показал синдром Кушинга, то проводят еще повторный тест с использованием большей дозы препарата.
Следующий этап — измеряют уровень адренокортикотропного гормона в крови. Если он оказывается высокий — подозревают опухоль гипофиза, а если низкий, то, возможно, первичной причиной является опухоль надпочечников. Бывает, что адренокортикотропный гормон вырабатывает опухоль не в гипофизе, а расположенная где-то в другом месте в организме. Такие опухоли называется эктопическими. Если больному дать дозу 2-8 мг дексаметазона, то выработка адренокортикотропного гормона в гипофизе подавляется, даже несмотря на опухоль. Но если опухоль эктопическая, то дексаметазон в высокой дозировке на ее активность никак не повлияет, что будет видно по результатам анализа крови.
Чтобы установить причину заболевания — опухоль гипофиза или эктопическую опухоль — вместо дексаметазона можно применять еще кортикотропин-рилизинг-гормон. Его вводят в дозировке 100 мкг. При болезни Кушинга это приведет к угнетению содержания адренокортикотропного гормона и кортизола в крови. А если опухоль эктопическая, то уровни гормонов не изменятся.
Опухоли, являющиеся причиной повышенной выработки кортизола, ищут с помощью компьютерной и магнитно-резонансной томографии. Если в гипофизе обнаруживают микроаденомы диаметром 2 мм и боле, то это считается неопровержимым доказательством наличия болезни Кушинга. Если опухоль эктопическая, то рекомендуется тщательно, шаг за шагом, “просветить” грудную и брюшную полость. К сожалению, эктопические опухоли могут быть очень маленького размера и при этом вырабатывать гормоны в больших дозах. Для таких случаев магнитно-резонансная томография считается наиболее чувствительным методом обследования.
Лечение
Причиной синдрома Иценко-Кушинга является опухоль, которая вырабатывает “лишний” гормон кортизол. Такая опухоль может быть расположена в гипофизе, надпочечниках или где-то еще. Реальным способом лечения, дающим длительный эффект, является хирургическое удаление проблемной опухоли, где бы она ни находилась. Методы нейрохирургии для удаления опухолей гипофиза в XXI веке получили значительное развитие. В лучших мировых клиниках частота полного выздоровления после таких операций составляет более 80%. Если опухоль гипофиза удалить никак нельзя, то ее облучают.
Разновидности синдрома Иценко-Кушинга
| Гипофиз | Удаление опухоли гипофиза |
| Надпочечники | Удаление опухоли надпочечников |
| Эктопическая опухоль, не в гипофизе и не в надпочечниках | Выявление и удаление эктопической опухоли |
В течение полугода после удаления опухоли гипофиза уровень кортизола у больного держится слишком низкий, поэтому назначают заместительную терапию. Однако, со временем надпочечники адаптируются и начинают нормально функционировать. Если вылечить гипофиз не удается, то хирургически удаляют оба надпочечника. Однако, после этого выработка адренокортикотропного гормона гипофизом еще возрастает. В результате, у больного в течение 1-2 лет может значительно потемнеть цвет кожи. Это называется синдром Нельсона. Если адренокортикотропный гормон вырабатывает эктопическая опухоль, то с высокой вероятностью она окажется злокачественной. В таком случае, необходима химиотерапия.
При гиперкортицизме теоретически можно применять следующие лекарства:
- влияющие на выработку адренокортикотропного гормона — ципрогептадин, бромокриптин, соматостатин;
- угнетающие выработку глюкокортикоидов — кетоконазол, митотан, аминоглютетимид, метирапон;
- блокирующие глюкокортикоидные рецепторы — мифепристон.
Однако, врачи знают, что толку от этих лекарств мало, а основная надежда — на хирургическое лечение.
Артериальное давление при синдроме Иценко-Кушинга контролируют с помощью спиронолактона, калийсберегающих диуретиков, ингибиторов АПФ, селективных бета-блокаторов. Стараются избегать лекарств, которые негативно влияют на обмен веществ и снижают уровень электролитов в крови. Медикаментозная терапия гипертонии в данном случае — это лишь временная мера перед радикальным хирургическим вмешательством.
Акромегалия
Акромегалия — это заболевание, которое вызывается чрезмерной выработкой гормона роста. Этот гормон также называется соматотропный гормон, соматотропин, соматропин. Причиной болезни почти всегда является опухоль (аденома) гипофиза. Если акромегалия начинается до окончания периода роста в молодом возрасте, то такие люди вырастают гигантами. Если она начинается позже, то появляются следующие клинические признаки:
- огрубление черт лица, в т. ч. массивная нижняя челюсть, развитые надбровные дуги, выдающиеся нос и уши;
- непропорционально увеличены кисти и стопы;
- бывает еще чрезмерная потливость.
Эти признаки очень характерны, поэтому первичный диагноз легко поставит любой врач. Чтобы определить окончательный диагноз, нужно сдать анализы крови на гормон роста, а также на инсулиноподобный фактор роста. Содержание гормона роста в крови у здоровых людей никогда не превышает 10 мкг/л, а у больных акромегалией — превышает. Причем оно не снижается даже после приема 100 г глюкозы. Это называется супрессивный тест с глюкозой.
Гипертония возникает у 25-50% больных акромегалией. Ее причиной считается свойство гормона роста удерживать натрий в организме. Нет прямой зависимости между показателями артериального давления и уровнем соматотропина в крови. У больных при акромегалии часто наблюдается значительная гипертрофия миокарда левого желудочка сердца. Она объясняется не столько повышенным кровяным давлением, сколько изменениями в гормональном фоне. Из-за нее уровень сердечно-сосудистых осложнений среди больных является крайне высоким. Смертность — около 100% в течение 15 лет.
При акромегалии назначают обычные, общепринятые лекарства от давления первого ряда, по отдельности или в комбинациях. Усилия направляют на лечение основного заболевания путем хирургического удаления опухоли гипофиза. После операции артериальное давление у большинства пациентов снижается или полностью нормализуется. При этом содержание гормона роста в крови снижается на 50-90%. Риск смерти от всех причин также снижается в несколько раз.
Есть данные исследований о том, что применение бромокриптина позволяет нормализовать уровень гормона роста в крови примерно у 20% больных акромегалией. Также кратковременное назначение октреотида — аналога соматостатина — подавляет секрецию соматотропина. Все эти мероприятия могут снизить артериальное давление, но реальный долгосрочный способ лечения — хирургия или рентгеновское облучение опухоли гипофиза.
Гиперпаратиреоз
Паращитовидные железы (паратиреоидные железы, околощитовидные железы) — четыре небольших железы, расположенные по задней поверхности щитовидной железы, попарно у её верхних и нижних полюсов. Они вырабатывают паратиреоидный гормон (паратгормон). Этот гормон угнетает формирование костной ткани, вымывает кальций из костей, повышает его концентрацию в крови и в моче. Гиперпаратиреоз — заболевание, которое возникает, если вырабатывается слишком много паратгормона. Чаще всего причиной болезни является гиперплазия (разрастание) или опухоль паращитовидной железы.
Гиперпаратиреоз приводит к тому, что в костях костная ткань замещается соединительной, а в мочевыводящих путях образуются камни из кальция. Врачу следует заподозрить это заболевание, если у пациента гипертония сочетается с повышенным содержанием кальция в крови. Вообще артериальная гипертензия наблюдается примерно у 70% больных первичным гиперпаратиреозом. Причем сам по себе паратгормон не повышает артериальное давление. Гипертония возникает из-за того, что при длительном течении заболевания нарушается функция почек, сосуды теряют возможность расслабляться. Еще вырабатывается паратиреоидный гипертензивный фактор — дополнительный гормон, который активирует ренин-ангиотензин-альдостероновую систему и повышает давление.
По симптомам, без анализов, невозможно сразу поставить диагноз. Проявления со стороны костей — боли, переломы. Со стороны почек — мочекаменная болезнь, почечная недостаточность, вторичный пиелонефрит. В зависимости от того, какие симптомы преобладают, выделяют две формы гиперпаратиреоза — почечную и костную. Анализы показывают повышенное содержание кальция и фосфатов в моче, избыток калия и недостаток электролитов в крови. На рентгеновских снимках заметны признаки остеопороза. Артериальное давление повышается уже на начальных стадиях гиперпаратиреоза, причем поражения органов-мишеней развиваются особенно быстро. Нормальные показатели паратгормона в крови — 10-70 пг/мл, причем с возрастом верхняя граница увеличивается. Диагноз гиперпаратиреоз считается подтвержденным, если в крови слишком много кальция и одновременно избыток паратгормона. Также проводят УЗИ и томографию паращитовидной железы, а если нужно, то и радиологическое контрастное исследование.
Хирургическое лечение гиперпаратиреоза признано безопасным и эффективным. После операции полностью выздоравливают более 90% больных, артериальное давление нормализуется по разным данным у 20-100% пациентов. Таблетки от давления при гиперпаратиреозе назначают, как обычно — лекарства первого ряда поодиночке или в комбинациях.
Гипертония и гормоны щитовидной железы
Гипертиреоз — это повышенная выработка гормонов щитовидной железы, а гипотиреоз — их недостаток. И та, и другая проблема могут вызывать гипертонию, устойчивую к лекарствам. Однако, если лечить основное заболевание, то и артериальное давление нормализуется.
Проблемы со щитовидной железой есть у огромного количества людей, особенно часто у женщин старше 40 лет. Основной проблемой является то, что народ с этой проблемой не желает идти к врачу-эндокринологу и принимать таблетки. Если заболевание щитовидной железы остается без лечения, то это намного сокращают жизнь и ухудшает ее качество.
Основные симптомы чрезмерно активной щитовидной железы:
- худоба, несмотря на хороший аппетит и полноценное питание;
- эмоциональная нестабильность, беспокойство;
- потливость, непереносимость тепла;
- приступы сердцебиения (тахикардии);
- симптомы хронической сердечной недостаточности;
- кожа теплая и влажная;
- волосы тонкие и шелковистые, возможна ранняя седина;
- верхнее артериальное давление скорее повышено, а нижнее может быть понижено.
Основные симптомы недостатка гормонов щитовидной железы:
- ожирение, устойчивое к попыткам похудеть;
- зябкость, непереносимость холода;
- одутловатое лицо;
- отеки;
- сонливость, заторможенность, снижение памяти;
- волосы тусклые, ломкие, выпадают, медленно растут;
- кожа сухая, ногти тонкие, расслаиваются.
Нужно сдать анализы крови:
- Тиреотропный гормон. Если функция щитовидной железы снижена, то содержание этого гормона в крови повышенное. И наоборот, если концентрация этого гормона ниже нормы — значит, щитовидная железа слишком активная.
- Т3 свободный и Т4 свободный. Если показатели этих гормонов не нормальные — значит, щитовидную железу нужно лечить, даже несмотря на хорошие цифры тиреотропного гормона. Часто бывают замаскированные проблемы со щитовидной железой, при которых уровень тиреотропного гормона нормальный. Такие случаи можно обнаружить только с помощью анализов на Т3 свободный и Т4 свободный.
Эндокринные и сердечно-сосудистые изменения при заболеваниях щитовидной железы
| Содержание катехоламинов в крови | Нормальное или сниженное | Повышенное |
| Плотность бета-адренорецепторов | Повышенная | Сниженная |
| Активность ренина плазмы | Повышенная | Сниженная |
| Содержание альдостерона в крови | Повышенное | Сниженное |
| Объем циркулирующей крови | Повышенный | Сниженный |
| Сердечный выброс | Повышенный | Сниженный |
| Частота сердечных сокращений | Повышенная | СНиженная |
| Периферическое сосудистое сопротивление | Сниженное | Повышенное |
Если щитовидная железа слишком активная, то гипертония возникает у 30% больных, а если в организме дефицит ее гормонов, то давление повышено у 30-50% таких пациентов. Давайте разберемся подробнее.
Гипертиреоз
Гипертиреоз и тиреотоксикоз — это одно и то же заболевание, повышенная выработка гормонов щитовидной железы, которые ускоряют обмен веществ. Повышается сердечный выброс, частота пульса и показатели сократительности миокарда. Объем циркулирующей крови увеличивается, а периферическое сопротивление сосудов понижается. Верхнее артериальное давление скорее повышено, а нижнее может быть понижено. Это называется систолическая артериальная гипертензия, или повышенное пульсовое давление.
Терапию гипертиреоза пусть назначает ваш эндокринолог. Это обширная тема, которая выходит за рамки сайта о лечении гипертонии. В качестве таблеток от давления самыми эффективными считаются бета-блокаторы, причем как селективные, так и не селективные. Некоторые исследования показали, что не селективные бета-блокаторы могут уменьшать избыточный синтез гормонов щитовидной железы Т3 и Т4. Также возможно назначение недигидропиридиновых антагонистов кальция, которые замедляют частоту пульса. Если выражена гипертрофия левого желудочка сердца, то назначают ингибиторы АПФ или блокаторы рецепторов ангиотензина-II. Мочегонные лекарства дополняют эффекты всех этих препаратов. Нежелательно использовать дигидропиридиновые блокаторы кальциевых каналов и альфа-адреноблокаторы.
Гипотиреоз
Гипотиреоз — сниженная выработка гормонов щитовидной железы или проблемы с их доступностью для тканей организма. Это заболевание также называется микседема. У таких пациентов сердечный выброс сниженный, пульс пониженный, объем циркулирующей крови тоже сниженный, но при этом периферическое сопротивление сосудов повышенное. Артериальное давление повышается у 30-50% больных гипотиреозом из-за повышенного сосудистого сопротивления.
Анализы показывают, что у тех больных, у кого развилась гипертония на фоне гипотиреоза, уровень адреналина и норадреналина в крови повышенный. Характерно повышенное диастолическое “нижнее” артериальное давление. Верхнее давление может и не повышаться, потому что сердце работает вяло. Считается, что чем сильнее повышено нижнее давление, тем тяжелее гипотиреоз, т. е. тем более острая нехватка гормонов щитовидной железы.
Лечение гипотиреоза — таблетки, которые назначит эндокринолог. Когда терапия начинает действовать, то самочувствие улучшается и давление в большинстве случаев нормализуется. Сдавайте повторные анализы крови на гормоны щитовидной железы раз в 3 месяца, чтобы корректировать дозы таблеток. У больных пожилого возраста, а также с большим “стажем” гипертонии лечение менее эффективно. Этим категориям пациентов нужно принимать таблетки от давления вместе с лекарствами от гипотиреоза. Обычно назначают ингибиторы АПФ, дигидропиридиновые антагонисты кальция или альфа-адреноблокаторы. Также можно добавить мочегонные лекарства для усиления эффекта.
Выводы
Мы рассмотрели основные эндокринные причины, кроме диабета, которые вызывают сильное повышение артериального давления. Характерно, что в таких случаях не помогают традиционные методы лечения гипертонии. Стабильно привести давление в норму можно только после того, как взять под контроль основное заболевание. За последние годы врачи продвинулись в решении этой задачи. Особенно радует развитие лапароскопического подхода при хирургических операциях. В результате этого, риск для пациентов снизился, а выздоровление после операций ускорилось примерно в 2 раза.
Если у вас гипертония + диабет 1 или 2 типа, то изучите эту статью.
Если у человека гипертония из-за эндокринных причин, то обычно состояние настолько плохое, что с обращением к врачу никто не тянет. Исключением являются проблемы со щитовидной железой — дефицит или избыток ее гормонов. Десятки миллионов русскоязычных людей страдают от заболеваний щитовидной железы, но ленятся или упрямо не желают лечиться. Они оказывают себе медвежью услугу: сокращают собственную жизнь, мучаются из-за тяжелых симптомов, рискуют получить внезапный инфаркт или инсульт. Если у вас есть симптомы гипер- или гипотиреоза — сдайте анализы крови и сходите к эндокринологу. Не бойтесь принимать заместительные таблетки гормонов щитовидной железы, они приносят значительную пользу.
За рамками статьи остались самые редкие эндокринные причины гипертонии:
- наследственные заболевания;
- первичный гиперренизм;
- эндотелин-продуцирующие опухоли.
Вероятность этих заболеваний — намного ниже, чем удара молнии. Если есть вопросы, то прошу задавать их в комментариях к статье.
prichiny.lechenie-gipertoniya.ru