Кровь на рнга что это
Анализ крови рнга что это
Главная » Анализ крови » Анализ крови рнга что это
Оглавление
 Серологический анализ крови представляет собой способ лабораторного исследования определенных антигенов или антител (специфических белков) в сыворотке крови пациента, основанный на иммунных реакциях организма. Данный метод применяется при диагностике инфекционных заболеваний для выявления наличия антител в крови больного к определенному виду вирусов или бактерий, а также для определения групповой принадлежности крови.
Серологический анализ крови представляет собой способ лабораторного исследования определенных антигенов или антител (специфических белков) в сыворотке крови пациента, основанный на иммунных реакциях организма. Данный метод применяется при диагностике инфекционных заболеваний для выявления наличия антител в крови больного к определенному виду вирусов или бактерий, а также для определения групповой принадлежности крови.
Исследуемый материал:
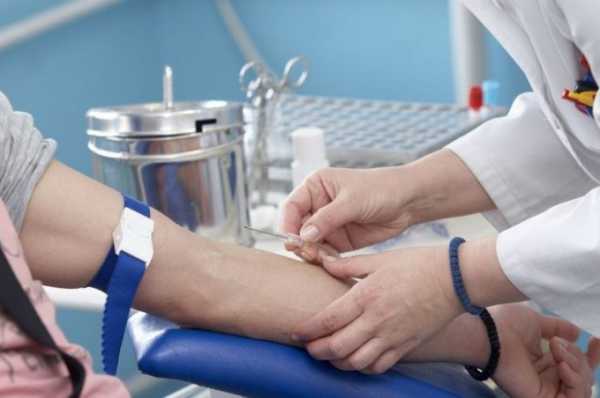
В первую очередь для проведения серологического анализа используют биологический материал, собранный от пациента:- сыворотка крови
- слюна
- фекальные массы
Особенности транспортировки крови и хранения сыворотки:
Сразу же после забора крови её транспортируют в специальную лабораторию, где в тот же день производится подготовка сыворотки. Хранение сыворотки допускается не более 4 – 6 дней в холодильной камере при температуре 2 – 4 градусов. При необходимости более длительного хранения, сыворотка замораживается. Во избежание нарушения качества сыворотки допускается однократное её замораживание и, соответственно, размораживание. При длительном хранении антитела теряют свои свойства и становятся частично неактивными, наиболее чувствительными к замораживанию являются иммуноглобулины класса М. После размораживания сыворотки необходимо тщательное перемешивание её до однородной массы, что способствует восстановлению концентрации антител, содержащихся в данной сыворотке.Для чего используют серологические исследования?
Серологические методы лабораторной диагностики используются для выявления таких заболеваний как эхинококкоз, трихинеллёз, токсокароз, описторхоз, цистицеркоз, токсоплазмоз, амебиаз, лямблиоз, для определения эффективности проведённого курса лечения и, наконец, для обнаружения повторного заболевания после полного выздоровления пациента.Основные методы серологической диагностики:
1. Реакция иммунофлюоресценции (РИФ) Данная реакция является непрямым вариантом серологического исследования, то есть, производится она в два этапа. На первом этапе производят выявление необходимого антитела в циркулирующем комплексе антиген – антитело с помощью антиглобулина, схожего по своей структуре с белками иммунной сыворотки. Выявление искомого антитела возможно также при изучении заранее приготовленного антигенного препарата под люминесцентным микроскопом, без использования антиглобулинов.Иммунофлюоресцентная реакция – очень трудоёмкий процесс, требующий от специалиста немало времени и ответственности. Начинается реакция с подготовки растворов, затем сыворотки и их контрольные образцы подвергаются титрованию (процесс, позволяющий определить содержание определённого вещества путём постепенного смешивания исследуемого раствора с контролируемым количеством реагента). Подготовленные ранее разведения и их контрольные образцы аккуратно наносятся на предметные стёкла с антигеном. Потом препараты подвергаются инкубации, затем следует их отмывание и высушивание на воздухе. На стёкла с антигеном тонким слоем наносится антисыворотка, после этого производится вторичная инкубация препаратов и, вся предыдущая цепь действий повторяется, завершаясь высушиванием препарата. В результате препарат на предметном стекле подвергается обработке глицерином и исследуется в люминесцентном микроскопе.
Результаты проведённой реакции оцениваются по четырёх бальной шкале, которая характеризуется интенсивностью поверхностного жёлто-зелёного свечения клеток антигенов:+ очень слабое свечение клетки, заметное только на её периферии
++ слабое свечение периферии клетки, но с явно заметным зелёным оттенком +++/++++ яркое свечение зелёного цвета периферии клетки Титром реакции считается такое разведение сыворотки, где не менее 50 % клеток антигена проявляют чёткое поверхностное свечение, то есть результат реакции +++ или ++++. Значение тира реакции от 1/80 до 1/100.2. Реакция непрямой гемагглютинации (РНГА)
Принцип реакции основывается на способности эритроцитов концентрировать антиген на своей поверхности и склеиваться, образуя видимый осадок, при вступлении в контакт со специфическими антителами. Данная реакция очень информативна в диагностике острой формы описторхоза, острой и хронической формы эхинококкоза и трихинеллёза. Иногда РНГА используется для подтверждения результатов ИФА, что помогает повысить достоверность диагностики паразитарных заболеваний. Набор, необходимый для проведения реакции, содержит: (Д+) эритроциты барана, чувствительные к специфическому антигену, (Д-) эритроциты без антигена, (Э) сухие эритроциты барана, (К+) диагностическую агглютинирующую сыворотку – положительный контрольный тест, (К-) нормальная сыворотка человека – отрицательный тест, реагент, применяемый для подготовки раствора, используемого при разведении сыворотки. Постановка реакции происходит в несколько этапов, строго следующих один за другим. Вначале подготавливают необходимые растворы, затем готовят сыворотки и их контрольные образцы, после чего данные образцы наносятся на планшеты. Далее следует нанесение на планшеты сенсибилизированных (Д+) и несенсибилизированных (Д-) эритроцитов барана. Данные препараты инкубируются, и через некоторое время производится учёт результатов. Результаты проведённой реакции учитываются по четырёх бальной системе. Интенсивность реакции зависит от количества осаждённых эритроцитов на дне образованных лунок:– отрицательная реакция, которая характеризуется осаждением эритроцитов на дно лунок в виде небольшого колечка с гладкими краями или «пуговки»
+ слабая интенсивность, для данной реакции характерны небольшие одиночные отложения на дне лунки. Неагглютинированные эритроциты образовывают «маленькое колечко» в центре лунки ++ средняя интенсивность, ей свойственно образование на дне лунки «широкого плотного кольца» из неагглютинированных эритроцитов +++ интенсивная реакция, агглютинированные эритроциты образуют так называемые «зонтики», в центре которых, явно видны кольца, образованные осевшими неагглютинированными эритроцитами ++++ резко интенсивная реакция, в которой агглютинируются все эритроциты и, образуя «зонтики», выстилают дно лунок. Титром данной реакции считают последнее разведение сыворотки, при котором выявляется явная агглютинация эритроцитов не менее +++, то есть при интенсивной или резко интенсивной реакции.3. Иммуноферментный анализ (ИФА)
Принцип метода заключается в своеобразном взаимодействии антитела с антигеном. Одним из обязательных условий реакции является предварительная фиксация одного из её компонентов, то есть антигена или антитела, на твёрдых планшетах. Затем, при помощи ферментной метки обнаруживают возникнувшие комплексы антиген – антитело благодаря изменению оптической плотности первоначальной смеси (субстрата), что проявляется изменением интенсивности её окраски. ИФА свойственны некоторые преимущества перед остальными серологическими методами, например, данная реакция является наиболее чувствительной, в тестах используются универсальные реагенты, остающиеся стабильными не менее 6 месяцев, автоматизированный процесс учёта результатов реакции. Набор, необходимый для проведения реакции, содержит следующие компоненты: паразитарный антиген, специфические сывороточные антитела, конъюгат, планшета с зафиксированным на ней специфическим паразитарным антигеном, контрольные сыворотки.Постановка реакции ИФА происходит в несколько этапов: вначале производится приготовление необходимых растворов, затем готовятся исследуемые образцы сывороток, а также контрольные сыворотки, позже следует нанесение приготовленных образцов сыворотки и контрольных сывороток на твёрдофазные носители, планшеты инкубируются, промываются и, только после проведённых процедур в лунки планшет вносится конъюгат. Через некоторое время он удаляется путём промывания лунок. На завершающем этапе в лунки вносится субстратная смесь и выдерживается в тёмном месте при комнатной температуре. Оценка результатов проводится автоматически при помощи специальных измерительных приборов, в некоторых случаях допускается визуальный учёт результатов проведённой реакции.
Достоверность и качество методов серологической диагностики зависят от организации проведённого внутреннего и внешнего лабораторного контроля, состоящих из нескольких независимых процедур, предназначенных для оценки качества результатов проведённого анализа. Перед применением необходимо проконсультироваться со специалистом.Автор: Буковей П.В.
Вернуться к началу страницы
ВНИМАНИЕ! Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется широкому кругу читателей для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.www.tiensmed.ru
Реакция непрямой
Реакция непрямой (пассивной) гемагглютинации (РНГА, РПГА)
Реакция ставится:
1) для обнаружения полисахаридов, белков, экстрактов бактерий и других высокодисперстных веществ, риккетсий и вирусов, комплексы которых с агглютининами в обычных РА увидеть не удается,
2) для выявления антител в сыворотках больных к этим высокодисперстным веществам и мельчайшим микроорганизмам.
Под непрямой, или пассивной, агглютинацией понимают реакцию, в которой антитела взаимодействуют с антигенами, предварительно адсорбированными на инертных частицах (латекс, целлюлоза, полистерол, оксид бария и др. или эритроциты барана, I(0)-группы крови человека)
В реакции пассивной гемагглютинации (РПГА) в качестве носителя используют эритроциты. Нагруженные антигеном эритроциты склеиваются в присутствии специфических антител к данному антигену и выпадают в осадок. Сенсибилизированные антигеном эритроциты используют в РПГА как эритроцитарный диагностикум для обнаружения антител (серодиагностика). Если нагрузить эритроциты антителами (эритроцитарный антительный диагностикум), то можно применять для выявления антигенов.
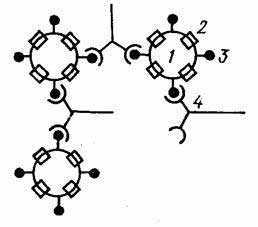
Рис. 3. Схема РПГА: эритроциты (1), нагруженные антигеном (3), связываются специфическими антителами (4).
Постановка. В лунках полистироловых планшетов готовят ряд последовательных разведений сыворотки. В предпоследнюю лунку вносят - 0,5 мл заведомо положительной сыворотки и в последнюю 0,5 мл физиологического раствора (контроли). Затем во все лунки добавляют по 0,1 мл разведенного эритроцитарного диагностикума, встряхивают и помещают в термостат на 2 ч.
Учет. В положительном случае эритроциты оседают на дне лунки в виде ровного слоя клеток со складчатым или зазубренным краем (перевернутый зонтик), в отрицательном - оседают в виде пуговки или колечка.
Рис.4. Учет РНГА (РПГА).
Учет результатов РНГА, поставленной с целью обнаружения ботулотоксина.
Возбудитель ботулизма - Clostridium botulinum вырабатывает токсины семи сероваров (А, B, C, D, E, F, G), однако чаще других встречаются серовары А, В, Е. Все токсины отличаются по антигенным свойствам и могут быть дифференцированы в реакциях типоспецифическими сыворотками. Для этой цели можно поставить реакцию пассивной (непрямой) гемагглютинации с сывороткой больного, в которой предполагается наличие токсина, и эритроцитами, нагруженными антителами антитоксических противоботулинических сывороток типов А, В, Е. Контролем служит нормальная сыворотка.
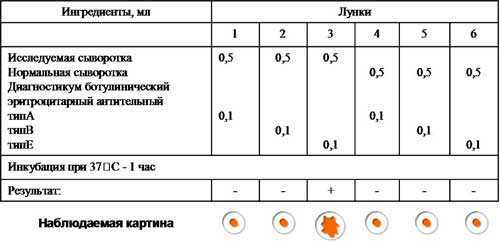
Рис. 3. Постановка и результат РНГА.
Учет. В положительном случае эритроциты оседают на дне лунки в виде ровного слоя клеток со складчатым или зазубренным краем (перевернутый зонтик), в отрицательном - оседают в виде пуговки или колечка.
Вывод: В сыворотке больного обнаружен ботулотоксин тип Е.
Реакция торможения гемагглютинации (РТГА).
Рис. 8. Реакция торможения гемагглютинации (РТГА) (схема).
Принцип реакции основан на способности АТ связывать различные вирусы и нейтрализовать их, лишая возможности агглютинировать эритроциты. Визуально этот эффект и проявляется в «торможении» гемагглютинации. РТГА применяют при диагностике вирусных инфекций для выявления специфических антигемагглютининов и идентификации различных вирусов по их гемагглютининам, проявляющим свойства Аг.
Типирование вируса проводят в реакции РТГА с набором типоспецифических сывороток. Результаты реакции учитывают по отсутствию гемагглютинации. Подтипы вируса типа А с антигенами H0N1, h3N1, h4N2, h5N2 и другие могут быть дифференцированы в РТГА с набором гомологичных типоспецифических сывороток
Рис. 9. Результаты РТГА при типировании вируса гриппа
Условные обозначения: - торможение гемагглютинации (пуговка) ; - гемагглютинация (зонтик).
Выводы: Исследуемый материал содержит вирус гриппа тип А с антигеном h5N2
РЕАКЦИИ ПРЕЦИПИТАЦИИ
Реакции преципитации (РП) основаны на фенoмене образования видимого осадка (преципитата) или общего помутнения среды после взаимодействия растворимых либо находящихся в коллоидном дисперсном состоянии Аг с АТ.РП ставят в специальных узких пробирках. В качестве реагентов используют гипериммунные преципитирующие сыворотки с высокими титрами АТ к гомологичным Аг. РП позволяет быстро (в течение нескольких секунд) выявлять незначительные количества Аг (можно выявить антиген в таких малых количествах, которые не обнаруживаются химическим путем). Они очень чувствительны, и их применяют для тонкого иммунохимического анализа, выявляющего отдельные компоненты в смеси антигена.
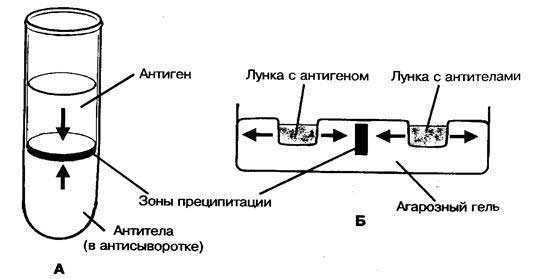
Рис. 5. Схемы реакций преципитации в пробирке (А) и агаре (Б).
Реакция кольцепреципитации Асколи
Постановка. В узкую пробирку диаметром 0,5 см с неразведенной преципитирующей сывороткой в количестве 0,3-0,5 мл, держа ее в наклонном положении, пастеровской пипеткой медленно по стенке наслаивается такой же объем антигена. Пробирку осторожно, чтобы не смешать жидкости, ставят вертикально. При правильном наслоении преципитиногена на сыворотку четко обозначается граница между двумя слоями жидкости. Постановка реакции обязательно сопровождается контролями сыворотки и антигена.
Учет. Результаты реакции учитывают в зависимости от вида антигена и антител через 5-10 мин, 1-2 ч или через 20-24 ч. В случае положительной реакции в пробирке на границе между сывороткой и исследуемым экстрактом появляется преципитат в виде кольца белого цвета.
Рис. 4. Реакция кольцепреципитации.
Определение токсигенности коринебактерий дифтерии в реакции преципитации в агаре.
Эта издавна используемая реакция преципитации, предложенная для определения токсичности коринебактерий дифтерии, ставится на фосфатно-пептонном агаре в чашке Петри. Вдоль ее посередине помещают полоску стерильной фильтровальной бумаги, смоченной антитоксической сывороткой. После подсушивания на расстоянии 1 см от края полоски бляшками диаметром 10 мм подсевают выделенные культуры. В одной чашке можно сеять от 3 до 10 культур, одна из которых, контрольная, должна быть заведомо токсигенной. Посевы помещают в термостат.
Учет реакций проводят через 24-48-72 ч. Если культура токсигенная, на некотором расстоянии от полоски бумаги возникают линии преципитата, совпадающие с линиями преципитата контрольной культуры. Они имеют вид «стрел-усиков», которые хорошо видны в проходящем свете.
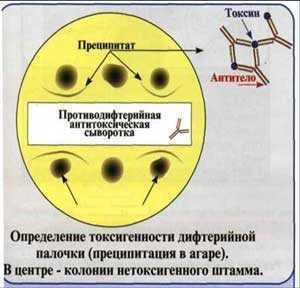
Рис. 5. Реакция преципитации в агаре.
РЕАКЦИИ НЕЙТРАЛИЗАЦИИ
Реакции нейтрализации (РН) основаны на способности АТ связывать различные возбудители или их метаболиты, лишая тем самым их возможности реализовать свои биологические свойства (иными словами, АТ нейтрализуют возбудителей). На практике РН применяют для выявления вирусов и различных токсинов. В определенной степени к ним же относят реакции торможения вирусиндуцированной гемагглютинации и иммобилизации.
Реакция нейтрализации вирусов
В сыворотки крови переболевших лиц циркулируют антитела, нейтрализующие вирусы. Их наличие выявляют смешиванием культуры возбудителей с сывороткой с последующим введение лабораторному животному или заражением культуры клеток. На эффективность нейтрализации указывает выживание животного либо отсутствие гибели клеток в культурах.
РЕАКЦИЯ СВЯЗЫВАНИЯ КОМПЛЕМЕНТА (РСК)
РСК широко используют для лабораторной диагностики венерических болезней, риккетсиозов, вирусных инфекций. Реакция протекает в две фазы. Первая фаза- взаимодействие антигена и антител при обязательном участии комплемента.
Вторая- выявление результатов реакции при помощи индикаторной гемолитической системы (эритроциты барана и гемолитическая сыворотка). Разрушение эритроцитов гемолитической сывороткой происходит только в случае присоединения комплемента к гемолитической системе. Если же комплемент адсорбировался ранее на комплексе антиген-антитело, то гемолиз эритроцитов не наступает.
При наличии в исследуемой сыворотке антител, комплементарных антигену, образующийся комплекс антиген-антитело связывает (адсорбирует) на себе комплемент. При добавлении гемолитической системы гемолиза не происходит (задержка гемолиза), т.к. весь комплемент израсходован на специфическую связь комплекса антиген-антитело, а эритроциты остались неизменными.
При отсутствии в сыворотке антител, комплементарных антигену, специфический комплекс антиген-антитело не образуется и комплемент остается не связанным. Поэтому при добавлении гемолитической системы комплемент присоединяется к ней. Результатом реакции в данном случае будет гемолиз эритроцитов - в пробирках образуется так называемая «лаковая» кровь.
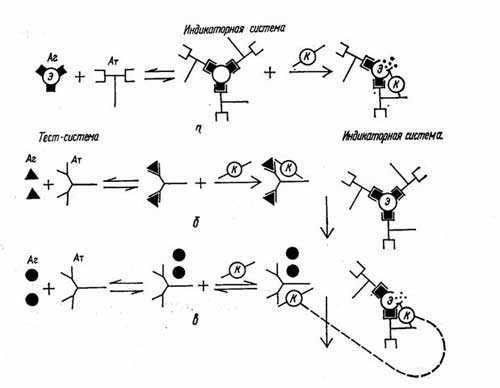
Рис. 6. Схема РСК: а - индикаторная система (эритроциты барана и антитела к ним) в присутствии комплемента определяется в виде гемолиза; б - с сывороткой больного диагностикум (Аг) образует иммунные комплексы и активирует комплемент, результат - задержка гемолиза; в - в сыворотке здорового человека антител нет, комплемент активируется индикаторной системой, результат - гемолиз.
Рис. 1. Схема реакции связывания комплемента.
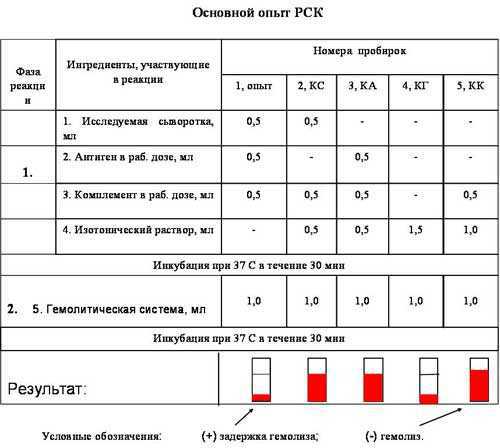
Рис. 2. Постановка и результат РСК.
Выводы: В исследуемой сыворотке выявлены антитела.
РСК позволяет выявить антитела к любому штамму одного и того же серотипа вируса. Диагностическое значение имеет четырехкратное увеличение титра антител в парных сыворотках (в период эпидемии гриппа) и двукратное нарастание в сыворотках крови больных при характерной клинической картине.
РЕАКЦИИ С ПРИМЕНЕНИЕМ МЕЧЕННЫХ АТ И Аг
Реакции с использованием меченных антител и антигенов составляют основу методов экспресс-диагностики инфекционных заболеваний, так как выявляют минимальное содержание Аг и АТ в исследуемых образцах. В качестве меток могут быть использованы различные ферменты, красители флюорохромы и изотопы.
Реакция иммунофлюоресценции (РИФ)
Данный метод является экспрессным и высокочувствительным. Существуют две его разновидности.
При прямом методек исследуемой взвеси микробов, фиксированной на стекле, добавляют сыворотку, меченную флуорохромом. Образующийся комплекс антиген-антитело при освещении ультрафиолетовыми (сине-фиолетовыми) лучами дает ярко-зеленое свечение.
При непрямом РИФиспользуют обычные диагностические сыворотки против какого-либо вида микробов. Добавление этой сыворотки к испытуемой взвеси микробов вызывает образование комплекса антиген-антитело. Этот комплекс выявляется с помощью универсальной флюоресцирующей сыворотки, содержащей антитела к гаммаглобулиновой фракции крови того вида животного, от которого была получена диагностическая сыворотка.
Светящийся комплекс выявляют при люминесцентной микроскопии.
Рис. 7. Реакция иммунофлюоресценции (схема).
Рис. 4. Пневмококки, выявленные РИФ (люминесцентная микроскопия).
Иммуноферментный анализ (ИФА)
В основе иммуноферментного анализа лежит известная иммунная реакция антигена и антитела. Один из этих реагентов является определяемым веществом, а другой - узнающим, обладающим известной стандартной специфичностью (избирательностью) по отношению к определяемому веществу.
Для выявления образовавшихся иммунных комплексов (антиген-антитело) используется фермент, которым предварительно метится узнающий компонент (антиген или антитело). Сам фермент, естественно, не виден, поэтому визуализация присутствия вещества, определяемого методом ИФА, достигается применением посредника -хромогена. Это особое химическое соединение, которое хорошо растворимо в воде, и раствор которого бесцветен. Превращение бесцветного хромогена в цветное вещество хромофор происходит под действием фермента, для которого хромоген является субстратом.
Рис. 8. Иммуноферментный анализ (схема).
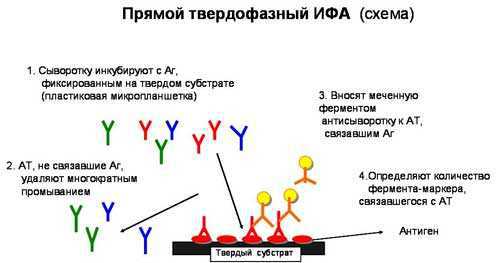
Рис. 5. Иммуноферментный анализ (ИФА) (схема).

Рис. 6. Результат ИФА. Желтый цвет раствора в лунке является положительным результатом.
studfiles.net
Виды анализов при брюшном тифе

Брюшной тиф – это острое инфекционное заболевание, которое вызывается брюшнотифозной палочкой. Путь передачи – алиментарный, механизм – фекально-оральный. Возбудитель вызывает бактериемию (большое количество брюшнотифозной палочки в крови), высокую интоксикацию, поражает лимфатический аппарат тонкого кишечника, печень и селезенку (органы увеличены в размерах). Диагностический анализ на брюшной тиф первые дни болезни затруднен. Это связано с тем, что инфекционный процесс может протекать в атипичной или скрытой форме. Поэтому при любом виде лихорадки, независимо от ее интенсивности, диагностику на брюшной тиф делают 5 дней подряд.
Характеристика и особенности возбудителя брюшного тифа
 Инфекцию вызывает возбудитель из рода сальмонелл – Salmonella typhi. Это подвижная грамотрицательная палочка, которая живет в условиях доступа кислорода. Она не способна образовывать споры, но очень устойчива в условиях внешней среды. Находясь в воде, тифозная палочка сохраняет жизнеспособность от 1 до 5 месяцев. В испражнениях она активна на протяжении 25 дней.
Инфекцию вызывает возбудитель из рода сальмонелл – Salmonella typhi. Это подвижная грамотрицательная палочка, которая живет в условиях доступа кислорода. Она не способна образовывать споры, но очень устойчива в условиях внешней среды. Находясь в воде, тифозная палочка сохраняет жизнеспособность от 1 до 5 месяцев. В испражнениях она активна на протяжении 25 дней.
При умеренном охлаждении, например, в холодильнике, микроорганизм в молочных продуктах не только сохраняется, но и способен к размножению в течение месяца. Высокие температуры губительно воздействуют на возбудителя. При кипячении тифозная палочка погибает моментально. Если нагреть воду до 60°C, то микроорганизм погибнет через 4-5 минут. Под действием прямых солнечных лучей он также теряет жизнеспособность.
Тифозная палочка очень чувствительна к химическим дезинфицирующим веществам. При воздействии хлорамина, сулемы, лизола она обеззараживается за несколько минут.
Тифозная палочка имеет сложную антигенную структуру. Но для диагностических целей используют только два антигенных комплекса: О-антиген (термостабильный соматический) и Vi-антиген (термолабильный жгутиковый). Патогенный микроорганизм способен образовывать L-формы, которые способствуют развитию бактериального носительства и рецидивов брюшного тифа.
Дифференциальная диагностика заболевания
 По клинической картине брюшной тиф схож с другими инфекционными заболеваниями. Поэтому важно отличить его по проявляющимся симптомам от таких болезней, как сыпной тиф, бруцеллез, грипп, менингококковая инфекция, лихорадка КУ (коксиеллез).
По клинической картине брюшной тиф схож с другими инфекционными заболеваниями. Поэтому важно отличить его по проявляющимся симптомам от таких болезней, как сыпной тиф, бруцеллез, грипп, менингококковая инфекция, лихорадка КУ (коксиеллез).
Отличительные признаки брюшного тифа:
- острое начало болезни только в 1/3 случаев;
- нарушение сна, слабость и головная боль нарастают постепенно;
- кожа становится бледной и сухой;
- заторможенность реакций;
- интоксикация организма прогрессирует постепенно;
- температура тела поднимается медленно, но переносится больными тяжело, при этом пациенты не потеют, кожа остается сухой;
- сердцебиение замедляется, незначительно снижается артериальное давление, при аускультации тоны сердца приглушены;
- появляется мягкий влажный кашель, который переходит в ранний бронхит;
- живот вздут, слышны урчания, которые локализуются в правом подреберье (область печени).
Раннее выявление тифозной палочки
 Для выявления брюшного тифа на ранних этапах болезни используют посев крови – анализ на гемокультуру. Это обусловлено тем, что инфекционная болезнь сопровождается интенсивной бактериемией именно первые дни заболевания, в поздний период болезни количество тифозной палочки в крови становится значительно меньше.
Для выявления брюшного тифа на ранних этапах болезни используют посев крови – анализ на гемокультуру. Это обусловлено тем, что инфекционная болезнь сопровождается интенсивной бактериемией именно первые дни заболевания, в поздний период болезни количество тифозной палочки в крови становится значительно меньше.
Для выделения возбудителя взятую у пациента кровь засеивают на специальную питательную среду – мясопептонный бульон.
Для исследования сдают венозную кровь из локтевой вены в количестве 10-15 мл все пациенты с высокой температурой. В некоторых случаях при подозрении на брюшной тиф посев крови могут проводить при нормальной температуре у больного. Кровь засевается сразу же после взятия и отправляется в лабораторию.
Сколько делается анализ? Предварительные данные можно получить через двое суток. Окончательный результат известен на 4-5 сутки. Чтобы подтвердить диагноз, исследование на гемокультуру проводят 2-3 раза.
Чтобы повысить качество посева и роста микроорганизма, за 20 минут до забора крови пациенту вводят адреналин. Посев крови должен проводиться до начала антибактериальной терапии, в противном случае результаты анализа будут недостоверными.
Серологические методы исследования
Серологические исследования – это специфические методы диагностики для выявления возбудителя. Их цель – обнаружение антител в сыворотке крови. При брюшном тифе антитела вырабатываются на 6-8 день заболевания.
 Это метод определения антигенов и антител с помощью эритроцитов, которые способны выпадать в осадок в присутствие антигенов. Предварительно антитела и антигены адсорбируются и сохраняются в таком виде на поверхности эритроцитов.
Это метод определения антигенов и антител с помощью эритроцитов, которые способны выпадать в осадок в присутствие антигенов. Предварительно антитела и антигены адсорбируются и сохраняются в таком виде на поверхности эритроцитов.
РНГА на брюшной тиф проводится в комплексной диагностике с другими тестами, при поиске источников заражения в случае вспышки заболевания. Подготовка к исследованию:
- крови берут из локтевой вены;
- взятие материала должно производиться натощак;
- интервал между последним приемом пищи и сдачей крови не менее 8 часов.
РНГА брюшнотифозной диагностики обнаруживает Vi- и О-антитела. Для положительного результата минимальные диагностические титры должны составлять для Vi-антител – 1:80, для О-антител – 1:200.
РПГА (реакция пассивной гемагглютинации)
 Это метод исследования, который выявляет в сыворотке крови специфические антитела к возбудителю заболевания.
Это метод исследования, который выявляет в сыворотке крови специфические антитела к возбудителю заболевания.
РПГА-тест на антитела при брюшном тифе становится положительным к концу второй недели болезни. Для достоверности результатов анализ крови на брюшной тиф повторяют через 5 дней. Если инфекция носит острый характер, то титры растут.
Кровь для РПГА на брюшной тиф берут утром натощак из локтевой вены. Положительные диагностические значения титров для Vi-антител – 1:40, для О-антител – 1:200.
В диагностических целях могут быть использованы другие серологические методы:
- ИФМ – иммунофлюоресцентная микроскопия;
- ИФА – иммуноферментный анализ;
- реакция коагглютинации.
Клиническое исследование крови
 При брюшном тифе в обязательном порядке делают общий анализ крови. Его основные показатели:
При брюшном тифе в обязательном порядке делают общий анализ крови. Его основные показатели:
- лейкопения – лейкоциты в крови ниже нормы;
- анэозинофилия – отсутствие одного из вида лейкоцитов – эозинофилов;
- относительный лимфоцитоз – свидетельствует о снижении сопротивляемости организма;
- повышенное или умеренное СОЭ (скорость оседания эритроцитов);
- нейтрофильный лейкоцитоз – аномально высокое количество нейтрофилов – лейкоциты, которые вырабатываются иммунной системой в ответ на острый воспалительный процесс, при брюшном тифе – это бактериемия;
- тромбоцитопения – снижение количества тромбоцитов, отвечающих за свертываемость крови.
Общий анализ крови берут при поступлении больного в стационар, а также несколько раз во время лечения.
Бактериологическое исследование кала (копрокультура)
 Этот метод диагностики используют не часто, так как тифозная палочка появляется в кале не ранее конца 2-й недели или начала 3-й недели болезни. В основном такой способ используют для обследования людей на носительство. Также бактериологический анализ кала на брюшной тиф делают для санкнижки работникам детских учреждений, общественного питания, водоснабжения.
Этот метод диагностики используют не часто, так как тифозная палочка появляется в кале не ранее конца 2-й недели или начала 3-й недели болезни. В основном такой способ используют для обследования людей на носительство. Также бактериологический анализ кала на брюшной тиф делают для санкнижки работникам детских учреждений, общественного питания, водоснабжения.
Как берут материал:
- За 3-4 часа до взятия кала нужно принять 30 г магнезиальной соли, чтобы каловые массы сделать более мягкими.
- Материал для исследования нужно брать только из жидкой части.
- Если в кале обнаруживаются примеси крови, гноя, слизи, их обязательно собрать для анализа.
- Количество кала – 10-15 г, набирают деревянным или пластиковым стерильным шпателем и помещают в банку с широким горлом.
Лучше посев производить сразу же у постели больного. Если нет возможности немедленно доставить его в лабораторию, то кал вносят в специальный консервант.
Бактериологическое исследование мочи (уринокультура)
 В пробах мочи тифозная палочка обнаруживается на 3-4 неделе заболевания. Правила сбора мочи для обследования:
В пробах мочи тифозная палочка обнаруживается на 3-4 неделе заболевания. Правила сбора мочи для обследования:
- провести тщательный туалет наружных половых органов;
- у тяжелобольных мочу собирают с помощью катетера;
- необходимое количество мочи – 40-50 мл.
Мочу доставляют в лабораторию. Для посева используют осадок. Чтобы его получить, материал центрифугируют, а затем засевают на плотные питательные среды.
Бактериологическое исследование желчи (биликультура)
Чтобы получить порцию желчи для анализа, больному делают дуоденальное зондирование. Для лучшего отхождения желчи пациенту в двенадцатиперстную кишку через зонд вводят раствор магнезии объемом 40-50 мл. В пробирки собирают три порции – А, В, С, каждая объемом 5-10 мл.
 Желчь засеивают во флаконы с питательным бульоном. Если желчь содержит хлопья или другие включения, то для исследования она не пригодна. Посевы помещают в термостаты с постоянной температурой 37°C и выращивают культуру в течение 20 часов.
Желчь засеивают во флаконы с питательным бульоном. Если желчь содержит хлопья или другие включения, то для исследования она не пригодна. Посевы помещают в термостаты с постоянной температурой 37°C и выращивают культуру в течение 20 часов.
Анализ на брюшной тиф с положительным результатом подтверждает наличие инфекции в организме. Отрицательные показатели говорят об отсутствии болезни или ее раннем периоде. Если результаты анализов ложноположительные, это может свидетельствовать о перекрестной реакции с другими инфекциями. Недостоверный ответ также может быть при приеме антибактериальных препаратов.
otravlenye.ru
Диагностика брюшного типа
Брюшной тиф развивается при попадании в организм бактерии сальмонеллы. Ею можно занести в кишечник через немытые продукты питания, загрязненную воду, пренебрегая правилами гигиены (например, при одновременном использовании полотенец с лицом, которое является носителем бактерии).
Путь передачи инфекции фекально-оральный. Поскольку клиническая картина заболевания не имеет специфических симптомов, то для подтверждения диагноза необходимо провести анализ на брюшной тиф, который поможет определить присутствие в организме возбудителя.
Когда сдается анализ на брюшной тиф
Анализ крови на брюшной тиф может сдаваться в двух случаях:
- при проявлении клиники характерной для кишечной инфекции;
- для предотвращения эпидемий (является обязательным анализом при продлении санитарной книжки).
Если пациент обратился к доктору с жалобой на проблемы с пищеварением и гипертермией, то врач, основываясь на проявлениях болезни, сделает предположение о развитии кишечной инфекции. На присутствие брюшного тифа указывают следующие жалобы пациента:
- боль в животе;
- признаки отравления (тошнота, рвота, слабость, потеря аппетита, гипертермия);
- проблемы со стулом (запор, несколько реже диарея);
- обезвоживание (сильная жажда, язык покрыт белым налетом, шелушение кожи);
- возможно образование розеол (сыпь на коже появляется через неделю после инфицирования. При нажатии на нее исчезает, а затем вновь появляется. Количество высыпаний от 4 до 25 элементов).
Брюшной тиф, как правило, протекает следующим образом. Острое начало течения болезни в 30% случаев. Симптомы отравления, ухудшение сна, боль в голове, слабость усиливаются постепенно. Температура тела увеличивается на протяжении нескольких дней и достигает фебрильных значений. Появляется заторможенность реакций, живот вздут, появляется метеоризм, урчание.
 После того как человек переболел брюшным тифом у него вырабатывается стойкий иммунитет к брюшной палочке
После того как человек переболел брюшным тифом у него вырабатывается стойкий иммунитет к брюшной палочке Возбудитель тифа в пресном водоеме может оставаться жизнеспособным до месяца, а в сельскохозяйственной продукции до 10 дней, в молочных продуктах он размножается и накапливается. Комнатная муха также способна перенести бактерию на продукты питания.
Первые признаки заболевания проявляются на 7–23 сутки после заражения, поэтому установить точно источник крайне сложно. Брюшной тиф нужно дифференцировать от туберкулёза, бруцеллеза, сыпного тифа, холеры, чумы и прочих болезней, при которых у пациента возникает лихорадка и интоксикация.
Какие анализы проводятся
Для подтверждения брюшного тифа назначаются лабораторные исследования, которые нужно провести еще до начала антибиотикотерапии (прием антибактериальных лекарств может сказаться на правильности диагностики).
Для обследования могут брать кровь, кал, мочу, желчь, спинномозговую жидкость (при подозрении на осложнение). В зависимости от стадии болезни и симптоматики могут назначать следующие анализы на брюшной тиф.
Серологическое исследование
При нем изучается плазма крови. Необходимо для обнаружения специфических антител, вырабатываемых иммунитетом человека. Анализ может проводиться только спустя 4–5 суток после заражения брюшным тифом, поскольку ранее организм не синтезирует антитела.
Общий анализ крови
Диагностика сальмонеллезаНазначается для определения количественной характеристики всех клеток крови. При заражении брюшным тифом изменяются нормальные показатели крови.
Возникает лейкопения (количество лейкоцитов понижается), анэозинофилия (отсутствуют эозинофилы), повышается количество лимфоцитов, что указывает на присутствие в крови инфекции.
Также во время брюшного тифа увеличивается уровень нейтрофилов, лейкоцитов, синтезируемых организмом во время воспаления, понижается количество тромбоцитов, которые ответственны за свертываемость крови.
Развернутый анализ крови проводится обязательно при поступлении на стационарное лечение и во время терапии, чтоб проследить динамику. Для исследования берут анализ крови из вены или из пальца.
Биохимия крови
Обнаруживает белки острой фазы, проводить ее нужно еще до приема антибиотика. Для теста требуется 5–10 мл крови из вены, результаты исследования можно узнать в течение суток.
Бактериальный посев
Во взятом образце крови мало бактерий, поэтому ее переносят в питательную среду (мясопептонный бульон) и ставят в термостатический аппарат. Микроорганизм в благоприятных условиях начнет образовывать многочисленную колонию, которая будет пригодна для исследования.
После используют химические реагенты и устанавливают вид бактерии. Подобный тест проводится всем пациентом с гипертермией, а также при проверке на брюшной тиф. Результаты можно получить на 4-5 день после проведения анализа, предварительный ответ будет дан через 2 суток. Бак посев наиболее точная лабораторная диагностика брюшного тифа.
Для обнаружения антител к брюшному тифу применяется радиоиммунный или иммуноферментный методРНГА и РПГА
Для обнаружения человека, который является переносчиком тифозной палочки, а также для контроля действия вакцинации против брюшного тифа применяется РНГА (реакции непрямой гемагглютинации) или пассивной гемагглютинации (РПГА). Этот метод помогает обнаружить антигены и антитела при помощи красных кровяных клеток, которые выпадают в осадок при контакте с антигеном.
Эритроциты, на которых адсорбированы антигены, склеиваются при контакте с антителом. При иммунологическом исследовании определяется уровень этих антител. У человека, болеющего брюшным тифом, он может быть на уровне 1:40, а у победившего инфекцию 1:2000, поэтому диагностика проводится с интервалом в 5 дней, чтоб следить за динамикой.
Бактериологическое исследование кала
Данный анализ назначается редко, так как тифозная палочка выходит из организма только через 8–10 дней после заражения. Этот способ применяется для выявления людей, которые являются носителями инфекции, но сами не болеют.
Анализ мочи
Тифозная бактерия обнаруживается в урине только спустя 1–1,5 неделю после инфицирования. Анализ мочи может указать на такие косвенные доказательства брюшного тифа, как лейкоцитоз (на начальном этапе болезни количество белых кровяных клеток повышается, а в течение 7 дней резко падает), лейкопению, повышенное СОЭ, анэозинофилию, относительный лимфоцитоз.
Перед сбором мочи пациент должен провести гигиену наружных половых органов, затем собрать материал для анализа в стерильную баночку. Для диагностики будет достаточно 40–50 мл мочи. Для обследования на инфекцию используют осадок, который переносят на плотную питательную среду.
Возможность обнаружения возбудителя брюшного тифа микробиологическими методами напрямую связана с количеством бактерий в биологической жидкости и применением антибактериальной терапии. Через неделю после заражения сальмонеллой S. Typhi серологические агглютинационные тесты (РПГА на брюшной тиф) дают положительный ответ.
Серологические тесты менее специфичны, чем бактериологические методы, так как положительный ответ может свидетельствовать о перенесенной инфекции, вызванной другим видом сальмонелл. Дополнительное исследование через пять дней помогает следить за ростом титр, который характерен для острой инфекции.
 Бактерии в крови находят только у заболевших людей, в моче и кале палочка может быть как у больного человека, так и у бактерионосителя
Бактерии в крови находят только у заболевших людей, в моче и кале палочка может быть как у больного человека, так и у бактерионосителя Нужна ли подготовка к тесту
Анализ крови на брюшной тиф должны сдавать не только пациенты с характерными признаками заболевания, но и те, кто при работе сталкивается с большим количеством людей или продуктами питания. Делается это с целью профилактики распространения брюшного тифа, поскольку заразившийся человек способен длительное время быть разносчиком инфекции.
Наибольшее количество бактерий больной выделяет с фекалиями в период с первой до пятой недели заболевания, а с мочой в течение 2–4 недель. Каждый десятый перенесший инфекцию выделяет тифозную палочку во внешнюю среду на протяжении 3 месяцев, а 3–5% от всего количества больных тифом являются хроническими носителями инфекции, распространяя палочку в течение нескольких лет.
При прохождении и продлении санкнижки анализ на брюшной тиф является обязательным. Многие не знают, откуда кровь берут для проверки. Для проведения диагностики у пациента осуществляется забор венозной крови из области сгиба локтя.
Исследование проводится инвитро, что в дословном переводе означает «в пробирке». Сколько времени делается тест зависит от загруженности лаборатории, как минимум результат будет готов через два дня. Как правильно сдавать анализ на брюшной тиф уточнит доктор, выписывающий направление.
Если уточнений нет, то следует придерживаться следующих рекомендаций:
- сдавать нужно кровь натощак;
- за день до проведения нельзя есть слишком острую, соленую, жирную или копченую пищу;
- необходимо исключить прием слабых и крепких алкогольных напитков, медикаментов как минимум за три дня до сдачи крови;
- питьевой режим менять не требуется, но от кофе все же лучше отказаться;
- за час до анализа не разрешается курить.
 Чтобы избежать ложноположительного или ложноотрицательного анализа нужно ответственно подойти к сдаче крови
Чтобы избежать ложноположительного или ложноотрицательного анализа нужно ответственно подойти к сдаче крови Если антитела к брюшному тифу не обнаружены, то это подтверждение того, что человек не является разносчиком инфекции. Если же присутствуют симптомы заболевания, а тест не показал наличие специфического белка, то, возможно, что иммунный ответ еще не сформирован, так как патология на ранней стадии.
Положительный результат указывает на то, что пациент болеет брюшным тифом или является бактерионосителем.
Ложноположительный результат анализа возможен если в организме присутствует бактерия из рода сальмонелл, но вызывает другое заболевание, то есть микроорганизм есть и иммунитет реагирует выработкой антител. Какие анализы сдать при предполагаемом брюшном тифе или при проверке на бактерионосительство, а также где лучше сдать биологический материал, укажет врач.
Если брюшной тиф протекает в острой форме, то больной будет госпитализирован в инфекционную больницу. Пациенту назначаются антибиотики, диета и постельный режим. Избегать рекомендуется любого перенапряжения, даже при посещении уборной. Брюшной тиф, при отсутствии адекватного лечения, может привести к токсическому шоку, перфорации слизистой кишечника. Терапия длится от 2 до 4 недель.
jktguru.ru
Кровь на рнга - Про паразитов
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
При возникновении подозрения на заражение гельминтозом проводят диагностику. Наиболее популярные методы — анализ крови на паразитов, соскоб на энтеробиоз и зондирование каловых масс на яйца глистов.
В большинстве случаев анализ кала малоинформативен. Его результаты зависят не только от профессионального опыта лаборанта, но и от наличия в кале паразитарных яиц. Если яйца не отложены на момент контроля, то и паразиты не будут обнаружены, а результат будет отрицательным. Для достоверности информации кал необходимо сдать около десяти раз.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Соскоб считается более надежным способом выявления паразитов, но требует перепроверки, так как тоже основан на разыскивании кладки яиц.
Наиболее точный метод определения заражения глистными инвазиями — иммуноферментный анализ крови. Это такой специализированный иммунологический тест, который путем определения в пробе крови объемного спектра антител и антигенов к различным паразитам способен диагностировать наличие или отсутствие заражения.
Как работает метод, какие виды глистов может определить и почему он эффективнее других?
В иммуноферментном анализе используются фундаментальные принципы иммунологии, а это означает, что в основе анализа лежит исследование крови на присутствие в ней белков-антител (иммуноглобулинов), вырабатывающихся иммунитетом вследствие реакции на чужеродные элементы (антигены), которые тем или иным способом попадают в организм. Помимо этого, встречаясь с разнообразными инфекционными вирусами, иммуноглобулины способны их нейтрализовать.
За счет таких особенностей, кооперируясь с каким-либо антигеном, они образуют комплекс «антитело-антиген», который затем качественно и количественно определяется в иммуноферментном исследовании.
Преимущества метода:
- комфортность в работе;
- доступная стоимость;
- возможность исследования ранних этапов предполагаемого недуга, как у детей, так и у взрослых;
- достаточно высокая информативность результата;
- относительно быстрые сроки выполнения анализа;
- возможность контроля над развитием в организме заболевания;
- высокая степень унификации, за счет которой возможно проведение обследований в больших объемах;
- все уровни исследования автоматизированы.
Обратите внимание! Изредка возможны неправильные результаты. Это может быть связано с ошибками техники, с приемом некоторых медикаментов, с наличием определенных хронических болезней, при которых образуются в крови иммуноглобулины, или нарушениями обмена веществ.
Следует отметить, что точность анализа обусловлена:
- видом гельминтов;
- скоростью размножения;
- количеством их в организме на момент исследования.
Иммуноферментный анализ крови на паразитов способен диагностировать признаки таких паразитарных процессов, как:
- Аскаридоз.
- Лямблиоз.
- Амебиаз.
- Тениоз.
- Описторхоз.
- Фасциолез.
- Токсоплазмоз.
- Цистицеркоз.
- Трихинеллез.
- Висцеральный или кожный лейшманиоз.
При трихинеллезе кровь из вены на диагностику сдается несколько раз, так как максимальное количество антител выявляется через 5-12 недель после заражения.
В связи с тем, что расшифровка анализа формируется на нахождении антител к паразитарным антигенам, то тестирующими системами осуществляется подсчет объема антител классов IgG и IgA.
Фиксируются антитела IgM исключительно через две недели после инфицирования глистами. Вскоре после этого распознаются и антитела класса IgG, сохраняющиеся в большом количестве в процессе всего периода болезни. После элиминации гельминтов число антител резко снижается, а спустя шесть месяцев и вовсе не фиксируется в крови.
Когда выявляются антитела IgM, то это означает, что патологический процесс протекает в острой форме. Высокое число антител IgG показывает хроническую форму заболевания. Большой уровень IgM и IgG указывает на обострение болезни.
Таблица значений
| JgM | JgG | JgA | |
| Отрицательный результат | — | — | — |
| Наличие иммунитета | — | + | — |
| Острая стадия | + | — или + | — или + |
| Хроническая инфекция | _ | — или + | — или + |
| Обострение хронической инфекции | + | + | + |
Важно понимать, что наиболее точно расшифровать полученные результаты анализа на наличие паразитов могут доктора, ознакомленные с методами работы той лаборатории, в которой осуществлялось исследование. Ведь в каждой лаборатории, в зависимости от оборудования, могут колебаться показатели.
Как подготовиться к исследованию?
Чтобы правильно сдать кровь, накануне не желательно принимать жирную и очень сладкую пищу. Взятие крови рекомендовано проводить в утреннее время (натощак). В основном материал для исследования набирают из локтевой вены человека.
Анализ крови на паразитов устанавливает факт существования гельминтов или продуктов их жизнедеятельности в организме индивидуума с точностью до 90 процентов. Благодаря данному исследованию врач определяет тип глистной инвазии и по уровню антител имеет возможность отслеживать динамику патологических процессов, что эффективно влияет на динамику лечения.
Особенности проведения анализа на эхинококк и его расшифровка
Анализ на эхинококк сегодня считается самым эффективным способом определить наличие этого паразита в организме человека. Эхинококкоз считается очень опасным заболеванием, так как долгие годы может никак себя не проявлять, при этом нанося непоправимый вред человеческому организму. Ведь эхинококковые кисты зачастую поражают жизненно-важные органы.
- Обследование на эхинококк
- Когда проводится обследование
- Что может повлиять на результат
- Серологическое исследование
- Лабораторные анализы
Обследование на эхинококк
Эхинококками называют ленточных червей, заражение которыми и приводит к развитию эхинококкоза. Заразиться ими человек может при контакте с больным животным. Паразиты образуют в жизненно-важных органах больного кисты.
Исходя из количества и места расположения кист, выделяют тяжесть заболевания. Проявляется эхинококкоз не сразу и может дать о себе знать спустя годы после заражения. А в это время возбудитель отравляет организм своего хозяина продуктами своей жизнедеятельности.
При контакте с возбудителем болезни в организме человека начинается выработка антител, которые можно выявить в анализе крови спустя 6-8 недель. А примерно по прошествии 3 месяцев в крови возникает максимальное количество антител. И такое количество может сохраняться достаточно долго. Иногда эхинококков удается определить во время прохождения флюорографии или рентгенографического обследования.
Но самым эффективным на сегодняшний день методом диагностики заболевания является ферментативный анализ крови. Он позволяет с высокой степенью вероятности выявить иммуноглобулин, который вырабатывается в ответ на контакт с возбудителем.
Когда проводится обследование
Данный анализ назначается тогда, когда появляется подозрение на заражение гельминтом. Регулярному обследованию подлежат люди определенных профессий: ветеринары, зоотехники, охотники и те, кто имеет непосредственный контакт с животными или проживает в регионах, где наблюдаются вспышки заболевания.
Заподозрить наличие паразита можно по следующим симптомам:
- У пациента на лицо признаки поражения внутренних органов и не удается найти конкретную причину.
- В случае диагностирования новообразований в легких, печени или почках.
- В случае возникновения аллергии, которая может свидетельствовать о наличии в организме возбудителя эхинококкоза.
- Когда человек находится в группе риска.
Если результат – титр менее 1:1000, то это показывает, что человек здоров. Хотя даже такой результат не дает 100% гарантии, что инвазия отсутствует. При результате более 1:1000 – можно быть уверенным в наличии червя.
Бывают случаи ложно-положительного результата обследования.
Что может повлиять на результат
Проводя обследование на эхинококкоз, нужно понимать, что на результат оказывает влияние наличие некоторых заболеваний:
- заражение глистными инвазиями;
- онкологические заболевания;
- туберкулез легких или других органов;
- цирроз печени.
Наличие данных болезней может спровоцировать ложно — положительный результат анализа.
К другим факторам, которые способны привести к такому результату относят:
- хилез;
- гемолиз;
- прохождение курса лучевой терапии;
- прием иммунодепрессантов или цитостатиков.
Отмечено, что анализ крови на эхинококк имеет некоторые недостатки. К ним относят особенности иммунитета пациента или изменение чувствительности к образованным паразитами кистам.
Для постановки диагноза, принято учитывать целый ряд факторов (как эпизоотических, так и эпидемиологических). Сюда относят район проживания, контакт с бездомными или дикими животными, употребление в пищу некачественных или плохо приготовленных продуктов. Стоит учитывать, что заболеть при контакте с больным человеком невозможно.
Во время обследования пациента на наличие в его организме эхинококков, врач всегда учитывает возможность слабо выраженного ответа иммунной системы на наличие кист. В таких случаях эхинококк может остаться незамеченным.
Если кисты образованы в печени, то положительный результат дает 90% анализов, а при их возникновении в легких – только в 60% случаев.
Анализ проводится, когда из печени или другого органа были извлечены кисты путем операции. Обследование дает возможность проследить эффективность проведенной терапии. Если спустя 3 месяца после хирургического вмешательства анализ показал снижение количества антител, то это говорит об успешно проведенной операции. Если же количество иммуноглобулина увеличилось, то значит, произошел рецидив.
Серологическое исследование
С момента заражения эхинококком до возникновения первых симптомов зачастую проходит не менее 1 года. В этот период выявить наличие возбудителя помогает серологический анализ.
Его могут назначить при:
- необходимости обследовать кал на предмет эхинококка;
- продолжительной эозинофилии;
- мониторинге эффективности терапии;
- анемии;
- желчнокаменной болезни;
- патологии желчевыводящих путей;
- пневмонии, которую не удается вылечить стандартным лечением;
- плохом аппетите у ребенка или плохой прибавке в весе.
Лабораторные анализы
Существуют лабораторные анализы, дающие возможность выявить возбудителя. Они проводятся тогда, когда нужно подтвердить диагноз или выяснить степень нарушения функционирования некоторых внутренних органов.
Чтобы подтвердить диагноз, используется реакция непрямой гемагглютинации или РСК. В первом случае выявить антитела к эхинококку и антигены помогают эритроциты, которые могут агглютинироваться при взаимодействии с генами. РСК дает возможность обнаружить определенные антитела, которые появляются в организме после заражения паразитом.
Еще одно лабораторное исследование, которое может быть назначено – проба Каццони:
- На предплечье делается небольшая царапина, в которую вводится жидкость из кисты.
- При наличии заболевания, на этом месте начнется воспалительная реакция, появится отек, гипертермия.
Выявить поражение печени помогают печеночные пробы. Для их проведения делается забор крови исключительно утром натощак.
После прохождения курса терапии, у пациента еще несколько лет будут периодически брать кровь на анализ. Считается, что на протяжении 4 лет существует высокий риск рецидива. Если же за этот период рецидива не произошло, то пациент считается полностью здоровым.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Эхинококкоз является очень опасным паразитарным заболеванием, которое плохо диагностируется. Часто его удается обнаружить случайно, во время прохождения медицинского осмотра или обследования относительно другого заболевания. Поэтому так важно не игнорировать профилактические осмотры, которые дают возможность выявить заболевание на начальном этапе развития, когда оно легко поддается лечению.
Аскариды – достаточно длинные остроконечные черви круглой формы, достигающие 40 см. Такие черви чаще всего поражают брюшную полость человека: могут появиться в желчном пузыре, толстом кишечнике, аппендиксе. Заболевание аскаридами появляется через грязные овощи и фрукты, а также грязные руки, на которых могут находиться яйца паразита. Единственным источником данных гельминтов является человек. Заболевание имеет название аскаридоз. Идентифицировать данный диагноз можно с помощью сдачи анализа крови на аскариды.
- Симптоматика
- Диагностика
- Как подготовиться к сдаче крови
- Расшифровка результатов
- Преимущества анализа крови на аскариды
- Профилактика
- Осложнения во время болезни
| Лечимся от аскарид при помощи таблеток |
| Аскариды в легких: симптомы, диагностика и методы лечения |
| Яйца аскариды: жизненный цикл, пути заражения и лечение |
Симптоматика
Для того чтобы выявить заболевание, следует знать его признаки. Больной начинает чувствовать общее недомогание, которое сопровождается такими симптомами:
- головной болью;
- нарушением сна;
- быстрой утомляемостью;
- головокружением.
Люди, у которых паразитируют аскариды, очень быстро теряют вес. Если наблюдаются данные признаки, требуется срочно обратиться к доктору для диагностирования аскаридоза.
Диагностика
Одним из методов выявления паразита в теле человека является анализ крови на аскариды. Кровь вырабатывает антитела к гельминтам.
Применять анализ крови можно на первых стадиях аскаридоза – он будет достаточно информативным. Если наблюдается увеличенное количество лейкоцитов непонятного происхождения, то доктор выписывает анализ на присутствие антител к аскаридам. Суть данного анализа заключается в том, что в антигены аскаридоза нужной концентрации помещают кровь больного. Если в ней находятся антитела к паразитам, то они соединяются с антигенами. Такой анализ в совокупности с остальными мероприятиями являются достаточным для назначения правильного и действенного лечения.
Как подготовиться к сдаче крови
Для того чтобы получить достоверный результат, следует придерживаться определенных правил:
- сдавать кровь натощак;
- за день до сдачи принимать пищу не позднее 8 вечера;
- из напитков разрешается пить только воду без газа.
Принципиальное значение имеет сдача крови в утреннее время, так как биохимические показатели зависят от суточных колебаний. Женщинам в период критических дней следует воздержаться от анализа.
Расшифровка результатов
Для забора крови используют венозную у взрослых и капиллярную у детей. Результаты делятся на 3 вида:
- Анализ крови на аскариды положительный. Это значит, что у человека находятся такие паразиты в теле или он перенес недавно аскаридоз. Так как анализ выявляет коэффициент позитивности, при рассмотрении в прогрессии можно сделать корректировку процесса лечения. Если результат оказался положительным, то пройти обследование обязана вся семья, проживающая с больным.
- Анализ крови на аскариды отрицательный. Может показывать отсутствие заражения или недостаточный уровень выявления антител к паразитам. Такой результат возможен на слишком ранней стадии заболевания.
- Анализ крови на аскариды сомнительный. Показывает присутствие антител к аскаридам приближенное к норме. В данном случае следует сдать кровь на проверку через пару недель повторно. Если результат оказался сомнительным повторно, то его можно рассматривать как отрицательный. Для повторной сдачи анализа следует обратиться в ту же лабораторию, чтобы избежать погрешности.
Анализ крови является наиболее достоверным, но, учитывая, сколько он стоит, не каждый может себе позволить его сдать.
Преимущества анализа крови на аскариды
Помимо сдачи крови, паразитов можно идентифицировать с помощью анализа кала, но он не всегда дает достоверный результат. Поэтому анализ крови имеет ряд достоинств по сравнению с другими видами диагностики:
- высокая чувствительность идентификации;
- возможность обнаружения заражения на ранних стадиях;
- отслеживание динамики болезни и изменения способа лечения по мере надобности;
- автоматический процесс работы, который исключает погрешности, связанные с человеческим фактором;
- проведение массовой диагностики в короткие сроки.
Профилактика
Для того чтобы избежать заболевания, проводится ряд профилактических мероприятий:
- массовая идентификация возможных носителей паразитов. Обычно данные процедуры проводятся в школьных учреждениях и детских садах и заключаются в сборе анализов для обнаружения яиц аскарид;
- соблюдение элементарных правил гигиены: после посещения туалета и перед приемом пищи мыть руки, перед употреблением овощей и фруктов промыть их теплой кипяченой водой, не допускать грязи под ногтевыми пластинами, менять нижнее белье ежедневно;
- прием препаратов против паразитов для профилактики людям, живущим в местах с большим распространением заболевания;
- обработка поверхности пола и мебели дезинфицирующими средствами.
Осложнения во время болезни
- Нарушение переваривания пищи. Аскариды могут закупоривать часть кишечника, вследствие чего нарушается привычный процесс его работы.
- Холецистит. Развивается в случае, когда паразиты попадают в желчный пузырь, вызывая воспаление.
- Перитонит. Появляется при воспалении брюшной полости.
При данном заболевании возможно самолечение, но диагностику нужно пройти обязательно. После избавления от паразитов появляется иммунитет к ним на 6 месяцев. Но бывают исключения, поэтому следует принимать все возможные меры для того, чтобы уберечься от повторного поражения.
[flat_ab id=»10″]
Рпга анализ крови
Главная » Анализ крови » Рпга анализ крови
Многие пациенты неоднократно задавались вопросом: «Анализ крови РПГА – что это такое?» Реакция пассивной гемагглютинации (РПГА) – такое исследование, которое помогает определить наличие в организме возбудителя, способного провоцировать сифилис. Данный анализ предоставляет достоверные результаты и помогает начать своевременную терапию, которая назначается исключительно специалистом. Для получения качественных результатов рекомендуется соблюдать советы врача. Расшифровкой анализа занимается специалист, поэтому не стоит заниматься самостоятельной диагностикой, так как это может привести к негативным последствиям. Рекомендовано обследование во многих ситуациях.
Значение анализа крови РПГА
Это исследование подразумевает особую реакцию, которая выявляет в организме неактивную гемагглютинацию, помогает вычислить наличие антигенов бледной трепонемы, считающейся контагием сифилиса – опасного заболевания, приводящего к неблагоприятным последствиям, сопровождающегося различной симптоматикой.
В организме она способна спровоцировать определенную реакцию иммунитета, то есть выработку специфических антител. Если после сдачи анализа в крови будут отмечаться положительные результаты, то это свидетельствует о прогрессировании данного организма. Означать это может только одно — срочная терапия.
Серологические исследования бывают:
- специфические;
- неспецифические.
Данное подразделение опирается на разновидности антител, которые можно выявить в крови пациента в результате обследования. В общей сложности, реакция пассивной гемагглютинации – РПГА – специфическое исследование в отношении бледной трепонемы. Установление сифилиса в организме относится к категории специфических диагностик, которые позволяют определить заболевание в любое время его развития.
Иногда РПГА может повлечь за собой ложноположительный результат исследования у пациента. Данная ситуация наблюдается, если у человека развиваются и диагностируются аутоиммунные заболевания и патологии.
Получение ложных результатов теста могут быть спровоцированы из-за вирусных заболеваний, которые увеличивают в человеческом организме неспецифические антитела. Поэтому пациенту могут назначить иные виды исследований для выявления прогрессирующих патологий, а также повторные анализы РПГА.
Так как сифилис – заболевание, которое передается половым путем, анализ РПГА помогает выявить заражение и поспособствует своевременно начатой терапии. Если проигнорировать незащищенный половой акт, то это может привести к серьезным необратимым последствиям и различным половым заболеваниям.
Данное исследование необходимо:
- Для определения наличия сифилиса в организме, так как это заболевание передается не только половым путем, может протекать на начальных стадиях практически бессимптомно.
- Для устройства на работу в различные организации, где сотрудник будет работать с людьми – столовые, больницы, военные организации.
- При постановке на учет в период вынашивания ребенка. В такой ситуации может корректироваться терапия при беременности (т.к. заболевание может привести к различным отклонениям в развитии плода).
- Перед операционным вмешательством и при госпитализации пациента.
- Для доноров крови, чтобы исключить распространение вируса.
- Для людей, которые отбывают срок в местах заключения.
- Для пациентов, у которых существует вероятность прогрессирования сифилиса.
- Для пациентов, у которых скрининговое исследование показало положительный результат.
- После незащищенного полового акта с непроверенным партнером.
- Проводится детям, которые были рождены от зараженной бледной трепонемой матери. В данной ситуации ребенку назначается специальная терапия, которая поможет улучшить его здоровье и избавиться от проблемы.
- Для отслеживания положительных результатов в период активной терапии.
- Для убеждения, что лечение привело к полному излечению пациента.
Анализ крови РПГА – исследование, которое помогает выявить в организме прогрессирование трепонемы – возбудитель сифилиса.
Иные обследования
Сифилис – болезнь, которая требует своевременной диагностики и лечения, если выявить патологии в первые дни после заражения, то существует большая вероятность полного излечения. Если есть сомнения, по поводу заражения, то необходимо обратиться за дополнительной консультацией к дерматовенерологу, который будет курировать лечение, подбирающееся под каждого пациента в отдельности в зависимости от стадии патологии.
Чтобы поставить точный диагноз специалист осматривает пациента, уделяется отдельное внимание половым органам.
При данной патологии будут отмечаться специфические признаки:
- высыпание на половых органах;
- уплотнение кожного покрова;
- зуд;
- увеличение лимфатических узлов.
После этого врач берет материал с поврежденных участков кожи для изучения его под микроскопом. Если специалист обнаружит в исследуемом материале трепонему, то это будет означать, что пациент заражен.
Но стоит помнить, что на некоторых стадиях патологии лабораторные анализы могут показать отрицательный результат, поэтому может потребоваться повторное обследование спустя некоторый период.
Пациенту также рекомендуется сдать кровь на анализы, помимо РПГА:
- ПЦР;
- РНГА (реакция непрямой гемагглютинации).
Результаты анализов РПГА
Результат анализа будет готов уже через несколько дней, и пациент сможет узнать свой диагноз (если таковой имеется). Определить заражение можно лабораторным путем только через месяц прогрессирования бледной трепонемы в организме, то есть после первичного инфицирования.
Очень часто первичный анализ характерен для первичной стадии. Что касается вторичной, то заболевание уже сопровождается повышением показаний. При скрытом сифилисе также отмечаются пониженные отметки.
После пройденной терапии, которая будет отличаться между собой в зависимости от стадии патологии, у пациента сохранится положительный результат анализа. Не стоит этому удивляться, так как данная ситуация отмечается у большинства зараженных больных.
Для получения достоверных результатов, необходимо предварительно подготовиться:
- Кровь сдается на голодный желудок в утренние часы.
- Перед тестом не стоит пить большое количество жидкости, так как это может повлиять на кровь. Также компоненты напитков могут оказать свое влияние на результат.
- Стоит отказаться от табакокурения перед прохождением исследования и употребления алкогольных напитков накануне.
Кровь для исследования берется из вены, которая располагается на локтевом сгибе. Если вены находятся слишком глубоко (невозможно взять кровь на анализы), то забор может осуществляться из вен, которые находятся на кисти или в области предплечья.
Необходимо понимать, что если проигнорировать рекомендации специалиста по поводу предварительной подготовки и получить недостоверный результат исследования, то пациенту будет назначено неверное лечение, которое может привести к негативным побочным эффектам и развитию иных патологий в организме, поэтому не стоит рисковать своим здоровьем.
Оценить статью:
Рекомендуем прочитать:
boleznikrovi.com
Анализ крови РПГА: что это, исследование реакции пассивной гемагглютинации
Грамотно проведенный анализ крови помогает обнаружить возбудителей различных сложных заболеваний в организме на ранних стадиях их развития, а порой даже до проявления клинических симптомов болезни. Очень часто врачи назначают пациентам проведение анализа на реакцию агглютинации. Дальше мы разберемся с тем, что это — РПГА анализ крови, когда он применяется и о чем может поведать?
Принцип действия
Реакция непрямой гемагглютинации (называемая также реакцией пассивной гемагглютинации он же РПГА, РНГА) происходит в случае, когда на адсорбировавшие антиген эритроциты воздействуют иммунной сывороткой, которая соответствует данному антигену.

Исследованиями доказано, что по специфичности и чувствительности данный метод значительно превосходит остальные серологические анализы. Поэтому ее часто используют для выявления заболеваний, вызванных бактериями или риккетсиями. В качестве антигенов для такого анализа могут выступать бактериальные экстракты, очищенные антигены различных микробов, компоненты бактериальных вакцин.
После попадания болезнетворной бактерии в организм человека, в нем начинают продуцироваться специфические и неспецифические антитела, формируя определенный иммунный ответ. В случае с сифилисом, возбудителем которого считается бледная трепонема, принадлежащая к грамотрицательным спирохетам, в крови человека вырабатываются нетрепонемные или трепонемные антитела. На их выявлении основаны лабораторные диагностические исследования, которые должны подтвердить или опровергнуть наличие возбудителя вируса в организме.
При РПГА эритроциты, поверхность которых адсорбировала антигены бледной трепонемы, в случае добавления сыворотки с антителами к трепонеме из материала человека, зараженного сифилисом, склеиваются друг с другом, то есть происходит их агглютинация.
Достоверность исследования
Важно помнить, что антитела к бледной спирохете начинают появляться в организме инфицированных людей через 2-4 недели после заражения, а в некоторых случаях этот срок может растягиваться и до 6 недель.
По этой причине чувствительность анализа на РПГА на первичной стадии развития болезни составляет около 86%, что значительно уступает точности диагностики больных на двух следующих стадиях. Чувствительность анализа для таких пациентов, как и для носителей скрытого сифилиса, достигает 99-100%.
Однако реакция пассивной гемагглютинации имеет очень высокую специфичность, которая достигает уровня 96-100%.
Это дает возможность применять данное обследование для подтверждения диагноза в случае получения положительной реакции предварительного нетрепонемного исследования, например реакции микропреципитации РМП.
Учитывая, что чувствительность трепонемных анализов, включая РПГА, существенно превышает чувствительность нетрепонемных методов, такие обследования стали все чаще назначать при проведении скрининговых анализов на сифилис. Однако при получении положительной реакции скринингового исследования для уточнения диагноза птребуется провести еще один специфический (трепонемный) анализ, но не РПГА.
Расшифровка анализа
При добавлении сыворотки с антителами к трепонеме из материала человека, инфицированного сифилисом, к реагенту, с которым проводится исследование, происходит агглютинация эритроцитов, вследствие чего они выпадают в осадок.
Рекомендуем: Расшифровка результатов анализа на сифилисНа количество склеенных эритроцитов влияет уровень содержания антител в сыворотке. Поэтому пассивная гемагглютинация не только показывает присутствие антител, но и позволяет установить их количество. Результат исследования представлен уровнем титра антител.
Положительная реакция говорит о наличии возбудителя болезни в организме пациента. Однако в процессе проведения диагностики возможно появление ложноположительных реакций, количество которых статистически не превышает уровня 0,05-2,5% от общего числа исследований.
Положительная реакция РПГА у людей, не инфицированных сифилисом, может проявляться в случае наличия:
- системных заболеваний соединительной ткани,
- в крови пациента антител к возбудителям, похожим на бледную трепонему,
- физиологических патологий, например инфаркта миокарда,
- гепатита В или С,
- онкологических заболеваний,
- тифа, лептоспироза, туберкулеза,
- ВИЧ-инфекции,
- боррелиоза клещевой этиологии,
- обширных травм или переломов,
- беременности,
- в случае проведения инъекций наркотических препаратов.
В большинстве случаев ложноположительные реакции сопровождаются низким титром. Высокие показатели титра типичны для вторичной стадии болезни и ранее скрытого сифилиса. Однако они могут появиться и при ложноположительной реакции у пациентов со злокачественными новообразованиями.
У людей, хотя бы однажды переболевших сифилисом, реакция РПГА до конца жизни остается положительной.
Редкими исключениями могут служить те ситуации, когда болезнь была выявлена на ранней стадии развития, после чего была проведена интенсивная и эффективная терапия. Поэтому анализ РПГА не может использоваться для оценки динамики выздоровления или сравнительной диагностики ранней или поздней стадий болезни.
При получении положительной реакции необходимо обследовать членов семьи заболевшего человека и людей, вступавших с ним в половой контакт.
Отрицательная реакция может быть получена в следующих случаях:
- человек не болен сифилисом,
- неправильно взята кровь для исследования,
- после заражения прошло 2-4 недели, и выработка антител еще не началась.
В любом случае результат исследования необходимо оценивать в сочетании с дополнительными лабораторными и анамнестическими показателями.
Кому показан анализ?
Врач может направить сдавать кровь на РПГА пациентов в следующих случаях:
- при наличии клинических проявлений сифилиса: язвенных высыпаний, увеличенных лимфоузлов, диффузной алопеции и других,
- при подозрении на возможное инфицирование в случае контакта с уже заболевшими людьми,
- доноров, желающих сдать кровь,
- людей, проходящих ежегодные профилактические осмотры или оформляющих санитарные книжки,
- пациентов с положительной реакцией скринингового теста,
- перед госпитализацией в стационарное лечебное учреждение,
- при предоперационном обследовании,
- для выявления возбудителей сальмонеллеза, дифтерии, дизентерии методом проведения РПГА с соответствующим диагностикумом.
Порядок проведения исследования
На исследование отправляют сданный пациентом образец венозной крови. Для того, чтобы не получить ошибочное заключение, пациенту следует ответственно отнестись к подготовке к анализу. Чтобы результаты теста были достоверными, следует придерживаться таких рекомендаций:
- Сдавать анализ следует только натощак.
- В день проведения анализа можно пить минеральную воду без газа в минимальных количествах.
- Как минимум 30 минут до проведения анализа нельзя курить, а лучше увеличить это время до нескольких часов.
- Прямой запрет налагается на употребление алкогольных напитков.
- Пациенты, которым необходимо регулярно применять какие-либо лекарственные препараты, обязательно должны проинформировать об этом врача, направляющего на обследование.
- В случае недомогания или плохого самочувствия нужно поставить в известность медсестру, выполняющую забор крови, или врачу амбулатории, где нужно сдать анализ.
Отнеситесь ответственно не только к вопросу, где сдать анализ, но и к подготовке к обследованию.
Диагностика других инфекционных заболеваний
Не следует думать, что такое исследование, как РПГА может проводиться только для выявления в организме возбудителя сифилиса.
Анализ с сальмонеллезным диагностикумом позволяет выявить наличие инфекции в пищеварительной системе – сальмонеллы. Начиная с четвертого дня после заражения, организм продуцирует антитела к антигенам сальмонеллы, выявить которые помогает метод РПГА. Отрицательный результат говорит об отсутствии инфекции, а про ее наличие скажет положительный титр, нарастающий от 1:200 до 1:800 в острой фазе.
Метод проведения РПГА с дифтерийным маркером позволяет диагностировать дифтерию и оценить иммунитет после проведения вакцинации. Антитела начинают вырабатываться иммунной системой уже на следующий после заражения день, и остаются в организме на протяжении нескольких недель. Чувствительность данного анализа превосходит бактериологический метод исследования. Титр 1:80 подтверждает наличие дифтерии в организме.
Дизентерийный маркер при РПГА наиболее точно выявляет шигеллез (бактериальную дизентерию), даже по сравнению методом лабораторной диагностики посредством бактериального посева. Если больной не получает качественного лечения, то болезнь перетекает в хронический процесс, при котором часто случаются рецидивы. Анализ позволяет диагностировать острую и хроническую фазу диареи, выявить возбудителя дизентерии, отличить бактериальный шигеллез от колоректального рака, эндокринных нарушений или воспаления толстой кишки. Негативная реакция говорит об отсутствии бациллы, а подтверждает ее наличие титр 1:80 для малышей или 1:320 для взрослых.
Проведение исследование с коревым маркером позволяет определить заболевание корью. Такое обследование может стать альтернативой часто проводимому для диагностики кори анализу РТГА.
Итак, РПГА анализ крови – что же это? Подводя итоги, можно смело утверждать, что это современный, высокочувствительный и достоверный метод диагностики различных заболеваний бактериологической этиологии.
krov.expert
Как расшифровывается РПГА анализ крови, назначение и подготовка к анализу
Одним из наиболее важных анализов крови для организма является анализ на РПГА. С помощью него можно определить наличие в организме возбудителей такого заболевания как сифилис. Данный анализ признан одним из наиболее достоверных способов определения поражения организма сифилисом. Познакомимся с ним более подробно.
Как расшифровывается РПГА?
Расшифровка анализа крови РПГА
Под аббревиатурой РПГА подразумевается особая реакция, выявляющая в организме пассивную гемагглютинацию. С помощью такой реакции можно обнаружить процесс агглютинации эритроцитов в организме. При чем в ходе данного процесса выявляется наличие на поверхностных слоях многих из них антигенов бледной трепонемы. Данный организм является возбудителем сифилиса.
Попадая в организм здорового человека, бледная трепонема провоцирует развитие иммунного ответа. В ходе этого в организме наблюдается выработка не специфического или нетрепонемного и специфического или трепонемного видов антител.
Наличие в сданном образце крови антител бледной трепонемы и является основательным подтверждением сифилиса в лабораторных условиях.
Все проводимые в лаборатории серологические исследования подразделяются на две группы:
- Специфический тип исследования (трепонемный);
- Неспецифический тип исследования (нетрепонемный).
Подразделение исследований на данные группы основывается на виде антител, которые обнаруживаются в образце сданной крови при анализе на РПГА. Определение реакции пассивной гемагглютинации или РПГА, является специфическим типом проведения исследований в отношении возбудителя сифилиса.
Реакция протекает в присутствии антител антитрепонемной природы. Впервые данную реакцию начал практиковать с 1965 года один из ученых и сразу получил широкое признание среди коллег и пациентов. Сегодня с помощью данного метода с успехом диагностируют такое заболевание человеческого организма как сифилис. А сама методика его определения относится к категории специфических (трепонемных) тестов.
С помощью этого высокочувствительного способа диагностирования с легкостью определяется наличие в организме любой стадии сифилиса:
- Первичной
- Латентной
- Вторичной
- Третичной
Больше информации о сифилисе можно узнать из видео.
При сдаче крови на РПГА с точностью до мельчайших долей подтверждаются данные от реакций микропреципитации. РПГА позволяет выявить ложноположительные случаи развития заболевания, полученные в ходе проведения скрининговых тестов.
В некоторых случаях, метод РПГА может спровоцировать ложноположительный результат у больного.
Это бывает если у человека развиты аутоиммунные заболевания. При поражении организма человека определенной группой вирусных болезней, в ходе развития которых, у больного увеличивается число неспецифических антител, данные РПГА также могут быть ложными. Причиной этому является использование данным методом сенсибилизированных эритроцитов.
Когда необходима сдача крови на РПГА?
Назначение анализа крови РПГА
Анализ РПГА назначается больному в случае возникновения подозрений на развитие в его организме любых стадий сифилиса. Кроме этого данный анализ необходим перед планированием беременности отдельным категориям женщин. Именно на ранних сроках выявление данного заболевания позволит назначить соответствующее лечение и планировать беременность, с целью рождения здорового малыша.
Сдача крови на определение в организме сифилиса назначается и при подготовке пациента к назначенной операции. Именно в этом случае возможен удачный исход оперативного вмешательства в организм. Также подтверждение наличия в организме возбудителей сифилиса позволит врачам планировать ход предстоящей операции таким образом, чтобы ожидаемый лечебный эффект был максимальным.
Определение в крови агентов сифилиса методом РПГА важно и для проверки доноров перед сдачей ими крови.
Благодаря РПГА в данном случае удается предотвратить сотни случаев заражения реципиентов кровью больных сифилисом. В тоже время, известно много случаев, когда люди приходят в пункты сдачи крови в качестве доноров, а сдав ее на РПГА узнают, что больны сифилисом.
Получение результатов от анализа на РПГА
 После сдачи пациентом крови на определение в его организме возбудителей сифилиса, проходит некоторое количество времени и становятся известны его результаты. Обычно, РПГА дает положительный показатель по прошествии четырех недель, следующих за первичным инфицированием.
После сдачи пациентом крови на определение в его организме возбудителей сифилиса, проходит некоторое количество времени и становятся известны его результаты. Обычно, РПГА дает положительный показатель по прошествии четырех недель, следующих за первичным инфицированием.
Во многих случаях, первичная стадия развития болезни характеризуется пониженными показателями, ее данные таковы: меньше 1:320. Вторичная стадия сифилиса сопровождается увеличением показаний от титрования: чуть больше 1:320. Скрытый сифилис дает вновь заниженные показатели титров.
Пройдя назначенный курс лечения установленной стадии сифилиса, анализ крови на РПГА у данного больного по-прежнему показывает положительный результат.
И это является не единичным случаем, а массовым и подтверждается на протяжении всей жизни у данной категории людей.
Подготовка и сама процедура анализа
Процедура сдачи крови РПГА
Перед сдачей крови на наличие в ней возбудителей такого заболевания как сифилис, необходимо как следует подготовиться.
Ведь именно искажение данных такого важного анализа может стать причиной назначения больному неправильного лечения, а это, как известно, может стать причиной развития в организме других патологий.
Подготовку к проведению данного анализа довольно проста:
- Для начала следует отказать от любого приема пищи перед сдачей крови на РПГА. Другими словами на анализ следует приходить натощак.
- Употреблять значительное количество жидкостей перед сдачей крови на РПГА также не желательно. Компоненты принимаемых больным напитков также могут отразиться на результатах данного анализа.
- Сдавать данный анализ лучше всего в первой половине дня, так как вам будет довольно сложно обходиться без пищи и воды в течение всех суток.
- Перед проведением анализа на РПГА пациенту рекомендуют воздержать от курения в течение тридцати минут. Содержащиеся в табачном дыме вещества, способны искажать достоверность результатов данного анализа.
- Употреблять перед сдачей крови спиртные напитки также категорически воспрещается.
Придя на анализ в соответствующий кабинет, необходимо освободить от одежды руку выше локтя. Кровь на данный анализ берется именно из области локтевой вены.
В некоторых случаях (когда вены в данном месте лежат довольно глубоко), забор крови берут из венозных сосудов, расположенных на кисти или в районе предплечья.
Сама процедура взятия образца крови довольно простая, и практически безболезненна. После процедуры, специалист лаборатории обязательно назначает время, когда можно будет прийти за готовыми результатами.
diagnozlab.com
РПГА анализ крови
Возможно, Вам дали направление в лабораторию на анализ РПГА, но Вы не очень понимаете, что означает эта аббревиатура. Что это такое и насколько все серьезно Вы подробно узнаете из данной статьи.
Помимо пациентов с выраженными симптомами венерических заболеваний, направление на РПГА анализ могут дать людям, проходящим медицинское обследование с целью устройства на работу, перед проведением хирургической операции, или при становлении женщины на учет по беременности. Здесь нет ничего страшного и зазорного, просто, таким образом, специалисты анализируют население на предмет серьезных половых заболеваний, что позволяет своевременно выявить носителей инфекции и оказать им должную медицинскую помощь еще до развития осложнений.
Если Вы практикуете незащищенный секс (независимо от того, как хорошо Вы знакомы с сексуальным партнером, ведь многие люди сами не подозревают о своем заражении), либо подозреваете своего постоянного партнера, Вы можете спокойно сдать кровь и в скором времени узнать результат и развеять страх от неизвестности. Чтобы получить направление на лабораторный анализ не обязательно идти к венерологу. Достаточно обратиться с этой просьбой к своему терапевту, либо рассказать о беспокоящих подозрениях гинекологу или урологу.
Расшифровка анализа
РПГА расшифровывается, как реакция пассивной гемагглютинации. Знать ее значение необходимо при определении наличия возбудителя тяжелого венерического заболевания – сифилиса. Если человеческий организм поддался заражению, по результатам анализа крови это можно точно выявить.
В ходе исследования специалист может обнаружить агглютинацию эритроцитов, означающую, что красные кровяные клетки начали склеиваться между собой и выпадать в осадок под каким-то негативным воздействием. В данном случае это бледная трепонема, обитающая на верхних слоях, и провоцирующая поражение организма сифилисом.
Механизм заражения достаточно прост:
- Есть здоровый организм;
- В него попадает патогенный микроорганизм – бледная трепонема;
- Развивается иммунный ответ;
- Это в свою очередь провоцирует выработку антител, которые и являются признаком имеющейся венерической болезни.
Для анализа крови на РПГА характерно два вида антител, указывающих на наличие или отсутствие возбудителя сифилиса:
- Неспецифический и нетрепонемный;
- Специфический и трепонемный.
Данная методика исследования была впервые применена в 1965-ом году. С тех пор она активно используется для диагностики сифилиса. Ее высокая чувствительность позволяет не только обнаружить патоген, но и определить стадию, на которой протекает заболевание.
Известно четыре формы поражения сифилисом:
- Первичная;
- Вторичная;
- Третичная;
- Латентная.
При развивающихся аутоиммунных патологиях, на фоне некоторых вирусных заболеваний, в организме больного может возрасти количество неспецифических антител, которые воспримутся анализом РПГА, как ложная реакция.
РПГА анализ крови показан всем пациентам, у которых были жалобы, схожие на признаки сифилиса, либо когда врач подозревает нечто подобное благодаря своему большому практикующему опыту.
Также очень важно проходить подобное обследование некоторым представительницам женского пола, которые планируют в скором времени забеременеть. Потому что в их случае нужно пролечиться, а после только думать о рождение ребенка, если, конечно, им важно его здоровье.
Этот анализ нередко входит в группу обязательных тестов перед оперативным вмешательством. Благодаря полной диагностике организма можно спланировать ход операции, и ее благоприятный исход.
Доноры крови также должны полностью обследоваться на различные заболевания, в том числе и на сифилис, прежде чем начать заниматься донорством. Таким образом, становится возможным предотвратить заражение реципиента от больного донора. В некоторых случаях люди, желающие поделиться своей кровью для нуждающихся, после сдачи анализа РПГА, случайно узнают о прогрессирующем сифилисе.
Как сдавать этот анализ
Вы наверное понимаете, насколько серьезный диагноз может быть поставлен по результатам РПГА анализа.
Иногда заключение бывает ошибочным по причине некачественной подготовки пациента к исследованию, отчего ложноположительный ответ становится поводом для назначения бесполезного или наоборот, вредящего лечения.
Чтобы не допустить искажение результатов теста достаточно следовать нижеперечисленным рекомендациям:
- Никакой пищи накануне сдачи крови на РПГА употреблять нельзя. Этот анализ, как и большинство других, производится строго натощак;
- Любые напитки, кроме простой чистой воды также не должны попасть в организм в день, отведенный под анализ. Если будете пить разрешенную жидкость, то ее объем должен быть минимальным, чтобы он никак не повлиял на состав крови;
- Обычно, чтобы человек не морился голодом и жаждой, забор крови происходит в утренние часы;
- В это же утро лучше вовсе не курить. Вещества, содержащиеся в дыму и парах, могут дать негативную реакцию, из-за чего результаты будут неверно расшифрованы лаборантом;
- Запрет возлагается также и на алкоголь. Причем пить спиртное лучше прекратить еще за несколько дней до исследования.
Придя в специальный кабинет, пациент должен оголить свою руку от одежды, чтобы медсестра смогла взять кровь из вены. Процедура эта известна практически всем. Она относительно безболезненна и быстра. По ее окончанию Вам скажут, когда результаты анализа РПГА будут готовы, чтобы их можно было забрать.
Если Вы подозреваете, что произошло инфицирование сифилисом, то прежде чем бежать сдавать РПГА, нужно выждать не менее четырех недель, чтобы результат был максимально достоверным.
Нельзя медлить с визитом к венерологу, если:
- на половых органах, вблизи них, на анусе или во рту появилась язва;
- кожа покрылась сыпью, включая ладони и ступни ног;
- помимо этого Вас мучает головная боль и регулярное недомогание;
- температура тела держится на высоких показателях;
- увеличиваются лимфатические узлы.
Даже если Вы почувствовали облегчение, не стоит думать об исчезновении заболевания. За этим может последовать обострение, грозящее серьезными последствиями.
Администрация портала категорически не рекомендует заниматься самолечением и при первых симптомах болезни советует обращаться к врачу. На нашем портале представлены лучшие врачи-специалисты, к которым можно записаться онлайн или по телефону. Вы можете выбрать подходящего врача сами или мы подберем его Вам абсолютно бесплатно. Также только при записи через нас, цена на консультацию будет ниже, чем в самой клинике. Это наш маленький подарок для наших посетителей. Будьте здоровы!
Друзья! Если статья была для Вас полезной, поделитесь пожалуйста ей с друзьями или оставьте комментарий.
medportal.net
Серологические реакции (РНГА или РПГА) с одним диагностикумом
- Стоимость: прайс-лист.
- Срок исполнения: 4 рабочих дней.
- Где можно сдать: В медицинском центре «ДИАМЕД» взятие биоматериала не производится. Необходимо по предварительному звонку заказать в центре «ДИАМЕД» стерильную пробирку и ознакомиться с правилами забора биоматериала в справочно-информационной службе по тел. (8342) 322-889
- Подготовка к анализу: Венозная кровь сдается утром натощак из вены.
Общая характеристика.
Реакция гемагглютинации. В основе реакции прямой гемагглютинации лежит способность эритроцитов склеиваться при адсорбции на них определенных антигенов. Поскольку это происходит без участия иммунной сыворотки, реакция не является серологической. В серологических исследованиях реакцию прямой гемагглютинации применяют для выбора рабочего разведения антигена, используемого в реакции торможения гемагглютинации. В основе последней лежит задержка гемагглютинирующего действия антигена специфической сывороткой.
Реакция непрямой гемагглютинации (пассивная гемагглютинация) наступает в том случае, когда к эритроцитам, сенсибилизированным антигеном, т.е. несущим на себе адсорбированный антиген, добавляют иммунную сыворотку, соответствующую антигену. Эта реакция часто превосходит по чувствительности и специфичности другие серологические методы, ее применяю при инфекциях, вызванных бактериями и риккетсиями. Реакцию непрямой гемагглютинации (РНГА или РПГА) с танизированными эритроцитами проводят в двух вариантах: с известным антигеном для обнаружения антител (по Бойдену) и с известными антителами (сывороткой) для выявления антигена (по Рыцаю). Антигенами в реакции непрямой гемагглютинации могут служить очищенные антигены соответствующих микробов, экстракты бактериальных взвесей, надосадочные жидкости формалиновых, спиртовых, гретых бактериальных вакцин.
Показания к назначению анализа
Бактериальные инфекции, сальмонеллез, сыпной тиф, паратифы А и В, дифтерия, менингококковая инфекция и др.;
Идентификация выделенных микробов.
Материал для исследования: венозная кровь.
Метод: серологический.
Результат
Указывается наличие или отсутствие патогенных микроорганизмов и их видовая принадлежность. При получении их роста определяется чувствительность к антибиотикам.
Результат: в норме не обнаружено.
Интерпретация результата: В норме результат отрицательный.
Отсутствие роста в посеве может косвенно свидетельствовать в пользу кишечной инфекции, вызванной патогенными микробами (особенно на фоне начатого лечения). В острый период заболевания резко нарушается видовой состав микрофлоры кишечника, и нормальные представители вытесняются патогенными. При низком титре последних может наблюдаться отсутствие роста какой-либо флоры. В этом случае рекомендуется повторное исследование.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе