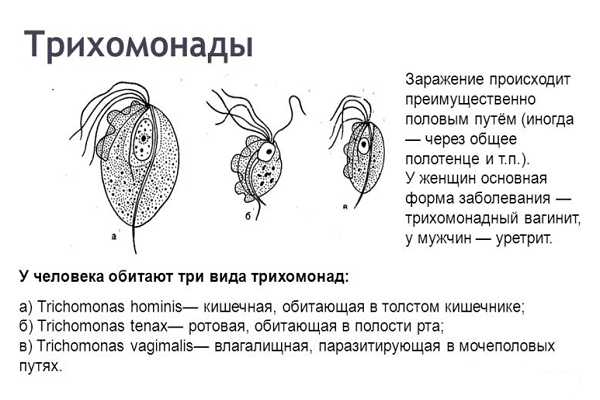
Кишечная трихомонада жизненный цикл
Трихомонада кишечная – небезобидное простейшее
Кишечная трихомонада – жгутиковое простейшее с прямым жизненным циклом без образования цист, возбудитель кишечного трихомониаза. Путь заражения – орально-кишечный, через немытые руки, овощи и фрукты, грязную воду. Трихомонада принадлежит к группе условно-патогенных микроорганизмов и обитает в кишечнике человека, в норме не принося ему никакого вреда. В случае ослабления организма в результате действия негативного фактора (например, болезни) простейшее начинает активно размножаться, вызывая характерные симптомы.
Общая характеристика трихомонады
Очертания тела трихомонады – овальные. На заднем конце у нее находится небольшой отросток в виде острия. Размеры тела тоже небольшие, длина составляет около 15 мкм. Передний конец тела снабжен жгутиками в количестве 5 штук. Один из них загнут в направлении кзади, а остальные вытянуты вперед.
Вдоль тела трихомонады расположен стержень, который является своеобразной опорой для оболочки и цитоплазматических структур. Этот стержень проходит посередине всей клетки и заканчивается в отростке на заднем конце. Загнутый кзади жгутик соединен с цитоплазматическим выростом и образует мембрану, с помощью которой простейшее передвигается.
Внутреннее строение Трихомонады кишечной
Ротовое отверстие находится недалеко от ядра. Трихомонада заглатывает им бактерии и то, что находится в кишечнике, в результате образуются пищеварительные вакуоли. Кроме того, простейшее может питаться жидкой пищей с помощью поверхности тела (путем диффузии).
Размножается животное в течение жизненного цикла очень быстро. Способ размножения, который характерен для этого представителя класса Жгутиковых, – бесполый, делением пополам.
Жизненный цикл трихомонады
Кишечная трихомонада имеет достаточно простой жизненный цикл, который начинается с образования двух новых, дочерних, клеток из старой особи. Далее, клетка питается и растет, достигает зрелости и, в свою очередь, так же делится пополам. На этом жизненный цикл трихомонады заканчивается.
Симптомы кишечного трихомониаза
Так как трихомонада постоянно обитает в кишечнике человека, он может длительное время не испытывать никаких проблем со здоровьем и даже не знать, что является чьим-то хозяином. Однако при пониженной функции иммунной системы простейшее начинает быстро размножаться, что проявляется характерными симптомами.
Такой неконтролируемый рост численности простейших возможен после долгого лечения антибиотиками или другими средствами, влияющими на состав полезных микроорганизмов кишечника.
Расстройства пищеварительного тракта, характерные для кишечного трихомониаза, проявляются следующими симптомами:
- сильный понос со слизью, который носит изнуряющий характер, до 8–10 раз в день;
- боль в животе, проявляющаяся в виде спазмов;
- тошнота;
- озноб;
- повышение температуры;
- рвота (в 30% случаев);
- образование язв на стенке кишечника.
Кишечный трихомониаз может проявляться в виде озноба
Несмотря на то, что трихомонада в организме является условно-патогенным микроорганизмом, при определенных условиях она способна проявлять явную агрессию. Невылеченный трихомониаз может перейти в энтероколит – воспалительное заболевание кишечника. В результате повреждения слизистой эпителиальной оболочки кишечника в ней происходит образование язв, а к трихомонаде подключаются другие простейшие и бактерии, что приводит к усилению симптомов.
Диагностика заболевания
При появлении первых симптомов кишечного трихомониаза необходимо срочно вызвать врача. Для того чтобы установить точный диагноз потребуется сдать анализ испражнений. Как правило, в жидком стуле выявляется большое количество простейших трихомонад. С целью исключения других бактериальных заболеваний нужно будет сделать бактериологический посев.
Лечение кишечного трихомониаза
Терапевтическое лечение кишечного трихомониаза заключается в использовании искусственно синтезированных противомикробных средств. Обычно это препараты, которые относятся к нитроимидазолам. Такие средства обладают активностью в отношении жгутиковых простейших, таких, как трихомонада.
После того, как простейшее заглатывает химическое вещество, внутри цитоплазмы образуется соединение, разрушающее спираль ДНК. В результате организм погибает. Кроме того, под действием нитроимидазолов происходит угнетение процесса образования белка в цитоплазме простейшего и нарушается дыхание.
Самостоятельно прерывать курс лечения, а также изменять дозировку нельзя.
Даже в случае пропуска очередной порции лекарства необходимо соблюдать интервал между приемами. Сокращение промежутка времени между двумя выпитыми таблетками способно усилить проявление побочных эффектов, таких, как диарея или сыпь. Нервная система также может отреагировать на превышение лекарственной дозы. Может возникнуть головокружение и нарушение координации движения.
При появлении первых симптомов кишечного трихомониаза, следует употребить энтеросорбент. Также эффективным детоксикационным, противомикробным и антисептическим средством является марганцовокислый калий. Для приема внутрь нужно сделать слабый раствор: растворите несколько кристаллов в небольшом количестве воды, подождите, пока они полностью не растворятся, а затем долейте воду и выпейте.
В случае кишечного трихомониаза в первые сутки после появления симптомов нужно пить по стакану раствора перманганата калия несколько раз за день. Вдобавок к марганцовке, следует отварить рис (полстакана на литр воды) и пить по полстакана в течение дня. Подобные меры помогут быстро устранить такой симптом болезни, как понос.

В первые сутки после заражения трихомониазом необходимо пить воду с марганцовкой
Несмотря на другой симптом – боль в животе, обезболивающие препараты во время лечения кишечного трихомониаза употреблять нежелательно, чтобы была возможность достоверно установить диагноз. К тому же не стоит пытаться самостоятельно лечить или устанавливать диагноз кишечный трихомониаз, так как подобные симптомы могут наблюдаться и при других, серьезных, заболеваниях.
Профилактика кишечного трихомониаза
Чтобы предупредить возникновение кишечного трихомониаза необходимо тщательно соблюдать гигиену. В обязательном порядке следует хорошо мыть овощи и фрукты, предназначенные для употребления в пищу и приготовления еды. Следует всеми доступными средствами избавляться от мух, так как они могут переносить возбудителя трихомониаза на продукты и воду. Также нужно следить за чистотой рук, особенно после туалета или прогулки.
Существуют и общественные меры профилактики, направленные на предотвращение заражения трихомониазом. Так, периодическая просветительская работа с работниками пищевой промышленности способствует повышению уровня знаний о возможных последствиях несоблюдения гигиенических норм. Кроме того, в обязанности работников санитарно-эпидемиологических служб входит регулярная проверка санитарного состояния вод, предприятий, магазинов, а также мест, предназначенных для общественного пользования.
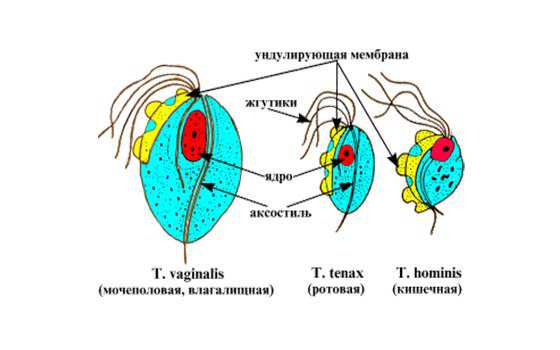
Цикл развития кишечной и мочеполовой трихомонады
Трихомонада представляет собой простейший микроорганизм, тело которого содержит множество жгутиков. Этот примитивный микроорганизм является возбудителем такого венерического заболевания, как трихомониаз. В микробиологии принято выделять несколько разновидностей данного микроорганизма. В зависимости от места локализации, выделяют влагалищную, кишечную и ротовую формы. При нормальном функционировании защитных сил организма, опасность трихомонады и её жизненного цикла возможна только при контакте с влагалищной формой возбудителя.
Характеристики видов
Кишечная разновидность этого простейшего микроорганизма является условно-патогенной. Местом её обитания, как правило, является просвет толстого кишечника. Независимо от разновидности трихомонады и её строения, в случае снижения защитных сил организма, этот инфекционный возбудитель переходит в активную форму и становится причиной развития инфекционно-воспалительного процесса.
Так называемая ротовая форма обнаруживается в смывах из полости рта, а также в мокроте людей, страдающих заболеваниями дыхательной системы.
Влагалищная форма предпочитает находиться внутри живой клетки. Местом его локализации являются органы мочеполовой системы. При попадании в человеческий организм, влагалищная трихомонада вызывает урогенитальный трихомониаз.
Инфицирование человека влагалищной формой осуществляется контактно-бытовым или половым путем. В мужском организме, трихомонада становится причиной развития уретрита, а в женском инфекционного вагинита.
Строение
Независимо от разновидности, этот простейший организм имеет грушевидную форму тела. Его размеры не превышают 20 мкм. Цитоплазма микроорганизмов содержит вакуоли и ядро. Морфология каждой взрослой особи предусматривает множество жгутиков, которые обеспечивают передвижение трихомонад в организме человека. Питание простейшего осуществляется согласно осмотического механизма. Это означает, что питательные компоненты, находящиеся в растворенном виде, попадают в организм особи через поверхность её тела, обеспечивая жизнь. Размножение возбудителя трихомониаза осуществляется посредством деления.
Влагалищная трихомонада
Наибольшей ценностью для медицинских специалистов обладает урогенитальная разновидность возбудителей трихомониаза. Этот вид простейших проявляет особую агрессию в отношении человеческого организма. Эта трихомонада относится к внутриклеточным микроорганизмам, использующим анаэробный тип дыхания. Развитие и размножение влагалищного паразита возможно только при нахождении в условиях органов мочеполовой системы. Попадая в окружающую среду, этот микроорганизм быстро погибает, так как он не имеет даже минимальных защитных факторов.
В ходе наблюдения было выяснено, что влагалищная форма обладает свойством перерождения в атипичные разновидности. Это обстоятельство является препятствием на пути к своевременной диагностике трихомониаза. Кроме того, данная форма способна избегать воздействия иммунной защиты благодаря маскировке под плоский неороговевающий эпителий слизистой оболочки мочеполовых путей.
Цикл развития этого простейшего предусматривает вегетативную форму данного микроорганизма, которая носит название атрофозоит. Находясь в вегетативном состоянии, особь не способна размножаться и питаться при отсутствии надлежащих условий. Еще одним фактором патогенности вагинальной трихомонады является возможность формирования симбиоза с другими патогенными микроорганизмами. Благодаря этому свойству, вагинальная форма способствует расширению границ инфекционно-воспалительного процесса.
Распознать формирование урогенитального трихомониаза в женском организме, можно по ряду характерных клинических проявлений:
- Интенсивный зуд в области наружных половых органов и влагалища;
- Пенистые зеленоватые выделения из влагалища, имеющие неприятный запах;
- Эрозивно-язвенные поражения слизистой оболочки наружных половых органов и стенок влагалища;
- Воспалительное поражение слизистой оболочки наружных половых органов. Это патологическое явление сопровождается такими симптомами, как покраснение, отечность и боль.

Клиническая картина мужского урогенитального трихомониаза, сопровождается такими признаками:
- Симптоматика воспаления ткани предстательной железы. О развитии простатита говорят частые и болезненные мочеиспускания, а также снижение половой функции;
- Пенистые и обильные выделения из мочеиспускательного канала, имеющие зловонный запах.
В некоторых ситуациях возможно повышение температуры тела и общее недомогание. Если на фоне урогенитального трихомониаза присоединилась бактериальная или грибковая инфекция, клиническая картина данной патологии может приобретать различные вариации. Наиболее опасным осложнением данного заболевания является бесплодие, как у женщин, так и у мужчин.
Жизненный цикл
Передача вагинальной формы трихомонады осуществляется половым путём. Минимальный процент вероятности заражения наблюдается при контактно-бытовом взаимодействии и через плохо обработанный медицинский инструментарий. Способностью к размножению и паразитированию обладают только особи грушевидной формы. После проникновения возбудителя в человеческий организм, наблюдается его восходящее передвижение по стенкам влагалища и уретры. Продвигаясь вверх, микроорганизмы осуществляют активное деление. Продолжительность инкубационного периода трихомонад составляет от 7 до 30 дней.
Когда количество жизнеспособных трихомонад достигает пикового уровня, запускается процесс разрушения слизистой оболочки мочеполовых путей. Патогенные микроорганизмы проникают внутрь эпителиальных клеток, приводя к их гибели. У человека, инфицированного вагинальной трихомонадой, развивается воспалительный процесс. Для представителей мужской части населения, это состояние грозит формированием простатита и других инфекционно-воспалительных заболеваний мочеполовых органов. Проникновение трихомонады в женский организм ведет к образованию цервицита, вульвита, кольпита, цистита, уретрита.
Влагалищная трихомонада обладает свойством поглощать микоплазмы, хламидии, вирусы, грибы и гонококки. Это свойство позволяет ей защитить возбудителей инфекционных заболеваний от губительного воздействия иммунной системы. Благодаря своим продуктам жизнедеятельности, вагинальная трихомонада способна оказывать угнетающее действие на факторы иммунной защиты. Падение местного иммунитета приводит к формированию грибковых заболеваний половых органов.
Кишечная трихомонада
Это разновидность инфекционного возбудителя имеет овальную форму. Задний конец микроорганизма содержит небольшой отросток. Длина тела этого паразита не превышает 15 мкм. На переднем конце кишечной трихомонады имеется 5 жгутиков, обеспечивающих подвижность. Опорой для цитоплазматической структуры и оболочки является специальный стержень, который проходит вдоль тела микроорганизма. Анатомическое строение трихомонады предусматривает ядро и ротовое отверстие, через которое питательные компоненты внедряются внутрь трихомонады. Кроме того, кишечная трихомонада характеризуется диффузным типом питания, который заключается в проникновении питательных компонентов через поверхность тела трихомонады.
Кишечная разновидность трихомонады размножается бесполым путем в толстой кишке, благодаря простейшему делению.
Так называемый жизненный цикл трихомонады начинается благодаря делению взрослой особи на две дочерние. Вновь образованные микроорганизмы начинают активный рост и питание. Этот паразитирующий микроорганизм является постоянным обитателем просвета толстого кишечника человека. Большинство людей могут не подозревать носительство кишечной трихомонады хоминис. Характерная клиническая картина расстройства пищеварительной деятельности возникает при снижении защитных сил организма.
Неконтролируемый рост численности патогенных микроорганизмов в кишечнике, является причиной формирования расстройств пищеварительной деятельности. На фоне патогенного воздействия кишечной трихомонады, развиваются такие симптомы:
- Чувство озноба;
- Тошнота;
- Расстройства стула (диарея);
- Частота позывов к дефекации составляет до 10 раз в день, при этом в испражнениях обнаруживаются элементы слизи;
- Болевые ощущения в животе спазмирующего характера;
- Рвота;
- Повышение температуры тела;
- Язвенное поражение слизистой оболочки стенок толстого кишечника.
Ротовая трихомонада
Эта разновидность болезнетворных микроорганизмов почти не изучена медицинскими специалистами и микробиологами. Местом локализации этого микроскопического организма является область слизистой оболочки ротоглотки, мокрота, миндалины, внутренняя поверхность щёк, десны, а также полость зубов. Ротовая форма трихомонад очень часто диагностируется во время лечения стоматологических заболеваний. Этот болезнетворный микроорганизм способен размножаться и питаться только в условиях человеческого организма. Попадая в окружающую среду, он погибает в течение нескольких минут. Опасность ротовой трихомонады заключается в том, что она становится причиной формирования таких стоматологических патологий:
- Эрозивные поражения слизистой оболочки ротовой полости;
- Пародонтоз;
- Кариес;
- Гингивит;
- Язвенное поражение.
Несмотря на то, что ротовая трихомонада является условно патогенным микроорганизмом, стремительное размножение на фоне сниженного иммунитета может привести к возникновению таких серьезных заболеваний:
- Острые и хронические болезни печени;
- Паралич;
- Пиодермия;
- Артрозы и артриты конечностей;
- Инфекционно-воспалительные заболевания органов дыхания.
Своевременная диагностика трихомониаза, позволит избежать негативных последствий, связанных с прогрессированием данного заболевания. Если речь идет об урогенитальном возбудителе, в медицинской практике используются такие диагностические методики:
- Иммуноферментный анализ, который заключается в выявлении специфических антител к данному микроорганизму
- Микроскопическое исследование мазков биологического материала. В качестве биоматериала выступают влагалищные и уретральные выделения, а также мазки;
- Культуральный анализ;
- Методика полимеразной цепной реакции;
- Микроскопическое исследование биоматериала, окрашенного по Граму;
- Посев биологического материала на питательные среды. Благодаря этому методу имеется возможность выявления носительства трихомонад.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
Кишечная трихомонада: жизненный цикл, симптомы
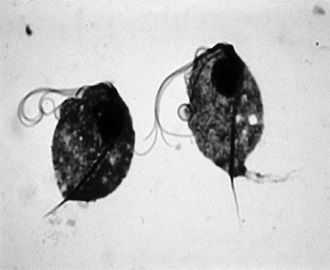
Трихомонады относятся к типу простейших и семейству жгутиковых. Эти одноклеточные организмы имеют тело грушевидной конфигурации с ядром и четырьмя свободными жгутиками, которые способствуют их активному передвижению. В отличие от иных одноклеточных организмов, трихомонады благополучно передвигаются и могут существовать вне организма носителя.
Трихомонада всеядна и беспола. Для её активного размножения достаточно попасть в оптимальные условия – температура окружающей среды в 35–37 °C и отсутствие кислорода. Эти особенности простейших способствуют их благополучной жизнедеятельности в природе. В человеческом организме паразитируют лишь 3 вида этих простейших.
Кишечная трихомонада (Trihomonas hominis)
Одноклеточное имеет грушевидное тело с 8–20 мкм в длину. В передней части располагаются 5 жгутиков. С одного бока тело трихомонады покрыто волнообразной перепонкой (ундулирующей мембраной), которая является своеобразным органоидом для перемещения паразита. Отличительная черта этого вида – беспорядочность и активность в движении.
Местом паразитирования является толстый кишечник. При жидких испражнениях наличие микроорганизма можно обнаружит в стуле. Кишечная трихомонада не агрессивна, но, если у носителя ослабленный иммунитет, одноклеточные способны спровоцировать кишечные заболевания с серьёзным течением.
Ротовая трихомонада (Trihomonas tenax)
Места обитания – десневые карманы. Строение и форма ротовой трихомонады схоже с кишечным одноклеточным. Отличие – меньший размер тела и короче ундулирующая мембрана. Этот микроорганизм часто обнаруживается у пациентов стоматологических клиник с явными заболеваниями ротовой полости: при гингивите, пародонтозе и кариесе. У людей со здоровыми зубами и при полной адентии (отсутствие зубных единиц) наличие трихомонад встречается редко.
В сравнении с остальными видами трихомонад ротовая относится к наиболее слабым и менее угрожающим, но в человеческом организме встречается чаще остальных.
Влагалищная трихомонада (Trihomonas vaginalis)
Этот вид одноклеточных отличается большими размерами (до 30 мкм), агрессивностью и способность маскироваться. Попадая в организм человека, одноклеточное имитирует плоский слой эпителия, что помогает защититься от агрессивных воздействий иммунной системы.
Угроза инфицирования состоит и в том, что влагалищная трихомонада хорошо взаимодействует с иными инфекционными урогенитальными бактериями, которые проникают внутрь одноклеточного и таким образом получают защиту от воздействия иммунной системы и лекарственных препаратов, провоцируя различные патологические процессы (особенно в женском организме).
Закрепляясь в клетках слизистой мочеполового тракта, трихомонады провоцируют воспалительный процесс. Продукты их жизнедеятельности начинают постепенно отравлять организм и заглушать защитные функции. Постепенно одноклеточные перемещаются в половые органы и кровяное русло. Хорошо маскируются под лимфоциты и тромбоциты, что делает затруднительным процедуру диагностики.
Все виды трихомонад имеют небелковую оболочку. Это даёт им возможность защититься от воздействия антибиотиков. Разрушить её можно только при помощи специальных противопротозойных препаратов.
Жизненный цикл трихомонады
Кишечная трихомонада имеет достаточно простой жизненный цикл, который начинается с образования двух новых, дочерних, клеток из старой особи. Далее, клетка питается и растет, достигает зрелости и, в свою очередь, так же делится пополам. На этом жизненный цикл трихомонады заканчивается.
Обычно кишечная трихомонада паразитирует в тканях толстого кишечника, где она употребляет в пищу окружающие ее вещества. Бактерия имеет лишь одного хозяина.
Молодая клеточка развивается, стареет, затем делится надвое, образуя две новых клеточки, которые снова развиваются, достигают половозрелости и уже сами делятся на две дочерние структуры и т. д.
В человеческом теле трихомонада присутствует лишь в вегетативной форме. Все ее жизнедеятельные процессы вроде роста, питания, размножения, развития – все происходит без образования цист.
Выявить наличие кишечной трихомонады можно в каловых массах и толстом кишечнике.
Клиническая картина
Для клинической картины характерны колит и энтероколит, которые проявляются жидким или водянистым стулом 1-8 раз в сутки, нередко со слизью, без крови, болями в животе различного характера. В испражнениях обнаруживают большое количество трихомонад.
При ректороманоскопии слизистая оболочка прямой и сигмовидной кишки чрезмерно влажная в результате усиленной экссудации, блестящая, не гиперемирована, без слизи, эрозий и язв, как бы обмытая очистительной клизмой. Усиленное размножение трихомонад в вызванных дизентерийными амебами изъязвлениях замедляет их заживление.
Клиническое наблюдение.
В Казахстане при вспышке кишечного трихомониаза в течение 3 дней заболели 152 человека, которые использовали для питья, мытья рук и посуды воду из плесов пересыхающей реки Джезды в жаркие летние дни. После инкубационного периода продолжительностью 6-8 ч болезнь развивалась остро. Повышение температуры тела отмечено у 75% больных, выше 38 °С — у 43,4% из них, озноб — у всех больных, боль в животе — у 96%, тошнота — у 71%, рвота — у 30% больных.
Диарея у большинства больных сохранялась в течение 4-7 дней. Стул жидкий, но не водянистый, 5-10 раз в сутки в первые дни. Заболевание часто протекало по типу острого энтероколита, колита, реже в виде гастроэнтероколита. Примесь слизи выявлена у 57,2% больных, примесь крови — у 41,4% больных. Преобладало среднетяжелое течение болезни (81,6%).
Симптомы вагинального трихомоноза у женщин
Трихомоноз считается венерическим заболеванием. Обусловливается это тем, что заражение трихомонадой в основном осуществляется при половом контакте с инфицированным партнёром. Инфицирование происходит при любом виде полового контакта. Это может быть оральный, анальный или генитальный секс. Вероятность инфицирования паразитами не исключается и при контакте половых органов с пальцами инфицированного партнёра. Но самый большой процент заражения всё-таки припадает на секс классического вида.
Трихомонада у женщин проявляется более сильными симптомами. У инфицированного мужчины симптомы могут отсутствовать, поэтому сильный пол часто не подозревает о наличии проблемы и ведёт себя беспечно, увеличивая риск заражения для женщины.
Заразится женщина влагалищной трихомонадой может и в бытовых условиях.
- через ободок унитаза;
- общественные места в виде бассейнов и душей;
- использование общих полотенец, мочалок и средств гигиены;
- примерка чужой одежды (особенно нижнее бельё);
Риск заражения в быту в основном зависит от условий, в которые попадёт трихомонада. Дело в том, что одноклеточное попав в окружающую среду способно прожить сутки лишь при повышенной влажности и температуре не выше 40 °C. Прямые солнечные лучи и сухость способны убить микроорганизм за 10–20 мин., например, использование чужого влажного полотенца повышают риск инфицирования.
После попадания трихомонады в организм женщины, ей дополнительно требуются определённые условия, которые поспособствуют стремительному размножению.
Факторы, способствующие развитию трихомониаза
В здоровой микрофлоре влагалища присутствуют палочки Дедерлейна – молочнокислые бактерии. Их жизнедеятельность способствует подкислению окружающей среды. Для здоровья женщины этот процесс приносит пользу. В такой подкисленной среде различные паразиты и болезнетворные бактерии неспособны размножаться и распространятся. Понижаться кислотность среды влагалища может в следующих случаях:
- пренебрежение стандартными правилами гигиены:
- частые беспорядочные половые связи женщины:
- период менструального цикла:
- период беременности.
Эти факторы способствуют снижению защитных сил и формируют благоприятные условия для развития патогенных агентов, к которым относится и влагалищная трихомонада.
После попадания на слизистую влагалища трихомонады начинают выделять вещества, позволяющие им прочно зафиксироваться на её стенках, а также ферменты, способствующие расщеплению клеток слизистой. Всё это провоцирует воспалительные процессы, которые сопровождаются соответствующими симптомами.
После попадания в организм трихомонады, у женщин симптомы могут проявиться спустя пару дней и даже месяцев. Всё будет зависеть от состояния иммунитета и наличия иных инфекционных заболеваний.
Проявляется трихомониаз в форме вульвовагинита, уретрита, цервицита и бартолинита. Симптоматика может быть слабовыраженная или иметь острый характер. При остром течении заболевания отмечаются следующие симптомы;
- зловонные выделения зелёного или жёлтого цвета с пенистой консистенцией;
- раздражение слизистой, сопровождаемое жжением или зудом;
- при повреждении слизистой образовываются язвочки и эрозии;
- дискомфорт при мочеиспускании;
- дискомфорт при половом акте;
- болевой синдром внизу живота.
Количество выделений и проявление иных характерных признаков будет зависеть от стадии воспалительного процесса. Например, при начальной стадии симптомы сильно выражены. Хроническая форма трихомониаза сопровождается смытой симптоматикой и незначительными выделениями. Обострение происходит за пару дней до начала менструального цикла, а после стихает.
Первая форма трихомониаза длится около 2-х месяцев. Затем симптоматика становится слабовыраженной, но это не говорит об излечении. Заболевание приобретает хроническую форму, которая без определённого лечения годами способна себя практически не проявлять.
Предлагаем ознакомиться: Кому и когда нужно делать прививку от стафилококкаПоследствия при игнорировании проблемы
В случаях игнорирования проблемы с присутствием трихомонады в организме, последствия могут быть самыми разнообразными: истощение организма, бесплодие, рак и т. д. Обусловливается это тем, что при попадании трихомонады в организм она приносит с собой иные патогенные бактерии, которые могли находить у инфицированного человека.
Поглощая их в себя и защищая, трихомонада благополучно транспортирует их в организм нового носителя. Даже если инфицированный человек предварительно проходил курс лечения от инфекции, погибли лишь бактерии, находящиеся в тканях. Поглощённые сохранили свою жизнедеятельность и перенеслись новому носителю.
Трихомонада — это живой организм, который способен поглощать питательные вещества, лейкоциты и эритроциты, а это сильно подрывает иммунную систему человека. Кроме этого, продукты жизнедеятельности микроорганизмов провоцируют интоксикацию всего организма. В итоге у пациента при запущенных случаях наблюдается: истощение, кислородное голодание, малокровие, ослабевает зрение и разрушаются кроветворные ткани.
Для женщины вышеописанные осложнения дополняются новым списком:
- формируется эндометрит – воспалительные заболевания матки;
- сальпингит – воспаление в маточных трубах;
- воспаляются яичники, образовывая спайки;
- пиелонефрит;
- цистит;
- тяжёлая беременность с осложнениями и самопроизвольными выкидышами;
- послеродовые осложнения;
- вынашивание ребёнка может закончиться его неполноценностью в развитии;
- бесплодие.
Избежать таких последствий поможет своевременная диагностика и полный курс лечения.
Способы распознать заражение
Самостоятельно распознать кишечный трихомониаз и начать лечение без обращения к врачу не получится. Заражение трихомонадой само по себе никаких симптомов не имеет. Ухудшение самочувствие вызывают последствия деятельности бактерии, что не является ведущим признаком (не указывает на конкретную причину). Почти всегда трихомонада вызывает дисбактериоз, так как питается бифидобактериями.
Симптомами в этом случае будут:
- Хроническая диарея.
- Обезвоживание организма, связанное с частыми поносами.
- Общее недомогание, слабость.
- Бурление, вздутие и спазмы в животе.
- Неусваиваемость продуктов.
- Чувство горечи во рту. Неприятный запах из ротовой полости.
Трихомонада нарушает иммунные силы, способствует интенсивному развитию инфекционных процессов и тормозит действие лекарственных средств. К специфическим симптомам кишечного трихомониаза относят подверженность к простудам и затруднительное лечение заболеваний.
Точно определить наличие трихомонад в кишечнике можно с помощью лабораторных анализов (сдать кал на анализы). В лаборатории проверят материал на наличие соответствующих микроорганизмов – при трихомониазе в кале всегда присутствуют веретеновидные тельца бактерий с передним тупым закругленным и задним заостренным прямым концами и 4–5 жгутиками.
Симптомы кишечной трихомонады
Даже несмотря на то, что кишечная трихомонада – условно патогенный микроорганизм и не вызывает заболевания, ее присутствие в кишечнике может провоцировать ряд неприятных симптомов. Наиболее часто формируется следующая клиническая картина:
- Развитие выраженных, но периодических, энтероколитов и колитов;
- Сильная и достаточно частая диарея возникает периодически, в периоды вспышек активности размножения простейшего;
- Боли в животе, которые усиливаются при дефекации и имеют характер спазма;
- Хотя стул жидкий, кровь и слизь в нем всегда отсутствуют;
- Со временем развивается обезвоживание как результат постоянной диареи.
Заболевание протекает осложненно, в случае, когда у пациента имеются и другие проблемы с желудочно-кишечным трактом. Особенную опасность в данном отношении имеют язвы. В повреждениях кожи и слизистых паразиты поселяются очень прочно. Вылечить заболевание в этом случае достаточно сложно.
Симптоматика начинает проявляться, обычно, при падении иммунитета. В этих условиях начинается активный рост колоний паразитов за счет их быстрого размножения. И начинают проявляться симптомы.
Так как трихомонада постоянно обитает в кишечнике человека, он может длительное время не испытывать никаких проблем со здоровьем и даже не знать, что является чьим-то хозяином. Однако при пониженной функции иммунной системы простейшее начинает быстро размножаться, что проявляется характерными симптомами.
Расстройства пищеварительного тракта, характерные для кишечного трихомониаза, проявляются следующими симптомами:
- сильный понос со слизью, который носит изнуряющий характер, до 8–10 раз в день;
- боль в животе, проявляющаяся в виде спазмов;
- тошнота;
- озноб;
- повышение температуры;
- рвота (в 30% случаев);
- образование язв на стенке кишечника.
Несмотря на то, что трихомонада в организме является условно-патогенным микроорганизмом, при определенных условиях она способна проявлять явную агрессию. Невылеченный трихомониаз может перейти в энтероколит – воспалительное заболевание кишечника. В результате повреждения слизистой эпителиальной оболочки кишечника в ней происходит образование язв, а к трихомонаде подключаются другие простейшие и бактерии, что приводит к усилению симптомов.
Признаки кишечного трихомониаза, как правило, проявляются внезапно и резко:
- Пациенты жалуются на долго не проходящую диарею, беспокоящую до 10 раз на дню;
- Присутствует болезненная симптоматика в животе, носящая характер спазмов;
- Признаки гипертермии, вплоть до 39°С;
- Озноб, лихорадочное состояние;
- Тошнотные реакции;
- У трети больных начинается рвота;
- На кишечных стенках появляются язвенные образования;
- Аппетит постоянно отсутствует, а если пациент все же поест, то часто происходит рвотная реакция;
- В пупочной зоне концентрируется болевой очаг, а в процессе опорожнения кишечника болевая симптоматика становится сильнее.
Признаки кишечного трихомониаза легко спутать с дизентерией. Однако от нее трихомониаз отличается отсутствием в кале кровянистых примесей. В каловых массах на фоне активности трихомонад присутствует обилие слизистого секрета, который вырабатывается вследствие отечности и воспаления в кишечных тканях, возникшего в результате деятельности бактерий.
Если трихомониаз спровоцировал развитие колита, то пациент обнаружит симптоматику вроде гипертермии и поносов, запоров и метеоризма, зеленоватые слизистые примеси, постоянная сонливость и слабость, болезненность, склонная к усилению интенсивности после еды, тяжелой работы или дефекации.
Если же трихомонады спровоцировали приступ холецистита, то пациент обнаружит признаки тошнотно-рвотных реакций и привкуса горечи в полости рта, правоподреберной болезненностью, иррадиирующей в лопаточную и шейную зону или в верхние конечности.
Диагностика
Трихомонады умелые маскировщики. Эмитируя эпителиальные клетки, они часто вводят в заблуждение лаборантов. Определить трихомонаду с первого взгляда удаётся лишь опытным исследователям. В этом помогает: специфический «грязный» фон, образовавшаяся кокковая флора, увеличенная численность лейкоцитов и наличие клеток с просветлением около ядра.
Для постановки точного диагноза используется несколько методов диагностики. О каждом из них подробнее.
- В первую очередь врач проводит опрос пациента о наличии симптомов и образе интимной жизни. Уже на этом этапе опытный специалист может заподозрить трихомониаз.
- Далее, следует внешний осмотр половых органов. Обращается внимание на особенности внешнего вида вульвы, консистенцию и характер выделений.
- После внешнего осмотра специалист берёт на анализ общий мазок с влагалища пациентки. Это быстрый тест на установление численности микроорганизмов и выраженность воспалительного процесса. Как правило, с результатами такого анализа можно ознакомиться спустя полчаса.
- Далее, взятый мазок отправляют на бактериологическое исследование. В ходе этого исследования взятым из уретры и влагалища выделениям предоставляют благоприятные условия для размножения и роста бактерий, которые в них находятся. Этот метод не только позволяет выявить трихомонады, но и подобрать наилучшие антибактериальные препараты.
- ПИФ помогает определить наличие в организме антител, которые были выработаны иммунной системой для борьбы с инфекцией. Но этот метод имеет один недостаток. Если пациентка перенесла заболевание ранее, её иммунитет уже вырабатывал антитела, а определить период формирования антител нельзя. Поэтому такая диагностика больше подходит пациентам, которые впервые столкнулись с трихомониазом.
- К самым точным исследованиям относят метод ПЦР. Он позволяет добиться точности в диагнозе на 95%. Заключается этот метод во взятии биологического материала, из которого в дальнейшем извлекается ДНК микроорганизма, с последующим лабораторным исследованием. Таким образом, можно обнаружить не только наличие самой трихомонады, но и сопутствующие ей возбудители (микоплазмы, хламидии, уреаплазмы и т. д.).
После установки точного диагноза специалист подбирает схему лечения, которая будет зависеть от запущенности случая и сопутствующих инфекций.
При появлении первых симптомов кишечного трихомониаза необходимо срочно вызвать врача. Для того чтобы установить точный диагноз потребуется сдать анализ испражнений. Как правило, в жидком стуле выявляется большое количество простейших трихомонад. С целью исключения других бактериальных заболеваний нужно будет сделать бактериологический посев.
Для постановки окончательного диагноза кишечной или ротовой инфекции проводится микроскопия мазка. Это самый достоверный анализ, показывающий наличие трихомонады.
Он сдается утром, натощак и без предварительных гигиенических процедур.
В основном этого анализа бывает достаточно, чтобы определить оральный трихомониаз и назначить адекватную терапию.
В случае кишечной формы, когда у пациента выражена клиническая картина инфекции, назначается бактериальный посев каловых масс. Если Trichomonas Hominis не обнаруживается в первый раз, анализ проводится повторно.
Для окончательной постановки диагноза назначается биохимическое исследование крови на наличие антител, иммуноферментную диагностику.
Кишечный трихомониаз не относится к особенно тяжелым патологиям, но он способен спровоцировать массу других патологий вроде гастрита или панкреатита, уретрита или кольпита, сальмонеллезу или дизентерии и пр.
Определение диагноза происходит при обнаружении клинических признаков патологии, т. е. при выраженной клинической картине, характерной для трихомониаза, и при обнаружении бактерий в каловых массах больного.
Иногда симптомы патологии имеют ярко выраженный характер, а в фекалиях бактерия не обнаруживается. Но при повторном лабораторном исследовании простейшие все же выявляются.
Также для подтверждения диагноза проводится лабораторная диагностика крови на наличие трихомонадных антител.
Процедуру называют иммуноферментной диагностикой. Сдают венозную кровь на пустой желудок, а перед исследованием соблюдают воздержание от спиртного, соленостей острой пищи.
Диагностика основана на клинической картине и обнаружении трихомонад в жидких испражнениях методом нативного мазка. В нативных мазках трихомонады выглядят как организмы веретенообразной формы с передним тупым закругленным и задним заостренным концом тела. Движения их энергичные, толчкообразные. При движении они совершают повороты вокруг продольной оси тела.
Колебания краевого жгутика и вместе с ним мембраны заметны в виде волн, периодически пробегающих от переднего конца тела к заднему. В цитоплазме содержатся многочисленные бактерии, а при наличии в кишечнике крови — иногда и эритроциты. Трихомонады с проглоченными эритроцитами имеют более крупные размеры.
На фиксированных и окрашенных по Гейденгайну препаратах у трихомонад хорошо видны ундулирующая мембрана и жгутики. При просмотре нативных мазков трихомонады необходимо дифференцировать от нередко встречаемых одновременно с ними жгутиконосцев Chilomastix mesnili и Enteromonas hominis. Для повышения точности диагностики иногда применяют метод культивирования трихомонад на средах Павловой, СРLМ или Трассела-Джонсона.
Способы распознать заражение
- Мыть руки перед едой, после посещения туалета или возвращения с улицы.
- Продукты питания тщательно мыть и обрабатывать термически.
- Не есть сырое мясо.
- Не пить из открытых источников воды.
- Воду из-под крана кипятить.
- Избегать сомнительных заведений общественного питания.
- Бороться с мухами в доме.
- Сдавать кал на наличие паразитов.
Мы разобрали, что представляют собой кишечные трихомонады и чем они опасны для человека. На ранних стадиях победить паразитов можно быстро и без осложнений, важно внимательно следить за своим самочувствием. При наличии симптомов, характерных для трихомониаза, следует немедленно обратиться к доктору, который диагностирует заболевание и назначит правильное лечение.
Бактерия способна недолгое время прожить вне организма хозяина. Проникновение в организм новой жертвы происходит посредством фекально-орального пути через употребление загрязненных продуктов, через немытые руки или употребление пораженной бактерией воды.
Источником распространения бактериальной инфекции всегда выступает больной человек.
Он производит трихомонады и выводит их наружу вместе с фекалиями. Затем через мух или руки бактерия попадает в воду или на продукты. Так и происходит распространение и дальнейшее заражение бактериальным паразитом.
Итак, основными путями передачи являются:
- Контактно-бытовой – когда бактерия передается через дверные ручки, перила, различные кнопки в местах общего пользования и пр.;
- Бытовой – через одновременное использование общей с больным человеком посудой, бельем, унитазом и пр.;
- Пищевой – когда заражение происходит через воду или немытые продукты.
Симптоматика поражения проявляется в зависимости от иммунного статуса, приема медикаментов и прочих факторов, и может возникать через пару дней или несколько месяцев после проникновения бактерии в организм.
Лечение
Кишечный трихомониаз лечится с применением специфических препаратов, иногда комплексно. Назначать лечение в любом случае должен врач. Самолечение может привести к еще более сильному развитию заболевания.
Наиболее популярным является препарат Метронидазол. Он действует против некоторых инфекций, а также против простейших, в том числе, трихомонады.
Лечение Метронидазолом происходит по определенной схеме, которая специфична для каждого конкретного пациента и подбирается врачом. Суточная дозировка для взрослого варьируется от 0,5 до 2-х г в общем случае. Она зависит от сложности протекания заражения, особенностей организма и выбранной врачом длительности лечения.
На протяжении терапии может иметь место развитие осложнений и побочного действия, таких как сильная и сухость во рту. Применять лекарство запрещено при индивидуальной непереносимости, аллергии, беременности, кормлении грудью, сильных поражениях и болезнях ЦНС (центральной нервной системы) и т.д.
В стандартной схеме лечения трихомониаза используют противотрихомонадные средства. Чаще всего это метронидазол (трихопол) или тинидазол. Если кроме трихомонады были обнаружены иные патогенные микроорганизмы, специалист может назначить клион-д. Каждый из этих препаратов имеет свою схему применения и противопоказания. Рассмотрим подробнее.
Применение метронидазола
Составляющие препарата обладают угнетающим действием на генетический аппарат трихомонады. Благодаря этому биологические процессы одноклеточного постепенно прекращаются, что является губительным для микроорганизма.
Схема применения следующая. В первый день пациентка принимает по 1 таблетки с повтором в 4 раза (запивается препарат большим количеством воды). Начиная со второго дня и на протяжении последующих шести, доза уменьшается – 1 таблетка по 3 приёма.
Противопоказанием к применению может послужить индивидуальная чувствительность организма к препарату, а также период беременности и лактации.
Применение тинидазола
Тинидазол относится к той же группе препаратов что и метронидазол. Механизм воздействия на микроорганизмы также идентичен, но имеет 2 схемы применения. Таблетки можно принять однократно – 4 шт. (каждая по 500 мг), а можно растянуть курс на неделю – 2 раза/день принимается 1/3 таблетки.
Среди противопоказаний: период беременности и лактации, повышенная чувствительность к компонентам медикамента, имеющиеся нарушения кроветворения.
Применение клин-д
Этот препарат относится к комбинированным медикаментам. В нём имеется 2 препарата – метронидазол и противогрибковый миконазол, которые взяты в равных частях. Такой состав медикамента позволяет эффективно бороться при наличии у пациентки смешанных инфекций бактериального происхождения.
Выпускается препарат вагинальными свечами, а используется – по 1 свече = 10 дней (большего эффекта можно добиться если ставить свечу на ночь).
Стоит отметить что вышеописанное медикаментозное лечение нужно проводить под наблюдением специалиста, который будет контролировать эффективность. Для контроля лечения противотрихомонадными препаратами специалист берёт из уретры и влагалища мазки, которые исследуются под микроскопом на наличие трихомонады. Эта процедура повторяется 2–3 месяца. Каждый мазок берётся в не позже третьего дня от окончания менструального цикла.
Как улучшить эффективность лечения?
Чтобы добиться максимального эффекта в лечении, пациентке нужно соблюсти дополнительные правила.
- Лечение проводится обеих партнёров одновременно. Лучше если партнёры будут обследоваться у одного специалиста. Иначе может получиться так, что один вылечиться, а второй ещё нет. Тогда все усилия будут напрасны.
- На протяжении всего лечения исключаются половые контакты.
- Если в организме присутствуют сопутствующие инфекции мочеполовых органов воспалительного происхождения, это нужно учесть при назначении препаратов и лечить одновременно с трихомонадой.
- Обязательное условие – соблюдение правил гигиены:
- для ежедневного подмывания используются антисептические средства в виде растворов фурацилина или перманганата калия (хорошо подходит и хозяйственное мыло);
- соблюдение правил движения руки при подмывании – движения повторяются от влагалища в сторону заднего прохода, иначе инфицирование мочеиспускательного канала не избежать;
- нижнее бельё должно сменяться ежедневно;
- пользоваться только индивидуальными гигиеническими принадлежностями (полотенца, мочалки и мыло).
В дополнение к этим правилам можно воспользоваться рецептами народной медицины, но обязательно после консультации со специалистом.
Терапевтическое лечение кишечного трихомониаза заключается в использовании искусственно синтезированных противомикробных средств. Обычно это препараты, которые относятся к нитроимидазолам. Такие средства обладают активностью в отношении жгутиковых простейших, таких, как трихомонада.
После того, как простейшее заглатывает химическое вещество, внутри цитоплазмы образуется соединение, разрушающее спираль ДНК. В результате организм погибает. Кроме того, под действием нитроимидазолов происходит угнетение процесса образования белка в цитоплазме простейшего и нарушается дыхание.
Даже в случае пропуска очередной порции лекарства необходимо соблюдать интервал между приемами. Сокращение промежутка времени между двумя выпитыми таблетками способно усилить проявление побочных эффектов, таких, как диарея или сыпь. Нервная система также может отреагировать на превышение лекарственной дозы. Может возникнуть головокружение и нарушение координации движения.
При появлении первых симптомов кишечного трихомониаза, следует употребить энтеросорбент. Также эффективным детоксикационным, противомикробным и антисептическим средством является марганцовокислый калий. Для приема внутрь нужно сделать слабый раствор: растворите несколько кристаллов в небольшом количестве воды, подождите, пока они полностью не растворятся, а затем долейте воду и выпейте.
В случае кишечного трихомониаза в первые сутки после появления симптомов нужно пить по стакану раствора перманганата калия несколько раз за день. Вдобавок к марганцовке, следует отварить рис (полстакана на литр воды) и пить по полстакана в течение дня. Подобные меры помогут быстро устранить такой симптом болезни, как понос.
Несмотря на другой симптом – боль в животе, обезболивающие препараты во время лечения кишечного трихомониаза употреблять нежелательно, чтобы была возможность достоверно установить диагноз. К тому же не стоит пытаться самостоятельно лечить или устанавливать диагноз кишечный трихомониаз, так как подобные симптомы могут наблюдаться и при других, серьезных, заболеваниях.
Современный уровень диагностики позволяет не только вовремя определить инфекцию, но и избежать прогрессирования и негативных последствий.
В терапии трихомониаза используются два основных препарата: Нифурател, Макмирор. Это антибактериальные, противопротозойные, противогрибковые средства нового поколения широкого спектра действия.
Не менее эффективным считается Орвагил. Препарат показан против трихомонад и лямблий, поэтому его чаще используют при смешанных инфекциях.
К альтернативным антибиотическим препаратам относятся:
- Медазол. Показания: гингивит, ротовой и кишечный трихомониаз, лямблиоз, амебиаз. Принимается перорально, ректально.
- Трихопол. Эффективен при кишечной и мочеполовой форме заболевания.
- Метронидазол. Назначается как основной препарат в лечении оральной острой и хронической формы трихомониаза.
Схема подбирается индивидуально. Во время терапии препаратами от любой формы трихомониаза строго противопоказаны все спиртосодержащие напитки.
При влагалищной инфекции назначаются суппозитории на ночь:
- Тержинан.
- Свечи с трихополом.
- Гексикон.
Для усиления терапевтического эффекта суппозитории сочетают с таблеточными формами препаратов.
Лечение ротовой трихомонады проводится полосканиями и орошениями антисептическими и антибактериальными растворами. Используется перекись водорода (3%), розовая марганцовка, Малавит.
При заражении кишечной трихомонадой в лечение включают противопаразитарную фитотерапию с полынью, гвоздикой. Эффективно регулярное употребление в пищу лука, чеснока, горчицы. Убивают кишечную трихомонаду кислые красные ягоды – клюква, вишня, смородина.
Специальный средств для профилактики инфекции не существует, но уберечь от заражения помогут несколько простых правил:
- Частое мытье рук.
- Тщательная обработка продуктов.
- Запрет на питье воды из-под крана или других открытых источников.
- Борьба с мухами.
Чтобы Trichomonas не осталась в организме и не развивалась, результативное лечение должен назначить специалист. Оно будет проходить под обязательным контролем бактериологических исследований.
В первые сутки появления симптомов трихомониаза необходимо принять энтеросорбентный препарат. Кроме того, эффективными противомикробными и детоксикационными, антисептическими средствами является калия перманганат.
Для его применения нужно приготовить из него раствор: в стакане воды надо растворить несколько кристалликов и выпить. Такой напиток нужно принимать несколько раз в сутки.
Трихомонада кишечника относится к простейшим бактериальным организмам, поэтому для ее уничтожения нужны специальные медикаментозные средства.
Обычно это препараты из группы нитроимидазолов, ярким представителем которых является Метронидазол (Никомед, Клион, Трихопол и пр.). Этот медикамент отличается избирательной активностью в отношении множества простейших и прочих возбудителей. Против кишечной трихомонады эти препараты считаются единственно эффективными.
Процесс лечения Метронидазолом должен осуществляться строго по назначенной врачом схеме. Понижать либо превышать допустимые дозировки, самостоятельно прерывать терапевтический курс недопустимо.
Суть терапевтических мер
Лечение трихомониаза сводится к приему специальных препаратов, в составе которых присутствуют действующие вещества, способные разрушать спирали ДНК микроорганизма. Таким качеством обладают синтетические и полусинтетические антимикробные препараты:
- Производные нитротиазола и 5-нитроимидазола: аминитрозол, метронидазол, орнидазол, секнидазол тинидазол, ниморазол.
- Производные нитрофурана: нифурател или фуразолидон.
- Тетрациклины: доксициклин, минолексин, кседоцин, тетрациклин-акос, тигацил.
| Антибиотик | Дозировка | Схема приема | Длительность курса |
| Метронидазол | 2 грамма | 1 раз в сутки после приема пищи | Однократно |
| Метронидазол | 500 миллиграмм | 2 раза в сутки через полчаса после приема пищи | 5–6 дней |
| Тинидазол | 2 грамма | 1 раз в сутки | Однократно |
| Орнидазол | 500 миллиграмм | 2 раза в сутки через полчаса после приема пищи | 5–6 дней |
| Секнидазол | 2 грамма | 1 раз в сутки | Однократно |
В течение терапевтического курса не рекомендуется принимать обезболивающие и закрепляющие стул средства, которые смажут клиническую картину заболевания. При сильной диарее рекомендуется сесть на специальную диету: исключить из пищи клетчатку, употреблять рис, ржаные сухари, пить много воды,
Рецепты народной медицины
При диагностировании трихомониаза у пациентки, народные методы врачевания изначально не применяются. Обусловливается это тем, что применение народных средств может не дать изначально положительного эффекта, а за период применения время будет утеряно и заболевание перейдёт в хроническую форму. Вполне возможно, что воспалительный процесс в мочеполовой системе спровоцировала и иная инфекция. В этом случае лечение должно подбираться комплексно.
Применение народных средств больше подходит пациенткам с хронической формой трихомоноза. Это даст возможность снять беспокоящие симптомы и увеличить промежуток между рецидивами.
➡ Изготавливается состав из глицерина и сока чеснока с пропорцией 20:1. Его наносят на бинт или марлю, сворачивают в форму тампона и вводят во влагалище на 4 часа.
➡ Тампоны с применением мёда. Но стоит отметить, что некоторые специалисты против такого применения. Считается, что мёд можно применять в комплексной терапии с антибиотиками.
➡ Снять зуд и увлажнить слизистую поможет облепиховое масло.
➡ Обмывание половых органов настойкой из корня хрена поможет ускорить выздоровление. Это растение обладает хорошим антибактериальным свойством.
Во время применения средств из народной медицины нужно понимать, что в организме могут присутствовать сопутствующее заболевания. Поэтому обследование у специалиста является обязательным. Иначе бесконтрольным применением различных примочек можно лишь усугубить положение и нанести ещё больший вред своему организму.
Профилактика
В целях профилактики трихомониаза используются общие правила против всех инфекционных заболеваний, передающихся половым путём (сифилис, хламидиоз, гонорея и т. д.). Это регулярный контроль у гинеколога, использование контрацептивов, исключение частой смены половых партнёров, своевременное лечение иных инфекционных заболеваний, связанных с мочеполовой системой, соблюдение всех правил гигиены и правильное питание, которое поспособствует укреплению иммунитета.
Чтобы предупредить возникновение кишечного трихомониаза необходимо тщательно соблюдать гигиену. В обязательном порядке следует хорошо мыть овощи и фрукты, предназначенные для употребления в пищу и приготовления еды. Следует всеми доступными средствами избавляться от мух, так как они могут переносить возбудителя трихомониаза на продукты и воду. Также нужно следить за чистотой рук, особенно после туалета или прогулки.
Существуют и общественные меры профилактики, направленные на предотвращение заражения трихомониазом. Так, периодическая просветительская работа с работниками пищевой промышленности способствует повышению уровня знаний о возможных последствиях несоблюдения гигиенических норм. Кроме того, в обязанности работников санитарно-эпидемиологических служб входит регулярная проверка санитарного состояния вод, предприятий, магазинов, а также мест, предназначенных для общественного пользования.
Для профилактики трихомониаза кишечной локализации не предусмотрено каких либо специальных мер, однако, избежать заражения вполне возможно, если соблюдать простейшие рекомендации:
- Следить за гигиеной рук, после улицы, туалета или перед едой;
- Употреблять можно только прокипяченную воду, а вот питья воды напрямую из крана, родников или колодцев лучше избегать;
- Тщательно промывать продукты;
- В магазинах лучше покупать продукты в герметичных упаковках;
- Если собираетесь в отпуск в страны, имеющие высокий риск заражения трихомонадой, то нужно обходить стороной подозрительные придорожные кафе и сомнительные пляжные закусочные;
- Периодически сдавать каловые массы на наличие трихомонады;
- Проводить мероприятия по борьбе с мухами.
Придерживаясь простых правил, можно избежать столь неприятного заболевания, как трихомониаз кишечника.
https://www.youtube.com/watch?v=_eCi6Wq2OK0
2.3. Медицинское значение класса Жгутиковые.
Морфология, жизненные циклы, патогенное действие жгутиковых. Диагностика и профилактика трихомониаза, лямблиоза, лейшманиоза, трипаносомоза.
ТРИХОМОНАДА ВЛАГАЛИЩНАЯ - Trichomonas urogenitalis (vaginalis) - возбудитель мочеполового трихомониаза - антропоноза. Впервые была обнаружена французским ученым Донне в 1836г во влагалищном содержимом.
Географическое распространение трихомониаза - повсеместно.
Локализация - у женщин паразитирует во влагалище, в цервикальном канале, уретре, мочевом пузыре и бартолиниевых железах. У мужчин - в уретре, мочевом пузыре, предстательной железе и куперовых железах.
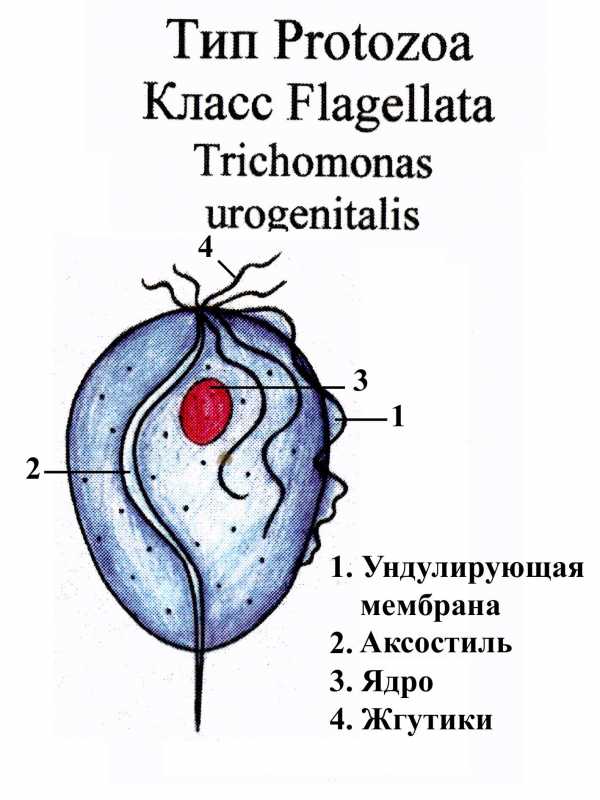
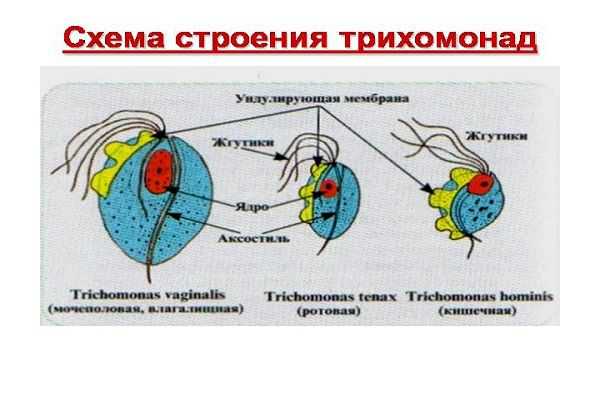
Морфологическая характеристика. Существует лишь в вегетативной форме. Цисты не образует. Вегетативная форма размером 14-30 мкм, грушевидная, имеет аксостиль, 1 ядро, ундулирующую мембрану, которая достигает только середины тела. Есть 4 свободных жгутика и один (пятый) тянется вдоль ундулирующей мембраны. Цитостом отсутствует. Питается осмотически. Ядро имеет эллипсовидную форму.
Цикл развития.
Источник заражения - больной человек и носитель. Инвазионная форма. Вегетативная форма трихомонады попадает в организм человека в основном половым путем, изредка бытовым (через общее полотенце, мочалку и т. д.). Паразит во внешней среде не устойчив и гибнет уже при температуре 39 - 40°С.
Патогенное действие. В слизистых оболочках пораженных органов возникает воспалительный процесс. Возможно скрытое течение заболевания со слабо выраженными симптомами (носительство).
Диагностика. Микроскопическое исследование свежих мазков из влагалища и уретры (окраска метиленовым синим или по Романовскому - Гимза), культивирование на питательных средах, ДНК- диагностика.
Профилактика: а) общественная - активное выявление больных и носителей, их лечение; санитарное просвещение среди населения;
б) личная - соблюдение гигиенических норм в банях, бассейнах, душах;
избегать случайных половых контактов.
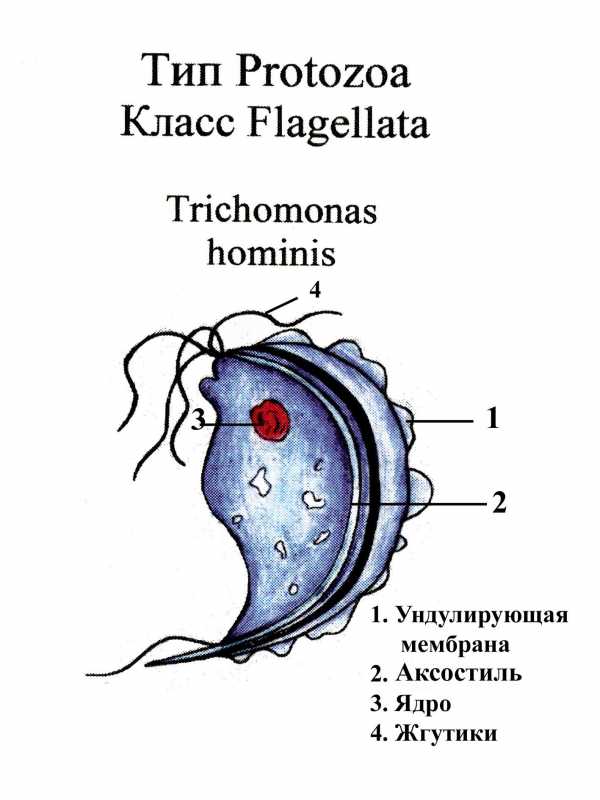
ТРИХОМОНАДА КИШЕЧНАЯ - Trichomonas hominis (intestinalis) - возбудитель кишечного трихомониаза - антропоноза.
Географическое распространение - повсеместно.
 Локализация - паразита в просвете слепой кишки и нижних отделах тонкого кишечника.
Локализация - паразита в просвете слепой кишки и нижних отделах тонкого кишечника.
Морфологическая характеристика. Существует лишь в вегетативной форме. Вегетативная форма размером 8-12 мкм, грушевидная, имеет аксостиль, цитостом, 1 ядро, 3 - 4 свободных жгутика и один жгутик тянется вдоль всего тела по краю ундулирующей мембраны.
Цикл развития.
Инвазионная форма. Вегетативная форма попадает к человеку через рот. Заражение происходит алиментарным способом, при проглатывании трихомонады с немытыми овощами, фруктами, некипяченой водой.
Патогенное действие. Вопрос о патогенности спорный. Считается, что трихомонада может вызывать воспалительный процесс в кишечнике, так как иногда обнаруживают трихомонад с заглоченными эритроцитами. Трихомониаз чаще сопутствует патологическим процессам в кишечнике, вызванным другими причинами.
Источник заражения - больной человек и носитель.
Диагностика. Микроскопическое исследование свежих мазков жидких фекалий. Обнаружение в них вегетативных форм.
Профилактика: а) общественная - охрана воды и почвы от загрязнения фекалиями; б) личная - соблюдение правил личной гигиены (мытье рук, овощей, фруктов и кипячение воды).
ТРИХОМОНАДА РОТОВАЯ - Trichomonas tenax
Географическое распространение- повсеместное.
Локализация –ротовая полость, обитает в десневых карманах, между шейкой зуба и десной.
Морфологическая характеристика .
Существует только в вегетативной форме. Размеры 6-13 мкм, есть аксостиль, ядро одно, 4 жгутика, один из которых формирует ундулирующую мембрану, которая доходит до середины тела.
Цикл развития.
Вегетативная форма попадает через рот, алиментарным путем.
Патогенное действие.
Считается условно патогенной. Хотя имеются данные о значительно более частой встречаемости у лиц с различными заболеваниями полости рта и зубов ( гингивит, парадонтоз, кариес зубов) и о неблагоприятной роли этих простейших в поддержании патологического процесса в ротовой полости.
Источник заражения- носитель трихомонад.
Диагностика. Обнаружение трихомонад в нативных или окрашенных мазках из соскоба ротовой полости.
Профилактика. а) общественная выявление и лечение людей , у которых обнаруживается ротовая трихомонада,
б) соблюдение правил личной гигиены.
ЛЯМБЛИЯ КИШЕЧНАЯ - Lamblia (Giardia) intestinalis - возбудитель лямблиоза - антропоноза.
Впервые лямблии были описаны профессором Харьковского университета, чехом по происхождению Д.Ф. Лямблем в 1859 г. Лямблиоз ширко распространен среди населения земного шара. Особенно подвержены этому заболеванию дети, зараженность которых составляет 50-80%. С возрастом уровень зараженности снижается и к 16-17 годам достигает уровня, обычного для взрослых (10-15%). Интенсивность заражения лямблиями очень высока, особенно в районах с жарким климатом. Заболевание часто встречается в Самаре и Самарской области и занимает среди паразитарных заболеваний первое место. Цисты ляблий неоднократно обнаруживались при исследовании воды в районах городских пляжей г. Самары сотрудниками НИИ гигиены и человека и кафедры медицинской биологии, генетики и экологии.
Географическое распространение - повсеместно.
Локализация - 12-перстная кишка, желчные протоки печени.
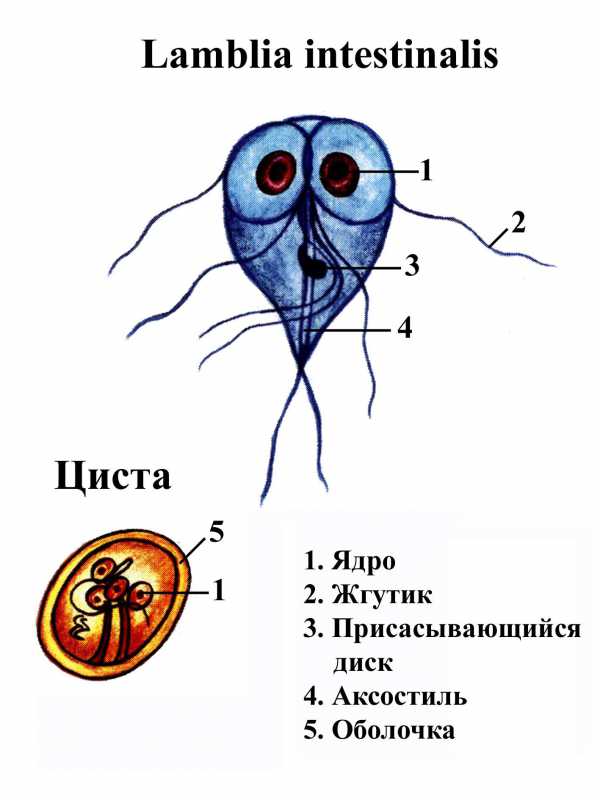
Морфологическая характеристика. Существует в двух формах: 1. Вегетативная форма - трофозоит грушевидной формы (12-14x5-10 мкм), имеет билатеральную симметрию, двойной набор органелл (2 ядра, аксонемы, 4 пары жгутиков). В центре проходит аксостиль, питание осмотическое, размножение бесполое. На уплощенной стороне есть присасывательный диск. 2. Цистная форма (8,8 - 12,7 мкм): а) незрелая (2-х ядерная); б) зрелая (4-х ядерная).
Цикл развития.
Источником инфекции является человек, выделяющий с испражнениями цисты лямблий (до 300 млн. цист в сутки). Распространению лямблий способствуют неблагоприятные санитарно-гигиенические условия. В зависимости от конкретной обстановки заражение может происходит через грязные руки, различные пищевые продукты, особенно употребляемые без термической обработки (овощи, ягоды и др.), воду, предметы домашнего обихода.
Инвазионная форма (циста) попадает к человеку через рот. Вегетативная форма развивается в 12 - перстной кишке и желчных ходах. В толстом отделе кишечника условия для жизнедеятельности лямблии становятся менее благоприятными, поэтому лямблии инцистируются, покрываются плотной оболочкой. С фекалиями цисты выводятся во внешнюю среду.
Патогенное действие: нарушение функций и всасывательной способности кишечника (ухудшение всасывания жиров, углеводов и витаминов). Характерны механические раздражения, выделение цитотоксинов в кишечнике. Возможно бессимптомное течение заболевания - носительство. Возможны болезненные ощущения в правом подреберье. Токсические продукты распада или обмена лямблии могут быть причиной общих расстройств в виде ухудшения общего состояния, анемизации, нервных, психических и других нарушений, расстройства желудочной и кишечной секреции. Продолжительность жизни лямблии в кишечнике 30-40 дней.
Источник заражения - больной человек и носитель.
Диагностика. Обнаружение цист в фекалиях и вегетативных форм в дуоденальном соке при зондировании. Иммуноферментные методы ( в сыворотке крови больных лямблиозом и цистоносителей могут быть обнаружены специфические антитела).
Профилактика: а) общественная - обследование больных и лиц с заболеваниями желчного пузыря, выявление лямблиоза и лечение больных; б) личная - соблюдение правил личной гигиены (мытье рук, овощей, фруктов, кипячение воды).
ТРИПАНОСОМА ГАМБИЙСКАЯ И ТРИПАНОСОМА РОДЕЗИЙСКАЯ - Trypanosoma brucei gambiense и Т. b. rhodesiense - возбудители африканского трипаносомоза или сонной болезни.
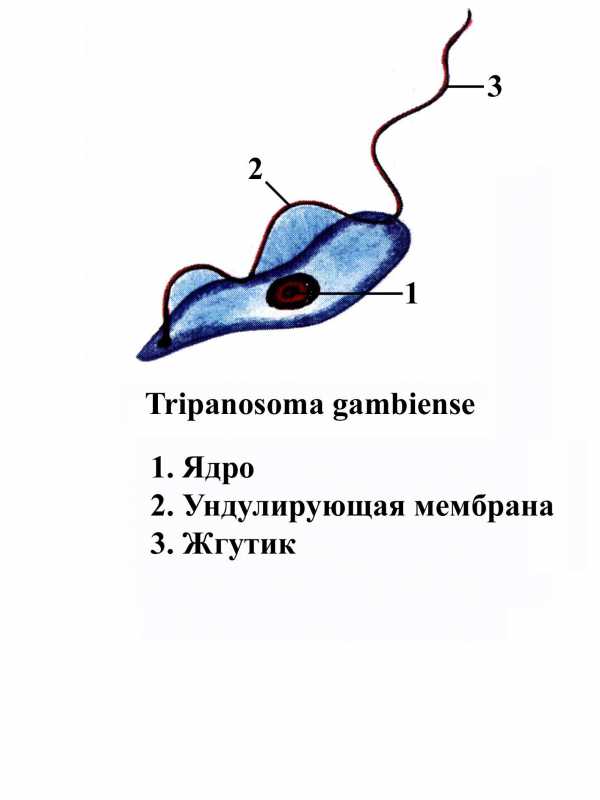 Географическое распространение - это эндемичное заболевание, совпадает с ареалом обитания мух це-це (Glossina palpalis) - это страны тропической Африки (Гамбия, Камерун, Уганда, Гана, русло реки Конго).
Географическое распространение - это эндемичное заболевание, совпадает с ареалом обитания мух це-це (Glossina palpalis) - это страны тропической Африки (Гамбия, Камерун, Уганда, Гана, русло реки Конго).

Локализация. На ранних стадиях болезни (гемолимфатическая стадия) трипаносома живет в плазме крови, лимфе и лимфоузлах, где и размножается. Через 20 - 25 дней трипаносомы распространяются по организму (менингоэнцефалическая стадия), проникая в спинно-мозговую жидкость, головной мозг, серозные оболочки, сердце, печень, селезенку, почки и костный мозг.
Морфологическая характеристика. Существует два типа сонной болезни: гамбийский тип - антропоноз и родезийский тип - антропозооноз. Африканские трипаносомы существуют в трех формах. 1. Трипаносомная (трипомастиготная) - основная форма (в тканях человека). Тело трипаносомы продольное и узкое, форма клеток веретенообразная, длиной 15 - 30 мкм, шириной 1,4 - 3 мкм. Ядро находится в середине клетки, на заднем конце тела - кинетопласт, вблизи него начинается жгутик, который идет вперед по краю ундулирующей мембраны и заканчивается впереди тела свободным концом. 2. Метациклическая трипомастиготная форма. Она сходна с кровяной трипомастиготной, но у нее отсутствует свободная часть жгутика. 3. Эпимастиготная (критидиальная) форма. Жгутик начинается впереди ядра, направляясь вперед, образуя короткую ундулирующую мембрану и свободный конец жгута. Морфология трипаносом родезийского и гамбийского типов одинаковая. Последние две формы развиваются в организме переносчика.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе