Кальцинаты в яичниках что это такое
Кальцинаты на яичниках
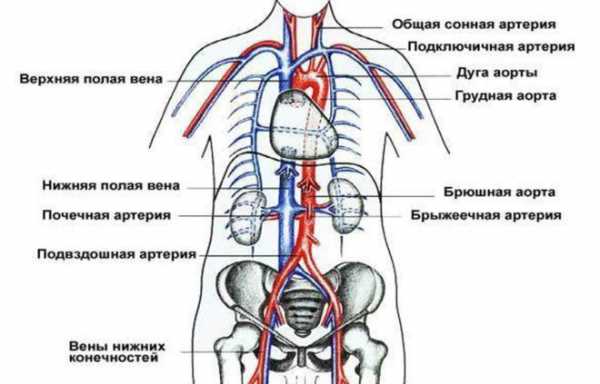
Эхография получила широкое распространение в медицине благодаря целому ряду преимуществ перед другими видами обследования внутренних органов. Ультразвуковое исследование яичника — это диагностическое мероприятие, направленное на выявление различных заболеваний, воспалительных процессов, новообразований и других патологий.
Оглавление:
Как правило, УЗИ яичников проходит в комплексе с изучением состояния всей репродуктивной системы женщины, но может быть и самостоятельной процедурой. Данная манипуляция является незаменимой для пациенток, которые проходят курс лечения либо нуждаются в лапароскопии (хирургическая операция).
Во время обследования изучается строение, размеры, положение, структура и функциональное состояние органов, на основании чего специалист делает заключение о здоровье женщины.
Медицинские показания к проведению УЗИ яичников
Каждая здоровая женщина в целях профилактики должна проходить процедуру УЗИ дважды в год. Это нужно для мониторинга состояния половой системы пациентки, выявления возможных патологий и своевременного принятия адекватных мер.
УЗИ матки и яичников рекомендовано в следующих случаях:
- различные нарушения менструального цикла либо отсутствие менструаций;
- начало приема препаратов гормональной контрацепции либо введение внутриматочной спирали;
- планирование беременности;
- бесплодие;
- подозрение на наличие гинекологических заболеваний;
- выделения из влагалища с содержанием крови в середине цикла;
- до и после проведения «лапары»;
- оценка результатов лечения;
- боли тянущего, режущего характера в нижнем отделе живота, в правом или левом боку.
Какие патологии способно выявить УЗИ яичников?
Яичник — парный орган, отвечающий за поддержание гормонального фона в организме женщины, при котором способна сформироваться активная яйцеклетка. Работа яичника влияет на самочувствие и обще состояние, а также является определяющей для менструального цикла. Любой сбой или нарушение функции яичников влечет за собой проблемы с репродуктивной системой и здоровьем в целом.
УЗИ яичников позволяет точно определить некоторые наиболее распространенные заболевания.
Кисты яичника бывают физиологическими и патологическими. Физиологические кисты яичников не являются патологией, возникают в результате работы органа и исчезают без вмешательств. Дермоидная, эндометриоидная киста относится к недоброкачественным образованиям и требует лечения.
Киста яичника на УЗИ выглядит как шар, наполненный жидкостью, обладающий различными размерами, структурой и степенью окрашивания.
Разновидности физиологической кисты яичника
- Киста желтого тела образовывается на месте выхода яйцеклетки из фолликула после созревания. В большинстве случаев проходит самопроизвольно после того, как желтое тело перестает вырабатывать прогестерон.
- Фолликулярная киста вырастает на месте созревания фолликула, может исчезать самостоятельно, в редких случаях отмечается ее разрыв.
Разновидности патологической кисты
- Дермоидная киста образовывается вследствие нарушения тканевой дифференцировки и рассматривается медиками как доброкачественная опухоль.
- Эндометриоидная киста образуется из тканей слизистых оболочек матки и вызывает ее увеличение.
- Поликистоз. В поликистозных (мультифолликулярных) яичниках определяется множество кист, из-за чего сам орган значительно увеличивается в объеме.
- Рак яичников является опасной патологией, возникающей чаще у женщин при климаксе, реже у молодых девушек, иногда даже у маленьких девочек. Диагностировать рак во время процедуры УЗИ яичников довольно сложно, так как он трудно отличим от цистаденомы. Если при осмотре специалист обнаружил кисту, имеющую многокамерное строение с неопределяемым наполнением, имеющую тенденцию к распространению на соседние органы, стоит провести дополнительные анализы, в том числе биопсию, а также назначить повторное исследование. На видео следующей процедуры будет четко видно, какой процесс развивается, онкологический или физиологический.
- Апоплексия на УЗИ яичника диагностируется редко, так как ультразвуковые волны недостаточно чувствительны для определения разрыва органа. Признаком апоплексии яичника может быть наличие большого количества крови в полости живота.
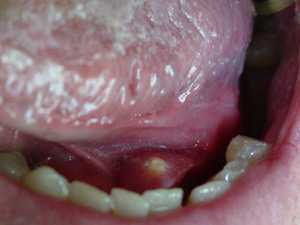
- Кальцинаты яичников не являются патологией и не представляют опасности для здоровья. Определяются как уплотнения вследствие отложения солей кальция в органе.
Методы проведения: как делают УЗИ яичников
Существует несколько методов проведения ультразвукового обследования яичников. Выбор той или иной методики напрямую зависит от целей проведения исследования и анамнеза пациентки.
Трансабдоминальный способ проведения УЗИ
- Наиболее часто сонологи используют трансабдоминальный способ проведения УЗИ матки и яичников. Изучение органов происходит с использованием ультразвукового датчика. На кожу нижней части живота наносится специальный гель, способствующий скольжению прибора по телу. Во время осмотра пациентка не чувствует боли или неприятных ощущений.
- Трансвагинальный метод исследования более информативен, так как позволяет максимально приблизиться к органу и получить четкую картинку. Специальный датчик вводится непосредственно во влагалище, благодаря чему яичник прекрасно визуализируется на экране монитора компьютера.
В процессе осмотра врач передвигает датчик медленными плавными движениями, при необходимости меняя угол наклона. Такой прием позволяет лучше изучить строение, определить размеры, структуру органа, показать его с разных сторон. Для более подробного изучения яичников дополнительно проводят гистерографию и доплерографию.
- Гистерография дает возможность получить качественное изображение органов малого таза. Внутрь влагалища пациентки вводится контрастное вещество, при помощи которого, специалист может распознать злокачественные образования, их размер и область распространения.
- Доплерография позволяет оценить интенсивность и направление кровотока в сосудах и органах мочеполовой системы. Проводится в случае подозрения на наличие новообразований.
- В последнее время широкое применение получило трехмерное УЗИ. Эта технология открывает новые возможности в диагностике. Трехмерное изображение (фото) способно выявить не только аномалии строения органа, но и дефекты его оболочек. Цена такой процедуры будет выше стоимости привычного исследования, но результаты будут наиболее достоверными.
Все данные, полученные в ходе процедуры, сравниваются с показателями нормы и фиксируются в протоколе исследования. По результатам УЗИ врач-гинеколог выявляет имеющиеся отклонения, признаки заболевания либо диагностирует патологию.
Расшифровка результатов, показатели нормы
Для того чтобы увидеть нормальные размеры яичников на УЗИ, следует определить наиболее благоприятное время для его проведения. Как правило, для профилактического осмотра выбирают начало менструального цикла (5-7 день), для оценки функционального состояния органа назначают несколько повторных осмотров в течение месяца.
На протяжении всей жизни женщины, в особенности в репродуктивном возрасте, в яичниках происходят циклические изменения
В некоторых случаях яичник не лоцируется. Причин может быть несколько: врожденные аномалии развития, перенесенная хирургическая операция по удалению органа и другие. Поэтому перед началом процедуры специалист изучает медицинскую карту пациентки.
Положение яичников является постоянным показателем. В норме они располагаются на боковых стенках малого таза, относительно матки находятся сбоку либо незначительно сдвинуты назад.
Для того чтобы определить нормальные размеры яичников и матки по УЗИ, его нужно провести в первую неделю цикла.
Во время исследования происходит измерение длины, толщины и ширины яичника. Нормальный яичник без включений и новообразований должен иметь такие показатели:
- объем —кубических миллиметров;
- длина —мм;
- ширина —мм;
- толщина —мм.
Женщины в постклимактерическом периоде имеют несколько иные параметры яичников:
- объем —кубических миллиметров;
- длина —мм;
- ширина —мм;
- толщина — 9-12 мм.
Структура яичников в норме однородная, без включений, кистозных и опухолевых образований.
С помощью эхолокации в ходе осмотра специалист получает массу информации о работе и функциональном состоянии органа. Главной функцией яичников является выработка активных яйцеклеток, формирующихся и развивающихся в фолликулах.
Мелкие фолликулы в яичниках на УЗИ прекрасно визуализируются в начале цикла. Можно определить их количество, способность к росту и развитию. По мере приближения овуляции один из фолликулов (доминантный) превосходит размерами всех остальных.
Когда фолликул зрелый, он лопается, наружу выходит яйцеклетка, готовая к оплодотворению. На месте разрыва фолликула образовывается так называемое желтое тело. Это временный орган для выработки гормонов, стимулирующих рост эндометрия.
Если беременность не наступила, желтое тело уменьшается в размерах. Именно эта структура видна на УЗИ. Обнаружение других объектов считается отклонением либо патологией.
Причины формирования кальцинатов в тканях яичника и методы лечения
Общее описание
Кальцинаты в яичниках не угрожают здоровью и жизни пациентки. Они представляют собой уплотнения, которые образуются в результате отложения солей кальция в яичнике. Такие проявления характерны для женщин, у которых в яичниках были воспалительные процессы. Очень часто отложения образуются на месте травм, например, после тяжелых родов. Кальцинаты можно спутать с полипами, потому диагностировать их наличие должен опытный врач.
Отложения локализуются в матке. Они могут формироваться на фиброматозных узлах. Узнать точное месторасположение кальцинатов можно во время гистероскопии. Данный метод диагностики является более точным, чем ультразвуковое обследование.
Давайте разберемся, кальцинаты в яичнике что это такое. Образования существуют в растворенном виде. Это происходит потому что кальцинаты участвуют во многих реакциях организма и позволяют нормализовать обменный процесс. Достаточное количество кальция в организме положительно сказывается на состоянии ногтей, зубов и костей. Кальций оказывает положительное воздействие на кровь и общее самочувствие пациентки. Но избыток кальция провоцирует возникновение кальциноза в мягких тканях.
Если говорить о серьезности заболевания, то мнения врачей разделились. Некоторые гинекологи утверждают, что данные образования свидетельствуют о наличии серьезной патологии внутри организма. Другие считают такое утверждение преувеличенным, поскольку многие пациентки успешно вынашивали ребенка и рожали при наличии кальцинатов.
Боли и киста в яичницах свидетельствуют о наличии Паразитов! Чтобы избавиться от них не забывайте один раз в день выпивать.
Поэтому женщин не должны насторожить разные мнения гинекологов. Лечение назначается в индивидуальном порядке, так как организм каждой женщины уникален. В отдельных случаях врачи пропишут препараты, способные отрегулировать содержание кальция в крови. Некоторые врачи считают, что у женщин с отложениями необходимо создать нехватку кальция с помощью специальных препаратов. Это даст организму стимул восполнить недостаток кальция, который он будет черпать из образований. Таким образом, организм запускает процесс разрушения кальцинатов.
Другие гинекологи в корне не согласны с этим утверждением. Они считают, что данный процесс сложно контролировать, потому невозможно предсказать, когда организм начнет восполнять недостаток из собственных ресурсов. Если организму не хватает кальция, у женщины нарушается обменный процесс, что сказывается на общем самочувствии.
Диагностика
Для того чтобы определить наличие отложений кальция в яичниках, врачи предлагают пациенткам пройти ультразвуковое обследование. Выбор методики УЗИ зависит от степени и проявления образования.
Чаще всего гинекологи рекомендуют пациентке трансабдоминальное УЗИ. Яичники изучают с помощью ультразвуковых детекторов. Живот пациентки смазывается гелем, который снижает скольжение прибора. Осмотр не доставляет женщине неприятных ощущений.
Трансвагинальное исследование является более точным методом, поскольку дает возможность обследовать орган вблизи. Во влагалище женщины вводится специальный датчик, который выводит изображение яичников на экран компьютера. Во время осмотра врач двигает прибор, изменяя его угол наклона. Таким образом ему удается получить четкое представление о структуре и размерах образования на яичниках. Если орган необходимо изучить подробнее, врачи проводят гистерографию и доплерографию.
Острицы, лямблии, солитер, гельминты, ленточный червь. Список можно продолжать еще долго, но как долго вы собираетесь терпеть паразитов в своем организме? А ведь паразиты — основная причина большинства заболеваний, начиная от проблем с кожей, болей в яичниках и внутренних органах и заканчивая раковыми опухолями. Но паразитологи уверяют, что очистить свой организм от паразитов в домашних условиях и избавиться от болей легко, нужно просто пить. Читать подробнее.
Гистерография позволяет врачу исследовать органы малого таза. Врач может увидеть отложения с помощью контрастного вещества, которое вводится во влагалище женщины. Доплерография — способ, благодаря которому врач определяет интенсивность и направление кровотока в органах мочеполовой системы.
Самым популярным методом в последнее время является трехмерное УЗИ. Оно отличается от стандартных методов диагностики. Данная процедура дает возможность врачу подробно рассмотреть строение органа и его дефекты в трехмерном измерении. Несмотря на то, что стоимость такой процедуры выше, чем цена стандартной ультразвукового исследования, трехмерное УЗИ обладает большей достоверностью. Полученные по ходу исследования данные сравниваются с нормативами и фиксируются в истории болезни. По результатам обследования врач определяет наличие отклонений, а также определяет методику лечения.
Полезная информация
Причиной большинства заболеваний яичников является подавленный иммунитет! Самой распространенной причиной подавления иммунитета являются ПАРАЗИТЫ! Научно доказано, что паразиты есть в каждом человеке и проявляется это следующими симптомами:
- Постоянная общая усталость.
- Сонливость.
- Анализы крови не в норме.
- Недомогание.
- Периодические беспричинные боли в внутренних органах и яичниках.
- Депрессивное состояние.
Если у вас есть хотя бы 2 симптома из перечисленных — возможно у вас в организме паразиты! Рекомендуем вам пропить курс антипаразитного средства, как минимум в профилактических целях
Именно поэтому мы решили опубликовать эксклюзивное интервью, в котором раскрыт действенный метод избавления от паразитов. Читать статью.
О чем говорят кальцинаты в яичнике на УЗИ и нужно ли лечение
Кальцинаты в яичниках – это образование солей кальция в яичниках. При диагностике их легко перепутать с полипами, поэтому специалист должен быть достаточно опытным, чтобы не совершить ошибку.
Описание патологии
Кальцинаты не считаются полноценным заболеванием. Чаще всего это последствия родов с осложнениями, хронических воспалительных процессов в репродуктивных органах женщины. Соли кальция сами по себе всегда присутствуют в организме человека, они участвуют в минеральном обмене веществ.
Кальцинат может находиться в яичниках, придатках, матке, плаценте, молочной железе и др. Кальцификаты существенно увеличиваются в размерах и препятствуют нормальному обмену веществ в тканях.
Причины возникновения
Кальцинаты образуются вследствие высокого потребления продуктов, содержащих большое количество кальция (рыба, молочные продукты, орехи, капуста и др.). Болезнь может возникнуть и при нехватке этого компонента. Далее кальций откладывается в тканях организма и поддается воздействию болезнетворных бактерий. Чтобы предотвратить дальнейшее влияние пораженных отложений на другие ткани, организм человека «запечатывает» отложения в «капсулы». Так и возникают микрокальцинаты.
Диагностика
Только специалист сможет подтвердить наличие кальцинатов в яичниках или их отсутствие. Для определения размера и места расположения женщине стоит посетить УЗИ, которое выполняется несколькими способами:
- Трансабдоминальное УЗИ. Диагностика в этом случае проводится через живот. Для того чтобы аппарат УЗИ дал более точные данные, на живот женщины наносится специальный гель. Вся процедура не доставляет пациентке каких-либо неприятных или болевых ощущений.
- Трансвагинальное УЗИ. Через влагалище вводится специальный датчик, который показывает информацию о яичниках с близкого расстояния. Этот метод считается наиболее точной диагностикой заболевания.
- Трехмерное УЗИ. В последнее время является популярным методом и дает достоверные сведения о патологическом процессе, но имеет на порядок выше стоимость. При таком виде УЗИ врач получает трехмерное изображение исследуемого органа.
Методы терапии
Мнение о лечении кальцинатов разделилось. Одни врачи считают, что образования никак не влияют на беременность и будущие роды. Другие же полагают, что пациентке обязательно стоит принимать препараты, которые помогают рассасывать кальцификаты яичника.
Перед началом лечения пациентка должна пройти полное обследование, которое выявит наличие других заболеваний, патологий, осложнений и воспалительных процессов. Обязательным пунктом является анализ крови на содержание кальция. Лечение подбирается исходя из того, планирует ли женщина беременность или нет. Терапия также зависит от возраста пациентки. Удаление образований возможно хирургическим путем при выскабливании. Но данная процедура также вызывает образование кальцинатов. Поэтому к лечению стоит подходить очень серьезно.
Основные последствия отложения кальция в придатках:
- камни в почках и мочевом пузыре;
- проблемы с суставами;
- нарушение минерального обмена;
- рак.
Чаще легче предотвратить образование, чем его лечить. Для этого стоит соблюдать правильную диету и следить за количеством потребляемого кальция и натрия.
Кальцинаты по УЗИ
часто возникают вследствие дегенеративных процессов,
воспаления, с обезыствлением (отложением солей кальция).
Опасности не представляют.
я домой пришла и начала читать.. там такое пишут, и генитальный тубик, и еще что угодно. Узистка в заключении как всегда написала хронический сальпингоофорит в стадии нестойкой ремиссии. Хотя мазок был чистым и лейкоцитоза в крови не было.
Живые темы на форуме
. девочки, спасибо за слова! Очень ценю вашу поддержку!!! . неприятная дина.
Varicap, Так и у меня по-разному выводится. Но не меньше 9-10 дней. Было что и на 10 день чистые.
Девочки привет! Гомель кто нибудь принимал, по сколько капель пить и с какого по какой день ц.
Популярные записи в блогах
ТТ 37.0 БТ 37.1Вчера пролежала плостом весь день.Голова болела и сил не было вообще Сегодня с утр.
Здравствуйте! Подскажите, пожалуйста, знающие люди!Ситуация такая: Старшему ребенку 2 г. 9 мес.
Интересные фото в галерее
Вот такие реагенты выдаёт этот тест(не путать с мама чек). 1 и2-мама тест вчера, 3-эвик сегодня
Лежу в центре планирования, сегодня положили так как начало тянуть низ живота. Сделали УЗИ сказал.
Мужа срочно любить,или ждать жирнее?
Лучшие статьи в библиотеке
Соблюдение правил измерения температуры важно для построения надежного графика. Но построив гра.
Протоколы ЭКО – это схемы очередности введения специальных препаратов и других манипуляций, котор.
Реалии современной жизни таковы, что ежегодно только увеличивается число семейных пар, испытывающ.
Кальцинаты в матке
Кальцинат в медицинской практике определяется как отложение солей кальция в области какого-либо органа. Кальцинат в матке, что это такое?
Для начала необходимо понять, как устроена сама маточная структура. Матка представляет собой непарный полый орган, состоящий из трех слоев. Внутренний слой — эндометриальный, средний, наиболее широкий представлен мощными мускулами, это миометрий. Наружный же отдел маточной структуры — брюшина.
В полости матки кальцинаты встречаются в разы чаще, чем в миометрии и на брюшинном слое. Могут быть кальцинаты на шейке матки. Во всех случаях, кальцинат выступает своего рода защитной реакцией организма. Соли неорганического свойства инкапсулируют участки распада тканей, тем самым предотвращая распространение некротического процесса далее. Отложение солей кальция всегда вторично и болезнью в полном смысле этого слова не является.
Распространенность формирования кальциевых отложений в матке весьма велика. В медицинской статистике речь идет о цифре в 25-30% всех женщин. Поскольку в большинстве случаев протекает становление подобного образования бессимптомно. Что же нужно знать о кальцинатах и их природе?
Причины
Можно подразделить все причины на несколько групп. Первая группа включает в себя так называемые триггерные факторы развития, то есть такие, которые непосредственно обуславливают становление кальцината. В данном случае речь идет о следующих причинах:
Травматические поражения органов малого таза. В том числе после проведения диагностических выскабливаний, абортов хирургического характера, гистероскопии и иных схожих манипуляций. Они приводят к повышенному риску инвазии тканей матки патогенными микроорганизмами. Особенно опасны полостные операции на полом органе.
Стеноз половых путей и цервикального канала в первую очередь. Провоцирует рефлюкс менструальной крови и выделений обратно в матку. Далее наблюдается застой вещества в полости органа, как итог наступает повышение риска возникновения инфекционного поражения (в первую очередь эндометрита).
Предрасположенность к инфекционно-воспалительным поражениям генетического и иного характера. В частности, эндометрит или эндометриоз могут быть обусловлены отягощенной наследственностью.
При наличии одной больной родственницы по восходящей линии (в течение 5 поколений) риск развития патологии составляет около 30%, при присутствии двух родственниц — около 45-50%. Прямого наследования аутосомно-рецессивным или доминантным способом, к счастью, не существует. Передаются лишь особенности репродуктивной системы.
Плохая экологическая обстановка в месте проживания. Может спровоцировать аденомиоз, который сам по себе является фактором риска развития патологического процесса.
Проблемы с менструальным циклом. Во влагалище содержится огромное количество микроорганизмов, в том числе патогенных, которые могут поражать органы и ткани (пиогенная флора, в том числе стрептококки и стафилококки, уреаплазмы, микоплазмы и иные представители флоры, герпетические агенты, вирусы папилломы человека). При замедлении месячных кровь застаивается, формируется отличная среда для размножения бактерий.
Аллергические реакции на внешние и внутренние факторы. Как правило, в данном случае речь идет об алиментарной причине. То есть неправильном питании и поступлении антигена в кровеносное русло.
Позднее или чрезмерно раннее начало половой жизни. Плохо как то, так и другое. В первом случае по причине повышения агрессивности микроорганизмов, во втором — из-за инициирования дистрофических процессов органов малого таза.
Поздние роды. Сказываются на состоянии матки негативным образом, нередко вызывая атонические изменения, которые способны привести к частичному или полному отмиранию тканей органа.
Эндокринные патологии. В том числе имеется в виду сахарный диабет, гипотериоз, гипертиреоз, проблемы с гипофизом и гипоталамусом и другие.
Заболевания репродуктивной системы. В первую очередь инфекционного свойства: эндометриты, аднекситы и иные.
Кальцинаты в матке, что это? Как уже было сказано, это защитная реакция. Основу механизма развития кальцината составляет вирусная или инфекционная инвазия тканей. Как только вирус или микроорганизм поражает орган, возможно гнойное расплавление указанных структур. В таком случае необходима инкапсуляция некротического содержимого. Именно этим целям служат соли кальция.
Снижение общего и местного иммунитета. По причине неблагоприятной экологии, стрессов и тяжелых физических нагрузок (из-за выработки избыточного количества кортикостероидов), частых острых респираторных вирусных инфекций, переохлаждений и тому подобных факторов.
Вторая группа причин — это факторы, косвенно обуславливающие начало формирования кальцинатов в области матки. Среди них можно выделить:
- Стрессовые ситуации. Вызывают снижение общего и местного иммунитета по причине выработки огромного количества гормонов коры надпочечников (норадреналина, адреналина, кортизола).
- Повышенная концентрация солей кальция в крови. Это ненормальная ситуация, чреватая кальцинозом не только матки, но и иных органов и тканей. Наиболее часто кальцинаты при подобного рода факторе развиваются в аорте, легких, почках, у мужчин в предстательной железы, в молочных железах. Матка становится мишенью несколько реже и всегда говорить приходится о множественных поражениях органа.
- Ожирение. Избыточная масса тела является фактором повышенного риска.
- Интенсивный выход кальция из костных структур.
- Неправильное питание, влекущее снижение защитных сил организма.
- Табакокурение, злоупотребление алкогольными напитками. Сказываются на состоянии иммунитета и тканей.
Перечень факторов огромен. Их необходимо учитывать при поисках этиологии процесса кальцификации тканей.
Симптомы
Сами по себе кальцинаты не дают знать о себе практически никак. Единственное, что может свидетельствовать в пользу процесса отложения солей, — слабые тянущие боли в нижней части живота.
Однако в большинстве случаев подобные «сюрпризы» обнаруживаются инцидентально в ходе исследования по поводу другого заболевания или состояния. Как правило, при кальцинозе обнаруживаются симптомы основного заболевания, породившего сам процесс отложения солей.
И здесь перечень возможных проявлений максимально широк. Как показывает практика, наиболее часто речь идет о двух болезнях: эндометриозе и эндометрите. Именно они обуславливают процесс кальцификации. Последний является явным рекордсменом.
Среди признаков развивающегося или развитого воспаления слизистой оболочки матки:
- Боли в нижней части живота различной интенсивности. Как правило, они тянущие, ноющие, стреляющие при осложненном процессе. Сила дискомфорта зависит от агрессивности основного возбудителя, состояния иммунной системы пациентки, локализации поражения. Неприятные ощущения отдают в паховую область, ноги, живот на несколько пальцев выше лобка (в проекции матки), поясницу.
- Выделения кровянистого характера с неприятным запахом. Экссудат может быть и гнойным в чистом виде, что встречается сравнительно редко. Обычно это выделения цвета мясных помоев с резким гнилостным «ароматом». Они обильны по своему характеру.
- Нарушения менструального цикла вплоть до задержек в несколько дней (до недели). Это ненормальная ситуация.
- Повышение температуры тела до фебрильных отметок и выше. При хронической форме недуга речь идет о сравнительно легкой гипертермии.
- Симптомы общей интоксикации. Головные боли, головокружения, тошнота, рвота и более выраженные проявления.
- Нарушения репродуктивной функции женского организма. Фертильность снижается, но не исключается.
Обычно кальцинаты развиваются при длительно текущем хроническом эндометрите, потому клиническая картина смазана. Необходима срочная консультация специалиста.
Диагностика
Диагностировать кальцинат должен врач-гинеколог, но не это главная задача. Первостепенная роль отводится выявлению основной причины, повлекшей отложение солей. Как правило, это эндометрит, но не всегда. Требуется тщательное обследование.
На первичном приеме важно собрать индивидуальный и семейный анамнез, дабы специалист представлял, с чем имеет дело. Необходимо опросить больную на предмет жалоб, их давности и характера.
В дальнейшем проводится бимануальное исследование, осмотр половых ходов с помощью зеркал. Требуются и такие манипуляции:
- Общий анализ крови. Дает классическую картину воспаления с повышением лейкоцитов, высокой скоростью оседания эритроцитов.
- Биохимическое исследование венозной крови.
- Ультразвуковое исследование органов малого таза и в первую очередь самой матки. Требуется во всех случаях.
- Рентгенография органов малого таза. В некоторых случаях кальцифирцируются злокачественные и доброкачественные неоплазии.
- ПЦР, ИФА-диагностика для выявления основного возбудителя заболевания, если оно имеет инфекционный характер. Как правило, имеет.
- Мазок из влагалища и цервикального канала.
- Бактериологический посев биоматериала на питательные среды.
Этих обследований достаточно для выявления первопричины кальцификации. В исключительных случаях может потребоваться МРТ или КТ-диагностика.
Лечение
Кальцинаты лечению не подлежат. Требуется терапия основного заболевания. Кальцинаты в шейке матки и матке, что это такое? Кальцинат — не болезнь, но указание на патологический процесс. Как только он обнаружен — нужно «копать глубже». Участки отложения солей не склонны и прогрессированию, потому с ними можно нормально жить.
Кальцинат в матке: причины, симптомы и лечение
Нередко после прохождения ультразвукового исследования пациентке сообщают, что в ее матке есть кальцинаты. Любое новообразование воспринимается как опасная болезнь, поэтому возникает логичный вопрос о том, что это такое, чем опасны такие образования, и как их лечить.
Что за явление?
Это не заболевание, это следствие патологического процесса в основном детородном органе матки. Само это явление представляет собой локализацию солей кальция в определенной маточной области. Отметим, что кальцинаты могут возникать не только в этом органе, но и других органах, например, в печени. Таким образом, кальцинат – это не только гинекологическое заболевание, это патологический процесс, возникающий по причине нарушения нормального функционирования конкретного органа.
Такие образования хорошо видны при ультразвуковом исследовании, МРТ. Но во время УЗИ не видны ткани, из которых состоит образование, поэтому о наличии кальцината можно только предположить. Такая ситуация требует дополнительного обследования женщины, чтобы исключить заболевания гораздо серьезнее, чем наличие отложений солей кальция.
Кальцинат на УЗИ
Причины образования
Соли этого микроэлемента находятся в нашем организме, и это нормально. Кальций участвует в обменном процессе внутри клеток, насыщает определенные ткани и так далее. Если его не хватает в женском организме, возникают такие явления, как выпадение волос, ломкость костей, разрушение зубов, нарушение функционирования организма. Наличие в организме чрезмерного количества этого микроэлемента также приводит к патологиям, например, задержка мочи, отложение в разных органах.
Что такое кальцинаты в матке, и в чем их причина? Ответ прост: отложения кальция в матке возникают по причине перенесенного воспалительного заболевания этого органа. Таким образом, организм защищается, перерождая хронически пораженные ткани в кальциевые отложения, препятствуя распространению патологического процесса дальше.
Причиной возникновения кальцината часто служит воспаление в матке
Диагностика
Распространенным методом диагностики является ультразвуковое исследование детородного органа. Гинекологи предлагают трансабдоминальное УЗИ, которое позволяет исследовать патологии органа с помощью датчиков, которые врач водит по животу пациентки.
Также специалист может предложить дополнительные методы диагностики, если в этом есть необходимость:
- трансвагинальное УЗИ, позволяющее исследовать орган ближе, особенно во время беременности;
- гистерография – исследование органов малого таза с помощью введения контрастного вещества, бывает рентгенологическим и ультразвуковым;
- доплерография;
- трехмерное УЗИ – современный способ диагностики патологий матки, который позволяет в трехмерном измерении увидеть кальцинаты;
- анализ крови на определение общего количества кальция.
Трехмерное УЗИ на сегодняшний день является самым достоверным способом диагностики заболеваний матки, но его цена значительно выше остальных методов.
Опасность
Опасно ли наличие кальциевых отложений? – вопрос, интересующий всех женщин, у которых они обнаружены. Особенно волнует он женщин, желающих в скором времени забеременеть.
Мы уже поняли, что возникновение таких отложений самостоятельным заболеванием не являются, но свидетельствуют о наличии или результате воспалительного процесса в матке. Для определения состояния женского организма в результате возникновения кальцинатов, необходимо дополнительное обследование. Определить нужно первопричину возникновения таких образований.
Уже после дополнительной диагностики станет понятно, является ли это угрозой для репродуктивного здоровья женщины. Часто на обычном УЗИ кальцинаты в детородном органе путают с полипами. Полипы угрожают женщине постоянными кровотечениями и патологиями беременности.
Матка у будущей мамы должна естественно растягиваться. Но с кальциевыми образованиями она лишена такой возможности, изменения размера этого органа будут сопровождаться болевыми ощущениями. Но также существуют данные о нормальном течении беременности с наличием подобных образований. Каждый случай индивидуален, и должен быть под наблюдением врача.
Лечение
Для лечения патологии используются все необходимые диагностические методы, так как кальциевые новообразования – это не причина, а следствие. После определения причины гинекологи лечат основное заболевание или его последствия.
Какие меры применяются в лечении этой патологии?
- Хирургическое вмешательство. Проводится крайне редко, так как эти отложения не стоят операционных повреждений тканей репродуктивного органа. Нужно еще учитывать риск кровотечения после операции на матке. Для хирургического вмешательства должны быть четкие показания, когда никакой другой метод уже не эффективен.
- Выскабливание. При такой патологии эта манипуляция эффективна, но после нее кальцинаты могут возникать повторно.
- Сбалансированное питание и своевременное лечение воспалительных процессов в детородном органе – это скорее уже профилактические методы, так как они направлены на предотвращение кальциевых отложений, а не на их удаление.
- Препараты для рассасывания таких образований не применяются. Врач может назначить водяной перец и несколько уколов окситоцина для того, чтобы кальцинат отсоединился от стенки матки, и она своими сокращениями его вытолкнула. Но любое лечение должно проводиться под наблюдением врача.
к содержанию ↑
Вывод
Кальциевые образования в матке приводят в замешательство женщин, причиняя определенны трудности в функционировании органа. Любые мероприятия по диагностике образований и их удалению или лечению согласовываются с врачом. Нельзя заниматься самолечением, так как кальцинаты на обычном УЗИ можно перепутать с полипами.
uziprosto.ru
Энциклопедия УЗИ и МРТ
Как проводят УЗИ фолликулометрию?
УЗИ фолликулометрия – это относительно современный метод определения функции яичников. Чаще всего показан женщинам, планирующим беременность (прегравидарная подготовка, бесплодие), реже при пременопаузе и постменопаузе.
овариальный и менструальный циклы взаимосвязаны
Недостатки и преимущества.
Преимуществом данного метода диагностики является точное определение состояния яичника — стадии созревания фолликула, наличия овуляции и желтого тела. А также во время проведения исследования определяется состояние эндометрия (слизистой оболочки матки, куда впоследствии имплантируется оплодотворенное плодное яйцо). Это нужно для повышения вероятности беременности.
Недостатком фолликулометрии является необходимость частого и точного посещения врача. Нельзя забывать, что яичниковый фолликул в среднем растет на 1 мм в день. Чтобы не пропустить овуляцию, необходимо точно соблюдать назначения врача и прибывать на обследование в строго определенный день. Если этого не делать, то врач не всегда сможет помочь Вам вырастить жизнеспособный фолликул, получить полноценную овуляцию, желанную беременность и родить здорового ребенка.
Но еще одна опасность состоит в том, что, если Вы проигнорируете прием и не получите необходимые консультацию и процедуры, то могут образоваться кисты и другие осложнения, которые будут препятствовать беременности.
Хочется остановиться на важном моменте. На приеме очень часто возникает вопрос: почему необходимо проводить такие трудные процедуры, если сейчас есть в продаже тесты на овуляцию. И почему нельзя ими заменить процедуру фолликулометрии? Как практикующий гинеколог и специалист УЗИ хочу Вам ответить, что это совершенно разные методы исследования. Тест на овуляцию расшифровывает не совсем овуляцию. Он реагирует на резкое повышение лютеинизирующего гормона в крови, который сопутствует переходу из 1-й фазы цикла во 2-ю, и необязательно сопровождается овуляцией. Вывод, невозможно заменить эти методы.
Что выявляет?
Данный метод позволяет диагностировать положение яичников, наличие фолликулов, скорость их роста, полноценность фолликула, состояние и толщину эндометрия. Это позволяет спрогнозировать наступление беременности в настоящем менструальном цикле.
в конце фолликулиновой фазы доминантный фолликул разрывается с выходом зрелой женской гаметы
Как проходит процедура?
УЗИ яичников с использованием фолликулометрии проводится как обычное исследование органов женского таза. В зависимости от оснащенности УЗ кабинета может происходить через живот или вагинально. Трансвагинальный осмотр предпочтительнее, так как является более информативным.
Для проведения исследования через брюшную стенку необходимо физиологично наполнить мочевой пузырь (не мочиться 1.5-2 часа перед процедурой и выпить 2 стакана воды). А также не рекомендуется прием пищи, которая вызывает образование газов в кишечнике.
Для проведения исследования через влагалище специальной подготовки не требуется. Только необходимо опорожнить мочевой пузырь.
В какой день менструального цикла проводится?
Когда проводить исследование Вам сможет подсказать только врач! Это зависит от того, на какой вопрос он хочет получить ответ: наличие зародышевых фолликулов, овуляции и т. д.
жёлтое тело образуется на месте бывшего доминантного фолликула и поддерживает эндометрий
Первое исследование
Проводится на 2-й день месячного цикла. Да! Вы все правильно поняли! Если Вы решили в данном цикле пройти обследование фолликулометрии, то необходимо посетить врача УЗ диагностики на 2-й день МЦ. То есть, если у Вас сегодня начались менструации, то завтра нужно пройти обследование.
Для чего это необходимо? В этот день мы можем точно сказать правильно ли завершился предыдущий цикл, не осталось ли персистирующих фолликулов или желтого тела, нет ли кист на яичниках. Если на все эти вопросы мы получаем отрицательный ответ, то доктор смело может назначить Вам процедуры, способствующие росту яйцеклетки, овуляции и оплодотворению.
Если от предыдущего МЦ остались какие-либо структуры (кисты), то многие мероприятия в данном периоде противопоказаны, так как могут вызвать ухудшение процесса, кровотечение, нарушение менструаций и т. д.
Таким образом, мы поняли, что исследование фолликулометрии чаще всего начинается во второй день МЦ.Второе посещение
Назначает специалист. И обычно оно проводится на 10-й день цикла. Во время этой процедуры оценивается размер фолликула и толщина эндометрия. Если размер фолликула превышает 10 мм, а толщина эндометрия более 5 мм, то наступление беременности возможно. Тогда доктор назначает явки каждые 1-2 дня с целью определения фолликула диаметром 18 мм (зрелый фолликул). Этот размер очень важен, так как в данный период можно индуцировать (вызвать) овуляцию, чем повысить вероятность зачатия. Если пропустить этот момент и дать фолликулу вырасти до больших размеров, то велика вероятность дальнейшего кистозного изменения яичника.
Последнее посещение
Обычно назначается на 22-й день месячного цикла с целью определения овуляции и образования желтого тела. Если беременность наступила (задержка менструации и положительный тест), то в следующий раз Вы посетите УЗ специалиста с целью определения срока беременности. Если не наступила, то у Вас придут очередные месячные и появится необходимость проведения процедуры фолликулометрии повторно.
Трактовка результатов обследования
С расшифровкой результатов в первую очередь Вам поможет специалист. На 2-й день цикла в протоколе диагностики мы должны найти наличие 3-6 проснувшихся фолликулов в каждом яичнике, а также отсутствие структурных изменений (кисты, персистирующий фолликул, персистирующее желтое тело). На 10-й день цикла мы должны обнаружить доминантный фолликул диаметром более 10 мм, и рост эндометрия более 5 мм. Далее каждые 1-2 дня отслеживаем увеличение фолликула до 18 мм (зрелый фолликул). И на 22-й день менструального цикла подтверждаем факт овуляции наличием желтого тела.
Нормальные размеры яичников по УЗИ.
Яичники в норме имеют форму миндаля и здесь главное не размеры, так как они могут варьировать, а объем. Нормальный объем составляет 9.1 см кубический. Расчет производится по специальной формуле, которая обычно заложена в программу аппарата УЗ диагностики.
Ранняя лютеинизация фолликула.
Ранняя лютеинизация фолликула – это патологический симптом, который характеризуется преждевременным разрывом фолликула, выходом неполноценной яйцеклетки и, соответственно, невозможностью зачатия в данном цикле.
Причины и лечение данного состояния на сегодняшний момент представляют сложность. Вероятно это связано с нарушением гормонального или рецепторного фона. Если это произошло однократно, то не стоит на обращать внимания, так как это может быть нормой. Если ранняя лютеинизация фолликула проявляется из цикла в цикл, то необходима консультация гинеколога для коррекции данного состояния.
УЗИ признаки основных патологий яичников и матки.
Заболевания яичников, которые могут встречаться при УЗ сканировании:
- острое и хроническое воспаление придатков;
- кисты яичников;
- опухоли яичников;
- поликистозные яичники.
Острое воспаление придатков проявляется увеличением объема яичников более 9.1 см.куб., нечеткостью контуров придатков, наличием свободной жидкости в позадиматочном пространстве.
Специфических ультразвуковых признаков хронического воспаления придатков нет. Можно обратить внимание на наличие мелких гиперэхогенных очагов в строме яичника.
Кисты яичников бывают функциональными (проходят самостоятельно и редко требуют лечения) и патологическими.
Функциональные кисты:
- фолликулярная киста – округлое образование более 4 см., с тонкой стенкой и однородным анэхогенным содержимым;
- лютеиновая киста – округлое образование более 5 см., с толстой гиперваскулярной стенкой и неоднородным сетчатым содержимым (сгустки крови и фибрина).
Патологические кисты:
- эндометриоидная киста – округлое образование в яичнике, изоэхогенное, может иметь уровень жидкости с структуре. Отличительной особенностью является увеличение размера от цикла к циклу – прогрессирующий эндометриоз;
- дермоидная киста – врожденное заболевание. В своей структуре содержит зубы, волосы, жир. Поэтому по УЗИ видна неоднородность структуры.
Поликистозные яичники – наличие в яичниках множества более 12 мелких фолликулов диаметром менее 10мм, чаще всего расположенных антрально в виде «нитей жемчуга». Объем яичников увеличен.
Патологии матки:
- гиперплазия эндометрия.
- полип эндометрия.
- миома тела матки.
- эндометриоз матки.
Гиперплазия эндометрия — разрастание эндометрия, в 1-ю фазу более 8 мм, во 2-ю фазу цикла более 15 мм.
Полип эндометрия – разрастание слизистой оболочки маточной полости. Новообразование гиперэхогенное, разных размеров, по УЗИ определяется питающий сосуд.
Миома тела матки – узловое разрастание мышцы матки.
Эндометриоз матки (аденомиоз) – разрастание эндометриоидных локусов в толще мышцы матки. Определяется как диффузные мелкие очаги разной эхогенности.
Кальцинаты в яичниках при УЗИ.
Кальцинаты в яичниках – мелкие гиперэхогенные включения в придатках, чаще всего являются признаком перенесенного воспаления. Лечение не требуется.
Опухоли яичников
Могут проявляться кистозоподобным новообразованием. Данные кисты имеют неправильную форму, нечеткие контуры, неоднородное содержимое. Капсула и содержимое имеют повышенный кровоток.
Диффузный рак сложно диагностировать. Он проявляется тканевым образованием с неровными , нечеткими контурами, неоднородной структурой с кровоизлияниями и усиленным кровотоком.
Внимание! Расшифровка УЗИ матки и яичников должна проводиться специалистом!
Проверка функциональности придатков на УЗИ яичников
УЗИ яичников – привычная процедура для женщины, заключающаяся в проверке функциональности придатков.
Эта диагностика безопасна и позволяет диагностировать поликистоз, воспаление и рак.
Чтобы заключение врача достоверно отражало состояние репродуктивного женского органа, делать это УЗИ нужно в определенные дни.Значимость и все нюансы обследования придатков
УЗИ матки и яичников зачастую является для женщины профилактическим осмотром. Но врач может отправить пациентку на обследование ультразвуком, услышав жалобы на боль.
Женщине понадобится проходить УЗИ яичников, если она в ближайшем будущем планирует рожать ребенка. Эта процедура может рассматриваться как подготовка и к обычному зачатию, и ЭКО.
Женщин отправляют на УЗИ строго в определенные дни менструального цикла. Оценивать половые органы по внешним параметрам принято на следующий день после того, как закончились месячные.
У большинства женщин это исследование приходится на 6-7 день цикла, иногда на 5.
Но в течение одной процедуры у врача нет возможности понять, как функционируют придатки. Поэтому делать УЗИ потребуется еще три раза.
По правилам его проходят сначала сразу после месячных, а затем еще на 10, 16 и 24 день цикла. Но в какой конкретно день идти на обследование яичников, решает только гинеколог.
Чтобы определить, в какой день цикла необходимо делать УЗИ, надо знать, когда одна фаза развития репродуктивного органа сменяется на другую.
Для прохождения УЗИ половых органов женщинам нужна подготовка. Перед обследованием яичников через стенку живота (трансабдоминальный метод УЗИ) надо выпить много воды, как минимум литр.
Это поможет врачу осмотреть придатки, ведь именно жидкость проводит и отражает ультразвук. Если осмотр придатков будет производиться вагинальным датчиком, подготовка не потребуется.
Самое главное – омыть наружные половые органы перед походом на УЗИ и надеть чистое нижнее белье. Также подготовка предполагает покупку в аптеке специального презерватива для УЗИ.
Проведение УЗИ придатков
УЗИ по трансабдоминальному методу делают, когда женщина принимает положение «лежа на спине». Ей нужно оголить живот и приспустить одежду ниже пояса, чтобы врач смог свободно водить датчиком в паховой области.
Перед тем как осуществлять манипуляции датчиком, специалист смажет кожу женщины гелем для лучшего скольжения прибора.
При работе датчиком врач слегка нажимает на живот и посматривает на монитор компьютера.
Трансвагинальное УЗИ половых органов проходит иным образом. Женщина ложится так, чтобы врач мог ввести во влагалище датчик. Для этого ей необходимо согнуть ноги и немного развести в стороны.
Вводимый внутрь лона женщины прибор тонкий, поэтому не причинит никаких неудобств. Специалист будет осматривать придатки, отмечая их состояние и размеры, порядка 15 минут.
Этот осмотр даст врачу гораздо больше сведений, чем трансабдоминальный, ведь прибор будет находиться вблизи обследуемого органа.
Но трансвагинальный метод УЗИ направлен на осмотр лишь части внутренних органов, в то время как трансабдоминальный вид исследования позволяет увидеть более обширную картину.
Но для обследования придатков наиболее подходит вагинальное УЗИ.
Если нужно получить дополнительные данные, врач может направить женщину делать доплерографию или гистерографию.
УЗИ с доплером делают, когда есть подозрения на образование опухоли в репродуктивных органах. Гистерография проводится для выявления миомы и рака матки.
В ходе проведения доплерографии измеряют скорость кровотока и тщательно осматривают стенки матки. Также в течение этого вида УЗИ проходит осмотр женщины на наличие патологии и дисфункции яичников.
Гистерографию делают с применением особого вещества, которое впрыскивают во влагалище.
Оно позволяет лучше визуализировать органы мочевыделительной и репродуктивной систем и выявить патологии. Данное вещество не представляет для организма женщины никакой опасности.
Расшифровка результатов и нормальные показатели
Расшифровка результатов – важная часть процедуры. Первым делом узистом определяются размеры яичников.
На них влияют день менструального цикла, возрастные данные женщины, число беременностей (в том числе искусственно прерванных).
Индивидуальные особенности женского организма и противозачаточные таблетки тоже имеют некоторое значение, поэтому норма понятие относительное.
В детородном возрасте нормальные размеры придатков, если нет врожденных аномалий, должны укладываться в следующие рамки:
- длина колеблется от 2 до 3,7 см;
- ширина составляет порядка 3 см (но не менее 1,8 см);
- толщина может быть равна 1,6 см (максимум 2,2 см);
- объем должен быть хотя бы 4 куб. см (но не более 10 куб. см).
Сегодня немало женщин, у которых яичники не соответствуют друг другу по размеру. Это не страшно, о неправильной работе органов говорит лишь существенное несоответствие в их параметрах.
В таком случае врач может выявить на УЗИ яичников различные аномалии – поликистоз, оофорит или многочисленные кальцинаты.
На структуру яичников тоже влияет время женского менструального цикла. Врачу важно сосчитать фолликулы и найти среди них главный.
Кроме фолликулов, на УЗИ необходимо изучить желтое тело и проверить, нет ли злокачественных образований – кисты ли опухоли. Эта диагностика называется фолликулометрией.
Норма образования фолликулов будет нарушена, если их много, но все они недоразвиты. Это доказывает, что у пациента поликистоз.
Причиной неправильной работы яичников может быть поздняя овуляция и другие проблемы с функционированием женского полового органа.
Количественная норма образования фолликулов зависит ото дня менструального цикла. В период с 5 по 7 день должно появиться 5 – 10 фолликулов.
Нормальные размеры для них колеблются между 2 и 6 мм. Двумя или тремя днями позже в корковом слое яичников должно находиться примерно такое же количество фолликулов плюс один доминантный.
В размере они должны увеличиться в два раза. В течение 11 – 14 дня цикла доминантный фолликул растет и достигает 18 мм. В этот момент происходит овуляция.
Позже, через несколько дней, стает видно желтое тело. Его нормальные размеры составляют 15 – 20 мм. Если желтое тело больше по размеру (до 30 мм), это значит, что фолликул был поражен кистой.
Желтое тело постепенно увеличивается, и к 19 – 23 дню становится равным примерно 2,7 см.
На 24 – 27 сутки желтое тело начинает уменьшаться. Теперь его нормальные размеры составляют не более полутора сантиметров.
Позже, когда приходит время менструации, желтое тело исчезает. Эндокринный орган или желтое тело принято осматривать при бесплодии и для оценки овуляции.
Расшифровка протокола УЗИ и возможные патологии
Расшифровка УЗИ яичников может содержать данные о двух видах кисты – дермоидной и эндометриоидной.
Первая киста появляется из-за нарушения в дифференцировке тканей. Вторая является следствием заболевания женщин эндометриозом.
Расшифровка УЗИ укажет на образование именно дермоидной кисты, если в нем будет значиться, что киста достигает 7 – 15 мм и имеет гиперэхогенные вкрапления.
Внутри такой кисты клетки, предназначенные для образования кожи, но попавшие в яичник.
О появлении эндометриоидной кисты у женщин говорят следующие записи врача: заполнена жидкостью, имеет разные по толщине стенки от 2 до 8 мм, ровный наружный и нечеткий внутренний контур.
Эти образования напоминают пчелиные соты, так как имеют форму кольца или дуги.
Из-за эндометриоидной кисты матка может быть расширена, как во время вынашивания ребенка.
Но если наличие кисты не повлияло на ее форму, то в яичнике будет видно маленькие фолликулы. 2-3 из них могут стать доминантными.
На УЗИ может выявиться поликистоз, для которого характерен своеобразный вид кист. Обычно поликистоз появляется у юных девушек по причине нарушения гормонального фона (вырабатывается мужской гормон).
Поликистоз представляет собой такое заболевание, когда яичники набухают и увеличиваются в размере.Если у женщин наблюдается поликистоз, то капсулы придатков утолщены. Внутри них появляется огромное число кист диаметром до 9 мм.
Когда у женщин присутствует воспаление придатков, врач обнаружит множественные кальцинаты.
Отложения солей кальция часто сопровождают рак яичника. Кальцинаты обычно появляются на местах рубцов или там, откуда началось воспаление органа.
Кальцинаты представляют собой уплотнения в тканях и составляют в размере порядка 2 мм.
Поликистоз и воспаление придатков излечимы, если вовремя обнаружить их и начать эффективное лечение. Другое дело – злокачественное образование или рак яичников.
Появление этой болезни свойственно для тех, кто перешагнули период климакса. Но иногда рак обнаруживается даже у девочек.
Определить рак бывает сложно – он походит на кисту. Но рак обычно представляет собой такое новообразование, которое распространяется на близлежащие органы и имеет непонятное внутреннее содержимое.
Чтобы точно определить, есть у женщины рак или нет, врач обязан назначить повторное обследование.
Таким образом, благодаря УЗИ можно выяснить, нормально ли функционируют женские придатки, нет ли патологий и почему не получается забеременеть.
В результате врач может прописать больной эффективное лечение, избавляющее от боли и бесплодия.
Кальцинаты в яичниках что это такое
Главная » Яичники » Кальцинаты в яичниках что это такое
Кальцинаты в яичниках – это образование солей кальция в яичниках. При диагностике их легко перепутать с полипами, поэтому специалист должен быть достаточно опытным, чтобы не совершить ошибку.
Описание патологии
Кальцинаты не считаются полноценным заболеванием. Чаще всего это последствия родов с осложнениями, хронических воспалительных процессов в репродуктивных органах женщины. Соли кальция сами по себе всегда присутствуют в организме человека, они участвуют в минеральном обмене веществ.
Кальций выступает залогом крепости костей, зубов, ногтей, а также влияет на общее состояние крови и организма. После ряда исследований ученые пришли к выводу, что предки человека принимали в разы больше кальция, чем нынешнее поколение.
Кальцинат может находиться в яичниках, придатках, матке, плаценте, молочной железе и др. Кальцификаты существенно увеличиваются в размерах и препятствуют нормальному обмену веществ в тканях.
Причины возникновения
Кальцинаты образуются вследствие высокого потребления продуктов, содержащих большое количество кальция (рыба, молочные продукты, орехи, капуста и др.). Болезнь может возникнуть и при нехватке этого компонента. Далее кальций откладывается в тканях организма и поддается воздействию болезнетворных бактерий. Чтобы предотвратить дальнейшее влияние пораженных отложений на другие ткани, организм человека «запечатывает» отложения в «капсулы». Так и возникают микрокальцинаты.
Кроме того, образование может начаться и при сбоях в организме, например, минеральном обмене веществ.

Внутривагинальное обследование
Диагностика
Только специалист сможет подтвердить наличие кальцинатов в яичниках или их отсутствие. Для определения размера и места расположения женщине стоит посетить УЗИ, которое выполняется несколькими способами:
- Трансабдоминальное УЗИ. Диагностика в этом случае проводится через живот. Для того чтобы аппарат УЗИ дал более точные данные, на живот женщины наносится специальный гель. Вся процедура не доставляет пациентке каких-либо неприятных или болевых ощущений.
- Трансвагинальное УЗИ. Через влагалище вводится специальный датчик, который показывает информацию о яичниках с близкого расстояния. Этот метод считается наиболее точной диагностикой заболевания.
- Трехмерное УЗИ. В последнее время является популярным методом и дает достоверные сведения о патологическом процессе, но имеет на порядок выше стоимость. При таком виде УЗИ врач получает трехмерное изображение исследуемого органа.
Помимо ультразвуковой диагностики используется и гистерография. Во влагалище женщины вводится специальное вещество, которое выступает контрастом. Доплерография проводится для определения кровообращения органов мочеполовой системы. Эти два метода применяются для детального анализа.

Методы терапии
Мнение о лечении кальцинатов разделилось. Одни врачи считают, что образования никак не влияют на беременность и будущие роды. Другие же полагают, что пациентке обязательно стоит принимать препараты, которые помогают рассасывать кальцификаты яичника.
Перед началом лечения пациентка должна пройти полное обследование, которое выявит наличие других заболеваний, патологий, осложнений и воспалительных процессов. Обязательным пунктом является анализ крови на содержание кальция. Лечение подбирается исходя из того, планирует ли женщина беременность или нет. Терапия также зависит от возраста пациентки. Удаление образований возможно хирургическим путем при выскабливании. Но данная процедура также вызывает образование кальцинатов. Поэтому к лечению стоит подходить очень серьезно.
Основные последствия отложения кальция в придатках:
- камни в почках и мочевом пузыре;
- проблемы с суставами;
- нарушение минерального обмена;
- рак.
Пациентке следует тщательно готовиться к зачатию, т. к. образования кальция в матке могут мешать ее растяжению. При этом будут травмироваться стенки органа, что приведет к кровотечению.
Чаще легче предотвратить образование, чем его лечить. Для этого стоит соблюдать правильную диету и следить за количеством потребляемого кальция и натрия.
oyaichnikah.ru
Кальцинаты в матке
Кальцинат в медицинской практике определяется как отложение солей кальция в области какого-либо органа. Кальцинат в матке, что это такое?
Для начала необходимо понять, как устроена сама маточная структура. Матка представляет собой непарный полый орган, состоящий из трех слоев. Внутренний слой — эндометриальный, средний, наиболее широкий представлен мощными мускулами, это миометрий. Наружный же отдел маточной структуры — брюшина.
В полости матки кальцинаты встречаются в разы чаще, чем в миометрии и на брюшинном слое. Могут быть кальцинаты на шейке матки. Во всех случаях, кальцинат выступает своего рода защитной реакцией организма. Соли неорганического свойства инкапсулируют участки распада тканей, тем самым предотвращая распространение некротического процесса далее. Отложение солей кальция всегда вторично и болезнью в полном смысле этого слова не является.
Распространенность формирования кальциевых отложений в матке весьма велика. В медицинской статистике речь идет о цифре в 25-30% всех женщин. Поскольку в большинстве случаев протекает становление подобного образования бессимптомно. Что же нужно знать о кальцинатах и их природе?
Причины
Можно подразделить все причины на несколько групп. Первая группа включает в себя так называемые триггерные факторы развития, то есть такие, которые непосредственно обуславливают становление кальцината. В данном случае речь идет о следующих причинах:
Травматические поражения органов малого таза. В том числе после проведения диагностических выскабливаний, абортов хирургического характера, гистероскопии и иных схожих манипуляций. Они приводят к повышенному риску инвазии тканей матки патогенными микроорганизмами. Особенно опасны полостные операции на полом органе.
Стеноз половых путей и цервикального канала в первую очередь. Провоцирует рефлюкс менструальной крови и выделений обратно в матку. Далее наблюдается застой вещества в полости органа, как итог наступает повышение риска возникновения инфекционного поражения (в первую очередь эндометрита).
Предрасположенность к инфекционно-воспалительным поражениям генетического и иного характера. В частности, эндометрит или эндометриоз могут быть обусловлены отягощенной наследственностью.
При наличии одной больной родственницы по восходящей линии (в течение 5 поколений) риск развития патологии составляет около 30%, при присутствии двух родственниц — около 45-50%. Прямого наследования аутосомно-рецессивным или доминантным способом, к счастью, не существует. Передаются лишь особенности репродуктивной системы.
Плохая экологическая обстановка в месте проживания. Может спровоцировать аденомиоз, который сам по себе является фактором риска развития патологического процесса.
Проблемы с менструальным циклом. Во влагалище содержится огромное количество микроорганизмов, в том числе патогенных, которые могут поражать органы и ткани (пиогенная флора, в том числе стрептококки и стафилококки, уреаплазмы, микоплазмы и иные представители флоры, герпетические агенты, вирусы папилломы человека). При замедлении месячных кровь застаивается, формируется отличная среда для размножения бактерий.
Аллергические реакции на внешние и внутренние факторы. Как правило, в данном случае речь идет об алиментарной причине. То есть неправильном питании и поступлении антигена в кровеносное русло.
Позднее или чрезмерно раннее начало половой жизни. Плохо как то, так и другое. В первом случае по причине повышения агрессивности микроорганизмов, во втором — из-за инициирования дистрофических процессов органов малого таза.
Поздние роды. Сказываются на состоянии матки негативным образом, нередко вызывая атонические изменения, которые способны привести к частичному или полному отмиранию тканей органа.
Эндокринные патологии. В том числе имеется в виду сахарный диабет, гипотериоз, гипертиреоз, проблемы с гипофизом и гипоталамусом и другие.
Заболевания репродуктивной системы. В первую очередь инфекционного свойства: эндометриты, аднекситы и иные.
Кальцинаты в матке, что это? Как уже было сказано, это защитная реакция. Основу механизма развития кальцината составляет вирусная или инфекционная инвазия тканей. Как только вирус или микроорганизм поражает орган, возможно гнойное расплавление указанных структур. В таком случае необходима инкапсуляция некротического содержимого. Именно этим целям служат соли кальция.
Снижение общего и местного иммунитета. По причине неблагоприятной экологии, стрессов и тяжелых физических нагрузок (из-за выработки избыточного количества кортикостероидов), частых острых респираторных вирусных инфекций, переохлаждений и тому подобных факторов.
Вторая группа причин — это факторы, косвенно обуславливающие начало формирования кальцинатов в области матки. Среди них можно выделить:
- Стрессовые ситуации. Вызывают снижение общего и местного иммунитета по причине выработки огромного количества гормонов коры надпочечников (норадреналина, адреналина, кортизола).
- Повышенная концентрация солей кальция в крови. Это ненормальная ситуация, чреватая кальцинозом не только матки, но и иных органов и тканей. Наиболее часто кальцинаты при подобного рода факторе развиваются в аорте, легких, почках, у мужчин в предстательной железы, в молочных железах. Матка становится мишенью несколько реже и всегда говорить приходится о множественных поражениях органа.
- Ожирение. Избыточная масса тела является фактором повышенного риска.
- Интенсивный выход кальция из костных структур.
- Неправильное питание, влекущее снижение защитных сил организма.
- Табакокурение, злоупотребление алкогольными напитками. Сказываются на состоянии иммунитета и тканей.
Перечень факторов огромен. Их необходимо учитывать при поисках этиологии процесса кальцификации тканей.
Симптомы
Сами по себе кальцинаты не дают знать о себе практически никак. Единственное, что может свидетельствовать в пользу процесса отложения солей, — слабые тянущие боли в нижней части живота.
Однако в большинстве случаев подобные «сюрпризы» обнаруживаются инцидентально в ходе исследования по поводу другого заболевания или состояния. Как правило, при кальцинозе обнаруживаются симптомы основного заболевания, породившего сам процесс отложения солей.
И здесь перечень возможных проявлений максимально широк. Как показывает практика, наиболее часто речь идет о двух болезнях: эндометриозе и эндометрите. Именно они обуславливают процесс кальцификации. Последний является явным рекордсменом.
Среди признаков развивающегося или развитого воспаления слизистой оболочки матки:
- Боли в нижней части живота различной интенсивности. Как правило, они тянущие, ноющие, стреляющие при осложненном процессе. Сила дискомфорта зависит от агрессивности основного возбудителя, состояния иммунной системы пациентки, локализации поражения. Неприятные ощущения отдают в паховую область, ноги, живот на несколько пальцев выше лобка (в проекции матки), поясницу.
- Выделения кровянистого характера с неприятным запахом. Экссудат может быть и гнойным в чистом виде, что встречается сравнительно редко. Обычно это выделения цвета мясных помоев с резким гнилостным «ароматом». Они обильны по своему характеру.
- Нарушения менструального цикла вплоть до задержек в несколько дней (до недели). Это ненормальная ситуация.
- Повышение температуры тела до фебрильных отметок и выше. При хронической форме недуга речь идет о сравнительно легкой гипертермии.
- Симптомы общей интоксикации. Головные боли, головокружения, тошнота, рвота и более выраженные проявления.
- Нарушения репродуктивной функции женского организма. Фертильность снижается, но не исключается.
Обычно кальцинаты развиваются при длительно текущем хроническом эндометрите, потому клиническая картина смазана. Необходима срочная консультация специалиста.
Диагностика
Диагностировать кальцинат должен врач-гинеколог, но не это главная задача. Первостепенная роль отводится выявлению основной причины, повлекшей отложение солей. Как правило, это эндометрит, но не всегда. Требуется тщательное обследование.
На первичном приеме важно собрать индивидуальный и семейный анамнез, дабы специалист представлял, с чем имеет дело. Необходимо опросить больную на предмет жалоб, их давности и характера.
В дальнейшем проводится бимануальное исследование, осмотр половых ходов с помощью зеркал. Требуются и такие манипуляции:
- Общий анализ крови. Дает классическую картину воспаления с повышением лейкоцитов, высокой скоростью оседания эритроцитов.
- Биохимическое исследование венозной крови.
- Ультразвуковое исследование органов малого таза и в первую очередь самой матки. Требуется во всех случаях.
- Рентгенография органов малого таза. В некоторых случаях кальцифирцируются злокачественные и доброкачественные неоплазии.
- ПЦР, ИФА-диагностика для выявления основного возбудителя заболевания, если оно имеет инфекционный характер. Как правило, имеет.
- Мазок из влагалища и цервикального канала.
- Бактериологический посев биоматериала на питательные среды.
Этих обследований достаточно для выявления первопричины кальцификации. В исключительных случаях может потребоваться МРТ или КТ-диагностика.
Лечение
Кальцинаты лечению не подлежат. Требуется терапия основного заболевания. Кальцинаты в шейке матки и матке, что это такое? Кальцинат — не болезнь, но указание на патологический процесс. Как только он обнаружен — нужно «копать глубже». Участки отложения солей не склонны и прогрессированию, потому с ними можно нормально жить.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
uterus2.ru
Кальцинат в матке: причины появления и методы лечения?
Свернуть
Нередко после прохождения ультразвукового исследования пациентке сообщают, что в ее матке есть кальцинаты. Любое новообразование воспринимается как опасная болезнь, поэтому возникает логичный вопрос о том, что это такое, чем опасны такие образования, и как их лечить.
Что за явление?
Это не заболевание, это следствие патологического процесса в основном детородном органе матки. Само это явление представляет собой локализацию солей кальция в определенной маточной области. Отметим, что кальцинаты могут возникать не только в этом органе, но и других органах, например, в печени. Таким образом, кальцинат – это не только гинекологическое заболевание, это патологический процесс, возникающий по причине нарушения нормального функционирования конкретного органа.
Такие образования хорошо видны при ультразвуковом исследовании, МРТ. Но во время УЗИ не видны ткани, из которых состоит образование, поэтому о наличии кальцината можно только предположить. Такая ситуация требует дополнительного обследования женщины, чтобы исключить заболевания гораздо серьезнее, чем наличие отложений солей кальция.
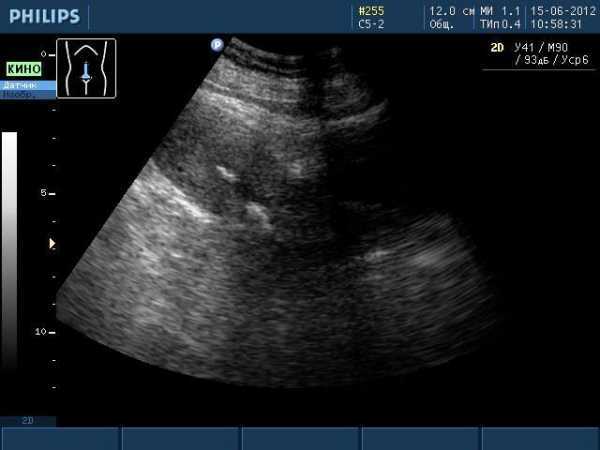
Кальцинат на УЗИ
к содержанию ↑Причины образования
Соли этого микроэлемента находятся в нашем организме, и это нормально. Кальций участвует в обменном процессе внутри клеток, насыщает определенные ткани и так далее. Если его не хватает в женском организме, возникают такие явления, как выпадение волос, ломкость костей, разрушение зубов, нарушение функционирования организма. Наличие в организме чрезмерного количества этого микроэлемента также приводит к патологиям, например, задержка мочи, отложение в разных органах.
Что такое кальцинаты в матке, и в чем их причина? Ответ прост: отложения кальция в матке возникают по причине перенесенного воспалительного заболевания этого органа. Таким образом, организм защищается, перерождая хронически пораженные ткани в кальциевые отложения, препятствуя распространению патологического процесса дальше.
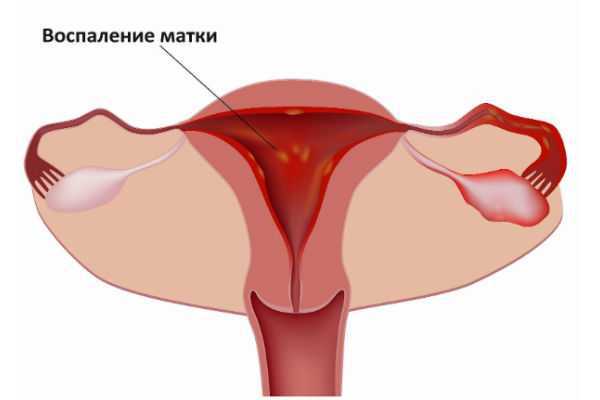
Причиной возникновения кальцината часто служит воспаление в матке
к содержанию ↑Диагностика
Распространенным методом диагностики является ультразвуковое исследование детородного органа. Гинекологи предлагают трансабдоминальное УЗИ, которое позволяет исследовать патологии органа с помощью датчиков, которые врач водит по животу пациентки.
Также специалист может предложить дополнительные методы диагностики, если в этом есть необходимость:
- трансвагинальное УЗИ, позволяющее исследовать орган ближе, особенно во время беременности;
- гистерография – исследование органов малого таза с помощью введения контрастного вещества, бывает рентгенологическим и ультразвуковым;
- доплерография;
- трехмерное УЗИ – современный способ диагностики патологий матки, который позволяет в трехмерном измерении увидеть кальцинаты;
- анализ крови на определение общего количества кальция.
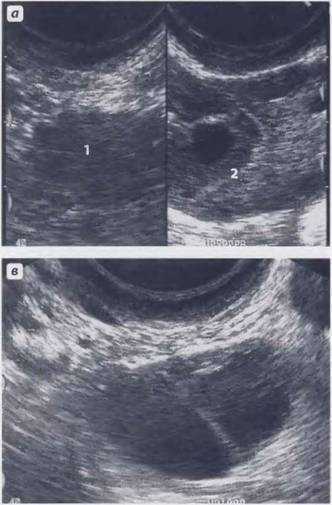
Трехмерное УЗИ на сегодняшний день является самым достоверным способом диагностики заболеваний матки, но его цена значительно выше остальных методов.
к содержанию ↑Опасность
Опасно ли наличие кальциевых отложений? – вопрос, интересующий всех женщин, у которых они обнаружены. Особенно волнует он женщин, желающих в скором времени забеременеть.
Мы уже поняли, что возникновение таких отложений самостоятельным заболеванием не являются, но свидетельствуют о наличии или результате воспалительного процесса в матке. Для определения состояния женского организма в результате возникновения кальцинатов, необходимо дополнительное обследование. Определить нужно первопричину возникновения таких образований.
Уже после дополнительной диагностики станет понятно, является ли это угрозой для репродуктивного здоровья женщины. Часто на обычном УЗИ кальцинаты в детородном органе путают с полипами. Полипы угрожают женщине постоянными кровотечениями и патологиями беременности.
Матка у будущей мамы должна естественно растягиваться. Но с кальциевыми образованиями она лишена такой возможности, изменения размера этого органа будут сопровождаться болевыми ощущениями. Но также существуют данные о нормальном течении беременности с наличием подобных образований. Каждый случай индивидуален, и должен быть под наблюдением врача.
к содержанию ↑Лечение
Для лечения патологии используются все необходимые диагностические методы, так как кальциевые новообразования – это не причина, а следствие. После определения причины гинекологи лечат основное заболевание или его последствия.
Какие меры применяются в лечении этой патологии?
- Хирургическое вмешательство. Проводится крайне редко, так как эти отложения не стоят операционных повреждений тканей репродуктивного органа. Нужно еще учитывать риск кровотечения после операции на матке. Для хирургического вмешательства должны быть четкие показания, когда никакой другой метод уже не эффективен.
- Выскабливание. При такой патологии эта манипуляция эффективна, но после нее кальцинаты могут возникать повторно.
- Сбалансированное питание и своевременное лечение воспалительных процессов в детородном органе – это скорее уже профилактические методы, так как они направлены на предотвращение кальциевых отложений, а не на их удаление.
- Препараты для рассасывания таких образований не применяются. Врач может назначить водяной перец и несколько уколов окситоцина для того, чтобы кальцинат отсоединился от стенки матки, и она своими сокращениями его вытолкнула. Но любое лечение должно проводиться под наблюдением врача.
Вывод
Кальциевые образования в матке приводят в замешательство женщин, причиняя определенны трудности в функционировании органа. Любые мероприятия по диагностике образований и их удалению или лечению согласовываются с врачом. Нельзя заниматься самолечением, так как кальцинаты на обычном УЗИ можно перепутать с полипами.
vashamatka.ru
Причины образования кальцинатов в полости матки
При нахождении соответствующих образований во время проведения УЗИ женщинам по понятным причинам становится очень интересно: кальцинаты в матке, что это такое, является ли это диагнозом, насколько опасно. Гинеколог в большинстве случаев скажет, что само по себе данное состояние не является болезнью. Это следствие заболевания, хронических воспалительных процессов. Часто кальцинаты образуются на месте получения травм, например, после осложнений, возникших в связи с тяжёлыми родами. Иногда их путают с полипами, поэтому здесь принципиально важен правильно поставленный диагноз.

Кальцинаты представляют собой отложение солей кальция, локализированное в конкретной части матки. Может появляться на месте образования фиброматозных узлов, более определённые сведения можно будет узнать после сделанной гистероскопии. При ультразвуковом обследовании допустимо только с некоторой долей вероятности утверждать, что речь в данном случае идёт именно об кальцинате.
Физиологическая норма
Соли кальция содержатся в организме в растворённом виде. Это совершенно нормально, поскольку данный микроминерал принимает непосредственное участие во многих реакциях, он необходим для осуществления нормального обменного процесса внутри. Учёные даже предполагают, что раньше люди употребляли данного вещества в три раза больше. Достаточное количество кальция позволяет не страдать от хрупкости костей, обеспечивает здоровье зубов, положительно влияет на состав крови, общее самочувствие.
Однако избыток солей кальция приводит к такому заболеванию как кальциноз.
Речь идёт об обызвествлении, происходящим в мягких тканях организма. Появление соответствующих отложений внутри матки является частным проявлением указанного процесса. Также переизбыток обсуждаемого вещества может закончиться проблемами с суставами, образованием камней в почках, мочевом пузыре. При кальцинозе почки страдают чаще всего. Поэтому обнаружение отложений в матке должно стать причиной визита к нефрологу для проверки состояния мочеполовой системы.
Противоречивые мнения
Необходимо отметить, что большинство учёных не могут выработать общую точку зрения на кальцинаты в матке. Одни убеждены, что данный симптом является достаточно тревожным, способен свидетельствовать о серьёзной скрытой патологии внутри организма. Другие полагают, что опасность подобных отложений многократно преувеличена, приводят в качестве подтверждения своего мнения статистику, свидетельствующую о многочисленных случаях благополучных родов с указанным отклонением.
Поэтому не стоит удивляться, столкнувшись с совершенно противоположными мнениями. Один гинеколог может посоветовать ничего не предпринимать, другой – рекомендовать препараты, которые позволят стабилизировать количество кальция в крови. Отдельная группа учёных предлагает при обнаружении кальцинатов в мягких тканях организма добиваться специально нехватки соответствующих солей. После этого тело может «потянуться» за восполнением, благодаря чему произойдёт самостоятельное рассасывание новообразований без дополнительного приложения усилий.
Однако с подобной практикой не согласна другая группа медиков. Они указывают на слабую контролируемость процесса. Трудно сказать, будет ли вызвана подобная реакция, в какие конкретно сроки. Нехватка одного из важнейших составляющих нормального обменного процесса способна серьёзно сказаться на общем самочувствии. Как нетрудно догадаться – далеко не в сторону улучшения. Если к кальцинатам в матке добавляются другие проблемы со здоровьем, например, пониженный иммунный статус, воспалительные процессы, то подобные эксперименты могут привести только к общему ухудшению. Поэтому являются нежелательными.
Решение проблемы
Достаточно разумным представляется вариант решения проблемы, при котором женщине предлагается провести комплексное обследование. Если имеется какая-то скрытая патология, хроническое гинекологическое заболевание, решившее дать о себе знать подобным образом, его необходимо выявить и работать с первопричиной. В любом случае, хуже от общей нормализации совершенно точно не будет.
Берётся также анализ крови, изучается общее количество кальция. Нередко корректируется диета в сторону увеличения натрия (особенно при его нехватке), уменьшения количества продуктов, содержащих первый микроминерал. Благодаря достижению подобного баланса можно предотвратить появление дальнейших новообразований.
Лечение может варьироваться в зависимости от возраста женщины, её общего состояния, того, планирует ли она рожать ребёнка в дальнейшем.
Матка беременной женщины претерпевает определённые трансформации. Она должна растягиваться благодаря естественной гибкости. Однако кальцинаты лишают мягкие ткани подобной возможности, любое изменение размеров происходит травмирующим образом, вызывает сильные боли, иногда может открыться кровотечение. По этой причине женщине желательно удалить сначала кальцинаты перед запланированной беременностью.
Хирургическое вмешательство допускается редко, при слабой выраженности проблемы образования могут быть удалены при выскабливании (чистке). Однако стоит именно в виду, что последняя названная процедура также способна провоцировать дальнейшее появление кальцинатов. Поэтому здесь следует быть осторожной.
Вопрос профилактики
Профилактика кальциноза в отношении матки может выражаться в здоровом, полноценном, сбалансированном питании. Никто не будет спорить: творог – действительно питательная еда, как и многие другие продукты, содержащие в себе кальций.
Однако злоупотребление любой пищей способно только нарушить естественный баланс, привести к усилению существующих проблем. Также стоит своевременно лечить любые заболевания, стараться избегать запускания патологий.
Хронические болезни опасны тем, что женщина нередко к ним привыкает, начинает воспринимать как естественную часть своей жизни. А это – совершенно не так, патология является сильным отклонением, с ней необходимо работать.
kabinetdoktora.com
Кальцинаты в яичниках
Главная » Яичники » Кальцинаты в яичниках
В половой системе женщины временно образуется железа, которая выделяет особые гормоны, называются они прогестерон. Происходит это, когда начинается овуляция. Желтое тело в правом яичнике или в левом – это именно та самая временная железа. Разберемся подробнее: что такое желтое тело?
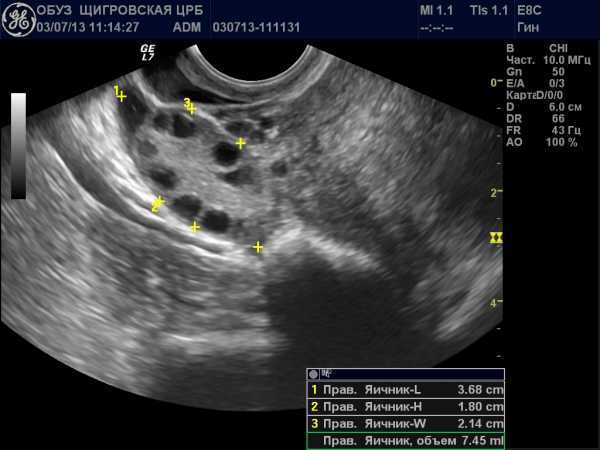
Человеческий организм сам по себе устроен очень непросто, особенно репродуктивная система женщины. Нужно много факторов, чтобы она функционировала правильно, в том числе необходимо желтое тело в яичнике при беременности. Многие женщины лишь поверхностно знают устройство своей половой системы, и не всегда ознакомлены с тем, как же она должна функционировать. Из-за недостатка знаний очень часто, после проведенного обследования УЗИ? врач может сказать женщине, что у нее, например, желтое тело в правом яичнике, та начинает паниковать и сильно волноваться. Пара половых желез, которые называются яичники, вырабатывают женские половые гормоны. Делают они это циклично, в соответствии с процессом овуляции, когда яйцеклетка готова к оплодотворению и начинает опускаться по трубам в матку. Если же зачатия не произошло, то фолликул (полость с созревшей клеткой) лопается. В этот момент и образуется желтое тело, которое ждет дальнейшего оплодотворения. Когда же и после этого ничего не происходит, начинается менструация, то есть происходит вывод омертвевших клеток эпителия из организма. Данный процесс правильно налажен природой и является очень важным. И, если в нем происходят сбои, это может привести к бесплодию или другим последствиям. Итак, что такое желтое тело?
Яичники женщины вырабатывают гормоны, которые играют огромную роль не только для возможности продолжения рода, но и для здоровья и развития скелета, грудных желез, волосяного покрова и всего организма в целом.Итак, что такое желтое тело? Это непостоянная железа, которая временно образуется внутри яйцеклетки. Случается это после овуляции и перед тем, как начинают идти месячные, каждый раз заново. Процесс этот длится с определенной цикличностью постоянно, весь период времени, рассчитанного на способность рожать детей. Желтое тело в правом яичнике или в левом – это явление абсолютно обычное и постоянное. В соответствии с настоящим своим цветом оно было именно так и названо. Гормон прогестерон, благодаря которому женский организм готовится к предстоящей беременности, начинает вырабатывать именно желтое тело. Недостаток этого гормона может привести к таким печальным последствиям, как выкидыши и преждевременные роды. Возможные причины недостаточной выработки гормона прогестерон (дисфункция яичников):
- Нарушенная функция гипофиза (травма или онкология);
- Печеночная или почечная недостаточность;
- Инфекционные заболевания;
- Снижен уровень гормонов из-за патологии в работе яйцеклеток;
- Генетическая предрасположенность (наследственность).
Когда фолликулярный мешочек разорвался и сформировалась временная железа, ее сосуды прорастают в стенки матки. Далее идет пик гормональной активности, период, когда может наступить беременность. После этого начинается фаза угасания, происходит уменьшение тела в размерах и оно рубцуется. Весь выше описанный процесс называется лютеиновой фазой и длится от 10 до 16 дней. Также существует два жизненных этапа желтого тела:
- Менструальный этап;
- Беременный этап.
Первый из них длится от 12 до 14 дней, когда должно было произойти оплодотворение, но беременность не наступила. Желтое тело в правом яичнике или левом постепенно становится меньшего размера, падает уровень прогестерона и начинается вывод остатков эндометрия, по-другому – менструация. Когда яйцеклетка оплодотворяется, желтое тело в яичнике при беременности не исчезает, а живет 10 или 15 дней. Оно помогает вырабатывать нужный гормон, пока не созреет плацента, чтобы защитить эмбрион. Это временно, после созревания плацента производит достаточное количество прогестерона и начинает самостоятельно сохранять плод. Но бывают случаи сбоев, когда временная железа начинает работать неправильно.
Симптомы неправильной работы железы:
- Нерегулярные менструации;
- Менструации чаще, чем через 21 день;
- Выделения больше или меньше нормы;
- Болезненность;
- Выкидыши;
- Бесплодие.
Поддаваться панике в случае появления подобных симптомов не нужно, следует обратиться к квалифицированному специалисту для решения данного вопроса. В первую очередь прописывают оздоровление всего организма путем частых прогулок на свежем воздухе, диет, приема витаминов и снижения физических нагрузок. Конечно, здоровый и спортивный образ жизни не помешает никому. Но не всегда можно обойтись такими простыми мерами, в некоторых случаях потребуется временный прием гормонов в терапевтических целях. Лютеиновая недостаточность – это не единственный повод обращения к специалисту. Киста – одно из самых распространенных явлений у большинства женщин.
Киста
Довольно часто бывают случаи, когда беременность у женщины не наступила, желтое тело, тем не менее, не атрофируется, а продолжает выработку прогестерона. Желтое тело в яичнике при беременности тоже не всегда исчезает со временем, оно может продолжать увеличиваться в размерах. В таких случаях и появляется киста. Внутри этого образования находится жидкость. Врачи до сих пор не могут определить точную причину возникновения кист в яичниках, но происходит это только у тех женщин, которые способны рожать детей. Желтое тело в яичнике при беременности - это нормальное и обыденное явление, но требует пристального наблюдения врача. На данный момент существует несколько причин образования кисты:
- Гормональный сбой;
- Нарушение тока лимфы или кровообращения яичника;
- Прием препаратов с высоким содержанием гормонов;
- Стресс и вредные условия труда;
- Частые воспаления;
- Аборты или иные хирургические вмешательства.
Проявить себя киста может нерегулярностью менструаций, тянущими болями внизу живота или этими симптомами в совокупности. В случае, когда желтое тело при беременности повело себя не совсем правильно, то с его исчезновением пропадет и киста. Если же киста появилась вне беременности, стоит побеспокоиться и обратиться за помощью к специалисту. При обычных ежедневных нагрузках на работе или дома возможен разрыв кисты, что может привести к кровоизлиянию и даже реанимации.
В случае малейших подозрений и при любых признаках появления кисты или других беспокойствах рекомендовано обращаться за консультацией к специалисту!Расчет лютеиновой фазы
Начинается фаза сразу после овуляции, когда желтое тело созрело и начинает производить достаточное количество полового гормона. Это важно знать женщинам, планирующим в ближайшее время беременность. Необходимо знать точное количество дней в полном менструальном цикле. Обычно это количество варьируется от 21 до 31 дня. У каждой женщины все очень индивидуально, можно просто вести дневник овуляции. Далее нужно разделить все дни пополам, то есть, середина цикла и будет началом лютеиновой фазы. Но это лишь в случае регулярности менструального цикла. Если есть какие-либо отклонения, то стоит обратиться за помощью к врачу. Само по себе желтое тело в яичнике при беременности играет очень важную роль.
Нужно знать: кальцинат
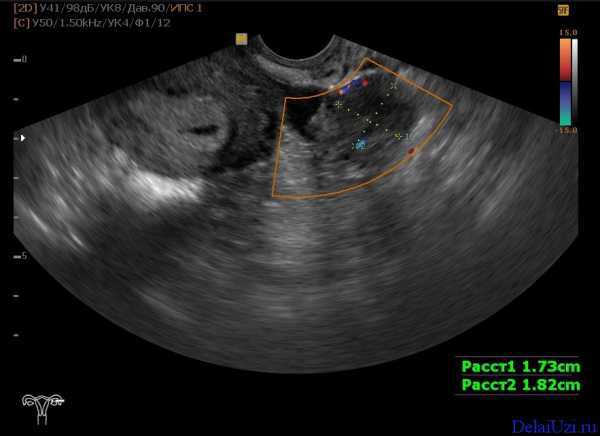
Существует еще одна неприятная и непонятная вещь - кальцинат в яичке. Это довольно таки частый случай не только в яичниках у женского пола, но и у мужчин и даже у детей. Кальцинат в яичке (он же кальциноз) – это образование, которое появляется вследствие перенесенных воспалительных процессов. Другими словами, это отложения солей кальция, которые дают уплотнения. Сами по себе они не угрожают ни здоровью, ни жизни пациента. Возможно образование кальцинатов после тяжелых родов или на месте травм. Еще кальцинат в яичке очень легко спутать с полипами, а это уже совершенно другой случай. Поэтому диагноз должен установить только опытный специалист.
Сам по себе кальций является необходимым элементом в организме любого человека. От него зависит состояние костей, зубов и ногтей человека, он оказывает положительное воздействие на общее самочувствие организма. Однако избыток кальция может привести к образованию кальциноза, например, кальцината в яичке.
Мнения врачей относительно лечения данного явления кардинально расходятся. Одни специалисты утверждают, что нет причины волноваться, если обнаружен кальцинат в яичке. Многие женщины, имея такие образования, успешно вынашивают и рожают детей. Другие врачи считают, что наличие кальцинатов свидетельствует о серьезном заболевании где-то внутри организма. Часто, в случае обнаружения кальцината, назначают препараты, которые снижают уровень кальция в организме. Врачи считают, что при общем дефиците кальция в организме, кальцинаты начнут рассасываться, чтобы восполнить общий его недостаток. Другие в корне не согласны с этим. Ведь, при недостатке кальция весь организм человека начинает функционировать неправильно. Нарушаются обменные процессы и ухудшается общее состояние. Поэтому, прежде чем принять решение о лечении, следует проконсультироваться с несколькими специалистами. Если же выбрана тактика снижения общего количества кальция, то нужно тщательно и постоянно контролировать процесс растворения кальцинатов, чтобы не нанести еще большего вреда организму.
Теперь вы знаете, что такое желтое тело и что в этом нет ничего страшного. Если после результатов УЗИ доктор сообщил, что у вас обнаружена киста, кальцинат или желтое тело в правом яичнике или левом - не стоит этого бояться, просто необходимо регулярно посещать врача.
uziwiki.ru
Здравствуйте! Подскажите, как быть: Мне 33 года, ребёнок есть, 7 лет(на клостилбегите, дисфункция яичников) Планировала вторую беременность, в...
На модерацииЗдравствуйте! Подскажите, как быть: Мне 33 года, ребёнок есть, 7 лет(на клостилбегите, дисфункция яичников) Планировала вторую беременность, в марте этого года удалила полип(играл роль спирали), беременность не наступила, в октябре приём клостилбегита по 1т.с 5-10 день, в последний день приёма повышение температуры 38.5, держалась неделю (преимущественно вечером, сбивал только немисил), потом начались боли внизу живота, на узи- в структуре яичника кальцинаты по перефирии. В общем, сейчас: Левый яичник: в проекции яичника кистозное гипоэхогенное образование 48*45*43.По перефирии ткань яичника с кальцинатами.Рядом с яичником кистозное образование 28*17-гидросальпинкс. Правый яичник: 31*20*19 в структуре антральные фолликулы до6-8мм, мелкие кальцинаты,эхоплотность снижена. ЗАКЛЮЧЕНИЕ: УЗ-признаки хронического двустороннего сальпингоофарита. Гидросальпинкс слева. Спаечный процесс в полости малого таза. Диффузные изменения в миометрии. Врач говорит, ложись в больницу, оно и понятно, с таким букетом..Обязательна ли лапароскопия или возможно обойтись без неё? Шансы забеременеть сильно уменьшаться? И по факту, если я ложусь по направлению или по скорой, платная ли эта операция? Спасибо.
www.likar.info
Кальцинаты и фолликулярная киста, которая не рассасывается, вопреки предсказаниям врача. Стоит ли переживать? :
Здравствуйте! Мне 28 лет.2 беременности,первые роды были тяжелыми двойняшки,родила сама,делали надрез т.к 1й ребенок шел ножками. Послед не вышел чистили вручную под наркозом.было сильное кровотечение. 2ые роды были легкими без каких либо отклонений. После родов через 2 мес.начались месяч.мы на ГВ и до сих пор на гв.и шли с промежутком в 10 -11 дней то как месяч.обильнын то как мажущиеся..это и настарожило..делала несколько узи на одних были видны полипы на других кальцинаты..месяч.стали не регулярными то есть то нет 2 мес.то 1.5.не давнее узи на5й день цикла,показало наличие не полипов а кальцинатов в полости матки и их группу ..фолликуляр.кисту 2.6×1.6 на левом яичнике .размеры яичника 3.7×2.1. Повышен.вакуляризация миометрия.размеры матки 5.2×3.9×5..и сильное расширение сосудов ..( варикоз влагалища,как объяснял врач).. Скажите пож-ста стоит ли переживать по поводу фолликуляр.кисты,врач сказала что рассосется а пошли месяч.а она не ушла а растет.И опасны ли кальцинаты,стоит ли их убирать или они безопасны?и что такое повышен.васкуляризация миометрия? СПАСИБО вам за ответ.
Здравствуйте. Посмотреть в динамике через 3 месяца. Я бы назначила Вам экслютон (его можно принимать при грудном вскармливании). Состояние миометрия изменится после прекращения грудного вскармливания.
Другие вопросы по теме
Можно ли планировать беременность при этих анализах на цитомегаловирус?Отвечает Логинов Дмитрий Николаевич
При климаксе есть ли разница между фемостоном и фемостоном-конти?Отвечает Логинов Дмитрий Николаевич
Есть ли риск беременности?Отвечает Doktor.ru
Как трактовать результаты мазка на флороценоз и почему нет лактобактерий?Отвечает Логинов Дмитрий Николаевич
Дисплазия шейки матки это рак?Отвечает Doktor.ru
Не навредит ли лекарство, назначенное гинекологом?Отвечает Doktor.ru
Можно ли сдавать кровь на гормоны, если принимаю КОК силует?Отвечает Логинов Дмитрий Николаевич
Разрешен ли бассейн, если на яичнике киста?Отвечает Логинов Дмитрий Николаевич
Возможен ли одновременный прием препаратов Белара и Мастодинон?Отвечает Логинов Дмитрий Николаевич
Каким подобным аналогом можно заменить Гринтенол?Отвечает Doktor.ru
Почему после установки мирены грудь набухла?Отвечает Логинов Дмитрий Николаевич
Можно ли одновременно вставлять свечи генферон и бетадин?Отвечает Логинов Дмитрий Николаевич
Возможна ли беременность?Отвечает Doktor.ru
Что этот результат означает, о чем говорит?Отвечает Doktor.ru
Из-за чего может быть повышенная волосатость у девушки?Отвечает Логинов Дмитрий Николаевич
doktor.ru
Кальцинаты в яичниках что это такое
Эхография получила широкое распространение в медицине благодаря целому ряду преимуществ перед другими видами обследования внутренних органов. Ультразвуковое исследование яичника — это диагностическое мероприятие, направленное на выявление различных заболеваний, воспалительных процессов, новообразований и других патологий.
УЗИ яичников
Как правило, УЗИ яичников проходит в комплексе с изучением состояния всей репродуктивной системы женщины, но может быть и самостоятельной процедурой. Данная манипуляция является незаменимой для пациенток, которые проходят курс лечения либо нуждаются в лапароскопии (хирургическая операция).
Во время обследования изучается строение, размеры, положение, структура и функциональное состояние органов, на основании чего специалист делает заключение о здоровье женщины.
Медицинские показания к проведению УЗИ яичников
Каждая здоровая женщина в целях профилактики должна проходить процедуру УЗИ дважды в год. Это нужно для мониторинга состояния половой системы пациентки, выявления возможных патологий и своевременного принятия адекватных мер.
УЗИ матки и яичников рекомендовано в следующих случаях:
- различные нарушения менструального цикла либо отсутствие менструаций;
- начало приема препаратов гормональной контрацепции либо введение внутриматочной спирали;
- планирование беременности;
- бесплодие;
- подозрение на наличие гинекологических заболеваний;
- выделения из влагалища с содержанием крови в середине цикла;
- до и после проведения «лапары»;
- оценка результатов лечения;
- боли тянущего, режущего характера в нижнем отделе живота, в правом или левом боку.
Какие патологии способно выявить УЗИ яичников?
Яичник — парный орган, отвечающий за поддержание гормонального фона в организме женщины, при котором способна сформироваться активная яйцеклетка. Работа яичника влияет на самочувствие и обще состояние, а также является определяющей для менструального цикла. Любой сбой или нарушение функции яичников влечет за собой проблемы с репродуктивной системой и здоровьем в целом.
Поликистоз яичников
УЗИ яичников позволяет точно определить некоторые наиболее распространенные заболевания.
Кисты яичника бывают физиологическими и патологическими. Физиологические кисты яичников не являются патологией, возникают в результате работы органа и исчезают без вмешательств. Дермоидная, эндометриоидная киста относится к недоброкачественным образованиям и требует лечения.
Киста яичника на УЗИ выглядит как шар, наполненный жидкостью, обладающий различными размерами, структурой и степенью окрашивания.
Разновидности физиологической кисты яичника
- Киста желтого тела образовывается на месте выхода яйцеклетки из фолликула после созревания. В большинстве случаев проходит самопроизвольно после того, как желтое тело перестает вырабатывать прогестерон.
- Фолликулярная киста вырастает на месте созревания фолликула, может исчезать самостоятельно, в редких случаях отмечается ее разрыв.
Разновидности патологической кисты
- Дермоидная киста образовывается вследствие нарушения тканевой дифференцировки и рассматривается медиками как доброкачественная опухоль.
- Эндометриоидная киста образуется из тканей слизистых оболочек матки и вызывает ее увеличение.
- Поликистоз. В поликистозных (мультифолликулярных) яичниках определяется множество кист, из-за чего сам орган значительно увеличивается в объеме.
- Рак яичников является опасной патологией, возникающей чаще у женщин при климаксе, реже у молодых девушек, иногда даже у маленьких девочек. Диагностировать рак во время процедуры УЗИ яичников довольно сложно, так как он трудно отличим от цистаденомы. Если при осмотре специалист обнаружил кисту, имеющую многокамерное строение с неопределяемым наполнением, имеющую тенденцию к распространению на соседние органы, стоит провести дополнительные анализы, в том числе биопсию, а также назначить повторное исследование. На видео следующей процедуры будет четко видно, какой процесс развивается, онкологический или физиологический.
- Апоплексия на УЗИ яичника диагностируется редко, так как ультразвуковые волны недостаточно чувствительны для определения разрыва органа. Признаком апоплексии яичника может быть наличие большого количества крови в полости живота.
- Кальцинаты яичников не являются патологией и не представляют опасности для здоровья. Определяются как уплотнения вследствие отложения солей кальция в органе.
Методы проведения: как делают УЗИ яичников
Существует несколько методов проведения ультразвукового обследования яичников. Выбор той или иной методики напрямую зависит от целей проведения исследования и анамнеза пациентки.
Трансабдоминальный способ проведения УЗИ
- Наиболее часто сонологи используют трансабдоминальный способ проведения УЗИ матки и яичников. Изучение органов происходит с использованием ультразвукового датчика. На кожу нижней части живота наносится специальный гель, способствующий скольжению прибора по телу. Во время осмотра пациентка не чувствует боли или неприятных ощущений.
- Трансвагинальный метод исследования более информативен, так как позволяет максимально приблизиться к органу и получить четкую картинку. Специальный датчик вводится непосредственно во влагалище, благодаря чему яичник прекрасно визуализируется на экране монитора компьютера.
В процессе осмотра врач передвигает датчик медленными плавными движениями, при необходимости меняя угол наклона. Такой прием позволяет лучше изучить строение, определить размеры, структуру органа, показать его с разных сторон. Для более подробного изучения яичников дополнительно проводят гистерографию и доплерографию.
- Гистерография дает возможность получить качественное изображение органов малого таза. Внутрь влагалища пациентки вводится контрастное вещество, при помощи которого, специалист может распознать злокачественные образования, их размер и область распространения.
- Доплерография позволяет оценить интенсивность и направление кровотока в сосудах и органах мочеполовой системы. Проводится в случае подозрения на наличие новообразований.
- В последнее время широкое применение получило трехмерное УЗИ. Эта технология открывает новые возможности в диагностике. Трехмерное изображение способно выявить не только аномалии строения органа, но и дефекты его оболочек. Цена такой процедуры будет выше стоимости привычного исследования, но результаты будут наиболее достоверными.
Все данные, полученные в ходе процедуры, сравниваются с показателями нормы и фиксируются в протоколе исследования. По результатам УЗИ врач-гинеколог выявляет имеющиеся отклонения, признаки заболевания либо диагностирует патологию.
Расшифровка результатов, показатели нормы
Для того чтобы увидеть нормальные размеры яичников на УЗИ, следует определить наиболее благоприятное время для его проведения. Как правило, для профилактического осмотра выбирают начало менструального цикла (5-7 день), для оценки функционального состояния органа назначают несколько повторных осмотров в течение месяца.
На протяжении всей жизни женщины, в особенности в репродуктивном возрасте, в яичниках происходят циклические изменения
В некоторых случаях яичник не лоцируется. Причин может быть несколько: врожденные аномалии развития, перенесенная хирургическая операция по удалению органа и другие. Поэтому перед началом процедуры специалист изучает медицинскую карту пациентки.
Положение яичников является постоянным показателем. В норме они располагаются на боковых стенках малого таза, относительно матки находятся сбоку либо незначительно сдвинуты назад.
Для того чтобы определить нормальные размеры яичников и матки по УЗИ, его нужно провести в первую неделю цикла.
Во время исследования происходит измерение длины, толщины и ширины яичника. Нормальный яичник без включений и новообразований должен иметь такие показатели:
- объем — 40-100 кубических миллиметров;
- длина — 20-37 мм;
- ширина — 18-30 мм;
- толщина — 16-22 мм.
Женщины в постклимактерическом периоде имеют несколько иные параметры яичников:
- объем — 15-45 кубических миллиметров;
- длина — 20-25 мм;
- ширина — 12-15 мм;
- толщина — 9-12 мм.
Структура яичников в норме однородная, без включений, кистозных и опухолевых образований.
С помощью эхолокации в ходе осмотра специалист получает массу информации о работе и функциональном состоянии органа. Главной функцией яичников является выработка активных яйцеклеток, формирующихся и развивающихся в фолликулах.
Мелкие фолликулы в яичниках на УЗИ прекрасно визуализируются в начале цикла. Можно определить их количество, способность к росту и развитию. По мере приближения овуляции один из фолликулов (доминантный) превосходит размерами всех остальных.
Когда фолликул зрелый, он лопается, наружу выходит яйцеклетка, готовая к оплодотворению. На месте разрыва фолликула образовывается так называемое желтое тело. Это временный орган для выработки гормонов, стимулирующих рост эндометрия.
Если беременность не наступила, желтое тело уменьшается в размерах. Именно эта структура видна на УЗИ. Обнаружение других объектов считается отклонением либо патологией.
Как правильно подготовиться к процедуре?
- Трансвагинальный метод обследования не требует особой подготовки. Пациентка должна явиться на процедуру с пустым мочевым пузырем.
- Трансабдоминальный способ осмотра предполагает некоторые подготовительные мероприятия. За несколько дней до проведения УЗИ рекомендуется диета, исключающая употребление продуктов, вызывающих в кишечнике процессы брожения. Можно принимать какой-либо сорбент. За 40-50 минут до исследования необходимо выпить до литра негазированной жидкости. Чем тщательнее пройдет подготовка к УЗИ, тем точнее будут его результаты.
Источник: http://uzimigom.ru/mochepolovoy-sistemyi/uzi-yaichnikov.html
Кальцинаты что это такое
Когда в тканях какого ни будь из органов нашего организма, появляется скопление кальция, то возникает такая патология как кальцинат. Чаще всего таких образования кальцината несколько. По своей сути эти образования собой представляют известковые «капсулы» с омертвевшей тканью, которая пострадала в результате травмы, инфекции и так далее.
Таким образом, организм старается прервать распространение патологии, запечатав в такую «капсулу» источник проблемы. Хотя когда врач обнаруживает в тканях кальцинат, то это говорит о том, что здоровье этого человека под угрозой.
Места образования кальцината
Как видите в рисунке любой орган, и любая мягкая ткань может быть подвержена кальцинату. При рентгенографии часто патологию обнаруживают на легких. Часто также его находят на почках, плаценте, молочных железах, предстательной железы.
Изначально ткань органов поражается инфекционным агентом. В основном это туберкулез, хотя кальцинаты могут появиться из-за развития других инфекций.
Все происходит постепенно: возникает инфекция, затем иммунная система начинает с ней борется, чтобы та не распространилась дальше. В результате пораженной участок ткани органа отмирает, покрываясь известковой оболочкой.
Стоит отметить, что такой вид кальцината может быть и у здоровых людей.
Однако если у человека есть хронические заболевания, которое могут привести к локальным поражениям, тогда таких образований будет больше. Например, у мужчин с хроническим простатитом, можно наблюдать большое скопление кальцината в тканях простаты.
Также кальцинаты образуются и при опухоли. Так, например даже маленький участок известковой оболочке в ткани молочной железы может стать симптомом ее рака. А вот крупные отложения могут говорить, что опухоли нет.
Стоит сказать что будущим мамам следует относиться с осторожностью к тому если у них обнаружили кальцинаты на плаценте. Такое может произойти, как правило, на поздних сроках беременности. И данный симптом не следует игнорировать. Кальцинаты на плаценте появиться могут после нарушения обмена веществ и после перенесения инфекции.
Лечение кальцинатов
Как упоминалось выше, кальцинаты не являются как таковым заболеванием, они скорее играют роль симптомов других патологий. А значит, такие отложения не лечат. Только после выявления причин их появления, врач назначает терапию основного заболевания, которое и привило к таких отложениям.
Стоит сказать, что в отличие от камней в почках, мочевом пузыре и так далее, кальцинаты не дробят, потому что они не могут быть естественным путем выведены из организма. Даже изменение рациона питания на образование таких известковых «капсул» не может повлиять.
Кальцинаты часто после лечения основного заболевания, сами по себе рассасываются.
blog-zdorovya.ru
Почему в груди образовываются кальцинаты?
Если в ходе медицинского обследования выяснилось, что в груди обосновались эти непрошеные гости, то любая женщина в первую очередь задастся логичным вопросом: «Кальцинаты в молочной железе — что это такое и откуда они там взялись?».
Кальцинаты – это замещение измененных или отмерших клеток солями кальция вследствие процесса воспаления, кальциноза. Такого рода микрообызвествления, как правило, не вызывают дискомфорта у женщины в виде повышения температуры или болей в области груди.
Поэтому самостоятельно обнаружить их у себя невозможно – только в результате регулярных осмотров у маммолога. Если таковые игнорировать, то о существовании у себя подобных образований можно даже не подозревать.
Между тем, кальцинаты могут быть сигналом, предупреждающим о развитии кисты, мастопатии, нарушении метаболизма и других проблемах.
Солевые отложения образуются из-за:
- чрезмерного содержания в организме витамина D3;
- систематического застоя молока в период лактации;
- проблем с обменом веществ;
- изменений, связанных с климаксом.
Эти причины провоцируют образование доброкачественных кальцинатов, которые никакого дискомфорта не вызывают. Однако они могут перейти в злокачественные, и в этом их главная опасность.
К сожалению, не существует методики предупреждения перерождения доброкачественных кальцинатов в злокачественные. Но иногда качество микрообызвествлений определяется их местоположением.
Они могут находиться в долях, протоках и стромах.
В долях желез микрообызвествления образуются на фоне инволютивных изменений молочной железы, то есть когда жировая ткань разрастается на фоне истощения (старения) кожи груди. Обычно такие метаморфозы характерны для женщин в возрасте 35-40 лет. Причинами появления дольковых кальцинатов являются:
- аденоз;
- киста;
- фиброзно-кистозная мастопатия.
В случае мастопатии рентгеновский снимок покажет микрообызвествления в форме чаши, края которой в боковой проекции напоминают полумесяц.
В протоках причинами обызвествления могут быть:
- плазмоцитарный мастит (рентгеновский снимок отобразит червеобразную, пунктирную форму кальцинатов);
- неинвазивный или внутрипротоковый рак груди (много мелких точечных кальцинатов, напоминающих змеиную кожу).
В первом случае обызвествления более плотные. Во втором точный диагноз можно поставить только на основании биопсии.
В стромах, то есть в стенках сосудов, кальциноз развивается вследствие:
- фиброаденомы;
- кисты жировых тканей или сосудов.
В стромах кальцинаты, как правило, бесформенные и крупные, до 1см.
Лечение кальцинатов в груди
Лечение кальцинатов в молочной железе назначается после определения характера микрообызвествлений – доброкачественного или злокачественного. Доброкачественные отложения, как уже говорилось, не опасны и нуждаются в щадящей терапии. Это:
- диета (рекомендуется есть больше продуктов с клетчаткой, употреблять меньше соли);
- массаж;
- гормональные препараты.
Полное избавление от кальцинатов невозможно, можно лишь приостановить их образование при рационально проведенной терапии.
Если выяснилось, что микрообызвествления не доброкачественные, то терапия заключается в лечении непосредственно заболевания, спровоцировавшего их появление в молочной железе.
В любом случае хирургическое удаление отложения солей назначают, только если кальцинаты любого характера достигают очень крупных размеров.
Профилактика образования кальцинатов в груди
Молочная железа у женщин подвержена частому развитию латентных заболеваний. Кроме того, существует ряд проблем, которые не определяются при пальпации, и кальциноз является ярким тому примером. Поэтому важно регулярно принимать профилактические меры, направленные на выявление и выяснение природы кальцинатов (а заодно и других проблем):
- ежегодная маммография позволяет выявить патологию на ранней ступени развития;
- регулярный биохимический анализ крови показывает количество солей кальция в организме (если кальцинаты образуются в тканях других органов, это может быть очень болезненно);
- анализ гормонального фона женщины с помощью изучения сыворотки венозной крови;
- биопсия при подверженности риску развития кальцинатов (то есть если отложения солей присутствуют в других органах).
Источник: http://pechen5.ru/bolezni/kaltsinaty-chto-eto-takoe.html
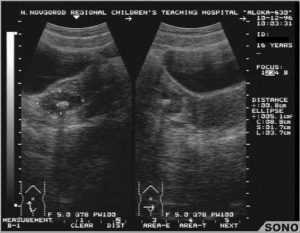
Кальцинаты — это специфические скопления солей кальция, располагающиеся на участках, где ранее были активные процессы деформации тканей.
Обызвествления часто обнаруживают в структуре желез человеческого организма. Кальцинаты в молочной железе обнаруживают при маммографии.
Данное диагностическое мероприятия помогает распознать, какие же причины послужили своеобразным «пусковым механизмом» для развития патологии.
Классификация обызвествлений
По сути, микрокальцинаты в молочной железе не являются опасными формациями. Они могут возникать по вполне безобидным причинам. Однако, существуют ситуации, когда скопление солей кальция свидетельствует о наличии серьезных заболеваний, опасных не только для здоровья, но и для нормальной жизни.
Ключевые аспекты
В зависимости от того, где именно располагаются кальцинаты, специалисты выделяют несколько типов скоплений:
- Если процесс протекает в железистых тканях, речь идет об дольковом поражении. Чаще всего данная форма сопровождает доброкачественные трансформации молочных желез (фиброзно-кистозная патология железы, фиброаденома, киста груди);
- Если кальцинации подвержены протоки железы, диагност констатирует наличие протоковых кальцинатов. Плотные, одинаковые по размеру, формации свидетельствуют о доброкачественной природе (обычно, это длительный застой секрета). Если структуру молочной железы деформируют образования различные по форме размеру, скорее всего, организм женщины подвержен онкологическому процессу;
- Стромальные кальцинаты – самая распространенная форма. Они располагаются в толще дермального полотна или полости кровеносных сосудов. Нередко кистозные элементы и фиброаденомы доброкачественного характера подвергаются кальцинации. Они не несут никакой угрозы здоровью пациентки. Залегая слишком близко к поверхности, стромальные формации могут ухудшать внешний вид груди, создавая определенный психологический дискомфорт.
Ориентация по отношению к долям
Регионарные кальцинаты – это скопления солей, вызывающие деформацию железистых структур одной доли. Диффузная форма представлена целой плеядой солевых скоплений, различных по форме, размеру.
В зависимости от того, как именно расположились кальцинаты, диагносты выдвигают первые заключения касательного доброкачественной природы патологического процесса. Диагноз «сгруппированные кальцинаты» устанавливают, если концентрация солевых элементов одной доли выше 3 кубических сантиметров.
Основные причины
После проведения всех диагностических мероприятия лечащий врач сможет окончательно установить, как природу возникновения кальцинатов, так и судить о конкретных причинах, повлиявших на развитие патологии. Нередко на момент окончания сложного лактационного периода, отягощенного лактостазом, маститами различной этиологии, могут возникать единичные кальцинаты в молочной железе, не несущие угрозы здоровью.
Длительное лечение может привести к тому, что доброкачественные опухоли молочной железы, фиброидные состояния, аденоматозные изменения, кистозные образования начинают видоизменяться под действием кальцинации. Среди других причин, неизбежно ведущих к возникновению обызвествлений различного рода, относят:
- Возрастные изменения (климактерические трансформации);
- Проблемы с метаболическим статусом;
- Переизбыток витамина Д (этот фактор часто появляется на фоне длительного лечения переломов и обширных травм);
- Склерозирующие процессы различного происхождения.
миссия диагноста – определить, какие именно кальцинаты в молочной железе, опасны ли они. Что это такое и как устранять патологию могут решать врачи в ходе консилиума.
Лечение патологии
Кальцинаты молочной железы не излечиваются какими-то особыми способами. Чаще всего, врачи ведут борьбу с причинами, которые вызвали столь специфическую трансформацию тканей. Также важно остановить прогрессирования кальцинации железистых структур.
Для лечения фиброзных и кистозных новообразований, а также большинства форм аденоза грудной железы используют гормональную терапию. Главное остановить процесс отложения солей, но уж имеющиеся конгломераты вывести из тканей невозможно. Удаление новообразований солевого практикуется только тогда, когда первопричиной развития кальцинатов молочной железы являются онкологические заболевания.
Новый образ жизни
По сути, доброкачественные новообразования груди можно сравнить с любыми хроническими патологиями, которые присутствуют в организме пациента, но не приносят какого-то серьезного вреда. Отложения солей – серьезный сигнал, указывающий пациентки на несовершенство питания, образа жизни в целом.
Важно полностью пересмотреть свои пищевые привычки, избавиться от привязанности к потенциально вредной пище, алкоголю или никотину, регулярно проходить профилактические осмотры у профильного специалиста (маммолога).
Источник: http://myzhelezy.ru/ekzokrinnye/molochnye-zhelezy/kaltsinaty-v-molochnoj-zheleze.html
Кальцинаты в предстательной железе: лечение и признаки камней
Кальцинаты в предстательной железе возникают из-за отложения солей кальция самого разнообразного размера и формы и особенно часто этому подвержено мужское население от 45 лет и старше.
Данной форме заболевания подвержены не только простата, но и желчный пузырь, почки и некоторые другие органы при подходящих для этих образований условий.
Камни в простате могут быть не только разными по объему, но и по количеству. Иногда возникают случаи образования камней в единичном количестве, а иногда доходит до тотальной обсеменации, вследствие чего нарушаются все функции предстательной железы.
Что касается симптоматики, то зачастую мелкие камни, или микрокальцинаты, вообще себя не проявляют, а обнаруживаются совершенно случайно при обследованиях либо профосмотрах.
Крупные кальцинаты, напротив заявляют о себе в виде самых различных симптомов и последствий.
Почему образовываются камни
Многие не понимают, откуда же берутся эти петрификаты предстательной железы, что это такое и можно ли их вообще вывести из простаты.
На самом деле, медицине до сих пор достоверно неизвестно, как именно появляются в простате кальцинаты, и существуют лишь гипотезы.
Одна гипотеза утверждает то, что эти образования провоцируются из-за длительного текущего воспаления в предстательной железе.
Любой воспалительный процесс, даже если он имеет единичный случай, должен пройти несколько стадий, и последняя из них и является очагом воспаления, в результате чего возникает соединительная ткань, и уже на этом месте, через некоторое время происходит кальцинирование солей.
Согласно второй версии, кальциноз предстательной железы образовывается из-за изменений консистенции и состава секрета простаты, то есть при длительном застое сока предстательной железы, в протоках начинаются образовываться небольшие камни.
Третья гипотеза утверждает, что простатический кальцинат появляется из-за случайного попадания мочи в протоки простаты и якобы при этом из оксалатов кальция и фосфатов, начинают образовываться камни.
Что касается причин, наиболее вероятных, способствующих развитию кальцинатов, то они могут быть следующими:
- Простатит острый и хронический.
- Отсутствие регулярной половой жизни.
- Из-за недостаточной физической активности, в органах малого таза может произойти застой венозной крови и зачастую камнеобразования.
- При отсутствии сбалансированного питания и из-за злоупотребления острых, соленых, копченых блюд.
- Также предстательная железа может быть подвержена камнеобразованию ввиду наличия инфекций в урогенитальном тракте.
- И еще одной причиной является наличие туберкулеза внелегочной локализации.
Кроме этого, способствовать в возникновении кальцификатов в простате может и нехватка цитратов в секрете предстательной железы.
В качестве другого провоцирующего фактора выступают амилоидные тела, которые и являются основой камнеобразования.
Симптомы и диагностика
Если кальцинаты в простате сравнительно небольшие, они вовсе могут не подавать никаких признаков и обнаруживаются во время ТРУЗИ предстательной железы совершенно случайно.
Если же кальцинаты все-таки большего размера, то клинические проявления присутствуют.
К основным симптомам камнеобразования в простате, относятся:
- Болевые синдромы ноющего, либо резкого периодического характера, которые могут возникнуть в мошонке и в самой промежности. В дальнейшем боль распространяется на крестец и область поясницы.
- Позывы мочи становятся все более частыми и затруднительными. Нередко при мочеиспускании появляются болевые и режущие ощущения.
- В семенной жидкости и моче, начинаются появляться следы крови.
Кальцинат в простате может быть определен тремя основными методиками.
Самый оптимальный и объективный метод диагностики, исследование методом прощупывания пальцем, которое осуществляется через прямую кишку.
Также ощутить камни можно, делая стандартный массаж простаты. Этот метод имеет один недостаток в том, что при прощупывании, обнаружить можно лишь сравнительно большие камни, но для обнаружения микрокальцинатов назначаются и дополнительные виды исследований.
Чаще всего, для того чтобы выявить обызвествление, исследования проводятся с помощью УЗИ и рентгенографии, поскольку при УЗИ можно не только выявить сами камни но и определить причину их возникновения, а при рентгенографии, можно увидеть буквально все имеющиеся кальцинаты.
Методы лечения
Способов лечения кальцинатов в простате множество, и подбираются они строго индивидуально.
Каким именно способом начать терапию, лечащий врач решает исходя из таких факторов как: количество кальцинатов в простате, размеры камней, причины их возникновения, общая клиническая картина, наличие сопутствующих заболеваний.
Исходя из всех представленных данных, составляется общая картина и решается каким именно способом будет произведено удаление камней из простаты, но в любом случае, вариантов всего три:
- Метод оперативного вмешательства.
- Дробление камней.
- Методы консервативной терапии.
Консервативная терапия хоть и не позволяет удалить камни из предстательной железы, но с ее помощью можно притормозить дальнейшее камнеобразование и в некоторых случаях остановить полностью.
Некоторые специалисты, основываясь на опыте, дополнительно рекомендуют использовать китайский урологический пластырь «ZB PROSTATIC NAVEL PLASTER», который неплохо снимает симптомы, и в комплексе улучшает самочувствие.
Также с помощью лекарственных средств можно осуществлять лечение основных заболеваний, которые и привели к возникновению кальцинатов, например медикаментозное лечение простатита и т.д.
Кроме этого, препараты помогают в уменьшении болевых ощущений и значительно устраняют проблемы с мочеиспусканием.
При дроблении камней, чаще всего используют методы ультразвукового, либо лазерного воздействия.
При этом воздействии, камни измельчаются и в дальнейшем самопроизвольно направляются в выводящий путь железистых протоков.
Этот способ имеет множество разногласий, и противники утверждают, что при дроблении не все осколки измельчаются максимально и оставшиеся, крупного размера, остаются в железе и провоцируют дальнейшее образование камней.
Иногда возникают случаи, когда при прогрессировании заболеваний, кальцинаты достигают очень крупных размеров, приносящими своему потенциальному хозяину нестерпимую боль.
В данной ситуации, любое стандартное лечение становится просто неэффективным и остается лишь хирургическое вмешательство.
Операция по извлечению кальцинатов, может осуществляться разными способами:
- Метод открытого вмешательства, подразумевающий вскрытие брюшной полости для удаления камней.
- Трансуретральный путь заключается в удалении через уретру.
- Если же удаление проводится через проколы в области живота, данный метод называется лапароскопией.
Исходя из вышесказанного, можно сделать выводы, что такое кальцинаты, как лечить эти образования, и насколько они опасны.
Заказать проверенное и натуральное средство для потенции
Учитывая все эти обстоятельства, легко понять, что любые меры профилактики, способные не допустить этих образований, куда более актуальны, чем долгое и проблемное лечение.
ЗАДАТЬ ВОПРОС ДОКТОРУ
Источник: http://prointim.info/prostatitis/kalcinaty-v-predstatelnoj-zheleze.html
Кальцинаты в молочной железе являются накоплениями кальциевых солей, которые занимают место отмерших или изменившихся тканей. Микрокальцинаты в молочной железе, в отличие от крупных соединений, могут оказаться симптомом раковой опухоли на ранней стадии развития. Но чаще всего их появление говорит о чрезмерной активности тканей железы, приводящих к патологиям без развития опухоли.
Кальцинаты в молочной железе являются накоплениями кальциевых солей, которые занимают место отмерших или изменившихся тканей
Кальцинаты в груди обнаруживаются у женщин при маммографии.
После выявления факторов, приводящих к развитию обызвествления, врач может назначить более углубленные анализы, например, биопсию.
После подтверждения диагноза назначаются меры для предотвращения последующего отложения солей в груди пациентки.
Как классифицируют кальцинаты?
Эти образования не несут непосредственную угрозу для жизни женщины, но позволяют диагностировать некоторые серьезные заболевания.
Кальцинаты (обызвествления) — что это такое? Врачи их характеризуют как скопления кристаллов кальциевой соли на определенном участке железы. Классификация кальцинатов проводится с учетом их локализации.
Различают стромальные, протоковые и дольковые типы этих образований.
1-й вид скопления считается самым безопасным, так как появляются вне железистых тканевых структур. Чаще всего они развиваются на коже, в жировой кисте или фиброаденоме. Могут появиться и на стенках сосудов.
Этот вид образований по своим размерам самый крупный, поэтому их легко диагностировать. Стромальные обызвествления развиваются из-за некроза жировых отложений, фиброзных и кистозных поражений. Если они появляются в сальных железах, то имеют овальную или квадратную форму.
Обычно их единицы или они сгруппированы в крупные конгломераты.
Кальцинаты в груди обнаруживаются у женщин при маммографии
Протоковые образования могут быть двух типов:
- Червеобразные, имеющие прерывающуюся структуру и четкие контуры, которые совпадают с линией протока. Такие патологии чаще всего диагностируются при плазмоцитарном мастите или эктазии самого протока. Если у образования контур нечеткий, слишком размытый, то врачи могут подозревать у пациентки наличие раковой опухоли. Этот диагноз подтверждают или опровергают при помощи биопсии.
- Точки или мелкие отрезки, которые прерываются, имеют размытые контуры. В таких случаях наиболее часто диагностируется злокачественная раковая опухоль молочной железы.
Дольковые образования появляются из-за наличия доброкачественных новообразований в груди, например, кисты, фиброзной или кистозной мастопатии, или аденоза.
Чаще всего такие рассеянные образования выглядят как бесформенные пятна, чашечки или полумесяцы. Они вызываются патологическими изменениями в железистой ткани груди. Это связано с возрастом.
Образования имеют четкие границы, а их диаметр колеблется от 0,5 до 1 мм.
Если рассеяние образований неравномерное, то врач может назначить биопсию. Особенно это важно при обнаружении микрокальцинатов или похожих на вату скоплений, которые неоднородны по габаритам. Чем меньше размер кристаллов кальция, тем больше вероятность диагностирования злокачественной опухоли.
Классификация по другим признакам
Все вышеперечисленные типы выделения солей кальция подразделяют по форме образований и области их распространения. При диагностировании выделяют следующие формы:
- Крупные, имеющие четкие контуры и границы.
- Червеобразные и точечные.
- Образования, похожие на рассыпанную крупу.
- Могут походить на вату.
- Угловатые, имеющие правильные границы, или ломаные линии.
Последний вид считается самым сложным при диагностировании, так как требует привлечение компьютерной томографии с целью полной детализации объектов. Если врачи обнаруживают такие формы, то пациентке назначается дополнительное обследование.
По области распределения выделения кальциевых солей могут быть сосредоточенными, регионарными, диффузными, сегментарными или линейными.
Причины развития патологии
Существует ряд факторов, которые способствуют развитию кальцинатов в молочной железе. Конкретные причины устанавливаются в результате полного обследования пациентки. Врачи выявили самые распространенные причины появления таких патологий:
- У пациентки диагностируется склеротическая аденома.
- Провоцирует появление кальцинатов в молочной железе наличие фиброзной или кистозной мастопатии.
- Патология возникает из-за развития рака в груди.
- В организме женщины нарушен баланс кальция.
- Произошла передозировка витамина D3.
Чаще всего кальцинаты в молочной железе появляются из-за различных воспалительных процессов. Развитие патологии ускоряется из-за повышенного содержания в крови женщины кальция, если она принимает витамин D3.
Признаки появления патологии и лечение
Отложение солей происходит в молочной железе практически бессимптомно.
Женщина обнаруживает их самостоятельно и идет к врачу только в том случае, если солевые высыпания имеют крупные размеры, например, около 0,8-1 см в диаметре, и они расположены рядом с кожным покровом груди или на его поверхности.
Но такие обызвествления встречаются довольно редко, поэтому большинство пациенток не подозревают развитие кальцинатов в молочной железе, пока не придут на обследование к врачу.
Источник: http://BolitGrud.com/bolezni/kaltsinatyi
Кальцинаты в легких — что это такое?
Для начала стоит определиться с терминологией, которая будет использована в материале. Итак, под кальцинатами в медицине имеется в виду скопление нетипичной для органа ткани, заполненной отложениями солей кальция. Кальцинаты в легких могут формироваться под влиянием различных патогенных факторов.
Эти участки измененных альвеол затрудняют газообмен и уменьшают жизненную емкость легких. Более того, они могут становится очагами размножения патогенной микрофлоры, поскольку кальций не обладает иммунной активностью и не позволяет организму быстро и эффективно подавлять развитие бактерий, вирусов и палочек.
Попробуем разобрать причины кальцинатов в легких и возможности, используемые для лечения у ребенка и взрослого. Также разберемся в потенциальных рисках, которые несут в себе эти непонятные очаги измененных тканей.
Кальцинаты в левом и правом легком — причины могут быть различными
- неправильный образ жизни (курение, алкоголь, проживание в загрязненных условиях окружающей среды);
- воспалительные процессы в легочной ткани (пневмонии, туберкулез, асбестоз, бронхиты, бронхиолиты);
- химическое и термическое воздействие (неблагоприятные профессиональные условия, работа в горячем цеху, посещение сауны и парилки русской бани и ряд других факторов).
Причины кальцината в легких определяются только на основе анамнеза жизни и заболеваемости каждого конкретного человека. Это связано с тем, что обезыствление тканей является длительным процессом, требующим много месяцев и даже лет.
Поэтому на флюорографии кальцинаты правого легкого могут проявиться спустя 2-3 года с момента перенесенной на ногах острой пневмонии.
Несмотря на это, состояние пациента требует постоянного контроля и проведения дифференциальной диагностики.
Даже незначительные кальцинаты в правом легком, так же как и с другой стороны, могут быть первичным фактором риска для развития туберкулеза и онкологических новообразований.
Поэтому важно исключить более серьезные патологии уже на начальной стадии.
Для этого рекомендуется провести бронхоскопию с забором биологического материала для последующей гистероскопии, посев отделяемой мокроты, позволяющий определить заражение туберкулезом.
В ряде случаев показано проведение обзорной рентгенографии в нескольких проекциях. В сложных случая рекомендуется компьютерная томография, которая является наиболее результативным современным методом диагностики.
Не меньшего внимания требует кальцинат в левом легком, свидетельствующий о приветствии какого-либо воспалительного процесса рядом с ним. Нередко при более тщательной диагностике выявляется инфекционный миокардит, серозный эндокардит и ряд других патологий миокарда в хронической фазе течения. Рекомендуется сделать УЗИ сердца и ЭКГ. Также обязательными являются общий анализ крови и мочи.
Даже единичный мелкий кальцинат в легких требует лечение!
К сожалению, в настоящее время врачи по невнимательности пропускают подобные случаи и не говорят пациентам, что даже единичный мелкий кальцинат в легком не может появиться просто так, сам по себе. И он требует внимательной дополнительной диагностики и адекватного лечения.
Восстановить кальцинированную легочную ткань очень сложно, иногда требуется несколько лет реабилитации для того, чтобы человек вновь смог вздохнуть полной грудью. Но усилия эти не напрасны, поскольку проводя терапию, в первую очередь, врач заботиться о снижении риска развития онкологии и туберкулеза.
Лечение кальцинатов в легких начинается с поиска причины из возникновения и последовательного удаления этиологического фактора. В большинстве случаев это является признаком того, что человек имел долговременный контакт с инфицированным туберкулезом человеком.
И в окруженной кальцинированной тканью очаге может быть инкапсулирована именно микобактерия туберкулеза. Поэтому требуется консультация фтизиатра и обязательное проведение лабораторных тестов.
Если будет положительная реакция, то проводится превентивное лечение туберкулезной инфекции.
Также исключается глистная инвазия. Кальцинаты могут оставаться после миграции личинок аскариды и других круглых червей.
Второй по распространенности паразит — пневмоцисты, создающие вокруг себя плотную известковую оболочку с целью защиты от влияния иммунных сил организма. Определить наличие глистной инвазии можно лабораторным путем.
Требуется не только анализ кала, но и специальное исследование мокроты. Если диагноз подтвердится, то лечение кальцинатов в легких начинается с приема антигельминтных препаратов.
После устранения причины начинается процесс восстановления жизненного объема легких. Рекомендуется полноценное питание с большим содержанием белков растительного и животного происхождения. Также используются препараты, ускоряющие регенерацию тканей.
Это может быть «Солкосерил», «Актовегин» для внутривенного введения и последующего приема в виде таблеток. Также используется электрофорез с алоэ, фибсом, стекловидным телом.
Рекомендуется использовать лекарственные травы, облегчающие процесс отхождения мокроты, освобождение альвеол от слизистого секрета.
С помощью вибрационного массажа , рефлексотерапии и регулярных комплексов дыхательной гимнастики можно полностью восстановить физиологическое состояние легочной ткани.
Отличным лечебным средством является полноценный отдых на морском побережье. Его продолжительность должна быть более 40 дней в году.
Опасны ли кальцинаты в легких у ребенка?
В последнее время участились случаи врожденных изменений в структуре нормальных тканей организма. Опасны ли кальцинаты в легких у ребенка, если они были сформированы на внутриутробном этапе развития? Можно ли с ними бороться и нужно ли это делать?
Попробуем разобраться в этих вопросах. Начать стоит с того, что вероятнее всего подобный симптом свидетельствует о том, что малыш в первые годы своей жизни столкнулся со случаем агрессии туберкулезной палочки.
Его организм, скорее всего обезвредил опасного возбудителя и поместил его в специальную капсулу, покрытую известковыми отложениями. Это требует внимательного лечения у фтизиатра.
Особенно, если есть гипертрофическая реакция Манту.
Внутриутробная инфекция также может способствовать отложению солей. Лечение в этом случае не требуется. Скорее всего в процессе развития дыхательной системы данный объект исчезнет сам по себе. Однако рекомендуется наблюдать за состояние ребенка и по мере возможности проводить дополнительные обследования.
Врач-терапевт Нечаева Г.И.
Источник: http://prodyhanie.ru/kalcinaty-v-legkih/
Поделиться:
Нет комментариев
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе