Тромбоциты. Свёртывание крови — урок. Биология, Человек (8 класс).
Тромбоциты (кровяные пластинки) — очень маленькие (диаметром 3–4 мкм), безъядерные (у человека) плоские клетки неправильной формы. Они постоянно образуются в красном костном мозге и живут всего несколько суток. Число их в крови человека колеблется от 200 до 400 тыс. в 1 мм³.
Основная функция тромбоцитов — способствовать остановке кровотечения. Они обладают свойством изменять свою форму (распластываться, сжиматься и т. п.), обеспечивая образование кровяного сгустка (тромба).
Свёртывание крови – важнейшая защитная реакция, предохраняющая организм от кровопотери при разрушении сосудов.
Для взрослого мужчины условно смертельно опасной является потеря 1,5—2,0 л крови, а вот женщина может перенести потерю даже 2,5 л, хотя это, конечно, приводит к отрицательным последствиям.
Свёртывание крови – сложный процесс, в ходе которого из разрушенных тромбоцитов, поврежденных тканей мышц и сосудов выделяются особые биологически активные вещества – факторы свертывания крови (их насчитывают более 10).
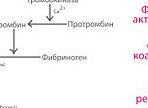
При повреждении сосуда (например, при порезе) тромбоциты, находящиеся в этом месте, разрушаются и выделяют протромбин, который переводит растворимый белок плазмы крови фибриноген в нерастворимый белок фибрин. Длинные нити фибрина переплетаются между собой в сеть, где задерживаются форменные элементы крови и образуется тромб, перекрывающий рану и прекращающий кровотечение. Образование тромба происходит в течение 3–8 мин. Со временем стенка сосуда восстанавливается, а тромб рассасывается.
При свертывании крови вне организма, после отделения от нее кровяного сгустка, образуется сыворотка крови. Сыворотка почти соостветствует плазме по составу крови, но в ней отсутствует фибриноген.
Нарушения свёртываемости крови
Отсутствие в крови факторов ее свертывания или же нарушение их образования в организме приводит к тяжелым заболеваниям. Одно из них — гемофилия. У больного гемофилией кровь не свёртывается, и человек может погибнуть от кровотечения при самых незначительных повреждениях сосудов. Гемофилией страдают исключительно мужчины (т.к. в организме человека за ее развитие отвечает ген, находящийся в мужской половой хромосоме). Но подверженность же этой болезни в роду передается по женской линии.
Пример:
Сын последнего Российского императора Николая II — цесаревич Алексей — страдал гемофилией, которую он унаследовал от матери — императрицы Александроы Федоровны (внучатой племянницы английской королевы Виктории, которая была носителем гена гемофилии).
Важную роль в процессе свёртывания крови играют и соли кальция. Если их удалить, то кровь утрачивает способность свёртываться.
Источники:
Любимова З.В., Маринова К.В. Биология. Человек и его здоровье. 8 класс – М.: Владос
Иллюстрации:
https://www.bbc.com/russian/science/2009/10/091008_royal_blood.shtml
https://ebiology.ru/sostav-i-funkcii-krovi-immunitet/
Свертывание крови кратко — Все про гипертонию
- Гемокоагуляция и ее функции
- Время свертывания
- Система свертывания
- Механизм гемокоагуляции
- Заключение
Кровь – это соединительная ткань, которая находится в жидком состоянии. Циркулирует она по замкнутому кругу в системе кровеносных сосудов. Включает форменные клетки (лейкоциты, эритроциты, тромбоциты) и жидкое вещество – плазму.
Что такое гемокоагуляция и ее функции
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Свертывание крови – процесс сложный, протекающий поэтапно. Относится гемокоагуляция к числу важных реакций, защищающих организм от кровопотерь в случае повреждения стенки сосуда, а значит, и от гибели. Свертывание – это переход крови из жидкого состояния в желеобразное. В результате происходит образование тромба. При плохой свертываемости есть опасность погибнуть от кровотечения даже при не слишком тяжелых ранениях.
В этом процессе участвуют кровеносные сосуды, ткани, которыми они окружены, активные вещества плазмы, а также форменные клетки крови, при этом безъядерным пластинкам (тромбоцитам) отводится в свертывании крови главная роль.
Как быстро происходит гемокоагуляция?
При нормальной свертываемости процесс начинается практически сразу после повреждения сосуда. Приблизительное время свертывания крови – 5-7 минут. За это время в норме тромб должен полностью сформироваться. Есть заболевание, а именно гемофилия, при которой гемокоагуляции не происходит. Кроме этого, ухудшается она на холоде, а также от воздействия гирудина, гепарина, фибринолизина, лимоннокислого натрия и калия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Система свертывания крови
Система включает активные элементы, или факторы свертывания крови. Вещества, находящиеся в плазме, относятся к группе белков и непосредственно участвуют в процессе гемокоагуляции. Их называют плазменными факторами и обозначают римскими цифрами. Вырабатываются они в организме неактивными, когда активируются, то к римской цифре добавляют букву «a». К нескольким из них добавлено имя больного, у которого впервые была выявлена нехватка этого вещества. Среди них следующие факторы:
- I – фибриноген. Образуется в печени, а также в селезенке, костном мозге, лимфоузлах. Преобразуется в нерастворимый белок фибрин при участии тромбина.
- II – протромбин. Если его содержание составляет менее 40 процентов от нормы, скорость гемостаза понижается.
- III – тканевый тромбопластин. Содержится неактивным в разных тканях организма. Участвует в формировании протромбиназы, с помощью которой протромбин превращается в тромбин.
- IV – ионы кальция. Участвуют во всех трех фазах гемокоагуляции. При отсутствии слипание тромбоцитов и ретракция сгустка нарушаются.
- V – AC-глобулин. Синтезируется в печени, быстро разрушается. Необходимая концентрация для свертывания – не менее 10%.
- VI – исключен из списка.
- VII – проконвертин. Производится в печени с участием витамина K. Активируется в самой первой фазе, во время свертывания не расходуется, остается в сыворотке крови. Уровень для гемостаза должен составлять не менее 5%.
- VIII – антигемофильный глобулин A. Вырабатывается в печени, селезенке, почках, лейкоцитах, клетках эндотелия. Усиливает влияние фактора IX на фактор X. Необходимая концентрация – около 35%.
- IX – фактор Кристмаса. Образуется в печени, при этом необходимо участие витамина K. Долго сохраняется в крови (сыворотке и плазме). Свертывание крови происходит, если его уровень не менее 20%.
- X – Стюарта – Прауэра. Вырабатывается неактивным в печени с участием витамина K. Минимальная концентрация для гемостаза – 10-20 процентов.
- XI – антигемофильный глобулин C. Образуется в печени, становится активным под действием факторов XII, Флетчера, Фитцджеральда и активирует фактор IX.
- XII – Хагемана (фактор контактный). Синтезируется неактивным в печени. Свертывание происходит, даже если его уровень составляет всего 1%.
- XIII – фибриназа, или фибринстабилизирующий фактор. В плазме крови находится в соединении с фибриногеном. Активируется при участии тромбина. Для гемостаза достаточно 5 %.
- XIV – Флетчера, или прокалликреин. Производится в печени, для свертывания достаточно 1%.
- XV – Фитцджеральда – Фложе. Необходимая концентрация – 1%.
При свертывании крови необходимы активные вещества, находящиеся в тромбоцитах. Они носят название тромбоцитарных (пластинчатых) факторов и обозначаются арабскими цифрами. К ним относятся следующие:
- акцелератор-глобулин;
- акцелератор тромбина (влияет на скорость превращения фибриногена);
- тромбоцитарный тромбопластин;
- антигепариновый;
- свертываемый;
- тромбостенин;
- котромбопластин тромбоцитарный;
- антифибринолизин;
- фибриностабилизирующий;
- серотонин;
- АДФ (аденозиндифосфат).
Механизм гемокоагуляции
В свертывании крови задействовано два механизма. Если сосуды мелкие, происходит процесс сосудисто-тромбоцитарный. В этом случае идет образование сгустка тромбоцитарного. Время его образования составляет от 1 до 5 минут.
В случае, если поврежден сосуд крупный, первый механизм не подходит. Пробка тромбоцитарная не может выдержать повышенного давления, поэтому необходимо образование сгустка более надежного – фибринового. Вот почему в данном случае механизм задействуется другой – коагуляционный.
Запускается процесс свертывания крови, когда повреждается сосуд и начинаются изменения (физико-химические) плазменного белка фибриногена. В ходе этой цепной реакции активация факторов свертывания, а также формирование комплексов с участием ионов кальция осуществляется последовательно. В результате под действием тромбина фибриноген растворимый преобразуется в нерастворимый. Так появляется волокнистое вещество – фибрин, выпадающий в форме нитей. Будучи тонкими и длинными, они образуют сети, в них попадают форменные клетки крови, таким образом появляется тромб.
Было создано несколько теорий о свертывании крови. В наше время признана теория Шмидта, согласно которой процесс проходит в три стадии.
Фаза первая
Она является наиболее длительной и сложной. Время ее продолжения – примерно 5-10 минут. На этой стадии идет формирование протромбиназы, под воздействием которой становится активным плазменный белок протромбин. Задействуются факторы, как кровяные, так и тканевые. Во время повреждения сосудистых стенок и близлежащих тканей начинает формироваться тромбопластин тканевый. Этот процесс проходит при взаимодействии плазменных факторов с выделяющимися при повреждении тканей веществами. При разрушении пластинок крови начинает образовываться протромбиназа (тромбопластин) кровяная. Это обусловлено сложным взаимодействием и тромбоцитарных факторов, и плазменных с выделяющимися в результате разрушения веществами.
Фаза вторая
На этом этапе происходит переход протромбина в активно действующий тромбин.
Фаза третья
Эта стадия завершающая. Растворимый фибриноген преобразуется в нерастворимый. Сначала с помощью тромбина формируется фибрин-мономер, после чего с участием ионов Ca² получается растворимый фибрин-полимер. С помощью фактора XIII образуется стойкий к расщеплению фибрин-полимер нерастворимый. Он имеет вид нитей. На них и оседают кровяные элементы, в том числе и красные клетки. Таким образом формируется сгусток, закрывающий рану.
Тромбостенин – белок в тромбоцитах – и ионы Ca² уплотняют тромб, который закрепляется в сосуде. Благодаря этому процессу (ретракции) за два-три часа сгусток уменьшается почти наполовину и происходит отжатие плазмы, в которой фибриноген отсутствует. Сгусток уплотняется, рана стягивается. Вместе с ретракцией запускается такой процесс, как фибринолиз, или растворение сгустка. После этого происходит закрытие просвета сосуда. Если невозможно расщепление пробки, она замещается соединительной тканью.
Заключение
Процесс гемокоагуляции – очень важная реакция организма на повреждение кровеносных сосудов, помогающая избежать значительных кровопотерь. При нормальной свертываемости крови проходит достаточно быстро и занимает не более 10 минут. Одновременно со свертывающей системой в крови действует и противосвертывающая, которая препятствует тому, чтобы свертывание происходило внутри сосуда.
Гепарин-индуцированная тромбоцитопения
Тромбоцитопения – серьезная патология, при которой снижается количество тромбоцитов в крови. Это приводит к ухудшению ее свертываемости и повышенной кровоточивости. Причины заболевания могут быть разными – от наследственной предрасположенности до развития побочной реакции на фоне приема лекарственных препаратов.
Полное описание патологии: причины и особенности проявления
Лечение медикаментами, содержащими гепарин, может вызвать особую форму заболевания. Это гепарин индуцированная тромбоцитопения (или ГИТ). Такой препарат часто используется в медицине при онкологических заболеваниях, для профилактики или лечения тромбоза. Гепарин активизирует кровообращение и снижает функции ряда ферментов. У 5% принимавших развивается подобная патология.
По механизму развития частная форма тромбоцитопении делится на 2 типа.
- Неиммунный тип (встречается чаще). Возникает в первые 3 дня после начала приема гепарина. Наблюдается относительно незначительное снижение тромбоцитов в крови. Через 15-30 дней (даже если продолжать прием препарата) количество тромбоцитов может восстановиться без вмешательства.
- Иммунная стадия. Возникает на фоне выработки специфических антител к гепарину через 5-14 дней после первого приема. Количество тромбоцитов сокращается до критических показателей. В 35-70% случаев возникновения иммунный тип перетекает в тяжелую форму и требует срочного лечения. В 30% случаев возможен летальный исход.
Отличительная диагностика форм проводится на основании симптоматических проявлений и клинического анализа крови. Главное правило терапии такой патологии – прекратить прием провоцирующего лекарства (гепарина) и назначить альтернативную помощь. Среди идентичных по показателям препаратов – Лепирудин, Аргатробан, Данапароид, Фондапаринукс.
Механизм развития недуга в частных случаях
После химиотерапии в организме уничтожаются не только раковые клетки, но и развиваются нежелательные процессы. В крови прекращают вырабатываться клетки, обеспечивающие нормальное свертывание жидкости.
Любая тромбоцитопеническая форма несет риск открытия сильного внутреннего или внешнего кровотечения. После проведенных процедур по уничтожению раковых клеток большая потеря крови может привести к летальному исходу. Поэтому специалисты всегда назначают лечение тромбоцитопении после химиотерапии.
Проявление симптоматики: все особенности клинической картины
Первые признаки такого заболевания обычно фиксируются на 4-5 день после начала терапии гепарином. Среди основных симптомов частной формы тромбоцитопении выделяют:
- некроз (отмирание) ткани в местах инъекций препарата;
- подъем температуры тела приблизительно через 15 минут после введения гепарина;
- тахикардия (учащенное сердцебиение);
- озноб;
- повышение артериального давления;
- возможна кратковременная остановка дыхания или кровообращения;
- амнезия (кратковременная);
- частая диарея;
- острые боли в животе;
- закупорка сосудов сгустками крови (тромбоз конечностей, ОКС).
Для профилактики образования тромбов врачи прописывают Клопидогрел. Средство можно принимать одновременно с Гепарином (на нужна коррекции дозы, не влияет на коагуляцию).
Болезнь также приводит к частым кровотечениям из носа. У женщин при таком недуге месячные протекают обильно и длительно.
Появление комплекса таких симптомов требует проведения незамедлительных мер интенсивной терапии в условиях стационара.
Как установить диагноз: разнообразие методов диагностики
Для установления диагноза учитываются клинические показатели и данные анамнеза. В процессе исследования применяют методы лабораторной и исключающей диагностики.
- Лабораторное обследование включает следующие методики.
- Тест слипания клеток тромбоцитов гепарином. Информация поступает через 2-4 часа.
- Проточная цитометрия – поиск непрямых признаков слипания клеток.
- Тест высвобождения серотонина. Основывается на взаимодействии меченых тромбоцитов донора, инактивированной сыворотки больного и непосредственно гепарина.
При анализе крови просматривается то, уровень тромбоцитов в крови ниже 100×109/л (при норме 150×109/л).
При дифференциальной диагностике исключаются возможные схожие заболевания:
- сепсис (заражение болезнетворными микробами, которые попали в кровь);
- ДВС синдром (нарушение свертывания крови, при котором в артериолах, венулах и капиллярах появляются тромбы);
- гиперспленизм – уменьшение числа лейкоцитов, тромбоцитов и эритроцитов.
Рекомендуется также провести ультразвуковую допплерографию нижних конечностей для исключения образования тромбов в глубоких венах. Такое исследование проводится с целью диагностики состояния сосудов, их проходимости, функционирования кровотока.
Полное обследование и назначение схемы лечения осуществляется в первые сутки заболевания.
Общие правила лечения
Сегодня в медицинской практике существует алгоритм, который позволяет проводить терапию патологии с разной степенью эффективности. Но общепризнанных советов по лечению этой формы тромбоцитопении, основа которых лежит в многоцентровых исследованиях – до сих пор не существует.
Продолжительность курса терапии не определена, результат зависит от степени осложнений.
Лечить частную форму тромбоцитопении можно при помощи следующего алгоритма.
- Убрать любой источник поставки гепарина в организм.
- Прием других вариантов медикамента (аналогов).
- При риске развития гангрены, нужно исключить принятие Варфарина (пока число тромбоцитов не восстановится до нормального уровня).
Прием медикаментов: список и действие лекарств
Если необходимо лечение заболевания после проведения химиотерапии – врач прописывает список необходимых медикаментов и дает рекомендации для составления ежедневного рациона (соблюдение диеты).
Для борьбы с дефицитом тромбоцитов в начале курса терапии нужно принимать гормональные медицинские препараты:
- Дексаметазон;
- Преднизолон;
- Содекор (содержит экстракт трав).
Также больному прописывается фолиевая кислота, этамзилат и иммуноглобулин. Лекарственные средства укрепляют стенки кровеносных сосудов, способствуют повышению свертываемости крови. Мукостат принимают с профилактической целью после хирургических вмешательств. Во время лечения нельзя переливать тромбоцитарную массу, которая может ускорить образование тромбов.
Специфика приема антибиотиков
В некоторых случаях показаны антибиотики при тромбоцитопении с целью очищения крови. Какие антибактериальные препараты подойдут? В каких дозировках можно принимать? Ответы на такие вопросы даст только лечащий врач-гематолог.
Если возникают осложнения после гепаринотерапии, то в большинстве случаев выписывают ингибиторы. Это вещества, подавляющие или задерживающие ход физиологических и физико-химических процессов. Лечение такими средствами назначается в зависимости от особенностей каждого конкретного случая.
- Аргатробан. Метаболизм (обмен веществ) направлен на печень. Аллергических реакций от принимаемого средства нет.
- Лепирудин. Метаболизм – почки. Риск развития аллергии (отек челюстно-лицевой части, кашель). Прописывается, применяется, если нет ухудшений.
- Бивалирудин. Метаболизм вне почек и печени. Нет аллергических реакций.
- Данапароид и Фондапаринукс. У принимающих отмечается активный метаболизм на печень и почки. Применяется при простых формах ГИТ.
Особой эффективностью отличается Клопидогрел. Средство выпускается в таблетках для внутреннего приема. Усиливает обмен веществ в печени. Применяется в целях профилактики или лечения различных тромботических осложнений. Клопидогрел не назначается при проблемах с выделительной системой.
Когда уровень тромбоцитов восстанавливается, постепенно переходят на Варфарина – непрямого антикоагулянта. Раннее назначение этого препарата (до нормализации тромбоцитов) чревато возникновением некроза кожи.
Если больной на момент развития недуга пьет Варфарин, то дополнительно приписывается витамин К, а затем – Клопидогрел.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Кратко о народных рецептах
Для лечения заболевания после курса химиотерапии используются и рецепты народной медицины. Такие методы – только дополнение к традиционной медицине. Важно брать проверенные методы, применять их умеренно и только после получения разрешения от лечащего доктора.
Больной может пить настои из трав для улучшения показателей крови. Благотворное влияние оказывают:
- шиповник;
- тысячелистник;
- крапива.
Кровотечение замедляет отвар из крапивы двудомной. 300 мл кипятка и 30 граммов сухого растения прогрейте на водяной бане 15 минут. Процеженный отвар принимайте по 40 мл в течение дня не меньше 4 раз.
Проверенным методом является отвар из коры калины. 25 граммов измельченного сырья и 350 мл воды проварить 25 минут. Принимать процеженный отвар по 40 мл 3-4 раза за день.
Осветляем другие моменты: питание и образ жизни
Питание должно быть сбалансированным и полноценным, пища – содержать полезные элементы и витамины. В дневной рацион важно включать фрукты и свежевыжатые соки из клубники, малины, свеклы. Улучшит общее состояние организма гречка, говяжья печень, рыба и рыбий жир, перец, петрушка.
Эффективно восстанавливают состав крови кедровые и грецкие орешки, миндаль и арахис.
Не стоит забыть про Клопидогрел – средство снизит риск развития опасных осложнений. Также пациент должен хорошо высыпаться (сон нельзя прерывать). Больному противопоказаны серьезные физические нагрузки и нахождение под прямыми солнечными лучами (но вот на свежем воздухе нужно бывать часто). Под запретом прием алкоголя, острых блюд и лекарств, содержащих аспирин.
Механизм свертывания крови
Кровь являет собой жидкую ткань, которая движется по кровеносным сосудам, доставляя к клеткам организма питательные вещества и забирая от них продукты распада. При повреждении сосудов кровь покидает стенки артерий, капилляров и вытекает наружу. Как внешнее, так и внутреннее кровотечение крайне опасно и может поставить жизнь под угрозу. Чтобы остановить кровопотерю, в организме предусмотрен механизм, известный как свертывание крови.
Для чего нужна кровь?
Кровь состоит из плазмы и рассредоточенных по ней взвешенных элементов крови – тромбоцитов, лейкоцитов, эритроцитов. Роль её в жизнедеятельности организма чрезвычайно важна. Эритроциты доставляют к клеткам кислород и другие питательные элементы, забирают углекислый газ и продукты распада, после чего выводят из организма. Лейкоциты отвечают за распознавание, уничтожение проникших в организм инородных тел, а также их вывод вместе с погибшими клетками из организма.
Тромбоциты являются частью свертывающей системы крови, задачей которой – остановить кровопотерю, способствуя сохранению объема циркулирующей крови. Дело в том, что её в организме не очень много (у мужчины – 5 литров, у женщины – 3,5 литра), но движется она на огромной скорости: один оборот по большому кругу кровотока лишь немного превышает двадцать секунд. Поэтому даже при незначительной травме организм может покинуть значительная часть крови, что приведет к смерти человека.
К счастью, организм предусмотрел этот момент. Поэтому механизм свертывания запускается сразу, как только повреждается сосуд и вызывает ряд последовательных реакций, в результате которых формируется тромб, способный противостоять высокому кровяному давлению после того, как в травмированных сосудах восстановится кровоток. При этом надо заметить, свертывание крови происходит не само по себе, а под контролем гуморальной и нервной систем.
Типы тромбов
Биохимия свертывания крови являет собой чрезвычайно сложную схему, в механизме которой участвуют не только тромбоциты, но и белки, ионы калия, ферменты, известные под названием фактор свертывания крови. Выделяют тринадцать компонентов плазмы и двадцать два тромбоцитарных. Кроме того, элементы свертывания содержатся в других компонентах крови (лейкоцитах, эритроцитах), сосудах и тканях.
При этом физиология свертывания предусматривает несколько видов тромбов. Это связано с тем, что механизм и физиология их формирования во многом зависит от места повреждения тканей (так называемые внутренние и внешние пути свертывания). Например, в ответ на травмирование тканей кожи происходит образование сгустка по внешнему пути свертывания. При повреждении внутри организма – образуется тромб (внутренний путь).
Кроме того, внутренний путь предусматривает:
- белый тромб медленно формируется в артериях (по этому пути кровь движется очень быстро) и являют собой смесь тромбоцитов, лейкоцитов, фибрина;
- красный тромб активно образуется в венах (пути медленного движения крови), содержат такие компоненты, как тромбоциты, эритроциты, фибрин;
- смешанные тромбы содержат компоненты белого и красного тромбов, формируются в венах, в полости аневризмы аорты и сердца;
- гиалиновый тромб появляется в сосудах микроциркуляторного русла, являет собой скопление из разрушенных тромбоцитов, эритроцитов, белков плазмы, иногда содержит фибрин.
При неповрежденных сосудах многие компоненты, участвующие в процессе свертывания, находятся в неактивном состоянии. Но как только повреждается сосуд, механизм быстро запускается: происходит быстрая последовательная активация, которая приводит к тому, что рана затягивается. При этом в механизме пробуждении неактивных элементов свертывания крови берут участие ионы кальция, глобулин, фосфолипротеины.
Как происходит заживление
Как только оказываются повреждены мембраны сосудов, происходит первичный спазм сосудов. Дальше физиология и механизм свертывания предусматривает подключение тромбоцитов, которые активно находят путь к месту повреждения, прилипают к травмированным тканям и друг к другу, затем накрепко сцепляются, не позволяя крови покинуть сосуд.
После этого тромбоциты, которые подверглись сцеплению и слипанию, начинают выделять гормоны, большинство из которых синтезируются надпочечниками (норадреналин, адреналин, АДФ). Их задачей является помочь организму справиться со стрессовой ситуацией. В данном случае механизм их действия заключается в том, что происходит сужение сосудов и необратимая агрегация (слипание). Одновременно с этим активизируется фермент тромбин, один из важнейших компонентов физиологии свертывания.
Когда ткани не повреждены, тромбин находится в крови в неактивном состоянии и называется протромбин. Он синтезируется в печени и как только возникает необходимость, под воздействием находящихся в плазме ионов кальция и тромбопластина (формируется в процессе разрушения тромбоцитов и других находящихся в плазме белков), превращается в активный элемент.
Стоит заметить, что если тромбопластин по каким-то причинам будет образовываться слишком медленно (пример: не будет хватать белка глобулина или ионов кальция), свертывание крови замедлится. В результате человек может потерять много крови даже из-за незначительной царапины.
Тромбин воздействует на фибриноген, который превращается в нерастворимый белок фибрин. Он являет собой густую сеть тоненьких нитей с мелкими ячейками, что задерживают часть эритроцитов и лейкоцитов, образуя тромб (тромбоцитарную пробку). Затем под влиянием белка тромбостеина тромбоциты начинают притягиваться друг к другу, из-за чего пробка сокращается, становится более плотной, стягивая края раны, что способствует её заживлению и постепенному рассасыванию сгустка.
Сколько времени уйдет на свертывание крови, во многом зависит от состояния здоровья человека, а также характера травмы и физиологии повреждения мембран. В среднем, схема физиологии и механизма свертывания крови выглядит следующим образом:
- протромбинообразование (скорость образования протромбина) – от 5 до 7 сек.;
- тромбинообразование – от 2 до 5 сек;
- фибринообразование – от 2 до 5 сек;
- посткоагуляционная фаза (формирование полноценного кровоостанавливающего сгустка) – от 55 до 85 мин.
Таким образом, при слаженной работе организма и неглубокой ране свертывание крови происходит очень быстро и активно. Если внешняя рана оказалась глубока и её края очутились на некотором расстоянии друг от друга, кровотечение будет длиться дольше, а потому организму необходима помощь (пример: наложить повязку, наклеить пластырь).
В более серьезных случаях многое зависит от того, какие ткани, мембраны помимо сосудов оказались повреждены, и насколько вовремя была оказана первая помощь. При внутреннем кровотечении обязательно надо обратиться за помощью к врачу.
Сбои в работе свертывающей системы
Физиология системы свертывающей системы крови состоит также в том, что она, благодаря массивному тромбированию микрососудов возле воспаления, ограничивает пораженные участки, не допуская попадания в общую систему кровообращения токсинов и продуктов распада клеток. Кроме того, свертывающая система крови отвечает не только за свертывание крови, но и за работу механизмов, что препятствуют этому, а также за растворение тромбов. У здорового человека все три системы находятся в равновесии, позволяя крови нормально циркулировать по сосудам. Если что-либо вызовет сбои в этой системе, возникнет перекос.
Пример такой проблемы – ситуация, когда при повреждении внутренних стенок сосудов активизируется свертывание крови, и тромб образуется внутри сосудов. Если через некоторое время он не растворится, будет препятствовать кровотоку, что приведет к развитию патологических процессов (может спровоцировать атеросклероз).
Если свертывание крови будет проходить с задержкой, это чревато очень высокой кровоточивостью, при которой раны долго не затягиваются. Обычно это наблюдается при ревматизме, сахарном диабете, ишемической болезни сердца, раковых опухолях, проблемах с легкими различного характера.
Одним из наиболее опасных недугов этого плана является гемофилия (известна как царская болезнь), сущность которого заключается в том, что оказывается нарушена работа одного из белка плазмы. Это редкое наследственное заболевание, при котором в прежние времена средняя продолжительность жизни людей составляла тридцать лет.
При этом недуге возрастает гибель больного от внутреннего кровоизлияния в мозг даже при незначительном повреждении мембран, а также наблюдаются постоянные кровоизлияния в мышцы и суставы, долгая заживляемость внешних ран и в послеоперационный период. В наше время этот недуг можно контролировать, но инъекции придется делать пожизненно, как и избегать травм, а также выполнять другие предписания врача.
Сдача анализа
Чтобы оценить, насколько слажено работает свертывающая система крови, врач может назначить исследование крови. Врачи рекомендуют сделать коагулограмму (гемостазиограмму) при следующих показаниях:
- беременность;
- перед операцией и в послеоперационный период;
- болезни печени;
- патологические процессы в сердечно-сосудистой системе;
- аутоиммунные недуги;
- предрасположение к тромбозам;
- варикозное расширение вен.
Анализ предусматривает несколько методов исследования свертываемости, например, по Сухареву и по Дуке. В первом, традиционном случае, кровь берется из пальца натощак с утра или через три часа после приема пищи. Кровь помещают в емкость, наполнив до метки тридцать миллиметров. Затем вычисляют время, через которое кровь начинает сворачиваться, что проявляется в том, что она медленнее заполняет емкость. Нормой считается, если свертывание крови наступает через 30-120 сек., заканчивается – через 3-5 мин.
Проверка по методу Дуке происходит методом прокалывания иглой мочки уха на глубину четыре миллиметра. После этого сразу засекают время и каждые пятнадцать-двадцать секунд прикладывают к проколу бумажную фильтрованную ленту. Как только на бумажке перестают оставаться следы, анализ закончен. В этом случае нормой считается одна-три минуты.
Метод исследования крови, взятой из пальца, позволяет определить не только, с какой скоростью происходит свертывание крови, но и в каком состоянии пребывают компоненты крови, тромбоциты, которые берут участие в биохимии свертывания крови. При исследовании замеряют продолжительность кровотечения, которая позволит оценить состояние стенок сосудов, мембран, баланс тромбоцитов и белка глобулина. Для этого засекают время с момента повреждения кожи до остановки кровотечения. У здорового человека эти значения не должны быть больше пяти минут.
Ещё один показатель (частичное активное тромбопластиновое время) позволяет исследовать концентрацию фибриногена и скорость, с которой активизируются кровяные факторы. От уровня тромбоцитов это значение не зависит, норма колеблется от 35 до 45 сек.
Протромбиновое время (значения нормы от 11 до 18 сек.) дает возможность определить, соответствует ли норме количество протромбина и тромбина. При этом анализируется химический состав и соотношение этих показателей в процентах.
Если анализ крови показал проблемы со свертывающей системой, назначают соответствующее лечение. Многие недуги, связанные со свертыванием крови лечению поддаются плохо, поэтому больному приходится пожизненно принимать лекарственные препараты.