Флора кокки в мазке у женщин
Что означает обнаружение кокков в мазке на флору?
Доктора советуют каждому человеку периодически проходить обследование, чтобы удостовериться, что тело нормально функционирует. Рекомендуется делать анализ раз в год. В организм могут попадать микробы, которые имеют шарообразную форму. Они называются кокками. Иногда они являются полезными, но бывают и случаи, когда они негативно воздействуют на человека. Это зависит от количества микроорганизмов. Если кокковые бактерии активно размножаются, то это приводит к неприятным последствиям.
В состав микрофлоры влагалища в основном включены микробы ацидофильного типа и бифидобактерии - не более 10%. Включены пептострептококки - около 5%. Такая биокартина считается идеальной, так как она может поддерживать на достаточном уровне кислотную среду. А это, в свою очередь, является отличным барьером против патогенных бактерий всего организма, так как полезные бактерии отвечают за множество функций: поддерживают кислотно-щелочной баланс, хорошо влияют на метаболизм, борются с болезнетворными микроорганизмами.
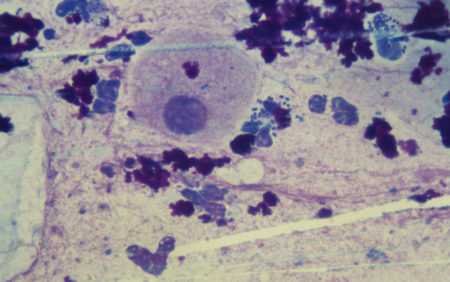
Внутренние органы половой системы должны быть покрыты слизистой прослойкой, а ее состояние во многом влияет на здоровье человека. Для определения микрофлоры берется мазок, это действие не вызывает боли и не занимает много времени. Выделяют несколько типов гинекологических проб. Наиболее распространенный - тест на флору. Кроме того, выделяют тест на стерильность, анализ на цитологию маточной шейки и для обнаружения латентных инфекций по способу ПЦР.
Выделяют несколько степеней чистоты:
- При первой степени предполагается, что половые органы здоровы. В таком случае обнаруживается большое количество Додерлейновых палочек, которые называются лактобактериями. Они не дают патогенным и условно-патегенным микроорганизмам размножаться. Кроме того, лактобактерии поддерживают кислую среду - уровень кислотности примерно 4-4,5. В мазке еще можно выявить клетки эпителия, но в совсем малом количестве. Тоже касается лейкоцитов - не более пары единиц.
- При второй степени чистоты уже появляется некоторая обеспокоенность у доктора, так как на стекле можно заметить не только лактобактерии (они являются микроорганизмми грамположительного типа), но бактерии грамотрицательного типа. Они в основном являются причинами различных инфекционных болезней. Постепенно уровень кислотности слизистой прослойки органа увеличивается - достигает примерно 4,5-5 единиц. Хотя такая отметка еще не является критичной, однако уже можно начинать лечение, так как на ранних стадиях намного проще избавиться от болезни.
- Третья степень чистоты уже вызывает более серьезную обеспокоенность и тревогу, так как в мазке можно обнаружить большое количество клеточных структур эпителия. Кроме них имеется много бактериальной флоры, а вот лактобактерии практически отсутствуют. Среда становится щелочной либо слабо кислой - уровень составляет примерно 5-7 единиц. Третья степень чистоты считается плохим результатом и свидетельствует о необходимости незамедлительного лечения.
- Четвертая степень чистоты считается самой опасной. В пробе уже полностью отсутствуют лактобактерии, причем нет даже единичных экземпляров. Среда становится полностью щелочной, уровень кислотности составляет примерно 7-7,5. Микрофлора полностью патогенная. В поле зрения можно увидеть большое количество лейкоцитов, что указывает на развитие воспалительных процессов. Четвертая степень считается плохим результатом. Она свидетельствует об острой необходимости в незамедлительном лечении, причем терапия будет длительной и сложной.
В мазке могут быть обнаружены гарднереллы, трихомонады. Однако некоторых возбудителей болезни с помощью методики полимеразной цепной реакции не получится выявить. В пробе можно заметить кандид, но их должно быть совсем мало, так как при большом количестве они вызывают молочницу. В микрофлоре может быть до 40 разновидностей бактерий, но лактобактерии сдерживают их размножение.

Разновидности бактерий
Мазок на флору является важным анализом. После его проведения можно определить, сколько кокков содержится на слизистых оболочках. Если количество кокков увеличено, то это указывает на активное размножение патогенных бактерий , что вызывает воспаление, различные патологии и болезни, причем в некоторых случаях может появиться даже раковая опухоль.
Нормой является сохранение в микрофлоре влагалища кислой среды без вредных микроорганизмов. В противном случае меняется щелочной баланс, что приводит к дисбактериозу. Обычно доктор диагностирует его вместе с воспалением.
Лейкоциты предназначены для того, чтобы защищать организм человека от различных инфекций. Если в мазке увеличено количество таких клеток крови, то это указывает на заражение инфекцией. Обязательно требуется лечение, но методы выбирают в зависимости от видов бактерий, которые расселяются во влагалище:
- гонококки;
- пневмококки;
- стафилококки;
- стрептококки;
- тетракокки.
Кокки - это бактерии, которые имеют форму рисовых, кофейных зерен либо шариков. Они имеются в организме человека постоянно, но в совсем небольших количествах. В противном случае развивается воспаление в кишечнике, влагалище на кожных покровах.
Когда во влагалищном секрете расселяются бактерии, это провоцирует уменьшение интенсивности или вообще прекращение синтеза эстрогена. Остановка создания гормональных веществ в яичниках негативно воздействует на репродуктивные функции организма. Это в дальнейшем может привести к невынашиваемости плода, выкидышу или бесплодию. Если количество кокков еще небольшое, то иммунная система нормально функционирует, так что микроорганизмы не могут активно размножаться. В итоге, микрофлора поддерживается на нормальном уровне.
1. Стафилококки.
Самой распространенной в мире считается стафилококковая инфекция. Выделяют несколько видов таких микроорганизмов. На слизистых оболочках человека могут паразитировать 27 видов, а на кожных покровах - 14. Из всего количества разновидностей вызывать серьезные недуги могут только 3, но даже они провоцируют сильное ухудшение состояния больного, вплоть до летального исхода.
Уже доказано, что практически все новорожденные дети заражаются стафилококками, но потом они постоянно присутствуют только у 20% людей на планете. Причем обычно в носоглотке. Еще 70% людей являются носителями инфекции. У остальных 10% людей появляется устойчивый иммунитет к таким микроорганизмам.
Когда говорят о стафилококках, то обычно это именно разновидность золотистого стафилококка, которая является очень опасной. Она устойчива к различным антисептикам и даже некоторым антибиотикам. Этот микроорганизм может спровоцировать более 100 серьезных болезней. Причем в группу риска входят все группы людей. Золотистый стафилококк считается очень устойчивым к действию факторов окружающей среды. К тому же он очень активный. Даже при 12-часовом пребывании под солнечными лучами он остается не менее активным и опасным. Даже температура в 150°С для него не слишком опасна, так как микроорганизм сможет продержаться примерно 10 минут. Сам золотистый стафилококк не уничтожается ни спиртом, ни хлоридом натрия, ни перекисью водорода. Обычно такая инфекция вызывает эндокардит, остеомиелит и различные воспаления на кожных покровах. Поражает слизистые прослойки половых органов. Стафилококки считаются условной патогенной микрофлорой, то есть они всегда присутствуют в организме человека, но при увеличении их количества развиваются различные болезни.
2. Стрептококки.
В мазке может быть вообще другая разновидность кокковой микрофлоры - это стрептококки, которые распространены как и стафилококки. Они относятся к грамположительным бактериям. В мазке их не должно быть, но единичные экземпляры не вызывают опасность. Лечение требуется, если их количество возрастает. Стрептококки тоже относятся к условно-патогенной микрофлоре.
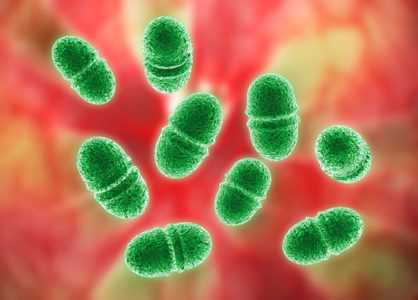
3. Энтерококки.
Неприятным может быть и наличие энтерококков. Они относятся к грамположительным бактериям. Обычно они имеются в желудочно-кишечном тракте, но не во влагалище. К воздействию факторов окружающей среды они достаточно устойчивы. Если в мазке присутствуют такие микроорганизмы, то это указывает на развитие воспаления в органах малого таза, мочевыводящей и половой системы. Но в единичном случае энтерококки тоже могут появляться. Они относятся к условной патогенной микрофлоре, так что в таком случае нужно периодически проводить мониторинг состояния пациента.
4. Гонококки.
Гонококки еще называют диплококками. Они считаются самой неприятной разновидностью кокковой микрофлоры. Эти бактерии относятся к грамотрицательному типу. Они передаются половым путем и вызывают серьезные болезни органов половой и мочевыводящей системы. Обычно воспаляются область маточной шейки, маточных каналов, прямой кишки, уретры. В мазке не должно быть гонококков. Это свидетельствует о развитии такого неприятного заболевания, как гонорея.
Норма и отклонения
Если пациент здоров, то при анализе будет обнаружено, что 90% всей микрофлоры занимают палочки Додерлейна и лактобактерии. При этом количество кокков и лейкоцитов в сумме не будет превышать 5%. Иногда в поле зрения доктора при исследовании материала после мазка они попадают в единичном экземпляре - это тоже считается нормой.

Если норма превышена, то в организме развиваются воспалительные процессы из-за активного размножения и развития патогенной микрофлоры. При этом количество лейкоцитов и клеточных структур эпителия тоже будет выше нормы.
Если объем кокковых культур превышает норму, то это указывает на то, что среда влагалища становится щелочной. В зависимости от среды выделяют три основных вида:
- слабая кислая среда, когда уровень кислотности меньше 5,0;
- нейтральная, когда уровень кислотности не превышает 7,0;
- щелочная, когда уровень кислотности не более 7,5.
При любых, даже самых мелких изменениях микрофлоры влагалища нейтральная среда приближается к щелочному состоянию. Это подразумевает, что обнаружены грамположительные диплококки и снижается количество лактобактерий ацидофильного типа.
Коккобактерии в большом количестве могут замещать лактобактерии ацидофильного типа. Тогда среда влагалища становится выражено щелочной. При анализе мазка можно выявить начало развития дисбактериоза в органе. Кроме того, большая концентрация кокковых бактерий указывает на развитие воспалительных процессов. Если обнаружена преимущественно кокковая флора в мазке, то это указывает на воспаление с затяжным характером, то есть у женщины довольно долго развиваются гинекологическое болезни вроде эрозии или эндометрита. В большинстве случаев такие хронические болезни приводят к бесплодию.
На количество коккобацил плохо влияет и беременность, так как она осложняет протекание воспалительных процессов. Воспаление может распространиться и на другие органы, что очень плохо влияет на плод. Особенно если инфекция распространяется вверх, ближе к матке. В таком случае лечение подбирает доктор, причем оно должно быть максимально безопасным для малыша.
Микрофлора будет в норме, если всегда следить за своим состоянием и вести здоровый образ жизни. Необходимо избегать стрессов, соблюдать правила личной гигиены, использовать презервативы.
Основные причины увеличения показателей
Причины увеличения количества кокковых бактерий очень разные. Среди них основными являются следующие:
- Активная половая жизнь, причем она является беспорядочной. Если мужчины или женщины часто меняют половых партнеров, то это приводит к неблагоприятным последствиям, так как риск заражения различными инфекциями значительно возрастает. Лучше всего иметь одного полового партнера. Обязательно нужно предохраняться. Причем прерванный половой акт не является методом предохранения. Необходимо использовать презервативы - это лучшая профилактика.
- Сексуальные эксперименты с больным человеком. К примеру, это касается анального или орального полового акта. Особенно если люди отказываются предохраняться при таком половом контакте, так как нет риска зачать ребенка. Но это большая ошибка. Можно отказываться от презервативов при анальном или оральном половом контакте только в тех случаях, когда оба партнера полностью уверены в собственном здоровье.
- Несоблюдение правил личной гигиены либо неправильное выполнение гигиенических процедур. Для женщин, как и для представителей сильного пола, рекомендуется каждый день принимать душ. Всегда нужно менять нижнее белье, так как на нем со временем размножаются микроорганизмы. Женщинам врачи советуют мыть наружные органы от передней части к анальному проходу. Это поможет избежать различных заболеваний инфекционной природы.
- Мастурбация, причем задействованы грязные руки, либо объекты, которые непродезинфицированы. По частоте это довольно распространенные причины.
- Раннее начало половой жизни, причем это одинаково касается представителей обоих полов.
- Спринцевания. Эта причина является распространенной для женщин, которые проводят эту процедуру в домашних условиях. Не нужно прибегать к спринцеванию без консультации у доктора.
- Длительное и бесконтрольное употребление антибиотиков, причем если это решение было принято без ведома доктора. Часто пациент забывает принимать дополнительные препараты, которые требуются для защиты микрофлоры.
- Нижнее белье низкого качества, изготовленное из синтетических материалов. Лучше всего, чтобы ткань была 100% хлопковой. Тоже самое касается нижнего белья, которое слишком тесное и узкое. К примеру, человек может выбирать себе одежду меньше по размеру, чем необходимо. Рекомендуется после стирки каждый раз проглаживать нижнее белье утюгом.
Прежде чем начинать лечение, доктор должен определить факторы, которые спровоцировали развитие такой патологии. Только после этого можно будет подобрать соответствующие медикаменты и процедуры.
Симптоматика инфекции
Если в микрофлоре появились кокковые бактерии, то можно заметить определенные симптомы. К характерным неприятным признакам относятся следующие:
- У представительниц прекрасного пола на нижнем белье заметны обильные выделения. Иногда слизь появляется и на половых губах. В таком случае она представляет собой комки крупных размеров, которые легко заметить. Их можно увидеть на ежедневных прокладках или туалетной бумаге.
- Выделения меняют свою консистенцию, становятся более вязкими и густыми.
- Слизь может и не быть прозрачной. К примеру, она приобретает белесо-молочный оттенок, а иногда и нездоровый желтый цвет.
- Половые органы источают неприятный аромат. Это касается не только представительниц слабого пола, но и мужчин. Даже после гигиенических процедур запах никуда не исчезает.
- Ощущение дискомфорта. Иногда даже может появляться жжение, зуд и даже боль.
Все эти симптомы указывают на острую стадию развития болезни. При хронической форме клиническая картина будет менее выраженной. Если хотя человек заметил у себя хотя бы один симптом, то нужно сразу же обратиться в больницу. Обычно назначается мазок на флору. Ни в коем случае нельзя заниматься самолечением, так как это может только усугубить заболевание.

Диагностические мероприятия
Диагноз устанавливается после того, как доктор выслушал жалобы пациента, узнал наличие признаков болезни. Обычно появляются такие признаки как неприятные ощущения и боли при половом контакте. Также человек жалуется на боли и дискомфорт, тяжесть внизу живота. В половых органах имеются неприятные ощущения, особенно во влагалище. Также нужно обращать внимание на обильные слизистые или гнойные выделения из влагалища. Иногда содержатся сгустки крови.

Дальше для оценки состояния больного берется мазок для исследования микрофлоры. Забор материала осуществляется с помощью специального шпателя. Пациент при этом находится в кресле. Чтобы получить достоверные и точные данные, нельзя перед посещением доктора и сдачи материала делать спринцевание или использовать различные средства косметического характера.
Мазок берут из трех точек: на шейке маточного канала, на своде влагалища и из уретры. Дальше весь собранный материал наносится на стекло. Его обрабатывают и переносят в лабораторию, где проводится исследование. У здоровых женщин количество кокков минимально.
Материал высушивают, а потом окрашивают, чтобы выявить и подсчитать количество микроорганизмов. Если кокковая микрофлора довольно обильная, имеется дополнительно большое количество лейкоцитов и слущенного эпителия, то диагностируется кольпит неспецифического типа.

Если расшифровка показала превышенное количество коккобацилл в мазке, то доктор назначает соответствующую терапию. Если инфекция имеется во влагалище, то ее тоже нужно определить. Диагностика не составит труда, так как все их разновидности уже изучены.
Если имеются кокковые микроорганизмы гонореи, то они вытесняют из влагалища полезные бактерии, тем самым формируя гонококки. По внешнему виду они напоминают бобы. При трихомониазе в мазке обнаруживаются трихомонады. Инфекционную и неинфекционную патологию довольно просто различить. Если проблема вызвана другими факторами, то в мазке можно будет обнаружить лейкоциты, грибки и кокки, которых больше нормы.
Каково лечение недуга?
Терапия предполагает применение препаратов с антибактериальными свойствами. К примеру, используются лекарства местного действия: растворы для промывания, свечи, гели, мази. Если у женщины обнаружено прогрессирование болезни, то ее половой партнер скорее всего тоже инфицирован. Так что терапию придется проходить обоим. Иногда заболевание прогрессирует довольно стремительно, особенно если на ранних стадиях человек игнорировал все симптомы. В таком случае рекомендуется пройти обширное обследование.
Лечение предполагает использование препаратов с местным действием. Обычно курс длится 1-2 недели. Довольно часто применяется Бетадин, однако это средство имеет противопоказания. Иногда после его использования появляются зуд и раздражение слизистой оболочки в области влагалища. Если имеется повышенная восприимчивость к компонентам в составе Бетадина, то использовать препарат не рекомендуется. Также при беременности и лактации тоже нельзя задействовать это лекарство.

Обычно кокковую флору можно устранить с помощью антибиотиков. Для этого назначается Метронидазол или Клиндамицин. Еще используются различные антимикробные средства в виде вагинальных таблеток и свечей. Вся терапия направлена на то, чтобы восстановить нормальную микрофлору.
Дополнительная информация
Применяются еще препараты из группы иммуностимуляторов. Обычно они используются в виде свечей. Такие средства помогут укрепить иммунитет и восстановить микрофлору. Если нужно лечить неприятные симптомы, то назначаются препараты с антигистаминными свойствами. Чтобы восстановить нормальную среду на слизистой назначаются пробиотики. Они применяются для профилактики грибковых болезней, в том числе молочницы.
Антибактериальная терапия используется только в наиболее тяжелых случаях. Если женщина беременна, то для ребенка такие препараты могут быть опасными, так что терапия проходит только под контролем доктора. Если он разрешит, то можно использовать спринцевание растворами на основе антисептических средств. К примеру, подойдет Хлоргексидин. Еще вводятся тампоны во влагалище, которые пропитаны лактобациллами. Это уничтожит инфекцию. Обычно терапия длится до 1,5 недель. Полезно делать спринцевание отварами на основе ромашки, чистотела, календулы.
Если при увеличении количества кокков наблюдается еще и слизь, то это указывает на развитие дисбактериоза или кольпита. Сама по себе слизь не является симптомом патологии, однако вместе со скоплением кокков - это признак заболевания. Неспецифическая форма кольпита развивается при нарушении гормонального фона. Лечение направлено на то, чтобы стабилизировать гормональный фон. Пожилым женщинам или пациенткам с климаксом обычно назначаются препараты, которые содержат эстроген. Женщинам репродуктивного возраста назначаются контрацептивы гормонального типа. Если состав микрофлоры не имеет каких-либо изменений, а объем слизи небольшой, то это не патологическое состояние.
Кокковая флора в мазке является нормой, но только если количество бактерий минимально.
В противном случае активное размножение бактерий шаровидного типа приводит к различным заболеваниям и воспалительным инфекционным процессам. Если появляются неприятные симптомы, то нужно обратиться в больницу, чтобы сдать мазок. Обычно в мазке кокков не должно быть вообще, однако некоторые из них считаются условно-патогенными, так что наличие в небольшом количестве допускается.
Особенности лечения кокковой флоры у женщин
Кокковая флора в мазке влагалищного содержимого присутствует постоянно. Однако в некоторых случаях она требует к себе особого внимания и служит поводом для назначения лечения. Лечение кокковой флоры у женщин проводится в том случае, когда большое количество этих микроорганизмов обнаруживается во влагалищном секрете на фоне воспаления. Как правило, в этом случае ставится диагноз «неспецифический кольпит».

Кокки — это микроорганизмы из группы бактерий. Их форма напоминает форму зернышек риса или перловой крупы, поэтому и название этих микробиотов в переводе с древнегреческого означает «зерно». Многие представители этой группы бактерий входят в состав так называемой условно-патогенной флоры, то есть присутствуют в организме человека постоянно, но при создании определенных условий могут становиться причиной воспалительного процесса.
Большое количество кокковой флоры населяет кишечник, кожные покровы, влагалище у женщин. Значительно возрастает количество этих бактерий во влагалищном секрете женщины после того, как у нее снижается или прекращается выработка эстрогенов — гормонов яичников, которые способствуют созданию условий, благоприятных для размножения лактобактерий. Лактобактерии — это естественные антагонисты кокков, и при уменьшении количества первых чаще всего увеличивается численность вторых.
В норме во влагалище здоровой женщины обнаруживаются такие представители кокковой флоры, как:
- пептококки;
- пептострептококки;
- эпидермальный стафилококк;
- сапрофитный стафилококк;
- золотистый стафилококк;
- микрококк варианс;
- стрептококки группы В;
- гемолитический стрептококк;
- зеленый стрептококк.
Возможно обнаружение и других микробиотов. До тех пор, пока их количество незначительно, а иммунная система организма справляется со своими функциями, активного роста и размножения бактерий не происходит. Поддерживается равновесие микрофлоры. Но при нарушении этого равновесия развивается воспалительный процесс, симптомы которого вынуждают женщину обратиться за помощью к врачу. Воспаление в данном случае носит неспецифический характер, то есть вызывается не эпидемиологически опасными микроорганизмами (например, передающимися половым путем), а банальной флорой — то есть микробиотами, которые присутствуют в организме постоянно.
Предпосылками для развития неспецифического воспаления влагалища — кольпита — служат:
- Гормональные нарушения. Они могут стать причиной уменьшения численности лактобактерий и других представителей полезной флоры. Косвенным признаком гормонального расстройства служит нерегулярный менструальный цикл.
- Общие соматические заболевания, особенно инфекционные. Они приводят к ослаблению иммунной системы, что является предпосылкой для активизации условно-патогенной микрофлоры.
- Механические повреждения слизистой оболочки влагалища, которые ослабляют его защитные механизмы.
- Нерациональное использование антибактериальных средств, которое приводит к нарушению микробиоценоза влагалища и последующей активизации банальной флоры.
- Несоблюдение требований личной гигиены, что создает благоприятные условия для роста и размножения условно-патогенных и патогенных бактерий. Особой питательной средой для микроорганизмов являются менструальные выделения, поэтому во время менструации требуется особенно тщательное соблюдение чистоты наружных половых органов. В определенной степени нарушению равновесия микрофлоры влагалища и росту патогенных бактерий способствует нерациональное использование влагалищных тампонов.
- Аллергические реакции. Могут возникать при использовании определенных средств личной гигиены, при ношении синтетического белья.
Неспецифическое воспаление может возникать и у мужчин, в том случае, если его половая партнерша страдает неспецифическим кольпитом.
Основные методы диагностики
Для постановки диагноза врач-гинеколог проводит опрос женщины, выясняя, какие имеются субъективные симптомы заболевания. Как правило, женщина предъявляет жалобы на:
- нетипичный характер влагалищных выделений: они становятся более обильными, изменяют цвет (часто приобретают гнойный оттенок), сопровождаются неприятным запахом;
- дискомфорт в области влагалища и наружных половых органов (зуд, жжение);
- ощущение напряженности, тяжести внизу живота;
- боль при половом акте.
При осмотре врач выявляет большое количество измененных в цвете влагалищных выделений. Слизистая оболочка преддверия и самого влагалища может приобрести ярко-красный, малиновый оттенок. Возможно обнаружение мелкоточечных кровоизлияний.
Важно учитывать, что процесс может носить и хронический характер. Описанная картина свойственна острой стадии, а при хроническом течении болезни вся симптоматика становится сглаженной.
Основным методом диагностики в настоящее время является микроскопическое исследование мазков влагалищного содержимого.
Мазки врач берет во время объективного осмотра и наносит их на предметные стекла. После высушивания и окраски лаборант подсчитывает количество разных видов микроорганизмов и клеток в представленном препарате. Большое количество лейкоцитов, клеток слущенного эпителия и обильной кокковой флоры в мазке служит основанием для постановки диагноза «неспецифический кольпит».
После постановки диагноза врач назначает наиболее эффективное лечение. Очень хорошо, если для подбора эффективной терапии кокки в мазке влагалищного содержимого могут быть проверены на уровень чувствительности к разным группам антибактериальных препаратов. С этой целью используется бактериологический посев содержимого влагалища на питательную среду. После роста колоний на разные пробы препарата наносятся определенные виды антибиотиков, и по реакции микроорганизмов выявляется степень их восприимчивости к данному препарату. Составляется антибиотикограмма, на основании которой врач и назначает лечение.
Антибактериальные препараты — основное средство, которое позволяет воздействовать на причины появления воспаления, то есть на активизировавшихся представителей микрофлоры влагалища. Могут назначаться антибиотики для системного применения (в виде таблеток и растворов для инъекций) и для локального воздействия (в виде вагинальных свечей и таблеток). Допускается сочетание двух видов препаратов.
Дополнительно назначаются антигистаминные препараты, которые помогают устранить симптомы болезни, и иммуномодуляторы, стимулирующие работу иммунной системы.
После лечения многие специалисты рекомендуют провести курс лечения пробиотиками, что способствует восстановлению влагалищной флоры. Пробиотики — это профилактика молочницы и других грибковых заболеваний, которые могут развиваться после окончания антибактериальной терапии.
Возможно лечение кольпита без применения антибактериальных препаратов, то есть при помощи антисептических растворов. В этом случае влагалище спринцуется раствором антисептика (в частности водным раствором хлоргексидина), после чего во влагалище вводится тампон, пропитанный смесью лактобацилл. Лактобациллы уничтожают инфекцию, оставшуюся после антисептического раствора. Курс лечения составляет 7 — 10 дней.
При возникновении неспецифического кольпита на фоне гормонального дисбаланса необходимо провести мероприятия, направленные на коррекцию гормонального фона. Так, женщинам в предклимактерическом периоде или климаксе назначаются эстрогенсодержащие препараты, а женщинам репродуктивного возраста возможно назначение гормональных контрацептивов. Устранение причины нарушения баланса флоры — одна из мер профилактики возможных рецидивов болезни.
Оцените статью:
2 голосов, в среднем: 4,00 из 5 Загрузка...Кокки в мазке: что это такое, разновидности и особенности бактерий в микрофлоре у женщин
Во время осмотра у гинеколога женщинам довольно часто выполняется забор мазка из влагалища для дальнейшего анализа на патогенную флору.
В норме в организме человека обитает огромное количество различных бактерий. При этом, только некоторые из них способы стать причиной развивающегося заболевания.
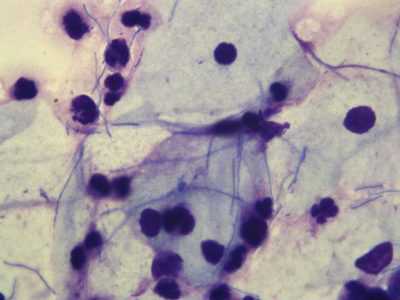
Одними из наиболее часто выявляемых бактерий, которые обнаруживаются после гинекологического осмотра, являются кокки в мазке. Данные шаровидные микроорганизмы обитают в организме человека и становятся источником патогенной микрофлоры.
В том случае, если общий баланс стерильности в организме поддерживается в стабильности, кокки безвредны. Совершенно иная картина наблюдается при ослабленном иммунитете больного, который страдает от активной жизнедеятельности кокков. Особенно опасными они будут для женщин во время вынашивания ребенка.
Поможет лучше понять особенности кокков в мазке, и что это такое вообще, подробное описание данных бактерий, а также их разновидности.
Виды кокков, и в чем их опасность
Следует понимать, что у женщин могут быть обнаружены разные виды кокков. Довольно часто при этом выявляются стрептококки. Они становятся причиной воспаления в половых органах и дисбактериоза.
Еще одними часто выявляемыми бактериями являются энтерококки. Они свидетельствуют о несоблюдении женщиной необходимой личной гигиены. Данные виды кокков требуют обязательного лечения.
Следующими по частоте диагностирования являются гонококки. Данные бактерии часто становятся причиной острого воспаления.
При поражении инфекцией возможно обнаружение диплококков. Такие палочки провоцируют острое нарушение микрофлоры и могут стать источником затяжного воспаления.
Причины
Кокки в мазке способны повысить свою распространенность в микрофлоре вследствие следующих причин:
- Резкое снижение иммунной системы, которое может случиться при стрессе, плохом питании, болезни.
- Практика спринцевания, которое при отсутствии медицинской необходимости нарушает естественный баланс микрофлоры влагалища у женщин. Это довольно частая причина нарушения природной флоры влагалища.
- Ранняя половая жизнь, при которой у девушки еще не полностью сформирована природная защитная микрофлора влагалища.
- Несвоевременная замена прокладок, вследствие чего во влагалище развиваются бактерии.
- Использование некачественного синтетического белья.
- Несоблюдение нормальной интимной гигиены.
- Практика половых контактов без использования презерватива. Особенно опасным считается незащищенный секс с разными непроверенными партнерами. Это повышает риск не только нарушения в микрофлоре, но и также вероятность заражения рядом инфекционных половых болезней.
- Длительное лечение антибактериальными средствами. В таком случае у человека нарушается полезная микрофлора, что дает толчок к развитию кокков.
Помимо этого, выявление кокков у женщин возможно во время гормонального дисбаланса и беременности.
Симптомы

Первым характерным признаком кокков в микрофлоре является резкий запах из половых органов, напоминающий соленую рыбу. Также в подобном состоянии у женщины будут наблюдаться обильные слизистые выделения.
Во время интимной близости женщина может ощущать боль и дискомфорт.
Данные признаки должны стать сигналом к действию, а именно — обращению к гинекологу, ведь своевременное выявление и лечение недуга в разы повышает шанс на скорейшее выздоровление.
Кокковая флора в мазке: тактика лечения отклонения и профилактика его развития
Здоровая микрофлора во влагалище состоит из так называемых полезных лактобактерий и пептострептококков.
Основной задачей нормальной микрофлоры является создание особой кислотной среды, в которой не смогут размножаться патогенные бактерии. Также полезная микрофлора подавляет активность различных грибков, которые могут начать развиваться при снижении защитных сил организма.
О чем говорит наличие кокков
При нарушенной микрофлоре во влагалище наблюдается снижение количества лактобактерий. Это приводит к быстрому распространению болезнетворных микроорганизмов.
При щелочной среде лактобактерии погибают, а вместо них образуется многочисленная кокковая флора в мазке. В дальнейшем это становится причиной эндометрита и бесплодия.
Лечение
Для выявления кокков женщине стоит обратиться к гинекологу, который выполнит забор мазка из влагалища с помощью специального прибора. Процедура может быть немного неприятной, однако боли обычно она не вызывает. В качестве материала для анализа используется слизь или выделения из влагалища.
Следует отметить, что в мазке здоровой женщины могут быть выявлены единичные кокки и это будет совершенно нормально, так как ее микрофлора способна самостоятельно бороться с ними.
В том случае, если изменение во флоре вызвано половой инфекцией, то мазок поможет выявить конкретного возбудителя болезни, будь то гонорея, трихомониаз и т.п.
Лечебная терапия подбирается для каждой пациентки отдельно, исходя из конкретного вида бактерии и первопричины ее активного размножения. Также гинеколог обязательно учитывает наличие у женщины дополнительных заболеваний, беременности, общего состояния здоровья.
Традиционное лечение кокков предусматривает назначение противобактериальных препаратов. Они могут быть в виде таблеток, вагинальных свечей или растворов.
Для укрепления иммунитета используются иммуномодуляторы.
При выявлении инфекционных процессов, вызванных хламидиями, цитомегаловирусом и т.п., назначаются антибиотики.

Профилактика
Уберечь себя от развития кокков в микрофлоре влагалища помогут следующие профилактические рекомендации:
- Иметь постоянного проверенного полового партнера, а при случайных сексуальных контактах обязательно пользоваться презервативом.
- Носить качественное удобное нижнее белье из хлопка. Что касается использования синтетических трусиков по типу стринг, то от них лучше отказаться.
- Дважды в день проводить личную гигиену интимной области с использованием жидкого мыла (с добавлением молочной кислоты).
- Каждые три часа менять прокладки, как ежедневные, так и для менструаций.
- Отказаться от курения, приема спиртного и минимизировать стрессы, которые, снижают иммунитет.
- При лечении антибиотиками следует обязательно принимать пробиотики, которые защитят микрофлору от поражения.
- Сбалансированно питаться. В рационе должны преобладать свежие овощи и фрукты, а также кисломолочные продукты.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе