 [Энцефалопатия печеночная стадии]
[Энцефалопатия печеночная стадии]
Печеночная энцефалопатия — симптомы, лечение, прогноз и профилактика заболевания
Печеночная энцефалопатия представляет собой комплекс неврно-психических нарушений, который проявляется в виде расстройства поведения и сознания.
Данный синдром обусловлен также метаболическими расстройствами, по причине острой печеночно-клеточной недостаточности, а также различного рода хронических заболеваний печени.
Печень является фильтром в нашем организме и пропускает через себя большое количество крови, таким образом, очищая ее от накопившихся токсинов.
При печеночной энцефалопатии функция печени нарушается, и кровь накапливает токсины, которые в первую очередь воздействую на головной мозг (например, аммиак).
Как правило, данное заболевание развивается при уже имеющихся заболеваниях печени. Но также существенно влияет и ряд других факторов, таких как:
- злоупотребление алкоголем, сигаретами;
- наркоз во время операции;
- различные хронические заболевания, их обострение;
- кровотечения в желудке, кишечнике;
- почечная недостаточность;
- метаболический алкалоз.
Также болезнь особенно стремительно развивается при циррозе печени (когда функционирующие гепатоциты печени стремительно уменьшаются и парехниматозная ткань перерастает в соединительную).
При наличии формы острого хронического гепатита синдром также имеет место быть.
Зачастую на фоне цирроза печени печеночная энцефалопатия предстает как самостоятельный клинический синдром, а что касается неврно-психических нарушений, то они у пациентов с наличием цирроза печени могут наблюдаться как пару месяцев, так и несколько лет.
Нарушение мышления, которое проявляется неконтролируемым словоблудием называют резонерство. Что именно происходит с пациентом в таких случаях?
Чем обуславливается гипоталамический синдром пубертатного периода и что нужно знать родителям, чтобы уберечь свое чадо от таких проблем.
Стадии заболевания
В 1977 году Международной ассоциацией по изучению печени были установлены при помощи наблюдений несколько критериев различия печеночной энцефалопатии.
Итак, печеночная энцефалопатия имеет четыре стадии:
- Первая стадия называется продромальной, поскольку каждый день эмоциональное состояние человека ухудшается. Наблюдается снижение активности и способность концентрировать внимание. Проявляется апатия, и замедляются психические реакции. Не редко психическое возбуждение переходит в агрессию. Уровень умственной деятельности понижен, сон становится беспокойным.
- Во время второй стадии у пациента наблюдаются нарушения с психикой и неврологией. Характерно выполнение стереотипных движений и бессмысленных поступков. Продолжает проявляться агрессивность. Возможно появление такого симптома как хлопающий тремор (подергивание рук).
- В стадию номер три начинает развиваться комплекс расстройств. Происходят нарушения в сознании (человек впадает в ступор); иногда человек не контролирует мочевыделение, скрипит зубами; отмечаются судороги мышц, понижается чувствительность, наступает общая мышечная слабость. Возможно проявление таких пирамидных знаков, как костно-сухожильная гиперрефлексия или двусторонний симптом Бабинского. Неврологические исследования находят экстрапирамидные знаки (мышечная гипертония, замедление и нарушение координации движений, ригидность скелетной мускулатуры). Интересен установленный факт печеночного запаха изо рта. Появляется он по причине выдыхаемого воздуха летучих ароматических соединений кишечного происхождения.
- Последняя стадия – четвертая. Представляет собой печеночную кому, которая в начале неглубокая, даже с периодами ясного сознания и возбуждения. Можно наблюдать мидриаз (расширение зрачков), угнетение рефлексов, но раздражение на боль все равно присутствует. В процессе прогрессирования комы понижается артериальное давление, дыхание становится редкое, но глубокое (дыхание типа Куссмауля), реакция на свет зрачков полностью отсутствует. В конечном итоге комы полностью прекращается деятельность рефлексов и отсутствует болевая чувствительность.
Печеночная энцефалопатия и ее стадии
Симптомы заболевания
Существует общепринятая диагностика симптомов на каждой стадии печеночной энцефалопатии.
В зависимости от стадии печеночная энцефалопатия имеет такие симптомы и признаки:
- нарушается период сна и бодрствования; проявляется невнимательность; человек становится раздражительным; со стороны неврологических симптомов нарушается координация точных движений;
- сонливость приобретает патологический характер, реакции замедляются; больной постепенно теряется во времени; поведение становится неадекватным и гневным с проявлениями апатии; нарушается речь; возникает хлопающий тремор;
- сознание спутанное; абсолютная дезориентация в пространстве; возникают пирамидные и экстрапирамидные симптоматики;
- отмечается бессознательное сознание, приводящее в ступор; мышление, как и поведение, полностью отсутствует; наступает кома.
Диагностика печеночной энцефалопатии
Диагностирование печеночной энцефалопатии осуществляется на основе анамнеза и клинической картины, а также при выполнении ряда тестов на психомоторику.
Целесообразно проведение нескольких биохимических анализов. В крови понижается концентрация альбуминов и активность холинэстеразы. Факторы свертывания также понижены.
После раздражения светом зрительной области коры головного мозга регистрируется характер течения энцефалопатии, что имеет большое значение в диагностике. Биопсия спинномозговой жидкости может показать увеличение содержания белка.
В некоторых индивидуальных случаях проводят такие методы исследования как компьютерная томография и магнитно-резонансная спектроскопия.
Диагностирование на ранних стадиях заболевания может быть затруднительным, но ряд уже проявляющихся симптомов может значительно сузить круг определения болезни.
А уже при более позднем периоде диагностирования создаются основы для дифференциальной диагностики.
Лечебные процедуры
Чем раньше выявлены симптомы печеночной энцефалопатии и начато лечение, тем больше шансов на положительный результат.
Для оказания не только профессиональной помощи, но и назначения правильного курса лечения необходимо установить причину, которая спровоцировала развитие печеночной комы.
На данном этапе развития медицины, методики лечения печеночной энцефалопатии могут быть следующими:
- идентификация факторов;
- назначение специальных диет;
- медикаментозная терапия.
Ежедневно делают инфузионную терапию для коррекции кислотно-основного состояния и применяют раствор глюкозы в количестве 5-10 г/кг в сутки. Чтобы уменьшить количество токсичных веществ в крови, в частности, аммиака, назначают в применение ряд гепатопротекторов.
В комплексе с медикаментозным лечением эффективно промывание желудка. Далее назначают антибиотики, чтобы уменьшить всасывание продуктов распада белка из кишечника. Для избавления от глубоких сухожильных судорог применяются седативные препараты.
К сожалению, не всегда людям помогает медикаментозное лечение, тогда остается лишь осуществить трансплантацию печени.
Прогноз
На начальных стадиях заболевания все изменения, происходящие в организме, обратимы, при условии своевременного обращения за помощью.
Когда наступает кома и острая печеночная энцефалопатия приобретает необратимые последствия, которые в 80% случаев заканчиваются летальным исходом.
Процесс может ускоряться на фоне печеночной недостаточности. Сколько проживут пациенты при печеночной энцефалопатии напрямую зависит от своевременно начатого лечения.
Исход заболевания напрямую зависит от раннего диагностирования и скорейшего назначения лечения.
Профилактика болезни
Прежде всего, необходимо отказаться от принятия любых количеств алкоголя.
Следует вовремя диагностировать и лечить заболевания, которые могут спровоцировать развитие печеночной энцефалопатии. Это доброкачественные и злокачественные новообразования, гапатит и так далее.
Видео: Энцефалопатия печеночная
Печеночная Энцефалопатия — этиология, патогенез, лечение. Обо всем в этом в ролике-презентации на тему этого тяжелого заболевания.
Читайте ещё
neurodoc.ru
Печеночная энцефалопатия
Печёночная энцефалопатия – довольно редко является самостоятельным заболеванием и в большинстве случаев считается последствием печёночной недостаточности. Несмотря на то что это довольно редкий недуг, он практически во всех случаях заканчивается летальным исходом. Показатель смертности составляет 80% на фоне развития тяжёлых осложнений болезни. Недуг в равной степени встречается у представителей обоих полов и у лиц любой возрастной группы, отчего может быть диагностирован даже у детей.
Механизм развития на сегодняшний день не до конца известен, однако специалисты из области гастроэнтерологии отмечают, что основными предрасполагающими факторами являются различные поражения печени.
Поскольку заболевание влияет на ЦНС, то характерными его симптомами будут служить изменение личности, снижение интеллектуальных способностей, развитие апатии или депрессивного состояния.
Установить правильный диагноз можно только при помощи изучения печёночных проб и проведения широкого спектра инструментальных обследований. Лечение недуга совмещает в себе несколько методик – приём лекарственных препаратов, соблюдение диеты и хирургическое вмешательство.
Поскольку печёночная энцефалопатия является вторичным недугом, то она формируется на фоне других заболеваний печени, к которым можно отнести:
- печёночную недостаточность;
- гепатит вирусной или алкогольной природы;
- поражение этого органа беспорядочным приёмом лекарственных препаратов, например, мочегонными, успокоительными или наркотическими веществами;
- патологическое влияние на печень бактерий;
- цирроз печени и осложнения, которые могут развиться при его несвоевременном лечении;
- формирование перитонита;
- онкологический процесс данной локализации и другие расстройства, которые могут привести к нарушению функционирования этого органа.
В то же время существует ряд предрасполагающих факторов, которые помогают развитию синдрома печёночной энцефалопатии на фоне вышеуказанных заболеваний. Среди них:
- нерациональное питание, а именно употребление большого количества продуктов, обогащённых белками – мяса, яиц или молочной продукции. Именно по этой причине один из главных методов лечения является диетотерапия;
- многолетнее пристрастие к алкогольным напиткам;
- протекание инфекционных процессов в организме;
- кровоизлияния в ЖКТ;
- хронические запоры;
- передозировка лекарствами, в частности нейролептиками;
- хирургическое вмешательство.
Также стоит выделить несколько специфических источников подобного расстройства у детей – болезнь Вильсона-Коновалова и синдром Рея.
Патогенез печёночной энцефалопатии и механизмы её возникновения не до конца изучены, однако специалисты из области гастроэнтерологии и гепатологии отмечают, что основой данной патологии является тяжёлая печёночная недостаточность.
В гастроэнтерологии разделяют следующие стадии печёночной энцефалопатии, которые проходит заболевание:
- начальная или субкомпенсации – характеризуется незначительным выражением симптоматики;
- средней тяжести или декомпенсации – наблюдается усугубление признаков проявления предыдущей стадии;
- тяжёлая или терминальная – больной плохо реагирует на внешние раздражители, происходит нарушение внимания и ориентации;
- осложнённая или кома.
Стадии печеночной энцефалопатии
Также существует несколько форм течения подобного расстройства:
- острая печёночная энцефалопатия – характеризуется стремительным течением и тяжёлым состоянием больного. Продолжительность от пары часов до нескольких дней, после чего развивается печёночная кома;
- подострая – отличается более медленным формированием печёночной комы. Средний период длительности — семь суток и более. Отличительной чертой является то, что для этой формы характерно рецидивирующее течение;
- хроническая – формируется печёночная энцефалопатия при циррозе печени и сопровождается портальной гипертензией.
В зависимости от того, что послужило причиной возникновения, болезнь делится на несколько типов:
- тип А – формирование обусловлено различными патологиями печени;
- тип В – источником недуга является влияние нейротоксинов;
- тип С – главная причина – поражение печени циррозом.
Проявление клинической картины будет отличаться в зависимости от того, в какой форме протекает такая болезнь. Таким образом, признаками печёночной энцефалопатии начальной стадии являются:
- повышенная усталость;
- приступы головных болей;
- тошнота;
- снижение аппетита;
- ощущение горького привкуса в полости рта;
- звон в ушах;
- кровотечения из полости носа;
- суета;
- изменение почерка;
- нарушение координации;
- икота;
- повышенное возбуждение и эйфория;
- появление чёрных точек перед глазами;
- расстройства сна;
- поиск несуществующих предметов;
- осуществление непонятных поступков.
На начальном этапе заболевания пациенты могут давать правильные ответы на вопросы, однако сконцентрировать их внимание непросто, отчего они повторяют несколько раз одни и те же предложения. Не исключены случаи появления дезориентации.
Симптомы печеночной энцефалопатии
К симптоматике второй стадии можно отнести:
- тоску и апатию;
- заторможенность;
- постоянную сонливость;
- слуховые и зрительные галлюцинации;
- бред и агрессию;
- периодические обмороки;
- подёргивание мышц лица;
- судороги конечностей;
- учащённое дыхание;
- желтушность кожного покрова и слизистых;
- неприятный запах изо рта.
При печёночной энцефалопатии третьей стадии появляются:
- бред и галлюцинации;
- возрастание интенсивности желтухи;
- признаки геморрагического диатеза;
- зловонный запах из полости рта;
- расстройства интеллекта;
- нейролептический синдром;
- нарушение менструального цикла;
- бесплодие;
- импотенция;
- повышение температуры тела при чередовании с нормальными показателями.
При четвёртой стадии заболевания у больного отсутствует какая-либо реакция на раздражители – свет, разговоры и прикосновения. Появляются судороги. На таком этапе протекания болезни умирает девять из десяти пациентов.
Для установления правильного диагноза врач основывается на результатах лабораторно-инструментальных обследований, но перед их назначением должен самостоятельно выполнить несколько манипуляций.
Первичная диагностика заключается в:
- тщательном опросе пациента;
- ознакомлении с историей болезни и анамнезом жизни пациента;
- выполнении физикального осмотра.
Это даст возможность клиницисту не только установить возможные причины появления болезни, но также узнать степень проявления симптоматики, что, в свою очередь, укажет на стадию протекания болезни.
Второй этап диагностики направлен на осуществление лабораторных изучений, а именно:
- клинического анализа крови – для возможного обнаружения анемии и признаков воспалительного процесса, а также для обнаружения уменьшения концентрации эритроцитов и гемоглобина;
- анализа крови на способность к свёртываемости;
- биохимии крови – для определения уровня печёночных проб;
- общего анализа мочи;
- бакпосева крови.
Последний этап диагностических мероприятий – инструментальное обследование, которое предусматривает выполнение:
- УЗИ, КТ и МРТ – для обнаружения изменений печени;
- биопсии – забора небольшой частички поражённого органа. Такая процедура необходима для тех пациентов, у которых природа возникновения недуга не была установлена;
- ЭЭГ – для оценивания электролитной активности мозга и степени его поражения;
- специального теста, направленного на изучение возможностей мозга реагировать на внешние раздражители.
Вышеуказанные диагностические мероприятия нужны не только для установления окончательного диагноза, но ещё и для дифференциации печёночной энцефалопатии с такими недугами, как:
- инфицирование ЦНС;
- острое нарушение мозгового кровообращения;
- энцефалопатия алкогольного, лекарственного или послесудорожного характера.
Дифференциальный диагноз печёночной энцефалопатии
Устранение подобного заболевания ставит перед собой несколько задач:
- лечение того заболевания, которое стало причиной развития подобного недуга;
- нормализация функционирования поражённого органа;
- отмена различных транквилизаторов;
- предотвращение и остановка кровотечений из ЖКТ.
Таким образом, лечение печёночной энцефалопатии будет состоять из:
- соблюдения диеты;
- проведения очистительных клизм;
- приёма лекарственных препаратов;
- выполнения операции.
Медикаментозная терапия предполагает применение:
- антибактериальных средств;
- веществ, для нормализации обезвреживания аммиака в печени;
- антагонистов бензодиазепиновых рецепторов – для приведения в норму аминокислотного состава крови.
Соблюдение диетического стола направлено на уменьшение поступления в организм белка. При тяжёлом протекании недуга его суточная концентрация в пище не должна превышать тридцати грамм. Однако продолжительный отказ от белка строго запрещён. Когда состояние пациента улучшается, разрешается ежедневно увеличивать количество белка на десять грамм.
Кроме этого, разрешается принимать внутрь отвары и настои на основе пустырника.
К оперативному лечению прибегают при неэффективности консервативных методов или при тяжёлом состоянии больного. Есть несколько видов врачебного вмешательства:
- портокавальное шунтирование – это снизит портальную гипертензию, уменьшит печёночную энцефалопатию, нормализует тонус в портальной вене и сохранит кровоток через печень;
- пересадка донорского органа, когда болезнь не поддаётся медикаментозной терапии.
Печёночная энцефалопатия – это тяжёлый недуг, при котором существует высокая вероятность развития следующих осложнений:
- отёка мозга;
- присоединения вторичной инфекции;
- кровоизлияния;
- аспирационной пневмонии;
- острой формы панкреатита.
Для предупреждения формирования подобного заболевания необходимо:
- своевременно лечить заболевания, которые могут послужить источником формирования печёночной энцефалопатии;
- следить за количеством потребляемого белка;
- полностью отказаться от вредных привычек, в частности распития спиртных напитков;
- принимать лекарства только по предписанию клинициста и строго соблюдать их дозировку;
- регулярно проходить обследование у гастроэнтеролога.
Вне зависимости от того, что послужило источником недуга, прогноз печёночной энцефалопатии во всех случаях неблагоприятный. Выживаемость немного выше, если болезнь развилась на фоне хронического течения печёночной недостаточности. Прогноз значительно ухудшается при циррозе печени, а также возрасте пациента до десяти или старше сорока лет.
При обнаружении заболевания на ранней стадии выживаемость достигает 80%, на второй – до 75%, на третьей – 30%, при печёночной коме – 10%.
Дивертикулы пищевода – патологический процесс, который характеризуется деформированием стенки пищевода и выпячиванием всех её слоёв в виде мешочка в сторону средостения. В медицинской литературе дивертикул пищевода также имеет ещё одно название – эзофагеальный дивертикул. В гастроэнтерологии на долю именно такой локализации мешковидного выпячивания приходится около сорока процентов случаев. Чаще всего патология диагностируется у представителей мужского пола, которые перешагнули пятидесятилетний рубеж. Но также стоит отметить, что обычно у таких лиц имеется один или несколько предрасполагающих факторов — язвенная болезнь желудка, холецистит и прочие. Код по МКБ 10 – приобретённый тип K22.5, дивертикул пищевода — Q39.6.
…
Ахалазия кардии – хроническое расстройство пищевода, которое характеризуется нарушением процесса глотания. В этот момент наблюдается расслабление нижнего сфинктера. В результате подобного нарушения происходит скопление частичек пищи непосредственно в пищеводе, отчего наблюдается расширение верхних отделов этого органа. Такое расстройство является достаточно распространённым. Практически в равной степени поражает представителей обоих полов. Кроме этого, зафиксированы случаи обнаружения заболевания у детей. В международной классификации болезней – МКБ 10, такая патология имеет собственный код – К 22.0.
…
Дистальный эзофагит – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в нижнем отделе пищеводной трубки (расположенном ближе к желудку). Такое заболевание может протекать как в острой, так и в хронической форме, и часто является не основным, а сопутствующим патологическим состоянием. Острый или хронический дистальный эзофагит может развиться у любого человека – ни возрастная категория, ни половая принадлежность роли не играют. Медицинская же статистика такова, что чаще патология прогрессирует у людей трудоспособного возраста, а также у пожилых.
…
Кандидозный эзофагит – патологическое состояние, при котором наблюдается поражение стенок этого органа грибками из рода Кандида. Чаще всего они поражают сначала слизистую ротовой полости (начальный отдел пищеварительной системы), после чего проникают в пищевод, где начинают активно размножаться, тем самым провоцируя проявление характерной клинической картины. Ни гендерная принадлежность, ни возрастная категория не влияет на развитие патологического состояния. Симптомы кандидозного эзофагита могут проявиться как у маленьких детей, так и взрослых людей из средней и старшей возрастной группы.
…
Эрозивный эзофагит – патологическое состояние, при котором поражается слизистая дистального и других отделов пищеводной трубки. Характеризуется тем, что под влиянием различных агрессивных факторов (механическое воздействие, употребление слишком горячей пищи, химических веществ, вызывающих ожог, и прочее) слизистая органа постепенно истончается, и на ней формируются эрозии.
…
okgastro.ru
Печеночная энцефалопатия — причины и симптомы, лечение и диета, стадии заболевания
Печень является одним из наиважнейших органов человека. Если в работе этого природного фильтра происходит сбой, серьезные последствия наступают для всего организма. Узнайте, как проявляется энцефалопатия печени – заболевание, которое может грозить даже летальным исходом. Эта информация при необходимости поможет быстро распознать недуг.
Данное заболевание зачастую является тяжелым осложнением печеночной (гепатоцеллюлярной) недостаточности, цирроза, гепатита. Печеночная энцефалопатия – это целый комплекс серьезных нарушений в работе организма, затрагивающих мышечную, эндокринную и центральную нервную системы. Такой широкомасштабный сбой объясняется воздействием на ЦНС токсинов, не переработанных больной печенью. Сколько живут люди с таким недугом, зависит от того, вовремя ли выявлена болезнь и получил ли больной необходимую медпомощь. Смертность на поздних стадиях этой патологии достигает 90%.
Необходимо знать, что на начальных этапах развития болезни такая патология обратима. Если не принять надлежащих медицинских мер, тяжесть проявляющихся симптомов нарастает, больной впадает в кому и умирает. Чтобы оказать человеку адекватную помощь, врачу важно определить, какая стадия печеночной энцефалопатии на данный момент наблюдается у пациента.
- I стадия (продромальная, прекома I) – снижена концентрация внимания, выражены монотонность речи, смена периодов эйфории и апатии, нарушения сна (бессонница или патологическая сонливость днем).
- II стадия (прекома II)– наблюдаются более серьезные психические и неврологические изменения: больной совершает необдуманные поступки, становится агрессивным, проявляется хлопающий тремор (астериксис).
- III стадия (сопор, неглубокая кома) – ярко выражены нарушения в работе мозга, у пациента проявляются расстройства сознания (ступор, на фоне которого происходит кратковременное возбуждение). Возможны судороги мышц, скрип зубов, недержание мочи. Появляется характерный «печеночный запах» изо рта.
- IV стадия (печеночная кома) – на этом этапе больной гепатоэнцефалопатией теряет сознание, зрачки перестают реагировать на свет, хлопающий тремор исчезает. Появляется ригидность (повышенный тонус) мышц затылка и конечностей, резко выражена желтуха.
Точного ответа, каков патогенез печеночной энцефалопатии, нет. Одним из главных факторов развития нарушения в работе организма считается гепатоцеллюлярная недостаточность. Из-за того, что печень перестает обезвреживать токсины (аммиак, меркаптаны, жирные кислоты), эти вещества распространяют свое пагубное воздействие на мозг. Как осложнение, часто встречается энцефалопатия при циррозе печени. Среди факторов, способствующих развитию болезни, также называют появление в крови ложных нейромедиаторов и нарушение процесса обмена гамма-аминомасляной кислоты.
Печеночная энцефалопатия – симптомы
Заболевание может протекать в острой или хронической форме, поэтому симптоматика у разных пациентов немного отличается. Общие признаки печеночной энцефалопатии таковы:
- расстройства сознания – заторможенность, фиксация взгляда;
- нарушения поведения – раздражительность, безучастность, беспричинная эйфория;
- изменения интеллекта – рассеянность, забывчивость, нарушения письма;
- нарушения сна;
- появление печеночного сладковатого запаха изо рта (такой симптом обусловлен нарушением метаболизма меркаптанов в печени, поэтому данные продукты жизнедеятельности кишечной флоры начинают выводиться через дыхательные пути);
- аритмичные подергивания мышц;
- чередуется повышение и понижение температуры тела.
Лечение печеночной энцефалопатии
Начальным этапом в борьбе с такой опасной патологией является точная диагностика стадии заболевания. Для назначения правильного лечения печеночной энцефалопатии проводится целый комплекс исследований:
- общий анализ крови (для определения лейкоцитоза, снижения количества тромбоцитов, анемии);
- коагулограмма (выявляет ДВС-синдром);
- печеночные пробы (показывают повышение уровня билирубина);
- УЗИ печени и желчного пузыря;
- КТ желчевыводящих путей;
- МРТ печени;
- пункционная биопсия печени;
- электроэнцефалография (определяет степень изменений в головном мозге);
- другие лабораторные тесты, данные которых будут указывать на полиорганную недостаточность.
После постановки диагноза на основе данных исследований, важно обеспечить быструю дезинтоксикацию организма. Неотложной помощью при печеночной энцефалопатии является выведение аммиака и иных токсинов, образующихся в кишечнике. Для этого, используя очищающие клизмы и препараты лактулозы, обеспечивают повышение числа опорожнений от кала (не менее двух раз в сутки). Основная терапия направлена на лечение причин недуга (гепатоцеллюлярной недостаточности, цирроза), а как симптоматические препараты, применяются антибиотики и седативные лекарства.
Диета при печеночной энцефалопатии
Лечение заболевания невозможно без определенной коррекции рациона. Диета при печеночной энцефалопатии предполагает длительное строгое ограничение на употребление белковой пищи – не более 30-40 г в сутки. В особо тяжелых случаях в рационе должен присутствовать только белок растительного происхождения. Параллельно, для нормализации состава крови, назначается прием препаратов аминокислот. Обязательно ограничивается потребление соли. Больной должен кушать каждые 2 часа, еду следует употреблять в жидком или протертом виде.
Видео: что такое печеночная энцефалопатия
sovets.net
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства
Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника
Избыток белка в рационе |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
- быстро нарастающее увеличение концентрации аммиака в плазме;
- увеличение плазменной концентрации и нарушение баланса между синтезом и катаболизмом нейротрансмиттеров и их предшественников в ЦНС.
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
- нарушение сознания;
- изменение личности;
- расстройство интеллекта;
- собственно неврологические нарушения (см. таблицу 2).
| Таблица 2. Шкала оценки нарушений сознания Глазго (GCS). | ||
| Симптом | Выраженность симптома | Балл |
| Сознание | ориентирован | 5 |
| спутанность/заторможенность | 4 | |
| Словесная реакция | ответ невпопад | 3 |
| невнятные звуки | 2 | |
| ответа нет | 1 | |
| выполняет команды | 6 | |
| целенаправленная реакция на боль | 5 | |
| ненаправленная реакция на боль | 4 | |
| Двигательная реакция | сгибательная реакция на боль | 3 |
| разгибательная реакция на боль | 2 | |
| нет реакции | 1 | |
| спонтанная | 4 | |
| Реакция глаз | на голос | 3 |
| на боль | 2 | |
| нет | 1 | |
| Суммарный показатель (10–15 баллов): сопор, 5—10 баллов: прекома, 0—5 баллов: кома. |
Механизм развития ПЭ
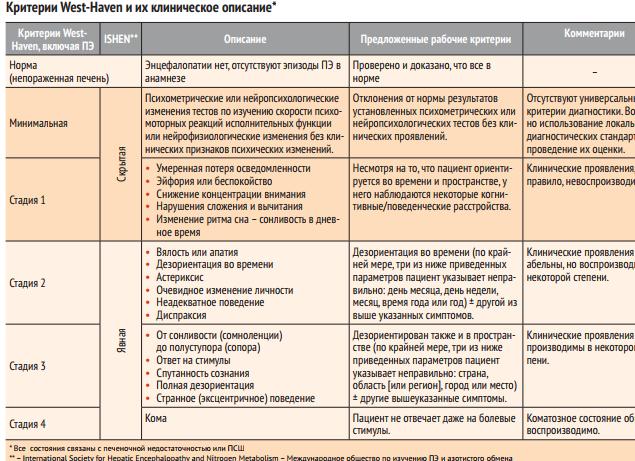
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
- для I стадии НС характерны ослабление концентрации внимания, эйфория и тревожность;
- для II стадии характерны появление сонливости, дезориентация, изменения личности и неадекватное поведение;
- на III стадии НС развиваются ступор, гиперсомния и спутанность сознания, однако больной может выполнять простые команды и произносить слова членораздельно;
- при IV степени НС пациент впадает в кому и контакт с ним оказывается невозможен.
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
| Таблица 3. Характерные особенности ПЭ и делирия при синдроме отмены алкоголя. | |
| Печеночная энцефалопатия | Алкогольный делирий |
|
|
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
| Таблица 5. Факторы, способствующие развитию острой ПЭ при циррозе печени. |
Метаболические:
|
Кровотечение и кровопотеря:
|
Влияние химических и фармакологических факторов:
|
Инфекционные заболевания:
|
| Запоры |
| Рацион с большим содержанием белка |
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
- выявление и немедленное устранение факторов, провоцирующих ПЭ;
- уменьшение количества аммиака и других токсинов, образующихся в кишечнике в процессе пищеварения и жизнедеятельности микробной флоры;
- нормализацию обмена нейромедиаторов.
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
| Таблица 6. Лечение печеночной энцефалопатии. |
|
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
- недостаточную инфузию концентрированных растворов глюкозы, обладающих помимо энергонесущей активности также ярким осмотическим действием, что важно при угрожающем отеке мозга;
- необоснованное и неконтролируемое введение изотонического и других неконцентрированных полиионных растворов, что влечет за собой прямую угрозу развития отека мозга и легких;
- недооценку важности планового назначения осмотических слабительных и экстренной очистки кишечника высокими осмотическими клизмами (эффективно уменьшают всасывание аммиака в кишечнике и его бактериальную контаминацию, способствуют снижению портального давления);
- недооценку опасности диуретической терапии, массивного лапароцентеза и назначения седативных средств в отношении углубления стадии ПЭ.
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
| Таблица 7. Определение алкогольной болезни печени и мозга по МКБ-10. |
Алкогольные заболевания печени
Алкогольные заболевания НС
Психические расстройства
|
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
- Майер К.-П. Гепатит и последствия гепатита. — М.: ГЭОТАР — МЕД., 2001.
- Шерлок Ш., Дули Дж.. Заболевания печени. — М.: ГЭОТАР — МЕД., 1999.
- Bailey B., Amre D. K, Gaudreault P. Crit Care Med 2003 Jan; 31(1):299-305.
- Carthy M. M., Wilkinson M. L. BMJ 1999 May; 318:1256-9.
- Fedosiewicz-Wasiluk M. Pol Merkuriusz Lek 2002 Aug; 13(74):151-3.
- D. W. World J. Gastroenterol 2002 Dec;8(6):961-5.
- Helewski K. J., Kowalczyk-Ziomek G. I., Konecki J. J. Wiad Lek 2002;55(5-6):301-9.
- McGuire B. M. Semin Gastrointest Dis 2003 Jan;14(1):39-42.
- Kelly D. A. Postgrad Med J 2002 Nov;78(925):660-7.
- Samuel D. J. Gastroenterol Hepatol 2002 Dec;17 Suppl 3:S274-S279.
Е. И. Вовк МГМСУ, ННПОСМП, Москва
www.lvrach.ru