 [Эмг нижних конечностей]
[Эмг нижних конечностей]
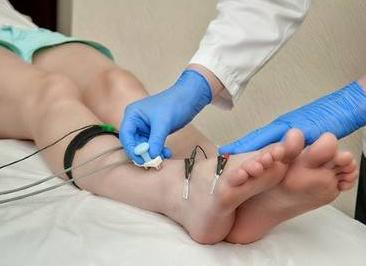
Электромиография нижних конечностей
В последние годы для диагностирования некоторых недугов периферической нервной и мышечной системы медики активно используют электронейромиографию. Это непонятное обычному человеку, не имеющему медицинского образования слово, врачи характеризуют как комплексную электрофизиологическую диагностику, при помощи которой удается выявить дегенеративные изменения на начальной стадии. В этой статье будет дана исчерпывающая информация по всему, что касается ЭНМГ ног.
Определение
Электронейромиография нижних конечностей
Электронейромиография (ЭНМГ) нижних конечностей – это сразу два исследования, которые проводятся в одно время.
- Первое исследование заключается в электромиографии, проводящейся для того, чтобы определить электрическую активность мышц в напряженном и спокойном состоянии.
- Второе исследование заключается в электронейрографии, при помощи которой оценивается скорость прохождения электрических сигналов по нервным волокнам.
При проведении диагностики врач стимулирует периферический нерв при помощи электрического импульса, после чего следит за монитором, на котором будет зафиксирован ответ иннервируемого мышечного участка. При помощи электронейромиографии можно получить следующие результаты:
- Оценить способность мышечного аппарата к сокращению, воздействуя на них раздражающим фактором.
- Определить скоростной показатель и количество импульсных сигналов, проходящих по нервным волокнам.
- Выявить определенные места, в которых диагностируются патологические изменения в нервных тканях.
Кроме этого, можно установить, насколько сильно снижается скорость прохождения импульсных сигналов по нервным волокнам, и посмотреть амплитуду их потенциалов. Современные диагностические методики, которые используют специальные электронейромиографы, позволяют оценить состояние мышечного аппарата и проходящих рядом с ними нервных волокон. Достоверность такого исследование всегда выдает результаты с девяносто пятипроцентной точностью.
Виды
На данный момент используют три методики, создающие полную картину в электронейромиографии для того, чтобы определить патологические состояния нижних конечностей. Сочетая их можно на начальной стадии выявить довольно большое количество недугов.
Перед проведением процедуры специалисты заранее ознакомливаются с результатами диагностики, проводившейся ранее. Для этой цели пациенту необходимо предоставить врачу рентгеновский снимок, имеющиеся анализы, МРТ и КТ, а также записи, находящиеся в медкарте.
Нейромиографию нервных волокон нижних конечностей проводят, придерживаясь многочисленных правил, поэтому данная процедура считается достаточно сложной и трудоемкой. Но, если у пациента есть подозрение на только одно пораженное нервное окончание, то ему предлагают провести диагностику конечностей, используя специальный, соответствующий проблеме диагностический протокол. Таким образом, сокращенная программа диагностики ног, уменьшает время, необходимое на процедуру, удешевляя ее и сохраняя такую же информативность, какую могла бы дать полная диагностика, необходимая врачу, чтобы поставить диагноз.
Стоимость процедуры будет полностью зависеть от того, какой метод проведения будет выбран специалистом.
Поверхностный
Поверхностная электронейромиография
Эта методика является неинвазивной. Ее проводят, используя датчики, закрепляющиеся на нижние конечности пациента. С ее помощью можно оценить импульсы, исходящие от нервных окончаний, которые проходят по волокнам периферической нервной системы. Стимуляцию не проводят, а занимаются лишь исследованием произвольных сокращений.
Игольчатый
Игольчатую диагностику проводят аккуратно, вводя в мышечные ткани нижних конечностей электроды, на концах которых находятся иголочки. Таким образом, специалист наблюдает за активность мышечного аппарата ног пациента.
Стимуляционный
Стимуляционная электронейромиография
Стимуляционное исследование очень похоже на поверхностную электронейромиографию, с единственным отличием, заключающимся в необходимости стимуляции нервных окончаний. При ее проведении врач отслеживает принудительные сократительные процессы, происходящие вдали от тех участков ПНС, которые находятся в недосягаемости диагностических датчиков.
Процедуры, независимо от выбранного специалистом вида, позволяют диагностировать состояние мышечного и нервного аппарата на момент проведения обследования. Ее длительность составляет около шестидесяти минут. Результаты выдаются после расшифровки сразу же в день проведения исследования.
Показания
Недуги, для диагностирования которых необходимо проведение электронейромиографии представлены в большом количестве. Иногда врач назначает только электромиографию или нейромиографию, результаты которой дадут необходимые для постановки диагноза данные. Но, зачастую, эти методики используются именно в комплексе. В большинстве случаев миографию нижних конечностей назначают при подозрении на:
- Полинейропатию.
- Повреждение нервных окончаний в ногах.
- Травму позвоночного столба.
- Остеохондроз.
- Периферическую нейропатию.
- Неврит различной типологии.
При помощи данного исследования удается диагностировать не только недуги касающиеся ног, но обследовать другие участки тела на имеющиеся заболевания. Миография является высокоточной процедурой, которая способна определить как воспалительные процессы, так и малейшие повреждения. Также с ее помощью удается выявить места локализации сдавленных нервных окончаний. Таким образом, можно видеть, восстанавливаются ли нервные ткани при приеме назначенных препаратов или же лечение не дает положительных результатов.
При проведении нейромиографии накожные электроды необходимо накладывать на те участки, к которым ближе всего располагаются нервные окончания, а не просто на больную мышцу. Если не придерживаться этой последовательности, то диагностика не даст необходимых результатов.
Противопоказания
У данной процедуры практически нет противопоказаний, но все же необходимо знать о тех, которые имеются. К ним следует относить:
- Наличие незаживающих трофических изъязвлений.
- Глубокие повреждения эпидермиса на нижних конечностях.
- Присутствие в организме тестируемого сердечных стимуляторов, пластин и эндопротезов.
- Прохождение пациентом курса физиотерапии.
- Эпилепсию.
- Сердечно-сосудистые патологии.
- Психические расстройства. Процедура может вызвать рецидивы шизофрении и прочих психических недугов.
От процедуры лучше отказаться больным СПИДом, гепатитом, людям, имеющим, высокий болевой порог и нарушенную свертываемость крови.
Игольчатый метод лучше не использовать у пациентов, имеющих иммунные нарушения. На состоянии здоровья больного он не отразится, а вот специалист, проводящий диагностику, рискует получить заражение.
Подготовка
Готовиться к электронейромиографии как-то по-особому не стоит. За сутки врач, проводящий процедуры, предупредит пациента о том, что нужно прекратить употреблять препараты, которые провоцируют снижение тонуса мышечного аппарата и приводят к блокировке ацетохинолина, а также тормозят процесс передачи импульсов по нервным волокнам.
За четыре часа до начала исследования нельзя есть. Перед тем как провести ЭНМГ, специалист ознакомляется с картой пациента, изучает анамнез, так как некоторые методики имеют противопоказания к применению.
Проведение
Для того чтобы провести электронейромиографию ног, больному предлагают лечь или сесть, откинувшись на спину. Перед проведением процедуры пациент должен быть расслабленным.
Специалист использует две разновидности электродных датчиков. Если проводится игольчатое исследование, то система с игольчатыми электродами проводит запись отдельных мышечных и нервных импульсов, а электродные элементы, помещенные на кожу, выводят на монитор общие данные, говорящие об активности мускульного аппарата.
При помощи электронейромиографии проводится простая и безопасная диагностика, исключающая риск занесения инфекции и получения травм. К тому же, процедура полностью безболезненная.
Чтобы выделить те места, на которых должны размещаться электроды, специалисты используют каталоги, с расписанными в них областями двигательных участков.
При проведении исследования электродные элементы размещаются на кожных покровах, выше двигательных участков там, где находятся мышечные ткани. Большие электроды накладываются на мускульную ткань, маленькие – на сухожильную.
Чтобы в ткани не попали патогенные микроорганизмы, перед диагностикой кожные покровы протирают спиртосодержащим дезраствором. После того как нижние конечности будут подготовлены, на них наносят гелевый концентрат, позволяющий проводить электродные импульсы.
В диагностике задействована пара элементов. На один из них возлагается стимуляция передачи импульсных сигналов, а на второй – регистрация полученных данных. Между ними обязательно нужно установить заземлитель, роль которого, выполняет фетровый фитиль, смоченной в натрии хлористом.
Чтобы получить информацию о скорости движения импульсных сигналов по нервным волокнам, используется комплексное электрофизиологическое исследование, в состав которого входит М-ответ. Именно он выявляет амплитудные способности мышечных тканей нижних конечностей.
При миографии пациент может не чувствовать ничего, либо время от времени ноги будут слегка покалывать. Также может ощущаться легкий дискомфорт, проходящий сразу после диагностического исследования.
Результаты
Результат исследования больному оглашают в тот же день. Ответ может быть представлен следующими значениями:
- М-ответом. Он говорит о суммарном потенциале волокон мышечных тканей, возникающих при воздействии на них электрических импульсов.
- Ф-волной. Это результат является свидетельство ответа мышечных тканей на стимулирование нервных окончаний электричеством. Он сообщает о том, что на спинномозговом уровне обнаружены повреждения.
- Н-рефлексом. Возникает при раздражении большеберцового нервного окончания. Он свидетельствует о том, что в этой зоне у пациента нет отклонений.
Имея знания о том, что представляет собой электронейромиография нижних конечностей, пациенты легче переносят процедуру, и получают возможность узнать о скрытых недугах, и вылечить уже имеющиеся при помощи данного диагностического метода.
Электромиография (видео)
feet.propto.ru
Эмг нижних конечностей
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Электронейромиография (ЭНМГ) — метод исследования, который проводится для определения состояния периферической нервной и мышечной ткани. Также выполняется для выявления патологии в ранних стадиях на этапе функциональных нарушений.
Методика включает в себя ЭМГ и ЭНГ. ЭМГ – электромиография, что направлена на изучение активности и функциональных особенностей мышечной ткани во время сокращения и в покое. ЭНГ – электронейрография, которая оценивает скорость и правильность проведения импульса по нервным волокнам.
Обследование делают в неврологии, так как оно помогает выявить заболевания периферической нервной системы: мононеврит, полиневрит, невропатию и другие.
Суть метода
Движение мышцы происходит следующим образом: импульс зарождается в головном мозге в центрах, которые отвечают за двигательную деятельность. Дальше сигнал идет через нейроны, нервные пути, сплетения, доходит до мышц и благодаря специальным синапсам переходит из электрической формы в механическую – мышца сокращается.
При наличии патологии на уровне нервов, нервных путей, синапсов функциональность мышцы нарушена: может наблюдаться повышенная утомляемость, непроизвольное сокращение, медленное расслабление, отсутствие движений.
Во время проведения ЭНМГ аппаратом производится импульс и проверяется ответная реакция мышечного волокна на сигнал, что позволяет определить следующее:
- Способность сокращения мышцы в ответ на стимул.
- Количество и качество прохождения импульса по нервным волокнам.
- Скорость проводимости импульса.
- Локализацию поражения нерва при его наличии.
Миография поможет определить поражение на одном из 8 уровней в двигательном пути: надсегментарном, переднероговом, корешковом, на уровне сплетения, нервного столпа, конечных нервных ответвлений, синапсов, миоволокна.
Больше ни одна диагностика не даст полной картины состояния аксона. ЭНМГ позволяет врачу выяснить, где находится проблема.
Методика проведения
Обследование проводят в обязательном порядке утром, желательно на пустой желудок. Если же вы успели поесть, то процедуру делают через 2 часа. За 3 часа до ЭМГ нельзя курить, есть продукты, в которых содержится кофеин (кофе, чай, кола, шоколад).
Также не менее важно перед ЭМГ предупредить врача:
- О наличии искусственного водителя сердечного ритма.
- О приеме препаратов, что влияют на нервную систему (к примеру, миорелаксантов) и антикоагулянтов.
Во время ЭНМГ может появиться легкая боль или покалывание, о чем врач обязательно предупреждает пациента.
Есть 3 способа проведения ЭНМГ:
- Поверхностная. Выполняется с наложением накожных электродов.
- Локальная. Производится с введением электродов в мышечную ткань.
- Стимуляционная. Когда обследование проводится путем наложения как поверхностных, так и игольчатых внутримышечных электродов.
Более эффективной и информативной считается локальная миография, так как электрод в виде иглы вводится непосредственно в мышечную ткань. Однако этот метод может приносить легкий дискомфорт.
Менее дискомфортной считается поверхностная миография. Обычно применяется при значительной кровоточивости, коагулопатиях, тромбоцитопении, высокой чувствительности, инфекциях, которые передаются через кровь.
Отдельными обследуемыми зонами при выполнении ЭМГ считаются мышцы и нервы лицевой области, верхних и нижних конечностей, одной верхней и одной нижней конечности.
Как проводят миографию?
Миография врачом проводится так: пациент лежит (в некоторых случаях сидит). На поверхность кожи устанавливают накожный электрод, в мышцу погружают игольный электрод. Электрод подключен к специальному регистратору – электромиографу, что регистрирует электрическую активность мышцы.
Накожные электроды накладываются следующим образом: кожа протирается спиртом, затем специальным гелем. Размещают индифферентный электрод над сухожилием, главный – над брюшком мышцы, третий – между двумя предыдущими в качестве заземления.
Миография обычно проводится за полчаса-час (время зависит от объема исследуемых мышц). При этом производится запись электромиограммы, которая по своим свойствам похожа на электрокардиограмму.
Проведение электронейрографии
Во время выполнения ЭНГ на поверхность в месте проекции исследуемого нерва ставится металлический электрод. Второй электрод размещается в области мышечного волокна, где иннервирует исследуемый нерв.
Импульс отправляется на первый электрод, продолжается на нерв и вызывает мышечное сокращение. Аппарат фиксирует время прохождения сигнала от нерва к мышце – скорость импульса. Процедура проводится за 15–60 минут.
Электронейография считается безопасным методом диагностики нервов и мышц. Единственное, в том месте, где вводилась игла, останется синяк. Процедура безвредна для здоровья, потому как показатель силы электрического сигнала небольшой.
Показания
ЭНМГ необходима в случаях неврологической патологии. Впрочем, исследование применяют в ревматологии и ортопедии, нейрохирургии, офтальмологии, стоматологии. Также используется в реабилитационной и спортивной медицине.
К показаниям к проведению ЭНМГ можно отнести следующие состояния:
- Полинейропатии или мононейропатии.
- Травматизация спины.
- Травматическое повреждение головного мозга.
- Разные невропатии и невриты.
- Остеохондроз.
- Вибрационное заболевание (особенно с поражением нижних конечностей).
- Сирингомиелия.
- Рассеянный склероз.
- Патологические процессы мышечной ткани (миозит, миастения).
- Заболевание Паркинсона.
- Сахарный диабет (для подтверждения наличия нейропатии верхних или/и нижних конечностей).
Также такое обследование, как электронейромиография используется в сфере ортопедии для оценки нарушенных двигательных функций после их восстановления.
В медицине электронейромиография помогает выявить уровень поражения нервно-мышечного аппарата, определить локализацию поражения ткани, выяснить распространенность процесса. С ее помощью удается определить характер патологии, выраженность, динамику процесса.
Электромиография нижних конечностей
Миография, применяемая для обследования нижних конечностей, поможет выяснить причину слабости ног и нарушения походки, пониженной/повышенной чувствительности. Можно будет обнаружить источник болевых ощущений. Для большей информативности можно дополнять УЗИ нервов нижних конечностей.
Такое обследование нижних конечностей, проводится с определением функции следующих нервов:
- Седалищного – нарушения проводимости может наблюдаться при неправильном проведении внутримышечных инъекций, ущемлении нерва мышцами таза, инфекционном поражении (герпес), травмах после падения, неправильном положении тела (сидя за столом).
- Запирательного – патология наблюдается при ущемлении в канале при наличии там грыжи.
- Подкожного – можно наблюдать нарушения при защемлении нерва в канале или при тромбофлебите подкожной вены.
- Бедренного – патология при повреждениях во время операций, после физической активности, в случае инфекции.
- Латерального кожного – проводимость уменьшается при значительном давлении (так называемая джинсовая болезнь).
- Большеберцового (что отвечает за движения голени и стопы) – повреждения, травмы, воспаления этого нерва являются одной из причин косолапости, болей в голенях.
- Малоберцового – часто функция нарушается от травм у людей, которые часто ходят на высоких каблуках, любят сидеть в позе нога на ногу.
- Нервов стопы – патология появляется после переломов, вывихов стопы, операций, при опухолях, как следствие ношения неудобной обуви.
Такое исследование нижних конечностей, используется чаще всего, так как сейчас люди редко следят за выбором правильной обуви, не обращают внимания на походку, ведут в основном сидячий образ жизни. Все это способствует застою в нижних конечностях и появлению воспалительных и дистрофических явлений.
ЭМГ верхних конечностей
ЭНМГ включает исследование функциональной целостности срединного, локтевого и лучевого нервов. Стимуляционная миография дает информацию о локализации (рубец после раны, деформации, перелома, место ущемления нерва сухожилием, связкой или вследствие воспалительного процесса) и объеме повреждения нервов верхних конечностей.
Игольчатая ЭМГ эффективна при изучении нынешнего состояния нервного волокна, определении динамики процессов восстановления. Также применяется для составления прогноз и для определения показаний к операции.
Миография верхних конечностей может помочь в выборе адекватного лечения: достаточно ли текущего лечения, надо ли дополнительные методы, какие прогнозы на выздоровление.
Электронейромиография лица
За мимику и другие движения лица отвечают лицевой и тройничный нервы. Как только в нервах или в мышцах проявляется нарушение, возможна частичная парализация лица. Чтобы выяснить причину, почему лицо утратило подвижность, проводят ЭНМГ.
Электронейромиография включает следующие этапы:
- Диагностика лицевого нерва (отвечает за мимику) – можно выявить этиологию слабости/повышенной активности лицевых мышц.
- Диагностика тройничного нерва (отвечает за чувствительность и за жевание) – можно обнаружить этиологию болей, патологии лицевой чувствительности и нарушения работы жевательных мышц.
- Исследование лицевых и жевательных мышц – этот этап информативный при парезах/параличах лицевого нерва, дисфункции суставов, болях.
Такое исследование поможет выяснить причину патологии и дать информацию для назначения эффективного лечения.
Противопоказания
Электромиография – процедура, которая является абсолютно безопасной для любого пациента и особых противопоказаний не имеет. Но необходимо быть осторожными при наличии воспалительных, опухолевых поражений кожи в месте постановки электрода.
К относительным противопоказаниям к применению миографии относятся:
- Психические расстройства.
- Гипертония третей стадии.
- Эпилепсия.
- Использование пациентом кардиостимулятора, стенокардия.
Кроме того, игольчатая миография проводится с осторожностью у пациентов с наличием ВИЧ, СПИД, гепатита и т. д. Дело в том, что существует риск передачи заболевания через кровь к медицинскому персоналу. Поэтому в таких случаях необходимо просто с осторожностью выполнять процедуру по всем правилам индивидуальной защиты медицинского работника.
Электронейромиография поможет не только выявить патологию, но и спрогнозировать дальнейшее течение заболевания, подобрать более эффективное лечение.
Варусная деформация нижних конечностей у детей характеризуется О-образной формой ног. При этом колени вместе не сводятся, образовывая открытый угол. За счет патологии со временем развиваются изменения в других отделах нижних конечностей. Возможно искривление голеней, но в основном страдает стопа.
Причины возникновения патологии
Причин развития варусной деформации ног у детей огромное количество. К основным относятся:
- Дисплазия большеберцовых костей, или врожденная гипоплазия. Характеризуется возникновением неравномерных изменений. Этот признак позволяет отличить заболевание от физиологического состояния, которое практически всегда наблюдается у грудничков.
- Рахит. Обусловлен дефицитом витамина Д в костях, в результате чего они делаются хрупкими, и когда ребенок начинает становиться на ножки, могут искривляться под весом тела. Ноги приобретают 2-х стороннюю О-образную конфигурацию или одностороннюю варусную кривизну. Несмотря на то, что рахит в нынешнее время является редкой патологией, по-прежнему существуют случаи регистрации этого заболевания. Ведь ребенок может испытывать недостаток витамина Д в любое время — при внутриутробном развитии, в период новорожденности и после отмены грудного вскармливания.
- Варусная деформация ног может формироваться и в старшем возрасте. Важный период, когда существует повышенный риск возникновения рахита — подростковый рывок. Сопутствующими факторами являются: дефицит витамина Д, который поступает с продуктами питания, недостаточное пребывание на свежем воздухе, хронические недуги и плохие условия жизни.
- Кишечный рахит. К его развитию приводят заболевания ЖКТ, сопровождающиеся нарушением всасывания питательных веществ, в том числе и витамина Д. Это состояние может развиваться и при длительном расстройстве кишечника.
- Почечный рахит. Некоторые заболевания почек приводят к усиленному выведению кальция и фосфатов из организма человека. В результате этого уменьшается минерализация костей, и они становятся подвержены деформации.
- Болезнь Блаунта. Характеризуется углообразным искривлением голени. Это обусловлено патологией большеберцовой кости.
Диагностика варусной деформации ног
У новорожденных детей присутствует физиологическое искривление нижних конечностей. Это состояние обусловлено внутриутробным положением плода. При росте и развитии малыша ноги постепенно выравниваются.
Как правило, заподозрить патологическую варусную деформацию можно тогда, когда ребенку исполнится 1 год. В этот период дети уверенно стоят на ногах, некоторые ребятишки уже ходят. Поэтому при возникновении малейших сомнений мама обязательно должна проконсультироваться с ортопедом.
Чтобы установить диагноз варусной деформации голени у детей, врач тщательно осматривает пациента, собирает анамнез — в каком возрасте появились первые признаки, наследственность. В обязательном порядке больному делают рентгенографию голеней. С помощью этого метода исследования на фото можно увидеть варусное искривление кости и патологические изменения колена или стопы, которые развиваются в результате компенсаторных механизмов. При необходимости врач может направить на дополнительную рентгенографию тазобедренных суставов и стопы.
В обязательном порядке нужно исключить вероятность рахита. Для этого следует сдать анализы крови на уровень кальция, фосфора и щелочной фосфатазы.
В случае сопутствующих недугов желудочно — кишечного тракта и почек необходима консультация профильного специалиста — гастроэнтеролога и нефролога.
Если присутствует подозрение на болезнь Блаунта или Педжета, дополнительно следует провести КТ или МРТ голени.
Лечение варусной деформации нижних конечностей
Прежде чем приступить к терапии патологии, следует установить причину ее возникновения. На основе этих данных решается вопрос о целесообразности проведения консервативного или оперативного лечения.
В первую очередь следует устранить причины данного недуга. Если деформация возникла в результате нарушения минерального состава костей, необходимо позаботиться о том, чтобы насытить организм полезными веществами. Дополнительно следует принять меры, чтобы эти витамины и минералы усвоились, а не прошли транзитом через организм больного.
Комплексное лечение заболевания, ставшего причиной развития деформации, позволит провести действенную коррекцию варусного искривления консервативными методами.
Важную роль в успешной терапии играют физические упражнения. Специально разработанный комплекс движений, направленный на укрепление мышц и коррекцию формы стопы, поможет скорейшему устранению дефекта. Обязательно применение ортопедической обуви, а также корректоров и супинаторов. Специальные туфли, сапоги, босоножки и тапочки помогут скорректировать неправильную поступь и не допустят формирования плоскостопия, которое очень часто является осложнением патологии. В комплексное лечение обязательно входят массаж и другие физиотерапевтические процедуры по рекомендации врача.
Необходимый объем корректирующих мер подбирается в зависимости от степени варусного искривления, возраста пациента и наличия осложнений. Весомым показателем является успешная ликвидация причин, вызвавших развитие патологии.
При отсутствии положительного результата после проведенной терапии у ребенка или в случае сильной деформации рекомендуется оперативное лечение — корригирующая остеотомия. Это очень серьезное хирургическое вмешательство, во время выполнения которого врач выпиливает определенного размера фрагмент с большеберцовой кости и крепит его с помощью специальных зажимов или винтов к голени. Следующим этапом проведения операции идет остеосинтез. Его выполняют с применением специального аппарата Илизарова.
После хирургического вмешательства пациента ждет длительный период ношения устройства и восстановления после его снятия. Кроме того, существует высокий риск возникновения осложнений. Это может быть:
- развитие кровотечения в результате повреждения кровеносных сосудов;
- присоединение бактериальной инфекции;
- сильный болевой синдром.
Длительность ношения аппарата Илизарова врач определяет в зависимости от степени выраженности варусной деформации. Как правило, этот период составляет около 2 месяцев. Снять устройство может только специалист. Детям процедура проводится под местной или даже общей анестезией.
Варусная деформация успешно поддается консервативной терапии, но только на начальных этапах заболевания. Если вы заметили у ребенка О-образное или Х-образное искривление ног, нужно как можно быстрее обратиться к ортопеду, чтобы установить правильный диагноз, убрать причину возникновения патологии, провести коррекцию и не допустить дальнейшего прогрессирования.
Миозит
Под миозитами подразумевают воспалительные поражения мышц. Причем поражается здесь именно скелетная мускулатура, а не гладкие мышцы внутренних органов. В этой группе объединены самые разные по этиологии, течению и степени распространенности патологические процессы. Миозитом может быть поражена как одна из мышц, так и большие мышечные массивы. В последнем случае говорят о полимиозите. Кроме того, в воспалительный процесс могут вторично вовлекаться близлежащие анатомические образования – кожа (дерматомиозит), нервные волокна (нейромиозит) суставы (миозит с артритом).
Причины
Среди всего многообразия причин мышечных воспалительных процессов следует отметить:
- Травмы
- Различные инфекции, в т.ч. и гнойные
- Глистные инвазии
- Физические нагрузки
- Неблагоприятные внешние воздействия – холод, вибрацию
- Интоксикации
- Наследственный фактор.
Патогенез
Чаще всего миозиты развиваются вследствие различных инфекций. Как правило, это различные вирусы, кишечная палочка, стафилококки и стрептококки. В связи с этим миозитом могут осложняться различные инфекционные заболевания – грипп, ангина, воспаления миндалин (тонзиллиты), пневмонии, воспаления мозговых оболочек (менингит). При распространении гнойной инфекции по организму с током крови в мышцах формируются гнойные очаги, или абсцессы. Особенно наглядно это прослеживается при сепсисе. Внедрение в гнойной инфекции в мышечную ткань может быть обусловлено травмой с повреждением кожных покровов, и даже обычной внутримышечной инъекцией, сделанной с нарушением правил антисептики.
Другой механизм возникновения миозита из-за инфекции – аутоиммунный. Этот механизм чаще всего развивается при стрептококковой инфекции. Суть этого процесса в том, что микробные токсины (антигены) фиксируются на соединительной ткани. В ответ на это иммунной системой выделяются антитела, которые поражают соединительную ткань. Следует заметить, что мышцы – это не только мышечные волокна, но и соединительнотканные структуры, образующие так называемую строму мышц. Сюда входят коллагеновые и эластические волокна, фиброзные мышечные капсулы, сухожилия, и т.д. При аутоиммунных процессах поражаются сначала эти структуры, а следом – и мышечные волокна. Так развиваются миозиты при ревматизмах, ревматоидных артритах, системной красной волчанке, и других коллагенозах.
Токсические миозиты могут быть обусловлены как эндогенной (внутренней) интоксикацией, так и внешними ядами. Эндогенные токсины образуются при обменных нарушениях вследствие недостаточности внутренних органов (сердца, печени, почек) или эндокринных расстройствах (тиреотоксикоз, сахарный диабет). Токсический миозит может наблюдаться и при внешних отравлениях некоторыми лекарствами, промышленными ядами. Сюда же можно отнести и злоупотребление алкоголем.
Отдельно следует упомянуть оссифицирующий миозит, характеризующийся патологическим окостенением мышечной ткани. Собственно говоря, окостенение с отложением солей кальция происходит не в мышцах, а в соединительнотканной строме. Механизм этого процесса до конца не изучен. Известно лишь, что оссифицирующий миозит может быть следствием травм, обменных нарушений и наследственной патологии. Еще один особый вид миозита – паразитарный, когда воспаление и последующее расплавление мышечной ткани обусловлено внедрением в мышечную ткань личинок паразитов, как, например, при трихинеллезе, цистицеркозе.
Симптомы
- Симптомы всякого воспаления, в том числе и мышечного, включают в себя:
- Боль
- Покраснение
- Отек
- Гипертермию (покраснение)
- Нарушение функции.
В зависимости от выраженности и скорости нарастания этих симптомов миозит может быть острым или хроническим. Причем хронический миозит зачастую развивается как осложнение нелеченого острого. И чем обширнее поражение мышц, тем тяжелее проходит заболевание. Чаще всего миозитами поражаются мышцы шеи, грудной клетки, спины, голеней и стоп. Нередки миозиты мелких мышц кистей и предплечий у рабочих-токарей, водителей, музыкантов.
Ведущим симптомом миозита является боль. Собственно говоря, именно болью чаще всего миозиты заявляют о себе. Поначалу боль нерезкая, ноющая, появляющаяся лишь при движениях и ощупывании воспаленных мышц. В последующем боль усиливается и становится постоянной не только при движениях, но и в покое. Усиление боли зачастую сопровождается гипертермией (повышением температуры). Гипертермия может быть местной, когда горячим становится лишь патологический участок, и общей, когда развивается лихорадка. Появление и усиление лихорадки – верный признак гнойного миозита. Местный симптом гнойного абсцедирующего миозита – появление так называемой флюктуации, когда гнойное содержимое колеблется под кожей при надавливании.
Вообще, кожа в большинстве случаев тоже вовлекается в процесс, то есть миозит часто переходит в дерматомиозит. Проявляется это сначала покраснением и отеком, который с мышечной ткани переходит на кожу. Помимо покраснения дерматомиозит может проявляться узелковой или пятнистой сыпью, кожным зудом. В некоторых случаях, как, например, при сепсисе, наряду с миозитом возможен некроз кожных покровов.
Нарушение функции воспаленных мышц – это, прежде всего, снижение объема движений. Оно может проявляться по-разному, в зависимости от групп пораженных мышц. Например, при шейном миозите возможны не только затруднения движения головы, но и нарушения глотания, при грудном – снижение дыхательной экскурсии грудной клетки. В свою очередь это может привести к застойным явлениям в легких и к пищеварительным расстройствам. При миозитах мышц нижних конечностей наблюдается затруднение походки вплоть до полной обездвиженности.
При миозитах вторично поражается не только кожа, но и нервные волокна. Это проявляется нейромиозитом со снижением чувствительности и появлением ощущения жжения, покалывания, ползания мурашек. Хотя иногда может наблюдаться повышение чувствительности – гиперестезия. Снижение мышечной силы сочетается с ограничением подвижности в близлежащих суставах. В поздних стадиях хронического миозита возможно «усыхание» мышц из-за необратимых атрофических изменений.
О симптомах миозита грудной клетки вы узнаете, прочитав эту статью, а об особенностях этой болезни у детей написано тут.
Диагностика и лечение
Диагностика миозита осуществляется на основании характерных жалоб пациента и вышеуказанных симптомов. Косвенными признаками воспаления будут соответствующие изменения в общеклинических анализах кров и мочи. Более информативный метод, отображающий состояние скелетных мышц – это ЭМГ (электромиография).
Тактика лечения миозитов в основном зависит от их этиологии. В основном это обезболивающие и нестероидные противовоспалительные средства (НПВС) – Ортофен, Анальгин, Диклофенак, Вольтарен, Индометацин, и т.д. Эти средства снимают боль и жар, облегчают состояние пациента, но практически не устраняют этиологические факторы миозита. А ведь этиологическое лечение – самое эффективное. При инфекционных миозитах – это антибиотики, при паразитарных – длительный курс антигельминтной терапии. Если в мышцах развился гнойный процесс, без хирургического вмешательства не обойтись – необходимо вскрытие и дренирование абсцесса.
Обширные миозиты приводят к интоксикации организма. Поэтому нужны инфузии (внутривенное капельное введение растворов), введение сердечных средств, витаминов, иммуностимуляторов. Медикаментозное лечение миозита проводится в комплексе с физиотерапией. Собственно говоря, физиотерапию можно проводить и дома в виде согревающих компрессов и растирания мазями на основе пчелиного и змеиного яда (Апизартрон, Випросал). О видах мазей при боли в спине подробно написано в этой статье.
Но без физиотерапевтических процедур не обойтись. Хорошим эффектом обладают УВЧ, электрофорез, фонофорез, амплипульс, диадинамические токи. Правда, их нельзя применять в фазе обострения, а также при токсическом, гнойном и паразитарном миозите. Физиотерапию проводят в комплексе с массажем. Задачи массажа – укрепление мышц после воспаления, улучшение в них кровообращения и ликвидация застойных явлений. Все это достигается благодаря умелому воздействию рук массажиста на проблемные участки.
О народных методах лечения миозита, написано здесь
Окончательно восстановить утраченный объем движений можно с помощью занятий лечебной физкультурой. При этом главное, чтобы нагрузки были дозированными и осуществлялись под контролем соответствующего специалиста. После разрешения обширных тяжело протекавших миозитов показано санаторно-курортное лечение.
Еще статьи про миозит
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
artroz.lechenie-sustavy.ru
Электромиография нижних конечностей
ЭНМГ нижних конечностей — современный диагностический метод, позволяющий выявлять посылаемые мозгом импульсы и таким образом оценивать состояние нервных волокон. Человек двигается, выполняет действия, но это возможно не только благодаря мозгу, отдающему сигналы, но и функциям периферических нервов.
Они буквально пронизывают органы, мышечную ткань и выполняют управленческую функцию, передавая к ним команду мозга. Но эта система достаточно уязвима, ведь инфекции, токсические вещества, травмы способны вывести ее из строя. ЭНМГ обнаруживает подобные нарушения, определяя степень их тяжести и причины возникновения.
Задача диагностического исследования
Электронейромиография — это способ, позволяющий при помощи компьютерного оборудования проводить обследование нервных импульсов, изучая его движение по чувствительным нервным тканям.
Данное диагностирование верхних и нижних конечностей дает возможность специалисту оценивать состояние мышечных волокон, кроме того, корешков нервов, которые расположены вблизи. Причем результат выходит максимально точным, вследствие чего врач может установить причину расстройства.
Во время ЭНМГ происходит стимуляция периферического нерва посредством электрического импульса, а инновационная аппаратура распознает мышечный ответ и регистрирует его.
Диагностика дает данные, которые не могут с такой же точностью выявить другие методы:
- Оценку способности сокращения волокон мышц в процессе воздействия внешних раздражителей. Количественное и временное измерение передвижения импульса по тканям нерва.
- Максимально точное обнаружение места, в котором повреждены волокна нервов.
- Выявление снижения скорости, с которой импульсы передвигаются по нервным тканям, а также амплитудные изменения их потенциала.
ЭНМГ конечностей применяются для ранней диагностики, так как методика позволяет выявлять заболевания мышц даже на первых стадиях, когда симптомы не столь выражены. Естественно, что это повышает шансы скорейшего выздоровления без осложнений. Кроме того, метод способствует определению стадии денервационно-реиннервационного синдрома, развивающегося в мышечных волокнах.
При обнаружении патологических изменений в тканях нижних или верхних конечностей специалист продолжает использовать данную диагностику, но уже для анализа результатов назначенной терапии.
Далеко не каждое обследование дает результаты, по которым возможна постановка топического диагноза. Однако ЭНМГ определяет область локализации, распространение очагов патологических изменений непосредственно в нервной системе. В отличие от других методик этот способ позволяет выявлять имеющиеся повреждения, состояние аксонов, кроме того, определять, какая их часть подверглась патологическому процессу: корешок, сплетение нервов или один нерв.
Естественно, что такие возможности оценили многие специалисты и успешно применяют в своей практике.
Точное обнаружение проблемы позволяет назначать адекватное лечение и осуществлять быстрое избавление от недуга.
Врач может назначить один из 3 видов обследования, исходя из показаний:
- поверхностный;
- игольчатый;
- стимуляционный.
Они отличаются методом фиксации электродов на теле человека, а также информацией, которая добывается с их помощью.
Самой простой процедурой без боли и дискомфорта считают поверхностную электронейромиографию. При диагностике биполярные и однополярные электроды, присоединенные к аппарату, прикладываются к кожным покровам, поэтому методика является неинвазивной.
Среди прочих обследований данный способ считается достаточно эффективным, так как с его помощью возможно оценить состояние мышц разных групп. Но среди ЭНМГ он обладает самой низкой чувствительностью, вследствие чего исследует только те мышечные ткани, которые расположены рядом с кожным покровом. Поэтому чаще используется при противопоказаниях к применению игольчатого вида диагностики.
Поверхностный метод из-за присущей ему безболезненности используют чаще для следующих пациентов:
- детей;
- людей, у которых низкий болевой порог;
- при трансмиссивных инфекциях;
- при усиленной кровоточивости.
Наиболее информативной является игольчатая (локальная) ЭНМГ. Для ее проведения в мышцу вставляют электрод в виде тончайшей иголочки, поэтому данное диагностирование относится к инвазивным процедурам. Благодаря тому, что иглы проникают вглубь тканей, исследуются волокна, расположенные глубоко под кожей, причем информация поступает и при спокойном состоянии мышц, и при их напряжении.
Подобный метод дает высокую результативность при нейронных повреждениях мышечных тканей или других патологических изменениях, расположенных глубоко в теле. Игольчатая ЭНМГ назначается при патологиях нервных волокон как нижних конечностей, так и прочих отделов. Ее проведение сопровождается болевыми ощущениями, которые проходят сразу по окончании процедуры.
Это диагностическое обследование рекомендуется только при серьезных показаниях, а в качестве первичного изучения пораженных тканей нервов проводится поверхностная электромиография.
Игольчатая и поверхностная процедуры основываются на способности здоровых (без патологических изменений) мышечных тканей давать ответ на раздражитель, в роли которого выступают электрические импульсы.
Существует еще одна методика, которая назначается для оценки проходимости нервных импульсов вдоль сенсорных и моторных волокон мышечной ткани — это стимуляционная ЭМГ. Данный вид диагностики наиболее эффективен при невральных патологиях и нейротравмах.
Тип диагностирования назначается на основе симптомов и течения недуга. Уже при установленном диагнозе специалист может порекомендовать пройти более подробное обследование — локальное, чтобы выяснить нюансы повреждений.
В каких случаях назначается данный метод
Что же может стать причиной назначения электронейромиографии? Стоит отметить, что в случае с данным тестированием нет стандартов, на которые следует ориентироваться при определении диагностических мер.
Выбор методики (локальное, поверхностное, стимуляционное обследование, определение участка нервных и мышечных тканей для анализа) происходит исключительно из индивидуальных особенностей и клинической картины болезни у конкретного пациента. Специалисту требуется определить ряд задач, которые и будут решаться путем проведения ЭНМГ конечностей.
Стоит рассмотреть ряд ситуаций, при которых назначается комплексное диагностирование с проведением электромиографии или электронейромиографии. Естественно, что речь идет об ориентировочных данных, и идентичные болезни нейроструктур встречаются редко. В каждом организме повреждение нервов может давать различную симптоматику. Но все же есть усредненные данные:
- Симптомы, сигнализирующие о развитии синдрома канала, который называют карпальным или запястным (немеют кисти рук, пальцы). В этой ситуации назначают стимуляционный тип диагностики одной кисти, с большинстве случаев этого достаточно, чтобы патология подтвердилась.
- Если диагноз остается открытым, то может быть предложено игольчатое обследование, чтобы подтвердить или исключить радикулопатию, плексопатию. Либо проводится стимуляционная ЭНМГ области нижних конечностей, опять же для выявления вышеперечисленных патологических состояний.
Состояния, требующие проведения диагностического метода
Этот же подход применяется и при подозрениях на другие невропатические расстройства или признаках туннельного синдрома. Иногда диагностика дополняется ультразвуковым исследованием нервов.
При невропатии в области лица назначается стимуляционный вид тестирования, применяемый для определенной зоны. Если у врача есть предположения о полном поражении тканей нерва или имеется повод для выявления более точных показаний для проведения операции, то он может порекомендовать сделать игольчатую электромиографию.
При подозрении на радикулит проводят стимуляционную процедуру в одной области (ноги или руки) и игольчатую в мышечных тканях, реагирующих на повреждение нервного корешка (врач определяет, какие мышцы нуждаются в обследовании исходя из клинической картины).
Если есть признаки полиневропатии (диффузного повреждения нервов периферической системы), то речь идет о назначении стимуляционной ЭНМГ двух областей. В некоторых ситуациях требуется и игольчатое обследование, которое помогает определить характер протекающей в нервах патологии.
При подозрении на заболевания мотонейронов (бокового амиотрофического склероза, спинальной мышечной атрофии) рекомендуется пройти процедуру, направленную сразу на две конечности — руку и ногу — и игольчатую ЭМГ мышечных тканей, иннервируемых с различных уровней (по имеющимся симптомам врач определяет, какие мышцы нужно изучать).
Если присутствуют признаки миастенического синдрома (миастении), то пациента направляют на стимуляционную процедуру двух-трех областей. В большинстве случаев это нервы лица, плечевого пояса и нижних конечностей. Последнее обязательно, если симптомы указывают на синдром Ламберта-Итона. Чаще всего данного тестирования оказывается достаточно, но при сложном течении заболевания или затруднении в определении диагноза может быть дополнительно выполнено игольчатое обследование.
При подозрении на миопатические нарушения (миодистрофию наследственного характера, воспаление поперечнополосатой мускулатуры и др.) проводится стимуляционная ЭНМГ двух конечностей (верхней и нижней), кроме того, игольчатая электронейромиография (набор мышечной ткани определяет специалист).
Если произошло повреждение нервов вследствие травмы, назначают и стимуляционную процедуру (одной области), и игольчатую. В некоторых случаях возможно дополнительное ультразвуковое исследование нервных волокон (чаще это бывает при подозрении разрыва ствола нерва).
Подготовка к процедуре
Процедура электронейромиографии не требует особых приготовлений. Специалист предупреждает, что за 24 часа до мероприятия необходимо прекратить принимать лекарства, которые снижают тонус скелетных мускулов (миорелаксанты), блокируют ацетохинолин (антихолинергики), влияют на процессы передачи нервных импульсов.
Минимум за 4 часа до обследования не стоит принимать пищу. Специалист перед ЭНМГ обязательно должен ознакомиться с историей заболевания, так как игольчатую диагностику в некоторых случаях не назначают, например, при проблемах со свертываемостью крови.
Как проходит процесс обследования
При электронейромиографии конечностей предлагают прилечь или присесть, откинув спину. Перед процедурой человек обязательно должен расслабиться.
Используются 2 типа электродов. При применении игольчатых элементов аппарат записывает отдельные нервные и мышечные единицы, а электроды, которые помещаются на кожные покровы, дают информацию общего характера об активности мускулов.
Использование поверхностного ЭНМГ обеспечивает простое безопасное диагностирование — без риска развития инфекционной болезни и травмирования. Кроме того, его отличает полная безболезненность. Чтобы выяснить, куда крепить электроды, специалисты руководствуются специальными пособиями, которые указывают на расположение двигательных областей.
При данном диагностировании электроды помещают на кожные покровы чуть выше двигательной точки, где располагается мышца. Большая поверхность элемента размещается на центр мускульной ткани, меньшая — на сухожилие.
Чтобы исключить вероятность попадания болезнетворных микроорганизмов, кожу протирают специальным антисептиком, содержащим спирт. После поверхность покрывают гелем, способствующим проведению импульсов электрода.
Участвуют в процессе 2 элемента: один стимулирует передачу импульсов, второй — регистрирует полученную информацию. Все изменения функций выявляются. Между электродами требуется обязательная установка заземления, для этого фитили, выполненные из фетровой ткани, врач смачивает в хоридно-натриевом растворе.
Чтобы получить данные о том, с какой скоростью движется импульс по тканям нерва, применяют комплексную электрофизиологическую диагностику, включающую М-ответ. Именно благодаря ему появляется возможность выявления амплитуды способностей мышечных волокон.
Расшифровка результата
Что же выясняет врач в ходе исследования? В расшифровку входит ряд параметров:
- М-ответ — потенциалы мышечных волокон в сумме, которые возникают под воздействием электрического стимулирования;
- Ф-волна — ответ мышечных волокон на электрическое стимулирование нерва, которое сигнализирует о том, что повреждение произошло на уровне спинного мозга;
- Н-рефлекс — при норме всегда возникает, когда раздражают большеберцовый нерв.
Существуют ситуации, когда данное мероприятие проводить не рекомендуется. Это бывает:
- если у пациента наблюдаются незаживающие язвы;
- при глубоких повреждениях кожного покрова на руках или ногах (сильных ожогах, ранах с нагноением);
- если у пациента в организме присутствуют металлические пластины, эндопротезы, стимуляторы сердечной деятельности;
- не рекомендуют ЭНМГ проводить сразу после посещения физиокабинета;
- при эпилепсии;
- при заболеваниях инфекционного происхождения в острой форме;
- при острых формах патологий сердечно-сосудистой системы, например, после перенесенного гипертонического криза или приступа стенокардии.
Тяжелые расстройства психики могут вызвать определенные осложнения в процессе обследования.
Существует ряд относительных противопоказаний, при которых процедуру назначают с осторожностью:
- ВИЧ-инфекция;
- гепатит;
- нарушенная свертываемость крови;
- высокий порог болевой чувствительности.
Если провести игольчатую ЭНМГ нет возможности, ее заменяют поверхностным видом.
Специалисты уверены, что эффективность подобного тестирования в разы превышает все имеющиеся риски, а поверхностная процедура вообще отличается полной безопасностью.
В случае если врач назначил электронейромиографию, отказываться от ее прохождения нецелесообразно.
Что такое электронейромиография и как проводится обследование?
Электронейромиография (ЭНМГ) – это комплексное исследование, при помощи которого определяют общее функциональное состояние периферической нервной системы и мышц.
Объединяет в себе оба метода исследований, описанных выше, что дает более полную картину:
- Электромиография (ЭМГ) – это аппаратный метод исследования биоэлектрической активности мышц, с помощью которого определяют потенциал двигательной единицы в состоянии покоя и во время сокращения. Как известно, каждая мышца содержит разное количество волокон, от 7 до 2.000, которое зависит от вида мышцы. Сокращаясь синхронно, мышечные волокна образуют потенциал двигательной единицы, который является суммой потенциалов мышечных волокон. Размеры и форма потенциалов может изменяться при различных заболеваниях периферической нервной системы. По этим изменениям можно судить о состоянии периферической и центральной нервной системы. Амплитуда колебаний мышечного потенциала составляет всего несколько милливольт, а длительность – не больше 25 мс. Электромиограф улавливает и визуализирует их на фотопленке в виде кривой — электромиограммы.
- Электронейрография (ЭНГ) – это аппаратный метод, позволяющий измерить скорость проведения электрического импульса по нервам. Мышцы, как и другие органы-исполнители, связаны с центральной нервной системой с помощью периферических нервов. Сигнал передается по нервам к спинному и головному мозгу, то же самое происходит и в обратном направлении. Во время исследования проводят стимуляцию периферического нерва и замеряют уровень активности в двух других точках по пути ее следования.
В чем суть методики
Нервная система нашего организма состоит из двух частей, которые функционально связаны друг с другом – центральная нервная система и периферическая.
Связь между ними осуществляется посредством электрических импульсов, передающихся по нервам от нервных окончаний к головному и спинному мозгу. Все наши ощущения — это информация, полученная от рецепторов и переданная в мозг.
При патологиях или заболеваниях нарушаются пути следования импульса и способность правильного восприятия информации.
Например, может появиться ощущение онемения, покалывания или мурашек по коже. Встречаются нарушения болевой чувствительности, а также работы органов зрения, слуха и обоняния.
При повреждении или нарушении пути следования импульса от головного или спинного мозга к мышцам человек либо вообще теряет способность двигаться, либо не может это делать полноценно. Проявлениями таких заболеваний могут быть паралич, слабость мышц, парезы.
Во время исследования стимулируется отдельный нерв и регистрируется ответ соответствующей мышцы, иннервируемой этим нервом.
Например, при исследовании головного мозга стимулируют слуховые, зрительные нервы и анализируют ответ центральной нервной системы.
Для чего применяется ЭНМГ
ЭНМГ является самым информативным методом исследования, помогающим диагностировать заболевания верхних и нижних конечностей, суставов и мышц.
Эта методика помогает выявить заболевание на ранней стадии, что существенно облегчает излечение пациента.
Ни один метод исследования не может дать такой полной информации относительно состояния аксона. Электронейромиография помогает определить, в какой части нерва находится проблема и насколько она серьезна.
Также ЭНМГ позволяет наблюдать за изменениями состояния пациента во время лечения и эффективности тех или иных методов терапии.
Виды исследования
Электронейромиография верхних и нижних конечностей может проводиться тремя способами:
- Поверхностная. Импульсы передаются посредством накожных электродов, закрепленных на верхних и нижних конечностях. Это неинвазивный способ без стимуляции. Метод достаточно простой и широко применяется при медицинских экспертизах.
- Игольчатая. Инвазивный метод с введением игольчатых электродов непосредственно в мышцу и определяющий ее активность.
- Стимуляционная. Этот вид электронейромиографии отличается от поверхностной проведением стимуляции нервных волокон. Исследование проводят с помощью накожных и игольчатых электродов.
Показания для диагностики
Электронейромиография может быть показана при некоторых заболеваниях:
- радикулит– невралгическое заболевание, возникающее в результате повреждения или защемления корешков спинномозговых нервов (шейный, грудной, поясничный радикулит);
- туннельный синдром – защемление срединного нерва костями запястья и сухожилиями мышц;
- невропатии – врожденные или приобретенные дисфункции нервов, причинами которых могут быть инфекционные заболевания, травмы, сахарный диабет;
- боковой амиотрофический склероз (БАС) – неизлечимое поражение спинного и продолговатого мозга;
- плексопатии – поражение нервных сплетений в результате травмы, злокачественной опухоли, лучевой терапии, результатом которого может быть паралич.
Наряду с этими заболеваниями показаниями для ЭНМГ могут быть такие симптомы, как:
- покалывание или отек нижних конечностей;
- боль и замедленные движения пальцев рук;
- чувство слабости и усталости в ногах;
- язвы на коже;
- повышенная чувствительность верхних и нижних конечностей к холоду;
- асимметрия движений;
- деформация костей и суставов.
Противопоказания к проведению диагностики
Процедура противопоказана больным с эпилепсией и психическими расстройствами, а также гипертонией.
Кроме этих заболеваний существенных рисков нет, но перед исследованием необходимо предупредить доктора о наличии кардиостимулятора, проблемах с сердцем, беременности, инфекциях и боязни вида крови.
Подготовка к исследованию
Никакой особенной подготовки для проведения исследования не требуется, но на результат могут повлиять медицинские препараты, влияющие на нервную систему, кофе, крепкий чай, кола.
Прием лекарств следует прекратить за 2-3 дня, а тонизирующих напитков – за 3 часа до исследования.
Как проводится диагностика
Длительность сеанса – 30-60 минут в зависимости от вида ЭНМГ и размера обширности исследования.
Пациент находится на кресле в состоянии лежа или полусидячем. Поверхностное исследование совершенно безболезненно.
Небольшие болевые ощущения могут присутствовать в момент введения игольчатого электрода во время игольчатой или стимуляционной ЭНМГ.
Доктор определяет точки крепления электродов. Эти места предварительно протираются дезинфицирующим раствором и смазываются специальным гелем. После исследования пациент может чувствовать небольшую слабость в мышцах.
Расшифровка результатов
Расшифровка результатов ЭНМГ может проводится только квалифицированным специалистом.
Он сверяет полученные показания с нормой, определяет степень отклонения и на основании этих данных ставит диагноз.
Например, при поражении периферического нерва изменения на графике четко выражены: скорость проведения импульсов значительно снижена как по чувствительному, так и по двигательному нерву.
Амплитуда потенциала действия нерва и ответа иннервируемых мышц в этом случае уменьшена, растянута и имеет измененную форму.
При диффузном аксональном повреждении изменения скорости незначительны, но хорошо прослеживается снижение амплитуды М-ответа мышцы и потенциала действия нерва.
При туннельных синдромах и демиелинизации изменяется скорость проведения возбуждения по нервам.
Сегментарные поражения спинного мозга или его передних рогов можно диагностировать по снижению амплитуды М-ответа, вплоть до полного его исчезновения.
От первого лица
Отзывы пациентов и врачей, которые используют ЭНМГ в своей практике.
Где проводят исследование
Электронейромиографию на сегодняшний день можно провести почти во всех крупных клиниках России.
Цена на исследование зависит от сложности случая и расценок медицинского учреждения.
Обычно стоимость колеблется в пределах от 2 до 7 тысяч.
Цена электронейромиографии нижних конечностей, например, почти в два раза дешевле, чем исследование лицевого нерва или нервно-мышечной передачи.
.
Миалгия и артралгия: симптомы и лечение боли
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Узнать больше…
Несомненно, болевой синдром, причина многих неудобств и дискомфорта в жизни человека. В особенности привычный ход жизни ощутимо нарушают проблемы в опорно-двигательных структурах – суставах и мышцах.
Следует отметить, что боль не является заболеванием сама по себе, она лишь отдельный симптом некой патологии. Чтобы успешно бороться с болью, важно найти и устранить ее причину.
Артралгия, миалгия выступают самыми распространенными симптомами, негативно влияющими на ритм и качество жизни.
Причины появления миалгии
Боли в мышцах обозначают термином миалгия. Наиболее распространенные причины появления:
Ишемия, то есть недостаток артериального кровоснабжения. Такое состояние — частая причина миалгии мышц нижних конечностей у людей пожилого возраста. При этом нарушается чувствительность, изменяется цвет кожи ног. Иногда могут поражаться сосуды, которые снабжают кровью мышцы туловища. Артериальная недостаточность бывает острой либо хронической,
Интоксикация – состояние, при котором в организме накапливаются продукты обмена. Так, в мышцах замедляется ликвидация молочной кислоты, раздражающей ноцицептивные (болевые) рецепторы. Интоксикация характерна для инфекционных заболеваний вирусного или бактериального происхождения, отравлений и заболеваний накопления (эндогенные аномалии метаболизма).
Кроме того, можно отметить:
- Спазм, то есть периодичные сильные сокращения мышц, которые появляются при дефиците магния либо кальция в крови. Такой симптом характерен при рахите, гипопаратиреозе, и иных состояниях связанных с нарушением кальциевого обмена. Лечение начинается лишь после того, как подтвержден недостаток ионов в биохимическом анализе крови,
- Неврологические расстройства, которые выражены в постоянных интенсивных болях в мышцах режущей природы. Возникают при ущемлении путей передачи нервного импульса: магистральных нервов, корешков, спинномозговых нервов. Обычно, возникает миалгия мышц ног, при ущемлении корешков в спинномозговом канале поясничного сектора. Здесь боль сопровождается нарушениями чувствительности (снижением или появлением парадоксальных ощущений) и небольшими параличами,
- Заболевания соединительной ткани системного характера. Такое состояние плохо лечится и трудно диагностируется, таким образом невозможно полностью ликвидировать симптомы миалгии,
- Наследственные дистрофии мышц, например, миотубулярная миодистрофия Дюшена-Беккера, Дрейфуса).
Чтобы выбрать лечебную тактику, прежде всего, требуется с высокой долей точности определить причину.
Важность своевременной диагностики нельзя оспорить, поскольку некоторые заболевания, прогрессируя, принимают необратимый характер.
Диагностические процедуры
Обычно, заболевание, которое становится причиной мышечных болей, предполагают после осмотра больного, сбора жалоб и составления анамнеза.
Симптоматика миалгии и лечение медикаментозными средствами, которые использовались ранее, позволяют сформировать клинический диагноз. В качестве дополнительных методов применяются две группы исследований:
Лабораторные исследования. Сюда входит биохимический и общий анализы крови, поскольку требуется определить признаки воспаления (в том числе и аутоиммунного), а также измерить уровень ионов. Берут анализ мочи, чтобы подтвердить наличие воспаления либо потерь электролитов.
Инструментальные исследования. Электромиография является необязательной процедурой, которая нужна для определения структурных изменениях в мышцах либо нарушения их иннерваций.
Контрастная компьютерная томография сосудов применяется для измерения артериальной недостаточности конечности. МРТ суставов делают, если есть трудности в диагностике. Это наилучший способ визуализации мягких тканей.
Когда диагноз определен, врач должен выбрать тактику лечения, которая довольна специфична для любой патологии.
Принципы лечения
Существует неразрывная связь между симптомами миалгии и лечением медикаментами. Обычно, чтобы снять болевой синдром, необходимо применить нестероидные противовоспалительные средства, например:
- цитрамон,
- кеторолак,
- ибупрофен,
- мелоксикам,
- напроксен,
- нимесулид,
- диклофенак,
- ацетилсалициловая кислота.
Длительное применение таких препаратов нужно сочетать с употреблением ингибиторов протонной помпы (ОМЕЗа либо омепразола). Таким образом предотвращаются побочные эффекты, связанные с формированием язв желудка.
Достаточно трудно воздействовать на этиологический факт, нужно доверить это высокопрофессиональному врачу.
Артралгия
Артралгия или боли в суставах свойственна людям в старшем и пожилом возрасте. Данный симптом также характерен для многих патологий, например:
- ревматоидный артрит,
- травма суставов,
- подагра,
- ревматическая лихорадка (ревматизм),
- остеоартроз,
- остеохондроз,
- анкилозирующий спондилоартрит.
Болезнь Бехтерева (анкилозирующий спондилоартрит) и ревматическая лихорадка являются одними из немногих заболеваний опорно-двигательного аппарата, которые свойственны людям молодого возраста.
Значительно отличается клиническая картина таких патологий. Тем не менее есть общий объединяющий симптомы – сочетание миалгии и артралгии. Обычно, диагностика не вызывает трудностей у врачей с большим клиническим опытом.
Чтобы подтвердить диагноз, требуется провести такие исследования:
- рентген двух проекциях,
- компьютерную томографию,
- МРТ.
Если имеются неоднозначные результаты, необходимо прибегнуть к инвазивным процедурам, например, сделать пункцию суставов либо артроскопию.
Особенности лечения артрологии полностью зависят от основного заболевания. Чтобы снять болевой синдром НПВС довольно часто считаются не очень эффективными, поэтому принимается решение о приеме глюкокортикостероидов местного действия (иногда – системного).
Необходимо отметить, что применение гормонов может быть назначено в связи с большим количеством осложнений, поэтому их нужно использовать с большой осторожностью и строгими дозировками.
Миалгия и артралгия является болевыми симптомами, которые выступают признаками разных заболеваний. Чтобы окончательно избавиться от боли, важно устранить ее причину и последствия патологии. Своевременный визит к врачу и тщательное соблюдение его назначения – гарантия эффективного лечения.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
pozvon.lechenie-sustavy.ru