 [Длина вирсунгова протока в норме]
[Длина вирсунгова протока в норме]
Ультразвуковое исследование / УЗИ (нормы линейных размеров).
! Следует заметить, что нормы линейных размеров органов, полученных при ультразвуковом исследовании, подвержены высоким колебаниям показателей в зависимости от географического района исследования. В категории приведены усредненные и наиболее общепринятые нормы.
Навигационное меню.
Ультразвуковое исследование печени ( нормы УЗИ печени) Ультразвуковое исследование желчного пузыря (нормы УЗИ желчного пузыря) Ультразвуковое исследование желчевыводящих протоков (нормы УЗИ желчевыводящих протоков) Ультразвуковое исследование поджелудочной железы (нормы УЗИ поджелудочной железы) Ультразвуковое исследование вирсунгова протока (нормы УЗИ вирсунгова протока) Ультразвуковое исследование селезенки (нормы УЗИ селезенки) Ультразвуковое исследование почек (нормы УЗИ почек) Ультразвуковое исследование надпочечников (нормы УЗИ надпочечников) Ультразвуковое исследование желудка и кишечника (нормы УЗИ желудка и кишечника) Ультразвуковое исследование щитовидной железы (нормы УЗИ щитовидной железы) Ультразвуковое исследование предстательной железы (нормы УЗИ простаты)
Ультразвуковое исследование печени ( нормы УЗИ печени)
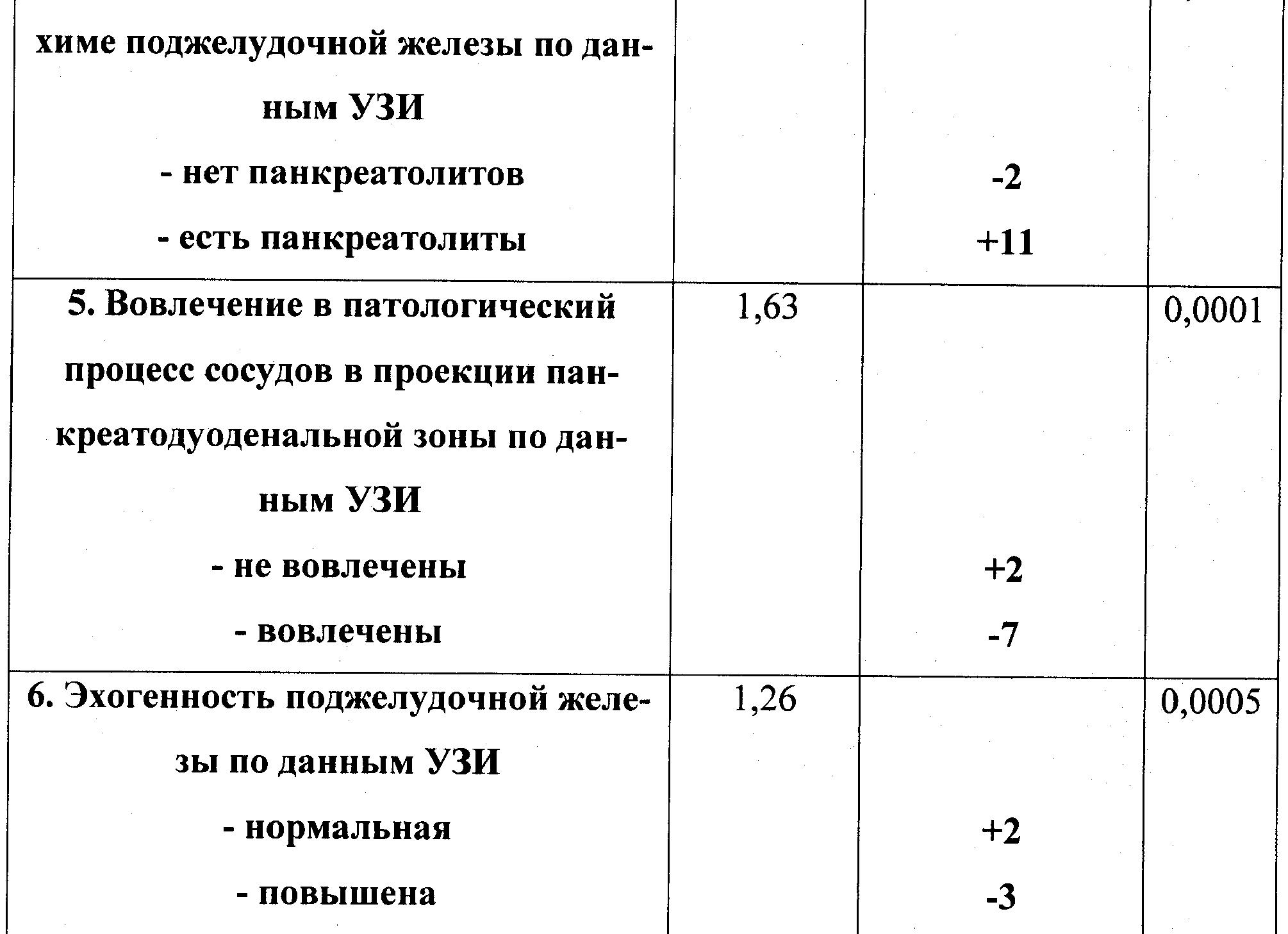
| Показатель | Значение |
| Переднезаднийразмер правой доли по среднеключичной линии | 8,1–10,6см (по разным данным 11-12,5 см) |
| Толщина левой доли по срединной линии | 5,6-8,2см |
| Краниокаудальный размер: правой доли
левой доли |
10,5±1,5 см (max 12,6 см)
8,3±1,6 (max 10,9 см) |
| Длина печени в поперечной плоскости | 14-19 см |
| Длина правой доли | 11-15 см |
| Угол, образованный передней и вентральной поверхностями правой доли | Не более 75о |
| Угол, образованный передней и вентральной поверхностями левой доли | Не более 45о |
| Косой вертикальный размер правой доли | До 15 см |
| Высота левой доли | До 10 см |
| Длина хвостатой доли | 6-7 см |
| Толщина хвостатой доли | 1,5-2 см |
| Размер папиллярного отростка | 0,8-3,9 см |
| Соотношение правой доли к левой | Более 1,3 |
Вверх
Ультразвуковое исследование желчного пузыря (нормы УЗИ желчного пузыря)
| Показатель | Значение |
| Толщина стенки | 1-2 мм |
| Толщина стенки при сокращении желчного пузыря | 2-5 мм |
| Толщина стенки в области шейки | 4-5 мм |
| Патологическое утолщение стенки | более 5 мм |
| Длина | 7-10 см |
| Ширина | 3-5 см |
| Объем желчного пузыря | 8-42 мл |
| Площадь желчного пузыря по УЗИ | 8-12 см2 |
Вверх
Ультразвуковое исследование желчевыводящих протоков (нормы УЗИ желчевыводящих протоков)
| Показатель | Значение |
| Сегментарные и субсегментарные протоки | до 1 мм |
| Правый и левый долевые протоки | 2-3 мм |
| Главный желчный проток (ГЖП) | до 5 мм |
| Возможное расширение ГЖП | 6-7 мм |
| Патологическое расширение ГЖП | более 7 мм |
| ГЖП после приема желчегонных средств | уменьшается на 2-3 мм |
Вверх
| Показатель | Значение |
| Расположение поджелудочной железы | На 5-6 см ниже мечевидного отростка |
| Расстояние от передней брюшной стенки: у нормостеников у астеников
у гиперстеников |
2,6–5,3 см 2,6 см
До 9,5 см |
| Переднезадний размер головки | 1,5-3,5 см |
| Толщина шейки поджелудочной железы | 0,7-1,2 см |
| Толщина тела поджелудочной железы | 0,8-2,1 см |
| Краниокаудальный размер тела в сагиттальной плоскости | 3,0±0,6см |
| Переднезадний размер хвоста | 0,5-3,5 см |
| Краниокаудальный размер хвоста | 3,6±1,2см |
| Среднее по разным авторам: | |
| Переднезадние размеры или средняятолщина железы: длина головки длина тела в среднем длина хвоста | от 2,5 до 3,5 см от 1,75 до 2,5 см
~ 1.5 — 3.5 см. |
Вверх
Ультразвуковое исследование вирсунгова протока (нормы УЗИ вирсунгова протока)
| Показатель | Значение |
| Визуализация вирсунгова протока у здоровых лиц | 50-85% |
| Переднезадний размер вирсунгова протока | 0,8-2 мм |
| Диаметр протока в области хвоста поджелудочной железы | 1-1,7 мм |
| Диаметр протока в области тела поджелудочной железы |
2,4-2,6 мм |
| Диаметр протока в области головки поджелудочной железы | 2,8-3,3 мм |
Вверх
Ультразвуковое исследование селезенки (нормы УЗИ селезенки)
| Показатель | Значение |
| Продольный размер | 8,5-11 см |
| Поперечный размер | 3,5-5,0 см |
| Расстояние от верхнего полюса до наружного края | 5,5-7,8 см |
| Толщина | 3,7-5,4 см |
| Расстояние от верхнего полюса до нижнего | 5,8-8,7 см |
| Селезеночный индекс | 16 см2 (не более 20 см2) |
Вверх
Ультразвуковое исследование почек (нормы УЗИ почек)
| Показатель | Значение |
| Продольный размер | 7,5-12 см |
| Колебания различия в размерах почек | не более 1,5-2,0 см |
| Ширина почки | 4,5 – 6,5см |
| Толщина почки | 3,5-5,0 см |
| Капсула | 0,9-1,5 см |
| Диаметр пирамид | 0,5-0,9 см |
| Внутренний диаметр чашечек | 0,5 см |
| Величина лоханки | 1-2,5 см |
| Соотношение толщины паренхимы почки к чашечно-лоханочной системе | 2:1 (у детей- больше, у пожилых — меньше) |
Вверх Ультразвуковое исследование надпочечников (нормы УЗИ надпочечников)
| Показатель | Значение |
| Длина правого надпочечника | 1,8-2,8 см |
| Длина левого надпочечника | 1,8-2,3 см |
| Толщина | 1,1-1,6 см |
| Возможности визуализации правого надпочечника | 89% |
| Возможности визуализации левого надпочечника | 76% |
Вверх
| Показатель | Значение |
| Толщина в париетальном отделе | 2-3 мм |
| Толщина в антральном отделе | 3-4 мм |
| Патологическое утолщение стенки | более 8 мм |
| Толщина тонкой и толстой кишки | 2-3 мм |
| Толщина прямой кишки | 2,4-8 мм |
Вверх Ультразвуковое исследование щитовидной железы (нормы УЗИ щитовидной железы)
| Показатель | Значение |
| Поперечный размер | 5,0-6,0 см |
| Переднезадний размер в области боковых долей | 1,8-2,0 см |
| Размер на уровне перешейка | 6-8 см |
| Объем щитовидной железы женщины | 18 см3 |
| Объем щитовидной железы мужчины | 25 см3 |
Вверх Ультразвуковое исследование предстательной железы (нормы УЗИ простаты)
| Показатель | Значение |
| Длина предстательной железы | 2,5-4,5 см |
| Переднезадний размер | 1,8-2,5 см |
| Поперечный размер | 2,7-4,2 см |
Вверх
16.03.2015 | 16:54:04
Сайт является виртуальным хранилищем учебного материала медицинской направленности. Материалы, представленные на данном медицинском портале, были взяты из Интернета (находятся в свободном доступе), либо были присланы нам пользователями. Все материалы представлены исключительно в ознакомительных целях, права на материалы принадлежат их авторам и издательствам. Если Вы хотите пожаловаться на материалы сайта, пишите сюда
Строение протоков поджелудочной железы и их патологии
Протоки поджелудочной железы – это система крупных коллекторов, образованных протоками первого порядка, впадающими в основной выводной канал. В свою очередь, они сформированы из протоков меньшего диаметра. Благодаря им, происходит транспортировка ферментов панкреатического сока, выделяемого секреторными клетками ацинусов в просвет тонкой кишки, куда открывается проток поджелудочной железы. Образовавшиеся в железе энзимы попадают в двенадцатиперстную кишку через основной (вирсунгов) проток в месте фатерова сосочка ДПК благодаря сфинктеру Одди.
Общие сведения о протоковой системе ПЖ
Система выводных протоков ПЖ начинается в ацинусах: мелкие выводные канальцы долек объединяются в более крупные, которые выходят из долей (каждая из них состоит из нескольких долек) и впадают в общий выводной проток. Он тянется через всю железу прямолинейно, начинаясь в хвосте и заканчиваясь в головке органа. Там к вирсунгову каналу присоединяется добавочный проток — санториниев. Его название происходит от имени итальянского анатома Д. Санторини, обнаружившего и описавшего его. Затем главный выводной канал соединяется с общим желчным протоком (холедохом).
Проток поджелудочной железы впадает в ДПК через большой фатеров сосочек тонкой кишки. Впадение санториниева канала в ДПК в 40% происходит отдельно от главного выводного протока. Он выводится через ее малый сосок, который находится на 2 см выше фатерова. Описаны случаи, когда дополнительный проток отсутствует.
Санториниев и вирсунгов каналы соединяются между собой широкой сетью анастомозов. Дренажная система главного протока имеет рассыпное или магистральное строение:
- магистральное: имеет примерно 30−34 мелких протоков, впадающих в вирсунгов, они располагаются на расстоянии 5 мм;
- рассыпное: 55−60 протоков на расстоянии 1−2 мм между собой.
Анатомия протоков
Протоки ПЖ и желчного пузыря выводят ферменты в составе панкреатического секрета в просвет ДПК. Существует 4 типа анатомической локализации конечных отделов панкреатического и желчного протоков:
1 тип − отмечен в 55% случаев: вирсунгов и общий желчный проток (холедох) объединяются в одну ампулу, которая выходит через фатеров сосок благодаря сфинктеру Одди.
2 тип − (33%): оба выводных канала соединяются в непосредственной близости от сфинктера Одди без образования общей ампулы.
3 тип − (4%): каждый проток входит в просвет кишки раздельно, независимо от другого, через большой и малый фатеровы соски.
4 тип − (8%): оба канала объединяются на значительном расстоянии от большого фатерова соска.
Что такое вирсунгов проток?
Автор открытия общего выводного канала ПЖ — немецкий анатом Иоганн Вирсунг. Главный канал ПЖ носит его имя — вирсунгов проток. Он прямолинейно располагается вдоль всей железы, в ее толще от хвоста до головки. Образован множественными слившимися дольковыми протоками. В самой головке вирсунгов проток повторяет ее форму и делает изгиб.
Длина главного канала ПЖ — 16−23 см, размер его просвета в хвосте — 1 мм, к головке увеличивается до 3−4 мм. Он хорошо визуализируется во время осмотра при проведении УЗИ.
Форма вирсунгова протока индивидуальна:
- дугообразная;
- S-образная;
- коленообразная.
В головке ПЖ в главный проток впадает дополнительный выводящий канал. На конце вирсунгова канала располагается сфинктер Одди, открывающийся в просвет ДПК. Основной проток контролирует и регулирует выделение энзимов в составе поджелудочного сока в тонкую кишку.
Патологии протоков ПЖ
Изменение строения и отклонения в структуре протоков являются аномалиями развития. Но описана и приобретенная патология.
Генетические дефекты могут вызвать раздвоение общего канала: он разделяется на две ветви.
К основной патологии протоков относятся:
- стеноз;
- расширение;
- обструкция;
- воспаление.
В паренхиме ПЖ развивается кистозный фиброз — из-за застоя и изменения жидкости.
При сужении протоков участки, предшествующие стенозу, расширяются, что приводит к застою в них. При расширении вирсунгова протока в этом месте создается повышенное давление.
Закупорка главного протока — основная причина развития панкреатита. Встречается закупорка мелких каналов и их расширение за местом стеноза — в них создается повышенное давление.
Причины и симптоматика
Норма протока установлена: у него должны быть гладкие стенки, а просвет — чистым, без конкрементов. При патологии протока поверхность его внутренних стенок становится неровной – в дальнейшем это ухудшает его состояние. Для выявления таких изменений на УЗИ нужно визуализировать не только головку ПЖ, но и весь билиарный тракт.
К причинам расширения протоков относятся:
- злокачественное образование головки ПЖ или ампулы фатерова сосочка ДПК — это сопровождается механической желтухой;
- камни, перекрывающие проходимость общего поджелудочного протока, которые часто сочетаются с желчными камнями и дилятацией (расширением) холедоха;
- хронический воспалительный процесс в ПЖ;
- стриктуры, развившиеся после операций (частичной панкреатэктомии, резекции по Уипплу).
При развитии опухоли или образовании конкрементов симптоматика отсутствует до тех пор, пока образование не увеличивается до 4 см. Это повышает опасность заболевания и сложность диагностики: лишь при достижении внушительных объемов опухоль или камень начинает нарушать функционирование органа. Как правило, рак ПЖ выявляется на 3 или 4 стадии, когда новообразование уже активно разрастается в жизненно важных органах и сосудах, что делает невозможным его полное удаление. Шансы на выживаемость в таких случаях крайне низкие.
Поскольку в процесс вовлекается и общий желчный проток, соединяющийся в большинстве случаев в области головки ПЖ с вирсунговым протоком, одним из первых признаков является желтуха. По механизму развития она — обтурационная, механическая. Развивается холецистит. В дальнейшем образуются конкременты, которые могут забивать желчный пузырь и его протоки. Патологический процесс усиливается, забитый камнями пузырь воспаляется и трансформируется в желчнокаменную болезнь (ЖКБ).
Помимо желтухи, появляются другие симптомы:
- боль различной интенсивности в левом подреберье с иррадиацией в поясницу;
- снижение аппетита и быстрое снижение веса;
- тошнота, рвота, дискомфорт в желудке при приеме пищи — поскольку желудок, печень, тонкая кишка и толстая (ободочная) и другие пищеварительные органы граничат с ПЖ и вовлекаются в патологический процесс;
- жажда, общая слабость, резкое снижение трудоспособности.
По медицинской статистике, камни в протоках развиваются редко, но входят в список патологии ПЖ. Они могут возникать самостоятельно или быть результатом панкреатита. Если же камень сформировался в вирсунговом канале, в месте его локализации возникает обструкция, повышается внутрипротоковое давление. Ферменты не отводятся в ДПК, под давлением ретроградно попадают в ткани железы, и начинается процесс аутолиза — самопереваривания. Паренхима железы разрушается — развивается панкреонекроз, происходит массовая гибель клеток ПЖ. Это соответствует тяжелому панкреатиту с высокой летальностью. Консервативная терапия неэффективна. Лечение проводится хирургическим путем.
Диагностика
Диагностика осуществляется с помощью лабораторных и инструментальных методов исследования.
К лабораторным относится определение биохимических анализов:
- диастаза крови и мочи;
- трансаминазы (АЛТ, АСТ, ГГТ), билирубин, общий белок и фракции;
- копрограмма – анализ кала.
Помимо этого, применяются:
- УЗИ органов брюшной полости и забрюшинного пространства;
- ЭФГДС – эзофагодуоденоскопия;
- КТ или МРТ;
- ангиография ПЖ;
- лапароскопическая диагностика.
Самый простой метод функциональной диагностики — УЗИ. Если смотреть ПЖ полностью, от головки к хвосту — заметно изменение диаметра главного общего протока: просвет канала увеличивается в размерах. Также можно четко увидеть прилегающие к нему паренхиматозные органы, определить увеличение или уменьшение размеров самой железы и главного протока, определить патологические образования в виде кист, конкрементов, опухолей, оценить плотность и однородность тканей. Воспаление в паренхиме органа может значительно повысить его плотность, а также толщину стенок протоков. В таком случае вирсунгов проток и изменения в нем могут не визуализироваться, и для уточнения диагноза необходимо провести дополнительные методы исследования.
ФГДС позволяет с помощью специального оптического прибора оценить состояние слизистой пищевода, желудка, луковицы ДПК, обнаружить сужение ДПК при кольцевидной ПЖ.
Для получения послойных срезов назначается МРТ — самый точный способ детального изучения вирсунгова протока.
Лечение
Бессимптомные аномалии протоков ПЖ не требуют лечения. Терапия патологии выводных каналов ПЖ сводится к коррекции заболеваний, которые вызвали изменения в протоках или их осложнения. Она зависит от тяжести заболевания и объема поражения ПЖ. Применяются консервативные и оперативные лечебные методы.
Всем пациентам с функциональными нарушениями ПЖ в плане комплексной терапии назначается диета № 5п по Певзнеру. Она исключает из употребления жирную, жареную, острую, копченую, соленую еду. В период обострения заболеваний пищеварительного тракта, возникших из-за ферментных нарушений, пищу рекомендуется принимать небольшими порциями 5−6 раз в день. Еда должна быть приготовлена на пару, ее необходимо варить или тушить, но не жарить. Необходимо включать достаточное количество легкоусвояемых белков (нежирное мясо, рыба), много клетчатки (каши, обработанные термически и измельченные фрукты и овощи).
Назначается заместительная ферментная и, при необходимости, сахароснижающая терапия при нарушении углеводного обмена.
В условиях отделения реанимации используется группа препаратов, оказывающих антисекреторное действие, — ингибиторы протеаз. Они ингибируют секрецию ферментов поджелудочной железой — Контрикал, Трасилол, Гордокс. Пантрипин. В последнее время их роль в лечении снизилась, а применение ограничено из-за высоких побочных действий — выраженных аллергических реакций, которые по тяжести и опасности превышают терапевтический эффект.
Помимо этого, терапия состоит из комплекса мероприятий, способствующих восстановлению функциональной деятельности пищеварительных органов. Для этого используются:
- спазмолитические, холинолитические, анальгетические препараты для купирования болевого симптома;
- новокаиновая блокада при боли высокой интенсивности;
- искусственный соматотропин − гормон роста (Октреоцид, Сандостатин), для снижения выработки ферментов;
- ингибиторы протонной помпы при повышенной кислотности желудочного сока, который значительно усиливает синтез ферментов поджелудочной железы;
- антибактериальные препараты для лечения или профилактики инфекции в сочетании с противомикробным препаратом (Метронидазол);
- антигистаминные препараты;
- мочегонные при отеке ПЖ.
Аномалии развития протоков
Аномалии протоков — это отклонение от нормы их анатомического строения или функциональной деятельности. Аномалии выводных каналов ПЖ бывают:
- врожденными;
- приобретенными.
К аномалиям, которые имеются при рождении, относятся:
- отсутствие санториниева выводного канала;
- раздельное впадение в тонкую кишку вирсунгова и дополнительного протока;
- кистозные изменения протоков;
- кольцевидная ПЖ, у которой проток имеет форму петли;
- спиральная ПЖ (общий канал железы также спиралевидный);
- добавочная ПЖ.
Приобретенные аномалии включают кистозно-фиброзный панкреатит, развивающийся, преимущественно, у младенцев. Это чаще всего связано с атрезией – патологическим недоразвитием или полным отсутствием каналов, в результате которой возникают кистозные образования. Отсутствие или резко уменьшенное количество канальцев приводит к тому, что ферменты не поступают в кишку, и их количество в кишечном соке резко снижено. Это вызывает нарушение процессов переваривания и всасывания в кишечнике питательных веществ. Такое состояние постепенно приводит:
- к низкому набору веса младенца при хорошем аппетите;
- к постепенному истощению ребенка без видимых причин;
- к отставанию в росте;
- к кишечной непроходимости.
Если ребенок родился с аномалией, представленной кольцевидной ПЖ, в течение всей жизни она может не проявляться никакими клиническими признаками. Иногда обнаруживается случайно при детальном обследовании только в преклонном возрасте. Проток ПЖ в таких случаях образует петлю. Неправильное развитие заключается в том, что ткани ПЖ опоясывают нисходящую часть ДПК, постепенно со временем суживая ее просвет. При этом неполное развитие протоков приводит к застою в антральном отделе желудка и, как следствие, к нарушению работы в луковице ДПК. На этом фоне развиваются:
- язвенная болезнь желудка или ДПК;
- желчнокаменная болезнь.
Установлено также, что развитие всех ацинозных желез, к которым относится и ПЖ, и слюнные (в том числе — подъязычная), протекает одинаково. Существует связь между врожденной патологией этих желез. Иногда встречается врожденное расширение холедоха — общего желчного протока — с дальнейшим развитием воспалительного процесса — холангита.
Причины возникновения аномалий
Причины аномального развития протоков в большинстве случаев неизвестны. Чаще всего их вызывают:
- генетические изменения;
- неблагоприятные факторы, которым подвергается беременная женщина: курение, алкоголь, наркотики, а также влияние облучения, высокой температуры;
- инфекции у женщины в период беременности: краснуха, герпес, листериоз (поражает иммунные ткани и печень) и другие;
- постоянные стрессовые ситуации;
- употребление запрещенных для беременных лекарственных препаратов.
Из-за несвоевременной диагностики и отсутствия адекватного лечения изменения в протоках ПЖ постепенно могут привести к нарушению процессов пищеварения и необратимым последствиям в тканях органа. Чтобы этого избежать, необходимо внимательно относиться к своему здоровью, отказаться от вредных привычек, правильно питаться, избегать стрессов и при плохом самочувствии обращаться к специалистам, не занимаясь самолечением.
Расширенный вирсунгов проток поджелудочной железы
Опубликовано: 15 окт в 10:28
Протоки поджелудочной железы практически у всех людей имеют одинаковое строение. хотя некоторые совершенно не знают, куда они впадают и открываются. Оказывается, что у здорового человека система вывода секрета состоит из двух выводных протоков: главного и впадающего в него добавочного, которые впадают в двенадцатиперстную кишку. Кроме того сюда же относится множество маленьких выводных систем.
Главный выводной канал иногда называют Вирсунгов в честь немецкого ученого, первым открывшим его. Он начинается с хвоста поджелудочной железы и устремляется сквозь нее к двенадцатиперстной кишке. На конце он имеет сфинктер, который открывается и регулирует поступление сока. Если, начинаясь в хвосте, Вирсунгов канал имеет диаметр всего около 2 мм, то проходя по телу, он становится чуть шире – 2-3 мм, а на выходе в головке он уже имеет диаметр около 4 мм. Форма Вирсунгова канала напоминает дугу и практически повторяет форму ПЖ.
По всей длине в него впадают дополнительные выводные протоки более мелкие по размеру или калибру. Их количество абсолютно разное у людей. Именно поэтому и расстояние между ними тоже неодинаковое. Магистральный тип системы предполагается наличия 20-35 более мелких канальцев, а при рассыпном – их бывает около 60. При этом в первом случае они находятся друг от друга на расстоянии примерно 1,5 см, а во втором оно значительно уменьшается.
В головке поджелудочной железы в главный проток впадает добавочный. Это слияние происходит за 2,5 или 3 см до главного сфинктера. Однако некоторые особи имеют чуть иное строение, и добавочный впадает в двенадцатиперстную кишку сам. Это не является отклонением. Такое строение выводных протоков примерно у третей половины человечества.
Аномалии в развитии выводной системы
Теперь, зная, куда впадают и открываются протоки поджелудочной железы, можно рассмотреть аномалии в развитии органа Наиболее частым недугом, связанным с поджелудочной железой, является закупорка Вирсунгова канал. Это приводит к развитию панкреатита. Не менее распространенным является и закупорка мелких канальцев. В медицине такое явление носит название цепочки озер , что ведет к расширению протоков.
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
Иногда встречаются в строении протоков и существенные отклонения. Замечены случаи, когда главный канал разветвляется на определенном отрезке прохождения через поджелудочную железу. Таким образом, получается две основные ветви. Это чревато врожденным стенозом.
Расширение протока поджелудочной железы
В норме панкреатический проток может достигать максимального внутреннего диаметра равного 2 мм. Он хорошо визуализируется во время поперечного сканирования средней трети органа. При этом стенки органа гладкие, а просвет без камней. Расширение протока может наблюдаться при следующих отклонениях:
- наличие опухоли. которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
Некоторые специалисты называют канал селезенки поджелудочной железы серым кардиналом организма . Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами системной очистки , которыми являются печень и почки.
В женском организме он может влиять на работу матки, ее функции, и на способность вынашивать ребенка. В мужском организме он оказывает весомое воздействие на выработку спермы, в частности на количество и качество. Воздействуя на некоторые биологически активные точки, которые располагаются на этом канале можно корригировать процессы в организме женщины, предотвращая нежелательные беременности.
Канал селезенки имеет и физиологическое действие, которое проявляется в:
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Форма Вирсунгова протока зависит от индивидуальных особенностей строения организма. Но наиболее часто встречается дугообразная, хотя может быть коленообразная, S-образная, плавно повторяющая изгибы поджелудочной железы. Согласно исследованиям основной его изгиб находиться возле головки, а другая часть, которая проходит сквозь тело органа, практически, полностью прямолинейна.
В основной проток, как в главную реку, впадают более мелкие каналы, из-за которых он постепенно расширяется и увеличивается в размере. При этом норма размера Вирсунгова протока составляет:
- в хвосте 1,0—1,7 мм;
- в теле железы около 2,4—2,6 мм;
- в головке не более 3,3 мм.
Дополнительный аберрантный проток поджелудочной железы
Аберрантный проток поджелудочной железы является аномалией, связанной с нарушением ротации и миграции, имеется порядка у 5% людей.
Обычно начало его расположено на головке органа, а заканчивается он сфинктером Хелли, который пропускает сок в двенадцатиперстную кишку. При закупоривании дополнительного протока наблюдается рецидив острого панкреатита.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Панкреатический проток. УЗИ протока поджелудочной железы
Развитие ультразвуковых технологий позволяет визуализировать панкреатический проток (вирсунгов проток) и измерить его в большинстве случаев даже при отсутствии его расширения, если пациент не страдает ожирением. Эта структура может быть визуализирована легче в теле поджелудочной железы, чем в головке или хвостовой части органа, поскольку в теле проток располагается перпендикулярнее к ультразвуковому пучку. Это обстоятельство создает хорошие условия для акустической визуализации, в то время как в головке поджелудочной железы проток располагается в искривленном положении.
Тень от газа. находяшегося в просвете двенадцатиперстной кишки, может затруднять визуализацию головки поджелудочной железы. Хвост поджелудочной железы может быть скрыт за тенью от газа, находяшегося в желудке или селезеночном изгибе толстой кишки. При визуализации панкреатического протока его диаметр считается неизмененным, если эта величина не превышает двух миллиметров.
Граница со стенкой желудка выглядит как анэхогенная зона. Не спутайте эту структуру с хорошо заметным панкреатическим протоком. Перед постановкой диагноза тщательно изучите анатомические особенности в двух плоскостях. При визуализации тубулярной структуры, которая может оказаться расширенным панкреатическим протоком, помните, что по соседству расположена селезеночная вена. Обратите внимание на направление ее кривизны. У большинства пациентов изгиб в направлении кпереди указывает на то, что визуализировано пространство между желудком и поджелудочной железой.
Поперечное изображение поджелудочной железы. содержит анэхогенную тубулярную структуру диаметром более двух миллиметров. Это — пример хорошо заметного панкреатического протока. Обратите внимание на отсутствие выраженного изгиба кпереди задней стенки желудка, а также на горизонтальное расположение этой структуры и ее изгиб кзади.
Причиной расширения панкреатического протока. определяемого при УЗИ, может быть небольшая обтурирующая опухоль на уровне ампулы фатерова соска — структуры, которую не всегда можно увидеть. Это новообразование может быть не распознано у пациента с желтухой даже очень опытным сонографистом. В этих обстоятельствах выявление расширения панкреатического протока является веским основанием для предположения о том, что опухоль, которая вызвала обструкцию, просто не видна.
Иногда поджелудочную железу трудно визуализировать; чтобы улучшить условия прохождения ультразвука, попросите пациента выпить стакан воды. Вода в желудке создает акустическое окно, которое улучшает условия визуализации поджелудочной железы. Для получения акустического окна, позволяющего наилучшим образом визуализировать поджелудочную железу, сонографист должен попросить пациента сесть или повернуться на бок.
Вирсунгов проток #8212; магистральный проток поджелудочной железы, в него вливаются более мелкие дольковые протоки. Начинается в области хвоста поджелудочной, проходит через её тело до головы. Находится у задней поверхности железы. Протяженность протока 18-20 см, диаметр в головной части органа 3-4 мм, в хвостовой 1-2.
У большинства вирсунгов проток сливается с холедохом (общим желчным протоком), а затем открывается через большой сосочек в 12-перстную кишку. У 20% субъектов он впадает в кишечник отдельно от желчного протока, на пару сантиметров выше фатерова сосочка.
В ацинусах поджелудочной железы секретируется пищеварительный сок. По древовидной системе канальцев он поступает в вирсунгов проток, накапливается в нем и выделяется в кишку, обеспечивая пищеварение. Регулирует поступление панкреатического сока и желчи гладкая мышца, сфинктер Одди. При заболеваниях поджелудочной железы в протоке происходят изменения, которые выявляют при помощи современных методов диагностики. Наиболее информативной является эндоскопическая ретроградная панкреатохолангиография. У трети обследуемых вирсунгов проток виден при сонографии, его состояние можно также оценить при компьютерной томографии.
Острое воспаление поджелудочной железы сопровождается расширением протока. При хроническом панкреатите могут наблюдаться его расширения, чередующиеся с участками сужений. Специалисты называют такую картину симптомом «цепочки озёр». Стенки канала утолщаются, контур становится неровным. В просвете бывают включения #8212; кальцификаты. При кистозе поджелудочной железы имеются сообщения протока с кистами, чередуются участки расширений и сужений, в просвете бывают камни.
Рак поджелудочной железы проявляется закупоркой протока, одиночным его сужением. При лямблиозе вирсунгов проток имеет утолщенные плотные стенки. Тяжёлое наследственное заболевание муковисцидоз сопровождается формированием множественных участков сужений, образованием камней в его просвете, блокадой протока в области головы поджелудочной железы. Травмы поджелудочной могут также приводить к изменениям протока.
Доверьтесь специалистам, по совокупности обследований они смогут поставить верный диагноз, назначить лечение.
Еще статьи на эту тему:
Оставить комментарий
Карциноидный синдром — это сочетание симптомов, вызванных наличием в организме нейроэндокринной опухоли (карциноида) и выбросом ею в кровь большого количества гормонов.
Еще несколько десятилетий назад причинами возникновения гастрита, а также язвенной болезни медики считали плохую наследственность и неправильный образ жизни.
Информация размещенная на сайте носит исключительно образовательный характер и не является руководством по самолечению.
Использование материалов с сайта gastra.ru возможно только при условии гиперссылки на gastra.ru. © 2010-, gastra.ru. Все права защищены.
Источники: https://zhkt.guru/podzheludochnaya-zheleza/stroenie/protoki, https://meduniver.com/Medical/Neotlogka/1161.html, https://www.gastra.ru/virsungov-protok.html
Комментариев пока нет!
Вирсунгов проток норма
Протоки поджелудочной железы практически у всех людей имеют одинаковое строение, хотя некоторые совершенно не знают, куда они впадают и открываются.
Оглавление:
Оказывается, что у здорового человека система вывода секрета состоит из двух выводных протоков: главного и впадающего в него добавочного, которые впадают в двенадцатиперстную кишку. Кроме того сюда же относится множество маленьких выводных систем.
По всей длине в него впадают дополнительные выводные протоки более мелкие по размеру или калибру. Их количество абсолютно разное у людей. Именно поэтому и расстояние между ними тоже неодинаковое. Магистральный тип системы предполагается наличияболее мелких канальцев, а при рассыпном – их бывает около 60. При этом в первом случае они находятся друг от друга на расстоянии примерно 1,5 см, а во втором оно значительно уменьшается.
Аномалии в развитии выводной системы
Теперь, зная, куда впадают и открываются протоки поджелудочной железы, можно рассмотреть аномалии в развитии органа Наиболее частым недугом, связанным с поджелудочной железой, является закупорка Вирсунгова канал. Это приводит к развитию панкреатита. Не менее распространенным является и закупорка мелких канальцев. В медицине такое явление носит название «цепочки озер», что ведет к расширению протоков.
Расширение протока поджелудочной железы
- наличие опухоли, которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
Некоторые специалисты называют канал селезенки поджелудочной железы «серым кардиналом организма». Его функциональные обязанности завязаны не только на обмене веществ, но и на взаимодействии с органами «системной очистки», которыми являются печень и почки.
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Дополнительный аберрантный проток поджелудочной железы
Источник: https://zhkt.guru/podzheludochnaya-zheleza/stroenie/protoki
Вирсунгов проток не визуализируется: что это значит?
Наиболее информативной диагностической методикой при заболеваниях поджелудочной железы считается ультразвуковое исследование. Оно позволяет оценить состояние всех структур и частей органа, в том числе вирсунгова протока. Основные критерии, по которым врач определяет заболевания и аномалии поджелудочной железы – эхогенность (способность отражать звук), размеры и внешний вид органа. Иногда в протоколе УЗИ можно встретить фразу, которая вызывает беспокойство у пациентов: «вирсунгов проток не визуализируется». Что же означает подобный вывод, и о каких патологиях или недугах он может свидетельствовать?
Вирсунгов проток не визуализируется: что это значит?
Что такое вирсунгов проток?
Вирсунгов (панкреатический) проток представляет собой главную магистраль поджелудочной железы, в которую впадают мелкие, второстепенные протоки. Он тянется от хвоста органа через все его тело, доходит до задней части, и в длину составляет около 20 см, а ширина отличается в зависимости от участка – в начале около 2-х мм, далее 2-3 мм, а в конце, где находится сфинктер Одди, диаметр может достигать 4 мм. Форма канала практически точно повторяет форму поджелудочной железы, но иногда может быть кольцевидной или S-образной.
Строение Вирсунгова протока зависит от характерных особенностей организма человека – у большинства людей он соединяется с холедохом (общий желчный проток) и заканчивается в двенадцатиперстной кишке.
Расположение вирсунгова протока
Существует четыре типа слияния данных магистралей:
- холедох и вирсунгов проток впадают в двенадцатиперстную кишку, образуя что-то вроде ампулы, а кишечный сфинктер при сокращении полностью их закрывает (встречается у 55% человек);
- протоки соединяются рядом с двенадцатиперстной кишкой, но не сливаются воедино (наблюдается в 33% случаев);
- магистрали сливаются на некотором расстоянии от кишки, но заканчиваются в ней и соприкасаются стенками (8,5 % случаев);
- протоки впадают в кишечник независимо друг от друга (4%).
По всей длине канала в него впадают дополнительные протоки, имеющие меньший размер и диаметр. Их количество также отличается в зависимости от строения пищеварительной системы: при магистральном типе ЖКТ у человека имеетсявторостепенных протоков, при рассыпном – около 60. В первом случае мелкие каналы расположены на 1,5 см друг от друга, а вот втором значительно меньше.
Основная функция протока заключается в транспортировке панкреатического секрета, принимающего участия в процессе пищеварения, в желудочно-кишечный тракт. Патологии данной части органа говорят о различных заболеваниях, связанных с работой поджелудочной железы, а также являются важным критерием при проведении ультразвуковой диагностики.
Показания к УЗИ поджелудочной железы
В число показаний к проведению ультразвукового исследования поджелудочной железы входят:
- боли, локализующиеся в левом подреберье или отдающие в данную область, которые продолжаются несколько недель;
- неприятные ощущения, тяжесть или изжога, возникающие даже после приема незначительного количества пищи;
- появление желтого оттенка кожи и слизистых оболочек;
- дисфункция пищеварительной системы, сопровождающаяся запорами или поносами.
УЗИ поджелудочной железы
При появлении какого-либо из вышеперечисленных симптомов больному необходима комплексная диагностика всех органов, принимающих участие в процессе пищеварения, в том числе поджелудочной железы.
Важно! Работа поджелудочной железы тесно связана с деятельностью печени, поэтому при любых неприятных ощущениях в области печени необходимо проверить и поджелудочную железу.
Подготовка к ультразвуковому исследованию поджелудочной железы
Как правило, ультразвуковое исследование не требует от пациента специальной подготовки, но поджелудочная железа анатомически расположена рядом полыми органами (желудок, кишечник), поэтому результаты диагностики может исказить попавший оттуда воздух. Чтобы неточности при проведении УЗИ поджелудочной, больной должен правильно подготовиться к процедуре.
Так выглядит воспаленная поджелудочная железа
Исследование лучше всего проводить в утренние часы – в данное время показатели будут наиболее информативными. В течение 12 часов до проведения диагностики рекомендуется отказаться от приема пищи, а за несколько дней исключить употребление газированных напитков, сдобы, свежего хлеба, бобовых культур и других продуктов, которые способны вызвать газообразование. Если проводить УЗИ без предварительной подготовки, точность результатов может снизиться на 40%.
УЗИ поджелудочной: нормы и патологии
При проведении УЗИ врач исследует поджелудочную специальным датчиком, а на экране появляется изображение, по которому можно судить о ее состоянии. Существует несколько показателей, позволяющих определить нормы и патологии в строении органа.
Вирсунгов проток на УЗИ
- У здорового человека тело поджелудочной железы имеет однородную структуру (допускаются незначительные включения размером не более 3-х мм), четкие и ровные контуры, располагается в центре относительно позвоночного столба точно под желудком.
- Яркость и интенсивность картинки на мониторе зависит от эхогенности органа, то есть способности его тканей отражать звуковые волны – в норме эхогенность поджелудочной такая же, как у селезенки и печени.
- Орган на УЗИ должен хорошо визуализироваться – так, чтобы врач смог определить размеры всех его частей. Ширина тела при отсутствии патологий составляетмм, головки –мм, хвоста –мм.
Для оценки крупных сосудов, которые находятся рядом с поджелудочной железой и снабжают ее кровью, дополнительно проводится дуплексное сканирование органа. Расшифровка результатов диагностики проводится с учетом всех показателей и осуществляется исключительно лечащим врачом.
Анатомическая вариабельность вирсунгова протока
При панкреатите, опухолевых процессах и других заболеваниях поджелудочной железы контуры органа становятся размытыми, неравномерными, он увеличивается в размерах, а эхогенность значительно повышается или, наоборот, снижается. Иногда изменения наблюдаются во всем органе, а иногда – в отдельных его сегментах.
Для справки! Размеры поджелудочной железы во многом зависят от индивидуальных особенностей организма, и могут значительно отличаться у разных людей. При постановке диагноза, как правило, учитываются верхние границы нормы, но при отсутствии серьезных изменений в структуре тканей и биохимических анализах крови их превышение не говорит о наличии патологий.
Видео — Анатомия поджелудочной железы
Вирсунгов проток на УЗИ
Изменения Вирсунгова протока – один из наиболее информативных диагностических критериев при определении заболеваний поджелудочной. В норме он хорошо визуализируется на мониторе, имеет ширину около 2-х мм и ровную форму, которая зависит от особенностей организма.
Следует отметить, что фраза «Вирсунгов проток не визуализируется» в протоколе УЗИ далеко не всегда говорит о патологиях работы поджелудочной железы – иногда это может происходить из-за характерного строения органа и его глубокого расположения в теле человека. Согласно медицинской статистике, четко визуализировать Вирсунгов проток удается только в 56-80% случаев – у остальных людей это невозможно. А вот изменения контуров канала, его расширение или сужение говорит о наличии заболеваний, требующих немедленного лечения.
Источник: https://stomach-info.ru/bolezni-podzheludochnoy-zhelezy/podzheludochnaya-zheleza/virsungov-protok-ne-vizualiziruetsya-chto-eto-znachit.html
Что такое вирсунгов проток, и каким заболеваниям он может быть подвержен?
Вирсунгов проток — это главный панкреатический канал, который имеет протяженность по всей длине поджелудочной железы и доходит до ее задней поверхности. Он образован из совокупности более мелких протоков долек органа и имеет длину примерно 20 см. Его размер и форма отличаются у разных людей, так как каждый организм имеет индивидуальное строение. Назван в честь открывшего его немецкого анатома Иоганна Георга Вирсунга.
Главная функция протока — транспортировка секрета поджелудочной железы, участвующего в процессе переваривания пищи, в пищеварительный тракт. Поступление панкреатического секрета регулирует гладкая мускулатура. При нарушенном функционировании поджелудочной железы выработка сока снижается, и он начинает воздействовать на ткань органа. Вследствие чего железа начинает воспаляться, диаметр протока меняется, и пищеварение нарушается. Самое распространенное заболевание поджелудочной железы — панкреатит.
В последнее время количество людей, заболевших панкреатитом, стремительно возросло. Во многом это зависит от образа жизни и окружающей среды. Причины возникновения острого панкреатита могут быть следующие:
- неправильное питание;
- несоблюдение распорядка дня;
- длительный прием определенных лекарственных средств;
- злоупотребление алкоголем;
- частое переедание;
- одновременный прием жирной пищи и алкоголя;
- наличие злокачественных опухолей пищеварительного тракта;
- нарушение целостности покрова поджелудочной железы, в том числе при хирургическом вмешательстве;
- наличие камней в протоке желчных путей;
- отравление алкоголем;
- нарушение обмена веществ;
- гормональный сбой;
- сужение вирсунгова протока;
- неправильное функционирование эндокринной системы;
- повышенный уровень кальция в крови;
- недавно перенесенные инфекционные и вирусные заболевания;
- гепатит.
Панкреатит может носить также хронический характер. К его причинам относятся:
- курение и чрезмерное употребление алкоголя;
- несбалансированное питание;
- желчнокаменные болезни;
- хронические и острые заболевания желудка и двенадцатиперстной кишки;
- плохая наследственность;
- аутоиммунные заболевания поджелудочной железы;
- застойные явления в венах поджелудочной железы;
- длительное применение лекарственных препаратов, оказывающих токсическое действие на поджелудочную железу.
Отличие острой и хронической форм панкреатита состоит в том, что первая из них может быть вылечена, в то время как вторая остается с человеком на всю жизнь.
Самым первым симптомом развития панкреатита является боль. Она чаще всего носит режущий, тупой характер и локализуется в правом или левом подреберье. При воспалении всего органа боль становится опоясывающей. Если вовремя не принять меры по оказанию первой медицинской помощи, то больной может умереть в результате болевого шока. Еще один характерный симптом — высокая температура. Давление при этом может как подниматься, так и опускаться. Цвет лица постепенно начинает приобретать сероватый оттенок.
Кроме того, первым проявлениям панкреатита свойственны головокружение, тошнота, сухость во рту, язык покрывается желтым налетом, иногда присутствует рвота с желчью. Поэтому принимать пищу во время приступа нельзя. Из-за рвоты у человека может наблюдаться постоянная одышка, повышенное потоотделение. Возможно вздутие живота, диарея или запор, так как желудок и кишечник не способны сокращаться во время приступа. Мышцы живота при этом находятся в расслабленном состоянии. Около пупка или на пояснице могут появиться синюшные или сине-зеленые пятна. Это происходит из-за того, что кровь из воспаленного органа проникает в подкожную область живота. Из-за сильного сдавливания желчного протока тканями железы наблюдается желтуха, то есть желтоватый цвет глазного яблока и кожи по всему телу.
Способ лечения при панкреатите подбирается сугубо индивидуально. При этом подбирается целый комплекс мероприятий, направленных на устранение заболевания. В первую очередь больному необходим полный покой и постельный режим. Запрещается употреблять жареную и жирную пищу, так как она может усилить симптомы. Также необходимо полностью исключить алкоголь. При тяжелых формах заболевания пациенту необходимо полное голодание, сроком от 1 до 3 дней. В это время питание происходит внутривенным способом.
В запущенных случаях может потребоваться оперативное вмешательство, в ходе которого используется лапароскопический метод, позволяющий установить дренажи. В послеоперационный период обычно назначается курс антибиотиков и препаратов, устраняющих воспалительные процессы в организме.
При лечении панкреатита врач может назначить следующие лекарственные средства:
- препараты кальция;
- желчегонные средства;
- гормональные препараты;
- лекарства с действием седативной направленности;
- метаболитные комплексы;
- лекарственные средства, обладающие обволакивающим действием.
Лечение хронической формы панкреатита включает в себя прием витаминных комплексов, а также ферментных и желчегонных лекарственных препаратов, таких как Креон, Фестал, Дигестал, Панцитрат. При нарушениях работы кишечника могут быть назначены следующие препараты: Цизаприд, Дуоденостаз, Домперидон.
Источник: https://zdorpechen.ru/anatomiya/virsungov-protok
Какова расшифровка и норма размеров поджелудочной железы на УЗИ диагностике у взрослых?
Поджелудочная железа (pancreas) входит в пищеварительную систему человека. Она участвует в переваривании пищи (жирной, углеводистой и белковой), а также регулирует углеводный обмен в организме. Значение этого органа трудно переоценить. Возникновение патологии, либо заболевания приводит к серьезным последствиям.
Форма железы
На УЗИ поджелудочной железы определяют ее форму и отклонения от нормы. Если у обследуемого человека нет проблем, форма будет S-образной.
В ряде случаев выявляется патология, выраженная в нарушении формы. Наиболее часто встречающиеся нарушения формы:
- кольцевидная;
- спиральная;
- расщепленная;
- добавочная (аберрантная);
- имеет удвоенные отдельные части.
Аномалии, выявленные при УЗИ поджелудочной железы, бывают изолированными дефектами самого органа или частью сложной патологии. Полную картину зачастую УЗИ-диагностика не дает, а лишь выявляет косвенные признаки, такие, как сужение или наличие дополнительного протока. Врач-диагност в таком случае рекомендует проведение других исследований для исключения или подтверждения отклонений. Надо отметить, что аномалии выявляются часто случайно во время обследования больного по поводу абсолютно других заболеваний. Некоторые выявленные дефекты существенного клинического значения для качества жизни человека не имеют, зато другие вполне могут прогрессировать и причинять в дальнейшем массу неприятностей.
Размеры железы
Диагностика включает в себя также измерение параметров поджелудочной железы. У взрослых размеры в норме составляютсм., весг. Анатомически в железе выделяют:
- головку с крючковидным отростком длиной от 25 до 30 мм (передне-задний размер);
- тело от 15 до 17 мм в длину;
- хвост размером до 20 мм.
Головка охвачена двенадцатиперстной кишкой. Находится на уровне 1-го и начала 2-го поясничных позвонков. Проток поджелудочной железы (его еще называют главным, или вирсунговым протоком) имеет ровные гладкие стенки диаметром до 1 мм. в теле и 2 мм. в головке. Параметры железы могут колебаться в большую или меньшую сторону. Причем увеличиваются или уменьшаются значения составных частей или сам орган в целом.
Обследование посредством УЗИ поджелудочной железы показывает различную картину для каждого вида патологии. При протекающих воспалениях, сопровождающихся отеками, наблюдается на мониторе увеличение от головки до хвоста.
Контуры железы
Нормой считаются ровные и четко очерченные контуры всех составляющих железы: головки, тела и хвоста. Если на УЗИ поджелудочной железы очертания расплывчатые, это может говорить о наличии воспалительного процесса в органе. Но нередки случаи, когда отек вызывается расположенным рядом органом. Например, реактивный отек поджелудочной железы возникает при гастрите или язве желудка и двенадцатиперстной кишки.
При кистах и абсцессах контуры в отдельных местах выпуклые и гладкие. Неровность границ вызывают также панкреатит и опухоли. Но опухоли менее 1 см. изменяют контуры только в случаях поверхностного расположения. Изменение внешних границ при опухолях происходит при развитии крупных новообразований, свыше 1,5 см.
Если УЗИ выявляет объемное образование (опухоль, камень или кисту), в обязательном порядке специалист оценивает его контуры. Четкие очертания имеют камень или киста, а узлы новообразований, в основном, бугристые не имеют четко выраженных границ.
В норме все части органа на УЗИ имеют четкие очертания. В противном случае может возникнуть подозрение на воспалительный процесс или наличие отдельных новообразований, кист, камней. Каждое из этих инородных включений имеет собственные характеристики и различается опытным диагностом
Структура железы
При УЗИ поджелудочной железы специалист-диагност исследует ее структуру, исходя из плотности. В нормальном состоянии орган имеет зернистую структуру, среднюю плотность, сходную с плотностью печени и селезенки. На экране должна быть равномерная эхогенность с небольшими вкраплениями. Изменение плотности железы влечет за собой изменение отражения ультразвука. Плотность может увеличиваться (гиперэхогенность) или уменьшаться (гипоэхогенность).
Гиперэхогенность визуализируется, например, при наличии хронического панкреатита. При камнях или опухолях наблюдается частичная гиперэхогенность. Гипоэхогенность выявляется при острых панкреатитах, отеках и некоторых видах новообразований. При кисте или абсцессе поджелудочной железы появляются на мониторе аппарата эхонегативные участки, т.е. ультразвуковые волны в этих местах не отражаются совсем, и на экран проецируется область белого цвета. На практике часто диагностика выявляет смешанную эхогенность, совмещающую гиперэхогенные и гипоэхогенные области на фоне нормальной или измененной структуры железы.
Расшифровка результатов
После завершения обследования доктор оценивает все показатели и выдает заключение, в котором должен сделать полную расшифровку результатов УЗИ поджелудочной железы. О наличии заболевания или подозрения на него свидетельствует совокупность нескольких параметров.
Если размеры железы имеют незначительное отклонение от стандартных показателей, это не является поводом для вынесения диагноза. Расшифровка УЗИ поджелудочной железы проводится доктором сразу после диагностики, в течениеминут.
Источник: https://uzimetod.ru/brushina/sdelat-uzi-podzheludochnoy-zhelezyi.html
uziprosto.ru
Энциклопедия УЗИ и МРТ
УЗИ поджелудочной железы: возможная расшифровка и нормы
УЗИ поджелудочной железы – это один из этапов эхографического исследования внутренних органов живота. Из-за глубокого расположения в брюшной полости поджелудочную железу при УЗ сканировании удается увидеть полностью не у всех больных. У тучных пациентов или страдающих метеоризмом, часто врач УЗД может рассмотреть железу фрагментарно (как правило, только ее головку и тело).
Показания
Показания к УЗИ поджелудочной железы (по латыни pancreas) следующие:
- острые или хронические боли в верхнем отделе живота;
- рвота по непонятным причинам;
- желтуха;
- опухоль верхнего отдела живота или внезапное увеличение объемов живота;
- повышение температуры тела;
- подозрение на злокачественную опухоль (рак);
- появление жидкости в животе;
- хронический рецидивирующий панкреатит;
- возможное развитие тяжелых последствий острого панкреатита (псевдакисты, гематомы, абсцесса);
- патология печени и желчного пузыря с возможным переходом заболевания на pancreas;
- травма живота.
Задачи исследования
Основные задачи, которые встают перед врачом при проведении эхографии поджелудочной железы:
- выявить местоположение,
- конфигурацию,
- размеры,
- отчетливость контуров,
- строение паренхимы,
- эхогенность (отражательную способность органа при УЗИ поджелудочной железы),
- диаметр главного панкреатического (Вирсунгова протока) и желчевыводящего протока, состояние окружающей клетчатки,
- состояние сосудов, расположенных рядом с органом.
По показаниям проводят более детальное изучение степени кровотока в сосудах внутри поджелудочной железы и кровоснабжающих ее.
Кроме того, если выявлены какие-то отклонения от нормы, врач должен провести различие между аномалиями строения органа, воспалением и опухолью, очаговыми формами жировой дистрофии, старческими изменениями и хроническим панкреатитом. При необходимости может быть выполнен забор крошечного участка ткани железы тонкой иглой под контролем ультразвука для последующего изучения в гистологической лаборатории и постановки точного диагноза.
Подготовка
Предварительная подготовка к УЗИ поджелудочной железы и печени не требуется, однако обследование облегчается, если пациент придёт натощак. Рекомендуется отказаться от еды в течение 9-12 часов до исследования.
Примерно в 30% случаев исследование бывает затруднено из-за метеоризма, поэтому рекомендуется держать свой рацион под контролем и исключить за пару дней до визита к врачу из своего рациона овощи, фрукты, черный хлеб, молочные продукты, бобы. Можно употреблять отвар семян укропа или мяты и препаратов, снижающих газообразование. Подготовиться и опорожнить кишечник желательно перед исследованием или за день до него, к применению клизм или слабительных перед УЗИ поджелудочной железы прибегать не следует.
Если пациент прицельно направлен на исследование Вирсунгова протока, то на него следует приходить после завтрака.
Как проводится
Перед УЗИ поджелудочной железы пациента просят освободить живот от одежды и лечь навзничь на кушетку. Врач наносит специальный гель на живот в район проекции поджелудочной железы и прикладывает датчик к этой области. Во время исследования пациента просит делать глубокий вдох и задержать ненамного дыхание или надуть живот вперед «барабанчиком» для того, чтобы сместить кишечник и лучше увидеть железу.
Для визуализации различных отделов органа врач делает качательные или вращательные движения датчика по животу в эпигастральной области, замеряет размеры органа, рассматривает его структуру и окружающие ткани. Исследование всего органа занимает не больше 5-8 минут и не доставляет пациенту боли или каких-либо других неприятных ощущений.
Нормальные показатели
В норме поджелудочная железа расположена в области эпигастрия и имеет следующие эхо признаки.
- По форме бывает «колбасовидная», «гантелевидная» или на подобии «головастика».
- Очертания должны быть ровные, четкие, с отграничением от окружающих тканей.
- Нормальные размеры железы у взрослых: головка –мм, тело 8-18 мм, хвостмм. У детей размеры зависят от их роста и колеблются в следующих пределах: головка –мм, тело – 6-13 мм, хвост –мм.
- Эхогенность, т.е. отражающая способность – средняя (сопоставима с эхогенностью неизмененной печени). С возрастом она становится повышенной.
- Эхо структура однородная (гомогенная, мелкозернистая или крупнозернистая).
- Сосудистый рисунок – без деформации.
- Вирсунгов проток – не расширен (диаметр его в норме 1,5-2,5 мм).
На данном изображении видна поджелудочная железа без патологий. Отмечается нормальная эхогенность и однородная структура.
Расшифровка
Какие ультразвуковые симптомы может выявить врач при исследовании поджелудочной железы? Расшифровка УЗИ поджелудочной железы требует понимания следующих терминов и симптомов.
Симптом «маленькой поджелудочной железы» — описывается при равномерном уменьшении размеров органа, но отсутствии клиники какой-либо патологии железы. Чаще всего характерен для пожилых пациентов при «старении» железы.
Симптом дольчатой поджелудочной железы — характерен для замещения нормальной ткани железы на жировую (липоматоз). Липоматоз на УЗИ характеризуется повышенной эхогенностью (в таком случае железа выглядит светлее на оборудовании)
Симптом диффузного увеличения поджелудочной железы – выявляется при воспалении pancreas. Характеризуется увеличением размеров и пестрой картиной за счет участков воспаления и уплотнения. Диффузное изменение поджелудочной железы повод срочно начать дальнейшие анализы и обследоования.
Большая опухоль головки железы с незначительным расширением Вирсунгова протока — выявляется при воспалении головки железы, при раке и псевдокистах.
Симптом «застежки» — описывается при неравномерном расширении главного панкреатического протока и уплотнении его стенок. Бывает при хроническом панкреатите или псевдокистах.
Симптом локального утолщения тела pancreas – характерен для начальных этапов развития опухолей в области головки железы.
Симптом неравномерного (фокального) увеличения поджелудочной железы – типичен для панкреатитов, объемных образований, иногда может возникать в норме при отсутствии какого-либо заболевания.
Симптом атрофии хвоста поджелудочной железы – выявляется при медленно развивающейся опухоли головки поджелудочной железы.
Признаки диффузных изменений
Если врач в заключении протокола исследования написал о наличии диффузных изменений поджелудочной железы, значит он выявил отклонения от нормы в ее размерах в большую или меньшую сторону и изменения структуры. Структура при этом становится как бы пятнистой, в ней чередуются темные и светлые участки. Эти изменения бывают при панкреатите (воспалении), липоматозе (т.е. замещении нормальной ткани жировой), эндокринных заболеваниях, патологии кровоснабжения в железе при атеросклерозе, после хирургических вмешательств, при постоянных стрессах.
Дальнейшая постановка диагноза должна проводиться под контролем опытного врача.
Выявляемые патологии
Обычно УЗИ поджелудочной железы выполняют одновременно с исследованием других органов ЖКТ. Поэтому это исследование показывает изменения не только поджелудочной, но и соседних органов. Что же касается конкретно поджелудочной железы, то врач может выявить эхо признаки, указывающие на:
- острый или хронический панкреатит;
- диффузные изменения паренхимы органа;
- кисты;
- опухоли и опухолевидные образования;
- аномалии строения;
- камни панкреатического или желчного протоков;
- абсцесс;
- некроз;
- изменения, характерные для «старения» органа;
- увеличение расположенных рядом лимфатических узлов;
- жидкость в животе.
Что говорит о липоматозе?
При липоматозе поджелудочная железа на экране УЗИ-сканера выглядит очень светлой на фоне расположенных вокруг нее тканей или даже становится совсем белого цвета. При липоматозе размеры, как правило, немного больше нормы. Это происходит за счет замещения ее нормальной ткани на жировую. Чаще всего белая поджелудочная железа отображается у людей, страдающих ожирением и сочетается с таким диагнозом как жировой гепатоз (аналог липоматоза — замещение нормальной ткани печени на жировую, размеры печени также увеличиваются).
Признаки панкреатита
Панкреатит – заболевание поджелудочной железы, проявляющееся ее воспаление, которое может быть вызвано очень большим количеством причин (злоупотребление алкоголя, желчнокаменная болезнь, аутоиммунные заболевания, повышение липидов в крови, вирусные инфекции, травмы, эндокринные заболевания, чрезмерное употребление некоторых лекарственных препаратов и другие). Диагноз острого панкреатита можно установить на основании клиники (боль в типичных местах) и отклонений в анализах крови, УЗИ при этом играет вспомогательную роль, помогает выявить развитие возможных осложнений.
При остром воспалении могут наблюдаться все или некоторые из нижеперечисленных УЗ-признаков:
- Железа может оставаться нормальной при легком течении или на начальной фазе;
- Увеличение размеров;
- Снижение эхогенности, т.е. затемнение;
- Неоднородность структуры;
- Расширение главного панкреатического протока;
- Отек или истончение окружающих тканей и органов;
- Накопление жидкости в структуре самой железы или спереди от нее, с формированием псевдокист.
Неоднократные повторения острого воспаления приводят к пожизненным трансформациям в железе и развитию хронического панкреатита. На начальных этапах железа увеличена, ее эхогенность снижена (темная), выявляется расширение выводного протока.
Со временем структура железы делается разнородной с более яркими участками, может увеличиваться в размерах. Могут появляться псевдокисты, кальцификаты или камни, дающие тень. Выводные протоки расширяются.
При запущенном течении болезни железа сморщивается, становится маленькой и пестрой.
Пройдите наш тест на признаки панкреатита и узнайте какова его вероятность в Вашем случае.
Эхопризнаки рака
Объемные изменения в поджелудочной железе могут быть любой характеристики – полностью черными, темными, слабо отличимыми от нормальной ткани, светлыми или разнородными, могут быть разных размеров – от нескольких мм до нескольких см, выбухая при этом через контур органа. К объемным образованиям относятся аденомы, гемангиомы, липомы, псевдокисты, лимфомы, гематомы, рак и другие.
На данном изображении визуализируется раковая опухоль поджелудочной железы (подписана как «tumour») позади и в стороне от селезёнки («spleen») — ориентир
В течение последних десятков лет в нашей стране отмечено увеличение заболеваемости раком поджелудочной железы почти в четыре раза. Наиболее частыми симптомами рака являются пожелтение кожных покровов и слизистых, боли в верхнем отделе живота и беспричинное похудание. В 70 % случаев опухоль (рак) располагается в головке поджелудочной железы.
О раке поджелудочной железы могут говорить следующие эхо признаки:
- очаговое образование в одном из отделов железы, чаще гипоэхогенное или смешанной эхогенности, с темным ободком по периферии,
- образование обычно хорошо определяются, имеет четкий контур,
- деформируется внешний контур самой железы,
- расширение Вирсунгова протока и холедоха,
- увеличение расположенных рядом лимфоузлов,
- метастазы в печени обнаруживаются в 30% случаев.
Для чего нужна пункция и как она проводится
Для чего же нужна пункция поджелудочной железы? Если у пациента впервые обнаружено какое-либо неясное тканевое образование в железе, то для постановки точного диагноза необходимо выполнить его пункцию тонкой иглой под контролем ультразвука. Кроме того, пункцию могут проводить в лечебных целях для эвакуации псевдокист, абсцессов или жидкости вокруг железы.
Противопоказаниями к пункции являются некоторые заболевания крови, сопровождающиеся сниженными количеством тромбоцитов, замедлением времени свертывания крови. С осторожностью пункцию также делают больным в тяжелом состоянии.
Перед пункцией пациенту обрабатывают кожу спиртом и йодом в месте будущего прокола. Как правило, для пункции делают местную анестезию. Затем прокалывают кожу специальной проводниковой иглой, через которую потом вводят другую тонкую иглу, наблюдая за ее направлением с помощью УЗ-сканера. Когда кончик иглы достигнет очага поражения, с помощью шприца врач отсасывает небольшое количество ткани, вытаскивает иглу и наносит материал на специальное стекло или в пробирку. Подготовленные таким образом результаты пункции передаются в лабораторию для дальнейшего изучения.
Зачастую только пункции и анализа тканей можно говорить о точной постановке диагноза.
Пункция поджелудочной железы под контролем УЗИ
Эндоскопическое ультразвуковое исследование поджелудочной железы
При обычном ультразвуковом исследовании не всегда можно получить нужные результаты. Так как через переднюю брюшную стенку не всегда удается хорошо рассмотреть небольшие изменения в структуре поджелудочной железы из-за ее глубокого расположения. Новая современная методика эндоскопическое (или эндо) УЗИ помогает приблизиться к органу для более точного и достоверного исследования. Эндоскопическое (или эндо) УЗИ позволяет выявить объемные образования поджелудочной железы и ее протоков на ранних стадиях, а также выявить глубину их прорастания в окружающие органы, поражение сосудов, ближайших лимфоузлов.
Врач готовится к проведению эгдосонографии поджелудочной железы
Эндоскопическое (эндо) УЗИ включает в себя введение специальной длинной трубки с видеокамерой и маленьким ультразвуковым датчиком на конце через нос или рот в желудок и двенадцатиперстную кишку. Эндоскопическое (эндо) УЗИ проводится под контролем опытного врача. Подготовиться к такому исследованию пациенту нужно также как к УЗИ через живот. Его выполняют строго натощак с предварительной медикаментозной подготовкой пациента для снижения его волнения перед процедурой.
Источник: https://uziprosto.ru/ultrazvuk/briushnoi-polosti/uzi-podzheludochnoj-zhelezy.html
Расширение Вирсунгова протока
Вирсунгов проток – это основной (магистральный) проток поджелудочной железы, в который вливаются более мелкие протоки. Расширение вирсунгова протока – это не сама болезнь, но симптом различных патологий поджелудочной железы, чаще всего – панкреатита. Таким образом, лечение данной патологии происходит совместно с терапией первичного заболевания.
Вирсунгов проток вливается в общий желчный канал и далее – в двенадцатиперстную кишку. Физиологическая функция протока – доставка секрета поджелудочной железы в пищеварительный тракт. Форма протока повторяет форму поджелудочной железы. Проток начинается у хвоста органа, проходит через все тело до его головы, имеет 20 см в длину и 4 мм в диаметре в средней части.
В поджелудочной железе вырабатывается пищеварительный сок, который по разветвленной системе канальцев поступает в вирсунгов проток и участвует в процессе переваривания пищи.
Поступление панкреатического секрета регулирует специальная гладкая мышца. Болезни поджелудочной железы приводят к сниженной выработке сока или к воздействию оного на ткань органа. В результате железа воспаляется, проток меняет диаметр, а пищеварение нарушается.
Причины
Причины патологии в основном совпадают с причинами возникновения панкреатита и других поражений поджелудочной железы. Поскольку определить причину воспалительных процессов данного органа удается лишь в 70% всех клинических ситуаций, иногда этиология (природа) патологических изменений так и остаётся загадкой.
Факторами, которые могут спровоцировать аномальное расширение канала, могут выступать:
- Хирургические операции на желчевыводящих путях и желудке;
- Болезни двенадцатиперстной кишки;
- Травматические повреждения брюшной полости;
- Регулярное употребление алкоголя;
- Воздействие некоторых лекарств (антибиотиков, эстрогенов);
- Инфекционные заболевания;
- Гормональные сбои.
В некоторых случаев аномальное расширение диаметра протока обусловлено генетической предрасположенностью: развитие наследственного панкреатита приводит к изменениям в сопутствующих тканях и органах.
Симптомы
Основной симптом – нарушение пищеварительного процесса. Панкреатит вызывает и расширение, и сужение участков вирсунгова протока. Такую картину специалисты именуют «синдром цепочки озер». Контур канала становиться неровным, в его просвете встречаются твердые включения – кальцификаты или камни.
Дополнительными симптомами заболевания могут быть:
- Сильные боли в области подреберья (болевые ощущения не купируются анальгетиками и спазмолитиками);
- Диарея, кашицеобразный стул;
- Тошнота, рвота;
- Потеря веса;
- Снижение аппетита.
Специфические признаки, указывающих на стойкое расширение канала поджелудочной железы, не выявлены.
Диагностика
Современные диагностические методы позволяют выявить минимальные изменения диаметра вирсунгова протока, а заодно и оценить состояние поджелудочной.
Наиболее информативным и показательным методом диагностики состояния вирсунгова протока выступает эндоскопическая ретроградная панкреатохолангиография.
Этот специфический метод исследования позволяет определить диаметр, функциональный статус протоков поджелудочной железы и желчных протоков.
В ходе процедуры протоки наполняются контрастным веществом (посредством его введения через эндоскоп), затем ведется наблюдение через рентгеновский аппарат.
Другие методы диагностики:
- УЗИ брюшной полости (сонография);
- Компьютерная томография;
- Общие лабораторные анализы крови, кала, мочи для оценки функционального статуса пищеварительной системы и всего организма.
Проводится также предварительная беседа с пациентом на первичном приеме у гастроэнтеролога, в ходе которой составляется подробный анамнез и выясняются подробности симптоматики.
Лечение
Терапевтическое воздействие при расширении вирсунгова протока совпадает с лечением первичного заболевания – панкреатита. Когда поджелудочная железа приходит в норму, стабилизируются и её протоки.
Острый панкреатит лечат с помощью голодной диеты, медикаментозной терапии анальгетиков. Назначаются также капельницы для введения коллоидного и солевого раствора и лекарств, угнетающих активность ферментов.
В некоторых ситуациях может потребоваться хирургическое вмешательство: удаление конкрементов (камней), резекция воспалившегося участка поджелудочной железы.
Хронический панкреатит, вызывающий постоянное расширение вирсунгова протока, лечат с помощью диетического питания, витаминотерапии, употребления назначенных врачом обезболивающих препаратов и заместительной терапии ферментативными лекарствами.
Диета при расширении протока предполагает строгое ограничение в меню жирной пищи и быстрых углеводов. Предпочтительно питаться диетическим мясом и «медленными» углеводами.
Прогноз и профилактика
Прогноз при своевременном и адекватном лечении благоприятный. Меры предупреждения расширения вирсунгова протока — здоровое питание, исключение алкоголя, своевременное лечение желчных путей и патологий поджелудочной железы.
Какую роль играет поджелудочная железа в процессе пищеварения смотрите далее.
Как мы экономим на добавках и витаминах: витамины, пробиотики, муку без глютена и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
Источник: https://gastromap.ru/node/2258
Вирсунгов проток не визуализируется что это значит
Ультразвуковой метод обследования широко используется в диагностике большинства соматических заболеваний. Постоянный прогресс этой области медицины позволяет расширять диагностические возможности и повышать их значимость и достоверность. В протоколе УЗИ нередко можно встретить такую фразу, как повышенная эхогенность того или иного органа. Причины этого заключения могут носить как функциональный, то есть обратимый, характер, так и свидетельствовать о серьезной патологии.
Эхогенность органа в УЗИ
Под эхогенностью понимают способность исследуемого органа отражать, испускаемые датчиком, ультразвуковые высокочастотные волны. В первую очередь она зависит от таких акустических свойств обследуемого объекта:
Обозначена прямая зависимость между морфологическим и ультразвуковым строением органа: чем больше в нем содержится жидкости, тем ниже будет эхогенность и, наоборот, чем меньше жидкости – тем выше эхогенность.
Различают такие виды эхогенности образования:
- изоэхогенная (характеризует однородную структуру, которая имеет одинаковую плотность с окружающими ее тканями и органами);
- гипоэхогенная (термин описывает объект, который обладает слабой отражающей способностью и имеет меньшую плотность, чем рядом расположенные структуры);
- анэхогенная или звукопрозрачная (в этом случае эхо-сигналы отсутствуют полностью; как правило, такое явление характерно для ультразвука, проходящего через жидкостную среду (желчный или мочевой пузырь));
- гиперэхогенная (термин описывает объект, имеющий высокую плотность, которая превышает таковую у рядом расположенных образований);
- дистальная «тень» (визуализируется в том случае, когда за гиперэхогенной структурой отсутствуют эхо-сигналы (например, при конкременте в желчном пузыре)).
Не всегда повышенную эхогенность стоит считать патологией, так как это скорее условный термин. Связано это с тем, что каждый орган имеет свою плотность и, следовательно, эхогенность. Грамотный специалист знает характеристики каждой структуры, что позволяет ему отдифференцировать норму от отклонений.
Эхогенность отдельных органов на УЗИ
Выполняя процедуру, врач ультразвуковой диагностики оценивает размеры органа, его контуры, однородность и обязательно степень эхогенности, которая может указать на наличие различных патологических процессов в исследуемом объекте.
Изменения структуры поджелудочной железы
В норме поджелудочная железа располагается в проекции эпигастральной области и имеет следующие эхо-признаки.
- Эхогенность паренхимы поджелудочной железы сопоставима с таковой у печени и обозначается как средняя. С возрастом железа претерпевает изменения, и паренхима становится более плотной.
- Обычно орган представлен «гантелевидной» или «колбасовидной» формой (ввиду того, что железа состоит из головки, тела и хвоста).
- Контуры четкие и ровные, хорошо отграничены от окружающих тканей и структур.
- Эхоструктура однородная и мелкозернистая (возможны и другие ее варианты: гомогенная или крупнозернистая).
- Вирсунгов проток имеет вид продолговатого анэхогенного тяжа, диаметр которого в норме колеблется от 1,6 до 2,6 мм.
Говорить о том, что эхогенность поджелудочной железы повышена можно в том случае, когда ее цвет на экране аппарата имеет более белый оттенок и находится в более ярких диапазонах, чем цвет ткани печени.
Распространенные причины гиперэхогенности перечислены ниже.
- Интерстициальный отек железистой ткани в результате острого реактивного панкреатита. Кроме изменения плотности наблюдается и увеличение органа в размерах.
- Повышенная эхогенность поджелудочной будет при панкреонекрозе. В этом случае на фоне неоднородных гиперэхогенных изменений визуализируются гипо- и анэхогенные участки, свидетельствующие о некрозе.
- Диффузный фиброз в результате хронического (аутоиммунного, алкогольного, инфекционного, лекарственного) панкреатита. В основе изменений лежит замещение нормальной ткани органа соединительной тканью.
- Значительно повышена эхогенность поджелудочной будет при липоматозе (жировая инфильтрация органа). Железа имеет размытые контуры и достаточно светлый или даже белый оттенок по сравнению с другими образованиями.
- Сахарный диабет, при котором более, чем 90 % ткани органа разрушено.
Эхоструктура матки и ее изменения
В норме в матке происходят ежемесячные циклические изменения под влиянием гормонов гипофиза и яичников. В результате этого она имеет разные показатели на УЗИ, коррелирующие с фазой менструального цикла.
Орган представлен грушевидной формой, а у рожавших женщин имеет тенденцию к округлости. Нормальный миометрий характеризуется средней эхогенностью, которая сопоставима с таковой у здоровой печени и поджелудочной железы.
Эндометрий же претерпевает выраженные функциональные изменения.
- На 5-7-й день цикла он имеет более низкую эхогенность и гомогенную структуру. В центре матки визуализируется тонкая линия с гиперэхогенным сигналом, которая представляет собой стык заднего и переднего листков внутренней оболочки.
- К 8-10-му дню эхоструктура эндометрия практически не изменяется, отмечается лишь некоторое его утолщение.
- Най день усиливается его плотность, что соответствует средней эхогенности.
- Дого дня плотность оболочки растет медленно.
- Най день эндометрий можно охарактеризовать как гиперэхогенный, что делает центральную линию практически незаметной.
- К концу периода внутренняя выстилка матки имеет гиперэхогенную и неоднородную структуру.
Причинами повышенной эхогенности матки чаще всего выступают: воспаление, фибромиома, полипы, эндометриоз и злокачественный неопластический процесс. Эндометрий же становится гиперэхогенным в определенные дни цикла, а также в результате воспаления, появления в нем злокачественного новообразования или аденомиоза или при беременности (происходит гипертрофия функционального слоя и желез).
Изменения в яичниках
Этот парный орган располагается в полости малого таза и посредством фаллопиевых труб сообщается с маткой. Аналогично эндометрию в яичниках также происходит большое количество изменений, связанных с менструальным циклом.
В норме они имеют овоидную форму, бугристый контур за счет растущих фолликулов, гипоэхогенную структуру с анэхогенными округлыми включениями по периферии.
Эхогенность яичников зачастую повышается при диффузном склерозе (как при синдроме Штейна-Левенталя), длительном и вялотекущем воспалении, а также при их злокачественном перерождении.
Изменения строения молочных желез
Молочные железы женщины – это важный орган репродуктивной системы, которому необходимо уделять особое внимание. Ввиду роста злокачественных новообразований маммологи рекомендуют ежегодно выполнять скрининговое обследование молочных желез с помощью маммографии или УЗИ.
Такие железы также склонны к циклическим изменениям, а их нормальная эхоструктура зависит от возраста женщины.
- В репродуктивном периоде (с 18 до 35 лет) железистая ткань представлена гомогенным мелкозернистым образованием повышенной или средней эхогенности, в толще которой виднеются трубчатые анэхогенные структуры (млечные протоки).
- В позднем репродуктивном возрасте визуализируется достаточно толстый гипоэхогенный слой, представленный подкожно жировой клетчаткой. Вокруг нее располагается соединительная ткань, виднеющаяся на УЗИ в виде гиперэхогенного ободка.
- У женщин старше 55 лет вещество молочной железы заменяются преимущественно жировой тканью, что также находит свое отображение на экране УЗ-аппарата. Железе соответствует гипоэхогенный участок с редкими гиперэхогенными округлыми включениями.
Причины патологического повышения эхогенности молочных желез перечислены ниже.
- Мастопатии, возникающие в результате гормонального дисбаланса. В этом случае повышение эхогенности связано с разрастанием фиброзной ткани (как диффузно, так и в виде узелков).
- Фиброаденома – наиболее частая доброкачественная опухоль молочных желез, встречающаяся преимущественно у женщин репродуктивного возраста. Чаще всего это солитарное образование с большим содержанием соединительнотканных волокон, что делает его гиперэхогенным на эхографии. Хотя в литературе указано, что это новообразование может иметь различную эхогенность.
- Запущенные формы мастита – неспецифического воспаления ткани железистого органа. На поздних стадиях заболевания молочная железа имеет большое количество гиперэхогенных включений с аналогичной плотной капсулой.
Повышенная эхогенность почек
Эхоструктура здоровых почек неоднородная за счет наличия мозгового и коркового слоя. Контуры ровные и четко отграниченные от окружающих образований. В норме лоханки и чашечки практически не визуализируются. «Содержимое» мочеточников имеет пониженную эхогенность, а их стенки представлены светлым эхосигналом.
Причины усиления отражающей способности почек представлены ниже.
- Новообразования. Причем, неровность контуров указывает на злокачественный характер опухоли.
- Умеренно повышенная эхогенность почек свидетельствует о дисметаболической нефропатии (то есть о песке в почках).
- Конкременты определяются как гиперэхогенные участки разных размеров и форм.
- Треугольные гиперэхогенные зоны в паренхиме почки – признак кровоизлияния.
- Увеличение плотности органа (из-за отека) наблюдается при остром пиелонефрите.
Повышенная эхогенность печени
На нормальных эхограммах паренхима печени представляется однородной структурой средней эхогенности и считается эталоном для сравнения эхогенности поджелудочной железы и почек. Контур ее ровный и являет собою четкий линейный гиперэхогенный сигнал на всех срезах.
Эхогенность печени повышена при:
- хроническом гепатите различного генеза;
- наследственной болезни Гоше (в основе лежит дефицит лизосомного фермента);
- болезни Вильсона-Коновалова (происходит накопление меди в печени);
- врожденном и приобретенном фиброзе печени;
- циррозе;
- эхогенность печени также повышена при дефиците антитрипсина;
Структура желчного пузыря
Форма желчного пузыря достаточно вариабельна: от грушевидной до цилиндрической или эллипсоидной. Он имеет однородную анэхогенную структуру. Стенка здорового пузыря находится в пределах 1-3 мм.
Причины повешенной эхогенности:
- острый и хронический холецистит;
- застой желчи (особенно при гипомоторном типе дискинезии желчевыводящих путей);
- калькулезный холецистит (плотность эхокартинки обусловлена скоплением гиперэхогенных камней);
Изменения структуры селезенки
Располагаясь в верхнем левом квадранте живота, селезенка на эхограмме представлена серповидным образованием с четкими ровными контурами. Паренхима ее имеет однородную структуру и эхогенность, которая незначительно выше таковой у печени и у коркового слоя почки. Несмотря на то, что патология селезенки встречается достаточно редко, выделяют следующие причины усиления ее эхосигнала:
- «старый» инфаркт (кровоизлияние);
- кальцификаты (чаще всего они появляются при длительном приеме лекарственных средств по типу антиконвульсантов и т.д.).
Эхогенность паренхимы щитовидной железы
Во время ультразвукового обследования оценивают размеры, объем железы, а также ее структуру и локализацию. В норме контуры железы ровные, с деформацией в некоторых местах (в области расположения трахеи). Доли имеют мелкозернистую гипоэхогенную структуру. Перешеек характеризуется несколько большей плотностью. В режиме ЦДК можно увидеть срезы сосудов и отличить их от фолликулов.
Повышенная эхогенность щитовидной железы встречается при:
- хроническом аутоиммунном и подостром тиреоидите;
- узловом и диффузном зобе;
- ее злокачественном перерождении.
Изменение эхогенности при беременности
Во время выполнения скринингового УЗИ при беременности, врач также может обнаружить некоторые отклонения в плотности важных органов и структур.
Гиперэхогенность стенок кишечника плода нередко указывает на его ишемию в результате некротического энтероколита или муковисцидоза. Повышение эхосигнала в плаценте может сигнализировать о таких серьезных проблемах, как отслойка или инфаркт оболочки, отложение в ней кальцификатов, что требует изменение тактики ведения беременности и предстоящих родов. Также возможно увеличение УЗ-плотности амниотической жидкости, например, при попадании в нее мекония.
Усиление эхо-сигнала органа нередко указывает на наличие в нем патологии. Однако удостоверится в диагнозе можно лишь только после полного и тщательного обследования. Не стоит забывать, что УЗИ – это дополнительный метод диагностики соматических заболеваний.
01 Причины и симптомы возникновения панкреатита
В последнее время количество людей, заболевших панкреатитом, стремительно возросло. Во многом это зависит от образа жизни и окружающей среды. Причины возникновения острого панкреатита могут быть следующие:
- неправильное питание;
- несоблюдение распорядка дня;
- длительный прием определенных лекарственных средств;
- злоупотребление алкоголем;
- частое переедание;
- одновременный прием жирной пищи и алкоголя;
- наличие злокачественных опухолей пищеварительного тракта;
- нарушение целостности покрова поджелудочной железы, в том числе при хирургическом вмешательстве;
- наличие камней в протоке желчных путей;
- отравление алкоголем;
- нарушение обмена веществ;
- гормональный сбой;
- сужение вирсунгова протока;
- неправильное функционирование эндокринной системы;
- повышенный уровень кальция в крови;
- недавно перенесенные инфекционные и вирусные заболевания;
- гепатит.
- курение и чрезмерное употребление алкоголя;
- несбалансированное питание;
- желчнокаменные болезни;
- хронические и острые заболевания желудка и двенадцатиперстной кишки;
- плохая наследственность;
- аутоиммунные заболевания поджелудочной железы;
- застойные явления в венах поджелудочной железы;
- длительное применение лекарственных препаратов, оказывающих токсическое действие на поджелудочную железу.
Самым первым симптомом развития панкреатита является боль. Она чаще всего носит режущий, тупой характер и локализуется в правом или левом подреберье. При воспалении всего органа боль становится опоясывающей. Если вовремя не принять меры по оказанию первой медицинской помощи, то больной может умереть в результате болевого шока. Еще один характерный симптом — высокая температура. Давление при этом может как подниматься, так и опускаться. Цвет лица постепенно начинает приобретать сероватый оттенок.
02 Необходимое лечение
- препараты кальция;
- желчегонные средства;
- гормональные препараты;
- лекарства с действием седативной направленности;
- метаболитные комплексы;
- лекарственные средства, обладающие обволакивающим действием.
03 Профилактика нарушений деятельности вирсунгова протока
Для того чтобы оградить себя от различного рода заболеваний, связанных с нарушением деятельности вирсунгова протока, следует:
- избавиться от вредных привычек;
- предпочитать продукты с низким содержанием сахара, соли, жира и холестерина;
- придерживаться разнообразного рациона, содержащего большое количество зерновых, свежих овощей и фруктов;
- выпивать ежедневно около 2 л воды;
- периодически устраивать разгрузочные дни;
- заниматься спортом;
- полноценно отдыхать (спать не менее 8 часов в сутки);
- своевременно проводить лечение вирусных и инфекционных заболеваний;
- принимать комплексные витамины в осенне-зимний период.
Нормальное состояние вирсунгова протока имеет большое значение для многих процессов организма человека. В случае когда его норма нарушена, может образоваться огромное количество хронических или острых заболеваний. Поэтому нужно следить за своим здоровьем и всячески поддерживать нормальное функционирование внутренних органов.
Здравствуйте, доктор! В январе 2012 года я впервые почувствовала боль в эпигастральной области, отдающую в спину (по центру, где-то между лопатками, боль усиливалась ночью). По результатам ФГДС, УЗИ и анализа крови мне поставили диагноз: эрозивный геморрагический гастрит. Пила Де-нол, Нольпазу, курсом, который прописал врач, соблюдала строгую диету на протяжении 1,5 мес.(стол 5). Боль прошла, самочувствие улучшилось. На ФГДС эрозии не стало, но гемморагический гастрит по-прежнему остался.Прекрасно себя чувствовала месяца 2. Расслабилась, есть стала всё, даже употребляла алкоголь (иногда за праздничным столом немного). Потом срыв….опять боли, уже в левом подреберье, побежала на ФГДС — так же, гастрит геморрагический, но боли стали беспокоить больше в правом подреберье, отдавать в спину даже в лопатку . У меня в 2000 году удалили жёлчный пузырь (совершенно зря,Юкак потом выяснилось, т.к. камень, который увидели на УЗИ был размером 2 см, а когда удалили пузырь, то принесли мне горошинку…мизерную и объяснили, что по УЗИ просто накладывалась тень….якобы…и размеры были не точны, ужас!). Болей каких-то на момент удаления пузыря, изжоги…расстройств каких-то совершенно не было, но цеховой врач буквально заставила меня лечь на опреацию , т.к. вредные условия работы, на её взгляд, могли спровоцировать ход камня…..обострение холецистита и т д. Очень сожалею, что пошла тогда на поводу, ну да что сделано….(извините за отступление, просто пояснила почему удалён пузырь, операция к счастью прошла хорошо, диету держала всего месяца 2, потом на протяжении 12 лет (!) ела что хотела и пила, проблем не было совсем! и вот теперь боли….в правом подреберье, в левом…(но гораздо меньше). Сейчас по УЗИ увеличение печени (незначительное, диффузные изменения поджелудочной железы). Моча на амизалу в норме, но поставлен диагноз: Обострение хр.панкреатита и обострение гастрита…букет вобщем(((. Диету соблюдаю, но не так строго как зимой…боли то тише, то ощутимые и почти всегда справа под ребром и в спину.Скажите, как можно голодом полечить поджелудочную, если желудок тоже не в порядке? Ведь быть голодной при гастрите очень вредно! И почему болит-то справа и в спине справа…Таблетки пью: Креон, Де-нол опять же пропила месяц назад с нольпазой…боюсь, что это всё же печень….есть ли какое то универсальное средство от всех болезней желудочно-кишечного тракта? Сколько же можно пить химии и продолжать мучаться? Извините за сумбур, очень подавленное состояние из-за плохого самочувствия на протяжении такого долгого времени…
Аномалии в развитии выводной системы
Расширение протока поджелудочной железы
- наличие опухоли, которая располагается на головке;
- прерывание маленькими или средними камнями;
- перекрытие интрапанкреатического протока;
- проявление хронического панкреатита;
- последствия операции Уипла, а также частичная панкреатэктомия.
Канал селезенки поджелудочной железы
- выполнении процесса расщепления пищевых масс;
- регуляции водного обмена;
- осуществлении процесса кроветворения.
Норма размера Вирсунгова протока поджелудочной железы
Дополнительный аберрантный проток поджелудочной железы
Причины
- Хирургические операции на желчевыводящих путях и желудке;
- Болезни двенадцатиперстной кишки;
- Травматические повреждения брюшной полости;
- Регулярное употребление алкоголя;
- Воздействие некоторых лекарств (антибиотиков, эстрогенов);
- Инфекционные заболевания;
- Гормональные сбои.
Симптомы
- Сильные боли в области подреберья (болевые ощущения не купируются анальгетиками и спазмолитиками);
- Диарея, кашицеобразный стул;
- Тошнота, рвота;
- Потеря веса;
- Снижение аппетита.
Диагностика
- УЗИ брюшной полости (сонография);
- Компьютерная томография;
- Общие лабораторные анализы крови, кала, мочи для оценки функционального статуса пищеварительной системы и всего организма.
Лечение
Прогноз и профилактика
Источник: https://pechen5.ru/diagnostika/virsungov-protok-ne-vizualiziruetsya-chto-eto-znachit.html