 [Диагностика заболеваний гортани]
[Диагностика заболеваний гортани]
Диагностика заболеваний горла
Установить, какое заболевание горла вызвало неприятные ощущения, поможет диагностика. Она включает в себя и осмотр пациента, и проведение ряда специальных анализов и исследований, и, если нужно, консультацию с другими докторами. Своевременное обнаружение патологий позволит правильно выбрать схему лечения и быстро избавиться от симптомов и самого недуга. Нужно не затягивать с визитом к ЛОРу, если появился дискомфорт в горле, – это поможет избежать серьезных осложнений. Диагностика дифтерии
Показания для анализа, особенности процедуры. Микроскопическое исследование и результаты.
Автор: Светлана Галактионова
Диагностика стафилококка
Подготовка к диагностике и особенности процедуры. Стафилококковый возбудитель.
УЗИ горла и гортани
Рассмотрим, какова методика проведения и что показывает исследование.
Автор: Галактионова Светлана
Исследования гортани
Читайте, в каких случаях они назначаются. Техника проведения и противопоказания МРТ, фиброларингоскопии, рентгена и ларингоскопии.
Диагностика заболеваний горла – первый шаг к правильному лечению. Она помогает выявить заболевания, вызвавшие неприятные симптомы, выбрать правильную терапию и предотвратить развитие осложнений. Изучением состояния больного и патологии занимается отоларинголог. Для выявления нарушений он использует такие методы:
- осмотр пациента при помощи специальных инструментов (ларингоскопия и фарингоскопия, пальпация шейных лимфатических узлов и мягких тканей);
- сбор информации об особенностях развития заболевания;
- изучение лабораторных анализов крови и мочи;
- исследование типа инфекции при помощи взятия мазка из зева или посева мокроты;
- проверка чувствительности мокроты на антибиотики.
Неприятные ощущения в горле могут вызывать и специфические заболевания, в таком случае требуется дополнительная консультация специалистов. При инфекционных поражениях нужно обратиться к инфекционисту, при гематологических – к гематологу, при иммунных – к иммунологу. Общими усилиями врачи выясняют истинную причину нарушения и подбирают адекватное лечение.
Злокачественные новообразования выявляют при помощи магнитно-резонансной томографии, также возможно гистологическое исследование опухоли. При обнаружении рака лечением занимается онколог и врачи химиотерапевты. Узнайте подробно, как можно диагностировать разные патологии горла и избежать серьезных осложнений.
Опрос
Злокачественные заболевания глотки и гортани: диагностика и лечение
Чем раньше диагностирована опухоль, тем выше вероятность выздоровления больного или хотя бы продления его жизни на несколько лет. О симптомах, при появлении которых нужно срочно обратиться к врачу, и классификации злокачественных опухолей глотки и гортани подробно рассказано в этой нашей статье.
Диагностика злокачественных опухолей глотки и гортани
Обнаруживает опухоль ЛОР-врач, проводя фаринго- и ларингоскопию.
На основании жалоб пациента, данных анамнеза болезни (как давно появились симптомы, как прогрессирует заболевание) и жизни (условия жизни и труда, профессиональные вредности, вредные привычки) специалист заподозрит онкопатологию и проведет ряд исследований, которые помогут подтвердить или опровергнуть тот или иной диагноз.
Уже при простом осмотре поверхности шеи врач может обнаружить признаки патологии глотки и гортани. Например, в случае рака гортаноглотки при осмотре передней поверхности шеи будет определяться сглаженность контуров ее со стороны поражения, кроме того, будут заметны выпуклости от увеличенных лимфатических узлов вдоль боковой поверхности шеи. При раке гортани также будут заметны увеличенные регионарные (подбородочные, шейные, надключичные) лимфоузлы, плюс при пальпации шеи в области поражения опухолью будет отмечаться болезненность, связанная с воспалительным процессом в хрящах гортани.
Во время проведения пальпации (ощупывания) врач убедится в том, что опухолевидные образования на шее – это лимфатические узлы, кроме того, он охарактеризует их как образования округлой формы, подвижные, малоподвижные или неподвижные вовсе, спаянные или не спаянные между собой и с окружающими тканями, безболезненные при пальпации.
При подозрении на злокачественное заболевание глотки врачу необходимо осмотреть ее при помощи специального инструмента – провести риноскопию (переднюю и заднюю) и фарингоскопию. На ранних стадиях болезни при простом осмотре врач, вероятно, может даже не заметить опухоль, в таких случаях он прибегнет к методам видеодиагностики (при помощи гибкой трубки с камерой на конце – эндоскопа) и другим методам визуализации – рентгенографии, КТ или МРТ.
Вид эпителиомы небной миндалины при фарингоскопии может варьировать:
- опухоль может представлять собой образование красного цвета, имеющее форму тутовой ягоды или ягоды ежевики; закупоривать крипту миндалины; это так называемая криптогенная форма заболевания;
- новообразование красного цвета в фирме ягоды ежевики, расположенное на широком, внедряющемся в ткани миндалины основании; это пролиферативная форма эпителиомы;
- опухоль, имеющая вид кратера округлой формы с неровными краями и дном, покрытым ярко-красными грануляциями; это язвенная форма болезни.
Дифференцировать указанные изменения от хронического казеозного криптогенного тонзиллита несложно – необходимо ввести в крипту пуговчатый зонд, и если он окрасится кровью, следует думать именно об онкологической природе заболевания.
В случае лимфосаркомы миндалины при фарингоскопии врач обратит внимание на асимметрию зева, обусловленную резким увеличением в размерах одной миндалины. При этом поверхность миндалины гладкая или дольчатая, красного или розового цвета. На ощупь миндалина мягко-эластичная.
Опухоль задней стенки глотки фарингоскопически определяется как язва красновато-серого цвета, дно которой покрыто грануляциями. При прикосновении к ней – болезненна. Размеры язвы варьируют в зависимости от стадии процесса.
В начальном периоде злокачественной опухоли гортаноглотки каких-либо явных изменений слизистой оболочки при фарингоскопии не определяется. Иногда признаком болезни может служить скопление слюны в области глоточно-надгортанной складки или грушевидного синуса. На развитой стадии заболевания визуализируется опухоль, инфильтрирующая стенки глотки с переходом на гортань. Ткани вокруг инфильтрата отечны, голосовая складка на стороне поражения неподвижна, в области грушевидного синуса определяется большое количество слюны.
При осмотре гортани – непрямой или прямой ларингоскопии – врачом может быть обнаружено злокачественное новообразование, расположенное в пределах этого органа. Оно чаще бугристое, реже с гладкой поверхностью, инъецированное сосудами. На поздних стадиях на поверхности опухоли могут визуализироваться области распада – небольшие углубления, покрытые серо-белесоватым налетом. Подвижность голосовой складки и непосредственно пораженной половины гортани может быть частично или полностью нарушена.
Прямая ларингоскопия применяется при невозможности внимательно рассмотреть опухоль во время непрямой ларингоскопии, а также в случае расположения опухоли в подголосовой части гортани. Выполняется с помощью бронхоэзофагоскопа – гибкой трубки с камерой на конце.
Во время инструментального осмотра глотки и гортани при обнаружении в них каких-либо подозрительных образований специалист осуществит процедуру биопсии – забора тканей с целью исследования их под микроскопом для определения вида ткани и степени патологических изменений в ней. Это так называемое гистологическое исследование является наиболее достоверным методом диагностики злокачественных новообразований, поскольку при помощи него определяется сам факт наличия злокачественной опухоли, а также тип ткани, из которой она произошла. Последнее крайне важно для успешного лечения рака, ведь для каждого из его видов разработаны комбинации лечебных воздействий, позволяющих добиться максимального эффекта от лечения.
С целью уточнения диагноза, определения локализации опухоли и степени распространения ее на близлежащие структуры проводят рентгенографию той или иной области, а также компьютерную и магнитно-резонансную томографию.
Чтобы обнаружить отдаленные метастазы, также применяют рентгенографию, КТ, МРТ, а также УЗИ.
Для достоверной диагностики метастазов в лимфатические узлы в отдельных случаях назначают лимфонодулографию, лимфоангиографию и радионуклидную диагностику.
В случае, когда при помощи описанных выше методов поставить точный диагноз не удалось, проводят лечебно-диагностические операции – тирео- или ларинготомию с иссечением основной части опухоли или всей опухолевой ткани и последующим экстренным исследованием их под микроскопом (цитологическое исследование). На основании результатов этого анализа проводят следующий этап операции, который нередко завершается резекцией части гортани или полным удалением органа.
Дифференциальная диагностика злокачественных опухолей глотки и гортани
Поскольку рак – заболевание очень коварное, часто скрывающееся под маской других болезней, врачу следует быть предельно внимательным и при малейшем сомнении в диагнозе проявлять онконастороженность.
При подозрении на злокачественные новообразования глотки следует отдифференцировать их от следующих заболеваний:
- у детей – аденоиды;
- гипертрофия небной миндалины;
- туберкулез небной миндалины;
- сифилитическая гумма (инфильтративные ее формы очень напоминают саркому);
- системная красная волчанка, а именно ее язвенно-пролиферативная форма (похожа внешне на раковую опухоль в стадии распада);
- болезнь Потта;
- опухоли основания черепа;
- доброкачественные опухоли глотки;
- лейкоз (при этом заболевании в патологический процесс часто вовлекается лимфоидная ткань носоглотки);
- аневризма внутренней сонной артерии (имеет вид припухлости продолговатой формы, внешне напоминающей опухоль, расположенную за миндалинами);
- дивертикулы.
Дифференциальную диагностику злокачественных опухолей гортани следует проводить со следующими заболеваниями:
Лечение злокачественных опухолей глотки и гортани
В ряде ситуаций при раке горгани не удается обойтись без частичного или полного удаления органа.
Терапия злокачественного образования должна быть начата как можно раньше после постановки окончательного диагноза.
Основными методами лечения онкопатологии в целом являются:
- хирургическое;
- лучевая терапия;
- химиотерапия.
Виды вышеуказанных методов лечения и их комбинации широко варьируют в зависимости от вида опухоли, ее локализации, стадии опухолевого процесса, возраста и соматического здоровья больного и от многих других факторов.
В отдельных случаях могут быть использованы и другие, менее распространенные методы – о них будет сказано ниже, по ходу статьи.
Для лечения злокачественных новообразований носоглотки ранее широко использовались хирургические методы, однако ввиду сложности доступа к опухоли, раннего прорастания ее в костную ткань и близлежащие структуры, соседства с жизненно важными анатомическими образованиями, склонности к рецидивам от хирургического лечения при данной локализации опухоли пришлось отказаться. Сейчас применение получили такие неоперативные методы, как лучевая и химиотерапия, а также кобальтотерапия.
Злокачественные опухоли, локализованные в области задней стенки глотки, обладают высокой радиочувствительностью, поэтому вероятность излечения больного при помощи лучевой терапии достаточно высока. В случае рецидива, как правило, проводят электрокоагуляцию опухоли. Помимо терапии материнской опухоли стоит помнить о метастазах – пораженные лимфатические узлы удаляют тогда, когда основной очаг опухоли полностью излечен.
С целью лечения злокачественных опухолей гортаноглотки используют комбинации хирургического и лучевого методов. Чтобы уменьшить интраоперационную кровопотерю, перед операцией осуществляют перевязку наружных сонных артерий с двух сторон. К сожалению, опухоли данной области практически не поддаются лечению даже при условии достаточно ранней диагностики и применении современных методов терапии.
Способы лечения злокачественных опухолей гортани, как правило, зависят от того, как далеко зашел патологический процесс:
- на I стадии используют комбинацию хирургического лечения (удаление опухоли при помощи эндоскопа, введенного в полость гортани) с последующим лучевым воздействием на области оттока лимфы от опухоли; в отдельных случаях применяют только лучевой метод;
- на II стадии также предпочтительна комбинация хирургического (эндоларингеальное удаление опухоли в пределах здоровой ткани) и лучевого (воздействие на пути лимфооттока) методов лечения, однако каждый из них может быть использован и как самостоятельный метод;
- в III стадии иногда начинают лечение с лучевого воздействия на опухоль, после которого проводят операцию; стоит отметить, что послеоперационный период в этом случае протекает тяжелее.
В последние годы для лечения злокачественных опухолей гортани все шире используется метод фотодинамической терапии (ФДТ). Суть его заключается в том, что в опухоль через кровь доставляется специальный краситель. Опухолевые клетки пропускают это вещество внутрь себя, в отличие от здоровых клеток. После этого на опухоль воздействуют лучами определенной частоты, в результате чего в ее клетках происходит химическая реакция с выделением из расположенного внутри клеток красителя одновалентного кислорода, который является губительным для клетки и разрушает ее.
Что касается хирургического лечения, то все операции, проводимые на гортани с целью лечения рака, можно разделить на 3 группы:
- удаление части органа;
- полное удаление гортани (ларингэктомия);
- реконструктивные операции.
Конечно, оперируя, врач стремится сохранить как можно большую часть гортани, однако первоочередная его задача – полное удаление опухоли, поэтому в случае далеко зашедшего процесса приходится удалять всю гортань полностью. Операции на гортани проводятся под общей анестезией.
Одна из малых по объему операций носит название хордэктомия. В процессе операции удаляется лишь одна голосовая складка. Эта операция возможна в случае поражения опухолью только одной голосовой складки без перехода опухолевого процесса на близлежащие анатомические структуры гортани. Если подвижность складки не нарушена, то хордэктомия может быть проведена эндоларингеально.
При поражении опухолью лишь одной половины гортани показана операция, называемая гемиларингэктомия, или половинная резекция гортани.
В случае поражения опухолью преддверия гортани без вовлечения в патологический процесс голосовых складок резецируется лишь пораженная часть органа, что носит название горизонтальная резекция гортани.
Когда опухолью поражена передняя комиссура и участки голосовых складок, прилежащие к ней, возможно удаление именно этих областей – данная операция носит название фронтальная (передняя) резекция гортани.
Если опухоль метастазировала в региональные лимфатические узлы, необходимо удалить гортань полностью вместе с подкожной жировой клетчаткой шеи и глубокими яремными лимфатическими узлами на стороне поражения. В отдельных случаях удалению подлежит и яремная вена. Когда операционная рана заживает, проводят лучевую терапию.
После ларингэктомии пациенту устанавливают специальную трубку – трахеостому, через которую будет осуществляться дыхание. Поскольку трахеостома является для организма больного инородным телом, она будет причинять ему дискомфорт, однако с этим чувством больному придется смириться, ведь носить эту трубку ему придется пожизненно.
В послеоперационном периоде больной получает активную инфузионную и антибактериальную терапию, а также симптоматическое и местное лечение.
Чтобы восстановить самостоятельное дыхание больного, а также функции глотания и голосообразования, после объемных резекций гортани необходимо проведение ряда пластических, или реконструктивных, операций.
Прогноз злокачественных опухолей глотки и гортани
При условии ранней (на I–II стадиях) диагностики и проведенном адекватном лечении заболевания пятилетняя выживаемость больного достигает 99–100 %, часть больных излечивается полностью. Если болезнь диагностирована на III стадии, и, опять же, пациент получил полноценное лечение, выживают в течение 5 лет около 50 % больных. В случаях, когда опухоль диагностирована на IV стадии, радикальное лечение невозможно – медицина способна лишь временно облегчить состояние больного и на какой-то срок продлить его жизнь.
О возможностях лечения рака глотки рассказывает программа «Жить здорово!»:
Симптомы и лечение основных заболеваний горла
Боль в горле — симптом, который каждый из нас не раз испытывал. Обычно мы не обращаем на такое недомогание особого внимания. Почувствовав боль в горле, люди, как правило, покупают леденцы с ментолом и на этом часто терапия заканчивается. Но не стоит относиться к заболеваниям горла легкомысленно. Некоторые из них могут представлять серьезную опасность для здоровья.
Виды заболеваний горла и гортани
Заболевания горла могут быть вызваны различными причинами. Чаще всего недомогание является результатом бактериальной или вирусной инфекции, но похожие симптомы может вызывать и грибковое поражение, и даже образование опухоли. Кроме того, заболевания горла без температуры могут быть спровоцированы влиянием раздражающих слизистые оболочки веществ, аллергией или слишком сухим воздухом.
Инфекционные заболевания
- Вирусные К вирусным заболеваниям, вызывающим боль в горле, относятся грипп и ОРВИ, а также корь и ветряная оспа, среди симптомов которых боль в горле стоит не на последнем месте. При этих заболеваниях очень часто воспалительный процесс распространяется на горло, проявляясь першением и болью. Еще одно из распространенных вирусных заболеваний горла — инфекционный мононуклеоз, который вызывается вирусом герпеса IV типа.
Все вирусные заболевания горла имеют схожие черты. При вирусном поражении боль в горле сопровождается упадком сил, головной болью и общей слабостью, температура может повыситься, но незначительно. При гриппе и ОРВИ человек страдает от сильного насморка и кашля, оспа и корь проявляются также сыпью на коже. Мононуклеоз опасен распространением воспалительного процесса на печень и селезенку, что вызывает увеличение лимфоузлов.
- Бактериальные Самое распространенное бактериальное заболевание — банальная ангина. Чаще всего возбудителем ангины становится стрептококк, но иногда ее вызывают хламидии, микоплазма, гонококк или туберкулезная палочка. Скарлатина и дифтерия также вызываются бактериями и сопровождаются болью в горле. Болью в горле сопровождается и эпиглоттит — достаточно редкое бактериальное заболевание, которое обычно поражает маленьких детей в возрасте до 4-х лет. Эта болезнь очень опасна, так как может привести к нарушениям проходимости дыхательных путей. Такие болезни, как скарлатина и дифтерия, когда-то широко распространенные, теперь встречаются очень редко. Но при возникновении боли в горле полностью исключать их нельзя.
Общие симптомы бактериальных заболеваний горла — слабость, боль и першение в горле, отечность гортани и миндалин и высокая температура — до 40 0С.
- Грибковые Грибковые поражения — результат активного размножения дрожжеподобных и плесневых грибов. Грибковые заболевания горла, или микозы, часто проявляются в виде ангины, фарингита или ларингита. При всех грибковых поражениях на слизистых возникает налет в виде творожистой массы, появляется сильная боль в горле, однако температура остается нормальной. Микоз — распространенное последствие снижения иммунитета, авитаминоза, лечения антибиотиками и гормональными препаратами. К грибковым заболеваниям горла могут привести и неполадки в работе желудочно-кишечного тракта.
Опухолевые заболевания
Заболевания горла и гортани могут быть вызваны ростом опухоли. Опухоли бывают первичными (впервые формируются в области гортани) и вторичными (метастазы онкологических процессов в других органах). По мере роста новообразования больные начинают жаловаться на «ком в горле», ощущение инородного тела. Голос может измениться и стать сиплым или хриплым, появляются трудности с глотанием.
Кстати
На ментоловых леденцах часто пишут «от боли в горле», однако ментол сам по себе не обладает никаким лечебным действием и не ускоряет выздоровление — он лишь оказывает слабый анестезирующий эффект и приятно охлаждает воспаленную слизистую.
Симптомы и лечение основных инфекционных заболеваний горла
ОРВИ
Пожалуй, это самая распространенная причина боли в горле. Для острых респираторных вирусных инфекций (ОРВИ) характерно чувство сухости, першения и боли в горле, осиплость, насморк, иногда также чихание и кашель. Температура редко поднимается выше 38 0С. Антибиотики в данном случае совершенно неэффективны, так как они предназначены для борьбы с бактериями, а ОРВИ вызывается вирусами. В данном случае показано принимать противовирусные препараты, а также иммуномодуляторы. Для облегчения симптомов ОРВИ также рекомендуется проводить полоскания отваром ромашки или шалфея, они снимают раздражение. Из аптечных средств можно посоветовать спреи с легким анестезирующим эффектом и леденцы с шалфеем и эвкалиптом. Рекомендуется поддерживать иммунитет, принимая витамин С, показано также обильное теплое (но не горячее!) питье, например, травяные чаи с шиповником и медом.
Ангина
Характеризуется высокой температурой (до 40 0С) и очень сильной болью в горле. Гортань красная, воспаленная. Миндалины воспалены и покрыты белым налетом. Частые спутники ангины — боль в суставах и мигрень. Важно знать, что ангина лечится антибиотиками! Помните, что непролеченная ангина может дать очень серьезные осложнения, потому при подозрении на это заболевание незамедлительно обращайтесь к врачу. При ангине показан постельный режим, мягкая, протертая пища и обильное питье. Полоскания также помогают снять боль и очистить слизистую — особенно эффективны полоскания отваром шалфея, ромашки, липы, раствором фурацилина и мирамистина.
Фарингит
Отличительными признаками фарингита являются сухость в горле, сухой кашель, першение, колющая боль в гортани, которая усиливается при глотании и попытке широко открыть рот, а также ощущение кома в горле. Слизистые оболочки горла красные и воспаленные, может отмечаться налет или выделение гноя. При лечении фарингита нужно исключить любую раздражающую пищу (слишком горячую, острую и кислую) и пить как можно больше жидкости, отдавая предпочтение напиткам с высоким содержанием витаминов. Помогает полоскание горла раствором йодинола. Но самолечением заниматься ни в коем случае не следует: без правильной терапии фарингит легко переходит в хроническую форму.
Ларингит
Воспаление гортани и голосовых связок. Основной признак ларингита — лающий кашель, хриплый осипший голос или его полное исчезновение. Ларингит чаще диагностируется у детей младшего возраста. Заболевание опасно тем, что в положении лежа (как правило, в ночные часы) возможен отек гортани, что приводит к затруднению дыхания (это связано с особенностями строения детской гортани). В таком случае нужно незамедлительно вызвать скорую помощь, а в процессе ожидания врачей поднять ребенка в вертикальное положение и поместить его в теплую и влажную среду, чтобы снять спазм. Это легко сделать в ванной комнате, поставив ребенка под горячий душ.
Ларингит часто сопровождается ощущением царапающей боли в горле. Заболевание сопровождает кашель — сначала сухой, позже — с отхаркиванием мокроты. Хронический ларингит вызывается не только бактериями, но и другими факторами — перенапряжением голоса, курением, воздействием едких веществ. При ларингите помогают ингаляции с минеральной водой (при отсутствии повышенной температуры), в случае затруднения дыхания — с «Беродуалом» или другими препаратами со схожим действием, теплые компрессы на горло, питье травяных отваров. Нельзя напрягать голос — врачи советуют помолчать 2–3 дня. Для облегчения состояния следует дополнительно увлажнять воздух в комнате — купить увлажнитель или хотя бы повесить в помещении мокрое полотенце.
Тонзиллит
Под этим названием скрывается воспаление небных миндалин. Острая боль в горле, жар, увеличение миндалин и гнойный налет на них, неприятный запах изо рта являются основными симптомами этого заболевания горла. Тонзиллит чаще вызывается вирусами, хотя бывает и бактериальный тонзиллит, вызванный стрептококковой инфекцией. Для облегчения боли в горле рекомендованы орошения и полоскания, а температуру следует сбивать при помощи жаропонижающих вроде ибупрофена. Хороший эффект дает ополаскивание содово-соляным раствором.
На заметку
Бактериальные заболевания горла характеризуются быстрым развитием — с утра вы чувствовали себя великолепно, а уже к обеду совершенно разбиты и едва можете глотать. При вирусных поражениях симптомы проявляются постепенно. Однако лишь врач после лабораторных исследований сможет дать точный ответ на вопрос — какой этиологии ваше заболевание горла: вирусной, бактериальной или грибковой.
Симптомы и лечение опухолевых заболеваний гортани
Опухоли в горле коварны — они долго развиваются, никак не проявляя себя. Лишь когда опухоль достигает существенных размеров, начинают проявляться такие симптомы, как дискомфорт, першение в горле, нарушение дыхания через нос, заложенность ушей, затруднения при глотании, выделение кровянистой слизи из носа. Позже к симптомам прибавляется необъяснимая зубная боль (даже если стоматолог не находит никаких проблем), боль в ухе, сухой кашель, снижение слуха, отит, носовые кровотечения, изменение тембра голоса или его потеря, головные боли. Не тратьте время на самолечение и народные средства. Опухоль в горле смертельно опасна, и способов справиться с этим заболеванием самостоятельно не существует.
К счастью, далеко не все опухоли являются злокачественными. К доброкачественным относятся:
- полипы и папилломы гортани;
- кисты;
- ангиомы;
- липомы;
- фибромы.
Среди злокачественных образований в горле выделяют:
- саркомы;
- хондросаркомы;
- плоскоклеточный рак.
На ранних стадиях развития опухоли даже врачам непросто отличить доброкачественное образование от злокачественного. Вердикт можно вынести лишь после многочисленных исследований, так как симптомы у патологий очень схожи: лишь лабораторными методами можно установить истину.
Профилактика
Полностью оградить себя от заболеваний горла невозможно, но свести риск к минимуму вполне реально.
Бросьте курить. Курение делает слизистые оболочки горла и носоглотки слабыми и уязвимыми (не говоря о том, что курение провоцирует развитие онкологических заболеваний).
Разнообразьте меню. Чем больше различных продуктов вы употребляете, тем ниже вероятность того, что вы недополучите какие-то витамины и минералы. Старайтесь есть побольше продуктов с высоким содержанием витамина С — это сильнейший антиоксидант, который укрепляет иммунную систему.
Увлажняйте воздух. Во время отопительного сезона воздух в наших квартирах слишком сухой. Пересушенный воздух раздражает горло, способствует возникновению микротравм слизистых оболочек — а это открывает путь болезнетворным бактериям. Простейший увлажнитель, комнатный фонтанчик или влажное полотенце на батарее помогут улучшить микроклимат дома.
Мойте руки чаще. Ученые установили, что большинство патогенных бактерий попадает в наш организм именно из-за немытых рук.
Принимайте витамины. При частых ЛОР-заболеваниях вам нужны комплексы для улучшения работы иммунной системы, а также препараты-иммуномодуляторы.
Одевайтесь по погоде. Банальный совет, но он работает. Переохлаждение вызывает сужение сосудов и нарушает защитный барьер слизистых оболочек, хотя холод сам по себе не провоцирует развитие простудных заболеваний.
Препараты для лечения заболеваний горла доступны, но визит в аптеку не заменит консультации с врачом. Боль в горле — характерный симптом многих заболеваний, среди которых есть и опасные. Не откладывайте визит в клинику!
Болезни горла и гортани: симптомы, фото, причины и лечение
Болезни горла часто встречаются у детей и взрослых, поскольку гортань – первый фильтр после носоглотки, через который проходят все патогенные микроорганизмы. Большинство патологий имеют схожую клиническую картину, но разную этиологию. Лечение включает в себя прием лекарственных препаратов, использование народных средств и коррекцию питания.
Горло человека часто поражается патогенными микроорганизмами
Список болезней горла
Причиной появления боли в горле могут быть различные патогенные микроорганизмы, новообразования, механические повреждения. Часто неприятные ощущения возникают при простуде, гриппе, ОРВИ.
Основные причины заболеваний горла:
- вирусные инфекции – ротавирусы, аденовирусы, энтеровирусы провоцируют развитие фарингита, острого ларингита;
- бактериальные патологии – развиваются на фоне активного размножения стрептококков, стафилококков, ангину и тонзиллит считают детскими заболеваниями, чаще всего эти болезни диагностируют в возрасте 5–15 лет;
- грибковые болезни;
- разного рода новообразования – злокачественные опухоли, папилломы, полипы, метастазы в глотке;
- механические повреждения.
Все инфекционные заболевания горла, помимо явного болевого синдрома при глотании, сопровождаются другими сопутствующими симптомами – гипертермия тела, упадок сил, болевые ощущения в мышцах, мигрень, ринит, увеличение лимфатических узлов, повышенное слюноотделение, слизистая глотки становится красной, рыхлой.
Ангина
Ангина часто развивается у ребёнка как осложнение простуды и гриппа, как выглядит здоровое горло и слизистая при различных формах патологии, можно рассмотреть на фото. Код по МКБ-10 – J03, для хронической формы – J35.
Здоровое горло человека
Виды ангины:
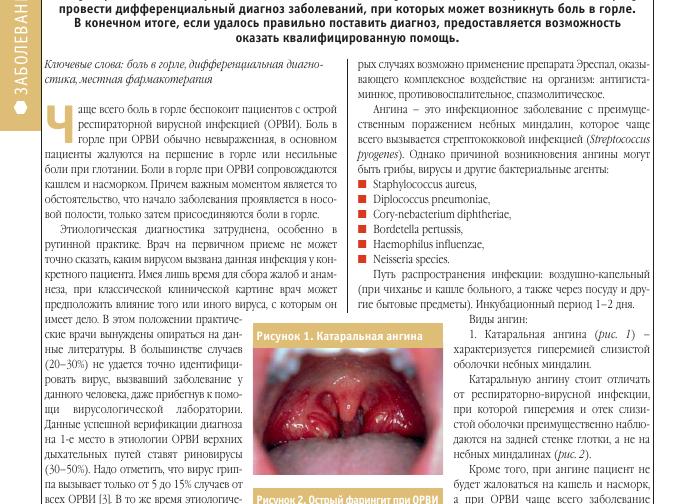
- Катаральная ангина – самая лёгкая форма заболевания, характеризуется небольшой отёчностью миндалин, покраснением и зернистостью слизистой оболочки зева, болью при глотании, на языке заметен белый налёт. У взрослых наблюдается незначительное повышение температуры, у детей показатели термометра могут достигать 40 градусов. Продолжительность болезни не более 5 дней.
- Лакунарная ангина – заболевание развивается стремительно, температура повышается очень быстро, появляется слабость, головная боль. Внутри гланд скапливается гной, образуются пробки, которые заметно возвышаются над поверхностью миндалин в виде бугорков.
- Фолликулярная ангина – начинается с резкого и стремительного повышения температуры до 39 и более градусов, возникает интенсивная боль в горле, ломота мигрень. Миндалины отекают и краснеют, на их поверхности можно увидеть много жёлтых пятен гноя.
- Флегмонозная ангина – гнойные процессы возникают в лимфоидной ткани, развивается абсцесс. Заболевание протекает на фоне высокой температуры, озноба, боль в горле чаще всего носит односторонний характер, усиливается при глотании, разговоре, появляется неприятный запах изо рта.
Снижение тембра голоса или внезапная его потеря, кашель без других признаков инфекционного заболевания могут иметь психосоматический характер, свидетельствовать о стрессе, неврологическом расстройстве.
При флегмонозной ангине появляются скопления гноя
Тонзиллит
Воспаление нёбных миндалин – следствие частых ангин, может протекать в острой и хронической форме. Спровоцировать развитие болезни может корь, скарлатина, дифтерия. Код по МКБ-10 – J03.
При тонзиллите воспаляются небные миндалины
Тонзиллит чаще всего протекает без повышения температуры, сопровождается атрофией лимфоидной ткани миндалин, на фоне гипертрофии возникают проблемы с дыханием.
Внезапная охриплость голоса, хрипота часто возникают при гормональных нарушениях – патологии щитовидной железы, дефицит эстрогена у женщин во время климакса.
Ларингит
Воспалительный процесс локализуется в слизистой оболочке гортани, протекает в острой и хронической форме. Болезнь развивается при переохлаждении, вдыхании холодного или загрязнённого воздуха, табачного дыма. Код по МКБ-10 – J04.
Острый ларингит – чаще всего один из симптомов ОРВИ, гриппа, коклюша, скарлатины, развивается при переохлаждении, длительном пребывании в помещении с запылённым воздухом, на фоне пагубных привычек. Для заболевания характерен лающий кашель, но через некоторое время начинается отхождение мокроты, человек жалуется на сухость в горле, голос становится хриплым, может совсем исчезнуть, температура повышается незначительно.
Формы и симптомы хронического ларингита:
- Катаральный – сопровождается диффузным поражением слизистой гортани. Основные признаки – охриплость, слабость, ощущение сужения горла, периодически появляется влажный кашель.
- Гипертрофический – на фоне длительного воспаления происходит прорастание эпителия в другие слои эпидермиса. Заболевание сопровождается афонией, жжением в горле, кашлем.
- Атрофический – внутренняя оболочка я гортани атрофируется, становится тонкой. Симптомы – снижение тембра голоса, першение в горле, сухой кашель, при сильном приступе могут отходить корки с прожилками крови.
При гипертрофическом ларингите иногда приходится удалять участки с гиперплазией хирургическим способом.
Фарингит
Острый или хронический воспалительный процесс в слизистой оболочке глотки. Код по МКБ-10 – J02.
Острая форма патологии развивается на фоне инфекционных заболеваний верхних дыхательных путей. Фарингит может возникнуть при длительном вдыхании морозного воздуха ртом, на фоне курения и злоупотребления спиртными напитками, после употребления очень горячей или холодной пищи. Боль в горле усиливается при проглатывании слюны, болезнь сопровождается субфебрильной температурой, в глотке возникает першение, при этом в целом человек чувствует себя нормально.
Горло при фарингите
Хронический фарингит развивается на фоне гайморита, тонзиллита, кариеса, нарушения обменных процессов, заболеваний сердца, лёгких. Патология сочетается с атрофией слизистой оболочки носа, сопровождается сильным царапаньем в горле, сухим лающим кашлем, отёком языка, гнойными выделениями, субфебрильной температурой.
Острая форма ларингита – опасное заболевание для детей младше двух лет, часто сопровождается сильным катаральным ринитом, отёчностью и воспалением слизистой носоглотки, что становится причиной значительного ухудшения носового дыхания.
Аденоидит
Воспаление глоточной миндалины часто носит вирусный характер, проявляется в виде сильной головной боли, сухого душащего кашля, приступов одышки и удушья, диагностируют у детей в возрасте 3–15 лет. Код по МКБ-10 – J35.
Болезнь развивается на фоне ослабленного иммунитета, при дефиците витамина D, при переохлаждении, наличии в анамнезе хронического ринита или заболеваний верхних дыхательных путей.
Аденоидит — воспаление глоточной миндалины
Злокачественные и доброкачественные новообразования
Рак гортани сложно диагностировать на ранних стадиях, поскольку заболевание может долгое время протекать без ярко выраженных симптомов, поэтому опухоли часто диагностируют, когда они достигают большого размера. Код по МКБ-10 – С32.
Возможные признаки онкологии:
- ощущение инородного тела в горле, першение, дискомфорт при глотании;
- затруднённое дыхание;
- наличие кровянистых вкраплений в слизи из горла и носа;
- повышенное слюноотделение;
- частая заложенность ушей без явных признаков воспалительного процесса;
- зубная боль, при этом стоматолог не может обнаружить причину появления неприятных ощущений;
- охриплость голоса.
Кровяные сгустки в слюне могут свидетельствовать о развитии новообразований в горле
Доброкачественные новообразования менее опасны, но также требуют незамедлительного лечения, поскольку при их частом травмировании могут возникнуть тяжёлые осложнения. Полипы и голосовые узелки возникают на гортани при постоянном напряжении связок, курении, хронических воспалительных процессах. Причина образования папиллом – активизация ВПЧ, наросты появляются на трахеи, голосовых связках. Все нераковые опухоли имеют код по МКБ-10 – D10.
Чаще всего рак гортани диагностирую у мужчин в возрасте 55–65 лет, заядлых курильщиков.
Микозы гортани
Грибковые инфекции развиваются на фоне ослабления иммунитета, могут иметь острую или хроническую форму. Проявляются в виде покраснения горла и миндалин, боли при глотании, белого налёта, язв и эрозий во рту, болячек в углах рта, сухого кашля, жара, отёчности и болезненности шейных и подчелюстных лимфоузлов. Код по МКБ-10 – B37.
Грибковое поражение горла
Основные виды грибковых патологий ротовой полости:
- псевдомембранозный кандидоз – чаще всего диагностируют у детей и людей преклонного возраста;
- микоз – развивается на фоне сахарного диабета;
- эритематозный хронический зуд.
Боль и жжение при глотании может быть вызвана рефлюксной болезнью – кислое содержимое желудка проникает в верхний отдел пищевода, горло, раздражает слизистые оболочки.
Другие заболевании горла
Боль в горле может быть признаком других заболеваний, которые не относятся с ЛОР патологиям.
При каких болезнях может возникнуть боль в горле:
- Ларингоспазм – чаще всего возникает у детей при рахите, гидроцефалии, кормлении смесями. Симптомы – уменьшение диаметра зрачка, сильное смыкание голосовых связок, судороги, обмороки, шумное дыхание. У взрослых кожа становится красной или синеватой, появляется надрывный кашель. Код по МКБ-10 – 5.
- Отёчность гортани – развивается на фоне аллергии, травм гортани, патологий сердца и сосудов, гнойных процессов в глотке. Человек испытывает боль при глотании, ему тяжело дышать. Код по МКБ-10 – J4.
- Стеноз гортани – просвет дыхательных путей полностью или частично закрывается из-за отёка гортани, укуса насекомых, травм, причиной может быть сифилис, дифтерия, новообразования различного происхождения. Признаки – обильный холодны пот, проблемы с дыханием, одышка, сиплый голос, слизистые и кожные покровы приобретают синий оттенок, возможна потеря сознания, остановка дыхания. Код по МКБ-10 – 6.
Стеноз гортани — закрытие дыхательных путей из-за отека
Важно!
Механические повреждения гортани часто диагностируют у маленьких детей, поскольку они случайно могут проглотить инородный предмет. У взрослых патология может возникнуть при проглатывании рыбной кости, заболевание подвержены певцы, лекторы из-за постоянных повышенных нагрузок на связки.
К какому врачу обратиться?
При появлении боли в горле необходимо обратиться к терапевту, педиатру, после осмотра и предварительной диагностики он даст направление к отоларингологу.
Дополнительно может потребоваться консультация инфекциониста, онколога, эндокринолога, гинеколога, гастроэнтеролога.
Если болезнь носит психосоматический характер, пациента будет смотреть психолог, психотерапевт. Точно поставить диагноз сможет врач одного из этих направлений на основании полученных результатов анализов.
Диагностика заболеваний горла
Осмотр пациента проводят при помощи специальных инструментов – ларингоскопия и фарингоскопия позволяет выявить, в какой части горла слизистая наиболее гиперемирована и отёчна, оценить состояние голосовых связок и задней стенки гортани, обнаружить комочки гноя.
Основные методы диагностики:
- клинический анализ крови и мочи;
- мазок из зева, посев мокроты;
- МРТ, гистологическое исследование опухоли – позволяет определить происхождение новообразований;
- УЗИ гортани.
Поскольку часто заболевания горла имеют бактериальное происхождение, перед назначением терапии проверяют мокроту на чувствительность к антибактериальным препаратам.
УЗИ гортани показывает причину заболевания
Методы лечения болезней горла
Для устранения неприятных симптомов, предотвращения развития осложнений в терапии болезней горла используют лекарственные средства, диетотерапию, ускорить процесс выздоровления помогут рецепты нетрадиционной медицины.
Лекарства
Для лечения болезней горла использую лекарства в таблетированной форме, средства местного воздействия, выбор препаратов зависит от типа возбудителя патологии.
Основные группы лекарств:
- антибиотики – Амоксициллин, Аугментин;
- противовирусные препараты – Ремантадин, Тамифлю;
- противогрибковые средства – Флуконазол, Леворин;
- антигистаминные средства – Эбастин, Цетиризин;
- жаропонижающие средства – Парацетамол, Нурофен;
- муколитики – АЦЦ, Проспан, Амброксол;
- антисептики местного действия – Тантум Верде, Ингалипт, Лизобакт, Мирамистин;
- стрептококковые и стафилококковые бактериофаги.
В последнее время врачи всё реже прибегают к операции по удалению миндалин в горле, поскольку гланды относятся к органам иммунной системы, предотвращают проникновение инфекции в бронхи, трахеи, лёгкие.
Амоксициллин — антибиотический препарат
Народные средства
При лечении заболеваний горла необходимо соблюдать постельный режим, больше пить тёплых напитков, хорошо справляется с болью, першением молоко, чай с малиной или чёрной смородиной, отвар из плодов шиповника, щелочные минеральные воды без газа.
Чем можно лечить болезни горла в домашних условиях:
- мёд – одно из лучших средств для лечения воспаления горла, им можно смазывать миндалины, употреблять в чистом виде, готовить растворы для полоскания;
- ингаляции с эфирным маслом эвкалипта, пихты, сосны, чайного дерева;
- обычный тепловой или спиртовой компресс на шею, горячие ножные ванночки с горчицей;
- полоскание – эффективный метод борьбы с болезнями горла. Для процедур можно использовать отвар ромашки, шалфея, липы, дубовой коры, зверобоя;
- внутрь можно принимать настойку прополиса, чеснока, календулы в разбавленном виде;
- обрабатывать воспалённые миндалины можно смесью сока из алоэ, каланхоэ и настойки прополиса, хорошо смягчает горло и устраняет гнойные процессы масло облепихи.
Хорошо помогает справиться с болезнями горла полоскание отваром ромашки
Мёд нельзя добавлять в горячие напитки – под воздействием высоких температур продукт приобретает канцерогенные свойства. В лимоне, малине, чёрной смородине кипяток разрушает витамин C.
Любые тепловые процедуры можно проводить только при нормальных температурных показателях.
Особенности питания
Чтобы уменьшить воспаление, боль, отёк слизистой, не травмировать раздражённое горло, необходимо придерживаться специальной диеты.
Принципы питания:
- из рациона необходимо исключить острую, кислую, пряную, солёную пищу, отказаться от тяжёлых жирных и сладких блюд, вредной еды;
- все блюда должны иметь комфортную температуру, мягкую консистенцию;
- в меню должно быть много овощей и фруктов, особенно с высоким содержанием витамина C и йода – зелень, болгарский перец, морковь, морская капуста;
- ежедневно нужно употреблять по 10–15 мл оливкового или кукурузного масла;
- ускорить выздоровление, предотвратить развитие дисбактериоза при приёме антибиотиков помогут кисломолочные продукты;
- категорически запрещается курить, употреблять спиртные напитки.
Эффективно борется с вирусами чеснок, лук, имбирь, корица, бадьян.
При болезнях горла нельзя употреблять острую еду
Возможные осложнения
Без надлежащего и своевременного лечения острые воспалительные процессы в горле переходят в хронические заболевания, что чревато постоянными рецидивами при малейшем переохлаждении и ослаблении иммунитета.
Чем опасны заболевания горла:
- ангина часто даёт осложнения на сердце, суставы, почки – развивается ревматизм, инфекционный полиартрит, паратонзиллит, нефрит;
- при хроническом тонзиллите часто развивается васкулит, кожные дерматозы;
- гипотонусная дисфония – ухудшается работа голосовых связок, мышц гортани;
- спазм челюстей;
- заглоточный абсцесс;
- хронический бронхит, синусит, гайморит, отит;
- тяжёлые патологии глаз;
- гепатит A, B.
Если стрептококки из тканей горла проникнут в кровь, то начнёт стремительно развиваться сепсис.
Если не лечить горло, то может развиться хронический гайморит
Профилактика
Чтобы предотвратить развития заболеваний горла, необходимо придерживаться простых правил профилактики, укреплять иммунную систему.
Как избежать появления боли в горле:
- ежедневно совершать пешие прогулки на свежем воздухе;
- отказаться от курения;
- поддерживать оптимальную температуру и влажность в помещении;
- употреблять пищу комфортной температуры;
- в рационе должно быть достаточное количество витаминов и микроэлементов;
- избегать переохлаждения.
Откажитесь от курения, чтобы избежать болезней горла
Чтобы не подхватить инфекцию, необходимо соблюдать правила гигиены, не прикасаться грязными руками к лицу, во время эпидемий ОРВИ и гриппа принимать противовирусные препараты, смазывать нос при выходе из дома оксолиновой мазью.
Список и симптомы заболеваний горла довольно велик, поэтому при появлении дискомфорта при глотании, сиплости голоса, необходимо обратиться к врачу. Правильная диагностика и адекватная терапия поможет избежать развития тяжёлых, порой смертельных, осложнений.