Давление в камерах сердца
 [Давление в камерах сердца]
[Давление в камерах сердца]
Давление в камерах сердца
Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Дефект межпредсердной перегородки (ДМПП) – это опасное заболевание, характеризующееся врожденным пороком сердца. Этот диагноз означает, что у пациента в сердечной перегородке есть отверстие, а именно между предсердиями, через которое могут свободно проникать потоки крови. Если оно будет маленького размера, то спустя некоторое время дефект может пройти самостоятельно, поскольку отверстие зарастет. ДМПП большого размера не сможет зарасти самостоятельно, поэтому без вмешательства врачей в данном случае будет не обойтись.
Что такое ДМПП?
Поскольку левая сердечная мышца «сильнее» правой, сердце сквозь образовавшееся отверстие попадает в правое предсердие из левого. Данная кровь содержит большое количество кислорода, поскольку она идет прямо из легких. Потом она смешивается с кровью, в которой практически нет кислорода, а затем опять попадает прямо в легкие. Если размеры отверстия большие, то наблюдается перегрузка кровью правого отдела сердца, а также легких. Если не выполнять никакого лечения, правая часть сердца сильно увеличится в размерах, а миокард начнет гипертрофироваться и со временем совсем ослабеет. Иногда это ведет к застою кровяного потока, что вызывает легочную гипертензию.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Важно: если отверстие находится сверху перегородки – это имеет название вторичный дефект, встречающийся намного чаще первичного, располагающегося внизу перегородки. Границей, отделяющей верхний и нижний отдел друг от друга, является предсердно-желудочковое отверстие. Как первичный, так и вторичный дефект перегородки, могут отличаться разными размерами и варьироваться от мельчайшего отверстия и до полного ее отсутствия.
Симптомы ДМПП
Данный вид врожденного порока сердца у новорожденного ребенка почти не дает никаких внешних признаков. Дефект межпредсердной перегородки в основном наблюдается у взрослых женщин и дает знать о себе уже в зрелом возрасте.
Основные симптомы ДМПП:
- сильное сердцебиение;
- сильные отеки ног и живота;
- кожный покров синюшного оттенка;
- постоянное чувство усталости, которое заметно усиливается после физических нагрузок;
- шумы в сердце;
- инсульт;
- регулярные инфекционные воспаления легких;
- острые нарушения мозгового кровообращения;
- диспноэ или нехватка воздуха, особенно часто возникающая при физической нагрузке.
Данные симптомы болезни показывают то, что у больного присутствует сердечная недостаточность и иные осложнения, которые вызывает дефект межпредсердной перегородки.
Из-за чего возникает ДМПП – причины появления болезни?
До сих пор учеными не выяснены точные причины, вызывающие появление порока сердца. Дефект межпредсердной перегородки у детей, взрослых и пожилых людей часто зависит от нарушения внутриутробного развития — в таком случае заболевание считается врожденным. Однако ученые выдвигают предположения, способные объяснить формирование ВПС, включая дефект межпредсердной перегородки. Свое негативное влияние в данном случае могут оказывать наследственность и неблагоприятная экология. Если в семье у кого-нибудь из родителей наблюдается врожденный или наследственный порок сердца, нужно обязательно пройти генетическое обследование, чтобы выяснить риск развития данного заболевания у будущего малыша.
Можно выделить несколько факторов, способных оказывать влияние на развитие ДМПП во время вынашивания малыша:
- Краснуха. Если будущая мать на ранней стадии беременности, когда у плода формируются все основные органы, перенесла такое вирусное заболевание, как краснуха, у малыша сильно увеличивается риск возникновения различных аномалий, включая дефект межпредсердной перегородки.
- Прием некоторых лекарственных средств, а также употребление алкогольных напитков во время вынашивания малыша, особенно на раннем этапе, повышают возможность аномального развития плода, одним из которых станет порок сердца.
- Также на развитие ВПС негативное влияние могут оказывать ионизирующее излучение, контакт беременной женщины с нитратами и фенолами.
Также существует такое понятие, как незаращение овального окна, через которое обеспечивался кровоток плода в материнской утробе. Чаще всего после появления малыша на свет отверстие самостоятельно затягивается. Если же заращения не наблюдается, можно сказать о том, что у ребенка развивается дефект межпредсердной перегородки.
Если небольшие размеры ДМПП у взрослых могут практически не давать симптомов, то порок сердца больших размеров вызывает следующие осложнения:
- Легочная гипертензия. Если не выполнять лечение, кровяной поток переполнит отделы сердца, что ведет к застою крови. Это вызывает появление легочной гипертензии, то есть увеличение давления в малом круге.
- Синдром Эйзенменгера. Иногда развитие легочной гипертензии может закончиться серьезными изменениями в полости легких, что часто происходит после длительной болезни у малого количества больных ДМПП.
- Повышенный риск возникновения инсульта.
- Недостаточность правой сердечной части.
- Учащение сердечного ритма, что вызывает порок.
- Снижение срока жизни.
Если у женщины дефект межпредсердной перегородки небольшого размера, то чаще всего он не оказывает негативного влияния на течение беременности. В противном случае, а также, если у будущей матери присутствуют осложнения ДМПП, существует повышенный риск для здоровья самой женщины. Если же данный порок сердца вызвал такое осложнение, как синдром Эйзенменгера, то женщине лучше совсем отказаться от планирования беременности, ведь это состояние способно привести к летальному исходу.
Также нужно помнить то, что если у одного или обоих взрослых наблюдается врожденный порок сердца, то риск развития данного заболевания у их ребенка значительно возрастает.
Для предотвращения того, что у малыша может развиться дефект межпредсердной перегородки, будущая мама заранее, еще на этапе планирования беременности, должна отказаться от приема некоторых лекарственных средств, которые способны вызвать данный порок сердца.
Диагностика заболевания
При проведении аускультации во время медицинского обследования взрослых, врач может выявить шумы в сердце, которые потребуют дополнительного исследования. К таким способам обследования, которые позволят уточнить диагноз, относятся:
- Рентген грудной клетки. С помощью данного метода диагностики удается определить увеличение размеров сердца, а также присутствие в легких дополнительной жидкости, что подтверждает наличие у пациента сердечной недостаточности.
- УЗИ (Зхокардиография)
- Этот способ исследования полностью безопасен и позволяет правильно оценить состояние и работу сердечной мышцы, а также сердечную проводимость и возможный порок органа.
- Катетеризация. Данный метод диагностики заключается в введении в бедренную артерию контрастного вещества при помощи тонкого катетера. После этого пациенту проводится серия снимков, благодаря которой удается правильно определить давление в камерах сердца, а также оценить его состояние.
- Пульсоксиметрия. С помощью данного метода удается определить наличие кислорода в крови. Чтобы провести данное исследование, больному на кончик пальца прикрепляется датчик, который определяет концентрацию кислорода. Его малое количество говорит о некоторых заболеваниях сердца.
- МРТ. Благодаря методу магнитно-резонансной томографии удается получить полное представление о строении исследуемых тканей и органов, в разрезе по слоям. Одним из преимуществ данной методики является то, что больного не потребуется подвергать облучению. Но это довольно дорогостоящая методика, которая назначается в тех случаях, когда при помощи УЗИ сердца не удается поставить правильный диагноз.
Лечение ДМПП
Если осложнение дефекта перегородки (порок сердца) не несет угрозу жизни и здоровью пациента, то нет нужды проводить немедленное оперативное вмешательство. Его срочность объясняется только присутствием у пациента других врожденных болезней сердца, а также его общим самочувствием. Если ДМПП было диагностировано в раннем детстве, то врачи просто наблюдают за состоянием больного, поскольку отверстие может зарасти самостоятельно. Также бывают случаи, когда этот дефект не пропадает, однако отверстие имеет настолько малые размеры, что оно не доставляет никакого дискомфорта больному, и он ведет обычную жизнь. В таком случае хирургическое вмешательство также не обязательно.
Однако чаще всего при дефекте перегородки требуется вмешательство врачей и хирургическая операция. Большинство врачей рекомендуют делать это в детстве, что позволит больному избежать осложнений здоровья в будущем. Суть хирургической операции заключается в том, что на отверстие накладывается «заплата», которая пресекает попадание крови из одного отдела сердца в другой.
Операционное лечение ДМПП может выполняться методом катетеризации. Катетеризация – это метод лечения, заключающийся во введении через бедренную артерию специального медицинского зонда, конец которого доходит до отверстия в перегородке. Для контролирования хода операции применяется рентгеновское оборудование. При помощи данного зонда на отверстии устанавливается специальная сеточка, которая перекрывает дефект. Спустя некоторое время на заплатке образуется мышечная ткань, закрывающая ДМПП.
Катетеризация имеет ряд своих преимуществ, к которым можно отнести незначительное количество осложнений и недолгое восстановление организма. Также катетеризация считается менее травматичной.
К осложнениям этого метода лечения относится:
- боль, характеризующая порок;
- травмирование сосудов;
- сильное кровотечение;
- инфицирование в месте введения катетера;
- аллергия на вводимое медицинское вещество.
В отличие от катетеризации, иной метод операции (открытое хирургическое вмешательство) делается под наркозом. При проведении операции выполняется небольшой надрез на грудной клетке, больной подключается к «искусственному сердцу», а затем на отверстие устанавливается «заплата». Недостатком методики является долгое восстановление организма и большой риск возникновения осложнений.
Если сравнивать результативность обоих методов хирургического вмешательства, то катетеризация отличается лучшими показателями. Однако это можно объяснить тем, что открытые операции чаще всего назначаются только в самых сложных и запущенных ситуациях.
Также для лечения ДМПП применяется и лекарственная терапия, однако с ее помощью не удается выполнить ее заращение, зато получается смягчить симптомы болезни, а также снизить риск развития послеоперационных осложнений.
После того как больному был поставлен диагноз порок сердца, ему требуется постоянное наблюдение у специалистов. То же самое относится и к хирургическому вмешательству. Кроме контроля за общим состоянием пациента, у него выполняются исследования сердца.
Немаловажное значение имеет профилактика инфекционных заболеваний, так как после хирургического лечения у больного сильно ослаблен иммунитет.
Если дефект перегородки не лечить, то от этого порока умирает каждый четвертый пациент, тогда как после операции не доживают до 45 лет менее 1% таких людей. Стоит знать, что пациенты, которые перенесли операцию на сердце, живут после нее полноценной жизнью.
Как быстро понизить давление в домашних условиях
Вопрос — как понизить давление в домашних условиях, довольно актуален. Ведь иногда наблюдаются такие ситуации, когда повышается давление, а рядом нет необходимых лекарств или человека, который сможет оказать первую помощь. В тяжелых ситуациях необходимо обязательно вызвать на дом врача, однако пока доктора приедут, можно помочь себе самостоятельно и быстро снизить высокое давление в домашних условиях – помочь в этом могут народные рецепты, которые оказывают мощное действие на организм пострадавшего.
Что представляет собой повышение давления и каковы его симптомы
Гипертония – это довольно распространенное и опасное для жизни заболевание, отсутствие лечения которого нередко ведет к смерти. Именно поэтому многие люди интересуются тем, как снизить давление в домашних условиях быстро, подручными средствами, без помощи лекарственных препаратов, чтобы избежать развития гипертонического криза.
Стоит знать, что норма систолического (то есть верхнего) давления у взрослого равняется 110-130 мм ртутного столба, а диастолического (нижнего) – 60-80 мм, однако с годами данные параметры повышаются. Если в возрасте 40-50 лет оптимальными показателями являются 130/80 мм, то в возрасте более 60 лет норма повышается до 140/90 мм.
Повышение давления у людей может быть разным – стойким и кратковременным:
- Основной причиной развития краткого повышения АД являются повышенные нагрузки на организм, которые редко бывают в обычной жизни. Кроме этого, вызвать данное увеличение показателей может и частое распитие тонизирующих напитков и алкоголя, а также постоянные эмоциональные срывы.
- Артериальная гипертензия нередко появляется из-за возросшего количества крови, которая проходит через сердце. Также это может быть результатом высокого сопротивления, которое встречает кровь во время движения по артериям, которые оказываются сильно узкими из-за наличия в них атеросклеротических бляшек, уменьшающих просветы в кровеносных сосудах.
Если первая ситуация требует обязательного лечения, направленного на то, чтобы понизить артериальное давление, то во втором случае превышение нормы не является патологией.
Симптомы и причины гипертонии
Прежде чем искать информацию о том, как снизить артериальное давление, важно ознакомиться с основными симптомами данной болезни.
Стоит помнить, что гипертония выражается следующими признаками:
- резкая головная боль;
- появление головокружения;
- развитие одышки;
- появление на теле отеков;
- боль в области сердца;
- тошнота и рвота;
- покраснение кожного покрова (особенно это касается лицевой части);
- шум и гул в ушах;
- увеличенный ритм биения сердца;
- потемнение в глазах.
В некоторых случаях высокое АД может никак себя не проявлять.
Существует большое количество причин увеличенного давления, к которым относятся:
- лишний вес – чем выше масса тела, тем больше в организме циркулирует крови, что повышает нагрузку на сосуды;
- частые стрессовые ситуации;
- курение;
- плохая экологическая обстановка;
- генетическая предрасположенность;
- низкие физические нагрузки;
- авитаминоз;
- неправильное питание, которое заключается в повышенном употреблении соли и жира.
Высокое давление – что делать в домашних условиях
Прежде чем приступать к лечению высокого давления лекарственными препаратами, многие из которых нужно принимать длительное время, стоит воспользоваться народными методами, которые позволят лечить гипертонию без лекарств.
В домашних условиях срочно понизить высокое АД удается следующими способами:
- Нужно постараться расслабиться и постараться задержать дыхание на 10 секунд (делается это на выдохе). Проводить это необходимо не менее 3 минут. Несмотря на свою простоту, этот метод помогает быстро сбить высокое давление на 30 единиц.
- Еще одним простым способом, позволяющим быстро снизить высокое давление, является 1,5-литровая пластиковая бутылка. Сначала нужно подготовиться, для чего необходимо отрезать дно у бутылки при помощи острого ножа. После этого надо снять пробку и дышать в емкость таким образом, чтобы потоки воздуха выходили через горлышко. Делать это стоит на протяжении 15 минут, что позволит быстро улучшить самочувствие больного и снизить давление более чем на 40 единиц. Этого будет достаточно для того, чтобы человек перестал чувствовать слабость и вышел из состояния обморока.
- Лечение гипертонии в домашних условиях может быть довольно эффективным, если больной будет использовать яблочный уксус. Чтобы использовать его в качестве лечения, нужно развести уксус в воде и смочить в данном составе салфетки. Прикладывать их стоит к ступням на 10-15 минут, что позволит понизить показатели до нормального уровня.
- Еще одним эффективным методом того, как понизить давление без таблеток, является всем известная вода. Для этого делаем сильный напор проточной воды, чтобы она хорошо охладилась, а затем можно подержать в ней ладони или же смачивать руки до локтей. Также пострадавшему можно опрыскать лицо, приложить хорошо смоченную ткань к щитовидной железе. Быстро снять давление также поможет вода, которую нужно налить в таз и опустить в нее ноги. Держать их в таком положении стоит 1 минуту.
- Каждый человек, у которого постоянно повышается давление, интересуется, как лечить гипертонию в домашних условиях быстро. Поэтому стоит знать, что сбить высокое давление в домашних условиях поможет самостоятельно приготовленное средство, которое рекомендуется иметь всем гипертоникам. Его следует приготовить и постоянно носить с собой в маленьком пузырьке. Чтобы приготовить лекарственное средство, нужно взять настойку на основе валерианы, боярышника и пустырника, а также валокордин, влить их в небольшую емкость и хорошо перемешать. Перед тем как быстро сбить высокое давление данным составом, нужно развести 1 ложку полученной смеси в 50 мл воды.
- Лечение гипертонии без лекарств будет эффективным, если применить настойку календулы на основе спирта. Для этого больному нужно пить по 25-35 капель состава 3 раза в сутки, чтобы избавиться от сильных болей в голове, увеличить работоспособность, а также нормализовать сон.
- Поскольку многие не знают, как вылечить гипертонию народными методами, стоит помнить, что при высоком АД полезно пить смесь определенных соков, которые насыщают организм полезными веществами и микроэлементами, которые восстанавливают работу кровеносной системы. Чтобы приготовить смесь, нужно взять по стакану сока свеклы и моркови, которые следует перемешать с половиной стакана сока клюквы. В полученную массу надо добавить 110 грамм водки или спирта, а также 250 грамм жидкого меда, тщательно все размешать и перелить в емкость, которая герметично закрывается. Для понижения АД нужно принять приготовленный состав по 1 столовой ложке 3 раза в сутки, за один час до приема пищи.
- Если выполнять лечение гипертонии без лекарств, то снять высокое давление поможет самомассаж шеи, живота, головы и передней части грудной клетки. Во время проведения массажа нужно применять разминающие, поглаживающие и растирающие упражнения. После проведения массажа нужно спокойно полежать не менее 45 минут.
- Если человек чувствует повышенное давление – что делать в домашних условиях, как быстро снизить его без приема лекарственных составов? Этот вопрос интересует многих – лучшим средством для восстановления АД считается обычный лед. Когда давление повышено, нужно принять горизонтальное положение, а лицо положить вниз. Кусочком льда необходимо аккуратно проводить по шейному позвонку. Держать лед на спине нужно до тех пор, пока он полностью не растает.
- После этого необходимо нанести на шею немного косметического масла и тщательно его растереть. Результат от процедуры будет мгновенным, однако ее не стоит проводить чаще, чем 1 раз за 3 суток.
Травы и продукты
Как можно понизить артериальное давление без таблеток, при помощи трав и продуктов?
Лечение гипертонии без лекарств заключается в правильном питании, которое должно включать в себя продукты, помогающие снизить АД без применения лекарственных составов.
К таким продуктам относятся:
- Грецкий орех. Он обладает большим количеством полезных свойств, к которым относится и его способность сбивать АД и уменьшать риск возникновения гипертонии. Это свойство обеспечивается благодаря входящей в него альфа-линоленовой кислоте, которая кроме этого присутствует во льне, а также масле льна или орехах.
- Тем, кто интересуется, как сбить высокое давление, стоит знать, что помочь в этом может лен, а также стевия и валериана. Стевия – это травянистое растение, которое имеет свойства, понижающие АД. Экстракт стевии часто применяется как природный заменитель сахара. Благодаря своим свойствам, растение помогает привести в норму сахар, поэтому оно также показано людям, имеют сахарный диабет.
- Немалую пользу в отношении того, как снизить давление без лекарств, оказывают овощи, содержащие в своем составе калий, недостаток которого способствует развитию гипертонии. Этот минеральный элемент можно найти в помидорах, картофеле, шпинате, чечевице и соевых бобах.
- Снизить артериальное давление без лекарств можно при помощи боярышника и шиповника. Эти ингредиенты считаются хорошими стимуляторами функционирования работы сердца. При низком давлении без таблеток быстро побороть данное состояние можно не только плодами этих растений, но также одним из компонентов, которые способны быстро оказать пользу для здоровья человека.
- Также важным для здоровья элементом является кальций, находящийся в таких продуктах, как шпинат и капуста. Также данный компонент содержится в яйцах, твороге, ряженке, йогурте, сыворотке и молоке.
- Кроме этого, бороться с повышенным давлением можно при помощи валерианы, а также масла и семени льна, которые обладают полезными свойствами, способствующими снижению АД.
Как утверждают врачи, побороть высокое или низкое давление у человека можно при помощи семян или масла льна, которые хорошо себя зарекомендовали при лечении скачков АД.
Важно: лечение гипертонии без лекарств, а при помощи народных рецептов, проводится только по показанию врача, поскольку неправильная дозировка травы или лекарственных растений могут привести больного к неприятным для здоровья последствиям.
Советы по быстрому снижению давления
Если больного интересует вопрос – как можно понизить давление, стоит отметить, что для его понижения нужно соблюдать некоторые советы, принимая во внимание которые удастся быстро нормализовать состояние здоровья.
- Не следует принимать алкоголь
Распитие более одного стакана вина в сутки способно вызвать зависимость от алкоголя, а также появление гипертонии. Как показывают многочисленные исследования, люди, не употребляющие спиртное в большом количестве, редко страдают от высоких показателей АД. Как правило, алкоголь негативно отражается на состоянии сосудов и сердечной мышцы, поэтому частый прием спирта вызывает нарушение давления. Важно заметить, что некоторые напитки могут привести человека к резкому понижению АД – в таком случае его потребуется срочно повысить.
- Постарайтесь нормализовать питание и увеличить физическую активность
При снижении или увеличении давления помимо использования растений, также стоит обращать внимание на физиологические методы, к которым относится увеличение активности человека, прогулки и проведение минимальных нагрузок на организм (плаванье, бег трусцой и так далее).
Важно: активность гипертоника намного важнее, чем прием лекарственных или народных рецептов. Ведь выполнение физических нагрузок позволяет нормализовать вес, а также заставит сердце тренироваться.
Наряду с физическими нагрузками также избавьтесь от сидячего образа жизни и малой активности, от которых не стоит ждать ничего хорошего.
Важно: нагружать организм физическими нагрузками необходимо постепенно, при этом ежедневно их немного повышая. Больной человек должен понимать, что резкое начало занятия спортом строго противопоказано людям, наделенным гипертонией. В таком случае нужно обязательно соблюдать советы лечащего врача, который пояснит, какие именно нагрузки нужно выполнять и сколько их следует делать. Ведь превышение активности организма нередко ведет к стенокардии.
- Соблюдение правильного и здорового питания
Гипертонику важно обязательно пересмотреть собственное питание, в котором обязательно должны присутствовать каши, мясные продукты, овощи и фрукты. Они способны снимать неприятные признаки после повышения АД, а также насыщать организм витаминами и целебными элементами. Сегодня борьба с гипертонией ведется при помощи свеклы, поскольку ее сок способен быстро нормализовать давление. Примите овощ в свежем или отварном виде по несколько долек в день.
- Действие на акупунктурные точки
Борьба с гипертонией может вестись при помощи действия на специальные акупунктурные точки, при помощи которых можно быстро восстановить давление. Находятся эти точки от углубления от ушной мочки и заканчиваются в области ключицы. Линию важно проводить строго прямо, чтобы она была вертикальной. Сильно давить на нее не стоит – человеку нужно лишь поглаживать данный участок по 10 раз, тем самым слегка разминая шею. Постепенно давление начнет понижаться, а человек чувствовать себя гораздо лучше.
1 голос
2 голоса
Получить бесплатную консультацию
0 голосов
- О проекте
- Реклама
- Соглашение
- Контакты
Почему происходят скачки артериального давления у пожилых людей?
Артериальное давление является важнейшим показателем здоровья человека, своеобразным биологическим маркером благополучия организма. Различают две величины — систолическое (верхнее) и диастолическое (нижнее) давление. Первая цифра показывает, с какой силой сердце во время сокращения (систолы) выбрасывает кровь из левого желудочка в аорту, вторая — означает тонус или сопротивление сосудистой стенки в момент расслабления (диастолы) сердца, зависит от состояния мышечной оболочки сосуда и от работы почек, вырабатывающих вещество, влияющее на величину давления.
Нормальными считаются показатели в пределах от 100 на 60 и до 140 на 90 мм рт ст, в идеале должно быть 120 на 80 в любом возрасте, начиная с 14 лет. Но давление — величина очень лабильная, может изменяться много раз за день у здорового человека в зависимости от погоды, условий и характера трудовой деятельности, физической или эмоциональной нагрузки, после еды и курения.
Важно, чтобы через 5−7 минут отдыха давление возвращалось к исходной до нагрузки величине. Такое происходит не всегда, особенно в почтенном возрасте. Артериальное давление у пожилых людей имеет склонность к внезапным перепадам больше, чем у молодых.
Почему происходят скачки артериального давления?
Причин много, однозначно можно сказать, что такая ситуация, когда давление меняется то в одну, то в другую сторону, говорит о наличии болезни. Основными являются следующие причины, встречающиеся у людей разного возраста:
- вегето-сосудистая дистония — нарушения в работе вегетативного отдела нервной системы, чаще у молодых, проявляется зависимостью от погодных условий, особенно весной и осенью;
- гипертоническая болезнь, лечение неадекватными дозами гипотензивных средств, может быть в любом возрасте;
- остеохондроз, особенно шейного отдела, может быть у молодых, но чаще у пожилых;
- грыжа диска или сколиоз в шейном отделе позвоночника, шейный радикулит, миозит, мигрень — в любом возрасте;
- после черепно-мозговых травм — чаще у молодых;
- воспаление носовых пазух — в любом возрасте;
- заболевания почек — также в любом возрасте;
- злоупотребление спиртными напитками и курение — в среднем возрасте;
- переедание, проблемы с желудочно-кишечным трактом — больше у молодых;
- гормональные изменения — в климактерическом периоде, чаще у женщин;
- сердечнососудистые проблемы, атеросклероз — чаще у пожилых;
- возрастные структурные изменения сосудистой стенки (снижение эластичности, уменьшение тонуса, склероз) — у пожилых людей.
Таким образом, перепады артериального давления могут встречаться в разных возрастных группах, они влияют на самочувствие человека, нередко выбивают его из привычного ритма жизни. Люди жалуются на усталость, головные боли, разбитость, головокружение, снижение работоспособности. В каждом конкретном случае надо индивидуально разбираться, чтобы выяснить причину такой патологии и провести адекватное лечение.
Скачки артериального давления у пожилых представляют большую опасность и хуже переносятся пациентами.
В чем опасность нестабильного давления у пожилого контингента?
В том, что это неминуемо ведет к таким серьезным проблемам, как инсульт, ишемическая болезнь сердца, инфаркт, сердечная, почечная недостаточность. С возрастом кровь становится более густой, появляются цереброваскулярные нарушения, сосуды теряют эластичность, нарушается жировой обмен, нередко развивается сахарный диабет второго типа, сердце работает с повышенной нагрузкой и быстрее изнашивается.
Пожилым людям часто не хватает сил справиться с такой ситуацией. Перепады давления лишают их привычных радостей жизни, не давая возможности встать с кровати. Возрастные сосуды не могут так быстро приспосабливаться к изменившейся ситуации, как в молодости, и угроза для жизни у пожилых людей при резкой смене давления очень велика.
Как помочь справиться с перепадами давления пожилому человеку?
- контролировать регулярно уровень АД с помощью домашнего тонометра, а также уровень холестерина и сахара;
- пройти обследование у врача для выяснения причины перепадов АД;
- следить за весом и правильным питанием — исключить жирное мясо, колбасы, консервы, копчености. Употреблять морскую рыбу, больше свежих овощей и фруктов;
- посильная двигательная активность, физическая зарядка, пешие прогулки, полноценный сон ночью и отдых днем;
- постоянный прием лекарственных препаратов по назначению врача с коррекцией дозировки по самочувствию и показателям анализов.
Важно помнить, что артериальное давление у пожилых труднее удержать в границах нормы, тем более надо внимательнее относиться к своему здоровью, не списывать все на возраст, а проходить регулярное обследование, лечение и поддерживать бодрость духа.
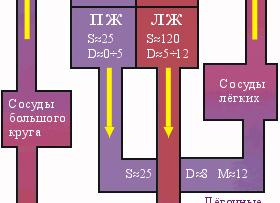
Нормальные величины давления в полостях сердца и легочной артерии, мм рт.ст.
| В правом предсердии | Пиковое 2—6 Среднее 3—7 Диастолическое 0—2 |
| В правом желудочке | Пиковое 30—35 Среднее 10—12 Диастолическое 0—1 Конечно-диастолическое 0-2 |
| В легочной артерии | Пиковое 25—30 Среднее 17—23 Диастолическое 10—15 Заклинивания 5—12 |
| В левом предсердии | Пиковое 7—17 Среднее 3—7 Диастолическое 0—2 |
| В левом желудочке | Пиковое 100—140 Среднее 33—48 Диастолическое 0—2 Конечно-диастолическое 2-12 |
Сердечный индекс — отношение показателей CB и площади поверхности тела. Его определяют путем деления показателя CB на величину поверхности тела:
СИ [л/(мин-м2)] = СВ/площадь поверхности тела, м2.
Ударный объем — количество крови, выбрасываемое сердцем за одну систолу.
Работа левого желудочка — механическая работа, выполняемая сердцем в 1 мин.
Давление заклинивания легочной артерии, или давление заклинивания легочных капилляров, — давление в дистальной ветви легочной артерии при раздутом баллончике катетера Свана—Ганца.
Центральное венозное давление — давление в устье полой вены или в правом предсердии.
Общее периферическое сопротивление сосудов характеризует общее сопротивление всей сосудистой системы выбрасываемому сердцем потоку крови: ОПСС [дин-с/(см5-м2)] = = [(САД — ЦВД)/СИ]-80. С помощью коэффициента 80 показатели давления и объема переводят в дин-с/см5. Фактически эта величина является индексом ОПСС.
Термин «общее периферическое сопротивление сосудов» обозначает суммарное сопротивление артериол большого круга кровообращения. ОПСС — важный регулятор градиента давления между артериальной и венозной системой. Возрастание этого показателя приводит к подъему среднего АД, а снижение его — к уменьшению САД. Этот важный регуляторный механизм может быть нарушен как в сторону преобладания вазоконстрикции, так и в сторону преимущественной вазодилатации. Увеличение ОПСС происходит всегда при снижении ОЦК, острой крово- и плазмопотере, травматическом шоке, повышении уровня катехоламинов в крови. Эта физиологическая реакция может сопровождаться выраженной централизацией кровообращения, вплоть до полного прекращения кровотока в коже, мышцах, ренальной и чревной областях. При длительной вазоконстрикции создаются условия для анаэробного обмена в ишемизиро-ванных тканях. При значительном увеличении ОПСС возрастает постнагрузка, что создает неблагоприятные условия для работы сердца. При повышении ОПСС в 3 раза по сравнению с нормальным MOC может уменьшиться наполовину при тех же значениях давления в правом предсердии.
Многие состояния (анафилактический шок, сепсис, цирроз печени) приводят к снижению ОПСС, что сопровождается прогрессирующим падением АД. Изменение тонуса артериальных сосудов в различных отделах системного кровотока может быть различным: в одних областях возможна выраженная вазоконстрикция, в других — вазодилатация. Тем не менее, ОПСС имеет большое значение для дифференциальной диагностики вида гемодинамических нарушений.
Сопротивление легочных сосудов характеризует сопротивление сосудов малого круга кровообращения.
Основная функция системы кровообращения — доставка необходимого количества кислорода и питательных веществ в ткани. Кровь переносит энергетические вещества, витамины, ионы, гормоны и биологически активные вещества от места их образования к различным органам и тканям.
Баланс жидкости в организме, поддержание постоянной температуры тела, освобождение клеток от шлаков и доставка их к органам экскреции осуществляются благодаря постоянной циркуляции крови по сосудам.
Каждый сердечный цикл длится 0,8 с. Систола желудочков происходит в течение 0,3 с, диастола — в течение 0,5 с. Регуляция сердечного ритма в здоровом сердце осуществляется в синусовом узле, который расположен у места впадения полых вен в правое предсердие. Импульс возбуждения распространяется по предсердиям, затем к атриовентрикулярному (предсердно-желудочковому) узлу, спускается по правой и левой ветвям пучка Гиса и волокнам Пуркинье, находящимся на эндокардиальной поверхности обоих желудочков.
Присасывающая сила сердца.Во время систолы желудочков атриовентрикулярная перегородка смещается по направлению к желудочкам, и, следовательно, объем предсердий увеличивается. Образующееся в предсердиях разрежение способствует присасыванию крови из центральных вен в сердце. При расслаблении желудочков напряжение их стенки обеспечивает всасывание крови из предсердий в желудочки.
Дыхательные экскурсии относятся к экстракардиальным факторам регуляции MOC. Во время вдоха внутриплевральное давление становится отрицательным, что передается на предсердия и полые вены, и приток крови по этим венам в правое предсердие возрастает. При выдохе давление в брюшной полости
повышается, вследствие чего кровь как бы выдавливается из брюшных вен в грудные.
Отрицательное давление в плевральной полости обусловливает увеличение постнагрузки, а положительное (во время ИВЛ) оказывает противоположное действие. Этим можно объяснить снижение систолического АД во время фазы вдоха.
Венозный возврат. Сердце обычно рассматривается как насос, повышающий АД и создающий направленный поток крови (сердце является «двигателем циркуляции»). Однако его можно представить и как насос, постоянно понижающий давление в правом предсердии и таким образом способствующий венозному возврату. Фактически CB является результатом взаимодействия сердца и периферических сосудов. Снижение CB можно объяснить ухудшением насосной функции сердца или развитием циркуляторных нарушений. Периферическая циркуляция играет очень большую роль в поддержании наполнения сердца и, следовательно, обеспечивает адекватный CB. Если рассматривать системный кровоток, то объем крови за единицу времени, выбрасываемый сердцем (CB), должен равняться объему крови, который возвращается к сердцу, т.е. венозному возврату. В связи с тем, что CB всегда соответствует венозному возврату, любой фактор, уменьшающий венозный возврат, соответственно снижает CB. Для выявления первичной причины снижения CB следует оценить величину давления в правом предсердии. Повышение давления свидетельствует о миокардиальной недостаточности, а снижение — об изменении тонуса периферических сосудов. В последнем случае предпочтение следует отдавать инфузионной терапии. Венозный возврат имеет точную величину потока и не является простым эквивалентом преднагрузки; он непосредственно определяется уровнем давления в правом предсердии, волемическим статусом, системным венозным тонусом [Белучиф С. и др., 1997].
Преднагрузка. Применительно к миокарду преднагрузка определяется как сила, растягивающая сердечную мышцу перед ее сокращением. В соответствии с законом Франка— Старлинга сила сердечного сокращения зависит от длины мышечных волокон в конце диастолы. При повышении давления наполнения увеличивается объем выброса, что является важным механизмом адаптации в ответ на изменения венозного возврата. Для интактного желудочка преднагрузкой, по сути, становится конечный диастолический объем, который определяется растяжимостью стенок и давлением в полости желудочка — трансмуралъным давлением. Последнее представляет собой разницу между внутриполостным и юкстакардиальным (внекардиаль-ным) давлением. Поскольку КДО трудно определить у постели больного, обычно пользуются такими показателями, как конечное диастолическое давление левого или правого желудочка (КДДЛЖ, КДДПЖ). Если растяжимость левого желудочка нормальная, то ДЗЛА будет равно КДДЛЖ. У больных, находящихся в отделениях интенсивной терапии, растяжимость левого желудочка, как правило, снижена. Это особенно характерно для ИБС, действия блокаторов кальциевых каналов, влияния положительного давления во время ИВЛ. Таким образом, ДЗЛА определяет давление в левом предсердии, но не всегда является показателем преднагрузки на левый желудочек [Марино П., 1998].
По сравнению с левым в правом желудочке в норме связь между трансмуральным давлением и внутрижелудочковым объемом крови относительно более выражена. При малой растяжимости желудочка, как и при повышении внутригрудного давления, требуется большее давление внутри камеры сердца для достижения определенного конечно-диастолического объема и степени растяжения мышечных волокон, предшествующих сокращению. Снижение эластичности стенок желудочка может быть следствием поражения миокарда, ограничения со стороны перикарда или сдавления сердца извне. В условиях сердечной недостаточности для достижения средних значений CB требуется большее давление наполнения. В положении больного лежа на спине резерв преднагрузки снижается. В этом случае дальнейшее увеличение CB в основном достигается за счет увеличения ЧСС и/или фракции У О. Наибольшее значение механизм Франка—Старлинга приобретает при гиповолемии и в вертикальном положении больного [Marini J.J., Wheeler A.Р., 1997].
Постнагрузка. Постнагрузку определяют как силу, препятствующую или оказывающую сопротивление сокращению желудочков. Она эквивалентна напряжению, возникающему в стенке желудочка во время систолы. Это трансмуральное напряжение стенки желудочка зависит от систолического АД, радиуса камеры (желудочка), импеданса аорты и его составляющих, растяжимости и сопротивления артерий. Постнагрузка включает преднагрузку и давление в плевральной полости (щели). Нагрузочные характеристики применительно к сердцу описывают в единицах давления и объема крови [Марино П., 1998].
Умеренное увеличение постнагрузки сопровождается повышением сократительной способности миокарда, преднагрузки или ЧСС. У здорового человека при этом CB обычно изменяется мало, однако при истощении резервов преднагрузки, увеличении постнагрузки он может значительно уменьшиться. Правый желудочек по сравнению с левым в норме оказывается более чувствительным к изменению пост-
нагрузки. Дилатированные камеры сердца, как правых, так и левых отделов при декомпенсации чрезвычайно чувствительны к изменению постнагрузки. Кардиомегалия, отек легких и митральная регургитация — клинические симптомы, указывающие на необходимость медикаментозного снижения постнагрузки. В такой ситуации большое значение имеет динамическое определение ОПСС и СЛС. ОПСС помогает поддерживать АД на должном уровне, а увеличение СЛС может способствовать прогрессированию сердечной недостаточности. Возросшее сосудистое сопротивление в этом случае само по себе оказывает отрицательное воздействие на CB. Размер камер сердца также влияет на постнагрузку. В дилатированном сердце для создания необходимого внутриполостного давления требуется большее растяжение волокон во время систолы. Это особенно касается периферических волокон. Диуретики или селективные венодилататоры (нитроглицерин) способны снизить как пост -, так и преднагрузку.
Помимо влияния сосудистой сети, важным показателем реологии, оказывающим влияние на постнагрузку, является вязкость крови. Вязкость крови возрастает при увеличении гематокрита. Эта зависимость имеет нелинейный характер. При увеличении гематокрита эритроциты медленнее продвигаются по капиллярам, и эффективный транспорт кислорода, значение которого зависит от ОЦК и сосудистой емкости, может достигать максимальных значений. Однако при возрастании постнагрузки CB может снизиться, в результате чего уменьшится и транспорт кислорода.
Ткани обладают различной толерантностью к изменениям гематокрита и поступления кислорода [Marini J.J., Wheeler A.P., 1997].
Объем циркулирующей крови. Показатель ОЦК является динамичес-
кой величиной и постоянно меняется в широких пределах. В состоянии покоя не вся кровь участвует в циркуляции, и лишь некоторый ее объем, совершающий полный кругооборот за относительно короткий промежуток времени, необходим для поддержания кровообращения.
В практике интенсивной терапии ОЦК — важнейший критерий состояния кровообращения.
При дефиците ОЦК лечение начинают с немедленного восполнения сосудистого объема, а не с медикаментозной терапии возникающей при этом недостаточности кровообращения. От плазматического объема и объема крови зависит венозный приток к сердцу, снижение которого сопровождается уменьшением наполнения сердечных камер и, следовательно, У О. В табл. 2.2 приведены средние физиологические нормы ОЦК в зависимости от пола, возраста и конституции [Тар-роуА.Б., Эриксон Дж.К., 1977].
Таблица 2.2. Средние значения ОЦК в норме
| Субъект | ОЦК, мл/кг массы тела |
| Двухлетний ребенок | |
| Взрослый мужчина | |
| Взрослая женщина | |
| Тучный мужчина | 65-69 |
| Тучная женщина | 55-59 |
| Атлетически сложенный мужчина | |
| Пожилой мужчина | |
| Пожилая женщина |
В норме 65—75 % крови содержится в венах, 15—20 % — в артериях и 5—7 % — в капиллярах. Распределение объемов крови в организме представлено в табл. 2.3.
Периферическая циркуляция. Тонус сосудов и их наполнение играют огромную роль в регулировании CB: сердце выталкивает в кровоток тот
Таблица 2.3. Распределение объемов крови в организме
| Орган или система | Процент от общего объема крови ————————————— |
| Малый круг кровообращения | 20-25 |
| Сердце | 8-10 |
| Легкие | 12-15 |
| Большой круг кровообращения | 75-80 |
| Артериальная система | 15-20 |
| Венозная система | 65-75 |
| Капиллярная система | 5-7,5 |
объем крови, который получает по венам. CB — основной показатель функции сердца — необходимо интерпретировать, учитывая состояние сосудистого русла. Если показатели пред- и постнагрузки можно оценить при помощи катетера Свана-Ганца, то измерить сосудистые параметры непросто. В постоянных условиях венозный возврат пропорционален давлению, его обеспечивающему, и венозному сопротивлению.
В большинстве случаев самое низкое давление крови создается в правом предсердии. Градиент давления — его изменение от артериальной к венозной системе — обусловливает приток крови к сердцу. Составляющей венозного возврата является среднее системное давление, которое представляет собой объем-зависимое среднее давление во всем системном сосудистом русле. Венозный приток зависит от величины капиллярного кровотока и градиента давлений в капиллярах и правом предсердии. Давление в капиллярах и капиллярный кровоток определяются величиной CB и пропульсивным действием артерий. Градиент давления между каждым участком сосудистой системы и правым предсердием различный. Он равен примерно 100 мм рт.ст. в артериальном русле, 25 мм рт.ст. в капиллярах и
15 мм рт.ст. в начале венул. Нулевой точкой для измерения давления в венах считают его уровень в правом предсердии. Эта точка была названа «физиологическим нулем гидростатического давления» [Гайтон А., 1977].
Нарушение градиента давления на любом участке сосудистой системы сопровождается изменениями периферического кровообращения. Не следует также забывать о возможности стаза крови в капиллярном русле. В этих случаях емкость капиллярной сети значительно возрастает и, естественно, нарушается отток крови в венозную систему.
Венозная система играет большую роль в регуляции притока крови к сердцу. Венозные сосуды способны расширяться при увеличении объема крови и сужаться при его уменьшении. Состояние венозного тонуса регулируется вегетативной нервной системой. При умеренно сниженном объеме крови приток ее к сердцу обеспечивается за счет повышения венозного тонуса. При выраженной гиповолемии венозный приток становится недостаточным, что ведет к снижению CB. Переливание инфузионных растворов и крови увеличивает венозный возврат и повышает MOC.
Если давление в правом предсердии внезапно повысится до уровня среднего системного давления, ток крови остановится. Среднее системное давление зависит от ОЦК и сосудистой емкости, которая является производным сосудистого тонуса. Среднее системное давление возрастает при гиперволемии, полицитемии, правосторонней застойной сердечной недостаточности и снижается в результате вазодилатации, при сепсисе, анафилаксии, кровотечении, увеличении диуреза. Если давление в правом предсердии снижается при неизменном среднем системном давлении, то это приводит к увеличению венозного притока к сердцу. Если же давление в правом предсердии оказывается
ниже давления окружающих тканей, то тонкостенная полая вена сжимается. В этих условиях венозный возврат обеспечивается только за счет давления на участке, расположенном выше места сжатия, а не за счет давления в правом предсердии [Фекс П., 1993].
Несмотря на то, что повышение венозного сопротивления также может привести к снижению венозного возврата, само венозное сопротивление редко возрастает без изменений среднего системного давления. Однако позиционное сдавление нижней полой вены при повышенном внутрибрюшном давлении (например, при пневмоперитонеуме, на поздних сроках беременности) может вызвать постуральные изменения.
При сердечной недостаточности и повышении давления в правом предсердии создаются условия для снижения венозного возврата и MOC. Компенсаторные механизмы направлены на преодоление снижения притока крови к сердцу. При слабости правого желудочка и застое крови в полых венах ЦВД значительно повышается.
Метаболизм и кровообращение. Существует тесная корреляционная зависимость между состоянием кровообращения и метаболизмом. Величина кровотока в любой части тела возрастает пропорционально уровню метаболизма. Для различных
органов и тканей регуляторами кровотока являются различные вещества: для мышц, сердца, печени — кислород и энергетические субстраты; для клеток головного мозга — концентрация углекислоты и кислорода; для почек — уровень ионов и азотистых шлаков. Температура тела — фактор регуляции кровотока в коже. Несомненен, однако, факт корреляции между уровнем кровотока в любой части тела и концентрацией кислорода в крови.
У больных, находящихся в критическом состоянии, взаимозависимость между уровнем метаболизма и кровообращением существенно нарушается. Несмотря на мобилизацию всех резервов, уровень органной и тканевой циркуляции крови, доставка и потребление кислорода часто становятся недостаточными, что ведет к анаэробному метаболизму и тканевой гипоксии. Во многом это зависит от ограниченных резервов сердечно-сосудистой системы и тотального поражения сосудов и сердца медиаторами системного воспалительного ответа.
Зная о главных механизмах сердечной деятельности, преднагрузке и постнагрузке, врач ОРИТ, проводя необходимый мониторинг сердечно-сосудистой системы, может активно воздействовать на гемодинамические параметры и способствовать их оптимизации.
Давление в полостях сердца в различные фазы сердечного цикла (мм рт. Ст.).
|
Фаза |
Правое предсердие |
Правый желудочек |
Левое предсердие |
Левый желудочек |
|
Систола предсердий |
4-5 |
~0 |
5-7 |
|
|
Систола желудочков |
30 |
120 |
||
|
Общая пауза |
Систола желудочков (0,35 сек).
Период напряжения (0,1 сек).
Состоит из двух фаз: фазы асинхронного сокращения и фазы изометрического сокращения.
-
Фаза асинхронного сокращения — 0,05 сек.
Отсутствие слитного сокращения кардиомио-цитов желудочков, разрозненное изменение напряжения отдельных мышечных волокон, давление в полостях желудочков в эту фазу практически не изменяется.
2. Фаза изометрического сокращения — 0,05 сек. Эта фаза начинается с момента охвата возбуждением желудочков. При этом атриовентрикулярные клапаны завершили процесс закрытия, аортальные клапаны еще не открывались.
Вследствие слитного сокращения мускулатуры желудочков:
• существенно повышается давление в их полостях (до величин в отводящих сосудах: 15-20 мм рт.ст. в правом желудочке и 80 мм рт.ст. — в левом желудочке);
• значительно повышается тонус мышечных волокон при постоянной их длине, так как кровь, заполняющая желудочки, как и любая жидкость, несжимаема.
Период изгнания (0,25 сек):
Состоит из двух фаз: фазы быстрого изгнания и фазы медленного изгнания. Формирует ударный (систолический)
объем крови.
Понятие об ударном (систолическом) объеме крови —
количество крови, которое нагнетается каждым желудочком
в магистральный сосуд (аорту или легочную артерию) при одном сокращении сердца.
1. Фаза быстрого изгнания — 0Д2 сек.
Вследствие большого перепада давления между полостями желудочков и отводящими сосудами в эту фазу изгоняется до 70% от ударного (систолического) объема.
2. Фаза медленного изгнания — 0,13 сек.
Изгоняются 30% У О. Формируется конечноси-столический объем.
Понятие о конечносистолическом объеме желудочков (резервный объем) (КСО) — объем желудочка при завершении систолы.
Протодиастолический период — 0,05 сек.
Предшествует диастоле (в этот момент на ЭКГ регистрируется зубец Т, характеризующий восстановление полярности кардиомиоцитов, характерной для ПП).
Диастола желудочков (0,60 сек).
Состоит из фазы изометрического наполнения и периода изгнания.
Фаза изометрического расслабления — 0,10 сек.
Длится до того момента, когда давление в полостях желудочков упадет ниже давления крови в предсердиях.
Период наполнения — 0,5 сек.
Состоит из фазы быстрого наполнения, фазы медленного наполнения и фазы дополнительного наполнения.
1. Фаза быстрого наполнения — 0,2 сек.
Вследствие того, что во время систолы желудочков в предсердиях давление крови последовательно возрастало вследствие постоянного венозного притока, сразу после открытия атриовентрикулярных клапанов кровь под давлением устремляется в желудочки.
2. Фаза медленного наполнения — 0,2 сек.
Из-за постепенного выравнивания давления процесс пассивного наполнения замедляется.
3. Фаза дополнительного наполнения желудочков –О, 1 сек.
Обеспечивается систолой предсердий. При этом активно нагнетается последняя порция крови (5-10 % от УО), формируется конечнодиастоличе-ский объем (КДО)- объем желудочка в конце диастолы отражает наполнение сердца кровью.
Давление в правом желудочке норма
ВНУТРИСЕРДЕЧНОЕ ДАВЛЕНИЕ — давление в полостях сердца, возникающее в процессе его ритмической деятельности. Величина В. д. различна для каждой камеры сердца и изменяется в разные моменты сердечного цикла.
Оглавление:
Она зависит от степени кровенаполнения камер, сократительной функции миокарда и величины сопротивления путей оттока крови, а также ряда других кардиальных и экстракардиальных факторов — радиуса кривизны камер сердца, степени натяжения соединительнотканной основы сердца, внутригрудного давления.
Регистрация изменений В. д. во времени в виде кривых давления в полостях сердца позволяет охарактеризовать состояние внутрисердечной гемодинамики и кровообращения в целом и получить необходимую информацию о степени и характере нарушений насосной функции сердца при различных патологических состояниях (см. Кровообращение).
Большинство авторов на кривой давления в предсердии выделяет три положительные волны — а, с и v и две отрицательные волны (коллапса) — х и у (рис.). Начало волны а по времени совпадает с серединой или последней третью зубца P на ЭКГ. При нарушениях систолической деятельности предсердий, что имеет место, напр., у больных с мерцательной аритмией, волна а на кривой давления отсутствует. Волна с возникает в момент закрытия атрио-вентрикулярных клапанов, т.е. в начале систолы желудочка. Причина возникновения волны с — толчкообразное выпячивание митрального клапана в предсердие в начале изометрического сокращения желудочка. Волна х связана с понижением давления и по времени соответствует периоду расслабления миокарда предсердия. Основной причиной появления волны х считается увеличение объема предсердий вследствие расслабления мышечных волокон. За время волны х давление в предсердии достигает атмосферного или снижается на несколько миллиметров ртутного столба. В дальнейшем волна х сменяется волной v, к-рая обусловлена увеличением притока крови в предсердия из легочных и полых вен. Волна у следует после пика волны v и ее начало во времени совпадает с моментом открытия атрио-вентрикулярных клапанов и началом диастолического наполнения желудочков. В этот период внутрипредсердное давление снижается параллельно со снижением давления в левом желудочке до конечного диастолического давления (конечное диастолическое давление — давление в полостях желудочков непосредственно перед закрытием атрио-вентрикулярных клапанов). За волной у следует полого возрастающая часть кривой внутрипредсердной давления. Для заполнения кровью левого предсердия, упруго-эластические свойства к-рого более высоки, чем правого предсердия, необходимо более высокое давление. Согласно имеющимся в литературе данным, полученным при зондировании сердца здоровых людей, в левом предсердии средняя величина волны а составляет 10—11 мм рт. ст., волны v —12 —14 мм рт. ст. Среднее давление в левом предсердии, равное интегральной величине всех колебаний, находится в диапазоне 8—9 мм рт. ст., в правом предсердии — составляет 3 мм рт. ст.
В экспериментах установлено, что кривая зависимости внутрипредсердного давления от объема наполнения предсердий сохраняет линейный характер до 9—11 мм рт. ст. При дальнейшем увеличении объема прирост внутрипредсердного давления происходит в значительно большей степени.
Для анализа сердечного цикла в основном исследуют длительность отдельных его фаз и определяют среднюю и максимальную скорость изменения давления в полостях желудочков в периоды изометрического напряжения и релаксации. Систола желудочков начинается фазой асинхронного сокращения, в течение к-рой происходит последовательное вовлечение отдельных участков миокарда левого и правого желудочков в сократительный процесс. В эту фазу происходит изменение конфигурации полости желудочков при незначительном увеличении внутрижелудочкового давления. Фаза изометрического сокращения начинается с момента закрытия атрио-вентрикулярных клапанов. Подъем кривой внутрижелудочкового давления в эту фазу наиболее крутой и прерывается небольшим изгибом или зазубриной, которые отражают открытие соответствующих полулунных клапанов и во времени совпадают с началом периода изгнания крови в аорту или легочную артерию. Следующий период — период изгнания, подразделяется на фазы максимального и редуцированного изгнания. В фазу максимального изгнания, к-рая в норме начинается с момента открытия соответствующих полулунных клапанов и по продолжительности соответствует 1/3 всего периода изгнания, выбрасывается 2/3 ударного объема крови.
Систола желудочков заканчивается фазой редуцированного изгнания. В этот период давление в желудочках постепенно снижается, достигая уровня давления в аорте и легочной артерии.
Диастола желудочков начинается коротким протодиастолическим периодом, который соответствует времени, необходимому для закрытия полулунных клапанов, и обычно на кривой внутрижелудочкового давления проявляется отдельным зубцом на нисходящем колене. В фазу изометрического расслабления, наступающую с момента закрытия полулунных клапанов и продолжающуюся до открытия атрио-вентрикулярных клапанов, происходит быстрое снижение внутрижелудочкового давления до уровня предсердного. В момент уравнивания давления в предсердиях и желудочках происходит открытие атрио-вентрикулярных клапанов и начинается период быстрого наполнения желудочков. С этого момента форма кривой, отражающей изменение давления в желудочке, существенно не отличается от формы кривой, отражающей изменение давления в предсердии. В правом желудочке систолическое давление в среднем равно 25 мм рт. ст., диастолическое. — 2 мм рт. ст.; в левом желудочке соответственно — 120 и 4 мм рт. ст.
При клинической оценке данных, полученных с помощью метода прямой катетеризации сердца (см.), одним из признаков нарушения сократительного состояния миокарда может служить увеличение конечно-диастолического давления в левом желудочке св. 12 мм рт. ст., в правом — св. 5 мм рт. ст. Однако эти данные не имеют абсолютного значения, т. к. уровень конечно-диастолического давления в желудочках зависит от нескольких факторов. Так, повышение конечно-диастоли-ческого внутрижелудочкового давления может быть обусловлено гипертрофией миокарда, повышением ригидности его стенок, вызванной увеличением сопротивления пути оттока из желудочка; возрастанием диастолического наполнения желудочков при дефекте клапанов или врожденных пороках сердца с шунтированием. Наряду с этим существуют многочисленные клинические наблюдения, в которых показано, что резкая дилатация полости желудочка, сочетающаяся с выраженным снижением сократительной способности миокарда, может протекать при нормальных цифрах конечно-диастолического давления.
Из сказанного следует, что прогностическое значение величины конечно-диастолического внутрижелудочкового давления ограничено и может иметь значение в сочетании с другими гемодинамическими показателями (см. Кровообращение). Наиболее точную информацию о функциональном состоянии сократительного аппарата сердечной мышцы дают показатели скорости укорочения мышечных волокон. При этом установлено, что механизм инотропии, регулирующий силу и скорость сокращения сердечной мышцы, в определенном диапазоне изменения предъявляемых к миокарду желудочка нагрузок может реализовать свое влияние без изменения исходной длины мышечных волокон. Все сказанное выше послужило основой для введения в клиническую практику ряда показателей, позволяющих непосредственно оценивать сократительное состояние миокарда по результатам внутрижелудочкового зондирования (внутрисистолический показатель, время напряжения и др.)
Получен ряд дополнительных сведений, позволяющих установить более тесную зависимость между внутрижелудочковым давлением и состоянием миокарда.
Установлено, что наиболее точным показателем (индексом) сократительной способности миокарда является отношение максимальной скорости повышения давления в желудочке в фазу изометрического сокращения к величине внутрижелудочкового давления в момент максимальной скорости его нарастания. В условиях изоволюмического состояния желудочков скорость укорочения сократительных элементов мышечных волокон равна скорости удлинения последовательно с ними соединенных упругих (реактивных) элементов. При неизменной величине модуля упругости реактивных элементов (по данным большинства авторов он равен 28) с помощью математических преобразований можно получить уравнение зависимости скорости сокращения миофибрилл в изометрической фазе сердечного цикла от величины внутрижелудочкового давления Vсэ = (dp/dt)/(K*P), где Vсэ — скорость сокращения миофибрилл; К — эмпирически вычисляемый модуль упругости, равный 28; dp/dt — мгновенная скорость изменения внутрижелудочкового давления, а P — величина внутрижелудочкового давления, соответствующая этой скорости.
Применение вычислительных машин (при постоянной регистрации величины и скорости изменения внутрижелудочкового давления) позволяет построить кривую изменения скорости укорочения сократительных элементов миокарда, что дает весьма ценную дополнительную информацию о состоянии сердечной мышцы.
Исключительно важным для оценки биомеханики сердца является знание природы диастолического расслабления миокарда. Согласно биофиз, представлениям о мышечном сокращении смена систолического напряжения миофибрилл диастолической релаксацией обеспечивается активным, связанным с затратой энергии освобождением миофибрилл от ионов кальция. Максимальная скорость диастолической релаксации желудочков может служить показателем эффективности функционирования внутриклеточной системы, осуществляющей связывание кальция.
Для получения достаточно полного представления о состоянии внутрисердечной гемодинамики необходимо знать следующие показатели: величину каждой волны и среднее давление в предсердиях, максимальное систолическое давление, минимальное диастолическое давление в желудочках и конечно-диастолическое давление в них.
В клин, практике измерение и регистрацию В. д. чаще всего применяют для дифференциальной диагностики пороков сердца (см.), оценки гипертензии малого круга кровообращения (см.), выявления ранних или латентных стадий сердечно-сосудистой недостаточности (см.) различного происхождения.
Приборы для измерения внутрисердечного давления представляют собой манометры (электроманометры), чувствительный элемент которых непосредственно воспринимает изменения давления в исследуемой области. Для этой цели он либо сообщается через катетер с исследуемой полостью, либо непосредственно вводится в эту полость (см. Катетеризация сердца). Приборы для измерения В. д. относятся к приборам прямого измерения кровяного давления (см. Сердце, инструментальные методы исследования). Измеряемой величиной обычно является мгновенное значение давления в определенной точке, или среднее (среднее динамическое), или максимальное и минимальное значения давления в течение сердечного цикла.
Первым прибором, позволяющим удовлетворительно регистрировать В. д., был оптический манометр Франка, с помощью к-рого Франк (О. Frank) в 1906—1910 гг. получил первые записи давления в полостях сердца. С помощью этого прибора Уиггерс (С. Wiggers, 1921) записал В. д. и давление в магистральных сосудах, что дало ему возможность детально описать структуру сердечного цикла. С помощью оптического манометра, разработанного в 1934 г. Хамилтоном (W. Hamilton), Курнан (A. Cournand) записал В. д. у человека (Курнан предложил использовать катетер для измерения В. д.).
С 40-х годов для измерения В. д. используются электронные манометры (электроманометры): емкостные Лилли (Lilly, 1942) и Хансен (Hansen, 1949), манометры сопротивления Ламберта и Вуда (Е. Lambert, E. H. Wood, 1947) и др. Они отличаются от оптических лишь тем, что перемещение в них чувствительного элемента (мембраны) преобразуется в электрические показатели. Применение электроники позволило получить миниатюрные конструкции манометрических преобразователей. Веттеррер (Wetterrer, 1943), Гауэр и Джайнепп (О. H. Gauer, Gienapp, 1950), А. Г. Семенов (1956) разработали вводимые в организм датчики диам. 2—3 мм.
Приборы для измерения В. д. состоят из двух основных составных частей: измерительной части (электроманометр) и калибровочно-проточной системы. Первая воспринимает, измеряет и преобразует сигнал для подачи на регистрирующий прибор. Вторая служит для заполнения всех содержащих жидкую среду коммуникаций физиологическим раствором, калибровки электроманометра, для создания постоянного тока жидкости в периоды между измерениями, функционируя при этом как инфузионная система.
Электроманометр состоит из трех последовательно соединенных звеньев: звена передачи давления — катетера (или иглы, соединенной с катетером), измерителя давления и функционального преобразователя.
Измеритель давления преобразует сигнал, имеющий физ. форму давления, в электрическую, удобную для передачи на функциональный преобразователь или непосредственно на регистратор. Входным элементом измерителя является чувствительная мембрана, отвечающая деформацией на изменение давления.
Функциональный преобразователь вводится при необходимости качественного преобразования сигнала с целью придать ему новый информационный смысл, напр, для дифференцирования или интегрирования (определения среднего динамического давления), нахождения максимального или минимального значений. Регистратором обычно служит многоканальный электрокардиограф.
Библиография Волынский Ю. Д. Изменения внутрисердечной гемодинамики при заболеваниях сердца, Л., 1969; Зорин А. Б., Колесов Е. В. и Силин В. А. Инструментальные методы диагностики пороков сердца и сосудов, Л., 1972; M e ш а л к и н E. Н. Зондирование и контрастное исследование сердца и магистральных сосудов, М., 1954; Петросян Ю. С. Катетеризация сердца при ревматических пороках, М., 1969; Углов Ф. Г., Нек л асов Ю. Ф. и Герасин В. А. Катетеризация сердца и селективная ангиокардиография, Л., 1974, библиогр.; Уиггерс К. Д. Динамика кровообращения, пер. с англ., М., 1957; Cardiac mechanics, Physiological, clinical and mathematical considerations, ed. by S. Mirsky, a. o., N. Y., 1974; Zimmermann H. A. Intravascular catheterization, Springfield, 1966.
A. А. Абиндер, С. М. Каменкер; E. К. Лукьянов (техн.).
Источник: https://xn--90aw5c.xn--c1avg/index.php/%D0%92%D0%9D%D0%A3%D0%A2%D0%A0%D0%98%D0%A1%D0%95%D0%A0%D0%94%D0%95%D0%A7%D0%9D%D0%9E%D0%95_%D0%94%D0%90%D0%92%D0%9B%D0%95%D0%9D%D0%98%D0%95
Давление в правом предсердии
Давление в правом предсердии совпадает с центральным венозным давлением (которое оценивают по уровню давления в яремной вене при физическом обследовании пациента) из-за отсутствия клапанов, которые препятствовали бы возвращению крови в правое предсердие. В норме в диастолу давление в правом предсердии равно давлению в правом желудочке, так как правая сторона сердца функционирует как общая камера, когда открыт трехстворчатый клапан. Среднее значение давления в правом предсердии понижается при уменьшении внутрисосудистого объема. Оно повышается при недостаточности правого желудочка, правосторонних клапанных пороках и сердечной тампонаде (при которой сердечные камеры окружены перикардиальной жидкостью под высоким давлением
Некоторые аномалии вызывают характерные изменения в отдельных компонентах давления в правом предсердии (и, как следствие, в яремных венах) (табл. 3.3).
Например, две основных причины выраженной волны а — это стеноз трехстворчатого клапана и гипертрофия правого желудочка. В этих условиях при сокращении правого предсердия ему приходится преодолевать сопротивление как со стороны стенозированного трехстворчатого клапана, так и жесткого правого желудочка. В результате образуется выраженная волна а. Выраженная волна v наблюдается при недостаточности трехстворчатого клапана, так как нормальное наполнение правого предсердия нарушается обратным кровотоком.
Давление в правом желудочке
Систолическое давление в правом желудочке увеличивается при стенозе легочного клапана или при легочной гипертонии. Диастолическое давление в правом желудочке увеличивается, когда правый желудочек подвергается перегрузке давлением или объемом. Подобное увеличение давления может быть признаком правожелудочковой недостаточности.
Давление в легочной артерии
Рост систолического и диастолического давления в легочной артерии происходит по трем основным причинам: 1) при левожелудочковой сердечной недостаточности, 2) при паренхиматозных заболеваниях легких (например, при хроническом бронхите или тяжелой эмфиземе) и 3) при заболеваниях легочных сосудов (например, при эмболии легочной артерии, первичной легочной гипертензии). В нормальных условиях диастолическое давление в легочной артерии совпадает с давлением в левом предсердии из-за малого сопротивления системы легочных сосудов, которые их разделяют. Если повышается давление в левом предсердии, например, из-за левожелудочковой сердечной недостаточности, то обязательно возрастает систолическое и диастолическое давление в легочной артерии для поддержания легочного кровотока. Такая ситуация приводит к пассивной легочной гипертонии.
Тем не менее, при некоторых условиях, системное сопротивление легочных сосудов становится ненормально большим, что проявляется в увеличенном диастолическом давлении в легочной артерии по сравнению с давлением в левом предсердии. В таком случае говорят об активной легочной гипертензии. Когда обструктивное заболевание легочных сосудов развивается как осложнение хронического сердечного шунта (например, дефекта межпредсердной или межжелудочковой перегородки), то такое заболевание называют синдромом Эйзенменгера.
Давление заклинивания в легочной артерии
Если катетер направляется в правую или левую легочную артерию, его кончик в конечном счете достигает одной из малых ветвей легочной артерии и временно перекроет поток крови за ней. В течение этого времени образуется застойный столбик крови между кончиком катетера и частями капиллярной системы, а также отдаленными сегментами легочной венозной системы (рис. 3.14). Этот столбик крови действует как бы продолжая действие катетера, и давление, которое записывается через катетер, отражает давление внутри камеры — левом предсердии (ЛП). Это давление называется давление заклинивания легочной артерии или давление заклинивания легочных капилляров (ДЗЛК) и оно точно отражает давление в левом предсердии у большого числа людей (следовательно, такое измерение давления эквивалентно измерению давления в левом предсердии, как это представлено на рис. 2.1).
Кроме того, пока митральный клапан открыт во время диастолы, легочные вены, левое предсердие и левый желудочек имеют одинаковое давление. Таким образом, давление заклинивания легочных капилляров (ДЗЛК) используется также для оценки диастолического давления левого желудочка и для измерения преднагрузки желудочка. Поэтому измерение ДЗЛК с использованием правосердечного катетера является ключевым моментом при мониторировании критически тяжелых больных в отделениях интенсивной терапии.
Рост среднего ДЗЛК наблюдается при левожелудочковой сердечной недостаточности и при митральном стенозе. Кроме того, могут быть аномально высокими отдельные компоненты ДЗЛК; волна а может быть увеличена при уменьшенной эластичности левого желудочка при его гипертрофии или при острой ишемии миокарда (табл. 3.3). Волна v превышает свой нормальный уровень при перенаполнении левого предсердия, что случается, например, при митральной недостаточности.
Источник: https://www.rusmedserver.ru/patofiziologia/33.html
Катетеризация полостей сердца и ангиокардиография
При катетеризации (зондировании) полостей сердца в периферическую вену или артерию вводят катетер (из дакрона, поливинила или полиэтилена, длиной 5 – 150 см, диаметром 1 – 4 мм), в дальнейшем проводящийся в различные полости сердца и магистральные сосуды. Различные катетеры применяются для измерения давления в легочной артерии, ангиокардиографии, коронарографии, определения насыщения крови кислородом, записи внутрисердечных исследований (электрография пучка Гиса). Кривые давления в различных полостях сердца регистрируются на электрокардиографах.
При этом можно получить данные о систолическом, диастолическом и среднем давлении в аорте и легочной артерии, систолическом, диастолическом и среднем давлении в легочных капиллярах, давлении в правом предсердии (около 2 мм рт. ст. в норме, повышение свидетельствует о стенозе трехстворчатого клапана, уменьшении растяжимости правого желудочка, перикардите), систолическом, начальном и конечном диастолическом давлении в правом и левом желудочке, градиенте давления, общелегочном и общепериферическом сопротивлении, скорости нарастания давления в фазу изометрического сокращения (dp/dtmax, dp/dtmin), сердечном индексе, индексе сократимости, о работе левого и правого желудочков.
В норме систолическое давление в правом желудочке одинаково с таковым в легочной артерии (20 – 25 мм рт. ст.). Увеличение давления в правом желудочке и в легочной артерии бывает при больших левоправых сбросах, первичной легочной гипертензии, вторичной гипертензии с левожелудочковой недостаточностью; при стенозе легочной артерии будет определяться градиент давления с понижением в легочной артерии и повышением в правом желудочке. Давление в левом предсердии (в норме около 8 мм рт. ст.) измеряется путем «заклинивания» катетером легочных капилляров, оно повышается при препятствии поступлению крови в левый желудочек (митральный стеноз, гипертрофическая кардиомиопатия) или праволевом сбросе (атрезия трехстворчатого клапана, тотальный аномальный дренаж легочных вен).
При левоправом сбросе крови на уровне предсердий давление в обоих камерах бывает практически равным. Систолическое давление в левом желудочке (в норме 90 – 120 мм рт. ст.) увеличивается при аортальном стенозе, коарктации аорты, артериальной гипертензии; конечно-диастолическое давление в нем (в норме 8 – 10 мм рт. ст.) возрастает при кардиосклерозе, гипертрофических кардиомиопатиях. Пульсовое давление в аорте составляет 35% систолического. Оно увеличивается при открытом артериальном протоке, недостаточности аортальных клапанов, высоком сердечном выбросе и снижается при стенозе аорты и низком сердечном выбросе.
Одновременно берут кровь из всех полостей сердца для определения ее насыщения кислородом. Насыщение кислородом выше нормы в правых отделах свидетельствует о левоправом сбросе на уровне предсердий по сравнению с полыми венами – о дефекте межпредсердной перегородки; на уровне правого желудочка по сравнению с правым предсердием – о дефекте межжелудочковой перегородки; на уровне легочной артерии по сравнению с правым желудочком – об открытом артериальном протоке; снижение насыщения в левых отделах (в аорте или левом желудочке по сравнению с легочными венами) – о праволевом сбросе на соответствующих уровнях.
«Болезни сердца и сосудов у детей», Н.А.Белоконь
Эта информация для ознакомления, за лечением обратитесь к врачу.
Источник: https://www.serdechno.ru/children/rent/1658.html
Легочная гипертензия: причины возникновения, симптомы и актуальные способы лечения недуга
Легочная гипертония считается серьезным, угрожающим жизни заболеванием. Характеризуется разрастанием внутреннего слоя сосудов легких и нарушением кровотока.
Патология возникает по разным причинам. Встречается достаточно редко: 15 случаев на миллион человек. Но выживаемость крайне низкая.
Особенно это касается первичной формы болезни. О том, какими симптомами сопровождается высокое давление в легочной артерии, почему возникает такое состояние, и как проводится лечение, расскажет статья.
Чтобы снизить давление, сохранив сосуды, лучше с утра перед завтраком добавьте в чай..
Почему повышается?
Повышенное давление в легочной артерии, причины появления которого до сегодняшнего времени не выявлены, активно изучается медиками. Среди врачей есть мнение о том, что к легочной гипертензии приводят аутоиммунные патологии. Например, ревматоидный артрит или склеродермия, красная системная волчанка.
В группу риска входят люди, которые:
В Европе в 60-е годы сильно возросло количество больных легочной гипертензией.
Фактором развития патологии стал массовый прием таблеток для снижения веса и контрацептивов. В 1981 году в Испании после распространения масла из рапса у людей наблюдалось поражение мышц. Изпациентов практически у 2,5% было диагностировано повышенное давление в легочной артерии.
Негативное воздействие масла на организм было вызвано содержанием в продукте триптофана. Вторичную гипертензию вызывают нарушения в функционировании сердца и легких, а также сосудов.
Нередко легочная гипертония 2 степени является осложнением:
- стеноза митрального клапана;
- недостаточности сердца застойного типа;
- патологии межпредсердной перегородки;
- нарушения в работе легких;
- тромбоза ветвей, вен артерии легких;
- миокардита;
- цирроза печени;
- гиповентиляции легких;
- ишемии сердца.
Какая установлена норма?
Имеется характеризующая оптимальное легочное давление норма. Например, характеризующая систолическое давление в легочной артерии норма равняетсямм. рт. ст. в спокойном состоянии и 30 мм. рт. ст. при нагрузке. А вот норма диастолического давления в легочной артерии — 7-9 мм. рт. ст. в спокойном состоянии и 15 мм. рт. ст. при физической активности.
Строение легочной артерии
Установлено среднее давление в легочной артерии, норма которого равняетсямм. рт. ст. во время покоя и 30 мм. рт. ст. при нагрузке. Измеряют данные показатели при помощи катетера с раздувающимся баллоном. Если полученные значения превышают норматив, можно предположить наличие гипертонии. О патологии стоит говорить, если результаты измерений превышают отметку в 36 мм. рт. ст.
У здорового человека показатели давления в артерии легких и в правом желудочке совпадают. Если любой из показателей начинает преобладать, появляется градиент (то есть разница) давления. Если имеется градиент давления в легочной артерии, норма которого превышена в несколько раз, говорят о стенозе. Градиент выше 80 мм. рт. ст свидетельствует о тяжелом течении стеноза.
Это приводит к сужению просвета средних и мелких сосудистых ветвей.
При тяжелой форме возникает воспалительная деструкция мышечного слоя стенок сосудов, что провоцирует сосудистую облитерацию или тромбоз хронического типа.
Все перечисленные изменения приводят к прогрессирующему повышению давления внутри сосудов. Если давление в легочной артерии повышено, это создает большую нагрузку на правый желудочек и обуславливает гипертрофию стенок. Со временем сократительная способность правого желудочка снижается, и тогда появляется сердечная недостаточность.
Симптомы
Развивается заболевание медленно. И в начале патология себя никак не проявляет. Человек думает, что у него нормальное давление в легочной артерии и не обращается к доктору. В это время патологический процесс прогрессирует. Симптомы возникают тогда, когда уже имеется гипертрофия сосудистых стенок.
О том, что есть легочная гипертензия, свидетельствуют такие признаки:
- одышка. Это главный симптом патологии. Возникает она даже в спокойном состоянии, а при незначительной физической нагрузке – усиливается;
- боли сжимающего характера в зоне сердца;
- обмороки при физическом труде;
- частый пульс;
- гипоксия;
- головокружения;
- отечность ног;
- асцит;
- быстрая утомляемость, постоянная слабость;
- посинение рук и ног;
- тяжесть, боль в области правого подреберья;
- метеоризм;
- ощущение боли в зоне живота;
- тошнота и рвота.
Формы патологии
Выделяют легочную гипертензию нескольких форм:
- идиопатическая (либо первичная). Часто причину развития медикам выявить не удается. Нередко страдают женщины молодого возраста. Характеризуется болезнь стабильно высоким давлением. При этом не диагностируются нарушения в сердечно-сосудистой и дыхательной системах;
- вторичная. Наследственный тип болезни. Развивается при наличии патологий, которые обуславливают повышение давления в сосудах легких. Вторичную форму недуга вызывают неполадки в работе дыхательной системы, левых камер сердца, астма. Данная форма встречается гораздо чаще, чем первичная;
- тромбоэмболическая хроническая. Возникает из-за рецидивирующей тромбоэмболии легочных сосудов.
На данный момент существуют разные методы обследования, которые позволяют подтвердить или опровергнуть диагноз гипертония легочная.
Для диагностирования легочной гипертензии обычно доктор назначает:
- рентгенографию. Показывает увеличение дуги легочной артерии, расширение правых границ сердечной ткани, наличие аневризмы;
- спирографию. В ходе диагностики изучаются возможности дыхания, выявляется тип дыхательной недостаточности;
- электрокардиограмму. Позволяет увидеть ранние признаки гипертрофии предсердия и правого желудочка;
- УЗИ. Определяет толщину стенок и параметры камер сердца.
Существуют и более сложные способы. Например, ангиопульмонография, биопсия и радионуклидная сцинтиграфия. Но проводятся они исключительно в тяжелых случаях, когда другими путями поставить диагноз не получается.
Как снизить показатели?
Если аппарат показывает давление в легочной артерии, норма которого превышена, это означает, что надо приступать к лечению. Чтобы стабилизировать давление, необходимо пройти курс медикаментозной терапии. Схему подбирает доктор, исходя из тяжести состояния больного, типа легочной гипертонии, наличия сопутствующих заболеваний.
Существуют медикаментозные и немедикаментозные варианты лечения. К первым стоит отнести прием таких групп препаратов:
- антагонисты кальция. Эти вещества нормализуют сердечный ритм, снимают спазм сосудов и расслабляют мускулатуру бронхов, делают мышцу сердца более устойчивой к гипоксии;
- ингибиторы АПФ. Их действие направлено на снижение давления, уменьшение нагрузки на сердце и расширение сосудов;
- диуретики. Средства используются для выведения из организма избыточного количества жидкости;
- антиагреганты. Они устраняют способность к склеиванию тромбоцитов и эритроцитов;
- нитраты. Способствуют снижению нагрузки на сердечную мышцу. Эффект достигается за счет расширения вен ног;
- непрямые антикоагулянты. Уменьшают свертываемость крови;
- прямые антикоагулянты. Предупреждают сгущение крови и появление тромбоза;
- бронходилататоры. Таблетки нормализуют вентиляцию легких;
- антагонисты рецепторов эндотелина. Оказывают выраженное сосудорасширяющее действие;
- антибиотики. Доктора выписывают такие средства в случае, если имеется бронхолегочная инфекция;
- простагландины. Обладают рядом положительных свойств. Например, расширяют сосуды, препятствуют слипанию тромбоцитов и эритроцитов, уменьшают повреждение эндотелиальных клеток, замедляют процесс формирования соединительной ткани.
Немедикаментозные способы борьбы с легочной гипертонией представлены ниже:
- уменьшение суточного объема выпиваемой жидкости до 1,5 литров;
- ограничение употребления соли;
- исключение подъемов на высоту свыше километра;
- избегание появления обмороков, одышки, болей в области сердца. Достигается это за счет дозирования физической нагрузки. Работу надо выполнять с такой нагрузкой, чтобы не возникал дискомфорт;
- отказ от интенсивных физических упражнений.
В тяжелых случаях не обойтись без хирургического вмешательства. На данный момент проводятся такие операции:
- трансплантация легких (сердца и легких). Показаниями к данной процедуре являются недостаточность сердечных клапанов, гипертрофия мышц сердца;
- тромбэндартерэктомия. Из сосудов удаляются все кровяные сгустки;
- предсердная септостомия. Суть в том, что делается между правым и левым предсердиями небольшое отверстие. Это способствует снижению до нормы давления в артерии легких, предсердии.
Видео по теме
О симптомах и лечении легочной гипертензии в видео:
Таким образом, повышенное давление в легочной артерии признано опасной патологией. Причина развития болезни до сих пор точно не выявлена. Но известны факторы, которые провоцируют ее появление. Важно не запустить болезнь. Иначе лечение будет проходить более тяжело, возможен летальный исход.
Как победить ГИПЕРТОНИЮ дома?
Чтобы избавиться от гипертонии и очистить сосуды, нужно.
- Устраняет причины нарушения давления
- Нормализует давление в течение 10 минут после приема
Источник: https://gipertonia.pro/izmerenie-ad/znacheniya-chto-oznachayut-pokazateli/v-legochnoj-arterii.html
Гипертензия легких: возникновение, признаки, формы, диагностика, терапия
Лёгочная гипертензия (ЛГ) характерна для заболеваний, совершенно разных как по причинам их возникновения, так и по определяющим признакам. ЛГ связана с эндотелием (внутренним слоем) лёгочных сосудов: разрастаясь, он уменьшает просвет артериол и нарушает кровоток. Заболевание встречается редко, всего 15 случаев на человек, но выживаемость очень низкая, особенно при первичной форме ЛГ.
Повышается сопротивление в малом круге кровообращения, правый желудочек сердца вынужденно усиливает сокращения, чтобы протолкнуть кровь в лёгкие. Однако он анатомически не приспособлен к длительной нагрузке давлением, а при ЛГ в системе лёгочной артерии оно поднимается выше 25 мм рт.ст. в покое и 30 мм ртутного столба при физическом напряжении. Сначала, в недолгий период компенсации, наблюдается утолщение миокарда и увеличение правых отделов сердца, а затем – резкое снижение силы сокращений (дисфункция). Итог – преждевременная смерть.
Почему развивается ЛГ?
Причины развития ЛГ до сих пор окончательно не определены. Например, в 60–е годы в Европе наблюдался рост количества заболевших, связанный с неумеренным приёмом контрацептивов и средств для снижения веса. Испания, 1981 год: осложнения в виде поражения мышц, начавшиеся после популяризации рапсового масла. Почти у 2,5% иззаболевших была диагностирована артериальная лёгочная гипертензия. Корнем зла оказался имевшийся в масле триптофан (аминокислота), это было научно доказано гораздо позднее.
Нарушение функции (дисфункция) эндотелия сосудов лёгких: причиной могут быть наследственная предрасположенность, либо влияние внешних повреждающих факторов. В любом случае изменяется нормальный баланс обмена оксида азота, изменяется тонус сосудов в сторону спазма, затем – воспаление, начинается разрастание эндотелия и уменьшение просвета артерий.
Повышение содержания эндотелина (сосудосуживающее вещество): вызвано либо увеличением его выработки в эндотелии, либо уменьшением распада этого вещества в лёгких. Отмечается при идиопатической форме ЛГ, врождённых пороках сердца у детей, системных заболевания.
Нарушение синтеза или доступности оксида азота (NO), снижение уровня выработки простациклина, дополнительное выведение ионов калия – все отклонения от нормы приводят к артериальному спазму, разрастанию мышечной стенки сосудов и эндотелия. В любом случае финалом развития становится нарушение кровотока в системе лёгочной артерии.
Признаки заболевания
Умеренная лёгочная гипертензия не даёт никаких выраженных симптомов, в этом и состоит основная опасность. Признаки выраженной лёгочной гипертензии определяют только в поздних периодах её развития, когда лёгочное артериальное давление поднимается, по сравнению с нормой, в два и более раза. Норма давления в лёгочной артерии: систолическое 30 мм.рт.ст., диастолическое 15 мм.рт.ст.
Начальные симптомы лёгочной гипертензии:
- Необъяснимая одышка, даже при небольшой физической активности или в полном покое;
- Постепенное снижение массы тела даже при нормальном, полноценном питании;
- Астения, постоянное чувство слабости и бессилия, настроение подавленное – вне зависимости от сезона, погоды и времени суток;
- Постоянный сухой кашель, голос охрипший;
- Дискомфорт в области живота, чувство тяжести и «распирания»: начало застоя крови в системе воротной вены, проводящей венозную кровь от кишечника к печени;
- Головокружения, обмороки – проявления кислородного голодания (гипоксии) головного мозга;
- Учащённое сердцебиение, со временем на шее становится заметна пульсация ярёмной вены.
Более поздние проявления ЛГ:
- Мокрота с прожилками крови и кровохарканье: сигнализируют о нарастающем отёке лёгких;
- Приступы стенокардии (боль за грудиной, холодный пот, чувство страха смерти) – признак ишемии миокарда;
- Аритмии (нарушение сердечного ритма) по типу мерцательных.
Боли в подреберье справа: в развитии венозного застоя уже задействован большой круг кровообращения, печень увеличилась и её оболочка (капсула) растянулась – поэтому появилась болезненность (сама печень не имеет болевых рецепторов, они расположены только в капсуле)
Отёки ног, в области голеней и стоп. Накопление жидкости в животе (асцит): проявление сердечной недостаточности, периферический застой крови, фаза декомпенсации – прямая опасность для жизни пациента.
- Тромбы в артериолах лёгких, приводят к отмиранию (инфаркту) активной ткани, нарастанию удушья.
Гипертонические кризы и приступы острого отёка лёгких: чаще происходят ночью или под утро. Начинаются с чувства резкой нехватки воздуха, затем присоединяется сильный кашель, выделяется кровянистая мокрота. Кожа приобретает синюшный оттенок (цианоз), вены на шее пульсируют. Больной возбуждён и испуган, теряет самоконтроль, может хаотично двигаться. В лучшем случае криз закончится обильным выделением светлой мочи и неконтролируемым отхождением кала, в худшем – летальным исходом. Причиной смерти может быть перекрытие тромбом (тромбоэмболия) лёгочной артерии и последующая острая сердечная недостаточность.
Основные формы ЛГ
- Первичная, идиопатическая лёгочная гипертензия (от греческого idios и pathos – «своеобразная болезнь»): фиксируется отдельным диагнозом, в отличие от сопряжённой с другими болезнями вторичной ЛГ. Варианты первичной ЛГ: семейная ЛГ и наследственная предрасположенность сосудов к расширению и кровоточивости (геморрагические телеангиоэктазии). Причина – генетические мутации, частота 6 – 10% от всех случаев ЛГ.
- Вторичная ЛГ: проявляется как осложнение основного заболевания.
Системные болезни соединительной ткани – склеродермия, ревматоидный артрит, системная красная волчанка.
Врождённые пороки сердца (со сбросом крови слева направо) у новорожденных, встречающиеся в 1% случаев. После корректирующей кровоток операции, выживаемость такой категории пациентов более высокая, чем у детей с другими формами ЛГ.
Поздние стадии нарушения функции печени, лёгочно – печёночные сосудистые патологии в 20% дают осложнение в виде ЛГ.
ВИЧ – инфекция: ЛГ диагностируется в 0,5% случаев, выживаемость в течение трёх лет падает до 21% по сравнению с первым годом – 58%.
Интоксикация: амфетамины, кокаин. Риск повышается в три десятка раз, если эти вещества использовались больше трёх месяцев подряд.
Болезни крови: при некоторых видах анемии в 20 – 40% диагностируют ЛГ, что повышает смертность среди пациентов.
Хроническая обструктивная болезнь лёгких (ХОБЛ), причина — длительное вдыхание частиц угля, асбеста, сланца и токсичных газов. Часто встречается как профессиональная болезнь среди шахтёров, рабочих вредных производств.
Синдром ночного апноэ: частичная остановка дыхания во сне. Опасна, выявлена у 15% взрослых. Следствием могут стать ЛГ, инсульт, аритмии, артериальная гипертензия.
Хронический тромбоз: отмечен в 60% после опроса пациентов с лёгочной гипертензией.
Поражения сердца, левой его половины: приобретённые пороки, коронарная болезнь, гипертония. Около 30% сопряжено с лёгочной гипертензией.
Диагностирование лёгочной гипертензии
Диагностика прекапиллярной ЛГ (сопряжена с ХОБЛ, артериальной лёгочной гипертензией, хроническими тромбозами:
- Давление в лёгочной артерии: среднее ≥ 25 мм ртутного столба в покое, более 30 мм — при напряжении;
- Повышение давления заклинивания лёгочной артерии, давления крови внутри левого предсердия, конечного диастолического ≥15 мм, сопротивления лёгочных сосудов ≥ 3 ед. Wood.
Посткапиллярная ЛГ (при болезнях левой половины сердца):
- Давление в лёгочной артерии: среднее ≥25 (мм рт.ст.)
- Начальное: >15 мм
- Разность ≥12 мм (пассивная ЛГ) или >12 мм (реактивная).
ЭКГ: перегрузка справа: увеличение желудочка, расширение и утолщение предсердия. Экстрасистолия (внеочередные сокращения сердца), фибрилляция (хаотичное сокращение мышечных волокон) обоих предсердий.
Рентген — исследование: повышенная периферическая прозрачность полей лёгких, корни лёгких увеличены, границы сердца смещены вправо, тень от дуги расширенной лёгочной артерии видна слева по сердечному контуру.
фото: легочная гипертензия на рентгеновском снимке
Функциональные дыхательные тесты, качественный и количественный анализ состава газов в крови: выявляется уровень недостаточности дыхания и тяжести заболевания.
Эхо-кардиография: метод очень информативен — позволяет рассчитать величину среднего давления в лёгочной артерии (СДЛА), диагностировать практически все пороки и сердца. ЛГ распознают уже на начальных стадиях, при СДЛА ≥ 36 – 50 мм.
Сцинтиграфия: при ЛГ с перекрытием просвета лёгочной артерии тромбом (тромбоэмболии). Чувствительность метода 90 – 100%, специфичен при тромбоэмболии на 94 – 100%.
Компьютерная (КТ) и магнитно-резонансная томографии (МРТ): при высоком разрешении, в сочетании с использованием контрастного вещества (при КТ), позволяют оценивать состояние лёгких, крупных и мелких артерий, стенок и полостей сердца.
Введение катетера в полости «правого» сердца, испытание реакции сосудов: определение степени ЛГ, проблем кровотока, оценка действенности и актуальности лечения.
Лечение ЛГ
Лечить лёгочную гипертензию возможно только в комплексе, объединяя общие рекомендации по снижению рисков обострений; адекватную терапию основного заболевания; симптоматические средства воздействия на общие проявления ЛГ; хирургические методы; лечение народными средствами и нетрадиционные методы – только как вспомогательные.
Рекомендации по снижению рисков
Вакцинация (грипп, пневмококковые инфекции): для пациентов с аутоиммунными системными болезнями – ревматизм, системная красная волчанка и т.д., для профилактики обострений.
Контроль питания и дозированная физическая нагрузка: при диагностированной сердечно-сосудистой недостаточности любого генеза (происхождения), в соответствии с функциональной стадией заболевания.
Предупреждение беременности (или, по показаниям, даже её прерывание): система кровообращения матери и ребёнка связаны воедино, увеличение нагрузки на сердце и сосуды беременной женщины с ЛГ может привести к смерти. По законам медицины, приоритет по спасению жизни всегда принадлежит матери, если не удаётся спасти сразу обоих.
Психологическая поддержка: все люди с хроническими заболеваниями постоянно испытывают стресс, нарушается баланс нервной системы. Депрессии, чувство ненужности и обременительности для окружающих, раздражительность по мелочам – типичный психологический портрет любого «хронического» больного. Такое состояние ухудшает прогноз при любом диагнозе: человек должен обязательно хотеть жить, в противном случае медицина не сможет ему помочь. Беседы с психотерапевтом, занятие по душе, активное общение с товарищами по несчастью и здоровыми людьми – прекрасная основа, чтобы почувствовать вкус к жизни.
Поддерживающая терапия
- Мочегонные препараты выводят скопившуюся жидкость, снижая нагрузку на сердце и уменьшая отёки. Обязательно контролируется электролитный состав крови (калий, кальций), артериальное давление и работа почек. Передозировка грозит слишком большой потерей воды и падением давления. При снижении уровня калия начинаются аритмии, на сокращение уровня кальция указывают мышечные судороги.
- Тромболитики и антикоагулянты растворяют уже сформировавшиеся тромбы и препятствуют образованию новых, обеспечивая проходимость сосудов. Необходим постоянный контроль состояния свёртывающей системы крови (тромбоциты).
- Кислород (оксигенотерапия), по 12 – 15 литров в сутки, через увлажнитель: для пациентов с хронической обструктивной болезнью лёгких (ХОБЛ) и ишемией сердца, помогает восстановить насыщение крови кислородом и стабилизировать общее состояние. Нужно помнить, что слишком большая концентрация кислорода угнетает сосудодвигательный центр (СДЦ): дыхание замедляется, расширяются сосуды, давление падает, человек теряет сознание. Для нормальной работы организму необходим углекислый газ, именно после повышения его содержания в крови СДЦ «отдаёт команду» сделать вдох.
- Сердечные гликозиды: активные компоненты выделяют из наперстянки, из препаратов наиболее известен Дигоксин. Улучшает работу сердца, повышая кровоток; борется с аритмиями и сосудистым спазмом; уменьшает отёки и одышку. При передозировке – повышенная возбудимость сердечной мышцы, нарушения ритма.
- Сосудорасширяющие: расслабляется мышечная стенка артерий и артериол, увеличивается их просвет и ток крови улучшается, снижается давление в системе лёгочной артерии.
- Простагландины (ПГ): группа активных веществ, вырабатываются в организме человека. При лечении ЛГ используют простациклины, они снимают сосудистый и бронхиальный спазм, предупреждают образование тромбов, блокируют разрастание эндотелия. Очень перспективные препараты, эффективны при ЛГ на фоне ВИЧ, системных заболеваний (ревматизм, склеродермия и т.д.), пороков сердца, а также семейной и идиопатической формах ЛГ.
- Антагонисты рецепторов эндотелина: расширение сосудов, подавление разрастания (пролиферации) эндотелия. При продолжительном применении уменьшается одышка, человек становится активнее, давление нормализуется. Нежелательные реакции на лечение – отёки, анемия, нарушение работы печени, поэтому применение препаратов ограничено.
- Оксид азота и ингибиторы ФДЭ типа 5 (фосфодиэстеразы): применяют в основном при идиопатической ЛГ, если стандартная терапия себя не оправдывает, но отдельные препараты эффективны при любой форме ЛГ(Sildenafil) Действие: снижение сосудистого сопротивления и связанной с ним гипертонии, облегчение кровотока, в результате увеличивается устойчивость к физической нагрузке. Оксид азота вдыхают ежедневно по 5 – 6 часов, до 40 ppm, курс 2 – 3 недели.
Хирургические методы лечения ЛГ
Баллонная предсердная септостомия: проводится для облегчения сброса богатой кислородом крови внутри сердца, слева направо, за счёт разницы систолического давления. В левое предсердие вводится катетер с баллоном и лезвием. Лезвие разрезает перегородку между предсердиями, а раздувшийся баллон расширяет отверстие.
Трансплантация лёгких (либо комплекса лёгкие-сердце): выполняется по жизненным показаниям, только в профильных медицинских центрах. Впервые операция была проведена в 1963 году, но уже к 2009 ежегодно делали более 3000 успешных пересадок лёгких. Основная проблема – нехватка донорских органов. Лёгкие берут лишь у 15%, сердце – у 33% , а печень и почки – у 88% доноров. Абсолютные противопоказания для пересадки: хроническая почечная и печёночная недостаточность, ВИЧ – инфекция, злокачественные опухоли, гепатит С, наличие антигена HBs, а также курение, использование наркотиков и алкоголя в течение полугода до операции.
Лечение народными средствами
Используют только в комплексе, как вспомогательные средства для общего улучшения самочувствия. Никакого самолечения!
- Плоды красной рябины: столовая ложка на стакан кипятка, по ½ стакана трижды в день. Содержащийся в ягодах амигдалин снижает чувствительность клеток к гипоксии (снижению концентрации кислорода), уменьшаются отёки за счёт мочегонного действия, а витаминно – минеральный набор благотворно действует на весь организм.
- Адонис (весенний), трава: чайная ложка на стакан кипятка, 2 часа настаивать, до 2-х столовых ложек натощак, 2-3 раза в день. Применяют как мочегонное, обезболивающее.
- Сок из свежей тыквы: по половине стакана в день. Содержит много калия, полезного при некоторых видах аритмии.
Классификация и прогноз
Классификация основана на принципе функциональных нарушений при ЛГ, вариант модифицирован и связан с проявлениями сердечной недостаточности (WHO, 1998):
- Класс I : ЛГ с нормальной физ. активностью. Стандартные нагрузки переносятся хорошо, лёгкое течение ЛГ, недостаточность 1 степени.
- Класс II: ЛГ плюс активность понижена. Комфорт в спокойном положении, но головокружение, одышка и боли в груди начинаются уже при обычном напряжении. Умеренная лёгочная гипертензия, нарастающие симптомы.
- Класс III: ЛГ со снижением инициативности. Проблемы даже при малых нагрузках. Высокая степень нарушений кровотока, ухудшение прогноза.
- Класс IV: ЛГ с непереносимостью минимальной активности. Одышка, усталость ощущается и в полном покое. Признаки высокой недостаточности кровообращения – застойные проявления в виде асцита, гипертонические кризы, отёк лёгких.
Прогноз будет благоприятнее, если:
- Скорость развития симптомов ЛГ невелика;
- Проводимое лечение улучшает состояние пациента;
- Давление в системе лёгочной артерии снижается.
- Симптомы ЛГ динамично развиваются;
- Признаки декомпенсации системы кровообращения (отёк лёгких, асцит) нарастают;
- Уровень давления: в лёгочной артерии больше 50 мм ртутного столба;
- При первичной идиопатической ЛГ.
Общий прогноз при лёгочной артериальной гипертензии связан с формой ЛГ и фазой превалирующего заболевания. Смертность за год, при нынешних методиках лечения, равна 15%. Идиопатическая ЛГ: выживаемость больных через год 68%, через 3 года – 48%, после 5-ти лет — лишь 35%.
Источник: https://sosudinfo.ru/arterii-i-veny/legochnaya-gipertenziya/












Комментарии 0