Что такое мочевая кислота в биохимическом анализе крови
 [Что такое мочевая кислота в биохимическом анализе крови]
[Что такое мочевая кислота в биохимическом анализе крови]
Мочевая кислота —
Мочевая кислота – результат метаболизма пуриновых оснований. Пуриновые основания — органические природные соединения, производные пурина. Нарушение их синтеза ведет к последовательным отклонениям в обменных процессах всего организма и может приводить к тяжелым заболеваниям. Мочевая кислота в норме содержится в крови всех людей и меняется с возрастом.
Каждому человеку необходимо следить за концентрацией мочевой кислоты в организме, в особенности тем, кто употребляет большое количество пуриносодержащих продуктов – красное мясо, бобы, печень, некоторые виды алкоголя и др.
Анализ мочевой кислоты в крови необходим для диагностики обмена пуринов в организме человека. Ее уровень может стать сигналом конкретного заболевания.
Биохимия крови: мочевая кислота
Лабораторный тест показан детям и взрослым для диагностики функций почек, при хронической почечной недостаточности, а также при подозрении на подагру, при которой у почек полностью нарушается способность выводить мочевую кислоту из организма.
Уровень мочевой кислоты определяется по анализу крови самостоятельно или в биохимическом комплексе, который назначается в зависимости от анамнеза и жалоб пациента.
Подготовка в исследованию
Анализ сдается строго натощак с голоданием не менее 8 часов, при этом, не важно выполняется ли анализ самостоятельно или при сдаче общей биохимии крови. В данном случае требования одинаковы. До исследования пациентам разрешается пить только воду без газа и рекомендуется сдавать тест с утра.
Мочевая кислота в крови: расшифровка
Интерпретация результатов напрямую зависит от пола и возраста пациента, а также его образа жизни и пищевой диеты. Референсные показатели имеют широкий разброс даже в узких возрастных интервалах и должны оцениваться врачом вместе с данными других обследований.
Так, нормой для мужчин и женщин являются показатели 137-452 мкмоль/л. В некоторых случаях это норма также распространяется и на подростков от 12 лет. Повышение мочевой кислоты в анализе не всегда говорит о патологии в организме. Чаще всего, у здоровых людей высокий уровень мочевины в крови свидетельствует о несбалансированной пищевой диете, когда человек злоупотребляет продуктами богатыми пурином.
Если наблюдается патология, то повышение значений может говорить о подагре, различных гематологических заболеваниях (включая рак крови), хронической почечной недостаточности, остром воспалении в организме, псориазе и других болезнях. Повышение при беременности свидетельствует о токсикозе.
Сниженные значения могут выявить ряд наследственных болезней, в том числе синдром Фанкони, болезнь Коновалова-Вильсона, Галактозамию и многие другие. Кроме того, отклонение от нормы в обе стороны происходит при приеме лекарственных препаратов и должно наьлюдаться и корректироваться врачом.
Выводы:
Каждому человеку необходимо следить за концентрацией мочевой кислоты в организме, а диагностика ее уровня в крови выявляет дисфункции почек, различные наследственные заболевания и болезни обмена. Показатели нормы имеют сильный разброс и должны интерпретироваться врачом только вместе с данными других исследований и изучением полного анамнеза пациента.
Заказать услугу можно >>> Здесь
О чем свидетельствует повышение или понижение уровня мочевой кислоты в биохимическом анализе крови
Мочевая кислота характеризуется процессом преобразования пуринов в организме детей и взрослых. Синтез происходит в печении из-за обменных процессов, которые связаны с пуриновыми основаниями. Мочевую кислоту выводят почки. Она собирается в кровяной плазме и внеклеточной жидкости. Если ее содержание превышает нормальное значение, то появляются проблемы со здоровьем, в том числе начинает развиваться подагра. Таким образом откладываются натриевые соли, формируются кристаллы с острыми краями, скапливающиеся в различных тканях, но преимущественно локализующиеся в суставах, что вызывает болевой синдром, ощущаемый при движении. Почему иногда диагностируется повышенный уровень содержания мочевой кислоты в составе крови? Стоит разобраться в этом.
Нормы и отклонения
В нормальном состоянии в составе крови у мужчин содержится не более 7 мг/дл мочевой кислоты, или показатель варьируется в пределах 0,24-0,5 ммоль/л. У представительниц слабого пола концентрация несколько снижена — до 5,7 мл/дл или 0,16-0,44 ммоль/л.
Пуриновый обмен способствует образованию мочевой кислоты, она же впоследствии растворяется в кровяной плазме для дальнейшего отведения через почки. В мочу в нормальном состоянии поступает и затем выводится порядка 2,36-5,9 ммоль/сутки.
Из-за повышенного содержания мочевой кислотой образуется соль, откладываемая в тофусы на разных тканях, имеющие родство с МК. Преимущественно образования локализуются на раковинах ушей, кистях, стопах, но излюбленный участок — суставные поверхности и сухожильные влагалища. Иногда тофусы сливаются и образуют язвы, откуда выходят кристаллы уратов. В некоторых случаях их возможно обнаружить в синовиальной сумке, из-за чего начинается развитие воспалительного процесса, болезненность и синовит. Кристаллизация мочевой кислоты наблюдается и на костной ткани, вызывая ее деструктивные изменения.
Причины повышения мочевой кислоты
Уровень мочевой кислоты напрямую зависит от ее продуцирования при пуриновом обмене, клубочковом фильтре и реабсорбции, а также канальцевой секреции. Если мочевая кислота в крови повышена, то причины в большинстве случаев кроются в употребляемой пище, в особенности это касается тех, у кого имеется наследственная патология, то есть аутосомно-доминантные или связанные с Х-хромосомой ферментопатии. В таком случае повышается выработка мочевой кислоты или замедляется ее выведение из организма. Гиперурикемия, которая обусловлена генетически, может быть первичной и вторичной, вытекать из некоторых других патологий или формироваться из-за соответствующего образа жизни.
Наряду с этим можно отметить следующие причины, что влияют на высокий уровень мочевой кислоты в крови (исходя из чего назначается анализ на мочевую кислоту):
- Генетика.
- Несбалансированный рацион.
- Почечная недостаточность — нарушается клубочковый фильтр, уменьшается канальцевая секреция.
- Более быстрый обмен нуклеотидов.
- Прием салициловых и мочегонных средств.
Когда назначается анализ
Проведение обследования, сдача и расшифровка соответствующих лабораторных анализов крови мочевой кислоты назначается:
- При присутствии симптомов подагры — появляется болевой синдром с острой пульсирующей характеристикой, локализованный в большом пальце нижней конечности или голеностопе.
- При диагностировании подагры у ближайших родственников — требуется, чтобы выяснить, какие причины способствовали повышению кислоты при отсутствии симптомов.
- Совместно с другими анализами на состояние почек для диагностирования почечного патологического процесса.
- Чтобы оценить риск и прогноз при заболеваниях сердца, сахарного диабета, ожирения и метаболического синдрома.
- При диагностировании мочекаменного заболевания.
- При проведении лучевой и химиотерапии онкологических болезней, в особенности лейкоза — массово разрушаются клетки при освобождении большого объема мочевой кислоты.
- При диагностических мероприятиях на выявление почечной недостаточности — именно почками выводится основная часть мочевой кислоты.
- Для дополнительного диагностирования ревмопробы, чтобы определить природу воспалительного процесса в суставе.
- Для наблюдения, насколько эффективно лечение подагры.
- В случае хронической формы полицитемии, изнурительных диет, злоупотребления спиртным.
Какие заболевания выявляет исследование
При биохимическом анализе крови на показатель мочевой кислоты позволяется выявление следующих заболеваний:
- Артериальная гипертензия. Вне зависимости от отсутствия точных данных появления заболевания, светила в области медицины пришли к выводу, что повышенное содержание мочевой кислоты является одним из признаков развития 2 стадии болезни. При этом не совсем понятно, запускаются ли данным веществом различные патологические процессы или оно представлено только продуктом нарушенного высокого артериального давления, гомеостаза. Такое состояние повреждает почки, из-за чего и прогрессирует болезнь. При воздействии гипотензивного лечения уровень мочевой кислоты понижается без приема специфических медикаментов. При отсутствии положительного эффекта пациенту назначается специализированная диета, увеличение физической активности и прием лекарств.
- Подагра. Обуславливается чрезмерным синтезом мочевой кислоты, что связано с большим количеством кристаллизации из-за пуринового обмена. При подагре в первую очередь поражение направлено на почки, тем самым усугубляя развитие недостаточности. Стоит отметить, что уровень изменений будет коррелироваться с содержанием мочевой кислоты в составе крови. Помимо почек, в патологию могут быть вовлечены другие ткани и органы, но такие изменения происходят не слишком быстро. Если применять аллопуринол, то можно понизить уровень кристаллизации, предупреждая появление осложнений. Гиперурикемия поражает стенки артериальных вен, благодаря чему прогрессирует атеросклероз, что часто вызывает сердечно-сосудистые заболевания.
- Патологии эндокринной системы, в частности гипопаратиреоз, сахарный диабет и акромегалия. При первом, кроме увеличенного показателя мочевой кислоты, в анализе крови можно выявить повышение объема кальция. Касательно сахарного диабета отмечается повышенный уровень глюкозы и гиперсингулярных гормонов, что приводит к нарушенному обмену, в частности разрушается ядерный клеточный материал, вследствие чего повторно увеличивается показатель мочевой кислоты. Акромегалия является заболеванием, которое спровоцировано повышенным синтезом определенного гормона. Эта болезнь вызывает непропорциональное увеличение в объеме частей тела, сопровождается нарушенным обменом пуриновых нуклеотидов.
- Ожирение. Данный патологический процесс часто протекает совместно с подагрой. В последние несколько лет утверждают о зависимости метаболических процессов, которые включают развитие артериальной гипертензии и сахарного диабета. Как уже было сказано выше, любая из патологий вызывает увеличение показателя мочевой кислоты.
- Повышенный уровень липопротеинов и холестерина. Преимущественно симптомы подагры и гипертонического заболевания появляются наряду с отсутствием признаков повышения различных компонентов липидодиаграммы. Для предотвращения заболевания необходимо правильно скорректировать образ жизни.
- Атеросклеротическое артериальное поражение.
- Прием некоторых медикаментозных препаратов. Так, фуросемидом, применяемым при похудении, вызывает гиперурикемию, а в будущем почечную недостаточность. Часто при минимальном клубочковом фильтре требуется проведение гемодиализа.
- Прием пищи, в которой содержится большое количество пуриновых оснований. Ранее подагра называлась заболеванием аристократов, так как именно данным сословием был наложен определенный стереотип на каждодневный рацион, где преобладало мясо, красное вино и субпродукты.
- Заболевания крови. Из-за активного распада не только кровяных клеток, но и тканевых компонентов уровень пуринового основания в составе крови начинает повышаться. Гиперурикемия часто сопровождает гематологические болезни, к примеру лейкоз. Повышенное содержание мочевой кислоты отмечается и при гемолитической анемии приобретенной и врожденной характеристики.
- Болезни, которые сопровождаются массивными тканевыми распадами. Особо распространенным примером является ожоговый шок. Также стоит запомнить, что риск гиперурикемии повышается из-за развития почечной недостаточности при увеличении длительности выведения мочевой кислоты из крови. При активной инфузионной терапии данное состояние успешно купируется.
Лечение того или иного заболевания будет назначать врач после проведения тщательного диагностирования.
Не стоит заниматься самолечением, при малейших подозрениях на повышенное содержание мочевой кислоты стоит обратиться за квалифицированной медицинской помощью.
Биохимия крови повышена мочевая кислота
Мочевая кислота является одним из веществ, естественно производимых организмом. Она возникает в результате распада пуриновых молекул, содержащихся во многих продуктах, под действием фермента, который называется ксантиноксидаза.
Оглавление:
После использования, пурины деградируют до мочевой кислоты и обрабатываются. Некоторые из них остаются в крови, а остаток ликвидируется почками.
Отклонения уровня мочевой кислоты в крови могут быть обусловлены относительно безобидными факторами, и даже суточными колебаниями (по вечерам ее концентрация возрастает).
Поэтому необходимо выяснить причину, если обнаружена повышенная мочевая кислота в крови — что это такое: результат интенсивной физической нагрузки, следствие диеты или признак серьезной органической патологии. Какие патологии вызывают отклонение уровня мочевой кислоты? Поговорим об этом подробнее.
Как подготовиться к сдаче анализа
Для прохождения биохимического анализа крови, при котором определяется уровень содержания мочевой кислоты, накануне необходимо придерживаться таких правил :
- Никаких соков, чая, кофе.
- Жевательная резинка тоже не рекомендуется.
- Не потребляйте алкоголь за сутки до сдачи крови.
- Не курите за час до биохимического анализа.
- Желательно, чтобы прошло 12 часов с момента принятия пищи.
- Брать кровь следует в утреннее время.
- Исключить психоэмоциональные нагрузки и стрессы.
Расшифровка анализа и дальнейшие назначения должны проводиться только лечащим врачом.
Норма мочевой кислоты в крови
Нормальное содержание отличается в зависимости от пола и возраста – у молодых меньше, чем у пожилых, а у мужчин больше, чем у женщин:
- дети до 12 лет:;
- женщины до 60 лет:;
- мужчины до 60 лет:;
- женщины от 60 лет:;
- мужчины от 60 лет:;
- норма у женщин от 90 лет:;
- норма у мужчин от 90 лет:.
Основные функции мочевой кислоты:
- Активирует и усиливает действие норадреналина и адреналина – это стимулирует работу головного мозга и нервной системы в целом;
- Является антиоксидантом – защищает организм от свободных радикалов и препятствует раковому перерождению клеток.
Уровень мочевой кислоты, определяемый по биохимическому анализу крови, говорит о состоянии здоровья. Сдвиги содержания данного продукта обмена в крови как в сторону повышения, как и в сторону понижения, зависят от двух процессов: образования кислоты в печени и времени выведения ее почками, которые могут изменяться вследствие различных патологий.
Причины повышенной мочевой кислоты в крови
Почему у взрослых мочевая кислота в крови повышена, и что это значит? Превышение верхней границы называется гиперурикемией. По данным медицинской статистики она чаще наблюдается у мужчин, чем у женщин. Гиперурикемия возможна в виде непостоянного скачка в физиологических условиях:
- избытком белковой пищи;
- физическими нагрузками;
- длительным голоданием;
- злоупотреблением спиртными напитками.
Другие причины увеличения мочевой кислоты выше нормы наблюдаются при следующих патологических состояниях:
- Артериальная гипертензия. Уже при 2 стадии АГ наблюдается повышение мочевой кислоты. Гиперурикемия приводит к повреждению почек, способствуя прогрессированию основного заболевания. На фоне гипотензивной терапии уровень мочевой кислоты может прийти к норме без специфической терапии. Если же такой динамики не наблюдается, рекомендовано соблюдение специальной диеты (см. ниже) и увеличение физической активности, с дальнейшей терапией гиперурикемии.
- Сниженное выделение мочевой кислоты почками при почечной недостаточности, поликистозе почек, отравлении свинцом с развитием нефропатии, ацидозе и токсикозе беременных.
- Одной из причин повышения мочевой кислоты в крови медицина называет неправильное питание, а именно, потребление неразумного количества продуктов, аккумулирующих пуриновые вещества. Это – копчености (рыба и мясо), консервы (особенно — шпроты), печень говяжья и свиная, почки, жареные мясные блюда, грибочки и другие всякие вкусности. Большая любовь к этим продуктам приводит к тому, что нужные организму пуриновые основания усваиваются, а конечный продукт – мочевая кислота, оказывается лишней.
- Повышенный уровень холестерина и липопротеинов. Довольно часто развитию явных клинических признаков подагры и гипертонической болезни предшествует длительное бессимптомное повышение различных компонентов липодиграммы.
- Еще одной причиной повышенного состояния кислоты является подагра. В данном случае мы можем уже говорить о том, что избыточное количество мочевой кислоты и вызывает само заболевание, то есть присутствуете причинно-следственная связь.
- Прием медицинских препаратов: мочегонные средства, препараты от туберкулеза, аспирин, химиотерпия раковых заболеваний.
- Болезни эндокринных органов, среди которых: гипопаратиреоз, акромегалия, сахарный диабет.
В случае, если у женщины или мужчины мочевая кислота в крови повышена, следует сдать кровь на анализ несколько раз, чтобы видеть показатели в динамике.
Симптомы
Как правило, само по себе первоначальное повышение уровня мочевой кислоты в крови происходит без заметных симптомов, и выясняется случайно, по результатам анализов, сданных в ходе профилактического обследования или в результате лечения другого заболевания.
Когда уровень мочевой кислоты поднимается достаточно высоко, могут появиться такие симптомы :
- острые боли в суставах конечностей из-за кристаллизации в них солей;
- появление на коже подозрительных пятен, небольших язв;
- уменьшение объёма выводимой мочи;
- покраснение локтей и коленей;
- резкие скачки давления, нарушения сердечного ритма.
Лечение гиперурикемии назначается, только если обнаружено заболевание с таким симптомом. Прочие причины устраняются путём коррекцией питания и образа жизни. Специальная диета понадобится в любом случае.
Последствия
Одним из самых распространенных осложнений из-за высокого содержания мочевой кислоты в крови является подагра. Это воспаление суставов, или артрит, который вызывает значительную боль у того, кто им страдает, и может сделать его нетрудоспособным.
Гиперурикемия повышает риск развития подагры, поскольку мочевая кислота, накапливаясь в крови, вызывает формирование микроскопических кристаллов в суставе. Эти кристаллы могут проникать в синовиальное соединение и вызывать боль, когда во время движения в суставе происходит трение.
Подагра на ноге
Как лечить повышенную мочевину в крови
В случае повышения уровня мочевины в крови, комплексная схема лечение состоит из таких мероприятий:
- Прием препаратов с диуретическим действием и средств, позволяющих снизить выработку мочевой кислоты (Аллопуринол, Колцихин).
- Коррекция диеты с преобладанием постных, овощных блюд, исключение алкогольных напитков.
- Увеличение количество потребляемой жидкости , в том числе – соков, компотов.
Залогом выздоровления от гиперурикемии является специальная диета, в которой должны отсутствовать продукты с большой концентрацией пуринов.
При лечении гиперурикемии также применяют народные средства. Для этой цели внутрь принимаются отвары и настои из брусники, листьев березы, крапивы. Для ножных ванн применяются настои из календулы, ромашки и шалфея.
Какая должна быть диета?
Питание при повышенной мочевой кислоте должно быть сбалансированным и диетическим. Диета предполагает категорический запрет :
- на алкогольные напитки;
- наваристые бульоны;
- большинство рыбных и мясных блюд;
- острые приправы и закуски.
Кроме того, настоятельно рекомендуется снизить в рационе следующие продукты :
Очень полезно принимать в пищу :
- зеленые яблоки разных сортов;
- чеснок и лук;
- лимоны и остальные цитрусовые;
- белый и черный хлеб;
- зелень укропа;
- яйца, но не больше 3 шт. в неделю;
- чай зеленый или травяной;
- тыква и морковь;
- свекла;
- огурцы и белокочанная капуста;
- творог, кефир, сметана;
- арбузы;
- очищенный картофель, приготовленный любым способом;
- нежирное вареное мясо и рыба;
- отваренное, а затем запеченное в духовке мясо кролика, курицы и индейки;
- различные растительные масла, особенно оливковое.
Придерживаться диеты при повышенной мочевой кислоте придется на протяжении всей жизни, так как заболевание может рецидивировать. Составить меню и подобрать продукты может терапевт или уролог, но перед этим пациенту необходимо сдать комплекс анализов, которые помогут составить правильный и эффективный рацион в лечебных целях.
Если диета не помогает уменьшить симптомы и снизить уровень мочевой кислоты, то назначаются лекарственные препараты. Аллопуринол, Сульфинпиразон, Бензобромарон, Колхицин — средства, позволяющие заблокировать синтез в печени.
Полезно знать:
26 комментариев
спасибо за информацию всё очень понятно и доступно !
Спасибо за публикацию. Все понятно и доступно. В поликлинике ничего не назначили. Сказали что ничего страшного нет. Повышенная мочевая кислота до 600 единиц.
спасибо хорошая статья,все ясно и понятно
Большое спасибо за информацию. Всё понятно. У меня поликистоз почек и печени. на диализе 6 лет.Суставы часто воспаляются..доктор тоже советует ограничить мясо в рационе и принимать аллопуринол. И диета необходима.
Спасибо за подробное описание .
спасибо все ясно и понятно
Спасибо , все понятно.
всё понятно , мочевая к-та была 600 не пью , не курю вредными продуктами не увлекаюсь назначили Аллопуринол , но отменили Индап сказали причина может в нём .
Очень интересный сайт спасибо
Спасибо за статью! Всё понятно и подробно описано. Для меня Ваша статья как находка,очень мне пригодилась!
Большое спасибо! Написано просто и понятно!
Спасибо,все понятно, теперь зависит от меня.
Благодарность за доступность и полноту информации! Спасибо.
Спасибо за информацию, сегодня был у врача,то же самое сказала!
Спасибо за статью.
Благодарен за понятную статью!
спасибо, все доходчиво и главное понятно.
Спасибо за информацию
Спасибо за статью! Всё стало ясно и понятно. понятно , что во многом виновата сама, что не всегда есть возможность придерживаться правильной диеты. Огромное спасибо доктору- урологу ,что он обратил внимание на повышенное содержание мочевой кислоты и назначил своевременное лечение.Теперь постараюсь придерживаться диеты:»Насколько позволит нам наша зарплата. »
Спасибо за статью. Доступно все расписано. Хочу добавить, что когда у моей мамы был уровень мочевой кислоты 604, ей назначили аллопуринол, но врач неправильно подобрала дозу и вследствии этого у мамы развился медицинский гепатит. В больнице еле спасли, т.к билирубин был превышен в 10-ки раз. После этого случая, вот уже 6 лет она пьет по схеме чайный гриб. Мочевая кислота в норме, как у молодых женщин, хотя ей уже 80 лет.
как пить по схеме чайный гриб?
Добавить комментарий Отменить ответ
Расшифровка анализов онлайн
Консультация врачей
Области медицины
Популярное
Это интересно
проводить лечение заболеваний может только квалифицированный доктор.
Источник: https://simptomy-lechenie.net/povyshennaya-mochevaya-kislota-v-krovi/
Мочевая кислота в крови: нормы и отклонения, почему повышается, диета, чтобы понизить
Казалось бы, такое вещество, как мочевая кислота, трудно сочетается с кровью. Вот в моче – другое дело, там ей место быть. Между тем, в организме постоянно идут различные обменные процессы с образованием солей, кислот, щелочей и других химических соединений, которые выводятся мочой и желудочно-кишечным трактом из организма, поступая туда из кровеносного русла.
Мочевая кислота (МК) тоже присутствует в крови, она образуется в небольших количествах из пуриновых оснований. Необходимые организму пуриновые основания, в основном, поступают извне, с пищевыми продуктами, и используются в синтезе нуклеиновых кислот, хотя в некоторых количествах вырабатываются организмом тоже. Что касается мочевой кислоты, то она является конечным продуктом пуринового обмена и сама по себе организму, в общем-то, не нужна. Ее повышенный уровень (гиперурикемия) указывает на нарушение пуринового обмена и может грозить отложением ненужных человеку солей в суставах и других тканях, вызывая не только неприятные ощущения, но и тяжелые болезни.
Норма мочевой кислоты и повышенная концентрация
Норма мочевой кислоты в крови у мужчин не должна превышать 7,0 мг/дл (70,0 мг/л) или находится в пределах 0,24 – 0,50 ммоль/л. У женщин норма несколько ниже – до 5,7 мг/дл (57 мг/л) или 0,16 – 0,44 ммоль/л соответственно.
Образованная в ходе пуринового обмена МК должна раствориться в плазме, чтобы в дальнейшем уйти через почки, однако плазма не может растворить мочевой кислоты более чем 0,42 ммоль/л. С мочой из организма в норме удаляется 2,36 – 5,90 ммоль/сутки (250 – 750 мг/сут).
При своей высокой концентрации мочевая кислота образует соль (урат натрия), которая откладывается в тофусы (своеобразные узелки) в различных видах тканей, обладающих сродством к МК. Чаще всего тофусы можно наблюдать на ушных раковинах, кистях рук, стопах, но излюбленным местом являются поверхности суставов (локоть, голеностоп) и сухожильные влагалища. В редких случаях они способны сливаться и образовывать язвы, из которых в виде белой сухой массы выходят кристаллы уратов. Иногда ураты обнаруживаются в синовиальных сумках, вызывая воспаление, боль, ограничение подвижности (синовит). Соли мочевой кислоты можно найти в костях с развитием деструктивных изменений костных тканей.
Уровень мочевой кислоты в крови зависит от ее продукции в ходе пуринового обмена, клубочковой фильтрации и реабсорбции, а также канальцевой секреции. Чаще всего повышенная концентрация МК является следствием неправильного питания, особенно, это касается людей, имеющих наследственную патологию (аутосомно-доминантные или связанные с Х-хромосомой ферментопатии), при которой увеличивается выработка мочевой кислоты в организме или замедляется ее выведение. Генетически обусловленная гиперурикемия называется первичной, вторичная вытекает из ряда других патологических состояний или формируется под воздействием образа жизни.
Таким образом, можно сделать вывод, что причинами повышения мочевой кислоты в крови (излишняя продукция или замедленное выведение) являются:
- Генетический фактор;
- Неправильное питание;
- Почечная недостаточность (нарушение клубочковой фильтрации, уменьшение канальцевой секреции – МК из кровяного русла не переходит в мочу);
- Ускоренный обмен нуклеотидов (миелома, лимфо- и миелопролиферативные болезни, гемолитическая анемия).
- Применение салициловых препаратов и мочегонных средств.
Главные причины повышения…
Одной из причин повышения мочевой кислоты в крови медицина называет неправильное питание, а именно, потребление неразумного количества продуктов, аккумулирующих пуриновые вещества. Это – копчености (рыба и мясо), консервы (особенно — шпроты), печень говяжья и свиная, почки, жареные мясные блюда, грибочки и другие всякие вкусности. Большая любовь к этим продуктам приводит к тому, что нужные организму пуриновые основания усваиваются, а конечный продукт – мочевая кислота, оказывается лишней.
Следует отметить, что продукты животного происхождения, играющие не последнюю роль в возрастании концентрации мочевой кислоты, поскольку несут пуриновые основания, как правило, содержат большое количество холестерина. Увлекаясь такими любимыми блюдами, не соблюдая меры, человек может наносить двойной удар по своему организму.
Диета, обедненная пуринами, состоит из молочных продуктов, груш и яблок, огурцов (не маринованных, конечно), ягод, картофеля и других овощей в свежем виде. Консервация, жарка или всякое «колдовство» над полуфабрикатами заметно ухудшают качество пищи в этом плане (содержание пуринов в еде и накопление мочевой кислоты в организме).
…И главные проявления
Лишняя мочевая кислота разносится по организму, где выражение ее поведения может иметь несколько вариантов:
- Кристаллы уратов откладываются и образуют микротофусы в хрящевых, костных и соединительных тканях, вызывая подагрические заболевания. Накопленные в хряще ураты, нередко освобождаются из тофусов. Обычно этому предшествует воздействие провоцирующих гиперурикемию факторов, например, новое поступление пуринов и, соответственно, мочевой кислоты. Кристаллы солей захватываются лейкоцитами (фагоцитоз) и обнаруживаются в синовиальной жидкости суставов (синовит). Это – острый приступ подагрического артрита.
- Ураты, попадая в почки, могут откладываться в интерстициальной почечной ткани и приводить к формированию подагрической нефропатии, а следом — и почечной недостаточности. Первыми симптомами болезни можно считать перманентно низкий удельный вес мочи с появлением в ней белка и повышение артериального давления (артериальная гипертензия), в дальнейшем происходят изменения органов выделительной системы, развивается пиелонефрит. Завершением процесса считают формирование почечной недостаточности.
- Повышенное содержание мочевой кислоты, образование солей (ураты и кальциевые конкременты) при ее задержке в почках + повышенная кислотность мочи в большинстве случаев приводит к развитию почечнокаменной болезни.
варианты поражения мочевой кислотой почек и суставов
Все движения и превращения мочевой кислоты, обусловливающие ее поведение в целом, могут быть взаимосвязаны или существовать изолированно (как у кого пойдет).
Мочевая кислота и подагра
Рассуждая о пуринах, мочевой кислоте, диете, никак не получается обойти вниманием такую неприятную болезнь, как подагра. В большинстве случаев ее связывают с МК, к тому же редкой ее назвать трудно.
Подагра преимущественно развивается у лиц мужского пола зрелого возраста, иной раз имеет семейный характер. Повышенный уровень мочевой кислоты (гиперурикемия) в биохимическом анализе крови наблюдается задолго до появления симптомов заболевания.
Первый приступ подагры тоже яркостью клинической картины не отличается, всего-то – заболел большой палец какой-нибудь ноги, а дней через пять человек опять чувствует себя вполне здоровым и забывает об этом досадном недоразумении. Следующая атака может проявиться через большой промежуток времени и протекает более выраженно:
- Боль в мелких и крупных суставах (пальцы ног и рук, голеностопы, колени);
- Повышение температуры тела;
- Увеличение количества лейкоцитов в общем анализе крови, ускорение СОЭ;
суставы, наиболее часто поражаемые подагрой
Лечить болезнь непросто, а иногда и не безобидно для организма в целом. Терапия, направленная на проявление патологических изменений включает:
- При остром приступе – колхицин, который снижает интенсивность болей, но склонен накапливаться в белых клетках крови, препятствовать их передвижению и фагоцитозу, а, следовательно, участию в воспалительном процессе. Колхицин угнетает кроветворение;
- Нестероидные противовоспалительные препараты – НПВП, обладающие обезболивающим и противовоспалительным эффектом, но негативно влияющие на органы пищеварительного тракта;
- Диакарб препятствует камнеобразованию (участвует в их растворении);
- Противоподагрические препараты пробенецид и сульфинпиразон способствуют усиленному выведению МК с мочой, но применяются с осторожностью при изменениях в мочевыводящих путях, параллельно назначают большое потребление жидкости, диакарб и отщелачивающие препараты. Аллопуринол снижает продукцию МК, способствует обратному развитию тофусов и исчезновению других симптомов подагры, поэтому, наверное, этот препарат один из лучших средств лечения подагры.
Эффективность лечения пациент может значительно повысить, если возьмется за диету, содержащую минимальное количество пуринов (только для нужд организма, а не для накопления).
Диета при гиперурикемии
Малокалорийная диета (лучше всего подходит стол №5, если у пациента все в порядке с весом), мясо и рыбка – без фанатизма, граммов 300 в недельку и не более. Это поможет больному снизить мочевую кислоту в крови, жить полноценной жизнью, не мучаясь приступами подагрического артрита. Пациентам с признаками этой болезни, имеющим лишний вес, рекомендуется использовать стол №8, не забывая разгружаться каждую неделю, но при этом помнить, что полное голодание запрещено. Отсутствие еды в самом начале диеты быстренько поднимет уровень МК и обострит процесс. А вот о дополнительном поступлении аскорбиновой кислоты и витаминов группы В следует подумать всерьез.
Все дни, пока будет длиться обострение заболевания, должны протекать без употребления мясных и рыбных блюд. Пища должна быть не твердой, впрочем, лучше вообще потреблять ее в жидком виде (молоко, фруктовые кисели и компоты, соки из фруктов и овощей, супы на овощном бульоне, каша-«размазня»). Кроме этого, пациент должен много пить (не меньше 2 литров в сутки).
Следует иметь в виду, что значительное количество пуриновых оснований имеется в таких деликатесах, как:
- Мозги, зобная железа;
- Печень (прежде всего – говяжья);
- Язык и почки (тоже изъятые у крупного рогатого скота);
- «Молодое» мясо (телятина, цыпленок);
- Жирное мясо (независимо от вида животных);
- Копчености любых видов;
- Консервы в масле (шпроты, сардины, сельдь);
- Крутые наваристые рыбные и мясные бульоны.
- Свежие гороховые, чечевичные, фасолевые стручки;
- Грибы, особенно, сушеные;
- Шпинат, щавель;
- Брюссельская капуста;
- Кофе и какао.
Напротив, минимальная концентрация пуринов отмечается в:
- Всех молочных продуктах, начиная с самого молока;
- Яйцах домашней птицы;
- Икре (как ни странно);
- Картошке, салате, морковке, огурцах;
- Хлебных изделиях;
- Крупах всех видов;
- Любых орехах;
- Апельсинах, сливах, абрикосах;
- Грушах и яблоках.
Это краткий список продуктов, которые запрещены или разрешены пациентам, обнаружившим первые признаки подагры и повышенную мочевую кислоту в анализе крови. Снизить мочевую кислоту в крови поможет вторая часть списка (молоко, овощи и фрукты).
Мочевая кислота понижена. Что это может значить?
Мочевая кислота в крови понижена, в первую очередь, при использовании противоподагрических средств, что абсолютно естественно, ведь они снижают синтез МК.
Кроме этого, причиной понижения уровня мочевой кислоты может стать уменьшение канальцевой реабсорбции, наследственно обусловленное снижение продукции МК и в редких случаях – гепатиты и анемия.
Между тем, пониженный уровень конечного продукта метаболизма пуринов (ровно, как и повышенный) в моче связан с более широким кругом патологических состояний, однако анализ мочи на содержание МК не такой уж и частый, он обычно интересует узких специалистов, занимающихся какой-то конкретной проблемой. Для самодиагностики пациентам он вряд ли может пригодиться.
Источник: https://sosudinfo.ru/krov/mochevaya-kislota/
Мочевая кислота в крови повышена: причины, симптомы и лечение
Мочевая кислота – метаболит азотистого (пуринового) обмена, продукт распада пуринов, который в определенном количестве всегда имеется в организме человека и животных.
Мочевая кислота вырабатывается в печени, содержится в лимфе и плазме крови в виде солей натрия (уратов) и выводится почками.
Концентрация солей приближается к насыщенному раствору, поэтому в случае превышения нормальной концентрации ураты легко кристаллизуются. Кристаллы натриевых солей мочевой кислоты могут выпадать в суставной жидкости, образовывать твердые конкременты (песок, камни) в почках и мочевом пузыре.
Состояние повышенного содержания мочевой кислоты в крови (гиперурикемия) поначалу протекает незаметно для человека. На этой стадии гиперурикемия может быть обнаружена развернутым анализом крови по поводу других заболеваний.
Нормы мочевой кислоты несколько различаются в зависимости от пола и возраста человека (мкмоль/л):
После 60 – 65 лет показатели нормы у мужчин и женщин становятся приблизительно одинаковыми: от 210(Ж) 250(М) до 480(Ж,М) мкмоль/л.
Норма мочевой кислоты у женщин ниже, чем у мужчин, за счет относительно меньшего содержания в теле мышечной ткани и меньшей потребности в белках, поступающих с продуктами питания. При физической нагрузке, сопровождаемой деструкцией белковых молекул мышечной ткани, мочевой кислоты у женщин соответственно образуется меньше.
Если почки не справляются с экскрецией избытка уратов, соли начинают кристаллизоваться в суставах, провоцируя подагрический артрит; в почках, вызывая подагрическую нефропатию. Ураты способны откладываться и под кожей, образуя узелки (тофусы). Чаще всего узелки обнаруживаются на ушных раковинах, локтях, стопах.
Подагра – метаболическое заболевание, которое состоит в кристаллизации солей мочевой кислоты в различных тканях организма.
Для диагностики подагры делается анализ крови на содержание в ней мочевой кислоты, а также исследование под микроскопом содержимого тофусов и синовиальной жидкости из больного сустава на предмет кристаллической составляющей.
Возможные причины повышения концентрации мочевой кислоты в крови
Различают гиперурикемию первичную и вторичную.
- Первичная — нарушение обмена вызвано чрезмерной выработкой мочевой кислоты печенью с сохранением нормальной выделительной функции почек. Бывает вызвана:
- приемом некоторых лекарств (фуросемид, аспирин, теофиллин, адреналин);
- питанием с излишним потреблением богатых пуринами продуктов (мясо, субпродукты, мясные бульоны, некоторые сорта рыбы, бобовые, грибы);
- частым употреблением красного вина и пива;
- длительными белковыми диетами с целью сбросить вес;
- долгим голоданием вследствие повышенного распада белка, в том числе при низкокалорийной диете с целью похудения;
- чрезмерной физической нагрузкой, сопровождаемой распадом белков мышечной ткани;
- эпизодическим состоянием обезвоживания;
- наследственной предрасположенностью, которая явно прослеживается в ряде случаев.
- Вторичная — гиперурикемия вызвана болезнью или патологией:
- заболеваниями почек;
- некоторыми гематологическими заболеваниями;
- продуктами белкового распада клеток после лучевой терапии;
- злокачественными новообразованиями;
- деструкцией мышечных тканей при голодании;
- инфекционными заболеваниями;
- болезнями печени;
- ацидозом (нарушением кислотно – щелочного баланса организма в сторону закисления, в просторечии «ацетоном»);
- алкогольной интоксикацией;
- приемом некоторых медикаментов (противотуберкулезные препараты, аспирин, цитостатики).
Возрастанию концентрации мочевой кислоты в крови способствует метаболический синдром, характеризующийся высоким уровнем сахара в крови, свободных жирных кислот (липидов) и липопротеинов низкой плотности («плохого холестерина»), нарушающий также и пуриновый баланс. Люди с метаболическим синдромом обычно имеют абдоминальное (жир на животе) ожирение, артериальную гипертензию, атеросклероз.
Классический, типичный образ больного подагрой запечатлен на картинах и в художественной литературе: немолодой мужчина с большим животом и красным лицом сидит за бутылкой вина и обильным мясным обедом, лелея ногу с опухшим плюснефаланговым суставом. Часто так и происходит.
Избыток мочевой кислоты может быть эпизодическим – после употребления насыщенной пуринами пищи, физической нагрузки, следствием белковой или низкокалорийной диеты, стрессом. Поэтому если анализ показал гиперурикемию, следует повторить его через несколько дней, исключив провоцирующие факторы (алкоголь, богатую белками пищу, физические перегрузки).
Сдавать анализ нужно натощак, до приема лекарств. Сдать анализ мочи, он информативно выявляет состояние почек. При подозрении на мочекаменную болезнь нужно сделать УЗИ почек и мочевого пузыря.
Симптомы повышения концентрации мочевой кислоты
Гиперурикемия на первых порах протекает бессимптомно. Более того, у многих людей она долгие годы не приводит к кристаллизации уратов и остается в статусе фактора риска. Но если процесс кристаллизации начался, по ходу роста отложений избыточных солей могут возникать:
- боли в суставах, одновременно в одном – двух (плюснефаланговый сустав, колено, запястье, локоть, плечо). Воспаление суставов обычно несимметричное – в отличие, к примеру, от деформирующего артроза, который может давать похожие симптомы. Сустав отекает, горячий на ощупь, кожа гиперемирована. Такая классическая форма подагрического артрита наблюдается у мужчин. В разных статистических выборках частота подагрического поражения суставов составляет от 5 до 50 на 1000 мужчин и от 1 до 9 на 1000 женщин;
- при отложении уратов в почках возникают боли в пояснице, при передвижении образованных уратами твердых конкрементов или закупорке мочеточника – острые боли (колики), появляется кровь в моче;
- при росте камней — уратов в мочевом пузыре – нарушения мочеиспускания, цистит;
- у детей чаще наблюдаются кожные проявления, которые легко принять за аллергический диатез – множественные зудящие розовые пятна на щеках, лбу, груди;
- усиленное образование зубного камня;
- склонность к артериальной гипертензии, скачки давления.
Следует заметить, что пониженное содержание мочевой кислоты в крови также ненормально. Мочевая кислота стимулирует работу мозга, активирует действие норадреналина и адреналина, является антиоксидантом.
Как избавиться от избытка мочевой кислоты
Прежде всего, необходимо скорректировать свое питание, сделав его основой:
- овощи (кроме шпината, щавеля, брюссельской капусты), фрукты (кроме бананов);
- кисломолочные продукты (кроме сыра) – кефир, простоквашу, йогурт, нежирный творог;
- каши из цельного зерна;
- постное отварное мясо, вареную рыбу – не более 3 раз в неделю.
Нельзя употреблять продукты, в которых содержится много пуринов:
- жирное мясо, субпродукты (почки, печень, мозги, язык);
- колбасные изделия, обычно содержащие избыток жира, соли, сою;
- бобовые (фасоль, горох, чечевицу, сою);
- грибы;
- алкогольные напитки (прежде всего красные вина, коньяк и пиво, содержащие предшественники мочевой кислоты).
Свести к минимуму:
Важно пить достаточное количество жидкости, включая соки, компоты, отвар шиповника, зеленый чай с лимоном, щелочную минеральную воду.
Уже через 2 недели такого рациона уровень мочевой кислоты в крови должен снизиться. Если у человека наследственная склонность к повышенной выработке мочевой кислоты, на такую диету нужно ориентироваться постоянно. Повышенный обмен мочевой кислоты имеет и положительную сторону – люди с высоким ее синтезом умны, хорошо обучаемы, имеют быстрые реакции, у них в старости почти не встречается болезнь Альцгеймера.
Медикаментозное лечение
Если на фоне диеты мочевая кислота в крови все равно повышена, после дополнительных обследований может быть назначено медикаментозное лечение:
- мочегонные препараты (не все и не всем – в ряде случаев диуретики могут увеличить концентрацию мочевой кислоты в крови);
- аллопуринол – ингибруя действие фермента ксантиноксидазы, тормозит образование мочевой кислоты в печени (показания – гиперурикемия, не контролируемая диетой, подагра, мочекаменная болезнь, вторичная гиперурикемия различной этиологии);
- бензобромарон – тормозит реабсорбцию мочевой кислоты в канальцах почек, ингибирует действие ферментов, участвующих в синтезе пуринов (показания – гиперурикемия, подагра);
- этамид – усиливает экскрецию мочевой кислоты почками, препятствуя ее реабсорбции (показания – подагра, полиартриты, мочекаменная болезнь).
Здесь приведены не все применяемые препараты, а лишь обозначены направления их воздействия. В каждом конкретном случае оптимальный препарат подбирает врач.
Важно поддерживать нормальный баланс мочевой кислоты в организме, что вполне реально при сбалансированном питании, правильном питьевом режиме, разумном образе жизни и периодическом контроле ее содержания.
Источник: https://wmedik.ru/zabolevaniya/urologiya/mochevaya-kislota-v-krovi-povyshena-prichiny-simptomy-i-lechenie.html
Мочевая кислота в анализе крови
Мочевая кислота представляет собой основной продукт катаболизма пуриновых азотистых оснований под действием ксантиноксидазы из ксантина. Львиная доля мочевой кислоты формируется в печени, за ее утилизацию и выведение отвечают почки. При этом в каждом организме существует свой запас мочевой кислоты, объем которого определяется балансом между ее синтезом и выведением. Увеличение содержания мочевой кислоты в крови иначе именуется гиперурикемией, ее можно классифицировать на первичную и вторичную, при которых может быть отмечено ускоренное или замедленное выведение мочевой кислоты из организма.
Причины повышенного и пониженного содержания
Первичная гиперурикемия более известна как врожденная форма заболевания. Более 1% страдающих от первичной гиперурикемии характеризуются ферментным дефектом метаболизма пурина, приводящим к увеличенному производству мочевой кислоты. Отмечено, что первичная гиперурикемия имеет связь с развитием подагры, синдромов Келли-Сигмиллера и Леша-Нигана, а также с повышением синтеза фосфорибозилпирофосфата.
В свою очередь причиной проявления вторичной гиперурикемии может служить повышение поступление в организм пурина вместе с пищей, что нередко происходит на фоне повышения экскреции мочи с мочевой кислотой. Проявлению вторичной гиперурикемии способствую разные состояния организма:
- Псориаз;
- Гемолитические заболевания;
- Отравление соединениями свинца;
- Почечная недостаточность;
- Чрезмерное потребление алкоголя;
- Миелопролиферативные заболевания;
- Перенесенная химиотерапия;
- Истощение в результате голодания или неправильного питания;
- Диета, в которой повышено содержание пурина.
Снижение концентрации мочевой кислоты, иначе именуемое гипоурикемией, может возникнуть из-за снижения продукции мочевой кислоты по причине наследственного недостатка пурин-нуклеозидфосфорилазы, наследственной ксантинурии или, как следствие, лечения аллопуринолом.
Гипоурикемия нередко случается из-за снижения экскреции мочевой кислоты почками, что часто происходит в результате злокачественных опухолей, сахарном диабете, СПИДе, синдроме гиперэозинофилии, тяжелых ожогах, синдроме Фанкони. Также причиной появления и развития гипоурикемии может стать лечение с использованием препаратов, способствующих снижению концентрации мочевой кислоты, а также частое использование рентгеноконтрастных средств.
Если при сдаче анализа крови будет выявлена повышенная концентрация мочевой кислоты, тогда следует сдать для аналогичного анализа суточную мочу. Результаты исследования крови и мочи на определение степени концентрации мочевой кислоты могут оказаться полезными при определении способа лечения гиперурикемии:
- Аллопуринол, способствующий снижению синтеза пурина;
- Препараты, снижающие концентрацию мочевой кислоты путем увеличения экскреции почек.
Показаниями к проведению анализа могут служить:
- Мочекаменная болезнь;
- Оценка работоспособности почек;
- Подтверждение или опровержение наличия подагры;
- Лимфопролиферативные заболевания.
Подготовка к сдаче анализа крови
Рекомендации по подготовке к проведению анализа:
- Кровь нужно сдавать на голодный желудок, допускается употребление воды;
- Последний прием пищи должен быть не менее, чем за треть суток до забора крови;
- Кровь следует сдавать до приема лекарств (при возможности) или не раньше, чем черездней после отмены препаратов. В случае невозможности отмены приема лекарственных средств направление должно содержать информацию о дозировке и длительности лечения препаратами;
- За день до сдачи крови следует исключить из рациона жареную и жидкую пищу, отказаться от алкоголя и избегать физического перенапряжения;
- За два дня до сдачи крови на анализ нужно исключить из рациона продукты, богатые пуринами (мясо, субпродукты, бобовые, язык), ограничить употребление рыбы, чая и кофе;
- Нежелательно сдавать кровь после проведения рентгенологического, ультразвукового и ректального исследований, выполнения физиотерапевтических процедур.
На результаты анализа могут влиять такие факторы следующим образом:
- Снижают результат исследования: клофибрат, варфарин, азатиоприн, маннитол, аллопуринол, эстрогены, кортикостероиды;
- Увеличивают результат исследования: кофеин, алкоголь, леводопа, аспирин, метилдопа, аскорбиновая кислота, теофиллин, диуретики, никотиновая кислота.
Трактовка результатов исследования
Повышение концентрации мочевой кислоты в анализе крови (гиперурикемия) имеет существенное значение при диагностировании подагры. Принято различать первичную и вторичную формы данного заболевания.
Первичная протекает на фоне повышения концентрации мочевой кислоты, которое не вызвано каким-то другим заболеванием. Вторичная подагра может происходить в результате дисфункции почек, наличии злокачественных новообразований, повышенном образовании пуринов из-за гематологических заболеваний, после рентгенологического облучения, сердечной декомпенсации, голодания, разрушения тканей, распада значительного числа ядерных клеток и т.д. Таким образом, первичная и вторичная подагра может возникать из-за нарушения экскреции мочевой кислоты либо ее чрезмерно избыточной продукции.
В 10 % случаев первичная подагра является следствием избыточного синтеза мочевой кислоты, в 90 % случаев к подагре приводит гиперурикемия, развивающаяся из-за замедления выведения мочевой кислоты. Кристаллы уратов откладываются как в подкожной клетчатке и суставах, так и в почках.
Течение заболевания характеризуется следующими фазами – острый или хронический артрит, межприступный период, гиперурикемия без симптомов.
При диагностике бессимптомной гиперурикемии и скрытого развития подагрической почки решающее значение оказывает именно концентрация мочевой кислоты (у женщин – более 380 мкмоль/л, у мужчин – более 480 мкмоль/л). У больных бессимптомной гиперурикемией в 5-10 % случаев развивается острый подагрический артрит. При этом нужно отметить, что у больных подагрой гиперурикемия может проявляться не постоянно, то есть ее течение носит волнообразный характер. Чаще всего концентрация мочевой кислоты в крови в 3-4 раза превышает норму, хотя периодически данный показатель может приближаться к нормальному значению.
Вторичная подагра нередко отмечается на фоне полицитемии, лейкоза, В12-дефицитной анемии, в некоторых случаях к подагре приводят острые инфекционные заболевания (скарлатина, пневмония, туберкулез, рожистое воспаление), сахарный диабет, заболевания печени и желчевыводящих путей, болезни почек, хроническая экзема, псориаз, острая алкогольная интоксикация, ацидоз, крапивница.
У здоровых людей концентрация мочевой кислоты может изменяться в зависимости от принимаемой пищи, которая может быть бедна либо богата пуринами. Богаты пуринами мясо, бобовые, субпродукты. В зрелом возрасте концентрация мочевой кислоты несколько выше у мужчин. Примечательно, что в сыворотке крови ребенка концентрация мочевой кислоты ниже, чем у взрослых.
Нормы содержания
Нормальные значения концентрации мочевой кислоты в анализе являются следующими:
- Дети до месячного возраста: 80 – 311 мкмоль/л;
- Дети возрастом от 1 месяца до года: 90 – 372 мкмоль/л;
- Дети возрастом от 1 до 14 лет: 120 – 362 мкмоль/л;
- Женщины старше 14 лет: 154,7 – 357 мкмоль/л;
- Мужчины старше 14 лет: 208,3 – 428,4 мкмоль/л.
Превышение указанных значений может быть свидетельством первичной или вторичной гиперурикемии, а снижение концентрации – признаком гипоурикемии.
Причиной первичной гиперурикемии может быть:
- Врожденная форма заболевания;
- Синдром Келли-Сигмиллера;
- Синдром Леша-Нигана;
- Подагра.
К вторичной гиперурикемии могут привести:
- Почечная недостаточность;
- Отравление соединениями свинца;
- Псориаз;
- Перенесенная химиотерапия;
- Истинная полицитемия;
- Постоянное потребление пищи, богатой пуринами;
- Истощение;
- Гемолитические анемии;
- Миелопролиферативные заболевания.
К снижению концентрации мочевой кислоты (гипоурикемии) могут привести уменьшение экскреции кислоты почками или снижение продукции мочевой кислоты.
К снижению эксрецкии почками мочевой кислоты приводят:
- Злокачественные новообразования;
- Тяжелые обширные ожоги;
- СПИД;
- Сахарный диабет;
- Синдром Фанкони.
Снижение продукции мочевой кислоты происходит из-за:
- Наследственной ксантинурии;
- Лечения аллопуринолом;
- Наследственного дефицита пурин-нуклеозидфосфорилазы.
у детей и взрослых
2013 год © Medicmagazin.ru | Карта сайта
Материалы сайта носят исключительно информационный характер. Прежде, чем начать лечение, проконсультируйтесь с врачом специалистом.
Источник: https://medicmagazin.ru/mochevaya-kislota-v-analize-krovi/
Повышение мочевой кислоты
Мочевая кислота попадает в кровоток после расщепления пуриновых оснований. Определить ее содержание поможет биохимический анализ крови. Если показатели мочевой кислоты повышены, то это свидетельствует о том, что в организме происходит развитие различных патологий.
Причины повышения
Для чего нужна мочевая кислота? Она активирует и усиливает действие адреналина и норадреналина, таким образом, она стимулирует работу центральной нервной системы. Благодаря содержанию натриевой соли, вещество выступает в качестве сильнейшего антиоксиданта, который не позволяет клеткам перерождаться.
Содержание этого вещества контролируется на генетическом уровне, то есть ее уровень передается по наследству. Лица, у которых анализ крови показал повышенный уровень вещества, отличаются излишней активностью, творческими наклонностями. Какие нормы ее содержания? Измеряется вещество в мкмоллях/литр. Нормы: для женщин —, для мужчин —, для детей —. Его избыток может выводиться из организма через почки и с калом.
Если показатели нормы превышаются, то такое состояние называется гиперурикемией. Согласно медицинским данным, такое состояние чаще наблюдается у представителей мужского пола. Гиперурикемия бывает первичной и вторичной. Если патологическое состояние носит первичный или идиопатический вид, то заболевание имеет наследственный характер, причины которого связаны с нарушениями метаболизма пурина. Данный вид патологии встречается крайне редко. При вторичной гиперурикемии высокий уровень вещества связан с патологией органов или нарушением процесса ее метаболизма в печени.
Почему анализ крови изменяется? Основные причины, которые могут вызвать избыток вещества в организме:
Большое содержание вещества может вызвать некоторые лекарственные препараты, например, Фуросемид. При длительном приеме следует уделить внимание его побочным эффектам. Также причины повышения могут быть связаны с заболеваниями почек. В этом случае ослабленные почки неспособны полноценно справляться со своей работой и выводить из организма пурины.
К патологиям эндокринной системы относится: акромегалия, гипопаратиреоз и сахарный диабет. При этих заболеваниях биохимический анализ покажет высокий уровень кальция и глюкозы. Немаловажную роль играет образ жизни человека. Физические упражнения усиливают почечную экскрецию и способствуют распаду тканей. Причины развития гиперурикемии связаны с жесткими диетами и длительным голоданием, а также употреблении продуктов, содержащих пурин.
Увеличение кислоты в крови наблюдается, если у пациента диагностировали воспалительный процесс в желчном пузыре, инфекционные заболевания внутренних органов, аллергические или онкологические заболевания, дерматологические болезни. Причинным фактором гиперурикемии может выступать тяжелый токсикоз при беременности и алкогольное отравление.
Клиническая картина
Как проявляется повышенный уровень мочевой кислоты? Клинические симптомы, которые указывают на наличие данной патологии в организме, проявляются в виде заболеваний разных органов. Если у больного патология носит наследственный характер, то она проявляется в виде диатеза или псориаза. На лице, шее, плечах или области декольте проявляются крупные пятна розового цвета. Такие образования зудят и беспокоят человека. Со временем такие высыпания начинают мокнуть и выделять жидкость.
Если не приступить к лечению, то велика вероятность развития инфекции. Эти симптомы требуют незамедлительного лечения, коррекции питания и образа жизни.
У лиц старше 50 лет повышенная мочевая кислота в крови проявляется в виде боли в суставах. Как правило, симптомы обостряются в ночное время. Чаще всего пациенты жалуются на болезненные ощущения в стопах, коленях, локтях, плечах и лучезапястной области. Болевые ощущения появляются даже при незначительном движении. Больные суставы отекают и деформируются. На кожном покрове образуется покраснение.
Если ураты скапливаются в мочеиспускательной системе, то пациент может жаловаться на прострелы в паху и в нижней части живота. Эти симптомы могут свидетельствовать об инфекционном заболевании (цистите). При образовании камней больного беспокоят почечные колики.
Высокое отложение уратов в сердечной мышце или надпочечниках может спровоцировать инфаркт или гипертензию. Отложение солей вещества обнаруживается при обследовании ротовой полости стоматологом. У пациента наблюдается отложение «зубного камня», который способен вызвать воспаление десен. Если мочевая кислота в крови повышена, то это может проявляться в виде вялости, бессоннице и быстрой утомляемости.
Методы лечения
Если в сыворотке крови показатели вещества превышают норму, то лечение может проводиться комплексное. При медикаментозном лечении врачи назначают:
Диуретические средства (Лазикс или Фуросемид) выводят излишек кислоты из организма. Снижение продуцирования мочевой кислоты происходит за счет Аллопуринола. Колцихин может назначаться как в лечебных, так и профилактических целях. Больному назначают противовоспалительные, мочегонные и обезболивающие препараты. Если вещество в крови повышается на фоне сопутствующего заболевания, то врачи назначают соответствующее лечение в индивидуальном порядке и строгой дозировке.
Если анализ биоматериала подтвердил наличие гиперурикемии, то врачи назначают лечебную диету, которая позволит вернуться к полноценной жизни и уменьшить неприятные симптомы. Диета не подразумевает голодание. Полное отсутствие еды лишь усугубит состояние больного.
Если необходимо снижение уровня кислоты, то из рациона следует исключить мясные и рыбные блюда, тогда анализ покажет нормальный результат. Под запретом копченые, жирные и жареные продукты. Придется временно отказаться от грибов, консерв, шпината, брюссельской капусты, а также кофе и какао. Пища не должна быть слишком твердой и жесткой. Разрешается есть фрукты, овощи, супы, каши.
Также полезной является молочная продукция. В кефире, ряженке, сыворотке содержится минимальная концентрация пуринов. Молочная продукция должна быть не жирной. Также можно есть орехи, хлебные изделия, яйца, все виды круп. Особое внимание следует уделить жидкости. Пить в день нужно не меньше 2 литров. Это может быть молочная продукция (молоко, кефир), а также чай или минеральная вода.
Диета не является основным лечением, она применяется в качестве вспомогательной меры. Чтобы анализ крови оказался хорошим, необходимо придерживаться всех врачебных рекомендаций. Во избежание последствий гиперурикемии, лицам старше 40 лет необходимо раз в год сдавать анализ крови на уровень мочевой кислоты. Регулярное обследование позволит вовремя обнаружить понижение или повышение данного вещества в крови и предпринять необходимые меры.
Источник: https://proanalizy.com/krov/biohimiya/belki/mochevaya-kislota-povyshena.html
Если мочевая кислота в крови повышена, причины и что делать
Мочевая кислота (МК) является одним из важнейших маркеров состояния обмена пуринов в организме. У здоровых людей, в норме ее показатель может увеличиваться при повышенном потреблении продуктов, содержащих пуриновые нуклеотиды (жирного мяса, субпродуктов, пива и т.д.).
Патологическое повышение может быть связано с распадом клеточной дезоксирибонуклеиновой кислоты после приема цитостатических лекарств, распространенном злокачественном поражении тканей, тяжелом атеросклерозе, сердечно-сосудистых патологиях и т.д.
Если мочевая кислота в крови повышена, существенно увеличивается риск развития распространенной патологии, которую еще называют “болезнь королей” (из-за потребления дорогих жирных продуктов) — это подагра. Та самая шишка на ноге в районе большого пальца.
Что такое мочевая кислота
Благодаря утилизации МК из организма, происходит выведение избыточного азота. У здорового человека пурины образуются вследствие естественного процесса гибели и регенерации клеток, также, в малых количествах они поступают с едой.
В норме, при их распаде образуется мочевая кислота, которая после взаимодействия с ферментом ксантиноксидазой в печени, переносится током крови в почки. После фильтрации, около семидесяти процентов МК экскретируется с мочой, а оставшиеся 30% транспортируются в ЖКТ и утилизируется с калом.
Мочевая кислота в крови, что это такое
Увеличение уровня мочевой кислоты в крови носит название гиперурикемии. Вследствие того, что мочевая кислота утилизируется из организма преимущественно с мочой, повышение ее уровня может быть связано с поражением почек.
При уменьшении ее утилизации из организма, она начинает скапливаться в крови в виде натриевой соли. Развитие гиперурикемии способствует кристаллизации уратов Na. Это приводит к развитию мочекаменной болезни.
Длительно повышенная мочевая кислота в крови может стать триггерным фактором в развитии подагры — патологии, при которой кристаллизированная МК откладывается в суставной жидкости, вызывая воспаление и повреждение суставов. В дальнейшем, при прогрессировании заболевания, ураты мочевой кислоты скапливаются в органах (подагрическое поражение почечных структур) и мягких тканях.
Кристаллизация уратов Na при гиперурикемии обуславливается крайне низкой растворимостью соли мочевой кислоты. Следует отметить, что сама по себе гиперурикемия не является отдельным заболеванием. Ее следует рассматривать как фактор риска метаболических расстройств, а также как симптом некоторых заболеваний.
При этом важно помнить, что уровень мочевой кислоты в крови является достаточно лабильным показателем и зависит от возраста, пола, уровня холестерина, употребления спиртных напитков и т.д.
Мочевая кислота в моче
Выраженная гиперурикемия, соответственно, сопровождается увеличенными показателями МК в моче. Однако, заболевания почек, сопровождающиеся снижением их фильтрационной способности, сопровождаются пониженным уровнем МК в моче при ее высоком содержании в крови (за счет сниженной утилизации).
Анализ на мочевую кислоту
Для определения содержания мочевой кислоты в крови пользуются колориметрическим (фотометрическим) методом. Исследуемым материалом служит кровь из вены. Ответы анализа записывают в микромолях на литр (мкмоль/л).
Повышенное (или сниженное) содержание мочевой кислоты в моче выявляют при помощи энзиматического (уриказного) метода. В качестве исследуемого материала используется суточная моча. Результаты анализа записывают за сутки в миллимолях (ммоль/сут).
Для достоверной оценки уровня мочевой кислоты в крови, необходимо соблюдать следующие правила:
- забор крови необходимо проводить исключительно натощак;
- употребление чая, кофе, компотов, соков, газированных напитков, а также курение исключается за двенадцать часов;
- употребление спиртных напитков в значительной мере может влиять на результаты анализа, поэтому их прием нужно исключить за неделю;
- накануне диагностики следует придерживаться диеты с низким содержанием пуринов и белков;
- перед забором крови необходим получасовой отдых;
- за сутки исключают психоэмоциональную и физическую нагрузку;
- врач и лаборанты должны быть информированы о принимаемых пациентом лекарствах;
- дети младше пяти лет должны в течение получаса до сдачи анализа пить охлажденную кипяченую воду (домиллилитров).
Изучение значений мочевой кислоты в крови в обязательном порядке проводится при: — диагностике и мониторинге лечения подагры,
- контроле терапии препаратами цитостатиков,
- диагностике гестозов у беременных женщин,
- лимфопролиферативных заболеваниях,
- оценивании фильтрационной способности почек,
- МКБ (мочекаменная болезнь),
- болезнях крови.
МК в крови обязательно исследуют у пациентов с симптомами подагры. Для заболевания показательны:
- воспаление суставов с одной стороны (то есть поражение несимметрично),
- острые, жгучие боли,
- припухлость,
- гиперемия кожных покровов над воспаленным суставом.
Особенно характерно поражение большого пальца стопы, реже наблюдается воспаление коленного, голеностопного других суставов. Также, высокоспецифично появление тофусов — подагрических узелков (отложения солей МК).
При трактовке анализов следует учитывать факторы, при которых повышение мочевой кислоты в крови будет ложноположительным. К ним относят:
- стрессы,
- тяжелые физические нагрузки,
- чрезмерное употребление пуринов с едой,
- употребление:
- стероидных ср-в,
- никотиновой кислоты,
- тиазидных диуретиков,
- фуросемида,
- адреноблокаторов,
- кофеина,
- аскорбиновой кислоты,
- циклоспорина,
- малых доз ацетилсалициловой к-ты,
- кальцитриола,
- клопидогрела,
- диклофенака,
- ибупрофена,
- индометацина,
- пироксикама.
Ложное снижение показателей мочевой кислоты в крови наблюдается при:
- соблюдении низкопуриновой диеты,
- употреблении перед анализом чая или кофе,
- лечении:
- аллопуринолом,
- глюкокортикостероидами,
- варфарином,
- противопаркинсоническими препаратами,
- амлодипином,
- верапамилом,
- винбластином,
- метотрексатом,
- спиролактоном.
Также, следует отметить, что уровень МК может колебаться в течение суток. Утром уровень МК выше, чем в вечернее время.
При оценке МК в моче следует придерживаться базовых правил забора суточной мочи. Поэтому, за день до исследования исключают продукты, окрашивающие мочу и диуретические препараты. Моча, выделенная с первой утреней порцией, не учитывается.
Весь остальной материал, полученный в течение суток, (включая утреннюю порцию на следующий день) необходимо собрать в одну емкость. Полученный материал должен храниться в холодильнике при температуре от четырех до восьми градусов.
В течении суток рекомендовано употреблять привычный объем жидкости.
После забора суточной мочи следует четко определить ее объем, взболтать и слить в стерильную емкость около пяти миллилитров. Это количество следует отнести в лабораторию на анализ.
На бланке с направлением следует указать пол, возраст, вес, объем суточного диуреза, а также принимаемые лекарственные вещества.
Нормальные значения МК в крови
- для детей младше четырнадцати находится в пределах от 120-ти до 320 мкмоль/л;
- с четырнадцати лет в анализах наблюдаются половые различия. Мочевая кислота в крови: норма у женщин составляет от 150-ти до 350-ти. Норма мочевой кислоты у мужчин – от 210-ти до 420-ти.
Также следует учитывать, что норма мочевой кислоты в крови может несколько варьироваться в разных лабораториях.
Мочевая кислота. Норма в суточной моче
У малышей до года результаты анализа должны находиться в пределах от 0.35 до 2.0 ммоль/л.
С года до четырех лет – от 0.5 до 2.5.
С четырех до восьми лет – от 0.6 до трех.
С восьми до четырнадцати – от 1.2 до шести.
У детей старше четырнадцати, МК в моче находится в пределах от 1.48 до 4.43.
Мочевая кислота в крови повышена. Причины
Увеличение МК в крови наблюдается при:
- подагре;
- злоупотреблении спиртными напитками;
- миелопролиферативных патологиях;
- диабетическом кетоацидозе;
- ОПН и ХПН (острая и хроническая недостаточность почек);
- гестозе у беременных;
- истощении после длительного голодания;
- увеличенном потреблении продуктов, в которых содержатся пурины;
- наследственной гиперурикемии;
- лимфомах;
- брюшном тифе;
- злокачественных новообразованиях;
- лечении цитостатическими препаратами;
- лейкемии;
- острой сердечной недостаточности;
- гипопаратиреозе и гипотериозе;
- туберкулезе;
- генетически обусловленном, патологически увеличенном синтезе МК (синдром Леша-Нихана);
- тяжелой пневмонии;
- рожистом воспалении;
- синдроме Дауна;
- заболеваниях крови (гемолитической и серповидно-клеточной анемии);
- обострении псориаза;
- свинцовой интоксикации.
Мочевая кислота понижена при:
- заболеваниях печени (в том числе и при алкогольном циррозе);
- синдроме Фанкони (дефект развития почечных канальцев, сопровождающийся уменьшением реабсорбции МК);
- гепатоцеребральной дистрофии (Вильсона-Коновалова);
- недостатке ксантиноксидазы (ксантинурия);
- лимфогранулематозе;
- патологическом продуцировании АДГ (антидиуретический гормон);
- соблюдении низкопуриновой диеты.
Изменения уровней в моче
- подагре,
- онкологических заболеваниях крови,
- синдроме Леша-Нихана,
- цистинозе,
- гепатитах вирусной этиологии,
- истинной полицитемии ,
- серповидно-клеточной анемии,
- тяжелых пневмониях,
- после эпилептических припадков,
- гепатоцерабральной дистрофии.
Уменьшение МК в суточной моче выявляется у больных с:
- ксантинурией,
- фолиево-дефицитными состояниями,
- отравлением свинцом,
- тяжелой атрофией мышечной ткани.
Как понизить мочевую кислоту
При подагре, медикаментозная терапия подбирается индивидуально и зависит от тяжести подагрического артрита и наличия осложнений. Для купирования острого приступа используют нестероидные противовоспалительные средства и колхицин.
С целью предупреждения рецидивов подагрического артрита, подбирают антигиперурикемическую терапию (аллопуринол). Как альтернатива аллопуринолу могут назначаться урикозурические препараты (пробенецид, сульфинпиразон).
У пациентов с гиперурикемией, вызванной лечением тиазидными диуретиками, целесообразно применение лозартана (антагонист рецепторов ангиотензина II).
Также возможно применение цитрата калия (Уроцит-К). Препарат способствует активной утилизации кристаллов МК.
Немедикаментозное лечение заключается в:
- нормализации веса;
- увеличенном приеме жидкости;
- соблюдении малокалорийной и низкоуглеводной диеты, с увеличенным содержанием полиненасыщенных жирных кислот (диета при повышенной мочевой кислоте — обязательна);
- отказе от приема спиртных напитков.
Диета при гиперурикемии предусматривает максимальное ограничение продуктов, содержащих много пуринов (жирного мяса и рыбы, грибов, щавеля, шоколада, какао, орехов, шпината, спаржи, бобовых, яиц, субпродуктов, пива). В периоде обострения подагрического артрита эти продукты полностью исключаются.
Также, при подагре вредно употребление любой жирной, жаренной, острой пищи, газированных сладких напитков, алкоголя и крепкого чая.
Также, важно максимально ограничить прием продуктов, содержащих фруктозу. Ограничивается употребление сладостей, ягод, фруктов, сиропов, кетчупа.
Сдобу и слоеное тесто, необходимо заменить на изделия из цельного зерна. Также следует увеличить употребление овощей.
Лучше отдавать предпочтение молочным продуктам, имеющим пониженное содержание жиров. Полезен нежирный творог, кефир, каши, сваренные на разведенном молоке.
Увеличенное потребление жидкости (при отсутствии сердечно-сосудистых заболеваний и патологий почек) также способствует снижению МК и достижению стойкой ремиссии.
Эти статьи могут быть тоже интересными
Чем опасен повышенный холестерин при беременности и.
Как проводится тропониновый тест при инфаркте миокарда
Какова норма холестерина в крови и как нормализовать.
Какова норма кальция в крови и почему ее следует.
Оставьте свой комментарий X
Поиск
Рубрики
Свежие записи
Copyright ©18 Энциклопедия сердца
Источник: https://serdcet.ru/mochevaya-kislota.html
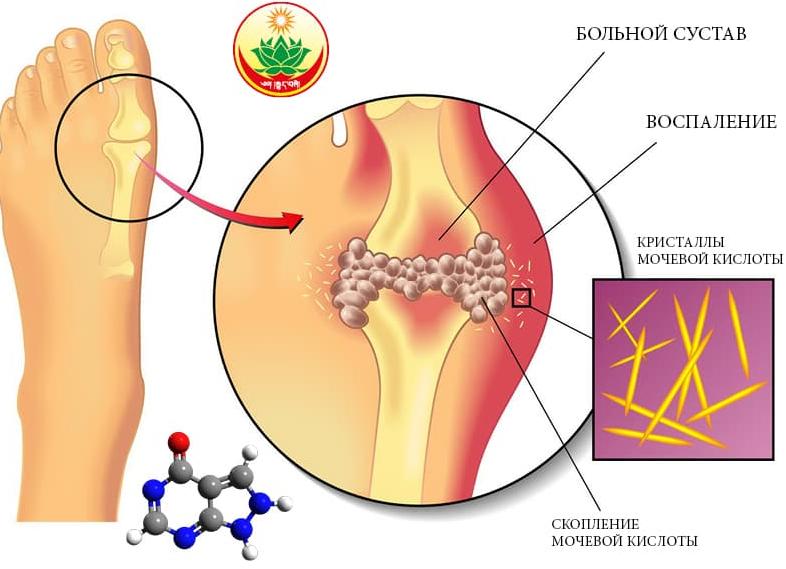
Что такое мочевая кислота в биохимическом анализе крови
Подагра – это хроническое медленно прогрессирующее заболевание, которое вызвано нарушением процессов пуринового обмена в организме, в результате чего образуется повышенное количество мочевой кислоты, которая откладывается в виде солей (уратов) в структурах суставов на руках и ногах, что приводит к развитию приступов острого артрита, образованию подагрических узелков (тофусов), а также к повреждению других органов, например, развитию желчнокаменной или мочекаменной болезни.
Подагра – это одна из немногих болезней, которая известна человечеству с давних времен. Ее еще называли болезнью королей или аристократов. Дело в том, что на развитие болезни большое влияние оказывают особенности питания, в частности, употребление большого количества пищи, обогащенной пуриновыми основаниями, например, мясо, спиртные напитки. Поэтому симптомы подагры возникали именно у знатных людей, которые могли себе позволить такое питание. Сегодня ситуация кардинально изменилась и заболеть может каждый, хотя большую роль играет также генетическая склонность к нарушению пуринового обмена, а не только образ жизни.
Подагрический артрит встречается преимущественно у мужчин, женщин этот недуг поражает гораздо реже (соотношение 9 к 1). Связано это с тем, что у представителей сильного пола изначально уровень мочевой кислоты немного больше в плазме крови. Известно, что женские половые гормоны защищают свою хозяйку от такой беды. Но ситуация меняется с наступлением менопаузы: в этот период заболеваемость между двумя полами практически выравнивается.
Развитие, течение и стадии подагры
Как известно, мочевая кислота – это конечный продукт метаболизма пуриновых оснований, которая выделяется из организма почками. Основные источники пуринов – это пища, которую мы употребляем, в основном белковая, а также процессы обмена нуклеотидов в организме. Повышаться уровень мочевой кислоты может в результате избыточного поступления пуринов с пищей, повышенного их образования уже в организме или замедления выведения мочевой кислоты почками.
Важно помнить! Повышенная концентрация мочевой кислоты в плазме крови еще не подтверждает диагноз подагры. Существует много людей с гиперурикемией, но без признаков болезни. Также нужно помнить, что, чем выше уровень мочевой кислоты, тем больше шанс заболеть.
Итак, в течении подагры от момента повышения уровня мочевой кислоты (гиперурикемии) выделяют несколько клинических стадий:
- Асимптоматическая гиперурикозурия – это повышенное выделение уратов с мочой, которое еще называют мочекислым диатезом. Эта стадия может сохраняться несколько лет, при этом уровень мочевой кислоты к крови будет нормальным. Но, если по внешним признакам человек склонен к развитию подагры (мужчина 35-50 лет с избыточной массой тела, повышенным АД и с пристрастием к алкоголю и жирной пище), то следует регулярно контролировать уровень мочевой кислоты в крови, чтобы уловить начало болезни еще до приступа артрита.
- Острый подагрический артрит – это классический приступ подагрического воспаления одного или нескольких суставов. Чаще всего поражается первый плюснефаланговый палец стопы.
- Межприступная подагра. В начале заболевания периоды ремиссии долгие, могут достигать даже 2-х – 3-х лет, но по мере прогрессирования подагры межприступные периоды сокращаются, а сами приступы становятся длительными и частыми.
- Хроническая тофусная подагра наступает при достаточно большой продолжительности болезни. В этот период под кожей появляются специфические подагрические узелки (тофусы), ремиссии практически полностью исчезают, а артрит приобретает хроническое течение.
Следует отметить, что первые признаки подагры, как таковые, отсутствуют. Заболевание дебютирует острым приступом воспаления суставов. До такого первого эпизода пациент может и не догадываться, что болен.
Симптомы при подагре на ногах
Особое значение имеет распознавание подагры на ранней стадии, в чем поможет знание симптомов классического артрита при подагре стопы. Хотя они общеизвестны, но правильный диагноз на первом году болезни выставляется только в 10% случаев, а в последующие 5-7 лет диагноз устанавливается не больше половине пациентов.
Симптомы приступа подагрического артрита:
- Начало артрита внезапное, среди полного здоровья. Чаще всего сустав воспаляется ночью, что приводит к тому, что человек просыпается от жуткой боли. Как правило, пациенты могут указать не только день, когда воспалился сустав, но и точное время.
- При детальном расспросе можно выявить факторы, которые спровоцировали приступ, например, переохлаждение, травмирование сустава, употребление жирной пищи или алкоголя.
- У 50-80% случаев страдает плюснефаланговый сустав первого пальца стопы.
- Область сустава отекает, кожа краснеет и становится горячей на ощупь. Кожные покровы имеют синеватый или темно-вишневый оттенок, блестят.
- Боль настолько выраженная, что к воспаленному месту нельзя притронутся. Также из-за болевого синдрома страдает функция ноги, пациенты не могут наступить на больную ногу.
- Одновременно страдает общее состояние человека, появляется повышенная температура, общая слабость и недомогание.
Спустя 7-10 дней все признаки проходят самостоятельно, с лечением этот период сокращается до 3-4 дней. Следующий приступ может развиться спустя несколько месяцев или даже лет, но по мере развития болезни они учащаются. Также следует знать, что классическая картина подагрического артрита с вовлечением суставов стоп встречается преимущественно у мужчин. У женщин гораздо чаще выявляют симптомы подагры на руках, причем поражается не один сустав (моноартрит), а сразу несколько сочленений кисти (олиго- и полиартрит). Это часто приводит к ложной диагностике ревматоидного артрита у женщин.
Диагностика подагры
Установление диагноза подагры – это нелегкая задача. Требуется правильная оценка данных анамнеза (обнаружение факторов риска), клинической картины, результатов дополнительных лабораторных и инструментальных методик.
Клинические критерии заболевания:
- Присутствие в анамнезе у пациента не менее 2-х эпизодов острого артрита, независимо от локализации и количества воспаленных суставов, который закончился спустя 1-2 недели без лечения или с таковым.
- Острый артрит первого плюснефалангового пальца ноги в анамнезе или в данный момент.
- Наличие тофусов разного размера и локализации.
- Признаки или диагностированная мочекаменная болезнь.
Лабораторная диагностика подагры:
- Повышение уровня мочевой кислоты в плазме крови при биохимическом анализе: у мужчин более 0,42 ммоль/л, у женщин более 0,36 ммоль/л.
- В период приступа в общем анализе крови повышается СОЭ, увеличивается количество лейкоцитов, наблюдается нейтрофильный сдвиг формулы. Вне приступа в крови нет воспалительных изменений.
- При микроскопии осадка мочи выявляют повышенное количество кристаллов уратов (мочекислый диатез).
- При лабораторном исследовании суставной жидкости (пункция сустава) находят скопление микрокристаллов натриевой соли мочевой кислоты.
- При микроскопии пункционного материала из тофусов обнаруживают кристаллы мочевой кислоты.
Инструментальные методы диагностики:
- Рентгенография позволяет выявить типичные для подагры изменения, но только на поздних стадиях болезни. Характерно наличие остеопороза субхондральных участков костей, а также специфических просветлений (кисты или отложения уратов) внутри костей, которые образуют сустав. Этот признак называют симптомом пробойника (кость как будто изрешечена пулями или осколками снарядов).
- УЗИ поможет обнаружить конкременты в почках, мочевом пузыре и желчных ходах.
Дифференциальная диагностика подагры в обязательном порядке должна присутствовать в каждом случае, ведь течение болезни, особенно ее нетипичные варианты (псевдофлегмонозный, ревматоидообразный, подострый, полиартрит по типу инфекционно-аллергического, периартритическая и внесуставная форма), очень схожи с другими заболеваниями суставов, которые требуют кардинально другого лечения.
Чаще всего проводят дифференциальную диагностику с такими патологиями:
- травматические артрит,
- пирофосфатная артропатия (псевдоподагра),
- ревматоидный артрит,
- деформирующий остеоартроз,
- псориатическая артропатия,
- реактивный артрит,
- инфекционный артрит.
Делая заключение, стоит отметить, что, несмотря на типичную картину подагры, часто в ее диагностике случаются ошибки, которые способствуют быстрому прогрессированию болезни без адекватного лечения. Поэтому в каждом случае острого артрита следует подозревать данное заболевание, особенно это касается “подагрических личностей”, то есть людей, которые склонны к этой патологии и имеют известные факторы риска нарушения пуринового обмена.
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Как остановить подагрический артрит, пока он не остановил вас?
Недуг современного общества – подагра, относящаяся к группе заболеваний обмена веществ. Болезнь характеризуется длительным и упорным течением и способна спровоцировать тяжелые деструктивные процессы в суставах.
Здесь и стоит впервые упомянуть истинного врага человечества – подагрический артрит.
Сущность заболевания
Воспалительное проявление подагры или подагрический артрит развивается в процессе скопления кристаллов мочевой кислоты в суставах, что впоследствии оказывает разрушительное действие на околосуставные ткани и гиалиновый хрящ.
Если более подробно, то перечень патологических изменений, сопровождающих развитие недуга, последовательно включает:
- увеличение количества мочевой кислоты в крови;
- скопление ее кристаллов в суставах;
- раздражение, последующее повреждение структуры суставов и запуск воспалительного процесса;
- постепенное развитие последствий;
- появление околосуставных опухолевидных разрастаний.
Чаще всего поражаются пальцы ног, могут пострадать кисти и пальцы рук. Подагрический артрит коленного, локтевого и голеностопного суставов встречается крайне редко, а тазовую область и плечи болезнь и вовсе не затрагивает.
Причины и формы заболевания
Причины развития заболевания до конца пока не выявлены. Однако доказано, что на возникновение и течение болезни значительно влияет наследственный фактор, а также метаболические процессы в организме.
Среди явно негативных факторов, своеобразных пусковых механизмов:
- малоподвижный образ жизни (провоцирует в организме развитие явлений застойного характера);
- ожирение (замедляет метаболизм);
- избыточное употребление спиртных напитков, кофе, чая, шоколада (оказывает негативное влияние на обменные процессы);
- нерациональное питание, а именно прием в пищу большого количества мяса и мясных продуктов;
- систематическое переохлаждение конечностей.
- прием лекарственных препаратов (цитостатиков, диуретиков и пр.);
- наличие сопутствующих заболеваний (почечной, сердечной недостаточности, гормональных отклонений и др.).
Кроме традиционных острой и хронической форм подагрического артрита выделяют также:
- Ревматоидоподобную, течение которой характеризуют ее собственной длительностью. Воспалительный процесс развивается в области лучезапястных, пястно-фаланговых и межфаланговых суставов.
- Псевдофлегмонозную, при которой поражается лишь один сустав (крупный или средний). Наблюдаются местные или общие реакции организма: отечность, покраснение кожного покрова в области и за пределами сустава, гиперлейкоцитоз, лихорадка.
- Подострую, характеризующуюся неявной клинической симптоматикой. Поражение сосредоточено в зоне большого пальца стопы.
- Астетическую, для которой свойственно небольшое покраснение кожи, отсутствие припухлости, средняя степень болезненности пораженной области.
- Периартритическую. В этом случае воспалительный процесс распространяется на бурсы и сухожилия, локализированные в области неповрежденных суставов.
Симптоматика заболевания
Развивающаяся болезнь включает три следующие стадии:
- Латентную (повышается содержание молочной кислоты, скапливаются соли в области костных и хрящевых тканей и суставных сумках). Симптомы чаще всего отсутствуют.
- Острую, при которой наблюдаются сильные боли, воспаляются суставы и прилегающие ткани.
- Хроническую, характеризующуюся длительными промежутками ремиссии.
Первые симптомы подагрического артрита носят острый характер.
Среди них:
- болевые ощущения в области сустава;
- покраснение кожи;
- усиление болезненности пораженной зоны при движении;
- повышение температуры тела.
Через несколько дней острая симптоматика снижает свою выраженность практически до полного исчезновения дискомфорта.
На этой стадии могут проявляться следующие симптомы:
- формирование тофусов (подкожных образований) в зоне поврежденного сустава, их прорывание;
- увеличение длительности периода обострения недуга;
- уменьшение интервалов между приступами;
- разрушение структуры гиалинового хряща и развитие хронической формы болезни.
На последнем этапе развития артрита кожа в области больных суставов становится грубой, сухой, может появиться зуд.
Подвижность конечностей в значительной степени ограничивается по причине деформации костной и хрящевой тканей и прогрессирования артроза суставов.
Диагностика заболевания
Ключевым моментом при диагностировании недуга является обнаружение солей уратов в синовиальной жидкости суставов.
Кроме этого, проводится биохимический анализ крови и анализ мочи с целью оценки количества мочевой кислоты. Также исследованию может подвергаться содержимое тофуса.
В случае длительного течения заболевания назначается рентгеновское исследование. При положительном результате на снимке наблюдаются дефекты костей, деструкция хряща, пробойники.
Методика лечения
Лечение подагрического артрита преследует ряд целей:
- нормализация обмена веществ в организме больного;
- купирование острой формы заболевания;
- восстановление функциональности пострадавших внутренних органов;
- лечение хронического заболевания.
Комплекс мер по борьбе с болезнью, в первую очередь, включает медикаментозную терапию:
- противоподагрические средства для устранения боли и активизации процесса выведения уратов;
- НПВП (Диклак, Вольтарен, Мовалис и пр.) в целях снятия отечности, воспаления и болевого синдрома;
- глюкокортикостероиды (гидрокортизон) в случае сильной боли, вводятся однократно в пораженную зону.
По мере стихания симптомов острой формы назначается базисная терапия:
- колхицин (при обострениях);
- урикодепрессанты (для устранения тофусов и нормализации синтеза мочевой кислоты);
- противовоспалительные иммуномодуляторы (повышают эффективность урикодепрессантов);
- урикозурические препараты (для ускорения процесса выведения мочевой кислоты);
- энтеросорбенты (поддерживают функциональность печени);
- мочегонные.
В лечении подагрического артрита не обойтись без физиотерапевтических и аппаратных процедур. В период обострения заболевания назначается электрофорез и ультрафиолетовое облучение.
На стадии ремиссии – грязевые аппликации, употребление минеральных вод, радоновые и бромовые ванны.
Рекомендуемая диета
Беря во внимание тот факт, что одной из причин развития заболевания является неправильное питание, полностью излечиться от недуга без следования некоторым диетическим правилам невозможно.
Также рекомендуется:
- пить много минеральной воды, зеленого чая (2-4 литра – суточная норма);
- питаться дробно и часто;
- исключить прием алкогольных напитков;
- потреблять не более 150-170 грамм мяса, рыбы или домашней птицы в сутки;
- забыть о морепродуктах, жирных сортах рыбы и субпродуктах;
- налегать на кисломолочные продукты, сухофрукты, овощи, крупы, нежирные сорта рыбы, фрукты и травяные чаи.
Образ жизни больного
В целях эффективного лечения пациенту следует обратить пристальное внимание на свой вес. В случае его повышения нужно заняться собой.
Соблюдайте диету, больше времени проводите на свежем воздухе, чаще посещайте баню (сауну), регулярно делайте разминку и не забывайте про лечебную гимнастику.
Выполняйте:
- махи и круговые вращения руками;
- сгибания и разгибания суставов рук и ног;
- вращения пальцами;
- поднимание ног (лежа);
- упражнение «велосипед».
Народная медицина в помощь
Параллельно с основной терапией можно помочь себе и народными средствами:
- Отвар из шелухи лука. Стакан шелухи заливаем литром кипятка и ставим на огонь на ¼ часа, затем процеживаем и принимаем по ½ стакана несколько раз в день.
- Ромашка с солью. 2 ст. л. цветков ромашки заливаем стаканом кипятка и настаиваем 1,5 часа, затем ½ стакана смешиваем с солью (1 стакан) и водой (10 л.). Принимаем ванночки утром и вечером.
- Натираем больные места соленым салом.
Осложнения
Все осложнения, которые могут настигнуть больного, можно разделить на три группы:
- суставные (развитие процесса деформации сустава);
- почечные (возникновение мочекаменной болезни и подагрической почки, которые влекут за собой развитие артериальной гипертензии);
- другие осложнения (образование тофусов в других тканях и органах).
Прогноз для больного
Прогноз в данном случае, в общем, благоприятный. Среди неутешительных факторов при развитии недуга:
- возраст до 30 лет;
- наличие стойкой гиперурикемии и гиперурикозурии;
- мочекаменная болезнь и инфекция мочевых путей;
- нефропатия в прогрессирующей стадии.
В 20-25% клинических случаев развивается уролитиаз.
Профилактические меры
Основополагающими профилактическими мерами в случае с подагрическим артритом являются:
- ведение здорового образа жизни;
- соблюдение диеты;
- контроль массы тела (исключение резких скачков в весе);
- повышение двигательной активности;
- организация режима труда и отдыха;
- борьба со стрессами.
Подагрический артрит – весьма серьезное заболевание, к развитию которого могут привести, на первый взгляд, пустяковые факторы.
За возникновением подозрений на недуг в обязательном порядке должны последовать своевременная диагностика и лечение, в противном случае дальнейшее течение заболевания может привести к окончательному обездвиживанию конечностей.
Сегодня распространенным и сложным заболеванием является артрит голеностопного сустава, симптомы и лечение которого следует выполнять только под присмотром квалифицированного медика.
Давно известно, что именно голеностопные суставы находятся в постоянном движении и поэтому они обязаны каждый день выдерживать нагрузки в виде массы нашего тела. Однако не всегда суставы на 100% справляются со своей работой, и развивается такой недуг, как артрит голеностопного сустава, который есть в списке классификации болезней мкб 10, составленном специалистами Всемирной организации здравоохранения.
Дискомфорт и неприятные ощущения, появившиеся в голеностопе и ограничивающие возможность нормально ходить, являются очень серьезной и достаточно существенной проблемой для человека. Именно поэтому проблема, связанная с развитием сложного воспалительного недуга, является не только медицинской, но и социальной.
Причины и основные симптомы
Основные причины появления столь тяжелого недуга:
- травмы;
- инфекции;
- наследственная предрасположенность;
- нарушение обмена вещество в человеческом организме;
- переохлаждения;
- избыточная масса тела.
Нужно помнить, что для появления артрита достаточно наличие всего лишь одного из перечисленных факторов. Помимо этого, столь тяжелый недуг предполагает наличие разнообразных симптомов, которые вполне типичны для любых видов артрита:
- повышение температуры;
- боли;
- ощущение скованности в суставе на протяжении длительного времени;
- отеки;
- покраснение;
- слабость.
Практически все симптомы недуга нарастают постепенно. В самом начале можно выделить появление слишком болезненных ощущений после изменения амплитуды сгибания ноги. Больной может почувствовать боль при надевании даже самой удобной обуви, так как в области голеностопа появляются отеки.
Классификация артритов
На сегодняшний день известно, что классификация артрита чаще всего зависит от особенностей проявления недуга и природы его возникновения. Среди наиболее распространенных видов серьезного недуга следует отметить реактивный артрит голеностопного сустава, который чаще всего развивается на фоне ранее перенесенной кожной инфекции или болезни слизистых оболочек.
Нередко встречается так называемый периартрит. Данное заболевание характеризуется наличием болезненного воспаления тканей, которые находятся возле пораженного сустава. Из-за повреждения голеностопа может развиться травматический артрит. Достаточно распространенный подагрический артрит начинает беспокоить человека после роста содержания мочевой кислоты, которая откладывается в суставах и тканях.
А вот наиболее серьезный и тяжелый в лечении артрозо-артрит голеностопного сустава может быть диагностирован на стадии практически 100% разрушения хряща. Однако самым непредсказуемым из всех существующих видов заболевания суставов является так называемый ревматоидный артрит. Это заболевание представляет собой воспаление сустава, при котором человек из-за наличия генетической предрасположенности может очень часто ощущать не слишком приятное воздействие погодных условий.
В медицине известны две формы артрита голеностопа, которые можно успешно лечить в домашних условиях, используя не только готовые аптечные лекарства, но и распространенные народные средства. Острая форма недуга чаще всего сопровождается такими симптомами, как, например, длительные боли и ухудшение общего состояние пациента.
Что касается наиболее распространенной хронической формы недуга, то она может под воздействием определенных факторов усугубиться нарушением работы суставов, которые практически полностью разрушаются. Если болезнь на протяжении долгого времени не поддавалась лечению, может постепенно развиться утолщение голеностопа, при котором стопа будет находиться в неестественном положении. И если больной не будет обращать на это внимание, то в ближайшем будущем ему грозит атрофия мышц голени и затруднение в сгибании ноги и в ходьбе.
Диагностировать артрит голеностопа можно с помощью наиболее распространенных методов:
- современная компьютерная томография;
- общий анализ крови и мочи;
- ультразвуковое обследование;
- иммунологическое обследование;
- магнитно-резонансная томография;
- биохимический анализ;
- артроскопия;
- рентгеноскопия.
Тактика ведения пациента
Эффективное и своевременное лечение артрита практически во всех случаях зависит от его формы. Например, при наличии острой формы данного недуга следует обеспечить суставам тепло и покой.
Для этого врачи рекомендуют пациентам придерживаться на протяжении определенного времени постельного режима. В качестве наиболее приемлемых вспомогательных средств следует использовать удобные костыли или трости. Воспалительный процесс и развитие в дальнейшем инфекции можно подавить с помощью правильно подобранных антибиотиков. Наиболее современные жаропонижающие и обезболивающие лекарственные препараты могут очень быстро устранить дискомфорт, боль и снизить температуру тела. Если врач констатирует неудовлетворительное состояние пациента, то он может порекомендовать ему использовать общеукрепляющие средства.
При хронической форме артрита голеностопа для лечения применяют комплексный подход. Вместе с вышеперечисленными мероприятиями нужно придерживаться диетического питания. Ежедневно следует подбирать продукты, учитывая потребности человеческого организма в ненасыщенных жирах, которые, к примеру, можно найти в красной рыбе.
Нужно регулярно получать полезные для организма витамины, которыми наполнены свежая зелень, овощи и фрукты. Особое внимание рекомендуют уделить наличию в рационе мяса птицы, так как оно содержит необходимый для тканей суставов коллаген. Помимо этого, оздоровительная диета должна предполагать исключение потребления большого количества сахара, соли, жирной пищи и различных пряностей.
Медикаментозное лечение
Наиболее эффективное медикаментозное лечение заболевания начинают только после обследования пациента и окончательной постановки диагноза. Для того, чтобы снять воспаление, чаще всего используют нестероидные препараты:
- кетопрофен;
- дифлунизал;
- аспирин;
- ибупрофен.
Все эти лекарственные препараты способны устранить многие симптомы болезни. Однако в этом случае не нужно забывать о наличии некоторых побочных эффектов со стороны работы желудочно-кишечного тракта.
Хондропротекторы и их эффективность
Для нормализации обменных процессов, которые происходят в хрящевой ткани, медик может порекомендовать пациенту регулярный прием хондропротекторов. Они помогут напитать полезными веществами хрящевую ткань, замедлят ее дальнейшее разрушение и будут способствовать ее восстановлению.
В обычных домашних условиях можно вполне успешно принимать лекарственные препараты, которые содержат хондроитинсульфат. Данное вещество является главным строительным материалом для суставов, который существенно снижает интенсивность болевых ощущений, препятствует разрушению суставов и отлично стимулирует выработку необходимого количества межсуставной жидкости.
Наиболее эффективные препараты:
- «Артрон»;
- «Хондроксид»;
- «Артрон флекс»;
- «Хондролон»;
- «Артродар»;
- «Мукосат»;
- «Терафлекс»;
- «Алфлутоп»;
- «Артепарон»;
- «Румалон».
ЛФК и физиотерапия
При наличии серьезного и тяжелого недуга пациенту не стоит пренебрегать такими давно проверенными методами лечении, как массажи и лечебная гимнастика. Благодаря этим процедурам можно постепенно улучшить работу и состояние суставов. Наиболее действенным является санторно-курортное лечение, которое в большинстве случаев предупреждает возникновение повторного развития недуга. В профильных санаториях под присмотром специалистов пациенту проводят прогревание и грязелечение больной стопы. Помимо этого, восстановить подвижность сустава в санаториях можно с помощью гидромассажа и лечебных ванн.
О том, как лечить серьезный недуг, может рассказать квалифицированный медик. Например, при слишком тяжелых формах заболевания специалист рекомендует выполнение хирургической операции. Такая мера является полностью оправданной и используется только в том случае, если пациенту грозит деформация голеностопа. Такие операции в большинстве случаев направлены на обеспечение дальнейшей подвижности пораженных болезнью суставов. В качестве наиболее приемлемых вариантов хирургического вмешательства в сложных случаях может рассматриваться выполнение срочного протезирования сустава. Данная процедура может спасти здоровье не только ребенка, но и взрослого пациента.
Методы и способы народной медицины
Использование рецептов народной медицины при артрите направлено на постепенное улучшение работы иммунной системы и сопротивляемости человеческого организма болезни. Натуральные лекарственные средства снижают тяжелые воспалительные процессы и локализируют неприятные болевые ощущения. Народные методы следует обязательно сочетать с приемом лекарственных препаратов, которые прописывают в поликлиниках.
К примеру, специалисты, которые занимаются народной медициной, рекомендуют проводить лечение артрита голеностопа с помощью скипидара. Его необходимо добавлять в воду во время принятия горячих ванн. Помимо этого, скипидар можно втирать в область поражения и локализации боли, что поможет устранить неприятные ощущения.
Надолго убрать различные симптомы заболевания помогут лекарственные настойки, которые можно приготовить из трав и растений. Этот способ лечения поможет быстро нормализовать обмен веществ в организме пациента. Давно известными народными средствами, которые вполне доступны для каждого человека, успешно лечат артриты и восстанавливают здоровье суставов. К примеру, можно регулярно принимать кедровую настойку, которая продается в любой аптеке. Это поможет больному чувствовать себя намного здоровее.
Для того, чтобы снять отеки в домашних условиях, рекомендуют использовать массажи и компресссы. К примеру, в качестве наиболее эффектного средства для компрессса лучше всего использовать капустные листы, которые накладывают поверх сустава. Великолепное действие на больные суставы оказывает полезный медовый массаж, который выполняют после посещения бани. Данная процедура устраняет боль и улучшает кровообращение.
Следует по возможности использовать во время лечения артрита различные эфирные масла. Давно установлено, что после испарения полезных натуральных масел у пациента постепенно поднимается настроение и ускоряются иммунные процессы, а это помогает бороться с болезнью и нормализовать работу кровеносной системы.












Комментарии 0