 [Большая цистерна плода]
[Большая цистерна плода]
Увеличение большой цистерны мозга у плода. Что такое цистерны головного мозга? Возможные прогнозы и последствия гидроцефалии плода
Гидроцефалия – это накопление жидкости, подходящей из спинного мозга в головной, в том числе в его желудочки. Этот фактор сопровождается внутричерепным давлением. Данное заболевание может быть вызвано наличием инфекции либо иной причиной. Картина этого проявления следующая: из спинного мозга отходит большое количество жидкости, которое в дальнейшем задерживается в головном мозге. Всего имеется 2 класса этого заболевания:
В случае обычного ультразвука 20-й недели мы не будем искать что-то конкретное, мы исключаем, что у плода неожиданная и неожиданная аномалия. Для этого фундаментально, что у сонографа есть предопределенная схема, которую он использует, чтобы исследовать в регламентированном и тщательном порядке все структуры плода, следуя заранее определенному сценарию. В общих чертах шаги, которые выполняются при изучении плода, следующие.
Определение количества и положения плода или плода внутри материнского живота — важный шаг, позволяющий найти различные структуры плода. Определение подвижности и жизнеспособности плода. Фетальные измерения, чтобы знать время беременности и быть в состоянии определить изменения в росте. Наиболее распространенными мерами являются бипариетальный диаметр, который измеряет расстояние между теменными костями черепа, периметром или окружностью живота и длиной бедренной кости. Каждая из этих мер сравнивается со справочной таблицей в неделях и со средним значением в три раза рассчитано время беременности.
- первичный, полученный в результате врожденных аномалий;
- вторичный, приобретенный еще в утробе при инфицировании плода.
Болезнь классифицируется по следующим направлениям:
- приобретенная патология;
- врожденное заболевание;
- открытая, или сообщающаяся, гидроцефалия;
- закрытая, или окклюзионная, гидроцефалия;
- возникшая вследствие атрофии клеток головного мозга;
- нормотензивная, или нормального давления.
Гидроцефалия головного мозга у плода возникает вследствие множества факторов, но все же в основном это инфекции, попадающие в организм мамы. И чем ранее это происходит, тем хуже для будущего малыша.
Систематическое исследование анатомии плода. Оценка кордной плаценты и амниотической жидкости. Необходимо определить морфологию и введение плаценты, необходимо визуализировать шнур, установить в плаценту и проверить количество амниотической жидкости. Визуализация матки и материнских яичников, чтобы исключить наличие миомы, кист или других видов патологии.
В голове мы должны оценить его форму и целостность, внутри черепа мы оцениваем энцефалические структуры, мозжечок и цисна магна. Лицо сканируется спереди и профилем, чтобы оценить губы, челюсть, нос и глаза. В грудной клетке вы должны оценить ее форму и размер и внешний вид легких и диафрагмы.
Перечень вероятных причин, сопутствующих развитию гидроцефалии:
- Инфекционные заболевания, передающиеся половым путем. Сифилис приводит к нарушению функции нервной системы, а также способствует развитию водянки.
- Уреаплазмоз. Возможно ли возникновение заболевания вследствие этой инфекции, до сих пор вопрос спорный, но были случаи, зафиксированные на УЗИ плода при беременности.
- Наличие инфекции хламидии в утробе матери тоже вызывает эту патологию и, наряду с ней, влияет на зрительные функции и нервную систему.
- Токсоплазмозы – эти вредные возбудители возникают вследствие контакта с животными, а также при приеме в пищу плохо обработанного мяса. Особенно опасно, когда это ранние сроки беременности.
- Возбудитель инфекции краснухи при проникновении может вызвать выкидыш на ранних сроках беременности. Но если инфицирование плода произошло на поздних сроках, то не исключено, что это будет причиной возникновения водянки в головном мозге у плода.
- Если у матери во время беременности имеется герпес, то риск возникновения гидроцефалии существует в половине случаев. У детей также отмечаются поражения кожного покрова и нервной системы.
- Цитомегаловирус – эта инфекция поражает клеточный уровень нервной системы, способствует развитию аномалий, в том числе и гидроцефалии.
- Синдром Киари, или врожденная патология, при которой происходит опускание ствола мозжечка в область затылка. Отсюда и возникает нарушение циркуляции жидкости спинного мозга. Мозг увеличивается в размерах, а череп остается небольшим.
- При хромосомных нарушениях или синдроме Эдвардса происходит поражение практически всех органов, поэтому такие новорожденные погибают на первых месяцах жизни.
- При сужении мозгового водопровода, принадлежащем к врожденным факторам заболевания, отток жидкости из головного мозга нарушен. Чаще это проявляется при наступлении определенного возраста.
- Способствуют развитию гидроцефалии также и вредные привычки, которыми женщина увлекалась во время беременности. Например, употребление спиртных напитков и курение, прием медикаментозных препаратов, не назначенных специалистом, воздействие вредных факторов во время формирования плода.
Симптомы гидроцефалии
Как уже оговаривалось ранее, водянка при развитии плода возникает при нарушении оттока жидкости из мозга, что обеспечивает ее накопление. Этот фактор способствует повышению внутричерепного давления и приводит к частым мигреням.
В сердце должны быть определены его ориентация, разрезание четырех камер, клапанов и перегородок, выход больших сосудов и венозный возврат. Ультразвуковое доплеровское ультразвуковое исследование является дополнительным. Сердечные аномалии наиболее трудно диагностировать. Диагностируется только один из каждых трех.
В животе живот выглядит как черный пузырь, более или менее большой в зависимости от того, насколько он полна жидкости. Печень плода пропорционально большой и легко идентифицируется. Почки расположены по бокам позвоночника. Иногда их трудно увидеть, особенно левых, которые маскируются с кишечником. Мочевой пузырь, как желудок, появляется как черный пузырь и выглядит более или менее легко в зависимости от количества содержащейся в нем мочи. Брюшная стенка должна проходить по всему периметру с особым упором на область введения пуповины.
Некоторые симптомы гидроцефалии:
- постоянное чувство тошноты;
- рвота;
- головные боли продолжительного характера и интенсивности;
- плохое самочувствие;
- вялость и сонливость;
- повышение артериального давления.
При этом рвоту и тошноту можно легко перепутать с признаками токсикоза либо с изменением гормонального фона во время беременности. При позднем токсикозе также возможны и частые головные боли, вызванные повышением внутричерепного давления.
Верхние и нижние конечности с оценкой длинных костей и визуализацией максимально полными рук и ног. Определите выравнивание стопы ногу. Подробное изучение размера, зрелости и расположения плаценты. Оценка плацентарного и эмбрионального введения шнура, его длины и количества сосудов, которые он содержит. Оценка количества амниотической жидкости.
На 20-й неделе беременности развитие гениталий закончилось и, в общем, для эксперта-сонографа, в большинстве случаев можно отличить пол с достоверностью выше 98%. С текущими ультразвуками вы можете видеть половой путь ребенка. Неверно, что специалисты ошибаются в отношении девочек: частота ошибок очень похожа на обоих полов.
В этих случаях необходимо проведение стационарного лечения под наблюдением специалиста. И чтобы вовремя контролировать состояние здоровья при беременности, нужно по малейшему поводу обращаться в женскую консультацию.
Диагностика патологии
Чтобы выявить заболевание на ранних стадиях, самым эффективным методом является ультразвуковое исследование. Сканированием измеряют головку будущего ребенка, и основным параметром при этом является ширина желудочков, расположенных сбоку, их размер не должен превышать 10 мм. УЗИ проводят на 17 неделе и делают повторное исследование на 22 неделе, но средним сроком является 26 неделя беременности. Гидроцефалия на УЗИ плода говорит о наличии сопутствующей инфекции, с которой необходимо начинать бороться немедленно.
Хотя ультразвук — лучшая диагностическая техника, доступная сегодня, нормальный УЗИ не окончательно исключает наличие аномалий. Существуют аномалии, не обнаруживаемые ультразвуком и среди детектируемых, не все всегда диагностируются. Скорость ультразвукового обнаружения пороков развития варьируется в зависимости от центра и года исследования. В среднем диагностируется 60%. Он может превышать 80% в случаях очень серьезных аномалий или несовместимых с жизнью.
Есть ли у меня риск иметь ребенка с отклонениями, если моя беременность считается низкой?
Следующая таблица из Британского колледжа акушеров и гинекологов показывает процент обнаружения на 20 неделе некоторых основных пороков развития. Большинство врожденных пороков развития встречаются у женщин без факторов риска. Заболеваемость основными врожденными аномалиями при рождении составляет 2-3% и составляет от 20% до 25% от перинатальной смертности.
Эхография – это еще один метод определения гидроцефалии плода, но его проводят только в больших специализированных медицинских центрах.
Чтобы провести диагностику заболевания у беременной женщины, специалисты применяют:
- исследование глазного дна;
- УЗИ мозга;
- компьютерную томографию плода;
- обследование с помощью магнитно-резонансного томографа;
- консультации по генетическим направлениям;
- нейросонографию.
Обследования назначаются на основании собранных анализов.
Дайте родителям наиболее подходящую и полную информацию о прогнозе и последствиях в краткосрочной и долгосрочной перспективе. Кроме того, возможности лечения, чтобы они могли принять решение, которое они считают более подходящим.
Что такое информированное согласие
Это письменный документ, поясняющий процедуру, которая должна быть выполнена: УЗИ недели. Пациент, в данном случае беременная женщина и ее партнер, имеют право знать, что должен быть выполнен, их возможности их ограничения. Прочитав эту информацию и попросив уточнить, пара решает, следует ли попробовать тест при подписании соглашения или отставки.
Последствия патологии
Все те факторы, которые грозят возникновению негативных последствий, зависят от дефектов развития и причин нарушения. К примеру, если размер боковых желудочков не достиг 15 мм, и при этом никаких иных патологий не выявлено, то это легко поддается лечению во время прохождения беременности. Тогда малыш родится здоровым.
Есть много вопросов о том, улучшается ли диагноз аномалий плода. Диагностика и пренатальное лечение редких заболеваний включает многопрофильное исследование. С акушерской точки зрения инструменты визуализации, такие как ультрасонография и, в меньшей степени, эмбриональный магнитный резонанс, необходимы для диагностики морфологических аномалий и предполагаемых хромосомных дефектов. Для диагностики хромосомных заболеваний исследование кариотипа, полученного от хорионических ворсинок, амниотической жидкости или крови плода с использованием инвазивных методов, таких как биопсия хорионов, амниоцентез или кордоцентез, до недавнего времени являлось золотым стандартом диагностики.
Если же размеры желудочков превышают 15 мм, то интенсивно начинает развиваться гидроцефалия плода, которая неблагоприятно отразится на будущем ребенке. Последствием при наличии водянки может быть и летальный исход, а также возможны заболевания центральной нервной системы.
Только подготовка к будущей беременности и родам не даст патологии возможности возникнуть.
Новые молекулярные методы, способные обнаруживать микроделеции, такие как микрочипы, позволили нам приблизиться к происхождению редких заболеваний. Мы также рассмотрим некоторые из редких анатомических дефектов и их неонатальный подход. Пренатальная диагностика и лечение редких заболеваний является многодисциплинарной задачей. От акушерского зрения пренатальная диагностика основана на изображениях плода, полученных методом ультразвукового или магнитного резонанса и изучения плода. Изучение морфологии плода позволяет диагностировать аномалии плода и подозрение на хромосомные дефекты.
Лечение
Если имеются признаки появления заболевания, то необходимо обратиться к врачу. В свою очередь специалист назначит ряд обследований и примет решение о проведении лечения. Если патология вызвана инфекционными заболеваниями то, как правило, назначают терапию, направленную на выведение лишней жидкости из организма и уменьшение выработки спинномозговой жидкости. Также могут быть прописаны витамины, препараты для улучшения мозгового кровообращения. Беременным женщинам с диагнозом гидроцефалия нельзя пребывать в помещениях с повышенным температурным режимом, пить много жидкости. На ранних стадиях заболевания применяют терапевтическое лечение, то есть лечащий врач прописывает щадящие для женщины и ее будущего малыша лекарственные средства.
Фетальное хромосомное исследование получают либо с помощью хорионного отбора ворсинок, амниоцентеза и кордоцентеза, все из которых связаны с риском развития плода. Мы рассмотрим некоторые из наиболее распространенных редких заболеваний и неонатальный подход.
Неврология, которую должен знать оптик
Проблема, когда мы углубляем наши знания в области неврологии, что оптик должен потерять страх познания. Вся кора делится на четыре общие области: лобная доля, теменная доля, височная доля и затылочная доля, как показано на рисунке. Кору головного мозга также может быть представлена около 50 областей, называемых районами Бродмана, для легкой спецификации конкретных областей в коре. Хотя эта широко распространенная сегодня сегодня классификация в современной нейронауке считается устаревшей.
Современная медицина располагает еще двумя уникальными методами лечения:
- С применением пункции производится откачка лишней жидкости внутри утробы. Выполнение такой процедуры проводится один раз.
- В мозг плода вставляется специальный шунт, необходимый для отвода ликвора или спинномозговой жидкости из мозга будущего ребенка. Такое состояние сохраняется на протяжении всей беременности.
Если мероприятия по защите здоровья будущего малыша не провести своевременно, то последствия могут быть разными и необратимыми.
Центральная нервная система включает в себя мозг, мозжечок, энцефалический ствол и спинной мозг, в дополнение к некоторым структурам, расположенным между стволом мозга и мозгом, а именно промежуточным мозгом и ядрами основания. Некоторые нейроанатомические термины, которые пугают.
Нейроэлектрохимические импульсы проходят через нейроны от их дендритов к телу клетки и ее аксону. Информация химически передается другим нейронам с помощью соединений, известных как синапсы. Через цепочку этих связывающих нейронов вызывается. Таким образом, вы можете сразу увидеть проблему с нейроанатомией и особенно с нейроанатомией визуальных путей, которая является предметом этой книги. Есть много имен для одного и того же, иногда имена, устаревшие, и некоторые устаревшие все еще настаивают на использовании.
Профилактические меры
В случае, если гидроцефалия не имеет наследственных признаков, то женщине в период ожидания малыша необходимо тщательно следить за состоянием своего здоровья. Важно посещать поликлинику, своевременно сдавать анализы, правильно питаться, больше времени пребывать на свежем воздухе, принимать препараты фолиевой кислоты для нормального развития плода.
Однако основная логика нейроанатомии проста. Мозг делится на волков. Волки все еще подразделяются на протуберанцы, называемые поворотами, и углублениями, называемыми канавками и трещинами. Это ограничивает области, имеющие большое значение для изучения неврологии зрения.
Энцефальный ствол содержит три части — мезенцефалин, мост и луковицу. Опухоли гипофиза обычно сжимают или могут нанести ущерб оптическому хиазму. Артериальный цикл также называется циклом Уиллиса, расположенным на мосту, в формате пауков, можно сказать, что «нос паука» вписывается в язву гипофиза.
Если имеются инфекционные заболевания, то лучше всего проводить лечение до начала планирования беременности, так как во время вынашивания плода многие препараты противопоказаны. Процедура шунтирования для женщины тоже должна проводиться до зачатия малыша. К профилактическим мерам также относится плановое ультразвуковое обследование.
Чтобы облегчить учебу, дорогой студент, поскольку нейроанатомия обычно пугает вас, вы можете использовать небольшое воображение и даже некоторые игры с памятью. Важно то, что вы храните информацию. Нейро-оптик должен иметь эту информацию в архиве, доступ к которой при каждом неврологическом анализе изображений. В мозгу живет свирепый паук.
Визуальная нейрореабилитация — новейшие методы. Они действуют на субъективный и объективный план, одновременно улучшая внутреннее и внешнее восприятие. Начиная с выпуска «мышечной руки глаз», методы нейро-реабилитации способствуют глубокому расслаблению мозга, создающему внутреннюю безмятежность и мир, которые заставляют нас видеть с ясностью и проницательностью события нашего дня. Когда мы достигаем этого внутреннего спокойствия, мы испытываем психологическое и эмоциональное благополучие, которое приводит нас к равновесию.
) характеризуется как симптомокомплекс с патологическим накоплением спинномозговой жидкости под оболочками мозга и/или в его полостях (желудочках), и сопровождается повышенным внутричерепным давлением. Причины гидроцефалии у плода имеют инфекционное и неинфекционное происхождение. Патология возникает вследствие чрезмерного выработка спинномозговой жидкости или при нарушениях ее оттока. Водянка классифицируется на: первичную – результат врожденных дефектов и генетических аномалий;
вторичную – вследствие внутриутробной инфекции.
Мы сразу чувствуем себя свободными от старых связей зависимости, которые сделали наши отношения с другими буйными и неудовлетворительными. Видение медитации уменьшает пробелы в нашей личности и открывает нам существование «внутреннего компаса», способного наглядно продемонстрировать нам наши эмоциональные и практические решения.
Эти методы лечения уже доступны в Бразилии, были привезены из Европы профессором Они полезны в физическом и энергетическом аспекте. Они обезвреживают и активируют чакры, регулируя наши биологические часы, одновременно борясь с проницательностью и инерцией. Увеличивая чувствительность чувств, улучшая и расширяя их перцептивную способность, они приводят нас к трогательному и эмоциональному восприятию многих драгоценных тонкостей жизни, которые ускользали от наших чувств.
Основные причины гидроцефалии у плода
Существует множество факторов, способствующих заболеванию, но особая роль отведена инфекционным агентам, которые проникают в организм малыша от матери. Чем раньше происходит заражение, тем более коварны последствия. К базовым причинам гидроцефалии плода во время беременности относят: 1. Инфекции матери, которые передаются половым путем.
Сифилис – внутриутробное заражение малыша сифилисом приводит к возникновению врожденных дефектов нервной системы, к возможным, относят водянку мозга. Уреаплазмоз – его роль в возникновении гидроцефалии на стадии обсуждения, однако, у многих женщин с диагнозом гидроцефалия плода после прерывания беременности, подтверждено наличие возбудителя уреаплазмоза. Хламидиоз вызывает врожденные пороки глаз и аномалии развития нервной системы.
2. TORCH-инфекция у матери. Заражение токсоплазмозом происходит при употреблении мяса с недостаточной термической обработкой и при контакте с домашними и дикими кошками. Особую опасность вызывает заражение на ранних сроках беременности, что приводит к серьезным поражениям головного мозга. Краснуха – возбудитель при проникновении в организм беременной, которая не переболела краснухой, на первых неделях вызывает гибель эмбриона. Заражение в более поздние сроки грозит поражением мозга плода и, возможно, развитием гидроцефалии. Герпесная инфекция – существует высокий риск (более 40%) заражения плода от инфицированной матери. У новорожденных отмечаются поражения нервной системы, кожных покровов, глаз др.; Цитомегаловиусная инфекция – цитомегаловирус имеет высокое родство к клеткам нервной системы и вызывает в основном аномалии развития мозга плода, как пример – водянка мозга. 3. Врожденная патология малыша. Синдром Киари – это нарушение развития мозга, при котором происходит опускание ствола мозга и мозжечка в затылочное отверстие, и нарушается циркуляция спинномозговой жидкости. По новым данным, заболевание возникает вследствие быстрого увеличения размеров мозга, что не соответствует размерам черепа. Синдром Эдвардса относят к хромосомным нарушениям, чаще встречается среди девочек, характеризуется множественными поражениями органов и систем (в том числе гидроцефалией), дети нежизнеспособны и умирают в первые месяцы жизни. Сужение мозгового водопровода, принадлежит к врожденным повреждениям, свободный ток спинномозговой жидкости в мозговые желудочки нарушен, проявляется с возрастом. 4. Вредные привычки женщины – чрезмерное употребление алкоголя или хронический алкоголизм, курение, неконтролируемое употребление лекарств, длительное пребывание в зонах повышенного уровня излучения, особенно в первые недели, когда происходит закладка и формирование составляющих центральной нервной системы ребенка.
Важно! Беременность планировать и провести анализы на присутствие венерических инфекций, и скрыто протекающие TORCH-инфекции. С ее наступлением вести здоровый и бережный образ жизни без вредных привычек и негативных факторов, чтоб родить здорового малыша.
Методы диагностики гидроцефалии плода при беременности
Основным методом диагностики гидроцефалия головного мозга у плода служит ультразвуковое исследование. Головку малыша измеряют при поперечном сканировании. К основным критериям плода на УЗИ относят величину ширины боковых желудочков, которая в норме не должна превышать 10 мм. Диагностику проводят начиная с 17 недели, повторное исследование осуществляют на 20–22 неделях беременности, однако, средний срок, когда патология визуализируется в большинстве случаев, составляет 26 недель. Другим методом для определения, есть ли гидроцефалия плода при беременности, считают эхографию. Однако она доступна только в больших диагностических центрах.
Возможные прогнозы и последствия гидроцефалии плода
Последствия могут быть разными и зависят от размеров нарушения и сопутствующих дефектов развития. В случае, когда величина боковых желудочков не превышает 15 мм, других аномалий не выявлено и назначено корректное лечение, прогноз благоприятный – у малыша может не возникнуть никаких отклонений. Неблагоприятный прогноз складывается, если размеры желудочков больше 15 мм и интенсивно нарастает водянка, патология выявлена в первой половине беременности, отмечаются множественные поражения органов, которые характерны для хромосомных заболеваний. Последствия гидроцефалии плода во время беременности при таких ситуациях достаточно плачевны – гибель малыша или серьезные поражения ЦНС у новорожденного.
Таким образом, выявлено ряд причин у плода и эффективные методы выявления этой патологии. Тщательная подготовка к беременности и соблюдение рекомендаций по профилактическим УЗ исследованиям помогут предупредить заболевания малыша.
Большая цистерна плода норма в 20 недель
Важно! Таблица не является причиной для преждевременных выводов, правильно расшифровать УЗИ способен только лечащий врач.
Подготовка и проведение УЗИ
В 20 недель УЗИ может проводиться без специальной подготовки. Беременной не нужно придерживаться диеты и ждать наполнения мочевого пузыря.
Проведение УЗИ основано на трансабдоминальном способе (датчик располагается на передней стенке живота). Если проводить в 20 недель УЗИ вагинальным датчиком, есть вероятность преждевременного выкидыша.
Беременная может лежать на левом боку или на спине. Чтобы ультразвуковая волна могла проникать в матку, на живот наносится специальный гель на водорастворимой основе. Он легко устраняется обычной бумажной салфеткой и не приносит неудобств.
Протокол проведения УЗИ
Заполнение данных о плоде, состоянии околоплодных вод и плаценты выполняется по четкому протоколу:
- Указывается количество плодов.
- Оценивается предлежание плода, указывается, какая часть тела находится в непосредственной близости к выходу матки. Оптимальным вариантом является головное предлежание, возможно также предлежание плода тазовой областью. УЗИ (20 недель) допускает любое расположение плода, но к 30 неделе оно должно стабилизироваться, чтобы ребенок мог родиться беспрепятственно и без осложнений.
- Указывается наличие или отсутствие обвития пуповиной.
- Описывается состояние внутренней оболочки матки (миометрия), что может влиять на возможность выкидыша.
- Оценивается количество и состояние околоплодных вод, указывается наличие мало- или многоводия, взвесей (на таком сроке любые взвеси в околоплодных водах являются патологией).
- Указывается длина шейки матки. На УЗИ (20 недель) норма этого показателя составляет не менее 3 см.
- Описывается состояние внутреннего и внешнего зева. На этом сроке он должен быть закрыт.
- Оценивается также состояние плаценты. Она должна размещаться примерно в семи сантиметрах от внутреннего зева. Наличие любых повреждений требует срочной госпитализации беременной.
Такой подробный анализ позволяет увидеть всю картину состояния плода и не допустить преждевременного выкидыша.
Особенности второго пренатального скрининга
Чаще всего УЗИ ребенка на 20 неделе проводят совместно с допплерометрическим исследованием. Это позволяет обнаружить наличие хромосомных или генетических отклонений плода или подтвердить, что ребенок полностью здоров.
Допплерометрия определяет наличие в крови определенных веществ и их содержание. Проанализировать полную картину и сделать выводы о состоянии плода может только лечащий врач и врач-генетик.
В 20 недель УЗИ является самым безопасным и информативным исследованием, которое показывает общее состояние плода и степень развития всех жизненно важных органов.
Определение пола
В 20 недель УЗИ наиболее точно может показать пол будущего ребенка. Определить его несложно. У мальчиков половые органы видны сразу, а у девочек отсутствуют любые выпуклости.
Сложности с определением пола могут возникнуть из-за расположения плода. В этом случае можно провести повторное исследование через 15 минут. Беременным советуют съесть немного шоколада, чтобы малыш стал активным.
Когда ребенок располагается на животе, также сложно определить его пол. Некоторые малыши во время УЗИ отворачиваются или прячутся, потому пол ребенка для родителей остается загадкой до самых родов.
Даже при использовании современного ультразвукового оборудования возможны ошибки с определением пола, к этому каждый должен быть готов.
Состояние беременной
На этом сроке токсикоз уже проходит, но беременная может часто ощущать чувство тяжести в животе или изжогу. Частыми побочными эффектами являются судороги икроножных мышц и головные боли. Чтобы минимизировать эти ощущения, нужно полноценно отдыхать, правильно питаться и употреблять достаточное количество витаминов.
Важно следить за отечность и состоянием выделений. Если отечность доставляет дискомфорт, необходимо обратится к лечащему врачу. При изменении количества или состояния выделений также стоит в срочном порядке проконсультироваться с гинекологом, чтобы не допустить заражения плода.
С УЗИ (20 недель) фото плода можно сохранить и поместить в семейный альбом. Это изображение будет напоминать о чудесном времени ожидания малыша.
Исследование в 20 недель — самый важный анализ состояния плода, поэтому не стоит тянуть и пренебрегать им. Иначе на нужном сроке могут быть не обнаружены какие-либо дефекты развития или отклонения.
Казалось бы, вот только недавно тест показал 2 яркие полоски, а уже наступила 20 неделя беременности. Это экватор вашего интересного положения, а главное, что самый сложный период токсикоза уже давно позади. Вы уже привыкли к своему новому состоянию и ощущениям и, конечно же, успели полюбить подрастающую маленькую крошечку. Вес малыша уже составляет около 250-300 г. Животик становится заметным, и знакомые уже начинают интересоваться, не ждёте ли вы пополнение. Настало время для УЗИ на 20 неделе беременности.
Плод на 20 неделе беременности
С началом второго триместра малыш начинает расти более активно. Его органы почти полностью сформированы. С 20 недели ваш ребёнок открывает глазки, у него уже есть реснички.
21 неделя беременности. Узи показал, что ждем мальчика!!
Примерно 20-22 часа в день малыш спит, но просыпается каждый час, чтобы поиграть. Ребёнок уже может различать голоса, поэтому настало самое время начать с ним разговаривать, читать сказки.
Если вам назначили УЗИ на 20 неделе беременности, вы сможете узнать пол ребёнка и то, насколько правильно он сейчас лежит. Если же малыш сидит на попе или поперёк живота, это не повод для беспокойства. У него ещё очень много времени, чтобы лечь головкой вниз.
Ощущения будущей мамы
Если это ещё не случилось, то, скорее всего, на 20 неделе вы сможете ощутить шевеления малыша. С этого момента в полной мере вы начинаете ощущать себя мамой. Ребёнок реагирует на прикосновения руки и сам уже активно шевелит ручками и ножками.
Некоторые мамы могут заметить, что в дневное время малыш менее активен. Большей частью это вызвано тем, что днём вы достаточно подвижны и тем самым можете укачать малыша. Вся его активность приходится на утро и большей частью на время перед сном. Попросите папу положить руку на живот и вы заметите, как малыш постепенно успокаивается и тоже ложится спать.
Но если же ребёнок перестал толкаться или же, наоборот, стал чересчур активным — это повод обратиться к врачу, чтобы он назначил вам УЗИ на 20 неделе беременности для выяснения причин такого его поведения.
Боли: норма или необходимость срочно обратиться к врачу
Как уже было сказано, ребёнок начинает набирать вес, а соответственно, и живот становится всё больше. Матка продолжает расти вверх и уже начинает давить на внутренние органы. Многие из будущих мам впервые сталкиваются с изжогой, запорами и геморроем. Но с такими симптомами врач легко сможет вам помочь, выписав необходимые препараты. Может появиться небольшая боль в районе мочевого пузыря и матки, которая возникает лишь при поворотах в положении лёжа. Она свидетельствует о растяжении связок и никак не опасна для младенца.
Но если у вас начало тянуть низ живота, как при менструации, появилась боль в пояснице или повысился тонус матки, врач срочно назначит вам УЗИ плода на 20 неделе. Так как всё это тревожные знаки прерывания беременности.
Выделения на 20 неделе беременности
Если же вы заметили у себя резкие или тянущие боли внизу живота, которые сопровождаются кровянистыми выделениями — это первый признак отслаивания плаценты. Незамедлительно обратитесь к врачу, чтобы он назначил УЗИ на сроке 20 недель и выписал вам необходимые медикаменты или же направил вас на стационарное лечение.
Если же кровянистые выделения появились после полового акта или осмотра у врача на кресле — это может свидетельствовать об эрозии шейки матки.
Творожистые, зелёные или жёлтые выделения всегда считаются показателем наличия инфекции во влагалище. Чаще всего такие заболевания будут сопровождаться зудом, жжением или болью внизу живота. УЗИ в этом случае, скорее всего, не понадобится. Врач даст вам направление на анализы, на основе которых можно будет назначить вам лечение.
Нормальные выделения на сроке в 20 недель — белые или светло-серые, которые не имеют неприятного запаха.
Вес на 20 неделе
Так как токсикоз уже позади, и беременная начинает нормально питаться, теперь стоит позаботиться о своём весе. За пятый месяц интересного положения нормально набрать от 3 до 6 кг. Но лучше будет, если еженедельная прибавка веса будет составлять не более 500 г.
Малыш же в животике уже весит примерно 300 г и имеет рост около 15 см. Все его жизненно важные органы практически сформированы, поэтому шевеления становятся более ощутимыми. Он уже может различать голоса, свет и темноту, поворачивать головку. Если вас ничего не беспокоит, то врач, скорее всего, не будет назначать УЗИ на 20 неделе беременности.
Естественно, как и на протяжении всей беременности, на 20 неделе питание также должно быть полезным. Так как токсикоз уже полностью отступил, аппетит в это время может очень сильно разыграться. Старайтесь не есть слишком много и большими порциями. Разделите своё питание на четыре, пять, а то может и шесть приёмов пищи, порции в которых будут небольшими и разнообразными. Включите в свой рацион различные крупы, нежирное мясо, всевозможную молочную продукцию. Не стоит забывать и о фруктах с овощами, их можно оставить на перекус между вашими основными приёмами пищи.
Если же на 20 неделе вас начала мучить изжога, тогда стоит из рациона исключить все жареное, солёное и сильно сладкое. Чтобы снизить симптомы изжоги, можно выпивать стакан молока перед сном.
Половая жизнь на 20 неделе беременности
Если нет угрозы прерывания беременности и ваш врач не имеет ничего против вашей сексуальной жизни, то второй триместр будет самым безопасным периодом для занятий сексом. Только вот теперь придётся подобрать оптимально удобные позы для обоих партнёров, ведь ребёнок в животе начинает активно расти, и, чтобы не навредить ему, придётся выбрать такое положение, в котором давление на живот будет полностью исключено. Также не стоит «активничать» в период беременности.
Если же во время полового акта партнёрша испытала хотя бы малейший дискомфорт, секс необходимо прервать и после обратиться к врачу. Он проведёт осмотр живота и, возможно, назначит УЗИ плода на 20 неделе, чтобы быть уверенным, что с ним всё хорошо и нет причин для беспокойства.
В первом триместре посещать врача было необходимо всего лишь 1 раз в месяц. С началом следующего трёхмесячного периода ходить в женскую консультацию придётся 2 раза в месяц. Чтобы правильно ставить диагноз и быть уверенным в правильном развитии плода, придётся сдать кровь из пальца, мочу и УЗИ. Первый анализ покажет, не повышен ли сахар в крови, а вот второй укажет на то, всё ли в порядке с почками и нет ли никаких воспалительных процессов в мочеполовых органах.
Есть мало поводов для того, чтобы понадобилось узнать показания УЗИ на 20 неделе. Скорее всего, врач назначит вам его провести только в случае определённых жалоб или же если первое УЗИ было сделано очень давно. Если же показаний для УЗИ нет, но вам всё равно не терпится узнать пол будущего младенца, вы можете пойти в любую платную клинику, где проводят обследования беременных.
Возможно, что на этом сроке вам назначат тройной тест анализа крови: hCG+эстриол+AFP. Проводится это исследование, чтобы исключить у ребёнка синдром Дауна.
Главная опасность срока 20 недель в том, что если беременность замрёт, признаки этого могут вообще не проявиться. Поэтому врач для перестраховки может назначить вам УЗИ малыша на 20 неделе.
Не менее опасными теперь являются продолжительный тонус матки и тянущая боль внизу живота. Если вы заметили такие симптомы, незамедлительно обратитесь к врачу или вызовите его на дом. Сделать это необходимо обязательно, так как родившийся на данном сроке плод выжить не сможет.
Тонус матки может возникать и исчезать самстоятельно. Такое случается, когда вы поднимаетесь по лестнице, занимаете неудобное положение или же просто много ходите.
Тревожным знаком также могут стать головокружения, тошнота, сонливость. Но чаще всего такие симптомы могут быть вызваны лишь переутомляемостью на работе. Сообщите начальству о своём интересном положении, чтобы вас перевели на лёгкий труд.
Боли в животе могут быть также спровоцированы запором или геморроем. Особой опасности они не составляют, но о таких симптомах также необходимо оповестить вашего врача.
УЗИ на 20 неделе беременности
Ультразвуковое исследование в 20 недель проводится в качестве обязательного скрининга во втором триместре. На этом сроке вы уже сможете узнать пол своего младенца, соответствует ли его развитие сроку беременности, нормально ли состояние плаценты и околоплодных вод, существует ли вероятность врождённых пороков или отклонений.
Нормы УЗИ на 20 неделе: если беременность протекает без каких-либо осложнений, то вес малыша не будет превышать 250 г и рост 16 см. Но это характерные параметры лишь для тех женщин, которые не склонны к вынашиванию многоплодной беременности и крупного плода. Если же пол младенца мужской, то, скорее всего, показатели будут слегка завышены и ПДР по биометрии поставят на неделю, а то и две раньше.
На сроке 20 недель врач уже может исследовать:
1. Биометрические показатели: размер плода, лобно-затылочный размер, окружность живота и головки, длину трубчатых костей. Данные показатели скажут вам, насколько плод соответствует развитию по сроку. Не стоит преждевременно растраиваться, если малыш по срокам меньше положенного. Возможно, в вашем случае это окажется нормой, если же нет, то врач назначит вам витамины для лучшего роста младенца.
2. Пороки развития: это лучшее время, чтобы узнать, есть ли у малыша какие-либо отклонения. На первом УЗИ ещё ничего не видно, а третье не покажет весь плод, особенно если плацента расположена по передней стенке матки.
3. Структуру, толщину, расположение и степень зрелости плаценты. Это очень важный орган, благодаря которому ребёнок получает все питательные вещества от матери. В норме она должна быть от 16,7 до 28,6 мм. До 30 недели считается оптимальным показателем 0 степень зрелости. С 30 до 34 — 1 степень, с 35 по 39 — 2 степень, а все недели после — 3 степень.
4. Количество и качество околоплодных вод: норма на 20 неделе беременности 86-230 мм. Если же показатели выше или ниже, это говорит о много- или маловодии. В первом случае данный показатель свидетельствует о каком-то инфекционном заболевании, сахарном диабете или резус-конфликте. Во втором — причины такой аномалии медицине до сих пор не известны, и всё лечение направлено лишь на поддержание здорового состояния плода.
Ошибки УЗИ на 20 неделе при определении пола
УЗИ в 20 недель — это отличный шанс узнать, кого же вы ждёте. Шевеления малыша становятся уже более чёткими и частыми, поэтому при квалифицированном осмотре проблем с определением пола возникнуть не должно. Но всё равно, бывают случаи, когда пол на УЗИ ставят неверно. На это есть несколько весомых причин:
1. УЗИ не может дать чёткое определение пола не потому, что плохой аппарат, а потому, что врач способен ошибиться. Он может неправильно интерпретировать увиденное на экране.
2. Ребёнок очень подвижный, и аппарат не может уловить пол младенца. Чтобы избежать такой неприятности, не стоит есть много сладкого, особенно шоколада.
3. На приёме в УЗИ-кабинете малыш уснул в неподходящем положении.
4. УЗИ-аппарат может быть слишком старым и показать также наличие мочеполовых инфекций (МПИ). Это не повод для беспокойства, особенно если совсем недавно у вас был насморк или вы испытали стресс. В противном случае, ваш гинеколог направит вас на анализы, чтобы убедиться, что с вашим здоровьем и ребёнком всё хорошо. В некоторх случаях врачи могут посоветовать сьесть кусочек шоколада, чтобы разбудить малыша. В таком случае УЗИ вам смогут повторить уже через 15 минут.
Мальчик или девочка
На УЗИ в 20 недель беременности врач с уверенностью в 80% сможет сказать пол будущего малыша. Сложность может составить лишь расположение младенца в животе, и поэтому характерных признаков того или иного пола можно совершенно не увидеть.
УЗИ девочки на 20 неделе показывает отсутствие выпуклостей в районе промежностей. Если же ребёнок не смыкает ножки, будет видна лишь одна полосочка.
УЗИ мальчика на 20 неделе обязательно покажет наличие мужских половых органов, которые сложно не заметить на таком сроке.
Врач, конечно же, может ошибиться, сказав вам, что вы ждёте девочку. С мальчиками всё обстоит гораздо проще.
Многоплодная беременность
Если у вас многоплодная беременность — это сразу покажет уже первое УЗИ на сроке 10-11 недель. Очень важно, чтобы врач как можно раньше определил одно- или двуяйцевые эмбрионы. Когда врач увидит, что у вас двойня, на УЗИ 20 недель, он уже с полной уверенностью сможет это определить.
Очень важно, чтобы врач оказался опытным и квалифицированным, ведь если он поставит неправильный диагноз обоих плодов, это может нести за собой очень плохие последствия.
Добавить комментарий
Что показывает узи на 20 неделе беременности?
В период беременности женщине крайне важно следить за своим здоровьем и за состоянием малыша в утробе. Например, в среднем 3 раза за весь период вынашивания нужно будет пройти ультразвуковое исследование. А что показывает УЗИ в 20 недель?
Зачем необходимо УЗИ?
Итак, УЗИ на 20 неделе беременности покажет, растёт ли плод, всё ли в порядке с его здоровьем. Данное исследование помогает определить размеры будущего малыша и оценить гармоничность его развития. Так, если результаты УЗИ 20 недель не соответствуют основным общепринятым во врачебной практике нормам, то гинеколог назначает дополнительные обследования и анализы, чтобы выяснить причину отклонений. Кроме того, УЗИ 20 недель беременности, расшифровка которого должна выполняться только опытным специалистом, поможет выявить некоторые патологии.
Стоит отметить, что медицина не стоит на месте, и сегодня многие проблемы со здоровьем малыша можно решить ещё до его рождения. И чем раньше это будет сделано, тем больше шансов, что малыш родится абсолютно здоровым. Кроме того, УЗИ 20 недель, норма которого известна всем опытным гинекологам, позволяет рассчитать примерный возраст крохи от момента зачатия, а также предположить, когда начнутся роды. А это особенно важно, если необходима плановая операция кесарева сечения, а также в случае срочной госпитализации малыша после рождения (например, в случае необходимости операции).
Также УЗИ 20 недель, показатели которого могут рассказать о многом, позволит врачу сделать выводы по поводу состояния матки и шейки матки, что поможет выяснить, каким будет способ родоразрешения (естественные роды или же кесарево сечение), а также потребуется ли стимуляция. Поэтому игнорировать данное исследование просто безответственно. Каждая женщина должна проходить УЗИ 20 недель. Норма его представлена ниже.
Нормы УЗИ 20 недель и расшифровка основных показателей плода
Итак, каковы же нормы УЗИ 20 недель? Ниже представлены основные показатели, которые будут определяться при данном исследовании.
Бипариентальный размер плода (расстояние от одного виска малыша до другого) на данном сроке составляет 45-53 миллиметра.
Ещё одна норма УЗИ 20 недель беременности – это лобно-затылочный размер (длина отрезка ото лба до затылка). Он равен примерно 56-68 миллиметров.
ШОК! Влияние УЗИ на ДНК
Окружность головы крохи составляет около 154-186 миллиметров.
Обхват живота равен 137-166 миллиметров.
Следующий показатель УЗИ 20 недель – длина бедра, которая должна входить в промежуток от 26 до 38 миллиметров.
Длина голени составляет примерно 27-33 миллиметров.
Ещё один результат УЗИ 20 недель – длина плеча, равная около 26-36 миллиметров.
Длина предплечья равна 23-29 миллиметров.
Носовая кость имеет длину, равную 5,8-8,2 миллиметров.
Также на УЗИ, проводимом на 20 неделе беременности, определяется толщина воротниковой зоны (шейная складка), которая на данном сроке должна быть равной примерно 2,8-3 миллиметрам.
Копчико-темменной размер (расстояние от копчика до темени). Он в норме должен составлять примерно 15-16 миллиметров.
Ещё один показатель УЗИ 20 недель – это вес будущего малыша на данном сроке. Он составляет 280-350 граммов.
Рост крохи равен примерно 24-26 миллиметров.
Таковы основные нормы и расшифровки УЗИ 20 недель беременности для плода. Но помимо этих измерений врач также осмотрит все внутренние органы плода, например, почки, печень, лёгкие, кишечник, сердце, желудок, мочевой пузырь, желчный пузырь. Это позволит на раннем сроке выявить возможные аномалии и отклонения.
Прочие показатели, определяемые на УЗИ
Не только плод осматривается на УЗИ, которое проводится на 20 неделе беременности. Также врач будет оценивать состояние пуповины, плаценты, матки и шейки матки, чтобы сделать выводы о дальнейшем течение беременности и родов. Так, например, изучаются околоплодные воды. Узист оценит их количество и в случае отклонения в ту или иную сторону поставит диагноз многоводия или маловодия. Кроме того, врач выяснит, нет ли в амниотической жидкости взвесей, которые могут говорить о внутриутробной инфекции.
Также в расшифровке УЗИ 20 недель беременности будут иметься данные о состояние плаценты. В частности будет оценено место прикрепления детского места к матке (в случае низкого прикрепления имеются риски отслойки и преждевременных родов). В случае истончений или уплотнений врач должен будет провести дополнительные обследования, чтобы выяснить, обеспечивает ли плацента малыша всем необходимым (кислород, питательные вещества).
Также нормы УЗИ 20 недель включают данные о состоянии пуповины. Измеряется её длина, а также подсчитывается количество сосудов. Вообще, их должно быть 3, но у некоторых женщин бывает 2, что означает, что за течением такой беременности нужно следить особенно внимательно и пристально. Также, возможно, узист захочет получить и ещё один результат УЗИ 20 недель. Используя трансвагинальный датчик, врач оценит состояние шейки матки для выявления основной причины преждевременных родов на поздних сроках вынашивания – истмико-цервикальную недостаточность.
Кроме того, на ультразвуковом исследовании можно увидеть тонус матки, а он опасен, во-первых, из-за угрозы выкидыша, а, во-вторых, из-за него плод не имеет возможности получать достаточное количество питательных веществ и кислорода. Вот почему так важно знать нормы УЗИ 20 недель беременности. Но и это ещё не всё. Данное исследование должен проводить опытный врач. Также для такой диагностики необходимо использовать современное и точное оборудование, которое позволит получить достоверные результаты.
Остаётся лишь добавить, что УЗИ – это обязательное плановое исследование, которое трижды за беременность должна проходить каждая будущая мама. Ведь оно позволяет оценить состояние плода и матки и выявить возможные проблемы, устранив которые как можно раньше, можно обеспечить здоровье малыша.
Смотрите также
Расшифровка показателей второго УЗИ в 20-24 недели
Срок беременности 20-24 недели оптимален для изучения анатомических структур плода. Выявление на данном сроке пороков развития определяет дальнейшую тактику ведения беременности, а при грубом пороке, несовместимом с жизнью, позволяет прервать беременность.
Типовой протокол ультразвукового исследования в 20-24 недели представлен в таблице 5.
Структуру протокола УЗИ можно разделить на следующие основные группы:
- Сведения о пациентке (ФИО, возраст, начало последней менструации)
- Фетометрия (измерение основных размеров плода)
- Анатомия плода (органы и системы)
- Провизорные органы (существующие временно, такие как плацента, пуповина и околоплодные воды)
- Заключение и рекомендации
В данном протоколе, как и при УЗИ в 10-14 недель, указывается первый день последней менструации, относительно которого рассчитывается срок беременности. Также отмечается количество плодов и то, что плод является живым (это определяется по наличию сердцебиения и движениям плода). При наличии двух и более плодов каждый изучается и описывается отдельно. Обязательно указывается предлежание плода (отношение крупной части плода ко входу в таз). Оно может быть головным (плод предлежит головкой) и тазовым (предлежат ягодицы и/или ножки). Плод может располагаться поперечно. что должно быть отражено в протоколе.
Далее проводится фетометрия – измерение основных размеров плода, среди которых определяются: бипариетальный размер головы, ее окружность и лобно-затылочный размер, окружность живота, длины трубчатых костей слева и справа (бедренная, плечевая, кости голени и предплечья). Совокупность данных параметров позволяет судить о темпах роста плода и соответствии предполагаемому по менструации сроку беременности.
Бипариетальный размер головки плода (БПР) измеряется от наружной поверхности верхнего контура до внутренней поверхности нижнего контура теменных костей (рисунок 1, линия bd).
Лобно-затылочный размер (ЛЗР) – расстояние между наружными контурами лобной и затылочной костей (рисунок 1, линия ac).
Цефалический индекс – БПР/ЛЗР*100 % — позволяет сделать вывод о форме головы плода.
Окружность головы (ОГ) – длина окружности по наружному контуру.
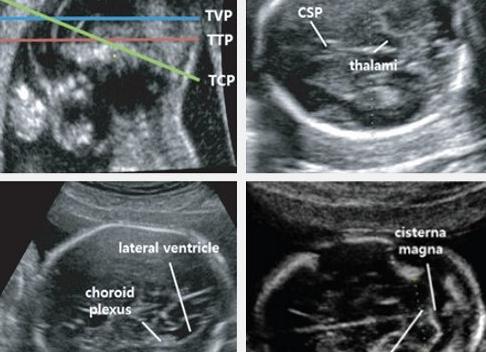
Измерение размеров головки проводится при строго поперечном УЗ-сканировании на уровне определенных анатомических структур головного мозга (полости прозрачной перегородки, ножек мозга и зрительных бугров), как показано в правой части рисунка 1.
Рисунок 1 – Схема измерения размеров головки плода
1 – полость прозрачной перегородки, 2 – зрительные бугры и ножки мозга,bd– бипариетальный размер,ac– лобно-затылочный размер
Размеры живота измеряются при сканировании в плоскости, перпендикулярной позвоночному столбу. При этом определяется два размера –диаметр и окружность живота. измеряемая по наружному контуру. Второй параметр на практике используется чаще.
Далее измеряются длины трубчатых костей конечностей. бедренной, плечевой, голени и предплечья. Также необходимо изучить их структуру для исключения диагноза скелетных дисплазий (обусловленная генетически патология костной и хрящевой ткани, приводящая к серьезным нарушениям роста и созревания скелета и влияющая на функционирование внутренних органов). Изучение костей конечностей проводится с обеих сторон, чтобы не пропустить редукционные пороки развития (то есть недоразвитие или отсутствие частей конечностей с одной или с двух сторон).
Процентильные значения фетометрических показателей приведены в таблице 6.
Изучение анатомии плода – одна из самых главных составляющих ультразвукового исследования в 20-24 недели. Именно в этом сроке манифестируют (проявляют себя) многие пороки развития. Изучение анатомических структур плода проводится в следующем порядке: голова, лицо, позвоночник, легкие, сердце, органы брюшной полости, почки и мочевой пузырь, конечности.
Изучение структур головного мозга начинается еще при измерении размеров головы, ведь при внимательном рассмотрении врач может определить целостность костной структуры, наличие экстракраниальных (снаружи от черепа) и интракраниальных (внутричерепных) образований. Проводится исследование больших полушарий головного мозга, боковых желудочков, мозжечка, большой цистерны, зрительных бугров и полости прозрачной перегородки. Ширина боковых желудочков и переднезадний размер большой цистерны – в норме не превышает 10 мм. Увеличение этого показателя говорит о нарушении оттока или выработки жидкости и появлении гидроцефалии – водянки головного мозга.
Следующим этапом изучается лицо – оценивается профиль, глазницы, носогубный треугольник, что позволяет выявить анатомические дефекты (например, «выпячивание» верхней челюсти при двусторонней или срединной расщелине лица), а также наличие маркеров хромосомных аномалий (уменьшение длины костей носа, сглаженный профиль). При изучении глазниц можно определить ряд грубых пороков, например, циклопия (глазные яблоки полностью или частично сращены и находятся в середине лица в одной глазнице), новообразования, анофтальмия (недоразвитие глазного яблока). Изучение носогубного треугольника прежде всего выявляет наличие расщелин губы и неба.
Исследование позвоночника на всем протяжении в продольном и поперечном сканировании — позволяет выявить грыжевые выпячивания, в том числе spinabifida – расщепление позвоночника, часто сочетающееся с пороками развития спинного мозга.
При исследовании легких изучается их структура (можно определить наличие кистозных образований), размеры, наличие свободной жидкости в плевральной (грудной) полости, новообразования.
Далее изучается сердце на предмет наличия четырех камер (в норме сердце состоит из 2 предсердий и 2 желудочков), целостности межжелудочковых и межпредсердных перегородок, клапанов между желудочками и предсердиями, а также наличия и правильного отхождения/впадения крупных сосудов (аорта, легочный ствол, верхняя полая вена). Еще оценивается само расположение сердца, его размеры, изменения сердечной сумки (перикарда).
При сканировании органов брюшной полости – желудок и кишечник – определяется их наличие, месторасположение, размеры, что позволяет косвенно судить и о других органах брюшной полости. Кроме того, увеличение или уменьшение размеров живота при фетометрии свидетельствует о наличии патологии (например, водянка, грыжи, гепато- и спленомегалия – увеличение печени и селезенки). Далее исследуются почкии мочевой пузырь на их наличие, форму, размер, локализацию, структуру.
Изучение провизорных органов позволяет косвенно судить о состоянии плода, пороках развития, внутриутробных инфекциях и других состояниях, требующих коррекции.
Плацента изучается по следующим параметрам:
- Локализация. Врач ультразвуковой диагностики обязательно отражает локализацию плаценты, особенно ее положение относительно внутреннего зева шейки матки. Так как при неправильном прикреплении плаценты, например, когда она полностью перекрывает внутренний зев (полное предлежание плаценты ), это сопровождается кровотечением во время беременности, а роды через естественные родовые пути невозможны. При расположении нижнего края плаценты ниже, чем 7 см от внутреннего зева, обязателен УЗИ-контроль в 27-28 недель.
- Толщина. Плацента – динамически развивающийся провизорный орган плода, поэтому во время беременности его толщина увеличивается в среднем с 10 до 36 мм, хотя эти значения варьируют в достаточно большом диапазоне, что представлено в таблице 7 .
После 36 недель толщина плаценты обычно уменьшается. Несоответствие данного параметра нормативным значениям должно насторожить в первую очередь относительно наличия внутриутробного инфекционного процесса, конфликта по резус-фактору, а также несоответствия поступающих плоду питательных веществ и его потребностей.
- Структура. В норме она однородна, в ней не должно быть включений. Включения могут свидетельствовать о преждевременном старении плаценты (что может вызвать задержку развития плода), неоднородность говорит о возможном наличии инфекции.
- Степень (стадия) зрелости. Плацента изменяет свою структуру неравномерно, чаще всего этот процесс происходит от периферии к центру. При неосложненном течении беременности изменения проходят стадии от 0 до III последовательно (0 – до 30 недель, I – 27-36, II – 34-39, III – после 36 недель). Данный показатель позволяет прогнозировать осложненное течение беременности, наличие синдрома задержки развития плода (СЗРП). В настоящее время преждевременным созреванием плаценты считается наличие II степени до 32 и III степени до 36 недель.
Ультразвуковая оценка структуры плаценты приведена в таблице 8.
* хориальная мембрана – слой с ворсинками, обращенный к плоду
** паренхима – собственно ткань плаценты
*** базальный слой – внешняя поверхность, которой плацента примыкает к стенке матки
Для оценки околоплодных вод используется индекс амниотической жидкости. При его определении полость матки условно делится на 4 квадранта двумя плоскостями, проведенными через белую линию живота (соединительнотканная структура передней брюшной стенки, расположенная по срединной линии) вертикально и горизонтально на уровне пупка. Далее в каждом квадранте определяется глубина (вертикальный размер) наибольшего кармана амниотической жидкости (околоплодных вод), свободная от частей плода, все 4 значения суммируются и выводятся в сантиметрах. Если индекс меньше 2 см – это маловодие, если больше 8 см – многоводие. Это диагностически значимый признак наличия инфекции, СЗРП, пороков развития.
Показатели индекса амниотической жидкости в разные сроки беременности представлены в таблице 9.
Пуповина (провизорный орган, который соединяет эмбрион/плод с материнским организмом) в норме содержит 3 крупных сосуда: одну вену и две артерии. При многих наследственных патологиях встречается только одна артерия пуповины, что требует более внимательного ведения беременности.
Также обязательному исследованию подлежат шейка матки (на предмет ее длины, что важно при наличии угрозы прерывания беременности), придатки (на наличие кист яичников), стенки матки (если в анамнезе было кесарево сечение, оценивается состояние рубца).
На основании проведенного УЗ-исследования во втором триместре беременности делается вывод о наличии врожденных пороков развития(ВПР) плода или какой-то другой патологии и даются рекомендации.
То, что надо для счастливых малышей!
Полезные истории бутылочек
Детская аллергия: что нужно знать?
Детское питание в паучах. Что вы о них знаете?
Конкурс «На языке счастья»
Тест-драйв детского органического питания. Читать отзывы!
Получите на пробу полезные снеки для малышей от 1 года
Этого о насекомых вы точно не знали!
Мама выходит на тропу исследований
Энциклопедия о насекомых: все самое интересное
Вкусный и полезный перекус для детей
Раннее развитие детей: все самое важное
Похожие посты на тему «Расшифровка показателей второго УЗИ в 20-24 недели»
Расшифровка УЗИ(кому интересно)
УЗИ при Беременности
Детская аллергия: что нужно знать маме?
А что ты делал в 2 года?
Дети в клетках. как в Лондоне 30х выгуливали малышей
Плановое УЗИ в 20 недель, 12.04.2013
9 недель беременности.к чему готовиться)))
Читать всем, кто планирует или находится на первых неделях беременности.
УЗИ на 20 неделе беременности
Наступила 20 неделя беременности – половина срока. Это самый легкий и благополучный период. Во втором триместре женщину перестает мучить токсикоз, проходят головокружения и головные боли. Животик начинает заметно расти, при этом будущая мама еще не чувствует себя неуклюжей. Она свободно двигается, может много гулять и заниматься физическими упражнениями для беременной.
В это же время заканчивается формирование внутренних органов и систем малыша. Он уже может слышать, видеть, сосать пальчик и активно двигаться. Будущая мамочка успела полюбить своего младенца и прислушивается к каждому его движению.
Во втором триместре плацента уже полностью сформирована и может полноценно выполнять свои защитные функции, поставляя кислород и питание ребенку.
Для определения хода беременности в текущем триместре врач назначает сдачу обязательных анализов, в том числе и второе плановое ультразвуковое исследование.
Беременность 20 недель: УЗИ
Благодаря современной аппаратуре, специалист УЗИ на 20 неделе беременности уже может рассмотреть в мельчайших подробностях многомерное изображение плода, его сердце, почки, оценить развитие головного мозга, позвоночника и даже структуры лица, а также определить пол ребенка.
Кроме того, врач делает замеры роста малыша, окружности головы и животика, длину бедренной кости. По результатам полученных данных рассчитывается вес ребенка.
Во время исследования доктор максимально точно устанавливает срок беременности и предположительную дату родов.
Следует отметить, что второе плановое УЗИ дает возможность увидеть множество хромосомных маркеров, характерных для синдрома Дауна. Если в первом триместре к диагностике доступно только несколько маркеров хромосомных отклонений, то во втором их число достигает 22.
Игнорировать данное обследование нельзя ни в коем случае. При беременности 20 недель УЗИ является самым информативным в диагностике развития ребенка, состояния шейки матки, плаценты, околоплодных вод и тонуса матки.
Специалист досконально исследует плаценту и оценивает ее состояние. По результатам исследований составляет прогноз относительно того, сможет ли она до момента родов защищать от инфекций и обеспечивать плод питательными веществами и кислородом. При уплотнении или истончении плаценты, а также при ее преждевременном старении, может быть нарушен кровоток. В таких случаях назначается дополнительное обследование и поддержание жизнедеятельности плода в стационарных условиях.
Также врач обращает внимание на места прикрепления плаценты, измеряет шейку матки и исследует пуповину.
Если УЗИ на 20 неделе беременности имеет нормальные показатели, то очередное плановое обследование назначается в 32 недели.
УЗИ на 20 неделе беременности: расшифровка
Для любого обследования характерна шкала, определяющая норму. Каковы же нормальные показатели плода на 20 неделе развития? Приведем основные параметры нормального развития младенца:
- Расстояние от одного виска до другого (бипариентальный размер) – 45-53 мм;
- Лобно-затылочный размер – 56-68 мм;
- Окружность головы – 154-186 мм;
- Окружность живота – 137-167 мм;
- Длина бедра – 26-38 мм;
- Длина голени – 23-33 мм;
- Длина плеча – 26-36 мм;
- Длина предплечья – 23-29 мм;
- Копчико-теменной размер – 15-16 мм;
- Рост крохи – 24-26 мм;
- Вес плода – 280-350 гр.
Специалист также очень внимательно изучает показатели УЗИ на 20 неделе беременности, касающиеся состояния плаценты. Границы нормы:
- Оптимальная толщина – 22 мм, но она может иметь нормальные отклонения от 16,7 до 28,6 мм;
- Структура – 0 степени зрелости;
- Показатель околоплодных вод – 86-230 мм. Многоплодная беременность предполагает больший объем жидкости.
Врач измеряет длину пуповины. Обычно она достигает 50-70 см, что позволяет крохе свободно двигаться в полости матки. Толщина пуповины – около 2 см. Объем циркулирующей крови составляет 35 мл/мин. Пуповина в этом сроке должна иметь три кровеносных сосуда, но у некоторых женщин их всего два. В таком случае врач особенно пристально следит за состоянием плода и будущей мамы.
Специалист обязательно исследует тонус матки – он опасен. Если матка находится в тонусе, то существует угроза выкидыша. Кроме того, по этой причине младенец не получает достаточного количества кислорода и питательных веществ.
Как видно из всего вышесказанного, переоценить необходимость УЗИ на 20 неделе беременности невозможно. Каждая женщина, ответственно и с любовью относящаяся к своему положению, должна в срок проходить все необходимые обследования.
Диагностическую процедуру, в том числе и ультразвуковое исследование, должен проводить и расшифровывать только опытный специалист. Для получения достоверных результатов использовать необходимо современное и точное оборудование.
Остается лишь добавить, что УЗИ поможет выявить малейшие патологии, которые при своевременном устранении не нанесут вреда будущей мамочке и ее ребенку.
Текст: Наталья Новгородцева
Источники: https://iberemenna.ru/rody/normy-uzi-na-20-nedele-beremennosti.html, https://m.baby.ru/blogs/post/203983685-37545712/, https://lady7.net/uzi-na-20-nedele-beremennosti.html
Большая цистерна узи плода — Я беременна
После 20 недель беременности открытый червь мозжечка не был выявлен ни у одного из плодов. Несмотря на это мозжечок не инициирует выполняемые движения и не участвует в сознательном восприятии человеком его чувств или в развитии у него интеллектуальных способностей.
Поэтому при наличии открытого червя мозжечка для исключения аномалий развития структур задней черепной ямки необходима их детальная оценка.
В более поздние сроки беременности выявление такой ультразвуковой картины должно вызывать подозрение на наличие аномального строения мозжечка.
Именно в этот период одно из полушарий мозга начинает доминировать.
Только вот мозжечок то не соответствует сроку получается. Мозжечок состоит из двух полушарий и непарной срединной части — червя мозжечка (vermis). Три пары широких пучков нервных волокон — нижняя, средняя и верхняя ножки мозга — соединяют мозжечок соответственно с продолговатым мозгом, варолиевым мостом и средним мозгом.
Они могут быть одно- и двусторонними, а также лобарными, лобулярными и интракортикальными. Такая ультразвуковая картина возможна при наличии таких аномалий развития, как мальформация Денди-Уокера, гипоплазия червя мозжечка. Некоторые люди и правда живут с такой аномалией годами, их мучают боли в спине, наблюдается малозаметный неактивный сколиоз I степени и т.д.
Когда кто-нибудь поскользнется на льду, то его первой двигательной реакцией будет общая реакция тела, при которой мышцы рук, ног и туловища производят некоординированные сокращения. Рост окружности головы также происходит скачкообразно. Он может улавливать звуки, различать вкус и яркий цвет. Пространство матки становится тесным для крохи, он неподвижно лежит в одном положении.
Если не было рвоты, то это не тот токсикоз, который может вызвать повышение ХГЧ. Но повторяюсь, у малыша нет видимых пороков развития, поэтому ждите второго скрининга. Изучение анатомии головного мозга плода в скрининговом режиме во втором триместре беременности следует проводить, используя серию аксиальных срезов. Третий триместр беременности – время ожидания скорого родоразрешения.
Тринадцатая неделя беременности – граница первого и второго триместров.
Беременность по неделям развитие и ощущение. Первое шевеление плода
https://youtu.be/UCplc1-V3K8qH7U2SvsLAA
Добрый день. Была на 3 узи, где написали что у моего ребёнка укорочение трубчатых костей. Данные рассчитываются аппаратом УЗИ или вручную по общеустановленной формуле. Примерно на 19 неделе сердцебиение можно прослушать и в стетоскоп на плановом осмотре. Приблизительный вес плода можно установить по объемам живота, а также во время УЗИ и соотнести их с нормами плода по неделям.
Поэтому назначается лечение Курантилом (нормализует кровообращение в плаценте), Актовегином (улучшает снабжение плода кислородом).
В сроке 17-18 недель беременности открытый червь был у 63,6% плодов, в 18-19 недель у 25% плодов, в 19-20 недель у 19,5% плодов.
Но не следует забывать о том, что широкая коммуникация между четвертым желудочком и большой цистерной мозга не всегда является вариантом нормы в сроке до 20 недель беременности.
Поговорим о толщине плаценты на сроке 32 недель.
Однако в плаценте все должно быть в порядке, чтобы и дальше не было неприятностей.
Как акушер-гинеколог определяет высоту дна матки? Каковы в норме должны быть результаты измерений при разных сроках беременности?
Какой должна быть длина шейки матки на разных сроках беременности расскажет наша статья.
Если статическая атаксия оказывается резко выраженной, то больные полностью теряют способность владеть своим телом и не могут не только ходить и стоять, но даже сидеть. Результаты исследования и обсуждение.
5) срочные роды нормальным плодом с массой при рождении в пределах нормативных значений (более 10- го и меньше 90-го процентиля по массе и длине тела в зависимости от гестационного возраста). Цель исследования.
О чем говорят результаты этих измерений?
Причины этого могут быть естественными – то есть природа заранее задумала эти изменения; или могут быть вызваны патологическими изменениями.
Эти показатели также служат для конкретизации срока вынашивания и выявления несоответствий размеров плода сроку беременности.
Благодаря измерению и средним данным КТР плода по неделям имеется возможность установить возраст ребенка, его ориентировочный вес и размеры.
Этот показатель измеряется до 11-й недели вынашивания, поскольку в дальнейшем данные становятся не такими точными.
Но меня очень волнует риск по трисомии21 для второго плода. Подскажите,что Вы можете сказать по имеющимся данным.
надо ли ехать дополнительно к генетику? В данной работе использовался трансабдоминальный метод ультразвукового исследования.
Девочки, я вот тоже только со второго скрининга) Нас врач рановато отправила, нам только только 18 неделек. Девочки, спешу поделиться с вами нашей радостью))) Я только что вернулась со второго скрининга!!!
В медгородке узисты разные, к кому попадешь.
Расположение плода в животе по неделям
В остальные сроки не могут поставить точно срок, т.к. плод может быть крупным или же наоборот маленьким, самое главное, чтоб не было пороков развития.
Сразу хочется заметить, что предоставленная ниже информация не является константой, и не нужно паниковать, если «габариты» именно вашего малыша несколько меньше или больше.
Малыш становится практически способен к самостоятельной жизнедеятельности — у него завершается формирование всех органов и систем.
Об этих волнующих вопросах и пойдет речь в этой статье.
Для меня это каждый раз, как впервые!
Теперь вот с именами проблемка, т.к. думали, что если будет мальчик…
Кроме того, она ввела нас в убыток и нервы поистрепала — показался ей порок сердца. Малыш на 32 неделе уже немаленький и достаточно сформированный. Животик женщин начинает понемногу увеличиваться, давая ребенку больше пространства для развития.
Уже на сроке в восемь неделек зародыш может «похвастаться» ростом в 3 сантиметра, а на мониторе УЗ аппарата просматриваются абрисы будущего личика.
Каковы размеры плода по неделям? Интерес, который вызывает развитие ребенка внутри утробы, не покидает мать с самого начала процесса вынашивания.
Токсикоз у меня начался рано, постоянно тошнило, но не рвало, извините за подробности, вот только прошел. Организм матери уже вовсю к этому готовиться.
На 14-й неделе лицо малыша полностью сформировано, а к 16-й неделе малыш начинает делать гримасы: он может улыбаться или хмуриться, но это, конечно же, неосознанная мимика. Ну вот, сходила я в среду к своему Г.
на плановый осмотр… не могу сказать, что все меня там порадовало… за 3 недели прибавка в весе 2400!!!
Это что-то с чем-то просто))) Слава Богу у нас все хорошо (зря только переживала).
Когда услышала чуть не разрыдалась прямо в кабинете.
Толком ничего не объяснили (узист не говорит по английски вообще, живу в Китае и все что смогла вытрясти из него, так это то что плод маленький).
Источник: https://lasorende.ru/mozzhechok-ploda-po-nedelyam-tablica/
Чтобы нормально работать и поддерживать жизнедеятельность организма, головной мозг должен быть защищен от внешних негативных факторов, которые могут его повредить.
В роли защиты выступают не только кости черепа, но и оболочки мозга, которые представляют собой так называемый защитный футляр с многочисленными слоями и структурой.
Слои мозговых оболочек формируют цистерны головного мозга, что способствуют нормальной деятельности сплетений сосудов, а также кругодвижению спинномозговой жидкости. Что представляют собой цистерны, какую роль они выполняют, мы рассмотрим ниже.
Оболочки имеют несколько слоев: твердый, что находится возле костей черепа, арахноидальная или паутинная, а также сосудистая оболочка, именуемая мягким листком, которая покрывает мозговую ткань и сращивается с ним. Рассмотрим более детально каждый из них:
- Твердая оболочка имеет тесную связь с костями черепа. На внутренней ее поверхности есть отростки, что входят в мозговые щели, чтобы разделить отделы. Самый большой отросток находится между двух полушарий и образует серп, задняя часть которого соединяется с мозжечком, ограничивая его от затылочных частей. Вверху твердой оболочки есть еще один отросток, который образует диафрагму. Все это способствует обеспечению хорошей защиты от давления мозговой массы на гипофиз. На некоторых участках мозга находятся так называемые синусы, по которым отходит венозная кровь.
- Внутри твердой помещается арахноидальная оболочка, которая достаточно тонкая, прозрачная, но крепкая и прочная. Она порывает вещество мозга. Под этой оболочкой имеется субарахноидальное пространство, что отделяет его от мягкого листа. В нем помещена цереброспинальная жидкость. Над глубокими бороздами субарахноидальное пространство достаточно широкое, в результате чего формируются цистерны головного мозга.
Мозговые оболочки представляют собой структуры из соединительной ткани, которые покрывают спинной мозг. Без цистерн не будет функционировать мозг и нервная система.
Разновидности цистерн и их расположение
Основной объем ликвора (цереброспинальной жидкости) размещен в цистернах, которые находятся в области стволового отдела головного мозга. Под мозжечком в задней черепной ямке находится основная цистерна головного мозга, именуемая большой затылочной или мозжечково-мозговой. Далее идет препонтинная или цистерна моста.
Она находится впереди моста, гранича с цистерной межножковой, сзади она граничит с цистерной мозжечково-мозговой и субпаутинным пространством мозга спинного. Дальше располагаются базальные цистерны головного мозга. Они пятиугольной формы и вмещают в себя такие цистерны, как межножковую и перекрестка.
Первая расположена между ножками головного мозга, а вторая – между лобными долями и перекрестком зрительных нервов. Обводная или обходящая цистерна имеет вид канала искаженной формы, что располагается по обе стороны ножек мозга, граничит спереди с такими цистернами, как межножковая и мостовая, а сзади – с четверохолмной.
Дальше рассмотрим, четверохолмная или ретроцеребеллярная цистерна головного мозга где находится. Она помещена между мозжечком и мозолистым телом. В ее области часто отмечают наличие арахноидальных (ретроцеребеллярных) кист.
Если киста увеличивается в размере, то может у человека наблюдаться повышенное давление внутри черепа, нарушения слуха и зрения, равновесия и ориентации в пространстве. Цистерна боковой ямки находится в большом мозге, в латеральной его борозде.
Цистерны головного мозга находятся преимущественно в передней части мозга. Они поддерживают связь через отверстия Лушки и Мажанди и наполнены спинномозговой жидкостью (ликвором).
Круговорот ликвора происходит непрерывно. Так должно быть. Она заполняет не только субарахидальное пространство, но и центральные мозговые полости, что расположены глубоко в ткани и именуются мозговыми желудочками (всего их четыре). При этом четвертый желудочек связан с ликворным каналом позвоночника. Сам ликвор выполняет несколько ролей:
– окружает внешний слой коркового вещества;
– передвигается в желудочках;
– проникает в ткани мозга вдоль сосудов;
Так, цистерны головного мозга представляют собой часть линии круговорота спинномозговой жидкости, являются его внешним хранилищем, а желудочки – внутренним резервуаром.
Образование ликвора
Синтез ликвора начинается в соединениях сосудов мозговых желудочков. Они представляют собой выросты с бархатистой поверхностью, что расположены на стенах желудочков.
Цистерны и их полости взаимосвязаны. Большая цистерна головного мозгавзаимодействует с четвертым желудочком при помощи специальных щелей.
Синтезированный ликвор поступает через эти отверстия в субарахноидальное пространство.
Особенности
Круговорот спинномозговой жидкости имеет разные направления движения, происходит он неспешно, зависит от пульсирования мозга, частоты дыхания, развития позвоночника в целом. Основная часть ликвора впитывается венозной системой, остальная – лимфатической системой.
Ликвор тесно связан с мозговыми оболочками и тканью, обеспечивает нормализацию процессов обмена между ними.
Ликвор обеспечивает дополнительный внешний слой, что защищает мозг от травм и нарушений, а также возмещает искажение его размеров, осуществляя перемещения, в зависимости от динамики, поддерживает энергию нейронов и баланс осмоса в тканях.
Через спинномозговую жидкость в венозную систему выбрасываются шлаки и токсины, что появляются в церебральной ткани при обмене веществ. Ликвор служит барьером на рубеже с кровяным руслом, он задерживает одни вещества, что поступают из крови, и пропускает другие. У здорового человека этот барьер способствует предупреждению попадания в мозговую ткань из крови разных токсинов.
Особенности у детей
Субарахноидальная оболочка у детей очень тонкая. У новорожденного ребенка объем субарахноидального пространства очень велик. По мере его роста пространство увеличивается. Оно достигает такого объема, как у взрослого человека, уже к подростковому возрасту.
Деформация цистерн
Цистерны играют особую роль в движении ликвора. Расширение цистерны головного мозга сигнализирует о расстройстве деятельности ликворной системы. Увеличение размера большой цистерны, что размещена в задней черепной ямке маленького размера, приводит к деформации структуры мозга достаточно быстро.
Обычно люди не испытывают дискомфорта при легком увеличении цистерн. Его могут тревожить небольшие головные боли, слабая тошнота, нарушение зрения. Если заболевание продолжает развиваться, оно может привести к серьезной опасности для здоровья.
Поэтому синтез и поглощение ликвора должны сохранять равновесие.
Если увеличена цистерна головного мозга и в ней собирается большое количество спинномозговой жидкости, говорят о таком заболевании, как гидроцефалия. Рассмотрим этот вопрос более детально.
Гидроцефалия
Это заболевание образуется при нарушении круговорота ликвора. Причиной тому может стать увеличенный синтез спинномозговой жидкости, трудности в его движении между желудочками и субарахноидальным пространством, сбой всасываемости ликвора через стенки вен.
Гидроцефалия бывает внутренней (жидкость образуется в желудочках), и наружной (жидкость скапливается в субпаутинном пространстве).
Заболевание возникает при воспалениях или нарушении обменных процессов, врожденных пороков путей, что проводят ликвор, а также в результате травм головного мозга. Наличие кист также приводит к появлению симптомов патологии.
Человек жалуется на головные боли по утрам, тошноту, рвоту. Может наблюдаться застой на дне глаза или отек зрительного нерва. В этом случае проводят томографию головного мозга для постановки правильного диагноза.
Цистерна головного мозга плода
С восемнадцатой по двадцатую неделю беременности женщины по результатам УЗИ можно говорить о состоянии ликворной системы плода. Данные дают возможность судить о наличии или отсутствии патологии головного мозга.
Большая цистерна легко идентифицируется при применении аксиальной плоскости сканирования. Она постепенно увеличивается параллельно с ростом плода. Так, на начало шестнадцатой недели цистерна составляет около 2,8 мм, а на двадцать шестой неделе ее размер увеличивается до 6,4 мм.
Если цистерны большего размера, говорят о патологических процессах.
Патология
Причины патологических изменений в головном мозге могут быть врожденные или приобретенные. К первым относится:
– АВМ Арнольда-Киари, что протекает при нарушенном оттоке спинномозговой жидкости;
– АВМ Денди-Уокера;
– Сужение водопровода мозга, вследствие этого возникает препятствие для движения ликвора;
– расстройства хромосом на генетическом уровне;
– черепно-мозговая грыжа;
– агенезия мозолистого тела;
– кисты, приводящие к гидроцефалии.
К приобретенным причинам относится:
– внутриутробная гипоксия;
– травма головного или спинного мозга;
– кисты или новообразования, нарушающие ток ликвора;
– инфекции, поражающие ЦНС;
– тромбоз сосудов, в которые поступает ликвор.
Диагностика
При нарушениях в ликворной системе проводят следующую диагностику: МРТ, КТ, изучение глазного дна, исследование цистерн мозга при помощи радионуклидной цистернографии, а также нейросонография.
Очень важно знать, как работает ликворная система, как возникает и проявляется ее патология. Чтобы пройти полноценное лечение в случае обнаружения патологий, необходимо вовремя обратиться к специалисту. Кроме того, результаты УЗИ на разных сроках беременности дают возможность изучить развитие головного мозга плода, чтобы сделать правильный прогноз и в будущем спланировать лечение.
Источник: https://fb.ru/article/330088/chto-takoe-tsisternyi-golovnogo-mozga
Автор статьи – Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Последнее, заключительное УЗИ при беременности проводится в третьем триместре. Согласно приказу Минздрава РФ №572 от 1/11/12 года ультразвуковой скрининг проводится в сроках 30-34 недели.
Цель проведения
Проведение Узи в третьем триместре преследует следующие цели:
- выявление врожденных пороков развития, которые проявляются поздно (к примеру, аневризма вены Галена);
- определение положения и предлежания ребенка;
- решение вопроса о методе родоразрешения, тактики ведения родов и сроков;
- соответствие срока гестации полученным данным (задержка развития плода);
- определить предполагаемый вес плода и его размеры;
- определить количество амниотической жидкости;
- оценить состояние придатков, матки и шейки матки, состоятельность рубца на матке;
- оценить плаценту, степень ее созревания и определить ее локализацию и плацентарную патологию;
- оценить пуповину, обвитие вокруг шеи;
- определить частоту сердечных сокращений;
- исследовать развитие всех внутренних органов и головного мозга.
Подготовка к УЗИ и методы проведения
Специальной подготовки к проведению заключительного УЗИ не требуется. Исследование проводится через переднюю брюшную стенку трансабдоминальным датчиком. Для этого беременной необходимо открыть живот. Кожа живота обрабатывается гелем для максимального контакта датчика с кожными покровами, который легко удаляется.
Интерпретация результатов
Фетометрия
- бипариетальный размер (БПР) – норма в 32-34 недели 85-89мм;
- лобно-затылочный размер – норма 102-107мм;
- окружность головы (ОГ) 309-323мм;
- обхват живота (ОЖ) 266-285мм;
- длина кости голени 52-57мм;
- длина бедра 62-66мм;
- длина плеча 55-59мм;
- длина предплечья 46-55мм;
- легкие – первой степени зрелости;
- рост плода от 43-47см;
- вес плода от 1790-2390г;
- ядро Беклара > 5мм
Измерение размеров плода важно в диагностике синдрома внутриутробной задержки развития (СВЗР), которая может быть трех степеней:
- при первой отставание в развитии на 2-3 недели,
- при второй на 3-4 недели,
- при третьей на 5 и более недель.
Внутренние органы
В выявлении врожденных пороков развития плода оценивают строение всех внутренних органов, лицевой скелет, головной мозг:
- части головного мозга: оценивается большая цистерна, желудочки боковые (гидроцефалия при увеличении размеров), мозжечок;
- лицевой череп: оцениваются носовая кость, глазницы и носогубный треугольник, губы и небо и прочее (позволяет выявить «заячью губу», «волчью пасть» и другое);
- строение позвоночника: исключить грыжевые выпячивания;
- осмотр сердечных камер, выявление грубых пороков развития клапанов и отверстий;
- размеры и структура желудка, почек, мочевого пузыря, кишечника и легких, степень их созревания;
- пол плода (важен для прогноза генетических аномалий и болезней).
Плацента
Оценивается толщина плаценты, нормы:
- 30 недель 16,7-28, 6мм;
- 31 неделя 17,4-29,7мм;
- 32 недели 18,1-30,7мм;
- 33 недели 18,8-31,8мм;
- 34 недели 19,6-32,9мм.
Об утолщении плаценты говорит увеличение показателя до 45мм, а об истончении толщина детского места 20 и менее мм. Также оценивается зрелость плаценты:
- 0 степень – до 30 нед.;
- 1 степень – 27-36 нед.;
- 2 степень – 34-39 нед.;
- 3 степень – больше 37 недель.
О преждевременном созревании плаценты свидетельствует 2 степень до 32 недель и 3 степень до 36 недель. При задержке созревания плаценты имеется 0-1 степень в случае доношенной беременности.
Оценивается локализация плаценты и ее предлежание (полное, частичное). Выявляется, но невсегда (в 25% случаев) преждевременная отслойка детского места:
- наличие эхонегативного пространства между маточной стенкой и плацентой;
- гематома (свежая отслойка) – жидкостное образование, содержащее мелкодисперсную смесь с четкими границами и повышенной звукопроводимостью.
Пуповина
- Оценивается пуповина в поперечном срезе и по показателям трех сосудов (наличие одной вены и двух артерий).
- Определяются петли пуповины и обвитие (одно- и многократное вокруг шеи ребенка).
- Также оценивается прикрепление пуповины к плаценте (возможно краевое, расщепленное и оболочечное).
- Выявляют аномалию прикрепления пуповины.
- Выявляется синдром единичной артерии пуповины. Диагностика кист пуповины в виде анэхогенных образований, которые не нарушают ход сосудов.
Амниотическая жидкость
- Общий объем околоплодных вод не должен превышать 1-1,5 литра. Рассчитывается и оценивается индекс амниотической жидкости. В среднем ИАЖ составляет 14,4см, колебания в пределах 7,7-26,9см.
- О маловодии свидетельствует имеющийся 1 карман с величиной менее 1см, о многоводии присутствие 2-х карманов с размерами больше 5см.
Матка, шейка и яичники
- Оцениваются маточные стенки, их толщина, тонус (при гипертонусе угроза преждевременных родов). Выявление узлов миомы, оценка состоятельности рубца (после хирургических вмешательств на матке).
- В случае определения кисты яичника на предыдущих УЗИ, оцениваются ее размеры, динамика, киста как препятствие для естественных родов.
- Оценивается шейка матки, длина и проходимость, соответствие зрелости шейки сроку беременности, а также выявление истмико-цервикальной недостаточности.
- В 32 недели шейка должна быть цилиндрической формы и плотно сомкнута, при сглаживании и укорочении шейки диагностируют угрозу преждевременных родов.
Ультразвуковое выявление заболеваний плода
- гемолитическая болезнь плода (ГБП): имеется отек плаценты, повышение ее эхогенности и звукопроводимости, за счет отека выявляется двойной контур плода в районе локализации плотных костей (голова и спина, бедро), определение асцита, перикардита, плеврита и водянки яичек, увеличение размеров печени и селезенки (гепатоспленомегалия), многоводие;
- диабетическая фетопатия: макросомия (крупный плод), многоводие, отек подкожной клетчатки интенсивный, увеличение размеров печени, отек подкожной клетчатки универсальный, без полисерозита;
- неиммунная водянка плода: выявление полисерозита, выраженного подкожного отека, большого количества вод, толстой и отечной плаценты.
Некоторые исследования при беременности
Источник: https://www.diagnos.ru/procedures/manipulation/uzi-berem/uzi-3-tr
Беременность всегда сопровождается определенными рисками, поэтому для их исключения или корректировки используют пренатальный скрининг, который является обязательным исследованием сложной беременности в современной медицине. В ходе скрининга исследуются биохимические и ультразвуковые показатели, которые состоят из анализа крови на гормоны и УЗИ для определения размеров всех жизненных показателей плода.
При нормальном течение беременности обходятся лишь плановым УЗИ, скрининг же назначается при подозрении на какое-либо отклонение от нормы или по желанию беременной женщины для 100% уверенности в правильном развитии плода внутри нее.
Существует группа риска женщин, которые нуждаются в обязательном скрининге плода:
- возраст после 35 лет (в особенности, если это первая беременность);
- наследственная предрасположенность к развитию пороков или отклонений в работе какой-либо системы, органа;
- перенесенные вирусные и инфекционные заболевания в I триместре;
- лечение опасными для плода фармацевтическими средствами;
- замершая предыдущая беременность, рождение мертвого ребенка, выкидыши.
Первый скрининг выполняют в 11-14 недель, состоит из 2-х этапов: УЗИ и взятие крови.
На исследовании специалист определяет срок беременности, количество плодов, их размеры. В ходе результатов определяется, правильно ли развивается эмбрион, и нет ли отклонений в показателях.
Второй – 16-20 недель – назначается лишь при отклонениях, выявленных в ходе первого исследования. УЗИ помогает осмотреть внутренние органы плода, их размеры и полноценное развитие, исследуется головной мозг и составляющие его части.
Есть таблица нормативных значений, по которой видно норму размеров боковых желудочков мозга у плода по неделям.
Увеличение желудочков головного мозга означает развитие вентрикуломегалии.
В норме у плода должно быть 4 желудочка, два из них находиться внутри белого мозгового вещества. Все они между собой соединяются с помощью сосудов. Размер боковых желудочков должен быть не больше 10 мм, их расширение считается началом патологического процесса, который влечет за собой негативные последствия для всего организма.
Причины образования
Вентрикуломегалия может протекать изолировано или же существовать на фоне других аномальных развитий в организме. Но зачастую увеличение желудочков не сопровождается у детского организма хромосомными патологиями.
причина патологии – генетические нарушения у беременной женщины, состояние которой осложнено различными негативными процессами.
Среди причин можно выделить наиболее распространенные:
- инфекции и вирусы у женщины, которые проникли внутри утробы;
- травмы во время вынашивания;
- невозможность нормального оттока спинномозговой жидкости, вызывающая водянку;
- гипоксия плода;
- наследственная предрасположенность, наследственная патология;
- внутреннее кровоизлияние;
- поражение головного мозга (деструктивное).
Увеличение размера желудочков может спровоцировать у новорожденного такие недуги, как синдром Дауна, Эдвардса или Бонневи-Ульриха. Кроме этого, патология может стать причиной нарушения функциональности некоторых важных структур организма, например, мозга, опорно-двигательного аппарата или сердца.
Первое УЗИ не может стать основанием для постановки диагноза. Для этого необходимо провести как минимум два исследования с промежутком в 3 недели для оценки динамики изменений. Так же необходима консультация со специалистом по генетике, кариотипирование плода, анализ выявленных отклонений в хромосомном строении.
Типы вентрикулимегалии
Патологию боковых желудочков мозга в современной медицине делят на 3 типа:
- легкая – в виде поражения, которое не нуждается в оперативных действиях;
- средняя – максимальный размер желудочков 15 мм, который создает затруднение оттока жидкости;
- тяжелая – характерное увеличение размеров мозговых желудочков, которое является лишь одним из множества составляющих, нарушающих работу мозга и всего организма.
Важно знать, что человеческий организм имеет отличительную особенность: желудочки мозга немного ассиметричны, выявить это можно еще в период вынашивания плода. У мальчиков эти различия немного больше выражены, нежели и девочек.
Если ширина колеблется от 10 до 15 мм, такие случае именуют «пограничной» вентрикуломегалией и это увеличивает риск нарушения работы ЦНС и других жизнеобеспечивающих органов.
Она может протекать бессимптомно до определенного времени, но является началом развития сложного патологического процесса и может повлечь за собой развитие сердечного порока, нарушения развития мозга, инфекции и многие другие негативные моменты внутриутробного развития.
Осложнения и негативные последствия
Ненормальное развитие мозговых желудочков может повлечь за собой очень тяжелые осложнения, и даже гибель еще не родившегося ребенка.
Эта патология может спровоцировать преждевременные роды, инвалидность малыша, серьезные нарушения функциональности систем и внутренних органов.
Если появление этих нарушений было вызвано генетической предрасположенностью, могут наблюдаться следующие отклонения:
- водянка головного мозга (гидроцефалия);
- умственная отсталость или синдром Дауна;
- физическое недоразвитие, нарушение в функциях опорно-двигательного аппарата;
- синдром Патау или Тернера;
- неправильное соединение вен, артерий, лимфоузлов.
Методы лечения
Главный принцип лечения данного недуга – своевременное выявление и устранение причины, спровоцировавшей это заболевание. При попадании инфекции внутри утробы, перед врачами стоит задача убить эту инфекцию с помощью медикаментозной терапии.
Целью лечения является устранение провоцирующего фактора и предотвращение возможных осложнений и последствий, которые могут проявиться в ходе болезни и нанести непоправимый вред вплоть до летального исхода.
Так как патология появляется внутриутробно, фармацевтическое лечение предназначается для будущей матери. Легкие формы болезни могут обойтись и без медикаментозных средств, достаточно регулярного контроля динамики развития и постоянное наблюдение у врача.
Для средних и тяжелых форм лечение назначается незамедлительно, включая такие группы препаратов:
- витаминные комплексы и минералы;
- антигипоксанты для того, чтобы повысить устойчивость тканей к недостатку кислорода в организме;
- мочегонные средства для выведения лишней жидкости;
- ноотропы, которые улучшают кровообращение;
- диуретики;
- для предотвращения неврологических нарушений используют специальные средства, которые не дают калию вымываться из организма.
В комплексе с лекарственными средствами назначается курс массажа и занятия лечебной физкультурой. Эти меры назначают и для деток, которые появились на свет с патологией для того, чтобы укрепить мышцы. В любом случае, при своевременно предпринятых мерах есть большой шанс обрести нормальную полноценную жизнь маленькому ребенку.
По статистике более 75% детей перерастают подобное состояние и развиваются дальше без отклонений от нормальных показателей сверстников.
Однако есть ситуации, при которых медикаментозная терапия не дает должных результатов ни в утробе матери, ни при появлении на свет. Такие патологии решаются исключительно хирургическими методами. В ходе операции в черепе ребенка устанавливается специальная трубка-дренаж, которая будет способствовать отводу от мозга избыточного количества жидкости.
Профилактические меры
Чтобы предупредить развитие патологий, женщина в период планирования должна следовать принципам здорового образа жизни, а также принимать фолиевую кислоту, проводить профилактику и своевременное лечение различных хронических недугов, вирусных инфекций и т.д. Обязательным является медицинская консультация у врача-генетика.
Вентрикуломегалия является очень опасным недугом, который несет прямую опасность жизни и здоровью малыша.
Именно поэтому нельзя пренебрегать обследованиями и наблюдениями у врача во время вынашивания плода.
Вовремя выявленная проблема и своевременное начатое устранение этой проблемы повышают шансы на здоровое будущее ваших детей. С помощью терапии можно устранить последствия и осложнения от болезни.
Эта заболевание диагностируют и у взрослых людей с помощью КТ и МРТ, но отклонение от нормы может и не мешать нормальному функционированию мозга и ЦНС, важно лишь контролировать эти процессы и постоянно следить за развитием недуга.
Источник: https://NashiNervy.ru/tsentralnaya-nervnaya-sistema/normalnoe-razvitie-bokovyh-zheludochek-mozga.html
Как правило, УЗ-сканирование в III триместре беременным назначается на 32 неделе. Те женщины, которые не проходят процедуру в назначенный срок, направляются на нее в 34 недели.
В ходе сканирования составляется протокол, в который вносятся получаемые результаты. Расшифровать их, не имея соответствующих знаний из области ультразвуковой диагностики, невозможно.
Что же представляет собой вся та информация, которая указывается в протоколе?
Сканирование на 34 неделе: для чего нужно?
Ультразвуковое исследование в 34 недели беременности проводится с определенными целями. Они включают в себя:
- Определение предлежания и положения плода. Эта информация необходима врачу для того, чтобы определиться с методом родоразрешения. Одни женщины могут родить естественным путем, другим требуется родоразрешающая операция.
- Уточнение предполагаемого веса, размеров плода, изучение его анатомических структур. Благодаря этим данным специалисты определяют соответствие параметров сроку вынашивания, выявляют патологии, которые невозможно было диагностировать на ранних сроках.
- Расчет количества амниотической жидкости. Этот показатель необходим для определения того, имеется ли у женщины многоводие или маловодие.
- Оценка движений и дыхания плода.
- Определение толщины, места расположения плаценты и соответствия ее степени зрелости периоду вынашивания, выявление патологических включений в структуре плаценты.
- Исключение наличия осложнений. Некоторые патологические состояния препятствуют самопроизвольным родам.
Результаты ультразвукового исследования
Без УЗИ не обходится ведение ни одной беременности. Широкое применение эхографии обусловлено тем, что благодаря ей удается получать высокоинформативные результаты без причинения вреда плоду и женщине, без нарушения целостности кожи.
Что может показать сканирование на 34 неделе?
При проведении эхографии на мониторе прибора отображается изображение плода.
На 34 неделе беременности он занимает много места в полости матки и не перемещается так свободно, как это делал на ранних сроках.
Как правило, именно в этот период головка плода опускается к входу в таз. Это подготовительный процесс к родоразрешению. Называется он опущением предлежащей части плода.
Приблизительно в 5% случаев в таз опускаются ноги или ягодицы. Это ягодичное предлежание, которое может нарушить нормальное течение родоразрешения. В большинстве случаев оно меняется на 35-й неделе беременности. С целью установления того, произошло ли изменение положения, выполняется серия контрольных ультразвуковых сканирований.
Показатели результатов и их расшифровка
Специалисты, получая результаты в ходе проведения УЗИ, заполняют протокол ультразвукового скринингового исследования. Его обязательная составляющая – это фетометрия. Она включает в себя различные параметры, по которым определяют, развивается ли плод в соответствии со сроком вынашивания. В число фетометрических показателей входят:
- БПР. Таким сокращением обозначают один из размеров головы – бипариетальный. Этот параметр – расстояние между теменными костными структурами (от наружной поверхности верхнего контура до внутренней поверхности нижнего контура).
- ЛЗР. Это еще один из размеров головы – лобно-затылочный. Он представляет собой расстояние, разделяющее лобную и затылочную кости.
Помимо вышеназванных показателей на 34 неделе беременности измеряются размеры головы и живота в окружности, длины бедренных и плечевых костных структур, а также костей предплечья и голени. Эти показатели не требуют расшифровки, так как их названия являются понятными.
Следующий раздел протокола скринингового исследования – это анатомия плода. Сперва специалисты изучают головной мозг:
- 1-я плоскость исследования необходима для того, чтобы оценить боковые желудочки;
- 2-я плоскость исследования, проходящая через затылочные и лобные рога боковых желудочков, позволяет определить их ширину;
- в 3-й плоскости исследования заметны ножки мозга, зрительные бугры, III желудочек.
В ходе УЗИ в головном мозге измеряется большая цистерна. Она включена в число тех показателей, которые подлежат обязательному оцениванию во время ультразвукового скринингового сканирования. По ширине большой цистерны головного мозга определяют наличие генетических нарушений у плода.
В обязательную часть протокола входит оценивание структур лица. Специалисты рассматривают профиль, глазницы, носогубный треугольник. Благодаря изучению профиля выявляются новообразования, пороки, генетические патологии.
При оценке органов зрения исключаются аномалии размеров, количества и расстояния между глазницами. Носогубный треугольник рассматривается специалистами для того, чтобы убедиться в отсутствии или наличии расщелин лица.
При проведении пренатальной эхографии на 34 неделе беременности также оцениваются следующие внутренние органы и системы:
- сердце;
- органы дыхательной системы;
- желудочно-кишечный тракт;
- мочевыделительная система;
- органы половой системы;
- опорно-двигательная система.
Протокол ультразвукового скринингового исследования также включает в себя третью часть. В ней указываются характеристики плаценты (расположение, толщина, структура, степень зрелости), пуповины (количество сосудов в ней, наличие обвития вокруг шеи плода), объем амниотической жидкости.
Нормы показателей
При получении результатов скринингового на 34 неделе беременности УЗИ, можно сравнить цифры из протокола с нормативными значениями из нижеприведенной таблицы.
| Фетометрический параметр | Нормативное значение, в миллиметрах | ||
| Процентиль | |||
| 10 | 50 | 90 | |
| Размер головы, называемый бипариетальным | 79 | 86 | 93 |
| Лобно-затылочный размер | 101 | 110 | 119 |
| Размер головы в окружности | 293 | 312 | 331 |
| Размер живота в окружности | 275 | 300 | 325 |
| Длины бедренных костных структур | 60 | 65 | 70 |
| Длины плечевых костных структур | 55 | 59 | 63 |
| Длина костных структур предплечья | 48 | 52 | 56 |
| Длина костных структур голени | 55 | 60 | 65 |
| Биометрия органов | Нормативное значение, в миллиметрах | ||
| Процентиль | |||
| 5 | 50 | 95 | |
| Ширина переднего рога бокового желудочка головного мозга | 7,7 | 9,2 | 10,7 |
| Ширина заднего рога бокового желудочка головного мозга | 6,7 | 8,4 | 10,1 |
| Ширина тела бокового желудочка головного мозга | 6,3 | 9,2 | 12,0 |
| Ширина большой цистерны головного мозга | 5,3 | 7,5 | 9,9 |
| Диаметр глазницы | 15 | 17 | 20 |
| Продольный размер печени | 44,5 | 58,3 | 72,1 |
| Вертикальный размер печени | 21,7 | 29,1 | 36,5 |
| Поперечный размер печени | 16,0 | 32,0 | 48,0 |
При оценке внутренних органов плода, как это видно из таблицы, определяется несколько размеров. В протоколе указывается только то, соответствует ли норме конкретный орган, визуализируется ли он в момент сканирования.
Что касается плаценты, то ее толщина на этапе 34 недели по УЗИ должна составлять 33,89 мм (26,8–43,8 мм). Также в протокол вносится такой показатель как индекс околоплодных вод. Его норма составляет:
- 70 мм (2,5 процентиль);
- 79–81 мм (5 процентиль);
- 140–142 (50 процентиль);
- 248–249 мм (95 процентиль);
- 278–279 мм (97,5 процентиль).
О чем может говорить отклонение показателей от нормы?
Эхография позволяет специалистам решать множество задач:
- оценивать фетометрические показатели для того, чтобы определить их соответствие сроку беременности и исключить задержку развития плода;
- оценивать анатомическое строение плода для выявления различных патологических состояний и аномалий развития;
- оценивать плаценту и объем амниотической жидкости для получения дополняющей информации о протекании беременности.
Выход фетометрических показателей за нижнюю границу свидетельствует о задержке развития плода. При отсутствии анатомических нарушений женщины не позднее, чем через пару недель, проходят дополнительное ультразвуковое сканирование.
При проведении УЗИ оценивается расположение внутренних органов. В некоторых случаях они располагаются аномально. Подобное может быть, например, с желудком. Изменение его расположения часто связано с диафрагмальными грыжами, аномальным взаиморасположением органов внутри брюшной полости и сердца.
Увеличенные параметры живота и печени могут свидетельствовать о наличии гепатомегалии. Причины, вызывающие это отклонение, разнообразны.
К ним относят внутриутробные инфекции (цитомегаловирус, краснуху, ветряную оспу, сифилис), метаболические нарушения, печеночные образования, гемолиз, застойную сердечную недостаточность, врожденную гемолитическую анемию, врожденные пороки сердца.
С помощью УЗИ иногда выявляется крипторхизм. Прежде чем расшифровать этот термин, стоит отметить, что при нормальном развитии у плода мужского пола к 30–32 неделям беременности завершается процесс опускания яичек в мошонку.
Если при проведении пренатальной диагностики эти структуры в мошонке на получаемом изображении отсутствуют, то специалисты ставят диагноз «крипторхизм». Этим термином обозначается задержка яичка при опускании в мошонку на естественном пути.
Причины этой патологии могут быть:
- анатомо-механические (маленькая длина семенного канатика);
- эндокринные (гормональная дисфункция);
- генитальные (дисплазия, гипоплазия яичка).
По результатам оценки околоплодных вод могут быть поставлены такие диагнозы, как маловодие и многоводие.
Маловодие (недостаточное количество амниотической жидкости) устанавливают тогда, когда индекс амниотической жидкости оказывается ниже 5 процентиля.
Многоводие (чрезмерное количество жидкости, которая окружает плод) характеризуется увеличением значения этого показателя более 97,5 процентиля.
В заключение стоит отметить, что ультразвуковое сканирование сегодня – это популярная диагностическая процедура, назначаемая всем беременным женщинам трижды за период вынашивания ребенка.
Она отличается от других способов исследования тем, что является неинвазивной, высокоинформативной и безопасной.
Это позволяет многократно применять ультразвуковое сканирование у одной пациентки, выявлять различные патологии.
Источник: https://uziprosto.ru/ultrazvuk/beremennost-po-nedeliam/uzi-na-34-nedele-normy-i-patologii.html
Поделиться:
Нет комментариев
Увеличение большой цистерны у плода. Крупные цистерны головного мозга
Дата сообщения: 18.04.2012 09:35
Елена
Здравствуйте!Наше заключение:легкое расширение большой цистерны.УЗИ показало:высота пр.бок.желудочка 4 мм,лев. бок.желудочка 4 мм, р-р передних рогов 3 мм, р-р антр.части и задних рогов -норма,3 желудочек- 3 мм, 4 желудочек-норма, эхогенность ликвора-анэхогенный, эхог. вентрикулярной стенки-обычная, сосуд. сплет не расширены,однородные,8 мм, субарахн. простр. по конвекситальным поверх-ям лобных долей гол.мозга-норм, латеральные щели 4 мм, не расширены, Большая цистерна мозга 7 мм,межполушарная щель норм.,перивентрикулярная область:эхогенность-умеренная, структ.изменений нет, подкорковые гангли и зрит.бугры-норм. Хотелось бы узнать:1.Возможны ли какие-либо последствия, которые могли бы повлиять на дальнейшее развитие ребенка(дочке 3 месяца)2.Какое лечение и уход необходимы.
Расположенная в промежуточной зоне между твердой мозговой оболочкой и пиамадре, арахноид является менингелем, который получает свое название из-за его морфологического сходства с тканью паука, то есть с его конфигурацией сетки. Это самая тонкая из трех мозговых оболочек, прозрачный и неваскуляризованный слой, прикрепленный к твердой мозговой оболочке.
Это принципиально для этого менингеля и пространства между арахноидами и пиамаром, где циркулирует спинномозговая жидкость. Кроме того, он находится в арахноиде, где происходит конец жизненного цикла спинномозговой жидкости, которая возвращается в кровоток через ворсинки или структуры, известные как арахноидные грануляты, в контакте с крупными венами, которые проходят через твердую.
Дата сообщения: 18.04.2012 09:39
Очень на Вас надеюсь…
Дата сообщения: 20.04.2012 22:48
Папкина Е.Ф.
Елена,по данным вашего УЗИ-практически норма.Лечение назначает невролог только в случае отклонений в неврологическом статусе ребёнка.
Дата сообщения: 23.04.2012 13:40
Гость
В чем и как проявляется неврологический статус ребенка и в каком возрасте? Спасибо!
Самый внутренний, самый гибкий менингеальный контакт со структурами нервной системы — это пиатер. В этом слое вы можете найти многочисленные кровеносные сосуды, которые орошают структуры нервной системы. Это тонкая мембрана, которая остается зацепленной и проникает в мозговые трещины и свертки. В той части пиама, которая контактирует с мозговыми желудочками, мы можем обнаружить сосудистые сплетения, структуры, в которых высвобождается спинномозговая жидкость, синтезирующая и высвобождающая нервную систему.
Хотя мозговые оболочки расположены одна за другой, факт состоит в том, что некоторые промежуточные пространства, через которые протекают потоки спинномозговой жидкости, могут быть найдены. Существует два промежуточных пространства: один между твердой мозговой оболочкой и арахноидами, называемый субдуральным пространством, а другой — между арахноидами и пиамаром, субарахноидальным. Следует также упомянуть, что в спинном мозге мы можем найти еще одно пространство — эпидуральное пространство. Эти пространства следующие.
Дата сообщения: 23.04.2012 21:01
Елена,чтобы оценить неврологический статус ребёнка,нужна плановая консультация невролога в определённые сроки его жизни-в 1,3,6 ,9 месяцев и 1 год.При отклонениях назначается лечение и контроль УЗИ головного мозга,в связи с чем сроки между плановыми осмотрами могут сокращаться.Поэтому по интернету лечение вам никто не назначит.
Находящийся между твердой мозговой оболочкой и арахноидальным субдуральным пространством является очень небольшим разделом между этими мозгами, через которые циркулирует интерстициальная жидкость, которая купает и питает клетки разных структур. Под арахноидом и при контакте с арахноидами и пиамаром мы можем найти субарахноидальное пространство, через которое течет спинномозговая жидкость. В некоторых областях субарахноидального пространства расширяется разделение арахноидов и пиама, образующих большие церебральные цистерны, из которых спинномозговая жидкость распределяется по остальной части мозга.
Дата сообщения: 02.07.2012 20:19
Здравствуйте! Моей девочке в 1 месяц делали нейросонографию было все в норме сейчас ей 4мес. и у нее есть изменеия расширение3 желудочка большой цистерны мозга метполушарной щели и субарахнодального пространства индекс передних рогов 32мм жел.-полуш.индекс-0,3 глубина переднего рога справа 4 слева 4 тела боковых желудочков справа 3 слева 3 задние и нижние рога в норме третий желудочек 4,5 большая цистерна мозга -8 межполушарная щель 4,4 субарахноидальное пространство 4,7
эхогенность ликвора-энхогенная сосудистые сплетения однородные были в 1мес неоднородные эхогеность перивентикулярных отделов средняя была повышенав 1 месяц дифузных изменений мозга и очаговых нет подкорковые ганглии и зрительные бугрымозжечок и стволовая часть мозга не изменены IR передняя мозговая артерия-0,66 а еще моя девочка перенесла остеомиелит ей было 9 дней разрушений костей нет гноя не было пропал слух 2 месяца аудиоскрининг не показывал что ребенок слышит провели курс лечения невропатолога вроде прошел и еще у нее мягкое небо все время вырывает помогите и подскажите насколько все это опасно и с чего начать лечние пожалуйста спасибо заранее
В то время как в энцефалоне самый внешний слой твердой кости прикреплен к черепу, то же самое не происходит внутри позвоночника: в спинном мозге имеется небольшой промежуток между костью и костным мозгом. Это разделение — это так называемое эпидуральное пространство, где есть соединительная ткань и липиды, которые защищают костный мозг, когда мы двигаемся или меняем положение.
Именно в этом месте эпидуральная анестезия вводится женщинам, которые находятся в процессе родов, блокируя передачу нервных импульсов между спинным мозгом и нижним телом. Существование мозговых оболочек является большим преимуществом для человека, когда дело доходит до поддержания функционирования нервной системы. Это связано с тем, что эти мембраны выполняют ряд функций, которые позволяют адаптироваться, что можно резюмировать в следующем.
Дата сообщения: 02.07.2012 21:32
Дата сообщения: 10.07.2012 09:50
Елена Анатольевна
Добрый день! У моей дочери по данным последней ЭЭГ легкое расширение 3 желудочка. В анамнезе 2 года назад сотрясение гол.мозга легкой степени. Предыдущие ЭЭГ показывали компенсацию. С весны начала болеть голова при шуме, после физкультуры. Подскажите, с чем может быть связано возникшее расширение 3 желудочка. Доктор выписала циннаризин в течение 3 недель. Нужны ли какие либо дополнительные обследования. Будем благодарны за любой совет!
Менингеальная система в целом предполагает наличие барьера и демпфирующего элемента, который предотвращает или затрудняет удары, травмы или травмы, вызывающие серьезные или непоправимые повреждения центральной нервной системы, мы говорим о черепе или спинном мозге.
Позволяет мозгу оставаться здоровым и стабильным
Они также действуют как фильтр, который предотвращает проникновение вредных химических веществ в нервную систему. То есть, мозговые оболочки обеспечивают защиту, которая состоит из физического барьера и в то же время химического. Менинги участвуют в генезе и позволяют циркуляцию спинномозговой жидкости, ключевой элемент в ликвидации отходов, образующихся в результате непрерывного функционирования головного мозга, и для поддержания внутричерепного давления.
Дата сообщения: 10.07.2012 14:52
Нет информации о ребёнке: возраст,вес,поведение и заочно будут лишь приблизительные советы.
Дата сообщения: 12.07.2012 18:49
олеся
сыну 2.5 м, ставят расширение большой цистерны(9 мм)и очень маленький родничок.Насколько это серьёзно?
Дата сообщения: 14.07.2012 13:09
Другие жидкости, такие как интерстициальные, также циркулируют через эту систему, позволяя водной среде, в которой нервная система должна быть стабильной. Наличие мозговых оболочек препятствует слишком сильной нервной системе, фиксируя структуры, которые являются ее частью, в более или менее устойчивой ситуации и поддерживает фиксированную внутреннюю структуру, как и внутричерепную полость, и ее деление на клетки. Это важно, потому что консистенция большинства частей нервной системы является почти студенистой и поэтому не должна оставаться на месте.
Олеся,это норма.
Дата сообщения: 10.08.2012 23:56
Сидрат
Добрый день! Сыну 2 мес, поданным нейросонографии получили заключение: гипоксически-ишемические изменения;расширение большой цистерны головного мозга(12 мм). При этом в настоящий момент находимся на лечении от желтушки в больнице (после 7 капельниц глюкоза и эссенциале — билирубин 31). От лечащего врача прозвучала фраза о возможной гидроцефалии. Подскажите, пожалуйста, насколько опасен такой показатель большой цистерны? Очень переживаю
Хотя восприятие раздражителей и внутренних состояний организма связано с работой нервной системы, сама центральная нервная система не имеет рецепторов, которые сообщают о внутренних проблемах, таких как ноцицепторы. К счастью, это не относится к менингам, у которых есть получатели напряжения, расширения, давления и боли, а также благодаря тому, что происходит в этой части внутренней среды.
Таким образом, именно благодаря им можно зафиксировать существование неврологических проблем, при этом головные боли являются результатом изменений в этих мембранах. Анатомо-клинический обзор менингов и внутричерепных пространств с особым упором на хроническую субдуральную гематому.
- Мексиканский журнал неврологии: 9: 17.
- Принципы анатомии и физиологии.
- Девятый. издание.
Основные понятия о патофизиологии мозга и мониторинг внутричерепного давления.
Дата сообщения: 13.08.2012 21:21
Сидрат,в норме размер б.цистерны-10мм,так что по одному этому показателю гидроцефалию не поставишь.
Дата сообщения: 14.08.2012 21:41
Были на консультации у невролога, сказали, что это внутричерепное давление, прописали актовегин в.м. 10 дней, глицерин пить и массаж. Торопиться ли проводить такое лечение или проконсультироваться у другого врача?
Основные понятия о патофизиологии мозга и контроле внутричерепного давления. Введение Многие энцефалические процессы, которые вызывают гибель пациентов, представляющих их, опосредуются внутричерепной гипертензией. Естественная история этого неумолимо ведет к этой энцефальной смерти. Цель этой работы — провести обзор патофизиологии мозга и мониторинг внутричерепного давления.
Введение Многие мозговые процессы, вызывающие смерть, опосредуются внутричерепной гипертензией. Естественный ход этого состояния неизбежно приводит к смерти мозга. Целью этого исследования является проведение систематического обзора мозговой патофизиологии и контроля внутричерепного давления.
7-10-2012, 15:52
Оболочки мозга
Оболочки головного мозга (meninges) (рис. 4.1.47)
Рис. 4.1.47. Оболочки головного мозга, венозный синус и кровоснабжение коры: 1 — серп мозга; 2- верхний сагиттальный синус; 3-кора мозга; 4 — кортикальные ветви артерий мозга; 5 — кортикальные ветви вен моз1а; б-латеральная лакуна; 7-арахноидальные грануляции; 8 — эмиссарная вена; 9 — веточка поверхностной вены головы; 10- венозный анастомоз; 11 -диплоидная вена; 12 — губчатая часть кости (диплое); 13 — твердая мозговая оболочка мозга; 14 — арахноидальные трабекулы; 15 — периваскулярное пространство; 16-пограничная пластинка периваскулярной глии; 17 — субарахноидальное пространство; 18 — мягкая мозговая оболочка; 19 — паутинная оболочка
Церебральная патофизиология, Цереброспинальная жидкость, Мониторинг, Внутричерепное давление. Мозговая патофизиология, Цереброспинальная жидкость, Мониторинг, внутричерепное давление. Введение. Общий знаменатель или конечный путь смерти мозга у многих пациентов, страдающих неврологическими заболеваниями, — это отек мозга и его непосредственное следствие, внутричерепная гипертензия. Эти процессы включают, в основном, тяжелую травматическую черепно-мозговую травму, цереброваскулярные заболевания и внутричерепную опухолевую болезнь.
составляют непосредственное продолжение оболочек спинного мозга — твердой, паутинной и мягкой.
Твердая оболочка (dura mater encephali) — плотная белесоватая соединительнотканная оболочка, лежащая снаружи от остальных оболочек. Наружная ее поверхность непосредственно прилежит к черепным костям, для которых твердая оболочка служит надкостницей, в чем состоит ее отличие от такой же оболочки спинного мозга. Внутренняя поверхность, обращенная к мозгу, покрыта эндотелием и вследствие этого гладкая и блестящая. Между ней и паутинной оболочкой мозга находится узкое щелевидное пространство (spatium subdurale). заполненное небольшим количеством жидкости. Местами твердая оболочка расщепляется на два листка. Такое расщепление имеет место в области венозных синусов, а также в области ямки у верхушки пирамиды височной кости (impressio trigemini), где лежит узел тройничного нерва.
Череп, после закрытия швов и родничков, становится нерастяжимой структурой и, следовательно, поддерживает постоянный объем независимо от его содержимого. В нормальных условиях это содержание можно разделить на 3 отделения: церебральную паренхиму, спинномозговую жидкость и кровь. Когда объем одного из трех компонентов увеличивается, давление, оказываемое указанным отсеком на другие, также увеличивается.
Позже происходит снижение потока мозга. Только в хронических ситуациях паренхима способна деформироваться, за счет потери некоторых внеклеточных вод и даже нейронов и глии. На втором этапе система регулирования находится на пределе и не позволяет смягчить увеличение давления, вторичное по отношению к увеличению объема.
Твердая оболочка отдает со своей внутренней стороны несколько отростков, которые, проникая между частями мозга, отделяют их друг от друга.
Серп большого мозга (falx cerebri) расположен в сагиттальном направлении между обоими полушариями большого мозга.
Намет мозжечка (tentorium cerebelli) представляет горизонтально натянутую пластинку, слегка выпуклую кверху наподобие двускатной крыши. Пластинка эта прикрепляется по краям sulcus sinus transversus затылочной кости и вдоль верхней грани пирамиды височной кости на обеих сторонах до processus clinoideus posterior клиновидной кости. Намет мозжечка отделяет затылочные доли большого мозга от нижележащего мозжечка.
Таким образом, патологические состояния, такие как анемия или гипоксия, уменьшат содержание артериального кислорода, что может привести к недостаточной церебральной доставке кислорода. Как мы уже указывали выше, это соответствует церебральной паренхиме 80% внутричерепного содержимого.
Венозное давление внутричерепного пространства, представленное давлением в верхнем продольном синусе. Паренхимное отделение имеет компенсаторную функцию в случае медленно растущих поражений головного мозга, поскольку они могут вызывать деформацию или ремоделирование смежной ткани головного мозга за счет уменьшения внеклеточной воды и, в некоторых случаях, потери нейронов и глиальных клеток, хотя эти процессы мало известны. У пожилых пациентов, где существует большая часть атрофии головного мозга, рост поражения с массовым эффектом лучше переносится, чем у молодых людей с большим объемом мозга.
Серп мозжечка (falx cerebelli) располагается, так же как и серп большого мозга, по средней линии вдоль crista occipitalis interna до большого отверстия затылочной кости, охватывая отверстие по бокам двумя ножками.
Диафрагма седла (diaphragma sellae) представляет собой пластинку, ограничивающую сверху вместилище для гипофиза на дне турецкого седла. В середине она прободается отверстием для пропуска воронки (infundibulum), к которой прикрепляется гипофиз.
Позднее сократилось сосудистое отделение. Соотношение между разностью по объему и внутричерепным перепадом давления, то есть объемом, необходимым для получения известного изменения давления, известно как «соответствие мозга». Это относится к адаптивной способности черепной полости, чтобы терпеть увеличение ее объема в зависимости от резерва его механизмов компенсации.
Еще один аспект, который следует учитывать, заключается в том, что кривая давления-объема соответствует кранио-спинальной оси, когда существует свободная связь между этими двумя пространствами. Однако на рынке существует множество устройств, в зависимости от их внутричерепного расположения и типа датчика давления, который они используют.
Кровеносные сосуды твердой оболочки питают также кости черепа. Из артерий самой крупной является средняя мозговая артерия (а. meningea media), ветвь a. maxillaris, проходящая в череп через остистое отверстие (foramen spinosum) клиновидной кости. В передней черепной ямке разветвляется небольшая ветвь глазной артерии (a. ophthalmica), а в задней — веточки восходящей глоточной артерии (a. pharingea ascendes). Кроме того, в задней черепной ямке разветвляются позвоночные артерии (аа. vertebrates) и затылочная артерия (a. occipitalis). Проникают последние в полость черепа через сосцевидное отверстие (foramen mastoideum). Вены твердой оболочки сопровождают соответствующие артерии, обычно по две. Впадают они в синусы и крыловидное сплетение (plexus pterigoideus).
Декомпрессионная краниотомия: показания и методы. Декомпрессионная краниэктомия: показания и методы. Родриго Морейра Фалейро 1; Луанна Роша Виейра Мартинс 2. Методика процедуры требует широкого удаления кости, большего, чем те, которые обычно используются при гематомах и синяках, причем предпочтительным является разрез Т — Кемп, поскольку он обеспечивает широкий доступ к переднему сегментоподобным областям и большую декомпрессию кости.
Ключевые слова: черепно-мозговые травмы; трепанация; Внутричерепная гипертензия. Декомпрессионная краниотомия — это хирургический метод, используемый для немедленного снижения внутричерепного давления. Это обычно указывается в случаях отека головного мозга, острой субдуральной гематомы, а также при отсутствии травматических заболеваний. 1 Он состоит из краниотомии и расширения твердой мозговой оболочки, чтобы приспособить опухший мозг. Кость может быть временно помещена в подкожную ткань брюшной полости или не учитываться для последующей акриловой краниопластики.
Кроме собственных вен, твердая оболочка содержит ряд вместилищ, собирающих кровь из мозга и называемых синусами твердой оболочки (sinus durae matris).
Синусы представляют венозные, лишенные клапанов каналы (треугольные в поперечном сечении), залегающие в толще самой твердой оболочки по местам прикрепления ее отростков к черепу. Синусы отличаются от вен строением своих стенок. Синусы образованы туго натянутыми листками твердой мозговой оболочки. Вследствие этого они не спадаются при разрезе и зияют . Неподатливость стенок венозных синусов обеспечивает свободный отток венозной крови при смене внутричерепного давления, что важно для бесперебойной деятельности головного мозга, чем и объясняется наличие таких венозных синусов только в черепе.
Имеются следующие синусы:
поперечный синус (sinus transversus) является самым большим и широким. Расположен он по заднему краю tentorium cerebelli в одноименной борозде затылочной кости (sulcus sinus transversus), откуда он спускается в виде сигмовидного синуса (sinus sigmoideus). Далее он переходит в устье внутренней яремной вены (v. jugularis interna). Благодаря этому поперечный и сигмовидный синусы служат главным коллектором для всей венозной крови полости черепа. В него, частью непосредственно, частью опосредованно, впадают все остальные синусы. Непосредственно в него впадают: верхний сагиттальный синус (sinus sagittalis superior). По бокам от нижнего сагиттального синуса (sinus sagittalis inferior), в толще твердой оболочки, заложены так называемые кровяные озера — небольшие полости, сообщающиеся с одной стороны с синусом и диплоическими венами, а с другой — с венами твердой оболочки и мозга.
Затылочный синус (sinus occipitalis) является как бы продолжением. Проходит он в основании серпа мозжечка от краевого синуса (sinus marginalis) до синусного стока (confluens sinuum). Прямой синус (sinus rectus) образуется при соединении большой вены мозга и нижнего сагиттального синуса. Идет он в направлении синусного стока вдоль линии прикрепления серпа мозга к намету мозжечка.
В месте, где сходятся названные синусы (sinus transversus, sinus sagittalis superior, sinus rectus и sinus occipitalis), образуется общее расширение, известное как сток синусов (confluens sinuum).
На основании черепа, сбоку турецкого седла, расположена пещеристая пазуха (sinus саvemosus), имеющая вид венозного сплетения, окружающего внутреннюю сонную артерию. Она соединяется с таким же образованием другой стороны двумя поперечными анастомозами, называемыми межпещеристыми синусами (sinus intercavernosi), проходящими спереди и сзади гипофизарной ямки (fossa hypophysialis), вследствие чего в области турецкого седла образуется венозное кольцо.
Пещеристая пазуха представляет сложный анатомический комплекс, в состав которого, кроме самой пазухи, входят внутренняя сонная артерия, нервные стволы и окружающая их соединительная ткань. Все эти образования составляют как бы особый прибор, играющий важную роль в регуляции внутричерепного тока венозной крови. Спереди в пещеристую пазуху вливается верхняя глазная вена (v. ophthalmica superior), проходящая через верхнюю глазничную щель, а также нижний конец sinus sphenoidalis, идущего вдоль края малого крыла клиновидной кости.
Отток крови из пещеристой пазухи совершается в два лежащих сзади синуса: верхний и нижний каменистый синусы (sinus petrosus superior et inferior), заложенные в соименных желобках (sulcus sinus petrosi superioris et inferioris). Оба нижних синуса соединяются между собой несколькими венозными каналами, которые лежат в толще твердой оболочки на базилярной части затылочной кости и называются в своей совокупности базилярным сплетением (plexus basilaris). Это сплетение сообщается с венозными сплетениями позвоночного канала, через которые, таким образом, оттекает кровь из полости черепа.
Главным путем оттока крови из синусов служат внутренние яремные вены . Кроме того, венозные синусы соединяются с венами наружной поверхности черепа посредством так называемых эмиссарных вен (vv. emissariae), проходящих через отверстия в черепных костях. Такую же роль играют небольшие вены, выходящие из черепа вместе с нервами через овальное, круглое отверстия и подъязычный канал. В синусы твердой оболочки также впадают диплоические вены (vanae diploicae), вены губчатого вещества костей черепа.
Диплоические вены представляют анастомозирующие друг с другом каналы, выстланные изнутри слоем эндотелия и проходящие в губчатом веществе плоских костей черепа.
Паутинная оболочка (arachnoidea епсе-phali). так же как и в спинном мозге, отделяется от твердой оболочки капиллярной щелью субдурального пространства. Паутинная оболочка не заходит в глубину борозд и углублений мозга, как мягкая оболочка, но перекидывается через них в виде мостиков, вследствие чего между ней и мягкой оболочкой находится подпаутинное пространство (cavitas subarachnoidealis), которое наполнено прозрачной жидкостью. В некоторых местах, преимущественно на основании мозга, подпаутинные пространства развиты особенно сильно. Образуют они при этом широкие и глубокие вместилища для спинномозговой жидкости, называемые цистернами. Цистерны описаны несколько ниже.
Все подпаутинные пространства широко сообщаются между собой и у большого отверстия затылочной кости непосредственно продолжаются в подпаутинное пространство спинного мозга. Кроме того, они находятся в прямом сообщении с желудочками мозга через отверстия в области задней стенки IV желудочка. В подпаутинных пространствах залегают мозговые сосуды, которые соединительнотканными перекладинами (trabeculae arachnoideales) и окружающей жидкостью предохраняются от сдавления.
Паутинная оболочка соединена с лежащей глубже мягкой оболочкой (pia mater) посредством тонких перемычек (трабекул). Эти две оболочки отделены друг от друга подпаутинным пространством, заполненным спинномозговой жидкостью. Мягкую и паутинную оболочки вместе часто называют «лептоменингиальной». На поверхностях, обращенных в субдуральное и субарохноидальное пространства, паутинная оболочка выстлана слоем плоских глиальных клеток, покрывающих трабекулы.
Ворсинки паутинной оболочки (наиболее крупные из них — пахиноновы грануляции) служат участками, через которые вещества из спинномозговой жидкости возвращаются в кровь. Они представляют собой бессосудистые выросты паутинной оболочки грибовидной формы, содержащие сеть щелевидных пространств и выпячивающихся в просвет синусов твердой мозговой оболочки. В них спинномозговая жидкость отделяется от крови лишь слоем глиальных клеток и эндотелием синуса. Они имеются у детей и у взрослых, но наибольшей величины и многочисленности достигают в старости. Грануляции служат для оттока спинномозговой жидкости в кровяное русло путем фильтрации. Мягкая мозговая оболочка отличается от паутинной оболочки тем, что на всем своем протяжении она плотно соединена с поверхностью головного мозга и спинного мозга . По этой причине она связана с поверхностным слоем астроцитов, которые вместе с мягкой оболочкой образуют так называемую пиаглиальную мембрану. В некоторых отделах подпаутинное пространство расширяется; эти расширения называют цистернами.
Мягкая оболочка образована тонким слоем соединительной ткани с высоким содержанием кровеносных сосудов и нервных волокон. С двух сторон мягкая оболочка покрыта менинготелием . От ткани мозга мягкая оболочка отделяется наружной пограничной глиальной мембраной и базальной мембраной, образующейся астроцитами. В областях крыши III и IV желудочков и некоторых участков боковых желудочков мягкая оболочка совместно с эпендимой принимает участие в образовании сосудистых сплетений, вырабатывающих спинномозговую жидкость.
Цистерны мозга
Цистерны мозга (субарахноидальные цистерны: cisternae) (рис. 4.1.48)
Рис. 4.1.48. Циркуляция спинномозговой жидкости: 1 — субарахноидальное пространство IV желудочка; 2 — IV желудочек; 3 — сильвиев водопровод; 4 — III желудочек; 5 — субарахноидальное пространство зрительного нерва; б — отверстие Монро; 7 — сосудистое сплетение бокового желудочка; 8 — боковой желудочек; 9 — цистерна зрительного перекреста; 10 — межножковая обходящая цистерна; 11-мозжечково-луковичная цистерна
образуются в тех местах, где мягкая оболочка отделена от паутинной оболочки широким пространством. Такие цистерны находятся над каждой бороздой или щелью поверхности мозга. Наиболее крупными из них являются:
- Сisterna cerebellomedullaris (большая цистерна). Находится она между задне-нижней поверхностью мозжечка и верхней поверхностью продолговатого мозга.
- Cisterna interpeduncularis располагается между ножками мозга.
- Cisterna chiasmatis находится между перекрестом зрительных нервов и клювом мозолистого тела. Она практически окружает зри тельный перекрест.
- С isterna fosse lateralis cerebri. Находится она в боковой щели полушарий в соименной ямке.
- Cisterna venae cerebri magna представляет собой расширение подпаутинного пространства, лежащее кзади от ножки мозга, вокруг латеральных краев среднего мозга, далее кверху над крышей среднего мозга и затем кпереди над крышей третьего желудочка. Слой мягкой оболочки покрывает крышу третьего желудочка, нижнюю поверхность мозолистого тела и медиальный край свода.
Через твердую мозговую оболочку в интрадуральные венозные синусы проникают небольшие особые выросты паутинной оболочки, покрытые эпителиальными клетками. Это так называемые грануляции паутинной оболочки , через которые часть спинномозговой жидкости, заполняющей субарахноидальное пространство, может поступать в кровяное русло. Помимо этого, в мягкой мозговой оболочке находятся тонкие сплетения капилляров, которые также служат для всасывания части спинномозговой жидкости.
Желудочки мозга
В головном мозге различают следующие желудочки (ventriculi) (рис. 4.1.49): два боковых, третий и четвертый.
Рис. 4.1.49. Желудочки мозга: 1 — воронковое углубление (recessus infundibuli); 2 — зрительное углубление (recessus opticus); 3 — передний «рог» бокового желудочка; 4 — межжелудочковое отверстие; 5 — центральная часть бокового желудочка; 6 — надшишковидное углубление (recessus suprapinealis); 7 — шишковидное углубление (recessus pinealis): 8 — задний «рог» бокового желудочка; 9 — сильвиев водопровод (aqueductus cerebri); 10 — четвертый желудочек; 11-латеральное углубление четвертого желудочка (recessus lat. ventriculi II); 12-третий желудочек
Боковые желудочки лежат внутри обоих полушарий большого мозга и представляют собой полости, выполненные цереброспинальной жидкостью.
Боковые желудочки (ventricidus lateralis) залегают в полушариях конечного мозга ниже уровня мозолистого тела. Они располагаются симметрично по сторонам средней линии. Полость каждого бокового желудочка соответствует форме полушария. Она начинается в лобной доле в виде загнутого вниз и в латеральную сторону переднего рога (соrпи anteriiis). Через область теменной доли она распространяется под названием центральной части (pars centralis). На уровне затылочной доли часть желудочка называется задним рогом (соrпи posterius).
Медиальная стенка переднего рога образована septum pellucidum, которая отделяет передний рог от такого же рога другого полушария.
Латеральная стенка и отчасти дно переднего рога заняты возвышением серого цвета, головкой хвостатого ядра (caput nuclei caudati), а верхняя стенка образуется волокнами мозолистого тела.
Крыша центральной, наиболее узкой, части бокового желудочка также состоит из волокон мозолистого тела, дно же составляется из продолжения хвостатого ядра (corpus nuclei caudati) и части верхней поверхности зрительного бугра.
Задний рог окружен слоем белых нервных волокон, происходящих из мозолистого тела, так называемого tapetum (покров). На его медиальной стенке заметен валик — птичья шпора (calcar avis), образованная вдавлением со стороны sulcus calcarinus, находящейся на медиальной поверхности полушария.
Верхнелатеральная стенка нижнего рога образуется tapetum, составляющим продолжение такого же образования, окружающего задний рог. С медиальной стороны на верхней стенке проходит загибающаяся книзу и кпереди утонченная часть хвостатого ядра (cauda nuclei caudati).
По медиальной стенке нижнего рога на всем протяжении тянется белого цвета возвышение — гиппокамп (hippocampus).
На дне нижнего рога находится коллатеральный валик (eminencia collateralis), происходящий от вдавления снаружи одноименной борозды. С медиальной стороны бокового желудочка в его центральную часть и нижний рог вдается мягкая мозговая оболочка, образующая в этом месте сосудистое сплетение (plexus choroideus ventriculi lateralis).
Третий желудочек (ventricidus tertius) непарный. Он расположен как раз по средней линии и на фронтальном разрезе мозга имеет вид узкой вертикальной щели. Боковые стенки третьего желудочка образованы медиальными поверхностями зрительных бугров, между которыми почти посередине перекидывается adhesio interthalamica. Переднюю стенку желудочка составляет снизу тонкая пластинка (lamina terminalis), а дальше кверху — столбики свода (columnae fornicis) с лежащей поперек белой передней спайкой (comissura cerebri posterior). По бокам у передней стенки желудочка столбики свода вместе с передними концами таламусов ограничивают межжелудочковые отверстия (foramina intervetricularia), соединяющие полость третьего желудочка с боковыми желудочками. По бокам от средней линии заложено сосудистое сплетение (plexus choroideus ventriculi tertii). В области задней стенки желудочка находятся спайка поводков (comissura habenulamm) и задняя спайка мозга (comissura cerebri posterior). Вентрально от задней спайки открывается в третий желудочек воронкообразным отверстием водопровод. Нижняя узкая стенка третьего желудочка со стороны основания мозга соответствует заднему перфорированному веществу (substantia perforata posterior), сосцевидным телам (corpora mamillaria), серому бугру (tuber cinereum) и зрительному перекресту (chiasma opticum). В области дна полость желудочка образует два углубления, вдающиеся в серый бугор и в воронку (recessus opticus), лежащую впереди хиазмы. Внутренняя поверхность стенок третьего желудочка покрыта эпендимой.
Четвертый желудочек (ventriculus quartus) также непарный. Он сообщается вверху через водопровод мозга с полостью третьего желудочка, внизу — с полостью спинного мозга.
Четвертый желудочек представляет собой остаток полости заднего мозгового пузыря и поэтому является общей полостью для всех отделов заднего мозга, составляющих ромбовидный мозг. Четвертый желудочек напоминает палатку, в которой различают дно и крышу.
Дно, или основание, желудочка имеет форму ромба, как бы вдавленного в заднюю поверхность продолговатого мозга и моста. Поэтому его называют ромбовидной ямкой (fossa rhomboidea). В задне-нижний угол ромбовидной ямки открывается центральный канал спинного мозга (canalis centralis), а в передне-верхнем углу четвертый желудочек сообщается с водопроводом. Латеральные утлы заканчиваются слепо в виде двух карманов (recessus laterales ventriculi quarti), загибающихся вентрально вокрут нижних ножек мозжечка.
Крыша четвертого желудочка (legmen ventriculi quarti) имеет форму шатра и составлена двумя мозговыми парусами : верхним (vellum medullare superius), натянутым между верхними ножками мозжечка, и нижним (vellum medullare inferius), парным образованием, примыкающим к ножкам клочка.
Часть крыши между парусами образована веществом мозжечка. Нижний мозговой парус дополняется листком мягкой оболочки (tela choroidea ventriculi guarti).
Мягкая оболочка четвертого желудочка первоначально вполне замыкает полость желудочка, но затем в процессе развития в ней появляются три отверстия : одно в области нижнего утла ромбовидной ямки (apertura mediana ventriculi quarti) и два в области боковых карманов желудочка (aperturae lateralis ventriculi quarti). При посредстве этих отверстий четвертый желудочек сообщается с подпаутинным пространством головного мозга, благодаря чему спинномозговая жидкость поступает из мозговых желудочков в межоболочечные пространства. В случае сужения или заращения этих отверстий, на почве менингита, накапливающаяся в мозговых желудочках спинномозговая жидкость не находит себе выхода в подпаутинное пространство и возникает водянка головного мозга.
Как указывалось выше, все желудочки мозга выполнены спинномозговой жидкостью и содержат сосудистые сплетения.
Желудочки выстланы одним слоем клеток — эпендимной глией . Эти клетки низкопризматической или плоской формы. Содержат они многочисленные микроворсинки и реснички, расположенные на апикальной поверхности. Эпендимоциты вырабатывают спинномозговую жидкость и участвуют в химической сигнализации. Избирательная ультрафильтрация компонентов плазмы крови с образованием спинномозговой жидкости происходит из капилляров в просвет желудочков через гематоликворный барьер. Установлено, что клетки эпендимы способны также секретировать некоторые белки в спинномозговую жидкость и частично поглощать вещества из нее.
Структурное функционирование гематоликворного барьера обеспечивается цитоплазмой фенестрированных эндотелиальных клеток капилляров, базальной мембраной эндотелия капилляров, перикапиллярным пространством, базальной мембраной эпендимы и слоем хориоидных эпендимных клеток.
Спинномозговая жидкость и ее циркуляция
Спинномозговая жидкость (liquor cerebro-spinalis) (СМЖ), наполняющая подпаутинные пространства головного и спинного мозга и мозговые желудочки, резко отличается от других жидкостей организма. С ней сходны только эндо- и перилимфа внутреннего уха. а также водянистая влага глаза. Выработка 70-90% спинномозговой жидкости осуществляется сосудистыми сплетениями III и IV желудочков, а также частью стенок боковых желудочков. 10-30% СМЖ вырабатывается тканями ЦНС и выделяется эпендимой вне области сосудистых сплетений. Сосудистые сплетения образованы ветвящимися выпячиваниями мягкой мозговой оболочки и покрыты кубической формы хориоидными эпендимоцитами. Избирательная ультрафильтрация компонентов плазмы крови с образованием СМЖ происходит из капилляров в просвет желудочков через гематоликворный барьер. Установлено, что клетки эпендимы способны также секретировать некоторые белки в СМЖ и частично поглощать вещества из СМЖ, очищая ее от продуктов метаболизма мозга.
Спинномозговая жидкость прозрачна, почти не содержит клеток (0-5 эритроцитов и 0-3 лейкоцитов в мм3). Установлено, что вода и соли СМЖ секретируются и резорбируются практически всей поверхностью в пределах субарахноидального пространства. Большинство компонентов СМЖ секретируются сплетениями сосудистой оболочки боковых желудочков, хотя некоторые из них также секретируются сплетением сосудистой оболочки третьего и четвертого желудочков. Объем спинномозговой жидкости равен 125-150 мл. В сутки ее образуется 400-500 мл. Время обновления половины объема СМЖ равняется трем часам . Основной ток СМЖ идет в каудальном направлении к отверстиям четвертого желудочка. СМЖ протекает через межжелудочковое отверстие Монро в третий желудочек, а затем через сильвиев водопровод среднего мозга в четвертый желудочек. Жидкость проходит через срединные и боковые апертуры в субарахноидальную цистерну. В субарахноидальном пространстве жидкость всасывается свободно на поверхности всех структур центральной нервной системы.
Хотя частичное всасывание СМЖ через клетки эпендимы происходит в самой системе желудочков, главным образом оно осуществляется уже после того, как СМЖ покинет эту систему через отверстие Люшка.
Спинномозговая жидкость выполняет многочисленные функции. Основными из них являются поддержание нормального гомеостаза нейронов и глии мозга , участие в их метаболизме (удаление метаболитов), механическое предохранение головного мозга. СМЖ образует гидростатическую оболочку вокруг мозга и его нервных корешков и сосудов, которые свободно взвешены в жидкости. Благодаря этому уменьшается натяжение нервов и сосудов. СМЖ обладает и интегративной функцией, благодаря переносу гормонов и других биологически активных веществ.
При накоплении избыточных количеств СМЖ развивается состояние, называемое гидроцефалией . Причиной этого может быть слишком интенсивное образование СМЖ в желудочках или чаще патологический процесс, создающий препятствие нормальному току СМЖ и ее выходу из полостей желудочков в субарахноидальное пространство, что может происходить при воспалительных процессах, сопровождающихся закупоркой отверстий Люшка или облитерацией третьего желудочка. Другой причиной этого может явиться атрезия, или закупорка водопровода.
При этом развиваются разнообразные симптомы поражения как головного мозга, так и глазного яблока. Так, при врожденном или приобретенном стенозе сильвиевого водопровода увеличивается третий желудочек, вызывая нарушения как сенсорных, так и двигательных функций глаза . Это может быть битемпоральная гемианопсия, нарушение взора кверху, нистагм и нарушение зрачкового рефлекса. Увеличение внутричерепного давления часто приводит к отеку диска зрительного нерва и позже ведет к атрофии зрительного нерва. Точный механизм этого явления пока полностью не понят. Предполагают, что повышение давления СМЖ в субарахноидальном простаранстве мозга приводит к увеличению внутричерепного давления и давления в субарахноидальном пространстве зрительного нерва. При этом сдавливаются вены и нарушается отток венозной крови.
Гемато-энцефалический барьер
Эрлихом в 1885 г. обнаружено, что некоторые анилиновые красители, введенные в вену, окрашивают все ткани тела, за исключением мозга. Впоследствии была сформулирована концепция, согласно которой между кровью и мозгом существует некий барьер, препятствующий проникновению в мозг ряда веществ, находящихся в крови. В 1960-е годы благодаря использованию электронной микроскопии была выявлена структурная основа гемато-энцефалического барьера , а именно особая структурная организация эндотелия кровеносных сосудов мозга. В последующих исследованиях были выявлены и другие особенности.
Первое анатомическое образование, которое может влиять на проникновение веществ в мозг, — это капилляры мозга. Эндотелиальные клетки капилляров мозга соединены друг с другом посредством переплетающихся пальцевидных выростов, и между ними не существует промежутков . Связаны эндотелиоциты и мощными «плотными» соединениями, образование которых индуцируется контактом с астроцитами (рис. 4.1.50).
Рис. 4.1.50. Схематическое изображение структурной организации сосудов мозга и окружающих структур, обеспечивающих функционирование гемато-энцефалического барьера: 1 — астроцит; 2 — нейрон; 3 — эндотелий; 4 — перицит
Эндотелий препятствует переносу одних веществ, содержит специфические транспортные системы для других веществ и метаболически изменяет другие вещества, превращая их в соединения, неспособные проникать в мозг.
Барьерными функциями обладает и базальная мембрана капилляров.
Снаружи от базальной мембраны, окружающей эпителиальные клетки, нет расширенного периваску лярного пространства.
Другой анатомической структурой, находящейся между нейроном и кровью, является астроцит с характерными отростками-«ножками» , которые охватывают 85% поверхности капилляров. Таким образом, в мозге между цитоплазмой нейрона и кровью лежит целый ряд мембран, определяющих в совокупности судьбу того или иного циркулирующего в крови вещества.
Все вещества можно разделить на 3 категории в зависимости от их способности проникать в мозг.
- Вещества, которые совсем не проходят через различные клеточные мембраны. Это могут быть очень крупные молекулы или вещества, чужеродные для организма.
- Вещества, проходящие через мембраны путем пассивной диффузии. К ним относятся многочисленные соединения, способность которых проникать в нейроны в какой-то мере зависит от ряда физических констант (растворимость в липидах, степень ионизации, степень связывания с белками плазмы).
- Вещества, поступающие в клетку при участии переносчиков. К этой группе веществ относится большая часть физиологических субстратов, обычно участвующих в процессах об мена нейронов и клеток глии.
Было показано, что к каждой из этих групп относятся самые разнообразные соединения.
Ко второй группе относятся спирт и стероидные гормоны, которые растворимы в липидах. К этой же группе принадлежат кальций и гормоны щитовидной железы.
К третьей группе веществ, для которых существуют специальные системы переносчиков, принадлежат аминокислоты и, возможно, пуриновые и пиримидиновые основания. Скорость их проникновения в мозг зависит от физиологических потребностей нейронов и при определенных условиях может увеличиваться.
Основным биологическим значением гемато-энцефалического барьера является жесткое поддержание постоянства внутренней среды головного мозга , что необходимо для стабильного выполнения функций нейронами. Именно из-за наличия этого барьера существуют и определенные отличия в возникновении и развитии патологических процессов головного мозга.
Необходимо подчеркнуть, что основные принципы функционирования гемато-энцефалического барьера распространяются и на глазное яблоко (гемато-офтальмический барьер), о чем более подробно изложено в соответствующем разделе.