 [Болит под левой грудиной у женщин]
[Болит под левой грудиной у женщин]
Боль под левой грудиной у женщин — причины и лечение
Боль под левой грудиной часто указывает на конкретную болезнь, является симптомом патологий сердца и других органов. Если данный признак появляется неоднократно, необходимо своевременно обратиться за медицинской помощью, провести диагностические мероприятия. Возможны нарушения в работе не только сердца, но и легких, определенных отделов ЖКТ, развитие онкологической опухоли. Также болевой синдром может свидетельствовать о нарушениях в структуре молочной железы и расположенных рядом тканях.
Боль под левой грудиной у женщин
Причины боли
При локализации боли под левой грудиной необходимо диагностировать состояние желудка, сердца, селезенки. Если у вас есть заболевания опорно-двигательного аппарата, следует провести диагностику воспалительных реакций. Обратите внимание на вероятный риск образования онкологических процессов.
Нарушения в селезенке:
- При патологиях в структуре селезенки характерным симптомом является боль иррадиирующего характера.
- Киста селезенки, возможное формирование абсцесса.
- Травматическое повреждение органа.
- Увеличение органа в размерах, развитие мононуклеоза инфекционного характера.
Заболевания ЖКТ:
- Патологии тонкого кишечника. В этом случае боли приобретают ноющий характер, исключено возникновение острых болей.
- Язва желудка, характеризующаяся острой симптоматикой.
- Гастрит, отличающийся появлением болей распирающего характера.
Определение и симптомы гастрита
- Диспепсия, при которой помимо болевого синдрома заметна непрекращающаяся тошнота.
- Грыжа диафрагмы, признаки которой отмечаются не только под левой грудиной, но и со стороны спины.
- Гастропатия, развившаяся в результате ишемии.
- Онкология.
Симптомы, свидетельствующие о наличии нарушений в структуре бронхов и легких:
- Пневмония, локализующаяся с левой стороны. Характерно проявление болевого синдрома тупого характера, неприятные ощущения, которые являются несильными, при этом распространяются на область под грудью, спину.
- Левосторонний плеврит, который помимо неприятных симптомов в виде боли характерен образованием сильного кашля. Усиливается при приступах кашля, иррадиирует под грудь и в спину.
Болезни, развивающиеся в молочной железе:
- Киста, другая опухоль, сопровождающаяся формированием абсцесса.
- Фибромиалгия.
- Онкология.
Самостоятельная диагностика груди
Кардиологические расстройства:
| Инфаркт или предынфарктное состояние, формирующееся в результате тромбоза или закупорки артерии селезенки | Подобные нарушения возникают при ревматической болезни, ишемии, развитии эндокардита, а также при других острых состояниях |
| Стенокардия, ишемия мышцы сердца | Проявляется сдавливающей болью, которая не только локализуется под грудью, но и отдает в руку |
| Инфаркт миокарда, протекающий в острой форме | В этом случае были имеют чрезмерную, часто нестерпимую интенсивность |
| Аневризма аорты | Острая боль |
| Перикардит, перешедший в острую стадию | Одышка совмещена с болевым синдромом |
| Пролапс клапана | Пациенты замечают боли ноющего характера, локализация которых постоянно перемещается |
| Остеохондроз, который на ранних стадиях нередко путают со стенокардией | Характерные боли под левой грудиной |
| Невралгия | Неприятные ощущения имеют резкий характер, отличаются чрезмерной интенсивностью |
Ноющий характер боли
Если болевой синдром протекает в слабовыраженной форме, часто это указывает на развитие хронических воспалительных процессов. Возможно воспаление желудка, протекающее в замедленном режиме, патологии толстого кишечника, нарушения селезенки. В этом случае совместно с такой болью проявляется тошнота, рвотные позывы. Данное нарушение указывает на развитие язвы желудка.
Симптомы язвы желудка
Важно! Нередко хроническая ноющая боль сигнализирует об ишемии, стенокардии. В редких случаях при патологиях поджелудочной железы боль имеет опоясывающий характер.
Если вы испытываете неприятные ощущения после стресса, физической нагрузки, возможно развитие кардиологических нарушений, например, миокардита. При выявлении даже небольшого болевого синдрома следует пройти консультацию врача, выполнить комплекс диагностических обследований.
Резкая боль
При развитии острого болевого синдрома следует незамедлительно принять меры для его купирования. Если своевременно не обратиться за медицинской помощью, возможно резкое ухудшение состояния пациента. Сильная боль указывает на наступление спазма коронарных артерий, развитии аневризмы аорты, инфаркта, прободения желудка и кишечника. В этом случае совместно с болью у человека заметно сильное повышение температуры, вероятно наступление панкреатита. При развитии данного заболевания характер боли является нестерпимым, его невозможно купировать с помощью стандартных анальгетиков.
Спазм коронарных артерий
Важно! Если развивается эмфизема средостения, боль отдает в загрудинное пространство, появляется типичный хрустящий звук при дыхании. В условиях стационара осуществляются мероприятия по снятию резкой боли, а также предотвращение усугубления общего состояния больного.
Если боль приобретают колющий характер, данное нарушение указывает на наличие воспалительных процессов в мышцах, развитие невралгии, в некоторых случаях стенокардии. Не всегда пациент имеет возможность в точности определить характер болевого синдрома. Следует пройти обследование, чтобы исключить перфорацию стенки желудка, различные травматические повреждения.
Сильная боль
Сильный болевой синдром связан с нарушением нервных окончаний, что указывает на развитие перикардита, пневмонии, а также ухудшение состояния пациента при хронической стенокардии. Если данные симптомы наступают при физической нагрузке, такое нарушение указывает на усугубление остеохондроза.
Тромбоэмболия легочной артерии
Важно! Сильная боль является признаком тромбоэмболии легочной артерии. В этом случае недавно появившиеся болезненные ощущения быстро усугубляются, иррадиируют в другие области тела. Часто данное заболевание путают с инфарктом миокарда, однако при тромбоэмболии больной страдает от сильной одышки, выходом крови через рот, возможна потеря сознания.
Наступление инфаркта миокарда подозревают, если боль развивается с середины грудной клетки, затем переходит в левую часть. При усилении симптомов она отдает в руку и спину. Если вы заметили подобные симптомы у себя или у своего знакомого, необходимо своевременно обратиться за медицинской помощью, так как при остром состоянии требуются неотложные лечебные меры.
Тупая боль
Тупая боль указывает на остеохондроз, является признаком хронической патологии ЖКТ. При ноющих болях пациенты могут страдать панкреатитом, холециститом, однако в этом случае данные заболевания имеют нетипичные симптомы. Неприятные ощущения тупого характера указывают на развитие кардиалгии по вегетативному типу. Дополнительно больные чувствуют учащенное сердцебиение, страдают от сильной одышки. Диагностируется повышение артериального давления, которое невозможно снизить с помощью валидола или других аналогичных лекарств. При данном заболевании неприятные ощущения можно купировать с помощью седативных препаратов.
Симптомы остеохондроза. Часть 1
Симптомы остеохондроза. Часть 2
Важно! Аналогичные признаки присутствуют при развитии ложной стенокардии. В этом случае негативные проявления становятся более выраженными, если больной подвергается физической нагрузке, стрессу, сильно устает на работе.
Тупой характер боли проявляется при онкологических заболеваниях молочных желез на ранней стадии. Обычно в начале заболевания невозможно заметить характерные проявления. При наступлении 2 и дальнейших стадий пациенты жалуются на боли тупого характера, характеризующиеся нарастающим течением. Если вы заметили даже незначительный болевой синдром, следует обратиться к врачу для диагностики и лечения возможных опасных патологий.
Лечение
Особенности лечения зависят от заболевания, которое было выявлено в ходе проведения диагностических мероприятий. Если боль имеет острый характер, в первую очередь принимаются меры для ее купирования. В дальнейшем проводится терапия, направленная на лечение конкретного заболевания.
Если пациент достиг возраста 40 лет или более, то необходима неотложная госпитализация
При сильном болевом синдроме соблюдают такие правила:
- Устранение первичной патологии, вызвавшей боль. Необходимо провести хирургические мероприятия, если есть риск разрыва селезенки, аневризма аорты. Также осуществляется ряд лечебных мер, если пациент находится в предынфарктном состоянии.
- Если пациент достиг возраста 40 лет или более, врачи принимают решение о неотложной госпитализации во избежание развития острых или необратимых процессов.
- Не рекомендуется использовать сильные анальгетики. Особенно опасно применение лекарственных средств при обнаружении нарушений в ЖКТ, так как в случае полного купирования болевого синдрома невозможно определить точную клиническую картину.
- Сильные обезболивающие препараты используются, если боль обусловлена нарушениями в работе сердца, а также при травматических повреждениях.
- Первая помощь предусматривает самостоятельное проведение следующих действий:
- Использование сердечных препаратов. В домашней аптечке часто можно найти Валидол, Нитроглицерин или аналогичные лекарства.
- Перемещение больного в горизонтальное положение. Выключите свет, также следует снизить нервную возбудимость пациента, обеспечить тишину вокруг больного.
- Если боль не приобретает умеренный характер, следует незамедлительно вызвать бригаду скорой помощи.
- Если боль вызвана нарушениями в ЖКТ, необходимо на время отказаться от приема пищи, вызвать грамотного специалиста или скорую помощь. В больнице проходят различные диагностические мероприятия для определения локализации патологии. Если боль имеет опоясывающий, острый характер, при этом локализуется в левой стороне, самостоятельное лечение болезни полностью запрещено, так как необдуманные действия могут спровоцировать появление ряда серьезных осложнений.
- Если болевой синдром развился в результате невралгии, следует обеспечить полный покой для пациента, периодически проходить консультацию врача, при необходимости проводить диагностические исследования. В дальнейшем можно подобрать подходящую терапию, благодаря которой значительно улучшается общее состояние больного.
Видео — 3 теста при боли в груди. Как узнать, что болит за грудиной
Профилактика боли под левой грудиной
В качестве профилактики используется ряд стандартных мероприятий. Необходимо диспансерное обследование, осуществляющееся не реже, чем раз в год. Обратитесь за медицинской помощью при обнаружении негативных симптомов, чтобы предотвратить развитие опасного заболевания. Профилактика боли осуществляется совместно с процедурами, направленными на предотвращение усугубления основного заболевания.
Если боль провоцируется развитием кардиопатии, следует ежедневно осуществлять следующие мероприятия:
- Использовать кардиопротекторы, Аспирин Кардио, иные лекарственные средства, назначенные врачом. Не следует отменять их при обнаружении улучшения общего состояния. Желательно заранее проконсультироваться со специалистом. Не только соблюдайте периодичность приема лекарств, но и не отказывайтесь от проведения полного курса.
- Предпринять меры, направленные на избавление от вредных привычек. В первую очередь это чрезмерное употребление алкогольных напитков, а также курение.
- Сбалансировать рацион питания, уделить время подбору оптимальных продуктов для нормализации общего состояния здоровья.
- Уделять внимание двигательной активности, однако при этом не переусердствовать, заниматься физическими упражнениями до появления дискомфортных ощущений.
- Находиться в позитивном настроении, обучаться самостоятельной нормализации деятельности жизненно важных органов, в том числе с помощью дыхательных упражнений.
- При выходе из дома брать с собой стандартный набор кардиопрепаратов, которые помогают снять острый приступ.
Лечебная гимнастика при остеохондрозе
Если боль под левой грудиной связана с развитием остеохондроза, следует ежедневно уделять время занятиям лечебной гимнастикой, обеспечить умеренную двигательную активность. После похода к врачу принимайте лекарственные средства, назначенные для укрепления опорно-двигательного аппарата. По возможности запишитесь на курсы плавания.
Важно! При выявлении заболеваний молочной железы требуется регулярное посещение маммолога. Не забывайте своевременно проходить диагностические обследования, консультироваться с лечащим врачом. В некоторых случаях показано оперативное лечение патологии.
Боль под левой грудиной может указывать как на развитие невралгии, так и на более серьезные нарушения в работе внутренних органов. Уделяйте внимание профилактике данного отклонения, при появлении негативных симптомов обратитесь за медицинской помощью для диагностики и лечения опасных заболеваний.
Источник
Причины боли в грудине у женщин. Лечение
Внезапное появление колющих или ноющих болевых ощущений в области грудины — частая причина у женщин для обращения к врачу.
Возникновение подобных симптомов может свидетельствовать, как о не представляющих угрозы для жизни и здоровья женщины, временных разладах, так и о серьезных заболеваниях, требующих лечения.
Безотлагательное обращение за медпомощью дает возможность вовремя выявить причину патологии и избежать развития осложнений, назначив соответствующее лечение.
Боли в грудине
Грудина представляет собой находящуюся в центральной части груди кость продолговатой формы. Вместе с ребрами она образует грудную клетку, подвижно соединенную вверху с правой и левой ключицами.
Ее основной функцией является защита от механических травм внутренних органов. Дискомфорт, возникающий в данной области, называются торакалгией. Под понятием боль в грудине (торакалгия) часто скрываются ощущения, появившиеся:
- в местах соединения грудной клетки с ребрами или ключицами;
- в глубине грудной клетки, вызванные функциональным сбоем, расположенных там органов дыхательной, пищеварительной, опорно-двигательной, сердечно-сосудистой и нервной систем.
В зависимости от локализации и степени, они могут стать свидетельством патологических проявлений острого или хронического характера.При диагностике болей в грудине у женщин учитываются следующие факторы:
- локализация – в левой, правой или центральной части грудины;
- периодичность и интенсивность – как часто они появляются, какой характер носят, как сильно проявляются.
Почему болит в левой грудине
Боль под левой грудиной у женщин спереди, чаще всего, может быть вызвана появлением новообразований в тканях левой молочной железы, а также недугами сердечно-сосудистой системы.
Появление уплотнений
Формироваться новообразования могут в результате травмирования или разрастания костных тканей, образования злокачественных опухолей.
Последняя характеризуется как первичная, если возникла из костной ткани грудины или вторичная, если явилась результатом метастазы при раке груди, пищевода или лимфомы.Заподозрить появление злокачественного образования позволит диагностирование у себя следующих симптомов:
- сильная боль в области грудины;
- беспричинное снижение веса;
- сонливость;
- быстрая утомляемость.
При появлении подобной симптоматики следует обязательно пройти осмотр у онколога.
Особая склонность к сердечнососудистым заболеваниям у женщин наблюдается в постклемактерический период. Это объясняется изменением гормонального фона, осложнением хронических заболеваний, в связи с чем, у них может развиваться:
- стенокардия, спровоцированная кислородным голоданием, например, при тяжелых физических нагрузках. Обычно в подобном состоянии, боль сопровождается одышкой;
- инфаркт, характеризующийся сильной болью отдающей в левую руку;
- ишемия, представляющая собой недуг, вызванный блокировкой сосудов. Его развитию способствует склонность женщины к ожирению, высокий показатель холестерина, наследственность и курение;
- артериальная гипертензия, для которой характерно возникновение давящей боли в районе сердца, свидетельствующей о гипертоническом кризе. Ей сопутствует головокружение, одышка, шум в ушах, тремор кистей и потемнение в глазах;
- расслоение аорты сопровождается мощной болью отдающей в спину, ей сопутствует обморок, онемение языка, прерывистое дыхание.
Боли за грудиной посередине.
Причины у женщин могут быть вызваны:
- Беременностью. На 3-м триместре существенно увеличившаяся в размерах матка, становится причиной сильного дискомфорта, вызванного ее давлением на диафрагму и позвоночник.
- Маститом – заболеванием, возникающим спустя 2 недели после родов приблизительно у 5% первородящих женщин. Представляет собой гнойно-инфекционное воспаление тканей молочных желез, вызванное золотистым стафилококком на фоне застойного явления. Сопровождается опуханием груди и повышением температуры, может быть одно или двусторонним.
- Кардионеврозом. Характеризуется возникновением монотонной давящей боли с признаками тахикардии. Причиной их возникновения служит повышенная эмоциональность женщины, вызванная действием стресса, депрессивного состояния, сильных отрицательных или положительных эмоциональных потрясений.
- Межреберной невралгией, характеризующейся острой болью в середине грудины, возникающей в результате зажатия между ребрами нервных окончаний.
- Масталгией. Циклически появляющийся болевой синдром, имеющий физиологическую природу — масталгия представляет собой один из признаков предменструального синдрома. Обычно он проявляется болью в обеих молочных железах или центральной части грудины.
- Остеохондроз грудного отдела характеризуется возникновением жгучей боли, усиливающейся в ночное время или при длительном пребывании одном положении. Заболевание развивается на фоне дистрофических изменений, протекающих в хрящевых тканях межпозвонковых дисков, суставов позвоночника.
Боль в правой грудине
Если болит под правой грудиной у женщин спереди, то причинами являются функциональные разлады желудка и пищевода, появление новообразований в правой молочной железе.
В первой случае источником дискомфортных ощущений может стать изжога и язва желудка, проявляющаяся после приема пищи в виде болевых симптомов, схожих с сердечными.
Во втором случае характерной причиной появления болевых симптомов в грудине является мастопатия, возникающая в результате доброкачественных изменений тканей грудных желез.
Подобная патология встречается у каждой третьей женщины в возрасте 35-50 лет из-за повышенного количества эстрогена. Может проявляться как в правой, так и в левой груди.
Как лечить и предупредить боли, возникающие в грудине
Гормональный дисбаланс у женщин тесно связан с возникновением болевых ощущений в грудине.
Проведение соответствующих исследований позволит выявить недостаток или завышенный показатель гормонов.
Предупредить развитие сердечнососудистых заболеваний в постклемактерический период у женщин позволит поддержка гормонального фона приемом фитоэстрогенов или синтетических гормональных препаратов, индивидуально подобранных врачом. Опасность гормональной терапии при их приеме в таблетированной форме заключается в ухудшении состояния стенок пищевода и желудка.Чтобы избежать развития подобных побочных эффектов, стоит отдать предпочтения гормональным препаратам, выпускаемых в форме вагинальных свечей.
Если в процессе обследования выявлено, что гормональный фон не нарушает установленных нормативных рамок, помочь справиться с эмоциональными нагрузками позволит прохождение курса антистрессовой ароматерапии, занятия медитативными упражнениями, обращение за консультацией к психоневрпологу.
Грудинные боли, не проходящие более 2-х недель и усугубляющиеся, увеличением лимфатических узлов, кашлем, выделением из сосков и другими симптомами требуют медицинского обследования и подбора соответствующего лечения.
Поскольку появление болевого синдрома в грудине представляет собой не характерный симптом большого количества заболеваний, патологию которых невозможно выявить самостоятельно в домашних условиях, при его возникновении, следует обратиться за медицинской помощью, чтобы установить первопричину появления и избежать развития осложнений.
При этом точное описание болевых ощущений и места их локализации упростит и ускорит постановку диагноза.
Интересное видео
Для получения полной информации по теме статьи, рекомендуем просмотреть следующее видео. В котором доктор рассказывает симптоматику болей:
Боль под левой грудиной у женщин спереди
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Болезни шеи — органа, соединяющего тело человека с головой, способны ухудшить состояние всего организма, посредством нарушения кровоснабжения головного мозга. Жалоба на то, что болит шея, причем с правой стороны, встречается при недугах позвоночника, мышц, системных болезнях соединительной ткани, болезнях сердца, печени, пищевода. Избавиться от болезненных ощущений можно, излечив основное заболевание, спровоцировавшее их возникновение.
Появлению боли в шее справа подвержены люди всех возрастов. Люди старшего возраста страдают болями чаще из-за дегенеративных заболеваний позвоночника. Болезненные ощущения у детей часто связаны с вирусными или гнойными заболеваниями, спровоцировавшими воспаление лимфатических узлов. Причиной болей у людей молодого возраста часто становятся тяжелая физическая работа, травмы.
Содержание статьи: Частые причины Как возникает боль Необходимое обследование
Методы лечения
При каких состояниях болит шея справа
Почему болит шея справа? Появление боли в шее с правой стороны, возможно как при болезнях органов, расположенных на шее, так и недугах отдаленных органов (сердца, печени). Иногда причиной появления болезненных ощущений становятся системные заболевания (склеродермия, ревматоидный артрит).
Наиболее частыми причинами болей выступают:
- остеохондроз;
- заболевания суставов позвоночника;
- грыжи межпозвоночных дисков;
- поражение связок позвонков;
- воспаление мышц, расположенных на шее;
- спазм мышц;
- опухоли позвоночника;
- травмы спины;
- смещение позвонков с нормального места их расположения;
- болезни плечевого сустава;
- туберкулез позвонков;
- гнойное воспаление кости (остеомиелит).
Системные заболевания соединительной ткани, такие как ревматоидный артрит, также могут провоцировать боль. Появление боли в шее с правой стороны сзади и затылке может стать следствием заболеваний головного мозга и его оболочек. При этом боль провоцируется сильным мышечным спазмом, приводящим к неестественному запрокидыванию головы кзади.
Шейная боль при остеохондрозе
Болевые ощущения на ранних стадиях недуга не отличаются большой интенсивностью. Они имеют ноющий характер. Со временем их сила увеличивается, появляются шейные прострелы, состояния, при которых очень болит шея справа и отдает в голову. Начинает часто болеть голова в затылке. Движения шеей утрудняются, появляется неприятная скованность. Начинает неметь кожа, появляется чувство покалывания.
Со временем начинает болеть шея справа и плечо. Появляется бугор внизу шеи (так называемый «бизонов горб»), в том месте, где хорошо заметен выступающий позвонок. Затем немеют пальцы на правой руке. Больному становится сложнее носить тяжелые предметы.
Шейная боль из-за ее неправильного положения
Однако не только заболевания провоцируют появление дискомфорта в шее. Причиной этого может стать:
- излишний вес пациента, который провоцирует большую нагрузку на позвоночный столб;
- длительное пребывание в неправильной или неудобной для головы позе;
- переохлаждение шеи;
- сквозняк;
- неправильная поза во время сна (высокая подушка, слишком мягкая постель).
Неправильное положение головы зачастую приводит к спазму мышц, что, в свою очередь, стимулирует боль. То же происходит и тогда, когда человек спит на слишком высокой подушке, неестественно сгибая при этом голову. Мышечный спазм, возникающий при этом, может привести к воспалению мышц. Они становятся отечными, горячими на ощупь. Шея начинает болеть сильнее при каждом повороте головы вправо.
Тяжелая физическая работа также провоцирует развитие спазма мышц. При развитии воспаления плечевого сустава начинает болеть шея и плечо с правой стороны.
Нервные стрессы играют не последнюю роль в возникновении дискомфорта в шее, болезненных ощущений сдавливающего характера. Особенно часто подобные жалобы можно услышать от женщин «с тонкой организацией нервной системы», слезливые дамы.
Как возникает боль
Позвоночный столб представляет собой некий пазл, состоящий из отдельных позвонков, расположенных друг над другом. Между ними залегает эластичный межпозвоночный диск, смягчающий точки во время ходьбы, поворотов головы. Через отверстия в позвонках проходят нервные корешки, сосудики, несущие живительную кровь. Благодаря хрящу, движения в суставах позвоночника совершаются свободно и бесшумно.
Если патологические изменения затронули позвонки, вся эта отлаженная система рушится. Позвонки начинают ниже наседать друг над другом, смещаются в сторону, пережимая нервы и сосуды. Все это провоцирует повышение тонуса мышц, стремящихся любой ценой удержать все на своих местах. Со временем этот спазм становится постоянным. Без врачебного вмешательства устранить причины спазма и боли становится невозможно.
Конечно же, причиной того, что болит шея сзади справа, может стать и остеохондроз. При этом ребенок будет жаловаться и на головные боли, станет быстрее уставать, хуже учиться. У него может очень резко ухудшиться зрение.
Дети, рожденные с искривлениями позвоночника, могут жаловаться, что их болит шея сзади справа.
Чаще же ребенка беспокоит боль в шее с правой стороны спереди или сбоку. Причиной тому служит воспаление лимфоузлов (лимфаденит). Связано это осложнение в большинстве случаев с гнойным воспалением среднего ушка малыша, воспалением пазух, расположенных возле носа, ангиной. Боль сопровождается появлением припухлости в месте, где расположен больной лимфатический узел, покраснением кожи над ним, повышением температуры. Кроме того, у больного остаются признаки основного заболевания, вызвавшего лимфаденит.
Куда обратиться при появлении шейных болей
Как вести себя человеку, который начал ощущать неприятные ощущения в шее? В первую очередь необходимо собраться и немедленно обратиться за медицинской помощью. Ни в коем случае нельзя игнорировать проблему или лечиться у знахарей с сомнительной репутацией.
В медицинской клинике проведут необходимое обследование:
- осмотр пациента;
- рентген шеи;
- анализ крови;
- МРТ;
- компьютерную томографию.
При необходимости, проводят обследования других органов – сердца, печени. Для этого записывают кардиограмму, проводят УЗИ печени, определяют активность ее ферментов.
Лечение
Что делать, если болит шея справа? Избавиться от боли в шее навсегда можно только тогда, когда установлена причина ее появления:
- вылечить больное ухо;
- снизить давление;
- пролечить заболевание сердца;
- устранить недуг печени.
Если же причина болезненности кроется в самом позвоночнике, врач подбирает лечение.
Как справиться с болью
Справиться с болью помогут лекарства:
- обезболивающие средства;
- противовоспалительные лекарства;
- средства для снятия мышечного спазма;
- мази и бальзамы;
- настойки и компрессы с лекарственных трав.
В острый период заболевания, когда боль особенно интенсивная, лекарства назначают в уколах. Пилюли в это время помогут мало. Когда состояние пациента улучшается, переходят на прием пилюль или порошков. Следует помнить, что все лекарства раздражают слизистую оболочку желудка и могут вызвать образование язвы или гастрита. Поэтому лечение должен назначать и контролировать только врач.
Как помогают мази
Мазь или бальзам содержащие противовоспалительные и обезболивающие средства, рекомендуется наносить на больное место 1-2 раза в сутки. Каждая мазь может вызвать раздражение кожи или аллергию. Поэтому пациент, пользующийся мазью впервые, должен следить за своими ощущениями после нанесения мази на шею. Если появилось ощущение жара или пощипывания кожи, шею необходимо сразу вымыть чистой водой.
Компрессы с димексидом
Компресс, в состав которого входит димексид ослабляет болезненные ощущения, ускоряет выздоровление. Не стоит забывать, что димексид — очень токсическое вещество. Поэтому перед тем, как его нанести на шею, его разбавляют водой в три раза. Делать такой компресс лучше вечером перед сном и снимать только утром.
Лечение народными средствами
Народные целители предлагают применять растительные отвары и компрессы с лекарственными травами на область шеи. С болью справиться поможет отвар из листьев березы, плодов можжевельника, сухой горчицы, чеснок, мед, картофель.
Листья березы используют для компрессов и принимают в виде настоев внутрь. Вечером шею обкладывают толстым шаром листочков березы и укутывают целлофаном и шарфом. С таким компрессом пациент отдыхает до утра. Следующим вечером процедуру повторяют. Эффект будет заметен после 8-10 таких укутываний.
Сырой, натертый на терке картофель, смешивают с медом и прикладывают к шее, укутав целлофаном и обвязав шарфом. Оставляют такой компресс на 2 часа.
Листья березы, земляники, шалфей, подорожник, мелисса, шиповник – чаи из этих трав дополнять лечение недугов позвоночника. На отвар необходимо выбрать 2-3 травки на один раз. Такими отварами лучше заменить традиционные чай и кофе.
Лечебная гимнастика
Только лишь лекарствами и травками нельзя добиться значительного улучшения самочувствия. Пациент должен приучить себя к занятиям физическими упражнениями. Каждое утро должно начинаться с зарядки. Эффект будет даже в том случае, когда отдавать упражнениям по 15-20 минут в день.
Хорошо помогут упражнения на растяжку мышц шеи, круговые движения головой, наклоны ее в стороны, вперед и назад. Физические тренировки помогут ослабить боль и укрепить мышцы. Мышечный каркас будет поддерживать позвонки на привычных для них местах, что в свою очередь будет препятствовать прогрессированию болезни.
В некоторых случаях, когда болезнь зашла слишком далеко, или причиной появления болей стало искривление позвоночника или врожденный его дефект, единственным спасением становится операция.
Профилактика боли в шее
Боль в шее причиняет значительный дискомфорт человеку и нарушает привычный для него образ жизни. Поэтому стоит научиться предупреждать возникновение боли:
- избавиться от вредных привычек;
- правильно питаться;
- выбрать правильную кровать для отдыха;
- заниматься физкультурой;
- научиться правильно носить тяжести.
Курение разрушает кровеносные сосуды человека, поэтому все его органы (в том числе и позвоночник) страдают от нехватки кислорода и питательных веществ. Избавление от курения позволит уменьшить риск заболеть остеохондрозом.
Ежедневный рацион должен включать разнообразные продукты, содержать свежие овощи, продукты, богатые на различные микроэлементы. Это обеспечит полноценное питание хрящей, мышц, костной ткани.
Кровать должна быть достаточно твердой, по крайней мере – не прогибаться. Позвоночник не должен слишком изгибаться, если человек ложится в постель. Подушка должна быть маленькой. Каждое утро должно начинаться с зарядки. Приветствуются занятия в бассейне.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «17 рецептов вкусных и недорогих блюд для здоровья позвоночника и суставов» и начинайте выздоравливать без усилий!
Получить книгу
ВАЖНО ЗНАТЬ! Единственное средство для лечения суставов, рекомендованное врачами! Читать далее…
—>
Боль под левой лопаткой сзади со спины: причины, лечение, что делать, когда болит левая лопатка
Боль под левой лопаткой сзади со спины – это очень неприятное явление, которое нарушает подвижность человека, ухудшает его работоспособность. Отмечено, что при некоторых патологиях такой дискомфорт способен сохраняться даже во время отдыха человека. Однако не всегда такой симптом говорит о наличии сложной патологии спины. Иногда он провоцируется банальным длительным нахождением в физиологически неправильной позе.
Общая анатомическая информация
Итак, если посмотреть на спину сзади, то можно увидеть, что левая лопатка зафиксирована на ребрах, из которых состоит грудная клетка. Между каждым из них присутствует нерв и кровеносные сосуды, размещающиеся в выемках. Между собой ребра соединяются при помощи связок и мышечного аппарата.
Поближе к центру от лопатки размещен позвоночник, внутри которого располагается спинной мозг. От него как раз и отходят все нервы. Мышцы спины, окружающие лопатку, развиты достаточно хорошо. Ее цель — защита левого легкого, сердца, селезенки, желудка и поджелудочной железы, а также грудную часть аорты.
Какие факторы провоцируют болевой синдром?
Боль под левой лопаткой сзади со спины может быть спровоцированы следующими факторами:
- Язвой желудка. Тут характер боли в спине нарастающий, она связана с приемами пищи, но после приступа рвоты она становится слабее. Дополнительным признаком того, что именно язва провоцирует болевые ощущения, считается присутствие отрыжки или изжоги. Дискомфорт ощущается не только в лопатке слева, но и может отдавать в область грудины, левый сосок. Нормально передвигаться в этом случае пациент просто не способен. Сделать глубокий вдох ему мешает сильный дискомфорт, так что и полностью расслабиться у человека не получается, что влечет за собой другие не менее серьезные нарушения функциональности организма, нервной системы. Если боль с левой стороны спины проявляется слишком резко, то нужно незамедлительно обращаться в скорую помощь.
- Острый панкреатит. Он тоже способен вызывать достаточно сильные боли в левой части спины под лопаткой. Ощущения имеют свой характер, в этом случае опоясывающий, внезапный.
- Вегетативный криз. Проявление симптоматики тут очень яркое. Кроме боли сзади слева в спине, у человека присутствует чувство сдавленности грудной клетки, жар в той же области, невозможность установить точную локализацию дискомфорта. Пациент не способен нормально дышать, у него возникает повышенное чувство тревожности, страха. Нельзя сказать, что в таком состоянии получится точно определить локализацию боли. Она часто иррадиирует в другие части тела, даже в низ живота. У пациента появляется ощущение кома в горле и удушья.
- Инфаркт миокарда. Он тоже вызывает сильную боль в области левой лопатки сзади со спины. Такое состояние нередко угрожает жизни, поэтому его нужно вовремя распознать и начать лечение. У больного появляется ощущения жжения, он не имеет возможности сделать глубокий вдох. Интенсивность боли с левой стороны спины очень высокая, больной не дает реакции на нитроглицерин, а само патологическое состояние длится более 10 минут. Заболевание характеризуется тем, что у пациента во время приступа часто немеет рука.
- Стенокардия. Эта кардиологическая патология тоже характеризуется наличием боли под лопаткой слева сзади спины. Болевые ощущения при этом резкие, сжимающие грудную клетку. Причиной этого заболевания считается сужение просвета кровеносных сосудов. Провоцирует приступ физическая нагрузка, переохлаждение, употребление алкогольных напитков. Ослабить его способен нитроглицерин.
- Патологии органов дыхания. Если человек чувствует постоянный болевой синдром сзади со спины под левой лопаткой, причиной такому состоянию служит пневмония или сухой плеврит. При этом неприятные ощущения сопровождают каждый глубокий вдох, кашель, чихание. Боль всегда будет направлена в сторону пораженного легкого. Ее характер может меняться в зависимости от степени тяжести патологии: быть незначительной или становиться режущей, пронизывающей.
- Расслаивающая аневризма восходящей аорты. Из-за нее нагрузка на клапан между левым предсердием и желудочком повышается. При этом сердце не может так быстро справиться со своими функциями, как нужно. Это провоцирует застой венозной крови в легких, развивается их отек. В месте крепления аневризмы к сосуду его стенка истончается и может разорваться в любой момент. Это спровоцирует серьезное кровотечение в брюшную полость.
- Двухфазный разрыв селезенки. Эта причина считается очень редкой, однако и она имеет место быть. При повреждении тканей представленного органа у больного развивается брюшное кровотечение, которое остановить практически невозможно. Данное заболевание требует незамедлительного хирургического лечения.
Эти патологии необходимо распознать как можно быстрее. Иначе, не получив должной медицинской помощи, человек может умереть.
Какие заболевания опорного аппарата провоцируют боль?
Вызвать боль под левой лопаткой сзади могут поражения позвоночника или других частей скелета. Можно выделить такие причины развития дискомфорта:
- Остеохондроз шеи. В начале развития заболевания ощущения пациента определить трудно, однако они отдают в сторону тех нервных корешков, которые повреждены. Боль спонтанная, тянущая, может проходить после принятия теплой ванны. В области шеи в дальнейшем происходит сильное защемление нервов и сосудов, которое не остается незамеченным. Дополнительным симптомом патологии является то, что боль отдает в руку. Развивается остеохондроз шеи чаще всего у тех людей, которые преднамеренно или вынужденно ведут пассивный, малоподвижный образ жизни. Что касается характера болевого синдрома, то тут под лопаткой может ныть, колоть.
- Поражение межреберных нервов. Представленное состояние считается частой причиной появления боли в спине под лопаткой слева. Глубокий вдох, кашель, наклон в левый бок усиливает болевой синдром. Ощущения очень резкие, сильные, стреляющие. Если патология прогрессирует, то боль под лопаткой сзади приобретает жгучий характер.
- Лопаточно-реберный синдром. Ощущения при этом обычно ноющие, тянущие. Дискомфорт локализуется в области над и под лопаткой, ниже плеч. Особенностью патологии является то, что во время движения рукой и плечом можно услышать хруст. Причиной появления такого заболевания становится очень сильное физическое напряжение, травмирование указанной части тела, переохлаждение.
- Злокачественная опухоль, поразившая скелет. При этом на лопатке локализуется сама опухоль или ее метастазы.
- Лопаточный хруст. Представленное заболевание наблюдается не так уж и часто, и поражает подлопаточную сумку. Болевые ощущения тут не имеют высокой интенсивности. Но во время движения в области лопатки слышится хруст.
- Остеомиелит, возникающий вследствие получения травмы специфического характера, например: ранения из оружия.
- Плечелопаточный периартрит. Если он имеет простую форму развития, то ощущения не будут выделяться слишком ярко. Симптомы обычно обнаруживаются только при каких-то движениях. При острой стадии развития патология характеризуется усилением появлений, особенно ночью. При этом в плече ограничивается подвижность, наблюдается повышение базальной температуры, а мышцы спазмируются.
Боль под левой лопаткой может быть симптомом тяжелой патологии, особенно если она имеет жгучий, острый или колющий характер. Спровоцировать патологическое состояние может даже беременность. Этот период характеризуется тем, что женский организм испытывает колоссальные нагрузки.
Запустить болевой синдром сзади под левой лопаткой способна травма: перелом, трещина. Тут дискомфорт отличается ноющим характером, а при движениях существует тенденция к его усилению. Достаточно часто отмечаются психосоматические причины развития подобного патологического состояния. Провоцирующим фактором тут является сильный эмоциональный или психологический стресс, с которым организм не способен адекватно справиться. Особенностью этой причины является то, что даже негативное отношение больного к симптоматике способно ухудшить его самочувствие еще больше.
О недуге в данном видео рассказывает врач-невролог, кандидат медицинских наук Кабирски Сеф Георгиевич:
Классификация неприятных ощущений
Прежде чем начинать лечение патологического состояния, необходимо определить причину их появления. Для диагностики важен также характер болевого синдрома. Он может быть:
- Опоясывающим. При этом дискомфорт локализуется в каком-то одном месте. Человек чувствует его постоянно. Больной не может нормально вдохнуть, так как это приводит к усилению синдрома. Спровоцировать ухудшение состояния пациента способно малейшее движение, кашель. Характер боли спровоцирован прохождением нервного импульса между ребрами.
- Жгучим. У пострадавшего могут неметь определенные участки кожи, в теле наблюдается покалывание.
- Нарастающим. Тут боль из-под лопатки со стороны спины будет отдавать в руку. Спровоцировать эту симптоматику способен повышенный тонус мышц плеча и спины.
- Острый. Тут интенсивность боли сзади под левой лопаткой считается очень высокой. Часто больной не может вздохнуть, ему трудно лежать на левом боку, движения становятся невыносимыми.
- Режущий. Он сначала локализуется слева, а потом переходит к центру.
- Тупая, ноющая боль в левой лопатке. Она обычно возникает при поднятии руки.
- Тянущий болевой синдром. Он часто «расползается» от лопатки в поясничную часть позвоночника.
- Резкий.
- Постоянная боль, не дающая нормально дышать, лежать, совершать движения.
Как видно, существует достаточно много различных по характеру видов дискомфорта. Поэтому точно определить причину развития патологии самостоятельно не получится. То есть при наличии болевого синдрома пациенту нужно обратиться к доктору и пройти тщательное обследование.
Подробнее
Особенности диагностики заболевания
Если у больного ощущается тупая боль, начинает ныть в области левой лопатки, лечение начинается с полного обследования. Диагностика предусматривает следующие процедуры:
- Рентгенография позвоночника, причем производится она в нескольких проекциях. Также снимок может показать проблемы с легкими.
- Компьютерная томография.
- МРТ.
- При наличии кардиологической симптоматики пациенту назначается ЭКГ.
- УЗИ внутренних органов.
- Инструментальное исследование пульса, артериального давления.
- Биохимический и общий анализ крови
После обследования и определения причины патологического состояния пациенту назначается лечение. Также ему может понадобиться консультация кардиолога, гастроэнтеролога.
Как правильно лечить болезнь?
Естественно, если у пациента начинает ныть в области левой лопатки сзади, он не может сделать глубокий вдох, ему следует начинать терапию. Методы устранения боли под левой лопаткой определяются теми факторами, которые запустили механизм развития патологического процесса. Недостаточно просто устранить симптомы, так как они быстро проявятся вновь.
Любое заболевание характеризуется своими симптомами, поэтому и схема терапии всегда разная. Однако каждая из них содержит важные рекомендации по соблюдению режима дня и рациона питания. Естественно, лечение тупых болей производится с применением медикаментозных препаратов.
О том, как снять болевые ощущения рассказывает в своей телепрограмме Елена Малышева и ее помощники:
Лечение суставов Подробнее >>
Если консервативная терапия не обеспечивает положительной динамики, больному показана операция. Например, хирургическим путем лечить нужно грыжу значительных размеров, разрыв селезенки, язва желудка, сопровождающаяся внутренним кровотечением.
Если боль провоцирует беременность, то тут следует больше отдыхать и консультироваться с гинекологом.
Когда следует идти в больницу?
Итак, если дискомфорт присутствует постоянно, а при глубоком дыхании он становятся сильнее, начинает отдавать в руку и другие части тела, следует незамедлительно проконсультироваться со специалистами. Простое устранение симптомов только ухудшит ситуацию, так как болезнь будет продолжать развиваться дальше.
Даже если пациент знает причину своего состояния, то не стоит сразу же бежать к узкому специалисту. Лучше проконсультироваться с терапевтом, который и направит туда, куда надо.
Профилактические меры
Полностью застраховать себя от всех болезней невозможно. Однако можно попробовать избежать тех факторов, которые спровоцируют ухудшение здоровья. Например, следует правильно питаться, выполнять ежедневные физические упражнения, позволяющие держать тело в тонусе и тренировать мышцы. При наличии сидячей работы периодически требуется разминка. естественно, лучше избегать разного рода травм.
Если знать, почему болит под левой лопаткой сзади, то можно вовремя начать эффективное лечение. Естественно, некоторые патологии, особенно дегенеративно-дистрофические, полностью побороть не удастся. Однако правильная терапия поможет замедлить их прогрессирование. Будьте здоровы и не пренебрегайте советами специалистов!
В повседневной жизни могут возникать ситуации, в которых ощущается хруст в грудной клетке. Чаще всего это связано с какими-то движениями: поворотами, наклонами, потягиванием или глубоким дыханием. Подобная проблема характерна не только для пожилых людей – молодой возраст также не является исключением. А чтобы узнать, почему появляется хруст, нужно проконсультироваться с врачом, ведь причины могут быть разные: от практически безобидных до вполне серьезных.
Причины
Если появляется ощущение, будто в груди что-то хрустит или щелкает, то следует внимательнее присмотреться к этому симптому. В большинстве случаев это свидетельство какого-либо отклонения от нормы, т. е. патологии. Исключение составляют случаи, когда подобное явление возникает очень редко, более ничем не сопровождается и не нарушает привычного ритма жизни. Тогда не стоит сильно переживать, ведь это может иметь конституциональный характер. Кроме того, хруст в грудине может периодически появляться у спортсменов после силовых тренировок.
Гораздо большее значение имеют патологические состояния, когда на первый взгляд безобидный симптом может стать источником постоянных неприятностей. Следует отметить, что источник хруста часто скрывается в дегенеративно-дистрофических, воспалительных или посттравматических процессах. Поэтому его причиной становятся:
- Спондилоартроз.
- Реберно-грудинная хондродиния.
- Синдром Титце.
- Болезнь Бехтерева.
- Синдром щелкающего ребра.
- Травмы грудной клетки.
Это наиболее частые случаи хруста в груди. Самостоятельно разобраться в таких состояниях пациент не может, следовательно, нужна помощь врача. Лишь специалист ответит на вопрос о происхождении любого симптома.
Хруст, который появляется в грудной клетке, возникает в результате различных изменений, в основном патологических.
Симптомы
Любое заболевание имеет соответствующую клиническую картину. Как правило, она состоит из нескольких симптомов, среди которых есть основные и дополнительные. Хруст редко бывает главным признаком, который беспокоит пациентов. Чаще всего он сопровождает более серьезные проявления. Но врач проводит детализацию любого симптома. Так, при опросе выясняются следующие особенности хруста:
- Локализация: спереди, сзади, в верхних или нижних отделах грудной клетки, одно- или двусторонний.
- Частота: периодический или постоянный.
- Выраженность: интенсивный, умеренный или слабый.
- Провоцирующие факторы: движения, глубокое дыхание.
Чаще всего при патологических состояниях одновременно появляется боль. Это заставляет пациентов прекращать определенные действия, ее вызвавшие, и отказываться от некоторых видов физической активности. Иногда она бывает достаточно сильной, так что пациент замирает и, буквально не дыша, ожидает окончания приступа.
Нужно помнить, что боль в груди может быть невертеброгенного происхождения и даже вовсе не иметь связи с патологией скелетной системы. В этом и заключается важность дифференциальной диагностики такого явления с заболеваниями внутренних органов: сердца, легких, пищеварительного тракта.
Хруст в грудной клетке, который возникает при патологии костно-суставного аппарата, часто сопровождается другими симптомами, на первое место среди которых выступает боль.
Спондилоартроз
Спондилоартроз часто поражает реберно-позвоночные суставы. Как правило, он возникает у лиц после 50 лет, поскольку имеет дегенеративный характер. Вначале боль и хруст могут появляться только во время поворотов или наклонов, а со временем неприятные ощущения не перестают тревожить пациентов и в покое.
На ранних этапах болезнь и вовсе протекает бессимптомно или сопровождается нерезким дискомфортом в спине после интенсивной нагрузки. Может появляться чувство скованности или усталости в пораженных сегментах, а по мере прогрессирования артроза разворачивается полная клиническая картина с ограничением подвижности в позвоночнике и грудной клетке.
Реберно-грудинная хондродиния
Хруст может быть признаком реберно-грудинного синдрома (хондродинии или костохондрита). Это рассматривается как скелетно-мышечная патология, имеющая невертеброгенный характер. Чаще всего появляется у женщин среднего возраста. Кроме хруста, возникает боль в области хрящей II–V ребер, которая провоцируется движениями в грудной клетке, дыханием и кашлем. При этом обязательно присутствуют триггерные точки в мышцах, пальпация которых инициирует сходные проявления.
Синдром Титце
Источником хруста может стать такая достаточно редкая патология, как синдром Титце. По клинической картине она сходна с реберно-грудинной хондродинией, но имеет определенные отличия. Как правило, болезнь проявляется у молодых людей и в детском возрасте. Основными симптомами являются:
- Боль и хруст в области II реберно-грудинного сочленения.
- Односторонний характер поражения.
- Отечность реберного хряща.
- Болезненность при пальпации.
Болевые ощущения могут быть локальными или распространяться на всю переднюю часть грудной стенки, а также иррадиировать в надплечье и область шеи. Симптомы нередко проходят самостоятельно.
Грудинно-реберный отек имеет невыясненную природу, но его возникновение связывают с респираторными заболеваниями или повышенной физической нагрузкой.
Болезнь Бехтерева
Реберно-позвоночные суставы могут поражаться при воспалительных заболеваниях, среди которых следует рассмотреть болезнь Бехтерева. Ее сутью является хронический анкилозирующий спондилоартрит системного (аутоиммунного) характера. Заболевание характеризуется поражением суставов позвоночного столба, особенно крестцово-подвздошной зоны. Но грудной отдел также вовлекается в патологический процесс. В основном страдают мужчины молодого возраста. Среди симптомов следует отметить следующие:
- Боли в спине, которые усиливаются в состоянии покоя и ночью.
- Ограничение подвижности позвоночника.
- Напряжение мышц грудного отдела.
- Искривление позвоночника.
Из-за поражения околопозвоночных тканей со временем формируются анкилозы, грудная клетка ограничивается в росте, формируется постоянная сутулость. Кроме того, могут поражаться крупные суставы конечностей, а также другие системы организма: сердечно-сосудистая (перикардит, аритмии, аортит), мочевыделительная (амилоидоз почек), глаза (иридоциклит).
Воспалительные изменения в осевом скелете, наблюдаемые при болезни Бехтерева, в запущенных случаях приводят к резкому ограничению функциональных возможностей человека и инвалидности.
Синдром щелкающего ребра
Хруст и щелчки в нижней части грудной клетки могут развиваться при подвывихе хрящевой части VIII–X ребер. Они соединяются с концами вышерасположенных, формируя так называемую наружную мембрану. Это наиболее слабая часть грудной клетки, поэтому при механическом воздействии, чаще вращении туловища, возможно появление синдрома щелкающего (скользящего) ребра. Патология сопровождается такими признаками:
- Ощущение щелчка в области нижних ребер.
- Стреляющие боли, которые усиливаются при поднятии рук.
- Пациент принимает вынужденное положение, наклоняясь вперед и в пораженную сторону.
При смещении хряща возможно повреждение межреберного нерва, что усиливает боль и расширяет клиническую картину за счет появления онемения, покалывания, жжения в пораженной зоне. Нередко синдром щелкающего ребра приходится дифференцировать с острой патологией брюшной полости.
Диагностика
Если хрустит грудная клетка, то одного клинического осмотра будет мало. Пациенту необходимо пройти дополнительное обследование. Повреждения костно-суставной системы можно выявить с помощью таких диагностических методов:
- Рентгенография позвоночника и грудной клетки.
- Ультразвуковое исследование.
- Магнитно-резонансная томография.
- Компьютерная томография.
Чтобы дифференцировать рассмотренную патологию с заболеваниями внутренних органов, требуется проведение дополнительных процедур, например, ЭКГ, гастроскопии и др. А выявить воспалительные и обменно-метаболические изменения в организме поможет биохимический анализ крови.
Если хрустит в груди, то прежде всего нужно обратиться к врачу. Только специалист скажет, почему так происходит. А по результатам обследования станет ясно, что необходимо предпринимать для решения проблемы.
Причины и лечение боли под левой грудиной у женщин |
Появление болей в груди обоснованно вызывает опасения у женщин. В ситуации все увеличивающихся случаев заболеваний раком груди в современном мире любые нетрадиционные ощущения в районе левой груди способны вызвать панику.
Для начала важно успокоиться. Состояние паники само по себе может стать опасным. Кстати, женщинам, описывая симптомы, следует говорить не «боль под левой грудиной», а боль за левой грудью или под левой грудью. Грудиной называется длинная, уплощенная трубчатая кость посередине грудной клетки. К ней прикреплены с помощью хрящей ребра, вместе с которыми грудина образует грудную клетку. Такая кость в организме человека одна, поэтому не может быть левой или правой. Врачи используют термин «боль за грудиной».
А теперь спокойно разберемся, каковы могут быть причины болей в грудной клетке у женщин, да и у мужчин тоже, потому что строение внутренних органов грудной клетки и у мужчин, и у женщин, за исключением молочных желез, одинаково. И симптомы в виде резких, колющих, жгущих, давящих болей могут свидетельствовать об одинаковых заболеваниях.
«Комок нервов»
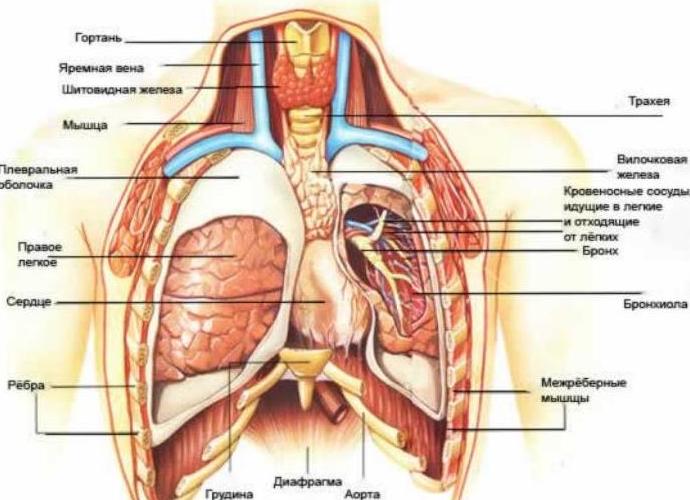
Такого типа болевой синдром не является специфическим для какого-то одного заболевания. Кроме, собственно, молочных желез, состояние которых вызывает особую тревогу у женщин, в области грудной клетки есть и другие органы. Заболевания последних способны вызывать болевые ощущения за грудиной. Это сердце и легкие. Также болью в груди могут идентифицироваться заболевания органов средостения – полости, ограниченной позвоночником сзади, диафрагмой снизу, грудиной спереди и легкими по бокам. В средостении расположены, помимо уже названного сердца, тимус, пищевод, бронхи, трахея, полые вены и аорта, лимфатический проток.
Скажем больше – анатомия человека такова, что боль в грудной клетке может чувствоваться в случае, если недугу подвергся орган, совсем не относящийся к груди. Например, заболевания желудочно-кишечного тракта, позвоночника, сердечно-сосудистой системы, селезенки.
Происходит это потому, что в области грудной клетки нервный ствол, проходящий в позвоночнике, делает развилки к различным органам. Именно из-за этого нервные волокна, проводящие импульсы, могут «фонить», и язвенная болезнь может отдаваться острой болью в левой части груди, в области сердца. Да и сама нервная система порой дает о себе знать невралгиями и неврозами, проявляющимися болями в грудной клетке.
Такой обширный список возможных причин не позволяет с уверенностью назвать болезнь, поэтому если вы почувствовали колющую, давящую, режущую, стреляющую или какую-нибудь иную боль за грудиной, первым делом следует обратиться к врачу для диагностики и выявления причины.
Чтобы оценить серьезность проблемы возникающей боли в области левой груди, ниже рассмотрим подробнее возможные причины возникновения болевых симптомов.
Кардиология
Первое, на что грешат при возникновении боли в левой части груди – проблемы с сердцем:
- грудная жаба (стенокардия) – непроходимость коронарных артерий, несущих кровь к миокарду, причиной которых чаще всего является ишемия сердечной мышцы: заболевание вызывает сужение просвета сосудов атеросклеротическими бляшками; инфаркт миокарда – клиническая форма ишемической болезни сердца; аневризма аорты – расширение части аорты из-за патологических изменений в соединительной ткани; перикардит – воспаление серозной оболочки сердечной мышцы; выпадение митрального клапана – пролапс.
Не стоит терпеть болевые симптомы за грудиной – ишемия сердечной мышцы приводит к некрозу тканей сердца, а впоследствии – к инфаркту.
Заболевания желудочно-кишечного тракта
Заболевания ЖКТ очень часто могут отдаваться в области грудины и походить на боли в сердце:
- гастриты и язвенная болезнь способны вызывать боли в левой половине груди, они возникают как после приема пищи, так и натощак; спазмы желчных протоков; панкреатит; диафрагмальная грыжа – выпадение желудка или части кишечника в отверстие диафрагмы. онкология органов желудочно-кишечного тракта.
Естественно, несмотря на то, что эти болевые ощущения могут быть очень похожи на симптомы стенокардии или инфаркта, с помощью нитроглицерина они не снимаются.
Заболевания позвоночника и дыхательных путей
Остеохондроз, межпозвоночная грыжа и другие нарушения позвоночника выдают себя, в том числе и острыми болями в области грудной клетки. Уменьшить болевые ощущения реально при помощи болеутоляющих препаратов или местным согреванием.
Любые воспалительные или опухолевые процессы в легких, бронхах, трахее могут приводить к возникновению болезненных ощущений в грудной клетке.
Заболевания молочных желез
Если вы почувствовали боль под левой грудью, не думайте сразу о раке. Чаще всего такие ощущения не вызваны онкологическими заболеваниями. Если кардиологические проблемы, болезни органов дыхания и желудочно-кишечного тракта не являются причиной появления болезненных ощущений, возможно, это мастопатия, киста молочной железы, абсцесс или фиброаденома. Запишитесь на прием к маммологу, чтобы составить точное представление о характере заболевания.
«Все болезни от нервов»
Воспаления нервных окончаний, известные, как невралгии, тоже могут иметь в виде признаков болезненные ощущения различного характера в груди. Например, межреберная невралгия.
Неврозы, депрессии, длительные или сильные нервные нагрузки действительно могут вызывать мышечные спазмы – фибромиалгия, – и восприниматься как боли в области левой груди. Посоветовать в этом случае можно только вести здоровый образ жизни, поменьше нервничать, нормализовать сон.
Чем бы ни была вызвана боль за грудиной, и какой бы характер не носила, не затягивайте визит к специалисту, занимаясь поисками причины появления болевого синдрома в Интернете. Особенно не стоит искать советы избавления от боли самостоятельно, с помощью народных средств. Занимаясь самодиагностикой и самолечением, вы, возможно, запускаете течение заболевания и потеряете время. А ведь большинство заболеваний, в том числе и рак, реально излечить или купировать на ранних стадиях.
Если причина боли вам не ясна, и не понятно, к какому специалисту следует записаться на прием – отправляйтесь к терапевту. Последний либо сам определит причину, либо направит вас на комплексное обследование.
Причины возникновения боли в грудине
Человеческий организм — сложная и тонкая система, чутко реагирующая на тревожные сигналы, поступающие извне или изнутри. Множество специальных клеток — рецепторов — улавливают малейшее нарушение, отклонение от нормы и передают информацию в мозг.
Рецепторы густо усеивают кожу, слизистые оболочки и даже внутренние органы для того, чтобы можно было чётко и вовремя устранить возникшие проблемы.
Одним из самых серьезных сигналов для мозга является боль — не просто неприятное ощущение или огорчительное происшествие — боль является своеобразной «красной кнопкой», сигнализирующей о том, что организм подвергается серьезной опасности.
Игнорировать такие предупреждения неразумно, но и пугаться их не стоит. Нужно вооружиться знанием, тогда никакая боль не сможет застать человека врасплох.
Боль за грудиной
Боль в грудине — один из самых частых симптомов при обращении к врачу. Обычно её связывают с заболеваниями сердца, но на самом деле боль за грудиной может появляться при самых разных заболеваниях и состояниях человека. Чтобы определить точно, что именно болит, нужно уметь описать свою проблему, уточнить место, характер и силу боли.
Грудина — плоская кость посередине грудной клетки, к которой своим передним концом прикрепляются ключицы и рёбра. Позади грудины расположены такие важные органы, как сердце, лёгкие, пищевод, а также крупные кровеносные сосуды.
Боль может возникать сразу за грудиной, по центру, в правой или левой стороне груди. По силе боль за грудиной колеблется от слабой, терпимой, ноющей, до непереносимой. По длительности — быть кратковременной или постоянной, пульсирующей. По характеру она может быть жгучей, давящей, острой или тупой — чёткое описание помогает врачу определить причину боли и оценить серьёзность положения.
Причины боли в грудине
Некоторые заболевания, сопровождающиеся болями за грудиной, не требуют срочного вмешательства, но их нужно держать под контролем, корректируя лечение вместе с врачом.
- Самым частым заболеванием, при котором больные жалуются на боли за грудиной, является Ишемическая болезнь сердца (ИБС) или стенокардия (в народе — «грудная жаба»). Причиной заболевания становится резкий спазм кровеносных сосудов сердца. Приступ стенокардии сопровождается интенсивной давящей болью за грудиной слева, отдающей в левую руку и бок. Боль кратковременная (обычно 3-4 минуты, максимум 10 минут), возникает во время физического напряжения или стресса. Стенокардическая боль за грудиной быстро проходит в покое или после приёма таблетки нитроглицерина. Давящая боль в середине грудины может быть признаком Спазма пищевода. Она медленно нарастает, больной жалуется на ощущение «комка в груди». Такая боль всегда связана с приёмом пищи и снимается с помощью таблетки спазмолитика (но-шпа, папаверин), также помогает питьё воды маленькими глотками. Остеохондроз грудного отдела позвоночника нередко сопровождается болями за грудиной, отдающими вправо и влево. Эти боли простреливающие, усиливаются при движении и дыхании. Облегчить состояние больного можно с помощью обезболивающих средств и грелки на область позвоночника. Часто жалуются на боли в грудине больные Вегето-сосудистой дистонией. Боли при этом заболевании похожи на ишемические, но снимаются при помощи успокаивающих средств (валидол, валериана, пустырник). Нужно обеспечить страдающему человеку покой и напоить его горячим чаем. У людей, перенесших грипп, ангину, скарлатину возможно развитие таких осложнений, как Миокардит или Ревмокардит — воспаление сердечной мышцы, вызванное инфекцией. Для этих заболеваний характерны давящие боли за грудиной с левой стороны, похожие на ишемические, которые длятся по несколько недель. Но, в отличие от ишемии, миокардиты чаще поражают молодых людей. После праздников с обильным и богатым алкоголем столом люди часто жалуются на жгучие, острые боли за грудиной, усиливающиеся при наклоне вперёд. Это проявления Рефлюкс-эзофагита, когда кислое содержимое желудка забрасывается в пищевод из-за слабости мышцы, запирающей вход в желудок. В ответ на раздражение пищевод сжимается и возникает мучительное болевое ощущение. Часто рефлюкс-эзофагит возникает во время беременности. Снять боль помогают антацидные средства и спазмолитики. Боль за грудиной слева, в третьем-четвёртом межреберье, характерна и для Пролапса митрального клапана — разновидности порока сердца. Болевой приступ возникает обычно при сильном волнении и не снимается нитроглицерином. При выраженных изменениях боль может охватывать всю левую сторону грудной клетки, длиться часами и сопровождаться сердцебиением, обмороками и одышкой. Лечение данного заболевания определяет врач-кардиолог. Сильные боли за грудиной возможны при Раке пищевода. Боли разнообразного характера, локализуются в нижней трети грудины, по центру, справа или слева от грудины — это зависит от расположения опухоли и её размеров и от стадии заболевания. Боли могут быть настолько сильны, что не снимаются даже наркотическими анальгетиками. Исход заболевания обычно неблагоприятен, но иногда можно облегчить состояние больного с помощью временной (паллиативной) операции.
Опасные состояния
Иногда боль за грудиной является признаком опасных заболеваний и состояний, требующих срочного вмешательства врачей. Нужно уметь отличать эти опасные для жизни ситуации и знать, как действовать до приезда врачей.
- Серьёзным осложнением стенокардии может стать Инфаркт миокарда. Если спазм сосудов очень силён и не проходит сразу, то небольшой участок сердечной мышцы не получает питания, и клетки отмирают. После выздоровления на этом месте остаётся маленький рубец. Боль при инфаркте появляется за грудиной слева и по центру, она нарастает и не снимается приёмом нитроглицерина. Также возможно ощущение страха смерти, холодный пот и падение артериального давления. Больного с инфарктом необходимо уложить и срочно вызвать машину скорой помощи. Грозным осложнением тромбофлебита (болезнь вен нижних конечностей), является Тромбоэмболия лёгочной артерии. При нагрузке или резкой перемене положения тела кровяной сгусток — тромб может оторваться от стенки сосуда и закупорить одну из ветвей лёгочной артерии, нарушая кровообращение в лёгком. Также причиной тромбоэмболии могут стать некоторые травмы (например, перелом шейки бедра) или опухоли. При этом возникает резкая, кинжальная боль в грудине при вдохе, которая усиливается при движении. Появляются одышка и кашель. Человек с такими симптомами нуждается в срочной госпитализации. У больных с гипертонической болезнью и слабостью сосудистой стенки может развиться Аневризма аорты. Стенка главной артерии становится тонкой, расслаивается, выпячивается и под давлением крови возможен её разрыв. Возникающая при этом боль за грудиной локализуется с левой стороны, она острая, кинжальная, очень сильная. Также наблюдается резкое падение кровяного давления вплоть до потери сознания. Это очень опасное состояние, требующее быстрого реагирования — медлить нельзя ни минуты. Спонтанный пневмоторакс — ещё одно опасное состояние, возникающее, как правило, без видимых причин, среди полного здоровья. Происходит разрыв лёгкого и нарушается дыхание с одной стороны. При этом возникает резкая боль за грудиной справа или слева, которая усиливается при дыхании и уменьшается, если лечь на больной бок. Эта боль отдаёт в плечо, руку и шею с одной стороны. При грубых попытках остановить сильную рвоту может возникнуть Разрыв пищевода — сильная, резкая боль по центру грудины и в левой стороне груди, похожая на боль при инфаркте, но усиливающаяся при глотании, вдохе, кашле. Иногда можно увидеть подкожное вздутие в месте разрыва. Если такой больной вовремя попадёт на операционный стол, его жизнь будет вне опасности. Но, к сожалению, часто разрыв пищевода связан с алкоголизмом и избыточным поглощением пищи и спиртного, поэтому риск промедления довольно высок.
Что предпринять при появлении боли
Если приступ боли в области грудины возник впервые, нужно обратить на это особое внимание и ни в коем случае не пускать процесс на самотёк. Необходимо проконсультироваться с врачом, пройти необходимое обследование. Это нужно для наиболее полного выявления причин заболевания и назначения правильного лечения.
В дальнейшем может потребоваться регулярно принимать таблетки, не перенапрягаться на работе, не нервничать и почаще отдыхать. В редких случаях бывает необходима операция, после которой состояние здоровья существенно улучшается. В любом случае нельзя относиться к своему здоровью пренебрежительно.
Если боль застала врасплох, нужно прекратить любую физическую работу, постараться успокоиться и попытаться выявить причины болевого приступа. Чаще всего это будет приступ стенокардии. Больного необходимо уложить на диван или кушетку, под язык дать таблетку нитроглицерина.
Если в течение 10 минут боль не уменьшится, следует без промедления вызвать машину скорой помощи. Если же боль возникла в первый раз или нет возможности определить ее причину, лучше вызвать скорую сразу.
Источники:
Http://serdcelechim. ru/poleznoe/prichiny-i-lechenie-boli-pod-levoj-grudinoj-u-zhenshhin. html
Http://prichinaboli. ru/grud/prichiny-vozniknoveniya-boli-v-grudine. html