 [Бактерии в моче у ребенка норма таблица]
[Бактерии в моче у ребенка норма таблица]
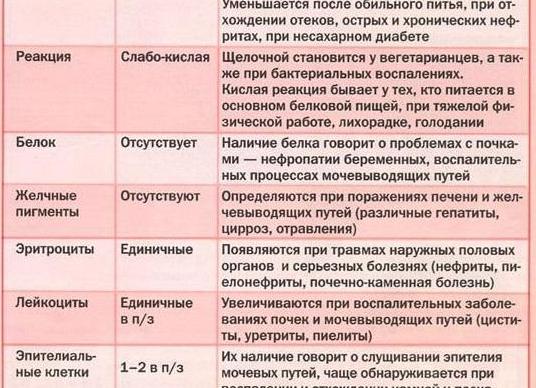
Трактовка анализов мочи у детей
Анализы мочи – рутинные исследования, и при обращении к педиатру по любому поводу (включая профилактический осмотр или осмотр для получения справки в бассейн, музыкальную, спортивную школу и т. д.) в обязательном порядке назначается хотя бы общий анализ мочи. Если же в анализе обнаруживаются изменения, назначаются дополнительные исследования. Но что именно обозначают результаты анализов мочи, какова их норма и о чем говорят отклонения?
Мы уже писали о том, как правильно собрать у ребенка мочу на анализ. Теперь расскажем о трактовке анализов мочи у детей.
Общий анализ мочи
Существует ряд показателей, позволяющих обнаружить нарушение функции почек. Они объединены под названием «общий анализ мочи».
В приведенной ниже таблице вы можете увидеть нормальные показатели общего анализа мочи у ребенка.
| Показатель | Аббревиатура на бланке с электронного анализатора | Нормальные интервалы |
| Цвет | Color | От светло-желтого (соломенно-желтого, с/ж) до желтого |
| Прозрачность | Clarity | Прозрачная |
| Объем | V | Значения не имеет (сколько сдали) |
| Удельный вес | SG | до 2 лет: 1012-10222-3 года: 1010-1017
старше 5 лет: 1012-1025 подростки: 1010-1040 |
| Глюкоза | GLU | Отрицательный/Negative |
| Билирубин | BIL | Отрицательный/Negative |
| Ацетон | KET | Отрицательный/Negative |
| кислотно-щелочная реакция | pH | 4.5-8.0 |
| Белок | PRO | Отрицательный/Negative |
| Уробилиноген | UBG | До 17 мкмоль/л (umo/L) |
| Лейкоциты | LEU | У мальчиков: 0-1-2 в ПЗ/ NegativeУ девочек: 0-2 и до 8-10 в ПЗ/ Negative |
| Эритроциты | BLD | 0-1/ Negative |
| Цилиндры | Обычно приписывают от руки (цил.) | Нет |
| Эпителий | (Эп. или эп. кл.) | Единичный, до 10 в ПЗ |
| Соли | (название солей приписывают от руки – фосфаты и др.) | Нет |
| Слизь | Нет | |
| Бактерии | NIT | Нет |
Отклонения от нормы и их значение
Изменения цвета:
- Темно-желтый цвет (гиперхромурия) – концентрированная моча. Физиологическая гиперхромурия отмечается в летнее время и вообще при усиленном потоотделении, на фоне употребления небольшого количества жидкости. Также возможно темное окрашивание мочи при употреблении моркови. Патологическая гиперхромурия возникает при обезвоживании (поносы, лихорадка, рвота) и голодании (в том числе при нехватке грудного молока), при заболевании печени, сердца.
- Очень бледная, бесцветная моча (гипохромурия) – отмечается на фоне обильного питья и употребления продуктов с мочегонным эффектом. Патологическая гипохромурия возникает при сахарном и несахарном диабете, нефросклерозе и некоторых других заболеваниях почек.
- Оранжевый цвет – при употреблении пищи, богатой бета-каротином (морковь, хурма, абрикосы и другие яркоокрашенные оранжевые и желто-оранжевые фрукты и овощи); на фоне приема рибофлавина, поливитаминов и витамина C.
- Розовый и красный цвет мочи – чаще всего свидетельствует о наличии в моче крови (циститы, гломерулонефриты, мочекаменная болезнь). Кроме того, красная моча бывает при тяжелых токсикозах, наследственной порфиринурии, приеме некоторых лекарств (сульфазол, красный стрептоцид, амидопирин).
- Коричневый цвет обусловлен наличием в моче билирубина и желчных пигментов (уробилиноген, уробилиноиды, стеркобилиноген) или расщепленных эритроцитов. Отмечается при болезнях печени, механической желтухе (когда желчь не может поступить из желчного пузыря в кишечник), гемолитических анемиях.
- Молочно-белый цвет – при наличии в моче жиров (сахарный диабет) или лимфы (туберкулез и опухоли органов мочевыделительной системы).
- Зеленый, синий цвет – при тяжелой желтухе, приеме метиленовой сини.
- Бурый и черно-бурый цвет – при меланозе (избыточное накопление меланина), алкаптонурии (наследственное заболевание обмена веществ), отравлении нафтолом.
Изменения прозрачности
Мутная моча отмечается при высоком содержании в ней лейкоцитов, слизи (воспалительный процесс почек или органов мочевыделения). При наличии солей моча становится мутной не сразу, а после отстаивания.
Удельный вес
Удельный вес будет повышен при выделении концентрированной мочи (обезвоживание, лихорадка, ограниченный прием жидкости) и понижен при выделении разбавленной мочи (обильное питье, диабет, полиурия при поражении почек).
Глюкоза
Сахар в моче (глюкозурия) обнаруживается в случае употребления накануне сдачи анализа большого количества рафинированных углеводов; у недоношенных детей – из-за незрелости почечных канальцев. Глюкозурия может быть следствием гипергликемии (повышения уровня глюкозы крови) на фоне сахарного диабета, наследственных нарушений метаболизма сахаров (галактоземия). Кроме того, глюкозурия возможна при нормальном уровне глюкозы крови, например, отмечается при ряде почечных заболеваний, сопровождающихся нарушением функции канальцев почек (синдром Фанкони).
Ацетон (кетоновые тела)
У детей в моче достаточно часто обнаруживаются кетоновые тела (в широких кругах их называют просто — «ацетон»).
Кетонурия (кетоновые тела в моче – ацетон, ацетоуксусная и бета-оксимасляная кислоты) отмечается при выраженных нарушениях углеводного, жирового и белкового обмена. У детей углеводный обмен легко нарушается, поэтому кетоны обнаруживаются достаточно часто:
- при голодании (у новорожденных – при недокорме);
- при несбалансированном питании (у детей со склонностью к ацетонемическим кризам к ацетонурии могут приводить даже небольшие погрешности в диете, особенно на фоне инфекционных заболеваний);
- при отравлениях;
- на фоне лихорадки;
- при острых инфекциях (ОРВИ, грипп, скарлатина и т. д.);
- у детей с нервно-артритическим диатезом – на фоне стресса (даже в случае положительных эмоций), нервного перевозбуждения, переутомления.
Изменения кислотно-щелочной реакции
Реакция мочи очень сильно зависит от питания: чем больше белка, тем ниже pH. Кислая моча (pH8 часто отмечается при инфекции мочевой системы, отравлениях солями тяжелых металлов, сульфаниламидами. Если реакция мочи всегда щелочная, необходимо исключить тубулярные нарушения (почечный ацидоз).
Белок
Появление белка в моче называется протеинурия. Однократные невысокие количества белка могут обнаруживаться у практически здоровых детей после физической нагрузки или при лихорадке на фоне острого инфекционного заболевания. Но даже единичное обнаружение следов белка требует повторения анализа или дообследования для исключения почечной патологии. Постоянная протеинурия отмечается при заболеваниях почек: от следовых количеств белка на фоне пиелонефрита до массивной протеинурии при нефротическом синдроме.
Билирубин и желчные пигменты
Появление в моче билирубина и повышенное содержание уробилиногена отмечается при болезнях печени и гемолитической желтухе. При физиологической желтухе новорожденных концентрация уробилиногена в моче возрастает незначительно. Полное отсутствие уробилиногена бывает у детей раннего возраста (до 3-6 месяцев), а позже свидетельствует о механическом препятствии выходу желчи в кишечник (механическая желтуха).
Лейкоциты
Повышенное содержание лейкоцитов характеризует инфекцию почек или органов мочевыделения и обнаруживается при цистите, уретрите, пиелонефрите, туберкулезе почек, абсцессе почек.
Пограничные значения лейкоцитов у девочек (от 4-5 и до 10) часто бывают при погрешностях при сборе анализов (не был проведен туалет наружных половых органов, или моча была собрана с первой порции).
Следует принимать во внимание, что у девочек лейкоциты в мочу могут попадать не только из мочевыводящих путей, но и из влагалища при кольпитах и других воспалительных гинекологических заболеваниях; а у мальчиков – при баланопоститах, фимозе.
Эритроциты
Повышение количества эритроцитов – кровь в моче или гематурия. Когда эритроцитов очень много, они изменяют цвет мочи (цвет мясных помоев, розовый, красный), и тогда говорят о макрогематурии. Единичные эритроциты на глаз не видны и определяются только микроскопически (микрогематурия).
Гематурия появляется при различных заболеваниях почек:
- гломерулонефриты, интерстициальные нефриты, пиелонефриты;
- опухоли почек и мочевого пузыря;
- мочекаменная болезнь;
- геморрагический цистит;
- уретрит;
- травма органов мочевыделения;
- туберкулез почек.
Единичные эритроциты, до 5-10 в поле зрения, часто наблюдаются при дизметаболической нефропатии. Гематурия возникает также при заболеваниях системы крови у детей (геморрагические диатезы), при геморрагической лихорадке с почечным синдромом.
При трактовке результатов анализов мочи девочек-подростков необходимо узнавать, не был ли сдан анализ на фоне менструации, когда кровь могла попасть в мочу из влагалища.
Цилиндры
С мочой выделяются несколько видов цилиндров: гиалиновые, эритроцитарные и лейкоцитарные, эпителиальные, зернистые, жировые и восковидные.
- Гиалиновые могут встречаться у здоровых детей при физической нагрузке, обезвоживании.
- Эритроцитарные цилиндры свидетельствуют о наличии гломерулонефрита, но отмечаются также при инфаркте и травме почек.
- Лейкоцитарные цилиндры в сочетании с другими признаками инфекции мочевыводящих путей говорят о пиелонефрите.
- Эпителиальные цилиндры находят при поражении почечных канальцев.
- Зернистые и жировые цилиндры выделяются при нефротическом синдроме.
- Восковидные обнаруживаются при почечной недостаточности.
Эпителий
В моче ребенка может обнаруживаться несколько типов эпителия: плоский, переходный и почечный. Плоский и переходный эпителий в небольшом количестве присутствует почти всегда, его количество возрастает при воспалении мочевых путей или при повреждении их слизистой оболочки твердыми кристалликами солей. Почечный эпителий, если он изредка обнаруживается в моче в единичном количестве, при прочих нормальных показателях тоже считается вариантом нормы, но если одновременно с почечным эпителием обнаруживают белок, цилиндры или лейкоциты с эритроцитами, то это подтверждает диагноз заболевания почек.
Соли
В норме солей в моче быть не должно, но они могут иногда появляться после употребления в пищу определенных продуктов (мочевая кислота – при избытке мясной пищи в рационе ребенка, оксалаты – после употребления какао, шоколада и др.). Если соли встречаются в анализах мочи периодически, то это делает вероятным диагноз дизметаболической нефропатии. Постоянное обнаружение большого количества солей требует подробного обследования ребенка (для исключения мочекаменной болезни и другой патологии почек). При инфекциях почек и мочевыводящих путей в моче нередко присутствуют трипельфосфаты и аморфные фосфаты.
Слизь
Слизь в сочетании с эпителиальными клетками говорит о повреждении слизистой оболочки мочевых путей воспалительным процессом либо кристаллами солей.
Бактерии
Моча, собранная при обычном мочеиспускании, не является стерильной. Но число бактерий в ней невысоко и при обычном исследовании они не определяются. Если же в результатах указано наличие бактерий (от + до ++++), рекомендуется продолжить обследование ребенка с проведением анализа мочи на стерильность.
Накопительные пробы
В случае сомнительных результатов анализов мочи (следы белка, пограничные значения лейкоцитурии и др.) и подозрении на заболевание почек или мочевыводящих путей, а также для планового обследования детей с уже имеющимися болезнями почек и органов мочевыделения используют накопительные пробы. К накопительным пробам относятся пробы Аддиса-Каковского, Амбурже и Нечипоренко. Они позволяют обнаружить лейкоциты и эритроциты в моче, даже если они присутствуют не всегда, а только периодически в течение дня.
Нормы накопительных проб мочи у детей
| Проба | Лейкоциты | Эритроциты |
| По Аддису-Каковскому | До 2 млн | До 1 млн |
| По Амбурже | До 2 тыс. в минуту или до 120 тыс. в час | До 750 в минуту или до 45 тыс. в час |
| По Нечипоренко | До 2 тыс. (по некоторым авторам – до 4 тыс.) | До 1 тыс. |
Превышение нормальных значений свидетельствует о заболеваниях почек или органов мочевыделения.
Проба Зимницкого
Анализ мочи по Зимницкому назначается для оценки функции почек. По нему исследуют только 3 показателя: удельный вес мочи и его колебания в течение суток, суточный диурез (количество мочи за сутки) и соотношение между ночным и дневным диурезом.
Нормы исследования по Зимницкому для детей
| Показатель | Нормальные значения |
| Удельный вес | В течение суток разница между максимальным и минимальным удельным весом должна составлять не менее 8 (например, 1022 – 1009 = 13 – норма) |
| Суточный диурез | Дети 5-10 лет: 700-1200 мл в суткиДети 10-14 лет: 1000-1500 мл в сутки
Старше 14 лет: 1000-2000 мл в сутки |
| Соотношение дневного и ночного диуреза | От 4:1 до 3:1 |
Отклонения от нормы:
Гипоизостенурия – уменьшение разницы между максимальным и минимальным удельным весом (размах равен или меньше 7 единиц) – говорит о снижении концентрационной способности почек. Отмечается при остром и хроническом пиелонефрите, почечной недостаточности.
Увеличение суточного количества мочи (полиурия) возможно на фоне начальной стадии почечной недостаточности, а также при внепочечных заболеваниях (сахарный и несахарный диабет и др.), на фоне обильного употребления жидкости.
Уменьшение суточного количества мочи отмечается при поздних стадиях почечной недостаточности, при гломерулонефрите, ГЛПС, нефротическом синдроме, заболеваниях сердца и др.
Стирание разницы между дневным и ночным диурезом возникает при начальной степени почечной недостаточности, а при выраженном нарушении функции почек ночной диурез преобладает над дневным (никтурия).
Трехстаканная и двухстаканная пробы
Эти пробы используются для ориентировочного определения локализации воспалительного процесса или источника крови в моче. Количество форменных элементов (эритроцитов и лейкоцитов) в норме в каждой порции должно быть таким же, как и в общем анализе мочи. При трехстаканной пробе повышение уровня клеток в первой порции свидетельствует о локализации болезненного процесса в наружных половых органах или начальном участке уретры; если показатели повышены во второй порции – предполагается поражение уретры; при изменениях в третьей порции вероятны воспаления мочевого пузыря. Когда патологические изменения находят сразу в трех порциях, то это может свидетельствовать о заболеваниях почек, мочеточников, мочевого пузыря.
Изменения в 1-й порции двухстаканной пробы также подтверждают локализацию воспаления в половых путях; преимущественные изменения во 2-й порции свидетельствуют о патологии уретры. Одинаково выраженные патологические изменения в обеих порциях наблюдаются при заболеваниях почек и (или) мочевого пузыря.
Посев мочи на стерильность (бактериологическое исследование)
Чтобы верифицировать возбудителя инфекционной патологии мочевых путей, осуществляют посев мочи на питательную среду.
Нормальный результат – количество микроорганизмов ниже 1,0 × 102 КОЕ в 1 мл мочи, взятой при обычном мочеиспускании из средней порции. Сомнительным считается результат от 103 до 10 4 КОЕ в 1 мл. Наличие бактерий в моче (бактериурия) подтверждается при значениях 10 5 КОЕ в 1 мл и выше. Бактериурия отмечается при различных инфекционно-воспалительных заболеваниях почек и мочевыводящих путей.
Биохимический анализ мочи
Биохимическое исследование мочи у детей чаще всего назначают для исследования суточного выведения солей и кальция с мочой.
Нормативы
| Показатель | Норма за сутки |
| Мочевая кислота | 0,09-0,12 ммоль/кг веса |
| Оксалаты | 5 ммоль/кг |
| Фосфаты | 1-2 года – 0.2 г3-10 лет – 1.5-3.0 г
Старше 10 лет – 3 г |
| Кальций | 0.1 ммоль/кг |
Повышение показателей подтверждает дизметаболические нарушения. Изолированное увеличение уровня мочевой кислоты характерно для детей с нервно-артритическим диатезом.
Заключение
В заключение хотелось бы напомнить, что заниматься самодиагностикой ни в коем случае недопустимо! Представленная информация может потребоваться родителям для получения дополнительных сведений о причинах изменений в анализах, а также послужить стимулом для обращения за дообследованием. Но проводить трактовку результатов исследований, а тем более ставить диагноз и назначать лечение должен только врач!
К какому врачу обратиться
Разъяснить результаты анализа мочи может врач, направивший ребенка на обследование, чаще всего это педиатр. Если в анализе обнаружены отклонения, ребенка после дообследования могут направить на консультацию к соответствующему специалисту: урологу, нефрологу, эндокринологу, инфекционисту, кардиологу, гастроэнтерологу.
Рейтинг: (голосов — 2, среднее: 5,00 из 5) Загрузка…
Бактерии в моче у грудничка: причины, норма
Обнаружить появление бактерий в моче у ребенка позволяет клинический анализ урины. Данный тип диагностики одинаково часто применяется у взрослых и детей. Процедура позволяет своевременно выявлять инфекционные или воспалительные процессы в организме.
Несмотря на бактерии, присутствующие в моче у грудничка, патологическое отклонение может протекать абсолютно бессимптомно или иметь слабовыраженную клиническую картину. Только анализ способен обнаруживать имеющиеся отклонения от принятых норм.
Специалисты рекомендуют сдавать анализы мочи не реже одного раза в год – с профилактическими целями. Вовремя определенное заболевание легче вылечить на начальных этапах развития, чем бороться с его хроническими формами.
Бактериурия – это
Находящиеся в моче ребенка бактерии, обнаруженные в момент диагностического обследования, носят общее название «бактериурия». Проблема провоцируется проникновением патогенных микроорганизмов – стафилококковой, стрептококковой инфекции, синегнойной или кишечной палочки, протея, клебсиеллы в мочевой пузырь, почки.
Симптоматика заболевания
Распознать болезнь сложно даже у взрослого населения. В случае атаки на детский организм, клиническая картина имеет общие симптомы, без специфических признаков. У грудного ребенка невозможно спросить о самочувствии, родители должны ориентироваться по беспокойному поведению и частому плачу.
Часто встречаемые симптомы развития бактериурии представлены:
- болезненными ощущениями в нижней части живота;
- дискомфортом и болевым синдромом в момент мочеиспусканий – у ребенка возникают проблемы при каждом позыве помочиться;
- присутствующими в урине сторонними примесями – частицами крови, гноя или слизи;
- дискомфортными ощущениями в поясничной области;
- повышенными показателями температуры тела.
При обнаружении подобных клинических признаков следует незамедлительно обратиться в участковую поликлинику на консультацию к педиатру.
Возможные причины появления бактерий в моче у ребенка
Появление патогенной микрофлоры в урине младенца является признаком воспалительно-инфекционных поражений отделов мочевыводящей системы. К распространенным причинам отклонений от нормы микробов в моче ребенка относят пиелонефрит, цистит, уретрит. Попадание болезнетворных микроорганизмов позволяет им активизироваться, провоцируя формирование инфекционного или воспалительного процесса.
Различают два пути образования болезни:
Нисходящее заражение характеризуется распространением инфекции из пораженного органа — мочевого пузыря, уретрального канала, почек.
Восходящее — регистрируется при приходе патогенов извне. У малышей до года, особенно у девочек, проблема формируется на фоне нарушения требований к ежедневной гигиене. Вредные микроорганизмы проникают в область уретры из заднего прохода.
Вторичными источниками болезни могут быть медицинские манипуляции – катетеризация, введение зонда и пр. Здоровье детей подвергается опасности при переохлаждениях, психоэмоциональной нестабильности и факторах, способствующих снижению функциональности аутоиммунной системы.
Опасность появления бактерий в моче у ребенка
Наличие бактериурии у новорожденных до 6 месяцев обусловлено несоблюдением правил гигиены, заболеваниями матери в момент беременности. Основная опасность заболевания представлена болезнями почек, вплоть до формирования недостаточной их работоспособности.
Анемические состояния возникают на фоне сильного заражения, приводящего к нарушению целостности кровеносных магистралей и последующим кровотечениям. Длительное игнорирование проблемы может поспособствовать образованию бесплодия – как у женского, так и мужского пола.
Диагностика бактерий в моче
Для определения проникшего в организм возбудителя следует правильно собирать мочу на анализ:
- сбор производится в специализированный стерильный контейнер, продающийся в любой аптеке;
- в случае необходимости процедура осуществляется при помощи стерильного катетера;
- перед взятием пробы половые органы малыша обмываются теплой водой без использования мыла;
- для анализа подходит только средняя порция утренней урины;
- контейнер в кратчайшие сроки доставляется в лабораторию – от момента сбора до сдачи должно пройти менее часа.
Перед обследованием мочи запрещается использовать лекарственные препараты, особенно антибактериальные средства и кортикостероиды. Их присутствие исказит реальные данные бактериального поражения.
Для выявления отклонений в анализе мочи у ребенка могут применяться различные типы диагностического исследования:
Экспресс- методы – тест Гриссера, глюкозное редукционное тестирование – занимают небольшое время, но не дают достаточного уровня информативности. Применяются для первичной регистрации бактерий в урине.
Бактериальное исследование мочи – относится к высокоточным методам, требующим определенного времени для получения итоговых данных.
Выявление бактериурии требует повторного проведения анализов, с целью подтверждения первичных результатов. Бакпосев позволяет не только выявить присутствие патогенной микрофлоры, но и оценить ее уровень резистентности к антибиотикам.
Положительный анализ провоцирует дополнительные обследования:
- УЗИ – для выявления заболеваний мочеполового отдела;
- рентгеноконтрастное исследование уретрального канала;
- сцинтиграфию — для определения воспаления почек;
- эндоскопические процедуры.
Забор крови у детей позволяет оценить работу аутоиммунной системы и защитных барьеров, обнаружить анемию.
Профилактика инфекционных заболеваний
Для предотвращения формирования бактериурии специалисты рекомендуют проводить профилактические мероприятия. Среднестатистические данные сообщают, что в последующий год после первичного поражения у 25% детей регистрируется рецидив патологического процесса.
С целью предупреждения возвращения болезни детей следует одевать строго по погодным условиям, держать ноги сухими, избегать нахождения на сквозняке. Увеличение работоспособности аутоиммунной системы достигается путем закаливающих мероприятий, обогащением детского питания продуктами, с достаточными объемами витаминных и минеральных элементов.
Новорожденные младенцы, при отсутствии противопоказаний, должны находиться на естественном вскармливании не менее первых 16 недель от рождения (нормативы и рекомендации ВОЗа). Последующие месяцы жизни — введение прикорма (детские пюре, творожки, соки) дает возможность обогащать организм необходимыми веществами.
Детям старшего возраста рекомендуется сезонная витаминотерапия — рацион не может полностью восполнить нехватку витаминов и минералов, требует употребления специализированных поливитаминных комплексов. Причина легкого поражения микробами часто заключается в слабой работе защитного барьера, иммунитет при дефиците полезных веществ теряет свою активность и не способен отражать атаки инфекций.
Необходимо не забывать о сдаче анализов – периодические исследования позволят захватить воспалительный процесс в организме на начальном этапе развития, предотвратить формирование осложнений.
Лечение первопричины появления бактерий в моче у ребенка
Способы лечения зависят от результатов диагностического обследования. В отдельных случаях появление бактерий регистрируется единожды, возникает по причине неверного сбора анализа или несоблюдения правил гигиены.
Подтвержденная бактериурия подразумевает назначение антибактериальных лекарственных средств по усмотрению врача. Доктор опирается на сведения лабораторной диагностики, общее состояние ребенка, резистентность возбудителя к антисептическим лекарствам.
Лечение проводится курсом от одной до двух недель, особо тяжелые случаи требуют помещения пациента в условия стационара.
Пиелонефрита
Терапия подразумевает подавление активности бактериальных организмов, провоцирующих патологический процесс. Продолжительность более одного месяца, для приема рекомендуются:
| Антибактериальные | Гентамицин, Ликацин, Цефтриаксон, Кетоцеф, Эпоцелин, Цефамандол |
| Уроантисептические | Палин, Невиграмон, Фурадонин, Нитроксолин |
| Мочегонные | Фуросемид, Верошпирон |
| Антиоксидантные | Средства с токоферолом, бета-каротином |
| НПВС | Сургам, Ортофен, Вольтарен |
| Антигистаминные | Супрастин, Тавегил, Кларитин |
Цистита
Нейтрализация бактериальной инфекции направлена на стабилизацию процесса выведения мочи из организма, подавление болевого синдрома. Основной курс лечения включает использование спазмолитических и уросептических медикаментозных средств. Антибактериальная терапия рекомендуется при средней и тяжелой степени поражения бактериурией. Антимикотические, макролиды применяются при обнаружении атипичной микрофлоры в составе урины.
В обязательную программу входит перевод малышей на специализированный диетический стол. Положения рационального питания соблюдаются не менее трех месяцев. Из ежедневного меню исключаются все продукты, способные спровоцировать раздражение стенок мочевого пузыря – шоколад, жареное, острое, копченое, жирное.
Уретрита
Воспаления мочеиспускательного пути требуют влияния на первоисточники их формирования. Бактериальное поражение угнетается антибактериальными фармакологическими подгруппами, аллергические формы недуга подразумевают употребление антигистаминных лекарств.
Малышам ежедневно проводят сидячие ванночки с добавлением в воду антисептических растворов. Терапия производится в домашних условиях, тяжелые формы заболевания требуют госпитализации.
Скрытой бактериурии
Легкое течение патологического процесса подразумевает применение курса антибиотиков, противовоспалительных медикаментов, антигистаминных лекарств. Остальные стадии излечиваются в условиях стационара, под постоянным контролем лабораторных анализов и наблюдением за состояние ребенка медицинским персоналом.
Бактериурия в периоде вынашивания малыша несет прямую угрозу здоровью матери и плода. Лечение при беременности назначается после получения сведений диагностики ИСТ. Методика подразумевает определение показателей тестостерона. Его повышенные отметки провоцируют массу расстройств – от увеличения плотности костей до замершей беременности. Присоединившаяся бактериальная инфекция способна еще больше ухудшить состояние организма.
При отсутствии клинических проявлений заболевания используется тактика выжидания и слежения. В случае выраженных воспалительных процессов женщине выписывается антибактериальная схема лечения. Лекарства подбирает лечащий врач, с учетом риска для здоровья матери и плода.
Бактерии в моче у ребенка: норма, причины, симптомы, лечение
Мочевыводящие пути инфицируются посредством попадания бактерий в мочу ребенка. Как они там появляются, и какой врач поможет решить данную проблему?
Диагностировать состояние здоровья, как взрослого человека, так и ребенка можно с помощью удобного и эффективного метода – сдачи мочи для общего анализа. Такой способ своевременно выявляет бактерии в моче у ребенка. После подтверждения диагноза следует приступить к лечению.
Заболевания мочевыводящих путей у грудных детей обычно не сопровождаются какими-либо ярко-выраженными симптомами. В такой ситуации анализ мочи – единственный метода обнаружения отклонений от нормальных показаний. Вследствие этого, рекомендуется детям сдавать общие анализы крови и мочи один раз в год в целях профилактики.
Норма бактерий в моче у ребенка.
Обнаружив бактерии в моче у ребенка, говорят о таком заболевании как бактериурия. Патогенные микроорганизмы (стафилококк, кишечная палочка, стрептококк, синегнойная палочка) попадают в почки или мочевой пузырь, затем переходят в мочу.
Нормальным показателем считается отсутствие у ребенка бактерии в моче. Если они все-таки обнаружены, для точного подтверждения диагноза, анализ сдают повторно.
Показатели нормы анализа у ребенка:
- Прозрачность цвета,
- Вес (удельная форма) – не более 1025,
- Показатели лейкоцитов – 5-10, эритроцитов – 1-2,
- Эпителии – не больше десяти.
Здоровую мочу характеризует отсутствие:
- Бактерий,
- Глюкозы,
- Белка,
- Кетоновых тел,
- Гемоглобина.
Бактериурия свидетельствует о наличии бактерий, которые способствуют развитию воспалительного процесса. Чтобы диагноз установить точно, педиатр назначает дополнительное обследование.
Причины.
Бактерии в моче у грудничка и новорожденного возникают по следующим причинам:
- Неверно собранный анализ. Для точного определения показателей, процедуру сдачи мочи повторяют. Ее собирают в сосуд, который прошел стерилизацию и тщательно высушен. Ребенка подмывают и вытирают чистым сухим полотенцем. Собирают мочу с утра. При первом мочеиспускании несколько капель – в унитаз, остальную порцию в емкость. После того как анализ собран, его относят в лабораторию для исследования в течение двух часов,
- При подтверждении анализов выясняют, отчего возникли бактерии. Микроорганизмы попадают внутрь тела ребенка следующими путями:
- Восходящим. Бактерии продвигаются по каналу мочеиспускания снизу от половых путей,
- Нисходящим. Микробы попадают из верхнего отдела мочевых органов.
- Медицинскую процедуру, к которой относятся плохая стерильность приборов, неправильно установленный катетер,
- У девочек данное заболевание возникает чаще, чем у мальчиков. Родителям тщательно необходимо следить за их личной гигиеной.
Симптомы бактериурии.
Данное заболевание может сопровождаться ярко-выраженными симптомами и, наоборот, симптомы могут отсутствовать вовсе. При мочеиспускании малыш чувствует жжение и колющую боль в нижней области живота. В отдельных случаях наблюдается недержание мочи, которой характерен резкий запах, кровяные вкрапления, слизь. Белый оттенок приобретает моча. Спустя некоторое время она приобретает мутный оттенок. Повышение температуры тела наблюдается при распространении инфекции от мочеиспускательного канала на почки. Возникает рвотный рефлекс, малыша начинает тошнить и появляется болевое ощущение в поясничном отделе.
Поведение детей при бактериурии меняется. Они становятся раздражительными и капризными. Отсутствие аппетита является одним из основных симптомов заболевания. Половые органы краснеют и зудят.
Какую опасность несут бактерии в моче у детей.
По результатам проведенных анализов и характеру размножения и роста количества бактерий, у ребенка могут развиваться следующие заболевания:
- Пиелонефрит (почки подвергаются инфекционному и воспалительному воздействию, из-за этого поражается почечная лоханка),
- Цистит. При данном виде заболевания воспаляется слизистая оболочка в мочевом пузыре,
- Асимптомная бактериурия (бактерии присутствуют в моче, но симптомы заболевания никак не проявляются).
Лечение.
Перед тем, как приступить к лечению, нужно детально обследовать малыша, чтобы понять характер и причину появления бактерий в моче. Терапия направлена на то, чтобы устранить очаг болезни и улучшить прочес мочеиспускания. Лечащий врач назначает препараты – антибиотики, нитрофураны.
Народные средства также можно использовать при лечении заболевания. Хорошими средствами являются отвар петрушки, березовых листьев, можжевеловых плодов.
Вылечить бактериурию у ребенка достаточно просто. Через несколько дней результаты анализа покажут, что бактерии в моче у ребенка отсутствуют. Необходимо продолжить назначенное врачом лечение. Терапия окажется неэффективной, если ее прекратить быстро. В организме (в мочевыводящих путях) останется малая доза бактерий, их размножение приведет к тому, что они станут устойчивыми к антибиотикам.
Для того, чтобы избежать попадание бактерий в мочу ребенка необходимо укреплять иммунитет, избегать переохлаждения, ввести в рацион питания как можно больше витаминов. Родители должны тщательно следить за личной гигиеной малыша. Если возникли подозрительные симптомы, рекомендуется незамедлительно обратиться к врачу. Важным способом оградить ребенка от опасного заболевания является общий анализ мочи. Для профилактики его сдают один раз в год. Соблюдая все перечисленные мероприятия, можно быстро избавиться от бактерий в моче у ребенка.
(Пока оценок нет) Загрузка…
Норма анализа мочи у детей: таблица, обозначения
Хотите выяснить, какова норма для анализа мочи у детей? Читайте эту статью.
Из нее вы сможете узнать о том, как проходит расшифровка показателей, выявленных в процессе анализа мочи детей, как правильно подготовить своего ребенка к сбору биологического материала, а также получите информацию о том, для чего нужен общий анализ мочи.
Подробнее об общем анализе мочи
Клинический анализ мочи, который иногда называется «общим», – распространенное исследование биологического материала пациента.
Расшифровка показателей этого исследования проводится в лабораторных условиях с использованием специального оборудования.
Показания к прохождению общего анализа мочи у детей достаточно широки.
Врачи просят родителей юных пациентов сдать их мочу в случаях, если есть подозрения на различные заболевания, влияющие как на мочеполовую систему малыша, так и на общее состояние его здоровья.
Существуют несколько причин, способных изменить характеристики мочи.
Часто этими причинами являются те или иные заболевания. Однако в некоторых случаях на изменение цвета, запаха или химических свойств выделений детей влияет неосторожность родителей.
Моча может окраситься от пигмента, содержащегося в ярких овощах – свекле, моркови и др.
Если вы кормили своих детей этими продуктами и заметили, что цвет их мочи поменялся, то не следует паниковать. Выждите время, отслеживая цвет выделений ребенка.
Если неестественный оттенок мочи будет сохраняться в течение длительного времени (более суток), то отведите свое чадо к педиатру.
Общий анализ мочи предполагает исследование биоматериала, собранного в утреннее время. Перед тем как начать собирать урину, следует тщательно промыть гениталии малыша с мылом.
Фото:
Используйте для сбора мочи чада специальные пакеты с липким краем, которые можно приобрести в аптеке.
Кратковременное ношение такого пакета не приносит дискомфорта малышу до года и позволяет собрать нужное количество биологического материала.
Объем мочи ребенка до года, который вы должны принести на исследование, должен быть не менее 10-ти миллилитров.
Расшифровка данных
Моча грудных детей до года, находящихся на грудном вскармливании, имеет белый цвет. Норма цвета мочи старших детей – светло-желтый оттенок.
Если цвет биоматериала отличается от нормы, то врачи назначают дополнительные диагностические обследования.
Следующий критерий оценки мочи ребенка – прозрачность. Биоматериал здорового малыша не должен содержать в себе никаких включений, определяемых визуально.
Гной в урине указывает на повышенные лейкоциты (маркер воспалительных процессов различной этиологии).
Нормы плотности мочи детей зависят от возраста ребенка. Измененный показатель может сообщить о неправильном рационе малыша или о наличии определенных заболеваний в его организме.
Показатель плотности урины у детей до года самый низкий – от 1,001 до 1,005 пунктов.
Нормы кислотно-щелочной среды для детей до года от 4,5 до 7,5 пункта, для более взрослых ребят – от 5 до 7 пунктов. Защелачивание организма ребенка (>7) – не норма.
Расшифровка этого показателя может быть затруднена, если ребенок принимает определенные лекарства или придерживается какой-либо лечебной диеты.
Видео:
Норма содержания уробилиногена, помеченного в расшифровке общего анализа мочи как URO – не более 6 мг/л. Показатель URO измеряется как в утреннем, так и в суточном биоматериале.
Если URO ребенка превышает норму в несколько раз, то врачи назначают дополнительные обследования.
Нормы содержания белка в урине малыша – его полное отсутствие. Однако допускается некоторое повышение белка (до 0,036 г/л).
В норме этот показатель увеличивается до обозначенных размеров после физической активности чада и снижается в моменты его покоя.
Кстати, от физической активности ребенка могут появиться в его урине и эритроциты.
В моче здорового малыша не должно быть глюкозы и солей. Они повышаются от чрезмерного употребления в пищу продуктов, перенасыщенных этими элементами.
Расшифровка анализа, в процессе которого обнаруживается глюкоза или соли, может указывать на наличие у детей сахарного диабета или различных проблем с пищеварением.
Лейкоциты в урине в норме должны полностью отсутствовать. Однако допускается незначительное включение этих элементов.
У здоровых детей, имеющих незначительные отклонения в процессах организма, лейкоциты в поле зрения повышаются крайне редко.
Если в моче вашего чада обнаружили лейкоциты, то не паникуйте. Лейкоциты могут выявиться только от того, что гениталии ребенка перед сбором урины не были обработаны должным образом.
Кроме того, лейкоциты, обнаруженные в биоматериале, могут быть чужеродными для организма чада. Чтобы расшифровка анализа не была искажена, используйте для сбора мочи только стерильную посуду.
Повышенные лейкоциты, обнаруженные в урине, – реакция ребенка на сильные раздражители (ожоги, шоковые состояния).
Кроме того, лейкоциты часто определяются в урине во время почечных колик.
Также лейкоциты могут свидетельствовать о внутренних кровотечениях и различных опухолевых процессах. Таким образом, повышенные лейкоциты – повод для проведения дополнительных проверок.
Наличие цилиндров в биоматериале, выявленных в ходе лабораторного исследования общего анализа мочи, может указывать на различные воспалительные процессы в организме ребенка.
Расшифровка анализа, содержащая данные о содержании в урине эпителия, слизи, грибков и бактерий – повод обратиться к врачу за дополнительными диагностиками. Нормы этих показателей у здоровых малышей равны нулю.
Нормы расшифровки общего анализа мочи
Таблица, представленная ниже, содержит в себе нормативные показатели, характерные для такого исследования, как общий анализ мочи у детей:
| Показатель биологического материала | Норма |
Дополнительная информация |
| Цвет | До года – белый;
После года – светло желтый, соломенный |
Если моча ребенка будет иметь бурый цвет и содержать в себе хлопья примесей, то можно судить о наличии каких-либо воспалительных процессов в его организме (в частности, в мочевыводящей системе) |
| Прозрачность | Прозрачный | |
| Удельный вес | До года – 1,001 – 1,005;
До двух лет – 1,002 – 1,004; До пяти лет – 1,012 – 1,020; До двенадцати лет – 1,011 – 1,025 |
Невысокий удельный вес биоматериала может указывать на наличие почечных патологий, диабет несахарного типа;
Высокий удельный вес биоматериала – маркер гипертермии, сахарного диабета. Может повышаться при поносе, рвоте. |
| Кислотно-щелочная среда (pH) | До года – 4,5 – 7,5;
После года – 4,5 – 7,0 (допустимая слабокислая) |
Установление щелочной или нейтральной среды может быть вызвано повышенным содержанием в рационе овощей и фруктов. Отклонение от нормы в сторону защелачивания – маркер инфекции, поражающей мочеполовую систему |
| Глюкоза | 0 | Повышенная глюкоза в урине – маркер диабета сахарного типа |
| Белок | 0 (допустимые включения – до 0,036 г/л) | Наличие белка в урине – маркер различных патологических процессов, протекающих в почках. Повышенный белок в биоматериале наблюдается при сильной гипертермии |
| Эпителий | От 1 до 2 включений в поле зрения | Повышенное содержание – маркер воспалительных процессов, протекающих в мочеполовых путях |
| Цилиндры | 0 (допустимое включение – 1) в поле зрения | Маркер детского уретрита, цистита |
| Лейкоциты | 0 – 6 в поле зрения | >20 – маркеры воспалительных процессов в почках, инфекции мочеполовой системы |
| Эритроциты | 0 – 2 в поле зрения | Маркер различных воспалительных процессов, локализующихся в мочеполовой системе |
| Слизь | Отсутствие (допускаются следовые включения плоского или переходного эпителия, почечный эпителий должен полностью отсутствовать) | –– |
| Соли | Отсутствие (допускаются следовые включения оксалатов и уратов) | –– |
| Бактерии, грибковые организмы | Отсутствие | Маркер наличия различных инфекций |
В рамках общего анализа мочи можно провести исследование биологического материала ребенка на диастазу.
Анализ урины на диастазу позволяет отследить эффективность синтезирования пищеварительных ферментов.
Врачи проверяют диастазу в урине в том случае, если подозревают у малыша наличие патологий, базирующихся в поджелудочной и слюнных железах.
Для получения наиболее точных данных анализ мочи на диастазу проводят несколько раз в течение краткого времени, чтобы отследить динамику ее количественного присутствия.
Норма анализа, тестирующего кровь юного пациента на диастазу, колеблется в пределах 16 – 64 единиц.
Таким образом, общий анализ мочи ребенка помогает врачам провести комплексное исследование его состояния.
Сдать такой анализ можно как в частной клинике, так и в государственной больнице. Помните о том, что к сбору биоматериала следует готовиться с особенной тщательностью.