 [Ангиотензин превращающий фермент]
[Ангиотензин превращающий фермент]
Ингибиторы ангиотензинпревращающего фермента
Ангиотензинпревращающий фермент (АПФ) существует во всех тканях, прежде всего, потому, что нет такой ткани, где бы не было эндотелия, а этот фермент к нему очень привязан. Повсеместное его присутствие говорит о повсеместных его же функциях. Функции эти очень важные, и хотя до конца непонятые, тем не менее, его изменения при болезнях и его же участие в механизмах болезней свидетельствует, что он один из важнейших регуляторных ферментов, которым определяются наш общий уровень здоровья, его ресурсы, способность преодолевать болезнь или, при отсутствии такой возможности, более легко ее переносить.
Ангиотензинпревращающий фермент (АПФ) существует во всех тканях, прежде всего, потому, что нет такой ткани, где бы не было эндотелия, а этот фермент к нему очень привязан.
Повсеместное его присутствие горит о повсеместных его же функциях. Функции эти очень важные, и хотя до конца непонятые, тем не менее, его изменения при болезнях и его же участие в механизмах болезней свидетельствует, что он один из важнейших регуляторных ферментов, которым определяются наш общий уровень здоровья, его ресурсы, способность преодолевать болезнь или, при отсутствии такой возможности, более легко ее переносить.
Для примера, роль повышения уровня этого фермента ключевая при весьма многих вариантах артериальной гипертензии и сердечной недостаточности, осложняющей любое заболевание сердечнососудистой системы.
И там и там ингибиторы ангиотензинпревращающего фермента (ИАПФ) в лечении являются средствами базисной терапии, притом, что первое состояние связано с гипер- и второе, начиная с некоторого момента, гипофункцией сердца.
В период природных катаклизмов состояние здоровья пациентов, принимающих ИАПФ, утяжеляется, и они потребуют своевременного увеличения их дозы, или же пациенты с такими же заболеваниями, принимающие лекарственные препараты других фармакотерапевтических групп, на соответствующий период требуют их дополнения ИАПФ.
В дозе ИАПФ должны учитываться также сезонные и иные колебания в клинических проявлениях болезей, по поводу которых они назначаются.
Для примера важность учета и контроля сезонных колебаний артериального давления вошла в международные рекомендации по лечению артериальной гипертензии пересмотра 2007 г.
Широкое представительство и разносторонние физиологические эффекты АПФ предполагают более широкое его участие в манифестации болезней против сконцентрированного сегодня, а значит и более широкое поле практического применения ИАПФ. Они могут быть полезны в острых ситуациях по ситуационному же назначению, но, как и в отношении любых других лекарственных препаратов, задачи их использования решаются исключительно врачем.
История открытия ингибиторов ангиотензинпревращающего фермента (ИАПФ) исходит к началу 60-х годов XX века, когда было замечено, что укус змеи бразильской Bothrops jararaka приводит к резкому снижению уровня артериального давления (АД). Пептиды, обнаруженные в ее яде, потенцируют гипотензивный эффект брадикинина, подавляя кининазу-2. Выделенное вещество назвали «брадикининпотенцирующий фактор». После ряда дополнительных исследований, Yang и соавт. показали, что оно идентично ИАПФ. Так был создан первый ИАПФ – тепротид.
Клиническое применение ИАПФ насчитывает более 30 лет и берет свое начало с 1975 года, когда D. Cushman и M. Ondetti синтезировали первый не пептидный представитель этой группы препаратов, получивший название «каптоприл». В середине 70-х годов прошлого века были синтезированы еще два ИАПФ – эналаприл и лизиноприл, в восьмидесятые годы появилось несколько десятков химических соединений, способных тормозить активность превращения ангиотензина I в биологически активный ангиотензин II.
Сегодня ИАПФ вошли в перечни основных средств лечения артериальной гипертензии, хронической сердечной недостаточности (ХСН), бессимптомной дисфункции левого желудочка (ЛЖ) и ишемической болезни сердца (ИБС).
Единой классификации ИАПФ не существует.
В соответствии с химической классификацией они подразделяются на четыре основные поколения в зависимости от химической группы в молекуле, ответственной за взаимодействие с активным центром АПФ: I поколения, содержащие сульфгидрильные группы (каптоприл, пивалоприл, зофеноприл), II поколения, содержащие карбоксиалкильную группу (эналаприл, лизиноприл, цилазаприл, рамиприл, периндоприл, беназеприл, моексиприл). III поколения, содержащие фосфинильну группу (фозиноприл, церонаприл). IV поколения, содержащие гидроксамову группу (идраприл). По активности их классифицируют на активные лекарственные формы (каптоприл, альцеприл, альтиоприл, фентиаприл, либензаприл, лизиноприл, церонаприл) и пролекарство (например, эналаприл, фозиноприл).
ПО путям выведения из организма Л. Опай (1994) предложил следующей классификацию ИАПФ:
Класс I — липофильные лекарства (элиминация преимущественно печенью) – каптоприл алацеприл, альтиоприл, фентиаприл. Класс II — липофильные пролекарства. Подкласс IIА – препараты с преимущественно почечной элиминацией (более 60%): беназеприл, делаприл, квинаприл, периндоприл, цилазаприл, эналаприл. Подкласс IIВ – препараты с двумя основными путями элиминации: моексиприл, рамиприл, спираприл, фозиноприл. Подкласс IIС – препараты с преимущественно печеночной элиминацией: темокаприл, трандолаприл.
Класс III – гидрофильные препараты (элиминация преимущественно почками): лизиноприл, либензаприл, церонаприл.
Классификация ИАПФ по тропности к тканевому АПФ
Фармакокинетика Ингибиторы АПФ чаще назначаются перорально, иногда парентерально (эналаприл). Большинство хорошо всасывается из ЖКТ. Поступая в кровоток, молекулы активного вещества связываются с белками, после чего проявляют свою фармакологическую активность. Пролекарства становятся активными только после метаболической трансформации (гидролиза) в органах и тканях. Для улучшения всасывания в ЖКТ большинство ИАПФ выпускаются в виде пролекарств.
Липофильные ИАПФ (например, каптоприл) частично метаболизируются в печени с образованием метаболитов, некоторые из них имеют биологическую активность, и (лизиноприл, либензаприл и церонаприл) не метаболизируются и выводятся почками в неизмененном виде.
Системная биодоступность липофильных ИАПФ выше гидрофильных.
В биотрансформации неактивных ИАПФ в активные метаболиты, кроме печени, определенную роль играют гидролазы слизистой оболочки ЖКТ, крови и внесосудистых тканей.
Почечная экскреция – главный путь элиминации всех активных и активных диацидних метаболитов большинства неактивных ИАПФ. Поэтому у больных с ХПН обычно рекомендуется начинать терапию с назначения более низких доз ИАПФ, чем у больных с нормальной функцией почек. Выделяют ИАПФ, активные диацидные метаболиты которых выводятся не только через почки, но и с желчью и калом (моексиприл, рамиприл, спираприл, трандолаприл и фозиноприл). Они более безопасны при длительном применении, чем ИАПФ с преимущественно почечной элиминацией.
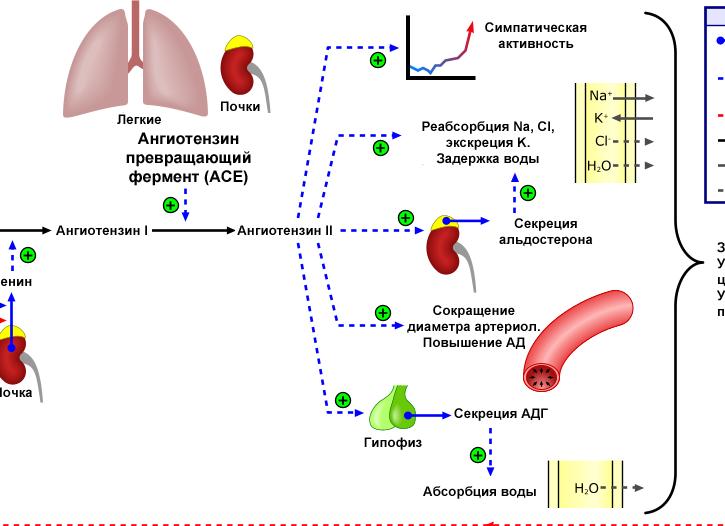
Фармакологическое действие ИАПФ заключается в способности подавлять активность ангиотензин I-превращающего фермента (или кининазы II) и, таким образом, влиянием на функциональную активность ренин-ангиотензиновой (РАС) и калликреин-кининовой систем. Тормозя активность ангиотензин I-превращающего фермента, ИАПФ уменьшают образование ангиотензина II и, как результат, ослабляют основные сердечно-сосудистые эффекты РАС, включая артериальную вазоконстрикцию и секрецию альдостерона.
Тормозя активность кининазы II, ИАПФ уменьшают инактивацию брадикинина и других кининов и способствуют накоплению этих веществ в тканях и крови. Кинины самостоятельно или через высвобождение простагландинов Е2 и I2 приводят к сосудорасширяющему и натрийуретическому действию. ИАПФ также, уменьшая превращение ангиотензина I в ангиотензин II, приводят к повышению содержания ангиотензина I в крови и тканях. Как следствие, накопление ангиотензина I способствует повышенному его превращению в ангиотензин-(1-7), имеющего вазодилатирующее и натрийуретическое действие.
Кроме этого ИАПФ снижают образование других вазоконстрикторных и антинатрийуретических веществ, таких, как норадреналин, аргинин-вазопрессин, эндотелин-1. Доказано протективное влияние ИАПФ на эндотелий сосудов, заключающийся в восстановлении его функции в результате повышенного высвобождения оксида азота (NO) сосудистого эндотелия, как важного фактора расслабления.
В целом действие ИАПФ связывают с уменьшением образования вазоконстрикторных веществ (ангиотензина II, норадреналина, аргинин-вазопрессин, эндотелина-1) и увеличением образования или уменьшение распада вазодилатующих веществ (брадикинина, ангиотензина-(1-7), NO , простагландинов Е2 и I2).
Эффекты ИАПФ
I. Гемодинамические 1. Снижение общего периферического сопротивления. 2. Уменьшение наполнения левого желудочка. 3. Сохранение МОК кровообращения. 4. Минимальное влияние на ЧСС.
5. Уменьшение эндотелиальной дисфункции.
II. Нейрогуморальные 1. Снижение уровня ангиотензина II и альдостерона. 2. Снижение уровня адреналина, норадреналина и вазопрессина в плазме в результате блокирования ангиотензина II, стимулирующего секрецию катехоламинов в мозговом слое надпочечников.
3. Увеличение уровня кининов, простациклина и оксида азота.
III. Антипролиферативные Один из основных эффектов ИАПФ – регресс гипертрофии левого желудочка (ГЛЖ). По данным анализа более чем 100 исследований, ИАПФ уменьшают ГЛЖ в среднем на 45 г (16,3%). Отношение регрессии гипертрофии миокарда к снижению АД максимальное по сравнению с другими группами гипотензивных препаратов – 2,3 г/мм рт.ст.
Механизм регрессии ГЛЖ под влиянием ИАПФ:
– механическая причина (снижение АД – уменьшение постнагрузки); – специфический эффект на ангиотензин II – изменение способности стимуляции роста; – уменьшение симпатической активности; – уменьшение образования коллагена за счет подавления ангиотензина II, который действует как непосредственно на фибробласты, так и через стимуляцию секреции альдостерона;
– угнетение гидролиза N-ацетил-сериал-аспартил-лизил-пролина, что приводит к уменьшению пролиферации фибробластов, воспалительных клеток инфильтрации, активации трансформирующего фактора роста b и отложения коллагена.
IV. Ренопротективные Доказано, что ИАПФ расширяют преимущественно эфферентные артериолы почек и меньше влияют на афферентные. Таким образом, внутриклубочковое давление снижается, уменьшается протеинурия, увеличивается почечный плазмоток с незначительным изменением скорости клубочковой фильтрации (СКФ). СКФ остается неизменной или увеличивается с фильтрационной фракцией. Кроме того, ИАПФ уменьшают почечное сосудистое сопротивление. Дилатация артериол почек может быть связана с увеличением внутрипочечной концентрации кининов, распад которых снижается. Таким образом осуществляется ренопротективный эффект всех ИАПФ.
V. Антифибринолитические Ангиотензин II стимулирует синтез ингибитора активатора плазминогена-1 (РАI-1) и агрегацию тромбоцитов. Брадикинин стимулирует активатор тканевого плазминогена. ИАПФ имеют подавляющий эффект в отношении этих веществ, следовательно приводит к обратным эффектам.
VI. Гиполипидемические
Ряд исследований и клиническая практика показывают замедление развития атеросклероза при назначении ИАПФ. Эта активность связана с тканевым АПФ, что на 90% находится в эндотелии. Поэтому ИАПФ улучшают функцию эндотелия, снижают чувствительность к окислительным механизмам и сосудистому воспалению. Блокируя ангиотензин II и повышая уровень брадикинина и оксида азота, которые улучшают эндотелиальную функцию, ИАПФ препятствуют прогрессированию процесса атерогенеза.
VII. Гипогликемические
ИАПФ положительно влияют на метаболизм углеводов и чувствительность периферических тканей к инсулину, что, вероятно, связано с прямым действием ИАПФ – снижением концентрации ангиотензина II и повышением уровня кининов в крови. Ангиотензин II является конкурентным антагонистом инсулина, кинины повышают стимулированный инсулином периферический захват глюкозы клетками, ускоряют ее окисление и снижают продукцию эндогенной глюкозы.
ИАПФ способны восстанавливать ранний пик секреции инсулина. Ангиотензин II непосредственно влияет на функцию эндотелия путем стимуляции образования супероксидного аниона, вызывающего деградацию NO. При наличии инсулинорезистентности, когда образование NO-синтазы снижено, это может приводить к выраженной дисфункции эндотелия, повышение сосудистого тонуса и развития пролиферативных процессов в стенке сосудов. ИАПФ способны улучшать состояние эндотелиальной функции.
VIII. Антиаритмические
Нарушения ритма, чаще фибрилляция предсердий, имеют в своей основе структурно-электрофизиологические изменения, возникающие в результате ремоделирования миокарда, и являющиеся пусковым механизмом для манифестации нарушений ритма. Поэтому, наряду с использованием антиаритмических средств, необходимо применение препаратов, стимулирующих регресс ремоделирования миокардиальной ткани и восстановливающих нормальную электрическую активность сердца, к которым относятся ИАПФ.
Показания и принципы использования в терапевтической клинике
I. Артериальная гипертензия. A. Неосложненная АГ (монотерапия, комбинированная терапия). B. Осложненная АГ (моно- и комбинированная терапия): 1. АГ + диабетическая нефропатия; 2. АГ + ренопаренхиматозная нефропатия; 3. АГ + гипертрофия левого желудочка; 4. АГ + атеросклероз; 5. АГ + протеинурия или микроальбуминурия. 6. АГ + фибрилляция предсердий; 7. АГ + метаболический синдром. II Хроническая сердечная недостаточность (ХСН) и бессимптомная дисфункция ЛЖ (комбинированная терапия). III. Ишемическая болезнь сердца (комбинированная терапия): A. Острый коронарный синдром. B. ИБС при наличии сопутствующих состояний: 1. ИБС + сахарный диабет; 2. ИБС + АГ; 3. ИБС + заболевания почек;
4. ИБС + дислипидемии.
Акцентом терапии ИАПФ при АГ является достижение целевого уровня и контроль АД.
При назначении ИАПФ впервые при АГ в условиях стационара необходимо проводить острый фармакологический тест с измерением АД и ЧСС каждый час в течение суток с целью не пропустить «эффект первой дозы», а также ориентировочно делать прогноз о наличии эффекта при длительном применении препарата. При назначении ИАПФ впервые в амбулаторных условиях также необходимо проводить острый фармакологический тест, но продолжительность наблюдения можно сократить до 3 часов.
ИАПФ относятся к «препаратам выбора» при лечении ХСН и бессимптомной дисфункции левого желудочка. Клиническими преимуществами их применения является снижение смертности, необходимости повторных госпитализаций и предотвращение прогрессирования ХСН, что доказано большим количеством исследований.
Терапию ИАПФ необходимо начинать в возможно ранние сроки после верификации диагноза и исключения противопоказаний с минимальных доз. Каждые 2 недели дозу удваивают до достижения целевой или высшей переносимой дозы.
Наиболее полная информация по лечению ХСН ингибиторами АПФ полученная в серии классических исследований по эналаприлу (CONSENSUS, SOLVD treatment, SOLVD prevention, V-HeFT II) у пациентов с различными стадиями декомпенсации. По объединенным данным крупных исследований, включивших более 7000 пациентов с ХСН, длительное лечение этими препаратами приводит к снижению риска смерти на 23%, причем наиболее выраженный эффект в начале терапии: за первые 90 дней приема препарата (снижение риска 44%).
Успех лечения больных с ХСН ингибиторами АПФ во многом зависит от назначения правильной схемы препарата, рационального дозирования, учета характера лекарственных взаимодействий и противопоказаний.
Важным является соблюдение рекомендаций начинать терапию с минимальных доз и в дальнейшем титровать их до целевых значений. Целевыми считаются дозы, на которых при больших исследованиях доказана безопасность лечения и способность ИАПФ улучшать прогноз жизни пациентов. Максимальная степень доказательности в лечении ХСН всех стадий имеют только «классические» ИАПФ, которые абсолютно не утратили своего значения – эналаприл и каптоприл.
В некоторых случаях ингибиторы могут не приводить к уменьшению клинических проявлений ХСН, но это не должно быть поводом для отмены терапии, так как при длительном приеме они влияют на механизмы, непосредственно не связанные с симптоматикой.
Применение ИАПФ у больных ИБС связано с их способностью вызывать ангиодилатацию, а также через влияние на эндотелиальную функцию (подавлять пролиферативные процессы в эндотелии сосудов и миокарда). Применение ИАПФ имеет двухуровневый эффект – немедленный, обусловлен блокадой циркулирующих нейрогормонов, и отсроченный, который связан с постепенной блокадой локальных тканевых нейрогормонов. Для обеспечения непрерывности эффекта используются препараты длительного, желательно суточного действия.
Что касается острых коронарных синдромов, наилучшие результаты получены в исследованиях по отсроченному (не ранее 3 дней от начала) назначению ИАПФ у пациентов с явной или бессимптомной дисфункцией ЛЖ (SAVE, TRACE и AIRE). Назначение ИАПФ в период острого ИМ с последующим приемом в течение нескольких лет позволяет снизить общую смертность в среднем на 23-25%, риск развития повторного ИМ – на 16% и госпитализацию в связи с ХСН – на 27%.
Тактика назначения ингибиторов АПФ в первые сутки ИМ всем больным с отсутствием противопоказаний (действие на начальном этапе ремоделирования миокарда) привела к более низкому снижению риска смерти на 6,7% (р
Ангиотензин-превращающий фермент — это… Что такое Ангиотензин-превращающий фермент?
Ангиотензин-превращающий фермент (АПФ) — циркулирующий во внеклеточном пространстве фермент (экзопептидаза), катализирующий расщепление декапептида ангиотензина I до октапептида ангиотензина II. Обе формы ангиотензина играют важнейшую роль в ренин-ангиотензиновой системе, регулирующей кровяное давление в организме. Вторая важная функция АПФ — деактивация брадикинина.
Будучи одним из ключевых элементов системы регуляции давления, АПФ является мишенью целого класса антигипертензивных средств — ингибиторов АПФ.
Ген ACE порождает два изофермента АПФ — соматический, обнаруживаемый во многих органах и тканях, и герминальный, присутствующий только в сперме.
Болезнь Альцгеймера и другие виды деменции
Один из полиморфизмов гена ACE ассоциирован с риском болезни Альцгеймера.[1] Исследования на животных трансгенных моделях позволяют предположить, что АПФ-ингибиторы, защищая сердечно-сосудистую систему, могут в то же время способствовать аккумуляции бета-амилоидных бляшек, поскольку АПФ расщепляет бета-пептид. На эту тему ведутся исследования.[2] С другой стороны, АПФ-ингибиторы центрального действия снижают воспаление, тем самым, возможно, снижая риск деменции.[3]
Примечания
- ↑ Lehmann DJ, Cortina-Borja M, Warden DR, Smith AD, Sleegers K, Prince JA, van Duijn CM, Kehoe PG (August 2005). «Large meta-analysis establishes the ACE insertion-deletion polymorphism as a marker of Alzheimer’s disease». Am. J. Epidemiol. 162 (4): 305–17. DOI:10.1093/aje/kwi202. PMID 16033878.
- ↑ Публикация и популярное объяснение на исследовательском сайте:
- ↑ Sink KM, Leng X, Williamson J, Kritchevsky SB, Yaffe K, Kuller L, Yasar S, Atkinson H, Robbins M, Psaty B, Goff DC (July 2009). «Angiotensin-converting enzyme inhibitors and cognitive decline in older adults with hypertension: results from the cardiovascular health study». Arch. Intern. Med. 169 (13): 1195–202. DOI:10.1001/archinternmed.2009.175. PMID 19597068.
- ACE (АНГИОТЕНЗИНПРЕВРАЩАЮЩИЙ ФЕРМЕНТ, АПФ, кининаза II) — medbiol.ru
Шаблон:АТХ код C09
Ангиотензинпревращающий фермент сыворотки
Ангиотензинпревращающий фермент сыворотки
Фермент, который в норме участвует в регуляции артериального давления, синтезируется в повышенных количествах эпителиоидными клетками гранулемы при саркоидозе и является показателем активности заболевания.
Синонимы русские
АПФ, дипептидилкарбоксипептидаза,киназа II.
Синонимы английские
Serum Angiotensin Converting Enzyme, SACE, ACE, Kinase II, Dipeptidyl Carboxypeptidase, Peptidylpeptide Hydrolase.
Метод исследования
Спектрофотометрический метод с пептидным субстратом.
Единицы измерения
ACE unit.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до исследования.
- Не есть в течение 12 часов до исследования.
- Исключить прием ингибиторов ренина за 7 дней до исследования.
- Избегать физического и эмоционального перенапряжения в течение 24 часов до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Ангиотензинпревращающий фермент (АПФ) в норме вырабатывается в эпителиальных клетках легких и выявляется в небольших количествах в кровеносных сосудах и почках. Он способствует преобразованию ангиотензина I в мощный вазоконстриктор ангиотензин II, который сужает сосуды, что вызывает повышение артериального давления.
При саркоидозе уровень АПФ в крови значительно повышается и коррелирует с активностью патологического процесса. Считается, что при этом АПФ вырабатывается в увеличенном количестве эпителиоидными клетками узелковых воспалительных образований – гранулем.
Саркоидоз – системное заболевание неизвестной этиологии, характерной особенностью которого является образование неказеифицирующих гранулем в различных органах и тканях. Преимущественно поражаются лимфатические узлы, легкие, печень, кожа, глаза. Заболевание наблюдается чаще в возрасте 20-40 лет и нередко протекает бессимптомно, обнаруживаясь при профилактическом рентгенологическом обследовании легких.
Клиническая картина саркоидоза зависит от длительности процесса, локализации и распространенности поражения, активности гранулематозного процесса. Симптомы чаще неспецифичны: лихорадка, недомогание, потеря массы тела, увеличение лимфатических узлов, боли в суставах. При поражении легких возникает одышка, сухой кашель, боли в груди. На коже возможны узловые и диффузно-инфильтративные изменения. При поражении глаз – увеите – наблюдается покраснение и ощущение жжения в глазах, светочувствительность. Учитывая возможное полиорганное поражение при саркоидозе и сходство клинической картины со многими заболеваниями различной этиологии (туберкулезом, новообразованиями, бактериальными и некоторыми грибковыми инфекциями, пневмокониозами, системными аутоиммунными заболеваниями), очень важна правильная дифференциальная диагностика в постановке точного диагноза.
Аномальная секреция АПФ приводит к повышению его концентрации не только в крови, но и спинномозговой жидкости и бронхоальвеолярном лаваже. Диагностическое значение имеет рост уровня АПФ сыворотки крови более чем на 60 %. Этот параметр может коррелировать с общим количеством гранулем в организме больного. Специфичность данного теста составляет более 90 %, чувствительность — 55-60 %. В активную фазу саркоидоза уровень АПФ может увеличиться более чем в два раза. АПФ сохраняется на нормальном уровне при других заболеваниях с поражениями легких (туберкулез, лимфогранулематоз). При динамическом наблюдении снижение уровня АПФ на фоне лечения указывает на эффективность терапии и является хорошим прогностическим признаком.
Для чего используется исследование?
- Диагностика саркоидоза;
- дифференциальная диагностика заболеваний, клинически схожих с саркоидозом;
- оценка активности заболевания;
- мониторинг течения саркоидоза;
- оценка эффективности лечения саркоидоза.
Когда назначается исследование?
- При наличии клинических признаков вероятного саркоидоза у пациентов в возрасте 20-40 лет: гранулемы в органах и тканях, хронический сухой кашель, покраснение глаз, боли в суставах, лихорадка, потеря массы тела, увеличение лимфоузлов;
- при выявлении изменений в структуре легких, схожих с саркоидозом, во время рентгенологического исследования;
- при мониторинге течения заболевания;
- при лечении саркоидоза.
Что означают результаты?
Референсные значения
|
Возраст |
|
|
6-18 лет |
29 — 112 ACE unit |
|
Больше 18 лет |
20 — 70 ACE unit |
Причины повышения:
- Саркоидоз в активную фазу болезни (в 50-80 % увеличение АПФ более чем на 60 %).
Небольшое увеличение АПФ наблюдается при некоторых других заболеваниях:
- Болезнь Гоше (наследственная болезнь накопления)
- Амилоидоз
- Гистоплазмоз (грибковая инфекция легких)
- Острый или хронический бронхит
- Легочный фиброз туберкулезной этиологии
- Пневмокониоз
- Ревматоидный артрит, заболевания соединительной ткани
- Сахарный диабет
- Тиреотоксикоз
- Синдром Мелькерссона – Розенталя (макрохейлит)
- Псориаз
- Алкогольная болезнь печени, цирроз
- Лепра (проказа)
Причины понижения:
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Эмфизема легких
- Бронхогенный рак легких
- Муковисцидоз
- Голодание, анорексия
- Прием глюкокортикостероидов
- Гипотиреоз
Что может влиять на результат?
- У детей, подростков и молодых людей в возрасте младше 20 лет уровень АПФ повышен в норме. У 5 % здоровых взрослых людей активность фермента в крови может быть увеличена без каких-либо признаков заболевания.
- Лекарственные препараты, увеличивающие уровень АПФ в крови: никардипин, трийодтиронин (Т3).
- Лекарственный препараты, снижающие уровень АПФ в крови: ингибиторы АПФ (беназеприл, каптоприл, лизиноприл, периндоприл, рамиприл, фозиноприл, цилазаприл, эналаприл), сульфат магнезии, преднизолон, пропранолол.
Важные замечания
- АПФ не является сугубо специфическим маркером саркоидоза. Повышение уровня АПФ без других признаков активности саркоидоза не может быть критерием для начала лечения. Также отдельное повышение АПФ не является достоверным признаком саркоидоза. Нормальный уровень АПФ при наличии гранулем в тканях не позволяет исключить саркоидоз.
- Окончательный диагноз устанавливается на основании учета всех данных клинического, лабораторного и инструментального обследования и результатов патогистологического исследования биоптата гранулемы.
Также рекомендуется
Кто назначает исследование?
Пульмонолог, фтизиатр, дерматолог.
Литература
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed. Normal, Illinois, 2007: p. 40.
Ангиотензинпревращающий фермент сыворотки
[13-050] Ангиотензинпревращающий фермент сыворотки
- Исключить из рациона жирную пищу за 24 часа до исследования.
- Не есть в течение 12 часов до исследования.
- Исключить прием ингибиторов ренина за 7 дней до исследования.
- Избегать физического и эмоционального перенапряжения в течение 24 часов до исследования.
- Не курить в течение 30 минут до исследования.
- Диагностика саркоидоза;
- дифференциальная диагностика заболеваний, клинически схожих с саркоидозом;
- оценка активности заболевания;
- мониторинг течения саркоидоза;
- оценка эффективности лечения саркоидоза.
- При наличии клинических признаков вероятного саркоидоза у пациентов в возрасте 20-40 лет: гранулемы в органах и тканях, хронический сухой кашель, покраснение глаз, боли в суставах, лихорадка, потеря массы тела, увеличение лимфоузлов;
- при выявлении изменений в структуре легких, схожих с саркоидозом, во время рентгенологического исследования;
- при мониторинге течения заболевания;
- при лечении саркоидоза.
- Саркоидоз в активную фазу болезни (в 50-80 % увеличение АПФ более чем на 60 %).
- Болезнь Гоше (наследственная болезнь накопления)
- Амилоидоз
- Гистоплазмоз (грибковая инфекция легких)
- Острый или хронический бронхит
- Легочный фиброз туберкулезной этиологии
- Пневмокониоз
- Ревматоидный артрит, заболевания соединительной ткани
- Сахарный диабет
- Тиреотоксикоз
- Синдром Мелькерссона – Розенталя (макрохейлит)
- Псориаз
- Алкогольная болезнь печени, цирроз
- Лепра (проказа)
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Эмфизема легких
- Бронхогенный рак легких
- Муковисцидоз
- Голодание, анорексия
- Прием глюкокортикостероидов
- Гипотиреоз
- У детей, подростков и молодых людей в возрасте младше 20 лет уровень АПФ повышен в норме. У 5 % здоровых взрослых людей активность фермента в крови может быть увеличена без каких-либо признаков заболевания.
- Лекарственные препараты, увеличивающие уровень АПФ в крови: никардипин, трийодтиронин (Т3).
- Лекарственный препараты, снижающие уровень АПФ в крови: ингибиторы АПФ (беназеприл, каптоприл, лизиноприл, периндоприл, рамиприл, фозиноприл, цилазаприл, эналаприл), сульфат магнезии, преднизолон, пропранолол.
- АПФ не является сугубо специфическим маркером саркоидоза. Повышение уровня АПФ без других признаков активности саркоидоза не может быть критерием для начала лечения. Также отдельное повышение АПФ не является достоверным признаком саркоидоза. Нормальный уровень АПФ при наличии гранулем в тканях не позволяет исключить саркоидоз.
- Окончательный диагноз устанавливается на основании учета всех данных клинического, лабораторного и инструментального обследования и результатов патогистологического исследования биоптата гранулемы.
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed. Normal, Illinois, 2007: p. 40.