 [Анализ крови у ребенка при пневмонии]
[Анализ крови у ребенка при пневмонии]
Характеристика анализа крови у ребенка при пневмонии
Пневмония является тяжелым и опасным заболеванием для детей, особенно новорожденных. Наибольшую угрозу несут осложнения, которые грозят инвалидностью и гибелью ребенка. Потому очень важно вовремя начать лечение. Для правильности терапии следует найти причину, вызвавшую воспаление в органах дыхания. Назначают анализ крови при пневмонии у ребенка, также потребуется пройти рентген грудной клетки и сдать на исследование мокроту.
Основные моменты заболевания
Воспаление легких характеризуется острым воспалительным процессом, который поражает доли легкого, его сегменты, альвеолы и межальвеолярный промежуток. Возбудитель поражает самые нижние участки органов дыхания.
При заболевании альвеолы вместо воздуха заполняются жидкостью и гноем. Вследствие чего воспаленные зоны легкого перестают усваивать кислород и отделять углекислый газ, дыхание сопровождается болью в груди. Этот процесс ведет к быстрому развитию кислородного голодания.
Болезнь передается следующим способом:
- попадание в органы дыхания вирусов, бактерий, которые находятся в носу и глотке ребенка;
- воздушно-капельный способ – во время чихания и кашля больного;
- через кровь – при беременности, родах, после родов.
Чаще всего возбудителем пневмонии становятся бактерии, составляя 90% случаев. Остальные 10% — это вирусы, грибки, микоплазма, хламидии.
При бактериальном поражении легких проявляются такие симптомы:
- интоксикация организма – ухудшается самочувствие ребенка, нет аппетита, температура;
- локальные нарушения в органах дыхания – укороченный перкуторный звук, ослабленное дыхание, хрипы;
- инфильтративное затемнение на снимке рентгена;
- кашель;
- дыхательная неполноценность.
Процесс воспаления у детей до 6 месяцев может быть вызван следующими возбудителями:
- кишечная палочка;
- стафилококк;
- пневмококк.
Дети возрастом от 6 месяцев и до 5 лет могут столкнуться с такими инфекциями, как:
- кишечная палочка;
- пневмококк;
- стафилококк;
- микоплазма;
- хламидия пневмония.
Пневмония, которая вызвана микоплазмой и хламидией называется атипичной. Развиваются и лечатся они иначе, по сравнению с обычным воспалением. Симптомы проявляются как при обычной простуде.
- Обильный насморк.
- Першение в горле.
- Чихание.
- Изнурительный кашель, который больше похож, как при развитии острого бронхита, что часто затрудняет диагностировать недуг.
Температура может не проявляться, которая типична для воспаления. Показатели исследования крови остаются непоколебимыми.
В сезоны эпидемии (конец лета и всю осень) дети дошкольного и школьного учреждения подвержены заражению микоплазмой. Для подростков характерно инфицирование хламидийной пневмонией.
У детей с ослабленной иммунной системой причиной развития болезни может быть кишечная палочка, золотистый стафилококк.
Расшифровка крови, мокроты дает возможность определить тип возбудителя, назначить правильную терапию.
Анализы у ребенка будут состоять:
- из общего исследования крови, мочи;
- биохимического анализа крови;
- анализа отделяемой слизи из легких.
Диагностирование
Чтобы поставить точный диагноз необходимо выявить элементарные и параллельно информативные показатели, которые принято называть золотым стандартом.
Возникновение кашля и его ухудшение с отделением слизи, которая может носить гнойное, геморрагическое развитие. Для особых случаев свойственно кровохарканье. Также притуплен перкуторный звук, прослушиваются звучные, влажные хрипы.
Внешне больной ребенок бледный, кожа имеет синюшный оттенок, присутствует одышка, потливость.
Рентгенография считается главным, точным способом определения пневмонии. Рентген проводят в 2-х проекциях (прямую, боковую проекцию). При этом есть вероятность, что на первые 3 дня болезни рентген может не выявить никаких изменений.
Нередкое явление, когда при воспалении накапливается жидкость. Это происходит по причине отсутствия барьера у стенок альвеол, увеличенной пропускаемости капилляров. Наличие жидкости и отечности органов очень серьезное состояние, которое проявляется при сердечной неполноценности, воспалении, гипертоническом кризе.
Помимо наружного осмотра, установить точный диагноз помогут лабораторные проверки.
Анализ крови из пальца при заболевании покажет повышение числа лейкоцитов – если возбудитель бактериального происхождения, а также лимфоцитов – в случае вирусного происхождения, СОЭ. Также потребуется проанализировать кровь на присутствие антител к микоплазме.
Биохимические показатели крови необходимы для выявления воздействия воспаления на соседние органы (печень, почки).
Чтобы оценить функциональное состояние дыхательной системы, для установления инфекции и своевременного диагностирования осложнения назначают вспомогательные анализы.
Особенности назначения анализа
При любых симптомах общее исследование крови обязательный процесс. Показатели, оцениваемые при анализе, дают возможность обнаружить пневмонию.
Благодаря исследованию крови можно достоверно определить присутствие в организме воспаления. Помимо этого, есть возможность с высокой вероятностью оценить интенсивность поражения и его характер.
Для выявления болезни анализ крови проводится по назначению специалиста.
Исследование образца крови ребенку назначают не меньше 2-х раз.
- Перед началом терапии, для подтверждения факта болезни.
- По окончанию лечения, чтобы удостоверится в эффективности проведенной терапии.
Возможно проведение анализа во время активной фазы излечения. Врач сможет оценить динамику проводимого излечения.
Для достоверной расшифровки результатов исследования следует знать о нормах важных показателей. Также важно учитывать все физиологические особенности ребенка.
Результаты исследования
Необходимым видом осмотра всех пациентов при поражении легких является анализ крови. При диагностике главное внимание уделяют подсчитыванию числа лейкоцитов, СОЭ и установлению лейкоцитарной формулы.
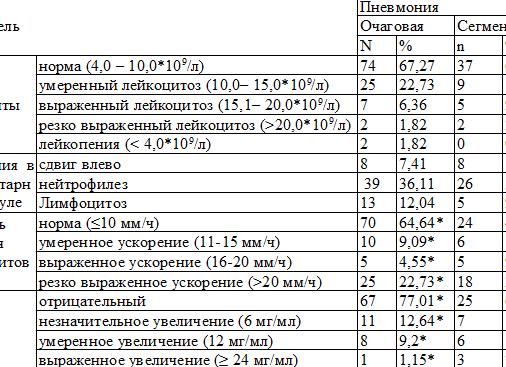
При поражении легких анализ крови будет иметь следующую расшифровку:
- эритроциты снижены либо остаются на обычном уровне. Если заболевание имеет тяжелое развитие, это ведет к сильной дегидратации организма больного, насыщенности крови с увеличением показателя эритроцитов. Когда восстанавливается водный баланс, обнаруживают анемию;
- лейкоциты являются основным показателем при проведении анализа, они завышены либо очень высокие при воспалении бактериального характера;
- лейкопения – количественный состав лейкоцитов снижен при наличии вирусной формы недуга;
- лейкоцитарная формула при воспалении, которое вызвано бактериями, присутствуют нейтрофилы, в них возникает отравляющая зернистость;
- продвижение формулы в левую сторону – возникает большая численность палочкоядерных нейтрофилов, миелоцитов;
- когда лейкоцитарная формула указывает на уменьшение нейтрофилов, увеличение лимфоцитов, это говорит о наличии вирусной этиологии воспаления у ребенка;
- при бактериальном поражении легких лимфоциты понижены, это возникает благодаря увеличению нейтрофилов. Абсолютный показатель лимфоцитов находится в нормальных пределах;
- при воспалении легких показатели моноцитов, эозинофилов, базофилов снижаются, абсолютное выражение находится на нормальном уровне;
- СОЭ показывает превышение нормы;
- показатель тромбоцитов имеет нормальный показатель.
При разборе единого исследования крови у больного пневмонией требуется уделить должное тому, что стадия нарушений определяется тяжестью недуга. Чем тяжче самочувствие больного, тем выше показатель лейкоцитоза, выражено смещение в формуле лейкоцитов, анемия протекает тяжелее.
Вирусная пневмония характеризуется снижением уровня лейкоцитов. Однако вследствие затяжного бактериального воспаления лейкоциты тоже способны снизиться. Потому необходимо своевременно делать анализ. Правильнее будет при наличии первичных симптомов посетить специалиста, сделать кровь на исследование.
Нарушения в общем исследовании крови способны возникать как следствие сопутствующих состояний.
- Вакцинация.
- Прорезывание зубов.
- Переход на другую пищу.
Расшифровку анализа делает исключительно врач, с учетом возраста, сопутствующих болезней, признаков, результатов иных анализов ребенка.
Была ли Вам данная статья полезной?
Анализ крови у ребенка при пневмонии: показатели, общий, что покажет, лечение
Одним из самых опасных заболеваний для жизни ребенка в младшем возрасте является пневмония. Воспаление легких опасно развитием патологических осложнений, которые могут привести к инвалидности и даже гибели малыша. Анализ крови у ребенка при пневмонии является первой диагностической процедурой для выявления возбудителя и назначения эффективного лечения. Что покажет исследование, и какие изменения в составе крови наблюдаются при данном заболевании.
Симптоматика болезни
У детей пневмония проявляется характерными симптомами, зная которые каждая мама сможет своевременно заподозрить развитие болезни и вовремя обратиться в медицинское учреждение за помощью.
Среди ярких симптомов детской пневмонии можно выделить:
- Синюшный цвет кожи в районе носогубного треугольника.
- Частое поверхностное дыхание.
- Высокая температура тела.
- Потеря аппетита.
- Холодный пот.
- Общее недомогание.
При воспалении легких симптоматика может отличаться в зависимости от возбудителя болезни. При бактериальном заражении характерны следующие проявления:
- Общее недомогание и лихорадка.
- Нарушение дыхания.
- Синюшность кожных покровов.
При вирусном заражении пневмония может протекать подобно обычной простуде, в этом случае симптоматика следующая:
- Сильный насморк.
- Боль в горле.
- Изнуряющий кашель.
Без проведения исследования крови ребенку может быть выставлен неверный диагноз и как следствие назначена неэффективная терапия. Чаще всего при данной симптоматике ошибочным диагнозом является бронхит.
Родителям следует знать, что воспаление легких не всегда сопровождается кашлем. Нередко этот симптом отсутствует вовсе. Наряду с анализом крови диагностика пневмонии включает в себя рентгенографию и анализ мокроты.
В 90% случаев возбудителями пневмонии у детей являются бактерии. Заразиться вирусной или бактериальной формой болезни дети младшего возраста могут воздушно-капельным путем, через грязные руки или игрушки, через кровь при родах от инфицированной мамы. Самыми частыми возбудителями пневмонии у детей являются стафилококки, кишечные палочки, хламидии и пневмококки.
Исследование крови
Проведение анализа крови у ребенка при пневмонии помогает врачам не только подтвердить первоначальный диагноз, но и определить стадию заболевания. На основании этих данных доктор составляет индивидуальный график лечения.
При госпитализации малышу проводят экспресс-анализ, результаты которого готовы уже через 15 минут после забора крови.
Анализ крови при пневмонии у ребенка назначают не менее 2-х раз. Первое исследование позволяет выявить возбудитель, определить стадию болезни и скорость распространения инфекции. Повторный анализ назначается для контроля эффективности лечения.
Изменение показателей крови
Показатели анализа крови при пневмонии у детей позволяют безошибочно определить форму заболевания и его стадию. Расшифровка анализа включает в себя исследование следующих показателей:
- Эритроциты. На начальной стадии заболевания эритроциты могут оставаться на нормальном уровне или быть немного понижены. При тяжелой форме заболевания наблюдается обезвоживание с повышением этих клеток. После восстановление водно-солевого баланса диагностируется анемия.
- Лейкоциты. При пневмонии бактериальной природы эти клетки крови всегда сильно повышены. Снижение лейкоцитов свидетельствует о вирусном характере болезни.
- Лейкоцитарная формула. Исследование лейкоцитарной формулы — это основа диагностики пневмонии. При бактериальном заражении будет наблюдаться большое количество палочкоядерных нейтрофилов и миелоцитов. При инфекционном заражении наблюдается снижение нейтрофилов и увеличение лимфоцитов.
- Моноциты, эозинофилы и базофилы. Соотношение этих клеток снижается, абсолютное количество в пределах нормы.
- СОЭ показывает высокие результаты.
В каком возрасте дети чаще всего болеют пневмонией
По статистике легочной пневмонией чаще всего болеют малыши до 5 лет. Примерно 20% от общего числа случаев заболевания приходится на новорожденных младенцев, еще 50% — это детки до 1,5 лет. Чаще всего заболеванию подвержены дети с ослабленным иммунитетом, среди них недоношенные младенцы и малыши, находящиеся на искусственном вскармливании.
Пик эпидемиологического сезона приходится на конец лета и всю осень. В это время у детей младшего возраста чаще всего в качестве возбудителя обнаруживается микоплазма. В подростковом возрасте возбудителями могут стать стафилококки и хламидии. У детей со слабым иммунитетом возбудителями часто являются кишечная палочка и стафилококк.
Как сдавать анализ
Чаще всего для диагностики пневмонии пациентам детского возраста назначается общий анализ крови. В этом случае биоматериал берут из пальца. Анализ может показать наличие воспалительного процесса, тяжесть и стадию заболевания. Если болезнь протекает тяжело, для выявления осложнений может быть показан биохимический анализ крови, материал для которого берется из вены.
Любой анализ крови нужно сдавать утром строго на голодный желудок. При этом перед забором крови ребенка нужно успокоить. Если малыш плачет и капризничает, разрешено дать ему чистой воды. Соки, молоко и другие напитки перед сдачей крови давать ребенку нельзя.
Сторонние факторы влияющие на результаты исследования
Показатели общего анализа крови могут искажаться не только от наличия заболевания, но и по причине физиологических факторов, таких как:
- Недавняя вакцинация.
- Период прорезывания зубов.
- Введение прикорма.
Если эти факторы имеют место, нужно обязательно сообщить об этом лечащему врачу, который будет расшифровывать анализ крови ребенка. Не нужно расшифровывать анализ своего ребенка самостоятельно, только опытный врач может поставить диагноз по анализу крови с учетом возраста, наличия сопутствующих болезней и присутствия сторонних факторов, которые могли исказить результаты.
Лечение пневмонии у детей
Многие родители совершают очень серьезную ошибку — они отказываются от госпитализации ребенка при выявлении пневмонии. Такая безответственность нередко приводит к развитию серьезных осложнений и даже к гибели малыша. Пневмония очень коварное заболевание, которое требует квалифицированного лечения и полного контроля состояния ребенка в условиях стационара.
Дети младшего возраста переносят заболевание гораздо тяжелее, чем взрослые пациенты. По этой причине у них нужно постоянно контролировать показатели крови, что невозможно при домашнем лечении.
Врачи настаивают, дети в возрасте до 5 лет, при заболевании пневмонией должны подлежать госпитализации в обязательном порядке.
Стоит отметить, что назначение лечения без результатов анализа крови при пневмонии совершенно невозможно. Принципы терапии при бактериальном и вирусном заражении кардинально отличаются, по этой причине мамам также не следует отказываться от сдачи анализов, ведь неверная терапия может спровоцировать осложнение болезни и усугубить состояние ребенка.
Когда нужно обратиться к врачу
Сегодня специалисты заявляют, что при любом недомогании ребенка нужно вызывать участкового терапевта. Если у малыша высокая температура, в обязательном порядке нужно вызвать неотложную помощь. Сбивать температуру самостоятельно можно в том случае, когда показатели градусника превышают отметку 38 градусов.
По статистике развитие осложнений при пневмонии в детском возрасте происходит при несвоевременном обращении к врачу. Многие мамы пытаются лечить ребенка народными средствами, которые бессильны в борьбе с бактериями. Для того чтобы лечение было быстрым и эффективным, болезнь нужно выявить на ранней стадии, когда еще не пострадали соседние органы и патология не приобрела тяжелое течение.
Показатели анализа крови при пневмонии у ребенка. О чем говорит повышение СОЭ?
Диагностика пневмонии кроме клинического обследования и рентгена грудной клетки у детей включает в себя различные виды анализов, начиная от простого исследования крови и заканчивая ПЦР исследованием для определения специфических возбудителей.
В статье ниже мы кратко рассмотрим методы диагностики и подробно остановимся на изменениях в показателях общего анализа крови и индексе СОЭ, характерных для пневмонии.
Виды исследований
Родители хорошо знают своего ребенка и поэтому при малейших изменениях его общего состояния начинают беспокоиться. А в некоторых случаях следует внимательно присмотреться к малышу. Причиной пневмонии в 90 случаев из 100 являются бактерии (например, стрептококк или хламидии), а в 10 – вирусы и грибки.
Обратиться в поликлинику для диагностики пневмонии нужно при наличии нескольких симптомов, подробно представленных в этой статье.
Любая диагностика воспаления легких содержит в себе два типа исследования – лабораторные анализы и лучевую диагностику.
В лабораторные анализы, входят следующие диагностические манипуляции:
Исследование мокроты
- клинический анализ крови;
- анализ мочи;
- биохимия крови;
- микроскопия мокроты.
К лучевой диагностике причислены следующие процедуры:
- рентгенографическое исследование;
- флюорография;
- рентгеноскопия;
- томография.
При этом назначение той или иной диагностической процедуры осуществляется в зависимости от возраста ребенка и тяжести заболевания.
Особенности в зависимости от возраста
Малыши в возрасте до 3 лет – это особая категория пациентов, и, чтобы диагностировать у них наличие пневмонии, нужно следовать такому плану:
- Визуальная оценка текущего состояния малыша.
- Полный, внимательный осмотр педиатром, простукивание грудной клетки и прослушивание фонендоскопом. Квалифицированный врач определит наличие у малыша пневмонии без анализов. Также в большинстве случаев, доктор дополнительно назначает лабораторные тесты.
- Клинический (общий анализ крови) – стандартная диагностика.
- Анализ мочи. Проводится для диагностики состояния почек и выраженности интоксикации.
- Бактериологическое исследование крови.
- Исследование состава мокроты ребенка.
Обратите внимание! При предположении наличия внебольничной, а также при симптомах нетяжелой пневмонии у ребенка до 3 лет, рентгенодиагностика не является обязательным исследованием.
Детям в возрасте от 4 до 10 лет при диагностике пневмонии проводят стандартные мероприятия: прослушивание легких фонендоскопом, анализы крови (общий клинический, биохимический и бактериологический), мочи, мокроты. Когда после сдачи указанных анализов наблюдаются сложности в диагностике, есть подозрения на осложнения и признаки тяжелого течения болезни, детям этого возраста назначают рентгенологическое исследование.
Начиная с 10 лет разрешено проведение всех диагностических манипуляций.
Исследование мокроты проводится только у детей старшего возраста. У малышей мокроту сложно собрать, так как они ее заглатывают. Используя этот метод диагностики, определяют количество нейтрофилов, эритроцитов, фибрина. Таким образом, можно узнать, что явилось причиной и возбудителем болезни. Но этот результат исследования нельзя назвать достаточно информативным, так как при заборе мокроты присутствует большая вероятность попадания бактерий и микробов из ротовой полости или бронхов.
Показатели и нормы
При диагностике пневмонии у детей важным моментом является исследование крови. Например, зная показатели лейкоцитов и лимфоцитов можно определить этиологию заболевания: вирусную или бактериальную.
Наиболее значимы при диагностике пневмонии серологический, биохимический и общий анализы крови. Рассмотрим каждый из них подробнее.
Определение этиологии болезни по показателям крови
Серологический
Позволяет оперативно определить микроорганизмы и возбудители инфекции в том случае, когда результаты других анализов ставятся под сомнение. Проводится довольно редко. Его используют для диагностики атипичной пневмонии, вызванной хламидиями или микоплазмой. Это исследование дает возможность определить, что послужило источником заболевания и корректно назначить курс антибиотиков для лечения.
Полимеразная цепная реакция (ПЦР)
Данный тест является самым эффективным средством для выявления атипичных возбудителей и вирусов (микоплазмы, хламидии). Исследование позволяет определить ДНК любого микроорганизма. Преимуществом является возможность количественной оценки микроба в организме и возможность выявления сразу нескольких инфекций или вирусов.
Иммуноферментный анализ (ИФА)
В отличие от ПЦР, данный тест не выявляет вирусных агентов или бактерий, а измеряет количество выработанных антител иммунной системой человека. Антитела, в свою очередь, борются с возбудителем болезни. Например, в первые 10 дней болезни, тест показывает наличие иммуноглобулинов класса «М», позднее с развитием болезни — класса «А». На затяжное течение инфекции может указывать выработка организмом иммуноглобулинов класса «G».
Биохимический
Имеет весомое значение при диагностике болезни. Показатели при биохимии крови являются неспецифическими, но дают возможность врачу определить выраженность воспалительного процесса и функциональной активности внутренних органов при пневмонии.
Важно обратить внимание на такие показатели крови:
- Общий белок. При нормальном состоянии организма, содержание белка составляет 65-85 г/л. При воспалении легких оно не увеличивается и не уменьшается, находится в допустимых граничных значениях.
- Альфа и гамма глобулин. Значение этих показателей значительно превышает норму. Это является свидетельством того, что организм борется с воспалением.
- Фибриноген. Незначительно превышает норму.
- С-реактивный белок. Данный показатель находится выше нормы.
- Лактатдегидрогеназа (ЛДГ). Представленный показатель находится немного выше нормы.
Нормы биохимического анализа крови
Общий анализ крови
ОАК обладает самым большим диагностическим значением и содержит в себе такие показатели:
- Лейкоциты. Если присутствует бактериальная пневмония, то количество лейкоцитов будет выше нормы. При вирусной пневмонии – наблюдается значительное понижение количества лейкоцитов (лейкопения). У детей норма лейкоцитов зависит от возраста. Для новорожденных – 9,2-13,8 х 10 в 9 степени Ед/л, с года до 3 лет 6-17 х 10 в 9 степени Ед/л, от 3 до 10 лет – 6,1-11,4 х 10 в 9 степени Ед/л.
- Лейкоцитарная формула и ее сдвиг. Когда болезнь вызвана бактериями, то в крови находят выраженные зернистые нейтрофилы. Значительный объем их незрелых (палочкоядерных) форм говорит о бактериальной пневмонии. Это так называемый сдвиг лейкоцитарной формулы влево. Когда нейтрофилов в крови мало, а лимфоцитов больше нормы, то это говорит о вирусной природе воспаления легких у ребенка.
- Эритроциты. При лёгком протекании болезни возможно их незначительное понижение, при более тяжелой степени пневмонии количество эритроцитов повышено. Норма эритроцитов для детей до года – 4-5,3 х 10 в 12 степени г/л, с года до трех лет – 3,7-5,3 х 10 в 12 степени г/л, до 12 лет – 3,7-5,0 х 10 в 12 степени г/л
- Лимфоциты. При пониженном количестве лимфоцитов можно говорить про бактериальный характер пневмонии.
- Тромбоциты. При пневмонии они находятся в допустимых пределах, характерных для возраста.
- Скорость оседания эритроцитов (СОЭ).
Нормы общего анализа крови у здоровых детей
Скорость оседания эритроцитов (СОЭ) – норма и отклонение
При острой пневмонии одним из самых важных признаков наличия заболевания в организме ребенка, является скорость оседания эритроцитов.
У детей этот показатель меняется в зависимости от возраста. Повышение СОЭ является одним из наиболее характерных признаков пневмонии. При этом скорость оседания эритроцитов в крови ребенка увеличена и может превышать 30 мм/ч.
Для сравнения, нормы СОЭ у детей в зависимости от возраста следующие:
- для новорожденных – 2-4 мм/ч;
- дети до года — от 3 до 10 мм/ч;
- дети в возрасте от года до 5 лет — от 5 до 11 мм/ч;
- дети в возрасте 6-14 лет — от 4 до 12 мм/ч.
Полезное видео
Популярный медиа-врач Комаровский в видео ниже рассказывает, как различить вирусную пневмонию и бактериальную с помощью анализа крови:
Заключение
Диагностику пневмонии нельзя родителям проводить самостоятельно. Необходимо обращаться к педиатру либо сразу в больницу. Как правило, лечение пневмонии происходит в стационаре под наблюдением врача-пульмонолога. Развитая система проведения анализов, начиная от анализа мочи и заканчивая сложным анализом крови, помогают точно поставить диагноз и вовремя начать лечение.
После проведенного лечения необходимо повторно сдать анализы крови и мочи, чтобы увидеть эффективность проведенной терапии.
Общий анализ крови при пневмонии у детей: показатели исследования, нормы и расшифровка
Необходимость анализа крови при пневмонии у детей устанавливает только лечащий педиатр. На основании одного анализа диагноз не выставляется. Если пневмония подтверждена, позже обязательно назначают повторный анализ, для проверки эффективности антибиотикотерапии. Помимо клинического анализа, при подозрении на воспаление легких больным назначают биохимию. Она показывает метаболический дисбаланс в организме, активность воспалительных процессов.
Пневмония у ребенка
Показания к назначению
Инфекционные заболевания у детей часто сопровождаются подъемом температуры. Если температура высокая (более 38,5°С) и держится более трех дней, то педиатры часто назначают анализ крови, чтобы решить о целесообразности проведения антибактериальной терапии. Назначают лабораторные исследования и в случае тяжелого общего состояния ребенка. Благодаря современным технологиям не обязательно ехать в клинику, чтобы сдать анализы. Возможна их сдача на дому.
Показания для назначения анализов крови:
- скрининг/диспансеризация;
- диагностика воспалительных заболеваний;
- мониторинг терапии;
- дифференциальная диагностика заболеваний системы кроветворения;
- при тяжелых формах, развитии септических состояний и осложнений в протоколах диагностики обязательна биохимия крови (дает возможность оценить работу внутренних органов и функцию свертывающей системы).
Подготовка к анализу
На показатели лабораторных анализов влияет много факторов: прием пищи/медикаментов, диета накануне исследования, количество выпитой жидкости, физическая нагрузка. Для правильной оценки состояния ребенка и верной картины заболевания необходимо соблюдать рекомендации врачей.
Чтобы показатели отражали реальную картину, существует нескольких правил:
- кровь сдается натощак в утренние часы с 7-11 часов (минимум через 8 часов после приема пищи, у грудных малышей разрешается сократить промежуток до 2 часов);
- у грудничков время забора крови совпадает с промежутком между кормлениями;
- за 1-2 дня исключают из меню жирное/жареное/соленое;
- вопрос о приеме с утра лекарственных препаратов обязательно обговаривается с лечащим врачом;
- разрешается пить негазированную воду в небольших количествах;
- за 30 минут дают от 50 мл (для детей первого года) до 100-200 мл воды (детям постарше) для хорошего наполнения сосудов кровью;
- основная просьба к мамам – сохранение спокойствия, дети чувствуют беспокойство и страх матери;
- ограничить эмоциональные/физические нагрузки перед исследованием (минимум за полчаса);
- избегать сдачи крови после других процедур/исследований.
Грамотная подготовка – залог достоверных результатов.
Способы проведения
Забор крови
Как правило, материал берут из пальца, в отдельных случаях (при необходимости проведения биохимии) кровь берут из вены. Место укола предварительно обрабатывается антисептиками.
После забора материала место прокола на пальце заклеивают пластырем, если брали из вены – накладывается небольшая повязка на 15 минут, рука согнута в локтевом суставе.
Расшифровка результатов
Данные ОАК и биохимии отличаются в зависимости от этиологии, формы и стадии заболевания. Однако у детей не получается строго разграничить показатели, указывающие на характер возбудителя (вирусы/бактерии/грибы). Мониторинг показателей при осложненных формах, при отсутствии эффекта от антибиотикотерапии, позволяет оценить динамику воспаления – микробного (рассасывание, абсцедирование) и иммунопатологического (по динамике СОЭ).
Что врач видит, благодаря анализу крови:
Расшифровка анализа крови
- Количество форменных элементов крови.
- СОЭ (по старому РОЭ).
- Лейкоформулу.
- Уровень гемоглобина.
- Форменные элементы: эритроциты, лейкоциты, тромбоциты.
Характерный маркер любой воспалительной реакции, в том числе и воспаления легких – лейкоцитоз или увеличение абсолютного общего числа лейкоцитов. Именно эти клетки борются с инфекцией в организме. Оно может быть от умеренных значений (10-15 тыс.) до значительных (до 40-45 тыс.). Выраженный лейкоцитоз показывает бактериальную природу заболевания. В тяжелых случаях возможно снижение числа лейкоцитов. Нормальные цифры лейкоцитов или их снижение (лейкопения) чаще свидетельствуют о вирусной этиологии.
Изменение со стороны остальных элементов (тромбоциты/эритроциты) в сторону их повышения часто говорит о тяжести состояния ребенка, в этом случае должна незамедлительно проводиться внутривенная регидратационная терапия (коррекция баланса воды/соли). В восстановительном периоде наблюдается снижение эритроцитов (анемия), как общая реакция организма на инфекцию.
Лейкоцитарная формула
Важная составляющая ОАК – лейкоцитарная формула. Она отражает баланс морфологических вариантов белых клеток в процентах.
Типы лейкоцитов (по морфологии/выполняемой функции):
Лейкоциты в крови
- моноциты;
- нейтрофилы (палочкоядерные/сегментоядерные);
- лимфоциты (Т/В);
- эозинофилы;
- базофильные гранулоциты.
Лейкограмма читается в зависимости от общего числа белых клеток. В спорных ситуациях смотрят на абсолютное количество отдельных видов клеток. Оно зависит от возраста больного. Поэтому у педиатров есть специальные таблицы. В норме до 5 лет значения лимфоцитов намного превышают уровень нейтрофилов. В пятилетнем возрасте отмечается лимфоцитарный перекрест. После этой возрастной отсечки, наоборот, преобладают нейтрофилы.
Для бактериальных возбудителей характерны:
- сдвиг формулы влево (увеличиваются палочкоядерные элементы и уменьшаются сегментоядерные) вплоть до юных нейтрофилов и миелоцитов;
- увеличение/повышение включений в цитоплазме нейтрофилов. Чем больше незрелых нейтрофилов, тем дольше будет длиться заболевание;
- если причина болезни вирусы – обратный сдвиг вправо, лимфоцитоз.
При тяжелых состояниях отмечаются эозинопения и лимфопения (уменьшение количества клеток). Рост числа этих клеток наблюдается перед кризом заболевания и указывает на благоприятный прогноз.
СОЭ
Отражает соотношение фракций белков плазмы. Повышенная реакция оседания эритроцитов (мм/ч) объясняется наличием воспалительного процесса в организме и отражает его выраженность. При этом заболевании повышается до 30 мм/ч. Высокие цифры СОЭ (до 70 тыс.) встречаются при воспалениях, вызванных атипичными возбудителями (легионеллез, микоплазменные пневмонии). При заболеваниях, сопровождающихся полицитемией, эти значения остаются в пределах нормы, даже при подтверждении диагноза пневмонии на рентгене.
Определение СОЭ в крови
Снижение гемоглобина и эритроцитов характерно для деструктивных форм.
В период реконвалесценции показатели крови восстанавливаются и постепенно возвращаются к норме. Первыми возвращаются к норме лейкоциты, СОЭ еще 2-3 недели остается на высоком уровне. При нормальном процессе восстановления отмечается легкое увеличение числа эозинофилов. Если же они уменьшены/пропали – высок риск развития осложнений.
При воспалении в легочной ткани в анализе крови повышаются основные биохимические показатели «острой фазы»: С-реактивный белок (СРБ), серомукоид, церулоплазмин, сиаловые кислоты, альфа/гамма-глобулин, ЛДГ (лактатдегидрогеназа). Общий белок остается в норме. Если развивается гипоксия (недостаток кислорода в тканях) – изменяется газовый состав крови. При атипичных пневмониях повышается значение СРБ (до 23%).
При расшифровке результатов анализов крови у больного с пневмонией учитывают, что трансформации показателей зависят от тяжести болезни. Диагноз «пневмония» по анализу крови у ребенка не ставится. Лабораторная диагностика предоставляет педиатру до 70% важной для постановки диагноза информации. Грамотно расшифровать детские анализы с учетом возрастных особенностей под силу только врачу-педиатру.