Анализ крови при аллергии у ребенка
Анализ крови при аллергии у ребенка
Лабораторные исследования помогают выявить причины различных недомоганий у детей и предотвратить многие заболевания. Анализы следует сдавать, не только когда у ребенка наблюдаются симптомы патологий, но и в профилактических целях. Какие именно исследования нужно проходить и в каком возрасте? Давайте поговорим об этом более подробно.
Особенности сдачи анализов ребенком
Врачи рекомендуют!
Иммунологи бьют ТРЕВОГУ! Согласно официальным данным, безобидная, на первый взгляд, аллергия ежегодно уносит МИЛЛИОНЫ жизней. Причина такой ужасной статистики - ПАРАЗИТЫ, кишащие внутри организма! В первую очередь в зоне риска находятся люди, страдающие...
Читать далее »
Первое исследование крови у детей проводят еще в родильном доме. Это позволяет врачу составить мнение о состоянии здоровья малыша в первые дни жизни, выявить наследственные заболевания, такие как фенилкетонурия (нарушение обмена веществ) или гипотиреоз (снижение функции щитовидной железы).
Если никаких признаков патологий и расстройств у младенца не наблюдается, то через три месяца проводят общий анализ крови, необходимый при подготовке к вакцинации.
Кроме того, при необходимости детям в возрасте до года могут назначить биохимический анализ крови. Это позволяет оценить работу внутренних органов, обнаружить инфекцию, диагностировать ряд заболеваний на ранней стадии.
Также общий анализ крови и общий анализ мочи необходимы детям для поступления в детский сад и школу. Исследования проводятся и в рамках ежегодной диспансеризации.
Помимо анализа крови и мочи, у детей в ряде случаев берут образцы кала, мазки из носа и горла. Так, при частых воспалениях слизистой оболочки носоглотки у детей разного возраста, чтобы определить, какая в организме инфекция, берут мазок.
Наиболее частыми назначениями на анализы у детей является проверка на генетические заболевания, аллергию и выявление вирусных инфекций.
Анализы на выявление аллергенов
По статистическим данным в Москве около 15% населения страдает от аллергии. В России и странах СНГ количество детей, подверженных аллергии, колеблется от 5,2 до 15,5%. Речь идет о пищевой аллергии, бронхиальной астме, высыпаниях на коже, нейродерматите, поллинозе и т.д.
На аллергию указывает ряд симптомов: затянувшийся насморк, чихание, слезящиеся глаза, набухшие веки. В остальном признаков заболевания не наблюдается, ребенок бодр и активен (если аллергическая реакция не принимает тяжелый характер). Зачастую родители принимают такое состояние за признаки простуды и начинают соответствующую терапию, не приносящую результата. В таком случае врач может назначить анализ на предрасположенность к аллергии. На нее указывает повышенная выработка в организме ребенка специфических белков иммуноглобулинов E (IgE). Анализ на аллергены, как пищевые, так и растительные, позволяет конкретизировать, чем вызвана реакция.
Могут быть предписаны следующие исследования:
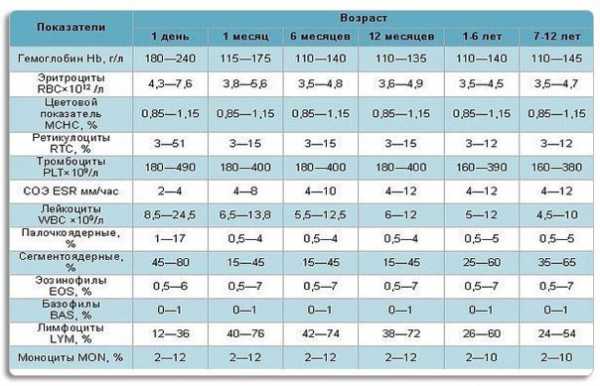
- Общий анализ крови. Биоматериал берут из пальца. У старших детей забор крови делают натощак, у грудных детей это правило не соблюдается. Никакой специальной подготовки перед анализом не требуется. Получив результаты исследования, врач обращает внимание на количество в крови эозинофилов — клеток, выполняющих защитную функцию и являющихся составной частью лейкоцитарной формулы. Показатель нормы эозинофилов у детей до года и в возрасте 2–4 лет — 1–6 (109 клеток /л), в 1–2 года — 1–7, в возрасте 4—18 лет — 1–5. Если уровень эозинофилов повышен, это указывает на аллергию.
- Иммуноферментный анализ крови (ИФА). Если общий анализ крови устанавливает сам факт аллергии, то ИФА его конкретизирует с максимальной точностью. Данное исследование также называют анализом на пищевую нетерпимость. Материал исследования — кровь, взятая из вены натощак. Накануне ребенку не следует принимать никаких лекарственных препаратов и стоит исключить физические нагрузки. Взятую кровь смешивают с ферментами или антителами, затем измеряют уровень иммуноглобулина. Если в ходе проверки на то или иное вещество уровень иммуноглобулина завышен, значит у пациента непереносимость продуктов, содержащих эти ферменты. Данные продукты следует временно исключить из рациона. Результат анализа представляет собой список, содержащий цифры, указывающие уровень антител, обнаруженных в образце крови.
- Аллергопробы, или кожное тестирование. Это весьма распространенный и точный метод тестирования, во время которого нанесенный на кожу или введенный внутрикожно аллерген вступает в реакцию с организмом. На руке, выше запястья, делают около 20-ти «царапин» и вводят туда аллергены. Результатом является развивающийся при этом «ответ». В процессе анализа выявляется предмет аллергии. Для этого исследуют различные бытовые, эпидермальные (эпителий и шерсть животных), пыльцевые, грибковые аллергены.
За 7 дней до анализа нельзя принимать антигистаминные препараты. Проведение аллергопроб не рекомендуется делать натощак. Анализ не делают в период обострения аллергии, также он противопоказан детям до 3–5 лет.
Анализ крови на вирусы у ребенка
Вирусные инфекции у детей — явление достаточно распространенное. Чтобы заразиться, им порой бывает достаточно одного случайного контакта. «Типичными» детскими инфекционными болезнями, передающимися аэрогенным путем, являются краснуха, ветряная оспа, дифтерия, коклюш, корь, скарлатина, полиомиелит, пневмококковая инфекция и ряд других. К инфекциям, которым дети подвержены не меньше, чем взрослые, относятся менингит, острые респираторные и кишечные инфекции, вирусный гепатит А, инфекционный мононуклеоз и другие.
Резкое повышение температуры, расстройство желудка, кашель, боли в горле, ломота в теле, слабость, головокружение — эти и другие симптомы являются показанием для сдачи анализов на инфекции.
Выявить вирусы можно разными способами.
ИФА на выявление вирусов делают по тому же принципу, что и на выявление аллергенов. Разница в том, что в данном случае анализируются количество и свойства иммунных клеток и присутствие антител по отношению к вирусу, а не к аллергену. ИФА позволяет выявить антитела классов М, G, A. Причем анализ способен показать инфекции с любой локализацией, в том числе находящиеся в слизистых оболочках и в лимфатической системе. Также данное исследование позволяет определить стадию болезни: первичное заражение, активизация, хроническое течение. Исследование проводится при диагностике острого вирусного гепатита, «малых» детских инфекций, мононуклеоза, менингита, лямблиоза, цитомегаловирусной, герпесвирусной инфекции и других заболеваний.
Метод полимеразной цепной реакции (ПЦР). Метод позволяет выявить ДНК различных инфекций, то есть определить возбудителя болезни. В ходе исследования в специальный реактор помещают небольшое количество биологического материала, в котором могут быть фрагменты ДНК микроба. Например, при определении инфекции дыхательных путей у детей берут мазки из носа и горла. К исследуемому материалу добавляют специальные ферменты. Они связываются с ДНК микроба и синтезируют ее копию.
ПЦР позволяет с высокой достоверностью обнаружить наличие ряда инфекций. Очень часто детям назначают мазок на стрептококк. Этой методикой пользуются, например, для диагностики коклюша и дифтерии.
Какие анализы сдать ребенку для выявления генетических заболеваний
Наследственные заболевания могут быть обнаружены и у детей, родившихся у здоровых родителей. Причем многие болезни дают о себе знать не сразу. Вовремя сделанный анализ даст возможность обнаружить болезнь и своевременно принять меры. Рассмотрим наиболее часто встречающиеся генетические заболевания.
Только девочки подвержены болезни Шерешевского-Тернера. При данном заболевании у пациенток 45 хромосом вместо 46. Первые признаки патологии часто обнаруживают лишь в 10–12 лет. Указывают на заболевание низкий рост, низко растущие на затылке волосы, отсутствие полового развития, умственная отсталость. Во взрослом возрасте болезнь грозит бесплодием.
Другое генетическое заболевание диагностируется у мальчиков — болезнь Клайнфельтера. Причем если не сдавать анализы, то болезнь выявится только к 16–18 годам. Юноши с таким диагнозом высокого роста, у них непропорционально длинные руки. Также наблюдается некоторое отставание в умственном и психическом развитии. В 9 случаях из 10 у таких пациентов наблюдается бесплодие. Исследования показывают, что в данном случае дело в лишней — 47-ой — хромосоме.
Всем детям в возрасте до 2–3 месяцев следует проводить биохимическое исследование мочи, позволяющее определить наличие или отсутствие фенилкетонурии (пировиноградной олигофрении). Заболевание является наследственным, и в том случае если оба родителя являются носителями рецессивного гена (сами они могут быть здоровы), риск рождения больного ребенка составляет 25%.
Детям до 1–1,5 лет желательно проводить диагностику на выявление еще одного наследственного заболевания — муковисцидоза, которое поражает дыхательную систему и желудочно-кишечный тракт. У пациентов отмечаются симптомы хронического воспаления легких и бронхов в сочетании с диспепсическими проявлениями (поносами, чередующимися с запорами, рвотой и тошнотой и т.д.). Частота этого заболевания составляет 1 случай на 2500 детей.
Только после года у детей проявляются клинические признаки достаточно распространенного заболевания — гемофилии. Ей подвержены в основном мальчики, тогда как женщины являются носительницами рецессивного гена.
В 4–5-летнем возрасте только у мальчиков могут быть обнаружены признаки миодистрофии Дюшенна. В этом случае так же, как и при гемофилии, мать является носителем гена мутации. В ходе болезни сначала мышцы голеней, а с годами и всех других частей тела заменяются соединительной тканью, которая не способна сокращаться.
Современная медицина позволяет вовремя диагностировать генетические заболевания с помощью специальных лабораторных исследований. Еще во время беременности можно пройти тесты на иммуногенетику, генетическую предрасположенность к болезням сердца и сосудов, желудочно-кишечного тракта, центральной нервной системы, онкологических заболеваний и ряда других.
Лабораторные исследования — верные помощники врачей и родителей в диагностике различных детских заболеваний и в мониторинге лечения. С помощью анализов выявляют вирусные инфекции, аллергию, врожденные пороки развития. Важно лишь правильно выбрать медицинский центр для проведения процедуры: предлагающий необходимые услуги, обеспечивающий получение точных результатов и работающий с детьми.
www.kp.ru
Отличие от аллергопроб
В отличии от широко применяемых ранее на практике аллергопроб, приведенный выше метод современной диагностики крови более безопасен, в связи с тем, что предполагаемые аллергены не воздействуют на кожные покровы и тем самым не приводят к большему обострению заболевания. Также спектр исследуемых аллергопробами аллергенов достаточно узок в сравнении с анализом крови на аллергию.
Подготовка
Иммуннологический анализ крови на аллергию как правило назначается врачом специалистом при проявлениях клиники заболевания. Считается, что данный вид анализа на аллергии не требует специальной подготовки. Но, как и при любой лабораторной диагностике существуют некоторые рекомендации, например, кровь сдают натощак, исключение употребления алкогольных напитков за день до анализа, за пару часов необходимо отказаться и от курения.
Аллергические состояния у детей встречаются достаточно часто, потому, имеет смысл при проявлении малейших симптомов заболевания обратиться к специалисту, который решит вопрос о целесообразности соблюдения принципов диеты, коррекции питания, после выявления аллергенов.
Для новорожденных
В периодах новорожденности и грудного вскармливания, которые предположительно длятся до одного года жизни, забор крови у грудничка на аллергены малоэффективен, в связи с нахождением оного на грудном вскармливании. В данном случае специалист рекомендует матери откорректировать свой рацион питания, исключив при этом продукты, которые могут провоцировать аллергические реакции у ребенка.
Следует знать, что анализ крови на аллергию у ребенка берут не ранее четырех лет, в некоторых случаях доктор решает о целесообразности более раннего (позднего) возраста проведения манипуляции.
 Кровь на аллергию у детей берут не ранее 4 лет
Кровь на аллергию у детей берут не ранее 4 летДошкольный и школьный возраст
В (пред-)дошкольном, младшем (старшем) школьном, а также в периоде полового созревания дети все больше контактируют с внешней средой и взаимодействие с ней подвергает их риску развития аллергических реакций. Но не стоит спешно ограждать ребенка от окружающего мира. В случаях, если заболевание уже дало о себе знать специалист, собрав анамнез назначит ряд лабораторных исследований. В том числе детям назначают анализ крови на аллергию.
Для того, чтобы результаты анализа крови на аллергию были достаточно информативными необходимо постараться объяснить ребенку о целях проведения манипуляции. Успокоить. Дождитесь, когда обострение утихнет и только после этого обращайтесь в лабораторию, показатели о повышении антител в крови достоверны лишь в стадии ремиссии.
За один, два дня до процедуры сдачи анализа крови на аллергию, ребенку необходимо прекратить прием лекарственных препаратов, даже если на данный промежуток времени он принимает не связанные с дерматитами медикаменты.
За пять суток до предполагаемого забора анализа из питания ребенка следует убрать провиант, который может вызвать рецидивирование аллергии. К таким продуктам относят: цитрусовые, фрукты и овощи красного цвета, острые блюда и приправы, консервированные и молочные кушанья, а также дары моря, сладкие десерты и конфеты (в том числе шоколад и продукты пчеловодства), а также газированные напитки, крепкий чай и кофейные напитки.
 Расшифровка анализа на аллергию у детей и взрослых
Расшифровка анализа на аллергию у детей и взрослыхПротивопоказания и риски
К противопоказаниям забора анализа крови на аллергию у детей и взрослых относят острые воспалительные заболевания или обострение хронических, а также длительный прием кортикостероидных препаратов.
В день проведения манипуляции вновь нужно напомнить ребенку о необходимости проведения данной процедуры, успокоить и объяснить, как правильно вести себя в процедурном кабинете, уведомить о том, что, находясь там следует слушаться медицинского сотрудника, проводящего забор крови из вены, также о всех изменениях состояния (головокружение, потемнение в глазах) следует немедленно сообщать медицинской сестре.
Помните, если ребенок будет эмоционален, неусидчив, а тем более, если он попытается шевелить конечностями, то медицинский работник по забору крови может не справиться с поставленной задачей, возрастает риск травматизации его иглой, или же прокола вены — гемолиза крови.
В настоящее время анализ крови на аллергию проводится не только в специализированных центрах, также широко распространены лаборатории. Например, в лаборатории инвитро представлен широкий спектр панелей аллергологических исследований крови.
 Панель инвитро аллергического исследования крови
Панель инвитро аллергического исследования кровиИммуноглобулины сыворотки крови
Для данных исследований используются иммуноглобулины крови IgE, а также IGg. В норме анализ крови на аллергию представлен тем, что показатель иммуноглобулина IgE составляет не более 0,001% от общего объема иммуноглобулинов сыворотки крови.
У детей до одного года концентрация IgE составляет до 15 килоединиц, до шести лет характерно увеличение концентрации до 60 килоединиц, в младшем школьном возрастном периоде цифры колеблются до 90, в периоде полового созревания пиковая концетрация соответствует 200 килоединицам, для взрослой группы людей показатель снижается до 100 килоединиц.
Повышенное содержание IgE свидетельствует о наличии аллергических заболеваний в организме человека. Исследуя кровь методом IgG выявляют аллергены, связанные с аллергической реакцией замедленного течения. Расшифровка анализа крови на аллергию проводится только врачом-аллергологом.
Дальнейшее соблюдение рекомендаций специалиста поможет восстановить здоровье и избежать рецидивов.
sostavkrovi.ru
Какой анализ крови показывает аллергию
 Для сдачи анализа не требуется контакта с аллергеном.
Для сдачи анализа не требуется контакта с аллергеном.Чтобы понять, как проводят определение аллергии по анализу крови, нужно вспомнить механизм развития аллергической реакции, происходящей в организме. Аллергия является своеобразной реакцией иммунной системы. Она возникает после непосредственного контакта организма с определенным веществом.
Аллерген, к которому организм человека становится гиперчувствительным, попадает в ЖКТ, на слизистые носа, глаз, кожу. Это провоцирует выработку иммуноглобулинов Е. Так начинается аллергия.
Показатель аллергии в анализе крови — это эозинофилы и иммуноглобулины. Для определения аллергии сдают несколько видов анализов крови:
Иммуноглобулины Е-класса вырабатываются на контакт с аллергеном.- общий клинический анализ крови;
- анализ на определение уровня IgE;
- анализ на выявление специфических антител IgG и IgE;
- RAST-тест (радиоаллергосорбентный тест).
Так как, иммуноглобулины Е-класса вырабатываются в организме в ответ на контакт с аллергеном. Это дает возможность на уровне антител поставить диагноз — аллергия.
Общий анализ крови при аллергии сдают для предварительного заключения о возможной аллергической реакции при повышенном содержании эозинофилов — специфических лейкоцитов (белых кровяных клеток). Они участвуют в ответе организма на различные заболевания, в том числе и аллергические. Рассмотрим эти методы исследования подробнее.
Что показывают эозинофилы
Общий или клинический анализ крови при аллергии сдавать необязательно, так как он малопоказателен. ОАК может быть развернутым или кратким. Нас интересует содержание в крови эозинофилов. Но о чем может рассказать эта цифра?
В норме количество эозинофилов в крови взрослого человека и ребенка не должно превышать 1–5%. Если эта цифра больше, значит, в организме происходят патологические процессы. Возможно, это аутоиммунное, инфекционное или воспалительное заболевание, глистная инвазия или аллергия.
То есть, если у человека аллергия, анализ крови на эозинофилы покажет их избыток. Но утверждать, что это именно аллергия, нельзя. Методом исключения можно выяснить, что это за болезнь. Но для подтверждения предварительного диагноза, поставленного на основании клинических симптомов, общего анализа крови и данных анамнеза, необходимы другие, более точные обследования. https://www.youtube.com/watch?v=1iU7p3nSuKU
Иммуноглобулины
 Перед сдачей анализов, для того что бы выявить аллерген, изучают историю болезни.
Перед сдачей анализов, для того что бы выявить аллерген, изучают историю болезни.В условиях лаборатории можно выявить вещество, которое вызывает специфическую реакцию иммунной системы, т. е. аллерген. Для этого у аллергика берут кровь и смешивают ее с различными веществам — вероятными аллергенами. Если при взаимодействии с одним из них в крови появляются антитела, значит, человек предрасположен к аллергической реакции на данное вещество.
Перечень аллергенов очень обширен. Поэтому количество проведенных проб может исчисляться десятками и сотнями. Чтобы сократить список веществ, подозреваемых в возбуждении аллергии, внимательно изучают симптомы и историю болезни. Если считается, что заболевание вызвал какой-то пищевой продукт, то сначала проводят анализ крови на пищевую аллергию. При этом в список сначала включают самые агрессивные аллергены, с которыми пациенту приходится контактировать.
dermalatlas.ru
Вчера структурировала все наши походы-выходы.
Главный вопрос: с чего начать и что делать?
наверное стоит написать, как бы я сейчас все сделала, в каком порядке сдавала анализы и ходила по врачам.
Часто дело не в чудо-докторе, а в нашем непонимании ситуации. Я приходила ко врачу, мне говорили, что это аллергия на что то внешнее без анализов ( говорили очень правдоподобно), я начинала покупать антиаллергенные чехлы, менять порошки, постели, одежду, но результата не было. Потом говорили, что это вода, я начинала кипятить воду для купания и т.д. Сейчас я понимаю, что это все ерунда без нужных анализов и обследований. Хороший врач тот, который СРАЗУ все это расскажет и направит на анализы.
Надо:
1. выяснить на что аллергия (и вообще аллергия ли)
2. убрать аллерген (или причину высыпаний)
3. замазать пятна ПОЛНОСТЬЮ
1. Сдаем кровь обычную. Общий анализ крови. Смотрим на эозинофилы. Если повышены - аллергия!
Параллельно сдаем кровь на иммунитет относительно аллергии. IgE. Повышение общего уровня IgE в сыворотке подтверждает диагноз атопического заболевания, хотя нормальный уровень IgE не исключает его. … Тем не менее, показано, что у маленьких детей с высоким уровнем IgE риск аллергии повышен.
Проще говоря Эозинофилы (ну или как там они точно пишутся) + IgE повышен = атопика (аллергия), которой стоит внимательно заниматься.
параллельно сдаем на паразитов кровь. Лямбли и иже с ними дают тоже аналогичные пятна!!! Это важно. Можно упиться антигистаминными безрезультатно, а дело в глистах..
параллельно сдаем какашки на копрограмму и по желанию на дисбактериоз (тут спорно) . Причина пятен может быть то, что организм плохо переваривает пищу, начинаются процессы в тонкой кишке, которые тоже приводят к пятнам.
паралельно делам УЗИ брюшной полости. Проблемы с поджелудочной и т.п. дают такие пятна.
Итого: кровь общую, на Ige, кровь на паразитов , УЗИ брюшной полости, копрограмма. Это ОБЯЗАТЕЛЬНО. Без этих анализов получается гадание на кофейной гуще. не дает направление аллерголог, сдаем платно, но сдаем! Идем к гастроэнтерологу обязательно.
Пока это все сдаем пьем зертек по 5 капель 2 раза в день, ну и вычисляем аллерген, ведя пищевой дневник. Любое высыпание вдруг..вспоминаем что ели в течение 3-6 часов и больше это не даем.
Если пятна мокрые - сушим, потом увлажняем. например циндол болтушка - сушим, липикар или эмолиум специальный - увлажняем. Помним, что это все чешется! Если чешет ночью, вместо зертека давам 3 раза в день по 1/4 супрастин, он здорово снимает зуд. (Это совет, если ваш врач не назначает ничего или вы вообще еще не были у врача, а просто сдаете анализы). Не факт, что в вашем случае верно это будет..
2.Смотрим на результат анализов. Если есть глисты или что то не так с копрограммой или на УЗИ, идем к гастроэнтерологу, лечимся, как он скажет, смотрим, что будет с пятнами.
Если этого нет, а эозинофилы повышены и IgE повышен, идем к аллергологу и сдаем кровь на аллергены. Не слушаем никого, сдаем кровь (первую педиатрическую панель, например).
Если пятна мокнут, шелушатся, чешуйками, то вероятно у вас там еще и грибок, надо сделать соскоб. Но я не делала. т.к. и так было очевидно. Помним! сначала соскоб, потом гормональные мази. Грибок лечить обязательно!
Дальше, что скажет аллерголог. НО. убираем все на год, что на что покажет аллергию. Не боимся гормональных мазей (я долго сопротивлялась, в итоге оказалась неправа!).
у нас повышенные эозинофилы, повышен IgE, идеальные гастроэнтерологические анализы, анализ на аллергены и показал аллергию на казеин. Дальше аллерголог назначит мази и средства для купания, в зависимости от состояния кожи.
Ну вот как-то так. Если взяться плотненько, то через месяц вы будете здоровы)))
www.babyblog.ru
Аллергопробы
Постановка кожных аллергологических проб — это традиционный и достоверный метод диагностики аллергии, метод выявления специфической чувствительности организма. Кожные тесты на аллергию обычно включают прик-тесты (метод укола), скарификационные (метод царапины), и внутрикожные пробы с разными наборами аллергенов.
Показания к назначению анализа:
Диагностика аллергических заболеваний (бронхиальная астма, поллинозы, атопический дерматит, экзема, пищевая аллергия, лекарственная аллергия, респираторные аллергозы (риниты — насморк, синуситы – воспаление околоносовых пазух, ларингиты – воспаление гортани, трахеиты – воспаление трахеи, бронхиты – воспаление бронхов, пневмонии – воспаление легких, причиной которых является аллергия) в следующих случаях
К противопоказаниям относятся:
- Обострение текущего аллергического заболевания или другого хронического заболевания;
- Острый инфекционный процесс (ОРВИ, ангина и др.);
- Тяжелое состояние пациента;
- Длительная терапия гормональными препаратами (кортикостероиды).
Перед проведением аллергологического тестирования проводится общеклиническое обследование: общий анализ крови, биохимический анализ крови, общий анализ мочи, осмотр педиатра. Проба проводится для того, чтобы определить, какие аллергены могут иметь значение в развитии симптомов заболевания. В стандартный набор для проведения кожных проб входят аллергены пыльцы растений, домашней пыли, шерсти, пуха, эпидермиса (кожи) животных, пищевых продуктов и пр. Кожные пробы обычно ставят на внутренней поверхности предплечий, отступив на 3 см от запястья, при наличии аллергических заболеваний кожи, пробы ставятся на участках, не затронутых повреждением, например, на спине. Детям можно проводить только после 5-летнего возраста. Связано это с тем, что у детей до 3-5 лет еще не сформировался иммунитет, что может привести к осложнениям (от обострения аллергических реакций до обострения хронических заболеваний). К тому же процедура достаточно болезненная. Поэтому в раннем возрасте кожные пробы заменяют анализом крови на определение специфических иммуноглобулинов к различным видам аллергенов. У детей , учитывая возможность тяжелых осложнений, вплоть до анафилактического шока (тяжелой аллергической реакции, сопровождающейся нарушением жизненно важных функций организма), а также сложность оценки результатов кожные пробы допустимо проводить только в специальных аллергологических учреждениях под наблюдением врача-аллерголога.
Проведение анализа:
На место укола или царапины, сделанной стерильным одноразовым скарификатором, наносится капля диагностического аллергена или внутрикожно вводятся определенные аллергены. Через некоторое время возможно развитие небольшого отека и покраснения кожи, что предполагает аллергию на поставленный аллерген. Результаты оценивают при ярком освещении через 24 ч и 48 ч. Проба считается положительной, если диаметр папулы (от лат. papula – прыщ, элемент кожной сыпи — небольшой плотный, слегка возвышающийся над кожей узелок) больше 2 мм. В одном исследовании возможна оценка 15-20 проб. Это достаточно точный и проверенный временем метод диагностики аллергии. За несколько дней до проведения кожных проб, надо отменить противоаллергические лекарственные препараты, иначе результаты будут недостоверны.
| По результатам кожных проб можно проводить специфическую иммунотерапию –. Так как будет выяснена причина аллергии, ее нужно устранить. Если аллергия на одуванчики, необходимо избегать контактов с данным видом растений. А также в период ремиссии аллергии (вне ее явных проявлений) под контролем врача-аллерголога подбирается специфическое лечение. Существует несколько способов лечения. Основные медикаментозные средства борьбы с аллергией — антигистаминные препараты и аллерговакцинация. Но они не приводят к стопроцентному выздоровлению. Аллерговакцинация — процесс длительный. Занять она может 1–3 года. При вводе аллергена, организм приучается к нему и начинает вырабатывать защитные субстанции. Первые 38–40 уколов делаются с интервалом через день, потом чуть реже, а когда выходят на поддерживающую дозу, инъекции делаются 1 раз в месяц до достижения результата. Противоаллергические препараты принимаются в период обострения болезни. |
Диагностика аллергии по анализам крови — современное направление в аллергологии.
Определение в крови IgE
IgE общий — антитела, ответственные за развитие аллергических реакций). По нему определяется концентрация IgE (иммуноглобулина Е) в сыворотке крови, забираемой у больного из вены. Иммуноглобулин Е (IgE) — класс иммуноглобулинов, обнаруживаемый в норме в незначительных количествах в сыворотке крови и секретах. Обычно концентрация IgE выражается в МЕ/мл или кЕ/л (кЕ — килоединица). IgЕ участвует в аллергических реакциях I (немедленного) типа -для немедленного типа период между моментом контакта с аллергеном и появлением первых признаков аллергической реакции длится от четверти часа до нескольких часов. Помимо этого IgE принимает участие в защитном противогельминтном иммунитете (иммунитет, которые обеспечивается печенью, обеспечивает защиту от глистной инвазии), что обусловлено существованием перекрестного связывания между IgE и антигеном гельминтов. Для теста используют свыше 200 аллергенов. Его особенностью является то, что больному не нужно вступать в непосредственный контакт с аллергеном, и вызываемый этим риск исключается. Они практически не имеют противопоказаний и рекомендуются при любой форме аллергии. Для диагностики аллергии по анализам крови важно определить наличие специфических антител, вступающих в реакции с аллергенами. Рецепторы к этим антителам имеются на разных клетках нашего организма.. Выброс этих веществ при контакте с антителами приводит к развитию аллергических реакций, которые лежат в основе аллергического ринита, бронхиальной астмы, некоторых видов кожной сыпи. В данном случае о наличии аллергии судят не по клинической реакции (проявлению симптомов аллергической реакции) , а по уровню антител — белков- иммуногобулинов класса Е (IgE), которые вырабатываются в ответ на аллергены. Если кровь (сыворотка крови) пациента дает реакцию с конкретным аллергеном, значит в ней содержатся специфические IgE-антитела, ответственные за развитие аллергических реакций. Это подтверждает наличие аллергии.
Показания к назначению анализа:
- Аллергические заболевания: бронхиальная астма, поллинозы (заболевания, возникающие в результате аллергии на пыльцу растений. К их числу относятся: сенная лихорадка, конъюнктивит, ринит и другие. Поллиноз характеризуется воспалением края и слизистой века, слизистой носа, нарушениями сна, повышенной потливостью и раздражительностью), атопический дерматит (хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся интенсивным зудом ), экзема, пищевая и лекарственная аллергия;
- Гельминтозы (заболевания, вызываемые паразитическими червями-гельминтами);
- Оценка риска развития аллергических заболеваний у детей, чьи родственники имеют аллергопатологию.
Подготовка к исследованию:
За 3 дня до взятия крови необходимо исключить физические и эмоциональные нагрузки.
Референсные (нормальные) значения IgE:
|
Повышение уровня IgE может говорить о наличие аллергических заболеваний и некоторых других патологических состояниях.
Определение специфических IgG
В ходе анализа определяют IgG к 90 наиболее часто встречаемым пищевым аллергенам Список аллергенов: авокадо, коровье молоко, ананас,морковь, апельсин, дыня, кванталупа, арахис, мягкий сыр, баклажан, овес, банан, огурец, баранина, оливки, бета-лактоглобулин, орех колы, виноград, палтус, глютен, черный перец, говядина, перец чили, голубика, персик, грейпфрут, петрушка, грецкий орех, пшеница, гречневая крупа, пшено, грибы шампиньоны, пятнистая фасоль, груша, дрожжи пекарские, рожь, дрожжи пивные, сардины, зеленый горошек, свекла, зеленый сладкий перец — p.Capcsicum, свинина, земляника, сельдерей, индейка, семя подсолнуха, йогурт, слива, казеин, соевые бобы, кальмар, стручковая фасоль, камбала, сыр брынза, капуста брокколи, сыр чеддер, капуста кочанная, томаты, картофель, треска, кофе, тростниковый сахар, краб, тунец, креветки, тыква, кролик, устрицы, кукуруза, форель, кунжут, хек, табак, цветная капуста, курица, цельное зерно ячменя, лимон, черный чай, лосось, чеснок, лук, швейцарский сыр, масло сливочное, шоколад, мед, яблоко, миндаль, яичный белок, молоко козье, яичный желток.
Показания к назначению исследования
В комплексе исследований в сложных случаях диагностики пищевой аллергии и пищевой непереносимости. Материал для исследования: сыворотка крови. Единицы измерения: исследование полуколичественное. Результат выдается в крестах. Интерпретация результатов:
- отрицат. отрицательно (< 50 Ед/л);
- +слабая чувствительность (50-100 Ед/л);
- ++ умеренная чувствительность (100-200 Ед/л);
- +++высокая чувствительность (>200 Ед/л).
www.2mm.ru
Общий анализ крови при аллергии у ребенка - Лечение аллергии
Иммуноглобулины класса Е — это антитела белковой структуры, которые вырабатываются плазматическими клетками, сконцентрированными в большинстве случаев внутри слизистых оболочек органов, контактирующих с внешней средой.
К тканям, продуцирующим IgE, относятся:
- селезенка;
- миндалины;
- пейеровы бляшки ЖКТ;
- слизистая оболочка дыхательных путей.
По сравнению с другими классами антител IgE синтезируется в наименьшем количестве, составляя всего 0,001% от их общего числа. В сыворотке крови продолжительность жизни данных структур составляет от 2 до 3 суток. Уникальной способностью данного класса иммуноглобулинов является их оседание и прикрепление к мембранам базофилов и тучных клеток. В этом случае срок их жизни продлевается до 14 дней, после чего они подвергаются распаду.
Выделяют два вида IgE:
При подозрении на аллергическое заболевание первоначально определяют общий уровень этих антител. Анализ на специфический иммуноглобулин Е проводят в том случае, когда необходимо понять, на какой именно антиген произошла реакция.
Нормы значений
При первичном поступлении чужеродного агента в организм человека происходит его связывание с IgE. Образовавшиеся комплексы (антиген и антитело) стимулируют выработку защитных клеток (IgG, эозинофилов), уничтожающих этот антиген. Аналогичным образом ситуация развивается и при глистной инвазии.
У некоторых людей активность иммунной системы приводит к усиленной реакции на поступление различных агентов. В таком случае образовавшиеся комплексы оседают на поверхности тучных клеток. При повторном попадании этого антигена происходит их дегрануляция (отсоединение от клеток), что обусловливает развитие аллергической реакции.
Уровень антител этого класса постепенно повышается с возрастом, достигая пика у детей в подростковый период. Связано это с последовательным развитием иммунной системы ребенка и все большим поступлением антигенов в его организм из окружающей среды. У взрослого человека иммунные реакции стабилизируются, медленно снижая свою активность к пожилому возрасту.
Показатели нормы общего сывороточного IgE представлены в таблице:
| Возраст | Референтные значения (МЕ/мл) |
| 0-2 месяца | 0-2 |
| 3-6 месяцев | 3-10 |
| 1 год | 8-30 |
| 2-5 лет | 10-60 |
| 5-15 лет | 40-200 |
| Дети старше 15 лет и взрослые | от 20 до 100 |
В некоторых лабораториях результаты анализа предоставляются не в МЕ/мл, а в нг/мл. Для перевода из одной единицы измерения в другую используют следующие формулы:
- МЕ/мл = значение показателя в нг/мл х 0,42;
- нг/мл = значение показателя в МЕ/мл х 2,40.
Причины изменения показателя
Сдавать анализ на IgE следует в утренние часы, натощак, через час после курения и 10 часов после еды. Питье не ограничивают. Забор крови следует осуществлять после 10-минутного отдыха пациента. Данные правила основаны на возможном высоком значении анализа из-за провоцирующих факторов (курение, еда, физическая нагрузка).
Причинами изменений уровня иммуноглобулинов Е в сыворотки крови являются:
- защитная реакция организма при попадании гельминтов;
- разрастание клеток, синтезирующих IgE;
- нарушение работы клеток, контролирующих процесс синтеза антител (дефект Т-супрессоров);
- повышенная чувствительность организма к определенным антигенам.
При расшифровке анализа может наблюдаться как повышение показателя IgE, так и его пониженный уровень.
Понижение
Снижение показателя говорит о врожденной патологии иммунной системы, связанной с нарушением выработки отдельных антител. Диагностируется это состояние у детей в раннем возрасте (до 3 лет).
Заболевания, приводящие к данному состоянию:
- врожденный дефект Т-клеток;
- гипогаммаглобулинемия;
- злокачественные опухоли.
При наличии опухолей и дефекта Т-клеток ребенок отстает в развитии и страдает нарушением координации движений. Гипогаммаглобулинемия — снижение всех фракций антител — характеризуется частыми затяжными инфекционными болезнями, протекающими с осложнениями.
Снизить результат анализа способно постепенное истощение иммунной системы. Это состояние рассматривается как вариант нормы у лиц пожилого возраста.
Повышение
Повышенный уровень IgE наблюдается при различных аллергических реакциях и лимфопролиферативных заболеваниях. Причины повышения данного класса антител в каждом из случаев разные.
Заболевания, сопровождающиеся повышением уровня IgE.
| Название | Возможные причины |
| Атопические болезни: бронхиальная астма, дерматит, ринит, гастроэнтеропатия | Множественные аллергены: пыльцевые, пылевые, эпидермальные, пищевые; лекарственные препараты, химические вещества, металлы, чужеродный белок |
| Анафилактические патологии: системная анафилаксия, крапивница | |
| Аллергический бронхопульмональный аспергиллез | Неизвестны |
| Гельминтозы | Реакция защиты иммунитетом |
| Синдром Джоба (гиперпродукция IgE) | Дефект работы Т-супрессоров |
| Дефицит IgA | Дефект работы Т-супрессоров |
| IgE-миелома | Разрастание клеток, выделяющих IgE |
| Трансплантат против хозяина | Дефект работы Т-супрессоров |
Наиболее показателен этот анализ в отношении выявления патологии у детей. Детская иммунная система более чувствительна к окружающим ее антигенам, поэтому при аллергии повышение IgE в 3 раза и более — достаточно распространенное явление.
Ниже приведены самые частые заболевания, сопровождающиеся повышенным результатом анализа на иммуноглобулин этого класса:
| Патологическое состояние | Референтные значения (МЕ/мл) |
| Аллергический ринит | 120-1000 |
| Атопическая бронхиальная астма | 120-1200 |
| Атопический дерматит | 80-14000 |
| Аллергический бронхолегочный аспергиллез, обострение | 1000-8000 |
| Аллергический бронхолегочный аспергиллез, ремиссия | 80-1000 |
| Гипер-IgE синдром | 1000-14000 |
| IgE-миелома | Более 15 000 |
Стабильно высокие значения IgE в сыворотке крови свойственны хроническим аллергическим заболеваниям. В этом случае величина показывает период болезни:
- Стадия ремиссии характеризуется повышением антител на 10 и более единиц, но не более чем в два раза.
- В периоды обострения их уровень значительно повышается, достигая значений в 5-6 раз выше нормы.
Среди болезней неаллергического генеза особую опасность представляют опухолевые заболевания иммунной системы, при которых наблюдается неограниченный синтез IgE. Это проявляется в виде повышения его уровня более чем в 6 раз в зависимости от стадии процесса.
С целью более точной расшифровки анализа следует обратиться к специалисту, который сможет выявить наличие конкретной патологии и назначить необходимое лечение.
Узнаем все об аллергии на орехи
- Причины аллергии
- Признаки
- Перекрестная аллергия
- С какого возраста можно есть
- Диагностика
- Лечение
- Первая медицинская помощь
Орехи – это вкусный, питательный и очень полезный продукт. Но не всем разрешено баловаться этим лакомством — оно относится к высокоаллергенным продуктам.

Аллергия на орехи не проходит с возрастом, она сохраняется пожизненно, может протекать в виде тяжелых, угрожающих для жизни состояний.
Причины аллергии
Аллергия на орехи – это реакция иммунной системы на содержащийся в них белок. Чужеродный белок является самым сильным аллергеном для человеческого организма. В орехах выделяют два главных белка, которые и вызывают защитную реакцию нашей иммунной системы.
Аллергией часто страдают дети, у которых один или оба родителя страдают аллергическими заболеваниями. Но нередко ребенок является первым аллергиком в семье.
Часто аллергия на орехи у детей появляется при неправильной диете матери во время беременности и в период грудного вскармливания, если женщина употребляла их в больших количествах или соблюдала строгую гипоаллергенную диету.

На иммунную систему плода также отрицательно влияют следующие факторы:
- угрозы прерывания беременности;
- заболевания матери во время беременности;
- применение лосьона, содержащего арахисовое масло;
- курение беременной, или совместное проживание с курильщиками.
На заметку! Во время беременности орешки можно есть 1-2 раза в месяц, съедая всего пару штучек.
На какие орехи аллергия встречается чаще? Самым аллергенным считается арахис, кешью и пекан. Затем грецкие орехи, фисташки. Менее аллергенные – фундук и лесной орех. Чаще аллергия встречается на несколько видов.
В чем опасность
Если выявлена аллергия на орехи, следует исключить их употребление даже в самых мизерных количествах. Любая крупица может привести к тяжелому состоянию – анафилактическому шоку, а далее к летальному исходу. Орехи занимают лидирующую позицию среди пищевых продуктов по развитию анафилактического шока.
Постоянное употребление продукта, на который имеется пищевая аллергия, чревато развитием гастрита, энтероколита и панкреатита.
Следует избегать употребления в пищу не только орехов, но и многих сладостей, соусов, арахисового масла. Примеси орехов могут содержаться во всей продукции предприятия, которые их перерабатывает.
Признаки
Аллергия на орехи может проявляться как единичные симптомы или захватывать несколько систем.
- Кожный покров. Встречается чаще других. Симптомы: сыпь с зудом, отек или просто красные пятна.
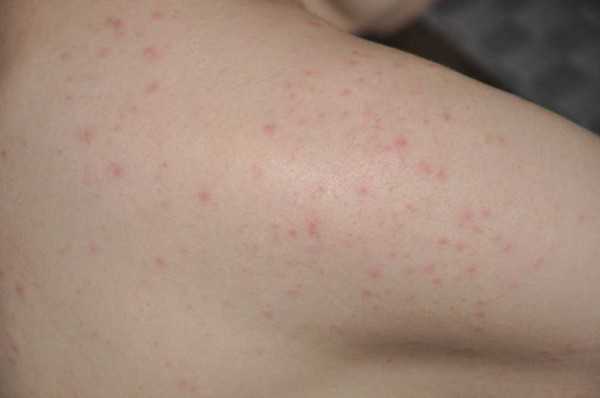
- Пищеварительная система. Симптомы: дерматит и зуд вокруг и внутри полости рта, онемение и чувство «распирания» языка, боли в животе, тошнота, рвота, жидкий стул.
- Органы дыхания. Чихание, насморк с заложенностью носа, сухой аллергический кашель в ночное время суток, возможно приступы затруднения дыхания.
- Сердце и сосуды. Тяжелая аллергическая реакция проявляется в виде анафилактического шока: давление падает, может произойти потеря сознания, остановка сердца.
Перекрестная аллергия
Перекрестная аллергия возникает между пищевыми продуктами, которые содержат похожие белки. Орехи имеют перекрестные реакции со следующими растениями:
- арахис – соя, чечевица, боб и горох, изделия из латекса;
- при аллергии на кешью и фисташки опасно употреблять манго;

- фундук и грецкие орехи – пыльца березы и ольхи;
- миндаль – абрикосы, заменитель марципана, сливы, айва, шиповник.
Также избегайте употребления киви, кунжута и мака.
Альтернатива орехам
Орехи конечно же являются ценным и полезным продуктов, но не относится к незаменимым. Похожие масла и жиры поступают в организм при употреблении желтков яиц и сои, коктейлей и салатов из проросшей пшеницы.
Витамины и минералы в идентичном составе содержит мука грубого помола и проросшее зерно. Альтернатива растительного белка – бобы, фасоль и горох. Это особенно актуально для вегетарианцев.
С какого возраста можно есть
Маленькие дети больше склонны к развитию аллергических реакций из-за незрелости иммунной системы, поэтому им орехи разрешено употреблять с трехлетнего возраста. Если ребенок не склонен к аллергии, то угостить одним–двумя орешками его можно на год раньше. Для первого знакомства предпочтительно выбирать грецкие орехи или фундук.
Для детей старше трех лет суточной нормой орехов является их собственная ладонь.
Диагностика
Аллергия на орехи устанавливается согласно жалобам пациента. Для подтверждения диагноза проводятся исследования:
- определение уровня эозинофилов в крови (общий анализ крови);
- уровень иммуноглобулина Е;
- на внутренней поверхности руки делаются мелкие царапины с аллергеном;
- радиоаллергопробный тест;
- иммуноферментный анализ;
- провокационные тесты – наиболее достоверный метод диагностики.
Лечение имеет две цели: устранить симптомы аллергии и предотвратить их повторное появление. В первую очередь необходимо соблюдать диету, исключающую употребление орехов и продуктов, которые их содержат, даже если это только «следы».
1. Антигистаминные препараты:
Подходят для лечения любой стадии заболевания. Используются при крапивнице, отеке Квинке, устраняют симптомы конъюнктивита и насморка, хорошо снимают зуд кожи. Антигистаминные мази используются для устранения кожных высыпаний и зуда.
2. Глюкокортикоиды (гормоны):
- Дексаметазон;
- Преднизолон;
Назначаются при тяжелых проявлениях аллергии, гастроэнтероколите. Длительность лечения составляет до двух недель. При легкой степени заболевания для устранения кожных высыпаний используются гормон содержащие мази.
3. Лечение желудка и кишечника
Аллергены, поступающие с пищей, негативно воздействуют на слизистую органов пищеварения. Для восстановления нормальной работы желудка и кишечника, поддержания обменных процессов, укрепления иммунитета необходимо соблюдать диету, ежедневно есть кисломолочную продукцию с содержанием бифидобактерий.
Для восстановления флоры кишечника назначаются Бифидумбактерин, Линекс, Бифиформ и Лактобактерин. При необходимости можно добавить средства, вытесняющие патогенную флору — Бактисубтил, Интетрикс.
Периодически рекомендуется пропивать ферментные препараты — Панкреатин, Мезим, Энзистал. Простимулировать моторику пищеварительных органов, устранить симптомы застоя пищи поможет препарат Мотилиум.
Неотложная помощь при анафилактическом шоке Что необходимо делать до приезда скорой помощи:
- прекратить употребление продукта;
- удалить остатки пищи изо рта;
- положить человека на ровную поверхность, чтобы голова была выше ног, повернуть голову набок, при наличии зубных протезов, их необходимо снять.
Первая медицинская помощь
- Подкожно вводится Адреналин, который восстанавливает нормальную циркуляцию крови.
- Через вену налаживается введение Допамина.
- Подкожно обязательно вводятся глюкокортикоиды — Преднизолон, Дексаметазон или более современный препарат Целестон.
- Внутривенно вводят Эуфиллин и Но-шпу.
- При отеке Квинке, особенно если он сопровождается отеком гортани, дополнительно вводят мочегонное средство.
- При сохраняющемся спазме бронхов делается ингаляция Сальбутамолом или Беродуалом через небулайзер.
Излечиться от заболевания невозможно, но можно избежать обострений и тяжелых его последствий. Для этого соблюдайте диету, внимательно читайте содержание на упаковке пищевых продуктов. При возникновении первых симптомов аллергии, обязательно обращайтесь к аллергологу!
Анализы при аллергии у детей
Слезящиеся глаза, кашель, насморк, зуд, нехватка воздуха — все эти неприятные симптомы характерны для самого распространенного способа реакции организма на инородные тела — аллергии. О ней не слышал только ленивый, так как из-за ухудшения экологии существование человека на Земле усложняется конфликтами иммунной системы со всем, что кажется ей враждебным. Самым эффективным способом борьбы с аллергией является удаление аллергена, но в том-то и загвоздка, что не всегда легко определить, что именно вызвало реакцию.
Как выявить аллерген у ребенка?
Врачи рекомендуют!
Иммунологи бьют ТРЕВОГУ! Согласно официальным данным, безобидная, на первый взгляд, аллергия ежегодно уносит МИЛЛИОНЫ жизней. Причина такой ужасной статистики - ПАРАЗИТЫ, кишащие внутри организма! В первую очередь в зоне риска находятся люди, страдающие...
Читать далее »
Одним из самых сложных пациентов врача-иммунолога является ребенок, причем, чем младше он, тем сложнее поставить диагноз. Почему? Потому что иммунная система малыша еще не сформирована до конца, аллергическая реакция чаще всего связана с кратковременным этапом приспособления организма к новому и может прекратиться сама по себе в процессе взросления.
Самыми частыми у грудных детей до года, например, являются пищевые аллергические реакции, связанные как с искусственным питанием (множество смесей, к сожалению, производится с нарушением технологии и с использованием потенциально аллергенных компонентов), так и с рационом кормящей матери. Поэтому определение аллергена у ребенка — задача сложная, кропотливая, требующая длительного наблюдения.
Многие специалисты вообще не советуют делать анализ до 3 лет, так как он малоинформативен. Но слишком осторожные родители могут попытаться все-таки сделать хоть что-нибудь. Например, попробовать метод элиминации, когда постепенно, методом проб и ошибок, удаляются потенциальные аллергены. В случае с пищевой аллергией (да и не только с ней) разумно исключать из рациона опасные продукты. Сначала, конечно, самые типичные. К ним относятся: шоколад, какао, цитрусовые, гранаты, дыни, черная смородина, земляника, малина, мед, рыба, икра, орехи, грибы. Также потенциально опасными могут быть коровье молоко и яйца, манная крупа, пшеничный хлеб, творог, цельное молоко, жирная говядина и свинина, куриное мясо. Родители должны вести пищевой дневник, куда вносятся все продукты, которые ест малыш, его реакция на них, количество в граммах. Если через 7-14 дней наступает облегчение и исчезают симптомы, то можно попробовать дать аллерген снова. Возобновление симптомов станет окончательным знаком, что враг определен, и останется только прекратить его употребление хотя бы до 3 лет.
Диагностика аллергии — это сложный процесс, который обязательно должен проходить под наблюдением специалиста. Сначала врач изучит информацию о способе жизни ребенка, его питания, состоянии здоровья родителей (аллергия может быть и наследственной), условиях проживания (есть ли домашние животные, какие подушки и одеяла, в какой сезон проявляется аллергия). Для этого родители должны на протяжении двух недель вести дневник, в котором фиксировать все продукты, которые ел ребенок, записывать, какую одежду он носил, с кем контактировал. После того как главный «агрессор» выявлен, необходимо исключить его из окружения ребенка. Затем составляется гипоаллергенная диета, даже если проблема не в пище. Помните, что заниматься самолечением аллергии категорически запрещено!
Все методы обследования аллергичного пациента можно разделить на две категории:
- In vivo — больной присутствует при тесте (кожные тесты, провокации).
- In vitro — производится только забор сыворотки крови.
Затем назначаются анализы, которые могут быть выполнены следующими методами:
- Скарификационные кожные пробы.
- Выявление специфических иммуноглобулинов, антител Ig E.
- Провокации, провокационные тесты.
- Элиминационные тесты.
Как же делают такие анализы на аллергию у детей?
Скарификационные кожные пробы
Скарификации (царапины) делаются на предплечье, и на них наносится капля, содержащая аллерген. Также практикуется пик-тестирование (укол) стерильной тонкой иглой с впрыскиванием аллергена под кожу не более 1 мм внутрь. Участок кожи обязательно обрабатывают антисептиком. Оба метода абсолютно бескровны, так как не задевают капилляр.
Обычно можно проводиться не более 15 проб в один прием. Реакция организма видна спустя 15 или 20 минут в виде небольшого местного отека и покраснения. Наименее агрессивным считается аппликационный метод (патч-тест), когда на кожу наклеивают специальный пластырь с аллергеном. Реакция кожных покровов в виде зуда, гиперемии, отечности говорит о положительном ответе на предъявленный аллерген. Однако эти методы имеют противопоказания:
- Возраст до 5 лет.
- Случай анафилактического шока в анамнезе.
- Обострение заболеваний — аллергических, желудочно-кишечных, кардиологических, нервных и других.
Определение антител IgE и IgG4 или количественное определение специфических иммуноглобулинов
Этот метод (in vitro) считается высокочувствительным, так как с его помощью можно определить всю группу истинных провоцирующих аллергенов. Ведь изначально в нашей крови содержится малое количество IgE, а после введения аллергена его количество значительно превышает границы нормы.
Этот способ чаще всего применяется как анализ на пищевые аллергены, тем самым дополняя диагностическую информацию, полученную провокационными или кожными методами или являясь единственно возможным методом при невозможности применения других в силу различных причин. Он очень удобен тем, что сдать анализы на аллергию можно в любое время. Для анализа потребуется кровь из вены, взятая спустя 3 часа после еды, что очень удобно в случае с маленьким ребенком.
Метод RIST (радиоиммуносорбентный бумажный индикатор)
Этот способ эффективен в случае подозрения на аллергический ринит, бронхиальную астму, синусит и бронхит. RIST дает достаточно информативную и точную картину об уровне антител IgE и IgG.
Провокационные методы
Детям их назначают редко из-за опасности анафилактического шока. Провокационные тесты необходимы в случаях, когда кожные пробы и исследования уровня IgE не достаточны для точной диагностики, и у доктора есть сомнения по отношению к истинному возбудителю заболевания. Их проводят только под строгим врачебным контролем.
Небольшое количество аллергена кладут под язык, впрыскивают в нос, реже — прямо в бронхи. Через определенное количество времени изучается реакция организма, которая может быть очень острой. Для этого и обязательно нахождение пациента в больнице.
Как сдавать кровь на аллергию у ребенка?
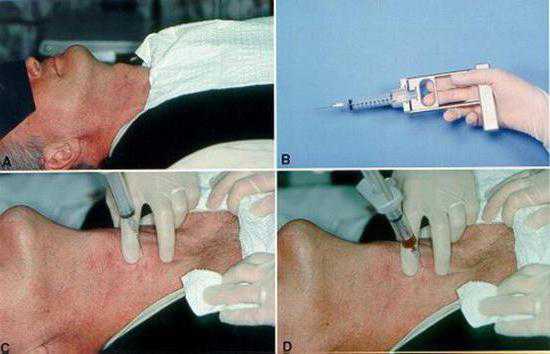
Лабораторные анализы на аллергены, которые позволяют выделить вещество, вызывающее в организме именно эту иммунную реакцию. С данной целью методом проб крови проводится поиск аллергена, при контакте с которым в крови начинают вырабатываться специфические антитела. Иммунологические тесты крови абсолютно безопасны и, в отличие от кожных проб, неспособны вызвать ухудшение состояния пациента, страдающего аллергией. Есть два метода выявления аллергена: RAST-тест и тест на специфический иммуноглобулин E.
RAST-тест является предварительным, определяющим направление, в котором должны проводиться дальнейшие исследования. В случае положительной реакции на RAST-тест назначаются более узконаправленные лабораторные исследования. Для RAST-теста у пациента проводится забор крови, которая затем распределяется по нескольким пробиркам. В каждую из них вносится специальный раствор, содержащий один из распространенных аллергенов. По увеличенному количеству антител в одной из пробирок выносится заключение о положительной реакции на данный аллерген.
Тест на специфический иммуноглобулин E — это исследование крови, которое более точно определяет аллергены, вызывающие повышенную иммунную реакцию организма. Для этого у пациента также проводится забор крови, которую впоследствии смешивают с конкретными аллергенами, относящимися к ингаляционной, контактной и пищевой группам.
Итак, если у ребенка проявляются симптомы аллергии, возникающие сезонно, после приема в пищу определенных продуктов питания или контакта с каким-либо веществом, то ему обязательно нужно сдать анализ крови на аллергены. Желательно это делать утром, натощак, по возможности прекратив прием антигистаминных препаратов минимум за 4 дня до анализа, хотя это не принципиально (подготовка требуется не всегда). Современные методы диагностики позволяют определить аллерген даже в период обострения.
С какого возраста можно делать тест на аллергию по крови у детей?
Исследование по венозной крови можно делать даже с месячного возраста методом определения специфического IG E (иммуноглобулина Е) и общего IG E. Хотя более целесообразно сдавать кровь в шестимесячном возрасте.
Не ждите, что один анализ сразу же даст вам полную картину. Также нужно понимать, что наличие инфекции в организме может исказить результаты, поэтому лучше всего делать анализ в период, когда нет простуды или вируса, а аллергия находится в ремиссии (явных проявлений почти нет).
Анализ делается обязательно, если ваш ребёнок жалуется или вы заметили:
- длительный насморк (заложенность носа, чихание, водянистые выделения) без подъема температуры и признаков простуды;
- постоянное першение в горле и покашливание более 3 недель, что можно спутать с простудой;
- зуд и зудящие высыпания на коже, а также зуд в глазах, носу, горле являются характерными для аллергии;
- ребенок задыхается, ему трудно дышать;
- уменьшение симптомов после принятия антигистаминных препаратов.
Анализ крови на аллергены у детей до года.
У малышей до года жизни аллергия бывает достаточно редко — приблизительно в 15-ти случаях из 100. Чаще всего это просто связано со слишком быстрым и нерациональным добавлением в рацион новых продуктов или же обусловлено дисбактериозом или глистами. Аллергологи советуют прибегать к анализам на аллергены только, когда нужно подтвердить поставленный доктором диагноз (особенно бронхиальная астма и экзема). Иногда положительные реакции на аллергены бывают у детей, которые на самом деле никогда не контактировали с этими аллергенами. Следуя из этого, желательно делать анализ, если:
- надо подтвердить пищевую аллергию;
- когда нужно определить факт ослабевания аллергии;
- если ребенок перенес анафилактический шок после укуса насекомых;
- если надо подтвердить выявленную аллергию к вакцинам.
Для обнаружения пищевой аллергии существует специальный тест. При его использовании изучают одиннадцать видов антител к распространенным аллергенам. Речь идет о коровьем молоке, глютене, сое, яйцах, рыбе и других продуктах. Также может быть потребность в дополнительных тестах на отдельные аллергены, если есть соответствующие подозрения у родителей.
Часто у детей бывает аллергия на пыльцу, на шерсть домашних животных или пыль. Для того чтобы определить, что именно вызывает негативную реакцию, можно провести анализы или воспользоваться ингаляционным тестом. Нередко наследственная предрасположенность к какому-либо типу аллергии может перерасти в более серьезные заболевания, поэтому, чем раньше принять меры, тем лучше.
nashidetki.net
Как называется анализ на аллергию?
В медицинской терминологии исследования и выявления аллергена называются аллергопробами или аллергодиагностикой.
Существует несколько традиционных методов диагностики:
- Прик-тесты. Процедура проводится с помощью укола.
- Скарифицированный метод. Делается с помощью царапины.
- Внутрикожные пробы.
Аллергопробы назначаются детям только в том случае, если присутствуют следующие заболевания:
- Атопический дерматит;
- Пищевая аллергия;
- Лекарственная аллергия;
- Бронхиты;
- Синуситы;
- Ларингиты;
- Пневмонии.
Какие анализы сдают при аллергии
На данный момент самыми достоверными считаются кожные пробы и иммунологические анализы. Все процедуры проводятся только в специализированных клиниках. Особое внимание уделяют кожным пробам. Их проводит только врач-аллерголог. В следствие того, что во время диагностики, организм реагирует с аллергеном, даже несколькими, может возникнуть негативная реакция.
В отличие от кожных проб, иммунологические анализы не несут непредсказуемых ситуаций. Суть их заключается в определении определенного аллергена и общего иммуноглобулина.
Самым дорогостоящим считается анализ крови на аллергию. Его применяют при любом виде аллергических проявлений. Из всех вышеописанных методов, это единственный анализ, по результатам которого удается определить наличие в организме белков особого вида. Главное его преимущество в том, что полностью исключается риск проявлений побочных реакций.
При грудном вскармливании, анализ на аллергию у детей делать бессмысленно, так как в крови у ребенка присутствуют антитела, которые он получил от матери.
Как делают анализ на аллергию у детей?
Сдать анализы на аллергию у ребенка можно в любой клинике, где есть врач-аллерголог и специальные условия для проведения данной процедуры. Все медицинские манипуляции проводятся непосредственно под контролем специалиста после консультации и позитивного настроя ребенка.
Кожные пробы и иммунологические анализы иногда проводят комплексно. Они не выполняют функцию замены друг друга, а наоборот, являются взаимодополняющими. У ребенка, в течение одной процедуры можно проверить до 5 аллергенов, больше не рекомендуется. Используют различные растворы, содержащие в своем составе аллерген, который:
- Прикладывают на участок кожи в виде смоченного в растворе бинта. Так поступают с аппликационными пробами.
- Капают на кожу раствор с аллергеном и делают минимальный прокол скарификатором. Прокол больше напоминает царапину.
- С помощью прик-теста вводят подкожно аллерген.
Аллерген обнаружить не очень сложно, потому что уже через 15-20 минут, при его присутствии происходит аллергическая реакция в виде припухлости или покраснения исследуемого кожного участка. В основном, дети нормально переносят эту процедуру, но до 3 лет ее не рекомендуют делать.
Единственное противопоказание анализа кожных проб – это сыпь во время проведения аллергопроб. В таком случае приходиться заменять на анализ крови.
Как сделать анализ на аллергию у ребенка дома?
С анализами аллергии у детей нельзя затягивать. Детский организм бурно растет и развивается, поэтому иммунная система может вести себя по-разному. Главное, не допустить перехода болезни в тяжелую форму. В домашних условиях также можно провести анализ на аллергию. Например, если после принятия какого-то определенного продукта или контактирования с животными и т. д., у ребенка появились нежелательные симптомы, необходимо сразу устранить этот фактор. Но это будут только ваши предположения. Для достоверности причины и выявления аллергена, необходимо сдавать анализы на аллергию в лабораторных условиях.
Как расшифровываются анализы?
После проведения тестов или проб, необходима расшифровка анализа на аллергию. Самостоятельно пытаться оценить результаты диагностирования будет большой ошибкой, так как для расшифрования нужны специальные медицинские знания в данной области. Исследуемые аллергены представлены в ответе специальной таблицей, где каждому аллергену соответствует свой класс. Но даже таких знаний недостаточно, надо еще разбираться на профессиональном уровне в анатомии человеческого тела и происходящих в нем процессов, которые развивают аллергические реакции.
«>
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift + Enter или просто нажмите здесь. Большое спасибо!
pro-allergiyu.ru
Основные причины
Аллергия может появиться по разным причинам. Самые распространенные теории ее появления:
- Наследственная предрасположенность. Аллергия часто передается генетически: от одного из родителей или обоих сразу. Но даже у близких родственников аллергия может возникнуть на совершенно разные вещества.
- Теория гигиены. Всевозможные моющие вещества убивают микробы и создают слишком стерильные условия для ребенка, поэтому у него не вырабатывается иммунитет на аллергены.
- Плохая экология.
- Прием антибиотиков в возрасте до года.
- Слишком ранняя замена грудного вскармливания искусственным питанием. В основе всех смесей — коровье молоко. Его белок является сильнейшим аллергеном.
- Химические вещества в доме.
- Перенесенные инфекционные болезни.
- Глисты и паразиты.
Рейтинг самых известных аллергенов возглавляют некоторые продукты питания, шерсть домашних животных, пыль, пыльца растений, яд насекомых (пчелы, осы, клещи), бытовая химия. С некоторыми раздражителями легко избежать контакта, другие рядом с нами всю жизнь.
Как проявляется аллергия у детей
Когда аллерген попадает в организм ребенка (через органы пищеварения, дыхания или при взаимодействии с кожей), иммунная система создает антитела — иммуноглобулин E (IgE). Благодаря этому выделяется специальное химическое вещество — гистамин. После этого — гистамин попадает в организм: у ребенка слезятся и чешутся глаза, появляется кожная сыпь, отеки, сильный насморк.
Резкая реакция на аллерген — низкое давление, одышка, затрудненное дыхание. Возможен даже анафилактический шок, угрожающий жизни ребенка. При таком развитии событий необходимо срочно вызвать скорую помощь.
Также существует замедленная аллергическая реакция на продукты питания. Механизм ее появления еще полностью не изучены. Ее симптомы: колики, рефлюкс, запор, понос, экзема. У грудничков подобная реакция может возникать на молоко.
В основном аллергия у детей проявляется в кожных реакциях. Первая стадия развития — диатез (краснота и зуд на щеках и ягодицах ребенка, сыпь).
Несвоевременные меры приводят ко второй стадии — детской экземе, когда на коже появляются пузырьки с жидкостью. Они краснеют и сильно чешутся. Ребенок плохо спит и ест, капризничает. На месте пузырьков образуются корки, исчезающие при заживании кожи.
Атопический дерматит — третья стадия. У маленьких детей дерматит проявляется чаще на коленных и локтевых сгибах, у более старших — на лице и шее. С атопическим дерматитом часто параллельно появляются дыхательные аллергические реакции. При этом необходимо вызвать врача, так как существует большая вероятность отека верхних дыхательных путей. Ребенок может легко задохнуться. Начавшись в совсем раннем возрасте, атопический дерматит не исчезает до полового созревания, но может и остаться на всю жизнь.
У детей также на фоне аллергии часто возникает аллергический ринит или насморк (сезонный или круглогодичный). Круглогодичный ринит появляется у детей из-за аллергии на домашнюю пыль, сезонный — например, реакция на пыльцу и т. д.
Самое серьезное аллергическое заболевание ребенка — бронхиальная астма. Ее приступ представляет собой внезапно возникающую вспышку удушья. Дома оказать помощь ребенку не всегда удается, иногда необходима госпитализация.
Анализы
Прежде чем торопиться проводить анализы на аллергию у детей, желательно первоначально завести дневник образа жизни ребенка (примерно две недели). В нем необходимо отмечать все продукты питания ребенка, одежду, которую он носил, круг непосредственного общения в эти дни. Подобная информация поможет врачу определить, какие именно анализы лучше проводить. Затем назначаются непосредственно сами анализы.
Сегодня в медицине существуют два диагностических метода: анализы крови (обнаружение антител), кожные пробы (выявление аллергенов, провоцирующих заболевание). В медицинской практике применяется две пробы крови: на наличие антител (в крови и в ее сыворотке), на пищевую непереносимость.
Если нет уверенности в наличии у ребенка аллергии, лучше делать анализ на радиоаллергосорбент (RAST) — выявления концентрации IgE и IgG. В пробирке смешивается малое количество крови с разными аллергенами. При истинной аллергии возникают антитела, которые борются с инородным протеином. С помощью этого метода можно выявить аллергию, однако невозможно определить степень восприимчивости к аллергену. Положительный результат анализа позволяет переходить к другим видам диагностических проб, где и будет определено вещество или аллерген, вызывающий реакцию.
У анализа на определение в крови ребенка IgE на отдельный аллерген та же задача, что и у пробы RAST. Однако в этом случае используется сыворотка крови. В лабораторных условиях в нее вводят определенные аллергены и выявляют уровень иммуноглобулина. Этот анализ применяется и при обострении аллергии, показан детям в возрасте до трех лет. Однако его не следует проводить у детей до полу года. У них присутствует пониженная степень IgE-антител и низкая иммунная реакция организма.
При подозрении на конкретный аллерген, можно выявить уровень IgE непосредственно к нему — метод иммуноферментного анализа (ИФА). Можно выбрать более чем из двухсот аллергенов.
При проведении анализа на пищевую непереносимость на образец крови воздействуют сотней самых распространенных продуктов и двадцатью красителями и консервантами, входящих в состав некоторых из них. Таким образом проверяют иммунитет пациента к любому из продуктов и химических веществ. Реакция на них позволяет выявлять нужные аллергены.
Также для выявления раздражителей используют радиометрический или колориметрический анализы, высокоспецифичные провокационные пробы.
Кожные анализы на аллергию у детей используется для определения веществ, вызывающих симптомы аллергии. Для проб используется внутренняя часть предплечья. Специальным стерильным инструментом наносится царапина, затем — диагностический аллерген. Результат можно получить на руки уже через 20 минут: положительный определяется по покраснению и припухлости анализируемого участка кожи. За одно исследование возможно оценить примерно 20 проб. Сегодня анализы делают с пищевыми аллергенами, пыльцевыми (пыльца злаков, сорных трав, деревьев), грибковыми (плесневые), эпидермальными (шерсть животных), бытовыми (домашний клещ, пыль). Аллергены также могут вводиться под кожу или специальным пластырем (его носят определенный период времени).
Однако кожные анализы на аллергию у детей имеют свои противопоказания: аллергия или иное хроническое заболевание при обострении, острая инфекция, прием гормональных или антигистаминных препаратов на период лечения. Пробы с пыльцевыми аллергенами проводятся только в то время, когда не цветут сезонные травы (октябрь-март).
Как лечить аллергию у детей
Самый простой способ лечить аллергию у детей — не контактировать с аллергеном. При реагировании на шерсть животных или на определенные фрукты это сделать очень легко. Например, при исключении продукта питания из рациона ребенка его иммунная система со временем забывает свою реакцию на него. Через пару лет можно попытаться использовать этот продукт снова. Однако в случае, например, аллергии на пыль, пыльцу растений контакт предотвратить практически невозможно. В подобных случаях врачи используют другие методы лечения детей.
Аллерговакцинация или специфическая иммунотерапия (СИТ) позволяет снизить восприимчивость организма к аллергену или полностью убрать симптомы. Однако ее используют не во всех случаях аллергии. Совершенно точно ее применяют с ингаляционными аллергенами: пылью, клещом, пыльцой, плесневыми грибами, ядом насекомых. Лечение осуществляет только специалист-аллерголог! После необходимых анализов врач по специальной схеме вводит ребенку обнаруженный аллерген (под язык или подкожно). Традиционный способ — подкожная инъекция в плечо. Лечение регулярное, каждый раз концентрация аллергена увеличивается. Продолжительность — около трех месяцев, интенсивность инъекций — от двух раз в день в первые дни лечения, до одного раза в месяц в конце курса. СИТ с пыльцевыми аллергенами применяется не в периоды цветения растений (октябрь-март), в течение трех-пяти лет.
Также, лечить аллергию у детей можно антигистаминными препаратами. Они оказывают противовоспалительное воздействие, подавляют и блокируют гистамин — главный медиатор воспаления. Сегодня это наиболее эффективные препараты. Они подразделяются на три группы.
- Первое поколение препаратов вызывает множество побочных эффектов: сухость в носоглотке и во тру, сонливость, задержка мочи, запор, тахикардию, проблемы со зрением. Во многих странах они запрещены.
- Второе поколение антигистаминов обычно не является седативным, не адсорбируются с продуктами, оказывают быстрый лечебный эффект. Однако возможно токсическое воздействие, поэтому при сердечных заболеваниях их нельзя применять.
- Третье поколение препаратов не обладает ни седативным, ни токсическим воздействием.
При аллергии также применяются гормональные препараты местного воздействия. Например, препараты, в основе которых кортикостероиды (мази и кремы при дерматите).
Параллельно с медикаментозным лечением желательно применять дыхательную гимнастику. Она позволяет улучшить состояние ребенка при аллергии, уменьшает количество приступов. При поликлиниках часто существуют астмо-школы, где детей учат правильно дышать. Как и спелеолечение и массаж, это отличный метод реабилитации. Однако для достижения лучшего эффекта этим необходимо заниматься систематически и длительное время.
mirmam.info
Основные виды анализов на аллергию
Навсегда запомните, что данное заболевание весьма опасно для организма человека и может иметь непредвиденные последствия, поэтому отнестись к нему необходимо очень серьезно. Не занимайтесь диагностикой в домашних условиях, так как установить точные данные помогут лишь лабораторные методы.
Основной задачей врача ставится определение конкретного аллергена, вызывающего такую реакцию в организме больного. Это не так просто, как может показаться поначалу, ведь аллергия может проявляться не только на один компонент, но и иметь перекрестные реакции, то есть, у человека склонного к аллергическим реакциям на пыльцу определенной травы (поллиноз), могут возникнуть проявления и на молоко коровы, ее употреблявшую.
Чтобы корректно выявить опасный аллерген, сдается кровь, что поможет определить имеются ли в ней антитела к тому или иному провокатору. Либо строго под наблюдением врача делают кожные скарификационные пробы «in vivo» – на заранее поврежденный участок тела наносят небольшое количество различных аллергенов. После чего по прошествии 30 – 40 минут смотрят на ответную реакцию.
Однако кожные пробы в некоторых случаях проводить невозможно или вовсе противопоказано, например, детям до 4-х лет, людям, которым уже за 65, кто имеет острую фазу развития аллергии или при обширных изменениях кожных покровов.
В нынешнее время самыми, пожалуй, качественными и информативными анализами являются лабораторные методы «in vitro», основанные на подтверждении диагноза с помощью выявления специфических IgE антител к возможному аллергену или ряду аллергенов. Как правило, уровень сывороточного IgE в крови крайне низок, но при быстром развитии реакции гиперчувствительности он повышается. По этим данным можно прогнозировать реакцию организма на данный агент, причем его количество в крови напрямую зависит от длительности протекающего заболевания.
Перед сдачей такого анализа необходимо не кушать как минимум три часа. На сегодняшний день выполняется он несколькими способами, но наиболее оптимальным является метод определения ИФА. Среди его преимуществ можно отметить полную безопасность для пациента, исследование широчайшего спектра аллергенов, возможность проведения данного анализа в период обострения аллергической реакции.
Также хочется отметить тот факт, что аллергические реакции связывают еще с одним видом антител – иммуноглобулинами класса IgG.
- Определение общего содержания иммуноглобулинов класса Е (IgE) в крови
- Количественное определение специфических антител типа IgE в крови (на пищевые продукты, аллергены животной группы и.т.д.)
- Анализ на пищевую непереносимость индивидуального характера
- Скрининг ингаляционных аллергенов
- Комплексная оценка результатов диагностики
allergika.ru
Аллергические реакции многообразны. С каждым годом число детей, страдающих различными проявлениями аллергии, увеличивается. Аллергия у детей связана со многими факторами внутреннего и внешнего характера.
Во-первых, это огромное количество синтетических материалов, употребляемых детьми с самого раннего возраста в виде пищевых добавок к детскому питанию, лекарственных средств, зубных паст, косметологических продуктов. Все это дикое многообразие искусственных веществ, ранее не встречавшихся в природе, попадая в детский организм через кишечник или дыхательные пути и кожу, становится провокацией крапивницы, отеков Квинке, аллергического ринита, бронхиальной астмы и атопического дерматита.
Все эти вещества проводят так называемую сенсибилизацию, то есть подготовку к аллергическому ответу детского организма, которую может выявить анализ крови на аллергены. У детей этими проблемами поочередно занимаются врачи-педиатры и аллергологи.
Вторым немаловажным фактором в деле сенсебилизации берет на себя искусственное вскармливание младенцев так распространенное сегодня. До момента выброса на рынок огромного количества адаптированных молочных смесей детей кормили материнским молоком хотя бы несколько первых месяцев жизни. Статистика с неумолимостью констатировала невероятные цифры детской смертности среди младенцев, которых пытались кормить молоком животных.

В первую очередь, это было связано с колоссальным числом заболеваний кишечными инфекциями среди искусственников. Плачевным результатом такого вскармливания в подавляющем большинстве случаев была смерть, поэтому отделенные результаты его в массовых масштабах не наблюдались. На сегодня белок коровьего или козьего молока, расщепленный до гидролизатов, но не потерявший своих аллергенных свойств, дополненный техническими маслами (пальмовым, кокосовым) и всевозможными стабилизаторами скармливается миллионам детей.
Причем, скармливается из пластиковых бутылок. Производители которых хоть и поют об отстутствии бисфенолов, но деликатно умалчивают о прочих фенольных соединениях, выделяющихся из любой пластмассы при кипячении. Разумеется, для ребенка – это единственный шанс выжить в условиях, когда мать его лишена молока, а кормилицу или донорское молоко не найти днем с огнем.
В дальнейшей жизни любая повторная встреча с веществом, аналогичным тому, которое сенсибилизировало организм, приводит к развернутой картине аллергии. Помимо искусственных аллергенов в их качестве может выступать и любой растительный или животный компонент (белки молока, яиц или мяса, пыльца растений, шерсть животных, продукты жизни клеща, живущего в бытовой пыли) .
После столкновения с аллергеном впервые, в организме вырабатываются иммуноглобулины класса Е, которые при вторичной встрече с тем же агентом, вызывают распад тучных клеток и базофилов с высвобождением гистамина и других медиаторов воспаления, приводящих к отеку тканей, появлению сыпи в виде волдырей или папул, кожному зуду.
Какие же анализы необходимо сдать, если ребенок страдает одним из видов аллергических реакций?
Общий анализ крови может показать увеличение эозинофилов, лейкоцитов, ответственных за аллергию.
Анализ кала на яйца глистов исключает нахождение в организме червей, которые могут стать причиной аллергии. Вместе с анализами крови назначаются педиатром.
Мазки из носа на эозинофилы выполняет ЛОР-врач. В слизи, отделяемой из носа, может также быть повышено число эозинофильных лейкоцитов. Делается в случае аллергического ринита.
В дальнейшем ребенком занимается аллерголог. Возможно у детей, начиная с пяти лет, проведение кожных скарификационных проб со стандартными наборами аллергенов. Аллергены наносятся в виде растворов на кожу, а затем стерильной иглой наносят царапины поверх раствора. В этом месте аллерген проникает в кожу.
Аллергены вводятся также в кожу на определенном расстоянии друг от друга, затем оценивается в течение 72 часов результат по появлению аллргического волдыря или папулы. Возможен вариант анализа в виде аппликаций. Пробы практически безболезненны. Перед их проведением не должны применяться антигистаминные препараты. Иногда пробы проводятся не вручную, а с использованием специального аппарата с несколькими насадками.
Собираются анализы крови и на уровень иммуноглобулина Е. Определяется его общий уровень, повышенный у аллергиков, а также смотрятся специфические антитела этого класса к отдельным видам аллргенов. Забор крови проводят из вены. Помимо этого, определяют специфичные иммуноглобулины класса Джи. Анализ на аллергены у детей более информативен при повторных аллергических реакциях. Первичные аллергии у детей до года не всегда дают достоверный результат. Скарификационные пробы менее точны, чем определение антител.
В течение всего года актуальны пробы на грибковые аллергены, продукты жизни бытовых клещей, шерсть домашних животных, бактериальные аллергены.
Сезонность отмечается у деревьев и трав, которые чаще всего вызывают аллергию в период своего цветения, так называемый, пыленоз. Так, в период с мая по июнь, рекомендуется выполнять пробы на антигены березы, ольхи, вяза, дуба, тополя, ясеня, ореха, сосны, бука, клена. С июня по июль наиболее вероятными аллергенами становятся одуванчик, рожь, тимофеевка, лисохвост, мятлик, ежа. С августа по сентябрь в период цветения вступают и вызывают аллергию полынь, крапива и лебеда.
Аналогичной сезонности придерживаются и в случаях, когда выполняется специфический анализ на аллергены растений.
Самостоятельный поход в лабораторию не всегда поможет родителям получить полную картину аллергического статуса ребенка. Важно, чтобы врач решал, какие анализы нужно сдать на аллергию.
myinfomir.com
Общий анализ крови у ребенка при аллергии
В комплексном обследовании и лечении ребенка при аллергии анализы крови на аллергены играют большое значение. Они помогают выявить аллергологическую настроенность организма и узнать тот аллерген, на который организм реагирует.
Оглавление:
В результате родители могут убрать этот продукт из рациона ребенка и состояние малыша не будет внушать тревоги. Анализов крови на аллерген в 21 веке достаточно много. Это и современные новейшие методы лабораторной диагностики и классические проверенные годами методики
Общий анализ крови при аллергии
Общий анализ крови не является специфическим, но он применяется как для диагностики аллергической настроенности организма, так и в разгар аллергической реакции. Он показывает количество основных компонентов крови и является полезным для постановки диагноза аллергии. Поэтому все исследования крови на аллергены проводятся после общего анализа крови.
Если у ребенка есть алллергическая реакция, то у него повышается уровень эозинофилов. В норме эозинофиллов от 1% до 3%, но при аллергии увеличивается до 4% -13% . Но в этом случае надо исключить вероятность глистной инвазии, при которой так же наблюдается увеличение эозинофилов.
Иммунологические методы при аллергии
Радиоаллергосорбентный тест (RAST)
RAST-тест – это метод выявления специфических антител разных классов в сыворотке больного, страдающего аллергией. Этот метод применяется как предварительный, так как он не может охватить весь спектр аллергенов. Он показывает направление, в котором должны проводиться дальнейшие исследования. У пациента берут кровь в разные пробирки. Тест хорош тем, что для реакции с аллергеном достаточно 0,05 мл крови. То есть можно проверить реакцию на большое количество аллергенов сразу.
В каждую пробирку вносится определенный раствор, в котором находится потенциальный аллерген.. Через некоторое время кровь из пробирок проверяют на специфические антитела. Там, где антител будет повышенное количество, произошла положительная реакция на данный аллерген. И тогда проводят более подробное исследование, способное выделить конкретные аллергены.
РАСТ метод позволяет определить специфические антитела не только в крови, но и в слюне, в мокроте, в кале, в желудочном содержимом. По мнению некоторых исследований, определение этих антител является более показательным, чем в сыворотке крови.
Анализ крови на специфический иммуноглобулин Е
Благодаря данному анализу можно выявить конкретные для ребенка аллергены.
При обследовании на наличие аллергии на животных тестируется восприимчивость к перьям птиц, к пуху, к шерсти животных, к слюне кошек и собак, к тараканам и корму для рыбок.
При обследовании на наличие бытовой аллергии тестируется кровь с компонентами домашней пыли, плесенью, клещами, пухом одеял и пером подушек.
При обследовании на предполагаемую аллергию к растениям – проводят расширенное исследование на все основные цветущие травы или конкретно к растениям, которые цветут в данной местности.
При обследовании на наличие пищевой аллергии спектр исследуемых продуктов достаточно широк – орехи, цитрусовые, сыры, яйца, шоколад, пшеница, морепродукты и т.д. Количество аллергенов может доходить до 190.
Вспомогательные тесты.
Клетки крови могут быь носителями антител, могут фиксировать на себе комплекс антиген-антитело. Благодаря таким свойствам клеток крови и используют некоторые методы лабораторной диагностики.
К вспомогательным тестам относят клеточные тесты:
- Тест дегрануляции тучных клеток
- Тест на реакцию гемагглютинации
- Тест дегрануляции базофильных лейкоцитов.
- Показатель повреждения нейтрофилов.
Какие тесты (анализы крови на аллерген) должны быть назначены ребенку, решает врач-аллерголог.
Источник: http://www.wp-german-pediatria.ru/pishchevaya-allergiya/154-krov-na-allergeny-u-detej.html
Какие показатели крови указывают на аллергию
Анализы крови на аллергию
В настоящее время у людей есть возможность сдавать анализы крови на аллергию для того, чтобы выявить аллергены.
Главными показателями аллергологического профиля являются:
1. IgE общий (иммуноглобулин E общий).
2. IgE специфические (иммуноглобулины E специфические).
Необходимо отметить, что иммуноглобулин E является антителами, от которых зависит развитие аллергических реакций. Кроме этого, иммуноглобулин может гарантировать противоглистную защиту. Имунноглобулины вырабатываются, прежде всего, в подслизистом слое тканей организма, состояние которого зависит от внешних воздействий. В крови уровень содержания IgE является незначительным. Период полураспада иммуноглобулинов, которые содержатся в крови, составляет два – три дня, а в коже – девять – четырнадцать дней.
В каких случаях необходимо сдавать анализы крови на аллергию?
1. Наличие аллергических заболеваний. Анализ крови желательно делать, если человек страдает поллинозами, бронхиальной астмой, лекарственной и пищевой аллергиями, экземой, атопическим дерматитом.
3. Риск развития аллергии у тех людей, у которых есть наследственная предрасположенность.
Какие аллергические профили должны быть исследованы в обязательном порядке? Человек должен определить специфические антитела к пищевым, бытовым аллергенам, к химическим соединениям, различным лекарствам, к аллергенам пыльцы растений.
Что делать, если вы решили сдать анализы крови на аллергию?
У вас есть возможность сдать полный (гематологический), а также биохимический анализ крови.
1. Гематологический анализ крови.
Данный анализ позволяет узнать о содержании гемоглобина, эритроцита, тромбоцитов, лейкоцитов, а также определить цветовой показатель крови, скорость оседания эритроцитов. Данные показатели у здоровых людей должны быть относительно постоянными. Показатели могут изменяться при различных заболеваниях. Итак, гематологический анализ крови может помочь, если есть необходимость определения аллергии. Подготовка к данному исследованию не нужна. Главное, чтобы забор крови был проведен натощак. В крайнем случае, анализ можно сдать через два часа после приема еды.
Что может свидетельствовать о том, что в организме происходят аллергические реакции?
Лейкоциты – белые тельца в крови, которые являются частью иммунной системы. Нормой является содержание четыре – десять тысяч в одном миллилитре. Если уровень лейкоцитов является повышенным, то в организме может происходить аллергическая реакция.
Эозинофилы могут принимать участие в борьбе с паразитами и аллергенами. В норме их должно быть один – пять процентов от того количества лейкоцитов, которое содержится в крови. Если в крови содержится много эозинофилов, то это будет показателем аллергических реакций.
Базофилы. В норме в крови их должно быть 0 – 1%. Высокий уровень содержания базофилов в крови является признаком аллергических реакций.
О чем может рассказать биохимический анализ крови?
Биохимический анализ крови является способом лабораторной диагностики, благодаря которому можно провести анализ обменных процессов и особенностей функционирования внутренних органов.
Повышение мочевой кислоты является свидетельством того, что человек страдает аллергией, экземой.
Если вам необходимо сдать анализы крови на аллергию, то потребуется специальная подготовка. За три дня до анализа следует избегать эмоциональных, а также физических нагрузок. В данный период времени следует помнить о спокойствии. За один час до исследования запрещено курение. Только в этом случае результаты могут быть достоверными.
Статья размещена в рубрике: Диагностика
Анализ крови на аллергию и аллергены
Исследование крови на аллергию представляет собой клинический анализ, который позволяет выделить аллергены, провоцирующие аллергическую реакцию у человека. В ходе проведения данного теста специалист определяет наличие в крови человека аллергенспецифических антител к различным аллергенам.
Сдать анализ крови на аллергены в обязательном порядке необходимо лицам, страдающим от таких заболеваний как бронхиальная астма, атопический дерматит, экзема, поллиноз, гельминтоз, лекарственная и пищевая аллергия. Кроме того, пройти исследование нужно тем пациента, которые имеют наследственную предрасположенность к аллергическим проявлениям. Предлагаем рассмотреть особенности проведения данного теста.
В чем преимущество анализа крови на аллергены по сравнению с кожными пробами?
Как утверждают специалисты, исследование крови имеет ряд преимуществ по сравнению со скарификационными (кожными) пробами:
- отсутствует необходимость в контакте кожи человека непосредственно с аллергеном и, как результат, исключается возможность развития острой аллергической реакции;
- исследование крови можно осуществить в любое время, тогда как кожные пробы нельзя проводить при обострении аллергии;
- результат анализа крови на аллергены имеет количественный и качественный показатели, что позволяет оценить уровень чувствительности к конкретному аллергену;
- достаточного всего одного забора крови, чтобы исследовать реакцию организма пациента на неограниченное число аллергенов.
Иногда возникают ситуации, при которых невозможно осуществить скарификационные пробы, и тогда без исследования крови не обойтись.
Показаниями, при которых назначают анализ крови на аллергию, выступают следующие:
- существенные повреждения кожи (экзема, атопический дерматит);
- высокая степень аллергической реакции кожи, которая способна дать ложноотрицательный или ложноположительный результат (при рецидивирующей крапивнице, отеке Квинке, мастоцитозе);
- регулярный либо частый прием человеком противоаллергических средств, в результате которого существенно снижается кожная чувствительность к аллергенам;
- присутствие в анамнезе пациента анафилактической реакции либо существование вероятности ее развития;
- необходимость определения аллергической реакции у детей или у пожилых пациентов (кожная проба у данных категорий лиц может быть неинформативной в связи с измененной степенью реагирования на раздражители).
Основные виды аллергенов
Все аллергены, в зависимости от их происхождения, разделяют по группам:
- Пищевые продукты: яйца, цитрусовые, молоко, орехи, мясо, морепродукты, дрожжи, масло, грибы, приправы, мука и другие. Сначала специалист предлагает пациенту сдать анализ крови на аллергены из главной группы продуктов питания (примерно 90 потенциальных аллергенов), а если исследование не дало никаких результатов, то он дает направление на расширенный анализ крови (включает около 190 продуктов питания).
- Аллергены, имеющие растительное происхождение – пух тополей, пыльца цветущих деревьев и трав.
- Аллергены животного происхождения: шерсть и слюна домашних животных (кошек, собак, грызунов), хитиновый покров тараканов, пух домашних птиц, насекомые, корм для рыбок (дафния, мотыль).
- Лекарственные препараты. В основном аллергические реакции вызывают такие медикаменты как инсулин и антибиотики (пенициллин, ампициллин, амоксициллин). Но важно помнить о том, что любое лекарство способно спровоцировать аллергическую реакцию.
- Бытовые аллергены: перо и пух из подушек и одеял, домашняя пыль, клещи, плесневые грибки. Например, пылевые клещи могут вызывать бронхиальную астму. В том случае, если человек жалуется на постоянную усталость после отдыха или сна в своем доме, а также, замечает у себя проявления аллергии, при этом у него нет цветущих растений и домашних животных, -нужно срочно обратиться к специалисту. Это позволит не запустить заболевание и избежать осложнений.
Как правильно сдать анализ крови?
Для того чтобы сдать анализ крови на аллергию, от пациента не требуется особой подготовки. Достаточно лишь следовать общим рекомендациям при сдаче материала для исследования.
Как правило, все анализы крови сдают натощак в утреннее время (спустя 8-10 часов после приема пищи). Анализ крови на аллергию также иногда советуют сдавать натощак, но зачастую достаточно соблюсти 3-х часовой интервал между последним приемом пищи и данной процедурой.
Важно за 3 дня до исследования воздержаться от физической активности и эмоциональных нагрузок, а за сутки до анализа крови запрещено употреблять алкоголь и курить.
Расшифровка анализа крови на аллергены
Тест крови на аллергены выполняется за 3-7 дней. Предлагаем рассмотреть основные значения результата исследования на аллергию.
IgE является иммуноглобулином, который в организме здорового человека присутствует в небольшом количестве, а у людей страдающих аллергией, его концентрация несколько повышена. Чем больше контактов с аллергенами имеет человек, тем большим является уровень IgE в организме.
Показатели нормального содержания IgE меняются в зависимости от возраста человека:
- у новорожденных детей (возраст до 2 лет) они составляют 0-64 мМЕ/мл;
- у детей 2-14 лет они находятся в диапазоне от 0 до 150 мМЕ/мл;
- у пациентов старше 14 лет –мМЕ/мл;
- у взрослых до 60 лет –мМЕ/мл;
- у взрослых старше 60 лет они составляютмМЕ/мл.
IgG (IgG4) представляет собой специфический иммуноглобулин, который используется для определения аллергена при пищевой аллергии.
Рассмотрим референсные значения данного показателя:
- 1000 нг/мл – продукт допускается к употреблению человеком;
- 1000–5000 нг/мл – пациент может употреблять продукт, но не чаще одного -двух раз в неделю;
- 5000 нг/мл – человеку следует избегать употребления определенного продукта в течение 3-х месяцев.
Осуществив расшифровку анализа крови на аллергены, специалист сможет поставить окончательный диагноз и назначит правильное лечение пациенту.
Анализ на аллергию: показания и норма
Дермальные (кожные пробы)
Дермальные (кожные пробы) условно делятся на прямые и непрямые. Прямые кожные пробы предполагают введение антигена (аллергена) под кожу или на кожу, непрямой способ – введение сыворотки, содержащей IgE, а следом введение антигена. Технически пробы также имеют варианты – их делают капельным способом, скарификационным методом, аппликационным или с помощью укола (прик-тест). Способ, метод напрямую зависит от формы аллергического заболевания, степени чувствительности предполагаемой реакции. Всю эту информацию дает предварительно собранный анамнез. Анализ на аллергию в виде аллергопробы основан на возможной ответной реакции на введение предполагаемого аллергена. В зависимости от реакции – немедленной или замедленной, можно выявить результат в течение 30 минут или 8-ми часов. Черезминут определяют немедленную реакцию по площади гиперемии на мете пробы, а также по волдырю. Если пробы проводятся на бытовые или пищевые аллергены, то информации нужно ждать до восьми часов, а порой и сутки. Аллергопробы исследуются при достаточно ярком освещении, положительной пробу считают, если папула достигает 2-миллиметров.
Одна процедура может включать до 20-ти проб на разные аллергены. Для того, чтобы результаты аллергопроб не были искажены, пациент должен исключить прием противогистаминных средств.
Анализ на аллергию с помощью определения иммуноглобулина IgE
Антитело, называемое IgE, несет ответственность за все аллергические реакции. Иммуноглобулин IgE функционирует в сыворотке крови не более трех дней, около двух недель в мембранах базофилов и тучных клеток. Это антитело обладает свойством фиксироваться на клетках слизистой оболочки, на коже, поэтому кровь не является его излюбленным метом дислокации. Любое повышение уровня IgE в плазме может говорить о той или иной форме аллергической реакции. Иммунограмма у детей обладает большей информативностью, чем у взрослых. Однако этот метод аналитического исследования при аллергии достаточно эффективен и активно используется во всем мире. Тест еще хорошо и тем, что человеку не нужно контактировать непосредственно с аллергеном, как в случае аллергопроб. Кроме того, у теста нет противопоказаний, он подходит даже для тяжелых, острых форм аллергического заболевания.
Показания, при которых проводится анализ на IgE:
- Все формы и виды аллергии;
- Оценка риска заболевания аллергией в случае наследственного анамнеза;
- Заражение гельминтами.
Анализ на аллергию с помощью определения антител IgE предполагает соблюдение определенных правил, среди которых такие:
- Исключение любых физических нагрузок и эмоциональных стрессов;
- Процедура проводится натощак;
- Накануне процедуры, в течение дня желательно соблюдать щадящий режим питания, исключить алкогольные напитки, крепкий кофе и чай.
Нормы IgE зависят от возраста и должны соответствовать таким показателям:
- Дети до 1-го года – 0-15 единиц/мл;
- Дети от 1-го года до 6-ти лет – 0-60 единиц/мл;
- Дети от 6-ти лет до 10-ти лет – 0-90 единиц/мл;
- Дети от 10-ти лет до 16-ти лет – 0-200единиц/мл;
- Взрослые – 0-200единиц/мл.
Любое повышение границ нормы свидетельствует об активном ответе иммуноглобулина IgE на вторжение антигена либо инфекции.
Анализ показывает реакцию иммуноглобулина на практически все пищевые антигены, их в списке насчитывается около 90 наименований. Результатом являются такие варианты показателей:
- Отрицательный — до 50 единиц/мл;
- Слабая чувствительность +единиц/мл;
- Умеренная чувствительность ++единиц/мл;
- Высокая чувствительность +++ более 200 единиц/мл.
Анализ на аллергию – кожные пробы или иммунологическое исследование, оба методы необходимы и важны для того, чтобы вовремя выявить аллерген и определить терапевтические действия, назначения, также анализ используют как тестирование реакции организма на применения различных видов медикаментов для выяснения их эффективности.
Источник: http://prosto-lechim.ru/lechenie-allergii/kakie-pokazateli-krovi-ukazyvajut-na-allergiju.html
Анализ крови на аллергены
Аллергические реакции могут себя проявлять в самых разнообразных видах, затрагивая практически все системы органов человеческого тела. Вызывают подобную симптоматику масса различных веществ, на которые организм патологическим образом реагируют. Чтобы определить, что все-таки произошло с телом человека, проводится диагностика аллергии по анализу крови. Данный метод обследования состояния организма больного человека при такой проблеме является наиболее показательным и информативным.
Суть анализа крови на аллергены
Анализ на аллергены может проводиться двумя способами, которые существенно отличаются по своему принципу проведения:
- обнаружение в сыворотке крови человека общего иммуноглобулина;
- определение наличия в крови больного специфического иммуноглобулина и его количества.
Непосредственно сам иммуноглобулин представляет собой особой вещество, которое вырабатывает иммунная система человека в качестве ответа на поедающий в тело какой-либо раздражитель. Функция иммуноглобулина заключается в обезвреживании потенциально опасного инородного тела.
Таким образом, основной механизм диагностики аллергии заключается в обнаружении антител и подсчете их количества. Расшифровка анализа крови на аллергены может выявить следующее:
- Наличие единичных антител. Они не свидетельствуют о том, что организм подвержен аллергиям. Малое их количество вполне нормально.
- Значительный уровень антител. В таком случае аллергия может быть постоянным спутником человека.
- Присутствие антигенов. Такое сочетание может вызывать выброс серотонина и гистамина, что приводит к возникновению непредвиденных неблагоприятных симптомов.
Расшифровать анализ крови на аллергены у взрослых может только квалифицированный врач. Лучше всего обратиться к аллергологам.
Когда стоит сдавать кровь
Анализ крови на аллергены у взрослых и детей показан в следующих случаях:
- При заболеваниях аллергического спектра, к которым относится бронхиальная астма, аллергии на цветочную пыльцу, аллергии на пищевые продукты либо некоторые медикаментозные средства, а также атипический дерматит.
- При заражениях гельминтами.
- При наследственной предрасположенности к возникновению аллергических реакций.
Важно отметить также то, что у детей анализ на аллергены стоит делать всегда при достижении ими 5 лет. Если есть показания на его осуществлении раньше, то обследование обязательно нужно проводить. Для того чтобы процедура была более быстрой и простой, ее нужно проводить лишь по отношению к тем раздражителям, которые были замечены родителями или же врачом. Для того чтобы их всех оценить, лучше всего завести специальный дневник, указывая в нем контакт с определенными потенциально опасными растениями и животными, употребление различных видов пищи, а также прием медикаментозных средств.
Виды аллергенов
Сегодняшня существует огромное количество веществ, который при попадании в организм человека могут запустить неблагоприятную реакцию его иммунной системы. В большинстве случаев они действительно небезопасно, но нередко они не несут в себе какой-либо проблемы. В таком случае они представляют собой аллергены. Существую следующие их классы:
- Растительные аллергены. Данная группа веществ является наиболее обширной. К ней относится преимущественно разнообразная пыльца от цветения деревьев, кустов и цветов. Это касается амброзии, тополя, мимозы и др.
- Животные аллергены. Чаще всего аллергия у человека возникает на внешний покров домашних питомцев – перья или шерсть. Также к данной группе аллергенов относятся различные яды и укусу животных – комаров, мух, клещей, ос, пчел и т.д.
- Пищевые аллергены. Наиболее распространенными видами пищи, на которую у человека может возникнуть неблагоприятная реакция, являются орехи, шоколад, сладости, овощи, фрукты, морепродукты и т.д.
- Фармацевтические аллергены. Медикаменты также не являются для определенных людей безопасными, хотя созданы именно для лечения. Чаще всего аллергические реакции провоцируют различные типы антибиотиков, хотя это могут сделать и другие лекарства.
- Бытовые аллергены. Данная группа аллергенов наиболее малочисленна. Несмотря на это, вещества, которые в нее входят, распространены повсеместно. Это касается в первую очередь обычной бытовой пыли и плесени.
Ребёнок более подвержен различным аллергенам, среди которых в первую очередь нужно выделить пищевые. Связанно это с тем, что их пищеварительная система является недоскональной. Взрослый человек с возрастом может перерасти свою проблему.
Показатель аллергии в анализе крови может напрямую зависеть от того, что вызвало неблагоприятную реакцию организма. Поэтому при соответствующих показаниях важно обязательно осуществить данное исследование.
Подготовка к процедуре
Аллергия – довольно опасное заболевания, так как некоторые вещества могут вызывать у человека очень серьезные реакции в виде анафилактического шока. Эта патология нередко приводит к летальному исходу. Поэтому очень важно, чтобы показатели исследований были максимально корректными. Добиться этого можно правильной подготовкой к процедуре:
- За несколько суток до сдачи крови при аллергии стоит прекратить прием антигистаминных средств. Они могут немного изменить картину состояния пациента.
- За три дня до сдачи крови следует ограничить уровень физических и психологических нагрузок.
- Стоит полностью отказаться от употребления спиртосодержащих напитков. Их употребление, как показывает практика, мешает правильно определить аллергены.
- За 60 минут до осуществления процедуры запрещается курить.
- Сдавать кровь нужно утром натощак, хотя некоторые лабораторные учреждения допускают употребление пищи за некоторое время до исследования.
Если придерживаться всех вышеперечисленных правил, специфические антитела к аллергенам в крови обнаружатся должным образом, что может помочь в дальнейшем осуществлении лечения больного и изменения его образа жизни.
Общие показатели крови
Расшифровка результатов анализа крови на аллергены должна происходить в зависимости от многих параметров. Одними из них являются общие показатели, которые также могут свидетельствовать об определенных изменениях в организме больного человека.
Расшифрованный общий анализ крови может дать следующую информацию:
- Лейкоциты (то есть белые кровяные тельца) могут указать на наличие аллергии. При отсутствии воспалительных процессов и аллергических реакций их уровень не превышается пределов 4-10 тысяч на 1 миллилитр крови. Если ситуация противоположная, их может быть намного больше.
- Также указывает на аллергию или же паразитов количество эозинофилов. Норма этих веществ в крови у детей и взрослых должна находиться в пределах 5 процентов от количества лимфоцитов. Повышенное их количество говорит про то, что у человека аллергия.
- Нормальный показатель базофилов составляет 1 процент сыворотки крови. Повышение их количества указывается на проблему аллергического спектра.
То есть, чтобы подтвердить аллергию или ее опровергнуть, стоит проводить не только гемотест, но и общий анализ крови.
Результаты анализов
Анализ крови на аллергию осуществляется от 3 до 7 дней, после чего происходит его расшифровка врачом. Результаты показывают, какие показатели находятся в норме, а какие превышают ее, и на сколько.
Аллергия может существенно увеличить количеств такого показателя, как общий иммуноглобулин IgE. Его норма у детей и взрослых составляет минимальное количество. Оно напрямую зависит от возраста человека. Стоит выделить следующие показатели:
- У ребенка до 12 месяцев – от 0 до 15 единиц на миллилитр.
- У детей от 1 года до 6 лет – от 0 до 60 единиц на миллилитр.
- У детей от 6 до 10 лет – от 0 до 90 единиц на миллилитр.
- У детей от 10 до 16 лет – от 0 до 200 единиц на миллилитр.
- У взрослых после 16 лет – от 0 до 100 единиц на миллилитр.
IgE в результатах также может быть обозначен в таких единицах, как мМЕ/мл.
Расшифровываются результаты анализов еще и по такому показателю, как интенсивность иммунологической реакции на попавший в организм раздражитель. Она бывает следующих типов:
Если аллергию вызвал какой-либо пищевой продукт, то анализируется не IgE, а специфический иммуноглобулин IgG4. Его превышение может показать, как часто пациенту разрешается употреблять тот или иной вид пищи. Можно выделить следующие два вида возможных результатов количества этого вещества в крови человека:
- От 1000 до 5000 единиц. Такой показатель свидетельствует о необходимости ограничить употребление в пищу аллергена. Больше двух раз в неделю им питаться нельзя.
- Выше 5000 единиц. В таком случае полностью следует отказаться от того вида еды, который вызывает неблагоприятную реакцию на срок, превышающий три месяца.
Норма IgG4 свидетельствует о том, что у человека нет пищевой аллергии. В таком случае неблагоприятная реакция организма может возникнуть на некоторые другие вещества.
Заключение
Расшифровка анализа на аллергены должна осуществляться только квалифицированным врачом-аллергологом. Самостоятельно это делать категорически не рекомендуется, так как об аллергии свидетельствуют множество различных показателей. Человек без соответствующего медицинского образования может сделать ошибку. При этом важно помнить, что именно данное исследование, а не общий анализ крови может определить окончательный диагноз. Ограничиваться лишь частичным обследованием не стоит.
Источник: http://allergiu.ru/bolezni/analiz-krovi.html
Расшифровка общего анализа крови у детей: как определить воспалительный процесс, аллергическую реакцию, злокачественные болезни
9 показаний к проведению обследования
Самая информативная биологическая жидкость в организме человека – это кровь. Если говорить о процентном соотношении, то около 60% данных о пациенте можно получить из результатов данного исследования.
Если в организме ребенка развивается, например, воспалительный процесс, первыми на внедрение возбудителей реагируют защитные клетки.
Даже при отсутствии еще видимых симптомов и жалоб, смещение за пределы нормы показателей общего анализа крови у детей, должно насторожить родителей. При этом уже необходимо обратиться к педиатру.
Проведение комплексного обследования поможет в выявлении причинного фактора и назначении рациональной схемы лечения.
Разберем, в каких ситуациях анализ крови – необходимая составляющая диагностики.
- Плохой аппетит, сонливость, вялость, быстрая утомляемость, искажение вкусовых ощущений.
- Диарея, тошнота, рвота с температурой (гипертермией), так и без нее в течение нескольких дней. Или же просто диарея без симптомов интоксикации.
- Повысилась температура без симптомов (субфебрильные цифры), но при этом отсутствуют другие жалобы, а также специфические признаки инфекционного заболевания.
- При подозрении на глистную инвазию. Частые обморочные состояния на фоне полного благополучия. Вялое течение воспалительного процесса, кашель на протяжении длительного времени, который не купируется средствами традиционный медицины.
- Подозрение на возникновение аллергической реакции. Например, постоянно в весенний период возникает у ребенка заложенность носа, слезотечение.
- Резкая потеря веса, нарушение сна, раздражительность.
- Заложенность носа свыше 7 дней, наличие головной боли, которая усиливается при поворотах головы, при наклоне вниз, субфебрильная температура.
- Резкая боль в эпигастрии, в левом подреберье, справа внизу живота.
- Также анализ крови назначают как до лечения на этапе диагностики, так и во время терапии для мониторинга в динамике клинической ситуации и контроля эффективности назначенных препаратов.
Расшифровка результатов
Расшифровка анализа крови у детей – неотъемлемый этап обязательного клинического минимума.
Рассмотрим, о чем говорят основные показатели, полученные в результате исследования.
Итак, анализ крови включает:
- Содержание гемоглобина характеризует кислородно-транспортную активность эритроцитов. От его концентрации зависит эффективность насыщения тканей кислородом, работа сердца, нормальное психомоторное развития ребенка.
- Количество эритроцитов. Предшественниками являются ретикулоциты. Их число указывает на регенераторные способности системы кроветворения. Эритроциты переносят Hb к тканям, и в обратном направлении транспортируют продукт их жизнедеятельности – углекислый газ.
- Гематокрит демонстрирует соотношение клеточных элементов к объему плазмы.
- Цветовой показатель – содержание Hb в эритроците по отношению к норме.
- Количество лейкоцитов. Это центральные звенья иммунной системы. Состоят из гранулоцитов и агранулоцитов.
- Количество тромбоцитов. Обеспечивают свертывание крови.
- Уровень СОЭ. Это неспецифический показатель отражает соотношение белков плазмы. Также является косвенным симптомом воспаления или иного патологического процесса.
- Лейкоцитарную формулу. Можно увидеть, что при проведении расшифровки общего анализа крови у детей, норма количества гранулоцитов и агранулоцитов изменяется с возрастом.
- Нейтрофилы по степени зрелости бывают палочкоядерные и сегментоядерные. Основная функция – переваривание чужеродных клеток.
- Моноциты наряду с нейтрофилами участвуют в фагоцитозе.
- Эозинофилы связаны с проявлением аллергической реакции. Их уровень может изменяться на наличие в организме паразитов.
- Базофилы также принимают участие в развитии аллергии.
- Лимфоциты – главные защитные клетки организма, поддерживают гуморальный и клеточный иммунитет.
При расшифровке общего анализа крови у детей, таблица демонстрирует уровень основных показателей в соответствии с возрастом ребенка.
Ниже приведены нормы общего анализа крови у детей; таблица содержит изменение лейкоцитарной формулы (абсолютные значения) от рождения и до совершеннолетия.
Повышение Hb (гемоглобина): причины
- Полицитемия.
- Пороки сердца.
- Болезни респираторной системы хронического течения.
- Физиологические состояния: активные регулярные занятия спортом, проживание или пребывание в горах.
- Ложное повышение характерно при диарее. Потеря жидкости приводит к сгущению крови, подъему уровня Hb.
Понижение Hb: причины
- Анемия у матери при беременности.
- Преждевременные роды.
- Гемолитическая анемия.
- Нарушение базовых правил введения прикорма.
- Алиментарный фактор.
- Инфекционные болезни.
- Нарушение функционирования органов системы пищеварения.
- Анемии наследственного характера.
- Кровопотери.
- Отравление химикатами.
- Злокачественные новообразования.
Более подробно про причины пониженного гемоглобина у ребенка смотрите в развернутой статье.
Увеличение числа эритроцитов
Это состояние наблюдается при:
- Эритремии.
- Вторичных эритроцитозах.
- Дегидратации организма (потеря жидкости).
- Гидронефрозе.
- Врожденных пороках сердца.
- Синдроме Иценко-Кушинга.
- Заболеваниях почек (киста, аденома).
- Отравлении угарным газом (метгемоглобинемии).
Снижение количества эритроцитов
- Острая кровопотеря.
- Разрушение эритроцитов вследствие гемолиза.
- Удаление селезенки.
- Дефицит В12.
- Апластическая и гипопластическая анемия.
- Метастазы злокачественной опухоли в клетки костного мозга.
- Коллагенозы.
Повышение гематокрита
- Сгущение крови вследствие потери жидкости (диарея, рвота).
- Ожоговая болезнь.
- Эритремия.
- Заболевания почек (поликистоз, гидронефроз, при новообразованиях происходит усиленная выработка эритропоэтина).
- Перитонит.
Снижение гематокрита
- Голодание.
- Массивные кровопотери.
- Травматические повреждения.
- Гиперпротеинемия (избыток белков в плазме крови).
- Регидратационная терапия, сопровождающаяся активным внутривенным вливанием жидкостей.
Цветовой показатель
- Ниже 0,85 – гипохромные анемии.
- 0,85-1 – нормохромные анемии.
- Выше 0,85 – гиперхромные анемии.
Тромбоциты: причины повышения содержания
- Болезни кишечника (колит, энтерит).
- Ревматоидный артрит.
- Удаление селезенки.
- Кровопотери.
- Острые инфекции.
- Лейкозы.
- Остеомиелит.
- Железодефицитная анемия.
- Туберкулез.
Тромбоциты: причины сниженного содержания
- Недоношенность.
- ДВС синдром.
- Системные васкулиты.
- Эритематозный хрониосепсис.
- Гемолитическая болезнь младенцев.
- Острый лейкоз.
Лейкоцитарная формула
Увеличение лейкоцитов
- Бактериальная инфекция.
- Шок.
- Острая кровопотеря.
- Интоксикация.
- Аллергические реакции.
- Гемолитический криз.
- Кома.
- Почечная колика.
- Хронические лимфо- и миелолейкоз.
У детей лейкоцитоз бывает и физиологическим: вследствие эмоционального напряжения, после употребления пищи.
Снижение лейкоцитов
- Апластическая анемия.
- Вирусные заболевания, а именно: корь, краснуха, гепатит, грипп.
- Грибковые инфекции.
- Лучевая болезнь.
- Сепсис.
- Хронический гепатит.
- Аутоиммунные заболевания.
- Гипотиреоз.
Также лейкопения наблюдается после приема сульфаниламидов, антибиотиков, цитостатиков.
Повышение нейтрофилов
- Сепсис.
- Гнойно-воспалительные болезни, такие как остеомиелит, ангина, аппендицит, менингит.
- Пиелонефрит.
- Пневмония.
- Некроз.
- Лейкозы.
- Инфекционные заболевания. Исключение: корь, грипп, брюшной сыпной тиф.
Снижение нейтрофилов
- Апластическая анемия.
- Цитостатическая, лучевая терапия.
- Ревматоидный артрит.
- Мегалобластная анемия.
- Сальмонеллез.
- Дифтерия
- Бруцеллез.
- Малярия.
- Вирусные инфекции.
- Эритематозный хрониосепсис.
- Инфекционный мононуклеоз.
- Сепсис.
- Коклюш.
Агранулоцитоз
Резкое снижение гранулоцитов. Причины:
К резкому снижению количества гранулоцитов может привести прием сульфаниламидов, наркотических, нестероидных противовоспалительных и противосудорожных препаратов.
Сдвиг формулы влево
- При миелолейкозе расшифровка анализа крови у детей будет содержать промиелоциты, миелоциты, метамиелоциты, в единичном числе – бластные клетки.
- Наличие более 4-х палочек наблюдается при туберкулезе, абсцессе легкого, сепсисе, аппендиците, менингите, дифтерии.
Сдвиг формулы вправо
При сдвиге лейкоцитарной формулы вправо увеличенное число нейтрофилов с сегментированными ядрами.
- Анемия мегалобластная.
- Заболевания почек.
- Лучевая болезнь.
- Нарушение функционирования печени.
Увеличение лимфоцитов
- Корь.
- Туберкулез.
- Инфекционный мононуклеоз.
- Токсоплазмоз.
- Врожденный сифилис.
- Ветряная оспа.
- Гепатит.
- Краснуха.
- Инфекция аденовирусная.
- Коклюш.
- Цитомегаловирусная инфекция.
- Эпидемический паротит.
- Лимфолейкоз.
- Спленэктомия.
- Токсоплазмоз.
Если расшифровать анализ крови у детей, то при лимфатико-гипопластическом и экссудативном диатезах также будет увеличение лимфоцитов.
Снижение лимфоцитов
- Эритематозный хрониосепсис.
- Иммунодефицитные состояния.
- Лихорадки инфекционного генеза.
- Гиперкортицизм.
- Апластическая анемия.
- Лимфогранулематоз.
- Лимфосаркома.
- Лейкоз.
- CПИД.
- Саркаидоз.
- Почечная недостаточность.
Повышение базофилов
- Лимфогранулематоз.
- Микседема.
- Гемолитические анемии.
- Сахарный диабет.
- Ревматоидный артрит.
- Полицитемия.
- Ветряная оспа.
Хронические синуситы также бывают причиной базофилии.
Снижение базофилов
- Острые инфекции.
- Стресс.
- Гиперкортицизм.
- Гипертиреоз.
Повышение моноцитов
- Гепатит.
- Эпидемический паротит.
- Листериоз.
- Токсоплазмом.
- Протозойные инфекции.
- Тиф.
- Ревматизм.
- Туберкулез.
- Коллагенозы.
- Ацетонемическая рвота.
- Инфекционный мононуклеоз.
- Новообразования.
- Ревматоидный артрит.
- Грибковая инфекция.
- Болезни кишечника: язвенный колит, энтерит.
- Отравление химическими соединениями.
К значительному нарастанию концентрации моноцитов приводит хронический моноцитарный лейкоз. Более подробно про причины повышенных моноцитов читайте в этом материале.
Снижение моноцитов
- Сепсис.
- Апластическая анемия.
- Лейкоз.
Повышение эозинофилов
- Глистная инвазия.
- Аллергические болезни.
- Коллагенозы.
- Иммунодефицитные состояния.
- Опухоли.
Снижение эозинофилов
Изменение СОЭ
Ускорение СОЭ
- Ревматизм.
- Анемии.
- Воспалительные процессы.
- Гломерулонефрит.
- Миелома.
- Эритематозный хрониосепсис.
- Новообразования.
- Макроглобулинемия Вальденстрема.
- Лейкоз.
- Ревматоидный артрит.
Снижение СОЭ
- Пороки сердца.
- Эритремия.
- Анемии наследственные.
- Аллергозы.
- Ожоги.
Анемический синдром
Определяет наличие синдрома анемии 2 фактора:
- Снижение гемоглобина в единице объема.
- С рождения – 14 дней – Hb < 145 г/л.
- 2 недели – месяц, Hb < 120 г/л.
- 1 месяц – 6 лет, Hb < 110 г/л.
- > 7 лет, Hb < 110 г/л.
- Падение уровня гематокрита ниже 35%.
Воспаление
При воспалительном процессе общий анализ крови (расшифровка у детей до года и старше) в большинстве случаев будет содержать следующие данные:
- Повышение уровня лейкоцитов проявляется чаще за счет увеличения % соотношения нейтрофилов.
- Ускорение СОЭ.
- Сдвиг формулы лейкоцитарной влево, нарастание числа палочек характерно для стадии гнойного воспаления.
- Индекс аллергизации в норме.
Аллергия
Изменение показателей крови, приведенных ниже, свидетельствует о возникновении аллергии:
- Увеличение числа эозинофилов до 9-14%.
- Повышение количества базофилов (больше 3-5 %).
- Тромбоцитоз – 400х10 9 .
- Нарастание эозинофильно – лимфоцитарного индекса. Индекс Э/Л = Количество эозинофилов/количества лимфоцитов. В общем анализе крови норма у детей – 0,02-0,04. При аллергии наблюдается смещение уровня в сторону увеличения (>0,15).
- Повышение индекса аллергизации. Норма 0,68-1,08. Вычисляется следующим образом: лимфоциты + 10* (эозинофилы +1)/нейтрофилы+моноциты+базофилы. При аллергии значение индекса достигает цифр 2,37-2,97.
Острый лейкоз
Данное заболевание протекает с характерным отклонением от нормы показателей крови:
- Нарастание СОЭ (50-80мм/ч).
- Отсутствие промежуточных клеток. В медицинской практике используется понятие «лейкемический провал».
- Увеличение или, наоборот, снижение лейкоцитов.
- Абсолютная нейтропения.
- Анемия нормохромная.
- Снижение количества тромбоцитов.
- Бластоз. При обострении % бластных клеток >30%. Во время ремиссии – 5%.
- Угнетение всех 3 ростков костного мозга.
Хронический лейкоз
- Значительное увеличение концентрации лейкоцитов.
- Нарастание числа нейтрофилов.
- Бластоз. При этом все промежуточные клетки присутствуют.
- Увеличение СОЭ (может быть и в норме).
- Анемия нормохромная.
- Снижение количества тромбоцитов.
- Угнетение 3 ростков костного мозга.
Правила сдачи анализа
Как правило, для проведения исследования берут капиллярную кровь с помощью скарификатора.
Иногда проводят забор крови с локтевой вены.Частый вопрос родителей: «Как сдавать общий анализ крови ребенку: натощак ли нет?»
Отметим, что анализ проводится утром и обязательно натощак.
Сок, чай – это тоже еда! Разрешено только пить негазированную воду. Перед процедурой рекомендуют посидеть спокойно в течение 15 минут, активные движения, игры не желательны.
Где сдать общий анализ крови ребенку?
Исследование проводят перед лечением, и после окончания для контроля эффективности. Кровь можно сдать как в поликлинике, так и в частной клинике. Какой вариант выбрать, решать родителям. Результат, как правило, будет готов в течение несколько часов.
Выводы
Анализ крови – неотъемлемая составляющая лабораторной диагностики. Полученную информацию необходимо оценивать не отдельно, а в комплексе с основными жалобами, признаками заболевания.
В перечне дополнительных методов обследования исследование крови занимает первое место. И это оправдано.
Так как бывают ситуации, когда выраженная симптоматика еще отсутствует, и лишь по отклонению показателей крови можно вовремя заподозрить наличие патологического фокуса в организме, провести дообследование, и назначить оптимальный метод лечения.
Отзывы родителей
Виктория, 33 года, г. Ярославль
У дочки было отравление, повысилась температура, понос, рвота. Обратились в больницу. Врач сразу же назначил общий анализ крови (ребенок 2 лет). Он сказал, что есть подозрение на сальмонеллез. Но в результатах было только умеренно увеличенное числа палочек и все.
Назначил Энтеросгель, Регидрон, жаропонижающий препарат. Состояние улучшилось. Обошлись без антибиотиков.
Александра, 34 года, г. Москва
Мы сегодня сдали кровь, у сына насморк, глаза красные, педиатр говорит, что причиной может быть аллергия на шерсть кота. К врачу идем завтра. Хотела бы узнать, кто-то пытался расшифровать общий анализ крови у детей онлайн? Насколько достоверные результаты?
ОПРОС МЕСЯЦА
ПОПУЛЯРНЫЕ СТАТЬИ
Как собрать мочу у грудничка девочки: 6 правил и 3 основные ошибки
Расшифровка общего анализа крови у детей: как определить воспалительный процесс, аллергическую реакцию, злокачественные болезни
Как обрабатывать пупок новорожденного: 5 несложных шагов
Что такое люминиры – это ваша голливудская улыбка без боли и вреда для зубов
Галактоземия: смерть в 75% случаев у новорожденных при неправильном лечении
В наших статьях мы затрагиваем вопросы физического и психологического развития малышей от самого рождения.
Мы расскажем в чем заключаются особенности каждого периода в жизни ребенка.
правильно диагностировать заболевание и наиболее действенные и безопасные методы лечения.
для самостоятельной диагностики и лечения.
Копирование материалов с сайта разрешено только при
Источник: http://www.pupsek.com/zdorov-e-rebenka/analizy/rasshifrovka-obshhego-analiza-krovi-u-detej.html
Анализ крови на аллергены у детей
Анализ крови на аллергены у детей
В настоящее время большинство детей страдают от аллергии. Она может проявляться в чувствительности организма на различные вещества. Их природа довольно разнообразная и сугубоиндивидуальна для всех организмов. Огромной опасностью является то, что иногда невозможно невооруженным глазом определить аллерген у ребенка.
Как правило, аллергия сопровождается неприятными симптомами:
В последнее время аллергия набирает большую встречаемость из-за множества факторов, среди которых ухудшение экологии.
Аллергия – это специфическая реакция организма на аллерген, который для здоровых людей не вызывает подобную реакцию. Аллергия может проявиться следствие употребления различнойпищи, например: сладкой продукции, цитрусовых, фруктов, рыбы, орехов. Однако аллерген бывает не только пищевой природы, но и бытовой.
Самый эффективный способ борьбы с аллергией это удаление аллергена, однако сложностью здесь является то, что не всегда просто выявить аллерген самостоятельно.
Если этого не сделать на коже ребенка появиться экзема, сильные покраснения и появление пузырей. Все это доставить ребенку большой дискомфорт, сильный зуд, появление корок.
- Экзогенные (инфекционные и неинфекционные) бактерии, грибы, вирусы, лекарственные вещества, бытовая и промышленная химия;
- Эндогенные (первичные и вторичные) антигены собственных тканей организма.
Какие анализы делают детям?
В первую очередь родители должны обратиться за консультацией к специалисту. Он же в свою очередь собирает анамнез, так как при наблюдении можно выявить вероятные причиныпоявления аллергии, простыми словами определить аллерген. Но самая верная диагностика это анализы на аллергены.
Перечень анализов для выявления аллергена у ребенка:
- Общий анализ крови;
- Анализ крови на определение уровня общего иммуноглобулина Е «lgE»;
- Исследование крови на специфичные антитела классов иммуноглобулинов G и Е;
- Кожные аллергические пробы (аппликационные, провокационные и элиминационные тесты).
Обычно, лишь правильная и полная диагностика позволяет точно выявить аллерген и составить грамотное лечение для ребенка.
Как проверить ребенка на аллергию?
Стоит отметить, что чем младше ребенок, тем сложнее выявить причину аллергии. Это объясняется тем, что иммунная система маленького ребенка еще не успела должным образом сформироваться, поэтому некоторые аллергические реакции можно связать с временными этапами приспособления организма к новым веществам и они могут пройти самостоятельно. Исходя из этого выявление аллергена у ребенка довольно сложная и важная задача, которая потребует длительное наблюдение.
Большинство специалистов не рекомендуют родителям проводить анализы на аллерген детям не достигших трех летнего возраста, потому что результаты практически не дают никаких ответов. Но самостоятельно можно проверить путем удаления из пищи предполагаемого аллергена (актуально для пищевой аллергии). После этого родителям необходимо наблюдать за своим ребенком и если симптомы приобретают облегченный характер или вообще исчезают, то нужно проверить и добавить аллерген в пищу. В случае возобновления клинической картины можно сделать вывод, что аллерген выявлен и нужно просто исключить его употребление.
Выявление аллергена это непростая процедура, которая в обязательном порядке должна проходить под пристальным наблюдением специалиста. Для этого врачом собирается информация о питании, образе жизни ребенка, также важно учесть условия проживания, наличие домашних животных и сезон проявления аллергических реакций.
Все методы диагностики по выявлению аллергена делятся на:
- «In vivo» когда ребенок при проведении теста присутствует;
- «In vitro» когда лишь берется сыворотка крови.
После сбора информации о состоянии ребенка врач назначает анализы, которые были уже ранее описаны в статье. Они могут быть проведены путем:
- Скарификационной кожной пробой;
- Провокационных тестов;
- Элиминационных тестов.
Расшифровка анализа крови на аллергены у детей
Назначается для определения вероятности присутствия в организме аллергической реакции. Как правило, при аллергии в крови у ребенка будет повышен уровень эозинофилов. Их повышение свидетельствует о присутствии инородного вещества в организме. Поэтому повышение эозинофилов это первый показатель аллергии, который требует дальнейшего обследования ребенка.
Анализ на определение уровня общего иммуноглобулина Е
У всех детей иммуноглобулин Е должен присутствовать в крови в небольшом количестве. В случае, когда в организме иметься аллерген, то его количество увеличивается прямо пропорционально концентрации аллергена.
Этот способ обследования является самым точным и быстрым, однако иногда его результаты бывают не достоверными.
Бывают случаи когда результаты анализа показывают нормальные показатели уровня иммуноглобулина Е, но при этом у ребенка все равно наблюдаются симптомы аллергии, то назначается анализ на определение антител G.
Исследование крови на специфичные антитела классов иммуноглобулинов G и Е
Это главные показатели реакции при выявлении аллергена. Их количество показывает характер и течение аллергии.Аллергические реакции немедленного типа возникают за счет повышения количества IgЕ. Замедленные реакции, которые возникают через несколько дней после контакта с аллергеном, начинаются при непосредственном участии IgG.
Иммуноглобулин G отличается самым длительным полураспадом, который длится в течение 21 дня. Это дает прекрасную возможность выяснить реакцию организма на аллерген даже через две недели. Для анализа на определение иммуноглобулина Е и G нужно взять у ребенка кровь из вены.
Иммуноглобулин G помогает выявить пищевой аллерген. Результаты этого анализа имеют следующие значения:
- < 1000 нг/мл- исследуемый продукт абсолютно безопасен для ребенка;
- 1000–5000 нг/мл- необходимо уменьшить потребление продукта до двух раз в неделю;
- > 5000 нг/мл- обязательное исключение продукта из рациона ребенка на три месяца.
Стоит помнить, что каждый организм по-своему уникален и нет четких границ для этих значений. Поэтому точный диагноз должен поставить лечащий врач, опираясь на результаты теста.
Кожные аллергические пробы
Эти пробы можно провести несколькими методами:
На подготовленную кожу ребенка наносят 1-2 капли раствора с различными аллергенами. После этого скарификатором царапается верхний слой кожи. Затем нужно понаблюдать за кожнымипокровами ребенка и проверить имеется ли реакция на этот раствор. Покраснение кожи или появление пузыря говорит о наличии аллергической реакции. Как правило, симптомы аллергиидолжны пройти через 2 часа после проведения пробы.
В этом случае на кожу наносят капельки с аллергеном и прокалываются одноразовой иглой поверхностный слой кожи.
На кожу ребенка прикрепляется пластырь с предполагаемыми аллергенами. Этот метод является более безопасным, однако с этим пластырем ребенку придется ходить как минимум 2 дня. Только после этого врачу будет удобнее и достовернее оценить изменения кожи.
Первый и второй метод имеет существенные преимущества по сравнению с аппликационным тестом. Так как получить результаты можно уже через 25 минут. При проведении обследованияможно выявить более 10 аллергенов.
Однако стоит учесть, что аллергены проникают в кровь ребенка и при сильных реакциях могут возникнуть тяжелые последствия вплоть до анафилактического шока. Исходя из этого, кожныепробы должны проводиться только в медицинской организации под пристальным наблюдением опытного специалиста.
Противопоказания к кожным пробам:
- Если случались случаи анафилаксии;
- Обострение хронических заболеваний;
- Противопоказано детям не достигших 5 летнего возраста.
Также существенным минусом кожных проб является то, что это не самый подходящий вариант диагностики аллергии, так как перед проведением тестов нельзя употреблять лекарственныесредства от аллергии. В некоторых случаях это невозможно из-за тяжелой ситуации. Поэтому общий анализ крови самый применимый вариант для диагностики аллергии.
Но стоит понять, чтотак можно только подтвердить наличие аллергии, но не выявить аллерген. Следовательно, в любом случае потребуется консультация врача-аллерголога, чтобы найти компромисс и провестиполноценное обследование.
Нормы анализа
Общий анализ крови
- эритроцитов 5,6-8,5;
- Гемоглобина;
- Гематокрита 38-57;
- Средний объем эритроцита 66-77;
- Лейкоцитов 6,1-16,2;
- Тромбоцитов;
- Эозинофилов 2-6%;
- Моноцитов 1-7%;
- Лимфоцитов 12-30%;
- Базофилов 0-1%.
Нормальный уровень общего иммуноглобулина Е
Он измеряется в мМЕ/мл, его нормальное содержание зависит от возраста ребенка:
- Новорожденные и дети до 2-х лет 0-64;
- У детей от 2-х до 14 лет 0-150;
- Старше 14 лет 0-123.
При появлении у ребенка аллергии необходимо сразу же обратиться за консультацией врача. Самостоятельно назначать анализы и лечение категорически запрещено!
Также немало важно общее состояние ребенка перед сдачей крови. Поэтому если он болен необходимо отложить проведение анализов до полного выздоровления, так как результаты могутбыть не правильными.
Аллергия у ребенка довольно не приятный процесс, который портит жизнь не только ему, но и его родителям. Поэтому будущие мамы должны еще во время беременности правильно питаться, следить за своим здоровьем и вычеркнуть все вредные привычки. Если все-таки аллергия не обошла вашего ребенка стороной, то необходимо выявить аллерген и устранить любой контакт сним.
Видео
Похожие новости:
Об Авторе
Оставить комментарий Отменить ответ
Свежие записи
Копирование материалов разрешено только с указанием активной гиперссылки на источник. Вся информация на данном сайте представлена только в целях ознакомления. Администрация сайта за использование информации в целях самолечения и самодиагностики заболеваний ответственности не несет. Просьба обращаться в первую очередь к лечащему врачу.
Источник: http://analizkrovi.net/analizy-krovi/analiz-krovi-na-allergeny-u-detey/
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе