Аплазия прозрачной перегородки головного мозга |
Прозрачная перегородка представляет собой две тонкие пластины, которые располагаются между передней частью и мозолистым телом. Отсутствие полости прозрачной перегородки называют агенезией.
Причины развития патологии
Агенезия прозрачной перегородки головного мозга — редкие и аномальные заболевания ЦНС
Каждая оболочка головного мозга выполняет определенную функцию. Прозрачная перегородка является мозговым веществом и состоит из двух пластин.
Агенезия – одна из составляющих большинства врожденных пороков головного мозга. Отсутствие перегородки обусловлено неправильным формированием или недоразвитием мозолистого тела.
Агенезия полости прозрачной перегородки относят к аномалиям центральной нервной системы и встречается довольно редко. Характеризуется данная патология полным или частичным отсутствием полости прозрачной перегородки. Данная аномалия достаточно не изучена. Развивается порок уже на второй недели после зачатия.
Предрасполагающие факторы к развитию агенезии:
- Наследственность Мутации Внутриутробные инфекции Недостаточное поступление питательных веществ к плоду
Также на развитие патологии влияют токсические вещества и лекарственные препараты, которые женщина принимала в период беременности. Способствовать врожденным аномалиям головного мозга может употребление таких препаратов, как Триметадион, Фенитоин, Изотретиноин и некоторые другие. Эти лекарственные средства, применяемые в первом триместре беременности, оказывают влияние на формирование головного мозга и могут привести к дефектам развития.
Если будущая мама употребляла алкоголь, то у ребенка развивается фатальный алкогольный синдром. Это также предрасполагает к врожденной патологии. Инфекции матери или полученные травмы на 12-22 недели беременности могут привести к нарушениям в развитии мозга плода.
Чаще всего такая патология наследуется или возникает при спонтанных мутациях.
Агенезия прозрачной перегородки не возникает изолированно. Обычно патология является частью различных церебральных аномалий: агенезия мозолистого тела, порэнцефалия, гидранэнцефалия, септо-оптическая дисплазия, голопрозэнцефалия и др.
Клинические проявления
Признаки патологии проявляются в первые годы жизни малыша
Симптомы в тяжелой форме выявляются в детском возрасте в течение первых двух лет жизни. При рождении дети с агенезией выглядят здоровыми и развиваются нормально до трех месяцев. На данном этапе развития появляются первые признаки патологии.
При агенезии наблюдаются следующие симптомы:
- Появление порэнцефалии Микроэнцефалия Недостаточное формирование извилины Синдром Айкарди Атрофия зрительных и слуховых нервов
Также на фоне патологии может наблюдаться раннее половое созревание, приступы и припадки. Проявляться патология может по-разному. При частичной агенезии указанные признаки могут не наблюдаться у ребенка и не влиять на развитие, однако нужно будет регулярно наблюдаться у невролога. Иногда агенезия может протекать без клинических проявлений на протяжении нескольких лет.
Диагностика
Патологию у ребенка можно выявить еще при беременности
Диагностируется патология во 2-3 триместре беременности. В пренатальный период выявить аномалии головного мозга довольно сложно, так как плод может принять такое положение, что не позволит четко рассмотреть все структуры мозга. Определить аномалию можно на УЗИ с 18 недели беременности, не раньше. После рождения для подтверждения диагноза назначают энцефалографию, УЗИ, КТ, МРТ.
Исследовать структуры полости черепа у детей с рождения при возможной агенезии можно с помощью нейросонографии. Проводится процедура через открытый родничок. Благодаря нейросонографии можно исследовать структуры мозга. С помощью УЗИ можно обнаружить патологию в головном мозге даже в том случае, если она не сопровождается симптомами. Благодаря компьютерной томографии можно детально оценить состояние и выявить возможные нарушения в головном мозге, а также выявить возможные образования.
При подозрении на агенезию прозрачной перегородки и мозолистого тела выполняют МРТ.
Данный метод дополняет нейросонографию и позволяет выявить отсутствие перегородки, изменение структуры желудочков головного мозга. Магнитно-резонансная томография помогает определить характер поражения, отсутствие прозрачной перегородки и другие патологии, которые невозможно определить на УЗИ. Если агенезия частичная, то выявить патологию еще труднее.
Лечение и прогноз
Не существует определенных методик лечения для коррекции агенезии мозолистого тела и на его фоне отсутствие прозрачной перегородки. В основном лечение заключается в устранении серьезных симптомов, проявляющиеся при агенезии у ребенка, или в уменьшении их проявления. Из медикаментозных препаратов назначают антиэпилептические средства, бензодиазепины, кортикостероидные гормоны. Однако даже консервативное лечение может не принести положительных результатов.
Из кортикостероидных гормонов используют преимущественно Преднизолон и Дексаметазон. Пациентам с врожденной патологией назначают Фенобарбитал. Это средство относится к противосудорожным. Бензодиазепины являются психоактивными веществами, которые воздействую на центральную нервную систему, и оказывают седативное, снотворное, анксиолитическое действие.
Полезное видео — УЗИ головного мозга у новорожденного.
Два передние желудочки мозга разделяются прозрачной перегородкой. С её помощью мозолистое тело прикрепляется к своду черепа. При отсутствии перегородки столб лежит на дне переднего желудочка. По размеру он больше, чем вместе взятых 2 передних желудочка.
Последствия агенезии перегородки связывают с неврологическими расстройствами, умственной отсталостью, неспособностью к обучению.
У некоторых пациентов с агенезией перегородки не наблюдалась предрасположенность к умственным расстройствам и неврологическим нарушениям.
Если аномалия развивается самостоятельно и не сопровождается другими патологиями, то прогноз в большинстве случаев благоприятный. Дети с такой патологией развиваются практически нормально или имеют некоторые проблемы в неврологическом развитии. Однако в случае развития различных аномалий головного мозга прогноз неблагоприятный.
Киста прозрачной перегородки головного мозга
1. Анатомо-физиологические аспекты 2. Особенности эмбриональной закладки 3. Норма или патология 4. Клиническая картина 5. Диагностика 6. Лечение
Вся жизнь человека зависит от нервной системы. Восприятие любой информации, ее переработка, движения, эмоции – результат деятельности головного мозга. Определяется она не только работой совокупности нейронов. Полноценность выполняемых функций возможна лишь при слаженном механизме деятельности нервных клеток с синапсами, глиальными элементами, церебральными сосудами, оболочками. При этом функциональная нагрузка некоторых образований головного мозга до конца не определена. К одной из таких структур относится прозрачная перегородка (septum pellucidum). Последствия ее патологии могут быть как бессимптомными, так и клинически выраженными.
Анатомо-физиологические аспекты
Прозрачную перегородку относят к промежуточной форме древней коры мозга. Она представляет собой образование из двух пластинок мозговой ткани, параллельных друг другу. Располагается прозрачная перегородка под мозолистым телом и разделяет два передних желудочка мозга между собой, являясь их внутренней стенкой. Гистологическая структура образования – это вещество проводящих путей и элементы глии.
Значение septum pellucidum не сводится исключительно к структурной функции. Однако ее роль в общей работе мозга до конца не выяснена. Известно, что отсутствие закладки этого анатомического образования, определяемое при проведении МРТ, ассоциировано с рядом врожденных пороков развития головного мозга. Аплазия перегородки повышает вероятность развития:
- нарушений познавательных функций; патологии памяти; пространственной дезориентации; снижения контроля над произвольными движениями.
Особенности эмбриональной закладки
Наличие septum pellucidum свойственно исключительно высшим приматам. На 12 неделе гестации между листками образования начинает формироваться полость, размер которой не превышает 10-12 мм (ее еще называют V желудочком). Внутри находится церебро-спинальная жидкость, хотя прямое соединение с субарахноидальным пространством отсутствует. После 6 месяца внутриутробного развития полость прозрачной перегородки начинает облитерироваться. Точные сроки полного закрытия полости не определены. Обнаружить ее можно у детей 2-3 месяцев. Однако бывает, что полость остается незакрытой на протяжении всей жизни.
Полость прозрачной перегородки у ребенка размером более 12 мм может говорить о патологии ликвородинамической системы.
Возможны приобретенные причины формирования полости перегородки. Такое возможно под действием ряда патологических факторов. В этом случае говорят о кисте septum pellucidum, которая рассматривается как доброкачественное новообразование мозговой оболочки. Основные причины ее развития:
Последствия этих заболеваний могут выразиться в появлении кисты прозрачной перегородки. О полости septum pellucidum говорят при врожденных особенностях строения мозга и при отсутствии указаний на патологические процессы головного мозга в анамнезе.
Термин «киста прозрачной перегородки головного мозга» используют для определения приобретенных изменений.
Иногда можно встретить термин «киста полости septum pellucidum». Он в корне не верен. Киста – это и есть полость в тканях, но сформированная под действием патологических процессов.
Норма или патология
Закрытия щели между листками septum pellucidum не происходит примерно у 10% населения. Чаще всего такие изменения выявляется как находка при проведении нейровизуализационных исследований (КТ и МРТ). При отсутствии неврологического дефицита эти кисты не являются патологическими и рассматриваются, как анатомическая особенность строения мозга. Однако иногда врожденная киста прозрачной перегородки сочетается с рядом аномалий нервной системы. Наиболее частыми из них являются:
- Сосудистые мальформации; Аномалия Арнольда-Киари; Арахноидальные кисты других локализаций; Гипоплазия зрительных нервов; Гидроцефалия; Гетеротопией нейронов.
Обнаружение V желудочка мозга на УЗИ при беременности не является патологией и говорит о нормальном развитии плода.
Киста прозрачной перегородки рассматривается как патологическое образование, которое может проявляться клинически. Чаще всего симптомы формируют большие по размеру образования, имеющие несколько камер. Дополнительные причины, обуславливающие клиническую картину, сводятся к проявлениям основного заболевания, приведшим к развитию новообразования.
Клиническая картина
Врожденная полость прозрачной перегородки, как правило, не имеет тенденции к росту. Патологические симптомы таких образований отсутствуют.
Приобретенные кисты также в большинстве случаев клинически не проявляются. Однако их увеличение в размерах может спровоцировать такие симптомы, как:
- Головные боли, Головокружения Снижение слуха Падение остроты зрения Ухудшение памяти
Диагностика
Врожденные полости septum pellucidum выявляются, как правило, на первом году жизни при проведении нейросонографии. Такие состояния, как правило, не требуют дополнительного контроля и считаются одним из вариантов строения головного мозга.
Приобретенная киста прозрачной перегородки, особенно если она имеет клинические проявления, нуждается в систематическом динамическом наблюдении раз в 6-12 месяцев. С целью мониторинга состояния образования используют:
Подавляющее большинство кист septum pellucidum лечения не требуют. Рекомендуется регулярное обследование у невролога с целью уточнения динамики состояния кисты.
Если образование увеличивается в размерах, назначают консервативную терапию. Чаще всего прибегают к препаратам, улучшающим церебральную циркуляцию, снижающим внутричерепное давление и обеспечивающим адекватную трофику нервной ткани.
При отсутствии эффективности медикаментозного лечения, а также при агрессивном росте кисты принимается решение относительно оперативного вмешательства с целью улучшения ликворооттока. Данный вид операции результативен при однокамерности кисты. Вероятность рецидивов многослойных образований достаточно велика.
Тактика лечения кисты прозрачной перегородки определяется индивидуально квалифицированными врачами.
Мер специфической профилактики не разработано. С целью предупреждения роста кисты пациентам рекомендуется избегать черепно-мозговых травм, инфекционно-воспалительных процессов и проходить МРТ головы каждые полгода.
Киста прозрачной перегородки представляет собой неоднородную по генезу и клиническим проявлениям анатомическую особенность развития мозга. В большинстве случаев состояние не требует лечения, но нуждается в регулярном динамическом наблюдении. Своевременное выявление образования и соблюдение рекомендаций компетентных специалистов позволят предупредить тяжелые последствия заболевания.
Отсутствие прозрачной перегородки головного мозга у ребенка
Отсутствие прозрачной перегородки
Автор: okay Статус: Пользователь Время: 00:39 Дата: 24 Mar 2008
Самое главное не паникуйте. У нашей второй тематической дочки, тот же диагноз, а звучит он агенезия мозолистого тела, что есть врождённый порок развития головного мозга. С таким диагнозом всё индивидуально и как правило если он проявляет себя, то это происходит до полугода, и на умственном развитии это не в коем случае не сказывается. Он звучит страшно, но на самом деле, человек может прожить с таким диагнозом не подозревая, о том что с ним что то не так, были случаи, когда такой диагноз ставили в 50 лет. Мы знали про диагноз заранее, поэтому я много эту тему изучала и консультировалась со многими специалистами, если интересно пишите в личку или на почту.
У нас очень смышлённая девочка, абсолютно всё понимает, иногда даже пугает своёй сообразительностью, развивается в соответствии с возрастом, сама кушает, сама одевается, очень много повторяет слов, нам через неделю 2 года, и месяц как мы дома. На прошлой неделе были у психоневролога, так она вообще поставила диагноз под сомнение и направила нас на МРТ, поскольку это более точное исследование.
Сообщение 35937738. Ответ на сообщение 35937591
Автор: Пушистичек Статус: Опытный пользователь Время: 01:28 Дата: 24 Mar 2008
Lekka111, вот с РМС
Из этой статьи следует, что вроде бы ничего страшного, нарушения могут быть, а могут не быть и чаще их нет. Единственная на мой взгляд серьезная проблема — сочетание с гипоплазией зрительного нерва, т. е. возможное снижение зрения.
И МРТ для подтверждения/снятия диагноза.
Сообщение 35964578. Ответ на сообщение 35936756
Автор: Опенок Статус: Корифей Время: 01:25 Дата: 25 Mar 2008
Ой, поздравляю Вас со второй дочей. А почему вы не писали о ней нам. -)
Сообщение 35966543. Ответ на сообщение 35964578
Автор: okay Статус: Пользователь Время: 09:02 Дата: 25 Mar 2008
Напишу обязательно, только в себя приду. и научусь распределять время, так что бы и на себя хватало. У нас адаптация всех членов семьи + все переболели+ необходимо оформить много документов, поскольку формально она у нас в гостях. В четверг нам 2года, думаю тогда и отмечусь.
Сообщение 36003832. Ответ на сообщение 35966543
Автор: Карамель2005 Статус: Пользователь Время: 12:17 Дата: 26 Mar 2008
Извините, можно спросить у вас? Вы написали, формально она у вас в гостях? Значит, на ребенка маленького тоже можно оформить гостевой режим? Чтобы сразу забрать домой?
Сообщение 36005450. Ответ на сообщение 36003832
Автор: okay Статус: Пользователь Время: 13:08 Дата: 26 Mar 2008
Всё зависит от главврача, т. к договор о гостевой семье заключается между ДР и родитлями. Нам разрешили, поскольку мы из другого региона, и что бы несколько раз не ездить( от нас до Костромы более 700км), оформили гостевую семью, с последующим переоформлением в приёмную семью.
Сообщение 36018817. Ответ на сообщение 36005450
Автор: Карамель2005 Статус: Пользователь Время: 20:39 Дата: 26 Mar 2008
Автор: Lekka1111 Статус: Новичок Время: 21:49 Дата: 25 Mar 2008
Спасибо большое за ответы! У нас девочка хоть и недоношенная, но развивается вроде неплохо. Конечно, такой диагноз насторожил и растроил, потому что она уже родная и так хочется чтобы не было непоправимого. Были у окулиста сегодня, небольшую дисплазию нашли, но говорят, что может это от недоношенности и гипоксии. Невролог посоветовала МРТ, но сама сомневается, такой малышке может пока и не надо. Сошлись на том, что сейчас уезжаем к родителям (бабушкам) на юг (под Пятигорск), там усиленно: тепло, чистый воздух, массаж, физиопроцедуры, плавание, кое-какие лекарства, а по возвращении, к сентябрю, нам будет год, уже МРТ.
Сообщение 36024440. Ответ на сообщение 35990330
Автор: Пушистичек Статус: Опытный пользователь Время: 00:00 Дата: 27 Mar 2008
Я тоже за то что пока никакого МРТ не надо. сама она лежать не будет, надо давать наркоз, никакой спешки в этом нет, на лечение большого влияния это исследование не окажет.
Гуляйте, укрепляйтесь, растите пока.
Мы в соцсетях
Диагностика пороков развития головного мозга у новорожденных
Улезко Е. А. Минск, 7-я городская клиническая больница
За период 1990 – 2002 гг. обследовано 3750 новорожденных. Для оценки головного мозга применялись ультразвуковое исследование (НСГ), рентгеновская (КТ) и магнитно-резонансная (МРТ) компьютерная томография.
К порокам развития головного мозга, которые имеют характерные ультразвуковые признаки и диагностируются у новорожденных при НСГ без применения КТ и МРТ, мы отнесли пороки конечного мозга (агенезия, аплазия мозолистого тела; порэнцефалия; голопрозэнцефалия), мозжечка, желудочковой системы и субарахноидального пространства (порок Денди – Уокера, гидроцефалия, гидроанэнцефалия) и некоторые другие пороки развития (кисты сосудистого сплетения и полости прозрачной перегородки, сосудистые мальформации).
Агенезия мозолистого тела при НСГ определяется широко расположенными в коронарной плоскости передними рогами боковых желудочков, полость прозрачной перегородки не визуализируется, нередко наблюдается расширение желудочковой системы. В сагиттальной плоскости отмечается нарушение расположения извилин: отсутствует поясная извилина, борозды отходят веерообразно. Окончательно мозолистое тело формируется после шести месяцев жизни, поэтому говорить о гипоплазии в периоде новорожденности не корректно.
Порэнцефалические кисты при НСГ визуализируются как округлые с четкой стенкой анэхогенные структуры, сообщающиеся с желудочковой системой и субарахноидальным пространством. В ряде случаев определить сообщение с желудочком можно только при КТ или МРТ. Отличить единичную кисту от псевдокисты после ПВК IV степени практически невозможно, при этом следует оценивать данные анамнеза. К порэнцефалии относится также шизэнцефалия. Последняя характеризуется расщелинами вдоль борозд мозга.
Арахноидальные кисты развиваются при формировании дупликатуры паутинной оболочки. При НСГ эти кисты округлые или овальные, анэхогенные, с четкими ровными контурами, нередко приводят к деформации желудочковой системы и гидроцефалии. Для дифференциации порэнцефалии и арахноидальных кист используются КТ или МРТ.
Применение НСГ, КТ и МРТ позволило выделить следующие формы голопрозэнцефалии: алобарная, семилобарная, лобарная. При алобарной форме определяется единая полость вместо боковых и третьего желудочков; зрительные бугры не разделены; отсутствуют обонятельные луковицы, мозолистое тело и серповидный отросток мозговой оболочки. Алобарную форму необходимо дифференцировать с гидроанэнцефалией (отсутствие гемисфер мозга). Семилобарная форма характеризуется наличием одного желудочка, отмечается рудимент затылочных долей. Боковые желудочки сливаются в области передних рогов и тел, отсутствуют мозолистое тело и обонятельные луковицы, зрительные бугры могут быть частично разделены, третий желудочек гипоплазирован. При лобарной форме боковые желудочки соединены между собой на уровне передних рогов, отсутствует прозрачная перегородка, нижние и задние рога хорошо различимы, третий желудочек дифференцирован. Септооптическая форма голопрозэнцефалии, а также агенезия полости прозрачной перегородки при НСГ, КТ и МРТ имеют аналогичные лобарной голопрозэнцефалии характеристики.
Аплазия (гипоплазия) мозжечка, аплазия (агенезия) червя мозжечка, как правило, являются составной частью синдромов множественных пороков развития, в единичных случаях могут наблюдаться изолированно. При НСГ в области мозжечка определяется анэхогенная полость, однако для уточнения диагноза следует использовать КТ или МРТ.
Порок Денди – Уокера характеризуется агенезией или гипоплазией мозжечка, кистозным расширением IV желудочка, как правило, внутренней гидроцефалией. При НСГ в задней черепной ямке визуализируется полость больших размеров. Намет мозжечка смещается вверх, мозжечок значительно гипоплазирован, возможно расширение боковых и третьего желудочков. Для дифференциальной диагностики с ретроцеребеллярной кистой и mega cisterna magna применяется МРТ.
Врожденная гидроцефалия легко диагностируется ультразвуковым методом, однако в случаях окклюзионной формы необходимо использование МРТ. К редким порокам головного мозга, которые определяются при НСГ, можно отнести кисту полости прозрачной перегородки и кисту сосудистого сплетения.
Аневризма вены Галена при НСГ визуализируется в виде анэхогенной структуры с нечеткими контурами за третьим желудочком, при этом может отмечаться расширение желудочковой системы.
Для диагностики аномалий извилин и борозд необходимо применение КТ или МРТ. НСГ в единичных случаях выявляет данную патологию.
Точная диагностика порока Арнольда-Киари (порок спинного мозга и позвоночника) также возможна лишь при использовании МРТ.
Таким образом, для качественной диагностики патологии головного мозга у новорожденных, в частности пороков развития, необходимо разумное сочетание различных методов исследования.
Киста прозрачной перегородки головного мозга
Киста прозрачной перегородки головного мозга наблюдается у более половины доношенных новорожденных и у 100% детей, родившихся раньше срока. Однако с возрастом киста самоустраняется, лишь у четверти пациентов наблюдается ее сохранение и еще реже – увеличение в размерах. Хотя киста, расположенная между тонкими листками-пластинами прозрачной перегородки, протекает в большинстве случаев бессимптомно и не требует лечения, данное состояние требует периодического медицинского наблюдения во избежание развития нежелательных последствий и радикальных лечебных мероприятий.
Скопление жидкости в щелевидной полости между тончайшими пластинками перегородки, разделяющими передний отдел мозга и мозолистое тело, обусловлено:
- аномальным развитием во внутриутробный период (врожденная патология – наиболее частый вариант развития отклонения); различными травмами, сопровождающимися сотрясением мозга; мозговыми кровоизлияниями; инфекциями (например, менингококковой инфекцией) и воспалительными церебральными процессами.
Виды кистозных образований прозрачной перегородки
Скопление ликворной жидкости в щелевидном пространстве прозрачной перегородки относится к арахноидальным мозговым кистам и дифференцируется по месту локализации на образования переднего отдела и кисты, расположенные ближе к мозжечку. Определение места расположения отклонения в строении важно лишь при крупных кистозных образованиях и при появлении жалоб.
Симптоматика
Привычная картина кистозного образования прозрачной перегородки – случайное выявление кисты небольших размеров и абсолютное отсутствие каких-либо признаков. Однако в некоторых случаях полость с жидкостью увеличивается и, достигая приличных размеров, вызывает следующие жалобы и патологические отклонения:
- головные боли давящего характера, тяжесть в голове; повышение внутричерепного и артериального давления; шум в ушах, доходящий до нарушения слуха.
Появление симптомов связано с прекращением оттока ликвора через отверстие Монро и давлением кисты на близлежащие отделы мозга. Достаточно выраженное давление, продолжительное во времени, приводит к дегенеративным изменениям сдавленных тканей и различным мозговым симптомам, которые зависят от локализации кисты и области сдавления.
Диагностика
Без каких-либо сложностей диагноз подтверждается следующими исследованиями:
- компьютерной томографией; магнитно-резонансным сканированием мозга (более информативно).
Для дифференциации диагноза от других заболеваний (онкологии мозга, воспалительных процессов, сосудистой патологии) нейрохирург может дополнительно назначить:
- анализы крови на наличие инфекций; исследование свертывающей системы и тесты на холестерин; обследование сердца (ЭКГ, мониторинговое измерение а/д); ультразвук сосудов мозга (дифференциация с арахноидитом и другими заболеваниями).
Методы лечения
Большинство подобных кист стабильны (не разрастаются), бессимптомны и не требуют каких-либо лечебных манипуляций. В этом случае рекомендуется прохождение КТ/МРТ дважды в год и наблюдение за размерами образования. В случае фиксации роста кистозного образования прозрачной перегородки и при появлении жалоб у пациента целесообразно проведение консервативной терапии:
- осмотическими диуретиками (Маннитол, Диосмол и т. д.); ноотропными препаратами (Пантогам, Пикамилон); стимуляторами мозгового кровообращения (Актовегин); рассасывающими средствами (Карипазим).
Важно! Подбор лекарственных препаратов, их дозировок и длительности приема строго индивидуальны.
При отсутствии лечебного эффекта, фиксации роста кисты и прогрессирующем ухудшении самочувствия пациента нейрохирурги склоняются к оперативному вмешательству. Целью операции является создание стойкого оттока ликвора из сформировавшейся кистозной полости. Для этого специальным зондом, введенным в полость граничащего с кистой желудочка, создается отверстие (одно или несколько) в стенках кистозной капсулы, через которое и будет оттекать ликвор, устраняя давление на мозговые ткани.
Операция дает 100% эффект при однослойном строении капсулы кисты. В 20% случаев (многослойная капсула) отверстие закрывается, а жидкость вновь начинает скапливаться (рецидивирующая киста). При повторном вмешательстве в кистозную полость устанавливаются специальные дренажи, обеспечивающие постоянный отток ликвора в полость желудочков без риска заращения.
После операции по устранению кисты щелевидного пространства прозрачной перегородки пациенту рекомендуется консультация невролога и нейрохирурга каждые 4 – 6 месяцев и периодическое прохождение КТ или МРТ. Также прооперированный должен взять за правило избегать травмоопасных ситуаций и своевременно лечить возникающие воспалительные заболевания во избежание повторения рецидива.
Не стоит пугаться диагноза «кистозное образование прозрачной перегородки», выявленного случайно на обследовании. Однако и невнимательное отношение данное состояние не терпит. Разрастание арахноидальной кисты до больших размеров чревато серьезными последствиями и более радикальными лечебными манипуляциями!
Агенезия полости прозрачной перегородки головного мозга
Перед тем, как чего-нибудь пугаться, нужно сначала посмотреть – действительно ли оно такое страшное, а то — зачем зря стараться…
Каталог
Навигация
Голосование
Голосование
Голосование
Облако тегов
Случай агенезии мозолистого тела в III триместре беременности.
Оглавление:
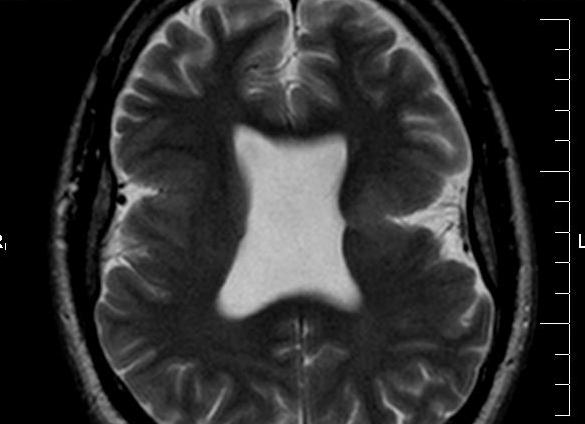
Рис. 1. Поперечный срез головы плода. Определяется отсутствие полости прозрачной перегородки.
Рис. 2. Поперечное сечение головы плода. Расширение задних рогов боковых желудочков (вентрикуломегалия), справа до 21 мм, слева 16 мм. Симптом «чайной капли».
Рис. 3. Структуры головного мозга плода. Фронтальная плоскость. Мозолистое тело отсутствует. Стрелками указаны рога боковых желудочков. Полость прозрачной перегородки не определяется.
Рис. 4. Схема. Агенезия мозолистого тела. Структуры головного мозга плода во фронтальной плоскости.
Мозолистое тело (corpus callosum, commissura pallii, commissure cerebri magna) — самая крупная коммуникация между двумя полушариями мозга человека, представленная крупным тяжом (телом), в структуре которого миллионы нервных волокон соединяют структуры двух полушарий.
Мозолистое тело состоит из ствола мозолистого тела (truncus), загибающийся вперед с образованием колена мозолистого тела, переходящего в клюв (rostrum). Клюв продолжается в концевую пластинку (lamina terminalis). Задняя часть мозолистого тела утолщена, называется валиком (splenium). Валик нависает свободно над шишковидной железой и над пластинкой крыши среднего мозга . Поперечно идущие нейроны мозолистого тела в толще каждого полушария мозга расходятся радиально в виде лучистости мозолистого тела — radiatio corporis callosi.
Рис. 4. а — срединный сагиттальный разрез головного мозга. б — фронтальный гистологический срез через головной мозг и основные типы коры .
1 — ствол мозолистого тела (truncus corporis callosi)
2 — колено мозолистого тела (genu corporis callosi)
3 — клюв мозолистого тела (rostrum corporis callosi)
4 — утолщение (валик) мозолистого тела (splenium corporis callosi)
6 — прозрачная перегородка (septum pellucidum)
7 — лобная доля (lobus frontalis)
8 — теменная доля (lobus parietalis)
9 — затылочная доля (lobus occipitalis)
10 — височная доля (lobus temporalis)
11 — зрительный бугор (thalamus)
12 — пластинка четверохолмия (lamina quadrigemina)
13 — ножка мозга (pedunculus cerebri)
14 — мозжечок (cerebellum)
16 — продолговатый мозг (myelencephalon)
17 — внутренняя капсула (capsula interna)
18 — бледный шар (globus pallidus)
19 — скорлупа (putamen)
20 — островок (insula)
21 — неокортекс (новая кора) (neocortex)
22 — архикортекс (старая кора) (archicortex)
23 — палеокортекс (древняя кора) (paleocortex)
Агенезия мозолистого тела может быть полной или частичной. Полная агенезия является одним из наиболее частых врожденных пороков развития мозолистого тела, при этом полость 3 желудочка остается открытой.
Частота. Встречается с частотой от 0,3 до 0,7% в общей популяции. Истинная частота агенезии мозолистого тела неизвестна, поскольку в некоторых случаях это аномалия развития не имеет клинических симптомов. Имеются определенные трудности дородовой диагностики этого порока. Так частота выявления агенезии мозолистого тела при пренатальном ультразвуковом исследовании составляет от 0,11-0,18 на 1000. Однако частота этого порока при проведении аутопсии плодов и новорожденных существенно выше и составляет 3%. Во многих случаях с агенезией мозолистого тела сочетаются такие аномалии, как голопрозэнцефалия, синдромы Денди-Уокера и Арнольда-Киари, внутричерепные липомы.
Чаще всего данный порок «пропускается» внедель беременности. Наиболее часто его выявляют в 3 триместре беременности. Однако, следует как можно раньше заподозрить агенезию мозолистого тела. Для этого, уже с 16 недель проводят тщательную оценку структур головного мозга в сагиттальном сечении, оценивают наличие полости прозрачной перегородки и нормальных боковых желудочков.
Пренатальная диагностика. При поперечном сканировании головного мозга плода мозолистое тело в норме не визуализируется. Заподозрить агенезию мозолистого тела необходимо при выявлении аномального изображения интракраниальной анатомии: в первую очередь при отсутствия нормального изображения полости прозрачной перегородки и выявлении вентрикуломегалии. Также определяется диспропорциональное увеличение задних рогов боковых желудочков, смещение кверху III желудочка, узкие и смещенные латерально передние рога боковых желудочков, расширение межполушарной борозды. В тех случаях, когда агенезия мозолистого тела заподозрена по наличию перечисленных признаков, требуется тщательное изучение анатомии мозга плода в коронарных и сагиттальных плоскостях. При отсутствии эхографического изображения мозолистого тела диагноз агенезии становится очевидным. Для улучшения визуализации структур мозга и облечения получения коронарных и саггитальных плоскостей сканирования следует использовать трансвагинальное исследование.
В литературе имеются сообщения о пренатальной диганостике частичной агенезии мозолистого тела. При этой патологии, как правило, выявляется только один признак — увеличена задних рогов боковых желудочков.
При подозрении на агенезию мозолистого тела требуется тщательное изучение структур мозга для исключения сочетанной патологии. Агенезия мозолистого тела входит в состав синдромов множественных пороков развития с плохим прогнозом для жизни.
Информация
Если у Вас возникли вопросы, необходима консультация, пишите на эл.почту или звоните по телефонам указанным в меню Контакты
Навигация
Каталог
Copyright © Барто Руслан Александрович Все права защищены. Работает под управлением PHPShop CMS Free.
Источник: https://barto-clinic.ru/page/page80.html
Особенности развития агенезии прозрачной перегородки головного мозга у плода и последствия для ребенка
Причины развития патологии
- Наследственность
- Мутации
- Внутриутробные инфекции
- Недостаточное поступление питательных веществ к плоду
Если будущая мама употребляла алкоголь, то у ребенка развивается фатальный алкогольный синдром. Это также предрасполагает к врожденной патологии. Инфекции матери или полученные травмы нанедели беременности могут привести к нарушениям в развитии мозга плода.
Клинические проявления
- Появление порэнцефалии
- Микроэнцефалия
- Недостаточное формирование извилины
- Синдром Айкарди
- Атрофия зрительных и слуховых нервов
Диагностика
Лечение и прогноз
Добавить комментарий Отменить ответ
В продолжение статьи
Мы в соц. сетях
Комментарии
- ГРАНТ – 25.09.2017
- Татьяна – 25.09.2017
- Илона – 24.09.2017
- Лара – 22.09.2017
- Татьяна – 22.09.2017
- Мила – 21.09.2017
Темы вопросов
Анализы
УЗИ / МРТ
Новые вопросы и ответы
Copyright © 2017 · diagnozlab.com | Все права защищены. г. Москва, ул. Трофимова, д. 33 | Контакты | Карта сайта
Содержание данной страницы исключительно ознакомительного и информационного характера и не может и не являет собой публичную оферту, которая определяется ст. №437 ГК РФ. Предоставленная информация существует с ознакомительной целью и не заменяет обследование и консультацию у врача. Имеются противопоказания и возможны побочные эффекты, проконсультируйтесь с профильным специалистом
Источник: https://diagnozlab.com/analysis/immunolog/antiphospholipid/ageneziya-prozrachnoj-peregorodki-golovnogo-mozga.html
Агенезия прозрачной перегородки
Мобильное приложение«Happy Mama» 4,7 Общаться в приложении гораздо удобней!
у нас такой диагноз. пока никак не проябляется
Здравствуйте нам по УЗИ в 1,5 недельки поставили агенезию прозрачной перегородки и на основании этого врач узист поставил диагноз голопрозенцифолию лобарная форма. Тем не менее, ребенок развивался нормально, но немного отставал, так как был недоношенный. Тем не менее я была в шоке от диагноза и у меня пропало молоко, так как очень переживала. Врач УЗИСТ не имеет права ставить такие диагнозы, как мне объяснил и успокаивал врач Узист из Нижнего Новгорода (замечательный врач и человек) на УЗИ не всегда видно перегородок или еще чего нибудь я в этом плохо понимаю. В 3 месяца мы сделали КТ и диагноз не подтвердили, но ребенок остался без молока, так, что пока не сделаете КТ или МРТ не стоит переживать так как я.
Добрый день! Ставили ли Вам при этом вентрикуломегалию плода (увеличение желудочков головного мозга)?
У моего сына такой диагноз. Его поставили на 2 УЗИ еще во время беременности. Когда я узнала — рыдала на взрыд. После родов диагноз подтверждался неоднократно. До 1 года отклонения не были заметны. Сейчас нам уже 3. Проблемы конечно есть — плохо говорит, один глаз косит с рождения, очень капризный, плохо воспринимает обращенную к нему речь. Так что можкт у вас обойдется, но иллюзии строить тоже не стоит — пороки развития головного мозга просто так не проходят. Как говорят врачи — из-за отсутствия перегородки импульсы между правым и левым полушариями проходят плохо — от этого и проблемы в обучении, соображении. Мы наблюдаемся у невролога, но честно говоря смирились, я не хочу пичкать ребенка бесконечными лекарствами, пусть будет такой как есть. Мы его и таким любим.
Добрый день! Ставили ли Вам при этом вентрикуломегалию?
Мама не пропустит
женщины на бэби.ру
Наш календарь беременности открывает Вам особенности всех этапов беременности — необычайно важного, волнующего и нового периода Вашей жизни.
Мы расскажем Вам, что будет происходить с Вашим будущим малышом и Вами в каждую из сорока недель.
Источник: https://www.baby.ru/blogs/post/123088/
Виды повреждений прозрачной перегородки мозга
Мозг человека содержит много интересных и тщательно неизученных составляющих, одной из них служит прозрачная перегородка головного мозга. Она включает две довольно тонкие пластины ткани мозга, образующих щелевидное пространство, и отделяет переднюю часть мозга от структур мозолистого тела. В норме полость прозрачной перегородки имеет форму квадрата и содержит ликвор. Рассмотрим виды патологии этого образования, тактики ведения больного с различными заболеваниями.
Диагностическая ценность мозговой структуры
Прозрачная перегородка головного мозга у плода относится к одному из критериев оценки закладки и степени развития головного мозга у еще не рожденного малыша. Будущие мамочки регулярно проходят УЗ исследование для выявления возможных нарушений развития ребенка.
При осмотре на мониторе головки, изучают наличие перегородки, размеры щели между ее листами, соответствие размеров срокам беременности. Во второй половине беременности ее размеры составляют 1,8–9,4 мм. При подозрении на патологию исследование проводят в динамике. После рождения ребенка рекомендуют провести нейросонографию через родничок для подтверждения или снятия диагноза дефекта прозрачной перегородки головного мозга у новорожденных.
Особенности течения кисты прозрачной перегородки
К одному из наиболее распространенных заболеваний принадлежит киста прозрачной перегородки. Она образуется при нарушении свободной циркуляции и накопления ликвора в зоне перегородки. Особенностями данной патологии служат:
- преимущественно бессимптомное течение;
- присутствие кисты у приблизительно половины доношенных малышей и практически у всех ребят, которые родились раньше предполагаемого срока;
- в большинстве случаев ликвидируется самостоятельно, не требуя терапии.
Патология может быть врожденной и возникать в результате нарушений развития плода, врожденных аномалий, инфекций. Приобретенное заболевание провоцируется травмами головы, сотрясением мозга, воспалительными и инфекционными поражениями тканей мозга, кровоизлияниями в мозговые структуры.
Врожденная киста в виде увеличенной полости прозрачной перегородки головного мозга у грудничка не имеет клинических признаков. Если патология возникла после воспаления или травмы, то киста способна расти и вызывать симптомы:
- боль головы распирающего характера, которая возникает при сдавливании структур мозга;
- нарушение функций зрительного, слухового анализаторов – пациент жалуется на снижение качества зрения и плохой слух;
- возможно ощущение шума в голове.
При увеличении размеров кисты присоединяются другие проявления, которые зависят от местонахождения патологического очага.
Лечение кисты прозрачной перегородки головного мозга включает медикаментозный, хирургический подходы. Из препаратов назначают мочегонные средства, лекарства, помогающие рассасыванию гематом, рубцов и спаек. Их задача ликвидировать «блоки», образующие кисту, уменьшить ее размеры.
Также применяют медикаменты для улучшения мозгового кровообращения и деятельности ЦНС. Если консервативные методы малоэффективны, используют оперативное лечение – эндоскопическим методом рассекают спайки и капсулу, ликвидируя кисту. К опасным последствиям заболевания относят склонность к образованию вторичных спаек, гидроцефалию, инсульт.
Отсутствие или недоразвитость мозговой перегородки
Существует другой вид заболевания – агенезия прозрачной перегородки головного мозга, которое состоит в отсутствии пространства (полости) между листами перегородки. Такое структурное нарушение мозга возникает как один из представителей тяжелой врожденной аномалии мозга. Ее причинами могут быть:
- наследственный фактор, различные мутации;
- инфекции матери, прием некоторых препаратов (Фенитоин, Триметадион и другие) в первые недели после зачатия;
- в меньшей степени имеет влияние недостаточное питание, злоупотребление алкоголем.
Патология проявляется у малыша старше 3 месяцев, до этого возраста он не имеет никаких нарушений. К базовым симптомам заболевания относят:
- формирование микроцефалии;
- порэнцефалия – образование полостей, кист, заполненных ликвором;
- атрофия (разрушение) слуховых, зрительных нервов;
- проблемы с формированием извилин.
Для больных детей также характерно раннее половое созревание и возникновение патологических приступов по типу эпилепсии.
Важно! В случае частичной агенезии прогноз достаточно благоприятный, ребята растут и формируются под контролем невропатолога.
Терапия применяется в основном симптоматическая для улучшения самочувствия и ликвидации эпилептических припадков и судорог, успокоения малыша, снятия напряжения. При развитии исключительно недостаточности прозрачной перегородки у детей есть шансы на полноценную жизнь, если присутствуют множественные дефекты мозга, то прогноз составляется неблагоприятный.
Источник: https://golmozg.ru/zabolevanie/prozrachnaya-peregorodka-mozga.html
Агенезия прозрачной перегородки головного мозга
Агенезия мозолистого тела – это врожденная патология головного мозга. Она начинает развиваться еще во внутриутробном периоде под воздействием генетических факторов. Это очень редкое заболевание, поражающее сплетение нервов головного мозга, которые соединяют полушария. Этот участок мозга называют мозолистым телом. Он имеет плоскую форму и располагается под корой мозга.
Что это за болезнь
Если у ребенка агенезия мозолистого тела, то спаек, которые должны соединять левое полушарие с правым, практически нет. Патологический процесс поражает одного из двух тысяч детей и развивается в результате наследственной предрасположенности или необъяснимых генных мутаций.
Точные причины нарушений определить чаще всего нельзя. Патология характеризуется двумя клиническими синдромами:
- Первый случай более легкий. Больной сохраняет интеллектуальные способности и двигательную активность. Агенезию в этом случае можно выявить по наличию сбоев передачи импульсов от одного полушария к другому. Например, если больной является левшой, то он не может понять, что находится в его левой руке.
- Второй случай, кроме агенезии, сопровождается другими пороками развития органа, наблюдаются серьезные нарушения в передвижении нейронов и водянка головного мозга. Больной при этом ощущает приступы судорог, его умственное развитие замедляется.
При нормальном формировании всех структур головного мозга мозолистое тело будет плотным сплетением, состоящим из нервных волокон, предназначенных для объединения полушарий и обеспечения передачи информации между ними. Формирование этого участка происходит на 3-4 месяце беременности. Образование мозолистого тела завершается на шестой неделе.
Агенезия мозолистого тела может быть разной степени тяжести. Этот участок органа может полностью отсутствовать, быть частично или неправильно сформирован или недостаточно развит.
Чаще всего выяснить, почему этот недуг поразил ребенка, нельзя. Но специалистам удалось выделить ряд факторов, которые повышают риск развития подобных нарушений во внутриутробном периоде. Это может произойти:
- в результате процесса спонтанной мутации;
- при генетической предрасположенности к болезни;
- под воздействием перестройки хромосом;
- из-за употребления токсических медикаментов в период вынашивания ребенка;
- из-за недостатка питательных веществ во время беременности;
- в случае травмы беременной или заражения вирусными инфекциями;
- из-за нарушения обмена веществ в организме женщины;
- из-за употребления алкогольных напитков и курения во время вынашивания плода.
Так как точные причины выявить нельзя, то можно обезопасить ребенка от этой патологии путем устранения провоцирующих факторов.
Как проявляется патологический процесс
При агенезии мозолистого тела могут быть разные симптомы. Все зависит от того, какие нарушения возникли во внутриутробном периоде, и насколько плохо развит головной мозг. Если данная аномалия присутствует у ребенка, то это будет иметь следующие проявления:
- Происходят атрофические процессы в слуховых и зрительных нервах.
- В месте соединения полушарий мозга образуются кистообразные полости и опухоли.
- Наблюдается недостаточное развитие тканей мозга.
- Повышается склонность к судорожным приступам, которые очень тяжело переносятся.
- Есть нарушения в виде лицевого дизморфизма.
- Органы зрения недостаточно развиты.
- В полушариях мозга возникают кисты.
- В глазном дне есть патологические нарушения.
- Психомоторное развитие замедляется.
- В коре головного мозга образуются аномальные щели.
- Могут возникать липомы. Это доброкачественные новообразования, состоящие из жировых клеток.
- Желудочно-кишечный тракт неправильно развит, и в нем могут быть новообразования.
- Рано наступает половое созревание.
- Тонус мышц на низком уровне.
- Нарушена координация движений.
Кроме этих признаков, о наличии агенезии может свидетельствовать синдром Айкарди, когда головной мозг и органы зрения аномально развиты. Это довольно редкое заболевание. При агенезии могут также наблюдаться поражения кожного покрова и костной ткани. Подобная клиническая картина крайне негативно отражается на состоянии и развитии ребенка и отличается довольно низкими шансами на благоприятный исход.
Как ставят диагноз
Агенезия мозолистого тела достаточно сложная в процессе диагностики. Большую часть случаев определяют еще во время беременности на последнем триместре. Для постановки диагноза используют такие методики:
- Эхографию. Процедура заключается в изучении структуры органа с помощью ультразвуковых волн. Но она позволяет выявить проблему не во всех случаях. Если наблюдаются частичные аномалии развития, то заметить их с помощью этого исследования достаточно трудно.
- Ультразвуковое исследование.
- Магнитно-резонансную томографию.
Выявить агенезию трудно из-за того, что она очень часто развивается в сочетании с другими генетическими нарушениями. Чтобы точно определить наличие агенезии, проводят кариотипирование. Это исследование, в ходе которого анализируют кариотип (признаки набора хромосом) клеток человека. В дополнение к этой методике используют магнитно-резонансную томографию и ультразвуковой анализ.
Применение этих диагностических процедур позволяет точно определить состояние головного мозга ребенка.
Лечится ли эта аномалия?
На сегодняшний день терапевтических процедур, которые помогли бы вылечить ребенка от агенезии мозолистого тела, нет. Применяются лишь коррекционные методики, которые подбирают в индивидуальном порядке в зависимости от степени нарушений и общего состояния организма больного.
С помощью лечения могут лишь облегчить симптоматику патологии. Но большинство специалистов утверждают, что все общепринятые методики не дают никакого результата. В основном практикуется применение сильнодействующих препаратов. Облегчить состояние больного пытаются с помощью:
- Бензидиазепинов. Это психоактивные вещества, которые обладают снотворными, седативными, миорелаксическими и противосудорожными свойствами.
- Фенобарбитала. Это барбитурат противоэпилептического действия. Он снижает частоту приступов, если есть инфантильные спазмы.
- Кортикостероидных гормонов. Таких, как Преднизолон, Дексаметазон. Их обычно сочетают с антиэпилептическими средствами.
- Нейролептиков. С помощью которых устраняют психотические расстройства.
- Диазепама. Он помогает уменьшить поведенческие расстройства.
- Ноотропов, которые оказывают специфическое воздействие на психические функции головного мозга. Обычно применяют лечение Пирацетамом или Семаксом. Они способствуют улучшению питания тканей головного мозга, что положительно отражается на его функционировании.
- Нейропептидов. Чаще всего используют Церебролизин.
Также для облегчения состояния детей используют Аспаркам или Диакарб.
Кроме медикаментозных средств, иногда возникает необходимость в оперативном вмешательстве. Например, могут стимулировать блуждающий нерв. Но подобную терапию разрешено проводить только в ситуациях, когда в результате агенезии возникли серьезные сбои в работе жизненно важных органов. Эта процедура проводится, если другие виды оперативных вмешательств не принесут результата. В ходе лечения используют генератор электрических импульсов. Он посылает импульсы в нерв, который располагается в области шеи и связывает головной мозг с телом, а нерв передает их головному мозгу.
Генератор импульсов устанавливают под кожу в подключичной области. После этого делают разрез на шее и подключают электроды к блуждающему нерву. Частоту передачи импульсов определяет врач и регулирует их на каждом осмотре.
Благодаря процедуре уменьшается частота эпилептических приступов, и они легче переносятся. Но на каждого больного такое лечение действует по-разному.
Так как агенезия мозолистого тела головного мозга может привести к костно-мышечным нарушениям и вызывает сколиоз, то могут применяться физиотерапевтические методики и лечебная физкультура. Иногда могут проводить оперативное вмешательство.
Прогноз и последствия
На сегодняшний день проводятся исследования, которые в будущем, возможно, помогут определить причины патологии и найти эффективный способ лечения.
Прогноз при подобном диагнозе может быть разным в зависимости от общего состояния организма. Если к агенезии добавились другие нарушения в развитии, то последствия будут тяжелыми.
Более чем у восьмидесяти процентов детей, рожденных с этой аномалией, нет никаких сопутствующих патологий, могут наблюдаться лишь небольшие нарушения неврологического характера.
Чаще всего при агенезии начинают развиваться различные патологические процессы и нарушения, поэтому надеяться на то, что исход будет благоприятным, нельзя.
Дети с агенезией страдают от нарушений интеллектуальных способностей, неврологических симптомов, медленно развиваются и имеют другие проблемы со здоровьем, которые не позволяют им прожить долгую жизнь.
Лечение больному назначают в зависимости от симптомов, сопровождающих аномалию, но оно не приносит существенных результатов. Поэтому агенезию относят к врожденным аномалиям, которые приводят к множеству нарушений и имеют весьма неблагоприятный прогноз.
Агенезия мозолистого тела относится к патологиям, о которых науке мало что известно. Специалистам неизвестны причины развития подобных аномалий во внутриутробном периоде, они не располагают информацией, которая помогла бы продлить жизнь ребенку. Известны лишь факторы, позволяющие повысить риск развития патологии у плода.
Есть вероятность, что в дальнейшем будут открыты терапевтические методики, способствующие не только облегчению течения заболевания, но и воздействующие на устранение основной причины.
Очень редко нарушение развивается изолировано и обеспечивает больному хороший прогноз. При этом наблюдается положительный рост и развитие детей, у которых патология сопровождается лишь небольшими неврологическими нарушениями. Если сочетаются несколько врожденных пороков развития, то надеяться на то, что ребенок проживет долгую жизнь, нельзя. Последствия и выбор терапевтических методик зависит от того, насколько сильно поражена центральная нервная система.
Профилактика и укрепление сосудов мозга
Сосудистые патологии все чаще возникают и поражают не только пожилых людей, но и молодых. Медики бьют тревогу…
Источник: https://golovaum.ru/zabolevaniya/vrozhdennye/ageneziya-mozolistogo-tela.html
Отсутствие прозрачной перегородки
Список сообщений топика «Отсутствие прозрачной перегородки» форума Хочу ребенка > Усыновление
Автор: Lekka1111 Статус: Новичок Время: 20:54 Дата: 23 Mar 2008
У нас очень смышлённая девочка,абсолютно всё понимает,иногда даже пугает своёй сообразительностью, развивается в соответствии с возрастом, сама кушает, сама одевается,очень много повторяет слов, нам через неделю 2 года, и месяц как мы дома.На прошлой неделе были у психоневролога, так она вообще поставила диагноз под сомнение и направила нас на МРТ, поскольку это более точное исследование.
Автор: Пушистичек Статус: Опытный пользователь Время: 01:17 Дата: 24 Mar 2008
Из этой статьи следует, что вроде бы ничего страшного,нарушения могут быть, а могут не быть и чаще их нет. Единственная на мой взгляд серьезная проблема — сочетание с гипоплазией зрительного нерва, т.е. возможное снижение зрения.
Автор: Anonymous Статус: анонимный пользователь Время: 23:28 Дата: 26 Mar 2008
Не фига себе ничего страшного!
Автор: svetak2 Статус: Новичок Время: 23:55 Дата: 27 Mar 2008
Автор: Anonymous Статус: анонимный пользователь Время: 22:51 Дата: 29 Mar 2008
Автор: МАРковка Статус: Пользователь Время: 12:13 Дата: 31 Mar 2008
Автор: Ogram Статус: Корифей Время: 12:25 Дата: 31 Mar 2008
Автор: Aliviya Статус: Опытный пользователь Время: 18:52 Дата: 30 Mar 2008
О проекте
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФСот 22 мая 2009 г. v.3.4.168
Мы в соцсетях
Контакты
Наш сайт использует файлы cookies, чтобы улучшить работу и повысить эффективность сайта. Отключение файлов cookie может привести к неполадкам при работе с сайтом. Продолжая использование сайта, вы соглашаетесь с использованием нами файлов cookies.
Источник: https://eva.ru/static/forums/115/2008_3/.html
Пороки развития головного мозга — Компьютерная томография мозга
Глава 8. ПОРОКИ РАЗВИТИЯ ГОЛОВНОГО МОЗГА И ЕГО СОСУДОВ
Пороки развития ЦНС или, как их иначе называют, аномалии, возникают в результате нарушения эмбрионального развития.
Под аномалией в настоящее время понимают врожденное, стойкое, не прогрессирующее изменение структуры органа или ткани, присущей данному биологическому типу.
Нарушение в процессе эмбриогенеза последовательности развития нервной трубки зародыша человека и эмбрионального сосудистого сплетения может привести к полному или частичному недоразвитию отдельных мозговых структур или элементов сосудистой сети.
Нарушения правильного развития эмбриона могут быть обусловлены либо генетическими факторами, либо воздействием внешнего повреждающего агента. Значение и удельный вес генетических факторов в возникновении пороков развития еще недостаточно выяснены.
Внешние факторы могут воздействовать как на эмбрион непосредственно, так и через организм матери. Внешними факторами, влияющими на зародыш, могут быть лучевая энергия, лекарственные препараты, травма, высокая или низкая температура, инфекции, перенесенные матерью (краснуха, токсоплазмоз, грипп и др. ).
Наиболее тяжелые пороки развития возникают при действии вредящего агента в начале закладки нервной трубки, а именно на 3—4-й неделе. Порок развития, проявляющийся отсутствием органа или ткани, обозначают термином «аплазия» — прекращение образования новых элементов ткани или как синоним употребляют агенезия — отсутствие некоторых частей тела [Гулькевич Ю. В., Кулаженко В. П., 1974].
Этот порок развития возникает при отсутствии или рассасывании зародышевой закладки. Некоторые виды аплазии не совместимы с жизнью, например анэнцефалия (отсутствие головного мозга), другие, напротив, полностью компенсируются иными структурами и могут не проявляться клинически.
Недоразвитие той или иной структуры или органа определяют термином «гипоплазия» или его синонимом — «гипогенезия».
В настоящем разделе будут описаны лишь те пороки развития, которые могут быть установлены при использовании возможностей компьютерно-томографического исследования.
Агенезия мозолистого тела — отсутствие мозолистого тела может быть полным или частичным.
Компьютерно-томографическая картина весьма характерна: наблюдается увеличение расстояния между передними рогами боковых желудочков (рис. 164, а, б), верхнемедиальные их границы раздвинуты в стороны; III желудочек стоит высоко — между нижнемедиальными контурами передних рогов боковых желудочков.
Агенезия мозолистого тела [Probst E., 1973] обычно не сопровождается клинической симптоматикой.
Агенезия прозрачной перегородки, так же как и мозолистого тела, может быть полной или частичной. Если имеет место полное отсутствие прозрачной перегородки, боковые желудочки мозга составляют одну единую полость. Этот порок развития встречается редко (Снесарев П. Е., 1950; Струков А. П., 1976], чаще обнаруживают частичную агенезию прозрачной перегородки. При этом пороке развития в прозрачной перегородке образуются кисты; киста в переднем ее отделе носит название V желудочка, в заднем отделе — VI желудочка или, по фамилии анатома, впервые в 1851 г. описавшего эту аномалию, — полостью Verge. Наличие полостей в прозрачной перегородке не имеет клинического проявления, выявление этого порока развития может иметь значение только как констатация возможности наличия и других аномалий. Полости в переднем и заднем отделах прозрачной перегородки могут встречаться изолированно, но могут наблюдаться и одновременно; в последнем случае может иметь место узкий канал, соединяющий эти две полости — aqueductus ventriculi Verge.
При компьютерно-томографическом исследовании полости в прозрачной перегородке выглядят как линзообразное образование пониженной плотности, расположенное между контурами передних рогов боковых желудочков (см. рис. 164, 6). Решить вопрос о наличии полости в переднем или заднем отделе прозрачной перегородки, вероятно, может помочь сопоставление последовательных компьютерно-томографических срезов. Полости в прозрачной перегородке чаще всего не сообщаются с боковыми желудочками, но в ряде случаев наблюдают их сообщение с одним или обоими боковыми желудочками, а иногда и с III желудочком, оценить это позволяет контрастная цистернография (см. рис. 164, 6).
а — определяется значительное увеличение расстояния между передними рогами боковых желудочков мозга, верхне-медиальные их границы раздвинуты, между передними рогами боковых желудочков определяется дополнительная тень пониженной плотности линзообразной формы — «полость V желудочка»; б — после эндолюмбального введения контрастного вещества заполнились левый передний рог и «полость V желудочка», что доказывает наличие сообщении между ними.
В отличие от описанных выше аномалий ряд пороков развития ликворосодержащих пространств приводит к появлению клинической симптоматики в связи с тем, что при этом развивается так называемая врожденная гидроцефалия.
Врожденная гидроцефалия — этот термин определяет избыточное накопление ликвора в желудочках мозга — внутренняя гидроцефалия, или в субарахноидальных пространствах — наружная гидроцефалия. Врожденная внутренняя гидроцефалия возникает вследствие порока развития межжелудочковых сообщений: атрезии или сужения отверстий межжелудочкового (Монро), Люшка, Мажанди, а также атрезии или раздвоения водопровода среднего мозга (сильвиева). В результате недоразвития или отсутствия этих образований происходит нарушение ликвороциркуляции и избыточное накопление ликвора в отделах желудочковой системы, расположенных выше аномалии.
При атрезии или сужении одного межжелудочкового отверстия (Монро) развивается гидроцефалия гомолатерального бокового желудочка, при несостоятельности этих; двух межжелудочковых отверстий происходит расширение обоих боковых желудочков; при нарушении проходимости водопровода среднего мозга развивается увеличение обоих боковых и III желудочка (рис. 165, а, б, в, г). При атрезии отверстий Мажанди и Люшка возникает увеличение всех отделов желудочковой системы мозга.
Клиническое проявление врожденной гидроцефалии обусловлено степенью ее выраженности, которая в свою очередь зависит от того, затруднены или отсутствуют сообщения между различными уровнями ликворной системы, а также от уровня, где это происходит. Неврологическая симптоматика бывает многообразна, но на первом месте стоит поражение черепных нервов, возникающее в результате их сдавления мозгом, придавленным к основанию черепа чрезмерно расширенными желудочками. Врожденная гидроцефалия относится к хроническим формам, клиническая симптоматика развивается постепенно, усиливаясь с течением времени.
Ранняя диагностика врожденной гидроцефалии чрезвычайно важна в связи с повышенной ранимостью мозга в раннем возрасте, с одной стороны, и большими компенсаторно-восстановительными возможностями, с другой стороны. Лечение гидроцефалии в зависимости от ее степени и выраженности может быть медикаментозным или хирургическим (путем наложения дренажей). Точная локализация уровня облитерации ликворной системы с помощью КТ имеет решающее значение для выбора метода хирургического лечения.
Наиболее точно, быстро и необременительно для пациента позволяет оценить состояние всех отделов ликворной системы и уровень затруднения ликвороциркуляции компьютерно-томографическое исследование [Laffey P. et al., 1976].
В настоящее время ряд сочетаний клинических симптомов, наблюдаемых при определенном виде аномалии, выделен в самостоятельные нозологические формы. Так, например, комплекс симптомов, возникающих при атрезии отверстий Л юшка и Мажанди: птоз, паралич лицевого нерва, застойные соски зрительных нервов в сочетании с врожденной гидроцефалией — увеличение всех отделов желудочковой системы, получил название синдрома Dendy—Walker [В. И. Ветощук, 1976].
Сочетание аномалии шейного отдела позвоночника (окципитализация I шейного позвонка и высокое стояние зубовидного отростка II шейного позвонка) с пороком развития ЦНС и ликворных пространств (каудальное смещение мозжечка, мозгового ствола и IV желудочка с наличием удлинения сильвиева водопровода и сопутствующей гидроцефалии — увеличение боковых и III желудочков мозга) описано как синдром Arnold—Chiari.
Врожденная внутренняя гидроцефалия нередко сочетается с другим видом аномалии—порэнцефалией.
165. Внутренняя гидроцефалия. Нормальная конфигурация IV желудочка в резкое расширение III и боковых желудочков мозга, включая нижние рога (а, б, в, г — разные уровни срезов).
166. Порэнцефалия неясного генеза. Вблизи переднего рога правого бокового желудочка, сливаясь с ним, определяется образование округлой формы с четкими контурами, по плотности равное ликвору (а, б — разные уровни срезов).
Порэнцефалия — патологические кистозные полости разной формы и величины, расположенные в веществе мозга и содержащие церебрально-спинальную или кистозную жидкость [Иргер И. М., 1974].
Возникают порэнцефалии в результате нарушения формирования полушарий головного мозга. При этом отдельные участки головного мозга вовсе не развиваются [Снесарев П. Е., 1950]. Различают врожденные истинные и врожденные ложные порэнцефалии. Первые, как уже было сказано, образуются в результате нарушения эмбриогенеза, вторые — врожденные ложные порэнцефалии являются следствием кровоизлияния или ишемического повреждения мозга (постинфарктная киста), последние чаще наблюдаются в бассейне средней мозговой артерии |Шамбуров Д. А., 1960].
Врожденная ложная порэнцефалия может возникнуть в разные периоды развития плода. Повреждающим фактором чаще является внутриутробная асфиксия и родовая травма. В отличие от истинных врожденных порэнцефалии, которые сообщаются с желудочковой системой, ложные порэнцефалии не сообщаются с желудочками мозга [Снесарев П. Е., 4950; Силяева Н. Ф., 1970].
Диагноз врожденной истинной порэнцефалии при компьютерно-томографическом исследовании может быть поставлен при выявлении патологической зоны округлой формы с четкими контурами, по плотности равной ликвору, сообщающейся с полостью желудочков (рис. 166, а, б) [Laifey P. et al., 1976]. Наличие или отсутствие сообщения с желудочковой системой в ряде случаев приходится уточнять с помощью цистернографии.
Другой вид аномалии — микрогирия — дает томографическую картину чрезмерного накопления цереброспинальной жидкости в субарахноидальном пространстве. При этом пороке развития наблюдается недоразвитие извилин головного мозга. При КТ в этих случаях обнаруживают уменьшение объема соответствующего отдела мозга, а на месте, где в норме определяется мозговое вещество, выявляют зону пониженной плотности с коэффициентом поглощения, равным ликвору (рис. 167, а, б), что отображает истинное положение вещей, так как в этом случае происходит замещение свободного в черепной коробке пространства ликвором. В связи с этим, несмотря на наличие разницы объемов между двумя полушариями мозга, не происходит дислокации срединных структур мозга и желудочковой системы.
Источник: https://lekmed.ru/info/arhivy/kompyuternaya-tomografiya-mozga-25.html
Прозрачная перегородка головного мозга
Мозг человека – невероятно сложный орган, который, несмотря на многие годы исследований, до конца не изучен. Огромное количество отделов, находящихся в этом органе, отвечают за осуществление разных функций организма. Они тесно друг с другом связаны, поэтому сбой в работе одного отдела может повлечь за собой нарушение в другом. Одно из весьма распространенных заболеваний, которое определяется у четверти пациентов, прошедших МРТ мозга – это киста прозрачной перегородки головного мозга. Что она собой представляет?
Данное заболевание – врожденный порок развития. Он представляет собой образование в межжелудочковой перегородке, которое располагается между слоями мозговой оболочки. Прозрачная перегородка головного мозга – это мозговая ткань, которая имеет вид двух тонких пластин. Между этими пластинами находится полость в виде щели – она расположена между мозолистым телом и передней частью мозга. Киста прозрачной перегородки – это скопление жидкости в щелевидной полости. Место, где расположена эта область, в результате определенных причин изолируется и там начинает накапливаться жидкость из-за градиента давления. После того, как данная полость достигнет определенных размеров, происходит сдавливание окружающих тканей. Может произойти сдавление венозных сосудов, повышение внутричерепного давления. Если это не предотвратить, передавленные сосуды вызывают изменения в ткани мозга, а это становится причиной усугубления симптомов и повышения их количества.
Распространенность заболевания
Данное заболевание – одно из самых распространенных: у новорожденных детей находят кисту перегородки в 60% случаев, а при недоношенности – у всех детей. Со временем она проходит, но у многих остается и если заболевание протекает бессимптомно, человек даже не догадывается о наличии данного недуга.
Часто кисту находят совершенно случайно: специалисты ее не относят к патологии и протекает она совершенно без каких-либо симптомов. Но в некоторых случаях киста увеличивается и достигает таких размеров, когда появляется определенная симптоматика: боли в голове, раздражительность, шум в ушах, потеря памяти, ухудшение слуха.
Виды образований
Выделяют такие разновидности образований головного мозга данного типа:
- арахноидальная киста;
- ретроцеребеллярная киста;
- прочие ликворные кисты.
Киста прозрачной перегородки большинством специалистов относится к определенному виду арахноидальных кист. В зависимости от расположения киста может быть передних отделов межжелудочковой перегородки, либо простираться до мозжечка и мозолистого тела.
По происхождению киста может быть приобретенной или врожденной. Приобретенное заболевание появляется в результате воспалительных процессов в мозговой оболочке, травм, кровоизлияний или сотрясений. Место возникновения данного типа кист – самая безопасная часть мозга. Однако при выявлении такого заболевания желательно, чтобы пациент получил консультацию нейрохирурга и невролога.
Симптомы заболевания
Если киста прозрачной перегородки врожденная, то это вариант нормы и протекает он без каких-либо симптомов. Соответственно, никакого лечения не требуется. Но в том случае, когда киста появилась в результате воспаления, травмы или какого-то заболевания, возможны частые головные боли, ощущение сдавливания в голове, шум в ушах и прочие признаки.
Особенность такого диагноза – возможный бесконтрольный рост кисты. Это может создать давление на какой-либо отдел мозга и нарушить его нормальную работу. В данном случае требуется постоянный контроль образования с помощью магниторезонансного томографа. Врачи рекомендуют проходить такое исследование раз в полгода или раз в год.
Как правило, локализация кисты довольно типична и не вызывает каких-либо затруднений при диагностике. Иногда обнаруживают полости гигантских размеров, в таких случаях требуется проведение нормализации этой области хирургическим путем, чтобы можно было судить о причинах возникновения данной аномалии и ее точной локализации.
Помимо МРТ достаточно информативным считается метод исследования компьютерная томография мозга. Врачом могут быть назначены дополнительные диагностические процедуры: ЭКГ, УЗИ мозга, анализ крови и контроль давления.
Если на одном из последующих МРТ выражен рост образования, это говорит о том, что негативное воздействие на головной мозг продолжается. В данном случае врач должен найти причину роста кисты. При помощи МРТ выявить причину не удастся: необходимо провести ряд дополнительных исследований. Надо выявить возможный воспалительный процесс, нарушения в работе системы кровообращения или наличие аутоиммунных заболеваний. В выявлении причины данной аномалии помогают исследование крови на холестерин, сердца при помощи ЭХО-КГ и ЭКГ, а также исследуют кровоток в сосудах мозга на УЗДГ. Обязательно проверяют свертываемость крови и наличие инфекций.
Лечение кисты
К лечению приступают сразу же после выявления причины роста кисты. Чаще всего лечение консервативное и заключается оно в приеме лекарственных препаратов. Применяют лекарства ноотропного воздействия, а также рассасывающие препараты. В половине случаев собственно киста не требует лечения, врачи назначают препараты для лечения того недуга, который провоцирует ее рост. Кроме этого применяются препараты, которые улучшают отток жидкости из данной полости мозга, и лекарства, снижающие внутричерепное давление. Применяются диуретики (например, маннит) и стимулирующие мозговое кровообращение препараты (стугерон, актовегин).
Если данные методы не приводят к необходимым результатам, рекомендуется оперативное вмешательство. Операция состоит в следующем: в желудочек, который граничит с кистой, вводят зонд и с его помощью в стенках образования создают отверстия, через которые жидкость уходит в полость желудочков мозга, в результате чего полость кисты становится меньше. Эффективность такой операции доказана для кист однокамерного строения. Почти в 80% случаев такое лечение приводит к хорошим результатам. Однако, в отдельных случаях сомкнутые после дренирования стенки кисты могут снова перекрыть созданное отверстие. В данном случае показана повторная операция, при которой в область желудочков и кисты вводится специальная трубка, которая служит для дренирования и предотвращает последующее скопление жидкости в указанных полостях.
Профилактика
Как таковых профилактических мер, предупреждающих появление кисты прозрачной перегородки мозга, не существует. Необходимо избегать травм, инфекций, способных спровоцировать данное образование. Если киста обнаружена, требуется регулярно консультироваться с неврологом, каждые 6 месяцев или год в зависимости от динамики заболевания. Также нужен мониторинг кисты с помощью КТ или МРТ.
Если пациент перенес операцию по удалению ликвора из такого образования, каждые 4 или 6 месяцев необходимо посещать нейрохирурга и невролога. Для предотвращения приобретенного заболевания избегайте травмоопасных видов спорта, вовремя обращайтесь в лечебное учреждение при подозрении на воспалительные процессы, вовремя начинайте лечение воспалительных заболеваний.
Источник: https://headache.su/prozrachnaya-peregorodka-golovnogo-mozga.html
Агенезия прозрачной перегородки головного мозга последствия
Среди аномалий развития мозга одним из самых часто встречающихся заболеваний является врожденная структурная патология, агенезия мозолистого тела, при которой имеет место нарушение ассоциативных связей между двумя полушариями.
Оглавление:
Заболевание, связанное с аномальным развитием головного мозга, врожденное, достаточно редкое, проявляющееся в полном или частичном отсутствии структурного образования, соединяющего полушария мозга, носит название адгезии мозолистого тела.
Мозолистое тело объединяет полушария головного мозга
В норме мозолистое тело, или большая спайка, представлено плотным сочленением нервных волокон, объединяющим полушария мозга, левое и правое, обеспечивает координацию между ними.
Формирование этой структуры с точки зрения морфологии соответствует периодунедели беременности, начало дифференциации ткани мозолистого тела относят к середине шестой недели.
Данная патология может иметь разную степень структурного проявления и выражаться в виде тотального отсутствия, частичного (гипогенез) либо неправильного (дисгенезия) формирования, недоразвития (гипоплазия) мозолистого тела.
Вместо нормальной структуры, которая выглядит как широкая плоская полоса, большая спайка приобретает вид укороченных перегородок или прозрачных столбов свода.
Как правило, точно определить причину врожденного структурного порока развития мозга, затруднительно.
Предрасполагающие факторы
- Наследственность (семейные случаи проявления, с наследованием по типу аутосомного или сцепленного с Х-хромосомой)
- Спонтанные мутации
- Перестройка хромосом
- Внутриутробные инфекции (чаще вирусной природы) или травмы
- Воздействие токсических веществ, тератогенный эффект лекарственных средств в течение утробного развития
- Фатальный алкогольный синдромом у плода (из-за алкоголизма матери в течение беременности)
- Дефицит питательных веществ у плода
- Нарушения обмена веществ у матери
На сегодняшний день однозначно назвать причину агенезии мозолистого тела не представляется возможным; можно лишь выделить факторы, обуславливающие ее возникновение.
Познакомиться со строением головного мозга вы можете, посмотрев предложенное видео.
Симптомы и диагностика
Клиника болезни имеет различный характер проявления, в зависимости от этого может быть выявлена при тяжелой форме в детском возрасте, обычно до двух лет, либо у взрослых, бессимптомно и порой совершенно случайно.
Дети, заболевание у которых по тем или иным причинам не было диагностировано в пренатальный период, при рождении выглядят здоровыми, их развитие соответствует норме до достижения ими трех месяцев.
Именно на данном этапе появляются первые симптомы болезни, обычно в виде так называемых инфантильных спазмов, разновидности приступов эпилептического характера, припадков.
Симптоматика
- Прерывание формирования и дальнейшего развития структуры мозолистого тела на первых стадиях
- Развитие порэнцефалии, дефекта мантии мозга
- Гидроцефалия – отсутствие способности отслеживания глазами, позднее – отсутствие движений произвольного характера
- Атрофические явления нервов, зрительных и слуховых
- Микроэнцефалия
- Появление новообразований, кист в районе полушарий
- Полимикрогирия (недостаточно сформированные извилины)
- Преждевременное, раннее половое развитие
- Проявление синдрома расщепления позвоночника
- Проявление синдрома Айкарди
- Развитие липом
- Патология органов желудочно-кишечного тракта, опухолеобразование
- Замедление, а затем торможение психомоторного развития
- Проявления в различной степени отсталости, умственной и физической
- Нарушения координации
- Задержки развития, аномалии различных органов
- Низкий мышечный тонус
- Аномалии скелета
У пациентов с сохранением интеллекта и двигательных функций проявление аномалии заключается в нарушении обмена информацией между полушариями, например, в затруднениях, которые испытывает правша, при просьбе обозначить по названию какой-либо предмет, находящийся в левой руке.
Диагностируют болезнь путем сканирования головного мозга
Диагностика заболевания может быть выявлена при выполнении процедуры сканирования головного мозга.
Проведение пренатальной диагностики такой аномалии как агенезия мозолистого тела сопряжена с большими трудностями. Чаще всего диагностируют аномалию на этапе второго-третьего триместра беременности.
В качестве основного метода используют метод эхографии, находят применение также процедуры МРТ, УЗИ.
Проведение процедуры эхографии в пренатальный период позволяет диагностировать далеко не все случаи заболевания, в том числе из-за особенностей предлежания плода.
Кроме того, при частичной агенезии обнаружить дефект еще более затруднительно.
Затрудняет диагностику заболевания то обстоятельство, что агенезия достаточно часто сочетается с целым рядом пороков развития, с различными генетическими симптомами.
Для получения полной картины обследования в случае подозрения на наличие аномалии необходимо выполнять кариотипирование, а также тщательный ультразвуковой анализ, диагностики с использованием магнитно-резонансной томографии.
Сочетание различных современных методов обследования позволяет с большей достоверностью диагностировать случаи агенезии мозолистого тела в пренатальный период.
Агенезия мозолистого тела: лечение и прогноз
На сегодняшний день не существует эффективных методов лечения заболевания.
Лечение направлено на минимальное проявление симптомов болезни
Лечебные мероприятия состоят в терапии серьезных симптомов, сведения их к минимальному проявлению.
Медикаментозные средства
- Антиэпилептического ряда
- Из группы бензодиазепинов
- Фенобарбитал
- Кортикостероидные гормоны
К сожалению, часто лечение малоэффективно, и даже использование сильнодействующих лекарственных средств не приносит желаемых результатов.
Для коррекции состояния пациента может потребоваться проведение различных хирургических вмешательств, применение методов физиотерапии, лечебной физкультуры.
Прогноз для пациентов с агенезией мозолистого тела во многом зависит от типа аномалии. При отсутствии сочетания заболевания с патологией какого-либо типа можно говорить о достаточно благоприятном прогнозе.
Если имеет место сочетание агенезии и другой патологии, о благоприятном прогнозе речь не идет, в таких случаях проявления нарушений интеллекта, неврологических проблем, задержки развития и остальных симптомов проявляются с большой частотой.
Лечение пациентов с агенезией мозолистого тела в настоящее время носит симптоматический характер и не является действенным.
Патология мозга, агенезия мозолистого тела, может быть отнесена к группе заболеваний с множественными аномалиями развития и неблагоприятным прогнозом.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Читайте о здоровье:
Напиши в комментарии, что думаешь
Поиск по сайту
Почтовая рассылка
Давайте дружить!
прямого разрешения администрации журнала «Докоторам.нет»
Источник: https://doctoram.net/content/ageneziya-mozolistogo-tela-v-chem-opasnost-zabolevaniya.html
Отсутствие прозрачной перегородки
О проекте
Мы в соцсетях
Контакты
Агенезия прозрачной перегородки головного мозга
Что это за болезнь
- Первый случай более легкий. Больной сохраняет интеллектуальные способности и двигательную активность. Агенезию в этом случае можно выявить по наличию сбоев передачи импульсов от одного полушария к другому. Например, если больной является левшой, то он не может понять, что находится в его левой руке.
- Второй случай, кроме агенезии, сопровождается другими пороками развития органа, наблюдаются серьезные нарушения в передвижении нейронов и водянка головного мозга. Больной при этом ощущает приступы судорог, его умственное развитие замедляется.
- в результате процесса спонтанной мутации;
- при генетической предрасположенности к болезни;
- под воздействием перестройки хромосом;
- из-за употребления токсических медикаментов в период вынашивания ребенка;
- из-за недостатка питательных веществ во время беременности;
- в случае травмы беременной или заражения вирусными инфекциями;
- из-за нарушения обмена веществ в организме женщины;
- из-за употребления алкогольных напитков и курения во время вынашивания плода.
Как проявляется патологический процесс
- Происходят атрофические процессы в слуховых и зрительных нервах.
- В месте соединения полушарий мозга образуются кистообразные полости и опухоли.
- Наблюдается недостаточное развитие тканей мозга.
- Повышается склонность к судорожным приступам, которые очень тяжело переносятся.
- Есть нарушения в виде лицевого дизморфизма.
- Органы зрения недостаточно развиты.
- В полушариях мозга возникают кисты.
- В глазном дне есть патологические нарушения.
- Психомоторное развитие замедляется.
- В коре головного мозга образуются аномальные щели.
- Могут возникать липомы. Это доброкачественные новообразования, состоящие из жировых клеток.
- Желудочно-кишечный тракт неправильно развит, и в нем могут быть новообразования.
- Рано наступает половое созревание.
- Тонус мышц на низком уровне.
- Нарушена координация движений.
Как ставят диагноз
- Эхографию. Процедура заключается в изучении структуры органа с помощью ультразвуковых волн. Но она позволяет выявить проблему не во всех случаях. Если наблюдаются частичные аномалии развития, то заметить их с помощью этого исследования достаточно трудно.
- Ультразвуковое исследование.
- Магнитно-резонансную томографию.
Лечится ли эта аномалия?
- Бензидиазепинов. Это психоактивные вещества, которые обладают снотворными, седативными, миорелаксическими и противосудорожными свойствами.
- Фенобарбитала. Это барбитурат противоэпилептического действия. Он снижает частоту приступов, если есть инфантильные спазмы.
- Кортикостероидных гормонов. Таких, как Преднизолон, Дексаметазон. Их обычно сочетают с антиэпилептическими средствами.
- Нейролептиков. С помощью которых устраняют психотические расстройства.
- Диазепама. Он помогает уменьшить поведенческие расстройства.
- Ноотропов, которые оказывают специфическое воздействие на психические функции головного мозга. Обычно применяют лечение Пирацетамом или Семаксом. Они способствуют улучшению питания тканей головного мозга, что положительно отражается на его функционировании.
- Нейропептидов. Чаще всего используют Церебролизин.
Прогноз и последствия
Профилактика и укрепление сосудов мозга
Виды повреждений прозрачной перегородки мозга
Диагностическая ценность мозговой структуры
Особенности течения кисты прозрачной перегородки
- преимущественно бессимптомное течение;
- присутствие кисты у приблизительно половины доношенных малышей и практически у всех ребят, которые родились раньше предполагаемого срока;
- в большинстве случаев ликвидируется самостоятельно, не требуя терапии.
- боль головы распирающего характера, которая возникает при сдавливании структур мозга;
- нарушение функций зрительного, слухового анализаторов – пациент жалуется на снижение качества зрения и плохой слух;
- возможно ощущение шума в голове.
Отсутствие или недоразвитость мозговой перегородки
- наследственный фактор, различные мутации;
- инфекции матери, прием некоторых препаратов (Фенитоин, Триметадион и другие) в первые недели после зачатия;
- в меньшей степени имеет влияние недостаточное питание, злоупотребление алкоголем.
- формирование микроцефалии;
- порэнцефалия – образование полостей, кист, заполненных ликвором;
- атрофия (разрушение) слуховых, зрительных нервов;
- проблемы с формированием извилин.
Для больных детей также характерно раннее половое созревание и возникновение патологических приступов по типу эпилепсии.
Пороки развития головного мозга — Компьютерная томография мозга
Особенности развития агенезии прозрачной перегородки головного мозга у плода и последствия для ребенка
Причины развития патологии
- Наследственность
- Мутации
- Внутриутробные инфекции
- Недостаточное поступление питательных веществ к плоду
Клинические проявления
- Появление порэнцефалии
- Микроэнцефалия
- Недостаточное формирование извилины
- Синдром Айкарди
- Атрофия зрительных и слуховых нервов
Диагностика
Лечение и прогноз
Добавить комментарий Отменить ответ
В продолжение статьи
Мы в соц. сетях
Комментарии
- ГРАНТ – 25.09.2017
- Татьяна – 25.09.2017
- Илона – 24.09.2017
- Лара – 22.09.2017
- Татьяна – 22.09.2017
- Мила – 21.09.2017
Темы вопросов
Анализы
УЗИ / МРТ
Новые вопросы и ответы
Септохиазмальная, септооптическая дисплазия головного мозга
В последние годы, благодаря возможностям современных методов диагностики, некоторые пороки развития можно заподозрить еще до рождения ребенка или в его первые месяцы жизни. Это позволяет провести своевременную операцию или назначить корректирующую терапию. Иногда достаточно и одного лишь врачебного наблюдения. К таким заболеваниям относится и септохиазмальная дисплазия.
Септо-хиазмальная дисплазия
Эта патология в мировой медицинской литературе более известна под названием септо-оптической дисплазии. Ее второе название – de Morsier’s syndrome, или синдром Морсиера.
Впервые пациент с таким нарушением был описан другим врачом в 1941 году. А в 1956 году de Morsier исследовал группу больных со сходными симптомами и ввел в литературу новый термин «септо-оптическая дисплазия», или СОД. В дальнейшем, в 1970 году, врач по фамилии Hoyt провел наблюдения за пациентами, у которых помимо СОД, отмечались такие проявления:
- Гипофизарный нанизм.
- Задержка развития.
- Неонатальные гипогликемические судороги.
Все эти симптомы он связал с поражением гипофиза и, как следствие, нарушением гормонального обмена.
Септо-оптическая дисплазия относится к порокам развития головного мозга. Она захватывает его переднюю часть и обычно развивается уже в конце первого месяца беременности. Также синдром Морсиера может сопровождаться и пороками развития сосудов головного мозга.
Характеристика СОД
Септо-оптическая дисплазия затрагивает переднюю часть головного мозга. Она включает в себя три основных структурных нарушения:
- Недоразвитие, или гипоплазию зрительных нервов.
- Отсутствие прозрачной перегородки (специальной мембраны, отделяющей передние отделы мозга).
- Нарушение строения и функции гипофиза.
Эти три нарушения могут встречаться одновременно у одного пациента или в определенной комбинации, однако главным всегда является гипоплазия зрительного нерва.
Несмотря на кажущееся обширное поражение структур мозга, синдром Морсиера не всегда проявляется выраженными жалобами. Пациенты могут отмечать следующие симптомы:
- Снижение зрения – одностороннее или двустороннее.
- Невозможность фиксировать взгляд.
- Косоглазие.
- Нистагм.
- Нечеткость зрения.
- Различные глазные аномалии (например, зрачка).
- Суженные поля зрения.
- Расстройство терморегуляции.
- Судороги.
- Мышечную гипотонию.
- Гипербилирубинемию.
- Умственную отсталость.
- Аутизм.
В детском возрасте при септо-оптической дисплазии нередко наблюдаются судорожный синдром, задержка развития и роста, полового созревания, нарушения зрения.
Гипоплазия зрительного нерва
Недоразвитие зрительного нерва – это патогномоничный и обязательный симптом при синдроме де Морсиера. Наиболее часто встречается гипоплазия диска зрительного нерва – распространенная врожденная аномалия в практике врачей-педиатров, приводящая к различным проблемам со зрением.
Как правило, для этой патологии характерно уменьшение количества аксонов, но при этом мезодермальные элементы и глиальная ткань не меняются.
Частым симптомом при СОД является генерализованное сужение зрительных полей или их частичные дефекты, что пациенты ощущают, как нарушение бокового зрения. Иногда отмечается комбинация этих признаков.
И мальчики, и девочки страдают этой патологией с одинаковой частотой. Причем поражаться может как один глаз, так и оба.
Ассиметричная гипоплазия зрительного нерва, как правило, проявляет себя не ярко. В случае, если имеет место двустороннее недоразвитие, симптоматика может быть грубой. Обычно при такой форме заболевания врач отмечает выраженное снижение остроты зрения, часто в комбинации с нистагмом.
При офтальмоскопии зрительный диск при этом пороке развития значительно уменьшен в размере, имеет серо-бледную окраску.
Иногда гипоплазия диска может сочетаться с его атрофией – частичной или распространенной. В этом случае зрение будет страдать в значительной степени, возможно развитие слепоты.
Важной отличительной чертой СОД является непрогрессирование нарушений зрения.
Прозрачная перегородка
Прозрачная перегородка – это структурное образование в головном мозге. Она представляет собой тонкую мембрану, которая выполняет две основные функции:
- Разделяет передние желудочки головного мозга.
- Отвечает за прикрепление к своду черепа особой структуры – мозолистого тела.
Что происходит при отсутствии прозрачной перегородки? Лишившись необходимой поддержки, столб свода перемещается на дно передних желудочков, которые объединяются в один, значительно превосходящих их по размерам.
Структурно прозрачная перегородка представляет собой проводящие пути и глию, она закладывается и формируется только у высших приматов. Функции этого образования и на сегодняшний день до конца не изучены. Отсутствие прозрачной перегородки не всегда проявляется клинически.
В связи с этим даже при обнаружении такой патологии при ультразвуковом исследовании врач не может дать прогноз относительно дальнейшего развития ребенка, его интеллектуально-мнестических возможностях и других особенностях психики.
При выявлении септо-хиазмальной дисплазии с отсутствием прозрачной перегородки необходимо тщательное исследование других структур головного мозга, чтобы исключить такие заболевания, как шизэнцефалия или голопрозэнцефалия. Если полушарные и другие дефекты при обследовании не выявляются, можно говорить о более благоприятном прогнозе.
Несмотря на многочисленные проводимые исследования, ученым и врачам не удалось выявить типичные для отсутствия прозрачной перегородки симптомы.
В опытах над животными последние демонстрировали нарушения пространственной адаптации, однако при клинических наблюдениях за детьми разного возраста такой закономерности выявить не удалось.
Лишь один пациент (из описанных в медицинской литературе) отмечал сложности с ориентацией в незнакомом месте. Однако в привычной обстановке – например, дома, в детском саду и школе – никаких проблем в ориентировании не испытывал.
При наблюдениях за больными с септо-оптической дисплазией не было выявлено существенных отличий в симптомах, независимо сопровождался ли синдром де Морсиера отсутствием перегородки или нет.
И все же некоторые медицинские обзоры указывают на высокую вероятность следующих симптомов у лиц с таким дефектом головного мозга:
- Та или иная степень умственной отсталости.
- Неспособность обучаться, быстро адаптироваться к изменяющейся обстановке.
- Неврологические нарушения.
Гипофизарная недостаточность
Нарушение строения и функции гипофиза не всегда сопровождает синдром де Морсиера. Однако, если эта патология присутствует, у пациентов обычно выявляются специфические нарушения.
Как правило, это следующие дисгормональные проявления:
- Низкое содержание кортизола.
- Недостаток гормона роста и адренокортикотропного гормона (АКТГ). Это нарушение в той или иной степени характерно для 90% больных этой патологией.
- Гипотиреоз из-за сниженного уровня тиреотропного гормона (ТТГ). Встречается примерно в половине случаев СОД.
Эти проявления связаны с нарушенной работой двух чрезвычайно важных структур головного мозга – гипоталамуса и гипофиза. Гипоталамо-гипофизарное взаимодействие отвечает за выработку множества гормонов, определяющих работу всех систем в организме, терморегуляцию и другие важнейшие жизненные функции.
СОД с патологией гипофиза может привести к снижению уровня сахара крови – гипогликемии, угнетению работы щитовидной железы, недостаточности надпочечников, проблемам полового созревания – пубертата.
Пубертат
Для септо-оптической дисплазии с гипоталамо-гипофизарными нарушениями характерно ранее половое созревание – преждевременное начало пубертата.
Обычно это связано с несвоевременным и повышенным выделением в кровь особых гормонов – лютеинизирующего и фолликулостимулирующего (ЛГ и ФСГ).
Необычно ранний пубертат при синдроме де Морсиера проявляется следующими симптомами:
- Ускоренным ростом.
- Ранним формированием точек окостенения и скелета.
- Опережением костного возраста.
- Половым созреванием раньше срока.
В итоге это приводит к преждевременному закрытию зон роста и малорослости.
Аномально ранний пубертат может отрицательно сказаться на здоровье и общем развитии ребенка. Поэтому при подтвержденной септо-оптической дисплазии он должен состоять на диспансерном учете у эндокринолога для регулярного врачебного наблюдения и лечения.
Причины развития СОД
В течение нескольких лет врачи пытались выявить причину возникновения септо-оптической дисплазии у пациентов. Однако единый фактор определить так и не удалось.
На сегодняшний день синдром де Морсиера считается мультифакториальной патологией. К его развитию могут привести следующие заболевания и состояния:
- Наркомания с употреблением токсичных препаратов во время беременности.
- Употребление антиконвульсантов.
- Пристрастие к алкоголю в период вынашивания ребенка.
- TORCH-инфекции у будущей матери (токсоплазмоз, краснуха, герпес, цитомегаловирус).
- Гестационный сахарный диабет.
- Лечение хинином в высоких дозах при беременности (этот препарат способен вызвать атрофию зрительного нерва).
- Молодой возраст матери.
В ходе исследований было выявлено, что наиболее часто дети с септо-оптической дисплазией рождались у матерей в возрасте от 16 до 23 лет. Как правило, речь шла о первой беременности, без каких-либо нарушений. Именно такое неосложненное течение вынашивания и позволило выдвинуть теорию о молодом возрасте матери как факторе риска.
Кроме того, септо-оптическая дисплазия нередко сопровождает другие пороки головного мозга и сосудистые нарушения в этой области.
Ассоциация с другими пороками
При выявлении синдрома де Морсиера нередко обнаруживаются и такие пороки головного мозга, как шизэнцефалия и порэнцефалия. При порэнцефалии в веществе полушарий можно обнаружить так называемые порэнцефалические кисты.
Шизэнцефалией называют тяжелый врожденный порок головного мозга, при котором в коре образуются расщелины продольной направленности – от мозговой поверхности до желудочков.
Как правило, в основе этой патологии лежат поражения мозга в первом триместре беременности – на сроке 7–8 недель.
В это время происходит формирование прозрачной перегородки и зрительных нервов. И любое воздействие – инфекции, токсины, нарушение кровоснабжения – способно отрицательно на нем сказаться. Разрушение нервных волокон на раннем сроке беременности вызывает гипоплазию и атрофию зрительного нерва.
Также на возникновение септо-оптической дисплазии оказывают значимое влияние нарушения кровотока в этой зоне.
Нарушение кровотока
Нарушение кровотока также способствует возникновению септо-оптической дисплазии. Такие структуры головного мозга, как прозрачная перегородка, зрительный нерв и, особенно, гипофиз чрезвычайно чувствительны к сосудистым нарушениям. Их кровоснабжение весьма обильное за счет окружающих сосудистых сплетений.
При недостаточном притоке крови развитие и формирование этих структур замедляется и нарушается, что приводит к гипоплазии или агенезии, как в случае с отсутствием прозрачной перегородки.
Основным сосудом, кровоснабжающим эту зону мозга, является передняя мозговая артерия. Пороки ее формирования ассоциированы с септо-оптической дисплазией.
Также в некоторых случаях врачи связывают возникновение этой патологии с генетическими аномалиями.
Генетические аномалии
Было установлено, что синдром де Морсиера может быть связан с генетической поломкой. В настоящее время этот причинный фактор доказан. Более того, возможности современной медицины позволяют установить поврежденный ген и, таким образом, дать родителям ответ о возможном наследовании этой патологии другими детьми.
При септо-оптической дисплазии изменения затрагивают ген HESX1. Под влиянием неуточненных факторов в нем могут произойти мутации, следствием которых становится нарушение развития передних отделов головного мозга.
Ген HESX1 относится к группе эмбриональных генов. Именно они отвечают за правильное формирование мозговых структур в первом триместре беременности. Кроме переднего отдела головного мозга, под их контролем находится гипофиз и осевая дифференцировка эмбриона.
На сегодня в медицине известны четыре вида мутаций в этом гене. Все они влекут за собой септо-оптическую дисплазию, которая наследуется по рецессивному типу и не связана с полом. При родителях-носителях мутантного гена вероятность рождения больного малыша составляет 25%. В случае если один из родителей болен, а второй-носитель, частота наследования возрастает и составляет 50%. Если при болезни у одного партнера, второй не имеет мутаций в гене HESX1, все дети окажутся носителями патологии без клинических проявлений.
Диагностика
Впервые о возможной септо-оптической дисплазии будущей матери может сообщить врач ультразвуковой диагностики. Этот диагноз устанавливается еще во время беременности, если обследование проводилось с использованием современной аппаратуры, и квалификация специалиста достаточно велика.
После рождения ребенка диагноз СОД подтверждается при помощи магнитно-резонансной томографии.
Настороженность в отношении этого порока должна быть, в первую очередь, у педиатра и детского офтальмолога. Именно к ним обращаются родители больного ребенка, поскольку основной жалобой при синдроме де Морсиера будет снижение зрения. Если подтверждается одно- или двусторонняя гипоплазия зрительного нерва, маленького пациента необходимо обязательно направить на консультацию детского эндокринолога и невропатолога для уточнения диагноза. Кроме того, им проводится комплексное офтальмологическое исследование с определением полей зрения.
В настоящее время возможна генетическая диагностика СОД, в том числе и пренатальная. Мутации в гене HESX1 определяются прямым автоматическим секвенированием. Поиск может проводиться у детей, родителей или близких родственников.
Лечение
Специфического лечения синдрома де Морсиера не существует. Никакие таблетки не способны восстановить развитие зрительного нерва или отсутствующую прозрачную перегородку.
При подтвержденном диагнозе септо-оптической дисплазии такой ребенок должен находится под контролем эндокринолога и невропатолога для своевременного выявления сопутствующих нарушений и их медикаментозной коррекции. Особенно это актуально для дисгормональных состояний.
Таким пациентам иногда бывает нужна заместительная терапия – например, при недостатке ТТГ, АКТГ, гормона роста. Это позволяет компенсировать функцию щитовидной железы, не допустить развития малорослости.
Связь с другими синдромами
Септо-оптическая дисплазия может проявляться как изолированная аномалия головного мозга, однако иногда она наблюдается в ассоциации с другими синдромами. К ним относят:
- Айкарди-синдром.
- Сочетание СОД с брахидактилией (короткопалостью) типа B и умственной отсталостью.
- Синдром порэнцефалии с отсутствием прозрачной перегородки.
- Голопрозэнцефалия.
Характеристика синдромов
При Айкарди-синдроме наблюдаются характерные проявления, которые позволяют быстро установить диагноз. К ним относят:
- Агенезию (отсутствие) мозолистого тела в головном мозге.
- Судорожный синдром – инфантильные спазмы.
- Хориоретинальные углубления.
Обычно это заболевание поражает девочек, сочетается с СОД и отсутствием прозрачной перегородки.
Брахидактилией типа B называют настолько короткие пальцы на ногах и руках, что они выглядят, как ампутированные. Это заболевание наследуется по аутосомно-доминантному пути – при наличии патологии у одного из родителей она передается детям с вероятностью 50%. В некоторых случаях бывает 100% наследование этого признака.
В сочетании с СОД и симметричным поражением конечностей синдром легко диагностируется, в противном случае – признаки могут быть выражены неявно.
Синдром порэнцефалии с отсутствием прозрачной перегородки по своей клинике и течению отличается от изолированной септо-оптической дисплазии. Как правило, манифестным признаком является атрофия зрительного нерва при нормальных размерах его диска. Эндокринная патология практически никогда не проявляется. Однако на практике этот синдром бывает сложно отличить от болезни де Морсиера.
При голопрозэнцефалии страдает разделение головного мозга на отделы и соответствующие полушария. Септо-оптическую дисплазию многие врачи рассматривают как отдельную форму этой тяжелой аномалии, связанную с неправильной закладкой структур мозга в начале беременности.
Синдром Морсиера является пороком головного мозга, который невозможно вылечить консервативным или оперативным путем. Однако комплексное наблюдение ребенка соответствующими специалистами позволит вовремя скорректировать последствия этой аномалии и улучшить качество его жизни.
Источник: https://moyskelet.ru/bolezni/drugie/septoxiazmalnaya-displaziya.html
Септохиазмальная, септооптическая дисплазия головного мозга
Септо-хиазмальная дисплазия
- Гипофизарный нанизм.
- Задержка развития.
- Неонатальные гипогликемические судороги.
Септо-оптическая дисплазия относится к порокам развития головного мозга. Она захватывает его переднюю часть и обычно развивается уже в конце первого месяца беременности. Также синдром Морсиера может сопровождаться и пороками развития сосудов головного мозга (сосудистая миелопатия).
Характеристика СОД
- Недоразвитие, или гипоплазию зрительных нервов.
- Отсутствие прозрачной перегородки (специальной мембраны, отделяющей передние отделы мозга).
- Нарушение строения и функции гипофиза.
- Снижение зрения – одностороннее или двустороннее.
- Невозможность фиксировать взгляд.
- Косоглазие.
- Нистагм.
- Нечеткость зрения.
- Различные глазные аномалии (например, зрачка).
- Суженные поля зрения.
- Расстройство терморегуляции.
- Судороги.
- Мышечную гипотонию.
- Гипербилирубинемию.
- Умственную отсталость.
- Аутизм.
Гипоплазия зрительного нерва
Прозрачная перегородка
- Разделяет передние желудочки головного мозга.
- Отвечает за прикрепление к своду черепа особой структуры – мозолистого тела.
Последствия отсутствия прозрачной перегородки
- Та или иная степень умственной отсталости.
- Неспособность обучаться, быстро адаптироваться к изменяющейся обстановке.
- Неврологические нарушения.
Гипофизарная недостаточность
- Низкое содержание кортизола.
- Недостаток гормона роста и адренокортикотропного гормона (АКТГ). Это нарушение в той или иной степени характерно для 90% больных этой патологией.
- Гипотиреоз из-за сниженного уровня тиреотропного гормона (ТТГ). Встречается примерно в половине случаев СОД.
Пубертат
- Ускоренным ростом.
- Ранним формированием точек окостенения и скелета.
- Опережением костного возраста.
- Половым созреванием раньше срока.
Причины развития СОД
- Наркомания с употреблением токсичных препаратов во время беременности.
- Употребление антиконвульсантов.
- Пристрастие к алкоголю в период вынашивания ребенка.
- TORCH-инфекции у будущей матери (токсоплазмоз, краснуха, герпес, цитомегаловирус).
- Гестационный сахарный диабет.
- Лечение хинином в высоких дозах при беременности (этот препарат способен вызвать атрофию зрительного нерва).
- Молодой возраст матери.
Ассоциация с другими пороками
Нарушение кровотока
Генетические аномалии
Диагностика
Лечение
Связь с другими синдромами
- Айкарди-синдром.
- Сочетание СОД с брахидактилией (короткопалостью) типа B и умственной отсталостью.
- Синдром порэнцефалии с отсутствием прозрачной перегородки.
- Голопрозэнцефалия.
Характеристика синдромов
- Агенезию (отсутствие) мозолистого тела в головном мозге.
- Судорожный синдром – инфантильные спазмы.
- Хориоретинальные углубления.