Рарр-А при беременности — норма
РАРР-А (ПАПП-А) — это не что иное, как белок, содержащийся в плазме крови женщины при беременности. Точное название РАРР-А — ассоциированный с беременностью протеин-А плазмы (Pregnancy-associated Plasma Protein-A). Проведение анализа, при котором устанавливается его содержание в крови, проводится в рамках 1 скрининга.
Когда и для чего проводится анализ РАРР-А при беременности?
Оптимальным сроком для установления уровня данного вещества в крови беременной является 12 неделя беременности.
Данного вида исследование играет важную роль в пренатальной диагностике нарушений развития плода. Было научно доказано, что именно уровень РАРР-А является маркером риска хромосомных нарушений у плода на ранних сроках беременности (в 1 триместре). Это дает возможность медикам выявлять наличие хромосомных аномалий на начальных стадиях.
Так, с помощью анализа ПАПП-А при беременности врачи могут установить риск развития такого генетического нарушения, как синдром Дауна, а также исключить угрозу выкидыша, и даже остановку беременности на ранних ее сроках.
Каковы показатели нормы при проведении анализа РАРР-А?
Полученные результаты проведенного при беременности анализа РАРР-А врач сравнивает со значениями нормы. При этом, концентрация данного белка изменяется со сроком беременности:
- 8-9 неделя — 0,17-1,54 мЕд/мл;
- 9-10 — 0,32-2,42;
- 10-11 — 0,463,73;
- 11-12 — 0,79-4,76;
- 12-13 — 1,03-6,01;
- 13-14 — 1,47-8,54 мЕд/мл.
О чем может свидетельствовать изменение концентрации РАРР-А?
Пониженный РАРР-А при беременности может говорить о таких возможных нарушениях, как:
Если же РАРР-А при беременности повышен, то в большинстве случаев это не является причиной для беспокойства. Как правило, подобное явление связано с неправильным установлением срока беременности, или же с увеличением синтеза белка наружным клеточным слоем самого плода.
При подведении результатов проведенного анализа РАРР-А при беременности необходимо помнить, что даже низкий уровень данного белка не может являться причиной для беспокойства. Все дело в том, что расшифровка результатов не проводится отдельно без учета уровня бета-ХГЧ и данных УЗИ исследования. Врачи начинают подозревать нарушения при значительно пониженном РАРР-А, повышенном бета-ХГЧ и характерном показателе на УЗИ (толщина воротникового пространства у плода больше 3 мм).
Каким должен быть показатель белка PAPP-A ?
Именно биохимический анализ сыворотки крови крайне важен для определения хромосомных аномалий ребенка. В течение первого скрининга будущие мамы делают двойной тест, то есть исследуются два показателя – РАРР А и ХГЧ.
Аббревиатура обозначает белок, а именно высокомолекулярный гликопротеин, который в больших количествах находится исключительно в крови беременной женщины. Однако протеин РАРР А в крови вырабатывается у всех, только в гораздо меньших количествах. У беременных же продуцировать его начинает не только собственный организм, но и наружный слой клеток эмбриона.
РАРР А является маркером хромосомных аномалий плода именно на ранних сроках. Первые 8 недель после зачатия его концентрация в сыворотке удваивается каждые 5 суток. Исследовать такой биохимический материал резонно лишь в течение первого скрининга. Его необходимо пройти на сроке от 11 до 13 недель и 6 дней. Именно в данное время показатели протеина РАРР А, как и ХГЧ, будут наиболее информативными. После 14 недели, например, исследование РАРР А в качестве маркера на синдром Дауна уже неактуально.
Специалистами настоятельно рекомендуется проводить биохимическое исследование крови на протеин РАРР А на сроке с 9 по 11 неделю от зачатия и за 7 дней до УЗИ. РАРР А как маркер хромосомных патологий актуально рассматривать вместе с другими показателями. Например, толщина воротникового пространства также является показателем того, что в развитии плода могут присутствовать аномалии, но он информативен только до 14 недели. Поэтому УЗИ в первом триместре беременности не менее важно.
Врачей особенно интересует расшифровка результатов протеина РАРР А, если:
- Возраст женщины, вынашивающей ребенка, более 35 лет;
- В семье уже есть ребенок с хромосомными отклонениями;
- На ранних сроках женщина переболела инфекциями;
- В семье есть родственники с хромосомными патологиями;
- На ранних сроках у женщины было более 2 выкидышей.
Норма РАРР А при беременности высчитывается, исходя из срока, и обозначается в МоМ. В целом, нормой считается диапазон от 0.5 и до 2,5 МоМ. Данная аббревиатура переводится как «кратное медианы», то есть среднее значение исследуемого показателя.
Нормы для вашего срока беременности могут измеряться в нанограммах на миллилитр – мЕд/мл. На 10 неделе показатель протеина РАРР А должен быть в диапазоне 0.46 – 3.73 мЕд/мл. А вот на 13 неделе он уже может быть 1.47 – 8.54 мЕд/мл.
Если уровень РАРР А низкий, но ХГЧ, наоборот, высокий, у ребенка повышен риск развития синдрома Дауна. Если оба показателя понижены, врач может заподозрить развитие другой хромосомной аномалии Эдвардса.
Патологии с лишней хромосомой
Наибольший интерес на 13 неделе диагностики представляют такие патологии, как трисомии 13, 18 и 21. Цифры обозначают хромосомную пару с аномалией, а именно возникновение лишней хромосомы 47 хромосомы. Естественно, это очень сильно отражается на внешности ребенка и его умственном и физическом развитии. Каковы особенности данных патологий?
Данная патология связана с именем Джона Дауна, врача из Англии, который первым его описал еще в середине 19 века. А вот то, что синдром и количество хромосом связаны между собой, установил генетик Жером Лежен, но веком позже.
Для данной хромосомной патологии характерна круглая голова небольших размеров, затылок которой утолщен. Однако самой характерной чертой является монголоидный разрез глаз, маленький нос и постоянно немного открытый рот. У детей с синдромом Дауна отмечается косноязычие, характерная походка, отставание в развитии психомоторики, слабоумие. Часто, благодаря данной трисомии, у ребенка формируются пороки сердца и ЖКТ, гипотрофия мышц, гипотиреоз, склонность к инфекциям.
При данной патологии развития 3 хромосомы появляются в 18 хромосомном ряду. Синдром носит название Джона Эдвардса, который его первым описал. Кстати, учеными отмечено, что чаще всего синдром возникает у девочек. При данной патологии у плода формируется много аномалий костей. Например, узкий таз, вывих бедра, конечности часто деформированы, а пальцы и кисти слишком короткие, укороченная грудина. Также наблюдается гипотония мышц. У детей мужского пола – неопущение в мошонку яичка, иначе, крипторхизм.
Синдром Эдвардса крайне плохо отражается на умственном развитии ребенка, приводя к олигофрении. Что касается внешности, то у детей наблюдаются низко посаженные и деформированные уши без мочек, маленькая челюсть, рот и глаза.
Если по каким-то причинам плод с трисомией 18 было решено оставить, то после рождения ребенок может дожить лишь до пяти месяцев, реже – до пяти лет. Это связано и с тем, что практически все дети имеют пороки сердца и ЦСН.
Синдром Патау
Эта патология развивается при появлении лишней хромосомы в 13 ряду. Опять же, чаше всего появляется у детей женского пола. До 90% умирает сразу после рождения. Но могут они погибнуть и внутриутробно.
Для детей с синдромом Патау характерна микроцефалия, повышенная суставная гибкость, выпуклые ногти, пороки развития ЦСН, такие как гипоплазия мозжечка, пороки сердца и мочеполовой системы типа крипторхизма, двурогой матки, а также патологии ЖКТ.
Скрининг первого триместра
Как уже было сказано, не имеет смысла рассматривать количество протеина отдельно от других показателей. Важны исследования всех показателей биохимического анализа на кровь и УЗИ.
Гормон ХГЧ – еще один маркер патологий. Он начинает выделяться сразу после прикрепления плодного яйца к стенкам матки и продуцируется исключительно у беременных женщин. Гормон понижается с 10 по 13 неделю.
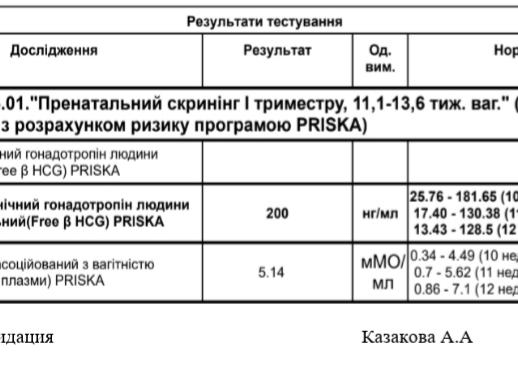
Если на 10 неделе его количество в крови в норме должно быть 25.8 – 181.5 мЕд/мл, то на 13 неделе ХГЧ должен быть в диапазоне 14.2 – 114.7 мЕд/мл.
Гормон ХГЧ требуется для того, чтобы в организме женщины запустились изменения, а также для предотвращения агрессии иммунитета будущей матери по отношению к плоду. Также он нужен для стимуляции надпочечников ребенка и выработке тестостерона у плода мужского пола.
Если уровень ХГЧ в сыворотке крови понижен, то врач может диагностировать замершую беременность или расположение плодного яйца вне матки. При слишком высоком уровне показателя повышен риск синдрома Дауна у ребенка. Помимо этого причина на этих неделях может быть вызвана трофобластическими опухолями, сахарным диабетом или если беременность многоплодная.
Ультразвуковые результаты на начальных неделях
Первый скрининг считается самым важным, ведь в это время, а именно 10-13 недель и 6 дней, на УЗИ обнаруживаются показатели, которые помогают выявить неправильное развитие плода.
Одним из самых важных является толщина воротникового пространства. До десяти недель ее не видно, а после 14 недель пространство заполняет лимфа. Но именно ТВП является одним из самых главных маркеров обнаружения хромосомных аномалий. Она не должна быть более двух миллиметров. Если есть утолщение, значит, имеются развития пороков.
НС, или носовая кость, второй важный маркер, помогающий в течение первого скрининга определить аномалии плода. Ее длина должны быть от трех миллиметров. Если кость маленькая или ее не видно, у ребенка повышен риск развития синдрома Дауна.
Что еще смотрит врач во время УЗИ? Он выявляет копчико-теменной размер, который показывает развитие ЦНС плода. Благодаря нему специалист ставит срок беременности и выявляет дату предстоящих родов.
Кроме того, в течение первого скрининга делают ультразвуковое исследование кровотока в венозном протоке, ведь нарушение его свидетельствует о трисомии 21. Также риск синдрома Дауна у ребенка может быть обнаружен и по увеличенному мочевому пузырю, который уже просматривается с 11 недели.
Во время исследования врача делает вывод о работе сердце ребенка. Если в десять недель частота сердцебиения должна быть 161-179 ударов в минуту, то к 13 неделе оно снижается до 141-171.
УЗИ в первом триместре беременности и анализ на кровь на ранних сроках – это 2 важных исследования, которые позволят либо выявить риски, либо понять, что плод развивается нормально.
Если расшифровка результатов плохая
Если врач отправляет будущую мать к генетику, то он нашел тревожный фактор при расшифровке исследований. Это может быть и крайне низкий PAPP-A, или же что-то не так с уровнем ХГЧ. Если нормы для вашего срока беременности не соответствуют установленным, впадать в панику сразу не стоит. Важно записаться на консультацию к генетику и, возможно, пройти дополнительные анализы. Также нужно будет дождаться второго скрининга, чтобы результаты новых анализов подтвердили или опровергли первоначальный диагноз.
При плохих результатах первого скрининга беременной могут назначить дополнительные исследования. И если УЗИ и биохимическое исследование сыворотки крови безвредны для плода, то дополнительные анализы небезопасны, так как они инвазивны. К таким анализам относятся амниоцентез, биопсия хориона и кордоцентез. Все исследования проводятся под контролем УЗИ. Самым страшным побочным эффектом является прерывание беременности, поэтому проводить данный вид исследований может только опытный гинеколог.
Амниоцентез – это исследование амниотической жидкости. Проводят его следующим образом: иглой прокалывают околоплодный пузырь и забирают биоматериал на анализ.
Оптимальным временем его проведения 16-19 недель, то есть когда скрининг первого триместра закончен и можно уже делать второй. По крайней мере, биохимический анализ крови делают, начиная с 18 недели, а УЗИ немного позже.
В амниотической жидкости находятся эпителиальные клетки плода, по которым можно с точностью до 99% выявить хромосомные патологии.
Но самым информативным анализом считается кордоцентез. Это пункция пуповины, которую проводят на 19-21 неделе. Благодаря этому анализу врач получает расшифровку результатов крови самого плода.
Также существует биопсия хориона, которую проводят еще на сроке в 10-14 недель. В данном случае также делают пункцию и берут ворсины хориона. Геномы плода и хориона совпадают, поэтому о хромосомных отклонениях можно судить и по данному анализу.
Если врач нашел патологии, не совместимые с жизнью, или обнаружил любые хромосомные аномалии, он предлагает сделать аборт. Важно отметить, что после 12 недель его можно делать только по медицинским показаниям. Однако чтобы принять решение о таком важном шаге, требуется дополнительная консультация других гинекологов, повторный биохимический анализ на кровь и УЗИ.
РАРР-А при беременности: норма, ХГЧ и МоМ: что это такое?
В настоящее время в медицинскую практику довольно успешно внедряется система скрининга – краткого, но достаточно информативного обследования. В него обычно входит небольшой перечень диагностических процедур, после которых можно заподозрить или опровергнуть имеющуюся у человека патологию. Причём подобные исследования сразу же формируют группы лиц, где требуется проведение мероприятий для дополнительного диагностического поиска.
Наиболее широко подобный метод зарекомендовал себя в акушерстве – там сейчас существует целая система, называемая пренатальным скринингом (то есть проводимым до рождения ребёнка). Начальное обследование при этом выполняется в первом триместре беременности – в сроке около 12 недель. Ультразвуковое исследование плода в это время даёт немного информации, выявляя лишь грубые пороки развития. Поэтому на помощь приходят биохимические тесты, обладающие хорошей чувствительностью.
Сейчас для диагностики в крови матери определяется два показателя – PAPP-A и ХГЧ (хорионический гонадотропин человека). Первый из них также имеет достаточно сложное название – ассоциированный с беременностью протеин плазмы А. Их уровень напрямую зависит от правильного развития плодных оболочек, а также нормального формирования самого эмбриона. Поэтому изменение этих показателей выше или ниже нормы может являться признаком серьёзной патологии.
Ранний пренатальный скрининг
Под этим понятием женщины обычно представляют проведение только ультразвукового исследования, которое запоминается благодаря эффекту визуализации. То, что производилось взятие крови из вены, представляется малозначимым событием. А именно биохимический анализ в сроке около 12 недель даёт основную информацию о нормальном течении беременности. Современный ранний скрининг имеет комплексный характер, и включает в себя три компонента:
- УЗИ лишь «поверхностно» касается обследования самого эмбриона – оценивается только копчиково-теменной размер, а также соотношение головки и туловища. Больше внимания уделяется его расположению в полости матки – важно исключить замершую или регрессирующую беременность, либо её внематочный характер.
- Оценка ХГЧ уже раскрывает нормальные процессы роста и развития с внутренней стороны. Хорионический гонадотропин обладает действием, подобным гормону, обеспечивая правильное формирование плодных оболочек и плаценты. Поэтому изменение его уровня характерно для множества патологических состояний и болезней, поражающих материнский или детский организм.
- Анализ РАРР-А уже имеет более специфичный характер – в норме содержание в крови этого биологически активного вещества в сроке 12 недель находится в пределах нормальных значений. Если же отмечается его снижение, то высока вероятность хромосомных аномалий у плода (чаще всего – синдрома Дауна).
Оценка результатов пренатального скрининга проводится только врачом, которых на их основании выносит решение о необходимости проведения дополнительной диагностики.
РАРР-А
Определение уровня этого вещества в крови стало проводиться относительно недавно – сам по себе тест стал отличным дополнением для анализа на ХГЧ. Это было связано с высокой чувствительностью последнего метода – слишком много заболеваний и состояний вызывают изменение его показателей. Поэтому было разработано простое и быстрое исследование, хотя и имеющее странное и сложное название:
- В основе методики лежит определение в крови уровня ассоциированного с беременностью протеина плазмы А. В организме женщины эта субстанция отвечает за регуляцию работы инсулиноподобных факторов роста, что сказывается на процессах роста в организме.
- В результате исследований была доказана связь между понижением уровня РАРР-А у беременных и хромосомными аномалиями у плода. Причём наибольшая чувствительность и специфичность отмечалась в случае изменения количества хромосом. Поэтому тест стал использоваться преимущественно для раннего выявления синдрома Дауна.
- Но диагностическое значение показатели имеют лишь в первом триместре – в сроке от 8 до 13 недель. Поэтому этот биохимический анализ требуется совместить именно с ранним пренатальным скринингом.
- Проведение методики во втором триместре уже не даёт информативных и точных результатов.
Стандартные единицы измерения для этого анализа – это мЕД/мл, хотя при оценке результатов чаще применяется современный интегральный показатель (МоМ).
Оценка
Количественное изменение уровня РАРР-А только в определённом случае является поводом для серьёзного беспокойства. Причём диагностическое значение имеет выраженное снижение показателя, сочетающееся с увеличенными цифрами ХГЧ:
- РАРР-А при беременности в норме достигает максимальных значений именно к 12 неделе. В это время его содержание в венозной крови может колебаться от 0,7 до 6 мЕД/мл. Причём обращает на себя внимание большой разброс значений – для этого и важна одновременная оценка теста на уровень ХГЧ.
- Повышение уровня протеина А имеет достаточно неспецифичный характер, и нередко наблюдается при текущих процессах регенерации. Поэтому увеличенные цифры анализа могут встречаться после разнообразных повреждений мягких тканей.
- При сниженных показателях рекомендуется их интерпретация с помощью МоМ – специального коэффициента. Он позволяет рассчитать относительное значение РАРР-А с учётом разнообразных факторов риска. Если же и там отмечается отклонение, то женщине требуется дополнительное обследование.
Установленный низкий уровень протеина служит показанием для проведения инвазивной диагностики – взятия для анализа фрагмента оболочек плода, амниотической жидкости или пуповинной крови.
ХГЧ
Хорионический гонадотропин является достаточно чувствительным, но почти неспецифичным показателем. Это означает, что изменение его уровня наблюдается при целом ряде заболеваний, не позволяя с точностью указать на одно из них. Поэтому его нормальный уровень точно указывает лишь на одно – физиологическое течение беременности:
- Это биологически активное вещество начинает выделяться в кровь уже вскоре после оплодотворения яйцеклетки. Уже примерно после 6 дней возможно определение его следовых количеств с помощью специфических анализов.
- Субстанция обладает эффектом, подобным половым гормонам, дополнительно стимулируя рост плодных оболочек. Поэтому увеличение её количества в норме наблюдается в течение всего первого триместра беременности, когда происходят наиболее интенсивные процессы роста и развития плода.
- Уровень ХГЧ постепенно нарастает до 12 недели, после чего на некоторое время замирает в определённых пределах. Затем наблюдается его постепенное снижение до минимальных значений к сроку рождения ребёнка.
- Тесты на беременность основаны на биохимической реакции полосок на хорионический гонадотропин, выделяемый с мочой. Такой анализ можно назвать качественным – его результат не даёт точных цифр.
- Более информативна оценка уровня ХГЧ в сыворотке крови, которая позволяет соотнести полученные значения с временными нормами, изменяющимися в зависимости от срока беременности.
Широкий диапазон колебаний этого анализа также подразумевает применение интегральной шкалы оценки (МоМ), позволяющей выяснить влияние факторов риска на результат.
Оценка
Абсолютные значения анализа, как и у исследования на РАРР-А, измеряются с помощью количественного показателя – в мЕД/мл. Но биологически активная субстанция определяется в течение всей беременности, что требует стандартных значений практически для каждой недели:
- В норме уровень ХГЧ в крови к 12 неделе уже незначительно снижается, находясь в пределах от 6000 до 103000 мЕД/мл. Примечательно, что немного раньше эти цифры могут быть в три раза выше, не являясь при этом признаком патологии.
- Изолированное увеличение (без связи с РАРР-А) может быть связано с неправильной оценкой срока беременности, многоплодием, эндокринными нарушениями у матери. Также нередко подобная картина наблюдается при использовании синтетических гестагенов (Дюфастон).
- Комплексное увеличение ХГЧ и протеина А практически всегда указывает на хромосомную аномалию, имеющуюся у плода. Чаще всего скрининг позволяет заподозрить синдромы Дауна, Эдвардса или Патау, подтверждаемые углублённым обследованием.
- Уменьшение уровня ХГЧ является признаком патологии, делающей дальнейшее вынашивание невозможным или рискованным. Причиной может быть внематочное прикрепление эмбриона, замершая или неразвивающаяся беременность, а также угроза самопроизвольного аборта.
Хорионический гонадотропин также оценивается и в позднем пренатальном скрининге, где уменьшение его значений указывает на задержку роста и развития плода.
Понятие о МоМ
Так как все люди достаточно разные, а лабораторные нормы имеют стандартный характер, то возникает высокая погрешность при оценке биохимических показателей. Чтобы упростить интерпретацию анализов на РАРР-А и ХГЧ у каждой женщины, была создана шкала усреднённых значений. Её работа основана на следующих принципах:
- Первоначально требуются абсолютные показатели указанных биологических субстанций – в мЕД/мл. Они могут, как входить в пределы нормальных значений для анализов, так и быть выше или ниже их.
- Особенное внимание уделяется пограничным цифрам, которые при дальнейшей оценке могут выйти за границы нормы.
- Проводится расчет первичного МоМ – показателя, получаемого на основании отношения результата анализа у женщины к усреднённому показателю для конкретного срока беременности.
- Затем женщина проходит специальное анкетирование (нередко на компьютере), выявляющее или исключающее основные факторы риска. Основные показатели – это возраст, раса, масса тела, вредные привычки, ЭКО, сопутствующие заболевания и отягощённое течение беременности.
- С учётом рисков выводится конечный МоМ, который также может смещаться выше или ниже нормальных колебаний. При отсутствии патологии показатель обычно находится в пределах от 0,5 до 2,5.
Подобная оценка результатов позволяет индивидуально подходить к обследованию каждой пациентки, позволяя заподозрить то или иное заболевание уже на этапе скрининга. Это упрощает дальнейший диагностический поиск заболевания, позволяя выбрать для его выявления наиболее адекватные методики.
Норма показателя раар а
Такой показатель, как papp а норма очень часто приходится определять в процессе беременности. Он являет собой специализированный белок, который вырабатывается плазмой крови женщины в процессе вынашивания ребенка. Когда человек здоровый, этот фермент в крови женщины содержится в очень низкой концентрации. Анализ рарр назначается, чтобы предупредить любые отклонения развития ребенка в утробе матери. Как правило, анализ papp проводят на раннем этапе беременности – на 12-й недели.
Особенности проведения процедуры
Беременность — это очень важный период в жизни каждой женщины и ничего не должно его омрачать, но порой встречаются неблагоприятные факторы, которые нарушают нормальное течение беременности. Чтобы избежать любых затруднений в процессе вынашивания малыша, необходимо заранее готовиться к вынашиванию плода. Требуется пройти полное обследование и устранить все возможные бактериальные и инфекционные заболевания. Если же беременность застала вас врасплох, то в дальнейшем необходимо вести постоянный контроль за состоянием.
Анализ рарр в перинатальной диагностике имеет очень большое значение. Пап тест на основе жидкостной цитологии может выявить хромосомные мутации на начальных стадиях их развития. Это позволяет матери подготовиться к рождению ребенка или же прервать беременность на раннем сроке. Показанием к прохождению анализа является:
- оценка риска развития хромосомных аномалий у ребенка;
- осложнения вынашивания плодов в анамнезе;
- беременность в возрасте старше 35 лет;
- наличие двух и более выкидышей на ранних сроках беременности;
- перенесенные бактериальные и вирусные инфекции;
- наличие в семье ребенка с болезнью Дауна, другими хромосомными болезнями;
- наличие наследственных заболеваний у ближайших родственников;
- воздействие радиации на одного из супругов до зачатия ребенка.
Обследование позволяет определить неладное на ранних этапах, даже такие современные методики диагностика, как МРТ, КТ и УЗИ не могут на 8 неделе беременности заметить отклонение. Только благодаря правильному толкованию данных, полученных в процессе исследования, можно предположить отклонения. Сам анализ осуществляют натощак, последнее употребление еды не должно быть раньше 8 часов до забора материала.
Анализы крови на беременность173
Помимо этого, больше никакой подготовки не требуется. Накануне сдачи не стоит переедать, так как большая концентрация жира может сделать сыворотку мутной и лабораторным сотрудникам будет тяжелей сверить показатели. Для обследования необходима кровь из вены. Врач накладывает на руку пациента жгут, чтобы лучше видна была вена, далее мажет спиртом участок будущего прокола и с помощью шприца изымает небольшое количество крови. Весь процесс не занимает больше 20 минут. Если вы очень чувствительны и не выносите вида крови, в процессе забора биоматериала просто отвернитесь в другую сторону.
Расшифровка анализов
Расшифровка анализа осуществляется высококвалифицированным врачом. Не пытайтесь самостоятельно толковать значения цифр и букв на бланке, вы только расстроитесь неправильно их расшифровав, а беременным, как известно, необходимы только положительные эмоции. Показатель papp а норма для беременных отличается в зависимости от срока:
- на 8 — 9 неделе рарр а норма 0,17 — 1,54 мЕд/мл;
- нормы рарр а при беременности для 9 — 10 недели 0,32 — 2,42 мЕд/мл;
- на 10 — 11неделе норма 0,46 — 3,73 мЕд/мл;
- на 11 — 12неделе норма 0,79 — 4,76 мЕд/мл;
- анализ рарр на 12 — 13неделе должен быть 0,79 — 4,76 мЕд/мл;
- papp a при беременности на 13 — 14 неделе должно составлять 1,47 — 8,54.
Показатель может колебаться и быть ниже нормы или повышен. Показатель papp a понижен при наличии у плода трисомии 21 синдром Дауна или трисомии 18 хромосомы (синдром Эдвардса). Дети с синдромом Дауна не нуждаются в лечении, если ими заниматься с ранних лет корректируя разговорные дефект и нарушения опорно-двигательной системы. Дети отличаются внешне от нормальных детей плоским лицом, косым разрезом глаз, складками на верхнем веке, неправильной формой черепа и плоским затылком. Иногда они рождаются также с косоглазием и нарушениями работы сердечной мышц. Не редко диагностируют синдром Патау, который сопровождается многочисленными пороками развития и в большинстве случаев приводит к мертворожденным детям. Он характеризуется наличием дополнительной копии 13 хромосомы.
Мазок папп в комплексе со скринингом воротникового пространства дает врачу право поставить диагноз Дауна или Эдвардса будущему малышу уже на 9 неделе беременности. Если у матери в биохимическом анализе крови тоже имеются отклонения, то это является безусловным подтверждением патологии. Низкие показатели рарр также могут свидетельствовать о таком недуге, как Синдром Корнелии де Ланге.
Синдром Корнелли де Ланге заключается в задержке роста и развития ребенка, умственной отсталости, микроцефалии, нарушении зрения, расщеплении твердого неба и других аномалиях. Нарушения показателей в биохимическом анализе крови повышает риск преждевременных родов, выкидыша и замирание плода на ранних этапах беременности.
Если РАРР-a повышен, то в этом нет ничего страшного, состояние не является угрозой для здоровья матери и развития ребенка. Вполне вероятно, что вам поставлен не верный срок беременности или верхний слой плаценты синтезирует больше данного белка.
Анализ на ХГЧ
Очень часто помимо анализа РАРР назначают исследование на определение хорионического гонадотропина человека. Этот фермент отвечает за координацию гормональных процессов, сбой которых может, как раз вызывать патологии развития плода в утробе матери. Норма хгч определяется двумя методиками забором мочи или крови. К забору крови из вены пациентке необходимо подготовиться. Накануне сдачи не употреблять тяжелую пищу и спиртные напитки. Не курить и не пить газировку.
Забор осуществляется строго натощак. Если женщина употребляет какие-то медикаментозные средства, от них следует отказаться в обязательном порядке. Они могут повлиять на достоверность результатов.
Требуется отметить, что хгч также используют при выявлении причин задержки менструаций у женщин, расположенных к раковым заболеваниям. В качестве дополнения к хгч берут мазок цитологическое обследование. Если мазок включает атипичные клетки женщине могут поставить диагноз рак.
У здоровых женщин, которые не вынашивают ребенка, результат анализа варьируется от 0 до 5 мЕд/мл. Для беременных показатели будут отличаться для каждой недели:
- 1я неделя от 20 до 160 мЕд/мл;
- на 2-3-й неделе 110 до 4880 мЕд/мл;
- на 4-й неделе 2550–82 000 мЕд/мл;
- на 5-й неделе ХГЧ не менее 151 000 мЕд/мл;
- на 6-й неделе 232 000 мЕд/мл;
- на 7–10 неделях — 20 900–290 000 мЕд/мл;
- к 16-й неделе уровень падает и колеблется от 6150 до 103 000 мЕд/мл;
- на 20-й неделе 4730 до 80 000 мЕд/мл;
- с 21 по 39 неделю — 2700–78 000 мЕд/мл.
Не стоит сравнивать ваши текущие результаты с результатами ваших беременных подруг. Разные клиники используют разные методики сбора и обработки биоматериала, соответственно указывают разные единицы измерения. Сопоставить ваши показатели с нормой, грамотно может только врач генетик или участковый акушер гинеколог.
Увеличенный показатель хгч свидетельствует на наличие беременности, а если беременность уже имеется, то это яркий маркер мутаций плода. У женщин в положении повышается уровень ХГЧ в крови также вследствие многоплодной беременности, наличия сахарного диабета, раннего токсикоза, приема синтетических гестагенов.
Отличие от нормальных показателей в сторону уменьшение свидетельствует о внематочной беременности, плацентарной недостаточности, а также внутриутробной гибели плода на ранних этапах вынашивания. После того, как врач сопоставит показатели хгч и рарр может быть установлен окончательный диагноз и начата специализированная терапия, что нацелена на нормализацию показателей.
Повысить или понизить показатели хгч у женщин, не вынашивающих ребенка, могут следующие причины: прием гормональных препаратов, аборт, хорионкарцинома или ее рецидив, пузырный занос, рецидив пузырного заноса, опухоли яичек или яичников доброкачественного происхождения, новообразования в легких, почках и матке.
Дополнительные обследования
Дополняется диагностика новообразований в органах малого таза у женщин мазками на наличие дисплазии и атипических клеток. Если показатели папп а ниже нормы или папп а повышен, не стоит переживать это только предположение патологии, точный диагноз ставят на основе нескольких обследований. Если же диагноз подтверждается, то к сожалению врачи бессильны с такими хромосомными заболеваниями, как синдром Дауна и Эдвердса. Женщина сама должны решить будет ли рожать ребенка с дефектами. Улучить состояние ребенка после рождения, а также усилить его умственные способности позволяют препараты Тиреоидин, Префизон, Ниамида, Нуредала.
Что касается понижения и повышения хгч, то врач помимо исследования крови должен провести анализ мазка из влагалища и мазка из шейки матки женщины, чтобы определить, где именно может находиться новообразование, которое спровоцировало скачек гормона.
Анализ крови на ХГЧ при беременности1522
На сегодняшний день лабораторные исследования ассоциированного с беременностью белка, а также хгч дают точные результаты, которые помогают контролировать ряд биохимических процессов в организм человека. Назначает диагностику врач гинеколог или генетик, если вы предполагаете возможные отклонения у своего плода, то обратитесь за консультацией.
Этот тип анализов делают практически в каждой клинике, поэтому возможность раннего скрининга беременности на наличие пороков развития доступна абсолютно всем женщинам. К большому сожалению, некоторые беременные отказываются проходить биохимические исследование папп и хгч, так как считают, что если в их семье нет больных людей с пороками развития, то и их малыш будет здоров. Но это ошибочное мнение, порой у совершенно здоровых родителей с хорошими генами рождаются дети с хромосомными мутациями.
На развития ребенка в утробе могут повлиять малейшие воздействия токсических веществ, радиационное и ионизирующее облучение и даже неправильное питание. Гораздо разумней перестраховаться и знать, что вы вынашиваете здорового малыша, чем потом ждать, что упустили возможность промониторить беременность на раннем этапе. В любом случае рождение ребенка — это большое счастье и для каждой женщины ее дитя любимо даже с хромосомными мутациями.