Жидкость в кишечнике
Скопление жидкости в кишечнике
Основная функция кишечника — это всасывание расщепленных питательных веществ и воды, которые поступают в организм человека. Кроме того, кишечник отвечает за «транзит» пищевых масс по желудочно-кишечному тракту и последующую их эвакуацию, а также за расщепление клетчатки (незначительную ее часть) и синтез некоторых витаминов (К и Н). Опять же, вся потребленная человеком жидкость попадает в желудочно-кишечный тракт, с последующим всасыванием воды в более дистальных его отделах. То есть, в любом случае, вода будет находиться в кишечнике — иначе просто быть не может. Однако она не должна там скапливаться. Точно так же, как скопление пищевых масс становится причиной формирования кишечной непроходимости, так и избыточное попадание жидкости в желудочно-кишечный тракт становится этиологическим фактором различных патологий.
Ни в коем случае нельзя путать асцит (скопление в брюшной полости свободной жидкости) и скопление жидкости в кишечнике. Это абсолютно две разные по происхождению и проявлениям патологии. Если причиной асцита становится хроническая патология печени и венозной системы, что приводит к скоплению большого количества жидкости в брюшной полости и является крайне неблагоприятным прогностическим признаком, то в просвете пищеварительного тракта вода скапливается совершенно по другим причинам, которые будут описаны ниже. В подавляющем большинстве случаев, это состояние будет последствием всевозможных процессов, которые протекают в организме человека остро. Да и не настолько опасно скопление жидкости в кишечнике, как асцит (в плане прогноза для выздоровления и жизни). Хотя бы по той причине, что проблему «наводнения» кишечника намного проще устранить, чем скопление свободной жидкости в брюшной полости, которое не является самостоятельной патологией, а связано с хроническим, как правило, неизлечимым, процессом.
Причины, которые приводят к избыточной задержке жидкости
В данном случае целесообразнее было бы говорить не о скоплении жидкости в толстой и тонкой кишке, а о повышенном ее поступлении в просвет кишки из тканей (она по определению не может скапливаться, если конечно не возникает полной обтурации просвета пищеварительного тракта, что бывает крайне редко). Итак, патогенетические механизмы, способствующие развитию рассматриваемой патологии:
- Кишечные инфекции — при попадании в организм болезнетворных микроорганизмов происходит их взаимодействие с рецепторами клеточной стенки энтероцитов. Это приводит к нарушению работы аденилатциклазной системы. Как следствие, в просвет кишки попадает большое количество ионов натрия, калия, магния и хлора. Согласно принципу градиента концентрации, для поддержания адекватного уровня концентрации электролитов должна перейти в просвет кишки и вода, дабы компенсировать нарушенное постоянство внутренней среды. Что собственно и происходит. Это один из основных механизмов, по причине которого и происходит избыточное поступление воды в толстую и токую кишку (даже при нормальной перистальтике кишечника в плане всасывания она будет там находиться дольше физиологичного срока).
- Повышенное «наводнение» кишечника из-за нарушения всасывания тех или иных веществ (эта патология называется синдромом мальабсорбции). Вне всякого сомнения, подобного рода состояние встречается достаточно редко, однако именно эта причина приводит к развитию наиболее тяжелых состояний (с учетом того, что она носит хронический характер). То есть, энтероциты не обеспечивают усваивание какого-то электролита (например, глюкозы). Это приводит к повышению концентрации этого вещества в просвете кишечника, что, в свою очередь, становится причиной неконтролируемого поступления в просвет кишечника жидкости из тканей и межклеточного вещества (говоря по-другому, происходит массивная эксудация).
- Особенности питания — при употреблении большого количества соленой или жареной пищи, точно так же, как и в предыдущем варианте, возникает потребность организма в потреблении больших объемов жидкости. С учетом того, что банально поступившая вода просто не будет успевать всасываться, эффект будет аналогичен ситуации, описанной в предыдущем пункте.
- Ятрогенная причина. Имеется ввиду скопление жидкости в кишечнике, спровоцированное приемом лекарственных препаратов. Бывает, кстати сказать, очень часто. Например — массированная терапия кристаллоидными растворами с высокой концентрацией электролитов. Или же использование специальных растворов для оральной регидротации (оралит, регидрон) — однако следует отметить, что в данном случае будет иметь место физиологическое повышение содержания жидкости в просвете кишечника.
То есть, можно сделать из всей перечисленной информации один - единственный вывод: патологическое звено, которое приводит к избыточному скоплению жидкости в кишечнике одинаковое во всех случаях. Повышение концентрации электролитов (ионов натрия, калия, хлора, магния, глюкозы, фруктозы, галактозы мальтозы и многих других) приводит к тому, что возникает избыточное поступление в просвет кишечника жидкости — дабы сохранить постоянство внутренней среды, реализуется физиологическая реакция подобного рода.
Есть, правда, исключение из этого правила — так называемое «скопление» жидкости в кишечнике по причине того, что нарушается проходимость из-за какого-то процесса (как правило, это онкология). То есть, вода задерживается аналогично пищевым массам, но в этом случае клинические проявления этого состояния нивелируются более серьезной симптоматикой сопутствующей патологии. Кроме того, бывает нарушение усвоения воды клетками толстого кишечника — но это врожденное заболевание встречается крайне редко. Вот собственно и все механизмы развития рассматриваемого состояния.
Как проявляется скопление воды в кишечнике?

Наиболее характерный симптом этого состояния — сильнейшая диарея. Подтверждением этому является тот факт, что при всех инфекционных заболеваниях, поражающих кишечник, имеет место нарушение стула. То есть, из-за того, что в кишечнике скапливается очень много жидкости, каловые массы меняют свою консистенцию — именно таков механизм, приводящий к развитию сильнейшей диареи. Например, при холере испражнения приобретают цвет рисового отвара — то есть, становятся практически бесцветными.
Опять же, говорить о постоянном скоплении жидкости в просвете желудочно-кишечного тракта несколько некорректно по той причине, что оно просто не реализуемое из-за анатомических особенностей строения пищеварительной системы. Однако постоянное превышение должного поступления жидкости в организм человека приводит к тому, что развивается ряд структурных нарушений кишечника и близлежащих органов:
- Из-за того, что жидкость, находящаяся в просвете, постоянно оказывает давление на кишечную стенку, возникает нарушение перистальтических движений (сокращений гладких миоцитов — они постоянно напряжены). Это и является причиной формирования определенного порочного круга — повышение содержания жидкости нарушает перистальтику, что приводит к затруднению осуществления эвакуаторной функции. Особенно ярко это выражено в случае хронического процесса — то есть, при мальабсорбции, когда жидкость постоянно в лишних количествах находится в кишечнике, подобного рода явления возникают на постоянной основе, что усложняет только течение основного заболевания;
- Компрессия близлежащих органов. Естественно, раздутый от чрезмерного количества жидкости кишечник оказывает давление на соседние органы. Как правило, патологическому воздействию подвергается мочевой пузырь, что проявляется в повышенном мочеиспускании;
- Диспепсический синдром. В любом случае, скопление жидкости в организме человека.
Каким образом проводится диагностика этого состояния, и как отличить скопление жидкости в кишечнике от асцита?

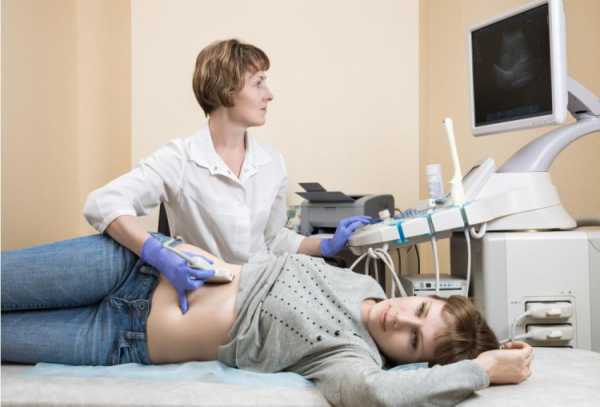
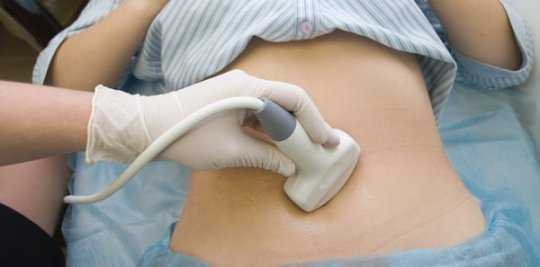
В диагностике этого процесса главенствующее значение имеет оценка общего состояния здоровья. То есть, у человека будет вздут кишечник, будет ощущаться болезненность при пальпации, напряженность. Возникновение симптомов раздражения брюшины возможно и манифестирует, но только эти признаки не будут выражены (то есть ложноотрицательные). Обязательно надо будет сделать ультразвуковое исследование органов брюшной полости и рентгенографию с контрастированием (это исследование будет актуально только в том случае, если будут все основания подозревать возникновение непроходимости кишечника).
Кроме этого, обязательно нужно будет собрать анамнез у больного — с учетом того, что скопление жидкости в кишечнике является проявлением какого-то первичного заболевания, само по себе возникнуть оно не может по определению. То есть, узнав, какая болезнь поразила пациента, можно будет легко догадаться, по какой причине у него происходит избыточное поступление в просвет кишечника жидкости. Уточнение анамнеза — это основополагающий момент в проведении дифференциальной диагностики между чрезмерным скоплением жидкости в просвете кишечника и асцитом. Это два абсолютно разных состояния, которые возникают по различным причинам. Если поступлению жидкости в кишечник способствуют в большей мере инфекционные заболевания, то асцит возникает из-за патологии печени (гепатит, цирроз) — нарушается белковый обмен, снижается концентрация альбумина в крови и происходит генерализованная эксудация.
При проведении оценки объективного статуса пациента, в том случае, если будет увеличен и напряжен живот, есть все основания предполагать развитие асцита. В подтверждение этому будет проявляться нарушение структуры венозного рисунка и увеличение размеров печени (при циррозе печени будет наблюдаться ее уменьшение).
То есть, из приведенной выше информации становиться понятно, что дифференциальная диагностика этих двух состояний имеет принципиально важное значение. Это определяется совершенно различными подходами к тактике ведения больных.
Каковы основные подходы к лечению больного в данном случае?

Опять-таки, методика устранения повышенного скопления жидкости в просвете кишечника определяется тем, какая патология вызвала этот процесс. Как уже было указано выше, в большинстве случаев, причиной рассматриваемого явления становятся инфекционные заболевания. То есть необходимы будут следующие терапевтические меры:
- Элиминация патогенного возбудителя, из-за которого и манифестировал данный процесс (этиологическое лечение). Убрав причинный фактор, можно будет отметить исчезновение всех симптомов уже через некоторое время. Для уничтожения бактерий используются антибиотики широкого спектра действия (цефалоспорины, фторхинолоны).
- Лечение пациента, страдающего скоплением жидкости в кишечнике, вызванного синдромом мальабсорбции, заключается главным образом в коррекции рациона питания. Все другие компоненты лечения имеют дополнительное значение.
- В том случае, если скопление жидкости в пищеварительной системе носит выраженный характер, лечение будет сводиться к необходимости проведения терапии основного заболевания (устранение причин непроходимости кишечника, например). Необходимо будет проведение хирургического вмешательства для того, чтобы устранить морфологический дефект, который обтурирует просвет кишечника и затрудняет выведение каловых масс и приводит к задержке жидкости.
- Если же не удается установить очевидную причину скопления жидкости, необходимо будет выполнение сложных анализов на предмет подтверждения синдрома мальабсорбции.
Опять же, в любом случае, действительно эффективное лечение должно устранять причину возникшего состояния. В противном случае лечение не будет иметь должного эффекта.
Выводы
Определение «скопление жидкости в просвете кишечника» несколько не верно, так как по определению жидкость там не скапливается (даже при полной обтурации просвет кишечника не может быть перекрыт полностью). А вот повышенное поступление в просвет пищеварительного канала воды в определенных случаях возникает, причем нередко. Однако справедливости ради надо отметить, что повышение содержания воды в толстой и тонкой кишке само по себе не является угрожающим жизни состоянием (если не брать во внимание холеру).
Диагностировать это состояние можно на основании оценки общего состояния больного, проведения пальпаторного исследования живота. Клинику острых состояний скопление жидкости в кишечнике симулирует очень редко.
Большое значение в данном случае имеет дифференциальная диагностика скопления жидкости в кишечнике с асцитом. В данном случае необходимо четко понимать, что имеет место осложнение совершенно различных по своей природе заболеваний и правильное определение тактики ведения больного осуществляется как раз таки после проведения дифференциальной диагностики между этими двумя состояниями.
Лечение этого состояния заключается в устранении первичной патологии, которая и является непосредственной причиной его возникновения. Убедиться в том, что проводимые терапевтические меры возымели должный эффект можно на основании оценки общего состояния пациента.
ВНИМАНИЕ! Вся информация о лекарственных и народных средствах выложена лишь в целях ознакомления. Будьте бдительны! Нельзя употреблять лекарственные препараты без консультации врача. Не занимайтесь самолечением - бесконтрольный прием препаратов влечет за собой осложнения и побочные эффекты. При первых признаках болезни кишечника, обязательно обратитесь к врачу!
Жидкость в кишечнике на узи
Главная » Кишечник » Жидкость в кишечнике на узи
Ультразвуковое исследование — один из наиболее безопасных, неинвазивных и в тоже время достоверных методов определения свободной жидкости в брюшной полости.
Причины скопления жидкости
Несмотря на то, что в брюшине всегда секретируется определенное количество жидкости, в норме ее не должно диагностироваться на УЗИ. Это связано с тем, что выделяемая жидкость тут же всасывается, что обеспечивает свободное скольжение органов брюшной полости относительно друг друга. Таким образом поддерживается баланс между процессами секреции и поглощения.
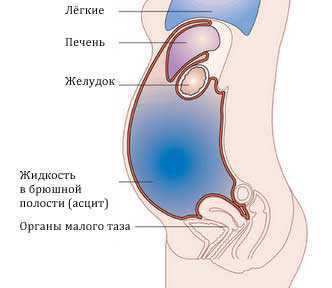
 Свободная жидкость в животе может быть выявлена в ходе УЗ-диагностики органов брюшной полости и малого таза
Свободная жидкость в животе может быть выявлена в ходе УЗ-диагностики органов брюшной полости и малого тазаПри развитии патологического процесса в брюшной полости этот баланс может нарушаться, в связи с чем формируется выпот — асцит (или проще говоря, водянка). Типичная причина асцита — повышение давления в области воротной вены, развивающееся вследствие хронических заболевания, таких как печеночная патология с синдромом портальной гипертензии (цирроз, злокачественное новообразование), сердечно-сосудистая недостаточность, перитонит и т.п.
Также скопление свободной жидкости может быть связано с развитием таких патологических процессов брюшной полости, и в частности органов ЖКТ, как аппендицит, кишечная непроходимость, злокачественный процесс, локализующийся в желудочно-кишечном тракте. При этом нередко, вследствие инфицирования, жидкость может приобретать гнойный характер.
Кроме того, свободная жидкость может возникать вследствие закрытой (тупой) травмы живота. Тогда в брюшную полость попадает кровь или содержимое полых органов брюшной полости (желчного пузыря, желудка, кишечника).
Показания к проведению диагностики
Ультразвук на предмет свободной жидкости проводится при таких заболеваниях, как:
| Печеночная патология | Цирроз, гепатит |
| Острая абдоминальная патология | Кишечная непроходимость, аппендицит, холецистит |
| Злокачественная патология | Опухоли органов брюшной полости, малого таза, забрюшинного пространства; |
| Травмы, при подозрении на разрыв органов | Желудка, кишечника, печени, селезенки, желчного пузыря, мочевого пузыря |
| Гинекологические заболевания | Разрыв фолликула, киста яичника, внематочная беременность |
Противопоказания к исследованию
Каких-либо ограничений и противопоказаний к диагностике нет. В экстренных случаях УЗИ проводят без подготовки в любом состоянии пациента. При плановом обследовании рекомендуется подготовка больного, для повышения качества визуализации патологического процесса.
Рекомендации по подготовке
Накануне процедуры следует сделать очистительную клизму или принять слабительное. В день процедуры для уменьшения газов в кишечнике можно выпить активированный уголь или Мезим, согласно инструкции.
Результаты исследования
На экране аппарата УЗИ свободная жидкость определяется как анэхогенный участок (темного цвета), свободно проводящий ультразвуковые волны. Типичные места локализации: пространство в области печени, селезенки, правого и левого бокового канала, малого таза.
В случае асцита наблюдается большое количество жидкости во всех отделах брюшинной полости. Справа жидкость может определяться при перитоните, травме печени, с левой стороны — может указывать на разрыв селезенки. При гинекологической патологии жидкость появляется в области малого таза.
Для уточнения места локализации пациента могут попросить изменить положения (повернуться с одного бока на другой) или встать с кушетки.
Врач УЗД определяет примерный объем жидкости в месте ее наибольшего скопления, что дает возможность оценить уровень кровопотери, тяжесть заболевания.
https://www.youtube.com/watch?v=GS3mPoY56vQ
uzimetod.ru
УЗИ признаки патологии желудочно-кишечного тракта
Пациент должен лежать на спине, при этом обследуется весь живот, затем в наклонном положении или в положении на правом или левом боку обследуется каждый бок. При наличии выраженного метеоризма используется коленно-локтевое положение пациента. При поисках жидкости сканируйте наиболее низко расположенные участки живота во всех проекциях. Жидкость визуализируется в виде анэхогенной зоны.
Небольшие количества жидкости будут собираться в двух местах в животе:
- У женщин в позадиматочном пространстве (в пространстве Дугласа).
- У мужчин в гепаторенальном углублении (в кармане Моррисона).
Ультразвук является точным методом определения свободной жидкости в брюшной полости
При наличии большего количества жидкости латеральные карманы (углубления между париетальной брюшиной и толстой кишкой) будут заполнены жидкостью. Когда количество жидкости увеличивается, она будет заполнять всю брюшную полость. Петли кишечника будут плавать в жидкости, при этом газ в просвете кишки будет собираться у передней брюшной стенки и перемещаться при изменении положения тела пациента. При утолщении брыжейки в результате опухолевой инфильтрации или воспаления кишка будет менее подвижна и при этом будет определяться жидкость между стенкой брюшной полости и петлями кишечника.
Ультразвук не может различить асцит, кровь, желчь, гной и мочу. Необходима тонкоигольная аспирация для определения характера жидкости
Спаечный процесс в брюшной полости может давать образование перегородок, при этом жидкость может быть экранирована газом внутри кишечника или свободным газом. Может понадобиться проведение исследования в различных положениях.
Большие кисты могут симулировать асцит. Исследуйте весь живот на предмет выявления свободной жидкости, особенно в латеральных каналах и малом тазе.
Под контролем ультразвука можно аспирировать небольшие количества жидкости, но для проведения аспирации необходимы определенные навыки
Образования кишечника
- Солидные образования в кишечнике могут быть опухолевыми, воспалительными (например, амебные) или образованиями при аскаридозе. Образования в кишечнике обычно имеют форму почки. При ультразвуковом исследовании выявляется утолщение стенки, неровность, отечность и нечеткость контуров. Воспаление или опухолевая инфильтрация могут вызвать фиксацию кишечника, а появление жидкости может иметь место в результате перфорации или кровотечения. Уточнение органопринадлежности может быть сложным.
При выявлении опухоли кишечника необходимо исключить метастазы в печени, а также увеличенные анэхогенные лимфатические узлы брыжейки. Нормальные лимфатические узлы редко визуализируются при ультразвуковом исследовании.
- Солидные образования вне кишки. Множественные, часто сливающиеся и гипоэхогенные образования подозрительны на наличие лимфомы или увеличение лимфатических узлов. У детей в тропиках можно подозревать наличие лимфомы Беркитта, при этом необходимо исследовать почки и яичники на предмет выявления таких же опухолей. Тем не менее ультразвуковая дифференциация лимфомы и туберкулезного лимфаденита может быть очень сложна.
Забрюшинная саркома встречается нечасто и может быть представлена большой, солидной структурой различной эхогенности. В центре опухоли может иметь место некроз. При этом он определяется в виде гипоэхогенной или смешанной эхогенной зоны в результате разжижения.
- Сложные по структуре образования
- Абсцесс: может быть расположен в любом месте живота или таза. Он часто дает болезненность, сопутствующую лихорадку, имеет нечеткие контуры. Кроме аппендикулярного абсцесса, могут выявляться:
- дивертикулы толстой кишки с перфорацией: абсцесс обычно локализуется в левом нижнем отделе живота;
- амебиаз с перфорацией: абсцесс обычно располагается в правом нижнем отделе живота, реже в левой половине или еще где-то;
- перфорация опухоли: абсцесс может выявляться в любом месте;
- туберкулез или любое другое гранулематозное воспаление: абсцесс обычно выявляется в правой половине живота, но может находиться в любом другом месте;
- регионарный илеит (болезнь Крона), язвенный колит, тифозная или другая кишечная инфекция: абсцессы могут выявляться везде;
- перфорация паразитами, например Strongyloides, Ascaris или Oesophagostomum: абсцесс обычно выявляется в правой половине живота, но может выявляться везде. (Ascaris могут выявляться в поперечном сечении в виде длинных трубчатых структур)
Абсцесс выявить несложно, однако редко можно определить причину образования абсцесса
-
- Гематома выглядит кистозной или смешанной эхогенности структурой, похожей на абсцесс, но она не дает лихорадки. Важно наличие травмы либо антикоагулянтной терапии в анамнезе. В центре гематомы может быть взвесь или зона разжижения, в ней могут определяться перегородки. Также поищите свободную жидкость в брюшной полости.
- Жидкость содержащие образования. Большинство из них являются доброкачественными, они либо врожденные, либо паразитарные или имеют воспалительный генез).
-
- Удвоение кишки. Эта врожденная аномалия часто определяется в виде жидкостьсодержащих структур различной формы с четко прослеживающейся стенкой. Они могут быть маленькими или крупными и могут иметь внутреннюю эхоструктуру из-за наличия взвеси или перегородок.
- Лимфатические кисты или кисты брыжейки. Хотя они обычно анэхо-генны, могут выявляться перегородки, может определяться или не определяться внутренняя эхоструктура. Они могут локализоваться в любой части живота и иметь различные размеры до 20 см и более в диаметре.
- Ишемия кишечника. Ультразвук может выявлять солидное утолщение стенки кишки, иногда локализованное, но чаще - протяженное. При этом в воротной вене могут определяться подвижные пузырьки газа.
- Эхинококковые кисты (паразитарное заболевание). Кисты в брюшной полости не имеют каких-то особых характеристик и напоминают другие висцеральные паразитарные кисты, особенно печеночные. Они почти всегда множественные и сочетаются с кистами других органов. (Проведите ультразвуковое исследование печени и рентгенографию грудной клетки.) При выявлении скопления множественных мелких кист можно заподозрить не так часто встречающийся альвеококкоз (Echinococcus multHoculoris).
Подозрение на аппендицит
Ультразвуковой диагноз острого аппендицита может быть сложным и даже невозможным. Требуется определенный опыт.
При подозрении на острый аппендицит обследуйте пациента в положении лежа на спине, используя датчик 5 МГц. Положите подушку под колени для расслабления живота, нанесите произвольно гель на нижний правый отдел живота и начинайте сканирование продольно с легким нажатием на датчик. Для смещения кишечника используйте более ощутимое нажатие. Если кишечные петли воспалены, то они будут фиксированы, в них не будет определяться перистальтика: болезненность поможет определить место поражения.
Воспаленный червеобразный отросток визуализируется в поперечном срезе как фиксированная структура с концентрическими слоями («мишень»). Внутренний просвет может быть гипоэхогенным, окруженным зоной гиперэхогенного отека: вокруг зоны отека визуализируется гипоэхогенная стенка кишки. В продольных срезах та же структура имеет трубчатую форму. При перфорации аппендикса около него может определяться с нечеткими контурами анэхогенная или смешанной эхогенности зона, распространяющаяся в таз либо еще куда-нибудь.
Не всегда легко визуализировать аппендикс, особенно если он в стадии абсцедирования. Другими причинами абсцесса в правом нижнем отделе живота является перфорация кишки в результате амебиаза, опухоли или паразитов. Необходимо тщательное сопоставление эхографической картины с клиникой, но даже в этом случае не всегда можно поставить диагноз при ультразвуковом исследовании.
Симптомы желудочно-кишечных заболеваний у детей
Ультразвуковое исследование очень эффективно при следующих педиатрических заболеваниях.
Гипертрофический стеноз привратника
Диагноз в большинстве случаев может быть поставлен клинически при пальпаторном выявлении оливкообразной формы утолщения привратника. Это может быть также легко выявлено и точно диагностировано при ультразвуковом исследовании. В результате утолщения мышечного слоя привратника, который в норме по толщине не превышает 4 мм, будет выявляться гипоэхогенная зона. Поперечный внутренний диаметр пилорического канала не должен превышать 2 мм. Гастростаз будет выявляться даже перед наполнением желудка ребенка теплой сладкой водой, которую необходимо дать ребенку перед дальнейшим исследованием.
На продольных срезах длина пилорического канала ребенка не должна превышать 2 см. Любое превышение этого размера вызывает сильное подозрение на наличие гипертрофического стеноза привратника.
Инвагинация
При наличии у клинициста подозрения на инвагинацию кишки ультразвуковое исследование может в некоторых случаях выявить инвагинацию в форме сосиски: на поперечных срезах наличие концентрических колец кишки также весьма характерно для инвагинации. Будет определяться гипоэхогенный периферический ободок толщиной 8 мм и более с общим диаметром более 3 см.
У детей ультразвуковой диагноз гипертрофии привратника и инвагинации требует определенного опыта и тщательных клинических корреляций.
Аскаридоз
Появление образования в любой части кишечника может иметь место в результате аскаридоза: при этом при поперечном сканировании визуализируются типичные концентрические кольца стенки кишки и тела содержащихся в просвете гельминтов. Аскариды могут быть подвижными, их движения могут наблюдаться при сканировании в реальном времени. Может произойти перфорация в брюшную полость.
Инфицирование вирусом иммунодефицита человека
ВИЧ-инфицированные пациенты часто лихорадят, однако источник инфекции не всегда может быть определен клиническими методами. Ультразвуковое исследование может быть полезным для выявления абсцессов в брюшной полости или увеличенных лимфатических узлов. При кишечной непроходимости перерастянутые петли тонкой кишки с патологически измененной слизистой оболочкой могут выявляться уже на ранних стадиях при ультразвуковом исследовании.
Ультразвуковое исследование должно включать следующий стандартный набор методик исследования органов:
- Печени.
- Селезенки.
- Обоих поддиафрагмальных пространств.
- Почек.
- Малого таза.
- Любого подкожного образования с выбуханием или болезненностью.
- Парааортальных и тазовых лимфатических узлов.
Когда ВИЧ-инфицированный пациент начинает температурить, необходимо проведение ультразвукового исследования органов брюшной полости и малого таза.
Ультразвуковое исследование не поможет отличить бактериальную и грибковую инфекцию. При наличии газа в абсцессе наиболее вероятно наличие преимущественно бактериальной инфекции, хотя может быть и сочетание бактериальной и грибковой инфекции.
ilive.com.ua
Жидкость в брюшной полости: причины и что делать?
Скопление жидкости в брюшной полости называется асцитом. Причиной асцита обычно становятся воспаления, проблемы с кровообращением. Для диагностики и лечения применяется УЗИ.
Прогноз лечения зависит от состояния иммунной системы человека и конкретной причины, которая вызвала патологию.
Признаки асцита
Характерные симптомы асцита – повышение внутрибрюшного давления, увеличение живота от накопленной жидкости.
Асцит (аномальное скопление жидкости) нарушает работу легких, органов желудочно-кишечного тракта.
Причины накопления жидкости могут быть разные: асцит может появиться вследствие нескольких нарушений работы организма, патологии органов. Самой распространенной причиной, почему начинается асцит, может быть цирроз печени.
Диагностика асцита происходит с помощью УЗИ и осмотра врача. После диагностики лечение занимает много времени. Следует избавить человека и от асцита, и от болезни, его вызвавшей, одновременно.
Длительность протекания, тяжесть болезни, дальнейший прогноз зависят от здоровья человека, причины заболевания. Асцит может появиться внезапно или постепенно, в течение нескольких месяцев.
Симптомы асцита начинают проявляться, если в животе накопилось более одного литра жидкости.
Симптомы аномального скопления жидкости:
- одышка;
- увеличение веса и объема живота;
- отечность ног;
- отрыжка;
- неприятные ощущения при наклонах;
- распирание живота, боли;
- изжога;
- отек мошонки (у мужчин).
Обычно поначалу человек обращает внимание на такие симптомы, как выпячивание пупка, увеличение брюшной части – в стоячем положении живот отвисает, похож на шар, а когда человек ложится, живот «расплывается».
У женщин симптомом могут быть белые растяжки – это один из признаков асцита.
Некоторые симптомы связаны с дополнительными недугами, первопричиной асцита.
Например, если излишек жидкости вызван давлением в сосудах печени, то на животе ярко выражены вены (спереди, сбоку).
Если проблемы в сосудах, находящихся под печенью, то характерные признаки недуга – рвота, желтуха, тошнота.
Для туберкулезного асцита характерно все вышеперечисленное, а также головная боль, повышенная усталость, слабость, учащенное сердцебиение.
Проблемы оттока в лимфатических сосудах способствуют быстрому увеличению живота. Если имеет место недостаток белка, то признаками асцита являются отеки конечностей, одышка.
Если болезнь связана с проблемами в лимфатических сосудах, то назначают УЗИ вен, сосудов проблемной области. При подозрении на онкологию также проводят УЗИ.
Почему возникает патология?
Причины накопления жидкости:
- онкология (злокачественное образование);
- цирроз печени (встречается у 75 % людей);
- сердечная недостаточность;
- различные болезни почек;
- туберкулез;
- повышение давления в печени;
- гинекологические заболевания (у женщин);
- панкреатит.
Одним из самых сложных случаев является наличие онкологии. Больному, имеющему неутешительный прогноз и обостренные симптомы, могут назначить операцию.
Новорожденные также могут страдать асцитом. Обычно его причиной становятся нарушения развития в ЖКТ у ребенка, различные врожденные отеки.
Конечно, в таком случае основные причины патологии – это различные заболевания или вредные привычки матери, которая вынашивала ребенка.
Видео:
Излишек жидкости может вызвать недостаток белка в пище ребенка. Иногда прогноз протекания асцита для новорожденных является неутешительным
Чтобы точно понять, почему в организме начала скапливаться лишняя жидкость, необходимо посетить специалиста и пройти аппаратную диагностику.
Механизм скопления жидкости и диагностика
Развитие недуга у каждого человека происходит по-разному. Давайте посмотрим на организм человека, чтобы лучше понимать, как это происходит.
Внутри находится серозная оболочка (мембрана), покрывающая органы. Некоторые она покрывает полностью, некоторых едва касается. Помимо обволакивания органов, мембрана производит жидкость.
В течение суток она выделяется и всасывается, позволяя органам нормально работать и не склеиваться. Если человек страдает излишком жидкости, то функция ее выработки нарушается.
Происходит обратный процесс, создающий благоприятную среду для токсинов. В связи с этим проявляются и характерные симптомы.
Если человек болен циррозом печени, то жидкость скапливается другим способом.
Возможны четыре пути образования асцита:
- При циррозе печени повышается давление, вследствие чего происходит накопление жидкости в животе;
- Организм пытается снизить нагрузку вен путем лимфооттока. Формируется лимфатическая гипертензия (организм не справляется с нагрузкой), жидкость вытекает из сосудов в брюшную полость. Некоторое время она всасывает жидкость, затем перестает справляться с ней;
- При циррозе печени количество печеночных клеток уменьшается, производится меньше белка, жидкость покидает сосуды, свободная брюшина перестает быть таковой;
- Одновременно с накоплением жидкости в брюшной полости происходит отток жидкости из крови. Затем следует снижение количества выделяемой мочи, повышается артериальное давление.
После четвертого пункта скопление жидкости происходит быстрее и обостряется. Далее возможны осложнения из-за онкологии (если она есть).
Если человек страдает сердечной недостаточностью, то давление в печени подскакивает, вследствие чего жидкость испаряется из ее сосудов.
Воспалительный процесс брюшины провоцирует большую выработку жидкости, с которой не может справиться, вследствие чего она проникает в брюшину.
Видео:
Обычно врачи используют УЗИ, которое помогает диагностировать асцит. Вместе с этим проводится осмотр печени на наличие цирроза.
Еще УЗИ делают, чтобы понять в каком состоянии сердце, вены пациента, места скопления жидкости.
Можно провести осмотр без УЗИ – сделать пальпацию живота пациента. Если ощущаются колебания жидкости, то диагностируют асцит.
Современные технологии и УЗИ позволяют рассмотреть жидкость объемом более полулитра.
Применяют гепатосцинтиграфию (аналог УЗИ), чтобы установить состояние печени, степень цирроза.
Степень цирроза, его развитие устанавливают коагулометром – прибором, помогающим определить свертываемость крови.
Иногда врачи берут анализ венозной крови α-фетопротеина, который может установить рак печени, вызывающий излишек жидкости.
Рентген органов тоже помогает диагностике. Например, рентген легких поможет выявить степень туберкулеза, наличие жидкости, причину скопления жидкости.
Существует ангиография – исследование сосудов (аналог УЗИ), помогающее выявить причины асцита (асцит сосудистого генеза).
Возможен анализ биопсии брюшины, печени. Иногда врачи берут анализ жидкости, после проводят исследования. Пациенту могут прописать анализ мочевины, натрия, креатинина, калия.
Методы лечения недуга
Сейчас существует несколько способов лечения асцита. Данное заболевание чаще всего связано с нарушениями работы желудочно-кишечного тракта, печени.
Принимая во внимание данный факт, врачи чаще всего назначают диету, свободную от тяжелой пищи, вредных продуктов, алкоголя, соли.
Рекомендуются нежирные супы, диетические бульоны, сваренные на курице, телятине. Каши следует заменить орехами.
Пациентам с асцитом требуется строго соблюдать диету, иначе есть риск осложнений или рецидива болезни.
Нельзя употреблять редьку, чеснок, лук, редис, щавель, капусту, репу, различные виды цитрусовых. Следует кушать только обезжиренное молоко, обезжиренные молочные продукты.
Нельзя есть жареное, соленое, острое. Различные копчености, колбасу, тушенку употреблять не рекомендуется. Кондитерские изделия из теста, любую выпечку также нельзя.
Однако диета при данной болезни не предполагает существенное уменьшение разнообразия рациона человека. Пациенту следует употреблять теплые напитки.
Девяносто процентов блюд должны быть приготовлены на пару. Хлеб можно подсушивать. Рекомендуются мясные супы-пюре. Можно приготовить каши без пшена.
Яйца можно употреблять в виде омлета, один-два раза в неделю. На десерт можно съесть желе, зефир.
Главная цель такого лечения – добиться снижения веса пациента. Через неделю человек должен потерять минимум два килограмма.
Если этого не происходит, то его отправляют в больницу, назначают мочегонные препараты. Пациент часто сдает анализы на содержание электролитов в крови.
После прохождения такого курса лечения прогноз состояния для человека, страдающего асцитом, может улучшиться.
Операцию назначают в особо тяжелых случаях, если лечение диетами и препаратами не помогает. Как правило, при таком решении прогноз асцита является неутешительным.
Вполне вероятно, что у такого пациента может быть одна из стадий онкологии. Выяснить это более детально помогут симптомы асцита и аппаратные методы исследования.
Сейчас существуют следующие операции для лечения асцита:
- установка перитонеовенозного шунта;
- парацентез, прокол брюшной стенки (после прокола извлекают транссудат);
- пересадка печени.
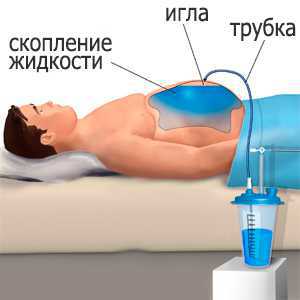
Самой распространенной операцией для устранения асцита является прокол брюшной стенки, при котором свободная жидкость просто откачивается.
Остальные виды вмешательства требуют особых условий – анестезии, пристального контроля. Например, пересадку печени делают при различной степени онкологии.
Если пациенту назначили парацентез, делается местный наркоз – область пупка. После этого проводится надрез длиной в один сантиметр, начинается откачка лишней жидкости.
Данная операция предполагает сидячее положение пациента.
Следует обратить внимание – операция имеет некоторые противопоказания. Имеется риск печеночной комы, внутренних кровотечений.
Больным инфекционными заболеваниями данный вид операции противопоказан. Парацентез иногда становится причиной осложнения – эмфиземы, кровоизлияния в брюшной полости, нарушения функционирования органов.
Иногда операцию проводят с использованием УЗИ. Накопленная жидкость после операции может долго вытекать из тела пациента, что помогает избавиться от болезни.
Желающие избавиться от асцита могут воспользоваться методами нетрадиционной медицины, облегчающими симптомы болезни.
Нетрадиционная медицина предназначена для тех, у кого относительно «легкие» симптомы скопления жидкости, многообещающий прогноз, нет подозрений на различные степени онкологии.
Лучше функционировать печени помогает тыква. Для лечения асцита (скопления жидкости) можно делать тыквенные каши, запеченную тыкву.
Настойку из петрушки часто используют в качестве мочегонного средства. Две столовых ложки петрушки замачивают в стакане горячей воды.
Емкость требуется закрыть, настаивать нужно два часа. Необходимо выпивать по сто миллилитров настоя пять раз в день.

Петрушку можно замочить на молоке. Нужно взять один корень петрушки, замочить в литре горячего молока, поставить на водяную баню. Настаивать полчаса. Выпивать следует в указанном выше количестве.
Часто врачи назначают мочегонные средства. Подобное лекарство можно приготовить у себя дома. Например, можно приготовить отвар из фасолевых стручков.
Стручки нужно измельчить – понадобиться две столовых ложки такого порошка. Далее нужно прокипятить порошок в воде (два литра) пятнадцать минут.
В день, чтобы побороть асцит, требуется выпивать три раза по сто миллилитров.
protrakt.ru
Скопление жидкости в кишечнике
Основная функция кишечника — это всасывание расщепленных питательных веществ и воды, которые поступают в организм человека. Кроме того, кишечник отвечает за «транзит» пищевых масс по желудочно-кишечному тракту и последующую их эвакуацию, а также за расщепление клетчатки (незначительную ее часть) и синтез некоторых витаминов (К и Н). Опять же, вся потребленная человеком жидкость попадает в желудочно-кишечный тракт, с последующим всасыванием воды в более дистальных его отделах. То есть, в любом случае, вода будет находиться в кишечнике — иначе просто быть не может. Однако она не должна там скапливаться. Точно так же, как скопление пищевых масс становится причиной формирования кишечной непроходимости, так и избыточное попадание жидкости в желудочно-кишечный тракт становится этиологическим фактором различных патологий.
Ни в коем случае нельзя путать асцит (скопление в брюшной полости свободной жидкости) и скопление жидкости в кишечнике. Это абсолютно две разные по происхождению и проявлениям патологии. Если причиной асцита становится хроническая патология печени и венозной системы, что приводит к скоплению большого количества жидкости в брюшной полости и является крайне неблагоприятным прогностическим признаком, то в просвете пищеварительного тракта вода скапливается совершенно по другим причинам, которые будут описаны ниже. В подавляющем большинстве случаев, это состояние будет последствием всевозможных процессов, которые протекают в организме человека остро. Да и не настолько опасно скопление жидкости в кишечнике, как асцит (в плане прогноза для выздоровления и жизни). Хотя бы по той причине, что проблему «наводнения» кишечника намного проще устранить, чем скопление свободной жидкости в брюшной полости, которое не является самостоятельной патологией, а связано с хроническим, как правило, неизлечимым, процессом.
Причины, которые приводят к избыточной задержке жидкости
В данном случае целесообразнее было бы говорить не о скоплении жидкости в толстой и тонкой кишке, а о повышенном ее поступлении в просвет кишки из тканей (она по определению не может скапливаться, если конечно не возникает полной обтурации просвета пищеварительного тракта, что бывает крайне редко). Итак, патогенетические механизмы, способствующие развитию рассматриваемой патологии:
- Кишечные инфекции — при попадании в организм болезнетворных микроорганизмов происходит их взаимодействие с рецепторами клеточной стенки энтероцитов. Это приводит к нарушению работы аденилатциклазной системы. Как следствие, в просвет кишки попадает большое количество ионов натрия, калия, магния и хлора. Согласно принципу градиента концентрации, для поддержания адекватного уровня концентрации электролитов должна перейти в просвет кишки и вода, дабы компенсировать нарушенное постоянство внутренней среды. Что собственно и происходит. Это один из основных механизмов, по причине которого и происходит избыточное поступление воды в толстую и токую кишку (даже при нормальной перистальтике кишечника в плане всасывания она будет там находиться дольше физиологичного срока).
- Повышенное «наводнение» кишечника из-за нарушения всасывания тех или иных веществ (эта патология называется синдромом мальабсорбции). Вне всякого сомнения, подобного рода состояние встречается достаточно редко, однако именно эта причина приводит к развитию наиболее тяжелых состояний (с учетом того, что она носит хронический характер). То есть, энтероциты не обеспечивают усваивание какого-то электролита (например, глюкозы). Это приводит к повышению концентрации этого вещества в просвете кишечника, что, в свою очередь, становится причиной неконтролируемого поступления в просвет кишечника жидкости из тканей и межклеточного вещества (говоря по-другому, происходит массивная эксудация).
- Особенности питания — при употреблении большого количества соленой или жареной пищи, точно так же, как и в предыдущем варианте, возникает потребность организма в потреблении больших объемов жидкости. С учетом того, что банально поступившая вода просто не будет успевать всасываться, эффект будет аналогичен ситуации, описанной в предыдущем пункте.
- Ятрогенная причина. Имеется ввиду скопление жидкости в кишечнике, спровоцированное приемом лекарственных препаратов. Бывает, кстати сказать, очень часто. Например — массированная терапия кристаллоидными растворами с высокой концентрацией электролитов. Или же использование специальных растворов для оральной регидротации (оралит, регидрон) — однако следует отметить, что в данном случае будет иметь место физиологическое повышение содержания жидкости в просвете кишечника.
То есть, можно сделать из всей перечисленной информации один - единственный вывод: патологическое звено, которое приводит к избыточному скоплению жидкости в кишечнике одинаковое во всех случаях. Повышение концентрации электролитов (ионов натрия, калия, хлора, магния, глюкозы, фруктозы, галактозы мальтозы и многих других) приводит к тому, что возникает избыточное поступление в просвет кишечника жидкости — дабы сохранить постоянство внутренней среды, реализуется физиологическая реакция подобного рода.
Есть, правда, исключение из этого правила — так называемое «скопление» жидкости в кишечнике по причине того, что нарушается проходимость из-за какого-то процесса (как правило, это онкология). То есть, вода задерживается аналогично пищевым массам, но в этом случае клинические проявления этого состояния нивелируются более серьезной симптоматикой сопутствующей патологии. Кроме того, бывает нарушение усвоения воды клетками толстого кишечника — но это врожденное заболевание встречается крайне редко. Вот собственно и все механизмы развития рассматриваемого состояния.
Как проявляется скопление воды в кишечнике?

Наиболее характерный симптом этого состояния — сильнейшая диарея. Подтверждением этому является тот факт, что при всех инфекционных заболеваниях, поражающих кишечник, имеет место нарушение стула. То есть, из-за того, что в кишечнике скапливается очень много жидкости, каловые массы меняют свою консистенцию — именно таков механизм, приводящий к развитию сильнейшей диареи. Например, при холере испражнения приобретают цвет рисового отвара — то есть, становятся практически бесцветными.
Опять же, говорить о постоянном скоплении жидкости в просвете желудочно-кишечного тракта несколько некорректно по той причине, что оно просто не реализуемое из-за анатомических особенностей строения пищеварительной системы. Однако постоянное превышение должного поступления жидкости в организм человека приводит к тому, что развивается ряд структурных нарушений кишечника и близлежащих органов:
- Из-за того, что жидкость, находящаяся в просвете, постоянно оказывает давление на кишечную стенку, возникает нарушение перистальтических движений (сокращений гладких миоцитов — они постоянно напряжены). Это и является причиной формирования определенного порочного круга — повышение содержания жидкости нарушает перистальтику, что приводит к затруднению осуществления эвакуаторной функции. Особенно ярко это выражено в случае хронического процесса — то есть, при мальабсорбции, когда жидкость постоянно в лишних количествах находится в кишечнике, подобного рода явления возникают на постоянной основе, что усложняет только течение основного заболевания;
- Компрессия близлежащих органов. Естественно, раздутый от чрезмерного количества жидкости кишечник оказывает давление на соседние органы. Как правило, патологическому воздействию подвергается мочевой пузырь, что проявляется в повышенном мочеиспускании;
- Диспепсический синдром. В любом случае, скопление жидкости в организме человека.
Каким образом проводится диагностика этого состояния, и как отличить скопление жидкости в кишечнике от асцита?

В диагностике этого процесса главенствующее значение имеет оценка общего состояния здоровья. То есть, у человека будет вздут кишечник, будет ощущаться болезненность при пальпации, напряженность. Возникновение симптомов раздражения брюшины возможно и манифестирует, но только эти признаки не будут выражены (то есть ложноотрицательные). Обязательно надо будет сделать ультразвуковое исследование органов брюшной полости и рентгенографию с контрастированием (это исследование будет актуально только в том случае, если будут все основания подозревать возникновение непроходимости кишечника).
Кроме этого, обязательно нужно будет собрать анамнез у больного — с учетом того, что скопление жидкости в кишечнике является проявлением какого-то первичного заболевания, само по себе возникнуть оно не может по определению. То есть, узнав, какая болезнь поразила пациента, можно будет легко догадаться, по какой причине у него происходит избыточное поступление в просвет кишечника жидкости. Уточнение анамнеза — это основополагающий момент в проведении дифференциальной диагностики между чрезмерным скоплением жидкости в просвете кишечника и асцитом. Это два абсолютно разных состояния, которые возникают по различным причинам. Если поступлению жидкости в кишечник способствуют в большей мере инфекционные заболевания, то асцит возникает из-за патологии печени (гепатит, цирроз) — нарушается белковый обмен, снижается концентрация альбумина в крови и происходит генерализованная эксудация.
При проведении оценки объективного статуса пациента, в том случае, если будет увеличен и напряжен живот, есть все основания предполагать развитие асцита. В подтверждение этому будет проявляться нарушение структуры венозного рисунка и увеличение размеров печени (при циррозе печени будет наблюдаться ее уменьшение).
То есть, из приведенной выше информации становиться понятно, что дифференциальная диагностика этих двух состояний имеет принципиально важное значение. Это определяется совершенно различными подходами к тактике ведения больных.
Каковы основные подходы к лечению больного в данном случае?

Опять-таки, методика устранения повышенного скопления жидкости в просвете кишечника определяется тем, какая патология вызвала этот процесс. Как уже было указано выше, в большинстве случаев, причиной рассматриваемого явления становятся инфекционные заболевания. То есть необходимы будут следующие терапевтические меры:
- Элиминация патогенного возбудителя, из-за которого и манифестировал данный процесс (этиологическое лечение). Убрав причинный фактор, можно будет отметить исчезновение всех симптомов уже через некоторое время. Для уничтожения бактерий используются антибиотики широкого спектра действия (цефалоспорины, фторхинолоны).
- Лечение пациента, страдающего скоплением жидкости в кишечнике, вызванного синдромом мальабсорбции, заключается главным образом в коррекции рациона питания. Все другие компоненты лечения имеют дополнительное значение.
- В том случае, если скопление жидкости в пищеварительной системе носит выраженный характер, лечение будет сводиться к необходимости проведения терапии основного заболевания (устранение причин непроходимости кишечника, например). Необходимо будет проведение хирургического вмешательства для того, чтобы устранить морфологический дефект, который обтурирует просвет кишечника и затрудняет выведение каловых масс и приводит к задержке жидкости.
- Если же не удается установить очевидную причину скопления жидкости, необходимо будет выполнение сложных анализов на предмет подтверждения синдрома мальабсорбции.
Опять же, в любом случае, действительно эффективное лечение должно устранять причину возникшего состояния. В противном случае лечение не будет иметь должного эффекта.
Выводы
Определение «скопление жидкости в просвете кишечника» несколько не верно, так как по определению жидкость там не скапливается (даже при полной обтурации просвет кишечника не может быть перекрыт полностью). А вот повышенное поступление в просвет пищеварительного канала воды в определенных случаях возникает, причем нередко. Однако справедливости ради надо отметить, что повышение содержания воды в толстой и тонкой кишке само по себе не является угрожающим жизни состоянием (если не брать во внимание холеру).
Диагностировать это состояние можно на основании оценки общего состояния больного, проведения пальпаторного исследования живота. Клинику острых состояний скопление жидкости в кишечнике симулирует очень редко.
Большое значение в данном случае имеет дифференциальная диагностика скопления жидкости в кишечнике с асцитом. В данном случае необходимо четко понимать, что имеет место осложнение совершенно различных по своей природе заболеваний и правильное определение тактики ведения больного осуществляется как раз таки после проведения дифференциальной диагностики между этими двумя состояниями.
Лечение этого состояния заключается в устранении первичной патологии, которая и является непосредственной причиной его возникновения. Убедиться в том, что проводимые терапевтические меры возымели должный эффект можно на основании оценки общего состояния пациента.
ВНИМАНИЕ! Вся информация о лекарственных и народных средствах выложена лишь в целях ознакомления. Будьте бдительны! Нельзя употреблять лекарственные препараты без консультации врача. Не занимайтесь самолечением - бесконтрольный прием препаратов влечет за собой осложнения и побочные эффекты. При первых признаках болезни кишечника, обязательно обратитесь к врачу!
ozdravin.ru
Причины скопления жидкости в кишечнике
Почему скапливается жидкость в брюшной полости?
Скопление жидкости в брюшной полости называется асцитом. Причиной асцита обычно становятся воспаления, проблемы с кровообращением. Для диагностики и лечения применяется УЗИ.
Прогноз лечения зависит от состояния иммунной системы человека и конкретной причины, которая вызвала патологию.
Признаки асцита
Характерные симптомы асцита – повышение внутрибрюшного давления, увеличение живота от накопленной жидкости.
Асцит (аномальное скопление жидкости) нарушает работу легких, органов желудочно-кишечного тракта.
Причины накопления жидкости могут быть разные: асцит может появиться вследствие нескольких нарушений работы организма, патологии органов. Самой распространенной причиной, почему начинается асцит, может быть цирроз печени.
Диагностика асцита происходит с помощью УЗИ и осмотра врача. После диагностики лечение занимает много времени. Следует избавить человека и от асцита, и от болезни, его вызвавшей, одновременно.
Длительность протекания, тяжесть болезни, дальнейший прогноз зависят от здоровья человека, причины заболевания. Асцит может появиться внезапно или постепенно, в течение нескольких месяцев.
Сохраните ссылку, это важно!Симптомы асцита начинают проявляться, если в животе накопилось более одного литра жидкости.
Симптомы аномального скопления жидкости:
- одышка;
- увеличение веса и объема живота;
- отечность ног;
- отрыжка;
- неприятные ощущения при наклонах;
- распирание живота, боли;
- изжога;
- отек мошонки (у мужчин).
Обычно поначалу человек обращает внимание на такие симптомы, как выпячивание пупка, увеличение брюшной части – в стоячем положении живот отвисает, похож на шар, а когда человек ложится, живот «расплывается».
У женщин симптомом могут быть белые растяжки – это один из признаков асцита.
Некоторые симптомы связаны с дополнительными недугами, первопричиной асцита.
Например, если излишек жидкости вызван давлением в сосудах печени, то на животе ярко выражены вены (спереди, сбоку).
Если проблемы в сосудах, находящихся под печенью, то характерные признаки недуга – рвота, желтуха, тошнота.
Для туберкулезного асцита характерно все вышеперечисленное, а также головная боль, повышенная усталость, слабость, учащенное сердцебиение.
Проблемы оттока в лимфатических сосудах способствуют быстрому увеличению живота. Если имеет место недостаток белка, то признаками асцита являются отеки конечностей, одышка.
Если болезнь связана с проблемами в лимфатических сосудах, то назначают УЗИ вен, сосудов проблемной области. При подозрении на онкологию также проводят УЗИ.
Почему возникает патология?
Причины накопления жидкости:
- онкология (злокачественное образование);
- цирроз печени (встречается у 75 % людей);
- сердечная недостаточность;
- различные болезни почек;
- туберкулез;
- повышение давления в печени;
- гинекологические заболевания (у женщин);
- панкреатит.
Одним из самых сложных случаев является наличие онкологии. Больному, имеющему неутешительный прогноз и обостренные симптомы, могут назначить операцию.
Новорожденные также могут страдать асцитом. Обычно его причиной становятся нарушения развития в ЖКТ у ребенка, различные врожденные отеки.
Конечно, в таком случае основные причины патологии – это различные заболевания или вредные привычки матери, которая вынашивала ребенка.
Излишек жидкости может вызвать недостаток белка в пище ребенка. Иногда прогноз протекания асцита для новорожденных является неутешительным
Чтобы точно понять, почему в организме начала скапливаться лишняя жидкость, необходимо посетить специалиста и пройти аппаратную диагностику.
Механизм скопления жидкости и диагностика
Развитие недуга у каждого человека происходит по-разному. Давайте посмотрим на организм человека, чтобы лучше понимать, как это происходит.
Внутри находится серозная оболочка (мембрана), покрывающая органы. Некоторые она покрывает полностью, некоторых едва касается. Помимо обволакивания органов, мембрана производит жидкость.
В течение суток она выделяется и всасывается, позволяя органам нормально работать и не склеиваться. Если человек страдает излишком жидкости, то функция ее выработки нарушается.
Происходит обратный процесс, создающий благоприятную среду для токсинов. В связи с этим проявляются и характерные симптомы.
Если человек болен циррозом печени, то жидкость скапливается другим способом.
Возможны четыре пути образования асцита:
- При циррозе печени повышается давление, вследствие чего происходит накопление жидкости в животе;
- Организм пытается снизить нагрузку вен путем лимфооттока. Формируется лимфатическая гипертензия (организм не справляется с нагрузкой), жидкость вытекает из сосудов в брюшную полость. Некоторое время она всасывает жидкость, затем перестает справляться с ней;
- При циррозе печени количество печеночных клеток уменьшается, производится меньше белка, жидкость покидает сосуды, свободная брюшина перестает быть таковой;
- Одновременно с накоплением жидкости в брюшной полости происходит отток жидкости из крови. Затем следует снижение количества выделяемой мочи, повышается артериальное давление.
После четвертого пункта скопление жидкости происходит быстрее и обостряется. Далее возможны осложнения из-за онкологии (если она есть).
Если человек страдает сердечной недостаточностью, то давление в печени подскакивает, вследствие чего жидкость испаряется из ее сосудов.
Воспалительный процесс брюшины провоцирует большую выработку жидкости, с которой не может справиться, вследствие чего она проникает в брюшину.
https://youtube.com/watch?v=UDoWxGbNuB8
Обычно врачи используют УЗИ, которое помогает диагностировать асцит. Вместе с этим проводится осмотр печени на наличие цирроза.
Еще УЗИ делают, чтобы понять в каком состоянии сердце, вены пациента, места скопления жидкости.
Можно провести осмотр без УЗИ – сделать пальпацию живота пациента. Если ощущаются колебания жидкости, то диагностируют асцит.
Современные технологии и УЗИ позволяют рассмотреть жидкость объемом более полулитра.
Применяют гепатосцинтиграфию (аналог УЗИ), чтобы установить состояние печени, степень цирроза.
Степень цирроза, его развитие устанавливают коагулометром – прибором, помогающим определить свертываемость крови.
Иногда врачи берут анализ венозной крови α-фетопротеина, который может установить рак печени, вызывающий излишек жидкости.
Рентген органов тоже помогает диагностике. Например, рентген легких поможет выявить степень туберкулеза, наличие жидкости, причину скопления жидкости.
Существует ангиография – исследование сосудов (аналог УЗИ), помогающее выявить причины асцита (асцит сосудистого генеза).
Возможен анализ биопсии брюшины, печени. Иногда врачи берут анализ жидкости, после проводят исследования. Пациенту могут прописать анализ мочевины, натрия, креатинина, калия.
Методы лечения недуга
Сейчас существует несколько способов лечения асцита. Данное заболевание чаще всего связано с нарушениями работы желудочно-кишечного тракта, печени.
Принимая во внимание данный факт, врачи чаще всего назначают диету, свободную от тяжелой пищи, вредных продуктов, алкоголя, соли.
Рекомендуются нежирные супы, диетические бульоны, сваренные на курице, телятине. Каши следует заменить орехами.
Пациентам с асцитом требуется строго соблюдать диету, иначе есть риск осложнений или рецидива болезни.
Нельзя употреблять редьку, чеснок, лук, редис, щавель, капусту, репу, различные виды цитрусовых. Следует кушать только обезжиренное молоко, обезжиренные молочные продукты.
Нельзя есть жареное, соленое, острое. Различные копчености, колбасу, тушенку употреблять не рекомендуется. Кондитерские изделия из теста, любую выпечку также нельзя.
Однако диета при данной болезни не предполагает существенное уменьшение разнообразия рациона человека. Пациенту следует употреблять теплые напитки.
Девяносто процентов блюд должны быть приготовлены на пару. Хлеб можно подсушивать. Рекомендуются мясные супы-пюре. Можно приготовить каши без пшена.
Яйца можно употреблять в виде омлета, один-два раза в неделю. На десерт можно съесть желе, зефир.
Главная цель такого лечения – добиться снижения веса пациента. Через неделю человек должен потерять минимум два килограмма.
Если этого не происходит, то его отправляют в больницу, назначают мочегонные препараты. Пациент часто сдает анализы на содержание электролитов в крови.
После прохождения такого курса лечения прогноз состояния для человека, страдающего асцитом, может улучшиться.
Операцию назначают в особо тяжелых случаях, если лечение диетами и препаратами не помогает. Как правило, при таком решении прогноз асцита является неутешительным.
Вполне вероятно, что у такого пациента может быть одна из стадий онкологии. Выяснить это более детально помогут симптомы асцита и аппаратные методы исследования.
Сейчас существуют следующие операции для лечения асцита:
- установка перитонеовенозного шунта;
- парацентез, прокол брюшной стенки (после прокола извлекают транссудат);
- пересадка печени.
Самой распространенной операцией для устранения асцита является прокол брюшной стенки, при котором свободная жидкость просто откачивается.
Остальные виды вмешательства требуют особых условий – анестезии, пристального контроля. Например, пересадку печени делают при различной степени онкологии.
Если пациенту назначили парацентез, делается местный наркоз – область пупка. После этого проводится надрез длиной в один сантиметр, начинается откачка лишней жидкости.
Данная операция предполагает сидячее положение пациента.
Следует обратить внимание – операция имеет некоторые противопоказания. Имеется риск печеночной комы, внутренних кровотечений.
Больным инфекционными заболеваниями данный вид операции противопоказан. Парацентез иногда становится причиной осложнения – эмфиземы, кровоизлияния в брюшной полости, нарушения функционирования органов.
Иногда операцию проводят с использованием УЗИ. Накопленная жидкость после операции может долго вытекать из тела пациента, что помогает избавиться от болезни.
Желающие избавиться от асцита могут воспользоваться методами нетрадиционной медицины, облегчающими симптомы болезни.
Нетрадиционная медицина предназначена для тех, у кого относительно «легкие» симптомы скопления жидкости, многообещающий прогноз, нет подозрений на различные степени онкологии.
Лучше функционировать печени помогает тыква. Для лечения асцита (скопления жидкости) можно делать тыквенные каши, запеченную тыкву.
Настойку из петрушки часто используют в качестве мочегонного средства. Две столовых ложки петрушки замачивают в стакане горячей воды.
Емкость требуется закрыть, настаивать нужно два часа. Необходимо выпивать по сто миллилитров настоя пять раз в день.
Петрушку можно замочить на молоке. Нужно взять один корень петрушки, замочить в литре горячего молока, поставить на водяную баню. Настаивать полчаса. Выпивать следует в указанном выше количестве.
Часто врачи назначают мочегонные средства. Подобное лекарство можно приготовить у себя дома. Например, можно приготовить отвар из фасолевых стручков.
Стручки нужно измельчить – понадобиться две столовых ложки такого порошка. Далее нужно прокипятить порошок в воде (два литра) пятнадцать минут.
В день, чтобы побороть асцит, требуется выпивать три раза по сто миллилитров.
Подготовка и результаты УЗИ брюшной полости на свободную жидкость
Ультразвуковое исследование — один из наиболее безопасных, неинвазивных и в тоже время достоверных методов определения свободной жидкости в брюшной полости.
Причины скопления жидкости
Несмотря на то, что в брюшине всегда секретируется определенное количество жидкости, в норме ее не должно диагностироваться на УЗИ. Это связано с тем, что выделяемая жидкость тут же всасывается, что обеспечивает свободное скольжение органов брюшной полости относительно друг друга. Таким образом поддерживается баланс между процессами секреции и поглощения.
Свободная жидкость в животе может быть выявлена в ходе УЗ-диагностики органов брюшной полости и малого таза
При развитии патологического процесса в брюшной полости этот баланс может нарушаться, в связи с чем формируется выпот — асцит (или проще говоря, водянка). Типичная причина асцита — повышение давления в области воротной вены, развивающееся вследствие хронических заболевания, таких как печеночная патология с синдромом портальной гипертензии (цирроз, злокачественное новообразование), сердечно-сосудистая недостаточность, перитонит и т.п.
Также скопление свободной жидкости может быть связано с развитием таких патологических процессов брюшной полости, и в частности органов ЖКТ, как аппендицит, кишечная непроходимость, злокачественный процесс, локализующийся в желудочно-кишечном тракте. При этом нередко, вследствие инфицирования, жидкость может приобретать гнойный характер.
Кроме того, свободная жидкость может возникать вследствие закрытой (тупой) травмы живота. Тогда в брюшную полость попадает кровь или содержимое полых органов брюшной полости (желчного пузыря, желудка, кишечника).
Показания к проведению диагностики
Ультразвук на предмет свободной жидкости проводится при таких заболеваниях, как:
Противопоказания к исследованию
Каких-либо ограничений и противопоказаний к диагностике нет. В экстренных случаях УЗИ проводят без подготовки в любом состоянии пациента. При плановом обследовании рекомендуется подготовка больного, для повышения качества визуализации патологического процесса.
Рекомендации по подготовке
Накануне процедуры следует сделать очистительную клизму или принять слабительное. В день процедуры для уменьшения газов в кишечнике можно выпить активированный уголь или Мезим, согласно инструкции.
Результаты исследования
На экране аппарата УЗИ свободная жидкость определяется как анэхогенный участок (темного цвета), свободно проводящий ультразвуковые волны. Типичные места локализации: пространство в области печени, селезенки, правого и левого бокового канала, малого таза.
В случае асцита наблюдается большое количество жидкости во всех отделах брюшинной полости. Справа жидкость может определяться при перитоните, травме печени, с левой стороны — может указывать на разрыв селезенки. При гинекологической патологии жидкость появляется в области малого таза.
Для уточнения места локализации пациента могут попросить изменить положения (повернуться с одного бока на другой) или встать с кушетки.
Врач УЗД определяет примерный объем жидкости в месте ее наибольшего скопления, что дает возможность оценить уровень кровопотери, тяжесть заболевания.
УЗИ признаки патологии желудочно-кишечного тракта
Пациент должен лежать на спине, при этом обследуется весь живот, затем в наклонном положении или в положении на правом или левом боку обследуется каждый бок. При наличии выраженного метеоризма используется коленно-локтевое положение пациента. При поисках жидкости сканируйте наиболее низко расположенные участки живота во всех проекциях. Жидкость визуализируется в виде анэхогенной зоны.
Небольшие количества жидкости будут собираться в двух местах в животе:
- У женщин в позадиматочном пространстве (в пространстве Дугласа).
- У мужчин в гепаторенальном углублении (в кармане Моррисона).
Ультразвук является точным методом определения свободной жидкости в брюшной полости
При наличии большего количества жидкости латеральные карманы (углубления между париетальной брюшиной и толстой кишкой) будут заполнены жидкостью. Когда количество жидкости увеличивается, она будет заполнять всю брюшную полость. Петли кишечника будут плавать в жидкости, при этом газ в просвете кишки будет собираться у передней брюшной стенки и перемещаться при изменении положения тела пациента. При утолщении брыжейки в результате опухолевой инфильтрации или воспаления кишка будет менее подвижна и при этом будет определяться жидкость между стенкой брюшной полости и петлями кишечника.
Ультразвук не может различить асцит, кровь, желчь, гной и мочу. Необходима тонкоигольная аспирация для определения характера жидкости
Спаечный процесс в брюшной полости может давать образование перегородок, при этом жидкость может быть экранирована газом внутри кишечника или свободным газом. Может понадобиться проведение исследования в различных положениях.
Большие кисты могут симулировать асцит. Исследуйте весь живот на предмет выявления свободной жидкости, особенно в латеральных каналах и малом тазе.
Под контролем ультразвука можно аспирировать небольшие количества жидкости, но для проведения аспирации необходимы определенные навыки
Образования кишечника
- Солидные образования в кишечнике могут быть опухолевыми, воспалительными (например, амебные) или образованиями при аскаридозе. Образования в кишечнике обычно имеют форму почки. При ультразвуковом исследовании выявляется утолщение стенки, неровность, отечность и нечеткость контуров. Воспаление или опухолевая инфильтрация могут вызвать фиксацию кишечника, а появление жидкости может иметь место в результате перфорации или кровотечения. Уточнение органопринадлежности может быть сложным.
При выявлении опухоли кишечника необходимо исключить метастазы в печени, а также увеличенные анэхогенные лимфатические узлы брыжейки. Нормальные лимфатические узлы редко визуализируются при ультразвуковом исследовании.
- Солидные образования вне кишки. Множественные, часто сливающиеся и гипоэхогенные образования подозрительны на наличие лимфомы или увеличение лимфатических узлов. У детей в тропиках можно подозревать наличие лимфомы Беркитта, при этом необходимо исследовать почки и яичники на предмет выявления таких же опухолей. Тем не менее ультразвуковая дифференциация лимфомы и туберкулезного лимфаденита может быть очень сложна.
Забрюшинная саркома встречается нечасто и может быть представлена большой, солидной структурой различной эхогенности. В центре опухоли может иметь место некроз. При этом он определяется в виде гипоэхогенной или смешанной эхогенной зоны в результате разжижения.
- Сложные по структуре образования
- Абсцесс: может быть расположен в любом месте живота или таза. Он часто дает болезненность, сопутствующую лихорадку, имеет нечеткие контуры. Кроме аппендикулярного абсцесса, могут выявляться:
- дивертикулы толстой кишки с перфорацией: абсцесс обычно локализуется в левом нижнем отделе живота;
- амебиаз с перфорацией: абсцесс обычно располагается в правом нижнем отделе живота, реже в левой половине или еще где-то;
- перфорация опухоли: абсцесс может выявляться в любом месте;
- туберкулез или любое другое гранулематозное воспаление: абсцесс обычно выявляется в правой половине живота, но может находиться в любом другом месте;
- регионарный илеит (болезнь Крона), язвенный колит, тифозная или другая кишечная инфекция: абсцессы могут выявляться везде;
- перфорация паразитами, например Strongyloides, Ascaris или Oesophagostomum: абсцесс обычно выявляется в правой половине живота, но может выявляться везде. (Ascaris могут выявляться в поперечном сечении в виде длинных трубчатых структур)
Абсцесс выявить несложно, однако редко можно определить причину образования абсцесса
- Гематома выглядит кистозной или смешанной эхогенности структурой, похожей на абсцесс, но она не дает лихорадки. Важно наличие травмы либо антикоагулянтной терапии в анамнезе. В центре гематомы может быть взвесь или зона разжижения, в ней могут определяться перегородки. Также поищите свободную жидкость в брюшной полости.
- Жидкость содержащие образования. Большинство из них являются доброкачественными, они либо врожденные, либо паразитарные или имеют воспалительный генез).
- Удвоение кишки. Эта врожденная аномалия часто определяется в виде жидкостьсодержащих структур различной формы с четко прослеживающейся стенкой. Они могут быть маленькими или крупными и могут иметь внутреннюю эхоструктуру из-за наличия взвеси или перегородок.
- Лимфатические кисты или кисты брыжейки. Хотя они обычно анэхо-генны, могут выявляться перегородки, может определяться или не определяться внутренняя эхоструктура. Они могут локализоваться в любой части живота и иметь различные размеры до 20 см и более в диаметре.
- Ишемия кишечника. Ультразвук может выявлять солидное утолщение стенки кишки, иногда локализованное, но чаще — протяженное. При этом в воротной вене могут определяться подвижные пузырьки газа.
- Эхинококковые кисты (паразитарное заболевание). Кисты в брюшной полости не имеют каких-то особых характеристик и напоминают другие висцеральные паразитарные кисты, особенно печеночные. Они почти всегда множественные и сочетаются с кистами других органов. (Проведите ультразвуковое исследование печени и рентгенографию грудной клетки.) При выявлении скопления множественных мелких кист можно заподозрить не так часто встречающийся альвеококкоз (Echinococcus multHoculoris).
Подозрение на аппендицит
Ультразвуковой диагноз острого аппендицита может быть сложным и даже невозможным. Требуется определенный опыт.
При подозрении на острый аппендицит обследуйте пациента в положении лежа на спине, используя датчик 5 МГц. Положите подушку под колени для расслабления живота, нанесите произвольно гель на нижний правый отдел живота и начинайте сканирование продольно с легким нажатием на датчик. Для смещения кишечника используйте более ощутимое нажатие. Если кишечные петли воспалены, то они будут фиксированы, в них не будет определяться перистальтика: болезненность поможет определить место поражения.
Воспаленный червеобразный отросток визуализируется в поперечном срезе как фиксированная структура с концентрическими слоями («мишень»). Внутренний просвет может быть гипоэхогенным, окруженным зоной гиперэхогенного отека: вокруг зоны отека визуализируется гипоэхогенная стенка кишки. В продольных срезах та же структура имеет трубчатую форму. При перфорации аппендикса около него может определяться с нечеткими контурами анэхогенная или смешанной эхогенности зона, распространяющаяся в таз либо еще куда-нибудь.
Не всегда легко визуализировать аппендикс, особенно если он в стадии абсцедирования. Другими причинами абсцесса в правом нижнем отделе живота является перфорация кишки в результате амебиаза, опухоли или паразитов. Необходимо тщательное сопоставление эхографической картины с клиникой, но даже в этом случае не всегда можно поставить диагноз при ультразвуковом исследовании.
Симптомы желудочно-кишечных заболеваний у детей
Ультразвуковое исследование очень эффективно при следующих педиатрических заболеваниях.
Гипертрофический стеноз привратника
Диагноз в большинстве случаев может быть поставлен клинически при пальпаторном выявлении оливкообразной формы утолщения привратника. Это может быть также легко выявлено и точно диагностировано при ультразвуковом исследовании. В результате утолщения мышечного слоя привратника, который в норме по толщине не превышает 4 мм, будет выявляться гипоэхогенная зона. Поперечный внутренний диаметр пилорического канала не должен превышать 2 мм. Гастростаз будет выявляться даже перед наполнением желудка ребенка теплой сладкой водой, которую необходимо дать ребенку перед дальнейшим исследованием.
На продольных срезах длина пилорического канала ребенка не должна превышать 2 см. Любое превышение этого размера вызывает сильное подозрение на наличие гипертрофического стеноза привратника.
Инвагинация
При наличии у клинициста подозрения на инвагинацию кишки ультразвуковое исследование может в некоторых случаях выявить инвагинацию в форме сосиски: на поперечных срезах наличие концентрических колец кишки также весьма характерно для инвагинации. Будет определяться гипоэхогенный периферический ободок толщиной 8 мм и более с общим диаметром более 3 см.
У детей ультразвуковой диагноз гипертрофии привратника и инвагинации требует определенного опыта и тщательных клинических корреляций.
Появление образования в любой части кишечника может иметь место в результате аскаридоза: при этом при поперечном сканировании визуализируются типичные концентрические кольца стенки кишки и тела содержащихся в просвете гельминтов. Аскариды могут быть подвижными, их движения могут наблюдаться при сканировании в реальном времени. Может произойти перфорация в брюшную полость.
Инфицирование вирусом иммунодефицита человека
ВИЧ-инфицированные пациенты часто лихорадят, однако источник инфекции не всегда может быть определен клиническими методами. Ультразвуковое исследование может быть полезным для выявления абсцессов в брюшной полости или увеличенных лимфатических узлов. При кишечной непроходимости перерастянутые петли тонкой кишки с патологически измененной слизистой оболочкой могут выявляться уже на ранних стадиях при ультразвуковом исследовании.
Ультразвуковое исследование должно включать следующий стандартный набор методик исследования органов:
- Печени.
- Селезенки.
- Обоих поддиафрагмальных пространств.
- Почек.
- Малого таза.
- Любого подкожного образования с выбуханием или болезненностью.
- Парааортальных и тазовых лимфатических узлов.
Когда ВИЧ-инфицированный пациент начинает температурить, необходимо проведение ультразвукового исследования органов брюшной полости и малого таза.
Ультразвуковое исследование не поможет отличить бактериальную и грибковую инфекцию. При наличии газа в абсцессе наиболее вероятно наличие преимущественно бактериальной инфекции, хотя может быть и сочетание бактериальной и грибковой инфекции.
Жидкость в брюшной полости: причины и что делать?
Скопление жидкости в брюшной полости называется асцитом. Причиной асцита обычно становятся воспаления, проблемы с кровообращением. Для диагностики и лечения применяется УЗИ.
Прогноз лечения зависит от состояния иммунной системы человека и конкретной причины, которая вызвала патологию.
Признаки асцита
Характерные симптомы асцита – повышение внутрибрюшного давления, увеличение живота от накопленной жидкости.
Асцит (аномальное скопление жидкости) нарушает работу легких, органов желудочно-кишечного тракта.
Причины накопления жидкости могут быть разные: асцит может появиться вследствие нескольких нарушений работы организма, патологии органов. Самой распространенной причиной, почему начинается асцит, может быть цирроз печени.
Диагностика асцита происходит с помощью УЗИ и осмотра врача. После диагностики лечение занимает много времени. Следует избавить человека и от асцита, и от болезни, его вызвавшей, одновременно.
Длительность протекания, тяжесть болезни, дальнейший прогноз зависят от здоровья человека, причины заболевания. Асцит может появиться внезапно или постепенно, в течение нескольких месяцев.
Симптомы асцита начинают проявляться, если в животе накопилось более одного литра жидкости.
Симптомы аномального скопления жидкости:
- одышка;
- увеличение веса и объема живота;
- отечность ног;
- отрыжка;
- неприятные ощущения при наклонах;
- распирание живота, боли;
- изжога;
- отек мошонки (у мужчин).
Обычно поначалу человек обращает внимание на такие симптомы, как выпячивание пупка, увеличение брюшной части – в стоячем положении живот отвисает, похож на шар, а когда человек ложится, живот «расплывается».
У женщин симптомом могут быть белые растяжки – это один из признаков асцита.
Некоторые симптомы связаны с дополнительными недугами, первопричиной асцита.
Например, если излишек жидкости вызван давлением в сосудах печени, то на животе ярко выражены вены (спереди, сбоку).
Если проблемы в сосудах, находящихся под печенью, то характерные признаки недуга – рвота, желтуха, тошнота.
Для туберкулезного асцита характерно все вышеперечисленное, а также головная боль, повышенная усталость, слабость, учащенное сердцебиение.
Проблемы оттока в лимфатических сосудах способствуют быстрому увеличению живота. Если имеет место недостаток белка, то признаками асцита являются отеки конечностей, одышка.
Если болезнь связана с проблемами в лимфатических сосудах, то назначают УЗИ вен, сосудов проблемной области. При подозрении на онкологию также проводят УЗИ.
Почему возникает патология?
Причины накопления жидкости:
- онкология (злокачественное образование);
- цирроз печени (встречается у 75 % людей);
- сердечная недостаточность;
- различные болезни почек;
- туберкулез;
- повышение давления в печени;
- гинекологические заболевания (у женщин);
- панкреатит.
Одним из самых сложных случаев является наличие онкологии. Больному, имеющему неутешительный прогноз и обостренные симптомы, могут назначить операцию.
Новорожденные также могут страдать асцитом. Обычно его причиной становятся нарушения развития в ЖКТ у ребенка, различные врожденные отеки.
Конечно, в таком случае основные причины патологии – это различные заболевания или вредные привычки матери, которая вынашивала ребенка.
Излишек жидкости может вызвать недостаток белка в пище ребенка. Иногда прогноз протекания асцита для новорожденных является неутешительным
Чтобы точно понять, почему в организме начала скапливаться лишняя жидкость, необходимо посетить специалиста и пройти аппаратную диагностику.
Механизм скопления жидкости и диагностика
Развитие недуга у каждого человека происходит по-разному. Давайте посмотрим на организм человека, чтобы лучше понимать, как это происходит.
Внутри находится серозная оболочка (мембрана), покрывающая органы. Некоторые она покрывает полностью, некоторых едва касается. Помимо обволакивания органов, мембрана производит жидкость.
В течение суток она выделяется и всасывается, позволяя органам нормально работать и не склеиваться. Если человек страдает излишком жидкости, то функция ее выработки нарушается.
Происходит обратный процесс, создающий благоприятную среду для токсинов. В связи с этим проявляются и характерные симптомы.
Если человек болен циррозом печени, то жидкость скапливается другим способом.
Возможны четыре пути образования асцита:
- При циррозе печени повышается давление, вследствие чего происходит накопление жидкости в животе;
- Организм пытается снизить нагрузку вен путем лимфооттока. Формируется лимфатическая гипертензия (организм не справляется с нагрузкой), жидкость вытекает из сосудов в брюшную полость. Некоторое время она всасывает жидкость, затем перестает справляться с ней;
- При циррозе печени количество печеночных клеток уменьшается, производится меньше белка, жидкость покидает сосуды, свободная брюшина перестает быть таковой;
- Одновременно с накоплением жидкости в брюшной полости происходит отток жидкости из крови. Затем следует снижение количества выделяемой мочи, повышается артериальное давление.
После четвертого пункта скопление жидкости происходит быстрее и обостряется. Далее возможны осложнения из-за онкологии (если она есть).
Если человек страдает сердечной недостаточностью, то давление в печени подскакивает, вследствие чего жидкость испаряется из ее сосудов.
Воспалительный процесс брюшины провоцирует большую выработку жидкости, с которой не может справиться, вследствие чего она проникает в брюшину.
https://youtube.com/watch?v=UDoWxGbNuB8
Обычно врачи используют УЗИ, которое помогает диагностировать асцит. Вместе с этим проводится осмотр печени на наличие цирроза.
Еще УЗИ делают, чтобы понять в каком состоянии сердце, вены пациента, места скопления жидкости.
Можно провести осмотр без УЗИ – сделать пальпацию живота пациента. Если ощущаются колебания жидкости, то диагностируют асцит.
Современные технологии и УЗИ позволяют рассмотреть жидкость объемом более полулитра.
Применяют гепатосцинтиграфию (аналог УЗИ), чтобы установить состояние печени, степень цирроза.
Степень цирроза, его развитие устанавливают коагулометром – прибором, помогающим определить свертываемость крови.
Иногда врачи берут анализ венозной крови α-фетопротеина, который может установить рак печени, вызывающий излишек жидкости.
Рентген органов тоже помогает диагностике. Например, рентген легких поможет выявить степень туберкулеза, наличие жидкости, причину скопления жидкости.
Существует ангиография – исследование сосудов (аналог УЗИ), помогающее выявить причины асцита (асцит сосудистого генеза).
Возможен анализ биопсии брюшины, печени. Иногда врачи берут анализ жидкости, после проводят исследования. Пациенту могут прописать анализ мочевины, натрия, креатинина, калия.
Методы лечения недуга
Сейчас существует несколько способов лечения асцита. Данное заболевание чаще всего связано с нарушениями работы желудочно-кишечного тракта, печени.
Принимая во внимание данный факт, врачи чаще всего назначают диету, свободную от тяжелой пищи, вредных продуктов, алкоголя, соли.
Рекомендуются нежирные супы, диетические бульоны, сваренные на курице, телятине. Каши следует заменить орехами.
Пациентам с асцитом требуется строго соблюдать диету, иначе есть риск осложнений или рецидива болезни.
Нельзя употреблять редьку, чеснок, лук, редис, щавель, капусту, репу, различные виды цитрусовых. Следует кушать только обезжиренное молоко, обезжиренные молочные продукты.
Нельзя есть жареное, соленое, острое. Различные копчености, колбасу, тушенку употреблять не рекомендуется. Кондитерские изделия из теста, любую выпечку также нельзя.
Однако диета при данной болезни не предполагает существенное уменьшение разнообразия рациона человека. Пациенту следует употреблять теплые напитки.
Девяносто процентов блюд должны быть приготовлены на пару. Хлеб можно подсушивать. Рекомендуются мясные супы-пюре. Можно приготовить каши без пшена.
Яйца можно употреблять в виде омлета, один-два раза в неделю. На десерт можно съесть желе, зефир.
Главная цель такого лечения – добиться снижения веса пациента. Через неделю человек должен потерять минимум два килограмма.
Если этого не происходит, то его отправляют в больницу, назначают мочегонные препараты. Пациент часто сдает анализы на содержание электролитов в крови.
После прохождения такого курса лечения прогноз состояния для человека, страдающего асцитом, может улучшиться.
Операцию назначают в особо тяжелых случаях, если лечение диетами и препаратами не помогает. Как правило, при таком решении прогноз асцита является неутешительным.
Вполне вероятно, что у такого пациента может быть одна из стадий онкологии. Выяснить это более детально помогут симптомы асцита и аппаратные методы исследования.
Сейчас существуют следующие операции для лечения асцита:
- установка перитонеовенозного шунта;
- парацентез, прокол брюшной стенки (после прокола извлекают транссудат);
- пересадка печени.
Самой распространенной операцией для устранения асцита является прокол брюшной стенки, при котором свободная жидкость просто откачивается.
Остальные виды вмешательства требуют особых условий – анестезии, пристального контроля. Например, пересадку печени делают при различной степени онкологии.
Если пациенту назначили парацентез, делается местный наркоз – область пупка. После этого проводится надрез длиной в один сантиметр, начинается откачка лишней жидкости.
Данная операция предполагает сидячее положение пациента.
Следует обратить внимание – операция имеет некоторые противопоказания. Имеется риск печеночной комы, внутренних кровотечений.
Больным инфекционными заболеваниями данный вид операции противопоказан. Парацентез иногда становится причиной осложнения – эмфиземы, кровоизлияния в брюшной полости, нарушения функционирования органов.
Иногда операцию проводят с использованием УЗИ. Накопленная жидкость после операции может долго вытекать из тела пациента, что помогает избавиться от болезни.
Желающие избавиться от асцита могут воспользоваться методами нетрадиционной медицины, облегчающими симптомы болезни.
Нетрадиционная медицина предназначена для тех, у кого относительно «легкие» симптомы скопления жидкости, многообещающий прогноз, нет подозрений на различные степени онкологии.
Лучше функционировать печени помогает тыква. Для лечения асцита (скопления жидкости) можно делать тыквенные каши, запеченную тыкву.
Настойку из петрушки часто используют в качестве мочегонного средства. Две столовых ложки петрушки замачивают в стакане горячей воды.
Емкость требуется закрыть, настаивать нужно два часа. Необходимо выпивать по сто миллилитров настоя пять раз в день.
Петрушку можно замочить на молоке. Нужно взять один корень петрушки, замочить в литре горячего молока, поставить на водяную баню. Настаивать полчаса. Выпивать следует в указанном выше количестве.
Часто врачи назначают мочегонные средства. Подобное лекарство можно приготовить у себя дома. Например, можно приготовить отвар из фасолевых стручков.
Стручки нужно измельчить – понадобиться две столовых ложки такого порошка. Далее нужно прокипятить порошок в воде (два литра) пятнадцать минут.
В день, чтобы побороть асцит, требуется выпивать три раза по сто миллилитров.
Скопление жидкости в кишечнике
Основная функция кишечника — это всасывание расщепленных питательных веществ и воды, которые поступают в организм человека. Кроме того, кишечник отвечает за «транзит» пищевых масс по желудочно-кишечному тракту и последующую их эвакуацию, а также за расщепление клетчатки (незначительную ее часть) и синтез некоторых витаминов (К и Н). Опять же, вся потребленная человеком жидкость попадает в желудочно-кишечный тракт, с последующим всасыванием воды в более дистальных его отделах. То есть, в любом случае, вода будет находиться в кишечнике — иначе просто быть не может. Однако она не должна там скапливаться. Точно так же, как скопление пищевых масс становится причиной формирования кишечной непроходимости, так и избыточное попадание жидкости в желудочно-кишечный тракт становится этиологическим фактором различных патологий.
Ни в коем случае нельзя путать асцит (скопление в брюшной полости свободной жидкости) и скопление жидкости в кишечнике. Это абсолютно две разные по происхождению и проявлениям патологии. Если причиной асцита становится хроническая патология печени и венозной системы, что приводит к скоплению большого количества жидкости в брюшной полости и является крайне неблагоприятным прогностическим признаком, то в просвете пищеварительного тракта вода скапливается совершенно по другим причинам, которые будут описаны ниже. В подавляющем большинстве случаев, это состояние будет последствием всевозможных процессов, которые протекают в организме человека остро. Да и не настолько опасно скопление жидкости в кишечнике, как асцит (в плане прогноза для выздоровления и жизни). Хотя бы по той причине, что проблему «наводнения» кишечника намного проще устранить, чем скопление свободной жидкости в брюшной полости, которое не является самостоятельной патологией, а связано с хроническим, как правило, неизлечимым, процессом.
Причины, которые приводят к избыточной задержке жидкости
В данном случае целесообразнее было бы говорить не о скоплении жидкости в толстой и тонкой кишке, а о повышенном ее поступлении в просвет кишки из тканей (она по определению не может скапливаться, если конечно не возникает полной обтурации просвета пищеварительного тракта, что бывает крайне редко). Итак, патогенетические механизмы, способствующие развитию рассматриваемой патологии:
- Кишечные инфекции — при попадании в организм болезнетворных микроорганизмов происходит их взаимодействие с рецепторами клеточной стенки энтероцитов. Это приводит к нарушению работы аденилатциклазной системы. Как следствие, в просвет кишки попадает большое количество ионов натрия, калия, магния и хлора. Согласно принципу градиента концентрации, для поддержания адекватного уровня концентрации электролитов должна перейти в просвет кишки и вода, дабы компенсировать нарушенное постоянство внутренней среды. Что собственно и происходит. Это один из основных механизмов, по причине которого и происходит избыточное поступление воды в толстую и токую кишку (даже при нормальной перистальтике кишечника в плане всасывания она будет там находиться дольше физиологичного срока).
- Повышенное «наводнение» кишечника из-за нарушения всасывания тех или иных веществ (эта патология называется синдромом мальабсорбции). Вне всякого сомнения, подобного рода состояние встречается достаточно редко, однако именно эта причина приводит к развитию наиболее тяжелых состояний (с учетом того, что она носит хронический характер). То есть, энтероциты не обеспечивают усваивание какого-то электролита (например, глюкозы). Это приводит к повышению концентрации этого вещества в просвете кишечника, что, в свою очередь, становится причиной неконтролируемого поступления в просвет кишечника жидкости из тканей и межклеточного вещества (говоря по-другому, происходит массивная эксудация).
- Особенности питания — при употреблении большого количества соленой или жареной пищи, точно так же, как и в предыдущем варианте, возникает потребность организма в потреблении больших объемов жидкости. С учетом того, что банально поступившая вода просто не будет успевать всасываться, эффект будет аналогичен ситуации, описанной в предыдущем пункте.
- Ятрогенная причина. Имеется ввиду скопление жидкости в кишечнике, спровоцированное приемом лекарственных препаратов. Бывает, кстати сказать, очень часто. Например — массированная терапия кристаллоидными растворами с высокой концентрацией электролитов. Или же использование специальных растворов для оральной регидротации (оралит, регидрон) — однако следует отметить, что в данном случае будет иметь место физиологическое повышение содержания жидкости в просвете кишечника.
То есть, можно сделать из всей перечисленной информации один — единственный вывод: патологическое звено, которое приводит к избыточному скоплению жидкости в кишечнике одинаковое во всех случаях. Повышение концентрации электролитов (ионов натрия, калия, хлора, магния, глюкозы, фруктозы, галактозы мальтозы и многих других) приводит к тому, что возникает избыточное поступление в просвет кишечника жидкости — дабы сохранить постоянство внутренней среды, реализуется физиологическая реакция подобного рода.
Есть, правда, исключение из этого правила — так называемое «скопление» жидкости в кишечнике по причине того, что нарушается проходимость из-за какого-то процесса (как правило, это онкология). То есть, вода задерживается аналогично пищевым массам, но в этом случае клинические проявления этого состояния нивелируются более серьезной симптоматикой сопутствующей патологии. Кроме того, бывает нарушение усвоения воды клетками толстого кишечника — но это врожденное заболевание встречается крайне редко. Вот собственно и все механизмы развития рассматриваемого состояния.
Как проявляется скопление воды в кишечнике?
Наиболее характерный симптом этого состояния — сильнейшая диарея. Подтверждением этому является тот факт, что при всех инфекционных заболеваниях, поражающих кишечник, имеет место нарушение стула. То есть, из-за того, что в кишечнике скапливается очень много жидкости, каловые массы меняют свою консистенцию — именно таков механизм, приводящий к развитию сильнейшей диареи. Например, при холере испражнения приобретают цвет рисового отвара — то есть, становятся практически бесцветными.
Опять же, говорить о постоянном скоплении жидкости в просвете желудочно-кишечного тракта несколько некорректно по той причине, что оно просто не реализуемое из-за анатомических особенностей строения пищеварительной системы. Однако постоянное превышение должного поступления жидкости в организм человека приводит к тому, что развивается ряд структурных нарушений кишечника и близлежащих органов:
- Из-за того, что жидкость, находящаяся в просвете, постоянно оказывает давление на кишечную стенку, возникает нарушение перистальтических движений (сокращений гладких миоцитов — они постоянно напряжены). Это и является причиной формирования определенного порочного круга — повышение содержания жидкости нарушает перистальтику, что приводит к затруднению осуществления эвакуаторной функции. Особенно ярко это выражено в случае хронического процесса — то есть, при мальабсорбции, когда жидкость постоянно в лишних количествах находится в кишечнике, подобного рода явления возникают на постоянной основе, что усложняет только течение основного заболевания;
- Компрессия близлежащих органов. Естественно, раздутый от чрезмерного количества жидкости кишечник оказывает давление на соседние органы. Как правило, патологическому воздействию подвергается мочевой пузырь, что проявляется в повышенном мочеиспускании;
- Диспепсический синдром. В любом случае, скопление жидкости в организме человека.
Каким образом проводится диагностика этого состояния, и как отличить скопление жидкости в кишечнике от асцита?
В диагностике этого процесса главенствующее значение имеет оценка общего состояния здоровья. То есть, у человека будет вздут кишечник, будет ощущаться болезненность при пальпации, напряженность. Возникновение симптомов раздражения брюшины возможно и манифестирует, но только эти признаки не будут выражены (то есть ложноотрицательные). Обязательно надо будет сделать ультразвуковое исследование органов брюшной полости и рентгенографию с контрастированием (это исследование будет актуально только в том случае, если будут все основания подозревать возникновение непроходимости кишечника).
Кроме этого, обязательно нужно будет собрать анамнез у больного — с учетом того, что скопление жидкости в кишечнике является проявлением какого-то первичного заболевания, само по себе возникнуть оно не может по определению. То есть, узнав, какая болезнь поразила пациента, можно будет легко догадаться, по какой причине у него происходит избыточное поступление в просвет кишечника жидкости. Уточнение анамнеза — это основополагающий момент в проведении дифференциальной диагностики между чрезмерным скоплением жидкости в просвете кишечника и асцитом. Это два абсолютно разных состояния, которые возникают по различным причинам. Если поступлению жидкости в кишечник способствуют в большей мере инфекционные заболевания, то асцит возникает из-за патологии печени (гепатит, цирроз) — нарушается белковый обмен, снижается концентрация альбумина в крови и происходит генерализованная эксудация.
При проведении оценки объективного статуса пациента, в том случае, если будет увеличен и напряжен живот, есть все основания предполагать развитие асцита. В подтверждение этому будет проявляться нарушение структуры венозного рисунка и увеличение размеров печени (при циррозе печени будет наблюдаться ее уменьшение).
То есть, из приведенной выше информации становиться понятно, что дифференциальная диагностика этих двух состояний имеет принципиально важное значение. Это определяется совершенно различными подходами к тактике ведения больных.
Каковы основные подходы к лечению больного в данном случае?
Опять-таки, методика устранения повышенного скопления жидкости в просвете кишечника определяется тем, какая патология вызвала этот процесс. Как уже было указано выше, в большинстве случаев, причиной рассматриваемого явления становятся инфекционные заболевания. То есть необходимы будут следующие терапевтические меры:
- Элиминация патогенного возбудителя, из-за которого и манифестировал данный процесс (этиологическое лечение). Убрав причинный фактор, можно будет отметить исчезновение всех симптомов уже через некоторое время. Для уничтожения бактерий используются антибиотики широкого спектра действия (цефалоспорины, фторхинолоны).
- Лечение пациента, страдающего скоплением жидкости в кишечнике, вызванного синдромом мальабсорбции, заключается главным образом в коррекции рациона питания. Все другие компоненты лечения имеют дополнительное значение.
- В том случае, если скопление жидкости в пищеварительной системе носит выраженный характер, лечение будет сводиться к необходимости проведения терапии основного заболевания (устранение причин непроходимости кишечника, например). Необходимо будет проведение хирургического вмешательства для того, чтобы устранить морфологический дефект, который обтурирует просвет кишечника и затрудняет выведение каловых масс и приводит к задержке жидкости.
- Если же не удается установить очевидную причину скопления жидкости, необходимо будет выполнение сложных анализов на предмет подтверждения синдрома мальабсорбции.
Опять же, в любом случае, действительно эффективное лечение должно устранять причину возникшего состояния. В противном случае лечение не будет иметь должного эффекта.
Определение «скопление жидкости в просвете кишечника» несколько не верно, так как по определению жидкость там не скапливается (даже при полной обтурации просвет кишечника не может быть перекрыт полностью). А вот повышенное поступление в просвет пищеварительного канала воды в определенных случаях возникает, причем нередко. Однако справедливости ради надо отметить, что повышение содержания воды в толстой и тонкой кишке само по себе не является угрожающим жизни состоянием (если не брать во внимание холеру).
Диагностировать это состояние можно на основании оценки общего состояния больного, проведения пальпаторного исследования живота. Клинику острых состояний скопление жидкости в кишечнике симулирует очень редко.
Большое значение в данном случае имеет дифференциальная диагностика скопления жидкости в кишечнике с асцитом. В данном случае необходимо четко понимать, что имеет место осложнение совершенно различных по своей природе заболеваний и правильное определение тактики ведения больного осуществляется как раз таки после проведения дифференциальной диагностики между этими двумя состояниями.
Лечение этого состояния заключается в устранении первичной патологии, которая и является непосредственной причиной его возникновения. Убедиться в том, что проводимые терапевтические меры возымели должный эффект можно на основании оценки общего состояния пациента.
ВНИМАНИЕ! Вся информация о лекарственных и народных средствах выложена лишь в целях ознакомления. Будьте бдительны! Нельзя употреблять лекарственные препараты без консультации врача. Не занимайтесь самолечением — бесконтрольный прием препаратов влечет за собой осложнения и побочные эффекты. При первых признаках болезни кишечника, обязательно обратитесь к врачу!
Источники: http://protrakt.ru/bryushnaya-polost/skoplenie-zhidkosti.html, http://www.belinfomed.com/kishechnik/zhidkost-v-kishechnike-na-uzi.html
Жидкость в петлях кишечника что это
Скопление жидкости в брюшной полости (серозной либо серозно-геморрагической) – это асцит. Данное заболевание может возникнуть вследствие разных причин, в некоторых случаях даже самых серьезных.
Причины возникновения жидкости в брюшной полости
Очень часто жидкость в животе появляется вследствие венозного застоя, образованного в системе воротной вены (внепеченочный блок воротной вены, цирроз печени ), также в системе нижней полой вены (перикардит). Жидкость в полости живота может образоваться из-за правожелудочковой недостаточности, вследствие поражения брюшной полости злокачественной опухолью (мезотелиома, раковое обсеменение) и туберкулезом. Также асцит может появиться по общим причинам, обусловленных накоплениям в полостях и тканях жидкости (гипопротеинемия, нефроз).
Клинические признаки накопления жидкости в брюшной полости
Выявляются клинические признаки данного заболевания обычно в случае, когда в брюшной полости количество жидкости превышает литр, так как меньшие объемы скопления жидкости распределяются между петлями кишечника и в малом тазу. Основные симптомы асцита: увеличение объема живота, который в горизонтальном положении принимает распластанную форму; в отлогих местах живота притупление перкуторного звука; феномен зыбления (флюктуации), который ощущается рукой, если приложить ее к боковой стенке живота во время постукивания по противоположной стенке живота.
На основе перечисленных выше признаков, а также выявлении болезни, которая осложниться может накоплением жидкости в брюшине, основывается диагностика этого заболевания асцит. При тщательном обследовании дифференциальная диагностика при увеличении объема живота при метеоризме. ожирении трудностей не представляет. Наибольшую сложность представляет дифференцировать это заболевание с довольно большими кистами яичника, сопровождаться которые могут накоплением жидкости в брюшной полости. В таком случае устанавливается диагноз на основании бимануального исследования, рентгенологического контрастного исследования кишечника, который при кистах оттесняется, распластываясь на кисте.
Снизить количество накопления жидкости в брюшной полости можно при применении ртутных мочегонных (меркузал), новурита и пр. Также проводится терапия для устранения причины образования жидкости в брюшной полости. Это переливание белковых жидкостей, борьба с гипопротеинемией (диета), лечение недостаточности кровообращения и пр. Радикальное излечение асцита достигнуто может быть путем излечения болезни, вызвавшей скопление жидкости в животе. Это митральная комиссуротомия при стенозе атриовентрикулярного (левого) отверстия; перикардэктомия при сдавливающем перикардите; органо-органные либо прямые анастомозами при гипертензии (портальной); удаление опухоли и лечение ТиоТЭФ при раке яичника.
В случае, когда у пациента в сидячем положении свободно перемещающаяся жидкость достигает пупка и выше, производят при асците пункцию брюшной полости. Выполняют пункцию в положении больного сидя при помощи троакара. Соблюдение местной анестезии и соблюдение строгой асептики обязательны. В центре расстояния между пупком и лобком выбирают точку для пункции. Пункцию рекомендуется делать натощак и после опорожнения мочевого пузыря. Чтобы облегчить пункцию, кожу после анестезии надрезают и вводят троакар, извлекают стержень и жидкость выпускают постепенно (перерывы до 2 минут), чтобы не вызвать сильного изменения гемодинамики. Для предупреждения истечения жидкости после того как извлечен будет троакар кожу несколько сдвигают перед пункцией. После проведенной процедуры на кожу можно наложить шов.
Для того чтобы предупредить потерю белка при повторных пункциях, особенно у пациентов с циррозом печени, использовать можно для аутотрансфузии в вену асцитическую жидкость. Оперативные вмешательства для обеспечения всасывания такой жидкости либо оттока в систему нижней полой вены транссудата дают эффект очень непродолжительный.
При скоплении жидкости в брюшной полости важно диагностировать заболевание, для своевременного его лечения.
Лучевая диагностика портальной гипертензии
Порой, выявить портальную гипертензию бывает непросто. Если у врача есть подозрения на данную патологию, то он отправляет пациента на специальное обследование, частью которого является лучевая диагностика портальной гипертензии.
Узи брюшной полости
Для фиксирования заболеваний органов брюшной полости проводят УЗИ. Это довольно действенная процедура, позволяющая определить какой именно орган требует лечения. Проводят УЗИ при таких симптомах как боли, тяжесть в животе, чрезмерное газообразование.
Томография брюшной полости
Томография брюшной полости предназначена для выявления диагноза различных болезней печени, поджелудочной железы и болезней крови. Для проведения процедуры, больной пациент должен принять контрастный йодосодержащий препарат, а затем контраст вводят в вену.
Водянка яичка у ребенка
При возникновении у ребенка водянки яичка происходит накапливание жидкости в его оболочках. Появляется значительная припухлость в районе паха, увеличивается мошонка. Бывает двух видов: перетекающая и изолированная.
© 2010 - Все права защищены.
Подготовка и результаты УЗИ брюшной полости на свободную жидкость
Ультразвуковое исследование — один из наиболее безопасных, неинвазивных и в тоже время достоверных методов определения свободной жидкости в брюшной полости.
Причины скопления жидкости
Несмотря на то, что в брюшине всегда секретируется определенное количество жидкости, в норме ее не должно диагностироваться на УЗИ. Это связано с тем, что выделяемая жидкость тут же всасывается, что обеспечивает свободное скольжение органов брюшной полости относительно друг друга. Таким образом поддерживается баланс между процессами секреции и поглощения.
При развитии патологического процесса в брюшной полости этот баланс может нарушаться, в связи с чем формируется выпот — асцит (или проще говоря, водянка). Типичная причина асцита — повышение давления в области воротной вены, развивающееся вследствие хронических заболевания, таких как печеночная патология с синдромом портальной гипертензии (цирроз, злокачественное новообразование), сердечно-сосудистая недостаточность, перитонит и т.п.
Также скопление свободной жидкости может быть связано с развитием таких патологических процессов брюшной полости. и в частности органов ЖКТ, как аппендицит, кишечная непроходимость, злокачественный процесс, локализующийся в желудочно-кишечном тракте. При этом нередко, вследствие инфицирования, жидкость может приобретать гнойный характер.
Кроме того, свободная жидкость может возникать вследствие закрытой (тупой) травмы живота. Тогда в брюшную полость попадает кровь или содержимое полых органов брюшной полости (желчного пузыря, желудка, кишечника).
Ультразвуковая диагностика позволяет не только определить наличие жидкости в области брюшины, но откорректировать тактику лечения. В зависимости от характера патологического процесса, может применяться консервативная терапия, пункция или оперативное вмешательство.
Показания к проведению диагностики
Ультразвук на предмет свободной жидкости проводится при таких заболеваниях, как:
Кишечная непроходимость. Лечение кишечной непроходимости в Донецке
По: EisenbergR. L. Gastrointestinal radiology. Philadelphia: Lippincott,1983.
Симптомы кишечной непроходимости.
Один из постоянных симптомов кишечной непроходимости - схваткообразная боль. После затихания она снова появляется. Периодичность и схваткообразный характер боли вызываются усилением перистальтики петель кишечника, находящихся выше препятствия, что связано с натяжением брыжейки. При тяжелых странгуляционных формах кишечной непроходимости бывают сильные постоянные боли вследствие сдавливания брыжейки кишечника.При постепенно развивающихся обтурационных формах кишечной непроходимости болевой синдром выражен незначительно. В начале заболевания боли локализуются в верхнем или нижнем отделе жнвота, в левой или правой подвздошной области, в дальнейшем захватывая весь живот и чаще всего иррадиируя кверху.
Вторым, почти постоянным симптомом кишечной непроходимости является тошнота, сопровождающаяся рвотой. Вначале она имеет рефлекторный характер вследствие раздражения брюшины и стенки кишечника. Рвотные массы состоят из принятой пищи, в дальнейшем к ним примешивается желчь, а в более позднем периоде в результате разложения содержимого в приводящей части кишечника они приобретают каловый запах. Каловая рвота указывает на глубокое расстройство перистальтики и соответствует поздней стадии заболевания. Если к кишечной непроходимости присоединяется перитонит, то рвота при этом становится почти беспрерывной. В отличие от пищевого и алкогольного отравления при кишечной непроходимости рвота не вызывает чувства облегчения, и у больного остается ощущение, что она снова повторится.Основным классическим симптомом непроходимости кишечника является задержка стула и газов. В начале заболевания кишечный стаз может зависеть от рефлекторных явлений из места обтурации кишечника, в результате чего наступает паралич кишечника, особенно толстой кишки.
Иногда при полной кишечной непроходимости может быть акт дефекации вследствие перистальтики отводящего отдела кишечника ниже препятствия, иногда даже повторный. И. М. Перельман указывает, что в некоторых случаях в начале кишечной непроходимости наблюдается рефлекторный понос, изнуряющий больного. При осмотре живота необходимо обратить внимание на его конфигурацию, общий или местный метеоризм и асимметрию передней брюшной стенки.
В начальном периоде кишечной непроходимости в первую очередь растягивается петля кишки, ближайшая к месту обтурации. Она даже может несколько выступать (ограниченный метеоризм) - симптом Валя. Перкуторно в этом месте живота прослушивается высокий тимпанит. В некоторых случаях при множественных перетяжках петель кишечника, например, спайками, бывают заметны резко выступающие растянутые петли, дающие асимметрию живота.
Важным симптомом кишечной непроходимости является заметная на глаз перистальтика кишечника, которая возникает самостоятельно или после легкого раздражения брюшной стенки, например пальпации. Чаще всего начало перистальтики совпадает с усилением болей, а конец с их уменьшением. Видимая перистальтика также служит достоверным симптомом кишечной непроходимости, так как у здорового человека ее наблюдать не удается. Особенно отчетливо выражена перистальтика при хронической обтурационной непроходимости, вызванной опухолями кишечника, при гипертрофии стенки кишечника выше препятствия.В острых случаях кишечной непроходимости перистальтика заметна только в начале заболевания, а при наступлении пареза и паралича кишечника никакие раздражения брюшной стенки не могут вызвать двигательную функцию кишечника.
При развитии перитонита в брюшной полости наступает тишина, лишь изредка можно слышать шум падающей капли (симптом Спасокукоцкого) или редкие перистальтирующие шумы на высоких тонах. Почти всегда у таких больных симптом Бейля положительный (проведение сердечных тонов на брюшную стенку).В большинстве случаев температура в начале заболевания нормальная, а при развитии перитонеальных симптомов достигает 37,5-38,5 С. В некоторых случаях (до 25 %, по Д. П. Чухриенко) температура повышается в самом начале, что связано с течением основного заболевания, осложнившегося развитием кишечной непроходимости.Пульс и артериальное давление, как и температура, при разных видах и формах кишечной непроходимости как в начале заболевания, так и в более поздние сроки могут колебаться в значительных пределах. В начале заболевания пульс может не изменяться, может замедляться и учащаться, в поздних стадиях он обычно всегда учащается.
Основные симптомы кишечной непроходимости, специфичные для этого заболевания, встречаются при самых разнообразных заболеваниях как органов, расположенных в брюшной полости, так и вне ее.
Терапия. В ходе предоперационной подготовки устраняется дефицит жидкости и электролитов в организме, вслед за чем следует оперативное вмешательство. Необходимо восполнить дефицит калия. Степень выраженности дегидратации оценивается по величине мочеотделения, центральному венозному давлению, первоначальному подъему гематокрита. Необходимо возместить потери изоосмотическими жидкостями. Повторное оперативное вмешательство по поводу ранней послеоперационной кишечной непроходимости ( 30 сут после первой операции) может не понадобиться. Странгуляционная кишечная непроходимость — это экстренная хирургическая ситуация. Только в 12-20% случаев частичной непроходимости тонкой кишки требуется операция.
Желудочно-кишечная интубация. При подготовке больных всегда следует использовать двухпросветный назогастральный зонд. Применение длинных кишечных зондов дискуссионно и может отсрочить операцию по поводу странгуляционной кишечной непроходимости. Длительная аспирационная терапия оставлена для больных в раннем послеоперационном периоде, при частичной непроходимости или, с осторожностью, для больных с непроходимостью из-за воспаления в.кишечнике, поддающегося терапии. Примером может служить болезнь Крона (Crohn).
Операция. Непроходимость кишечника типа отключенной петли, странгуляционная, толстокишечная или ранее полная должна расцениваться как показание к экстренной операции. Выполняют пять основных типов операций: 1) устранение причины, вызвавшей обструкцию, 2) энтеротомия для извлечения обтурирующего субстрата, 3) резекция участка кишки со странгуляцией или в пределах непроходимости с наложением анастомоза, 4) шунтирующая процедура, 5) наложение стомы на проксимальный участок кишки. Обычно окраска перитонеальной жидкости соломенно-желтая, но геморрагический характер говорит о странгуляции. Спайки должны быть рассечены и петли кишечника освобождены от «удавки», прежде чем будет решен вопрос о резекции петли сомнительной жизнеспособности. Декомпрессия кишечника во время операции облегчает все хирургические манипуляции с тканями и улучшает кровоснабжение органа. Эта процедура может быть сделана с помощью длинного зонда, введенного per os через нос или гастростому.
Послеоперационное ведение. Сюда входят поддержание водно-электролитного равновесия, антибиотики и декомпрессия кишечника. В раннем послеоперационном периоде отмечается затянувшаяся потеря изотонической жидкости в интерстициальном пространстве больного, вслед за чем следует аутоинфузия секвестрированной жидкости по мере нормализации состояния кишки. Декомпрессия кишечника может потребоваться в течение 5 сут.
Источники: http://www.skalpil.ru/xirurgiya/3016-zhidkost-v-bryushnoy-polosti.html, http://uzimetod.ru/brushina/uzi-bryushnoy-polosti-na-zhidkost.html, http://www.surgery.dn.ua/index.php/-03-17-14-09-07/70.html
Комментариев пока нет! Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе