За сутки пж выделяет
70. Виды сокращения желудка. Нейрогуморальная регуляция движений желудка.
В стенке желудка и кишечника содержится гладкая мускулатура. Она обладает следующими свойствами:
возбудимостью – способность генерировать потенциалы действия под действием раздражителя;
проводимостью – способность проводить возбуждение;
сократимостью – способность мышцы сокращаться;
автономией – способность мышцы возбуждаться и сокращаться под влиянием импульсов, которые возникают в самой мышце.
В желудке различают сегментарные, перистальтические, пропульсивные сокращения (перемешивание пищи и перемещение из желудка двенадцатиперстную кишку), а также рефлекторную релаксацию (обеспечивает депонирование пищи в желудке).
Регуляция двигательной функциижелудка.
Регулирующие влияния на мускулатуру желудка передаются из вегетативных центров по блуждающему и чревному нервам. Возбуждение холинергических волокон БН за счет выделения в его окончаниях АЦХ усиливает моторику желудка, что выражается в увеличении силы и частоты перистальтических волн, а также скорости их распространения. Если через парасимпатические волокна БН возбуждаются тормозные нейроны интрамуральных ганглиев, то наблюдается эффект релаксации мышц желудка и расслабления пилорического сфинктера. Это является следствием выделения в окончаниях аксонов этих нейронов тормозных медиаторов (ВИП и АТФ).
При возбуждении симпатических (адренергических) волокон чревного нерва наступает торможение мускулатуры желудка (уменьшение силы и частоты сокращений, уменьшение скорости их распространения), но активация α- и β-адренорецепторов постсинаптических мембран миоцитов пилорического сфинктера вызывает повышение его тонуса.
Координация парасимпатических и симпатически влияний осуществляется благодаря взаимодействию надсегментарных вегетативных центров гипоталамуса и корковых представительств пищевого центра. При электростимуляции ядер передних и средних отделов гипоталамуса через вживленные электроды (в опытах на животных), как правило, возникает эффект стимуляции моторики желудка, а при раздражении задних – торможение его двигательной активности.
За сутки ПЖ выделяет от 1,5 до 2,5 л сока, который вырабатывается ацинарными, центроацинарными и эпителиальными клетками протоков железы. В состоянии относительного покоя (натощак) железа выделяет небольшое количествосока, а при поступлении желудочного содержимого в ДПК скорость сокоотделения возрастает до 4,7 мл/мин.
Состав и свойство поджелудочного сока:
Сок представляет собой бесцветную прозрачную жидкость со средним содержанием воды 987 г/л. Щелочная среда сока (рН 7,5—8,8) обусловлена наличием в нем гидрокарбонатов (до 150 ммоль/л). Концентрация гидрокарбонатов в соке изменяется прямо пропорционально скорости секреции. В соке содержатся хлориды натрия и калия; между концентрацией гидрокарбонатов и хлоридов обратная зависимость. Гидрокарбонаты сока поджелудочной железы участвуют в нейтрализации и ощелачивании кислого пищевого содержимого желудка в двенадцатиперстной кишке. В соке отмечается значительная концентрация белка, основную часть которого составляют ферменты.
Сок поджелудочной железы богат ферментами, которые синтезируются в ацинозных панкреоцитах. Ферменты поджелудочного сока переваривают все виды питательных веществ. Амилаза, липаза и нуклеаза секретируются поджелудочной железой в активном состоянии, а протеазы — в виде зимогенов.
Трипсиноген сока поджелудочной железы в ДПК под действием ее фермента энтерокиназы превращается в трипсин. Последующую активацию трипсиногена вызывает трипсин.
Химотрипсиноген активируется трипсином. Трипсин и химотрипсин (а также эластаза) расщепляют преимущественно внутренние пептидные связи белков. Эти ферменты действуют и на высокомолекулярные полипептиды, в результате чего образуются низкомолекулярные пептиды и аминокислоты. В составе сока поджелудочной железы выделяется некоторое количество ингибитора трипсина.
Поджелудочная железа синтезирует прокарбоксипептидазы А и В, проэластазы и профосфолипазу. Они активируются трипсином с образованием соответствующих ферментов: карбоксипептидаз А и В, эластаз и фосфолипазы. Сок поджелудочной железы богат α-амилазой, расщепляющей полисахариды до ди- и моносахаридов. На производные нуклеиновых кислот действуют рибо- и дезоксирибонуклеазы. Панкреатическая липаза расщепляет жиры, в основном триглицериды, до моноглицеридов и жирных кислот. На липиды действуют также фосфолипаза А2и эстераза.
Поджелудочная железа секретирует профермент — панкреатическую фосфолипазу, которая активируется трипсином. Под действием липаз осуществляется обычно неполный гидролиз триглицеридов; при этом образуется смесь из моноглицеридов (около 50 %), жирных кислот и глицерина (40 %), ди- и триглицеридов (3—10%).
Механизмы панкреатической секреции:
1 этап – паренхиматозная секреция, при которой вырабатываются ферменты.
2 этап – протоковая секреция, при которой секретируются вода и электролиты.
Важнейший из электролитов – бикарбонат, обусловливающий щелочную реакцию секрета.
Вода секретируется по градиенту осмотического давления вслед за бикарбонатом, поэтому усиление секреции бикарбоната приводит к увеличению количества сока железы.
Снижение панкреатической секреции происходит при болевых раздражениях, во время сна, при напряженной физической и умственной работе.
В ответ на потребление белковой и углеводной пищи (мясо, хлеб) наблюдается резкое увеличение секреции в первые два часа, с максимумом отделения сока на 2-м часе после приема пищи. В этом случае продолжительность секреции может быть от 4-5 часов (мясо) до 9-10 часов (хлеб).
При приеме жирной пищи (молоко) максимальный подъем секреции имеет место на 3-м часе, продолжительность секреции равна 5-и часам.
Фазы панкреатической секреции:
Мозговая – повышение панкреатической секреции в ответ на условнорефлекторные стимулы и безусловнорефлекторное раздражение полости рта.
Желудочная – повышение панкреатической секреции в ответ на поступление пищи в желудок.
Кишечная – повышение панкреатической секреции в ответ на поступление химуса в ДПК.
Активность поджелудочной железы в течении суток
Поджелудочная железа – это важный орган системы пищеварения. Она выделяет основные ферменты, расщепляющие белки, углеводы, жиры и нуклеиновые кислоты. Кроме того, она регулирует деятельность других органов пищеварения – желудка, печени и желчного пузыря, кишечника, выделяя специфические гормональные вещества. Ее активность меняется в течение суток и связана с приемом пищи. В этой статье постараемся подробно рассказать, как работает поджелудочная железа.
Экзокринная функция
Во время поступления пищи в желудочно-кишечный тракт этот орган секретирует в двенадцатиперстную кишку не только ферменты, но и бикарбонаты. Ткань панкреас разделена на дольки – ацинусы. Каждый сектор нужен для выработки пищеварительных белков, которые собираются в главный выводной проток и выбрасываются в двенадцатиперстную кишку. В протоках органа образуется небелковая часть сока – бикарбонаты и слизь. Они нужны для нейтрализации кислого желудочного содержимого и создания в тонкой кишке щелочной среды. Именно в таких условиях активируется процесс преобразования пищеварительных ферментов в «рабочую форму».
Большинство белковых молекул, выделяемых железой, находится в форме проферментов (неактивных соединений). В двенадцатиперстной кишке их активирует энтерокиназа. В активном виде панкреас выделяет только амилазу, липазу и рибонуклеазу.
Также на выработку ферментов и работу органа влияют внешние факторы стимуляции: вид и запах пищи, условные сигналы (звон посуды).
Активность выработки секрета поджелудочной железы изменяется в течение суток. Как правило, органы пищеварения работают днем, а ночью выделение ферментов приостанавливается. Поэтому так вредно перекусывать в ночные часы. Также на деятельность ткани органа влияет активность в крови других гормональных веществ (вырабатываются они секреторными клетками желудка и кишечника): секретин, холецистокинин, соматостатин, глюкагон. Секретин усиливает выработку жидкой части сока. Холецистокинин увеличивает активность ферментов органа. Также ее стимулируют инсулин, гастрин, желчные кислоты, бомбезин, серотонин. Соматостатин и глюкагон, наоборот, тормозят выделение сока.
Главные ферменты
За выработку каких ферментов отвечает поджелудочная железа?
- Амилаза служит для обработки углеводной части пищи. Фермент расщепляет сложные молекулы (крахмал и гликоген) на более простые и доступные для кишечника. Амилаза также выделяется слюнными железами.
- Расщеплять молекулы жира нам помогает липаза. Выработка этих ферментов также происходит в клетках поджелудочной железы. Работа их осуществляется совместно с желчными кислотами в полости двенадцатиперстной кишки.
- Важным проэнзимом является фосфолипаза А. Она образует жирные кислоты.
- В этом органе образуется карбоксилэстераза.
- На белковые молекулы воздействует трипсини химотрипсин.
- Также на эту группу веществ влияет эластаза, разрывая внутренние связи белков.
Более подробно про функции и роль поджелудочной железы в пищеварении.
Экзокринная дисфункция
Нарушение пищеварения у взрослых встречается крайне редко. Обычно к таким расстройствам приводит крайне тяжелый панкреатит, сопровождающийся обширным некрозом. Раызрушение клеток ацинусов высвобождает активный белковый секрет (амилазу, рибонуклеазу и липазу). Эти ферменты начинают переваривать ткань собственного органа, расширяя зону поражения.
Острый панкреатит характеризуется повышением уровня амилазы. Это вещество обнаруживается в крови и моче больного уже в первые сутки болезни. К счастью, амилаза быстро инактивируется и выводится. Уже к 3-5 сутках в общих анализах обнаруживаются только следы фермента.
Панкреатит увеличивает содержание липазы. К 3-4 суткам при обширном поражении тканей уровень этого вещества возрастает в 2-3 раза. Липаза свидетельствует о тяжелом течении заболевания. А вот панкреатит в отечной форме (самой легкой) не влияет на уровень фермента.
Конечно, острое воспаление перечеркивает функцию органа. Нормальное функционирование возможно только после 2 недель восстановления. Именно поэтому панкреатит требует соблюдения строгой диеты. Первые дни стоит придерживаться нулевого стола. Любая еда стимулирует пищеварительный тракт.
Панкреатит требует заместительной терапии ферментами. Препараты Креон, Панкреатин, Мезим назначаются для длительного приема. Они восполняют недостаточность экзокринной функции поджелудочной ткани и нормализуют пищеварение.
Эндокринная секреция
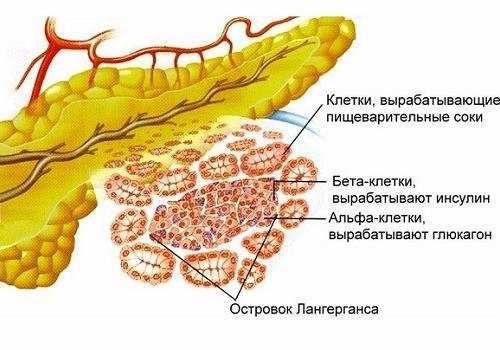
В поджелудочной ткани расположены отдельные участки, вырабатывающие гормоны. Эти зоны называются островки Лангерганса. Они продуцируют биологически активные вещества, оказывающие влияние не только на функцию самой железы, но и на другие органы пищеварительного тракта.
Активный процесс выделения проферментов и гормонов взаимосвязан. Однако, панкреатит может поражать эти участки, приводя к эндокринным заболеваниям. Например, при отмирании значительной части ткани хвоста поджелудочной железы развивается сахарный диабет. Бета-клетки островков Лангерганса не производят инсулин, сахар в крови повышается до критических уровней. В этом случае требуется заместительная инсулинотерапия.
Итак, кроме ферментов поджелудочная железа секретирует гормоны. Какие виды веществ вырабатываются в панкреас и как они влияют на функцию переваривания пищи?
Альфа-клетки островков Лангерганса секретируют глюкагон. Это вещество усиливает образование глюкозы, повышает ее уровень в крови. Глюкагон, как правило, вырабатывается в конце приема пищи. Он останавливает экзокринную деятельность железы, тормозит процессы выработки сока.
Бета-клетки островков Лангерганса вырабатывают инсулин. Он выполняет роль антагониста глюкагона, убирая излишки сахара из крови. Инсулин вырабатывается после приема пищи.
Дельта-клетки продуцируют соматостатин. Этот гормон оказывает тормозящее действие на панкреас, желудок и кишечник. Он останавливает производство пищеварительных соков и гормональных веществ.
PP-клетки продуцируют панкреатический полипептид. Он активирует деятельность желудка и останавливает деятельность в поджелудочной железе.
Эпсилон-клетки нужны для производства грелина – гормона, стимулирующего аппетит.
Панкреатит, как правило, нарушает эндокринную функцию органа. При гибели ткани островки Лангерганса замещаются фиброзной неактивной тканью. Выработка биологически активных молекул снижается. При отмирании 90% клеток появляются симптомы сахарного диабета. Это наиболее характерное осложнение, которое влечет за собой хронический панкреатит.
Пищеварение – это сложный многоуровневый процесс, который регулируется не только на уровне желез внешней секреции, но и управляется множеством гормонов. Панкреатит или другое заболевание органа приводит к недостаточности ферментной активности организма.
Поджелудочная железа: симптомы панкреатита и других заболеваний
Из всей патологии желудочно-кишечного тракта, заболевания, которые сопровождаются ферментативной недостаточностью, занимают одно из первых мест. В первую очередь к ним относятся заболевания поджелудочной железы (ПЖ) и тонкого кишечника.
Фото поджелудочной железы
Постоянно отмечается рост этих заболеваний и снижение возраста заболевших.
Почти в 2 раза за последние 30 лет выросло число панкреатитов. На 30% увеличилось число болеющих панкреатитом женщин. Отмечается рост заболевания среди детского населения.
Немного о пищеварении
Область поджелудочной железы
Пища, которую мы употребляем, начинает подвергаться ферментативной обработке уже в ротовой полости. В желудке белки под воздействием соляной кислоты распадаются на более мелкие структуры. В 12-перстной кишке к пищеварению подключаются желчь и соки ПЖ, что запускает цепь химических реакций, благодаря чему белки, жиры и углеводы расщепляются до такой степени, что легко всасываются и быстро попадают в кровяное русло.
В процессе пищеварения ПЖ производит и секретирует 22 фермента, а островковый аппарат продуцирует инсулин и глюкагон, гормоны, регулирующие углеводный обмен в организме человека.
Амилаза расщепляет углеводы.
Липаза и желчные кислоты переваривают (расщепляют) жиры и жирорастворимые витамины. Жиры предварительно подвергаются эмульгации желчными кислотами.
Трипсин и химотрипсин подвергают расщеплению молекулы белка.
Эластаза разрушает белки соединительной ткани.
Клетки протоков железы вырабатывают бикарбонаты (щелочи), которые, ощелачивая содержимое 12-перстной кишки, препятствуют разрушению пищеварительных ферментов и выпадению желчных кислот в осадок.
Причины заболевания поджелудочной
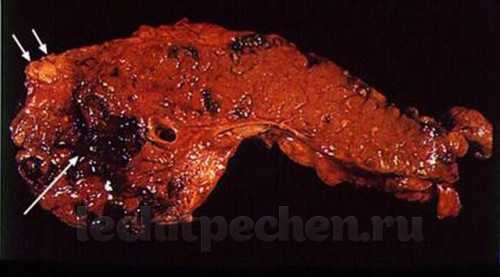
Макропрепарат поджелудочной железы при панкреонекрозе, который возник при воздействии этанола
Среди всех заболеваний ПЖ наибольшее значимыми являются те, которые приводят к выключению части железы из пищеварительной деятельности. Это хронический панкреатит, кальциноз протоков, удаление пожелудочной железы или ее части, раковое поражение, кистозное преобразование, муковисцидоз и др.
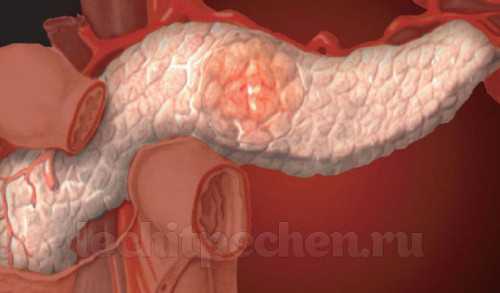
Рак поджелудочной железы
Хронический панкреатит воспалительной природы является одним из самых частых заболеваний ПЖ. Его основными причинами являются прием алкоголя, воздействие токсических веществ и некоторых лекарственных препаратов, наследственная предрасположенность, погрешности питания, недостаточность кровообращения и аутоиммунные заболевания.
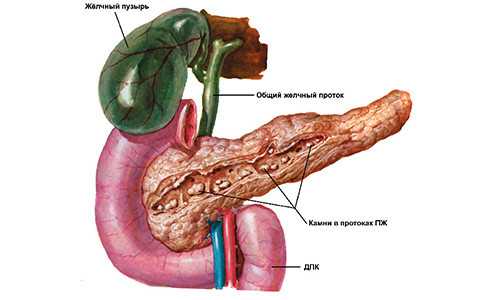
При некоторых заболеваниях поджелудочная железа повреждается вторично. Это происходит при заболеваниях желчевыводящих путей (желчекаменная болезнь) и печени, желудка, 12-перстной кишки, при стенозе и воспалении сфинтера Одди, гемохроматозе, нарушении кальциевого обмена, воспалении и стенозе протоков самой железы.
Как развивается заболевание
Ведущую роль в развитии панкреатита играет значительное повышение давления секрета в выводных протоках железы из-за сдавления ходов из вне и затруднения выхода секрета в 12-перстную кишку. Причинами являются воспаление и стеноз сфинтера Одди, камни, расположенные в желчевыводящем протоке и секретовыводящих протоках ПЖ.
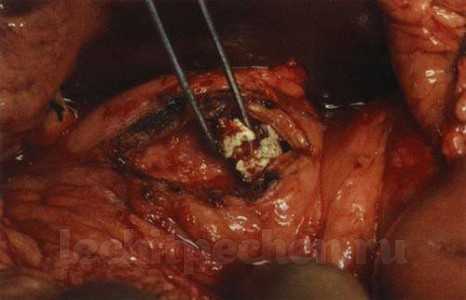
Ткань поджелудочной железы повреждается собственными ферментами, основным из которых является трипсин. Воспаленная ПЖ подвергается аутолизису (самоперевариванию). Со временем поврежденные участки органа подвергаются уплотнению, склерозированию и рубцеванию.
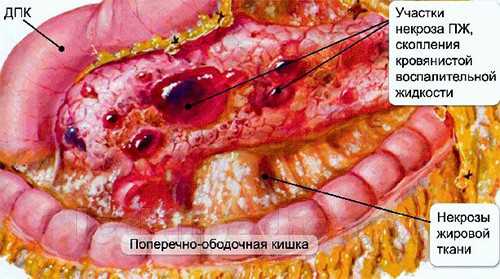
Активная транспортировка кальция в клетки приводит к его накоплению, что влечет за собой потерю клеток энергетических запасов. Наступает дистрофия клеток. В ткани поджелудочной железы появляются рубцовые изменения, участки отложения кальция и полости (кисты). В большом количестве образуются камни в протоках ПЖ.
Повреждение поджелудочной железы может локализоваться только в одном месте, занимать целый сегмент или располагаться диффузно.
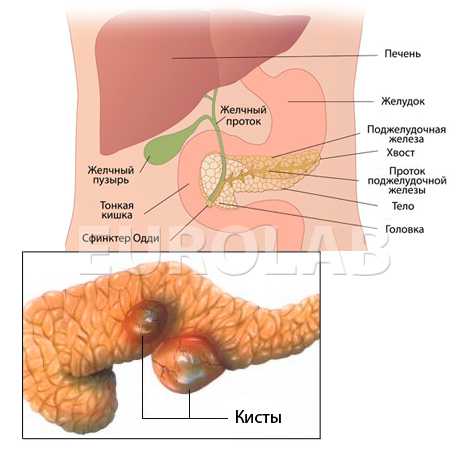
Ферменты, которые попадают в кровь, разрушают другие органы: почки, легкие, центральную нервную систему, жировую клетчатку и др.
При вирусных и бактериальных панкреатитах возникают совершенно другие процессы.
Здесь ведущее место в развитии заболеваний занимают процессы образования фиброза вследствие разрушения клеток токсинами микробных агентов.
Признаки панкреатита
Несмотря на всевозможные атаки на поджелудочную железу и желудочно-кишечный тракт первые признаки хронического панкреатита появляются в разные сроки от начала заболевания. Причиной тому высокие компенсаторные возможности органа.
При острых панкреатитах симптоматика проявляется сразу, быстро нарастает, а само заболевание приобретает агрессивное течение.
При злоупотреблении алкоголем первые признаки панкреатитах начинают проявляться, в среднем, через 8 лет от начала заболевания.
Внешнесекреторная недостаточность при панкреатите
Причины внешнесекреторной недостаточности
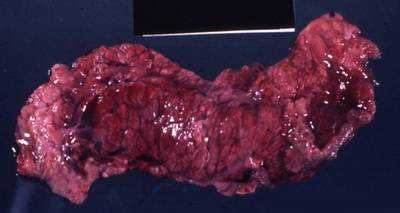
Геморрагический панкреонекроз. На месте повреждений или участков жирового некроза развиваются прогрессирующие кровоизлияния
Внешнесекреторная недостаточность развивается в результате разрушения участков поджелудочной железы, что приводит к снижению выделения необходимого количества поджелудочного сока в просвет 12-перстной кишки.
Недостаточное количество бикарбонатов, секретируемых эпителием протоков железы, вызывает закисление содержимого 12-перстной кишки, из-за чего происходит распад панкреатических ферментов и выпадение желчных кислот в осадок.
Наиболее ощутимой является недостаточное количество фермента липазы (расщепление жиров), последствия дефицита которой развиваются раньше, чем дефицит трипсина (расщепление белков), амилазы (расщепление углеводов) и целого ряда других ферментов.
В пожилом и старческом возрасте развиваются панкреатиты, савязанные с недостаточным кровоснабжением железы из-за сосудистой недостаточности.
Симптомы при внешнесекреторной недостаточности
При недостатке ферментов пищевой химус (комок) продвигается по пищеварительному тракту в ускоренном темпе, усиленную перистальтику кишечника, сопровождающуюся жидким стулом и околопупковыми болями.
Из-за недостатка желчных кислот кал приобретает светлую окраску (цвет серой глины).
Из-за недостаточного переваривания жиров появляется стеаторея (жир в кале, который придает ему жирный блеск). Стул частый и обильный – до 6-и раз в сутки. Непереваренный жир делает кал зловонным. Жирорастворимые витамины не всасываются в должном количестве.
Из-за превалирования процессов гниения и брожения кал приобретает зловонный запах. Появляется урчание в животе. Процесс брожения вызывает образование большого количества газа, из-за чего живот увеличивается в размерах и становится болезненным при прощупывании (метеоризм).

Картина метеоризма (вздутие кишечника)
Из-за недостаточного количества эластазы не переваривается соединительная ткань мясных продуктов. В стуле видны непереваренные кусочки пищи и мышечные волокна.
Больной начинает меньше употреблять жиров и клетчатки, в результате чего поносы начинают чередоваться с запорами, развивается атония кишечника.
В итоге процесс приобретает изнуряющий характер. Организм страдает от недостаточного количества веществ, необходимых для его жизнеобеспечения.
Постоянные поносы, тошнота и снижение аппетита усугубляют состояние. Снижается масса тела. Организм обезвоживается. Страдают другие органы и системы, нарушается их функция. Развивается картина гиповитаминоза.
Синдром билиарной гипертензии при панкреатите
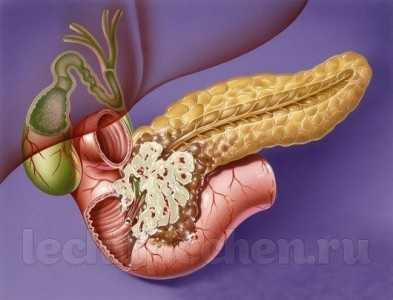
На рисунке опухоль головки поджелудочной железы перекрывает желчевыводящий проток, разрушает его стенку и прорастает в просвет 12-перстной кишки.
При увеличении головки поджелудочной железы происходит сдавление ею желчевыводящего протока, в результате чего он воспаляется. Отток желчи постепенно затрудняется. Появляются тупые боли в правом подреберье, отмечается повышение билирубина в крови. Со временем развивается механическая желтуха, в разгар которой появляется желтушная окраска кожных покровов, кал цвета белой глины, повышение уровня билирубина в крови, кожный зуд. Желтуха неоднократно повторяется. Усиливается или появляется вновь всегда после приступа болей в области ПЖ.
Подобные симптомы проявляются в 30% случаев заболевания. Оттоку желчи чаще всего препятствует опухоль, расположенная в головке поджелудочной железы.
Болевой синдром при панкреатите
Болевой синдром является едва ли не самым важным признаком развития панкреатита, как острого, так и хронического. Боли часто развиваются после приема пищи и зачастую не связаны с ее характером и составом.
Причины болей в поджелудочной железе
Интенсивность болей нарастает по истечении получаса, когда начинается переваривание в 12- перстной кишке, куда поступает секрет ПЖ и желчь из желчевыводящих протоков.
Поджелудочная железа за сутки выделяет до 2,0 литров сложного секрета. Боли появляются при сдавливании протока железы из вне, когда значительно повышается давление секрета на стенки ходов в период активизации секретирования. Подобная картина возникает и при сужениях протоков спаечным процессом и наличием камней в ходах.

Камни удаленные из протока поджелудочной железы
Интенсивность болей при заболеваниях ПЖ связана с ее мощной иннервацией. Сильные боли регистрируются при развитии фиброзных изменений в области нервных окончаний и ганглиев.
Особо болезненна капсула ПЖ, испытывающая давление увеличенным воспаленным органом. Сильнейшие боли возникают при давлении ПЖ на область расположения нервных сплетений брюшной полости.
В 40% случаев боли при хроническом панкреатите возникают на фоне одновременного заболевания желудка и 12-персной кишки, когда содержимое желудка захлестывается в панкреатический проток.
Внешнесекреторная недостаточность со временем приводит к росту патогенной кишечной флоры, когда над процессами нормального переваривания пищи превалируют процессы гниения и брожения. Появляется урчание в животе. Процесс брожения вызывает образование большого количества газа, из-за чего живот увеличивается в размерах и становится болезненным при прощупывании (метеоризм).
Кишечник старается быстро освободится от излишек непереваренных пищевых веществ, в результате чего появляются схваткообразные боли вокруг пупка. Далее развивается атония кишечника, что приводит к частым задержкам стула. Боли в данном случае локализуются по ходу толстого кишечника.
При наличии желчекаменной болезни, которая стала причиной воспаления ПЖ, боли напоминают желчную колику, локализуются в правом подреберье и эпигастральной области.
Характеристика болей в поджелудочной
Боли всегда появляются в области эпигастрия (вверху под ложечкой), носят опоясывающий характер и более, чем в 50% случаев интенсивные и мучительные.
В 10% случаев иррадиируют в левую половину грудной клетки и папоминают сердечный приступ. Боли в правом подреберье появляются при раке головки ПЖ. Боли в левом подреберье – при воспалении хвоста ПЖ.
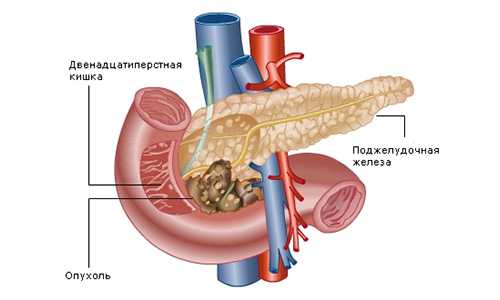
При приеме алкоголя, жирной и кислой пищи интенсивность болей возрастает. Боли могу продолжаться несколько часов. Иногда их продолжительность достигает 3-х суток.
Боли либо монотонные, либо приступообразные. Ночные боли встречаются крайне редко.
Воспаленные участки поджелудочной железы замещаются фиброзом, в результате чего со временем орган начинает уменьшаться в размерах и боли могут прекратиться совсем.
Синдром внутрисекреторной недостаточности (эндокринных нарушений)
Поджелудочная железа является эндокринным органом, островковый клеточный аппарат которого производит гормоны инсулин и глюкагон. Они регулируют углеводный обмен. Возникшие эндокринные нарушения значительно ухудшают качество жизни больного.
Эндокринные нарушения при заболеваниях поджелудочной железы развиваются в 2-х вариантах:
- Повышенная выработка инсулина (гиперинсулинизм) проявляется возникновением состояния, при котором резко снижается уровень глюкозы в крови. Больного беспокоят приступы возникновения чувства голода, слабости и дрожи во всем теле. Возникает беспокойство и парестезии. Прием пищи нормализует состояние. Однако, часто могут появляться вновь через несколько часов. Если приступы проявляются часто и продолжительно во времени, начинает страдать центральная нервная система и кора головного мозга.
- При повреждении или атрофии островкового аппарата развивается панкреатический сахарный диабет. При обострениях хронического панкреатита уровень глюкозы в крови повышается и нормализуется в периоды затишья. Отличительной способностью такого диабета является низкая нуждаемость в инъекциях инсулина. А такие осложнения как кома и кетонурия развиваются редко.
Диспептический синдром при панкреатите
Аппетит при панкреатите снижается вплоть до анорексии. Часто возникает тошнота, слюнотечение и отвращение к жирной пище. Рвота облегчения не приносит. Часто появляются спастические боли в околопупочной зоне, урчание в животе и вздутие кишечника. Поносы со временем переходят в запоры.
Гиповитаминозы при панкреатите
Гиповитаминозы при хроническом панкреатите присоединяются к развитию заболевания на более поздних сроках. Это происходит из-за нарушения расщепления жирорастворимых витаминов – А, Д, Е и К ферментом липазой, что проявляется сухостью и тусклостью кожных покровов, ломкостью ногтей, снижением тургора кожи и появлением трещинок на языке и в уголках губ.
Как связан желчный пузырь с поджелудочной железой?
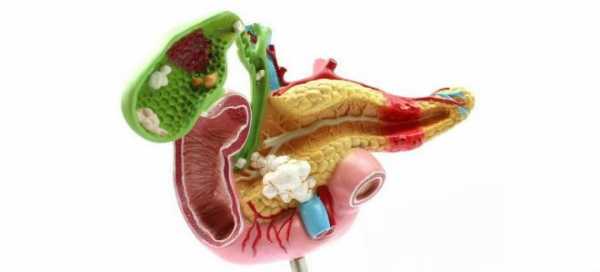
Поджелудочная и желчный пузырь — органы, тесно взаимосвязанные анатомически и функционально. Они расположены в непосредственной близости друг от друга и имеют общий проток, открывающийся через сфинктер Одди в просвет двенадцатиперстной кишки (ДПК). Без их синхронной работы процесс пищеварения нарушается. Это приводит к сбоям в переваривании пищи и воспалительным процессам в обоих органах. Влияние желчного пузыря при образовании в нем конкрементов или развитии воспалительного процесса на поджелудочную велико: нарушается отток желчи, может прекратиться отхождение панкреатического сока. Возможно попадание желчи в проток железы с выраженным воспалением в ней.
Где находится поджелудочная железа и желчный пузырь?
Поджелудочная железа (ПЖ) находится забрюшинно, поэтому пропальпировать при осмотре ее не удается. В проекции на переднюю стенку живота она отображается над пупком на 5−10 см, тело смещено влево от срединной линии, хвост уходит в левое подреберье. Железа располагается почти горизонтально, головка внизу охватывается петлей двенадцатиперстной кишки в виде подковы, сверху непосредственно граничит с желудком (отделена от него брюшиной), хвост направлен влево, изогнут вверх и соприкасается с селезенкой и углом поперечно-ободочной кишки.
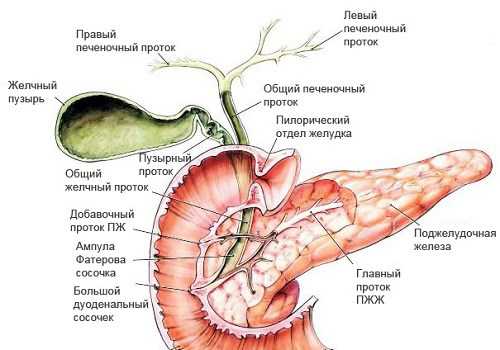
Справа граничит с печенью, снизу — с тонкой и частью поперечно-ободочной толстой кишки, сзади — с левым надпочечником и частью левой почки. ПЖ тесно прилежит к задней брюшной стенке на уровне последних грудных и первых поясничных позвонков.
Только в положении на спине поджелудочная железа оказывается под желудком.
Желчный пузырь (ЖП) располагается в правом подреберье брюшной полости под печенью, в специальном углублении. Он связан с печенью тонкой соединительной тканью. Находится чуть правее ДПК. Имеет форму груши: его широкая часть (дно) выходит из-под печени, а узкая (шейка) плавно переходит в пузырный проток длиной 3−4 см, соединяющийся с печеночным, образуя холедох. Далее соединяется с вирсунговым протоком ПЖ, а в некоторых случаях самостоятельно открывается в просвет ДПК. ЖП имеет также выход в ободочную кишку.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.
В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
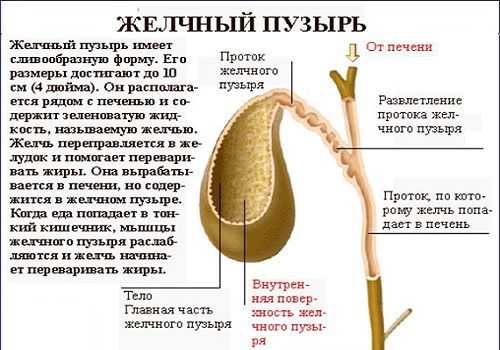
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью;
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Желчный пузырь связан с ПЖ анатомически и функционально.
Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу;
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы;
- 3 тип — 4%: каналы не объединяются;
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Заболевания желчного пузыря
К болезням ЖП относятся следующие патологии:
- воспалительный процесс – холецистит;
- образование конкрементов в просвете пузыря — желчнокаменная болезнь;
- нарушение моторики протоков — дискинезия;
- полипы;
- злокачественные новообразования;
- паразитарные болезни (лямблиоз, описторхоз, фасцилез).
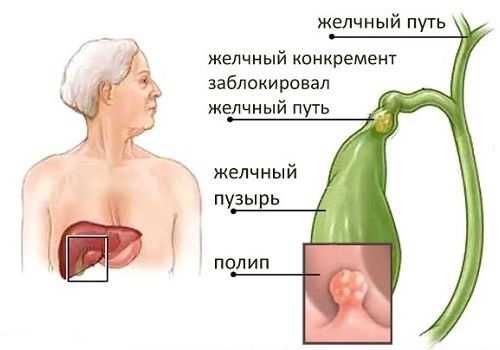
Любой патологический процесс в ЖП сопровождается воспалением — холециститом.
Конкременты, которые образуются в просвете ЖП, состоят из холестерина и солей кальция, связанных между собой билирубином. Камень, полип или опухоль могут заблокировать пузырный проток, что приведет не только к развитию желчной колики, но и может вызвать острый панкреатит.
Патологии поджелудочной железы
Поджелудочная железа чаще всего подвержена воспалительным процессам, которые, в свою очередь, при гибели клеток органа могут вызвать нарушение выработки гормонов (в том числе — инсулина) и развитие сахарного диабета.
Помимо этого, диагностируются:
- кисты;
- полипы;
- абсцессы;
- злокачественные новообразования или поражение метастазами из соседних органов.
У каждого заболевания существуют определенные причины и провоцирующие факторы риска. Во многих случаях к патологии ПЖ приводят изменения в желчном пузыре. Иногда выраженное воспаление с тотальной гибелью клеток паренхимы ПЖ (панкреонекроз) вызывает отек железы, который может сдавливать общий с ЖП проток. К воспалению в стенках желчного пузыря в связи со сдавлением или деформацией общего протока, застоем желчи или нарушением кровообращения в тканях ПЖ могут привести:
- опухоль;
- киста;
- кальцификат.
Как диагностировать и различить патологии?
Патологии ПЖ и желчного пузыря по своим клиническим симптомам имеют много общего. При панкреатите, как и при воспалении в ЖП, может болеть в правом подреберье. Боли становятся интенсивными после нарушения диеты и употребления жирной, острой, жареной пищи, алкоголя, даже в небольших количествах.
Физические нагрузки и стрессы тоже могут вызвать дискомфорт и боли в подреберьях с иррадиацией в руку, плечо, поясницу, при панкреатите они становятся опоясывающими.

Появляются диспепсические проявления:
- тошнота;
- рвота;
- изжога;
- отрыжки;
- метеоризм.
Возникает симптоматика астенического синдрома:
- резкая слабость;
- утомляемость;
- плохой сон;
- отсутствие аппетита.
Дифференцировать обострение хронического воспалительного процесса в железе и ЖП иногда сложно из-за схожести клинической картины, которую можно при определенном анамнезе связывать с каждым из органов пищеварения. Особенностями при панкреатите являются:
- панкреатический понос — жирный сероватого цвета частый стул со зловонным запахом и остатками непереваренной пищи (одно из первых проявлений болезни);
- многократная рвота, не приносящая облегчения;
- боли различной локализации.
Патология ЖП, помимо перечисленных признаков, проявляется билиарной гипертензией, вызванной застоем желчи. Проявляется:
- желтушностью кожных покровов и слизистых;
- зудом кожи;
- увеличением селезенки, а в дальнейшем синдромом гиперспленизма (анемия, лейкопения, тромбоцитопения);
- асцитом в тяжелых случаях без лечения.

Клинических проявлений для уточнения пораженного органа недостаточно. Пациента нужно обследовать детально, проверить функции желчного пузыря и ПЖ. Для исключения объемных процессов требуется проверка состояния органа с помощью функциональных исследований:
- УЗИ;
- МРТ;
- КТ;
- спленопортография – рентгенография сосудов портальной системы с контрастом;
- допплерография сосудов печени.
Эти методы позволяют определить состояние паренхимы и границ ПЖ, стенок, наличие конкрементов, полипов, других образований в ЖП.
Лабораторные исследования включают целый ряд показателей, которые необходимо проверять для уточнения диагноза:
- общеклинический анализ крови;
- кровь на сахар;
- диастаза мочи и крови;
- билирубин (общий, прямой, непрямой);
- общий белок и его фракции;
- холестерин, щелочная фосфатаза;
- коагулограмма.
Врач индивидуально назначает конкретные обследования с учетом жалоб, анамнеза, объективного статуса и тяжести состояния, в котором обратился пациент. На основании полученных данных назначаются лекарственные средства или решается вопрос о других методах лечения.
Какое влияние оказывают органы друг на друга?
Поскольку органы пищеварительной системы тесно связаны между собой, патология любого из них не может протекать изолированно. Особенно это касается желчнокаменной болезни — холелитиаза, которая по своей распространенности в последние годы не уступает болезням сердца. При обтурации общего протока камнем происходит скопление большого количества панкреатического секрета и желчи не только в общих протоках, но и в мелких каналах ПЖ. Давление в них резко повышается, поскольку печень и ПЖ продолжают функционировать и производить поджелудочный сок и желчь. Мелкие и хрупкие протоки ПЖ разрываются, их содержимое поступает в паренхиму органа. Одновременно повреждаются клетки ткани и близлежащие сосуды. При травме (разрыве протоков) ферменты активируются, в паренхиме начинается процесс самопереваривания железы — развивается панкреатит, который может осложниться массивным панкреонекрозом. Одновременно воспаляются стенки ЖП, приводя к холециститу, застою желчи, гиперспленизму, асциту.
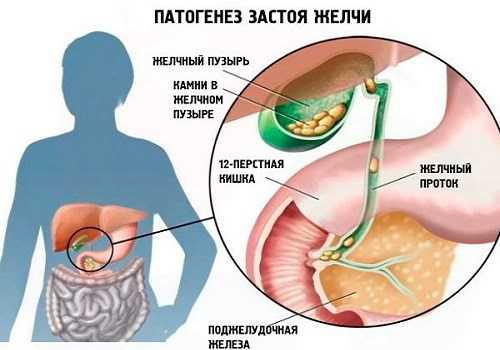
Поэтому при первых симптомах, даже невыраженных и, как кажется, незначительных нельзя заниматься самолечением и применять народные методы. Необходимо немедленно обращаться к специалисту.
Как будут работать органы в случае резекции одного из них?
Желчный пузырь – вспомогательный орган, поэтому при патологических образованиях или выраженном воспалительном процессе (флегмонозном или гангренозном холецистите), который сопровождается панкреатитом, показана холецистэктомия. В противном случае это вызовет развитие панкреонекроза – жизнеугрожающего состояния с неблагоприятным прогнозом. Чем раньше проведена операция, тем меньше риск развития панкреатита. Функции ЖП принимает двенадцатиперстная кишка: вырабатываемая печенью желчь, поступает в ее просвет. Это происходит постоянно, по мере выработки желчи, а не в момент приема пищи. Поэтому поражается слизистая ДПК, происходит расстройство микрофлоры в толстом кишечнике, что приводит к нарушениям стула (запору или поносу), может развиться панкреатит.
При удалении ПЖ или ее пораженной части назначается заместительная терапия: пациент принимает сахароснижающие препараты при имеющемся сахарном диабете или ферменты. Дозировка определяется эндокринологом или гастроэнтерологом индивидуально в каждом случае. Прием этих лекарств необходим на протяжении длительного времени (месяцы, годы, иногда — всю жизнь). Помимо медикаментозной терапии, человек должен соблюдать жесткую диету: стол № 9 — при сахарном диабете, стол № 5 — при панкреатите.
Во избежание тяжелых последствий и пожизненного приема препаратов со строгой диетой нужно беречь здоровье, отказаться от вредных привычек и вовремя обращаться к врачу.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе