Узи почек фото
Расшифровка УЗИ почек и определение нормального состояния парного органа.
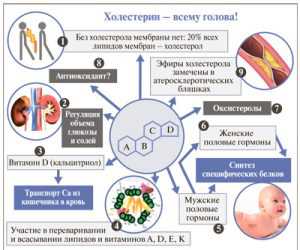
УЗИ (ультразвуковое исследование) почек – это один из лучших методов диагностики, который позволяет оценить состояние органа, определить болезнь и назначить необходимое лечение. Также расшифровка УЗИ почек дает возможность исключить любые патологии, если лечащий врач не был уверен в точности диагноза.
Эта методика помогает узнать о недуге на раннем этапе, чтобы вылечить его до тех пор, пока организм не пострадал. Причинами популярности УЗИ почек стали безболезненные процедуры и быстрое выявление отклонений.
На что обращает внимание УЗИ почек?
Для того чтобы определить нормальное состояние этого парного органа, врач анализирует его за несколькими параметрами.
Если будет замечено нарушение, уже можно говорить о возможном сбое в функциях почек.
Итак, что показывает УЗИ почек:
- Месторасположение почек, их форму и контуры. Этот этап может указать на отклонения от нормы, но не всегда свидетельствует о сложной болезни.
- Размер органа и его паренхимы. Здесь врач старается выявить наличие разного вида отеки и воспаления.
- Почечный кровоток. Уролог детально изучает фотографии сосудов, ведь даже небольшие отклонения могут быть опасными для здоровья.
- Наличие образований или воспаления. Характерным для любого аппарата УЗИ является поиск новообразований. Они обозначают наиболее тяжелые заболевания. Хотя при ранней диагностике лечение помогает человеку полностью выздороветь.
Для постановки диагноза врач может назначить дополнительно лабораторные методы исследования, например, общий анализ мочи.
Каким должно быть нормальное УЗИ почек?
В первую очередь смотрят на количество. Так как орган парный, то в норме почки должно быть две. Но случаются исключения. Человек мог родиться с одной почкой или потерять ее после хирургической операции. Эти факторы редко вызывают проблемы со здоровьем, но все равно выходят за рамки норм о здоровых почках.
Бывает, что органы двойные. Их исследование требует дополнительного времени. Даже такие аномалии не свидетельствуют о нарушениях работы организма. Так что первый этап проверки врач проходит быстро и заостряет внимание именно на мелких деталях, которые может обнаружить только мощный аппарат.
Дальше врач поэтапно проверяет каждый параметр.
Месторасположение почек, их форма и контуры
У здорового человека почки располагаются не одинаково. Правая почка всегда выше левой на один уровень, то есть они находятся возле 12-го и 11-го грудных позвонков и 2-го и 1-го поясничных позвонков.
Посмотрев на фото УЗИ почек, можно поставить такие диагнозы, как нефроптоз (одна из почек находится ниже нормы) или дистопия, когда почки локализованы совсем в другом месте.
Здоровые почки имеют форму бобовых, а их контуры ровные, четкие, где хорошо выделяется гиперэхогенная линия.
Размер органа
Для взрослого человека установлена норма размера его почек. Он измеряется длинной, шириной и толщиной. Соответственно, необходимые показатели приравниваются к 100–110 мм, 50–55 мм и 40–45 мм. Размер паренхимы, а вернее, ее толщина, зависит от возраста.
Если у здорового взрослого мужчины она 18–25 мм, то с годами она может уменьшиться до 12 мм. Когда толщина паренхимы больше указанной, то можно говорить об отеке или воспалении, а если меньше – о дистрофии.
Нормальные размеры почек по УЗИ для ребенка регулируются возрастом и ростом. Когда УЗИ проходит маленький ребенок ростом до 80 см, то у него измеряют только длину и ширину парного органа.
Для детей выше этого роста установлена норма и для толщины.
Почечный кровоток
Анализируя кровеносные сосуды, врач с помощью аппарата УЗИ получает цветную картинку. Процедура является безболезненной. Нормальное УЗИ почек должно показывать темные тона, которые свидетельствуют о правильной скорости кровотока (50–150 см/сек). Когда на фотографии присутствуют яркие места, то можно определить усиленный кровоток почечной артерии.
Как подготовиться к УЗИ почек? Читайте здесь. Какие еще методы функциональной диагностики, кроме УЗИ, может назначить доктор? Смотрите в этой статье.
Наличие образований или воспалений
Чтобы определить, есть ли в почках доброкачественные или злокачественные образования, проверяется эхогенность паренхимы. Существующая норма размеров почек по УЗИ указывает на то, что данная эхогенность должна быть однородной.
Суть этого анализа в отражении звуковой волны от тканей почек. Если в некоторых частях органа ткань более плотная, то на фото мы увидим светлые пятна. Есть и воспаления с низкой плотностью. Они отображаются на мониторе темным цветом. Кроме того, эхогенность может показать образования, содержащие в себе жидкость, например, кисту.
Расшифровка УЗИ почек
Человек, проводящий ультразвуковое исследование, не ставит диагноз. Он лишь определяет, по каким параметрам можно считать орган здоровым или больным.
Расшифровку УЗИ почек делает врач уролог. Для этого ему нужно принести качественный снимок, где стрелками указаны проблемные зоны. Если возникли подозрения о наличии опухоли, то лучше приложить к снимку еще и видео УЗИ.
Важно помнить, что первое УЗИ может не выявить проблему. Для этого пациента предварительно подготавливают к следующей процедуре, чтобы точно определить диагноз.
Фото УЗИ почек
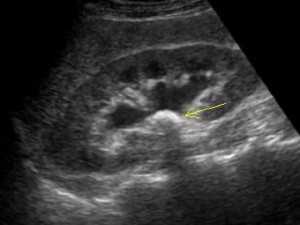 узи почек фото
узи почек фото 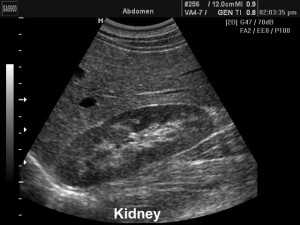 узи почек фото
узи почек фото 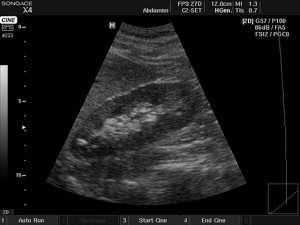 узи почек фото
узи почек фото 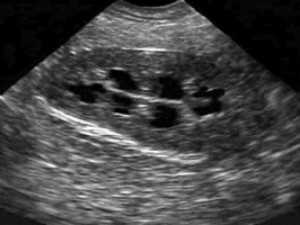 узи почек фото
узи почек фото Фото рак почки на УЗИ
Фото камни в почках на УЗИ
Фото киста почки на УЗИ
Поликистоз почек на УЗИ (лекция на Диагностере) - Диагностер
Почечный поликистоз (поликистозная дегенерация, поликистозная болезнь) — это наследуемая врожденная аномалия, при которой обе почки усеяны множеством кист. Между кистами имеются скудные участки неизмененной паренхимы. Иногда почечный поликистоз сочетается с поликистозными изменениями в печени, селезенке, реже — легких, костях, поджелудочной железе, яичниках и придатке яичка.
Важно!!! Случаи одностороннего поражения являются или мультикистозной дисплазией, или очень рано диагностированным истинным поликистозом, неравномерно развитым в обеих почках.
Нажимайте на картинку, чтобы увеличить.
| Фото. Поликистоз относят к цилиопатиям — это группа заболеваний, когда вследствие аномальной структуры ресничек усилена пролиферация кистозных клеток и секреция жидкости в просвет. |
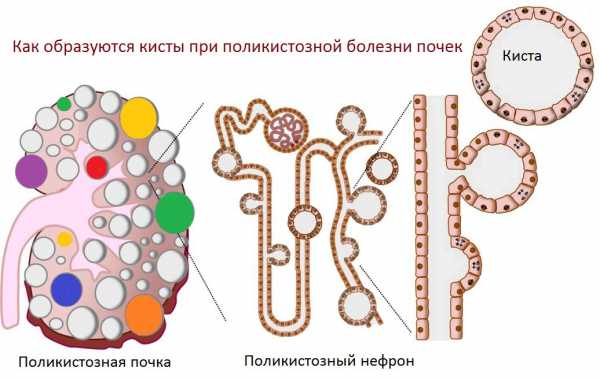 |
| Фото. А — При аутосомно-рецессивном поликистозе (АРПКП) кистозно расширенные собирательные трубочки расположены радиально от мозгового вещества к коре. Б — При аутосомно-доминантном поликистозе (АДПКП) кисты образуются во всех сегментах нефрона и быстро теряют связь с ним. | |
 | 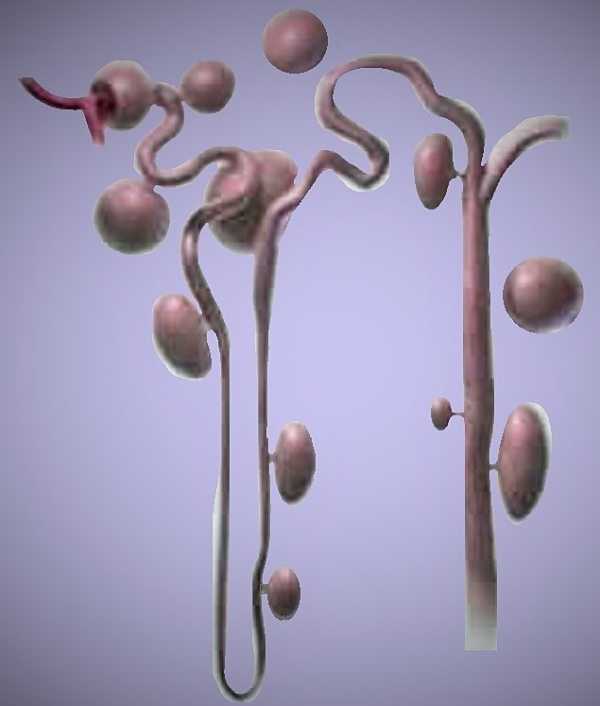 |
Аутосомно-рецессивный поликистоз почек на УЗИ
Злокачественный поликистоз детского возраста передается аутосомно-рецессивно. Причиной АРПКП считают мутации гена PKHD1 на хромосоме 6 (6p12). Ген продуцирует белок под названием фиброцистин или полиумин, функция которого не ясна.
| Фото. Как наследуется аутосомно-рецессивный поликистоз почек: оба родителя здоровы, но являются носителями дефектного гена; вероятность рождения больного ребенка в таком браке составляет 25%. |
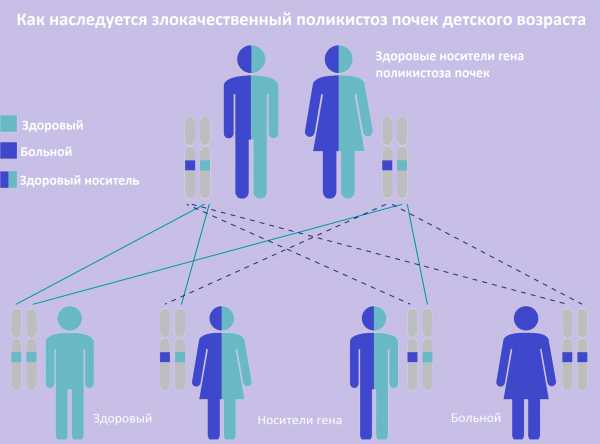 |
При АРПКП у младенцев обе почки увеличены. По всей паренхиме от мозгового вещества к коре радиально расположены цилиндрические пространства — кисты небольших размеров. Кисты представляют собой расширение собирательных трубочек и сохраняют связь с нефроном. Граница между корковым и мозговым слоем сглажена. При АРПКП всегда имеется разной степени врожденный фиброз печени.
| Фото. А — Почки плода увеличены, на срезе многочисленные кисты в коре и мозговом веществе от 5 до 7 мм (стрелки), нарушена кортикомедулярная дифференцировка. Б — В почках субкапсулярно расположена нефрогенная зона с клубочками (стрелка); ниже в коре и мозговом веществе определяются многочисленные кисты разных размеров, выстланные кубическим эпителием (галочки). В — В печени пролиферация желчных протоков, очаговый фиброз (стрелка), внутрипеченочный холестаз, перипортальная лимфоцитарная инфильтрация (галочки). Диагноз: аутосомно-рецессивная поликистозная болезнь почек. | ||
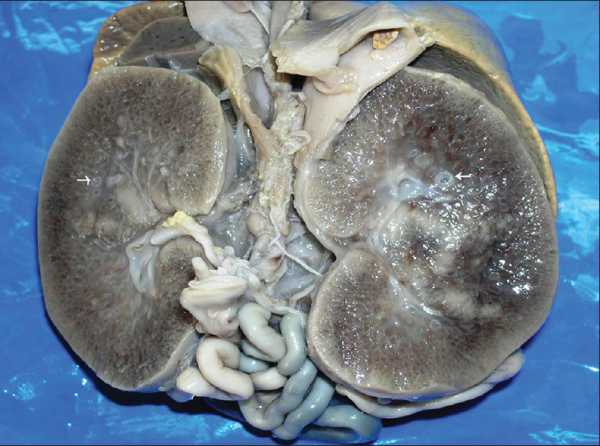 | 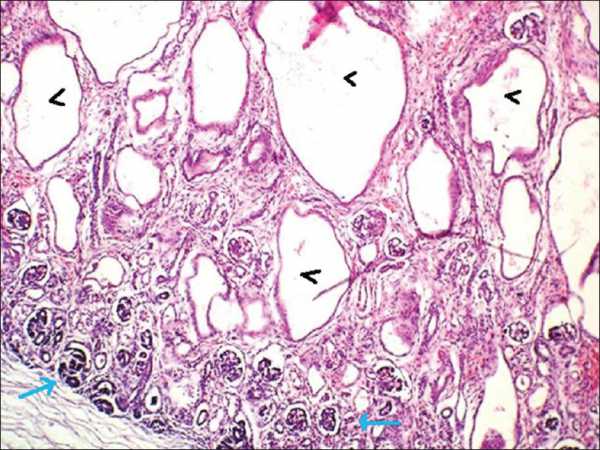 | 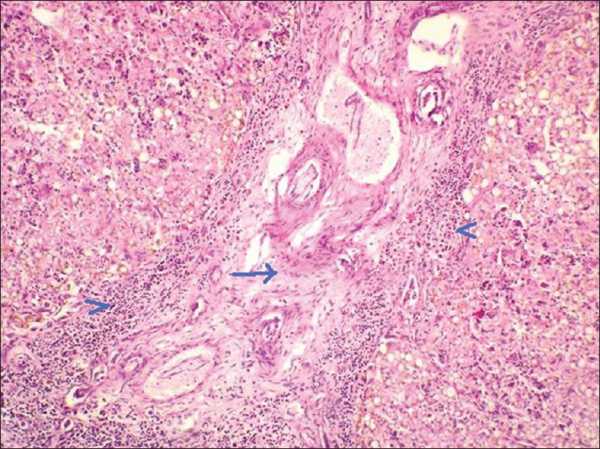 |
АРПКП диагностируют у 1 из 10000-50000 новорожденных. АРПКП делят на перинатальную, неонатальную, инфантильную и ювенильную формы:
Важно!!! Чем раньше проявляется поликистоз, тем злокачественней он протекает и тем хуже прогноз.
- При перинатальной форме АРПКП младенцы рождаются с большими поликистозными почками и умирают в первые дни жизни от уремии или дыхательной недостаточности вследствие гипоплазии легких.
- При неонатальной форме АРПКП более 90% нефронов поражены кистами, быстро прогрессирует почечная недостаточность; фиброз печени слабо выражен.
- При инфантильной форме АРПКП только часть нефронов кистозно изменены, почечная недостаточность развивается ближе к подростковому возрасту; портальная гипертензия и гиперспленизм вследствие фиброза печени редко бывают ведущими симптомами.
- При ювенильной форме АРПКП кистозно расширены менее 10% нефронов, почечная недостаточность обычно отсутствует, НО к 20-ти годам появляются признаки портальной гипертензии вследствие фиброза печени.
АРПКП можно заподозрить при УЗИ плода: гиперэхогенные почки сильно больших размеров, мочевой пузырь часто не определяется; характерно маловодие; в стесненных условиях невозможно нормальное развитие легких плода, поэтому формируется гипоплазия легких.
Важно!!! Плоское лицо, косолапость и другие деформации конечностей, гипоплазия легких у младенцев с дисгенезией почек называют синдромом Поттера. Считается, что причиной этих нарушений является маловодие вследствие отсутствия нормальной продукции мочи у плода с патологией почек.
Важно!!! Большие почки у плода бывают при синдромах генерализованного избыточного роста — синдром Перлмана и синдром Бэквита-Видемана.
| Фото. На УЗИ женщина 26-ти лет во втором триместре беременности: А — Почки плода значительно увеличены, гиперэхогенные (стрелка), кортикомедуллярная дифференцировка сглажена (галочки). Б — Объем брюшной полости плода увеличен, желудок и мочевой пузырь не определяются, переднее расположение плаценты (стрелка), выраженное маловодие (галочка). В — Плацента утолщена до 6,1 см. Диагноз: выраженное маловодие, аутосомно-рецессивная поликистозная болезнь плода. Беременность была прервана, извлечен плод мужского пола весом 900 г. | ||
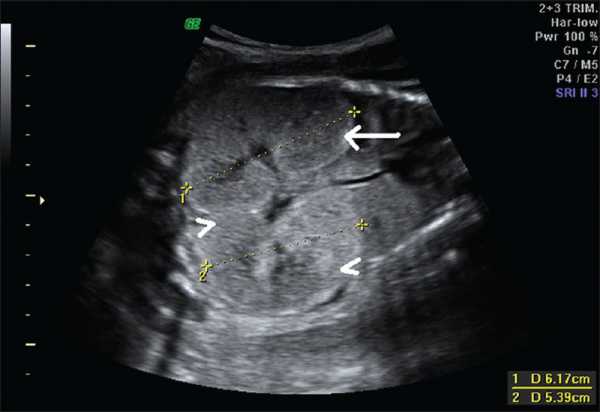 | 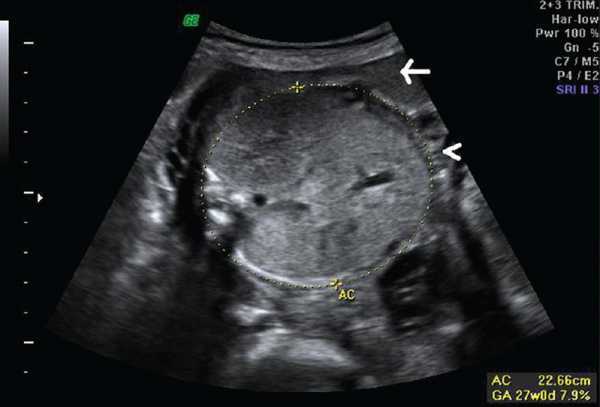 | 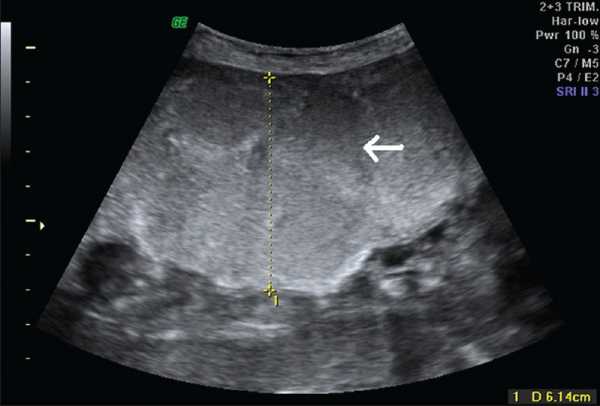 |
При аутосомно-рецессивном поликистозе на УЗИ обе почки симметрично увеличены, многочисленные крошечные кисты обычно не определяются ультразвуком, но создают картину неоднородной гиперэхогенной почки без признаков кортикомедулярной дифференцировки. Тонкий гипоэхогенный ободок по периферии представляет собой сжатую кору. Кроме того, следует обращать внимание на признаки портальной гипертензии, холангиопатии, дисгенезии желчных путей.
Важно!!! При мягкой ювенильной форме АРПКП и на ранних стадиях АДПКП на УЗИ кисты в почках могут выглядеть одинаково. В таких случаях наличие фиброза печени или болезни Кароли указывает на АРПКП, а при АДПКП следует искать поликистоз почек у одного из родителей.
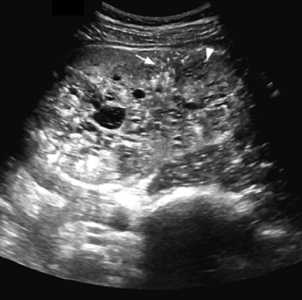
| Фото. А — Почки младенца с АРПКП: большие белые почки с выраженной дольчатостью, множество мелких кист придают им губчатый вид, граница между корковым и мозговым слоем сглажена. Б, В — Ребенок в возрасте 1 года с АРПКП и врожденным фиброзом печени: на УЗИ почки увеличены, неоднородные за счет множества точечных гиперэхогенных очагов с мелкими кистами, кортикомедуллярная дифференцировка сглажена. | ||
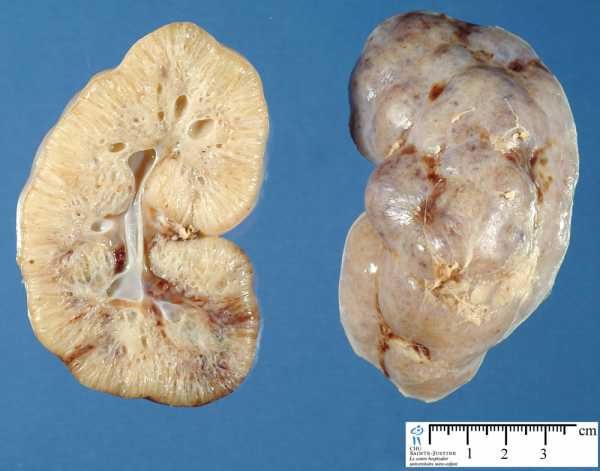 | 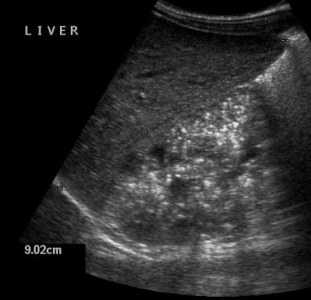 | 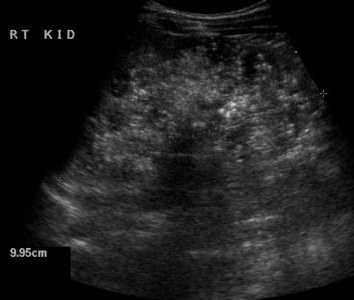 |
| Фото. А — Печень и почки младенца с АРПКП: хорошо заметно, что почки сильно большие. Б, В — АРПКП у младенцев с почечной недостаточностью: на УЗИ почка увеличена, гиперэхогенная за счет ярких включений с хвостом кометы (стрелка) и расширенными канальцами (треугольник), перенхима губчатой эхоструктуры, кортикомедуллярная дифференциация отсутствует. | ||
 |  | 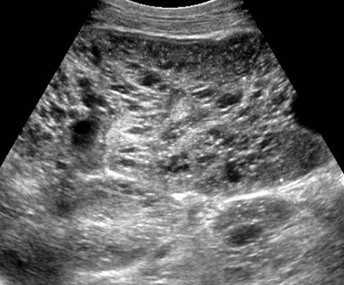 |
Аутосомно-доминантный поликистоз почек на УЗИ
Взрослый тип поликистоза передается аутосомно-доминантно. В 90% случаев удается проследить семейный характер заболевания, НО 10% случаев возникает спорадически. Причиной АДПКП считают мутацией в генах PDK1, PDK2 и PDK3:
- Мутации в гене PDK1 составляют 85% случаев АДПКП. Ген PDK1 на коротком плече 16 хромосомы (16p13.3) кодирует белок полицистин-1. Кисты в почках определяются к 10 годам у 64% больных и к 20 годам — у 90%. Почечная недостаточность, как правило, развивается к 50-ти годам.
- Мутации в гене PDK2 составляют около 15% случаев АДПКП. Ген PKD2 на длинном плече 4 хромосомы (4q21-23) кодирует белок полицистин-2. У этих пациентов болезнь прогрессирует медленнее, и почечная недостаточность развивается к 70-ти годам.
- Когда у больного АДПКП не находят мутации в генах PDK1 и PDK2, говорят о мутации в гене PDK3, который расположен в неизвестной хромосоме.
| Фото. Как наследуется аутосомно-доминантная поликистозная болезнь почек: так как поликистоз передается как аутосомно-доминантный признак, вероятность рождения больного ребенка в семье, где один из родителей болен, составляет 50%. |
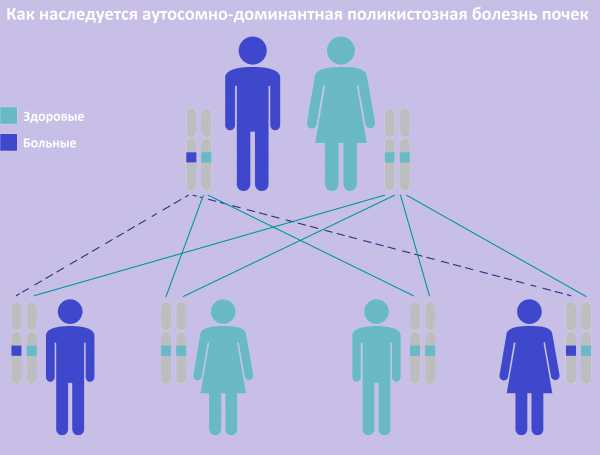 |
Критерии диагноза при наличие АДПКП у одного из родителей:
- две односторонние или двусторонние кисты до 30 лет;
- две кисты в каждой почке у лиц в возрасте от 30 до 59 лет;
- четыре кисты в каждой почке в возрасте 60 лет и старше.
Аутосомно-доминантная поликистозная болезнь почек (АДПКП) встречается с частотой 1 случай на 400-1000 человек. Среди пациентов с хронической почечной недостаточностью от 7% до 15% — это больные с АДПКП.
АДПКП обычно НЕ распознают внутриутробно, потому что почки выглядят нормальными, сохранена кортикомедуллярная дифференцировка, присутствует мочевой пузырь и объем амниотической жидкости адекватный. В очень редких случаях при АДПКП новорожденные уже имеют крупные кисты, или их почки выглядят большими и гиперэхогенными, как при АРПКП. В таких ситуациях нужно искать родителя с АДПКП для подтверждения диагноза. До сих пор все случаи АДПКП у плода были связаны с мутацией в гене PKD1.
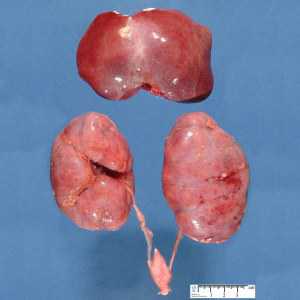
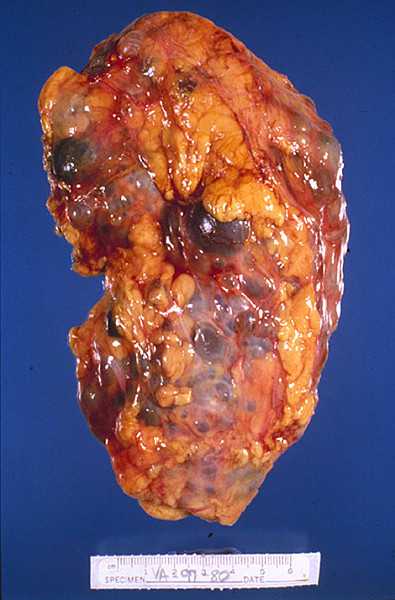
| Фото. Поликистоз почек у новорожденного мальчика. | ||
 |  |  |
Первые клинические признаки АДПКП появляются после 15 лет: тупые боли в пояснице, «немотивированная» периодическая гематурия, полиурия с гипостенурией и никтуриея. К 35-40 годам обычно развивается умеренная и медленно прогрессирующая почечная недостаточность. Часто наблюдается гипертония (70%), обычно доброкачественная. Иногда удается прощупать сильно увеличенные бугристые почки. В возрасте 40 лет состояние обычно начинает быстро ухудшаться, нарастает водно-солевая декомпенсация с явлениями обезвоживания, гиперазотемии или гипонатриемии. Позднее наступают гиперфосфатемия с гипокальциемией, ацидоз с уменьшением щелочного резерва. Тем не менее при адекватном солево-водном режиме многие больные могут поддерживать сбалансированное состояние годами. Острые лихорадочные заболевания резко нарушают водно-электролитное равновесие и выделительные возможности. Смертельный исход наступает обычно через 10-12 лет после появления первых клинических признаков, однако многие больные живут и больше 70 лет, когда смерть наступает от почечной недостаточности или от другого заболевания.
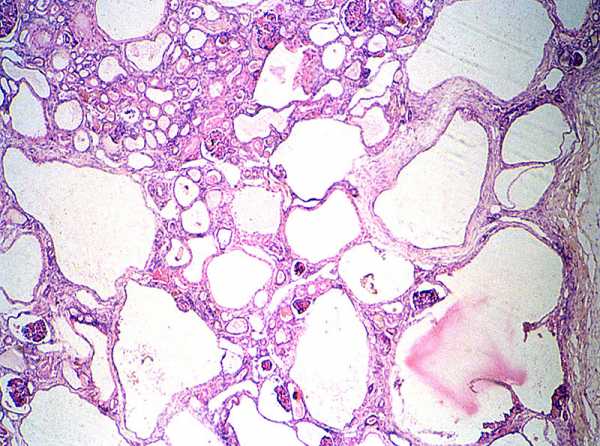
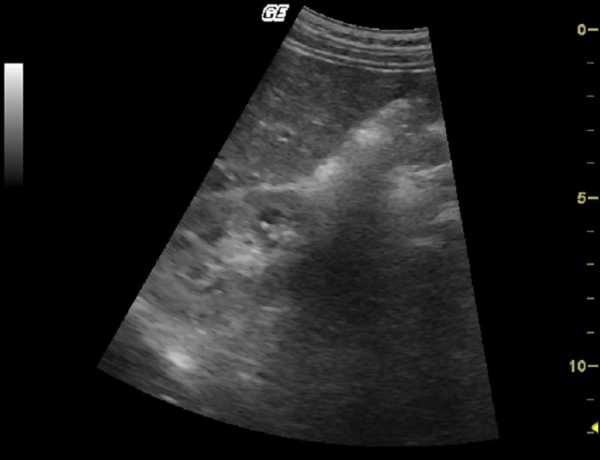
| Фото. Мальчик 11-ти лет с отягощенной наследственностью — поликистоз почек у матери. Из анамнеза: В возрасте 3-х лет на УЗИ впервые отмечают повышенную эхогенность паренхимы почек. В 6 лет на УЗИ: паренхима повышенной эхогенности с обеих сторон, неоднородная за счет гиперэхогенных включений и множественных диффузно расположенных мелких кист (2-4 мм) в корковом слое и субкапсулярно. На фоне ОРВИ несколько эпизодов уреженного мочеиспускания (до 2-х раз в сутки маленькими порциями) с отеками на голенях и одутловатостью лица. Диагноз: поликистоз почек по аутосомно-доминантному типу. А, Б — Обратите внимание, кисты в паренхиме почки очень мелкие (2-4 мм) и определяются с трудом. Очень важно оценить почку в сравнении с печенью, тогда бросается в глаза гиперэхогенная по отношению к печени паренхима почки. В норме паренхима почки почти всегда темнее печени. | |
 |  |
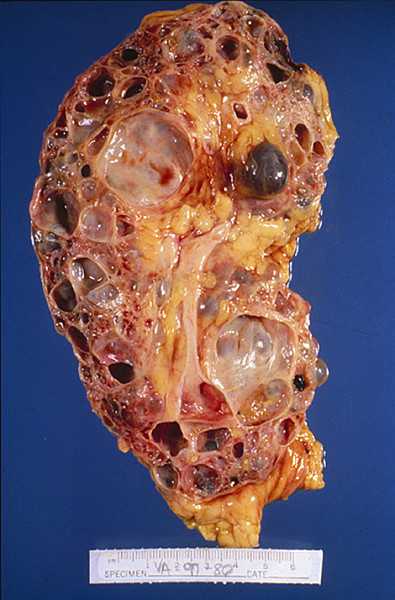
У взрослых с АДПКП почки представляют собой огромную деформированную массу с множественными круглыми кистами различного размера — от просяного зерна до апельсина. При АДПКП кисты образуются во всех сегментах нефрона, распределяются по всей паренхиме почки и быстро теряют связь с канальцем. Лоханка и чашечки значительно удлинены и деформированы; кисты выстланы кубовидным или плоским эпителием, а стенки — фибро-коллагенные. Между кистами находятся скудные количества паренхимы, с дегенерацией в результате сдавления, но без диспластических изменений. Как правило, в имеющейся паренхиме обнаруживаются вторичные изменения типа интерстициального нефрита. В некоторых случаях кисты бывают настолько многочисленны и велики, что паренхима почти полностью отсутствует. Кистозная жидкость — водянистая с низким удельным весом (1004-1006), желтоватая или коричневатая. Состав кистозной жидкости дает основания считать, что в кистах содержится моча. Иногда, после вторичных изменений, она становится желто-слизистой или кровянистой.
| Фото. Пациент с терминальной стадией почечной недостаточности вследствие АДПКП. Поликистозная почка на УЗИ сильно больших размеров, множественные округлые кисты определяются во всех отделах паренхимы. Произведена трансплантация почки. | |
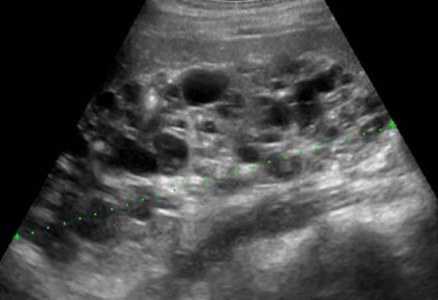 | 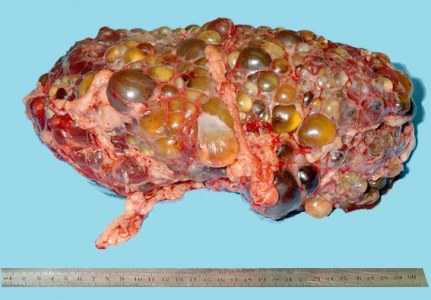 |
Поликистозные почки особенно подвержены другим заболеваниям и осложнениям: туберкулезу, пиелонефриту, гидронефрозу, пионефрозу, мочекаменной болезни. Осложнения резко ухудшают это спокойное медленное течение заболевания. Камни в почках вызывают почечные колики, могут быть причиной немотивированной гематурии. Для поликистоза характерна гематурия и без наличия камней, но она наступает редко, обычно через месячные промежутки. Быстрое нарастание кист вследствие кровоизлияния или нагноения может причинить постоянные боли в пояснице, а также и задержку мочи. Если другая почка не функционирует, то возникает острая анурия. Нагноение кисты или пионефроз проявляется болями в пояснице и картиной уросепсиса. Пионефроз может осложниться паранефритом. Заболевание имеет тяжелое течение и плохой прогноз. Острая олигурия и анурия может наступить в результате недостаточной коррекции потери воды при рвотах, поносах и пр. При таких явлениях следует своевременно принимать меры. При продолжительном течении могут развиться вторичные изменения костно-суставного аппарата и нервной системы. В некоторых случаях развивается подагрозный синдром, обусловленный понижением клиренса мочевой кислоты. Гипокальциемия в результате хронической гиперкальциурии иногда вызывает костную деминерализацию со спонтанными переломами, так же как и нервно-мышечные судороги. Последние наступают обычно в связи с гиперкоррекцией ацидоза щелочами. Реже развивается уремический полиневрит.
Печеночные кисты — это наиболее распространенное внепочечное проявление АДПКП. Они редки у детей, и их частота увеличивается с возрастом. В возрасте 50-ти лет кисты печени имеются практически у всех пациентов с АДПКП. Кисты печени обычно бессимптомны, но в редких случаях большие кисты приводят к портальной гипертензии и кровотечению из варикозных вен пищевода. Если появляется вторичная портальная гипертензия, отличить АРПКП от АДПКП трудно. При АРПКП портальная гипертензия встречается гораздо чаще и всегда вторична по отношению к врожденному фиброзу печени.
Внутричерепные аневризмы — преимущественно аневризмы Виллизиева круга — обнаруживают у 10-30% пациентов с АДПКП, и приблизительно 9% из них умирают из-за субарахноидальных кровоизлияний.
Берегите себя, Ваш Диагностер!
Ультразвуковое исследование почек для выявления патологических процессов
Ультразвуковое исследование — это простой метод диагностики, с помощью которого можно оценить состояние почек и выявить имеющиеся заболевания.
Процедура не требует сложной подготовки и не отнимает много времени.
За интерпретацией заключения, которое выдает специалист, проводящий исследование, нужно обратиться к врачу, но можно попробовать для общей информации разобраться в ней и самостоятельно.
Расшифровка УЗИ почек не вызывает больших сложностей, если знать, что обозначают те или другие термины и значения.
Показания к проведению обследования
Показаниями к проведению УЗИ почек являются:

- боли в пояснице, в области таза и в нижней части живота;
- почечные колики;
- недержание мочи;
- затрудненные, болезненные или учащенные мочеиспускания;
- выявленные отклонения в анализе мочи;
- отеки лица и тела;
- артериальная гипертония, которая может быть следствием заболеваний почек;
- перенесенные травмы спины;
- болезни сердца и сосудов;
- нарушения гормонального фона;
- аутоиммунные патологии;
- подозрение на наличие кист или опухолей почек;
- подготовка к операции;
- необходимость контроля эффективности лечения заболеваний почек.
Противопоказаний эта процедура не имеет. Пройти УЗИ почек может любой пациент, независимо от имеющихся у него заболеваний.
В отличие от компьютерной томографии, в ходе которой обследуемый получает высокие дозы рентгеновского излучения, ультразвуковое исследование абсолютно безвредно, поэтому при необходимости его можно повторять часто.Терминология
Чтобы разобраться в заключении специалиста по УЗИ-диагностике, необходимо знать основные термины, которые могут в нем встретиться:
- Фиброзная капсула — это оболочка почки. Она представляет собой своеобразный чехол и состоит из плотной соединительной ткани. В норме фиброзная капсула должна быть ровной.
- Паренхима — ткань, которая заполняет внутреннее пространство почки. Она состоит из наружного коркового вещества и внутреннего мозгового.
- Почечная чашечка — объемное образование, которое служит для накопления мочи. В каждой из почек находится от 6 до 12 чашечек. Они сливаются и образуют почечную лоханку.
- Мочеточник — трубчатый орган, по которому моча проходит от почки к мочевому пузырю.
- Повышенный (выраженный) кишечный пневматоз — скопление газов, которое затрудняет проведение обследования. Оно может быть следствием неправильной подготовки к УЗИ почек или увеличенного газообразования.
- Эхогенность — это способность ткани отражать волну ультразвука. Более плотные ткани сильнее отражают звуковые волны, на мониторе они имеют светлую окраску. Воздух и жидкости не эхогенны. Ткани становятся гиперэхогенными, если в них протекают склеротические процессы. Такие изменения становятся следствием гломерулонефрита, амилоидоза, диабетических нефропатий и развития опухолей. Анэхогенным образованием, специалист может назвать в заключении полостную кисту, внутри которой находится жидкость.
- Эхогенными формированиями или эхотенями, называют образующиеся в почках песок или камни. Они также могут быть обозначены в заключении термином конкременты.
- Каликоэктазия — это расширение чашечек почек, а пиелоэктазия — расширение лоханок.
- Микрокалькулез — это отложения в почках песка или мелких камешков.
В число основных патологий, которые позволяют выявить ультразвуковое исследование почек, входят:
- врожденные аномалии строения органов;
- травматические поражения;
- сужение мочеточников;
- абсцессы;
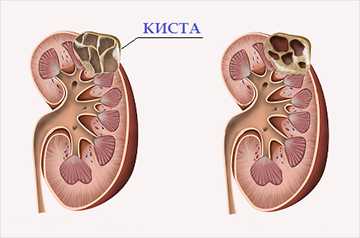
- кисты;
- дивертикулы;
- опухоли;
- пиелонефрит, гломерулонефрит и другие воспалительные заболевания;
- дистрофические изменения;
- опущение — нефроптоз;
- наличие камней;
- отторжение пересаженной почки.
Кисты на мониторе выглядят как объемные округлые образования с ровными контурами, которые не отражают звуковые волны. Абсцессы имеют округлую форму, гладкие неровные контуры и отличаются низкой эхогенностью. Доброкачественные опухоли также округлые, имеют ровные очертания и однородную структуру, но они, напротив, отражают ультразвук лучше окружающих тканей. Злокачественные новообразования — с неровными контурами, которые могут быть размыты, с неоднородной структурой.
 Камни в почках — это округлые или овальные гиперэхогенные образования, которые находятся в чашечно-лоханочной системе.
Камни в почках — это округлые или овальные гиперэхогенные образования, которые находятся в чашечно-лоханочной системе.
Во время диагностики специалист оценивает их расположение, размеры и количество.
Некоторые виды камней не заметны на УЗИ, но их наличие можно заподозрить по изменению формы тканей почки.
Для пиелонефрита характерны неровные контуры почек, увеличение органов и снижение их подвижности. Если заболевание протекает остро, эхогенность части тканей почки может снижаться. При хроническом пиелонефрите этот показатель, напротив, повышается.
При хроническом гломерулонефрите почки уменьшаются в размерах, границы между корковым и мозговым слоями паренхимы стираются, увеличивается эхогенность тканей органа. Острый гломерулонефрит на УЗИ, как правило, не заметен.
Чтобы поставить диагноз и назначить соответствующее лечение, расшифровки данных УЗИ недостаточно. Полученную в ходе процедуры информацию надо сопоставить с клинической картиной и сведениями других обследований. Сделать это может только врач.
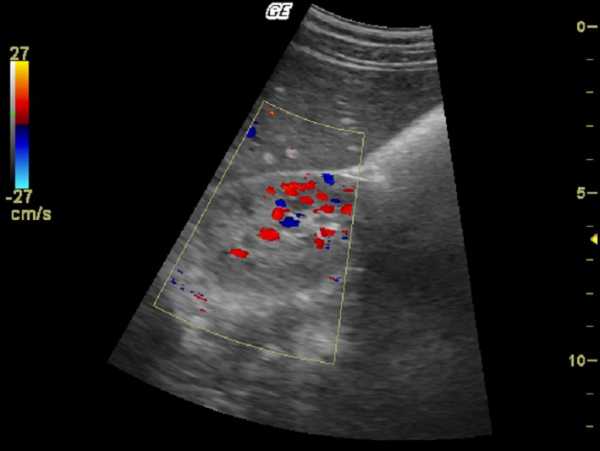
Еще одно информативное исследование, которое часто проводят вместе с УЗИ почек — ультразвуковая допплерография сосудов. Она позволяет оценить параметры кровотока и выявить отклонения от нормы.Основные параметры и их расшифровка
При проведении УЗИ оценивают расположение, форму и состояние почек:
- Расположение. В норме правая почка занимает пространство от XII грудного позвонка до II поясничного, а левая — от XI грудного до I поясничного позвонков.
- Форма. По внешнему виду, почка должна быть похожа на боб. При отклонении от нормы она может иметь подковообразную, L- и S-образную форму.
- Размеры. При проведении УЗИ определяют длину, ширину и толщину почек. Нормы для этих показателей — 100-120 мм, 50-60 мм и 40-50 мм соответственно. Одна почка может быть больше другой, но разница в длине, ширине или толщине не должна превышать двух сантиметров.
- Контуры почек. Здоровый орган должен иметь однородный четкий ровный контур.
- Структура паренхимы. В норме паренхима однородная, имеет мелкозернистую структуру без посторонних включений. У молодых и людей среднего возраста ее толщина составляет 15-25 мм. В пожилом возрасте нижний показатель нормы снижается до 10 мм.
УЗИ почек — снимок
Как правило, вместе с УЗИ почек проводится диагностика состояния мочеточников и мочевого пузыря. Эти органы тесно взаимосвязаны, поэтому их нужно обследовать в комплексе. В ходе УЗИ мочевого пузыря оценивается:
- объем органа;
- толщина его стенок;
- наличие патологических образований;
- объем остаточной мочи после опорожнения.
Заключение, которое выдает специалист по итогу исследования, можно расшифровать самостоятельно. Но для того чтобы поставить диагноз и подобрать лечение, необходима консультация врача. Только специалист со специальным образованием и опытом ведения больных, может определить целесообразность проведения терапии и подобрать нужные препараты, которые позволят вылечить болезнь в кратчайшие сроки и с минимальными последствиями.
Видео на тему
Поделиться:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе