Тромбозы вен нижних конечностей
Тромбоз вен. Причины, симптомы, диагностика и лечение тромбоза
Тромбоз вен – это образование сгустка крови (тромба) в просвете сосуда, которое приводит к нарушению кровообращения на этом участке. Болезнь проявляется распирающей болью, покраснением и отеком. Общее состояние человека не сильно ухудшается. В 80% случаев болезнь протекает бессимптомно, но тромб может стать причиной смертельно-опасного осложнения – тромбоэмболии легочной артерии. По статистике всемирной организации здравоохранения, каждый четвертый человек на планете подвержен риску образования тромба. Ежегодно тромбоз диагностируется 160 людям на каждые 100 тысяч населения. Только в России заболевает 240 000 людей в год. Тромбоз вен считается больше «женской» болезнью. Прекрасная половина человечества страдает от этой патологии в 5-6 раз чаще, чем мужчины. Виной тому, высокий уровень женских гормонов, прием гормональных контрацептивов и беременность. Также очень рискуют люди с избыточным весом. Врачи утверждают, что после 40 лет, при ожирении 3-4 степени вероятность образования тромба возрастает в 5 раз. Сгустки крови могут появиться в артериях, венах и капиллярах любых органов. Но чаще всего поражаются вены нижних конечностей, особенно голени. В большинстве случаев тромбы располагаются возле стенки (пристеночные), но могут и полностью перекрывать просвет (обтурирующие тромбы). Необходимо помнить, что процесс образования тромба – это защитный механизм. Без него мы бы умерли от потери крови даже после небольшой травмы. Кровь сворачивается, образуя сгустки из тромбоцитов и коллагена. Они закупоривают поврежденные сосуды, останавливая кровотечение. Когда рана заживает, то такие тромбы рассасываются самостоятельно. Проблемы возникают в том случае, если нарушен баланс свертывающей и противосвертывающей системы крови. Вена – это сосуд, по которому кровь течет от органов к сердцу. В вену кровь попадает из капилляров, которые собирают кровь от органов и тканей. Вены образуют разветвленную венозную сеть. Часто сосуды соединяются между собой (анастомируют). Это дает возможность крови обтекать участок закупоренный тромбом. Но по таким анастомозам тромб может проникнуть из поверхностных вен в глубокие, а оттуда в сердце и в мозг.Стенка вены имеет несколько слоев:
- Внутренняя оболочка вен (интима):
- слой эндотелиальных клеток, которые контактируют с кровью. Их функция – предупредить появление тромбов и не дать сгусткам крови прикрепиться к стенке вены. Для этого клетки вырабатывают особое вещество – простациклин.
- слой тонкой эластичной мембраны из волокон соединительной ткани.
- Средняя оболочка вен состоит из гладких мышц. Мышечных волокон в вене немного и они расположены пучками, а не сплошным слоем. Из-за этого вены спадаются, если в них мало крови и легко растягиваются и расширяются при переполнении кровью. В венах костей, печени, селезенки, мозга и сетчатки глаза мышечный слой отсутствует.
- Наружная оболочка (адвентициальная) самая толстая. Ее функция – защищать вену от повреждений. Она состоит из плотного слоя эластичных и коллагеновых волокон соединительной ткани, в которых проходят нервы и сосуды. Снаружи вена покрыта слоем рыхлой соединительной ткани, с помощью которой она фиксируется к мышцам и органам.
Факторы, которые препятствуют образованию тромбов
За свертываемость крови отвечают 13 факторов (веществ или ферментов). На каждый из них есть противовес (ингибитор), вещество, которое останавливает действие фактора свертывания. Именно эти ингибиторы составляют противосвертывающую систему крови. Ее функция – поддерживать кровь в жидком виде и защищать сосуды от образования тромбов.Составляющие противосвертывающей системы:
- Антикоагулянты – вещества тормозящие выработку фибрина в организме
- Первичные антикоагулянты, которые постоянно содержаться в крови, не давая тромбоцитам склеиваться. Это антитромбин III, гепарин, a1-антитрипсин, a2-макроглобулин, протеин С, протеин S, тромбомодулин и др.
- Вторичные антикоагулянты. Эти вещества образуются тогда, когда кровь уже начала сворачиваться. Они останавливают этот процесс. Сюда относятся: антитромбин I (фибрин), антитромбин IX, ауто-II-антикоагулянт и др.
- Система фибринолиза. Ее основной компонент – плазмин. Он отвечает за расщепление волокон фибрина, из которого состоит основа тромба.
Фибрин S выстилает вены изнутри. Его задача не допустить прилипания кровяных клеток к венозной стенке, предотвратить ее повреждение и улучшить ток крови.
 Тромбоз глубоких вен нижних конечностей – заболевание, при котором в глубоких венах, расположенных под мышцами, возникают сгустки крови. Закупорка глубоких сосудов возникает в 10-15% случаев тромбоза. Тромб чаще всего образуется в глубоких венах голени. В первые 3-4 дня сгусток слабо прикреплен к стенке сосуда. В этот период он легко может оторваться. Примерно через неделю вокруг тромба начинается воспаление стенки вены – тромбофлебит. В этот период сгусток крови твердеет и прикрепляется к стенке сосуда. Воспаление становится причиной появления новых тромбов выше по ходу вены. Несмотря на поражения обширных участков вены, болезнь часто протекает бессимптомно.
Тромбоз глубоких вен нижних конечностей – заболевание, при котором в глубоких венах, расположенных под мышцами, возникают сгустки крови. Закупорка глубоких сосудов возникает в 10-15% случаев тромбоза. Тромб чаще всего образуется в глубоких венах голени. В первые 3-4 дня сгусток слабо прикреплен к стенке сосуда. В этот период он легко может оторваться. Примерно через неделю вокруг тромба начинается воспаление стенки вены – тромбофлебит. В этот период сгусток крови твердеет и прикрепляется к стенке сосуда. Воспаление становится причиной появления новых тромбов выше по ходу вены. Несмотря на поражения обширных участков вены, болезнь часто протекает бессимптомно. - Врожденные аномалии сосудов:
- врожденная или приобретенная недостаточность венозных клапанов,
- недоразвитие мышечной или эластичной оболочки стенки вены;
- врожденное варикозное расширение вен;
- врожденные свищи между глубокими венами и артериями.
- Онкологические заболевания
- рак желудка;
- рак поджелудочной железы;
- рак легких;
- злокачественные опухоли малого таза.
- Гормональные нарушения
- нарушения работы половых желез;
- применение комбинированных оральных контрацептивов (КОК);
- гормональный сбой во время беременности.
- Ожирение. Жировые клетки вырабатывают гормон лептин, который схож с женскими половыми гормонами. Лептин воздействует на чувствительные рецепторы, на поверхности тромбоцитов, вызывая их склеивание.
- Последствия хирургических операций. После операций у 30% людей старше 40 лет обнаруживают тромбоз глубоких вен. В кровь поступает много тканевого тромбопластина. Это вещество вызывает свертывание крови.
- Переломы. Тканевой тромбопластин (один из факторов свертывания крови) попадает в кровяное русло и запускает каскад реакций, приводящих к образованию тромбов.
- Параличи нижних конечностей. Нарушение движения нижних конечностей может быть последствием травмы или инсульта. В результате ухудшается иннервация и питание стенок вены, что нарушает ее работу. Кроме того, движение крови по венам во многом зависит от работы мышц. Поэтому если мышцы не проталкивают кровь и она застаивается, растягивая вены.
- Инфекции
- сепсис;
- пневмония;
- гнойные раны, абсцессы.
- возраст старше 40 лет;
- частые перелеты или поездки, которые длятся более 4 часов;
- «стоячая» или «сидячая» работа;
- тяжелые физические нагрузки, занятия спортом;
- курение.
- Повреждение стенки кровеносного сосуда. Внутренняя оболочка вены может быть разорвана в результате травмы, повреждена аллергенами или микроорганизмами. Сдавливание или растягивание вены также нарушает клетки эндотелия сосуда.
- Повышение свертывания крови. Повреждение сосуда вызывает поступление в кровь тканевого тромбопластина и тромбина. Эти белковые эластичные волокна скрепляют клетки крови в сгустке и активируют образование других веществ, повышающих вязкость крови. Также опасна повышеная концентрация тромбоцитов и эритроцитов.
- Замедление движения крови. Снижение скорости крови у людей, которые вынуждены соблюдать постельный режим, длительно сидеть или стоять на работе, носить гипсовую повязку. Атеросклеротические бляшки и нарушения работы венозных клапанов создают вихревые потоки, которые формируют комки из клеток крови.
- тяжесть в ногах, которая усиливается в конце дня;
- распирающие боли в голенях;
- боль распространяется по внутренней стороне стопы, голени и бедра;
- ощущение ползающих мурашек, онемение;
- отек ноги, увеличение ее объема;
- кожа пораженной конечности становится бледной и местами синюшной;
- если присоединилось воспаление вены, то температура поднимается до 39 градусов.
- отек голени или всей конечности;
- кожа пораженной ноги становится блестящей, глянцевой;
- синюшный оттенок кожи;
- подкожные вены переполняются кровью из глубоких вен и хорошо просматриваются;
- на ощупь больная конечность кажется холоднее здоровой.
Пробы
– эти исследования помогают врачу установить наличие тромба во время объективного осмотра даже без аппаратуры.Симптом Ловенберга
Врач делает пробу манжетой от аппарата для измерения артериального давления. Манжету накладывают выше колена. Признаки закупорки вен: при величине 80-100 мм рт.ст. ниже колена появляются болезненные ощущения. На здоровой голени даже сдавление до 150-180 мм рт.ст. не вызывает боли.Маршевая проба
На ногу от пальцев до паха накладывают эластичный бинт. Вас попросят походить несколько минут, потом бинт снимают. Признаки тромбоза:- распирающие боли в голенях;
- не спавшиеся расширенные подкожные вены.
- появляются неприятные ощущения, боли в голени – признаки нарушения оттока по глубоким венам;
- объем голени увеличивается за счет застоя крови.
- появление резкой бледности на икре;
- сильная боль в икроножной мышце.
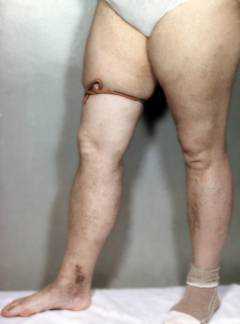 Вы лежите на кушетке, под больной ногой валик. Массажными движениями врач опустошает поверхностные вены и накладывает жгут на верхнюю треть бедра. Вас попросят походить со жгутом 30-40 минут.
Вы лежите на кушетке, под больной ногой валик. Массажными движениями врач опустошает поверхностные вены и накладывает жгут на верхнюю треть бедра. Вас попросят походить со жгутом 30-40 минут.
- усиливается чувство распирания в ноге;
- появляется боль в голени.
- отсутствуют изменения движения крови в бедерной артерии во время вдоха. Это говорит, что тромб находится между бедерной веной и сердцем;
- кровоток в бедерной вене не усиливается после того, как врач изгнал кровь из вен голени. Это свидетельство того, что есть тромб на участке между голенью и бедром;
- скорость движения крови замедленна в подколенной, бедренной и передних большеберцовых венах. Это означает, что на своем пути, кровь встречает препятствие в виде тромба;
- есть различия в движении крови по венам правой и левой ног.
Исследование вен называется флебография. Этот метод основан на введении в вену контрастного вещества на основе йода. Это соединение абсолютно безвредно для здоровья. Оно делает вену хорошо заметной на рентгеновских снимках или при компьютерной томографии. Для исследования используют специальный аппарат – ангиограф.
Признаки тромбоза:- контрастное вещество не проникает в вену, закупоренную тромбом – эффект «обрубленной вены»;
- резкое сужение просвета сосуда;
- неровные контуры сосудов говорят о варикозном расширении вен и отложении атеросклеротических бляшек на внутренней стенке сосудов;
- пристеночные тромбы выглядят, как округлые образования, прикрепленные к стенке вены, не прокрашенные контрастным веществом.
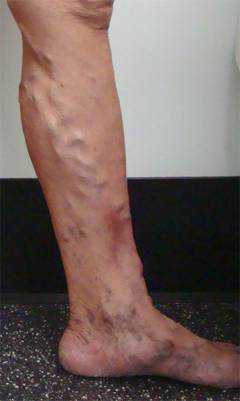 Тромбоз поверхностных вен нижних конечностей самая распространенная форма тромбоза, она составляет 80%. Чаще всего поражаются большая и малая подкожные вены.
Тромбоз поверхностных вен нижних конечностей самая распространенная форма тромбоза, она составляет 80%. Чаще всего поражаются большая и малая подкожные вены. - Варикозное расширение вен нижних конечностей.
В венах застаивается большое количество крови, при этом сосуды растягиваются и превращаются в резервуары, наполненные кровью. Без движения кровяные клетки склеиваются и прорастают волокнами фибрина.
- Заболевания крови
- эритремия – болезнь, при которой увеличивается количество клеток крови и она становится гуще.
- тромбофилия – заболевание, при котором увеличивается количество тромбоцитов и повышается склонность к появлению тромбов. Эти патологии могут быть врожденными или развиться в результате гипертонии и аутоиммунных заболеваний.
- Инфекционные заболевания.
- скарлатина;
- ангина;
- пневмония;
- сепсис;
- паротит.
- Травмы
- ушибы;
- переломы;
- ожоги;
- обморожения;
- хирургические операции.
- Системные аутоиммунные заболевания
- антифосфолипидный синдром (АФС);
- ревматоидный артрит;
- системные васкулиты;
- системная красная волчанка.
- Аллергические реакции. Во время аллергии в организме происходят сложные процессы, в результате которых выделяются вещества, активирующие тромбоциты. А при повреждении внутренней оболочки сосудов, выделяются другие компоненты, которые ускоряют выработку фибрина.
- Болезни обмена веществ
- ожирение;
- сахарный диабет.
- Сердечно-сосудистые заболевания
- ишемическая болезнь сердца;
- варикозное расширение вен;
- гипертоническая болезнь;
- атеросклероз;
- нарушение сердечного ритма.
- Заболевания легких
- бронхиальная астма;
- хронический обструктивный бронхит.
- Онкологические заболевания. Раковые опухоли вызывают усиленную выработку клеток, отвечающих за свертывание крови. А химиотерапия активирует работу свертывающей системы крови.
- передавливание вен;
- обезвоживание организма, если вы выпиваете меньше 1,5-2 л жидкости в сутки;
- бесконтрольный прием мочегонных препаратов;
- длительный постельный режим;
- возраст старше 50 лет;
- недостаточная физическая активность;
- прием противозачаточных таблеток: Диане-35, Джес, Ярина, Жанин, Новинет.
- курение.
- Повреждение стенки сосуда. В этом месте образуются завихрения, которые вызывает задержку клеток крови возле венозной стенки.
- На поврежденном участке вены начинают появляться капли жидкости. К ним прилипают тромбоциты и другие элементы крови.
- Неповрежденная стенка вены и клетки крови имеют одинаковый заряд и поэтому отталкиваются. Но если вена повреждена, то она теряет свой заряд и тромбоциты могут закрепиться на этом участке.
- Из поврежденной вены выделяется тканевый тромбопластин. Он запускает процесс образования других факторов свертывания крови. Тромбопластин вызывает образование тромба.
- Кровь обтекает тромб, и его поверхность постепенно обрастает слоями новых тромбоцитов.
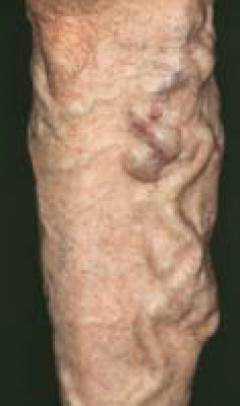 Поверхностные вены залегают в подкожной жировой клетчатке на глубине 0,5-2 см под поверхностью кожи. Благодаря такому расположению сосудов, симптомы тромбоза поверхностных вен заметны сразу. Болезнь обычно начинается остро. Это означает, что утром все было хорошо, а уже к вечеру появились признаки тромбоза.
Поверхностные вены залегают в подкожной жировой клетчатке на глубине 0,5-2 см под поверхностью кожи. Благодаря такому расположению сосудов, симптомы тромбоза поверхностных вен заметны сразу. Болезнь обычно начинается остро. Это означает, что утром все было хорошо, а уже к вечеру появились признаки тромбоза. Субъективные симптомы, что ощущает больной
- Боль по ходу вены, которая усиливается при физическом напряжении.
- Чувство тяжести в ноге.
- Отек голени и стопы.
- Покраснение кожи над тромбом.
- Повышенная чувствительность кожи, чувство «бегающих мурашек».
- Судороги икроножных мышц.
- Варикозное расширение вен (но иногда тромб может появиться и в нерасширенной вене).
- Хорошо видна венозная сетка из-за переполнения ее кровью.
- При нажатии вена не спадается, не бледнеет, а остается заполненной кровью.
- Уплотнение по ходу вены. Оно может иметь форму шара или тянуться вдоль вены.
Проба Броди-Троянова-Тренделенбурга.
Вы лежите на спине, больная нога приподнята. Из ее вен массажными движениями изгоняют кровь от пальцев к паху. На середину бедра накладывают резиновый жгут. После этого вас попросят встать.
Быстрое наполнение вен ниже жгута говорит про нарушение работы вен.Проба Гаккенбруха
Врач пережимает пальцами место, где большая подкожная вена впадает в бедренную, и просит вас покашлять. Про нарушение работы говорит толчок, который создает обратная волна крови, отраженная от тромба. Этот толчок врач ощущает под пальцами.УЗИ допплерография или допплеровское ультразвуковое исследование
Безболезненное исследование, которое можно проводить много раз. Чтобы судить об эффективности лечения, его делают один раз в неделю,. Опытный врач может определить особенности движения крови, состояние стенок вен и их клапанов, а также наличие тромба с точностью до 90%. Исследование позволяет выявить такие признаки тромбоза подкожных вен:
- вена, в которой есть тромб, не спадается под давлением датчика УЗИ;
- плотный сформировавшийся тромб можно рассмотреть на мониторе в виде округлого образования или тяжа;
- в тромбированой вене нарушен ток крови, заметно сужение стенок сосуда;
- венозные клапаны на пораженном участке не двигаются;
- участок перед тромбом расширен и переполнен кровью;
- ток крови замедлен, по сравнению со здоровой ногой.
В вене делают небольшой прокол и через катетер вводят контрастное вещество, которое хорошо задерживает рентгеновские лучи. Потом делают рентгеновский снимок или компьютерную томографию. В результате удается получить очень четкое изображение тромбированой вены и выявить признаки присутствия тромба. Основное достоинство процедуры – она позволяет выявить даже свежие тромбы, которые не видны при УЗ-исследовании.
При тромбозе ангиография выявляет такие изменения:- стенки вены неровные, шероховатые;
- просвет вены резко сужается. Видно, как контрастное вещество протекает через узкое отверстие и обтекает тромб;
- возле стенки вены есть «не прокрашенное» округлое образование – пристеночный тромб;
- «обрубленная» вена, когда контрастное вещество не проходит через пораженный участок. Это говорит о том, что тромб полностью перекрыл вену.
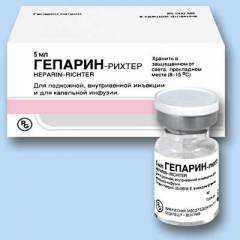 Препарат предназначен для снижения активности тромбина в крови и ускорения выработки антитромбина III, который помогает поддерживать кровь в жидком состоянии.
Препарат предназначен для снижения активности тромбина в крови и ускорения выработки антитромбина III, который помогает поддерживать кровь в жидком состоянии.
Современные низкомолекулярные гепарины более удобны в применении, вводятся подкожно в живот. Они хорошо усваиваются и реже вызывают кровотечения. При остром тромбозе используют Клексан, Фрагмин, Фраксипарин. Достаточно 1 инъекции 1 раз в сутки.
Непрямые антикоагулянты: Варфарин, Кумадин
Эти препараты подавляют образование протромбина, из которого в дальнейшем образуется тромбин. Они также снижают действие других факторов свертывания крови, которые зависят от витамина К. Только врач может назначить эти средства и установить дозировку. Чтобы избежать осложнений, необходимо будет периодически контролировать параметры свертывания крови. Принимают в зависимости от уровня свертываемости крови по 2-10 мг в сутки (1-3 таблетки). Препарат принимают 1 раз в день в одно и то же время. Помните, что если вы одновременно принимаете гепарин, аспирин или другие средства, разжижающие кровь, то риск кровотечений значительно возрастает.Тромболитики или ферментные препараты, относящиеся к антикоагулянтам: Стрептокиназа, Урокиназа
Эти лекарственные средства предназначены для растворения тромбов. Ферменты растворяют волокна фибрина в тромбах и способствуют уменьшению сгустков. Также они угнетают действие веществ, вызывающих свертывание крови. Дозировку препарата устанавливает врач в зависимости от ситуации. Тромболитики смешивают с физраствором или раствором глюкозы и вводят внутривенно капельно. Начальная доза 500000 КИЕ, затем – 50000-100000 КИЕ/час.Гемореологически активные препараты: Рефортан, Реосорбилакт, Реополиглюкин
Улучшают циркуляцию крови по капиллярам, снижают вязкость крови и не дают тромбоциты собираться в сгустки. Эти препараты делают кровь более жидкой, «разводят» ее. Реополиглюкин вводят внутривенно капельно по 400-1000 мл/сутки. Длительность лечения 5-10 дней.Неспецифические противовоспалительные средства (НПВС) Диклофенак и Кетопрофен
Средства снимают воспаление в венозной стенке и помогают избавиться от болей в пораженной конечности. Кроме того, они незначительно снижают риск склеивания тромбоцитов. Препарат принимают по 1 капсуле (таблетке) 2-3 раза в день, желательно после еды, чтобы не раздражать слизистую оболочку пищеварительного тракта. Курс лечения не должен превышать 10-14 дней. Чтобы избавиться от отеков, боли и улучшить работу вен, больную ногу бинтуют эластичным бинтом. Это необходимо делать утром, до подъема из постели. Используют бинт длиной 3 м и шириной до 10 см. Начинайте бинтовать с пальцев, средне натягивая бинт. Каждый следующий тур должен на несколько сантиметров заходить на предыдущий. На ночь бинт можно снять. Вместо бинта удобно использовать специальные компрессионные гольфы или чулки. Их необходимо подбирать строго по размеру, а одевать до того, как вы встанете с кровати. Показания к операции
Чтобы избавиться от отеков, боли и улучшить работу вен, больную ногу бинтуют эластичным бинтом. Это необходимо делать утром, до подъема из постели. Используют бинт длиной 3 м и шириной до 10 см. Начинайте бинтовать с пальцев, средне натягивая бинт. Каждый следующий тур должен на несколько сантиметров заходить на предыдущий. На ночь бинт можно снять. Вместо бинта удобно использовать специальные компрессионные гольфы или чулки. Их необходимо подбирать строго по размеру, а одевать до того, как вы встанете с кровати. Показания к операции - На участке, где образовался тромб, возникло воспаление, развился тромбофлебит.
- Высокая опасность отрыва тромба и развития тромбоэмболии легочной артерии.
- Тромб распространяется вверх по глубоким венам.
- Тромб не прикреплен в стенке вены (флотирующий тромб).
- Острая стадия тромбоза, когда есть риск появления новых послеоперационных тромбов.
- Тяжелые болезни сердечно-сосудистой системы.
- Острый период инфекционных заболеваний.
Операция Троянова–Тренделленбурга
Хирург прошивает ствол большой подкожной вены металлическими скрепками или устанавливает на него специальный зажим таким образом, чтобы кровь могла проходить через оставшиеся отверстия. Это необходимо для того, чтобы тромб не распространялся дальше на бедерную вену.Установка кава-фильтра
В нижнюю полую вену устанавливают фильтр-ловушку, напоминающую каркас от зонтика. Он пропускает кровь, но задерживает тромбы, не давая им попасть в сердце, мозг и легкие. Недостаток метода: если в фильтр попадет большой тромб, то кровоток по вене перекроется, и фильтр придется срочно извлекать.Тромбэктомия – операция по удалению тромба из вен
Проводится в первые 7 дней после образования тромба, пока он не прирос к стенкам сосуда. В паху делают небольшое отверстие, через которое хирург вводит катетер (тонкую полую трубку). С его помощью удается извлечь тромб. Недостаток операции: сгусток крови может повторно образоваться на этом же месте из-за повреждения на внутренней оболочке вены. Диетическое питание при тромбозе направлено на достижение 3-х целей:- снижение веса;
- укрепление стенки сосудов;
- снижение вязкости крови.
- Выпивайте минимум 2 литра жидкости в день.
- Употребляйте растительную клетчатку: овощи, фрукты, отруби.
- Включите в пищу продукты, богатые антиоксидантами, для защиты внутренней оболочки сосудов:
- витамин С: шиповник, черная смородина, сладкий перец, белокочанная капуста, облепиха, шпинат, чеснок, цитрусовые, укроп, петрушка.
- витамин Е: проросшие зерна пшеницы, семена подсолнечника, авокадо, орехи, печень, листья мяты, спаржа, отруби, капуста брокколи, горох, фасоль, кукурузное и оливковое масло, рыбий жир и жирные сорта рыбы.
- бета-каротин: кедровые орехи, ананасы, морковь, щавель, зелень, говяжья печень, арбузы.
- Флавоноиды укрепляют сердце и стенку сосудов, повышают их тонус и устраняют застой крови. К ним относятся:
- рутин или витамин Р: шпинат, клубника, ежевика, абрикосы, малина, гречка, грецкие орехи, капуста, салат, помидоры, виноград, зеленые листья чая, рута.
- гесперидин: мандарины, шиповник, ежевика.
- Медь необходима для синтеза эластина, укрепляющего стенки сосудов. Ее много в говяжьей печени и морепродуктах: кальмарах, креветках, крабах, мидиях.
- Особенно полезны для разжижения крови лук, чеснок, имбирь, вишня, клюква и черника.
- Животные жиры. Их много в колбасе, сосисках, сливочном масле, яичнице, коже домашней птицы, утке и в свином сале.
- Сливки, концентрированное молоко, жирные сыры, сметана.
- Кондитерские изделия: торты с масляным кремом, пирожные, бисквиты, шоколадные конфеты и ириски, сливочное мороженое.
- Блюда, приготовленные во фритюре: чипсы, картофель фри.
- Кофе, шоколад.
- Майонез, соусы на сливках.
- Алкоголь.
Белая акация содержит много эфиров салициловой кислоты, которая понижает свертываемость крови. Эфирные масла и дубильные вещества помогают повысить тонус вен.
Для приготовления настойки возьмите свежие или сухие цветки акации и измельчите их. Наполните банку на 1/5 и залейте водкой или 60% спиртом. Оставьте настаиваться в темном месте на 7 дней. Настойкой протирают кожу по ходу вены 2 раза в день. Внутрь принимают по 5 капель 3-4 раза в день. Продолжительность лечения 2-4 недели.Шишки хмеля содержат фитонциды, полифенолы, органические кислоты, камедь и эфирные масла. Это растение прекрасно успокаивает и улучшает работу сердечно-сосудистой системы.
Для приготовления отвара возьмите 2 ст.л. соцветий хмеля, залейте 0,5 л воды, доведите до кипения и прокипятите 5 минут. Оставьте в теплом месте на 2 часа. Принимайте по 1/2 стакана 4 раза в день на голодный желудок. Курс лечения 3-4 недели.Сок репчатого лука и мед. В луке содержатся природные антикоагулянты, которые препятствуют образованию тромбов. Ученые доказали, что они эффективнее, чем аспирин.
Измельчите репчатый лук и отожмите стакан сока. Смешайте со стаканом меда и оставьте настаиваться на 3 дня при комнатной температуре, а потом 10 дней в холодильнике. Принимайте по 1 ст.л. 3 раза в день. После того, как лекарство закончится, сделайте перерыв 5 дней и повторите курс. 
Признаки острого венозного тромбоза:
- распирающая боль;
- тяжесть в ноге;
- быстро нарастающий отек конечности;
- если тромб расположен в поверхностных венах, то кожа над ним краснеет, а если в глубоких, то нога бледнеет и приобретает синюшный оттенок.
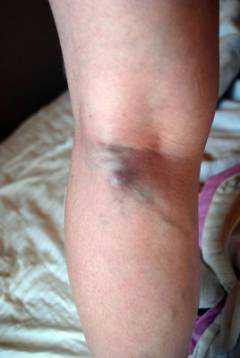 При тромбозе подкожных вен симптомы болезни хорошо заметны:
При тромбозе подкожных вен симптомы болезни хорошо заметны: - под кожей просматривается набухшая узловатая вена;
- тромб имеет вид округлого или извилистого уплотнения синего цвета;
- кожа вокруг тромба покрасневшая и отечная;
- мелкие окружающие вены переполняются кровью и хорошо просматриваются под кожей в виде синих извивистых линий.
- Пейте больше жидкости.
- Если у вас «сидячая» или «стоячая» работа, то каждый час делайте перерыв на 5 минут, чтобы размять ноги:
- походите по ступенькам;
- поднимитесь несколько раз на носки;
- вращайте стопами;
- откиньтесь на спинку стула и выложите ноги на стол.
- Делайте массаж ног. Начинайте с пальцев. Поглаживающими движениями стимулируйте движение крови вверх по венам.
- Ежедневно совершайте пешие прогулки, минимум 30 минут.
- В конце дня сделайте ножную ванну или контрастный душ комфортной температуры на протяжении 5-10 минут.
- Правильно питайтесь. Ешьте больше растительной пищи, чтобы избежать запоров и появления лишнего веса.
- После операции или тяжелой болезни старайтесь встать на ноги, как только разрешит врач.
- За лежачими больными должен быть обеспечен правильный уход: массаж, пассивная гимнастика, валик под ногами.
- Откажитесь от курения.
- Используйте компрессионный трикотаж или эластичный бинт для улучшения тока крови в венах. Особенно это касается людей с варикозным расширением вен.
- Самым эффективным средством считается медикаментозная профилактика. Для этих целей широко применяют Аспирин, а Варфарин, его рекомендуют перед и после операции. Людям с высоким риском образования тромбов назначают низкомолекулярные гепарины: Тинзапарин, Данапароид.
Специальность: Практикующий врач 2-й категории
Тромбоз вен нижних конечностей: симптомы, лечение
Венозный тромбоз нижних конечностей — это острое заболевание неинфекционной природы, характеризующееся сгущением крови и формированием тромбов. Последние представляют собой плотные сгустки, которые прочно прикреплены ко внутренней стенке сосудов. Первые дни тромбы неустойчивы. Имеется риск их отрыва и закупорки магистральных вен (легочного ствола).
Это может стать причиной смерти человека. Более миллиарда людей со всего мира имеют факторы риска развития тромбоза, но болеет им далеко не каждый. Ежегодный уровень заболевания этим недугом составляет 160 случаев на 100 тыс. человек. На территории России ежегодно диагностируется около 240 тыс. больных. Тромбоз сосудов является преимущественно женской болезнью.
Причина — образ жизни и особенности гормонального фона. У детей и подростков тромбоз выявляется редко. Это возможно после проведения полостных операций. От данного недуга страдают преимущественно лица старше 40 лет. В группу риска входят тучные люди, вес которых превышает норму. Не нужно путать понятие острый тромбоз с простым формированием кровяных сгустков.
У каждого человека постоянно в организме образуются тромбы, но они не вызывают закупорку сосудов и быстро рассасываются. Выделяют тромбоз поверхностных и глубоких вен. Последний вариант наиболее опасен, потому что оторвавшиеся сгустки крови могут попасть в магистральные вены. Очень часто данная патология сочетается с флебитом. Это воспаление стенки вены.
У кого развивается тромбоз
Причины образования тромбов и закупорки вен бывают внешними и внутренними. Выделяют следующие причины развития поверхностного тромбоза нижних конечностей:
- болезни крови (увеличение эритроцитов, тромбофилию);
- инфекции (острый тонзиллит, сепсис, скарлатину);
- варикозное расширение вен;
- ушибы ног;
- переломы трубчатых и плюсневых костей;
- термические травмы (ожоги, обморожения);
- операции на внутренних органах;
- антифосфолипидный синдром;
- гипертоническую болезнь;
- атеросклероз;
- ИБС;
- врожденные аномалии развития вен;
- нарушение функционирования венозных клапанов;
- заболевания органов респираторного тракта (пневмонию, астму, обструктивный бронхит);
- кислородное голодание;
- опухоли;
- проведение химиотерапии;
- применение медикаментов, которые сгущают кровь (антифибринолитиков);
- ношение обуви на длинном каблуке.
К факторам риска развития поверхностного тромбоза нижних конечностей относятся: пожилой возраст, сдавливание сосудов, лежачий, стоячий или сидячий образ жизни, гипокинезия (нехватка двигательной активности), профессиональные вредности (работа в положении стоя на одном месте), недостаточное потребление жидкости, обезвоживание, острая или хроническая диарея, постельный режим, применение мочегонных средств, использование гормональных контрацептивов, алкоголизм и курение.
Часто острый тромбоз развивается у больных сахарным диабетом, аллергической патологией и системным васкулитом. Причины поражения глубоких вен обусловлены недостаточностью клапанного аппарата, врожденным недоразвитием внутренней и мышечной стенки сосудов, варикозом.
Нарушение свертывания крови возможно на фоне раковых заболеваний, гормональных изменений, ожирения, затруднения движений на фоне паралича или пареза ног. Застойные явления развиваются при длительных перелетах и переездах. В группу риска входят лежащие больные, престарелые и незрячие лица, люди, которые подолгу стоят или сидят на одном месте (дальнобойщики, продавцы, консультанты, фармацевты, врачи, охранники, операторы).
Проявления тромбоза поверхностных вен
Острый тромбоз часто протекает незаметно для больного. В этом его опасность. При поверхностном тромбозе нижних конечностей наблюдаются следующие симптомы:
- болевые ощущения, усиливающиеся во время активных движений (ходьбы);
- ощущение тяжести в пораженной конечности;
- гиперемия кожи в месте образования тромба;
- ощущение ползания мурашек;
- подергивания икроножных мышц;
- отеки;
- уплотнение кожи по ходу сосуда.
Если причиной тромбоза послужило варикозное расширение вен, то измененные сосуды можно выявить визуально. Вследствие переполнения вены кровью может определяться сосудистая стенка. Она имеет синий оттенок. В процессе пальпации часто выявляется, что пораженная вена при надавливании не спадается. Цвет ее не изменяется, тогда как в норме у здорового человека она бледнеет.
Общее состояние больных чаще всего не меняется. В случае развития поверхностного тромбофлебита появляется сильная боль. В пораженной зоне возникают отеки. Чаще всего они локализуются в области лодыжек. Тромбоз в сочетании с воспалением проявляется лихорадкой и ухудшением общего самочувствия. При прогрессировании заболевания вены могут раздуваться.
Симптомы тромбоза глубоких вен
Если имеется тромбоз глубоких вен нижних конечностей, симптомы всегда выражены более слабо. Обусловлено это тем, что сосуды находятся далеко от поверхности кожи. Часто у больных имеются следующие признаки болезни:
- распространенные отеки;
- тяжесть в ногах;
- боль в области голени;
- парестезия (чувство ползания мурашек, покалывание);
- онемение конечности;
- увеличение пораженной конечности в объеме;
- синюшный оттенок кожных покровов;
- изменение кожи (она становится более блестящей и гладкой);
- неравномерная температура кожи в пораженной конечности.
Симптомы тромбоза вен нижних конечностей включают повышение температуры тела. Это наблюдается при развитии флебита. Особенность боли при глубоком тромбозе в том, что она ощущается по внутреннему краю конечности. Чаще всего поражается только одна нога. У некоторых людей глубокий тромбоз развивается на фоне поверхностного. Это более опасное состояние.
Отличительный признак глубокого тромбоза от подкожного в том, что отеки могут появляться в разных местах. Возможно увеличение всей конечности. Свежие тромбы неустойчивы, и они могут отрываться, поступая в общий венозный кровоток. Это может стать причиной тромбоэмболии легочной артерии (ТЭЛА). В данной ситуации появляется одышка, тахикардия, боль в груди, нарушение работы кишечника, наблюдается выбухание вен возле шеи, артериальная гипотензия.
Иногда больных беспокоит кровохарканье, лихорадка, рвота. Тромбоэмболия может привести к обмороку, коме и даже смерти больного. При подозрении на отрыв тромба необходима госпитализация. В случае закупорки легочной артерии нужна неотложная помощь.
Как выявить тромбоз
До лечения тромбоза нижних конечностей требуется комплексное обследование больных. Необходимы следующие исследования:
- функциональные пробы;
- определение свертывающей способности крови;
- ультразвуковое исследование сосудов ног;
- пальпация;
- флебография (рентгенологическое исследование).
Наиболее информативна ультразвуковая допплерография. Она выявляет следующие изменения в венах ног:
- нарушение процесса спадания сосуда под давлением датчика;
- наличие округлого образования;
- сужение стенок вены;
- признаки нарушения движения венозной крови;
- нарушение работы клапанов;
- расширение участка сосуда перед тромбом;
- замедление кровотока.
Исследование проводится на обеих ногах. При одностороннем поражении выявляются различия между движением венозной крови в левой и правой конечностях. Часто в пораженную вену вводится красящее вещество. Это исследование называется контрастной флебографией. При тромбозе выявляется дефект наполнения сосуда. Контраст плохо или вовсе не проникает в вену.
Часто обнаруживаются сужение просвета и неровность контуров. На снимке тромбы определяются в виде округлых участков, спаянных со стенкой сосуда, без контраста. При закупорке глубоких вен определяются положительные функциональные пробы (маршевая, Ловерберга, Хоманса, Пратта). В случае тромбоза поверхностно расположенных вен ног выявляются симптомы Броди-Троянова-Тренделенбурга, Гаккенбруха. Большое значение в постановке диагноза имеют результаты опроса и осмотра пациента.
Лечебная тактика при тромбозе
Как лечить тромбоз, известно не каждому. Нередко больных госпитализируют и проводят операцию. Радикальное лечение применяется при развитии осложнений и в случае флотирующих тромбов, так как имеется высокая вероятность их отрыва. Наиболее часто проводятся следующие операции:
- тромбэктомия;
- пликация вены;
- перевязка сосуда;
- установка кава-фильтров;
- наложение шунтов.
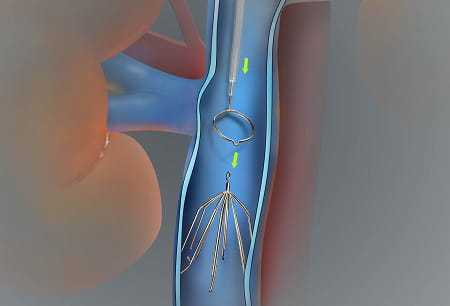
Лечить тромбоз глубоких вен необходимо, соблюдая полный покой. Нужно ограничить физический труд. Это необходимо для того, чтобы зафиксировать тромб. Длительность постельного режима варьируется от 3 до 12 дней.
При поверхностном и глубоком тромбозе вен нижних конечностей лечение предполагает использование антикоагулянтов, антиагрегантов, тромболитиков, ферментных препаратов, НПВС, лекарств, улучшающих кровоток и повышающих тонус вен.
В схему лечения включают Гепарин, Варфарин, Фрагмин. При остром тромбозе возможно использование тромболитиков (Стрептокиназы, Урокиназы). При имеющемся у больного варикозе показан прием Детралекса, Венаруса, Троксевазина или Флебодиа-600. Они укрепляют стенки вен и повышают их эластичность. Для устранения воспаления и болевого синдрома показаны НПВС (Диклофенак).
Симптомы, лечение взаимосвязаны. При повышении температуры могут назначаться жаропонижающие средства. Всем больным показана диета. В рационе должны преобладать продукты, богатые витаминами и микроэлементами (цитрусовые, свежие овощи, ягоды, злаковые, орехи, зелень, морепродукты, рыба, свежее, нежирное мясо). Профилактика тромбоза заключается в изменении образа жизни (повышении активности), отказе от жирной пищи, алкоголя и сигарет, лечении варикозной болезни, исключении травм.
Таким образом, тромбоз является опасным состоянием. Предупредить его возможно, придерживаясь правильного образа жизни. Если развилась варикозная болезнь, то нужно своевременно лечить это заболевание.
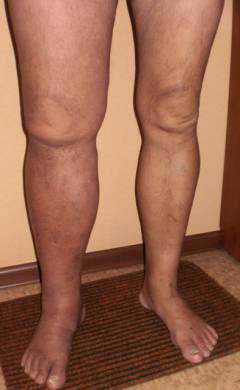
Признаки тромбоза вен нижних конечностей
При тромбозе происходит закрытие просвета вены тромбом, который прикрепляется к ее стенке. В случае полного прекращения кровотока говорят об окклюзионном тромбозе. Если же кровоток в сосуде сохранен, а тромб перемещается под действием тока крови, речь идет о флотирующем тромбозе. Очень часто в месте поражения сосуда начинают размножаться микроорганизмы, которые приводят к воспалению и развитию тромбофлебита. Симптомы тромбоза вен нижних конечностей могут сильно различаться в зависимости от того какие именно сосуды принимают участие в патологическом процессе.
Поражение глубоких вен
Отек ноги является самым частым признаком поражения глубоких вен.
Обычно он односторонний и поднимается на тот уровень, где проходит закрытый сосуд. Жидкость скапливается в мягких тканях в связи с нарушение ее оттока. При этом ухудшается отток и по лимфатическим сосудам, так как они впадают в вены.
В 50% случаев отмечается выраженный болевой синдром в мышцах голени, который усиливается при сгибании ноги в коленном и голеностопном суставах.
При присоединении воспаления, то есть развитии тромбофлебита, появляется повышенная кожная чувствительность, локальное покраснение и повышение температуры. При значительном объеме поражения могут развиваться симптомы общей интоксикации (слабость, лихорадка, потливость).
Если тромбоз ноги случился в паховой области, то есть там, где протекает большая бедренная вена, то вся нижняя конечность будет отечной и болезненной на ощупь. На коже могут появляться точечные кровоизлияния, а цвет ее становится багрового или синюшного оттенка. Связано это с застоем крови, насыщенной углекислым газом. В этих случаях необходима экстренная операция, так как при ее отсутствии велика вероятность последующей ампутации конечности.
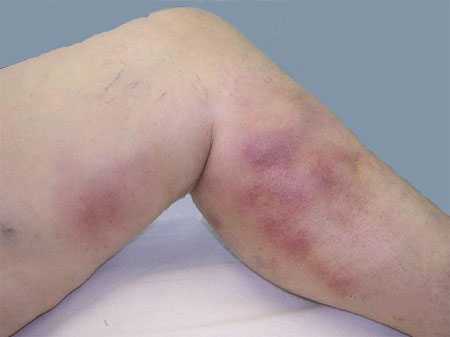
Тромбоз вен нижних конечностей сопровождается характерными симптомами, которые использует доктор при диагностике. Они носят имена врачей, которые впервые описали эти признаки:
- Бисхарда: при надавливании на внутреннюю поверхность лодыжки происходит усиление боли.
- Хоманса: при сгибании стопы возникают выраженные боли в икроножных мышцах.
- Опитца-Раминеса: если наложить манжетку от манометра на ногу чуть выше колена и начать накачивать воздух, то возникнет острая боль по ходу воспаленного сосуда.
- Мозеса: если сдавливать голень с боков, то она безболезненная, если спереди назад, то возникают интенсивные болевые ощущения.
- Ловенберг тоже использовал манжетку, но накладывал ее на среднюю треть голени.
Осложнения
Тромбоз глубоких вен иногда протекает бессимптомно, тогда заподозрить его можно лишь при развитии осложнений. Это особенно характерно для тех случаев, когда тромб крепится к стенке только своей головкой, а хвостовая часть свободно смещается под действием тока крови. Наиболее серьезным осложнением, лечение которого необходимо начать незамедлительно, является тромбоэмболия легочной артерии (ТЭЛА). Основные симптомы ТЭЛА включают внезапно возникшую одышку и чувство нехватки воздуха, потерю сознания и цианоз лица и конечностей. Тромб можно удалить хирургически или растворить с помощью специальных препаратов (тромболитики). Если этого не сделать, то может присоединиться пневмония, а дыхательная недостаточность останется на всю жизнь.
Еще одним осложнением тромбофлебита является, так называемая, голубая флегмазия. При этом состоянии отмечается тромбоз всех вен ног одновременно, поэтому и симптомы буду выражены гораздо сильнее. Интенсивные боли и нарастающий буквально на глазах отек, довольно быстро приводят к увеличению конечности в объеме в несколько раз. Видимые сосуды расширены, кожа фиолетового цвета. Очень быстро присоединяется инфекция, и появляются пузырьки со зловонной жидкостью. Это заболевание, как правило, заканчивается гангреной и ампутацией ноги, также может развиться септическое состояние и шок.
Поражение поверхностных вен
Тромбофлебит поверхностных вен протекает менее тяжело. Обычно он начинается с болезненных ощущений по ходу сосуда. Кожа становится горячей, изменяется ее окраска, может наблюдаться небольшая припухлость. Поверхность становится гладкой, блестящей и напряженной. Если потрогать вену рукой, то она будет болезненной и уплотненной. При этом признаки тромбофлебита не распространяются на всю конечность, а локализуются в определенной ее области (бедро, голень, стопа). Окружность ноги увеличивается на несколько сантиметров за счет отека.
Дифференциальная диагностика
Признаки тромбоза необходимо отличать от проявлений ряда других заболеваний:
- рожистое воспаление кожи, для которого характерно образование красного пятна с четкими границами, которое постепенно увеличивается в разных направлениях;
- флегмона (гнойное воспаление мягких тканей) сопровождается увеличением регионарных лимфатических узлов, повышением температуры тела до 400С, общим тяжелым состоянием;
- при артериальном тромбозе боль практически нестерпимая, кожа бледная, холодная, отсутствует отек и местное воспаление;
- при невритах отмечаются только болевые ощущения, которые распространяются по передней и задней поверхности ног;
- разрыв кисты Бейкера (синовиальной оболочки коленного сустава) сопровождается болью только в области подколенной ямки;
- растяжение или разрыв мышц появляется под действием повреждающего фактора;
- сдавление вены снаружи увеличенным лимфоузлом или новообразованием может давать схожую симптоматику.
Как подтвердить заболевание
Чтобы отличить тромбофлебит нижних конечностей от других патологий необходимо провести осмотр пациента и выполнить дополнительные исследования, среди которых наибольшее значение имеют:
- УЗИ сосудов с допплерографией, которое позволяет определить их проходимость и скорость потока крови.
- В анализах крови отмечается увеличение СОЭ, и Д-димера, который является продуктом распада тромба, иногда выявляется повышенная Кожная термометрия используется редко, но позволяет установить повышение температуры на поверхности больной конечности.
- Рентгеноконтрастная флебография – наиболее точный метод диагностики, так как позволяет определить точное место нахождения тромба и степень поражения сосуда. В связи с тем, что контрастное вещество, вводимое внутривенно, само по себе может оказывать раздражающее действие и усиливать распространенность тромбофлебита, проведение этого исследования должно быть по строгим показаниям.
- Радиоизотопный метод с использованием нуклеидов довольно безопасен и информативен, но в современной клинической практике применяется редко.
- Флеботонометрия позволяет выявить венозную гипертензию, которая является важным диагностическим признаком и определяет степень нарушения гемодинамики.
Очень важно, что при неинвазивных исследованиях удается установить место прикрепления головки тромба и то, насколько он подвержен флотации. То есть, на основании полученных данных можно предполагать вероятность развития фатальных осложнений, и определять тактику лечения в каждом конкретном случае.
Тромбоз и тромбофлебит нижних конечностей довольно распространенное заболевание и встречается у пятой части населения Земли.
Очень часто эта патология осложняет варикозное расширение сосудов и связана с нарушением свертываемости крови. Острый тромбоз обычно проявляется характерными симптомами (отек, покраснение, местное повышение температуры, боль) и требует срочного обращения за медицинской помощью.
serdec.ru
Этиология
Существует несколько оснований и групп риска людей, которые чаще всего подвергаются тромбозу. К причинам такой болезни относят:
- нарушение свёртываемости крови (подразумевается быстрое образование сгустков крови);
- нарушение структуры стенок вен — результат травм, инфекций, воздействия химического вещества или аллергена;
- медленный поток крови в сосудах;
- повышенную вязкость крови;
- малоподвижный образ жизни, полное обездвиживание человека из-за болезней или переломов, стоячие условия труда.
Факторами риска образования тромбоза глубоких вен являются:
- последствия оперативного вмешательства;
- чрезмерная физическая нагрузка на нижние конечности;
- широкое разнообразие повреждений ног;
- приём контрацептивов;
- гормональные сбои по причине беременности или употребления гормонов;
- онкологические новообразования;
- злоупотребление никотином и алкогольными напитками;
- ожирение;
- сахарный диабет;
- недостаточное употребление жидкости;
- возрастная группа – высокий шанс возникновения такого расстройства у людей пожилого возраста;
- длительное воздействие низких температур на организм;
- послеродовой период;
- химиотерапия;
- постоянное ношение обуви с высокими каблуками.
Разновидности
Тромбоз глубоких вен имеет несколько подвидов:
- флеботромбоз – предшествующая стадия болезни, при которой сгусток непрочно прикреплён к сосуду (велика вероятность его отрыва);
- тромбофлебит – характерно устойчивое прикрепление тромба и воспаление венозной оболочки. Отрыв в таком случае маловероятен.
В зависимости от источника возникновения, тромбоз глубоких вен бывает:
- застойным – провоцирующимся внешним сдавливанием;
- воспалительным – происхождение которого обусловлено травмами, инфекционными и аллергическими процессами;
- гемостатическим – как следствие нарушения свёртываемости крови.
Различия по способу прикрепления тромба к стенке:
- полный прирост к повреждённому участку — сосуд полностью перекрыт, кровь не проходит;
- частичный прирост, при котором имеется просвет для потока крови;
- сгусток крови переносится с потоком крови, есть вероятность отделения небольшого кусочка тромба, который может перекрыть более мелкий сосуд.
По месту локализации расстройство бывает:
- тромбоз глубоких вен голени;
- тромбоз вен стопы;
- тромбоз вен бедра.
По форме протекания:
- острым – с одноразовым проявлением симптомов;
- хроническим – с периодами обострения и отступления признаков. Возникает зачастую при неправильном лечении или его отсутствии, приводит к осложнениям.
Симптомы
Кроме внешних признаков тромбоза – покраснения и отёчности, существуют другие симптомы:
- тяжесть при ходьбе;
- приступы судорог, обостряющиеся во время сна;
- чувствительность кожи и дискомфорт от прикосновений может распространиться на голень и бедро;
- температура повреждённой конечности повышена, по сравнению со здоровой;
- со временем кожный покров принимает синий оттенок;
- вены набухли и хорошо просматриваются;
- повышение температуры тела;
- варикозное расширение вен на голени.
В индивидуальных случаях тромбоз глубоких вен протекает без проявления каких-либо признаков. Возможно их выражение только на поздних стадиях. Это влечёт за собой тяжёлые последствия или смерть.
Для острого протекания тромбоза характерны такие же симптомы, как при обычной форме, основное отличие составляет их интенсивность.
Осложнения
Игнорирование симптомов болезни неизменно приводит к появлению последствий. Так, осложнения тромбоза глубоких вен нижних конечностей выражаются в виде:
- тромбоэмболии лёгочной артерии. Нередко становится причиной летального исхода, потому что развивается дыхательная и сердечная недостаточность;
- инфаркта лёгкого, возникающего при закупорке небольшой частью тромба мелкой ветви артерии органа;
- венозной недостаточности, хронического характера. Может привести к инвалидности.
Для избегания выражения опасных для здоровья и жизни последствий, необходимо немедленно обращаться за помощью к врачу при незначительных симптомах расстройства. В случае когда их вовсе нет, поводом для тревоги становится быстрая утомляемость ног во время продолжительной ходьбы.
Диагностика
Для того чтобы назначить должное лечение, необходимо провести тщательную диагностику и оценить проявляющиеся симптомы. Проводится всестороннее обследование пациента — учитываются жалобы больного, первые признаки расстройства, примерное время их выявления. Также проводится осмотр пациента сосудистым хирургом для определения отёчности, пульсации и чувствительности поражённых участков кожи. Важными показателями станут измерения массы тела и артериального давления.
Поскольку по внешним проявлениям невозможно правильно диагностировать тромбоз глубоких вен, пациенту назначаются:
- анализ крови, который даёт возможность выявить наличие воспалительного процесса;
- определение свёртываемости крови — если она повышена, шансы на образование тромбов увеличиваются;
- УЗИ нижних конечностей. Обследование проводится не только для повреждённой ноги, но и для здоровой, чтобы исключить появление сгустков крови в ней;
- рентгенография вен с использованием контрастного вещества – для обозначения точной локализации тромба;
- МРТ;
- ЭКГ;
- рентген лёгких проводится для подтверждения или опровержения формирования осложнений.
Дополнительно могут понадобиться консультации следующих специалистов — кардиолог, травматолог и терапевт.
Лечение
Лечение тромбоза глубоких вен нижних конечностей предусматривает комплекс мероприятий:
- немедикаментозная терапия – применяется только в начальной степени расстройства. Для этого больному нужно обеспечить полный покой, положение ног должно быть зафиксировано выше уровня положения тела;
- лекарственное лечение направлено на разжижение крови, что будет препятствовать образованию сгустков крови. При их присутствии назначаются вещества, которые их ликвидируют. Курс терапии может составлять от месяца до полугода, в зависимости от тяжести проявления симптомов. Главная задача такой терапии — не дать оторваться маленькой частичке тромба, которая с потоком крови может проникнуть в лёгочную артерию;
- оперативное вмешательство. Во время операции проводится удаление тромба или тромболизис, при котором врач вводит катетер напрямую в сгусток, через который производится инъекция тромборастворяющего вещества. Но такой метод используется крайне редко, потому что может привести к кровотечениям, и только в тех случаях, при которых не помогли другие способы терапии. Ещё один способ хирургического вмешательства предусматривает установку в вене специального фильтра, который не даст попасть тромбу в лёгочную артерию.
Кроме этого, можно использовать народные средства терапии, которые не должны быть единственной панацеей от тромбоза. Можно приготовить настои и отвары из:
- чеснока и мёда;
- хмелевых шишек;
- коры дуба;
- листьев и цветков клевера;
- белой акации, залитой спиртом;
- прополиса;
- мёда и сока репчатого лука.
Возможно лечение болезни такими способами, как гирудотерапия и ножные ванны с применением дубильного корня.
Для больных тромбозом глубоких вен важно придерживаться специальной диеты, которая запрещает принимать в пищу:
- жареные блюда;
- жирные сорта мяса и приготовленные из них бульоны;
- сладкие мучные изделия;
- копчёные колбасы;
- бобовые культуры;
- газированные сладкие напитки;
- киви, бананы, смородину и шпинат.
Диета при тромбозе глубоких вен предусматривает употребление в любых количествах:
- блюд отварных, приготовленных на пару или запечённых в духовке без использования растительного масла;
- нежирные сорта рыбы и другие морепродукты;
- отваров из народных средств;
- сухофруктов;
- фруктов и овощей, кроме запрещённых;
- морской капусты;
- компотов, фрешей и морсов.
Разрешённые продукты разжижают кровь и предотвращают образование тромбов (помогут при выздоровлении и в профилактике заболевания).
simptomer.ru
У кого развивается тромбоз
Причины образования тромбов и закупорки вен бывают внешними и внутренними. Выделяют следующие причины развития поверхностного тромбоза нижних конечностей:
- болезни крови (увеличение эритроцитов, тромбофилию);
- инфекции (острый тонзиллит, сепсис, скарлатину);
- варикозное расширение вен;
- ушибы ног;
- переломы трубчатых и плюсневых костей;
- термические травмы (ожоги, обморожения);
- операции на внутренних органах;
- антифосфолипидный синдром;
- гипертоническую болезнь;
- атеросклероз;
- ИБС;
- врожденные аномалии развития вен;
- нарушение функционирования венозных клапанов;
- заболевания органов респираторного тракта (пневмонию, астму, обструктивный бронхит);
- кислородное голодание;
- опухоли;
- проведение химиотерапии;
- применение медикаментов, которые сгущают кровь (антифибринолитиков);
- ношение обуви на длинном каблуке.
К факторам риска развития поверхностного тромбоза нижних конечностей относятся: пожилой возраст, сдавливание сосудов, лежачий, стоячий или сидячий образ жизни, гипокинезия (нехватка двигательной активности), профессиональные вредности (работа в положении стоя на одном месте), недостаточное потребление жидкости, обезвоживание, острая или хроническая диарея, постельный режим, применение мочегонных средств, использование гормональных контрацептивов, алкоголизм и курение.
Часто острый тромбоз развивается у больных сахарным диабетом, аллергической патологией и системным васкулитом. Причины поражения глубоких вен обусловлены недостаточностью клапанного аппарата, врожденным недоразвитием внутренней и мышечной стенки сосудов, варикозом.
Нарушение свертывания крови возможно на фоне раковых заболеваний, гормональных изменений, ожирения, затруднения движений на фоне паралича или пареза ног. Застойные явления развиваются при длительных перелетах и переездах. В группу риска входят лежащие больные, престарелые и незрячие лица, люди, которые подолгу стоят или сидят на одном месте (дальнобойщики, продавцы, консультанты, фармацевты, врачи, охранники, операторы).
Проявления тромбоза поверхностных вен
Острый тромбоз часто протекает незаметно для больного. В этом его опасность. При поверхностном тромбозе нижних конечностей наблюдаются следующие симптомы:
- болевые ощущения, усиливающиеся во время активных движений (ходьбы);
- ощущение тяжести в пораженной конечности;
- гиперемия кожи в месте образования тромба;
- ощущение ползания мурашек;
- подергивания икроножных мышц;
- отеки;
- уплотнение кожи по ходу сосуда.
Если причиной тромбоза послужило варикозное расширение вен, то измененные сосуды можно выявить визуально. Вследствие переполнения вены кровью может определяться сосудистая стенка. Она имеет синий оттенок. В процессе пальпации часто выявляется, что пораженная вена при надавливании не спадается. Цвет ее не изменяется, тогда как в норме у здорового человека она бледнеет.
Общее состояние больных чаще всего не меняется. В случае развития поверхностного тромбофлебита появляется сильная боль. В пораженной зоне возникают отеки. Чаще всего они локализуются в области лодыжек. Тромбоз в сочетании с воспалением проявляется лихорадкой и ухудшением общего самочувствия. При прогрессировании заболевания вены могут раздуваться.
Симптомы тромбоза глубоких вен
Если имеется тромбоз глубоких вен нижних конечностей, симптомы всегда выражены более слабо. Обусловлено это тем, что сосуды находятся далеко от поверхности кожи. Часто у больных имеются следующие признаки болезни:
- распространенные отеки;
- тяжесть в ногах;
- боль в области голени;
- парестезия (чувство ползания мурашек, покалывание);
- онемение конечности;
- увеличение пораженной конечности в объеме;
- синюшный оттенок кожных покровов;
- изменение кожи (она становится более блестящей и гладкой);
- неравномерная температура кожи в пораженной конечности.
Симптомы тромбоза вен нижних конечностей включают повышение температуры тела. Это наблюдается при развитии флебита. Особенность боли при глубоком тромбозе в том, что она ощущается по внутреннему краю конечности. Чаще всего поражается только одна нога. У некоторых людей глубокий тромбоз развивается на фоне поверхностного. Это более опасное состояние.
Отличительный признак глубокого тромбоза от подкожного в том, что отеки могут появляться в разных местах. Возможно увеличение всей конечности. Свежие тромбы неустойчивы, и они могут отрываться, поступая в общий венозный кровоток. Это может стать причиной тромбоэмболии легочной артерии (ТЭЛА). В данной ситуации появляется одышка, тахикардия, боль в груди, нарушение работы кишечника, наблюдается выбухание вен возле шеи, артериальная гипотензия.
Иногда больных беспокоит кровохарканье, лихорадка, рвота. Тромбоэмболия может привести к обмороку, коме и даже смерти больного. При подозрении на отрыв тромба необходима госпитализация. В случае закупорки легочной артерии нужна неотложная помощь.
Как выявить тромбоз
До лечения тромбоза нижних конечностей требуется комплексное обследование больных. Необходимы следующие исследования:
- функциональные пробы;
- определение свертывающей способности крови;
- ультразвуковое исследование сосудов ног;
- пальпация;
- флебография (рентгенологическое исследование).
Наиболее информативна ультразвуковая допплерография. Она выявляет следующие изменения в венах ног:
- нарушение процесса спадания сосуда под давлением датчика;
- наличие округлого образования;
- сужение стенок вены;
- признаки нарушения движения венозной крови;
- нарушение работы клапанов;
- расширение участка сосуда перед тромбом;
- замедление кровотока.
Исследование проводится на обеих ногах. При одностороннем поражении выявляются различия между движением венозной крови в левой и правой конечностях. Часто в пораженную вену вводится красящее вещество. Это исследование называется контрастной флебографией. При тромбозе выявляется дефект наполнения сосуда. Контраст плохо или вовсе не проникает в вену.
Часто обнаруживаются сужение просвета и неровность контуров. На снимке тромбы определяются в виде округлых участков, спаянных со стенкой сосуда, без контраста. При закупорке глубоких вен определяются положительные функциональные пробы (маршевая, Ловерберга, Хоманса, Пратта). В случае тромбоза поверхностно расположенных вен ног выявляются симптомы Броди-Троянова-Тренделенбурга, Гаккенбруха. Большое значение в постановке диагноза имеют результаты опроса и осмотра пациента.
Лечебная тактика при тромбозе
Как лечить тромбоз, известно не каждому. Нередко больных госпитализируют и проводят операцию. Радикальное лечение применяется при развитии осложнений и в случае флотирующих тромбов, так как имеется высокая вероятность их отрыва. Наиболее часто проводятся следующие операции:
- тромбэктомия;
- пликация вены;
- перевязка сосуда;
- установка кава-фильтров;
- наложение шунтов.
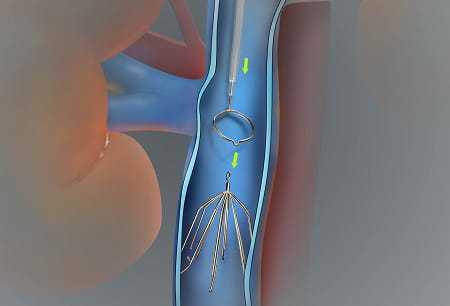
Лечить тромбоз глубоких вен необходимо, соблюдая полный покой. Нужно ограничить физический труд. Это необходимо для того, чтобы зафиксировать тромб. Длительность постельного режима варьируется от 3 до 12 дней.
При поверхностном и глубоком тромбозе вен нижних конечностей лечение предполагает использование антикоагулянтов, антиагрегантов, тромболитиков, ферментных препаратов, НПВС, лекарств, улучшающих кровоток и повышающих тонус вен.
В схему лечения включают Гепарин, Варфарин, Фрагмин. При остром тромбозе возможно использование тромболитиков (Стрептокиназы, Урокиназы). При имеющемся у больного варикозе показан прием Детралекса, Венаруса, Троксевазина или Флебодиа-600. Они укрепляют стенки вен и повышают их эластичность. Для устранения воспаления и болевого синдрома показаны НПВС (Диклофенак).
Симптомы, лечение взаимосвязаны. При повышении температуры могут назначаться жаропонижающие средства. Всем больным показана диета. В рационе должны преобладать продукты, богатые витаминами и микроэлементами (цитрусовые, свежие овощи, ягоды, злаковые, орехи, зелень, морепродукты, рыба, свежее, нежирное мясо). Профилактика тромбоза заключается в изменении образа жизни (повышении активности), отказе от жирной пищи, алкоголя и сигарет, лечении варикозной болезни, исключении травм.
Таким образом, тромбоз является опасным состоянием. Предупредить его возможно, придерживаясь правильного образа жизни. Если развилась варикозная болезнь, то нужно своевременно лечить это заболевание.
flebdoc.ru
Клиника тромбоза
При заболевании в глубоких венах ноги образуются сгустки крови – тромбы, которые перекрывают кровеносное русло, затрудняя тем самым кровоток. С течением времени тромбы могут отрываться и уноситься кровью, а могут полностью закупоривать вены. Длительное нарушение кровообращения из-за тромба может привести к нарушению трофики тканей и появлению трофических язв на ногах. Оторванный тромб транспортируется телом по организму и заканчивает свое движение в сердце или других органах. Часто это приводит к смерти, либо к параличу и инвалидности (если тромб оказался в мозге).
Флеботромбоз часто путают с тромбофлебитом, но это разные заболевания, хоть и имеют одинаковую природу и схожие последствия. Флебит – это воспалительный процесс в вене, из-за чего нарушается нормальный кровоток и появляется тромб. Тромбоз – болезнь, при которой сгусток крови формируется в результате изменения тока крови, состояния вен или коагуляции. Часто эти два заболевания сопутствуют друг другу.
Причины возникновения болезни
Причины, вызывающие тромбоз, объединены в триаду Вирхова, к которой относятся:
- застойные процессы в кровеносном русле;
- изменения сворачиваемости и густоты крови;
- нарушение целостности сосудов.
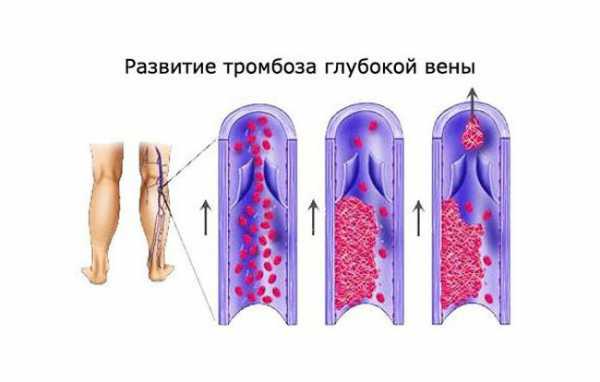 Тромбоз глубоких вен нижних конечностей может возникнуть из-за изменения сворачиваемости и густоты крови
Тромбоз глубоких вен нижних конечностей может возникнуть из-за изменения сворачиваемости и густоты кровиФакторов риска множество, но к основным из них можно причислить:
- серьезные операции на суставах, частые переломы нижних конечностей;
- полостные операции с длительным периодом восстановления;
- обширные воспалительные процессы;
- беременность и роды. Риск возникновения тромбоза увеличивается, если проводилось кесарево сечение;
- пожилой возраст;
- ожирение;
- регулярный прием препаратов, увеличивающих густоту крови.
Часто риск возникновения тромбоза увеличивается, если человек вынужден длительное время проводить без движения, вследствие чего нарушается нормальная циркуляция крови. Молодые и здоровые люди также рискуют заболеть варикозным расширением вен и тромбозом из-за длительного пребывания в неподвижном состоянии (сидя или стоя) без возможности регулярно проводить разминку.
Виды заболевания
В зависимости от причин возникновения, различают тромбоз нескольких видов:
- Гемостатический. Он возникает из-за изменения густоты крови. Часто наблюдается у женщин, принимающих оральные контрацептивы, которые значительно сгущают кровь. Также ему подвержены люди, употребляющие очень мало жидкости, поэтому их кровь становится слишком вязкой. Гемостатический тромбоз – частый спутник печеночных и онкологических заболеваний.
- Воспалительный. Густота крови повышается из-за большого количества лейкоцитов в крови, которое наблюдается у больных с обширным воспалением или ранением, из-за чего возникают сгустки.
- Застойный. Является результатом нарушения кровообращения из-за сдавливания вены. Это может быть из-за привычки подолгу сидеть в неудобной позе, ношения неудобной узкой обуви или одежды.
В зависимости от крепления тромба к вене существует следующая классификация:
- Окклюзивный тромбоз. Тромб прирастает к стенке и полностью перекрывает кровоток в вене. Если вена небольшая, возможные слабые симптомы тромбоза, человек может не испытывать сильного дискомфорта длительное время. Окллюзивыне тромбозы крупных вен вызывают серьезное нарушение кровотока в нижней конечности и требуют немедленного врачебного вмешательства, так как опасны для жизни. На фото ниже вы можете увидеть, что представляет собой данный виз заболевания.
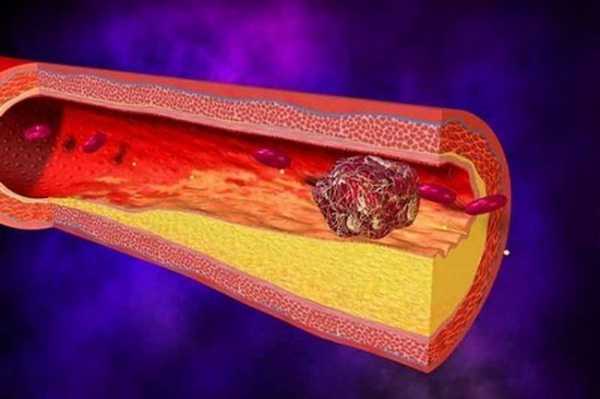 Окклюзивный тромбоз в вене
Окклюзивный тромбоз в вене- Пристеночный. Тромб прирастает к вене, но оставляет просвет, из-за чего нарушается, но не останавливается кровоток.
- Флотирующий. Это тромб большого размера, который не прикрепляется к стенке, а «ползает» по сосудам, движимый кровотоком. Очень опасен тем, что, попадая в небольшие вены, закупоривает их.
- Смешанный. Тромб способен мигрировать по кровеносному руслу как вниз, так и вверх.
Симптомы и обследование
К сожалению, только острый тромбоз глубоких вен нижних конечностей имеет определенные и явно выраженные симптомы, «преддверие» болезни протекает без видимых внешних признаков. Чаще всего человек наблюдает следующие явления:
- отечность ног;
- ощущение тяжести;
- ноющая боль в ногах, которая усиливается к ночи;
- проступание синевы под кожей, прощупывание «узелков».
Все эти признаки характерны для варикоза, поэтому на них мало обращают внимание, считая обыкновенной усталостью. Признаки острого тромбоза появляются внезапно, болезнь развивается стремительно. Распознать ее можно по следующим симптомам:
- сильная боль в области образовавшегося тромба;
- изменения цвета кожи в месте, где образовался сгусток. Кожа темнеет, становится багровой или фиолетовой;
- сильный отек пораженной области. Отечь может бедро или лодыжка, а если болезнь быстро прогрессирует, то отекает вся нога;
- судороги, ощущение сильного жара в поврежденной области;
- чрезмерная чувствительность кожи, иногда боль может вызывать даже легкое прикосновение;
Для острого тромбоза также характерно сильное повышение температуры (до 40 градусов), больная конечность при этом становится холодной на ощупь. Происходит обездвиживание суставов, которые находятся ниже вены, закупоренной тромбом. Конечность приобретает вид, как на фото ниже:
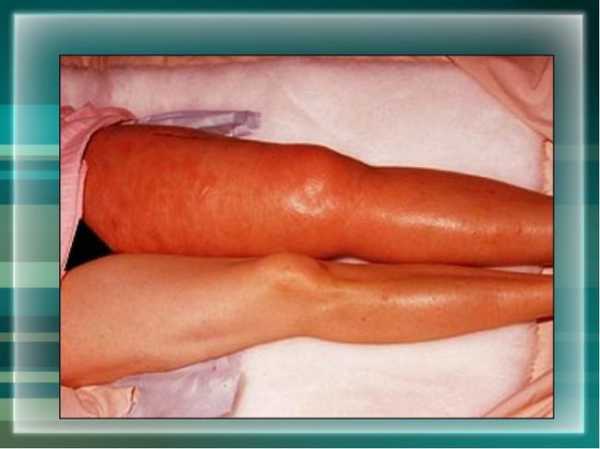 Острый тромбоз
Острый тромбоз Важно! Если есть признаки тромбоза, необходимо сразу же вызвать скорую, чтобы врач поставил диагноз и назначил лечение. В случае промедления возможны различные осложнения, а также летальный исход.
Подтвердить подозрение на ТГВ поможет следующая диагностика тромбоза: анализ на свертываемость крови, УЗИ вено нижних конечностей, флебография.
Лечение тромбоза вен нижних конечностей
Лечить тромбоз глубоких вен нужно начинать как можно раньше, промедление может быть опасным для жизни. Чаще всего больному назначают стационарное лечение и полный покой в течение 5 дней. В этот период пораженная недугом конечность должна находиться выше тела.
Больному назначаются такие препараты:
- антикоагулянты, такие как Гепарин, Тиклопидин и т.д;
- противовоспалительные нестероидные средства: Олфен, Мелбек;
- реологические препараты: Трентал, Реособилакт;
- простагландиновые препараты: Иломедин, Вазапростан;
- глюкокортикоиды в незначительных дозах.
Важно! Лечащий врач назначает препараты, исходя из картины болезни каждого отдельного пациента, поэтому назначать себе такие лекарства и заниматься самолечением небезопасно!
 Заниматься самолечением небезопасно при тромбозе крайне опасно для жизни!
Заниматься самолечением небезопасно при тромбозе крайне опасно для жизни!Если тромбоз окклюзивный, то чаще всего назначается хирургическое вмешательство. Также отдельную картину лечения имеет хронический тромбоз с периодическими рецидивами. В этом случае врач назначает препараты исходя из истории болезни пациента.
Лечение тромбоза народными средствами
Народные целители создали много рецептов, которые помогают вылечить тромбоз глубоких вен нижних конечностей. Процесс лечения народными средствами состоит из использования различных бульонов и настоек. Некоторые лекарства используются в качестве компрессов. Другие – принимаются внутрь.
- Белая акация. Для приготовления данной настойки вам понадобится: столовая ложка цветов, залитая спиртом (100 мл). Получившееся сырье вливают в закрытый контейнер и держат в теплом, темном месте. Через 10 дней продукт готов для наружного применения. Он используется для натирания и компресса.
- Белая капуста. Пациентам с диагнозом «тромбоз глубоких вен нижних конечностей» лечение народными средствами можно проводить с помощью настойки для приема внутрь. Вам понадобится тщательно промытый и мелко нарезанный корень белой цветной капусты. На 50 граммов сырья надобится пол-литра водки. Ингредиенты смешиваем (предпочтительно в банке). Контейнер-банку закрываем крышкой и храним в темном месте 3 недели. Получившуюся настойку принимайте по одной чайной ложке три раза в сутки.
- Лечебные ванны. Устраняют болевой синдром, снимают отечность. Положительного результата можно достичь при использовании отвара из дубильного корня. Для его приготовления вам будет нужен килограмм сырья. Его заливаем 5 литрами воды и варим в течение часа. После фильтрации парим в нем ноги.
- Прополис может дать благоприятный эффект при тромбозе глубоких вен нижних конечностей. Этот продукт помогает уменьшить свертывание крови и удаляет «плохой» холестерин из организма. Рекомендуется использовать прополис между приемами пищи по 5 г. Также данный продукт рекомендуется использовать как отличную профилактику тромбоза.
- Мед также очень полезен при лечении данного заболевания. Смешиваем стакан меда с таким же количеством лукового сока. Настаиваем в течение трех дней в теплом месте. После этого состав переносим в холодное место и храним там еще одну неделю. Такое лекарство следует принимать до еды по одной столовой ложка три раза в сутки.
Важно! Перед тем, как лечить тромбоз народными средствами, необходимо проконсультироваться с лечащим врачом.
Профилактика тромбоза глубоких вен
Чтобы уменьшить риск развития ТГВ, необходимо избегать длительного нахождения в одной позе. При стоячей или сидячей работе нужно находить возможность размяться, ежедневно выполнять гимнастические упражнения, избегать чрезмерных нагрузок. Людям с нарушенным венозным кровообращением показан контрастный душ, использование наружных средств, улучшающих кровообращение, обильное питье, особенно в жару.
Упражнения, улучшающие кровообращение в ногах, назначит лечащий врач. Здоровому человеку желательно выполнять упражнение «велосипед» после длительной нагрузки на ноги. Вечером желательно полежать некоторое время с подушкой, подложенной под ноги.
 При тромбозе лечащий врач назначает упражнения, улучшающие кровообращение в ногах
При тромбозе лечащий врач назначает упражнения, улучшающие кровообращение в ногахГимнастика должна сопровождаться ношением компрессионных повязок или чулок, которые уменьшают проявление варикоза и снижают риск тромбообразования.
Диета при тромбозе глубоких вен нижних конечностей включает в себя больше количество сырых овощей и фруктов, отрубей и продуктов, содержащих клетчатку. Необходимо отказаться от крепкого зеленого чая и кофе, а также соленых и копченых вещей, которые задерживают выведение жидкости из организма. Исключаются газированные напитки, жирная тяжелая пища и копчености. При этом важно, чтобы питание при тромбозе было полноценным и включало большое количество витамина С. Диета назначается временно, обычно на период до месяца, но и после этого не рекомендуется злоупотреблять вредными продуктами, особенно, если склонность к тромбозу сопровождается лишним весом.
simptom-lechenie.ru
Симптомы и методики лечения тромбоза глубоких и поверхностных вен нижних конечностей
 Тромбоз глубоких вен в нижних конечностях – весьма распространенное заболевание. Это образование тромбов в нижних конечностях в просвете глубоких вен. Опасность этой болезни в том, что она нередко встречается у абсолютно здоровых людей.
Тромбоз глубоких вен в нижних конечностях – весьма распространенное заболевание. Это образование тромбов в нижних конечностях в просвете глубоких вен. Опасность этой болезни в том, что она нередко встречается у абсолютно здоровых людей.
За последние десятилетия увеличилось число пациентов, страдающих тромбозом, о чем свидетельствует возрастание количества операций.
Тромбоз глубоких вен – болезнь, вследствие которой образуются тромбы в глубоких венах. Самой распространенной формой является тромбоз нижних конечностей. Развитие происходит бессимптомно, а последствия – крайне тяжелые.
Осложнения вследствие варикоза
При варикозе распространенными осложнениями считаются флебит, тромбоз и тромбофлебит.
Тромбоз является следствием развития тромбофлебита. Тромбофлебит — это образование сгустков крови в венах с их последующим воспалением.
Поскольку тромбоз возникает, в основном, в икроножной мышце, то наиболее ярко выраженными его признаками являются резко появившаяся отечность лодыжки и кажущееся расширение икроножных мышц.
Нередки случаи, когда болит одна нога при поражении тромбозом другой. По статистике тромбоз чаще поражает левую ногу.
Протекание болезни и ее опасность
Под тромбозом подразумеваются процесс, вследствие которого внутри кровеносного сосуда свертывается кровь, из-за чего нарушается кровоток. При тромбозе вен, в их 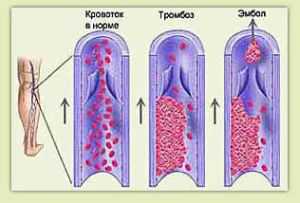 полости образуются тромбы или кровяные сгустки, которые затрудняют нормальное движение крови.
полости образуются тромбы или кровяные сгустки, которые затрудняют нормальное движение крови.
Образование тромба на стенке вены вызывает воспаление, что приводит к созданию других тромбов.
Тяжелые формы тромбоза, при которых перекрываются глубокие вены и крупнейшие коллатеральные ветви приводят к флегмазии. Признаком флегмазии считается отек всей конечности с нарушением микроциркуляции в тканях.
Самым тяжелым осложнением тромбоза вен считается венозная гангрена, при ней необходима ампутация ноги.
Тромбоз нижних конечностей может протекать без каких-либо симптомов. Так бывает при частичном перекрытии тромбом просвета вены и не вызывающего внезапной проблемы с оттоком.
Эти тромбы довольно опасны, поскольку могут попасть в легкие. Это грозит тромбоэмболией легочной артерии (ТЭЛА).
Следует понимать, что при осмотре врач может только предположить у пациента тромбоз вен. А точный диагноз можно выяснить лишь после ультразвукового исследования сосудов.
Симптомы и признаки заболевания
Симптомы тромбоза вен нижних конечностей не всегда можно выявить легко и сразу. Это связано с восстановлением через перфорантные вены частично нарушенного оттока крови.
В основном симптомы болезни появляются внезапно, но бывают нечетко выраженными.
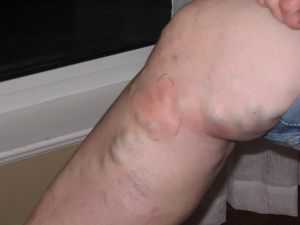 Характерна боль в нижней конечности, усиливающаяся при физической нагрузке. Позже появляется отек больной конечности, чувство распирания и тяжести. Кожные покровы чуть ниже места тромбоза бледнеют, часто кожа становиться глянцевой и приобретает синюшный оттенок.
Характерна боль в нижней конечности, усиливающаяся при физической нагрузке. Позже появляется отек больной конечности, чувство распирания и тяжести. Кожные покровы чуть ниже места тромбоза бледнеют, часто кожа становиться глянцевой и приобретает синюшный оттенок.
Через 1-2 суток после появления тромбоза четко проступают увеличенные поверхностные вены под кожей.
Главные признаки тромбоза:
- отек в области поврежденной ноги;
- распирающего характера боль, сильно усиливающаяся при изменении положения или нагрузке;
- меняется цвет кожи.
Классификация болезни
Тромбозы бывают:
- тромбоз поверхностных вен нижних конечностей — измененных или не измененных варикозно;
- глубоких вен нижних конечностей.
По прикреплению тромба к стенке вены:
- При пристеночном часть тромба сростается с веночной стенкой, но есть просвет, по которому поступает кровь.
- При окклюзивном просвет сосуда полностью закрыт. Впоследствии тромб прирастет к веночной стенке.
- Смешанный вид- тромб может попасть и в восходящий, и в нисходящий сосудистые сегменты.
- При флотирующем тромбозе тромб может быть до 20см в длину. При попадании в более мелкий сосуд может случиться окклюзия.
- Мультифокальный – в организме в разных местах образуются тромбы.
Острый тромбоз нижних конечностей – это болезнь, образовывающая тромб в венозном русле, отток крови нарушается и есть асептическая воспалительная реакция.
При илеофеморальном венозном тромбозе усиливается поверхностный венозный рисунок и сглаженность паховой складки. Напряженность мягких тканей голени, блестящие кожные покровы.
Общее состояние больных значительно ухудшается. Отличительным видом подвздошно-бедренного тромбоза считается «синяя флегмазия». Пульсацию периферических артерий нельзя определить, а это чревато развитием венозной гангрены.
Причины тромбоза (триада Вирхова)
Для образования тромба в вене нужны условия, называющиеся триадой Вирхова:
- изменение кровяного состава;
- замедление кровяного тока;
- повреждение стенки сосудов.
ТГВ возникает, когда естественный процесс свёртывания крови вступает в силу не вследствие повреждения, а при нормальных условиях сосудистой стенки.
Провоцирующие факторы и неспецифические причины
Спровоцировать развитие болезни может потребность длительно не менять положения тела. В таком случае, замедляется кровоток, снижается мышечный тонус, кровь оттекает к сердцу в неадекватном режиме, что и становится причинами тромбоза.
Какие основные виды компрессионного белья при варикозе существуют и как выбрать подходящую модель в каждом конкретном случае читайте в нашей статье.
Какой массаж рекомендуют врачи при варикозном расширение вен? Что такое lpg массаж при варикозе и зачем его делают? Ответы на эти и многие другие вопросы вы можете найти здесь.
Провоцирующими факторами считают:
- возраст;
- беременность и рождение ребёнка;
- некоторые большие операции;
- сниженная активность при автомобильных путешествиях, длительном постельном режиме и т.п;
- ожирение;
- механические повреждения с разрывом кровеносных сосудов;
- специфические лекарственные препараты;
- курение.
Среди неспецифических причин, способствующих тромбозу вен, имеются системные нарушения, к примеру, шоковое состояние, ДВС синдром, венозный стаз из-за врожденных аномалий сосудов с сопровождающей их гипотонией.
Диагностические методики
Диагностика различных заболеваний сосудов проводится путем инвазивных и неинвазивных методов:
- дуплексное сканирование и допплеровское ультразвуковое исследование – методы, направленные на ультразвуковое исследование сосудов. Они
Ультразвуковое исследование сосудов при подозрении на тромбоз
позволяют выявить изменение стенки и клапанов вен, скорости кровотока;
- флебография – самый точный способ выявления тромбоза. В подкожную вену стопы вводится контрастное вещество. Наличие тромбов в виде дефекта заполнения контрастным веществом выявляется на рентгенограмме;
- радионуклидное сканирование состоит в введении в вену стопы особого радиоактивного препарата, накапливающегося в тромбе. После при сканировании видно место дислокации тромба;
- импедансная плетизмография определяет скорость кровонаполнения вен голени и изменения их объема.
Комплекс лечебных процедур
Итак, как предлагает лечить тромбоз нижних конечностей современная медицина?
При определении диагноза проводится следующее тромбоза вен нижних конечностей:
- медикаментозная терапия с использованием антикоагулятивных препаратов, понижающих факторы сворачиваемости крови;
- введение растворяющего тромб вещества в вену;
- удаление тромба хирургическим путем;
- установка кава-фильтров в вене.
Консервативное лечение
Главными целями консервативного лечения является пресечение последующего тромбообразования, устранение воспалительного процесса и прикрепления тромба к стенкам сосуда, а также воздействия на тканевой обмен.
Врач при медикаментозном лечении назначает пациенту антикоагулирующие препараты, снижающие свертываемость крови и уменьшающие риск повторного образования тромбов. Самым распространенным препаратом является гепарин и его производные.
Хирургия
Оперативному вмешательству подлежат лишь флотирующие тромбы. При тяжелых видах венозного тромбоза нижних конечностей, провоцирующих риск возникновения некроза тканей, уместно удаление тромба операционным путем.
Эта операция — венозная тромболэктомия. В местах опасных флотирующих тромбов для этого имплантируются кава-фильтры. Такой метод выручает людей, которым нельзя применять антикоагулянты.
Вместе с тем тяжелое состояние пациентов, обусловленное характером и масштабами первичного хирургического вмешательства, позволяет пользоваться этой процедурой не в каждом случае.
Методы и техника хирургических операций у таких больных являются предметом дискуссий.
Одни врачи придерживаются бедренного доступа к магистральным венам. Другие предпочитают комбинированный доступ, т.е. сочетание бедренного и лапаротомного доступа к нижней полой вене. Степень оперативного вмешательства у пациентов с тромбозом нижних конечностей зависит от степени поражения глубоких вен, состояния больного и т.д.
Реабилитация после операции
На протяжении нескольких месяцев после болезни применяют непрямые антикоагулянты под контролем показателя свертываемости. Пациент после перенесенного тромбоза глубоких вен переходит в совсем другое патологическое состояние — посттромбофлебитическая болезнь (ПТФБ). э
Болезнь отличается развивающимися трофическими нарушениями кожи и хронической венозной недостаточностью, что требует реабилитационной программы.
Реабилитационная программа:
- социальная адаптация и сохранение привычного уровня жизни;
- профилактика повторного заболевания.
- предотвращение развития ПТФБ и компенсирование венозного оттока.
Осложнения заболевания
Редко окклюзионное ТГВ осложняется венозной гангреной.
В больной конечности скапливается до 4-5л плазмы, из-за чего резко понижается артериальное давление, наступает шоковое состояние, которое может привести к смерти пациента.
Возможны так же следующие осложнения:
- болевая белая флегмазия вследствие спазма артерий, расположенных рядом с тромбированной веной. Трудно отличить состояние от острого нарушения артериального кровообращения;
- болевая синяя флегмазия: практически весь отток крови перекрыт из-за окклюзии подвздошных и бедренной вен, может возникнуть гангрена;
- гнойное расплавление тромба: с формированием абсцесса при остром тромбофлебите;
- ТЭЛА, отличающаяся резким нарушением внешнего дыхания и кровообращения, а при перекрытии малых ветвей – симптомами развития геморрагического инфаркта лёгкого.
Профилактически меры
Меры профилактики при тромбозе вен нижних конечностей:
- здоровый образ жизни;
- отказ от табачных изделий;
- контроль уровня холестерина;
- компрессионные чулки;
- контроль сахарного диабета;
- сокращение перорального приема контрацептивов;
- отказ от высоких каблуков;
- контрастный душ.
Профилактические процедуры:
- выполнение легких физических упражнений, улучшающих тонус мышц пострадавших конечностей и кровоток в венах;
- употребление антикоагулянтов до или после операции;
- ношение компрессионных изделий;
- эластичные бинты, не допускающие в нижних конечностях нарушения кровотока.
Обращайте внимание на знаки, которые дает вам ваше собственное тело. При первых признаках болезни следует обратиться к врачу. Придерживайтесь советов врачей, так как тромбоз вен – весьма распространенное и опасное заболевание.
Видео: Как лечить тромбоз
Рекомендуем другие статьи по теме
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе