Терминальная стадия хронической почечной недостаточности что это
Терминальная стадия хронической почечной недостаточности что это
Хроническая почечная недостаточность (ХПН) относится к тяжелым патологиям мочевыделительной системы, при которой происходит полное или частичное снижение работы почек. Болезнь развивается достаточно медленно, проходит несколько стадий своего развития, каждая из которых сопровождается определенными патологическими изменениями в работе почек и целого организма. ХПН может протекать по-разному, но в подавляющем большинстве болезнь имеет прогрессирующее течение, которое сопровождается периодами ремиссии и обострения. При своевременном диагностировании болезни, проведении необходимой лечебной терапии, ее развитие можно замедлить, тем самым остановить проявление более тяжелых стадий.
Что такое повышенный креатинин при ХПН?
Определить на какой стадии находиться ХПН, можно при помощи лабораторных и инструментальных исследований. Хорошей информативностью обладает биохимический анализ крови, результаты которого помогают определить тип болезни, сопутствующие заболевания, стадии ХПН, а также уровень креатина в крови.
Креатинин — важный компонент плазмы крови, который участвует в энергетическом обмене тканей. Из организма выводиться вместе с мочой. Когда креатинин в крови повышен, это является верным признаком нарушении работы почек, а также сигналом о возможном развитии хронической почечной недостаточности, стадии которого напрямую зависят от его уровня.
Помимо повышенного уровня креатинина в плазме крови, врачи также обращают внимание и на другие показатели: мочевину, аммиак, ураты и другие составляющие. Креатинин является шлаковым продуктом, который должен удаляться из организма, поэтому если его количество превышает допустимую норму, важно незамедлительно предпринимать меры по его снижению.
Норма креатинина в крови у мужчин составляет 70-110 мкмоль/л, у женщин 35-90 мкмоль/л, а детей — 18-35 мкмоль/л. С возрастом его количество увеличивается, что и повышает риск развития заболеваний почек.
В нефрологии болезнь разделяют на стадии хронической почечной недостаточности, каждая из которых требует индивидуального подхода к лечению. Хроническая форма чаще всего развивается на фоне длительно протекающих патологий в мочевыделительной системе или после острой формы, при отсутствии должного лечения. Очень часто ранние степени почечной недостаточности не доставляют человеку никакого дискомфорта, но когда в анамнезе присутствуют другие хронические заболевания: пиелонефрит, гломерулонефрит, мочекаменная болезнь, нефроптоз, тогда клиника будет более выраженной, а сама болезнь будет быстро прогрессировать.
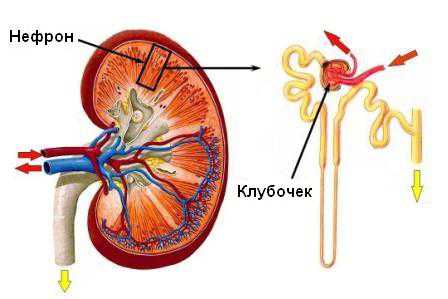
ХПН в медицине рассматривается как симптомокомплекс, проявляющийся при гибели нефронов почек вызванных прогрессирующими патологиями. Учитывая сложность болезни, ее разделяют на несколько стадий, форм и классификаций.
Классификация по Рябову
Классификация хронической почечной недостаточности по Рябову состоит из показателей трех основных этапов болезни и количества креатинина в плазме крови.
Латентная (1 стадия) – относится к начальным и обратимым формам болезни. Классифицируют ее:
- Фаза А — креатинин и СКФ находится в норме.
- Фаза Б — креатинин повышен до 0,13 ммоль/л, а СКФ снижен, но не меньше чем на 50%.
Азотемическая (2 стадия) – стабильная прогрессирующая форма.
- Фаза А — креатинин 0,14-0,44, СКФ 20-50%.
- Фаза Б — креатинин 0,45-0,71, СКФ 10-20%.
Уремическая (3-я стадия) – прогрессирующая.
- Фаза А – уровень креатинина 0,72-1,24, СКФ 5-10%.
- Фаза Б — креатинин 1,25 и выше, СКФ < 5%.
Классификация по СКФ
Помимо классификации ХПН по креатинину, врачи обращают внимание на скорость клубочковой фильтрации (СКФ), которую рассчитывают по специальной формуле. Поражение почек по СКФ разделяют на 5 стадий:
- 0 – СКФ ˃ 90 мл/мин;
- І – СКФ 60–89 мл/мин;
- II – СКФ 30–59 мл/мин;
- III – СКФ 15–30 мл/мин;
- IV – СКФ ˂ 15 мл/мин.
В независимости от классификации ХПН, стадия по креатинину и уровень скорости клубочковой фильтрации, являются важнейшими показателями биохимического анализа крови. В процессе своего развития, болезнь проходит 4 стадии. Распознать клинические признаки можно по стадиям, каждая из которых имеет характерную клинику.
Латентная стадия ХПН
Латентная – начальная стадия почечной недостаточности, при которой уровень СКФ, также как и креатинин находятся в пределах нормы или чуть увеличены. Функциональность почек на 1 степени не нарушена, поэтому симптоматика практически не беспокоит человека. На данном этапе болезни снижается синтез аммиака и осмолярность мочи, а в результатах анализов нет значительных отклонений. При развитии латентной формы ХПН симптомы отсутствуют или могут, провялятся в виде других отклонений.
Больные в этот период могут жаловаться на:
- скачки артериального давления;
- повышенную утомляемость;
- сухость во рту;
- сильную жажду.
Если на этом этапе диагностировать болезнь, провести адекватное лечение, прогноз на выздоровление вполне благоприятный.
Компенсированная стадия
Стадия ХПН 2, которую еще называют полиурической или компенсированная. На данном этапе уровень всех показателей находится выше допустимых норм. Работа почек на этой стадии компенсируется за счет других органов. Клиника более выраженная, у больного присутствуют следующие симптомы:
- хроническая усталость в первой половине дня;
- сильную и постоянную жажду;
- снижение температуры тела;
- анемия;
- бледный, желтоватый цвет кожных покровов;
- повышенное артериальное давление;
- никтурия;
- снижение плотности мочи;
- учащенное мочеиспускание.
На данном этапе болезни клубочковая фильтрация и осмолярность мочи заметно снижены. У больного появляется ацидоз, нарушается обмена белка, учащаются позывы к мочеиспусканию. Правильное и своевременное лечение позволит держать болезнь под контролем, снизить риск перехода болезни в более серьезные стадии.
Интермиттирующая стадия
Стадия 2-Б – интермитирующая, при которой уровень креатинина в крови существенно превышает норму – 4,5 мг/дл. В этот период увеличивается количество мочи в 2 раза, снижается кальций и калий. Больного беспокоят следующие симптомы:
- подергивание мышц;
- постоянная усталость;
- судороги;
- признаки анемии;
- гипертония;
- тошнота;
- позывы к рвоте;
- анорексия;
- вздутие живота.
Третья стадия сопровождается появлением полиурии и никтурии, также присутствуют изменения со стороны кожных покровов, которая становится дряблой, теряет природный цвет, также может присутствовать слабость и периодическая боль в суставах.
При интермиттирующей стадии существенно ухудшается работа почек, человек становится восприимчивым к различным вирусным инфекциям, исчезает аппетит. Лечение проводиться комплексно, состоит из симптоматических и системных препаратов.
Терминальная стадия
Последняя и самая тяжелая форма хронической почечной недостаточности, при которой почки отказываются выполнять свои функции. Терминальная стадия ХПН сопровождается выраженной симптоматикой, которая нарушает работу целого организма. Сопровождается следующими симптомами:
- нарушением психического состояния;
- зуд, сухость и дряблость кожи;
- судороги;
- снижение памяти;
- запах аммиака со рта;
- отеки тела и лица;
- тошнота, рвота;
- вздутие живота, проблемы со стулом;
- быстрая потеря веса.
В связи с выраженным нарушением работы почек, страдают все органы и системы. Состояние больного тяжелое, присутствует большие риски летального исхода. Терминальная стадия хронической почечной недостаточности сопровождается высоким уровнем креатинина в крови, что вызывает общую интоксикацию организма.
На данном этапе болезни почки практически не работают, моча не выводиться, поступает в кровь. Единственным способом спасти жизнь человека считается пересадка почек или постоянный гемодиализ, который помогает очищать кровь от токсинов. Благодаря гемодиализу, человек может прожить много лет, но процедура должна выполняться регулярно в условиях стационара.
Заключение
Продолжительность жизни при ХБП напрямую зависит от того на какой стадии обнаружена болезнь, методов лечения и образа жизни человека. Если болезнь диагностируется на ранних стадиях, при этом больной выполняет все рекомендации врача, соблюдает диету и принимает необходимые лекарственные препараты, прогноз весьма благоприятный. Поздние стадии болезни дают меньше шансов на жизнь, особенно когда болезнь приобрела терминальную стадию. Если на данном этапе человек не проходит гемодиализ или отсутствует возможность пересадки почки, последствия достаточно тяжелые, а сам больное умирает в течение нескольких дней или недель.
При развитии хронической почечной недостаточности, классификация имеет важнейшее значение, поскольку на каждом этапе болезни человеку требуется особый и индивидуальный подход к лечению.
Хроническая болезнь почек – тяжелое состояние, которое может проявиться из-за длительного патологического процесса в почечных тканях, который длится около 3-х месяцев. На начальных стадиях болезни симптомы могут оставаться незамеченными, но по мере повреждения нефронов, клиника будет более выраженной, а в конечном итоге и вовсе может привести к полной нетрудоспособности и смерти человека.
tvoyapochka.ru
Хроническая почечная недостаточность — это постепенное снижение функции почек до ее полного исчезновения, вызванное постепенной гибелью почечной ткани в результате хронического заболевания почек. Хроническая почечная недостаточность возникает у 200-500 из одного миллиона человек. В настоящее время количество больных хронической почечной недостаточностью увеличивается ежегодно на 10-12%.
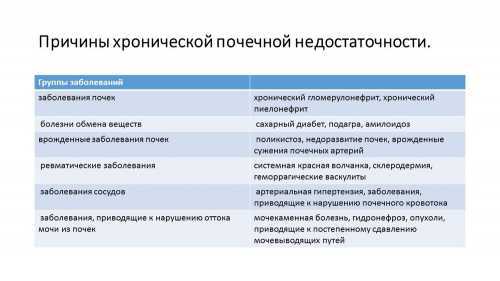
Причинами возникновения хронической почечной недостаточности могут стать различные заболевания, которые приводят к поражению почечных клубочков. Это:
- заболевания почек – хронический гломерулонефрит, хронический пиелонефрит
- болезни обмена веществ – сахарный диабет, подагра, амилоидоз
- врожденные заболевания почек – поликистоз, недоразвитие почек, врожденные сужения почечных артерий
- ревматические заболевания – системная красная волчанка, склеродермия, геморрагические васкулиты.
- заболевания сосудов – артериальная гипертензия, заболевания, приводящие к нарушению почечного кровотока
- заболевания, приводящие к нарушению оттока мочи из почек – мочекаменная болезнь, гидронефроз, опухоли, приводящие к постепенному сдавлению мочевыводящих путей. Чаще всего причинами хронической почечной недостаточности бывают хронический гломерулонефрит, хронический пиелонефрит, сахарный диабет и врожденные аномалии развития почек.
В основе развития хронической почечной недостаточности всегда лежит постепенная гибель основной рабочей единицы почки – нефрона. Оставшиеся нефроны почек вынуждены работать с повышенной нагрузкой. Нефроны, работающие с повышенной нагрузкой в свою очередь так же более подвержены изменениям и гибели. Несмотря на то, что компенсаторные возможности почек высокие (даже оставшиеся 10% нефронов способны поддерживать водно-электролитный баланс в организме), уже на ранних стадиях хронической почечной недостаточности возникают нарушения электролитного состава крови, ацидозу (закислению), нарушается обмен белка в организме, задерживаются продукты обмена: мочевина, креатинин, мочевая кислота. На сегодняшний день выявлено более 200 веществ, обмен которых в организме нарушается при почечной недостаточности.
Выделяют четыре стадии хронической почечной недостаточности
- Латентная стадия. В этой стадии пациент может не предъявлять жалоб или же возникают утомляемость при физической нагрузке, слабость, появляющаяся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
- Компенсированная стадия. В этой стадии жалобы больных те же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
- Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) – повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается. Кожа приобретает желтоватый оттенок, становится сухой. У больного могут значительно тяжелее протекать обычные респираторные заболевания, ангины, фарингиты. В эту стадию могут быть выражены периоды улучшения и ухудшения в состоянии пациента.
- Терминальная (конечная) стадия. Фильтрационная способность почек падает до минимума. Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию или уремию (уремия – моча в крови). Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия. Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии (нарушение сна, памяти, настроения, возникновением депрессивных состояний). Нарушается выработка гормонов, возникают изменения в свертывающей системе крови, нарушается иммунитет. Все эти изменения носят необратимый характер. Азотистые продукты обмена выделяются с потом, и от больного постоянно пахнет мочой.
Диагностика ХПН Ранняя диагностика ХПН нередко вызывает трудности. С одной стороны, нередко наблюдается многолетнее бессимптомное течение ХПН, особенно характерное для хронического пиелонефрита, латентного нефрита, поликистозной болезни. С другой стороны, в связи с полиморфизмом поражений внутренних органов при далеко зашедшей ХПН на первый план могут выходить ее неспецифические «маски»: анемическая, гипертоническая, астеническая, подагрическая, остеопатическая.
Наличие у больного стойкой нормохромной анемии в сочетании с полиурией и артериальной гипертонией должно настораживать в отношении ХПН. Однако ранняя диагностика ХПН основана преимущественно на лабораторных и биохимических методах. Информативно и надежно определение максимальной относительной плотности (осмолярности) мочи, величины клубочковой фильтрации (КФ) и уровня креатинина (Кр) в сыворотке крови. Уменьшение максимальной относительной плотности мочи ниже 1018 в пробе Зимницкого наряду со снижением КФ в пробе Реберга до уровня менее 60 мл/мин свидетельствует о начальной стадии ХПН. Азотемия (Кр>0,12 ммоль/л) присоединяется на более поздней стадии – при снижении КФ до 40 – 30 мл/мин. В пользу ХПН в плане ее разграничения с острой почечной недостаточностью говорят данные длительного «почечного анамнеза», нарушения фосфорно-кальциевого обмена, а также уменьшение размеров почек.
В зависимости от стадии ХПН применяется консервативное и активное лечение.
Лечение хронической почечной недостаточности. В первую очередь необходимо лечение основного заболевания, которое привело к почечной недостаточности.
Консервативное лечение хронической почечной недостаточности направлено на замедление ее прогрессирования. Назначается режим труда и отдыха, диета, медикаментозное лечение. Больной должен избегать повышенных физических нагрузок. Своевременно отдыхать. Необходимо придерживаться диеты с уменьшенным употреблением белка. Из медикаментозных препаратов используются анаболические стероиды (ретаболил, нерабол), леспенефрил.
В терминальной стадии хронической почечной недостаточности консервативные методы не дают положительного результата, и для удаления из крови больного накопившихся продуктов обмена используется гемодиализ. Кровь забирается из одного из поверхностных сосудов верхней или нижней конечности, пропускается через специальную систему, в которой кровь через искусственную мембрану контактирует с диализурующим раствором. Благодаря разнице концентраций в этом растворе и крови, вещества из крови больного переходят в этот раствор. Очищенная кровь возвращается в другой сосуд на конечности больного. В неделю проводится 3 сеанса диализа. Длится один сеанс 4-5 часов. Применение диализа позволило увеличить длительность жизни больных с хронической почечной недостаточностью до 25 лет.Но радикальный метод лечения хронической почечной недостаточности это все-таки пересадка почки.
Актуальность проблемы и основные задачи.
Количество больных с ХПН постоянно растет. Так, популяция больных, получающих ЗПТ, увеличилась с 500 000 в 1990 г. до почти 2 млн человек к 2010 г., а количество больных с консервативно курабельной стадией ХПН превышает популяцию ТХПН более чем в 50 раз. В последние годы в литературе появились упоминания об «эпидемии» и даже о «пандемии» ХПН. При этом проблема ХПН, на первый взгляд кажущаяся сугубо специальной, «нефрологической», является мультидисциплинарной, и это особенно ярко видно на примере сахарного диабета и диабетической нефропатии.
Я изучал заболеваемость и распространенность ТХПН среди населения города Алматы, поступивших для программного гемодиализа в отделение гемодиализа ГБСНП г. Алматы в 2012г. Всех больных подразделял на 4 возрастные группы 15-25, 26-40, 41-60, и старше 60. Из них по возрастам 15-25 – 2 больных, 26-40 – 6 больных, 41-60 – 8 больных, и старше 60 – 10 больных. В нашей клинике с диагнозом ТХПН находятся на программном гемодиализе 26 больных.
Таблица 1 — Частота различных заболеваний в структуре ТХПН Группа заболеваний. Этиопатогенез (примеры) в структуре ТХПН
kaznmu.kz
Суть патологии
Почечная недостаточность – это вовсе необязательно болезнь почек или мочевыделительной системы. Из-за различных патологий организма, например, сахарного диабета, происходит отмирание структурных компонентов почек. А почки в ответе за выведение и фильтрацию мочи.
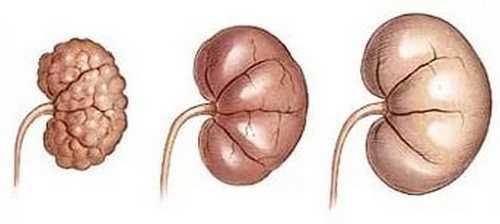
При острой форме заболевания отказ функционирования почек развивается стремительно, при хроническом течении – медленно, постепенно, иногда в течение нескольких месяцев, но, имеет неуклонную тенденцию к прогрессированию. Это необратимое расстройство.
Хроническая почечная недостаточность не появляется вдруг. Она результат заболеваний, атакующих нефроны (элемент мочевыделительной системы, входящий в «состав» почек):
- Аутоиммунные болезни;
- Пиелонефрит;
- Гломерулонефрит;
- Сахарный диабет обоих типов;
- Поликистоз почек;
- Цирроз печени.
В результате того или иного воспалительного процесса происходит постепенная гибель нефронов. Вначале это склеротические изменения, проходят месяцы, иногда и годы, они нарастают. В конце концов почка перестает выполнять свои жизненно важные функции.
Повреждение даже 50 процентов нефронов может пройти незамеченной для человека. И только когда такие показатели как креатинин и мочевина начинают изменяться, задерживаться организмом, начинает развиваться ХПН.
Необходимо раз в год сдавать анализы и посещать врача для избежания заболевания ХПН.
В МКБ хроническая почечная недостаточность находится в классе «Болезни мочеполовой системы» под кодом N18.9. Лечением занимается врач-нефролог.
Причины хронической почечной недостаточности у взрослых и детей
В основе заболевания лежат многие недуги, в разные периоды жизни поражающие организм человека: врожденные патологии почек, подагра, сахарный диабет, проблемы с обменом веществ, камни в почках, красная волчанка и прочие. Провоцирующим фактором может стать хроническое отравление какими-либо веществами.
Синдром хронической почечной недостаточности – опасное состояние при беременности. Поэтому еще на стадии планирования малыша важно обратиться к врачу и пройти обследование. Если женщина уже страдает хронической формой этого заболевания, то специалисту предстоит оценить все риски и возможности вынашивания плода.
Известны ситуации, когда при слишком тяжелой форме ХПН приходилось делать женщине прерывание беременности, так как это угрожало ее жизни.
Провоцирующие факторы, приводящие к почечной недостаточности у беременных:
- Пиелонефрит;
- Мочекаменная болезнь;
- Цистит и другие болезни мочевыделительной системы.
Как цистит влияет на протекание беременности читайте в нашей статье.
Особенно коварен протекающий у женщин в положении пиелонефрит, так как он может напоминать проявления токсикоза. В ряде случаев, определить, почему возник пиелонефрит у беременных, невозможно.
Если риски для пациентки и плода минимальны и ей разрешено вынашивание, врач назначает ей полное ограничение физических нагрузок и постельный режим при малейшем обострении. Особая диета, медикаментозное лечение, пребывание в стационаре помогут уменьшить проявления ХПН и родить малыша.
Стоит заметить, что есть четкие показания для прерывания беременности у женщины с ХПН — рост уровня креатинина в крови до 200 мкмоль/л и выше.
Запрещается планирование беременности, если в крови выявлен показатель креатинина 190 мкмоль/л.
Дело в том, чем выше этот показатель, тем вероятнее развитие преэклампсии. А это уже реальная угроза для жизни женщины: возможен инсульт, острая почечная недостаточность.
При ХПН существуют риски для плода: преждевременные роды, проведение грудничку интенсивной терапии.
Ежегодно ХПН ставят 5-10 детям из миллиона. Причинами заболевания становятся врожденные заболевания, такие как пиелонефрит и различные нефропатии, гидронефроз, поликистоз почек или приобретенные заболевания, например, развитие сахарного диабета.
У ребенка наблюдается анемия, повышенная утомляемость, головная боль, отставание в развитии, жажда и прочее.
 В школьном возрасте до 14 лет наблюдается усиленный рост и развитие ребенка, что неблагоприятно при развивающейся хронической почечной недостаточности. Почки не растут вместе с организмом, нарушается метаболизм, ухудшается состояние мочевыделительной системы. В этом случае высок риск смертности.
В школьном возрасте до 14 лет наблюдается усиленный рост и развитие ребенка, что неблагоприятно при развивающейся хронической почечной недостаточности. Почки не растут вместе с организмом, нарушается метаболизм, ухудшается состояние мочевыделительной системы. В этом случае высок риск смертности.
Сегодня при адекватно подобранной терапии дети с ХПН способны жить до 25 лет, особенно если лечение было начато до 14 летнего возраста.
Симптомы и признаки заболевания
В самом начале своего появления хроническая почечная недостаточность может никак себя не проявлять. Как уже говорилось, признаки могут не появляться вплоть до 50-процентного повреждения функции почек. При развитии патологии пациент начинает ощущать слабость, утомляемость, сонливость. Могут быть и следующие симптомы:
- Частое мочеиспускание, особенно по ночам. Из-за нарушения выделения мочи может развиться обезвоживание организма;
- Тошнота с приступами рвоты;
- Жажда и ощущение сухости во рту;
- Вздутие живота, ноющая боль;
- Диарея;
- Кровь из носа;
- Частые заболевание ОРВИ и простудой;
- Анемия.
На поздней стадии болезни пациент страдает приступами удушья, может даже терять сознание. Все симптомы нарастают медленно.
Классификация
Болезнь имеет широкую распространенность среди населения всего земного шара. По статистическим данным ей заболевают от 60 до 300 человек на один миллион населения в год. При интенсивной терапии выживаемость составляет более 50 процентов. Специалисты классифицируют ХПН по-разному. Например:
- Классификация по С.И. Рябову.
- По уровню креатинина в крови и степени СКФ.
- По степени тяжести.

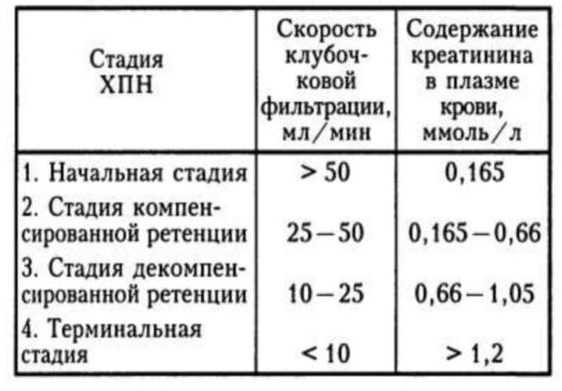
0 степень — заболевания нет, есть факторы риска в виде других заболеваний.
1 степень — начальная. Есть любое заболевание почек, СКФ может быть чуть больше нормы или в норме.
2 степень — выраженная. Появляются симптомы интоксикации организма.
3 степень — тяжелая. Нарушается фосфорно-кальциевый обмен, нарастает анемия, креатинемия и т.д.
4 степень — терминальная. Консервативная терапия не эффективна. Гемодиализ.
Каждая из стадий и классификаций имеет свои четкие проявления, оценить которые может только врач.
Осложнения при ХПН
Хроническая почечная недостаточность во многих случаях уже само по себе следствие длительно существующих у человека заболеваний. Осложнения непосредственно от ХПН возникают, как правило, уже при тяжелых стадиях болезни. Наиболее часто встречаются осложнения в виде сердечной недостаточности, инфаркта, тяжелой гипертонии.
Оказывает влияние ХПН и на деятельность центральной нервной системы. Тогда больному грозят судороги, развитие нервных расстройств вплоть до слабоумия.
При проведении терапии в форме диалеза нередки и тромбозы. Но самым опасным осложнением является некроз почки.
Пациент может впасть в кому, в следствии чего нередко наступает летальный исход.
Клиника терминальной стадии
Терминальная стадия — конечная в развитии ХПН. Она – самая тяжелая, и, к сожалению, неизлечимая. Это означает полный отказ нормального функционирования одной или обеих почек.
Скорость клубочковой фильтрации (СКФ) снижается до минимальных значений несмотря на проводимую терапию. Возникает сильная уремия, то есть организм фактически отравляет сам себя собственными «отходами».
Это состояние доводит до развития поражения сердечно-сосудистой системы. Усиленная терапия диалезом, что называется, и лечит, и калечит. Она поддерживает функции жизни, но может приводить к серьезной гипертонии, сильной анемии и тромбозу.
Серьезно страдают функции ЖКТ. Чаще всего пациент погибает из-за развившихся патологий сердца.
Инвалидность при ХПН
Для получения инвалидности при хронической почечной недостаточности необходимо пройти медицинскую комиссию.
Однако, пациента признают трудоспособным, если у него обнаруживается скрытая или начальная стадия заболевания ХПН, они могут себя обслуживать, имеют незначительные поражения внутренних органов и невыраженные симптомы. Таких больных переводят на легкий труд и дают 3 группу инвалидности.
Вторая группа инвалидности определяется при терминальной стадии болезни и существенных нарушениях внутренних органов. Но сохранена способность трудиться и обслуживать себя в быту.
И первая группа дается человеку с тяжелой терминальной стадией заболевания, серьезных поражениях организма, при пересадке почки. В быту таким пациентам необходима помощь другого человека.
Для оформления инвалидности пациенту необходимо обратиться к врачу за всеми результатами обследований и исследований, среди которых биохимические показатели крови, рентген костной системы, УЗИ почек, заключение лечащего доктора. С этими документами человек отправляется на прохождение комиссии.
После определения группы инвалидности больному определяется легкий труд, переобучение на одну из разрешенных профессий. Либо, при терминальной стадии определяется должный надомный уход и составляется программа поддерживающей терапии или реабилитации.
Помните, что чаще всего почечная недостаточность развивается у больных сахарным диабетом разных типов, страдающих гипертонией или мочекаменной болезнью.
Таким категориям пациентов необходимо чаще проходить обследование у врача и принимать назначенные лекарства, чтобы не допустить у себя такое осложнение, как ХПН.
Что такое почечная недостаточность — смотрите передачу «Здоровье ТВ»:
opochke.com
Причины почечной патологии
 Почечная недостаточность способствует образованию нарушений в организме, которые оказывают негативное влияние на общее состояние больного
Почечная недостаточность способствует образованию нарушений в организме, которые оказывают негативное влияние на общее состояние больногоПочечная недостаточность способствует образованию нарушений в организме, которые оказывают негативное влияние на общее состояние больного. При терминальной стадии почечной недостаточности нарушенные процессы приводят к необратимым действиям и ухудшению состояния здоровья. Данная стадия патологии является последней, пятой, наступает она вследствие выраженного и резкого снижения клубочковой скорости и фильтрации. В основе развития данной патологии лежит неверное лечение, а также отсутствие возможности купирования заболевания. Практически любое заболевание почек может спровоцировать почечную недостаточность. К заболеваниям провокаторам относят:
- Аутоиммунные патологии. Орган может страдать при абсолютно различных заболеваниях, например, васкулит или волчанка красная. Данные заболевания вызывают нарушение и сбой иммунной системы, вследствие чего происходит полное подавление здоровых клеток. Также есть разновидность аутоиммунной патологии — аутоиммунный гломерулонефрит, который приводит к образованию хронической почечной недостаточности.
- Гипертония. При резких скачках артериального давления стремительно возрастает нагрузка на орган и на все сосуды организма, вследствие чего снижается функциональность и фильтрация почек. В период беспрерывной и тяжелой гипертонии происходит поражение почечной системы и органа.
- Гломерулонефрит. В это понятие включают целый комплекс различных заболеваний органа, основной морфологией которого является воспаление клубочков. При тяжелой форме патологии возможно полное поражение почек, за счет застоя мочи и попадания крови.
- Пиелонефрит. Патология почек, вызванная воспалительными процессами и бактериальными инфекциями. При некорректной терапии пиелонефрит переходит в почечную недостаточность.
- Сахарный диабет. Данное заболевание протекает с большим дефицитом инсулина, вследствие чего происходит накопление сахара в крови, а при выходе происходит повреждение почечной ткани. Поэтому люди, болеющие сахарным диабетом, постоянно проходят диагностику почек, т.к. рано или поздно этот орган значительно поражается.
Признаки, этапы и симптоматика терминальной стадии
 Начальная стадия патологии сопровождается незначительным ухудшением состояния здоровья
Начальная стадия патологии сопровождается незначительным ухудшением состояния здоровьяТерминальная стадия почечной недостаточности является завершающей стадией патологии. Почечная недостаточность имеет несколько стадий терминальной формы, усиление симптомов которой зависят от ее морфологии.
Начальная стадия патологии сопровождается незначительным ухудшением состояния здоровья, т.к. почки не сильно поражены и способны нормально функционировать. В дальнейшем симптоматика проявляется в образовании тахикардии, одышки и резким повышением кровяного давления.
Завершающая стадия сопровождается отсутствием мочеиспускания и отечности тканей, проявляются признаки интоксикации организма. Почечная недостаточность, как правило, проявляется постепенно со следующими признаками:
- Энцелопатия, проявляется в виде нарушения памяти, отсутствии концентрации внимания, бессоницы, перепадах настроения, головных болей и апатичном состоянии;
- Проблемы с ЖКТ. Проявляются в сильной диарее, почки прекращают выводить мочу, вследствие чего происходит накопление токсичных веществ, отравляющих организм. У больного может быть частая дефекация, калообразные массы имеют насыщенный цвет и резкий запах. Снижается аппетит;
- Отечность — образуется вследствие того, что органы не в состоянии выводить жидкость в нормальном режиме, от чего жидкость накапливается в тканях и образуются отеки конечностей, также может наблюдаться одутловатость лица, язык увеличивается в размерах;
- Хроническая почечная недостаточность протекает расстройством нервной системы, больной не в состоянии контролировать перепады своего настроения, становится раздражительным, депрессивным, возбужденным;
- Анурия — абсолютное прекращение мочеиспускания либо выделение небольшого количества мочи (50 мл в сутки), появляется тошнота, рвота, сухость в ротовой полости, общее состояние резко ухудшается;
- Олигурия, проявляется в резком уменьшении объема выделяемой мочи, зачастую олигурия переходит в анурию.
Осложнения и прогноз
 Одним из осложнений является уремия, при которой происходит интоксикация продуктами распада различных веществ внутри организма
Одним из осложнений является уремия, при которой происходит интоксикация продуктами распада различных веществ внутри организмаПочечная недостаточность в терминальной стадии является завершающей стадией патологии. В этот период проявляются все осложнения, хронические заболевания обостряются, общее состояние больного резко ухудшается и может наступить летальный исход. Одним из осложнений является уремия, при которой происходит интоксикация продуктами распада различных веществ внутри организма. Запущенная стадия уремии приводит к проблемам сердечно-сосудистой системы, поражению дыхательной системы и смерти больного.
Сердце также страдает от терминальной формы патологии, вследствие его поражения может возникнуть: инфаркт, сердечная недостаточность, нарушение сердечного ритма и воспаление сердечной мышцы.
Помимо поражения почек, на ЖКТ также оказывается негативное воздействие, вследствие чего возникает: гастрит любой формы, язвы, хронические заболевания кишечника и диарея. Поэтому, в медицинской практике, используют процедуру гемодиализа, с помощью которой поддерживается организм, работоспособность всех систем и продлевается жизнь больного. Однако, гемодиализ может спровоцировать гипертонию, анемию, ломкость костной ткани и нарушение процесса всасывания кишечником кальция.
Терминальная стадия патологии не дает хорошего прогноза для пациента, даже выполняя все рекомендации лечащего врача и постоянно проводить процедуру гемодиализа, можно всего лишь на несколько лет продлить жизнь. Зачастую спасти жизнь больного можно путем пересадки здорового органа, но данная операция по пересадке возможна только в том случае, если патология еще не успела разрушить и нарушить все системы организма. Стоит отметить, поиск донора достаточно длительная процедура, поэтому чаще всего специалисты предлагают родственникам стать донором.
Успешно проведенная операция по пересадке здорового органа не может дать однозначно хорошего результата, т.к. орган должен прижиться, а для этого необходимо выполнять определенные профилактические мероприятия в послеоперационном периоде. При невозможной трансплантации назначают постоянный гемодиализ, такая процедура способна облегчить состояние больного и продлить ему жизнь не более, чем на 15 лет, при условии отсутствия осложнений протекания заболевания.
lecheniepochki.ru
Хроническая почечная недостаточность терминальная
Главная » Почки » Хроническая почечная недостаточность терминальная
Хроническая почечная недостаточность (ХПН) относится к тяжелым патологическим состояниям. Чаще всего является осложнением прогрессирующего заболевания почек хронического характера, которое возникает из-за гибели значительного количества нефронов. Как результат – почки не могут полноценно функционировать и поддерживать гомеостаз на нужном уровне.
Стадии заболевания
В современной медицине выделяют 4 стадии ХПН:
- Латентная (скрытая).
- Компенсированная.
- Интермиттирующая.
- Терминальная.
Латентная
На данной стадии отсутствуют специфические признаки хронической почечной недостаточности, если же они и имеют место, то отличаются своей скудностью. Выявить заболевание на этом этапе можно при проведении полного и всестороннего обследования больного.
При скрытой стадии ХПН:
- до 60-50 мл в минуту падают показатели клубочковой фильтрации;
- отмечается колебание осмолярности мочи от 400-500 мосм/л;
- может быть обнаружена периодическая протеинурия при детальном анализе мочи.
Компенсированная
Скрытая стадия переходит в компенсированную в случае прогрессирования ХПН. Такие показатели, как креатинин и мочевина крови остаются в нормальных пределах на этом этапе заболевания.
Основные проявления:
- увеличивается мочеотделение до 2,5 л в сутки. Это вызвано ухудшением обратного всасывания в канальцах;
- клубочковая фильтрация и осмолярность мочи снижаются еще больше (до 30 мл в минуту и 350 мосм/л соответственно).
Интермиттирующая
Компенсированная стадия почечной недостаточности хронического характера трансформируется в интермиттирующую, когда отмечаются дальнейшие понижения показателей канальцевой реабсорбции, а также клубочковой фильтрации. Почки все больше утрачивают свою функциональность.
Пациент страдает от общей слабости, жажды, появляется сухость, неприятный привкус во рту, тошнота, рвота. Кожа становится желтого оттенка, дряблая и сухая. Тонус мышц теряется, могут возникать боли в суставах и костях. Тяжелее протекают респираторные заболевания, ангины, фарингиты.
Эта стадия имеет особенность: состояние больного то улучшается, то ухудшается. Причиной плохого самочувствия может быть обычное вирусное заболевание верхних дыхательных путей, нагноительный процесс, атака острого пиелонефрита или гломерулонефрита или оперативное вмешательство.
Изменения, происходящие в организме:
- увеличивается количество азотистых шлаков в крови;
- количество креатинина в крови достигает показателя 0,2–0,33 ммоль/л, мочевины – 13-15 ммоль/л;
- могут наблюдаться электролитные нарушения, изменения кислотно-основного состояния, при этом наблюдается развитие ацидоза.
При помощи консервативной терапии удается регулировать гомеостаз. Ухудшить состояние больного могут усиленные физические нагрузки, психическое напряжение, несоблюдение диеты, инфекции, ограничение питья.
Терминальная
Если не проводится адекватная терапия, интермиттирующая стадия ХПН перерастает в терминальную. На этой стадии у пациента отмечается эмоциональная лабильность, нарушается сон, наблюдается неадекватность поведения. Нарастает дистрофия, отсутствует аппетит, голос становится хриплым, ощущается аммиачный запах изо рта. Почки имеют минимальную фильтрационную способность. Возникает поражение других систем и органов. Все изменения являются необратимыми.
Основным ее проявлением является уремия. Постоянно уменьшается количество мочи, которая выводится естественным путем, со временем эта функция полностью пропадает. От больного постоянно исходит запах мочи, так как через кожу выделяются азотистые продукты обмена.
Терминальная стадия имеет следующие проявления при проведении лабораторно-клинических исследований:
- до 15-5 мл в минуту снижается клубочковая фильтрация;
- показатель мочевины в крови превышает 25 ммоль/л.
Изменения нарастают, улучшить состояние и поддержать витальные функции организма возможно, только применяя диализ.
Терминальная стадия разделяется на 3 периода исходя из тяжести клинических проявлений.
- 1-й период характеризуется сохранением диуреза – от 1 литра, уровень азота в крови от 16 моль/л, клубочковая фильтрация снижается до 15-10 мл/мин. При этом не отмечается признаком водно-электролитных нарушений, отмечается компенсированный характер ацидоза.
- 2-й период имеет аналогичные проявления, но явления недостаточного кровообращения усугубляются – нарушения появляются в большом и малом кругах.
- Для 3-го периода характерна тяжелая уремия, тяжелые водно-электролитные нарушения, ацидоз в стадии декомпенсации. Сильно увеличиваются показатели мочевины в крови и креатинин – более 65 ммол/л и 1 ммоль/л соответственно. Со стороны внутренних органов возникают дистрофические изменения, появляются массивные отеки, начинается стадия декомпенсации сердечной недостаточности, появляется сердечная астма.
Течение заболевания
Ход болезни отличается в каждом случае, но чаще приходится сталкиваться с медленно прогрессирующим заболеванием, при котором от первых признаком заболевания до терминальной стадии проходит много лет. В это время наблюдаются состояния ремиссии и ухудшения.
Различные инфекционные заболевания являются основной причиной, которая приводит к прогрессированию заболевания. Обострение пиелонефрита или гломерулонефрита приводят к обострению ХПН. Выделяют и другие факторы, влияющие на развитие заболевания: травмы, сильные стрессы, операционное вмешательство, отравления.
В период обострения хронической почечной недостаточности снижается диурез, увеличивается в крови содержание азотистых веществ, появляется или нарастает анемия, нарушается электролитное и кислотно-основное равновесие.
Если есть заболевание почек, логично предположить ХПН. Поставить диагноз сложнее, если в анамнезе больного нет патологии со стороны почек. При хронической почечной недостаточности у пациента возникают такие жалобы:
- беспричинная слабость, недомогание;
- меняется цвет кожных покровов;
- повышается кровоточивость;
- снижается аппетит и отмечаются другие расстройства диспепсического характера;
- появляются головные боли, головокружения, отечность на лице и т.д.
Эти жалобы не являются специфичными и могут свидетельствовать и об иных заболеваниях почек, а также других органов. Если имеют место подобные жалобы, доктор должен узнать у больного сопровождаются ли подобные состояния нарушением оттока мочи, связанными с мочекаменной болезнью или другим патологическим процессом.
Чаще всего скрытую стадию хронической почечной недостаточности определяют по клиническим проявлениям основного заболевания, сниженная трудоспособность и слабость присоединяются позже. ХПН на начальной стадии проявляется бледностью кожи, которое может возникать вследствие развития анемии. Желтоватый оттенок кожи может говорить о патологии со стороны печени, однако при этом уровень билирубина не повышен.
Причиной такого цвета кожи является увеличенное содержание урохромов в крови. Теряется эластичность кожных покровов, они становятся сухими, терминальная стадия характеризуется мучительных кожным зудом, который нарастает в ночное время. Кожа на этой стадии имеет беловатый налет, это связано с выделением кристаллов мочевины, в связи с этим может появиться наклонность к гнойничковым заболеваниям.
Нарушенный фосфорно-кальциевый обмен при хронической почечной недостаточности способствует появлению изменений в костно-суставной системе: возникает остеопороз, остеосклероз, остеомаляция. При этом появляется боль в костях. Если пациент длительно пребывает на гемодиализе, могут возникать патологические переломы, имеющие различную локализацию.
На начальной стадии заболевания эмоциональные состояния больного вызывают изменения в работе центральной нервной системы. При прогрессировании заболевания в крови нарастает содержание азотистых веществ, что может привести к появлению мышечных подергиваний, болезненным судорогам в икроножных мышцах. Терминальная же стадия характеризуется психическими нарушениями, могут иметь место тяжелые полинейропатии с развитием дистрофического и болевого синдромов.
Проблемы с дыхательной системой на первичной стадии хронической почечной недостаточности вторичны. Их симптомы похожи на сердечную астму.
Прогрессирование заболевания может проявляться раздражением слизистой оболочки верхних дыхательных путей, что выражается развитием ларингитов, трахеитов и бронхитов. Сниженные иммунные силы организма могут привести к развитию пневмонии. Терминальная стадия характеризуется скоплением свободной жидкости в плевральной полости, что ведет к развитию уремических плевритов и пневмонитов. Серьезные осложнения возникают со стороны легких – нефрогенный отек. Больной страдает от появления приступов удушья.
Желудочно-кишечный тракт берет на себя функции почек, в связи с чем наблюдаются изменения в его работе. Через слизистую оболочку выводятся азотистые вещества, как результат снижение аппетита, тошнота, возможны кровотечения, нарушения стула. Есть характерные признаки желудочно-кишечных кровотечений: мелена, дегтеобразный ступ, наличие свежей крови в кале. 
Общий анализ крови показывает нарастание анемии, лейкоцитоз. Развитие анемии нарастает и зависит от следующих факторов:
- снижается выработка почками эритропоэтина;
- сокращается продолжительность жизни эритроцитов;
- нарушается синтез гемоглобина;
- повышается кровоточивость.
С прогрессированием хронической почечной недостаточности наблюдаются патологические состояния в анализе мочи. К ним относится нарастание протеинурии, гематурия. Однако в некоторых случаях изменения нивелируются, что мешает определить тяжесть состояния человека.
Во время изучения электролитного состава крови может быть обнаружена гиперкалиемия, встречающаяся чаще в терминальной стадии. На первых трех стадиях заболевания показатели калия могут быть снижены или находиться в норме. К пониженному содержанию калия приводит повышенная потеря в период полиурии.
Серьезной проблемой на поздних стадиях заболевания является нарушенный фосфорно-кальциевый обмен. Понижение содержания кальция связано с его пониженным всасыванием тонкой кишкой. Низкий уровень этого элемента приводит к разрастанию паращитовидных желез и повышенному образованию ими паратгормона. Явления гипокальциемии, которые имеют место, приводят к мобилизации кальция из костной ткани.
Одним из характерных симптомов заболевания является артериальная гипертензия. В некоторых случаях она носит злокачественный характер. Она может вызывать гипертрофию, а позже дистрофию сердечной мышцы. Длительное существование артериальной гипертензии приводит к поражению внутренних органов.
aurolog.ru
Хроническая почечная недостаточность (ХПН): стадии, симптомы, диагностика и эффективное лечение
Содержание статьи: Хроническая почечная недостаточность (далее – ХПН) – тяжелое заболевание мочевыделительной системы, при котором почки лишены возможности полноценно выполнять физиологическую функцию – выведение продуктов азотистого обмена. В результате нарушения экскреторной способности эти токсины накапливаются в крови, а не выделяются наружу вместе с мочой. Недостаточность считается хронической, если длится от 3 месяцев и дольше. Патология характеризуется необратимыми процессами – гибнут нефроны, что предполагает полное прекращение деятельности мочевыделительной системы.
Причины развития ХПН
Заболевания, приводящие к появлению почечной недостаточности:
1. Гломерулонефрит (особенно, хронической формы). Воспалительный процесс охватывает клубочковый аппарат почек. 2. Поликистоз. Образование внутри почек множественных пузырьков – кист.3. Пиелонефрит. Воспаление паренхимы почек, имеющее бактериальное происхождение.
4. Наличие врожденных или приобретенных (посттравматических) пороков развития.5. Нефролитиаз. Наличие внутри почек множественных или единичных камневидных отложений – конкрементов.
Классификация заболевания
Как и все заболевания, ХПН имеет свой код по МКБ 10. Согласно общепринятой системе, патология имеет следующую классификацию: N18 Хроническая почечная недостаточность. N18.0 – Терминальная стадия поражения почек. N18.8 – Другая хроническая почечная недостаточность. N18.9 – Хроническая почечная недостаточность не уточнена. N19 – Не уточнена почечная недостаточность. Каждый из кодов применяется для шифровки заболевания в медицинской документации.Патогенез и стадии заболевания
Симптомы хронической почечной недостаточности
Терминальная стадия хронической почечной недостаточности
Другая формулировка терминальной стадии ХПН – анурическая или уремическая. На этом этапе в организме пациента происходят необратимые последствия, поскольку до критической концентрации повышены мочевина и креатенин в крови.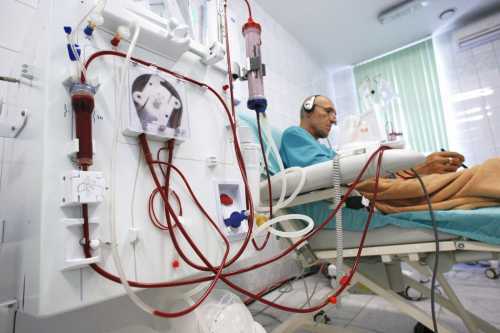
Осложнения заболевания: недостаточность функции сердца и состояния кровеносных сосудов, развитие инфекционных процессов (чаще – сепсиса). Учитывая сочетание всех перечисленных признаков рассматриваемой стадии, в целом прогноз для пациента неблагоприятный.
Обследование пациента для установления ХПН
Обращение к специалисту предполагает проведение осмотра и опроса. Врачу важно выяснить, болел ли кто-то из родственников пациента заболеваниями мочевыделительного тракта. Затем следует основная часть диагностики, которая состоит из двух подвидов.Лабораторная диагностика
Определить, есть ли у пациента предрасположенность к переходу почечной недостаточности в затяжную форму, можно по результатам анализа. Смысл заболевания в том, что почки не справляются со своей природной функцией выделения токсических веществ из организма. Вследствие этого нарушения, вредоносные соединения концентрируются в крови. Чтобы понять, насколько высокое содержание токсинов в организме пациента и установить степень нарушения выделительной системы почек, пациенту предстоит сдать такие анализы: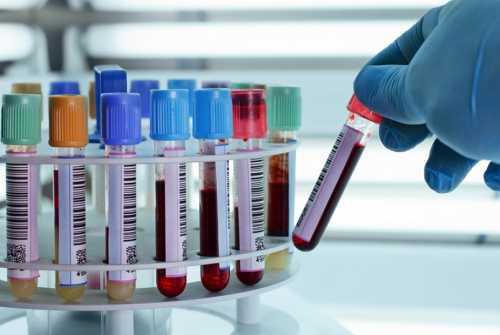
Инструментальная диагностика
До получения данных лабораторных анализов, пациенту проводят такие виды исследования: 1. УЗИ органов мочевыделительной системы. Определяют их состояние, размеры, локализацию, контуры, уровень кровоснабжения. 2. Рентгенологическое исследование с применением контрастного вещества (актуально для первых двух стадий развития ХПН). 3. Пункционную биопсию почек. Процедура позволяет определить степень заболевания, прогноз в целом. Если пациент обратился к терапевту, то для планирования лечения понадобится также консультация нефролога, окулиста и невролога.Лечение хронической почечной недостаточности
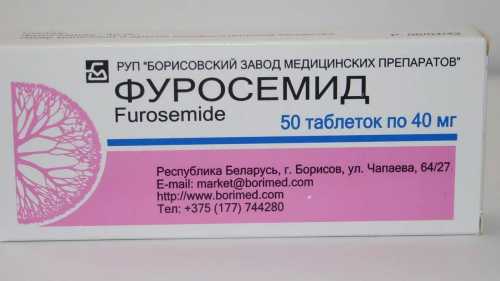
Терапевтическая тактика зависит от стадии заболевания на момент ее выявления врачом. Прежде всего, важно соблюдать постельный режим, избегать физической нагрузки во всех ее проявлениях. Народные средства здесь бесполезны и небезопасны. Лечение – медикаментозное, планируется врачом очень тщательно. Существуют следующие эффективные препараты:
Питание

Недостаточность почек переходит в затяжную форму, если своевременно не вылечить острые воспаления этого парного органа. Предупредить осложнение – вполне возможно, если не прерывать назначенный врачом курс, ощутив улучшения самочувствия. Хроническая почечная недостаточность у женщин является противопоказанием к беременности, поскольку велика вероятность невынашивания плода или его внутриутробной гибели. Это еще одно основание для более серьезного отношения к своему здоровью.
Пересадка почки (трансплантация): где и как проводится операцияТрансплантация почки – вынужденная мера, если фильтрационная способность органа снижена, что рискует привести пациента к летальному исходу. Если этот парный орган не выполняет своего
Подробно Гемодиализ почек: что это такое, особенности процедурыГемодиализ – это уникальный шанс эвакуировать из кровяного русла токсические вещества, которые скапливаются из-за функциональной неспособности почек. Процесс происходит через специальную
Подробно Острая почечная недостаточность: причины, клинические проявления, диагностикаОстрая почечная недостаточность – острое состояние, которое характеризуется прекращением выделительной функции почек, ведущее к самоотравлению организма продуктами жизнедеятельности
Подробно Камень в мочеточнике: симптомы, что делать, как дробитьУролитиаз – это процесс образования конкрементов в организме, чаще – внутри почки. Более редкое явление – формирование камневидного отложения внутри мочеточника, но оказаться внутри
ПодробноЛекарства
Клиники и врачи
- Клиники вашего города
- Врачи вашего города
genitalhealth.ru
Хроническая почечная недостаточность — симптомы и лечение
- Причины
- Классификация ХПН
- Клиническая картина
- Диагностика
- Лечение
Хроническая почечная недостаточность (ХПН) представляет собой комплекс симптомов, обусловленных резким уменьшением количества нефронов и снижением их функции. Эти изменения приводят к нарушению функций почек, гомеостаза организма, кислотно-щелочного равновесия и расстройству обмена веществ. Нарушается деятельность всех органов и систем.
Почечные функции зависят от нескольких компонентов:
- почечного кровотока,
- клубочковой фильтрации,
- почечных канальцев, выполняющих концентрационную функцию за счет реабсорбции и секреции ионов и воды.
Основой ХПН является постепенная гибель нефронов, которые являются рабочей единицей почек. При этом оставшимся нефронам приходится работать с повышенной нагрузкой, в результате чего они тоже подвергаются изменениям и гибели.
Компенсаторная способность почек достаточно велика: всего 10 % нефронов могут поддерживать водно-электролитный баланс. Но уже на начальных стадиях ХПН изменяется электролитный состав крови, происходит ее закисление (ацидоз), в организме задерживаются продукты белкового обмена.
Причины
К ХПН могут привести многие хронические заболевания почек, мочевыводящих путей и других органов:
- первичное поражение почечных клубочков (гломерулосклероз, хронический гломерулонефрит);
- первичное поражение канальцев (наследственная оксалурия, хронические интоксикации кадмием, свинцом, ртутью, хроническая гиперкальциемия);
- вторичное поражение канальцев (хронический пиелонефрит);
- аномалии развития мочевыделительной системы (поликистоз, гипоплазия почек, аномалии строения мочеточников);
- лекарственный нефрит;
- заболевания, приводящие к обструкции мочевыводящих путей (мочекаменная болезнь, опухоли, стриктуры шейки мочевого пузыря, уретры, аденома или рак простаты, мочевого пузыря);
- системные коллагенозы (склеродермия, системная красная волчанка, ревматоидный артрит);
- заболевания обмена веществ (подагра, сахарный диабет, гиперпаратиреоидизм).
Морфологическая картина ХПН в некоторой степени зависит от основного заболевания, но почти всегда происходит замещение паренхимы почек соединительной тканью.
Внимание: если у вас имеются какие-либо заболевания, способные привести к ХПН, нужно внимательнее относиться к своему здоровью. При появлении первых признаков необходимо сразу сообщить об этом врачу. Раннее начало лечения замедляет прогрессирование ХПН, в начальных стадиях процесс можно остановить.
Классификация ХПН
При заболевании хроническая почечная недостаточность классификация нужна не только для того, чтобы поставить правильный диагноз. От стадии ХПН зависит лечение и прогноз. В настоящее время выделяют 4 стадии ХПН:
- латентная,
- компенсированная,
- интермиттирующая,
- терминальная.
Латентная стадия характеризуется скудными клиническими проявлениями. Скорость клубочковой фильтрации (СКФ) снижается до 50-60 мл/мин. Периодически наблюдается протеинурия. Компенсированная стадия наступает при более значительных изменениях функции почек. В это время еще не наблюдается повышения креатинина и мочевины в крови. Количество выделяемой в сутки мочи увеличивается до 2-2,5 л, что обусловлено снижением канальцевой реабсорбции. СКФ составляет 30 мл/мин, моча становится менее концентрированной. За счет повышенной потери натрия могут возникать электролитные сдвиги.
Следующая стадия ХПН (интермиттриующая) наступает при дальнейшем снижении СКФ и реабсорбции. В крови увеличивается содержание азота, мочевины и креатинина. СКФ составляет менее 25 мл/мин. Развивается метаболический ацидоз. При обострениях основного заболевания состояние больных ухудшается, затем вновь наступает улучшение. При дальнейшем прогрессировании процесса ХПН переходит в следующую последнюю стадию.
Терминальная стадия ХПН характеризуется проявлениями уремии. СКФ снижена до 15 и менее мл/мин. В крови стремительно нарастает уровень креатинина и мочевины. Выражены нарушения электролитного баланса, всех видов обмена веществ, метаболический ацидоз.
При диагнозе хроническая почечная недостаточность стадии могут длительно не сменять друг друга, но при отсутствии лечения может быстро наступить терминальный период.
Клиническая картина
Латентный период ХПН при отсутствии артериальной гипертензии может протекать бессимптомно, или проявления носят стертый характер. После перехода в компенсированную стадию больных могут беспокоить:
- снижение аппетита,
- утомляемость,
- тошнота, рвота,
- головная боль,
- отеки лица и конечностей.
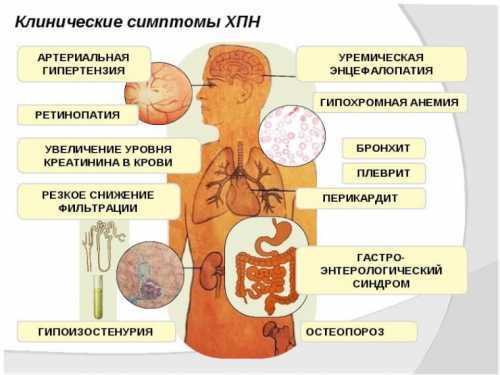
При осмотре заметны ограниченность движений, вялость, апатия. Интермиттирующая стадия клинически характеризуется яркой выраженностью всех перечисленных выше симптомов. При прогрессировании ХПН наступает терминальная стадия, при которой выраженность симптомов нарастает, присоединяются признаки недостаточности сердечнососудистой системы и уремии. При объективном исследовании в эту стадию можно определить:
- снижение массы тела, атрофию подкожной клетчатки и мышц;
- желтоватый цвет кожи;
- сухость и шелушение кожных покровов, расчесы, кровоизлияния;
- запах аммиака изо рта.
Изменения наблюдаются со стороны всех органов и систем.
Сердечно-сосудистая система
- артериальная гипертензия;
- гипертрофия сердца;
- тахикардия, акцент второго тона над аортой;
- шум трения перикарда (уремический перикардит);
- кровоизлияния и внутренние кровотечения.
Дыхательная система
- одышка, кашель;
- скопление жидкости в плевральной полости;
- отек легких.
Пищеварительная система
ЖКТ поражается в результате выделения слизистыми оболочками большого количества продуктов азотистого обмена, которые обладают раздражающим действием. Основные проявления:
- тошнота, рвота, потеря аппетита;
- ощущение неприятного привкуса во рту;
- вздутие кишечника;
- дискомфорт и боли в животе;
- язвенные дефекты в желудке и кишечнике;
- кровотечения.

Дискомфорт и боли в животе — одно из проявлений ХПН
Костно-суставной аппарат
Изменения в опорно-двигательной системе связаны с нарушением обмена фосфора, кальция, мочевой кислоты. Развивается вторичная подагра в результате накопления в костях мочевой кислоты. Рентгенологически можно определить остеофиброз и остеопороз. Больных беспокоят боли в костях.
Нервная система
При хронической уремии нарушается работа нервной системы, что проявляется икотой, снижением температуры тела, мышечными подергиваниями и спазмами. Возможно развитие уремической энцефалопатии, признаками которой являются головная боль, ухудшение памяти, психозы. Поражение периферических нервов проявляется в виде полинейропатии (зуд, чувство жжения на коже рук и ног, слабость конечностей, снижение сухожильных рефлексов). В терминальной стадии ХПН при выраженном метаболическом ацидозе и уремии может наступить кома.
Мочевыделительная система:
- низкая плотность мочи,
- цилиндрурия,
- микрогематурия,
- протеинурия.
Кроветворная система
При заболевании хроническая почечная недостаточность симптомы со стороны кроветворной системы представлены признаками анемии и коагулопатии. Это связано с дефицитом эритропоэтина – гормона, стимулирующего образование эритроцитов. Эритропоэтин вырабатывается почками, а в результате их поражения наступает дефицит гормона. Ухудшается свертываемость крови в результате влияния мочевины. Больные с ХПН склонны к различным инфекциям, в частности, к пневмонии.
Диагностика
Диагноз ХПН выставляется на основе анализа жалоб, анамнеза заболевания и жизни, данных объективного обследования. Для подтверждения и уточнения диагноза проводятся лабораторно-инструментальные исследования:
- общий анализ крови;
- общий анализ мочи;
- определение отношения суточного диуреза к количеству выпитой жидкости;
- мочевые пробы (по Зимницкому, Нечипоренко);
- биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, кальций, калий, натрий, хлориды, КЩР крови);
- радиоизотопная ренография;
- УЗИ почек;
- ЭКГ;
- УЗИ сердца;
- рентгенография органов грудной полости;
- осмотр глазного дна.
Кроме этого перечня могут выполняться другие исследования в зависимости от основного заболевания. Стадия ХПН выставляется на основе СКФ, уровня креатинина и мочевины крови.
Лечение
В первых трех стадиях ХПН выполняют консервативную терапию. Она заключается в следующем:
- лечение основного заболевания;
- щадящий режим;
- специальная диета;
- контроль употребления жидкости;
- коррекция электролитных нарушений;
- борьба с азотемией;
- лечение анемии;
- коррекция артериального давления;
- лечение остеодистрофии, связанной с уремией;
- лечение сопутствующей патологии и инфекционных осложнений.
Щадящий режим заключается в избегании переохлаждения, больших физических и эмоциональных нагрузок. Во время работы необходимо предоставление дополнительного отдыха и более продолжительного отпуска.
Диета при хронической почечной недостаточности предусматривает ограничение белка до 20-50 г/сутки в зависимости от стадии. Из белковой пищи предпочтение отдается мясу, яйцам, но рыбу и молочные продукты следует ограничивать из-за большого содержания фосфатов. Пища должна быть высококалорийной за счет жиров и углеводов. Углеводы должны поступать в виде крупяных блюд, картофеля, мучных изделий. Жиры в основном за счет растительного масла.
Совет: диету при ХПН нельзя строго соблюдать в течение длительного времени. Малое количество белка в пище приводит к истощению и постоянному чувству голода. Также нельзя придумывать диету самостоятельно. Врач при составлении диеты учитывает стадию ХПН и данные лабораторных исследований.
Количество жидкости рассчитывается исходя из суточного объема мочи, к которому прибавляется 300-500 мл. Если нет признаков сердечной недостаточности и гипертонии, то ограничения количества жидкости не требуется, так как повышенный диурез позволяет вывести большее количество шлаков.
Коррекция электролитных нарушений подразумевает контроль за потреблением соли. Если отеков и гипертонии нет, то соль не следует слишком ограничивать (7-12 г/сут). При выраженной артериальной гипертензии и отечном синдроме потребление соли снижают до 5 г/сут. В полиурической фазе может потребоваться дополнительное введение раствора калия хлорида, чтобы избежать гипокалиемии. При гиперкалиемии необходимо ограничить поступление пищи, богатой калием.
Для борьбы с азотемией используют энтеросорбенты, промывание желудка и кишечника, слабительные, анаболические средства. Анаболики способствуют синтезу аминокислот из азотистых шлаков. Кроме того, необходима длительная терапия препаратами железа, кальция, гипотензивными средствами, витаминами. Иногда для лечения анемии применяют препараты рекомбинантного эритропоэтина. В тяжелых случаях переливают эритроцитарную массу. Для улучшения усвоения назначают препараты витамина D.
Лечение ХПН в терминальной стадии
В конечной стадии консервативная терапия малоэффективна без проведения гемодиализа. Гемодиализ производится при СКФ от 10 и ниже мл/мин через каждые 2-3 дня. В этом случае диета должна быть менее строгой, количество белка можно увеличить. При наличии благоприятных условий лучшее лечение — трансплантация почки.
В целом, при диагнозе хроническая почечная недостаточность лечение заметно улучшает прогноз и состояние больных, поддерживает их работоспособность. Применение гемодиализа значительно продлевает продолжительность жизни, а успешная трансплантация почки может привести к выздоровлению.
lechim-pochki.ru
Хроническая почечная недостаточность (ХПН)
Хроническая почечная недостаточность (ХПН) является неизбежным исходом многих хронических заболеваний почек, до которого доживают не все. Количество больных с хронической почечной недостаточностью постоянно растет. В 2010 г. 2 млн человек в мире имели последнюю (терминальную) стадию ХПН, т.е. находились на гемодиализе, перитонеальном диализе или нуждались в донорской почке. За последние 20 лет это число увеличилось в 4 раза. Количество больных с начальными стадией ХПН превышает число больных с последней стадией ХПН более чем в 50 раз.
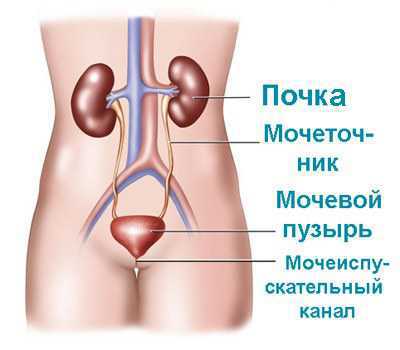
Мочевыделительная система.
Причины хронической почечной недостаточности
Если когда-то самой распространенной причиной ХПН был гломерулонефрит, то сейчас на первое место вышел сахарный диабет, который становится основной причиной ХПН у 20—40% больных, впервые попадающих на программный гемодиализ. Далее по уровню значимости идут:
- поражение сосудов почек (21%): стеноз (сужение) почечных артерий, гипертонический нефроангиосклероз и др.
- поражение почечных клубочков (19%): гломерулонефриты и гломерулопатии.
- кистозные заболевания (6%) [киста — патологическая полость внутри органа, имеющая стенку и содержимое]: поликистоз и др.
- поражение почечных канальцев и паренхимы почек (4%): мочекаменная болезнь, пиелонефрит, лекарственные интерстициальные нефриты, аденома предстательной железы и т. д.
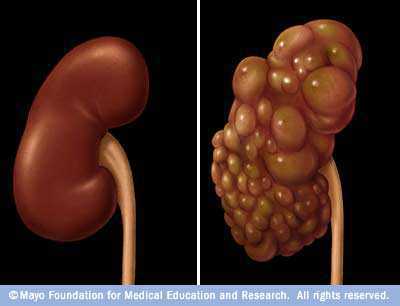
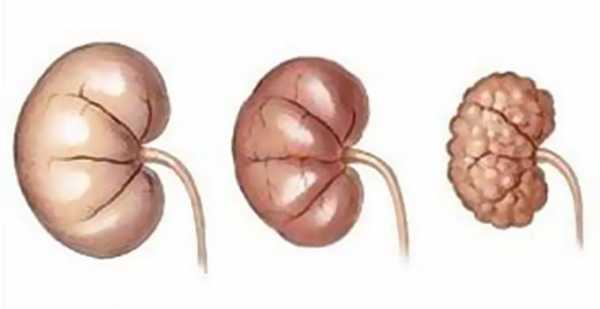
Поликистоз почки (справа).
Изменения в почках
Диагноз ХПН ставят, когда почки перестают справляться со своими функциями более 3 месяцев. В каждой почке находится по 1.5-2 млн нефронов — функциональных единиц почки. Любое заболевание, протекающее с воспалением почечной ткани и гибелью нефронов, рано или поздно приведет к хронической почечной недостаточности. Воспаление приводит к некрозу нефронов и замещению почечных клубочков соединительной тканью. Почечные канальцы атрофируются. При тяжелых почечных заболеваниях регенерация отсутствует. На оставшиеся «в живых» нефроны ложится дополнительная нагрузка, поэтому они гипертрофируются. При гибели 2/3 (60-75%) всех нефронов возникает гиперазотемия (в крови скапливается избыток азотистых продуктов обмена белков). Интересно, что количество мочи в норме или даже увеличено во всех стадиях ХПН, за исключением терминальной (самой последней) стадии, наступающей при гибели более 90% нефронов. Моча выделяется с низкой плотностью (около 1,011) — такой же, как у плазмы крови — так как клетки канальцев не способны полноценно концентрировать мочу.
Нормальное или даже повышенное количество мочи при хронической почечной недостаточности (вынужденный диурез) вызвано 2 причинами:
- атрофическими изменениями в канальцах, из-за которых способность почек концентрировать мочу ослабевает.
- сохранившиеся нефроны вынуждены выводить большое количество осмотически активных веществ (натрий, входящий в состав поваренной соли NaCl, и мочевину), которые удерживают воду вокруг себя, не позволяя ей всасываться в канальцах.
При гибели более 90% всех нефронов развивается олигоанурия (мочи менее 500 мл в сутки). До этого момента нельзя слишком сильно ограничивать потребление жидкости (меньше 1.5-2 л в сутки), т.к. при вынужденном диурезе может развиться обезвоживание организма, чрезмерная потеря натрия и нарастание гиперазотемии.
Классификация
Степень нарушения функций почек оценивается по степени нарушения скорости клубочковой фильтрации (СКФ), которая в норме составляет 80-120 мл/мин. Также важны концентрации мочевины и креатинина, об я писал ранее.
Читайте подробнее: что такое мочевина, креатинин и СКФ.
Стадии почечной недостаточности, принятые еще в СССР:
- начальная (латентная) — СКФ 60-40 мл/мин, креатинин крови повышен до 180 мкмоль/л.
- консервативная — СКФ 40-20 мл/мин, креатинин 180-280 мкмоль/л.
- терминальная — СКФ меньше 20 мл/мин, креатинин выше 280 мкмоль/л.
В 2002 году группа экспертов Национального почечного фонда США предложила ввести новый термин — «хроническая болезнь почек» (ХБП), под которой подразумевается любое поражение почек продолжительностью более 3 мес независимо от его характера и природы. Хроническая болезнь почек в зависимости от величины СКФ делится на 5 стадий, из которых три последних приблизительно соответствуют исторически сложившемуся в России и Беларуси понятию хронической почечной недостаточности.
Таблица. Классификация хронической болезни почек (ХБП)
| Стадия | Описание | СКФ (мл/мин/1,73м2 поверхности тела) |
| 1 | Признаки почечного повреждения с нормальной или повышенной СКФ | ? 90 |
| 2 | Признаки почечного повреждения с незначительно сниженной СКФ | 60-89 |
| 3 | Умеренно сниженная СКФ независимо от признаков почечного повреждения | 30-59 |
| 4 | Значительно сниженная СКФ независимо от признаков почечного повреждения | 15-29 |
| 5 | Терминальная стадия заболевания почек | < 15 (или диализ) |
В настоящее время в зарубежной литературе вместо термина ХПН, считающегося устаревшим и характеризующим лишь факт необратимого нарушения функции почек, применяется термин «хроническая болезнь почек» с обязательным указанием стадии. При этом следует особо подчеркнуть, что установление наличия и стадии ХБП ни в коем случае не заменяет постановку основного диагноза.
Клиническая картина
Течение хронической почечной недостаточности бывает различным, но чаще она нарастает медленно и постепенно, с периодами обострений и ремиссий. ХПН резко нарастает при обострении основного патологического процесса в почках (например, гломерулонефрита или пиелонефрита), а также при присоединении инфекции (ОРЗ, грипп, ангина, пневмония, фурункулез и т.д.). Это важно, так как вовремя проведенное лечение способно улучшить функцию почек. Признаком обострения хронической почечной недостаточности является снижение диуреза, значительный рост показателей мочевины и креатинина, нарушение кислотно-щелочного баланса крови и нарастание анемии. В самых тяжелых случаях злокачественного подострого гломерулонефрита терминальная стадия ХПН может развиться уже через 6-8 недель от начала заболевания.
В начальной (латентной) стадии клинических проявлений мало, организм еще более-менее справляется с поддержанием постоянства внутренней среды. Но потом начинают нарастать отклонения. В этой стадии симптомы определяются основным заболеванием, часто бывает общая слабость, утомляемость, снижение трудоспособности.
КОЖНЫЕ ПОКРОВЫ
В начальном стадии хронической почечной недостаточности кожа обычно бледная, что связано с анемией, т.к. в почках вырабатывается эритропоэтин — гормон, стимулирующий образование эритроцитов. В дальнейшем кожа приобретает желтовато-бронзовый оттенок, а моча постепенно обесцвечивается, что напоминает картину желтухи. Однако такое изменение цвета кожи связано с задержкой мочевых урохромов в организме. В терминальной стадии хронической почечной недостаточности больных мучает зуд, а кожа покрывается своеобразным белым «уремическим инеем» из белых кристаллов мочевины. Напомню, что в норме с мочой выделяется 20-35 г мочевины в сутки.
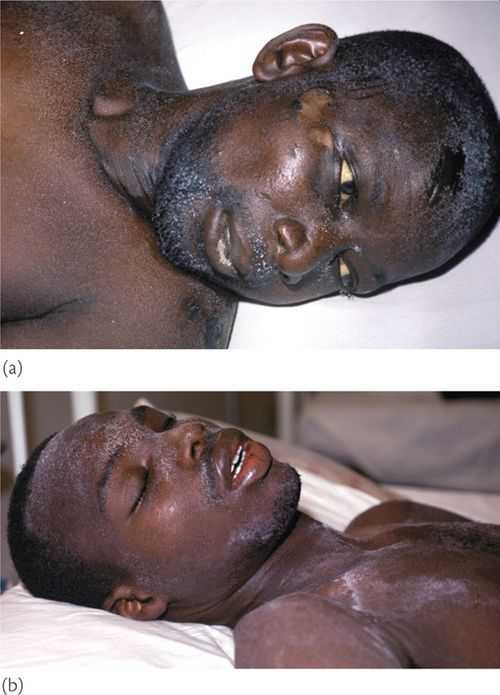
«Уремический иней» из кристаллов мочевины на коже негра.
Из-за сильного зуда и снижения иммунитета часто возникают гнойничковые инфекции.
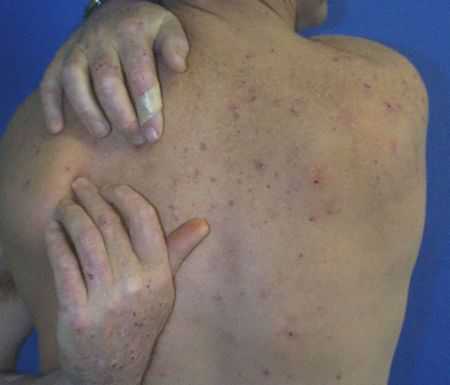
Кожный зуд при ХПН.
КОСТНАЯ СИСТЕМА
Из-за нарушения фосфорно-кальциевого обмена в кровь выделяется много паратгормона, который «вымывает» кальций из костей. Возникается остеомаляция — кости становятся менее прочными, болят, в них часто бывают патологические переломы (кости ломаются от небольших усилий, чего в норме не бывает). При ХПН также повышается содержание мочевой кислоты в крови (гиперурикемия), что приводит к отложению уратов в тканях и периодическим приступам воспаления в суставах — подагре.
НЕРВНАЯ СИСТЕМА
Вначале больные осознают, что у них тяжелое почечное заболевание; возникает реакция на болезнь, которая проходит ряд стадий, начиная с отрицания. Пациенты угнетены, часто меняется настроение, возможны мысли о суициде. Такая реакция на болезнь чаще бывает у онкобольных, но для дополнительной информации приведу эти стадии здесь:
- Отрицание или шок («этого не может быть»).
- Гнев и агрессия («почему я», «за что мне»).
- «Торг» (поиск методов лечения, препаратов).
- Депрессия и отчуждение («ничего не хочу», «мне ничего не нужно», «всё безразлично»).
- Принятие своей болезни и выстраивание новой жизни (переосмысление своей жизни).
В дальнейшем, по мере накопления азотистых продуктов обмена в крови, появляются подергивания мышц, иногда болезненные судороги икроножных мышц. В терминальной стадии ХПН характерны тяжелые поражения нервов (полинейропатии) с болями и атрофией (уменьшением объема) мышц.
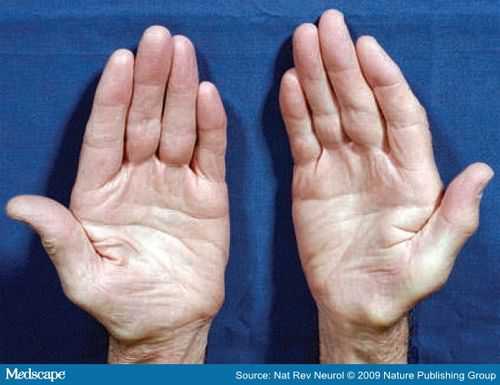
Полинейропатия при ХПН вызывает боли и атрофию мышц.
Поскольку при хронической почечной недостаточности обычно возникает злокачественная артериальная гипертензия (повышенное и весьма устойчивое артериальное давление), то часто бывают инсульты.
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Почки регулируют уровень артериального давления. При хронической почечной недостаточности из-за нарушения почечного кровотока и активации ренин-ангиотензиноген-альдостероновой системы уровень АД стабильно повышается до высоких цифр и при этом крайне трудно сбивается. Это можно расценивать как своеобразный диагностический признак: если у «непочечного» больного АД стало намного труднее снизить, чем раньше, ему нужно проверить почки (как минимум — сдать анализ мочи по Нечипоренко).
Бывает головная боль, головокружение, неприятные ощущения и боли в области сердца, аритмии, одышка вплоть до отека легких из-за перегрузки левого желудочка. В дальнейшем неблагоприятно сказываются анемия и ацидоз. Могут развиться уремический миокардит и перикардит.
ДЫХАТЕЛЬНАЯ СИСТЕМА
Как указывалось чуть выше, может развиться «нефрогенный отек легких» из-за скопления жидкости в организме и слабой работы сердца. Из-за проникновения мочевины бывает раздражение слизистых, что приводит к ларингитам, трахеитам, бронхитам и пневмониям из-за пониженного иммунитета.
ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА
Слизистые желудка и тонкого кишечника высокопроницаемы для мочевины, которая может гидролизоваться до аммиака, раздражающего и повреждающего их. Может быть извращение вкуса, тошнота, рвота, аммиачный запах во рту, повышенное слюноотделение, изъязвление слизистой рта, желудочно-кишечные кровотечения. Наиболее частые инфекционные осложнения — стоматит и паротит.
Лабораторные показатели
КРОВЬ при уремии (терминальной стадии ХПН): нарастающая анемия (гемоглобин падает до 40-50 г/л и ниже), токсический лейкоцитоз до 80-100 ? 109/л со сдвигом формулы влево. Число тромбоцитов снижено (тромбоцитопения), что является одной из причин кровоточивости при уремии и еще больше снижает уровень гемоглобина.
МОЧА: в начальный период изменения определяются основным заболеванием. По мере нарастания ХПН эти изменения сглаживаются, и по анализу мочи определить первичное заболевание становится затруднительно. В моче находят белок, лейкоциты, эритроциты, цилиндры.
В начальных стадиях хронической почечной недостаточности уровень калия в крови обычно снижен из-за полиурии («вынужденного диуреза»). Уровень натрия также снижен из-за ограничения его употребления с пищей и особенно при поражении канальцев (например, при пиелонефрите). Обязательно развивается ацидоз (закисление внутренней среды) из-за нарушения выделения кислот почками, образования в канальцевых клетках аммиака и усиленной секреции бикарбонатов. Ацидоз проявляется сонливостью, кожным зудом и пониженной температурой тела.
Поскольку активная форма витамина D образуется в почках, хроническая почечная недостаточность приводит к резкому нарушению всасывания кальция в кишечнике и к снижению уровня кальция в крови (гипокальциемия). Гипокальциемия может проявляться парестезиями (ощущение покалывания и «мурашек» по коже), мышечными подергиваниями и судорогами. По механизму обратной связи в кровь поступает больше паратгормона, который «вымывает» кальция из костей. В терминальной стадии ХПН в крови растет уровень магния (сонливость, слабость) и фосфора (из-за «растворения» костей паратгормоном).
О лечении
Прежде всего нужно лечить основное заболевание, ставшее причиной хронической почечной недостаточности. Без этого остальное лечение будет малоэффективным. Важно избегать нефротоксичных лекарственных средств (например, антибиотиков аминогликозидов).
В диете ограничивают количество белка до 50-40 г (до 25-18 г) белка в сутки, что позволяет уменьшить образование азотистых продуктов обмена. Высокая калорийность пищи (1800-3000 ккал/сутки) обеспечивается за счет углеводов и жиров. Полностью запрещается употребление мяса и рыбы, разрешаются яйца, сливочное и растительное масло, мед, овощи и фрукты. Такая диета с полным набором незаменимых аминокислот позволяет повторно использовать азот мочевины для синтеза белков. В условиях больницы пациентам с хронической почечной недостаточностью назначают диету 7а (по Певзнеру), в терминальной стадии на гемодиализе — диету 7г.
В начальных стадиях хронической почечной недостаточности используют антикоагулянты (гепарин) и антиагреганты (курантил, трентал), которые улучшают кровообращение в почках. В терминальной стадии эти препараты противопоказаны, т.к. усиливают кровоточивость.
Обязательно снижают повышенное артериальное давление, хотя это сложно сделать — приходится назначать антигипертензивные препараты из разных групп. Применяется фуросемид (лазикс) в высоких дозах, а тиазидовые мочегонные (гидрохлортиазид) при ХПН малоэффективны.
Дисбаланс калия и натрия устраняют диетой, назначением панангина, глюкозы с инсулином и калием, а также приемом поваренной соли. Для борьбы с анемией наиболее эффективно использование препаратов эритропоэтина.
Для уменьшения азотемии применяются растительные препараты леспенефрил и хофитол, которые усиливают почечный кровоток. Могут назначаться анаболические стероиды, которые усиливают синтез белков и снижают образование мочевины. Существует методика выведения продуктов азотистого обмена через кишечник с помощью регулируемой диареи. Для этих целей применяют на выбор сульфат магния, сорбит (ксилит) или специальный раствор (NaCl, КCl, CaCl2, Na2CO3, маннитол). Однако здесь существует опасность обезвоживания и нарушения электролитного (ионного) баланса, поэтому безопаснее применять гемодиализ. При отсутствии артериальной гипертензии и сердечной недостаточности назначают сауну с сухим горячим воздухом, после чего общее состояние у многих больных значительно улучшается.
При терминальной стадии хронической почечной недостаточности назначается так называемая заместительная почечная терапия (ЗПТ), к которой относят программный гемодиализ, постоянный перитонеальный диализ и трансплантацию почки. Методы сложные, в двух словах их здесь не описать. Смертность среди больных с терминальной стадией хронической почечной недостаточности составляет 22% в год.
Консервативная стадия хронической почечной недостаточности требует перевода больных на II группу инвалидности, терминальная — на I группу.
Использованная литература:
- «Практическое руководство по нефрологии» под ред. А. С. Чижа, 2001.
- «Проблемы диагностики и консервативной терапии хронической почечной недостаточности», журнал «Медицинский совет», № 11-12 за 2010 г. http://medi.ru/doc/a240513.htm
Читайте также:
- Протеинурия и нефротический синдром
- Острая почечная недостаточность
Материал был полезен? Поделитесь ссылкой:
www.happydoctor.ru
Необратимый характер хронической почечной недостаточности
В современной медицине хроническая почечная недостаточность считается необратимым процессом. Чаще ее называют сокращенно ХПН. Возникает она из-за нарушений выделительной функции почек и прогрессирует значительно медленнее, чем острая почечная недостаточность.
Прогресс болезни
Заболевание носит вторичный характер и нередко появляется как следствие острой почечной недостаточности, гломерулонефрита, хронического пиелонефрита и других недугов. ХПН особенно опасна тем, что никак не заявляет о себе на начальной стадии, когда лечение хронической почечной недостаточности способно приносить максимальный эффект.
Ткань почки
Что касается проявлений хронической почечной недостаточности, симптомы тесно связаны с причинами болезни. Их учитывают при выборе стратегии борьбы с недугом. ХПН на начальной стадии могут обнаружить только клинические исследования. Ощутимые симптомы хронической почечной недостаточности проявляются, когда большая часть нефронов безвозвратно утрачена организмом.
Однако, если начали давать о себе знать хроническая усталость, общая утомляемость, чувство слабости при рациональном питании и правильном режиме дня – есть вероятность, что это не последствие стрессов, а первые тревожные звонки хронической почечной недостаточности, лечение которой нужно начинать без промедления.
Одна из самых многочисленных категорий пациентов, страдающих данным заболеванием, – диабетики. ХПН и нарушения обмена веществ тесно взаимосвязаны. Хроническая почечная недостаточность у детей отличается тем, что может развиваться еще в то время, когда малыш находится в утробе матери. Заболевание способно вызывать задержку роста у новорожденного, проявления, свойственные рахиту, иногда оно маскируется под болезни желудочно-кишечного тракта.
Хроническая почечная недостаточность у детей, как и у взрослых, может быть врожденной или приобретенной, обладать двухсторонним или односторонним характером, поражая только одну почку; но, как уверяет статистика, от тяжелой ХПН детская смертность значительно выше.
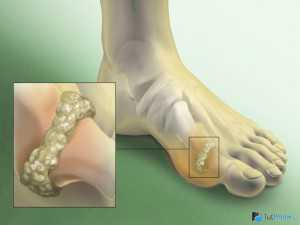
Отложение кристалов
Хроническая почечная недостаточность нередко возникает у людей, болеющих:
- подагрой;
- артериальной гипертензией;
- вирусными гепатитами разных типов;
- малярией.
В группу риска входят все, у кого есть мочекаменная болезнь, ведь одной из ведущих причин ее является нарушение водно-солевого обмена в организме. Врожденные и приобретенные аномалии мочевыделительной системы опасны тем, что создают предпосылки для появления и развития у человека ХПН, которая в большинстве случаев протекает на первых порах почти бессимптомно.
Общеизвестным фактом является опасность бесконтрольного приема лекарств, как и то, что большинство сильнодействующих медицинских препаратов негативно отражаются на функционировании почек. Но мало кто из людей, злоупотребляющих лекарственными средствами, понимают, что своими действиями они создают благоприятные условия для появления и прогрессирования хронической почечной недостаточности.
Не менее опасны поликистоз почек и обструкция мочевыводящих путей – данные заболевания сами по себе провоцируют ХПН, а если при этом еще нарушается их терапия, почечная недостаточность прогрессирует значительно динамичнее.
Стадии заболевания
Классификация стадий
Медицинские специалисты выбирают лечение хронической почечной недостаточности в соответствии с видом и стадией заболевания. Классификация недуга также осуществляется в основном по его стадиям. Например, применяемая широко в российской медицине классификация Рябова выделяет 3 стадии болезни, в каждой из которых есть 2 этапа. Критерием градации является клубочковая фильтрация, которая составляет на последнем этапе 3-й стадии 5 % и менее.
Другая широко распространенная классификация основана на специфике функционирования почек и степени поражения внутренних органов на разных этапах ХПН. Сразу же надо уточнить: специальной классификации синдрома, развивающегося у детей, в России не существует.
При постановке диагноза маленьким пациентам врачи применяют одновременно несколько классификаций. Во второй классификации обозначены 4 стадии прогрессирования почечной недостаточности, согласно которым подбирают меры консервативного или хирургического лечения.
Первая стадия – латентная. Ее отличительные особенности –
- бессимптомность и
- незначительные изменения в составе мочи.
Вторая стадия – компенсирующая, во время нее становится заметным ухудшение функционирования почек, начинается увеличение суточного диуреза. Если на первых порах осуществляется комплексное лечение, есть шанс практически полностью остановить деструктивные изменения в почках.
Но в том и заключается проблема, что недуг и на второй стадии сложно обнаружить даже с применением современных медицинских методов диагностики: УЗИ, МРТ, урографии и т. д.
Ультразвуковая диагностика
Третья стадия ХПН – интермиттирующая, когда почки уже не могут справляться со своими основными функциями. Из организма не выводятся в прежних количествах продукты обмена, токсины и другие вещества. В почечной недостаточности появляются периоды обострения, спровоцировать которые способны даже малейшие простудные или неинфекционные заболевания.
Если человек не получает в это время медикаментозную терапию и не соблюдает необходимую для стабилизации функционирования почек диету, существует высокий риск летального исхода.
Предотвращение развития терминальной стадии
Терминальная стадия хронической почечной недостаточности – четвертая, последняя. В это время практически нельзя остановить уремию, функционирование почек полностью и безвозвратно утрачено. ХПН на данной стадии характеризуют:
- низкий уровень клубочковой фильтрации;
- высокий уровень мочевины в плазме крови.
Если даже на третьей стадии есть возможность благоприятного протекания болезни и улучшения состояния пациента, то на терминальной она полностью отсутствует, и только диализ в состоянии поддерживать жизнь человека.

Медикаментозное лечение
Борьба с недугом с самой первой его стадии обязательно включает в себя терапию основного заболевания. В это время врачи делают акцент на назначении медикаментозных средств, улучшающих кровообращение почек, ведь оно способствует усилению регенерационных процессов.
Чтобы течение болезни стало благоприятным, и появился реальный шанс продлить взрослому либо ребенку жизнь, надо решить 3 задачи. Медицинским специалистам необходимо:
- не допускать повышения артериального давления;
- поставить барьер ацидозу и нарушениям водно-электролитного баланса;
- устранить анемию, дисбаланс натрия и калия.
Со стороны пациента, в первую очередь, требуется, чтобы им соблюдалась безукоризненно диета при хронической почечной недостаточности.
Белок из рациона страдающего недугом человека полностью исключается, белковые продукты в строго ограниченном количестве допустимы только на компенсирующей стадии заболевания. Жесткие ограничения касаются соли и продуктов, содержащих фосфор. Основу рациона должны составлять сложные углеводы и растительные жиры, а острые, жареные, жирные блюда недопустимы.
Исключением являются те ситуации, когда пациент переходит на диализ. В подобном случае ему рекомендуется определенное увеличение в рационе питания белковых продуктов в сочетании со строгим соблюдением всех вышеперечисленных правил. Объем ежедневно потребляемой пациентом жидкости рассчитывается в индивидуальном порядке. Чай, кофе, спиртные напитки из рациона однозначно исключаются.
Народная медицина обладает многовековым опытом противостояния хронической почечной недостаточности. Физиотерапевтические средства не являются основными в борьбе с недугом, но они широко применяются официальной медициной в качестве вспомогательных способов.
Эффективным считается принятие теплых ванн с добавлением лекарственных растений. Такие процедуры улучшают функционирование почек. Для этого применяют листья перечной мяты, эфирное масло чайного дерева.
Облегчит состояние пациента фиточай, основой которого являются семена льна и лимонная мята. Чай из веточек малины и смородины применяют как мочегонное и как средство профилактики инфекционных заболеваний ослабленных недугом почек.
Терминальная стадия ХПН по Н. А. Лопаткину, И. Н. Кучинскому
| Форма клинического течения | Клиническая характеристика | Виды лечения |
| по своему течению напоминает интермиттирующую стадию; водовыделительная функция сохранена, азотемия без тенденции к быстрому росту (мочевина до 25 ммоль/л, клубочковая фильтрация – 10 – 15 мл/мин, СМ – до 0,6 ед.), изогипостенурия, водные и электролитные нарушения не выражены | консервативное | |
| I | водовыделительная функция сохранена; клубочковая фильтрация менее 10 мл/мин, значительная азотемия (мочевина – 25 – 35 ммоль/л, креатинин – до 1,0 ммоль/л, СМ – до 0,75 ед.); умеренный метаболический ацидоз и электролитные нарушения | консервативное, подготовка к гемодиализу, пересадка почки без диализо-терапии |
| IIа | олигурия, задержка жидкости в тканях, дисэлектролитемия, гиперазотемия (мочевина – свыше 35 ммоль/л, креатинин – свыше 1,1ммоль/л, фильтрация – ниже 5 мл/мин); обратимые изменения сердечно-сосудистой системы; гипертензия не выше 200/120 мм рт. ст.; недостаточность кровообращения II степени | хронический гемодиализ и трансплантация почки |
| IIб | те же данные, что и при IIa, но более тяжелая сердечная недостаточность с нарушениями кровообращения в большом и малом кругах; злокачественная гипертензия, полисерозиты | гемодиализ по индивидуальным показаниям; пересадка почки рискованна |
| III | тяжелая уремия, гиперазотемия (мочевина крови - 60 ммоль/л и выше, креатинин – 2,0 ммоль/л и выше, СМ – 1,75 ед. и выше), гиперкалиемия, декомпенсированный метаболический ацидоз, дисфункция внутренних органов | симптоматическое лечение |
В практике используют также классификацию ХПН, разработанную М.Я. Ратнер с соавт. (1973, 1980), согласно которой выделяются четыре стадии: в I стадии уровень креатинина в плазме крови составляет 0,18 – 0,44 ммоль/л; во II – 0,44 – 0,88; в III – 0,88 – 1,3 и в IV стадии – более 1,3 ммоль/л. К синдромам, частично зависящим от стадии ХПН, авторы относят ацидоз, анемию, азотемическую интоксикацию; к синдромам, не зависящим от стадии ХПН, гипертензию, сердечную недостаточность, гипо- и гиперкалиемию.
Клиника. Течение ХПН чаще медленно прогрессирующее, иногда с многолетним периодом относительной компенсации. За это время у больных наблюдаются периоды ухудшения и ремиссии. Ускоряет развитие и прогрессирование ХПН – обострение основного заболевания, интеркуррентные инфекции, пищевые интоксикации, хирургические вмешательства, травматизация, беременность, гемотрансфузионная реакция, психическая травма.
Обострение характеризуется резким нарушением функции почек, снижением диуреза, бурным нарастанием азотемии, нарушением электролитного состава крови и кислотно-щелочного равновесия, прогрессированием анемии.
В начальной стадии ХПН клиническая картина, как правило, определяется основным заболеванием. При этом на первый план выступают общая слабость, повышенная утомляемость, снижение трудоспособности. При последующих стадиях жалобы больных и клиническая картина обычно объяснимы интоксикацией, свойственной азотемии, и зависят от поражения различных органов и систем.
В начальной стадии ХПН при объективном обследовании выявляется бледность кожных покровов, желтоватый оттенок кожи (задержка урохромов), «синяки». В терминальной стадии частым симптомом является кожный зуд, связанный с выделением через кожу кристаллов мочевины, которая иногда видна в виде своеобразного «инея». Из-за раздражения кожи и слизистых оболочек часто возникают гнойничковые заболевания. Вследствие указанных причин на коже нередко отмечаются следы расчесов. С задержкой «уремических токсинов» связаны парастезии, носовые кровотечения, кровотечения из десен, желудочно-кишечные, маточные, подкожные геморрагии.
С нарушением фосфорно-кальциевого обмена связывают появление остеомаляции, остеосклероза, что клинически проявляется болями в костях. Нарушение экскреции мочевой кислоты со временем может приводить к возникновению вторичной подагры с типичными подагрическими приступами артрита.
Изменения со стороны нервной системы: больные угнетены, характерна частая смена настроения, могут быть подергивания мышц, иногда болезненные судороги икроножных мышц. Со временем усиливаются слабость, сонливость, утомляемость, апатия (уремическая энцефалопатия). В терминальной стадии могут быть тяжелые полинейропатии с болевым и дистрофическим синдромами. На фоне злокачественной гипертензии могут развиваться церебральные инсульты.
Симптоматика со стороны системы дыхания может быть обусловлена как патологией со стороны сердечно-сосудистой системы (сердечная астма), так и раздражением слизистых оболочек верхних и нижних дыхательных путей вследствие викарного выделения мочевины, что приводит к развитию ларингитов, трахеитов, бронхитов, пневмоний. Могут развиваться уремический пневмонит и плеврит, нефрогенный отек легких (вследствие гипергидратации, повышенной проницаемости капилляров и артерий бронхов). Характерны одышка, приступы удушья (острая левожелудочковая недостаточность). Больные при этом занимают вынужденное сидячее положение. В таких случаях рентгенологически выявляется «уремический отек легких» – в виде бабочки. Важным диагностическим моментом является также увеличение массы тела на 3,5 – 5 кг.
Со стороны сердечно-сосудистой системы в начальные стадии ХПН могут отмечаться различные проявления гипертензивного синдрома (неприятные ощущения в области сердца, головная боль, головокружение, признаки левожелудочковой недостаточности от одышки до кардиальной астмы). В дальнейшем поражение системы кровообращения обусловлено развитием уремической интоксикации (уремические миокардиты, перикардиты, болевой синдром, типичный для стенокардии, вплоть до развития инфаркта миокарда). При осмотре определяются приглушенность сердечных тонов, ритм галопа, систолический шум, расширение границ сердца, различные нарушения ритма и проводимости. За счет активации ренин – ангиотензин - альдостероновой системы отмечается повышение артериального давления, причем частота и степень его увеличиваются с нарастанием тяжести уремии. Развитие гипертонии ускоряет темп прогрессирования почечной недостаточности. При злокачественной гипертензии развиваются типичные для нее осложнения (ретинопатия, церебральные инсульты, сердечная астма и др.). В терминальной стадии ХПН развивается перикардит, фибринозный или выпотной, проявляющийся выраженными загрудинными болями, одышкой. Шум трения перикарда выслушивается лучше всего в области нижней трети грудины. До развития методов лечения программным гемодиализом появление шума трения перикарда считалось крайне плохим прогностическим признаком («похоронный звон уремиков»).
Желудочно-кишечные расстройства при ХПН нарастают с повышением уровня азотемии и проявляются извращением вкуса, отвращением к пище, тошнотой, рвотой, икотой, желудочно-кишечными кровотечениями, поносами (реже запорами), стоматитом, глосситом, хейлитом.. Таким образом, поражение желудочно-кишечного тракта при ХПН сопровождается выделительным гастритом, дуоденитом, энтероколитом. В терминальной стадии характерны аммиачный запах изо рта, повышенное слюноотделение, изъязвления слизистой рта.
Суточный диурез в начальных стадиях ХПН (латентной и компенсированной) нормальный или несколько повышен, в интермиттирующей стадии имеется полиурия (2,5 литра в сутки и выше). В терминальной стадии развивается олиго- и анурия.
Характерны множественные эндокринные нарушения, в том числе импотенция, аменорея, гинекомастия и др., связанные с задержкой пролактина.
В терминальной стадии ХПН нарастает неврологическая симптоматика, появляются судорожные подергивания, усиливается энцефалопатия, вплоть до развития уремической комы, с большим шумным ацидотическим дыханием (дыхание Куссмауля). Иногда развивается тяжелая миопатия.
Лабораторные данные: В общем анализе крови при ХПН обнаруживается постепенно нарастающая анемия, токсический лейкоцитоз, достигающий иногда 80 000 – 100 000 со сдвигом лейкоцитарной формулы влево, снижение числа тромбоцитов и их способности к агрегации.
В моче в начале ХПН изменения определяются основным заболеванием, однако, по мере прогрессирования они нивелируются. Ранним симптомом развития почечной недостаточности является снижение относительной плотности мочи до 1,004 – 1,011 независимо от величины диуреза. Часто имеет место никтурия. Прогрессивно снижается скорость клубочковой фильтрации.
В крови повышается уровень мочевины, креатинина, средних молекул, магния, фосфора и калия (в терминальной стадии), снижается уровень кальция. При полиурии отмечается гипокалиемия, метаболический ацидоз. В терминальной стадии ХПН, если развивается олиго- или анурия (что может быть и при обострении основного заболевания в более ранних стадиях) отмечается гиперкалиемия с соответствующей клинической симптоматикой и изменениями на ЭКГ (высокий зубец Т и уширение комплекса QRS).
В диагностике ХПН существенное значение придается установлению размеров почек, которые в подавляющем большинстве случаев уменьшены. Для этого используют методы рентгеновского (обзорная рентгенография почек) и ультразвукового исследования почек. Весьма чувствительным методом раннего выявления снижения функции почек является радиоизотопная ренография. При ХПН ренографические кривые выглядят плоскими и вытянутыми.
Лечение. Начальные стадии ХПН (латентная и компенсированная) – III группа инвалидности, интермиттирующая – II группа, терминальная – I группа инвалидности.
Лечение больных с ХПН является одновременно патогенетическим и симптоматическим и включает мероприятия, направленные на нормализацию артериального давления, коррекцию анемии, водно-электролитных расстройств, предупреждение накопления в организме токсических продуктов обмена. Важнейший компонент комплексного лечения больных с ХПН – диета.
Основная цель диетического питания состоит в снижении содержания мочевины в крови больных. Количество белка в рационе больных, с одной стороны, не должно вызывать прироста азотистых шлаков в крови, с другой – не приводить к распаду собственных белков вследствие белкового голодания. При ХПН применяется диета, разработанная S. Giovanetti и соавт. (1964) несколько модифицированная в последующем. Количества белка с пищей в зависимости от стадии ХПН колеблется от 0,9-1 г до 0,5-0,6 г/кг веса тела. Вместе с тем должен быть обеспечен необходимый калораж питания с достаточным количеством витаминов. С этой целью разработан целый ряд специальных диет: «картофельная», «яблочная», овощная и др.
Количество потребляемой жидкости должно равняться диурезу за предыдущие сутки плюс дополнительно 300 мл (при отсутствии выраженных отеков).
– коррекция ионов калия, ограничение поваренной соли, регуляция белка.
В начальных стадиях ХПН необходимо лечение основного заболевания. Далее – симптоматическая терапия: гипотензивная, витаминотерапия, дезинтоксикационные растворы, натрия гидрокарбонат, сердечные гликозиды.
Лечение анемии: тестостерона пропионат 5%-1,0, препараты железа, с осторожностью – эритропоэтин.
Противоазотемическая терапия: леспенефрил, кофитол, сорбенты, анаболические стероиды, промывание кишечника, слабительные средства, «интестинальный диализ» и др.
В терминальной стадии ХПН применяют экстракорпоральные методы лечения: хронический гемодиализ, перитонеальный диализ, трансплантация почки.
Дата добавления: 2016-06-05; просмотров: 1417; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе