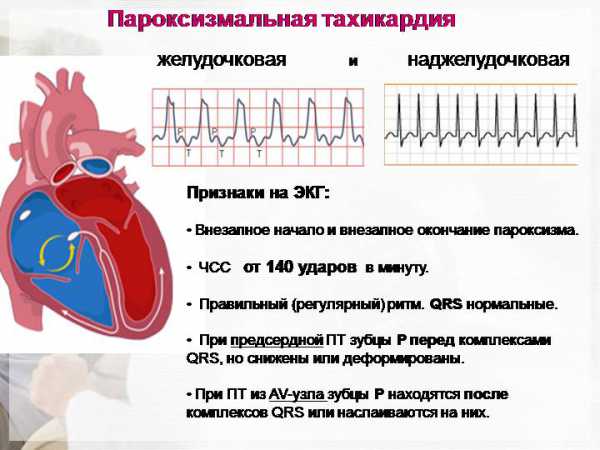
Тахикардия пароксизмальная это
Пароксизмальная тахикардия
Способность миокарда сокращаться контролирует синусовый узел – особое клеточное формирование, отвечающее за бесперебойность работы сердца. Если изменяются важные свойства, характеристики мышечной ткани, способность к возбудимости, то создается опасность, что разовьется пароксизмальная тахикардия.
Подобное состояние формируется при утрате синусовым центром способности контролировать сердцебиение, возрастанием частоты сердцебиений до 90-240 ударов/60 секунд.

Автоматичность работы
Ритмичность сокращений регулируется скоплением специализированных клеток, способных проводить электрохимический сигнал. Основной нервный узел, контролирующий работу сердца, называют синусовым центром автоматизма первого порядка. Кроме синусового центра, за работоспособность миокарда отвечают эктопические узлы.
Эти образования служат запасным способом, позволяющим контролировать частоту пульсаций миокарда, ритм его работы при угнетении главного центра. В случае блокады сигнала от основного центра, угнетении его работы, эктопические центры берут на себя контроль над сокращениями миокарда.
Синусовый, атриовентрикулярный узел иннервируются симпатическим, парасимпатическим отделами вегетативной системы. Эта периферическая нервная система влияет непосредственно на центры активности, изменяет ритм сердца под действием внешних, внутренних раздражителей.
Иннервация симпатической, парасимпатической системой центров автоматизма действует на сердце, изменяет характер сокращений, создает условия, чтобы развилась пароксизмальная, синусовая тахикардия.
Способы классифицировать тахикардию
По локализации активности импульсации пароксизмальная тахикардия классифицируется:
- наджелудочковой — иначе — суправентрикулярная;
- желудочковой — иначе она именуется вентрикулярной.
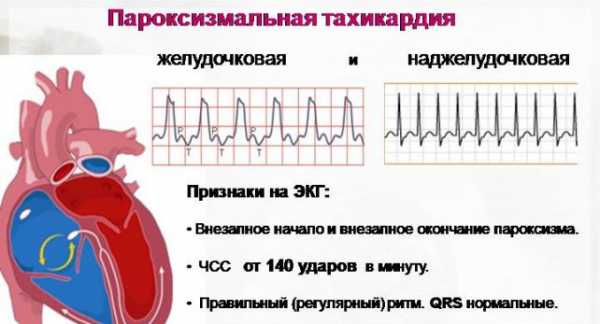
Предсердная тахикардия отличается более благоприятным протеканием, реже сопутствует сердечным патологиям. Минимальный по длительности приступ продолжается три цикла сокращений. Приступ может продолжаться всего несколько секунд, минут, но иногда он длится неделями, месяцами.
Приступ суправентрикулярной тахикардии способен привести к инвалидности, опасна болезнь следующими признаками:
- синкопе – обморок, который сопровождается снижением мышечного тонуса;
- пресинкопе – состояние, когда человек теряет на мгновение сознание, но не падает;
- аритмическая смерть – генетическое заболевание, отмечается у детей, молодых людей (до 40 лет), поддается лечению при своевременной диагностике.
По характеру протекания тахикардии, вызванной повышением активности эктопических центров, различают:
- острую;
- хроническую;
- рецидивирующую.
Эктопические импульсы в миокарде возникают из различных источников, и по своему происхождению пароксизмальная тахикардия подразделяется на разновидности:
- реципрокная – формирующаяся согласно принципу re-entry, заключающемуся в циркуляции нервного импульса в миокарде при отсутствии периода расслабления (диастолы);
- эктопическая;
- многоочаговая.
Приступ может вызвать генерирование в эктопическом узле электрических сигналов с частотой, которая намного превышает частоту импульсов синусового узла.
По происхождению нарушения ритма могут быть функционального, психического характера, учащение пульса могут вызвать изменения состояния нервной системы.
Психическая форма возбудимости миокарда возникает при неврозе, стрессовых реакциях, сопровождающихся выбросом катехоламинов – нейромедиаторов, гормонов. После приступа количество катехоламинов снижается.
Пароксизмальная тахикардия, возникающая в предсердиях, характеризуется увеличением частоты ударов (более 100 за минуту) при возбуждении центров в предсердиях. Желудочковая тахикардии возникает у лиц, страдающих ишемией, пороком сердца.

Причины
Причинами, по которым появляется пароксизмальная тахикардия, служат:
- патологии миокарда;
- болезни внутренних органов;
- психоэмоциональные факторы;
- идиопатические – без выявленных причин.
Заболевания сердца обычно сопутствуют приступам тахикардии, характерны для болезней:
- ишемии;
- гипертонии;
- пороков сердца;
- инфаркта.
Воспалительные, некротические явления в миокарде, врожденные нарушения, например пучок Кента, также способны стать причиной пароксизма тахикардии.
Пучок Кента – дополнительные мышечные волокна, идущие между предсердием и желудочком или около сердечной перегородки. По ним сердечный импульс может проходить патологическим образом, вызывая изменения в проводящей системе.
Учащенное сердцебиение не всегда вызывается заболеваниями сердца. Оно может возникнуть при болезнях внутренних органов, под действием лекарственных препаратов, отравляющих веществ.
Учащенное сердцебиение могут вызывать вредные привычки (курение, прием наркотиков, алкоголя), болезни внутренних органов. Частые причины возникновения приступа:
- эндокринные изменения;
- тромб;
- пневмония;
- болезни желудка, кишечника, почек.
Факторы риска
Способствует возникновению пароксизмов тахикардии прием некоторых лекарственных средств, например таких, как препараты наперстянки, хинидин, новокаинамид. Провоцировать ускорение пульса, числа, силы ударов сердца могут такие факторы, как стресс, большие нагрузки, кофе.
Симптомы
Начинается приступ пароксизмальной тахикардии неожиданно, часто сопровождается болью. Первый толчок, за которым следуют частые сокращения миокарда, обычно мощный, сильный. Заканчивается пароксизм тахикардии также неожиданно, как и возникает.
Диагностическим симптомом пароксизма тахикардии является частое, безболезненное, обильное мочеиспускание. Другими признаками пароксизмальной тахикардии служат:
- дискомфорт, боль около сердца;
- ощущение шума;
- головокружение;
- повышенное потоотделение;
- тошнота;
- субфебрильная температура до 37,2 0C.
Иногда приступ сопровождают такие симптомы, как судороги, темнота перед глазами, нервозность. Могут возникнуть нарушения речи, одностороннее понижение мышечного тонуса.
В некоторых случаях перед приступом человек все-таки способен предсказать начало пароксизма тахикардии, чувствует ауру – некоторые субъективные признаки, указывающие на приближение приступа.
Диагностика
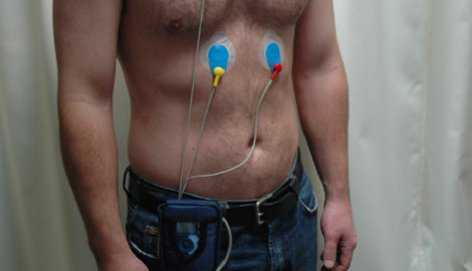
Для подтверждения диагноза проводят:
- суточное мониторирование электрокардиограммы (ЭКГ);
- делают ЭКГ во время приступа, УЗИ сердца.
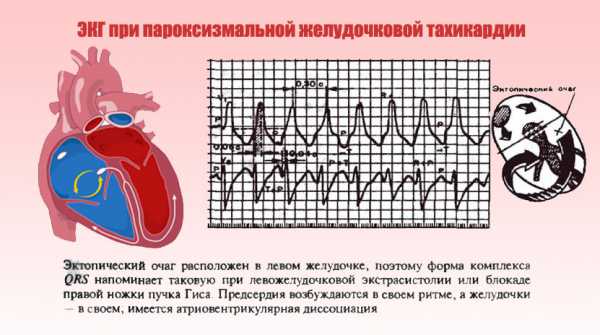
По данным электрокардиограммы при пароксизмальной тахикардии отмечается изменение полярности, формы зубца P. Электрокардиограмма помогает установить источник пароксизмального возбуждения, вызывающего приступ.
Лечение
Вентрикулярная тахикардия служит показанием для госпитализации. Обследование назначают, если приступы происходят чаще, чем два раза в месяц.
Существуют способы, позволяющие снизить интенсивность симптомов самостоятельно. Больной может принять лекарство, выписанное доктором, в случае наджелудочкового приступа можно попробовать механически воздействовать на блуждающий нерв, для этого нужно:
- закрыть глаза и надавить на внутренние уголки глазных яблок;
- запрокинуть голову;
- закрыть рот, ноздри и попытаться энергично выдохнуть;
- напрячь пресс, задержать дыхание.
Последний способ – вариант пробы Вальсальвы. Этот метод используется для снятия приступа тахикардии. Методика состоит в том, чтобы больной при пароксизме тахикардии постарался напрячь пресс и конечности на 15 секунд, затем расслабить его на 1-2 минуты, потом вновь напрячь мышцы.
Другим способом, помогающим справиться с приступом пароксизмальной тахикардии, служит проба Чермика-Геринга. Она заключается в массировании точки разветвления сонной артерии поочередно справа и слева. Время массирования одной стороны – 15 секунд, интервал между массированием 1-2 минуты.
Эти способы не применяют у ослабленных больных. Он больше подходит лицам молодого возраста, без выраженных нарушений здоровья. Если больному не удается контролировать приступ самостоятельно, то назначают медикаментозное лечение пароксизмальной тахикардии.
Лекарственная терапия
Чтобы предупредить или остановить приступ, назначают антиаритмические препараты. С легкими приступами помогут справиться Корвалол, Валокордин, Реланиум.
Для снятия длительных тяжелых приступов используются таблетки, растворы, драже Анаприлин, Финоптин, Верапамил, Обзидан, Соталекс, Прокаинамид, Пропранолол, Эсмолол, Амиодарон. Вентрикулярную тахикардию лечат внутривенным, внутримышечным введением Лидокаина, прописывают Ритмилен.
Антиаритмические препараты назначают с сердечными гликозидами, бета-адреноблокаторами. Последние замедляют частоту, силу сокращений сердечной мышцы, препятствуют действию катехоламинов на работу сердца.
В случаях, когда не удается справиться с пароксизмом тахикардии лекарственными способами, применяют электроимпульсное, хирургическое лечение.
Хирургическое вмешательство
Пароксизмальную тахикардию лечат радиочастотной абляцией – устранением источника патологических пульсаций сердца. Процедура выполняется с местной и внутривенной анестезией, длится 6 часов под контролем рентгентелевидения.
Операция относится к малоинвазивным, позволяет сократить послеоперационный период до 7 дней.
Осложнения
При частых приступах возможно ухудшение сократительной функции миокарда, сердечная недостаточность. При подобных состояниях понижается коронарный кровоток, развивается кислородное голодание миокарда, что угрожает некрозом, инфарктом.
Опасным осложнением при предсердной тахикардии может быть мерцание желудочков – хаотичное сокращение мышечных волокон, способное вызвать закупорку предсердий из-за сближения по времени сокращения предсердия с желудочком, совпадения начала сокращения предсердий с систолой желудочков.
Это вызывает закупорку предсердий, ведет к образованию тромба. По окончании приступа, когда главный центр автоматизма восстановит свое влияние на миокард, эти тромбы могут вызвать закупорку легочной артерии.
Опасным побочным действием вентрикулярной тахикардии служит фибрилляция желудочков. Она является симптомом инфаркта, сопровождается характерными показаниями на ЭКГ при приступе:
- имеется отрицательное положение для пика T;
- увеличивается отрезок QT;
- смещается отрезок ST.
Профилактика, прогноз
Профилактикой служит правильно подобранное питание, отсутствие стрессов, ежедневные умеренные нагрузки, контроль над весом, отказ от сигарет, алкоголя.
Прогноз атриовентрикулярной тахикардии, при условии профилактики, благоприятен. Подобная патология сократительной активности сердечной мышцы не вызывает потери трудоспособности, может долго протекать хронически, не усиливаясь, не ухудшая состояния больного.
Менее благополучен прогноз для вентрикулярной пароксизмальной тахикардии. Самый тяжелый прогноз при пороке сердца, у пациентов, перенесших реанимацию.
Как лечится пароксизмальная тахикардия
- 27-03-2015
- 572 Просмотров
- 34 Рейтинг
Оглавление: [скрыть]
- Виды пароксизмальной тахикардии
- Почему возникает пароксизмальная тахикардия
- Пароксизмальная тахикардия: симптомы
- Диагностические методы для определения пароксизмальной тахикардии
- Лечение пароксизмальной тахикардии и возможные осложнения
Тахикардия пароксизмальная (болезнь Бувре) — это один из видов аритмии, который характеризуется учащенными ударами сердца (пароксизмами). Количество сердечных толчков при пароксизмальной тахикардии может достигать больше 200 ударов в минуту. Стандартный синусовый ритм замещается, потому что на него влияют эктопические импульсы. Сердцебиение учащается внезапно, так же внезапно оно может стать нормальным. Для эктопических импульсов характерна генерация в предсердиях, атриовентрикулярных частях или желудочках. В процессе возникает нарушенное кровообращение, причина этому — неэкономная сердечная работа.

Виды пароксизмальной тахикардии
Места локализации патологически измененных импульсов разные. Поэтому выделяют несколько основных видов заболевания:
- предсердная тахикардия;
- предсердно-желудочковая (атриовентрикулярная);
- желудочковая.
Предсердные и предсердно-желудочковые виды могут быть объединены в наджелудочковые (суправентрикулярные) тахикардии.
Пароксизм тахикардии (пароксизмальная тахикардия) может быть острым, хроническим или рецидивирующим. Развитие пароксизмальной тахикардии разное, поэтому делится в таком случае болезнь на реципрокную, эктопическую, многофокусную форму.
Вернуться к оглавлению
Данная болезнь может генерировать, если присутствуют врожденные дополнительные пути для проведения импульсов в миокарде. Еще одна этиологическая причина возникновения болезни — продольная диссоциация, из-за которой возникает некоординированное функционирование волокнистых частей атриовентрикулярных соединений. Иногда некоторые волокна проводящей системы работают без нарушений и патологий, другие — проводят импульс противоположно стандартному направлению, по этой причине возникают импульсные круговые циркуляции от предсердий к желудочкам и обратно в предсердия по ретроградным волокнам.
Причины возникновения эссенциальной пароксизмальной тахикардии на сегодняшний день практически не установлены. Единственное, что известно — причинами заболевания могут стать психические и эмоциональные факторы, повышение симпатоадреналовой активности.
Причинами возникновения тахикардии могут стать некоторые заболевания, например: ишемические заболевания, гипертонии, инфаркты миокарда, сердечные пороки (врожденные и приобретенные), кардиомиопатия, миокардиты. Возникать пароксизмальная АВ узловая тахикардия может как следствие гипоксии, гипокалиемии, ацидоза. Нередко после приема симпатомиметических лекарственных препаратов, сердечных гликозидов, особенно после передозировки развивается пароксизмальная тахикардия. Причиной возникновения может стать перерастяжение предсердия. АВ узловая реципрокная тахикардия может возникнуть не только из-за вышеперечисленных заболеваний, но и у совершенно здоровых людей. Кроме того, пароксизмальные тахикардии могут развиться из-за чрезмерного употребления алкоголя, курения, кофеин содержащих напитков и если человек находится в состоянии постоянного стресса. АВ узловая реципрокная тахикардия возникает из-за многих врожденных сердечных дефектов и может проявиться в любом возрасте.
Вернуться к оглавлению
Для приступа пароксизмальной тахикардии характерно внезапное появление синдромов и их стремительное развитие. Приступ так же внезапно заканчивается. Перед приступом у людей может кружиться голова, шумит в ушах, сердце кажется тяжелым и сжатым, оно болит. Сначала человек ощущает сильный толчок сердца, в дальнейшем переходящий в систематические удары. Анализ ЭКГ, сделанный в момент приступа, показывает, что присутствует коронарная недостаточность. У некоторых людей во время приступа пароксизмальной тахикардии отмечаются расстройства ЦНС: дрожат руки, темнеет в глазах, появляется сильное эмоциональное возбуждение, могут возникнуть судороги. Наличие неврологических симптомов (гемипарезы, афазия) отмечается нечасто. Для приступов характерна чрезмерная потливость, усиление перистальтики, метеоризм, тошнота, рвотный рефлекс. Один из отличительных симптомов — частая потребность мочеиспускания в больших объемах. Моча при этом светлая. Происходит это из-за спазмированного сфинктера мочевого пузыря — он расслабляется.
Во время приступа увеличиваются и пульсируют вены, цвет кожных покровов и слизистых оболочек становится бледным, учащается дыхание, пульс, падает артериальное давление.
Тахикардия проявляется одышкой, «трепыханием сердца», болевыми ощущениями в сердце, потерей сознания, в некоторых случаях возникает удушье, отек легких.
Вернуться к оглавлению
Диагностика пароксизмальной тахикардии проводится только в стационарных условиях. Обязательно делается ЭКГ, причем в момент приступа видоизменяется зубец Р, а именно его форма, расположение и полярность. По этим признакам, увеличенным ритмам сердечных ударов и внезапности приступа ставят диагноз пароксизмальная тахикардия.
Когда невозможно сделать ЭКГ во время приступа, человека помещают на некоторое время в стационар для проведения суточного мониторинга и регистрации коротких эпизодов пароксизмальной тахикардии (больной не всегда может их ощущать). Иногда применяют эндокардиальную ЭКГ (внутрисердечное введение электродов).
Обязательным исследованием является ультразвуковой мониторинг сердца, магнитно-резонансная томография (МРТ), мультиспиральная компьютерная томография (МСКТ).
Вернуться к оглавлению
Практически во всех случаях это неважно, является ли приступ первичным либо возникает как рецидив — необходима экстренная госпитализация больного. Главная задача при лечении пароксизмальной тахикардии снизить сердечный ритм до стандартных показателей и предупредить возможные рецидивы. При возбуждении ветви блуждающего нерва и угнетении активации ветвей симпатического нерва происходит воздействие на нервную регуляцию, и сердцебиение восстанавливается. Для этого применяют пробу Чермака-Геринга.
Суть ее заключается в механическом надавливании на русло сонной артерии, которая находится под нижней челюстью с правой стороны. Человек, страдающий заболеванием, в момент проведения пробы должен лежать на спине. Не назначают пробу пожилым людям, у которых выражен атеросклероз сосудов, присутствует гипертоническая болезнь.
Чтобы снять приступ также можно применить пробу Ашнера — Даньини — нужно надавить на верхнюю часть глазных яблок. Надавливать нужно не более 30 секунд, но если у человека присутствует близорукость или другие офтальмологические заболевания, делать пробу противопоказано.
Проба Вальсальвы не такая эффективная, как вышеописанные методы купирования приступа пароксизмальной тахикардии: необходимо натужиться во время глубокого вдоха, зажав нос.
Для восстановления сердечного ритма можно искусственно вызвать рвоту, сильно надавить на верхнюю часть живота, опустить лицо в ледяную воду.
В том случае, если отсутствует эффект после проведения процедур, пациенту вводят сердечные гликозиды, которые резко возбуждают блуждающий нерв, и приступ проходит. Вышеперечисленные методы являются первой помощью при приступе пароксизмальной тахикардии.
В стационаре лечение проводят противоаритмическими препаратами, бета-адреноблокаторами. Если у человека наблюдаются постоянные рецидивы, необходима госпитализация для проведения операции. Хирургический способ лечения пароксизмальной тахикардии направлен на устранение патологии сердца и может включать в себя несколько методик:
Желудочковая пароксизмальная тахикардия может привести к мерцанию желудочков. Более постоянные рецидивы, которые возникают в течение длительного времени, могут спровоцировать достаточно серьезные проблемы со здоровьем, например: ухудшение кровообращения, острую сердечную недостаточность, кардиогенные шоки и отек дыхательных путей. Возможен летальный исход, если не провести своевременное и правильное лечение.
Прогноз пароксизмальной тахикардии зависит от формы болезни, этиологических факторов, количества рецидивов, присутствующих осложнений, а также от того, как сердечная мышца способна сокращаться (ее тяжелые поражения могут вызвать острую недостаточность, фибрилляцию желудочков). Самой легкой разновидностью пароксизмальной тахикардии является эссенциальный вид. При таком виде болезни люди остаются трудоспособными и вылечиваются в 99%. Худшие прогнозы отмечаются при желудочковых формах, они развиваются на фоне патологических дефектов сердечной мышцы.
Если отсутствуют осложнения, люди могут жить не один десяток лет с пароксизмальной тахикардией. Летальный исход может возникнуть при наличии у человека сердечного порока, а также в том случае, если человек перенес клиническую смерть.
Профилактические методы пароксизмальной тахикардии заключаются в ограничении факторов, которые могут спровоцировать болезнь — психологические стрессы, физические нагрузки, чрезмерное употребление алкогольных напитков, никотина.
Тахикардия пароксизмальная
При тахикардии пароксизмальной происходит внезапный приступ сердцебиения. Сердечные удары при этом доходят до двухсот или двухсот пятидесяти в минуту. Однако ритм сердечных сокращений сохраняется в правильном соотношении.

Приступ прекращается через несколько минут. Или же часов. Тахикардию пароксизмальную можно охарактеризовать как проявление аритмии. Данный патологический процесс происходит под влиянием эктопических импульсов, они приводят к замещению синусового ритма.
Следует отметить, что данный вид аритмии имеет различную продолжительность, в зависимости от причин, которые привели к данному состоянию. Заканчивается данное заболевание также внезапно.
Что это такое?
Тахикардия пароксизмальная – патологическое состояние сердечно-сосудистой системы, которое выражается в развитии приступов. Имеет сходство данная патология с экстрасистолией. Сердце работает в данном случае неправильно, можно сказать не экономно.
Следствием данного состояния является недостаточность кровообращения. Именно поэтому болезнь имеет ряд серьезных осложнений. В некоторых случаях приводит к сердечной недостаточности.
В зависимости от локализации различают несколько видов тахикардии пароксизмальной. Данные виды болезни можно охарактеризовать следующим образом:
- предсердная;
- предсердно-желудочковая;
- желудочковая.
Также можно выделить несколько вариантов течения данного заболевания. В течение тахикардии пароксизмальной выделяют следующие этапы:
- острого течения;
- хронического течения;
- рецидивирующее течение.
Самым опасным вариантом заболевания является последний вид тахикардии пароксизмальной. Так как рецидивирующая может длиться достаточно долго. И непременно, вызывать недостаточность кровообращения.
перейти наверхПричины
В чем же основные причины тахикардии пароксизмальной? Основными причинами данного заболевания являются нарушения со стороны повышенной активации симпатического отдела нервной системы. Также заболевание может быть связано со следующими состояниями:
- воспалительные поражения сердечной мышцы;
- дистрофические поражения сердечной мышцы;
- некротические поражения сердечной мышцы.
Факторами риска при данном виде тахикардии могут стать заболевания сердечнососудистого характера. В том числе следующие патологии:
- инфаркт миокарда;
- миокардиты;
- гипертоническая болезнь;
- пороки сердца.
В некоторых случаях причинами тахикардии пароксизмальной могут стать психоэмоциональные переживания. А также нездоровый образ жизни больного. При наличии болезней сердечнососудистого характера провоцирующими факторами являются:
- физические перенапряжения;
- стрессовые ситуации.
Симптомы
Каковы же основные признаки тахикардии пароксизмальной? Основная симптоматика данного вида заболевания может быть связана со следующими признаками:
- внезапное начало;
- внезапное окончание болезни.
На начальном этапе болезни больной ощущает толчок в области сердца. Данный толчок переходит в усиленное сердцебиение. Также у больного может наблюдаться некоторая симптоматика:
- головокружение;
- шум в голове;
- сжимание сердца.
Нередко наблюдается явление вегетативной дисфункции. Данная вегетативная дисфункция выражается следующим образом:
- потливость;
- тошнота;
- метеоризм;
- субфебрильная температура тела.
Мочеиспускание может сопровождаться выделением большого количества мочи. Если приступ затягивается на длительное время, то это ведет к следующим состояниям:
- снижение артериального давления;
- развитие слабости;
- развитие обморока.
Самым опасным вариантом тахикардии пароксизмальной является желудочковая тахикардия. При этом виде болезни имеют значения патологии сердечной системы. Благодаря чему отслеживаются более серьезные прогнозы.

Каковы же основные осложнения при тахикардии пароксизмальной? Основными осложнениями являются сердечная недостаточность, также нередки явления кардиогенного шока, отека легких. Последствием заболевания могут стать:
- стенокардия;
- инфаркт миокарда.
Более подробно вы можете узнать на сайте: bolit.info
Обязательно проконсультируйтесь со специалистом!
перейти наверхДиагностика
Диагностика при тахикардии пароксизмальной довольно упрощенная. Это связано с диагностирование приступов. Обычно можно диагностировать болезнь с помощью анамнеза. Он включает исследование основных причин заболевания.
Важным диагностическим методом является измерение ритма. Это можно сделать с помощью электрокардиограммы. Но не всегда электрокардиограмма позволяет установить точный диагноз. Поэтому прибегают к проведению суточного мониторирования электрокардиограммы.
Дополнительными методами диагностики при тахикардии пароксизмальной является внутрисердечное введение электродов. Это позволяет обнаружить патологические изменения. В некоторых случаях для исключения дополнительных заболеваний необходимо прибегнуть к следующим исследованиям:
- ультразвуковая диагностика сердца;
- МРТ сердца;
- МСКТ сердца.
Диагностика также рассчитана на консультацию у специалиста. В данном случае это кардиолог. Врач может не только поставить точный диагноз. Но и определить возможные осложнения.
Лабораторная диагностика при тахикардии пароксизмальной не является обязательной. Так как обычно не заметны изменения в крови и моче. Поэтому в основном ощутимы изменения в данных электрокардиограммы.
перейти наверхПрофилактика
Меры профилактики при тахикардии пароксизмальной основаны на предупреждении основного заболевания. Например, при патологиях сердца. Предупреждение основной болезни способствует исключению риска тахикардии пароксизмальной.
Если приступ данного заболевания уже был, то целесообразно провести вторичную профилактику. Вторичная профилактика основана на следующих принципах:
- исключение физического перенапряжения;
- исключение стрессовых ситуаций.
В том числе важным мероприятием для профилактики заболевания является исключение вредных привычек. Преимущественно необходимо исключить:
- употребление алкоголя;
- курение табака.
Важным условием является применение успокоительных препаратов. Например, при тяжелых стрессовых ситуациях. Применяют следующую группу препаратов:
- седативные;
- антиаритмические.
Если болезнь протекает в тяжелой форме необходимо прибегнуть к операции. Для непосредственного предупреждения осложнений. В том числе для предупреждения сердечной недостаточности.
Для профилактики рецидивов целесообразно применить противорецидивные препараты. То есть медикаментозные средства, которые способствуют предупреждению рецидивов данного заболевания. Профилактика также должна включать диспансеризацию и контроль врача.
Контроль врача особенно уместен при начавшемся приступе впервые. Это обеспечивает устранение риска осложнения болезни. А также предупреждение тяжелейшего течения болезни.
Диспансеризация обеспечивает предупреждение не только осложнений, но и рецидивов. Если на начальном этапе обнаружить болезнь, то в дальнейшем риск возникновения тяжелых последствий имеет низкую вероятность. Лучше, если все эти мероприятия проводятся в комплексе!
перейти наверхЛечение
Лечебные мероприятия при тахикардии пароксизмальной направлены на устранение симптоматического комплекса. А также на устранение возможных осложнений. В зависимости от локализации патологического процесса различают методы лечения.
При развитии тахикардии, развивающейся в желудочках целесообразно госпитализировать больного. Широко применяется медикаментозная терапия. Преимущественно с использованием антиаритмического препарата.
Также госпитализация больного уместна при развитии приступа более двух раз в месяц. Приступ требует оказания экстренной медицинской помощи. При наличии приступа осуществляются следующие мероприятия:
- проба Вальсальвы;
- проба Ашнера;
- проба Чермака-Геринга.
Также уместна попытка вызвать рвотный рефлекс. В том числе проводиться обтирание холодной водой. Однако купирование приступа не всегда является основным лечебным мероприятием при тахикардии пароксизмальной.
В некоторых случаях требуется оказание неотложной помощи с помощью некоторых препаратов. К данным препаратам относят:
- новокаинамид;
- пропранолоа;
- хинидин;
- ритмодан.
Однако данные препараты вводятся внутривенным способом. Если медикаментозная терапия становится не эффективной, то необходимо прибегнуть к лечению электрическими импульсами. Но даже после описанной выше терапии необходимо срочно использовать амбулаторное лечение.
В том числе используется терапия, направленная на предотвращение рецидивов. К препаратам, относящимся к группе средств, направленных против рецидивов относят:
- хинидин;
- дизопирамид;
- этмозин;
- этацизин.
Также уместна терапия сердечными гликозидами. Это позволяет не только предупредить развитие рецидива, но и уменьшить частоту и тяжесть их течения. Если болезнь протекает в тяжелой форме, то применяют следующие методы хирургического лечения:
- механическая деструкция;
- электрическая деструкция;
- установление электрокардиостимуляторов.
У взрослых
Тахикардия пароксизмальная у взрослых протекает по-разному. В зависимости от причин заболевания. Чаще всего данная патология диагностируется у мужчин, в пожилом возрасте. Особенно, если поражение сопровождает желудочки.
Чаще всего желудочковая форма тахикардии пароксизмальной развивается на фоне некоторых заболеваний. В данном случае к данным заболеваниям относят:
- острый инфаркт;
- ишемия;
- миокардит;
- пороки сердца.
Именно эти заболевания у мужчин чаще являются факторами риска. Данная форма является наиболее тяжелой. Особенно для пожилых людей. Если же отсутствуют осложнения и лечение начато вовремя, то мужчины в данном случае могут долго жить даже при наличии патологии желудочков.
Наибольшей летальностью обладает болезнь желудочковой локализации при наличии пороков сердца. Пороки сердца приводят к тяжелым последствиям. Симптоматика у взрослых людей ни чем не отличается от клинических общих признаков болезни.
Наиболее предрасполагающим фактором при наличии сердечной патологии у взрослых является образ жизни и перенапряжение. Преимущественно перенапряжение, связанное с физическим и эмоциональным напряжением. Особенно это касается мужского пола.
Тахикардия пароксизмальная у взрослых имеет чаще тяжелое течение. Это связано с длительностью приступа. А также с наличием рецидивов.
Наличие заболеваний сердца ведет к тяжелым осложнениям. Пожилые люди наиболее страдают от тахикардии пароксизмальной. При этом наблюдается определенная симптоматика:
- слабость;
- пониженное артериальное давление;
- обморочное состояние;
- потливость;
- беспокойство.
Пожилому человеку сложнее противостоять болезни, так как сердечная патология встречается чаще у пожилых людей. Следует срочно оказать помощь, особенно при наличии приступов. Поэтому не откладывайте с оказанием помощи!
перейти наверхУ детей
Тахикардия пароксизмальная у детей является в некоторых случаях физиологическим явлением. Во-первых, это связано с учащенным ритмом сердечной деятельности у подростков в виду метаболических и гормональных процессов. Но данная патология имеет ряд негативных признаков. Данные признаки связывают со следующими явлениями:
- заболевания сердечно-сосудистого характера;
- нарушение работы вегетативной нервной системы;
- опухоли надпочечников;
- анемия;
- ожирение.
Также различают набор клинических признаков, связанных с заболеванием у новорожденных детей. Этиология болезни у новорожденных детей связана:
- сердечная недостаточность;
- анемия;
- энцефалопатия;
- реакция на внешние раздражения.
Тахикардия пароксизмальная у детей имеет ряд клинических признаков. К данным признакам нередко относят:
- учащенный ритм сердца;
- головокружение;
- боль в сердце;
- нехватка воздуха
Особенно опасно данное заболевание для новорожденных. Именно новорожденные дети имеют ряд негативных последствий. В том числе может прослеживать летальный исход при несвоевременном выявлении заболевания.

При проведении своевременной диагностики возможно выздоровление. Однако диагностика усложняется физиологическими признаками, в виду особенностей детского организма. В большинстве случаев обнаруживается болезнь при диспансеризации.
перейти наверхПрогноз
При тахикардии пароксизмальной прогноз чаще неблагоприятный. Особенно в случае заболевание желудочного характера. Желудочковая патология имеет неблагоприятные прогнозы.
При наличии рецидивов прогноз наихудший. Особенно, если высок риск развития сердечной недостаточности. Может наблюдаться и отек легких.
Прогноз улучшается, если приступ купируется вовремя, и не наблюдаются осложнения. В данном случае это может быть заслугой хирургического вмешательства. А также следствием введение противоаритмических средств.
перейти наверхИсход
Нередко исходом болезни становится смерть. Это связано с развитием рецидивов. В том числе осложнений различного характера.
Тяжелое течение тахикардии пароксизмальной может быть обусловлено наличием основной патологии. Поэтому вовремя не вылеченная патология вызывает летальный исход. Особенно, если она сочетается с поражением желудочков.
На исход оказывает влияние течение заболевания, а также длительность приступов. Чем длительнее приступ, тем тяжелее исход. При кратковременном приступе без осложнений исход благоприятный.
перейти наверхПродолжительность жизни
При тахикардии пароксизмальной продолжительность жизни будет зависеть не только от длительности приступа, но и от наличия осложнений. Также огромное значение имеет лечебный процесс. Если лечение комплексное, то длительность жизни увеличивается.
На продолжительность жизни оказывает влияние купирование приступа. А также возможные причины заболевания. При пороках сердца длительность жизни уменьшается.
Однако проведение оперативного вмешательства гарантирует увеличение качества и продолжительности жизни. Поэтому выбирайте лечение в соответствии с течением болезни. Не затягивайте с этим!
Пароксизмальная и непароксизмальная тахикардия
Версия для печати
Пароксизмальная тахикардия – это нарушение сердечного ритма, его резкое увеличение до частоты в 130-220 ударов в минуту. Такая тахикардия проявляется внезапно и также быстро проходит. Каких-то особых предпосылок к ее появлению может и не быть. Продолжительность приступов пароксизмальной тахикардии может быть различной – от нескольких минут до 2-3 часов. Суть пароксизма тахикардии – появление в одном из отделов сердца явного очага возбуждения, который и вызывает аномальные импульсы высокой частоты. При этом такие явления могут возникать, как в желудочках сердца, таки в предсердии.
Пароксизмальная тахикардия не выбирает «жертву». Болеть могут как взрослые люди, так и еще совсем маленькие детки. Частота сердечных сокращений у взрослого человека может достигать 220 ударов. У детей пароксизм тахикардии может приводить к еще более тяжелым проявлениям (ЧСС достигает 300 ударов за минуту).

На сегодня медиками выделено несколько видов параксизма тахикардии, которые отличаются по признакам проявлениям, симптомам и причине проявления:
- Параксизмальная желудочковая тахикардия. Данный вид заболевания возникает в тех случаях, когда источник возбуждения расположен в перегородке между желудочками или самом желудочке. Такая пароксизмальная тахикардия опасна тем, что может привести к фибрилляционным процессам. В этом случае происходит сокращение не одной какой-то мышцы желудочков, а отдельных ее волокон. В свою очередь ритм сокращений является хаотичным. В такой ситуации сердце не способно нормально выполнять свои функции, ведь нет ключевых фаз – диастолов и систолов. Итог – сильные нарушения в кровообращении, появление отека легких и так далее. Нельзя не отметить, что в медицинской практике известны случаи пароксизма наджелудочковой тахикардии, но они, как правило, очень редки.
- К основным причинам данной формы параксизма тахикардии можно отнести хронические (реже – острые) формы ишемической болезни сердца. Кроме ИБС в качестве причин можно выделить пороки сердца, заболевания сердечной мышцы, кардиомиопатию и так далее. Также желудочная форма может проявиться после частого употребления сердечных гликозидов. На практике желудочковая тахикардия часто проявляется на фоне передозировки упомянутыми выше препаратами. Но бывают ситуации, когда симптомы заболевания явные, а причину найти не удается. При этом на ЭКГ четко видны характерные признаки.
- Предсердная пароксизмальная тахикадия. Такой вид заболевания встречается реже и часто появляется уже в качестве осложнения после инфаркта. Наблюдается предсердная пароксизмальная тахикардия всего у 2-3 процентов больных. На практике почти 20% таких заболеваний – это тахикардия желудочкового типа, о которой мы говорили выше. Здесь также необходимо полноценное ЭКГ. При этом симптомы параксизма тахикардии и лечение почти аналогичны.
- Предсердно-желудочная тахикардия. Ее особенность – правильный сердечный ритм даже при учащенном сердцебиении. Вот почему такой параксизм тахикардии сложно распознать. Основные причины – сильное кислородное голодание, которое испытывает сердечная мышца, нарушение объема электролитов, эндокринные нарушения. Основным источником проблем выступает предсердно-желудочковая область. Основные симптомы заболевания – боли в грудной клетке, сильная одышка, слабость, головокружение. Часто приступы параксизма тахикардии сопровождаются сильной нехваткой воздуха, ознобом, резким повышением артериального давления. У некоторых больных к горлу подкатывает ком, становится более частым мочеиспускание. При этом на практике симптомы могут различаться (все зависит от индивидуальных особенностей человека).
Диагноз ставится после прослушивания частоты сердцебиений. Для более точного определения вида заболевания может понадобиться ЭКГ. Бывают ситуации, когда приступы краткосрочные и ЭКГ их попросту не показывает. В такой ситуации стоит организовать контроль ЧСС в течение всего дня. Важно отметить, что для определения точной формы заболевания обязательным условием является максимально точное обследование больного.Только изучив симптомы, сделав ЭКГ и выполнив полный осмотр, можно назначать лечение. Бывали случаи, когда врачи путали заболевание и ставили диагноз непароксизмальная тахикардия, хотя в этом случае подход в лечении должен быть иным.
На практике два последних вида часто называют суправентрикулярной пароксизмальной тахикардии. Что касается синусовой формы заболевания, о которой сегодня ведется много разговоров, то по ней вопрос рассмотрен не до конца. Суть здесь в том, что пароксизмальная тахикардия по своим особенностям является эктопнической. Следовательно, отдельное выделение синусоидальной формы является не совсем корректным. В основе приведенной выше классификации лежит локализация очага заболеваний, который может располагаться в различных местах сердца. К примеру, источником проблемы могут быть клетки, которые расположены возле ксиноатриального узла, части структур, прилегающие к нижней и верхней части атриовентрикулярного узла (пароксизмальная узловая тахикардия). При этом важно отметить, что атриовентрикулярный узел не имеет автоматической активности.
Во избежание путаницы выделяется всего две формы заболевания - вентрикулятрая (желудочковая) и пароксизмальная наджелудочковая тахикардия. Но есть еще некоторый нюанс, о котором стоит упомянуть более подробно. Во всех случаях пароксизма наджелудочковой тахикардии почти 90% всех заболеваний – это реципрокные атриовентрикулярные заболевания. При этом суть реципрокности – в особом механизме повторного входа. Так, можно выделить два основных вида РАВТ (о них мы уже кратко упоминали выше):
- реципрокная узловая тахикардия (АВ) возникает при отсутствии каких-то текущих изменений элементов сердца – сосудов, перегородок или стенок. Эта болезнь характеризуется учащенным сердцебиением. Отличительная особенность – увеличение частоты ритма по раздвоенному пути, когда задействован атриовентрикулярный узел. Последний - это участок сердца, который не дает электрическому импульсу нормально проходить от предсердия к желудочкам.
- Реципрокная тахикардия не несет опасности для жизни, но приводит к серьезному психологическому дискомфорту. Как правило, реципрокная форма болезни становится причиной снижения работоспособности, появления неприятных ощущений в области груди, слабость. Чтобы исключить подобные симптомы, потребуется правильное лечение. Особенность заболевания - в высокой вероятности повторного входа в границах своего узла. Такая непароксизмальная тахикардия требует внимательного осмотра, анализов, экг;
- реципторная АВ с участием еще нескольких путей проведения. В этом случае антероградное проведение производится исключительно посредством АВ-узла, а ретроградное – выводится через дополнительные пути. Конечно, такую проблему также можно диагностировать на ЭКГ, но на поиск может уйти больше времени. При этом симптомы практически идентичны с другими видами заболеваний.
Пароксизмальная реципрокная тахикардия – это весьма частое нарушение, которое встречается у многих людей. Для выявления болезни, как правило, достаточно одного осмотра у врача. При определении более сложных нарушений может понадобиться ЭКГ и дополнительные анализы. Лечение назначает врач с учетом формы и запущенности заболевания. Такой пароксизм тахикардии характеризуется нарушениями сознания, повышением частоты сердечных сокращений, удушением.
Если рассматривать ситуацию в общем, то приступы пароксизмальной тахикардии могут проявляться в любом возрасте (даже у маленьких детей). При этом ребенок в возрасте от 5 лет уже способен определить по своим ощущениям начало и конец приступа. Это можно сделать по появлению короткой паузы. Сначала человек чувствует необычные сокращения сердца, затем – опустошение и нормализацию сердечного ритма. Приступы пароксизмальной тахикардии часто сопровождаются сильным чувством страха (особенно у детей). Часто появляются неприятные ощущения в области желудка, колющие боли в сердечной мышце, тошнота, усталость. При этом в процессе приступа пароксизма тахикардии сознание остается ясным.
Длительное нарушение ритма вне зависимости от того, какая из болезней диагностирована (пароксизмальная или непароксизмальная тахикардия), приводит к общему нарушению кровообращения, а в дальнейшем к еще более тяжелым последствиям – расстройству сознания из-за острой нехватки кислорода в головном мозге. При пароксизме тахикардии общее количество РОЭ и лейкоцитов может остаться неизменным и удерживаться на нормальном уровне. Сделанный рентген не показывает особых отклонений – форма сердца и его размеры остаются неизменными. Если же приступ был длительным, то сердечная мышца может быть немного увеличена. Сложней всего диагностировать пароксизм тахикардии у совсем маленьких деток.
Диагностика усложняется еще и тем, что частота пульса младенца (в сравнении с более взрослым ребенком) намного выше. При этом незначительный плач или переживание уже могут вызвать серьезную тахикардию. Диагностировать пароксизм тахикардии у совсем маленького ребенка можно путем замера пульса при нормальной температуре тела, когда у человечка нет причин для волнений (к примеру, сразу после кормления или в момент засыпания). Точно диагностировать проблему можно лишь после обследования, экг, прослушивания и так далее. В дальнейшем назначается лечение и медицинские препараты (если они необходимы). При этом родители должны своевременно распознать начало приступа. Как правило, он выражается в появлении бледности тела, снижении аппетита, появлении рвотных рефлексов, повышение частоты пульса, слабости сосания груди. В этот период возможно существенное снижение кровяного давления, низкая амплитуда. Взгляд ребенка становится затуманенным, шейные венки наполняются кровью, повышается давление. При этом температура может остаться на нормальном уровне.
Часто при пароксизме тахикардии определить проблему по экг не всегда удается. Причина в непредсказуемости явления - оно может появляться и исчезать в любой момент. При этом хуже всего то, что не всегда удается узнать причины и назначить правильное лечение. В этом случае высок риск, что тахикардия вернется. Пароксизм тахикардии, как мы уже упоминали, не смертелен. Но его последствия у детей могут быть не менее опасными, чем у взрослых людей. Более коротки диастолы приводят к ухудшению наполнения желудочков сердца. Как следствие, резко снижается систолический объем. Итог – слабая наполняемость венечных сосудов и кратковременная нехватка кислорода в миокарде. Дальнейшие процессы проводят к ухудшению кровообращения в тканях.
Но и это еще не все. Пароксизм тахикардии и укорачивание диастолы правого желудочка сердечной мышцы не дает направить требуемый объем крови ко всем органам. Как следствие, высок риск венозного застоя, который может привести к так называемой артериальной пробке.
В каждом случае врач принимает решение в индивидуальном порядке. Все зависит от обследования, показателей экг, проведенных анализов и, возможно, рентгена. При этом хороший доктор всегда расскажет, как правильно действовать в случае приступов, как подавляется пароксизмальная или реципрокная тахикардия, какие препараты и в какой дозировке можно принять. Лечение пароксизма тахикардии должно быть комплексным и включать в себя не только лекарственные препарата, но и восстановительные процедуры.
Наибольшая сложность для специалиста – определить причины пароксизма тахикардии. Бывают случаи, когда лечение в виде антиаритмической терапии даже не назначается. Если причиной приступов является сильная физическая нагрузка или сильный стресс, то лучшее лечение – это просто расслабиться и отдохнуть. В некоторых случаях достаточно принятие одного успокоительного, чтобы вернуть организм в привычное русло. В качестве профилактики пароксизма тахикардии можно выделить снижение нагрузки, избегание стрессовых ситуаций, исключение из рациона крепкого чая и острого кофе, отказ от курения и алкоголя.

Если человек слишком эмоциональный, а пароксизмальная или реципрокная тахикардия случаются на фоне стрессов, то лечение нужно начинать с похода к психотерапевту или психологу. Как правило, при таких проявлениях пароксизма тахикардии доктор назначает успокоительные препараты, такие как корень валерианы, валидол, корвалол, валокордин и так далее. В случае, когда пароксизм тахикардии появился после тореотоксикоза, то особый упор делается на лечение щитовидной железы. Аналогичным образом нужно подходить и к другим первопричинам заболевания.
К примеру, при появлении пароксизма тахикардии из-за нарушений ЖКТ доктор может сделать упор на медикаментозное лечение (иногда может потребоваться хирургическое вмешательство). При этом экг при диагностике почти всегда является обязательной процедурой.
Бывают ситуации, когда пароксизм тахикардии появляется на фоне более серьезных заболеваний, к примеру, миокардита, ишемической болезни или пороков сердца. В такой ситуации обойтись без антиаритмических препаратов вряд ли получится. При этом выбор качественного лекарства – это еще одна проблема для врача. Здесь важно учесть все особенности, заболевания, признаки, первопричины и симптомы. Кроме этого, в больнице должны быть проведены все необходимые исследования. Только после этого назначается лечение.
Каждый доктор прекрасно знает цену ошибки. Неправильно подобранное лекарство может не только не вылечить пароксизм тахикардии, но и усугубить ее, вызвать еще большие сердечные сокращения. Вот почему так важно держать больного под присмотром и наблюдать за реакцией организма на назначенное лечение.
Многих очень пугают приступы пароксизма тахикардии. Появляется острое чувство страха за свою жизнь, начинается паника. В таком состоянии человек может наделать много глупостей и совершить непоправимые ошибки. Чтобы этого не допустить, нужно четко знать алгоритм действий и стараться правильно устранять признаки пароксизма тахикардии. При появлении первых симптомов аритмии и учащенного сердцебиения действуйте по такому алгоритму:
- Сядьте удобнее или прилягте. Обязательно упокойтесь и постарайтесь не паниковать.
- Пустите свежий воздух в помещение, расстегните пуговицы (если они стесняют дыхание).
- Если доктор научил, как делать вагусные пробы при пароксизме тахикардии, то проведите необходимые манипуляции.
- В случае, когда приступ проходил одновременно с ухудшением состояния (потерей сознания, слабостью, удушьем), то стоит вызвать скорую помощь.
- Ни в коем случае нельзя пить никаких лекарств от пароксизма тахикардии, если их не назначал врач. Подобные действия могут только усугубить проблему, и тахикардия станет еще сильнее.

Чтобы избежать описанных выше проявлений, старайтесь выполнять три простых правила:
- принимайте лекарства, которые выписал доктор;
- исключайте факторы, которые могут вызвать аритмию (о них мы уже упоминали выше);
- посещайте врача, проходите обследование и делайте экг.
Важно запомнить, что пароксизм тахикардии – это не смертельное заболевание. Главное – заниматься своим здоровьем, по возможности ходить к доктору, время от времени (хотя бы раз в два года проходить процедуру экг) и забыть о вредных привычках.
Все фотоматериалы взяты с сайта Google.Images.ru

Есть книги, которые меняют представление о мире, застравляют задуматься, открывают новые горизонты или просто развлекают. А эта книга способна спасти жизнь. Звучит громко, возможно, пафосно, но это правда.
К сожалению, слишком многие умирают потому, что не знают базовых правил функционирования немолодого организма. Слишком многие думают, что всё ещё молоды...
Не стоит заблуждаться - мы непрерывно стареем и движемся к смерти. Выбор за Вами - заботиться о своём организме или плыть по течению.
Да, жить здоровым образом не простое занятие, это труд и тяжелое испытание...
Прочитав мою книгу, вы не получите простых ответов. Нет, чтобы выздороветь после двух инфарктов, мне пришлось координально изменить свою жизнь. Чтобы жить дальше. Это мой выбор.
Какой ваш выбор?
Если Вы считаете, что это полезная статья, поделитесь ею со своими близкими:
Если Вы оплатили книгу, но по каким-то причинам не получили книгу на почту или пропустили ссылку на скачивание, напишите мне на этой странице.
В сообщении укажите дату оплаты.
Желаю Вам здоровья!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе