Пункция под узи контролем
Пункция молочной железы под контролем УЗИ: порядок проведения процедуры, расшифровка результатов, последствия, отзывы
Пункция — это инвазивный метод диагностики, в ходе которого выполняется прокол ткани или органа для взятия материала на исследование. Чаще всего к его помощи прибегают при обследовании женской груди. Речь идет о ранней диагностике рака, который занимает первое место среди всех онкопатологий у женщин. Современные технологии помогают выполнять эту процедуру с визуализацией. Пункция молочной железы под контролем УЗИ обеспечивает высокую точность и информативность обследования, исключает излишнюю травматизацию.
Показания к процедуре
Данный способ диагностики, как правило, проводят одновременно с маммографией. Пункционный анализ рекомендуется для выявления узелков, уплотнений и других новообразований в молочной железе. К его помощи прибегают и в том случае, если в ходе осмотра женщины наблюдается изменение цвета и структуры кожи в области груди, выделения из сосков. Такие симптомы могут указывать на онкопатологию. Основной задачей пункции молочной железы под УЗИ считается определение свойств клеточных элементов тканей. Они могут быть доброкачественными или злокачественными.
Таким образом, главными показаниями к назначению пункционного исследования являются следующие нарушения:
- выявление уплотнения в груди при пальпации;
- отсутствие однозначного диагноза после УЗИ;
- изменения в зоне сосков (покраснение кожи, образование язвочек, шелушение, наличие выделений или втянутости);
- подозрение на узловую мастопатию, фиброаденому или кисту.
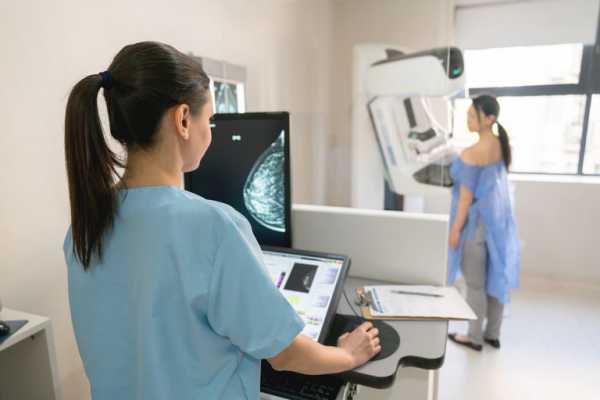
Подготовительный этап
Специфической подготовки пункция молочной железы под контролем УЗИ не требует. Важно правильно выбрать период, когда грудь наименее подвержена влиянию эстрогенов, поскольку ткань при этом отличается меньшей плотностью. Оптимальным считается промежуток с 7 по 14 день женского цикла, если он продолжается 28 дней. При необходимости срочной диагностики процедура проводится в любое время.
За трое суток до даты исследования рекомендуется отказаться от употребления алкоголя и препаратов, влияющих на свертываемость крови. Речь идет об «Аспирине» и ряде нестероидных противовоспалительных средств. Снижение свертываемости может вызвать кровотечение и формирование гематомы. Накануне исследования нужно принять душ, но без использования косметических средств.

Разновидности исследования
По своему назначению пункция молочных желез с УЗИ может быть диагностической или лечебной.
По технологии выполнения различают следующие варианты процедуры:
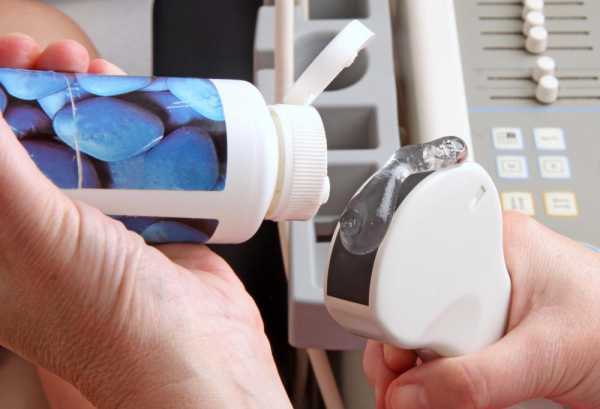
- Тонкоигольная аспиральная пункция. К такому методу прибегают при небольших по размерам новообразованиях, расположенных близко к коже. Зоны уплотнений сначала помечают маркером, а затем прокалывают шприцем с тонкой иглой. Жидкость из новообразования после этого отправляется для гистологического исследования в лабораторию. Процедура не сопровождается болевым синдромом и не требует специфической анестезии.
- Толстоигольная аспиральная пункция. Процедура выполняется с использованием автоматического пистолета. Он состоит из трубки с микроножом на конце. Прибор с высокой точностью отсекает необходимое количество тканей. Исследование выполняется с местной анестезией.
Выбор конкретного метода диагностики определяется индивидуально.
Порядок выполнения
Выполнение пункционного исследования осуществляется амбулаторно. Пациентка ложится на кушетку, после чего врач проводит обезболивание.
Тонкоигольная пункция осуществляется посредством шприца. После прокола шприцем отсасывают тканевый материал, выдувают на предметное стекло. Затем его отправляют в лабораторию для гистологического исследования. Вся процедура осуществляется под контролем ультразвукового аппарата, благодаря чему удается максимально точно попасть в атипичное новообразование.
При выполнении толстоигольной пункции молочной железы с УЗИ используют биопсийные иглы с широким просветом. Они позволяют забрать больший объем материала. К игле подсоединяется пистолет. Он создает отрицательное давление. Поэтому необходимое количество материала засасывается в иглу. Затем его помещают в пробирку и отправляют на исследование в лабораторию.
После пункции ранку на коже врач закрывает асептической повязкой. Во избежание появления гематом еще на некоторое время к месту поражения прикладывается пакет со льдом.
Противопоказания к процедуре
Любая медицинская процедура, в том числе инвазивного характера, имеет определенные противопоказания. Пункция молочной железы под контролем УЗИ не является исключением. Отказаться или на будущее перенести обследование необходимо в следующих случаях:
- наличие инфекционного заболевания;
- период беременности и лактации;
- перенесенная в недавнем времени операция на груди;
- высокая температура.
Обо всех противопоказаниях в каждом конкретном случае должен рассказать подробно врач во время предварительной консультации.

Расшифровка результатов
Здоровая ткань молочной железы имеет в своем составе клетки и волокна соединительных элементов, жировые дольки и эпителий. При этом жировая ткань обязательно преобладает на соединительной, а атипичные клетки отсутствуют.
В случае доброкачественного процесса результаты пункции будут несколько отличаться. В биоптате при этом наблюдается большое количество соединительной ткани и эпителия с выраженными дегенеративными изменениями.
При пункции кисты молочной железы под контролем УЗИ обязательно оценивается и характер содержимого. В норме оттенок тканей биологического материала должен быть розовый. Для кисты типична белая или даже зеленоватая жидкость. Присутствие эритроцитов в пункции не является признаком злокачественного процесса. Они могут попасть в биологический материал, например, при повреждении сосуда.
Если в пробе выявлены атипичные клетки или элементы с признаками злокачественности, ткани дополнительно исследуют на наличие рецепторов к эстрогенам и прогестерону. Это важный этап диагностики, по результатам которого впоследствии будет назначена терапия.
Анализ пунктата обычно выполняется в течение 3-4 суток. При необходимости проводится срочное исследование, а занимает оно несколько минут.
Возможные осложнения
Существенные осложнения после пункции молочной железы под контролем УЗИ возникают лишь у каждой второй женщины из 1000. К их числу следует отнести гематомы и воспалительный процесс. В редких случаях наблюдается кровотечение из прокола. Приблизительно 5% дам жалуется на головокружение или приступы обморока.
Относительно легкие последствия процедуры развиваются в 30-50% случаев:
- болезненный дискомфорт;
- кровоподтеки на коже;
- эмоциональный стресс.
При выраженном болевом синдроме допустимо использование обезболивающих препаратов. Если дискомфорт сохраняется на протяжении двух недель, рекомендуется обратиться за медицинской помощью. Нежелательных аллергических реакций также легко избежать, предупредив на консультации доктора о непереносимости некоторых лекарств.

Отзывы
Пункция молочной железы под контролем УЗИ воспринимается большинством женщин неоднозначно. Они полагают, что такое обследование всегда предвещает рак. Однако после осуществления процедуры мнение меняется, ведь результат не всегда свидетельствует об онкопатологии. Поэтому и отзывы после процедуры, как правило, положительные. Особого болевого дискомфорта или осложнений не возникает. С другой стороны, пропадает страх и приходит понимание необходимости подобной диагностики.

Сегодня сделать пункцию можно как в государственном медицинском учреждении, так и в частной клинике или диспансере. Выполняют ее только по назначению врача (хирурга, онколога или маммолога). Стоимость исследования варьируется в зависимости от региона проживания. Например, в ЕКб пункция молочной железы под контролем УЗИ обойдется в тысячу рублей. В Москве за эту процедуру придется отдать от 2 до 3,5 тысяч рублей. Стоит заметить, что при наличии полиса ОМС и направления от врача обследование выполняется бесплатно, но при условии обращения в государственную клинику.
Пункция молочной железы под УЗИ контролем: как делают биопсию
При диагностировании в молочной железе новообразования или уплотнения, необходимо выяснить, какова его природа – доброкачественная или злокачественная. С данной целью врач берет клетки для анализа, при этом крайне важно попасть иглой в образование. Лучше проводить процедуру под контролем УЗИ.
Что такое пункция молочной железы
Это метод исследования, который применяется с целью установления характера новообразований в груди женщины. Пункция молочной железы под УЗИ контролем дает максимально достоверные результаты диагностики добро- и злокачественных опухолей, кист и других образований в грудных тканях. Данное обследование помогает специалисту определить степень серьезности заболевания, на основании чего назначаются адекватные методы лечения.

Данный вид исследования, как правило, проводят одновременно (комплексно) с другими диагностическими процедурами – маммографией, пневмографией. Пункционный анализ под контролем УЗИ показан для обнаружения узелков уплотнений и других подозрительных новообразований в области груди. В некоторых случаях процедуру проводят без дополнительной техники (на ощупь), однако это не гарантирует, что материал для исследования будет взят из нужного места.
Если в процессе осмотра врача у пациента диагностировали изменения цвета или структуры кожи, выделения желтого, прозрачного или кровянистого цвета, то пункцию молочной железы под УЗИ контролем проводят в обязательном порядке. Перечисленные симптомы могут указывать на рак. Основной задачей пункционного анализа является определение свойств клеток ткани, которые могут быть доброкачественными или злокачественными.
Показания
Проведение пунктирования молочной железы осуществляется в таких случаях:
- Если результаты предварительно сделанной маммограммы показали подозрительные уплотнения в груди.
- Если при пальпировании врач нашел уплотнение. Как правило, пункцию проводят не сразу, сначала делают маммографию и УЗИ.
- Если УЗИ не дало однозначных результатов.
- Если при визуальном осмотре врач обнаружил изменения в области около сосков (покраснения, образование язв, прыщей, шелушение кожи, любые выделения).
Данная медицинская процедура требует определенной подготовки. Женщина должна отказаться от приема любых препаратов, включая те, которые разжижают кровь. Перед пункцией молочной железы рекомендуется пройти маммографию – это позволит создать максимально полную картину состояния здоровья женщины. Крайне желательно записаться на пунктирование к опытному доктору, поскольку от правильности проведения исследования зависит достоверность результатов.
Любая медицинская процедура инвазивного характера имеет противопоказания. Пункция молочной железы под УЗИ контролем не является исключением. Отказаться или перенести обследование следует в таких случаях:
- при наличии инфекционного заболевания;
- при недавно перенесенной операции на груди;
- во время беременности, кормления младенца;
- при повышенной температуре тела.
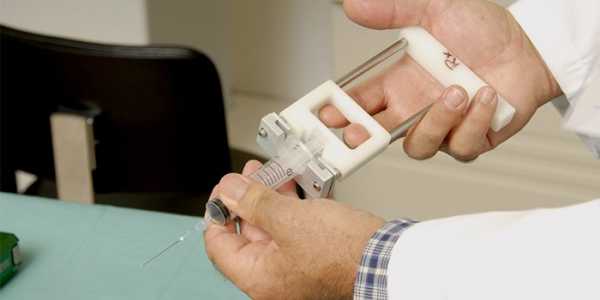
Виды пункций
Во время пунктирования врач берет малое количество клеток, которые потом окрашивают и изучают посредством микроскопа. Контроль УЗИ необходим, чтобы ввести иглу непосредственно в новообразование. Пункция кисты молочной железы может проходить с помощью нескольких методик, которые заключаются в использовании разных игл:
- Тонкоигольная аспиральная пункция. Метод применяется при незначительных образованиях, которые расположены близко к коже и хорошо прощупываются. Процедуру выполняют без контроля УЗИ. Зоны уплотнений помечаются маркером, а после прокалываются шприцом, оснащенным тонкой иголкой. Затем врач оттягивает поршень и набирает в инструмент немного жидкости из новообразования, которая отправляется на цитологию. Аспиральная тонкоигольная пункция абсолютно безболезненна и не требует анестезии.
- Аспиральная пункция толстой иглой. Пункционная биопсия – это иссечение кусочка ткани образования для его анализа и постановки диагноза. Делают процедуру посредством автоматического пистолета, состоящего из трубки, которая на конце имеет микронож. Прибор с высокой точностью отрезает необходимое количество ткани. Осуществляется пункция под местным наркозом.
- Инвазионное исследование. К данной процедуре врач прибегает, если предыдущие методики не дали ожидаемого результата. Пункция инвазионного вида – это изъятие не ткани, а непосредственно фрагмента самого образования. Процедура относится к числу операционных вмешательств и проходит под местным наркозом. Доктор делает надрез на груди, через который под кожу заходит пункционный прибор для забора образцов.
- Эксцизионная пункция. Данную операцию проводят для удаления всей опухоли. Метод используют, если новообразование имеет размер не больше 2,5 см. Как правило, эксцизионную пункцию больной делают под наркозом. Хирург надрезает кожу на груди и удаляет образование специальным аппаратом.
- Тонкоигольная пункция под контролем УЗИ. Врач извлекает образцы тканей из нескольких мест груди для дальнейшей цитологии.
Пункция груди под контролем УЗИ выполняется в амбулаторных условиях. Пациентка ложится на спину, анестезиолог проводит обезболивание. Посредством аппарата для УЗИ доктор устанавливает расположение новообразования, помечая места локализации опухоли специальным маркером или делая прокол. Под контролем УЗИ врач вводит иглу, направляя ее в атипичное образование, и набирает в шприц жидкость из него. На протяжении всей процедуры движение иглы отслеживается на мониторе, чтобы корректировать забор образцов.
Возможные осложнения и последствия процедуры
Многие женщины после обследования отмечают некоторые изменения, изредка в результате пунктирования возникают осложнения. Как правило, с негативными эффектами можно справиться, не прибегая к приему лекарств. Самыми распространенными осложнениями после пункции молочной железы под УЗИ контролем являются:
- гематомы;
- отеки;
- аллергия на анестезию;
- небольшое кровотечение в месте прокола;
- незначительные болевые ощущения.
Поскольку во время исследования игла не повреждает крупных сосудов или нервов, пунктирование считается одним из самых безопасных методов диагностики мастопатии, липомы, рака и других заболеваний груди. Как правило, все перечисленные негативные эффекты проходят сами собой через 2-3 дня после проведения процедуры. Если же вы чувствуете ухудшение самочувствия, следует срочно обратиться в больницу. Риск развития серьезных осложнений ничтожен, однако все же лучше перестраховаться и показаться врачу при малейших подозрениях.
Видео
Отзывы
Алена, 32 года: Мне дважды делали пунктирование груди. В первый было совсем не больно, так как использовалась тонкая игла, а киста была близко к поверхности кожи. Недавно я снова делала процедуру, но в этот раз иглу взяли толстую и было очень неприятно. Не знаю, как поступать с более серьезными болезнями, но кисту лучше пунктировать, тем более стоимость процедуры позволяет это сделать.
Анастасия, 28 лет: Кисту на груди 2 года назад мне удаляли пунктированием, без наркоза, поскольку было совсем не больно. Недавно ходила на УЗИ – аппарат показал, что полость снова заполнилась жидкостью, поэтому буду делать прокол повторно (благо, что цена на процедуру не высокая).
Пункция под контролем УЗИ молочных желез: разновидности, техника проведения, отзывы
Пункция (от латинского punctio – прокол) – инвазивный метод, который заключается в проколе ткани тела или органа для взятия материала на исследование, или с лечебной целью. Наиболее часто он используется для исследования женской груди, а именно — для ранней диагностики рака, который занимает первое место в мире среди всех онкологических заболеваний у женщин.
Современные технологии позволяют выполнять эту процедуру не наощупь, а под ее визуализацией на экране ультразвукового сканера. Пункция под контролем УЗИ молочных желез обеспечивает высокую точность проведения процедуры, исключает излишнюю травматизацию тканей и позволяет взять именно тот материал, который нужен для диагностики.
Показания и противопоказания
По сути, методика сводится к биопсии – взятии участка ткани из молочных желез во время их пункции под контролем УЗИ.
Показаниями для ее проведения являются:
 уплотнение в груди, определяемое на ощупь;
уплотнение в груди, определяемое на ощупь;- выявленная на маммографии опухоль для уточнения ее характера;
- киста молочной железы;
- узловая мастопатия;
- фиброаденома;
- изменение формы, увеличение груди, не связанные с беременностью и кормлением;
- втянутость сосков;
- выделения из соска;
- наличие участка типа «апельсиновой корки» (уплотнение и инфильтрация);
- наличие участков изъязвления;
- наличие воспалительного инфильтрата.
Обычно на пункцию направляют после предварительного обследования – маммографии или УЗИ, на которых выявлен участок уплотнения, полость или новообразование.
Противопоказаниями к проведению исследования являются:
- тяжелые заболевания внутренних органов с нарушением функции;
- инфекционные заболевания;
- повышенная температура тела;
- период беременности и кормления грудью;
- менструальные дни;
- пониженная свертываемость крови;
- состояние после недавно проведенных операций;
- когда женщине уже удалялась опухоль груди, имеется рецидив и на момент обследования выявлены метастазы.
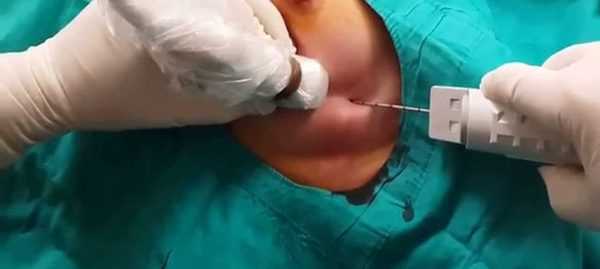
Разновидности исследования
По своему назначению пункция одной или обеих грудных желез может быть 2-х типов:
- диагностическая – пункционная биопсия;
- лечебная – удаление жидкости из полости кисты, введение в ее полость склерозирующих препаратов.
По технологии выполнения различают 4 вида:
- тонкоигольная простая – прокол участка тонкой иглой;
- толстоигольная простая – прокол толстой полой иглой;
- тонкоигольная стереотаксическая – прокол тонкой иглой в нескольких местах;
- толстоигольная стереотаксическая – несколько проколов образования толстой иглой.
Выбор метода проведения процедуры определяется индивидуально для каждой пациентки.
Методика проведения обследования
Обычно с женщиной заранее проводится беседа о том, как и в какой период берется пункция молочной железы, как надо к ней подготовиться, и как вести себя после процедуры.
Подготовка к процедуре
Особой подготовки пункционная биопсия груди не требует. Важно выбрать период, когда молочные железы наименее подвержены влиянию эстрогенов, их ткань при этом менее плотная. Оптимальным является промежуток с 7 по 14-й дни менструального цикла, при условии, что он 28-дневный. Если необходимо срочное обследование, то его проводят в любой день цикла.
За 3 суток до процедуры следует прекратить употребление алкоголя и средств, влияющих на свертываемость крови, в том числе аспирина и нестероидных противовоспалительных препаратов. Снижение свертываемости крови может спровоцировать кровотечение и образование гематомы. Накануне процедуры нужно принять гигиенический душ и прекратить использование косметических средств, парфюмерии.
Техника пункции
Тонкоигольную пункцию выполняют с помощью шприца, после прокола нужного участка отсасывают шприцем тканевый материал. Затем его шприцем выдувают на предметное стекло и отправляют в лабораторию. Эта технология позволяет ввести в грудь контрастное вещество для дальнейшего рентгенологического обследования, например, если обнаружено полостное образование.
При выполнении толстоигольной пункции применяют биопсийные иглы с широким просветом, они позволяют взять больше материала в виде «столбика» тканей. К игле подсоединяют специальный аспирационный «пистолет», он создает отрицательное давление, и нужный материал засасывается в иглу, затем помещается в пробирку и отправляется на исследование.
После пункции ранка закрывается асептической повязкой, а для профилактики гематомы временно прикладывается небольшой пакет со льдом, который плотно придавливают бюстгальтером.
Исследование пунктата в лаборатории
Лабораторное исследование пунктата включает следующие основные методы:
- цитологический;
- иммуногистохимический;
- проточная цитометрия;
- молекулярно-генетический.
Цитологический метод
Стекла с материалом поступают в цитологическую лабораторию, где из него делают мазок, как при общем анализе крови, окрашивают специальными красителями и рассматривают под микроскопом. Из биоптата в пробирке также делают мазки для цитологического исследования.
Под микроскопом изучают структуру клеток, проводят их типирование, то есть какой они имеют вид, к какой ткани принадлежат, являются ли атипичными. Раковые клетки отличаются по своей структуре от клеток нормальной ткани, что называется атипией.
Иммуногистохимический метод
В материале путем микроскопии и химических реакций выявляют наличие особого белка HER2, который расположен на клеточных мембранах и является фактором роста опухолевых клеток. Определяет зависимость рака от эстрогена, прогестерона и чувствительность к химиотерапевтическим препаратам.
Метод проточной цитометрии
Этот метод основан на выработке моноклональных антител к раковой опухоли – особого вида «специализированных» В-лимфоцитов. Взвесь полученного биоптата вводят пациентке, организм вырабатывает антитела, затем проводят их определение. Исследование позволяет выявить метастазы опухоли.
Молекулярно-генетический метод
 Самый инновационный и точный метод исследования, при котором клетки взятого материала изучаются на уровне генной структуры. Включает несколько тестов: МаммаПринт, ТаргетПринт, БлуПринт. Исследование позволяет точно определить стадию, степень злокачественности опухоли, и даже прогнозировать ее «поведение» на ближайшие 2, 5, 10 лет с высокой степенью вероятности.
Самый инновационный и точный метод исследования, при котором клетки взятого материала изучаются на уровне генной структуры. Включает несколько тестов: МаммаПринт, ТаргетПринт, БлуПринт. Исследование позволяет точно определить стадию, степень злокачественности опухоли, и даже прогнозировать ее «поведение» на ближайшие 2, 5, 10 лет с высокой степенью вероятности.
Расшифровка результатов пункции
Анализ пунктата обычно делается в течение 3-4 дней, но при необходимости может быть проведено и срочное исследование – в течение нескольких минут.
Варианты заключения могут быть следующими:
- результаты в пределах нормы;
- обнаружена доброкачественная опухоль (аденома, липома, фиброма, цистоаденопаппиллома);
- обнаружена киста молочной железы;
- обнаружен воспалительный процесс;
- выявлена раковая опухоль – даются ее подробные характеристики в соответствии с примененными методами;
- диагноз не уточнен, требуется дополнительное исследование.
Полученные результаты являются основанием для выработки лечебной тактики – консервативного, хирургического лечения, или комбинированного лечения в онкологическом диспансере.
Что делать после процедуры пункции?
Первые 2 дня нельзя мочить грудь, а в течение 2-х недель следует воздержаться от тяжелых физических нагрузок, занятий спортом, посещения солярия и сауны, тепловых процедур. Не следует ходить без бюстгальтера, особенно если грудь большая, чтобы она имела опору и не отвисала, не возникало застоя крови и отека в месте повреждения иглой.

Осложнения после пункции молочной железы
Последствия пункционной биопсии случаются редко, но все же иногда имеют место:
- гематома – кровоизлияние в ткань железы при повреждении крупного сосуда;
- стойкая отечность – при повреждении лимфатических сосудов;
- инфицирование железы – участок покраснения, инфильтрации;
- аллергическая реакция на анестезирующий препарат.
Никто не может дать гарантии, что осложнений не появится, анатомия сосудов всегда индивидуальна. Аллергических осложнений можно избежать, если вовремя предупредить доктора о наличии непереносимости лекарств или других веществ. При любом неблагополучии после процедуры следует сразу обратиться к врачу.
Опасна ли пункция молочной железы?
Некоторые женщины боятся пункции и оттягивают время процедуры. Этого делать не следует.
Где сделать пункцию молочной железы, какова ее цена?
Сделать диагностическую пункцию молочной железы можно как в государственном лечебном учреждении, так и в частной клинике, а также в онкологической больнице или диспансере.
Эту процедуру выполняют только по направлению врача. К кому обратиться, чтобы направили на это исследование? Это зависит от района проживания и структуры в нем медицинских учреждений. Если обнаружены проблемы с грудью, можно обратиться к хирургу, к онкологу, в крупных многопрофильных больницах есть специалист маммолог, занимающийся патологией молочной железы. Есть специализированные маммологические центры при областных больницах, онкологических диспансерах.
Стоимость процедуры в Москве колеблется в пределах 2-3,5 тысяч рублей, в зависимости от технологии и перечня проводимых в дальнейшем исследований. Женщинам, имеющим страховой полис, по направлению врача пункция выполняется бесплатно, потому что она входит в программу ОМС.
Полезное видео
Как проводится процедура, можно узнать в этом видео.
Отзывы о пункции молочной железы
Немало женщин, которые воспринимают «в штыки», когда врач говорит о необходимости пункции. Некоторые думают, что если на нее направляют, то там почти наверняка рак. Однако после процедуры мнение меняется. К счастью, в подавляющем большинстве случаев ее результат не предвещает опасности.
 Соответственно, и отзывы пациенток после пункции в большинстве своем положительны. Особых болей или каких-либо осложнений у большинства не возникает. Но уходит страх и приходит понимание необходимости исследования, растет доверие к врачу.
Соответственно, и отзывы пациенток после пункции в большинстве своем положительны. Особых болей или каких-либо осложнений у большинства не возникает. Но уходит страх и приходит понимание необходимости исследования, растет доверие к врачу.
Сравнивать маммографию и ультразвуковое исследование не очень корректно. Рентген позволяет только выявить тень в груди, определить ее расположение и примерные параметры, поэтому является предварительным исследованием.
УЗИ предоставляет более подробный «портрет» выявленной патологии, его структуру и точные размеры, вплоть до самых мелких внутрипротоковых образований. Кроме того, УЗИ позволяет провести исследование лимфоузлов подмышечной области, выявить там метастазы. А современное цветное допплеровское ультразвуковое сканирование дает наиболее достоверные данные.
Маммография – лучевой метод, она противопоказана в период беременности и лактации, к тому же во время снимка необходимо сдавливание железы. УЗИ не имеет противопоказаний и абсолютно безболезненный и безвредный метод. На фото представлены примеры снимков опухоли груди на маммографии и УЗИ.
Пункционная аспирационная биопсия под контролем УЗИ
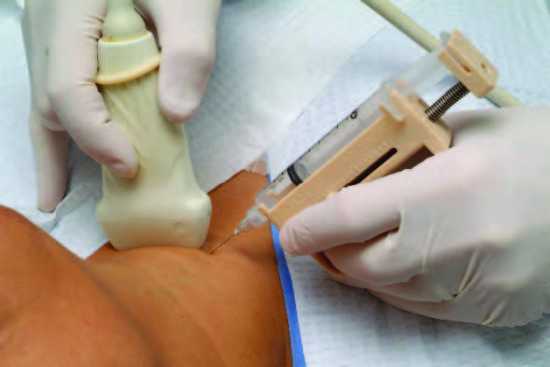
Фото: medsouz.org
Наряду с применением в медицинской практике довольно высокоинформативных инвазивных и рентгенологических методов исследования, которые, к сожалению, не безопасны для здоровья человека, значительный прогресс в распознавание очаговых образований (плотных и жидкостных) привнесла эхография, особенно в реальном масштабе времени. Она оказалась самым дешевым, безопасным, быстрым и высокоинформативным методом исследования, превосходящим во многих случаях инвазивные методы. Однако следует отметить, что эхография не стала панацеей, на практике оказалось, что эхографическая информация о локализации, размере, форме и структуре выявленного патологического образования может быть сходной при объемных образованиях различного генеза, в том числе злокачественных, что продолжает затруднять дифференциальную диагностику.
Биопсия под контролем УЗИ
До внедрения УЗИ для уточнения диагностики различных заболеваний внутренних органов широко применялся слепой метод пункционной биопсии при помощи лапароскопии, который нередко приводит к серьезным осложнениям, или метод под контролем рентгенологической компьютерной томографии, который сложен в исполнении, особенно при пункции очаговых изменений, расположенных глубоко в паренхиматозных органах и смещающихся при дыхании. Его использование ограничено также из-за лучевой нагрузки на врача.
Престиж эхографии значительно возрос, когда под ее визуальным контролем стали широко проводить диагностические и лечебные пункции разных органов и на различных глубинах. Преимущество эхографического визуального метода контроля пункции перед другими методами очевидно и заключается в том, что он позволяет широко маневрировать и довольно точно получать биопсийный материал из нужного патологического участка.
Эта методика совершенствуется вместе с ультразвуковой техникой. Так, на первых УЗ приборах можно было получить только статическое изображение исследуемого органа, и оно служило ориентиром для пункции. Основными недостатками были невозможность наблюдения за продвижением иглы в тканях и значительные трудности в дифференциации сосудистых образований, пункция которых могла привести к кровотечениям.
С внедрением современных УЗ приборов, работающих в реальном масштабе времени, оснащенных различными датчиками, имеющими различные частоту генерации ультразвука и зону обзора, получена возможность визуализировать на экране монитора пунктирную траекторию продвижения иглы в тканях и при необходимости также пунктиром обозначать границу зоны пораженного участка, где будут перемещаться игла и производиться пункция. Методика получила широкое применение лишь с внедрением тонких, почти атравматических пункционных игл типа Chiba.
Их диаметр не превышает 1 мм. Эти иглы ценны тем, что позволяют получить одновременно материал для цитологического и гистологического исследования.
Пункция под визуальным контролем УЗ проводится с терапевтической и диагностической целями. Многие современные приборы оснащены специальными адаптерами, которые позволяют фиксировать положение иглы в зоне видимости.
При отсутствии таковых можно их изготовить самостоятельно.
Пункционная аспирационная биопсия под контролем УЗИ проводится с диагностической и терапевтической целями.
Показания:
- применение с диагностической целью при наличии очаговых жидкостных и плотных изменений:
– в мягких тканях (кожа, подкожная жировая клетчатка, лимфоузлы и др.);
– в поверхностно расположенных органах (щитовидная, паращитовидные, молочные и слюнные железы, мошонка, яичко и его придатки);
– в органах брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка и опухоли, расположенные на наружной стенке кишечника);
– в органах малого таза (мочевой пузырь, матка, придатки);
– в органах забрюшинного пространства (почки и надпочечники);
– в анатомических пространствах (брюшное, плевральное, забрюшинное и перикардиальное, заматочное);
- при проведении рентгенологических исследований, чрескожной и чреспеченочной холангиографии, фистулографии, контрастного исследования протока поджелудочной железы, а также лоханок и чашечек почек и др.;
- с терапевтической целью;
- при дренировании абсцессов, нагноившихся гематом, кист и других образований;
- при проведении склерозирующей терапии кист почек, поджелудочной железы, яичников и других органов, декомпрессии желчных путей у больных с механической желтухой давностью не более одного месяца и др.
Противопоказания:
– повышенная чувствительность или непереносимость новокаина, йода или контрастных веществ;
– отсутствие согласия больного на проведение процедуры;
– коматозное состояние больного;
– гемофилия, болезнь Верльгофа и другие заболевания, протекающие с нарушением свертывающей системы крови, повышенная проницаемость кровеносных сосудов, больным с протезированными клапанами сердца, постоянно принимающим антикоагулянтные препараты;
– сосудистая опухоль (гемангиома);
– активная эхинококковая киста (хотя в последнее время эта процедура осуществляется с лечебной целью).
Методика проведения ПАБ (пункционная аспирационная биопсия) под контролем УЗИ
Перед проведением ПАБ необходимо побеседовать с больным для получения согласия и разъяснения всех этапов пункции, возможных осложнений и для выявления аллергологического анамнеза. При необходимости проводится проба на переносимость анестетиков, определяются группа крови и время свертывания, АД и проводится электрокардиографическое исследование. Перед проведением пункции необходимо повторное ультразвуковое исследование для уточнения расположения патологического очага, его эхоотражения и взаимоотношения с соседними органами. Процедура проводится в стерильных условиях в помещении, доступном для санобработки, со стерилизацией инструментов и рук врача.
Аппаратура
В обязательный набор инструментов для проведения пункции входят:
УЗ прибор с набором датчиков от 3.5 до 7.5 МГц, оснащенных адаптерами, иглы с мандренами различного калибра, диаметра и длины, шприцы для эвакуации содержимого и введения склерозирующих средств, стерильные марлевые салфетки, скальпель, щипцы и дренажные трубки. Для фиксации биопсийного материала необходимы флаконы с формалином и обезжиренные предметные стекла, центрифуга и пробирка. Выбор датчика зависит от глубины расположения патологического очага.
Так, для пункции кожи, подкожной жировой клетчатки и поверхностно расположенных органов применяются датчики в 5 и 7.5 МГц, обладающие максимальной разрешающей способностью и лишенные мертвой зоны, позволяющие визуализировать ткани, непосредственно соприкасающиеся с акустической линзой.
Для ПАБ глубоко расположенных патологических очагов органов брюшной полости, малого таза и забрюшинного пространства применяются датчики с частотой 3.5-4 МГц.
Выбор диаметра иглы зависит от размера очага, глубины расположения от поверхности тела, акустической картины и применяемой методики.
 ПАБ под контролем УЗИ может осуществляться в двух вариантах.
ПАБ под контролем УЗИ может осуществляться в двух вариантах.
Первый вариант (метод свободной руки)
Метод заключается в том, что в одной руке специалист держит датчик и определяет зону поражения, а в другой – иглу. Из-за большой маневренности иглы во время пункции некоторые специалисты используют эту методику довольно широко. Однако метод имеет ряд недостатков:
– отсутствие возможности фиксировать иглу, в связи с чем чаще применяются толстые и жесткие иглы;
– невозможность визуализировать иглу на всем протяжении процедуры в плоскости сканирования датчиком;
– невозможность фиксирования угла вхождения иглы, нельзя пользоваться меткой биопсийного канала, воспроизводимой на экране монитора, для выбора оптимального доступа.
Точность метода ниже, чем при применении адаптера. Он дает возможность пунктировать лишь образования более 4 см в диаметре. Метод в основном применяется для пункции плевральных полостей, мягких тканей, молочной и щитовидной желез.
Второй вариант
Это метод ПАБ под контролем УЗИ с применением специальных датчиков, оснащенных адаптерами с центральным каналом введения иглы или адаптером, крепящимся на боковой поверхности датчика. Впервые Helm, потом Polloch и Gdaberg (1972) предложили технику перфорирования датчика, на котором эхосканирование проводилось в Б-режиме, а наблюдение за иглой во время пункции – в А-режиме.
Данная методика оказалась оптимальной лишь для пункции кистозных образований и малодоступной для плотных образований. Внедрение электронно-линейного датчика с центральным каналом введения иглы дало возможность наблюдать за иглой в проекции пункции в реальном масштабе времени в виде усиленного эхосигнала в конце выбранной траектории. Для проверки места пункции перед введением иглы некоторые авторы рекомендуют впрыскивать 0.5-0.7 мл воздуха, который хорошо визуализируется на экране в виде эхопозитивного включения, указывающего на место, достигнутое иглой.
При проведении ПАБ под контролем УЗИ, особенно глубоко расположенных органов, следует соблюдать следующие правила:
– для пункции обеспечивается самое короткое, доступное и информативное эхографическое окно;
– позиция датчика должна быть оптимальна во избежание попадания иглы в петли кишечника или в крупные сосуды;
– метку введения иглы необходимо располагать таким образом, чтобы игла шла навстречу пунктированному органу;
– для пункции выбирается оптимальное положение больного, при котором перемещение органа из-за мобильности связующего аппарата, сосудов, клетчатки и дыхательных движений будет минимальным.
Биопсия под контролем УЗИ – Печень
При пункции печени в основном применяются два вида уклада: положение на спине и на левом боку.
Читайте также: Ультразвуковое исследование пиелонефритаПоложение на спине применяется, если очаг расположен в левой доле и в 4-5-м сегментах правой доли. При этом датчик всегда располагается в поперечном положении.
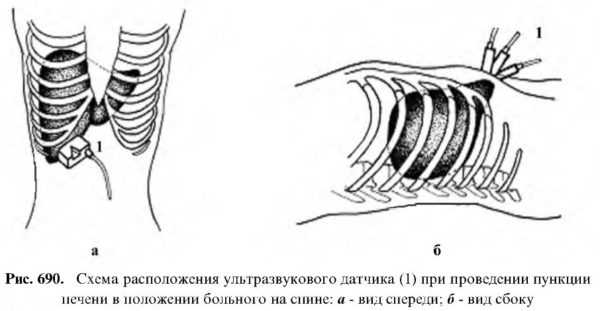
 Положение на левом боку применяется при расположении очага в правой доле печени. В этом положении под собственным весом печень выходит больше из-под реберной дуги. Датчик располагается косо по ходу межреберных промежутков, что уменьшает риск повреждения петель кишечника, стенки желчного пузыря и диафрагмы.
Положение на левом боку применяется при расположении очага в правой доле печени. В этом положении под собственным весом печень выходит больше из-под реберной дуги. Датчик располагается косо по ходу межреберных промежутков, что уменьшает риск повреждения петель кишечника, стенки желчного пузыря и диафрагмы.
Биопсия под контролем УЗИ – Желчный пузырь и желчные протоки
Пункция желчного пузыря как с диагностической, так и с лечебной целью проводится только через печень, чтобы избежать истечения желчи в брюшную полость и возникновения желчного перитонита.
С диагностической целью аспирационную пункцию желчного пузыря проводят при наличии опухоли. Для этого под эхоскопическим контролем пунктируется шейка пузыря и вводится рентгеноконтраст.
С лечебной целью ПАБ применяется при острых деструктивных формах холецистита (эмпиеме и гангрене) желчного пузыря у ослабленных больных с повышенным операционным риском для декомпрессии и промывания пузыря.
Биопсия под контролем УЗИ – Поджелудочная железа
Методика проведения пункции поджелудочной железы не отличается от таковой при пункции печени и проводится с целью дифференциальной диагностики очаговых изменений доброкачественного и злокачественного характера и с лечебной целью при декомпрессии и санации больших псевдокист. Положение больного при ПАБ поджелудочной железы зависит от места расположения очага поражения.
Так, при расположении опухоли в области головки и тела поджелудочной железы датчик помещается в эпигастральной области в поперечном положении, а при расположении опухоли в области хвоста поджелудочной железы больной ложится на правый бок, а датчик располагается в косой плоскости под углом 45% по ходу межреберных промежутков.
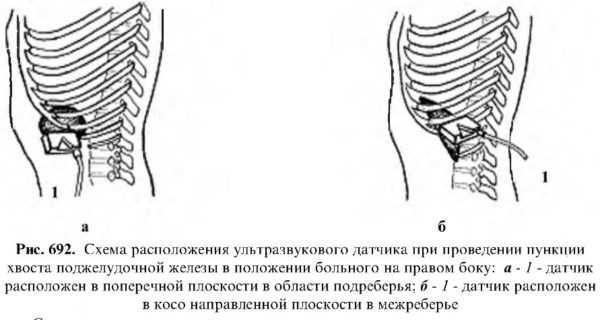
Биопсия под контролем УЗИ – Селезенка
ПАБ селезенки может быть осуществлена в положении больного на спине, если селезенка больших размеров, и на правом боку – при нормальных или уменьшенных размерах селезенки.
Биопсия под контролем УЗИ – Желудочно-кишечный тракт
Пункция проводится только с диагностической целью при инфильтративных процессах стенок желудочно-кишечного тракта невыясненной природы, а также неподдающихся противовоспалительному лечению. В большинстве случаев прицельная биопсия тонкой иглой является решающей в распознавании злокачественного новообразования в стенках желудочно-кишечного тракта.
Биопсия под контролем УЗИ – Лимфатические узлы брюшной полости
Показанием для пункции являются увеличенные лимфатические узлы в брюшной полости с целью верификации злокачественного образования или наличия в них метастазов при рецидивах рака. Методика проведения пункции ничем не отличается от таковой при пункции любого плотного образования брюшной полости.
ПАБ почек осуществляется в основном в положении больного на животе.
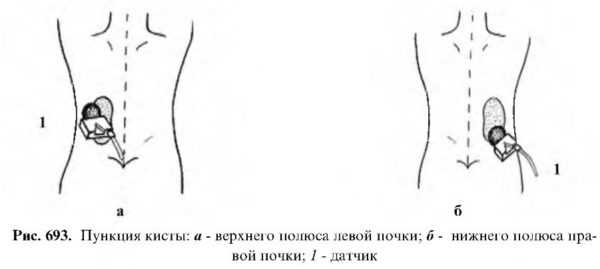 При ПАБ органов малого таза больной укладывается на спину.
При ПАБ органов малого таза больной укладывается на спину.
При ПАД мягких тканей, щитовидной, молочных желез, лимфоузлов и других областей туловища больной укладывается на спину или в другое удобное положение в зависимости от расположения опухоли.
При проведении ПАБ у больных с плевритами больной находится в положении сидя, а игла вводится на одно межреберье выше или ниже уровня жидкости, так как при ее эвакуации легкое несколько расправляется и увеличивается риск повреждения диафрагмы и получения пневмоторакса.
Обработка полученного пункционного материала проводится по общепринятой методике. Многие авторы считают, что при ПАБ положительные цитологические результаты наиболее вероятно получить из участков опухоли повышенной эхогенности, которая обусловлена, по-видимому, живыми опухолевыми клетками.
Наименьшая вероятность получения положительных результатов из слабо- или эхонегативных участков (некротизированные зоны). Это правило в основном подходит для плотных опухолей. В литературе приводятся данные о получении раковых клеток из чисто жидкостных образований (кист) яичников или других органов, которые эхографически не отличаются от простых ретенциозных кист.
Следует отметить, что, к сожалению, современная эхография не позволяет произвести качественную дифференциальную оценку опухоли. Все попытки качественной дифференциации опухолей при помощи современной эхографии в основном сводятся к наличию каких-либо ультразвуковых признаков, якобы специфичных и приближенных к гистологическому описанию, на самом же деле в большинстве случаев желаемое выдается за действительное.
Поэтому на сегодняшний день наиболее эффективным и достоверным методом диагностики опухолей следует считать ПАБ под контролем УЗИ. Точность диагностики довольно высока – от 67% для начинающего специалиста до 100% для специалиста с большим опытом, при незначительных осложнениях, не требующих лечебного вмешательства.
Читайте также: Диагностика рака матки – УЗИБиопсия под контролем УЗИ – ПАБ с лечебной целью
Пункции с лечебной целью под контролем УЗИ могут осуществляться во всех случаях, когда можно избежать оперативного вмешательства или альтернативной операции, особенно если по состоянию здоровья операция не показана. Противопоказания такие же, как при ПАБ с диагностической целью.
Пункция с использованием тонких игл под контролем УЗИ может быть применена для достижения конечного лечебного результата или полиативной разгрузки при многих патологических состояниях, при дренировании и санации брюшной, плевральных полостей, забрюшинного и заматочного пространств, абсцессах органов брюшной полости, малого таза, забрюшинного пространства, щитовидной и молочной желез, яичка и его придатков и др. В последние годы эта методика особенно часто применяется при санации кистозных образований почек, поджелудочной железы и яичников, диаметр которых более 4 см.
Для проведения пункции кисты почек с лечебной целью необходимо провести детальное эхографическое исследование топографии кисты, состояния паренхимы и чашечно-лоханочной системы, а также степени подвижности почек в положении больного лежа и стоя. Методика склерозирования кист почек заключается в определении объема содержимого по формуле эллипосоида для уточнения количества аспирированной из кисты жидкости. Так, Е. Раку (1990) предлагает при размере кисты 4 см аспирировать из нее 40 мл, 5 см – 70 мл, 6 см – 80 мл, 7 см – 100 мл, 8 см – 150 мл, 9 см и более – 200 мл. Склерозирующий раствор (1 часть 5% раствора йода и 9 частей 96% этилового спирта) вводят в зависимости от объема кисты в соотношении 1:10. Хотя предлагаются и другие виды склерозирующих жидкостей, наиболее безопасным является введение 96% этилового спирта, а самый надежный способ – дренажный, однако этот способ неудобен тем, что может быть применен лишь в стационарных условиях. Эффективность склерозирующего метода, по сведениям разных авторов, – от 10.6 до 85%. Доказано, что при размере кист до 6 см достаточно однократного проведения процедуры, свыше 6 см – возможны повторные процедуры через 3-6 месяцев.
Методика склерозирования кист в других органах не отличается от таковой в почках. Однако следует остановиться на проведении таких процедур при кистах поджелудочной железы. В подавляющем большинстве случаев кисты поджелудочной железы воспалительного характера, и простая аспирация редко приводит к лечебному эффекту. Поэтому при наличии в цитологическом исследовании признаков воспаления после аспирации содержимого в полость следует ввести антибиотики и 10000 ед. контрикала, что часто приводит к полному рассасыванию. Если киста не подверглась полному рассасыванию, следует ввести 3-4 мл 96% раствора этилового спирта.
При абсцессах различных органов и полостей лучшие результаты дает дренирование с многократными промываниями фурацелином и последующим введением антибиотиков ш ирокого спектра действия. После цитологического исследования больных с экссудативным плевритом также вводятся соответствующие антибиотики.
Пункция под контролем УЗИ с успехом применяется и для полиативных разгрузок, при гидронефрозах третьей стадии с резким болевым синдромом, при поликистозе почек с резким увеличением одной из кист с болевым синдромом от ее перерастяжения, при разгрузке желчных путей, сопровождаемой механической желтухой, связанной с блоком на уровне фатерова сосочка, при разгрузке вирзунгова протока поджелудочной железы при его блоке, связанном с раковым поражением головки поджелудочной железы, и другом механическом сдавлении.
Биопсия под контролем УЗИ – осложнения при пункции органов
При проведении ПАБ возможны различные осложнения, вплоть до летального исхода. Наиболее часто встречаются:
– болевой синдром,
– умеренное кровотечение,
– макрогематурии,
– пневмоторакс,
– локальная инфекция,
– бактериемия,
– лихорадка,
– желчный перитонит,
– обострение панкреатита,
– некротический панкреатит,
– острая сердечно-сосудистая недостаточность,
– рассеивание раковых клеток по пункционному каналу и др.
Ряд авторов отмечают прямую зависимость между частотой осложнений и диаметром иглы, применяемой при пункции, в связи с чем появилась методика пункции органов и структур только тонкими иглами. Однако оказалось, что и эта методика, особенно если ПА Б проводит неопытный специалист, также может привести к вышеперечисленным осложнениям. Следовательно, необходимо работать над дальнейшим усовершенствованием методики и пункционных игл.
Несмотря на все недостатки, ПАБ под контролем УЗИ является высокоинформативным, атравматичным методом диагностики опухолевидных образований различной локализации, позволяющим эффективно проводить лечебные и разгрузочные процедуры при патологических состояниях, связанных с накоплением жидкости.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе