При какой температуре сворачивается кровь
При какой температуре тела кровь сворачивается у человека - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Самые первые действия при оказании экстренной помощи предусматривают объективную оценку ситуации и состояния больного, поэтому человек, выступающий в роли спасателя, главным делом хватается за лучевую артерию (височную, бедренную или сонную), чтобы узнать о наличии сердечной деятельности и измерить пульс.
Норма пульса не является фиксированной величиной, она меняется в определенных пределах в зависимости от нашего состояния на тот момент. Интенсивная физическая нагрузка, волнение, радость заставляют сердце учащенно биться, и тогда пульс выходит за нормальные границы. Правда, это состояние длится недолго, здоровому организму хватает 5-6 минут, чтобы восстановиться.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В пределах нормы
Нормальный пульс у взрослого человека составляет 60-80 ударов в 1 минуту, то, что больше, называется тахикардией, меньше – брадикардией. Если причиной подобных колебаний становятся патологические состояния, то и тахикардия, и брадикардия расцениваются как симптом болезни. Однако есть и другие случаи. Наверное, каждый из нас когда-нибудь сталкивался с ситуацией, когда сердце от избытка чувств готово наружу выпрыгнуть и это считается нормальным.
Что касается редкого пульса, то он преимущественно является показателем патологических изменений со стороны сердца.

Нормальный пульс человека меняется в различных физиологических состояниях:
- Замедляется во сне, да и вообще в лежачем положении, но до настоящей брадикардии не доходит;
- Изменяется в течение суток (ночью сердце стучит реже, после обеда ускоряет ритм), а также после приема пищи, алкогольных напитков, крепкого чая или кофе, некоторых лекарств (ЧСС в 1 минуту повышается);
- Увеличивается во время интенсивной физической нагрузки (тяжелая работа, спортивные тренировки);
- Повышается от испуга, радости, тревоги и других эмоциональных переживаний. Учащенное сердцебиение, вызванное эмоциями или интенсивным трудом, практически всегда быстро и самостоятельно проходит, лишь только человек успокоится или прекратит активную деятельность;
- Усиливается частота сердечных сокращений при повышении температуры тела и окружающей среды;
- Снижается с годами, правда, потом, в пожилом возрасте, опять слегка повышается. У женщин с наступлением климакса в условиях сниженного влияния эстрогенов могут наблюдаться более существенные изменения пульса в сторону повышения (тахикардия, обусловленная гормональными расстройствами);
- Зависит от пола (норма пульса у женщин чуть выше);
- Отличается у особо тренированных людей (редкий пульс).
В основном, принято считать, что при любом раскладе пульс здорового человека находится в пределах от 60 до 80 ударов в минуту, а кратковременное повышение до 90 – 100 уд/мин, а иногда до 170-200 уд/мин расценивается как физиологическая норма, если оно возникло на почве эмоционального всплеска или интенсивной трудовой деятельности соответственно.
Мужчины, женщины, спортсмены
На ЧСС (частоту сердечных сокращений) влияют такие показатели, как пол и возраст, физическая подготовка, род занятий человека, среда, в которой он обитает и многое другое. В целом, различия по частоте сердечных сокращений можно объяснить так:
- Мужчины и женщины в разной степени реагируют на различные события (основная масса мужчин более хладнокровны, женщины в большинстве эмоциональны и чувствительны), поэтому ЧСС у слабого пола выше. Между тем, норма пульса у женщин очень мало отличается от таковой у мужчин, хотя, если брать во внимание разницу в 6-8 уд/мин, то представители мужского пола отстают, у них пульс меньше.

- Вне конкуренции находятся беременные женщины, у которых несколько повышенный пульс считается нормальным и это понятно, ведь во время вынашивания ребенка организм матери должен в полном объеме обеспечить потребность в кислороде и питательных веществах себя и растущий плод. Органы дыхания, кровеносная система, сердечная мышца претерпевают определенные изменения для выполнения данной задачи, поэтому ЧСС умеренно увеличивается. Слегка повышенный пульс у беременной женщины считается нормальным явлением, если, кроме беременности, другой причины его повышения нет.
- Относительно редкий пульс (где-то около нижней границы) отмечается у людей, не забывающих о ежедневных физкультурных упражнениях и пробежках, предпочитающих активный отдых (бассейн, волейбол, теннис и т. д.), в общем, ведущих очень здоровый образ жизни и следящих за своей фигурой. Про таких говорят: «У них хорошая спортивная форма», даже если по роду своей деятельности эти люди далеки от профессионального спорта. Пульс 55 ударов в минуту в покое для этой категории взрослых считается нормальным, просто их сердце работает экономично, но у нетренированного человека такая частота расценивается как брадикардия и служит поводом для дополнительного обследования у кардиолога.
- Еще более экономично работает сердце у лыжников, велосипедистов, бегунов, гребцов и приверженцев других видов спорта, требующих особой выносливости, их пульс в покое может составлять 45-50 ударов в минуту. Однако длительная интенсивная нагрузка на сердечную мышцу приводит к ее утолщению, расширению границ сердца, увеличению его массы, ведь сердце постоянно пытается приспособиться, но его возможности, к сожалению, не безграничны. ЧСС меньше 40 ударов расценивается, как патологическое состояние, в конечном итоге развивается так называемое «спортивное сердце», которое нередко становится причиной смерти молодых здоровых людей.
Частота сердечных сокращений несколько зависит от роста и конституции: у высоких людей сердце в обычных условиях работает медленнее, чем у низкорослых сородичей.
Пульс и возраст
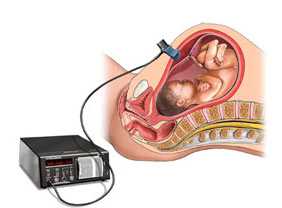
Раньше ЧСС плода узнавали только на 5-6 месяце беременности (выслушивали стетоскопом), сейчас пульс плода можно определить с помощью ультразвукового метода (вагинальный датчик) у эмбриона размером 2 мм (норма – 75 уд/мин) и по мере его роста (5 мм – 100 уд/мин, 15 мм – 130 уд/мин). В ходе наблюдения за течением беременности частоту сердечных сокращений обычно начинают оценивать с 4-5 недели беременности. Полученные данные сравнивают с табличными нормами ЧСС плода по неделям:
По частоте сердечных сокращений плода можно узнать его состояние: если пульс малыша меняется в сторону увеличения, можно предположить нехватку кислорода, но по мере нарастания гипоксии пульс начинает снижаться, а его значения меньше 120 ударов в минуту уже указывают на острое кислородное голодание, грозящее нежелательными последствиями вплоть до гибели.

Нормы пульса у детей, особенно новорожденных и малышей-дошкольников, заметно отличаются от значений, свойственных для подросткового и юношеского возраста. Мы, взрослые, и сами замечали, что маленькое сердечко стучит чаще и не так громко. Чтобы четко знать, находится ли данный показатель в пределах нормальных значений, существует таблица норм пульса по возрасту, которой может пользоваться каждый человек:
| новорожденные (до 1 месяца жизни) | 110-170 |
| от 1 месяца до 1 года | 100-160 |
| от 1 года до 2 лет | 95-155 |
| 2-4 года | 90-140 |
| 4-6 лет | 85-125 |
| 6-8 лет | 78-118 |
| 8-10 лет | 70-110 |
| 10-12 лет | 60-100 |
| 12-15 лет | 55-95 |
| 15-50 лет | 60-80 |
| 50-60 лет | 65-85 |
| 60-80 лет | 70-90 |
Таким образом, по данным таблицы видно, что норма ЧСС у детей после года имеет тенденцию к постепенному снижению, пульс 100 не является признаком патологии практически до 12 лет, а пульс 90 до 15-летнего возраста. Позже (после 16 лет) такие показатели могут указывать на развитие тахикардии, причину которой предстоит найти кардиологу.
Нормальный пульс здорового человека в пределах 60-80 ударов в минуту начинает регистрироваться приблизительно с 16-летнего возраста. После 50 лет, если со здоровьем все в порядке, наблюдается незначительное повышение пульса (10 ударов в минуту за 30 лет жизни).
Частота пульса помогает в диагностике
Диагностика по пульсу, наряду с измерением температуры, сбором анамнеза, осмотром, относится к начальным этапам диагностического поиска. Было бы наивным полагать, что, сосчитав число сердечных сокращений, можно тут же нейти болезнь, а вот заподозрить неладное и отправить человека на обследование вполне возможно.
Низкий или высокий пульс (ниже или выше допустимых значений) нередко сопровождает различные патологические процессы.
Высокий пульс
Знания о нормах и умение пользоваться таблицей поможет любому человеку отличить повышенные пульсовые колебания, обусловленные функциональными факторами от тахикардии, вызванной болезнью. О «странной» тахикардии могут свидетельствовать симптомы, несвойственные для здорового организма:
- Головокружение, предобморочные состояния, обмороки (говорят о том, что нарушен мозговой кровоток);
- Боли в грудной клетке, обусловленные нарушением коронарного кровообращения;
- Зрительные расстройства;
- Одышка (застой в малом круге);
- Вегетативная симптоматика (потливость, слабость, дрожание конечностей).
Причинами учащенного пульса и сердцебиения могут стать:
- Патологические изменения в сердце и сосудистая патология (кардиосклероз, кардиомиопатия, миокардит, врожденные пороки клапанного аппарата, артериальная гипертензия и др.);
- Отравления;
- Хронические бронхолегочные заболевания;
- Гипокалиемия;
- Гипоксия;
- Нейроциркуляторная дистония;
- Гормональные расстройства;
- Поражения центральной нервной системы;
- Онкологические заболевания;
- Воспалительные процессы, инфекции (особенно с лихорадкой).
В большинстве случаев между понятиями учащенный пульс и учащенное сердцебиение ставится знак равно, однако, это не всегда так, то есть, они не обязательно сопутствуют друг другу. При некоторых состояниях (мерцание и фибрилляция предсердий и желудочков, экстрасистолии) число сердечных сокращений превышают частоту пульсовых колебаний, такое явление называется дефицитом пульса. Как правило, дефицит пульса сопровождает терминальные нарушения ритма при тяжелых поражениях сердца, причиной которых могли стать интоксикация сердечными гликозидами, симпатомиметиками, кислотно-щелочной дисбаланс, поражения электрическим током, инфаркт миокарда и другая патология с вовлечением сердца в процесс.
Высокий пульс и колебания давления
Не всегда пропорционально снижаются или повышаются пульс и давление. Неправильным будет думать, что учащение сердечных сокращений обязательно приведет к повышению артериального давления и наоборот. Здесь тоже возможны свои варианты:
- Учащенный пульс при нормальном давлении может быть признаком вегето-сосудистой дистонии, интоксикации, повышения температуры тела. Снизить пульс помогут народные и медикаментозные средства, регулирующие деятельность вегетативной нервной системы при ВСД, жаропонижающие препараты при лихорадке и лекарства, направленные на уменьшение симптомов интоксикации, в общем, воздействие на причину – уберет тахикардию.
- Учащенный пульс при повышенном давлении может быть следствием различных физиологических и патологических состояний (неадекватная физическая нагрузка, сильный стресс, эндокринные расстройства, заболевания сердца и сосудов). Тактика врача и пациента: обследование, выяснение причины, лечение основного заболевания.
- Низкое давление и высокий пульс могут стать симптомами очень серьезного расстройства здоровья, например, проявлением развития кардиогенного шока при сердечной патологии или геморрагического шока в случае большой кровопотери, при чем, чем ниже АД и выше ЧСС, тем тяжелее состояние больного. Однозначно: снизить пульс, повышение которого вызвано данными обстоятельствами, самостоятельно не получиться не только у пациента, но и у его родственников. Подобная ситуация требует безотлагательных мер (вызов «103»).
Высокий пульс, впервые возникший без всякой причины, можно попробовать успокоить каплями боярышника, пустырника, валерианы, пиона, корвалола (что есть под рукой). Повторение приступа должно стать поводом для посещения врача, который выяснит причину и назначит медикаментозные средства, воздействующие именно на эту форму тахикардии.
Низкий пульс
Причины низкого пульса тоже могут быть функциональными (о спортсменах говорилось выше, когда низкий пульс при нормальном давлении не является признаком заболевания), или вытекать из различных патологических процессов:
- Вагусные влияния (вагус — блуждающий нерв), снижение тонуса симпатического отдела нервной системы. Такое явление можно наблюдать у каждого здорового человека, например, во время сна (низкий пульс при нормальном давлении),
- При вегето-сосудистой дистонии, в случае некоторых эндокринных расстройств, то есть, в самых разных и физиологических, и патологических состояниях;
- Кислородное голодание и его местное влияние на синусовый узел;
- Синдром слабости синусового узла (СССУ), атриовентрикулярные блокады;
- Инфаркт миокарда;

- Токсикоинфекции, отравления фосфорорганическими веществами;
- Язвенная болезнь желудка и 12-перстной кишки;
- Черепно-мозговые травмы, менингит, отек, опухоль мозга, субарахноидальное кровоизлияние;
- Прием препаратов наперстянки;
- Побочный эффект или передозировка антиаритмических, гипотензивных и других лекарственных средств;
- Гипофункция щитовидной железы (микседема);
- Гепатит, брюшной тиф, сепсис.
В подавляющем большинстве случаев низкий пульс (брадикардия) рассматривается как серьезная патология, которая требует немедленного обследования на предмет выявления причины, своевременно начатого лечения, а иной раз – экстренной медицинской помощи (синдром слабости синусового узла, атриовентрикулярные блокады, инфаркт миокарда и др.).
Низкий пульс и высокое давление – подобные симптомы иногда появляются у гипертоников, принимающих препараты для снижения артериального давления, которые одновременно назначаются при различных нарушениях ритма, бета-блокаторы, например.
Кратко об измерении пульса
Может быть, только на первый взгляд кажется, что нет ничего проще, чем измерить пульс у себя или у другого человека. Скорее всего, это действительно так, если подобную процедуру требуется провести у человека молодого, здорового, спокойного, отдохнувшего. Можно заранее предположить, что пульс у него будет четкий, ритмичный, хорошего наполнения и напряжения. Будучи уверенным, что большинство людей неплохо знает теорию и прекрасно справляется с задачей на практике, автор позволит себе лишь вкратце напомнить технику измерения пульса.
Измерить пульс можно не только на лучевой артерии, для подобного исследования подойдет любая крупная артерия (височная, сонная, локтевая, плечевая, подмышечная, подколенная, бедренная). Кстати, иногда попутно можно обнаружить венозный пульс и крайне редко прекапиллярный (для определения таких видов пульса нужны специальные приспособления и знания техники измерения). При определении не следует забывать, что в вертикальном положении тела ЧСС будет выше, чем в положении лежа и что интенсивная физическая нагрузка ускорит пульс.
Для измерения пульса:
- Обычно используют лучевую артерию, на которую кладут 4 пальца руки (большой палец должен находиться на тыльной стороне конечности).
- Не следует пытаться уловить пульсовые колебания только одним пальцем – ошибка наверняка обеспечена, как минимум в опыте должно быть задействовано два пальца.
- Не рекомендуется излишне надавливать на артериальный сосуд, поскольку его пережатие приведет к исчезновению пульса и измерение придется начинать заново.
- Измерять пульс правильно нужно в течение одной минуты, измерение за 15 секунд и умножение результата на 4 может привести к ошибке, ведь даже за это время частота пульсовых колебаний может измениться.
Вот такая нехитрая техника измерения пульса, который о многом-многом может рассказать.
Видео: пульс в программе «Жить Здорово!»
Чем опасен микроинсульт и какие у него последствия
- Инсульт и микроинсульт – в чем различия
- По каким признакам можно распознать болезнь
- Половые различия симптоматики микроинсульта
- Предпосылки нарушения работоспособности сосудов
- Кто находится в группе риска
- На что надо обратить внимание
- Первая помощь пострадавшему
- Как лечат нарушения функций мозга
- Последствия микроинсульта у человека
- Профилактические мероприятия
При всей популярности термина «микроинсульт» официальная медицина такого диагноза не знает. Под этим благозвучным словом медики понимают транзисторную ишемическую атаку (ТИА) или временное нарушение мозгового кровотока – первый сигнал организма о грядущем обширном инфаркте мозга.
Невзирая на безобидную приставку, микроинсульт – серьезная причина для пересмотра образа жизни и более внимательного отношения к своему здоровью. Мнение, что это заболевание характерно для больных зрелого возраста с изношенными сосудами, ошибочно. Болезнь с каждым годом молодеет и может застать врасплох даже тридцатилетних.
Основные признаки надвигающегося микроинсульта способны определить не все, так как тошнота, головная боль, кратковременная частичная потеря зрения, «мушки» в глазах – признаки многих недугов. На подобные симптомы, надвигающиеся за несколько минут и проходящие в течение нескольких часов, мы часто не обращаем внимания и микроинсульт переживаем на ногах, увеличивая риск его повторения с более тяжелыми последствиями.
У многих пострадавших после первого микроинсульта в течение года развивается полноценный инфаркт мозговых тканей. Что такое микроинсульт и чем он опасен, должны знать все, ведь только своевременная госпитализация может помочь больному пережить кризис без тяжелых осложнений.
Инсульт и микроинсульт – в чем различия
Состояние, спровоцированное ухудшением мозгового кровообращения, кровоизлиянием в ткани мозга известно всем. Из-за сокращения притока крови либо разрыва сосудов клетки мозга погибают. Последствия необратимы – от нарушения речи и паралича тела до смертельного исхода. Согласно медицинской статистике, в России каждый год выявляют 400 тысяч больных с инсультом, 35% случаев оказываются смертельными.
Микроинсульт головного мозга – это частный случай нарушения мозгового кровотока с поражением сосудистой системы. Разрушаются при резком сужении кровяного русла или закупорке атеросклеротической бляшкой, как правило, мелкие сосуды и небольшие зоны их скопления.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Главное отличие заболеваний – кратковременность: ТИА проявляется несколько минут или часов. Потом возможности мозга в большей степени восстанавливаются. В то время как при обычном инсульте последствия, как правило, необратимы. Несвоевременно диагностированный микроинсульт – частое явление.
Коварство болезни в том, что пострадавший не всегда понимает, что с ним происходит. Так как область поражения незначительна, шансы на полноценное восстановление при обращении за медицинской помощью в первые три часа велики. После исчезновения тромба пострадавший испытывает значительное облегчение. При инсульте закупорка сосудистого русла сохраняется.
На видео – консультация профессора Е. Малышевой о том, как отличить инсульт от микроинсульта.
По каким признакам можно распознать болезнь
Если один симптом еще можно пропустить и списать на общее недомогание, то совокупность нескольких признаков – верный звонок организма об ишемической транзисторной атаке.
- Онемение лица, рук, ног с полной потерей чувствительности, отсутствие контроля над мимическими мышцами;
- Слабость конечностей больше проявляется на одной стороне тела;
- Асимметричные черты лица (опущенное веко, перекошеный рот);
- Нарушение координации, сложности при передвижении (походка пьяного человека);
- Раздвоение зрения, не позволяющее видеть объект одновременно двумя глазами;
- Кратковременная потеря зрения с мерцанием белых или черных точек перед глазами;
- Неожиданно возникающий шум в голове и боли в лобной части, которым нет объяснения;
- Короткий обморок;
- Нарушение речевых функций: речь нечленораздельная, картавая, шепелявая, прерывистая; язык ощущается как распухший и неуправляемый;
- В горле – постоянный ком, который невозможно проглотить;
- Болезненное восприятие резких звуков, запахов и яркого освещения;
- Вероятность появления рвотного рефлекса;
- Озноб и «гусиная кожа» при нормальной температуре;
- Высокое кровяное давление – защитная реакция организма;
- Необъяснимая усталость.
Некоторые признаки микроинсульта (потеря зрения, асимметричные черты лица) зависят от зоны поражения. При проблемах в левом полушарии признаки заметны на правой половине тела, и наоборот.
ТИА можно увидеть на МРТ: на мониторе наблюдают точечные кровоизлияния. МРТ позволяет медикам дифференцировать патологические нарушения – опухоли, некроз тканей. Магнитно-резонансный метод дает врачу больше информации, чем компьютерная томография.
Симптомы микроинсульта имеют одноразовый характер и выявляются, как правило, после резкого перепада кровяного давления. Из указанного перечня могут проявиться не все признаки.
Половые различия симптоматики микроинсульта
Организм мужчины и женщины имеет свои функциональные особенности, поэтому риски и симптомы женского и мужского вариантов болезни тоже отличаются.
Микроинсульт у женщин
Женщин природа наделила большей склонностью к развитию микроинсульта и его «старшего брата». Физиологические характеристики организма обеспечивают высокий риск формирования тромбов и патологий сосудов.
Выявить первые признаки ТИА у женщин сложнее, так как многие из них можно спутать с проявлениями гормональных расстройств. Женщины эмоционально реагируют на стресс и зацикливаются на проблемах. Это увеличивает шанс попадания в группу риска. Для этого варианта микроинсульта характерны такие симптомы или первые признаки у женщин:
- Онемение лицевых мимических мышц лица или его половины;
- Ощущение покалывания в руках или ногах;
- Гиперемия лица, учащенное дыхание;
- Судорожные сокращения мышц;
- Симптом «гусиных» кожных покровов при нормальной температуре;
- Сложности с построением связных предложений;
- Неожиданная и острая боль в голове;
- Потемнение в глазах.
Иногда у женщин проявления ТИА иные:
- Неожиданная икота;
- Депрессия, неконтролируемые эмоции;
- Резкая боль в руке или ноге;
- Диспептические расстройства;
- Потеря ориентации или сознания;
- Болевые ощущения в грудной клетке;
- Жажда и сухость во рту;
- Приступы удушья;
- Резкое ускорение сердцебиения.
Особенности проявления приступа у мужчин
Есть признаки микроинсульта, которые чаще проявляются у мужчин:
- Спутанное сознание;
- Резкая бесконтрольная слабость, усталость, сонливость;
- Потеря слуха;
- Неустойчивая походка;
- Неадекватное восприятие окружающих;
- Нечленораздельная речь;
- Неожиданные головные боли.
Кроме типичных признаков, встречаются и малораспространенные симптомы микроинсульта у мужчин, схожие с женским типом. Как у мужчин, так и у женщин случается абсолютное отсутствие внешних проявлений микроинсульта.
Предпосылки нарушения работоспособности сосудов
Причины, провоцирующие развитие микроинсульта, – стандартные, их можно применить и к другим болезням сердца и сосудов.
- Систематическое переедание, несбалансированный рацион питания с большим содержанием животных жиров;
- Лишний вес;
- Злоупотребление спиртными напитками и курение;
- Сидячий образ жизни, гиподинамия;
- Регулярное переутомление;
- Болезненная реакция на стрессы;
- Непосильные нагрузки;
- Неблагоприятная экологическая обстановка;
- Перенесенные кардиологические операции (например, установка клапана сердца);
- Холодный климат (способствует росту АД);
- Резкая смена погоды и климата.
Провоцируют микроинсульт и некоторые болезни:
- Некомпенсированный сахарный диабет (при перепадах глюкозы);
- Атеросклероз в стадии прогрессирования (снижает диаметр просвета сосудов);
- Нарушение мозгового кровотока, переходящее в сердце;
- Поражения сердечных клапанов инфекционной или ревматической природы (способствуют их разрушению);
- Врожденные пороки сердца;
- Инфаркт миокарда – причина ТИА, осложняющая ее диагностику;
- Артерииты (воспалительный процесс, затрагивающий внутренние стенки сосудов);
- Тромбоз;
- Аритмии – при нарушении сердцебиения возникают микротромбы, закупоривающие сосуды мозга (аритмия снижает давление, ухудшает мозговой кровоток);
- Онкологические проблемы;
- Гипертонические заболевания своей яркой симптоматикой затмевают все признаки микроинсульта;
- Апноэ (остановка дыхания во время сна на 10 секунд и более).
Кто находится в группе риска
Все перечисленные категории пациентов и лица, ведущие нездоровый образ жизни, автоматически попадают в этот печальный список.
Возраст – далеко не самый главный критерий: во время сессии при перегрузке мозга микроинсульт может случиться и у студентов. В целом у женщин вероятность развития ТИА возрастает после 60-ти, у мужчин – после 40-ка. В группе риска:
- Гипертоники и больные стенокардией. Повышенное АД – главный провокатор приступа.
- Микроинсульт имеет наследственную природу, если в семье были больные с инсультом или инфарктом миокарда, генетическая предрасположенность есть у всех членов семьи автоматически.
- У беременных активно растет и сокращается матка, есть риск и у женщин, использующих противозачаточные препараты.
- Пациенты с болезнями крови (высокая свертываемость, тромбозы).
- Неконтролируемый сахарный диабет способен провоцировать закупорку сосудов мозга.
- При ожирении тела гипертония – не редкость, а, значит, есть склонность к микроинсультам.
- Больные с диагнозами ишемическая атака, нарушение мозгового кровообращения, гипертонический криз также в зоне риска.
- Злоупотребление спиртными напитками и табаком, прием наркотических препаратов провоцируют приступ уже в молодом возрасте.
- Пациенты с жалобами на частую головную боль и метеозависимость от капризов погоды больше других подвержены проблемам с сосудами.
На что надо обратить внимание
Иногда приступ проще распознать со стороны, чем сориентироваться самому пострадавшему. Как определить микроинсульт, какие признаки можно увидеть первыми?
- Человек неожиданно замолчал или речь его стала бессвязной;
- Вам приходится переспрашивать его многократно;
- На обращение он не реагирует, у него растерянный вид, прострация;
- Внезапно он уронил предмет, который до сих пор крепко удерживал;
- Пострадавший не может сразу его поднять;
- Его мучает приступ икоты;
- Все его движения напоминают состояние алкогольного опьянения.
Первая помощь пострадавшему
Признаки микроинсульта меняются в зависимости от локализации очага и половой принадлежности пострадавшего. При внешнем осмотре внутренне кровотечение не диагностируется, поэтому в случае обнаружения перечисленных симптомов надо вызвать неотложку. Первая помощь пострадавшему от микроинсульта аналогична пациенту с инсультом. Главная ее цель – остановить поражение мозга, свести к минимуму последствия:
- Пострадавшему создают абсолютный покой. Его укладывают на высокие подушки, чтобы голова была приподнята на 30⁰.
- Если есть тесная, неудобная одежда, ее надо снять или расстегнуть.
- Комнату следует постоянно проветривать.
- При появлении приступов тошноты повернуть голову на бок, чтобы рвотные массы не попали в дыхательные пути.
- Измерьте больному кровяное давление. Если оно повышенное, дайте ему привычный для него препарат.
- Если позволяют условия и состояние пациента, можно сделать горячую ванночку для ног.
- Человека надо, прежде всего, успокоить: подходит любое растительное средство (боярышник, валериана).
- К затылку можно приложить лед.
- Следить, чтобы пострадавший не вставал, не делал резких движений.
- Полезен легкий массаж головы: круговые поглаживания по направлению от висков к затылку, от темечка – к плечу, потом – к коленям.
- Нельзя давать больному спазмолитики.
Даже если больной чувствует себя лучше, и признаков микроинсульта нет, медицинская помощь необходима. Выявить нарушения кровоснабжения мозга дома, без соответствующей подготовки, невозможно. Разработаны методы патологоанатомического исследования, которые дают возможность точно диагностировать мелкоточечное кровоизлияние.
Как лечат нарушения функций мозга
При микроинсульте в первые часы клети отмирают, но так как масштабы повреждений незначительны, ткани мозга и утраченные функции постепенно восстанавливаются. Для полного восстановления пострадавшего надо доставить в больницу в течение 3-х часов после приступа. Методика базируется на необходимости восстановить мозговой кровоток в пораженной области. Чтобы подобрать оптимальную схему терапии, важно изучить историю болезни – жалобы, используемые лекарства.
Микроинсульт лечение предполагает комплексное:
- Средствами, расширяющими сосуды и улучшающими кровоток (Инстенон, Ксантинол) ;
- Медикаментами, восстанавливающими обменные процессы и микроциркуляцию в сосудах;
- Лекарствами, предупреждающими слияние тромбоцитов и накопление их на стенках сосудов типа Тиклопидина и Дипиридамола;
- Метаболическими препаратами, помогающими насытить кровь кислородом (Мексикор и Актовегин);
- Ноотропами, улучшающими мозговую активность типа Циннаризина;
- Средствами, контролирующими АД.
Главная цель терапии – предупреждение нового приступа. Если микроинсульт выявлен у новорожденного (такое бывает при продолжительной гипоксии мозга), курс лечения подбирают с особой тщательностью, так как многие препараты слишком агрессивны для ЖКТ и сердечно-сосудистой системы младенца. Параллельно назначают поддерживающую терапию.
Признаки детского микроинсульта часто игнорируются, пока не проявятся серьезные неврологические симптомы. Только квалифицированная помощь на раннем этапе поможет добиться сокращения ущерба здоровью.
На этапе реабилитации рекомендованы физиотерапия, массаж, занятия с логопедом, лечебная гимнастика. Сбалансированное диетическое питание и соблюдение принципов здорового образа жизни обязательны после микроинсульта. Американские исследователи считают, что эффективным инструментом для восстановления возможностей мозга служат сосновые шишки.
С патологическими изменениями головного мозга активно борется и гирудотерапия. Лечебные пиявки нормализуют кровоток, освобождают сосуды от тромбов. Сеансы проводятся только в специализированных центрах. Процедура противопоказана беременным.
Чтобы исключить риск рецидива, пострадавший должен какое-то время наблюдаться у врача. Важно устранить причину, спровоцировавшую микроинсульт (свести к минимуму стрессовые ситуации, уменьшить физическую активность и т.п.). Если микроинсульт был следствием какой-то болезни, основное внимание уделяют очаговой причине.
Последствия микроинсульта у человека
Проявления инсульта часто оправдывают усталостью, перенапряжением на работе, депрессивными состояниями («не с той ноги встал», «опять магнитная буря» и т.п.). Даже если симптомы микроинсульта четко не выражены, его последствия могут быть значительными: ухудшение памяти и внимания, немотивированная агрессия или раздражительность, эмоциональная лабильность.
Психоэмоциональные нарушения больше свойственны женщинам. У мужчин нарушение мозгового кровоснабжения иногда проявляется половой дисфункцией и сбоями в работе внутренних органов. При правостороннем микроинсульте возможен паралич конечностей.
По данным медицинской статистики после приступа микроинсульта в течение первых 12 часов 10% больных получают осложнение в виде инсульта. Еще у 20 % аналогичный диагноз возникает в течение 3-х месяцев. Более 10% больных этой категории переносят инфаркт миокарда в течение года. У 30% пострадавших инсульт развивается на протяжении последующих 6-ти лет.
Прогнозы на восстановление после микроинсульта зависят от его причин:
- Если она на поверхности (лишний вес, стрессы), то устранение провокаторов станет лучшей профилактикой рецидивов и осложнений;
- Если причиной было конкретное заболевание, разрабатывается схема для его лечения.
Доказано, что единственный микроинсульт не исключает возможности развития обширного инсульта (вероятность – 1 из 10 случаев), который наносит непоправимый ущерб здоровью. Инсульт, перенесенный на ногах, ничем себя не проявляет. Это усложняет диагностику и часто служит причиной возникновения тяжелых осложнений.
Выздоровление ускорит устранение причин, провоцировавших приступ. Подробнее о том, что делать после микроинсульта, на этом видео.
Профилактические мероприятия
Первый микроинсульт – это предупреждение организма, свидетельствующее о том, что здоровью надо уделять больше внимания. Свести к минимуму риск развития микроинсульта помогут меры профилактики:
- Мониторинг АД – обязательное условие эффективной профилактики, так как повышенное кровяное давление является главной причиной микроинсультов.
- Контроль над вредными привычками существенно снижает вероятность приступа. Алкоголь после микроинсульта противопоказан.
- Сбалансированный рацион питания, предупреждающий ожирение, – еще одно обязательное условие в комплексе профилактических мер. Невролог и диетолог составляют рекомендации в каждом конкретном случае.
- Регулярная дозированная физическая активность не просто укрепляет здоровье и тело, но и сохраняет работоспособность сосудов головного мозга. Полезны такие нагрузки как массаж, мануальная терапия, бассейн, йога.
- Грамотный выход из стрессовых ситуаций и полноценный ночной отдых – важный компонент успеха профилактики.
Народные методы лечения не заменяют официальную медицину, но помогают бороться с атеросклерозом и повышенным давлением. Вот один из проверенных рецептов средства, улучшающего мозговое кровообращение и эластичность сосудов:
- 200г измельченного чеснока заливают оливковым маслом (0,5л).
- Настаивают 10 дней в темном месте.
- Употребляют по 1 ч. л. перед едой на протяжении 3-х недель.
Параллельно больной принимает лекарства для контроля АД, поэтому с лечащим врачом надо согласовать дополнительные процедуры, ведь самолечение может быть опасно.
Несмотря на меньшую степень риска для здоровья при микроинсульте (по сравнению с инсультом), лечить его надо оперативно и обязательно в условиях медицинского стационара. Самолечение возможно только как первая помощь пострадавшему.
Другие варианты не просто неэффективны, но и опасны. Распознавать симптомы микроинсульта, знать способы его профилактики надо обязательно: возможно, однажды эти навыки спасут чью-то жизнь.
При какой температуре сворачивается белок в крови человека
Может ли кровь вскипеть прямо в организме? Любопытный вопрос, на который мы постараемся дать ответ в этой статье.
Кровь является жидкой подвижной соединительной тканью внутренней среды организма. Состоит из жидкой среды — плазмы и взвешенных в ней форменных элементов-клеток — лейкоцитов, постклеточных структур (эритроцитов) и тромбоцитов (кровяные пластинки). Это важнейшая жидкость организма, поэтому вопросы о крови всегда волновали людей: при какой температуре сворачивается кровь, состав крови и ее качество, необходимое количество ее в организме, как остановить кровотечение — все это надо знать и полученные знания при необходимости суметь применить на практике.
Этот процесс не имеет ничего общего с романтическими любовными переживаниями. Он начинается при температуре тела от 44-45 градусов и выше, при этих условиях начинается денатурация, то есть белок крови сворачивается. Все из нас видели кипящее молоко и яйца-пашот, аналогичный процесс происходит и здесь.
Кипение — образование в жидкости пузырьков с газом. Стоит помнить о том, что при любых обстоятельствах при резком понижении давления газ, растворенный во всех жидкостях, конденсируется в пузырьки. Поэтому о перепадах давления, которые не связаны с температурой кипения крови, важно помнить как тем, кто опускается на большую глубину, так и тем, кто поднимается на значительную высоту. Резко всплывать ни в коем случае нельзя — все слышали о кессонной болезни, смысл которой заключается в том, что кровь при резком всплытии с глубины вскипает пузырьками азота. Явление не связано с температурой тела, оно возникает при быстром подъеме с глубины. При этом возможен даже летальный исход, но и без него последствия для организма будут очень тяжелыми. На всех современных водолазных ботах есть барокамеры, куда помещают резко всплывшего водолаза, чтобы немедленно прекратить кипение крови.
Что значит гипертермия (высокая температура) для организма? Это механизм защиты от патогенного возбудителя. При аварийной ситуации происходит выработка веществ-пирогенов, отвечающих за подъем температуры. При повышении температуры тела до 39 градусов усиливается выработка интерферона и лейкоцитов, при этой температуре начинается гибель и замедление процессов жизнедеятельности многих инфекционных возбудителей.
Различают повышенную температуру до 39 градусов и высокую, превышающую этот показатель. Когда говорят о температуре кипения крови, имеют в виду гиперпиретическую температуру — свыше 41 градуса.
При 42,5 градуса развивается необратимый процесс нарушения обмена веществ в клетках мозга. А при какой температуре сворачивается кровь? По достижении 45 градусов начинается процесс денатурации белка клеток всего организма, который, к сожалению, приводит к летальному исходу, если срочно не принять мер. Поэтому при болезни очень внимательно отнеситесь к данным на градуснике. Температура 40 у ребенка и взрослого — это порог, до которого процессы могут протекать с пользой для организма, активизируя его защитные силы, а гиперпиретическая температура опасна для жизни человека.
Оно осуществляется по замкнутой сосудистой системе, ее циркуляция происходит под действием силы работы сердца, которое ритмически сокращается. Нормальный объем крови в мужском организме составляет 5,2 литра, в женском — 3,9 литра. Для сравнения — объем крови новорожденного составляет 200-350 мл.
Теперь, когда понятно, при каких обстоятельствах и при какой температуре закипает кровь у человека, давайте исследуем состав главной жидкости нашего организма. Совокупная масса крови составляет примерно 8 % от общей массы тела. Состав крови представлен клетками, клеточными фрагментами и плазмой — водным раствором. Доля клеточных элементов — гематокрита — в общем объеме крови составляет порядка половины, а точнее, 45 процентов.
Самая главная жидкость нашего организма служит для него транспортным средством, переносящим важные вещества, благодаря крови поддерживается правильный баланс внутри нас под названием гомеостаз. Кровь также играет основную роль в защите организма от чужеродных веществ.
В замкнутой системе кровеносных сосудов кровь выполняет набор разнообразных функций.
- Транспортная, подразделяющаяся на: дыхательную (кислород переносится от легких ко всем тканям, а углекислый газ переносится от тканей к легким), питательную (вещества доставляются кровью к клеткам тканей), экскреторную (кровь выводит лишние продукты обмена веществ), терморегулирующую (регулирует температуру тела), регуляторную (перенос гормонов (сигнальных веществ, образующихся в органах), кровь является связующей между различными системами и отдельными органами.
- Кровь защищает наш организм от чужеродных тел.
- Функция поддержания постоянства внутренней среды организма — баланса кислот и щелочей, электролитов и воды.
- Механическая, обеспечивающая прилив крови к органам. Понятно, что по достижении температуры кипения крови все ее функции также сводятся к нулю.
Это кислород и диоксид углерода. С помощью крови происходит доставка необходимых питательных веществ к печени и остальным органам после того, как они будут всосаны в кишечник.
Благодаря этому обеспечивается снабжение органов, происходит обмен веществ в тканях, кроме того, осуществляется вывод продуктов распада от процессов метаболизма почками, легкими и печенью. Кровь переносит также и гормоны по организму.
За счет клеток иммунной системы и антител обеспечивается защита организма от чужеродных молекул. Для предотвращения сильной кровопотери в организме работает система физиологического свертывания крови.
От белкового состава плазмы (при нормальном соотношении альбуминов больше, чем глобулинов) зависят суспензионные свойства крови.
С наличием белков в плазме связаны коллоидные свойства крови. Поскольку молекулы белка могут удерживать воду, свойства обеспечивают постоянство жидкого состава крови.
От содержания анионов и катионов зависят электролитные свойства, определяемые осмотическим давлением крови.
В плазме крови здорового человека содержится порядка 8 % белков, из которых доля сывороточного альбумина составляет 4 %, сывороточного глобулина — 2,8 %, фибриногена — 0,4 %. Процент содержание минеральных солей в плазме приблизительно равен 0,9-0,95 %, взятая натощак глюкозная проба в норме показывает 3,6-5,55 ммоль/литр.
Какая температура опасна для человека, так это та, при которой белок крови сворачивается, но и соотношение кровяных клеток и их количество также являются важнейшими показателями здоровья человека. Что касается содержания гемоглобина, то у мужчин его нормальная доля составляет до 8,1 ммоль/литр, а у женщин — до 7,4 ммоль/литр. Число эритроцитов в 1 мм³ крови: у мужчин — 4,5-5 миллионов клеток, у женщин от 4 до 4,5 миллиона. Количество тромбоцитов в 1 кубическом миллиметре 180-320 тысяч клеток, лейкоцитов — 6-9 тысяч.
Форменные кровяные элементы (эритроциты, тромбоциты, лейкоциты) занимают 46 % ее состава, плазма — 54 %.
Какая температура опасна для крови? Предназначенную для донорства жидкую кровь хранят при 4 градусах по Цельсию до трех недель, в таких условиях сохраняется порядка 70 % первоначального количества жизнеспособных эритроцитов. В отстоявшейся крови можно различить три слоя: верхний, образованный желтоватой плазмой, средний, серый, сравнительно тонкий, который составляют лейкоциты, самый нижний — эритроцитный слой.
Кровь имеет красную окраску благодаря эритроцитам. Они являются самыми многочисленными из форменных элементов. В зрелом состоянии эритроцит не содержит ядра. Срок их жизни, когда они циркулируют по организму — 120 дней, а затем они разрушаются в печени и селезенке. В состав эритроцитов входит железосодержащий белок — гемоглобин, благодаря которому обеспечивается основная функция эритроцитов — это транспорт кислорода и других газов. В легких человека гемоглобин связывает кислород, там он превращается в вещество светло-красного цвета оксигемоглобин. Далее, переходя в ткани, оксигемоглобин высвобождает кислород, образуется гемоглобин, кровь снова приобретает более насыщенный, темный оттенок. Карбогемоглобин из тканей в легкие переносит углекислый газ.
Их также называют кровяными пластинками, и эти клетки представляют собой часть цитоплазмы огромных клеток костного мозга, они ограничены клеточной мембраной. Благодаря совместной работе тромбоцитов с белками плазмы крови обеспечивается свертывание крови при повреждении кровеносного сосуда, это предотвращает кровопотерю.
Эти клетки отвечают за иммунитет, и их еще называют белыми кровяными тельцами. Их особенностью является то, что они способны к выходу в ткани за пределы кровяного русла. Главная функция лейкоцитов состоит в защите организма от чужеродных тел и соединений. Лейкоциты принимают активное участие в иммунных реакциях, выделяя особые Т-клетки, умеющие распознавать вирусы и вредоносные вещества, и клетки, которые борются с вредными веществами. В норме лейкоцитов в крови гораздо меньше, чем прочих элементов.
С точки зрения тканей организма плазма представляет собой важнейшее межклеточное вещество жидкой соединительной ткани, то есть крови.
В плазме содержится раствор электролитов, сигнальных веществ, метаболитов, питательных веществ, белков, следовых элементов, витаминов. Электролитный состав плазмы напоминает морскую воду, что может быть свидетельством эволюции форм жизни из моря.
Плазма в переводе с греческого языка означает «нечто сформированное, образованное». Жидкая часть крови содержит воду и взвеси — белки (альбумины, глобулины и фибриноген) и прочие соединения. Плазма почти на 90 % состоит из воды, на 2-3 % из неорганических веществ и примерно на 9 процентов из органических. В состав плазмы крови входят углекислый газ и кислород, ферменты, гормоны, медиаторы и витамины, то есть биологически активные вещества.
Наша кровь обновляется довольно часто, кроветворным органом является костный мозг, клетки которого расположены в тазовых и трубчатых костях. Смертельная температура в 45 градусов убивает нашу кровь, поэтому допускать даже малейшее возникновение возможности подъема температуры до подобного уровня недопустимо. Берегите свой организм, это храм вашей души. И берегите свою кровь. При температуре 40 у ребенка немедленно вызывайте скорую помощь, важна каждая секунда.
По материалам fb.ru
Мифы о высокой температуре
Повышение температуры тела может возникнуть от перегрева, при активной физической работе, при стрессах или сильных переживаниях.
Когда термометр показывает температуру выше 38 С, нам не только плохо, но и страшно. А у страха, как известно, глаза велики, поэтому о температуре и слагают мифы.
Чем тяжелее болезнь, тем выше температура
Подъём температуры зависит не от тяжести заболевания, а от особенностей организма. Чем младше человек, чем крепче иммунитет, тем сильнее у него температурная реакция. Почти без лихорадки протекают болезни у старых и истощённых людей со слабым иммунитетом.
Температура полезна — она сжигает вирусы и микробы
Патогенные микроорганизмы «сжигает» лишь весьма высокая температура – аж выше 41 C, которая точно достаточно вредна для организма. При температуре тела 41 С нагрузка на сердце возрастает в шесть раз. При температуре 42 C в организме начинает сворачиваться белок.
Температура поднимается только во время болезни
Физиологическое повышение температуры (примерно до 37,5 C) возникает от перегрева, при активной физической работе, при стрессах или весьма сильных переживаниях. А у детей температура вообще может повыситься от сильного плача, тёплой одежды или слишком горячей еды.
Для некоторых людей повышенная температура — это норма. Исследователи из Мэрилендского университета, обследовав чуть больше сотни здоровых мужчин и женщин в возрасте от 18 до 50 лет, установили, что нормальная температура может варьироваться в пределах от 35,5 до 37,7 С.
Если болезнь протекает с высокой температурой, выздоровление наступает быстрее
Это хорошо лишь в отношении вирусных заболеваний — стремительное начало гриппа чаще всего заканчивается быстрым выздоровлением. Для многих заболеваний характерно стойкое, длительное повышение температуры.
Температуру можно определить, пощупав лоб и руки
Из-за испарины лоб может оставаться прохладным даже при очень высокой температуре. Тактильно температуру надёжнее определять в верхней части живота.
Текущая версия страницы пока
опытными участниками и может значительно отличаться от
, проверенной 3 декабря 2017; проверки требуют
Текущая версия страницы пока
опытными участниками и может значительно отличаться от
, проверенной 3 декабря 2017; проверки требуют
Свёртывание крови — это важнейший этап работы системы гемостаза, отвечающий за остановку кровотечения при повреждении сосудистой системы организма. Совокупность взаимодействующих между собой весьма сложным образом различных факторов свёртывания крови образует систему свёртывания крови.
Свёртыванию крови предшествует стадия первичного сосудисто-тромбоцитарного гемостаза. Этот первичный гемостаз почти целиком обусловлен сужением сосудов и механической закупоркой агрегатами тромбоцитов места повреждения сосудистой стенки. Характерное время для первичного гемостаза у здорового человека составляет 1—3 минуты. Собственно свёртыванием крови (гемокоагуляция, коагуляция, плазменный гемостаз, вторичный гемостаз) называют сложный биологический процесс образования в крови нитей белка фибрина, который полимеризуется и образует тромбы, в результате чего кровь теряет текучесть, приобретая творожистую консистенцию. Свёртывание крови у здорового человека происходит локально, в месте образования первичной тромбоцитарной пробки. Характерное время образования фибринового сгустка — около 10 минут. Свёртывание крови — ферментативный процесс.
Основоположником современной физиологической теории свёртывания крови является Александр Шмидт. В научных исследованиях XIX века, проведённых на базе Гематологического научного центра под руководством Атауллаханова Ф. И., было убедительно показано, что свёртывание крови представляет собой типичный автоволновой процесс, в котором существенная роль принадлежит эффектам бифуркационной памяти.
Фибриновый сгусток, полученный путём добавления тромбина в цельную кровь. Сканирующая электронная микроскопия.
Процесс гемостаза сводится к образованию тромбоцитарно-фибринового сгустка. Условно его разделяют на три стадии:
- временный (первичный) спазм сосудов;
- образование тромбоцитарной пробки за счёт адгезии и агрегации тромбоцитов;
- ретракция (сокращение и уплотнение) тромбоцитарной пробки.
Повреждение сосудов сопровождается немедленной активацией тромбоцитов. Адгезия (прилипание) тромбоцитов к волокнам соединительной ткани по краям раны обусловлена гликопротеином фактором Виллебранда. Одновременно с адгезией наступает агрегация тромбоцитов: активированные тромбоциты присоединяются к повреждённым тканям и к друг другу, формируя агрегаты, преграждающие путь потере крови. Появляется тромбоцитарная пробка.
Из тромбоцитов, подвергшихся адгезии и агрегации, усиленно секретируются различные биологически активные вещества (АДФ, адреналин, норадреналин и другие), которые приводят к вторичной, необратимой агрегации. Одновременно с высвобождением тромбоцитарных факторов происходит образование тромбина, который воздействует на фибриноген с образованием сети фибрина, в которой застревают отдельные эритроциты и лейкоциты – образуется так называемый тромбоцитарно-фибриновый сгусток (тромбоцитарная пробка). Благодаря контрактильному белку тромбостенину тромбоциты подтягиваются друг к другу, тромбоцитарная пробка сокращается и уплотняется, наступает её ретракция.
Классическая схема свёртывания крови по Моравицу (1905 год)
Процесс свёртывания крови представляет собой преимущественно проферментно-ферментный каскад, в котором проферменты, переходя в активное состояние, приобретают способность активировать другие факторы свёртывания крови. В самом простом виде процесс свёртывания крови может быть разделён на три фазы:
- фаза активации включает комплекс последовательных реакций, приводящих к образованию протромбиназы и переходу протромбина в тромбин;
- фаза коагуляции — образование фибрина из фибриногена;
- фаза ретракции — образование плотного фибринового сгустка.
Данная схема была описана ещё в 1905 году Моравицем и до сих пор не утратила своей актуальности.
В области детального понимания процесса свёртывания крови с 1905 года произошёл значительный прогресс. Открыты десятки новых белков и реакций, участвующих в процессе свёртывания крови, который имеет каскадный характер. Сложность этой системы обусловлена необходимостью регуляции данного процесса.
Современное представление с позиций физиологии каскада реакций, сопровождающих свёртывание крови, представлено на рис. 2 и 3. Вследствие разрушения тканевых клеток и активации тромбоцитов высвобождаются белки фосфолипопротеины, которые вместе с факторами плазмы Xa и Va, а также ионами Ca2+ образуют ферментный комплекс, который активирует протромбин. Если процесс свёртывания начинается под действием фосфолипопротеинов, выделяемых из клеток повреждённых сосудов или соединительной ткани, речь идёт о внешней системе свёртывания крови (внешний путь активации свёртывания, или путь тканевого фактора). Основными компонентами этого пути являются 2 белка: фактор VIIа и тканевый фактор, комплекс этих 2 белков называют также комплексом внешней теназы.
Если же инициация происходит под влиянием факторов свёртывания, присутствующих в плазме, используют термин внутренняя система свёртывания. Комплекс факторов IXа и VIIIa, формирующийся на поверхности активированных тромбоцитов, называют внутренней теназой. Таким образом, фактор X может активироваться как комплексом VIIa—TF (внешняя теназа), так и комплексом IXa—VIIIa (внутренняя теназа). Внешняя и внутренняя системы свёртывания крови дополняют друг друга.
В процессе адгезии форма тромбоцитов меняется — они становятся округлыми клетками с шиповидными отростками. Под влиянием АДФ (частично выделяется из повреждённых клеток) и адреналина способность тромбоцитов к агрегации повышается. При этом из них выделяются серотонин, катехоламины и ряд других веществ. Под их влиянием происходит сужение просвета повреждённых сосудов, возникает функциональная ишемия. В конечном итоге сосуды перекрываются массой тромбоцитов, прилипших к краям коллагеновых волокон по краям раны.
На этой стадии гемостаза под действием тканевого тромбопластина образуется тромбин. Именно он инициирует необратимую агрегацию тромбоцитов. Реагируя со специфическими рецепторами в мембране тромбоцитов, тромбин вызывает фосфорилирование внутриклеточных белков и высвобождение ионов Ca2+.
При наличии в крови ионов кальция под действием тромбина происходит полимеризация растворимого фибриногена (см. фибрин) и образование бесструктурной сети волокон нерастворимого фибрина. Начиная с этого момента в этих нитях начинают фильтроваться форменные элементы крови, создавая дополнительную жёсткость всей системе, и через некоторое время образуя тромбоцитарно-фибриновый сгусток (физиологический тромб), который закупоривает место разрыва, с одной стороны, предотвращая потерю крови, а с другой — блокируя поступление в кровь внешних веществ и микроорганизмов. На свёртывание крови влияет множество условий. Например, катионы ускоряют процесс, а анионы — замедляют. Кроме того, существуют вещества как полностью блокирующие свёртывание крови (гепарин, гирудин и другие), так и активирующие его (яд гюрзы, феракрил).
Врождённые нарушения системы свёртывания крови называют гемофилией.
Все многообразие клинических тестов свёртывающей системы крови можно разделить на две группы:
- глобальные (интегральные, общие) тесты;
- «локальные» (специфические) тесты.
Глобальные тесты характеризуют результат работы всего каскада свёртывания. Они подходят для диагностики общего состояния свёртывающей системы крови и выраженности патологий, с одновременным учётом всех привходящих факторов влияний. Глобальные методы играют ключевую роль на первой стадии диагностики: они дают интегральную картину происходящих изменений в свёртывающей системе и позволяют предсказывать тенденцию к гипер- или гипокоагуляции в целом. «Локальные» тесты характеризуют результат работы отдельных звеньев каскада свёртывающей системы крови, а также отдельных факторов свёртывания. Они незаменимы для возможного уточнения локализации патологии с точностью до фактора свёртывания. Для получения полной картины работы гемостаза у пациента врач должен иметь возможность выбирать, какой тест ему необходим.
- определение времени свёртывания цельной крови (метод Мас-Магро или Метод Моравица);
- тромбоэластография;
- тест генерации тромбина (тромбиновый потенциал, эндогенный тромбиновый потенциал);
- тромбодинамика.
- активированное частичное тромбопластиновое время (АЧТВ);
- тест протромбинового времени (или протромбиновый тест, МНО, ПВ);
- узкоспециализированные методы для выявления изменений в концентрации отдельных факторов.
Все методы, измеряющие промежуток времени с момента добавления реагента (активатора, запускающего процесс свёртывания) до формирования фибринового сгустка в исследуемой плазме, относятся к клоттинговым методам (от англ. сlot — сгусток).
Нарушения свертываемости крови могут быть обусловлены дефицитом одного или нескольких факторов свертывания крови, появлением в циркулирующей крови их иммунных ингибиторов
Примеры нарушений свёртывания крови:
- гемофилия;
- заболевание Виллебранда;
- ДВС-синдром;
- Пурпура;
Главная жидкость человеческого организма, кровь, характеризуется рядом свойств, имеющих важнейшее значение для жизнедеятельности всех органов и систем. Одним из таких параметров является свертываемость крови, характеризующая способность организма предотвращать большие потери крови при нарушении целостности кровеносных сосудов путем образования сгустков или тромбов.
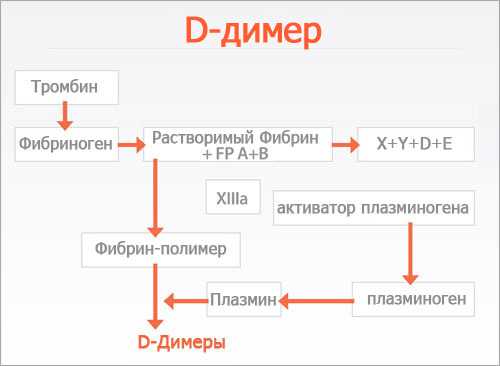
Ценность крови заключается в её уникальной способности доставлять питание и кислород до всех органов, обеспечивать их взаимодействие, эвакуировать из организма отработанные шлаки и токсины. Поэтому даже небольшая потеря крови становится угрозой для здоровья. Переход крови из жидкого в желеобразное состояние, то есть гемокоагуляция начинается с физико-химического изменения состава крови, а именно – с трансформации фибриногена, растворенного в плазме.
Какое же вещество является главенствующим при образовании сгустков крови? Повреждение сосудов является сигналом именно для фибриногена, который начинает трансформироваться, преобразуясь в нерастворимый фибрин в виде нитей. Эти нити, сплетаясь, образуют густую сеть, ячейки которой задерживают форменные элементы крови, создавая нерастворимый белок плазмы, образующий тромб.
В дальнейшем рана закрывается, сгусток уплотняется благодаря интенсивной работе тромбоцитов, края раны стягиваются и опасность нейтрализуется. Прозрачная желтоватая жидкость, выделяющаяся при уплотнении кровяного сгустка, называется сывороткой.
Процесс свертывания крови
Чтобы более наглядно представить этот процесс, можно вспомнить способ получения творога: коагуляция молочного белка казеина так же способствует образованию сыворотки. С течением времени рана рассасывается благодаря постепенному растворению сгустков фибрина в близлежащих тканях.
Тромбы или сгустки, образующиеся при таком процессе, разделяются на 3 типа:
- Белый тромб, образующийся из тромбоцитов и фибрина. Появляется в повреждениях с большой скоростью кровотока, преимущественно в артериях. Называется так потому, что эритроцитов в тромбе содержится следовое количество.
- Диссеминированное отложение фибрина образуется в очень мелких сосудах, капиллярах.
- Красный тромб. Свернутая кровь появляется только в отсутствии повреждений сосудистой стенки, при замедленном кровотоке.
Важнейшую роль в механизме свертываемости принадлежит ферментам. Впервые это заметили в 1861 году, и вынесли заключение о невозможности протекания процесса в отсутствие ферментов, а именно — тромбина. Так как свертывание связано переходом растворенного в плазме фибриногена в нерастворимый белок фибрин, это вещество является главным при процессах коагуляции.
У каждого из нас тромбин имеется в небольшом количестве в неактивном состоянии. Другое его название – протромбин. Он синтезируется печенью, взаимодействует с тромбопластином и солями кальция, превращаясь в активный тромбин. Ионы кальция имеются в плазме крови, а тромбопластин является продуктом разрушения тромбоцитов и других клеток.
Для предотвращения замедления реакции или её несовершения необходимо присутствие в определенной концентрации важнейших ферментов и белков. К примеру, известное генетическое заболевание гемофилия, при котором человек изнурен кровоточивостью и может потерять опасный объем крови из-за одной царапины, обусловлено тем, что участвующий в процессе глобулин крови не справляется со своей задачей из-за недостаточной концентрации.
Механизм свертывания кровик содержанию ↑
Процесс свертываемости крови представляет собой переходящие друг в друга три фазы:
- Первая фаза заключается в образовании тромбопластина. Именно он получает сигнал от поврежденных сосудов и запускает реакцию. Это самый сложный этап ввиду комплексного строения тромбопластина.
- Превращение неактивного фермента протромбина в активный тромбин.
- Заключительная фаза. Этим этапом заканчивается образование тромба. Происходит воздействие тромбина на фибриноген с участием ионов кальция, в результате чего получается фибрин (нерастворимый нитевидный белок), который и закрывает рану. Ионы кальция и белок тромбостенин уплотняют и закрепляют сгусток, в результате чего происходит ретракция тромба (уменьшение) почти наполовину за несколько часов. В дальнейшем происходит замещение раны соединительной тканью.
Каскадный процесс образования тромба достаточно сложен, так как в свертывании участвуют огромное количество разнообразных белков и ферментов. Эти необходимые, участвующие в процессе клетки (белки и ферменты), представляют собой факторы свёртывания крови, всего их известно 35, из которых 22 тромбоцитарные и 13 – плазменные.
Факторы, содержащиеся в плазме, принято обозначать римскими цифрами, а факторы тромбоцитов – арабскими. В обычном состоянии в организме присутствуют все эти факторы в неактивном состоянии, а при сосудистых повреждениях запускается процесс их быстрой активации, в результате чего наступает гемостаз, то есть остановка кровотечения.
Факторы плазмы имеют белковую природу и активируются при повреждениях сосудов. Они подразделяются на 2 группы:
- Зависимые от витамина К и образующиеся только в печени;
- Независимые от витамина К.
Также факторы могут обнаруживаться в лейкоцитах и эритроцитах, что обуславливает огромную физиологическую роль этих клеток в свёртывании крови.
Факторы сворачиваемости есть не только в крови, но и в других тканях. Фактор тромбопластин содержится в большом объеме в коре головного мозга, плаценте, легких.
Тромбоцитарные факторы выполняют следующие задачи в организме:
- Повышают скорость образования тромбина;
- Способствуют превращению фибриногена в нерастворимый фибрин;
- Рассасывают кровяной сгусток;
- Способствуют сужению сосудов;
- Принимают участие в нейтрализации антикоагулянтов;
- Способствуют «склеиванию» тромбоцитов, благодаря чему и наступает гемостаз.
Одним из главных показателей крови является коагулограмма – исследование, определяющее качество свертываемости. Врач всегда направит на это исследование, если у пациента имеются тромбозы, аутоиммунные нарушения, варикозная болезнь, неясной этиологии острые и хронические кровотечения. Также этот анализ нужен для необходимых случаев при операции и при беременности.
Реакция кровяного сгустка проводится путем забора крови из пальца и замера того времени, в течение которого кровотечение останавливается. Норма свертываемости – 3-4 минуты. Через 6 минут это уже должен быть студенистый сгусток. Если кровь извлекается из капилляров, то сгусток должен образоваться уже через 2 минуты.
У детей более быстрая сворачиваемость крови, чем у взрослых: кровь останавливается уже через 1,2 минуты, а тромб образуется по прошествии всего 2,5-5 минут.
Также при исследовании крови важное значение имеют измерения:
- Протромбина – белка, ответственного за механизмы свертывания. Его норма: 77-142%.
- Протромбинового индекса: отношение стандартного значения этого показателя к значению протромбина у пациента. Норма: 70-100%
- Протромбинового времени: периода времени, в течение которого совершается свертывание. У взрослых оно должно находиться в пределах 11-15 сек, у маленьких детей 13-17 сек. Является диагностическим методом при подозрении на гемофилию, ДВС-синдром.
- Тромбинового времени: показывает скорость образования тромба. Норма 14-21 сек.
- Фибриногена – белка, ответственного за тромбообразование, свидетельствующего об имеющемся воспалении в организме. В норме его должно быть в крови 2-4 г/л.
- Антитромбина – специфического белкового вещества, обеспечивающего рассасывание тромба.
В человеческом организме одновременно работают две системы, обеспечивающие процессы свертываемости: одна организует скорейшее наступление тромбообразования, чтобы свести кровопотери к нулю, другая же всячески этому препятствует и способствует поддержанию крови в жидкой фазе. Часто при определенных нарушениях здоровья происходит патологическая свертываемость крови внутри неповрежденных сосудов, что является большой опасностью, значительно превышающей опасность от кровоточивости. По этой причине возникают тромбозы сосудов головного мозга, легочной артерии и другие заболевания.
Важно, чтобы обе эти системы работали правильно и находились в состоянии прижизненного равновесия, при котором кровь будет сворачиваться только при повреждениях сосудов, а внутри неповрежденных будет оставаться жидкой.
к содержанию ↑Факторы препятствующие свертыванию крови
- Гепарин – особое вещество, препятствующее образованию тромбопластина, тем самым прекращающее процесс свертывания. Синтезируется в легких и печени.
- Фибролизин – белок, способствующий растворению фибрина.
- Приступы сильной боли.
- Низкая температура окружающей среды.
- Воздействия гирудина, фибринолизина.
- Прием лимоннокислого калия или натрия.
Важно при подозрениях на плохую свертываемость крови выявить причины ситуации, устранив риски тяжелых расстройств.
к содержанию ↑Когда нужно пройти обследования на свертываемость крови?
Стоит незамедлительно пройти диагностику состояния крови в следующих случаях:
- Если имеются трудности с остановкой кровотечения;
- Обнаружение на теле различных синюшных пятен;
- Возникновение обширных гематом после незначительного ушиба;
- Кровоточивость десен;
- Высокая частота кровотечений из носа.
Большинство родителей, услышав фразу «высокая температура», впадают в состояние, схожее с паникой. Такая реакция объясняется тем, что многие не знают, что повышение температуры зачастую оказывает благотворное действие на организм, но это происходит не всегда. Поэтому, чтобы понимать, когда же высокая температура у ребёнка является поводом для беспокойства, а когда она работает в пользу заболевшего, нужно более детально разобраться в механизмах и причинах ее появления.
При высокой температуре у ребенка многие родители впадают в панику.
Лихорадка – это своего рода защитная реакция. Таким образом организм пытается привести в равновесие уровень теплосодержания с температурой тела. Эта приспособленческая функция сформировалась у всех теплокровных животных в процессе эволюции. Когда в организме наблюдается высокая температура в нем активно проходит катаболизм – явление, при котором губительные микроорганизмы просто уничтожаются. Это хорошо видно на примере спирохет, пневмококков и гонококков. При температуре тела свыше 40 градусов они не могут существовать.
Использование при такой ситуации средств, которые приводят к снижению температуры, в некоторой степени «затормаживает» течение болезни. Под воздействием лекарств человеку становится легче, и он считает, что уже практически справился с недугом. Кроме того, что жаропонижающие средства не дают организму в полной мере бороться с болезнью, они могут вызвать в качестве побочных эффектов аллергию, негативно влиять на желудочно-кишечный тракт и привести к угнетению кроветворного ростка костного мозга.
Доказано, что повышенная температура заставляет лимфоциты и вирусы в процессе миграции сталкиваться друг с другом, образовывая связку «вирус-лимфоцит». Принудительное понижение температуры резко обрывает этот процесс, что в свою очередь может стать толчком к переходу заболевания из острой формы в хроническую.
При высокой температуре необходимо соблюдать особый режим питья.
Для нас сбивать температуру – это значит лечить. На таком утверждении воспитаны не только мы, но и наши родители. Поэтому когда у ребенка появляется повышенная температура, мы готовы затолкать в него горы жаропонижающего.
Мы наслышаны о способности крови сворачиваться, при температуре в 42 градуса, и возникновении судорог при высокой температуре. Но запомните — эти судороги, носящие название фебрильных, не несут смертельной опасности. Всемирная организация здравоохранения утверждает, что появление таких судорог вызвано не высокой температурой, а ее скачком или в сторону повышения или в сторону понижения. Поэтому применение лекарств от температуры может спровоцировать фибрильные судороги.
Жаропонижающие средства эффективны при тяжелых патологиях нервной и сердечно-сосудистой систем. Мы же пытаемся напичкать лекарствами и тогда когда это необходимо, и «на всякий случай» в целях профилактики. Такое бездумное употребление таблеток привело к тому, что у нас уже есть целое поколение «часто болеющих детей». Мы перестали надеяться на защитные механизмы организма, которые заложены нам природой. Для нас показателем лечения стал прием большого количества всевозможных медикаментов.
Наши предки знали о целительных свойствах бани, они считали, что парная справится с любой хворью. А мы ставим под сомнение факт того, что нагрев тела способствует выздоровлению.
Все дело в том, что как только мы поймем ненужность приема жаропонижающих лекарств, о целебном действии которых нам постоянно говорят яркие буклеты и телевизионная , фармацевтические компании начнут терпеть убытки. Поэтому мы на каждом углу слышим, что давать детям вкусные сиропы и пичкать их таблетками – значит заботиться о своих малышах.
Один из самых распространенных синтетических лекарственных средств. Его рекламу можно увидеть повсюду – оно и температуру снижает и боль уменьшает. Но зафиксированы случаи, когда прием этого препарата вызывает резкое снижение температуры, до критических отметок, параллельно снижая давление. Оно опасно для малышей с пороком сердца, внутричерепной гипертензией. Чрезмерное увлечение этим препаратом может повлечь за собой летальный исход для детей любого возраста.
Ещё один излюбленный препарат многих родителей. Ряд исследований, в которых анализировались данные о состоянии детей после приема этого препарата, выявили причинно-следственную связь между ним и появлением астмы. Причем частое использование парацетамола, в качестве лечебного препарата, в разы повышало риск появления не только астмы, но и экземы и риноконъюктивита.
Самый обычный аспирин, при приеме во время болезни гриппом вызванным вирусом В, провоцирует возникновение синдрома Рея (невралгический синдром) и влияет на печень. При вирусном заболевании сосуды человека расширяются, а кровь увеличивает свою свертываемость. Аспирин действует так же. В итоге мы удваиваем этот эффект и получаем тяжелейшие последствия такого лечения.
Аспирин (ацетилсалициловая кислота)
- Каждый раз, когда мы пытаемся принудительно сбить температуру, мы подавляем защитные свойства организма, и в следующий раз иммунитет не сможет дать отпор заболеванию.
- Иммунная система умнее нас – при болезни она реагирует на вредные вирусы и борется с ними путем повышения температуры. Сбивая ее, мы заставляем снова и снова наш организм повышать температуру. Таким образом, мы искусственно затягиваем процесс выздоровления, который бы прошел быстрее без нашего участия.
- Не всегда вмешиваясь в работу организма в период болезни, мы ему помогаем.
- Обезвоживание – это не результат высокой температуры, а вовремя не пополненный запас жидкости. Температура сама снизится, когда у организма будут для этого все предпосылки.
- Высокая температура при инфекции, во время простуды и при пищевом отравлении – это способ борьбы с недугом.
- Прислушивайтесь к реакции своего организма, уважайте его, запомните, что он знает, что делает. Ваша задача не мешать ему и не вредить. Те, кто правильно выходит из состояния болезни, практически не имеет недугов в хронической форме.
- Лучше использовать народные средства такие, как мед, ромашку, смородину, малину в помощь больному организму, чем отравлять его разрекламированными синтетическими лекарствами.
Для снятия высокой температуры можно использовать народные средства.
По материалам pohudenie-tut.ru
Большинство родителей, услышав фразу «высокая температура», впадают в состояние, схожее с паникой. Такая реакция объясняется тем, что многие не знают, что повышение температуры зачастую оказывает благотворное действие на организм, но это происходит не всегда. Поэтому, чтобы понимать, когда же высокая температура у ребёнка является поводом для беспокойства, а когда она работает в пользу заболевшего, нужно более детально разобраться в механизмах и причинах ее появления.
При высокой температуре у ребенка многие родители впадают в панику.
Лихорадка – это своего рода защитная реакция. Таким образом организм пытается привести в равновесие уровень теплосодержания с температурой тела. Эта приспособленческая функция сформировалась у всех теплокровных животных в процессе эволюции. Когда в организме наблюдается высокая температура в нем активно проходит катаболизм – явление, при котором губительные микроорганизмы просто уничтожаются. Это хорошо видно на примере спирохет, пневмококков и гонококков. При температуре тела свыше 40 градусов они не могут существовать.
Использование при такой ситуации средств, которые приводят к снижению температуры, в некоторой степени «затормаживает» течение болезни. Под воздействием лекарств человеку становится легче, и он считает, что уже практически справился с недугом. Кроме того, что жаропонижающие средства не дают организму в полной мере бороться с болезнью, они могут вызвать в качестве побочных эффектов аллергию, негативно влиять на желудочно-кишечный тракт и привести к угнетению кроветворного ростка костного мозга.
Доказано, что повышенная температура заставляет лимфоциты и вирусы в процессе миграции сталкиваться друг с другом, образовывая связку «вирус-лимфоцит». Принудительное понижение температуры резко обрывает этот процесс, что в свою очередь может стать толчком к переходу заболевания из острой формы в хроническую.
При высокой температуре необходимо соблюдать особый режим питья.
- Процесс повышения температуры сопряжен с инфекциями вирусного или бактериального характера. В большинстве своем организм может сам побороть болезнь без вмешательств извне. Такие недуги как грипп и простуда самые часто встречающиеся причины повышения температуры. И если врачом диагностировано одно из этих заболеваний, то даже отметка на градуснике 40,5 не должна вызывать особого беспокойства. В этом случае навредить может обезвоживание организма, поэтому в данной ситуации нужно соблюдать особый режим питья. Если вы убедите своего малыша выпивать стакан любой жидкости с интервалом час, то это будет самое лучшее, что вы сможете сделать для заболевшего крохи. Пить можно абсолютно все: чай, компоты, фруктовые соки и морсы.
- Если хватит сил и терпения, то можно провести небольшой эксперимент – не давать жаропонижающих, и тогда вы сами увидите, что столбик термометра не перешагнет отметку в 41 градус, да и такую экстремальную температуру вы скорее всего не зафиксируете. Препараты, призванные уменьшать лихорадку, врачи обычно назначают лишь потому, что на этом настаивают встревоженные родители, объясняя свое беспокойство опасением, что жар достигнет критических показателей. Поэтому, чтобы лишний раз не провоцировать очередной приступ паники и недоверия к доктору, стараются не озвучивать факт, что эти лекарства никак не влияют на течение заболевания и процесс выздоровления. К тому же, доктора прекрасно осведомлены о способности организма не допускать повышения температуры тела больше чем до 41 градуса.
- Всем взрослым следует запомнить, что использование во время заболевания лекарств, ведущих к снижению жара, применение водных растираний с той же целью, могут лишь усугубить картину течения болезни. При инфицировании повышение температуры, должно радовать родителей. Такая реакция тела является сигналом о том, что организм вступил в активную фазу борьбы с недугом, и теперь главное — не мешать ему справляться с поставленной задачей.
- Высокая температура – один из распространенных и главных симптомов при тяжелых заболеваниях при условии, что нет других нехарактерных признаков в виде отдышки, потери сознания, резкого изменения цвета кожного покрова (ярко выраженная бледность или даже синюшность в носогубном треугольнике). Температура при простудных заболеваниях не будет достигать опасных для жизни отметок.
- Повышенная температура не нуждается в дополнительных действиях кроме тех, о которых мы поговорим ниже. Не сбивайте лихорадку – это показатель качественной борьбы организма с возбудителями болезни, который приведет к полному выздоровлению.
- Если ваш малыш в первые два месяца жизни заболел, и у него наблюдается скачок температуры выше 37,7 градусов, тогда необходимо вызвать доктора. Такое отклонение от нормы может быть сигналом о том, что малыш был инфицирован еще в период нахождения в утробе матери или в его организм попала инфекция во время рождения. Повышенная температура у детей в этом возрасте не является характерной, поэтому лучше лишний раз посетить доктора и услышать, что поводов для опасений нет, чем упустить драгоценное время.
- Детям, которые перешагнули это возраст, при повышении температуры вызывать сию же секунду врача не нужно. Но когда вы видите, что к этому симптому добавились рвота, затрудненное дыхание, появился кашель и на таком фоне высокая температура держится больше трех дней – идите к врачу. Возможно, вы столкнулись с более опасным заболеванием, чем банальная простуда.
- Сигналом о том, что ребенку нужен врач, должны стать постоянная рвота, тремор мышц, неравномерное дыхание, даже если градусник показывает температуру в пределах нормы.
- Если вы видите, что ребенка знобит, не нужно его кутать – вы только навредите и заставите организм повышать еще больше температуру тела. Сам по себе озноб не несет опасности, он свидетельствует о том, что тело пытается приспособиться к повышенной температуре.
- Обеспечьте малышу постельный режим, но это не значит, что ему противопоказаны прогулки на свежем воздухе, при условии, что погода за окном не холодная. Нахождение на свежем воздухе лишь облегчит состояние ребенка и повысит ему настроение. Но в период таких целительных прогулок исключите подвижные игры.
- Если у вас есть все основания предполагать, что причины высокой температуры – это перегрев или любой вид отравления, немедленно доставьте своего малыша в больницу.
- Питание играет важную роль в процессе выздоровления. Давайте ребенку кушать все, что он попросит и в том количестве, в каком он хочет. Во время болезни в организме резко снижается количество углеводов, белков и жиров – их уничтожает недуг, поэтому малыш нуждается в пополнении запасов питательных веществ в большем количестве, чем когда он полностью здоров. У ребенка нет аппетита, и для вас накормить его обедом практически невыполнимая задача? Тогда давайте ему жидкую пищу в виде куриного бульона, а из питья предлагайте больше соков.
- Высокая температура сопровождается обезвоживанием организма. Не допускаете до этого состояния, восполняйте нехватку жидкости чаями, компотами, фруктовыми отварами. Чем чаще вы будете их давать малышу, тем лучше.
- И попробуйте взять на вооружение утверждение, авторство которого приписывают Гиппократу: «Дайте мне лихорадку, и я вылечу любую болезнь!»
Для нас сбивать температуру – это значит лечить. На таком утверждении воспитаны не только мы, но и наши родители. Поэтому когда у ребенка появляется повышенная температура, мы готовы затолкать в него горы жаропонижающего.
Мы наслышаны о способности крови сворачиваться, при температуре в 42 градуса, и возникновении судорог при высокой температуре. Но запомните — эти судороги, носящие название фебрильных, не несут смертельной опасности. Всемирная организация здравоохранения утверждает, что появление таких судорог вызвано не высокой температурой, а ее скачком или в сторону повышения или в сторону понижения. Поэтому применение лекарств от температуры может спровоцировать фибрильные судороги.
Жаропонижающие средства эффективны при тяжелых патологиях нервной и сердечно-сосудистой систем. Мы же пытаемся напичкать лекарствами и тогда когда это необходимо, и «на всякий случай» в целях профилактики. Такое бездумное употребление таблеток привело к тому, что у нас уже есть целое поколение «часто болеющих детей». Мы перестали надеяться на защитные механизмы организма, которые заложены нам природой. Для нас показателем лечения стал прием большого количества всевозможных медикаментов.
Наши предки знали о целительных свойствах бани, они считали, что парная справится с любой хворью. А мы ставим под сомнение факт того, что нагрев тела способствует выздоровлению.
Все дело в том, что как только мы поймем ненужность приема жаропонижающих лекарств, о целебном действии которых нам постоянно говорят яркие буклеты и телевизионная реклама, фармацевтические компании начнут терпеть убытки. Поэтому мы на каждом углу слышим, что давать детям вкусные сиропы и пичкать их таблетками – значит заботиться о своих малышах.
Один из самых распространенных синтетических лекарственных средств. Его рекламу можно увидеть повсюду – оно и температуру снижает и боль уменьшает. Но зафиксированы случаи, когда прием этого препарата вызывает резкое снижение температуры, до критических отметок, параллельно снижая давление. Оно опасно для малышей с пороком сердца, внутричерепной гипертензией. Чрезмерное увлечение этим препаратом может повлечь за собой летальный исход для детей любого возраста.
Ещё один излюбленный препарат многих родителей. Ряд исследований, в которых анализировались данные о состоянии детей после приема этого препарата, выявили причинно-следственную связь между ним и появлением астмы. Причем частое использование парацетамола, в качестве лечебного препарата, в разы повышало риск появления не только астмы, но и экземы и риноконъюктивита.
Самый обычный аспирин, при приеме во время болезни гриппом вызванным вирусом В, провоцирует возникновение синдрома Рея (невралгический синдром) и влияет на печень. При вирусном заболевании сосуды человека расширяются, а кровь увеличивает свою свертываемость. Аспирин действует так же. В итоге мы удваиваем этот эффект и получаем тяжелейшие последствия такого лечения.
Аспирин (ацетилсалициловая кислота)
- Каждый раз, когда мы пытаемся принудительно сбить температуру, мы подавляем защитные свойства организма, и в следующий раз иммунитет не сможет дать отпор заболеванию.
- Иммунная система умнее нас – при болезни она реагирует на вредные вирусы и борется с ними путем повышения температуры. Сбивая ее, мы заставляем снова и снова наш организм повышать температуру. Таким образом, мы искусственно затягиваем процесс выздоровления, который бы прошел быстрее без нашего участия.
- Не всегда вмешиваясь в работу организма в период болезни, мы ему помогаем.
- Обезвоживание – это не результат высокой температуры, а вовремя не пополненный запас жидкости. Температура сама снизится, когда у организма будут для этого все предпосылки.
- Высокая температура при инфекции, во время простуды и при пищевом отравлении – это способ борьбы с недугом.
- Прислушивайтесь к реакции своего организма, уважайте его, запомните, что он знает, что делает. Ваша задача не мешать ему и не вредить. Те, кто правильно выходит из состояния болезни, практически не имеет недугов в хронической форме.
- Лучше использовать народные средства такие, как мед, ромашку, смородину, малину в помощь больному организму, чем отравлять его разрекламированными синтетическими лекарствами.
Для снятия высокой температуры можно использовать народные средства.
По материалам xn—-7sbbpetaslhhcmbq0c8czid.xn--p1ai
У многих родителей даже слова «высокая температура» вызывают панику. Однако чаще всего она полезна больному. Давайте точно разберёмся, когда высокая температура у ребёнка или взрослого человека – наш друг, а когда – наш враг.
Для начала процитирую здесь слова педиатра Шабалова Н.П. (Санкт-Петербург) о лихорадке у детей:
«Лихорадка – защитно-приспособительная реакция организма, выражающаяся в перестройке терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и температуры тела. Это типовой процесс, сформированный в процессе эволюции у теплокровных животных. Лихорадка создаётся самим организмом, его регуляторными системами. Биологическую целесообразность лихорадки, как процесса, объясняют ускорением катаболизма (распада) «чужого» в очаге воспаления (доказано для пневмококков, гонококков, спирохет, причём высокая лихорадка – выше 40 градусов просто губительна для этих микробов, активизируется фагоцитоз и иммунитет).
Применения жаропонижающих средств является нецелесообразным, так как они «затушёвывают» клиническую картину заболевания, обеспечивая чувство ложной безопасности. Жаропонижающая терапия несёт в себе риски – побочные действия лекарств в виде аллергических реакций, угнетения кроветворного ростка костного мозга, повреждения слизистой оболочки желудка…»
Академик Г.И. Марчук показал, что повышенная температура ускоряет миграцию лимфоцитов и вирусов, они чаще сталкиваются друг с другом и образуют комплексы «вирус-лимфоцит», а искусственное снижение температуры с помощью таблеток может спровоцировать затяжные или хронические болезни.
Процитирую ещё несколько фрагментов из книги Роберта Мендельсона «Как вырастить ребенка здоровым вопреки. врачам»:
Факт №7. Большинство случаев повышения температуры связано с вирусными и бактериальными инфекциями, с которыми защитные силы организма справляются без всякой помощи. Простуда и грипп – наиболее частые причины повышения температуры. Температура может повыситься до 40,5 градусов, но даже в этом случае причин для беспокойства нет. Единственная опасность – риск обезвоживания от сопутствующих процессов потоотделения, частого пульса и дыхания, кашля, рвоты и поноса. Его можно избежать, давая обильное питьё. Было бы неплохо, если бы ребёнок выпивал каждый час по стакану жидкости, желательно питательной. Это может быть фруктовый сок, чай и всё, от чего ребёнок не откажется.
Факт №9. Температура, вызванная вирусной или бактериальной инфекцией, если её не сбивать, не поднимется выше 41 градуса. Педиатры оказывают плохую услугу, прописывая жаропонижающие средства. В результате их назначений тревога родителей о том, что температура может подняться до крайнего предела, если не принять меры, подкрепляется и усиливается. Врачи не говорят, что сбивание температуры на процесс выздоровления не влияет, равно как и то, что человеческий организм обладает механизмом (ещё не до конца объяснённым), который не позволяет температуре преодолеть барьер в 41 градус.
Факт №10. Меры по снижению температуры, будь то применение жаропонижающих средств или обтирание водой, не только не нужны, но и вредны. Если ребёнок инфицирован, то повышение температуры, которым сопровождается течение болезни, родители должны воспринимать не как проклятие, а как благословение. Температура повышается в результате спонтанной выработки пирогенов – веществ, вызывающих лихорадку. Это естественная защита организма от болезни. Повышение температуры говорит о том, что система исцеления организма включилась и работает.
Краткое руководство по температуре из той же книги:
Высокая температура – часто встречающийся у детей симптом, не связанный с тяжёлыми болезнями (в отсутствие других тревожных симптомов, таких как необычные вид и поведение, затруднение дыхания и потеря сознания). Она не является показателем тяжести заболевания. Температура, повышающаяся в результате инфекции, не достигает значений, при которых возможны необратимые поражения органов ребёнка.
Повышенная температура не требует медицинского вмешательства сверх того, что рекомендовано ниже. Температуру не нужно сбивать. Она является естественной защитой организма от инфекции и помогает скорейшему исцелению.
1. Если температура тела у ребёнка до двух месяцев поднялась выше 37,7 градусов, обратитесь к врачу. Это может быть симптомом инфекции – внутриутробной или связанной с вмешательством в процесс родов. Повышенная температура у детей такого возраста настолько необычна, что благоразумнее подстраховаться и скорее успокоиться, если тревога окажется ложной.
2. Для детей старше двух месяцев, врач при повышении температуры не нужен, кроме случаев, когда температура держится более трёх дней или сопровождается серьёзными симптомами – рвотой, затруднённым дыханием, сильным кашлем в течение нескольких дней и другими, не характерными для простуды. Посоветуйтесь с врачом, если ребёнок необычно вял, раздражителен, рассеян или выглядит серьёзно больным.
3. Обращайтесь к врачу независимо от показаний термометра, если у ребёнка трудности с дыханием, неукротимая рвота, если температура сопровождается непроизвольными подёргиваниями мышц или другими странными движениями или беспокоит что-то ещё в поведении и виде ребёнка.
4. Если подъём температуры сопровождается ознобом, не пытайтесь справиться с этим ощущением ребёнка с помощью одеяла. Это приведёт к ещё более резкому повышению температуры. Озноб не опасен – это нормальная реакция организма, механизм приспособления к более высокой температуре. Он не означает, что ребёнку холодно.
5. Попытайтесь уложить температурящего ребёнка в постель, но не переусердствуйте. Нет никакой необходимости приковывать ребёнка к кровати и держать его дома, если погода не слишком плохая. Свежий воздух и умеренная активность улучшат настроение малыша, не ухудшая состояния, и облегчат вам жизнь. Однако слишком интенсивные нагрузки и спортивные состязания поощрять не надо.
6. Если есть основания подозревать в качестве причины высокой температуры не инфекцию, а другие обстоятельства – перегрев или отравление, везите ребёнка в больницу немедленно. Если в вашей местности нет отделения скорой помощи, пользуйтесь любой доступной медицинской помощью.
7. Не пытайтесь, по народной традиции, «заморить голодом лихорадку». Питание важно для выздоровления от любой болезни. Если ребёнок не оказывает противодействия, «закармливайте» и простуды, и лихорадки. И те, и другие сжигают запасы белков, жиров и углеводов в организме, и их нужно возмещать. Если ребёнок отказывается есть, поите его питательными жидкостями, например фруктовым соком. И не забывайте, что куриный суп полезен всем.
Высокая температура и обычно сопутствующие ей симптомы приводят к существенной потере жидкости и вызывают обезвоживание. Его можно избежать, давая ребёнку много пить, лучше всего – фруктовые соки, но, если он их не захочет, подойдёт любая жидкость, желательно – по одному стакану каждый час.
Ну и напоследок, как не вспомнить Гиппократа, который утверждал «Дайте мне лихорадку и я вылечу любую болезнь!»
Ну, а теперь несколько выводов и личного опыта. Почему же сидит в голове догма о том, что температуру НУЖНО сбивать? Да просто потому, что кроме врачей, выписывающих тонны жаропонижающих, есть ещё наши мамы, бабушки, воспитанные сами на жаропонижающих и нас воспитавшие в том же ключе.
Так же нас любят пугать историями о сворачиваемости крови при 42 градусах и наличии судорог у детей при высокой температуре. Здесь стоит отметить, что фебрильные судороги, НЕ являются опасными для жизни. Если для кого-то ВОЗ является показателем, то там упоминается, что судороги – это не результат высокой температуры, а результат её скачка. То есть они могут начаться как от резкого подъёма температуры, так и от резкого понижения (часто, благодаря, как раз, жаропонижающим).
Самое смешное, что свой страх, мамочки начинают уменьшать, пихая лекарства не в себя. а в ребёнка! И, конечно, после этого болезнь для ребёнка гарантирована.
Применение жаропонижающих средств оправдано только для детей с тяжёлыми патологиями нервной системы, при эпилепсии, врождённых пороках сердца… Неумеренное употребление жаропонижающих, противовоспалительных, антибактериальных средств, иммуномодуляторов привело к тому, что сегодня мы имеем очень много «часто болеющих детей». Родители «залечивают» своих детей, забывая о естественных защитных механизмах организма.
Стоит также вспомнить славян, изобретших баню специально для нагрева (. ) тела. Почему-то наши предки знали, что нагрев тела полезен при хворях, а мы об этом позабыли. Почему?
Да просто потому, что это бизнес. Если родители поймут, что жаропонижающие сиропчики и таблеточки не дают желаемого выздоровления, то что же будет с фармацевтическими компаниями? Именно поэтому яркие и цветастые рекламные буклеты гласят нам о том, как необходимо избавится от высокой температуры. Вся эта реклама создана опытными психологами – это нужно понимать.
В настоящее время достаточно широко распространено лечение детей «Нурофеном». Этот препарат широко рекламируется, как эффективное и безопасное жаропонижающее и обезболивающее средство.
«Однако отмечены случаи, когда нурофен вызывал резкое падение температуры до субнормальных цифр (34-35 градусов), что сопровождалось жизнеугрожающим коллапсом – резким падением давления. Особенно опасно это для детей, имеющих интоксикацию, обусловленную инфекцией, а также для детей, страдающих нарушениями проводящей системы сердца (что родителям не всегда известно), внутричерепной гипертензией. Возможны серьёзные осложнения вплоть до летального исхода, причём не только у младенцев, но и у детей младшего школьного возраста…»
Ещё можно упомянуть о «подвигах» парацетамола – тоже многими любимый препарат.
«Проанализировав данные более чем двухсот тысяч детей (не первое исследование такого рода с похожими результатами), пришлось признать серьёзную корреляцию развития детской астмы с использованием парацетамола. Причём, чем больше употребляли, тем вероятнее астма, риноконъюктивит и экзема…»
И, конечно же – аспирин. В «институте ГРИППА» рекомендуют избегать употребления аспирина. «Потому что при вирусе В, в отличие от вируса А, аспирин вызывает неврологический синдром (синдром Рея) с увеличением печени. Кроме того, при попадании вируса в организм человека происходит расширение сосудов и увеличивается свёртываемость крови, а именно таким образом аспирин и действует. Фактически удвоенный эффект может вызвать очень серьёзные нежелательные последствия…»
Очень хочется донести до людей следующее:
1) Сбивая температуру даже на пол градуса, мы не позволяем организму выработать специфический иммунитет, и в следующий раз, встретившись с этой инфекцией, он снова будет перед ней беспомощным.
2) Организм всё равно будет пытаться «взять своё» и выполнить программу, то есть, мы снижаем температуру, организм снова её поднимает – таким образом, процесс выздоровления затягивается на дольше, чем, если бы мы в него не вмешивались.
3) Всякая помощь – вмешательство, но не всякое вмешательство – помощь.
4) Обезвоживание наступает не от температуры, а от потери жидкости, которую и надо восполнять. Когда придёт время, температура сама спокойно опустится.
5) Высокая температура при инфекции, простуде, пищевом отравлении. – механизм выживания.
6) Реакции своего организма следует уважать, относиться к нему, как к умному, всё умеющему, стремящемуся к излечению близкому другу, и он ответит здоровьем. Человек, правильно проходящий через острое заболевание, никогда не будет иметь хронических болезней.
7) Смородина, малина, мёд, шиповник, питьё – это на пользу, но ни в коем случае не навязанные нам с телеэкранов фармацевтические яды.
По материалам via-midgard.com
Температура свертывания крови
Кровь движется в нашем организме по кровеносным сосудам и имеет жидкое состояние. Но в случае нарушения целостности сосуда, она за достаточно малый промежуток времени образует сгусток, который называют тромб или «кровяной сгусток».
Оглавление:
С помощью тромба ранка закрывается, и тем самым останавливается кровотечение. Рана со временем затягивается. В противном случае, если процесс свертывания крови по каким-либо причинам нарушен, человек может погибнуть даже от небольшого повреждения.
Почему кровь сворачивается?
Свертывание крови является очень важной защитной реакцией организма человека. Оно препятствует потере крови, при этом сохраняется постоянство ее объема, находящегося в организме. Механизм свертывания запускается при помощи изменения физико-химического состояния крови, которое основано на растворенном в ее плазме белке фибриногене.
Фибриноген способен превращаться в нерастворимый фибрин, выпадающий в виде тоненьких нитей. Эти самые нити могут образовывать густую сеть с мелкими ячейками, которая задерживает форменные элементы. Вот так и получается тромб. Со временем кровяной сгусток постепенно уплотняется, стягивает края раны и тем самым способствует ее скорейшему заживлению. При уплотнении сгусток выделяет желтоватую прозрачную жидкость, которая называется сывороткой.
В свертывании крови участвуют также тромбоциты, которые уплотняют сгусток. Этот процесс похож на получение творога из молока, когда сворачивается казеин (белок) и так же образуется сыворотка. Рана в процессе заживления способствует постепенному рассасыванию и растворению сгустка фибрина.
Как запускается процесс свертывания?
А. А. Шмидт в 1861 году выяснил, что процесс свертывания крови является полностью ферментативным. Он установил, что превращение фибриногена, который растворен в плазме, в фибрин (нерастворимый специфический белок), происходит при участии тромбина – особого фермента.
У человека в крови постоянно имеется немного тромбина, который находится в неактивном состоянии, протромбине, как его еще называют. Протромбин образуется в печени человека и превращается в активный тромбин под воздействием тромбопластина и солей кальция, имеющихся в плазме. Нужно сказать, что тромбопластин не содержится в крови, он образуется только в процессе разрушения тромбоцитов и при повреждениях других клеток организма.
Возникновение тромбопластина – это довольно сложный процесс, так как кроме тромбоцитов в нем участвуют некоторые белки, содержащиеся в плазме. При отсутствии в крови отдельных белков свертывание крови может быть замедлено или вообще не происходить. Например, если в плазме недостает одного из глобулинов, то развивается всем известное заболевание гемофилия (или по другому – кровоточивость). Те люди, которые живут с этим недугом, могут потерять значительные объемы крови вследствие даже небольшой царапины.
Фазы свертывания крови
Таким образом, свертывание крови – это поэтапный процесс, который состоит из трех фаз. Первая считается самой сложной, в процессе которой происходит образование комплексного соединения тромбопластина. В следующей фазе для свертывания крови необходимы тромбопластин и протромбин (неактивный фермент плазмы). Первый оказывает действие на второй и, тем самым превращает его в активный тромбин. И в заключительной третьей фазе тромбин, в свою очередь, оказывает воздействие на фибриноген (белок, который растворен в плазме крови), превращая его в фибрин – нерастворимый белок. То есть с помощью свертывания кровь переходит из жидкого в желеобразное состояние.
Типы тромбов
Выделяют 3 типа кровяных сгустков или тромбов:
- Из фибрина и тромбоцитов образуется белый тромб, он содержит относительно небольшое количество эритроцитов. Обычно появляется в тех местах повреждения сосуда, где кровоток обладает большой скоростью (в артериях).
- В капиллярах (очень маленьких сосудах) образуется диссеминированные отложения фибрина. Это и есть второй тип тромбов.
- И последние – это красные тромбы. Они появляются в местах замедленного кровотока и при обязательном отсутствии изменений в стенке сосуда.
Факторы свертывания крови
Образование тромба является очень сложным процессом, в нем участвуют многочисленные белки и ферменты, которые находятся в плазме крови, тромбоцитах и ткани. Это и есть факторы свертывания крови. Те из них, которые содержатся в плазме, принято обозначать римскими цифрами. Арабскими указываются факторы тромбоцитов. В организме человека имеются все факторы свертываемости крови, находящиеся в неактивном состоянии. При повреждении сосуда происходит быстрая последовательная активация их всех, в результате этого кровь сворачивается.
Свертывание крови, норма
Для того чтобы определить, нормально ли сворачивается кровь, проводят исследование, которое называется коагулограммой. Сделать такой анализ необходимо, если у человека есть тромбозы, аутоиммунные заболевания, варикозное расширение вен, острые и хронические кровотечения. Также обязательно его проходят беременные женщины и те, кто готовится к операции. Для такого рода исследования обычно берут кровь из пальца или вены.
Время свертывания крови – это 3-4 минуты. По прошествии 5-6 минут она полностью сворачивается и становится студенистым сгустком. Что касается капилляров, то тромб образуется за время около 2-х минут. Известно, что с возрастом время, затрачиваемое на свертывание крови, увеличивается. Так, у детей от 8 до 11 лет этот процесс начинается через 1,5-2 минуты, а заканчивается уже по истечении 2,5-5 минут.
Показатели свертываемости крови
Протромбин – это белок, который отвечает за свертывание крови и является важным составляющим элементом тромбина. Его норма%.
Протромбиновый индекс (ПТИ) вычисляется как отношение ПТИ, принятого за стандарт, к ПТИ обследуемого пациента, выражается в процентах. Нормой является%.
Протромбиновое время – это период времени, за который происходит свертывание, в нормесекунд у взрослых исекунд у новорожденных. С помощью этого показателя можно диагностировать ДВС-синдром, гемофилию и контролировать состояние крови при приеме гепарина. Тромбиновое время является самым главным показателем, в норме оно составляет от 14 до 21 секунды.
Фибриноген является белком плазмы, он несет ответственность за образование тромба, его количество может сообщить о воспалении в организме. У взрослых его содержание должно быть 2,00-4,00 г/л, у новорожденных же 1,25-3,00 г/л.
Антитромбин – это специфический белок, который обеспечивает рассасывание образовавшегося тромба.
Две системы нашего организма
Конечно, при кровотечениях очень важна быстрая свертываемость крови, чтобы свести кровопотери к нулю. Сама же она всегда должна оставаться в жидком состоянии. Но существуют патологические состояния, приводящие к свертыванию крови внутри сосудов, а это представляет большую опасность для человека, чем кровоточивость. Такие заболевания, как тромбозы венечных сердечных сосудов, тромбозы легочной артерии, тромбозы сосудов головного мозга и др., связаны с этой проблемой.
Известно, что в организме человека сосуществуют две системы. Одна способствует скорейшему свертыванию крови, вторая же всячески этому препятствуют. Если же обе эти системы находятся в равновесии, то кровь будет сворачиваться при внешних повреждениях сосудов, а внутри них будет жидкой.Что способствует свертыванию крови?
Ученые доказали, что нервная система может оказать влияние на процесс образования кровяного сгустка. Так, время свертывания крови уменьшается при болевых раздражениях. Условные рефлексы могут также оказать влияние на свертывание. Такое вещество, как адреналин, которое выделяется из надпочечников, способствует скорейшему свертыванию крови. Одновременно с этим он способен сделать артерии и артериолы более узкими и таким образом снизить возможные кровопотери. В свертывании крови участвуют также витамин К и соли кальция. Они помогают скорейшему протеканию этого процесса, но есть и другая система в организме, которая препятствует ему.
Что препятствует свертыванию крови?
В клетках печени, легких имеется гепарин – особое вещество, прекращающее свертывание крови. Оно не дает образовываться тромбопластину. Известно, что содержание гепарина у юношей и подростков после работы уменьшается на 35-46%, у взрослых же не изменяется.
Сыворотка крови содержит белок, который получил название фибринолизин. Он участвует в растворении фибрина. Известно, что боль средней силы может ускорить свертываемость, однако сильная боль замедляет этот процесс. Препятствует свертыванию крови низкая температура. Оптимальной считается температура тела здорового человека. На холоде кровь сворачивается медленно, иногда этот процесс вообще не происходит.
Увеличивать время свертывания могут соли кислот (лимонной и щавелевой), осаждающие необходимые для быстрого свертывания соли кальция, а также гирудин, фибринолизин, лимоннокислый натрий и калий. Медицинские пиявки могут вырабатывать с помощью шейных желез особое вещество – гирудин, которое обладает противосвертывающим эффектом.
Свертываемость у новорожденных
В первую неделю жизни новорожденного свертываемость его крови происходит очень медленно, но уже в течение второй недели показатели уровня протромбина и всех факторов свертывания приближаются к норме взрослого человека (30-60%). Уже через 2 недели после появления на свет содержание фибриногена в крови сильно возрастает и становится как у взрослого человека. К концу первого года жизни у ребенка приближается к норме взрослого содержание остальных факторов свертывания крови. Они достигают нормы к 12 годам.
Источник: http://www.syl.ru/article/169971/new_svertyivanie-krovi-faktoryi-vremya-svertyivaniya-krovi
СВЁРТЫВАНИЕ КРОВИ
Образование тромба — кровяного сгустка при повреждении кровеносных сосудов — очень сложный процесс, в котором участвуют многочисленные ферменты и белки, находящиеся в тромбоцитах и в плазме крови. Все они называются факторами свертывания крови. Факторы, находящиеся в плазме, обозначаются римскими цифрами, а факторы тромбоцитов — арабскими.
Свертывание крови происходит в три фазы. В первой, самой сложной, в результате соприкосновения крови с поврежденной при ранении стенкой кровеносного сосуда образуется комплексное соединение тромбопластин. Во второй тромбопластин действует на неактивный фермент плазмы протромбин и превращает его в активный фермент — тромбин. В третьей тромбин действует на растворенный в плазме белок фибриноген и превращает его в нерастворимый белок — фибрин.
В печени образуется особое вещество гепарин, которое прекращает свертывание крови (тормозит образование тромбопластина).
С 10 до 16 лет количество факторов свертывания меньше, а задерживающих его такое же, как у взрослых. У большинства детей 8—11 лет учебная нагрузка резко ускоряет свертывание крови.
Источник: http://nauka03.ru/sistema-krovi/svjortyvanie-krovi.html
При какой температуре сворачивается кровь у человека?
Процесс сворачивания крови начинается при критической температуре 42 градуса (именно при такой температуре в крови начинает денатурироваться(сворачиваться) белок). Хотя кровь сворачивается при любой температуре, это естественное свойство крови, здесь все дело во времени свертываемости
Кровь сворачивается не сразу, не мгновенно, поэтому человек может выдержать (единичные случаи) достаточно высокие температуры, есть данные о выздоравливании человека после жара в 46°С с небольшим.
Кровь начинает сворачиваться при +42°С.
Еще в детстве я слышала, что при температуре выше 41 градуса человек умирает. Видимо это мнение как раз и связано с тем, что кровь у человека при нагревании начинает сворачиваться, что и приводит к летальному исходу.
Точно утверждать не буду, но 40, это уже опасно, 40 и выше человек умирает, при 40 уже начинаются судороги у некоторых.
Источник: http://www.bolshoyvopros.ru/questions/pri-kakoj-temperature-svorachivaetsja-krov-u-cheloveka.html
Свертывание крови
Выпущенная из кровеносного сосуда кровь вначале быстро вытекает, но спустя короткий промежуток времени теряет свойства жидкости и свертывается, образуя сгусток.
Свертывание крови разных животных происходит с различной скоростью. Так, кровь крупного рогатого скота свертывается через 6,5 мин, мелкого рогатого скота 2,5, свиней 3,5, лошадей 11,5 мин.
Свертывание крови является сложным ферментативным процессом, состоящим из цепи взаимосвязанных реакций. В данном процессе участвует 13 факторов. В результате протекания процесса свертывания крови содержащийся в плазме крови растворимый белок (фибриноген) превращается в нерастворимый белок (фибрин). Если свежевыпущенная кровь находится в спокойном состоянии, нити фибрина образуют сетку, в которой заключены все составные части Крови. Если же свежевыпущенную кровь сразу начать перемешивать, то образующиеся нити фибрина наматываются на мешалку и кровь остается жидкой. Такая кровь, лишенная фибрина, называется дефибринированной.
При понижении температуры свертывание крови замедляется. Так, кровь крупного рогатого скота при температуре 10 °С свертывается только через 20 мин.
Процесс свертывания крови протекает в три фазы. На первой фазе происходит образование активного тромбопЛастина. Вторая фаза характеризуется превращением протромбина в тромбин. Третья фаза заключается в образовании фибрина из фибриногена под влиянием тромбина.
При повреждении кровеносных сосудов, ранениях, травмах из поврежденных клеток высвобождается тканевый тромбопластин, который активируется проконвертином (фактор VII). Плазменный тромбопластин также участвует в свертывании крови. Тромбопластин, содержащийся в тромбоцитах, под действием ряда факторов в присутствии ионов кальция превращается в активную тромбокиназу. Последняя действует на содержащийся в плазме крови протромбин в присутствии ионов кальция и приводит к образованию тромбина. Под действием тромбина фибриноген переходит в неустойчивый растворимый мономер фибрина. Последний под влиянием фибринстабилизирующего фактора XIII переходит в фибринполимер, который поддерживается в нерастворимом состоянии. Процесс под влиянием ионов кальция заканчивается образованием сгустка фибрина.
Процесс свертывания крови можно ускорить различными факторами. К их числу относится применение витамина К, способствующего образованию белка протромбина в печени, а также регулирование температуры. Так, скорость свертывания крови при температуре 13,7 °С равна 18,5 мин, а при температуре 39,9 °С — 2,75 мин. Характер поверхности, с которой соприкасается кровь, также имеет важное значение. Шероховатая поверхность ускоряет свертывание, а гладкая — задерживает.
Основными причинами, замедляющими свертывание крови, являются недостаток одного или нескольких факторов свертывания крови, избыток антикоагулянтов. Кроме того, замедлению свертывания крови способствует недостаточное количество тромбоцитов (болезнь Верльгофа, гепатиты, отравление фосфором и др.), авитаминоз и гиповитаминоз витамина К, а также причины, нарушающие синтез тромбина, проконвертина и фибриногена, избыточное образование гепарина, инактивация протромбина, тромбина, большое поступление в кровь тканевой фибринокиназы.
В организме процесс свертывания крови находится под контролем гормонов коры надпочечников. При этом одни из них (глюкокортикоиды) ускоряют процесс свертывания, а другие (минерало — кортикоиды) — замедляют. Так, адренокоргакотропный гормон ускоряет процесс свертывания, препятствуя в проявлении действия естественного антикоагулянта — гепарина, задерживая его поступление из печени в кровь.
В практике важное значение имеет предотвращение свертывания крови. Процесс предотвращения свертывания крови введением в кровь определенных веществ называется стабилизацией. Стабилизация крови обусловлена исключением одного из компонентов, входящих в систему свертывания крови. Из наиболее распространенных методов стабилизации следует назвать те, которые основываются на исключении ионов кальция из системы свертывания крови. В качестве стабилизаторов такого типа следует назвать соли щавелевой, фосфорной, фтористоводородной, лимонной и триоксиглутаровой кислот. Для лечебных целей кровь стабилизируют лимоннокислым натрием, а для пищевых целей — солями пирофосфорной кислоты.
Нейтральные соли образуют стойкие комплексы с фибриногеном, что способствует задержке свертывания крови. На этом основано применение поваренной соли для предупреждения свертывания крови, направляемой в колбасное производство.
Гепарин, содержащийся в печени, легких и мышцах, гирудин, образующийся в ротовой полости пиявок, — являются естественными стабилизаторами крови. Гепарин задерживает свертывание крови в сосудах, которое может наступать в результате разрушения тромбоцитов и активации тромбокиназы. Активность гепарина крупного рогатого скота вдвое больше, чем гепарина свиней, поэтому свиная кровь свертывается быстрее.
Поделитесь ссылкой с друзьями
Зооинженерный факультет МСХА. Неофициальный сайт
Источник: http://www.activestudy.info/svertyvanie-krovi/
Факторы свёртывания крови и как происходит процесс свертывания крови
Главная жидкость человеческого организма, кровь, характеризуется рядом свойств, имеющих важнейшее значение для жизнедеятельности всех органов и систем. Одним из таких параметров является свертываемость крови, характеризующая способность организма предотвращать большие потери крови при нарушении целостности кровеносных сосудов путем образования сгустков или тромбов.
Как происходит свертываемость крови
Ценность крови заключается в её уникальной способности доставлять питание и кислород до всех органов, обеспечивать их взаимодействие, эвакуировать из организма отработанные шлаки и токсины. Поэтому даже небольшая потеря крови становится угрозой для здоровья. Переход крови из жидкого в желеобразное состояние, то есть гемокоагуляция начинается с физико-химического изменения состава крови, а именно – с трансформации фибриногена, растворенного в плазме.
Какое же вещество является главенствующим при образовании сгустков крови? Повреждение сосудов является сигналом именно для фибриногена, который начинает трансформироваться, преобразуясь в нерастворимый фибрин в виде нитей. Эти нити, сплетаясь, образуют густую сеть, ячейки которой задерживают форменные элементы крови, создавая нерастворимый белок плазмы, образующий тромб.
В дальнейшем рана закрывается, сгусток уплотняется благодаря интенсивной работе тромбоцитов, края раны стягиваются и опасность нейтрализуется. Прозрачная желтоватая жидкость, выделяющаяся при уплотнении кровяного сгустка, называется сывороткой.
Процесс свертывания крови
Чтобы более наглядно представить этот процесс, можно вспомнить способ получения творога: коагуляция молочного белка казеина так же способствует образованию сыворотки. С течением времени рана рассасывается благодаря постепенному растворению сгустков фибрина в близлежащих тканях.
Тромбы или сгустки, образующиеся при таком процессе, разделяются на 3 типа:- Белый тромб, образующийся из тромбоцитов и фибрина. Появляется в повреждениях с большой скоростью кровотока, преимущественно в артериях. Называется так потому, что эритроцитов в тромбе содержится следовое количество.
- Диссеминированное отложение фибрина образуется в очень мелких сосудах, капиллярах.
- Красный тромб. Свернутая кровь появляется только в отсутствии повреждений сосудистой стенки, при замедленном кровотоке.
к содержанию ↑
Что участвует в механизме свертываемости
Важнейшую роль в механизме свертываемости принадлежит ферментам. Впервые это заметили в 1861 году, и вынесли заключение о невозможности протекания процесса в отсутствие ферментов, а именно — тромбина. Так как свертывание связано переходом растворенного в плазме фибриногена в нерастворимый белок фибрин, это вещество является главным при процессах коагуляции.
У каждого из нас тромбин имеется в небольшом количестве в неактивном состоянии. Другое его название – протромбин. Он синтезируется печенью, взаимодействует с тромбопластином и солями кальция, превращаясь в активный тромбин. Ионы кальция имеются в плазме крови, а тромбопластин является продуктом разрушения тромбоцитов и других клеток.
Для предотвращения замедления реакции или её несовершения необходимо присутствие в определенной концентрации важнейших ферментов и белков. К примеру, известное генетическое заболевание гемофилия, при котором человек изнурен кровоточивостью и может потерять опасный объем крови из-за одной царапины, обусловлено тем, что участвующий в процессе глобулин крови не справляется со своей задачей из-за недостаточной концентрации.
Механизм свертывания крови к содержанию ↑
Почему кровь свертывается в поврежденных сосудах?
Процесс свертываемости крови представляет собой переходящие друг в друга три фазы:
- Первая фаза заключается в образовании тромбопластина. Именно он получает сигнал от поврежденных сосудов и запускает реакцию. Это самый сложный этап ввиду комплексного строения тромбопластина.
- Превращение неактивного фермента протромбина в активный тромбин.
- Заключительная фаза. Этим этапом заканчивается образование тромба. Происходит воздействие тромбина на фибриноген с участием ионов кальция, в результате чего получается фибрин (нерастворимый нитевидный белок), который и закрывает рану. Ионы кальция и белок тромбостенин уплотняют и закрепляют сгусток, в результате чего происходит ретракция тромба (уменьшение) почти наполовину за несколько часов. В дальнейшем происходит замещение раны соединительной тканью.
Каскадный процесс образования тромба достаточно сложен, так как в свертывании участвуют огромное количество разнообразных белков и ферментов. Эти необходимые, участвующие в процессе клетки (белки и ферменты), представляют собой факторы свёртывания крови, всего их известно 35, из которых 22 тромбоцитарные и 13 – плазменные.
Факторы, содержащиеся в плазме, принято обозначать римскими цифрами, а факторы тромбоцитов – арабскими. В обычном состоянии в организме присутствуют все эти факторы в неактивном состоянии, а при сосудистых повреждениях запускается процесс их быстрой активации, в результате чего наступает гемостаз, то есть остановка кровотечения.
Факторы плазмы имеют белковую природу и активируются при повреждениях сосудов. Они подразделяются на 2 группы:
- Зависимые от витамина К и образующиеся только в печени;
- Независимые от витамина К.
Также факторы могут обнаруживаться в лейкоцитах и эритроцитах, что обуславливает огромную физиологическую роль этих клеток в свёртывании крови.
Факторы сворачиваемости есть не только в крови, но и в других тканях. Фактор тромбопластин содержится в большом объеме в коре головного мозга, плаценте, легких.
Тромбоцитарные факторы выполняют следующие задачи в организме:
- Повышают скорость образования тромбина;
- Способствуют превращению фибриногена в нерастворимый фибрин;
- Рассасывают кровяной сгусток;
- Способствуют сужению сосудов;
- Принимают участие в нейтрализации антикоагулянтов;
- Способствуют «склеиванию» тромбоцитов, благодаря чему и наступает гемостаз.
к содержанию ↑
Свертываемости крови норма по времени
Одним из главных показателей крови является коагулограмма – исследование, определяющее качество свертываемости. Врач всегда направит на это исследование, если у пациента имеются тромбозы, аутоиммунные нарушения, варикозная болезнь, неясной этиологии острые и хронические кровотечения. Также этот анализ нужен для необходимых случаев при операции и при беременности.
Реакция кровяного сгустка проводится путем забора крови из пальца и замера того времени, в течение которого кровотечение останавливается. Норма свертываемости – 3-4 минуты. Через 6 минут это уже должен быть студенистый сгусток. Если кровь извлекается из капилляров, то сгусток должен образоваться уже через 2 минуты.
У детей более быстрая сворачиваемость крови, чем у взрослых: кровь останавливается уже через 1,2 минуты, а тромб образуется по прошествии всего 2,5-5 минут.
Также при исследовании крови важное значение имеют измерения:
- Протромбина – белка, ответственного за механизмы свертывания. Его норма:%.
- Протромбинового индекса: отношение стандартного значения этого показателя к значению протромбина у пациента. Норма:%
- Протромбинового времени: периода времени, в течение которого совершается свертывание. У взрослых оно должно находиться в пределахсек, у маленьких детейсек. Является диагностическим методом при подозрении на гемофилию, ДВС-синдром.
- Тромбинового времени: показывает скорость образования тромба. Нормасек.
- Фибриногена – белка, ответственного за тромбообразование, свидетельствующего об имеющемся воспалении в организме. В норме его должно быть в крови 2-4 г/л.
- Антитромбина – специфического белкового вещества, обеспечивающего рассасывание тромба.
к содержанию ↑
При каких условиях поддерживается равновесие двух обратных систем
В человеческом организме одновременно работают две системы, обеспечивающие процессы свертываемости: одна организует скорейшее наступление тромбообразования, чтобы свести кровопотери к нулю, другая же всячески этому препятствует и способствует поддержанию крови в жидкой фазе. Часто при определенных нарушениях здоровья происходит патологическая свертываемость крови внутри неповрежденных сосудов, что является большой опасностью, значительно превышающей опасность от кровоточивости. По этой причине возникают тромбозы сосудов головного мозга, легочной артерии и другие заболевания.
Важно, чтобы обе эти системы работали правильно и находились в состоянии прижизненного равновесия, при котором кровь будет сворачиваться только при повреждениях сосудов, а внутри неповрежденных будет оставаться жидкой.
Факторы при которых кровь свертывается быстрее
- Болевые раздражения.
- Нервное возбуждение, стресс.
- Интенсивное продуцирование адреналина надпочечниками.
- Повышенное содержание в крови витамина К.
- Соли кальция.
- Высокая температура. Известно, при какой температуре сворачивается кровь у человека – при 42 градусах С.
Факторы препятствующие свертыванию крови
- Гепарин – особое вещество, препятствующее образованию тромбопластина, тем самым прекращающее процесс свертывания. Синтезируется в легких и печени.
- Фибролизин – белок, способствующий растворению фибрина.
- Приступы сильной боли.
- Низкая температура окружающей среды.
- Воздействия гирудина, фибринолизина.
- Прием лимоннокислого калия или натрия.
Важно при подозрениях на плохую свертываемость крови выявить причины ситуации, устранив риски тяжелых расстройств.
Когда нужно пройти обследования на свертываемость крови?
Стоит незамедлительно пройти диагностику состояния крови в следующих случаях:
- Если имеются трудности с остановкой кровотечения;
- Обнаружение на теле различных синюшных пятен;
- Возникновение обширных гематом после незначительного ушиба;
- Кровоточивость десен;
- Высокая частота кровотечений из носа.
к содержанию ↑
Источник: http://moyakrov.info/blood/svertyvanie-krovi/
Все фазы поэтапного свертывания крови
Нормальный процесс кровотечения поддерживает постоянство объема крови в кровеносном русле. Низкая способность свертывания крови при незначительной травме может быть опасной и привести к сильной кровопотере.
Что такое свертываемость крови
Свертываемость крови – это важный этап работы системы гемостаза
Кровь – это жидкая субстанция, которая течет по кровеносным сосудам. Свертываемость крови важный показатель, который предотвращает длительное кровотечение, обеспечивает тканевое дыхание и способность передвигаться по сосудам.
Во время пореза в крови происходят некоторые изменения – образуется тромб, служащий для закупоривания раны. Этот кровяной сгусток помогает остановить кровотечение. Тромб состоит из волокон фибрина, на которых захвачены клетки крови. В результате рана затягивается и заживает. Такой процесс происходит благодаря тому, что кровь сворачивается.
Обычно этот процесс занимает около 3-4 минут.
В данном процессе большую роль играет временной промежуток. Если тромб образуется позже, то человек может потерять много крови. Кровь не должна быть очень жидкой или густой. При низкой свертываемости кровь жидкая и под давлением может просачиваться через стенки сосудов. Если свертываемость высокая и кровь густая, то она плохо циркулирует и может не попасть в капилляры.
Факторы свертывания содержатся в плазме и представлены белками. В организме они присутствуют в неактивном состоянии и обозначаются римскими цифрами. Если они становятся активными, то к основному обозначению добавляют букву «а».
Фазы свертывания крови
Свертываемость крови – это сложный процесс, который состоит из нескольких фаз
Реакция свертывания крови происходит после соприкосновения крови и ткани. Этот процесс состоит из нескольких этапов:
- Фаза образования протромбиназы. В ходе этой фазы протекают 2 процесса – образование кровяной и тканевой протромбиназы. Продолжительность около 3-4 минут для первого процесса и около 3-6 секунд для второго.
- Фаза образования тромбина. На данном этапе протромбин переходит в активную форму – тромбин (IIа). Этот процесс происходит под влиянием протромбиназы и ионов кальция. Длительность этой фазы составляет 2-5 секунд.
- Фаза образования фибрина. В дальнейшем с помощью тромбина фибриноген переходит в фибрин. Сначала происходит образование мономера и полимера. Фибринстабилизирующий фактор укрепляет отношения фибрин-полимер, а затем переводит его из растворимого состояния в нерастворимое.
- Фаза образования фибринового сгустка. Волокна фибрина представляют собой трехмерную сеть, в которой содержатся различные клетки крови. Волокна активно сокращаются и окончательную форму принимают после уменьшения объема сгустка – ретракции. Благодаря этому тромб становится плотным, что и способствует остановке кровотечения. Последняя фаза длится около 2-5 секунд.
Диагностика свертываемости крови и ее норма
Анализ на свертываемость проводится натощак. На результат могут повлиять физические нагрузки, переедание, стрессы, прием некоторых лекарственных препаратов. Поэтому для получения точных результатов следует учесть вышеперечисленные факторы. Забор материала для исследования осуществляют из пальца.
Определить время свертываемости крови можно несколькими методами:
- Метод Моравица. На предметное стекло наносится капля крови. Далее в каплю опускают тонкий капилляр каждые 30 секунд, воспользовавшись секундомером. С появлением тонкой нити фибрина определяется время свертывания. Нормальным показателем считается 5 минут.
- Метод Сухарева. Взятый материал из пальца помещают в аппарат Панченкова, где кровь в сосуде наклоняется сначала вправо, а потом влево. В этот период с помощью секундомера засекают время от начала движения до образования сгустка. В норме началом движения считаетсясекунд, а завершение образование сгустка – от 3 до 5 минут.
- Метод Мас-Магро. Стекло покрыть горячим парафином, после его остывания на предметное стекло добавить каплю вазелина. Далее кровь из пипетки выдувают на стекло. Затем каждые 1-2 минуты с помощью пипетки набирают кровь и обратно выдувают. Таким образом кровь набирают и выдувают, пока она не свернется. В норме свертываемость составляет 8-12 минут.
- Метод Ли-Уайта. Для данного исследования забор крови осуществляют из вены. Кровь помещают в две пробирки силиконовую и несиликоновую. Время свертываемости определяется при соблюдении температурного режима 37 градусов. В обычной пробирке норма находится в пределах 5-7 минут, а в силиконовой – от 15 до 25 минут.
Это самые распространенные способы определения времени свертываемости крови. Методы Сухарева и Ли-Уайта могут показывать разное время, поэтому в результатах обычно указывается способ диагностики.
Нарушение свертываемости и последствия
Нарушение свертываемости крови может вызвать опасные для жизни осложнения и последствия
Скорость свертывания зависит от многих факторов, а именно:
- Состояние стенок сосудов
- Количества тромбоцитов
- Уровень антиплазмина, гепарина, антитромбина
- Состояние плазменных элементов
Среди основных причин нарушений свертываемости крови выделяют:
- Патологии печени
- ДВС-синдром
- Заболевания крови (гемобластоз, лейкоз)
- Дефицит витамина К
- Атеросклероз сосудов
- Инфекционные заболевания
- Обезвоживание организма
Побочное действие антикоагулянтов и цитостатиков также могут спровоцировать нарушение свертываемости. Эти препараты ухудшают свертываемость крови. Причиной могут быть врожденные и генетические патологии: гемофилия, афибриногенемия, болезнь Виллебранда, тромбастения Гланцмана. Признаком нарушения свертываемости крови является кровоизлияние в кожу и кровоточивость слизистой.
При дефиците протромбина, проконвертина, проакцелерина в области лодыжек наблюдаются капиллярные кровоизлияния – красно-фиолетовые пятна.
При высоком показателе свертываемости в сосудах образуются сгустки, в результате в ткани поступает недостаточное количество кислорода. К тому же велика вероятность развития сердечно-сосудистых заболеваний: инфарктов, инсультов и др.
При повышенной свертываемости крови назначают антикоагулянты. Эти вещества препятствуют склеиванию клеток. Из препаратов используют Гепарин, Аспирин. Последнее средство хорошо помогает при атеросклерозе.
Полезное видео — Система свертывания крови:
В аптеке выпускают кардиоаспирины, содержащие вспомогательные вещества, в число которых входит магний. Эти лекарственные средства применяют для лечения пациентам старше 40 лет. Это хорошая профилактика инфарктов и инсультов. Их постоянно следует применять лицам, перенесшим сосудистые патологии. При наследственных тромбофилиях Аспирин назначают в малых дозах длительное время.
Во время беременности при нарушении свертываемости необходимо контролировать состояние крови. В противном случае это обернется кровотечением. Применение Аспирина строго противопоказано беременным женщинам. Препараты назначает только врач и в каждом случае индивидуально.
Добавить комментарий Отменить ответ
В продолжение статьи
Мы в соц. сетях
Комментарии
- Марина – 25.09.2017
- ГРАНТ – 25.09.2017
- Татьяна – 25.09.2017
- Илона – 24.09.2017
- Лара – 22.09.2017
- Татьяна – 22.09.2017
Темы вопросов
Анализы
УЗИ / МРТ
Новые вопросы и ответы
Copyright © 2017 · diagnozlab.com | Все права защищены. г. Москва, ул. Трофимова, д. 33 | Контакты | Карта сайта
Содержание данной страницы исключительно ознакомительного и информационного характера и не может и не являет собой публичную оферту, которая определяется ст. №437 ГК РФ. Предоставленная информация существует с ознакомительной целью и не заменяет обследование и консультацию у врача. Имеются противопоказания и возможны побочные эффекты, проконсультируйтесь с профильным специалистом
Источник: http://diagnozlab.com/analysis/clinical-tests/hemostasis/fazy-svertyvaniya-krovi.html
Свертывание крови [Свертывающая система]
Свертывание крови — это очень сложный процесс, который происходит при участии многих факторов.
При вытекании из сосуда кровь довольно быстро свертывается, превращаясь в желеобразную массу. Благодаря такому свойству крови кровотечение останавливается, так как сгусток заклеивает рану. Внутри сосудов кровь не свертывается, но если произошло нарушение целости сосудистой стенки, то на этом месте тотчас же начинает образовываться сгусток.
У некоторых моллюсков жидкость тела не свертывается, но зато мощная кожная мускулатура своим сокращением предотвращает ее вытекание, у насекомых же каждая трещинка в покровах тотчас заклеивается лимфой.
Основной механизм свертывания крови был установлен более 60 лет тому назад русским ученым Шмидтом. Такое представление о свертывании крови лежит в основе и современного учения, но значительно расширено в последнее время многими дополнительными факторами, участвующими в этом процессе.
Фазы свертывания крови
Процесс свертывания крови можно разделить на несколько фаз (рис. 45).
Образование тромбопластина
Прежде всего, для начала свертывания необходимо появление в плазме крови тромбопластина (синоним — тромбокиназа), содержащегося в кровяных пластинках и отчасти в тканях. Кровяные пластинки очень неустойчивые клетки и при соприкосновении с патологически измененными стенками сосудов (еще внутри сосудов) или с тканями (вне сосудов при их разрыве) они разрушаются (дезинтеграция) и содержащийся в них тромбопластин выходит в плазму крови. При этом из пластинок в плазму поступают еще некоторые вещества, в дальнейшем принимающие участие в свертывании крови.
В 1-й фазе свертывания тромбопластин, соединившись с находящимся в плазме белком — гемофилическим глобулином (фактор VIII) и при воздействии других факторов (IX, X) и ионов Са 2+ превращается в активный тромбопластин (тромбокиназу).
Образование тромбина
Во 2-й фазе активный тромбопластин взаимодействует с находящимся в плазме крови ферментом протромбином, который под влиянием тромбопластина, ионов Са 2+ , превращается в активный фермент — тромбин. На скорость образования тромбина и его количество и активность оказывают влияние ряд других факторов: имеющийся в плазме глобулин (акцелератор — фактор V), тромботропин (конвертин —фактор VII и VIIa), фактор VI и пластиночный фактор 1. Большую роль в процессе свертывания крови и особенно в образовании протромбина играет витамин К1; который может синтезироваться микрофлорой кишечника и, всасываясь, поступает в кровь.
Образование фибрина
В 3-й фазе свертывания происходит коагуляция фибриногена под воздействием тромбина. Фибриноген переходит из состояния коллоидного раствора — золя в состояние геля, т. е. коагулирует.
Фибриноген в состоянии геля называется фибрином. Фибрин образует нити белка, приклеивающиеся к стенкам раны, и в петлях этой сетки задерживаются клетки крови и остатки плазмы. В дальнейшем нити фибрина укорачиваются, сгусток уплотняется (ретракция) и при этом из него выжимается остаток плазмы — сыворотка (серум), которая содержит все остальные белки (сывороточные) и другие составные части плазмы.
При сбивании свежеполученной, еще не свернувшейся крови палочкой, нити фибрина наматываются на нее и при отмывании оказываются белой волокнистой массой. После такого удаления из крови фибрина она называется дефибринированной и в дальнейшем не свертывается.
Ретракция сгустка
В 1-й фазе, более растянутой во времени в сравнении с быстро протекающими тремя первыми фазами, происходит ретракция сгустка, а в дальнейшем — его постепенный распад. Как ретракция, так и распад фибрина протекают под действием ферментов (энзим ретракции, происходящий из тромбоцитов, и фибринолизин — образующийся в плазме).
Противосвертывающая система крови
Наряду с факторами, без которых свертывание крови или невозможно или протекает замедленно и неполно, есть вещества, которые, наоборот, тормозят свертывание крови. К ним относятся прежде всего гепарин, найденный впервые в печени. В плазме и в тканях он обычно неактивен, но соединяясь с ко фактором — альбумином X (XII) — превращается в активный тормозящий фактор. Гепарин тормозит образование активного тромбопластина (1-яфаза), активацию протромбина (2-я фаза) и действие тромбина (3-я фаза). Материал с сайта http://wiki-med.com
Нарушение свертывания крови
При некоторых условиях в крови может появиться антитромбин, который, соединяясь с тромбином, превращает его в метатромбин, уже неспособный вызвать коагуляцию фибриногена.
Затормозить и даже сделать невозможным свертывание можно также осаждением в плазме ионов Са 2+ (лимонно- или щавелевокислыми солями и др. средними солями) и введением кумаринов (производных кумариновой кислоты), связывающих ряд вышеуказанных факторов.
Скорость свертывания крови
Свертывание крови у разных животных происходит с различной скоростью. Так, у птиц она свертывается очень быстро, у лошади — медленно. Скорость свертывания зависит от состояния организма, от температуры окружающей среды. При понижении температуры свертывание крови замедляется. Для клинических целей скорость свертывания определяют приборами разной сложности или просто на предметном стекле, или в пробирке.
Источник: http://wiki-med.com/%D0%A1%D0%B2%D0%B5%D1%80%D1%82%D1%8B%D0%B2%D0%B0%D0%BD%D0%B8%D0%B5_%D0%BA%D1%80%D0%BE%D0%B2%D0%B8
Свертывание и свертываемость крови: понятие, показатели, анализы и нормы
Свертываемость крови должна быть нормальной, поэтому в основе гемостаза лежат равновесные процессы. Нельзя, чтобы наша ценная биологическая жидкость сворачивалась слишком быстро – это грозит серьезными, смертельно опасными, осложнениями (тромбозами). Напротив, медленное образование кровяного сгустка может обернуться неконтролируемым массивным кровотечением, что также способно повлечь гибель человека.
Сложнейшие механизмы и реакции, привлекая ряд веществ на том или ином этапе, поддерживают это равновесие и таким образом дают возможность организму довольно быстро справляться самому (без привлечения какой-либо посторонней помощи) и восстанавливаться.
Норма свертываемости крови не может быть определена каким-то одним параметром, ведь в этом процессе участвуют многие компоненты, активирующие друг друга. В связи с этим, анализы на свертываемость крови бывают разные, где интервалы их нормальных значений преимущественно зависят от метода проведения исследования, а также в иных случаях – от пола человека и прожитых им дней, месяцев, лет. И вряд ли читателя удовлетворит ответ: «Время свертывания крови составляет 5 – 10 минут». Остается масса вопросов…
Все важны и все нужны
Остановка кровотечения опирается на архисложный механизм, включающий множество биохимических реакций, к участию в котором привлекается огромное количество различных компонентов, где каждый из них играет свою определенную роль.
схема свертывания крови
Между тем, отсутствие или несостоятельность хоть какого-то одного фактора свертывания или противосвертывания может расстроить весь процесс. Вот всего лишь несколько примеров:
- Неадекватная реакция со стороны стенок сосудов нарушает адгезивно-агрегационную функцию кровяных пластинок – тромбоцитов, что «почувствует» первичный гемостаз;
- Низкая способность эндотелия синтезировать и выделять ингибиторы агрегации тромбоцитов (основной – простациклин) и естественные антикоагулянты (антитромбин III) сгущает движущуюся по сосудам кровь, что приводит к формированию в кровотоке абсолютно ненужных организму свертков, которые до поры до времени могут спокойно «сидеть» прикрепленными к стеночке какого-либо сосуда. Эти сгустки (тромбы) становятся очень опасными, когда отрываются и начинают циркулировать в кровеносном русле — тем самым они создают риск сосудистой катастрофы;
- Отсутствием такого плазменного фактора, как FVIII, обусловлена болезнь, сцепленная с полом – гемофилия А;
- Гемофилия В обнаруживается у человека, если по тем же причинам (рецессивная мутация в Х-хромосоме, которая, как известно, у мужчин только одна) имеет место недостаточность фактора Кристмана (FIX).
Вообще, все начинается еще на уровне поврежденной сосудистой стенки, которая, секретируя вещества, необходимые для обеспечения свертываемости крови, привлекает циркулирующие в кровотоке кровяные пластинки – тромбоциты. К примеру, фактор Виллебранда, «зазывающий» тромбоциты к месту аварии и способствующий их адгезии к коллагену – мощному стимулятору гемостаза, должен своевременно начать свою деятельность и хорошо работать, чтобы в дальнейшем можно было рассчитывать на формирование полноценной пробки.
Если тромбоциты на должном уровне используют свои функциональные возможности (адгезивно-агрегационная функция), быстро включаются в работу другие компоненты первичного (сосудисто-тромбоцитарного) гемостаза и в короткие сроки формируют тромбоцитарную пробку, то для того, чтобы остановить кровь, вытекающую из сосуда микроциркуляторного русла, можно обойтись и без особого влияния остальных участников процесса свертывания крови. Однако для образования полноценной пробки, способной закрыть травмированный сосуд, который имеет более широкий просвет, без плазменных факторов организму не справиться.
Таким образом, на первом этапе (сразу после получения травмы сосудистой стенки) начинают идти последовательные реакции, где активация одного фактора дает толчок к приведению в активное состояние остальных. И если где-то чего-то не хватает или фактор оказывается несостоятельным, процесс свертываемости крови затормаживается или обрывается вовсе.
В целом, механизм свертывания состоит из 3 фаз, которые должны обеспечивать:
- Образование сложного комплекса активированных факторов (протромбиназы) и превращению белка, синтезируемого печенью – протромбина, в тромбин (фаза активации);
- Трансформация растворенного в крови белка – фактора I (фибриноген, FI) в нерастворимый фибрин осуществляется в фазе коагуляции;
- Завершение процесса свертывания формированием плотного фибринового сгустка (фаза ретракции).
Анализы на свертываемость крови
Многоэтапный каскадный ферментативный процесс, конечной целью которого является образование сгустка, способного закрыть «брешь» в сосуде, для читателя, наверняка, покажется запутанным и непонятным, поэтому достаточным будет напоминание, что данный механизм обеспечивают различные факторы свертывания, ферменты, Са 2+ (ионы кальция) и многообразие прочих компонентов. Однако в этой связи пациентов довольно часто интересует вопрос: как обнаружить, если с гемостазом что-то не в порядке или успокоиться, зная, что системы работают нормально? Конечно, для таких целей существуют анализы на свертываемость крови.
Самым распространенным специфическим (локальным) анализом состояния гемостаза считается широко известная, нередко назначаемая терапевтами, кардиологами, а также акушерами-гинекологами, наиболее информативная коагулограмма (гемостазиограмма).
Коагулограмма включает несколько основных (фибриноген, активированное частичное тромбопластиновое время — АЧТВ и что-нибудь из следующих параметров: международное нормализованное отношение – МНО, протромбиновый индекс – ПТИ, протромбиновое время – ПТВ), отражающих внешний путь свертывания крови, а также дополнительных показателей свертываемости крови (антитромбин, Д-димер, РФМК и др.).
Между тем, следует заметить, что проведение такого количества тестов не всегда оправдано. Это зависит от многих обстоятельств: что ищет врач, на каком этапе каскада реакций он сосредотачивает свое внимание, сколько времени в распоряжении медицинских работников и т. д.
Имитация внешнего пути свертываемости крови
Например, внешний путь активации свертывания в лабораторных условиях может имитировать исследование, называемое медиками протромбином по Квику, пробой Квика, протромбиновым (ПТВ) или тромбопластиновым временем (все это разные обозначения одного анализа). В основе указанного теста, который находится в зависимости от факторов II, V, VII, X, лежит участие тканевого тромбопластина (он в ходе работы над образцом крови присоединяется к цитратной рекальцинированной плазме).
Пределы нормальных значений у мужчин и у женщин одного возраста не отличаются и ограничиваются диапазоном 78 – 142%, однако у женщин, ждущих ребенка, этот показатель слегка повышен (но слегка!). У детей, наоборот, нормы находятся в пределах меньших значений и возрастают по мере приближения к совершеннолетию и дальше:
Отражение внутреннего механизма в условиях лаборатории
Между тем, чтобы определить нарушение свертываемости крови, обусловленное сбоем работы внутреннего механизма, тканевой тромбопластин при проведении анализа не применяют — это позволяет плазме использовать исключительно собственные резервы. В условиях лаборатории внутренний механизм прослеживают, ожидая пока кровь, взятая из сосудов кровеносного русла, свернется сама. Начало этой сложной каскадной реакции совпадает с активацией фактора Хагемана (фактор XII). Запуск данной активации обеспечивают различные условия (контакт крови с поврежденной стенкой сосудов, клеточными мембранами, которые претерпели определенные изменения), поэтому ее называют контактной.
Контактная активация возникает и вне организма, например, когда кровь попадает в чужеродную среду и соприкасается с ней (контакт со стеклом в пробирке, инструментарием). Удаление из крови ионов кальция никак не отражается на запуске этого механизма, однако процесс не может завершиться образованием сгустка – он обрывается на этапе активации фактора IX, где без ионизированного кальция уже не обойтись.
Время свертывания крови или время, в течение которого она, пребывая до того в жидком состоянии, выливается в форму эластичного сгустка, зависит от скорости превращения белка фибриногена, растворенного в плазме, в нерастворимый фибрин. Он (фибрин) образует нити, которые удерживают красные кровяные тельца (эритроциты), заставляя их формировать сверток, закрывающий собой отверстие в поврежденном кровеносном сосуде. Время свертывания крови (1 мл, взятый из вены — метод Ли-Уайта) в таких случаях в среднем ограничивается 4 – 6 минутами. Однако норма свертываемости крови, безусловно, имеет более широкий диапазон цифровых (временных) величин:
- Кровь, взятая из вены, переходит в форму сгустка от 5 до 10 минут;
- Время свертывания по Ли-Уайту в стеклянной пробирке составляет 5 – 7 минут, в пробирке из силикона оно удлиняется доминут;
- Для крови, взятой из пальца, нормальными считаются показатели: начало – 30 секунд, окончание кровотечения – 2 минуты.
К анализу, отражающему внутренний механизм, обращаются при первых подозрениях на грубые нарушения свертываемости крови. Тест весьма удобен: проводится быстро (пока кровь течет или сгусток в пробирке образует), обходится без особых реактивов и сложного оборудования, в специальной подготовке пациент не нуждается. Разумеется, нарушения свертываемости крови, обнаруженные подобным образом, дают основание предполагать ряд существенных изменений в системах, обеспечивающих нормальное состояние гемостаза, и заставляют проводить дальнейшие исследования с целью выявления истинных причин патологии.
При увеличении (удлинении) времени свертываемости крови можно подозревать:
- Дефицит плазменных факторов, предназначенных для обеспечения свертывания, или же врожденную их неполноценность, невзирая на то, что в крови они пребывают на достаточном уровне;
- Серьезную патологию печени, повлекшую функциональную несостоятельность паренхимы органа;
- ДВС-синдром (в фазе, когда способность крови сворачиваться идет на убыль);
Время свертываемости крови удлиняется в случаях использования гепаринотерапии, поэтому пациентам, получающим данный антикоагулянт, сдавать анализы, свидетельствующие о состоянии гемостаза, приходится довольно часто.
Рассматриваемый показатель свертываемости крови уменьшает свои значения (укорачивается):
- В фазе высокой коагуляции (гиперкоагуляции) ДВС-синдрома;
- При других заболеваниях, повлекших патологическое состояние гемостаза, то есть, когда пациент уже имеет нарушения свертываемости крови и отнесен к группе повышенного риска образования тромбов (тромбоз, тромбофилия и т. п.);
- У женщин, использующих для контрацепции или с целью лечения в течение длительного времени оральные средства, содержащие гормоны;
- У женщин и мужчин, принимающих кортикостероиды (при назначении кортикостероидных препаратов возраст имеет весьма важное значение – многие из них у детей и пожилых людей способны вызвать существенные изменения со стороны гемостаза, поэтому запрещены к применению в этой группе).
В целом, нормы мало отличаются
Показатели свертываемости крови (норма) у женщин, мужчин и детей (имеется в виду один возраст для каждой категории), в принципе, мало отличаются, хотя отдельные показатели у женщин изменяются физиологически (до, во время и после месячных, в период беременности), поэтому пол взрослого человека все же учитывается при проведении лабораторных исследований. Кроме этого, у женщин в период вынашивания ребенка отдельные параметры даже должны несколько сдвигаться, ведь организму предстоит остановить кровотечение после родов, поэтому свертывающая система начинает готовиться загодя. Исключение в отношении некоторых показателей свертываемости крови составляет категория детей первых дней жизни, например, у новорожденных ПТВ на пару-тройку выше, нежели у взрослых лиц мужского и женского пола (норма взрослых – 11 – 15 секунд), а у недоношенных детей протромбиновое время увеличивается на 3 – 5 секунд. Правда, уже где-то к 4 дню жизни ПТВ снижается и соответствует норме свертываемости крови взрослых людей.
Познакомиться с нормой отдельных показателей свертываемости крови, а, возможно, и сравнить их с собственными параметрами (если тест был проведен сравнительно недавно и на руках имеется бланк с записью результатов исследования), читателю поможет приведенная ниже таблица:
В заключение хочется обратить внимание наших постоянных (и новых, конечно) читателей: возможно, прочтение обзорной статьи в полной мере не сможет удовлетворить интерес пациентов, которых затронула патология гемостаза. Люди, которые впервые столкнулись с подобной проблемой, как правило, хотят получить как можно больше сведений о системах, обеспечивающих и остановку кровотечения в нужный момент, и предотвращение образования опасных сгустков, поэтому начинают искать информацию на просторах интернета. Что ж, не следует торопиться — в других разделах нашего сайта дана подробная (и, главное, корректная) характеристика каждому из показателей состояния гемостаза, указан диапазон нормальных значений, а также описаны показания и подготовка к анализу.
Источник: http://sosudinfo.ru/krov/svertyvaemost-svertyvanie/
при какой температуре сворачивается кровь у ребенка
какая температура тела смертельна для человека
Резкие колебания внешней среды в сторону повышения или понижения температуры вызывают расстройство здоровья, а нередко и смерть человека. Так как жизненные процессы в организме могут протекать в довольно узких пределах температур внутренней среды, то при колебаниях температуры внешней среды физиологические механизмы терморегуляции выравнивают температуру тела, приспосабливая организм к этим колебаниям. Если же температура кожных покровов понижается до +25°С или повышается до +45°С, то защитная реакция организма нарушается и наступают болезненные изменения вплоть до смерти.
Действие высокой температуры
Действие высокой температуры на организм человека может быть общим и местным.
Тепловой удар наступает при общем действии высокой температуры, которая вызывает перегревание организма. Тепловой удар наблюдается в условиях, способствующих перегреванию организма: при высокой температуре, повышенной влажности воздуха, усиленной мышечной работе. Эти условия затрудняют теплоотдачу, повышают выработку тепла в организме. Подобные явления наблюдаются при работе в горячих цехах, у горняков глубоких шахт, среди солдат и туристов, движущихся в жаркое время года. Особенно подвержены тепловому удару грудные дети, а также люди, страдающие сердечными и некоторыми другими заболеваниями.
Смерть наступает обычно от первичной остановки дыхания при температуре тела +42,5°С — +43,5°С. Непосредственная причина смерти при остром перегревании — глубокое нарушение функций центральной нервной системы в результате нарушения циркуляции крови; эта же причина оказывает истощающее действие на сердечную мышцу. В развитии теплового удара можно различить несколько периодов: первый — короткий — безразличие; второй — возбуждение, характеризующееся прогрессивным повышением температуры тела, двигательным возбуждением, раздражительностью, головной болью, головокружением, сердцебиением, рвотой; третий — предагональный — истощение, замедление дыхания, понижение артериального давления, адинамия, за которым может наступить смерть.
Солнечный удар — разновидность теплового удара. Разница заключается в том, что при тепловом ударе происходит общее перегревание тела, а при солнечном — перегревание головы тепловыми лучами солнца, отчего возникает преимущественное поражение центральной нервной системы. У потерпевшего возникают головная боль, упадок сил, вялость, рвота, расстройство зрения, учащение пульса, дыхания. Температура повышается до +40°С — +42°С, прекращается потовыделение, наступает потеря сознания, замедление пульса и дыхания, могут быть кровоизлияния в мозг и другие внутренние органы, затем довольно часто наступает смерть.
При проведении судебно-медицинской экспертизы трупов лиц, погибших от перегревания организма, не выявляются какие-либо специфические явления ни при вскрытии, ни при микроскопическом исследовании органов. Констатируют лишь патоморфологическую картину, характерную для быстрой смерти: отек и полнокровие головного мозга и его оболочек, переполнение кровью вен, мелкие кровоизлияния в ткань мозга и под оболочки сердца, плевру легких, жидкую темную кровь и полнокровие внутренних органов. Подробное ознакомление с протоколом осмотра обнаружения трупа, материалами следствия и клинической картиной, предшествующей смерти, имеет важное значение для составления экспертного заключения.
Источник: otvet.mail.ru
Может ли разорваться сердце от температуры 40 градусов? И что вообще происходит в организме.
Нормальная жизнедеятельность человека возможна в диапазоне всего в несколько градусов. Понижение температуры тела значительно ниже 36° и повышение выше 40—41° опасно и может иметь тяжелые последствия для организма. Если каким-либо способом полностью прекратить теплоотдачу, человек погибнет через 4—5 ч от перегрева.
Необходимый баланс между образованием тепла и его отдачей поддерживается центральной нервной системой. Информация о температуре тела поступает в нее от периферических и центральных терморецепторов, одни из которых воспринимают повышение температуры, другие — понижение ее. Наружные (периферические) рецепторы расположены в коже и реагируют на изменение ее температуры, связанное в основном с изменением температуры окружающей среды. Центральные рецепторы расположены в различных областях головного и спинного мозга и реагируют на изменение температуры внутренней среды, в частности крови, омывающей нервные центры.
Различают температуру внутренней среды организма и температуру кожного покрова. Температура внутренних органов различна, зависит от интенсивности протекающих в них биохимических процессов и в целом значительно выше, чем температура кожного покрова, — в прямой кишке она на 0,3—0,4° выше, чем в подмышечной впадине. Самую высокую температуру имеет печень (около 39°). Температура кожи человека неодинакова на разных ее участках: выше в подмышечной впадине, несколько ниже на коже шеи, лица, туловища, еще ниже на коже кистей рук и стоп и самая низкая на коже пальцев ног.
У человека Т. т. при измерении в подмышечной впадине колеблется в пределах 36—37,1°. Т. т. зависит от температуры окружающего воздуха, его влажности, скорости движения, интенсивности мышечной работы, одежды, чистоты и влажности кожи и т. д. Известны физиологические колебания Т. т. в течение дня: разница между утренней и вечерней Т. т. в среднем 0,3—0,5°, причем утренняя ниже вечерней; у лиц пожилого и старческого возраста Т. т. может быть несколько ниже, чем у людей среднего возраста. В раннем детском возрасте отмечается особая неустойчивость Т. т. с большими колебаниями при разных состояниях (см. Грудной ребенок) . Большинство воспалительных и инфекционных заболеваний сопровождается повышением Т. т. ; при некоторых инфекционных болезнях отмечается определенная закономерность ее изменений, что имеет диагностическое значение. Т. т. может понижаться при отравлении различными ядами, при коме, некоторых истощающих заболеваниях.
Самая высокая температура Самая высокая температура тела 10 июля 1980 г. в больницу Грейди Мемориал в Атланте, шт. Джорджия, США, поступил 52-летний Уилли Джонс, получивший тепловой удар. Температура его оказалась равна 46,5° С. Из больницы пациент был выписан через 24 дня.
Самая низкая температура тела Самая низкая документально подтвержденная температура человеческого тела была зарегистрирована 23 февраля 1994 г. в Реджайне, пр. Саскачеван, Канада, у 2-летней Карли Козолофски. После того как дверь ее дома случайно оказалась запертой и девочка в течение 6 ч оставалась на морозе при температуре — 22°С, ее ректальная температура была равна 14,2°С
Из «Книги рекордов Гиннесса»
Источник: otvet.mail.ru

У многих родителей даже слова «высокая температура» вызывают панику. Однако чаще всего она полезна больному. Давайте точно разберёмся, когда высокая температура у ребёнка или взрослого человека – наш друг, а когда – наш враг.
Для начала процитирую здесь слова педиатра Шабалова Н.П. (Санкт-Петербург) о лихорадке у детей:
«Лихорадка – защитно-приспособительная реакция организма, выражающаяся в перестройке терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и температуры тела. Это типовой процесс, сформированный в процессе эволюции у теплокровных животных. Лихорадка создаётся самим организмом, его регуляторными системами. Биологическую целесообразность лихорадки, как процесса, объясняют ускорением катаболизма (распада) «чужого» в очаге воспаления (доказано для пневмококков, гонококков, спирохет, причём высокая лихорадка – выше 40 градусов просто губительна для этих микробов, активизируется фагоцитоз и иммунитет).
Применения жаропонижающих средств является нецелесообразным, так как они «затушёвывают» клиническую картину заболевания, обеспечивая чувство ложной безопасности. Жаропонижающая терапия несёт в себе риски – побочные действия лекарств в виде аллергических реакций, угнетения кроветворного ростка костного мозга, повреждения слизистой оболочки желудка…»
Академик Г.И. Марчук показал, что повышенная температура ускоряет миграцию лимфоцитов и вирусов, они чаще сталкиваются друг с другом и образуют комплексы «вирус-лимфоцит», а искусственное снижение температуры с помощью таблеток может спровоцировать затяжные или хронические болезни.
Процитирую ещё несколько фрагментов из книги Роберта Мендельсона «Как вырастить ребенка здоровым вопреки. врачам»:
Факт №7. Большинство случаев повышения температуры связано с вирусными и бактериальными инфекциями, с которыми защитные силы организма справляются без всякой помощи. Простуда и грипп – наиболее частые причины повышения температуры. Температура может повыситься до 40,5 градусов, но даже в этом случае причин для беспокойства нет. Единственная опасность – риск обезвоживания от сопутствующих процессов потоотделения, частого пульса и дыхания, кашля, рвоты и поноса. Его можно избежать, давая обильное питьё. Было бы неплохо, если бы ребёнок выпивал каждый час по стакану жидкости, желательно питательной. Это может быть фруктовый сок, чай и всё, от чего ребёнок не откажется.
Факт №9. Температура, вызванная вирусной или бактериальной инфекцией, если её не сбивать, не поднимется выше 41 градуса. Педиатры оказывают плохую услугу, прописывая жаропонижающие средства. В результате их назначений тревога родителей о том, что температура может подняться до крайнего предела, если не принять меры, подкрепляется и усиливается. Врачи не говорят, что сбивание температуры на процесс выздоровления не влияет, равно как и то, что человеческий организм обладает механизмом (ещё не до конца объяснённым), который не позволяет температуре преодолеть барьер в 41 градус.
Факт №10. Меры по снижению температуры, будь то применение жаропонижающих средств или обтирание водой, не только не нужны, но и вредны. Если ребёнок инфицирован, то повышение температуры, которым сопровождается течение болезни, родители должны воспринимать не как проклятие, а как благословение. Температура повышается в результате спонтанной выработки пирогенов – веществ, вызывающих лихорадку. Это естественная защита организма от болезни. Повышение температуры говорит о том, что система исцеления организма включилась и работает.
Краткое руководство по температуре из той же книги:
Высокая температура – часто встречающийся у детей симптом, не связанный с тяжёлыми болезнями (в отсутствие других тревожных симптомов, таких как необычные вид и поведение, затруднение дыхания и потеря сознания). Она не является показателем тяжести заболевания. Температура, повышающаяся в результате инфекции, не достигает значений, при которых возможны необратимые поражения органов ребёнка.
Повышенная температура не требует медицинского вмешательства сверх того, что рекомендовано ниже. Температуру не нужно сбивать. Она является естественной защитой организма от инфекции и помогает скорейшему исцелению.
1. Если температура тела у ребёнка до двух месяцев поднялась выше 37,7 градусов, обратитесь к врачу. Это может быть симптомом инфекции – внутриутробной или связанной с вмешательством в процесс родов. Повышенная температура у детей такого возраста настолько необычна, что благоразумнее подстраховаться и скорее успокоиться, если тревога окажется ложной.
2. Для детей старше двух месяцев, врач при повышении температуры не нужен, кроме случаев, когда температура держится более трёх дней или сопровождается серьёзными симптомами – рвотой, затруднённым дыханием, сильным кашлем в течение нескольких дней и другими, не характерными для простуды. Посоветуйтесь с врачом, если ребёнок необычно вял, раздражителен, рассеян или выглядит серьёзно больным.
3. Обращайтесь к врачу независимо от показаний термометра, если у ребёнка трудности с дыханием, неукротимая рвота, если температура сопровождается непроизвольными подёргиваниями мышц или другими странными движениями или беспокоит что-то ещё в поведении и виде ребёнка.
4. Если подъём температуры сопровождается ознобом, не пытайтесь справиться с этим ощущением ребёнка с помощью одеяла. Это приведёт к ещё более резкому повышению температуры. Озноб не опасен – это нормальная реакция организма, механизм приспособления к более высокой температуре. Он не означает, что ребёнку холодно.
5. Попытайтесь уложить температурящего ребёнка в постель, но не переусердствуйте. Нет никакой необходимости приковывать ребёнка к кровати и держать его дома, если погода не слишком плохая. Свежий воздух и умеренная активность улучшат настроение малыша, не ухудшая состояния, и облегчат вам жизнь. Однако слишком интенсивные нагрузки и спортивные состязания поощрять не надо.
6. Если есть основания подозревать в качестве причины высокой температуры не инфекцию, а другие обстоятельства – перегрев или отравление, везите ребёнка в больницу немедленно. Если в вашей местности нет отделения скорой помощи, пользуйтесь любой доступной медицинской помощью.
7. Не пытайтесь, по народной традиции, «заморить голодом лихорадку». Питание важно для выздоровления от любой болезни. Если ребёнок не оказывает противодействия, «закармливайте» и простуды, и лихорадки. И те, и другие сжигают запасы белков, жиров и углеводов в организме, и их нужно возмещать. Если ребёнок отказывается есть, поите его питательными жидкостями, например фруктовым соком. И не забывайте, что куриный суп полезен всем.
Высокая температура и обычно сопутствующие ей симптомы приводят к существенной потере жидкости и вызывают обезвоживание. Его можно избежать, давая ребёнку много пить, лучше всего – фруктовые соки, но, если он их не захочет, подойдёт любая жидкость, желательно – по одному стакану каждый час.
Ну и напоследок, как не вспомнить Гиппократа, который утверждал «Дайте мне лихорадку и я вылечу любую болезнь!»
Ну, а теперь несколько выводов и личного опыта. Почему же сидит в голове догма о том, что температуру НУЖНО сбивать? Да просто потому, что кроме врачей, выписывающих тонны жаропонижающих, есть ещё наши мамы, бабушки, воспитанные сами на жаропонижающих и нас воспитавшие в том же ключе.
Так же нас любят пугать историями о сворачиваемости крови при 42 градусах и наличии судорог у детей при высокой температуре. Здесь стоит отметить, что фебрильные судороги, НЕ являются опасными для жизни. Если для кого-то ВОЗ является показателем, то там упоминается, что судороги – это не результат высокой температуры, а результат её скачка. То есть они могут начаться как от резкого подъёма температуры, так и от резкого понижения (часто, благодаря, как раз, жаропонижающим).
Самое смешное, что свой страх, мамочки начинают уменьшать, пихая лекарства не в себя. а в ребёнка! И, конечно, после этого болезнь для ребёнка гарантирована.
Применение жаропонижающих средств оправдано только для детей с тяжёлыми патологиями нервной системы, при эпилепсии, врождённых пороках сердца… Неумеренное употребление жаропонижающих, противовоспалительных, антибактериальных средств, иммуномодуляторов привело к тому, что сегодня мы имеем очень много «часто болеющих детей». Родители «залечивают» своих детей, забывая о естественных защитных механизмах организма.
Стоит также вспомнить славян, изобретших баню специально для нагрева (. ) тела. Почему-то наши предки знали, что нагрев тела полезен при хворях, а мы об этом позабыли. Почему?
Да просто потому, что это бизнес. Если родители поймут, что жаропонижающие сиропчики и таблеточки не дают желаемого выздоровления, то что же будет с фармацевтическими компаниями? Именно поэтому яркие и цветастые рекламные буклеты гласят нам о том, как необходимо избавится от высокой температуры. Вся эта реклама создана опытными психологами – это нужно понимать.
В настоящее время достаточно широко распространено лечение детей «Нурофеном». Этот препарат широко рекламируется, как эффективное и безопасное жаропонижающее и обезболивающее средство.
«Однако отмечены случаи, когда нурофен вызывал резкое падение температуры до субнормальных цифр (34-35 градусов), что сопровождалось жизнеугрожающим коллапсом – резким падением давления. Особенно опасно это для детей, имеющих интоксикацию, обусловленную инфекцией, а также для детей, страдающих нарушениями проводящей системы сердца (что родителям не всегда известно), внутричерепной гипертензией. Возможны серьёзные осложнения вплоть до летального исхода, причём не только у младенцев, но и у детей младшего школьного возраста…»
Ещё можно упомянуть о «подвигах» парацетамола – тоже многими любимый препарат.
«Проанализировав данные более чем двухсот тысяч детей (не первое исследование такого рода с похожими результатами), пришлось признать серьёзную корреляцию развития детской астмы с использованием парацетамола. Причём, чем больше употребляли, тем вероятнее астма, риноконъюктивит и экзема…»
И, конечно же – аспирин. В «институте ГРИППА» рекомендуют избегать употребления аспирина. «Потому что при вирусе В, в отличие от вируса А, аспирин вызывает неврологический синдром (синдром Рея) с увеличением печени. Кроме того, при попадании вируса в организм человека происходит расширение сосудов и увеличивается свёртываемость крови, а именно таким образом аспирин и действует. Фактически удвоенный эффект может вызвать очень серьёзные нежелательные последствия…»
Очень хочется донести до людей следующее:
1) Сбивая температуру даже на пол градуса, мы не позволяем организму выработать специфический иммунитет, и в следующий раз, встретившись с этой инфекцией, он снова будет перед ней беспомощным.
2) Организм всё равно будет пытаться «взять своё» и выполнить программу, то есть, мы снижаем температуру, организм снова её поднимает – таким образом, процесс выздоровления затягивается на дольше, чем, если бы мы в него не вмешивались.
3) Всякая помощь – вмешательство, но не всякое вмешательство – помощь.
4) Обезвоживание наступает не от температуры, а от потери жидкости, которую и надо восполнять. Когда придёт время, температура сама спокойно опустится.
5) Высокая температура при инфекции, простуде, пищевом отравлении. – механизм выживания.
6) Реакции своего организма следует уважать, относиться к нему, как к умному, всё умеющему, стремящемуся к излечению близкому другу, и он ответит здоровьем. Человек, правильно проходящий через острое заболевание, никогда не будет иметь хронических болезней.
7) Смородина, малина, мёд, шиповник, питьё – это на пользу, но ни в коем случае не навязанные нам с телеэкранов фармацевтические яды.
Источник: via-midgard.com
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе