От чего много лейкоцитов в мазке
Повышенные лейкоциты в мазке, причины, лечение
На каждой консультации у гинеколога нужно сдавать мазок на флору, его обязательно берут в том случаи, если пациентка жалуется на плохое самочувствие, с помощью мазка можно узнать о многом и затем назначить эффективное лечение. Анализ проводят только до обследований, кольпоскопии и других процедур. Помните о том, что результат будет зависеть о того, каким способом взят анализ. С помощью шпателя берут выделения, которые распределяют на стекле. Затем отправляют анализ для обследования в лабораторию.
Очень важным показателем для этого анализа является количество лейкоцитов в мазке, они говорят о воспалительном процессе. Норма, когда показательно не выше 15.
Когда женщина получила анализ с повышенными лейкоцитами, нужно обязательно проконсультироваться у врача, лучше всего сделать повторный анализ. В случаи воспаления, палочек не много, но при этом множество кокков. Очень важно при повышении лейкоцитов в мазке, чтобы врач осмотрел вас, какой имеет внешний вид вульва, шейка матки, влагалище и какие выделения наблюдаются с половых путей. Опытный врач определить воспаление с помощью вида и запаха.
Когда появляются лейкоциты в мазке у женщины?
Вместе с мазком на флору, берется анализ на цитологию, с помощью его можно узнать, воспалена ли шейка матки. С помощью анализа на флору можно выявить таких возбудителей – грибы, гоноккоки, трихоманады. Лейкоциты в мазке могут говорить о таких заболеваниях:
1. Кольпите.
2. Уретрите.
3. Аднексите.
4. Цервиците.
5. Онкологии в половых органах.
6. Дисбактериозе кишечника и влагалища.
Если повышение лейкоцитов имеет стойкий характер, нужно обязательно дополнительно исследоваться. Обязательно нужно провести посев на микрофлору, антибиотикограмму С помощью его можно узнать о возбудителях инфекции – кишечной палочке, стафилококке, стрептококке, обязательно нужно определить, какое они имеют количество, затем подбирают препарат, к которому эти возбудители чувствительны.
Патогенные микроорганизмы – хламидии, гонококки и трихоманады можно выявить с помощью ДНК-диагностики. Ее используют для того, чтобы обнаружить герпес, ВПЧ, цитомегаловирус. Микоплазму и уреаплазму можно вычислить с помощью посева с антибиотиграммой. Потому что они живут в организме женщины и могут не быть причиной воспаления. Очень тяжело после того, как обнаружили лейкоциты в крови, назначить лечение. Для начала нужно выяснить главную причину из-за чего воспаления.
Лейкоциты в мазке могут показывать, каким образом протекает процесс, чем больше лейкоцитов, тем опаснее воспаление.
Редко количество лейкоцитов достигает показателя 100. Случается, что анализы ничего не показывают, тесты в норму, а лейкоциты всеравно высокие, это говорит о дисбактериозе во влагалище, когда нарушено соотношение микроорганизмов. В данном случае нельзя использовать антибиотики, это может только навредить, потому что это и приводит к данному заболеванию. При этом заболевании используют свечи, которые помогают восстановить микрофлору влагалища и кишечника.
Лейкоциты в мазке у беременной женщины
Первый мазок беременная женщина сдает тогда, когда становится на учет. Нормой является небольшое повышение лейкоцитов, показатель колеблется от 15 до 20. Если лейкоциты повышаются — это говорит о воспалении и инфекционном заболевании.
Для определения причины нужно обязательно дополнительно обследоваться, сдать посев на бактерии, исследовать иммунную систему и ПЦР.
Не обязательно, что женщина заразилась инфекцией, она могла жить у нее в организме недавно, а из-за гормональной перестройки, иммунная система начала себя проявлять. Потому так важно при беременности контролировать состояние здоровья женщины, потому что они из-за того, что снижается иммунитет, они могут проявляться. Некоторые заболевания передаются половым путем – гонорея, уреаплазмоз, микоплазмоз, сифилис, генитальный герпес.
Часто повышаются лейкоциты из-за молочницы, беременных заболевание тревожит чаще, проявляется данное заболевание на позднем сроке беременности.
У беременных тяжело лечить данное заболевание, потому что многие антибиотики им противопоказаны, помните о том, что воспаление может инфицировать маточную полость и стать угрозой для беременности.
Потому так важно тщательно и внимательно следить за своим здоровьем и состоянием малыша. Любое заболевание отражается на ребенке.
Как снизить уровень лейкоцитов в мазке?
Для этого нужно восстановить микрофлору во влагалище. Можно использовать такие лечебные травы – листья алоэ, зверобой, ромашку, кору дуба и красный корень. Хорошо помогают спринцевания с раствором хлорофиллипт. Воспалительный процесс помогут побороть теплые ванны. Возможно, потребуются специальные свечи – пимафуцин, тержинан, полижинакс и т.д.
 Итак, лейкоциты повышаются в мазке, если в половых органах присутствует воспаление, бывают случаи врачебной ошибки или лабораторных исследований, чтобы назначить эффективное лечение нужно пройти дополнительное исследование. Если лейкоциты повышаются, а возбудителя не обнаружили, это говорит, что в кишечнике и влагалище дисбактериоз. Обязательно в данном случае необходимо позаботится о микрофлоре. Сдача гинекологического мазка на флору является очень важным и эффективным методом исследования, чтобы вовремя диагностировать, в каком состоянии находится женская репродуктивная система. Рекомендуется всем женщинам регулярно проводить подобный анализ, независимо от того, отсутствуют или есть жалобы на половую систему. Одним с важных факторов, который помогает вовремя узнать о гинекологической патологии, являются лейкоциты, эти кровяные клетки имеют немаловажное значение, потому что они выполняют защитную функцию, избавляют организм женщины от патогенных микроорганизмов и тем самым не дают развиваться патологическому процессу. Когда будет выявлен возбудитель, будет назначен специальный курс медикаментозного лечения, который должен учитывать патогенную флору, какая чувствительность к лекарству и беременна ли женщина. Обязательно нужно провести антибиотикотерапию, но при этом очень важно контролировать весь процесс, это должен делать врач.
Итак, лейкоциты повышаются в мазке, если в половых органах присутствует воспаление, бывают случаи врачебной ошибки или лабораторных исследований, чтобы назначить эффективное лечение нужно пройти дополнительное исследование. Если лейкоциты повышаются, а возбудителя не обнаружили, это говорит, что в кишечнике и влагалище дисбактериоз. Обязательно в данном случае необходимо позаботится о микрофлоре. Сдача гинекологического мазка на флору является очень важным и эффективным методом исследования, чтобы вовремя диагностировать, в каком состоянии находится женская репродуктивная система. Рекомендуется всем женщинам регулярно проводить подобный анализ, независимо от того, отсутствуют или есть жалобы на половую систему. Одним с важных факторов, который помогает вовремя узнать о гинекологической патологии, являются лейкоциты, эти кровяные клетки имеют немаловажное значение, потому что они выполняют защитную функцию, избавляют организм женщины от патогенных микроорганизмов и тем самым не дают развиваться патологическому процессу. Когда будет выявлен возбудитель, будет назначен специальный курс медикаментозного лечения, который должен учитывать патогенную флору, какая чувствительность к лекарству и беременна ли женщина. Обязательно нужно провести антибиотикотерапию, но при этом очень важно контролировать весь процесс, это должен делать врач.
Читайте также:
Почему в гинекологических мазках повышаются лейкоциты и что считать нормой
По уровню лейкоцитов, который без труда определяют специалисты под микроскопом, судят о имеющемся воспалительном процессе. Что касается гинекологии, то белые кровяные клетки определяются и подсчитываются при следующих исследованиях — мазках на:
- флору (микроскопия);
- цитологию;
- степень чистоты.
Анализ на состав микрофлоры
Урогенитальный мазок на микрофлору берется из трех точек: вагины, шейки матки и уретры. Если обнаруживается воспалительный процесс, то он называется кольпитом (если поражено влагалище), цервицитом (если лейкоцитоз зафиксирован в цервикальном канале) и уретритом (есть проблема в мочеиспускательном канале).
Кроме лейкоцитов, врачей интересует количество эпителия и слизи. Это дополнительно говорит о здоровье или патологии.
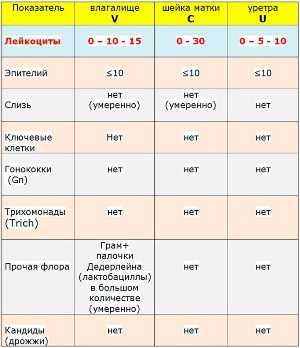
Итак, в норме лейкоцитов в мазке у женщин должно быть вот сколько.
| Влагалище (V) | 0-10 |
| Уретра (U) | 0-5 |
| Цервикальный канал (C) | 0-30 |
Как видите, в таблице указан и 0, а это значит, отсутствие лейкоцитов — тоже допустимый вариант. Не ниже нормы.
К содержанию
Анализ на степень чистоты
Мазок на степень чистоты аналогичен микроскопии. И часто в результатах анализа на флору вы увидите и числовое указание «чистоты» половых путей. Если найдены единичные лейкоциты — 1-3-5 в поле зрения, то говорят о первой степени. Кроме этого, во влагалище женщины обнаруживается множество полезной микрофлоры — молочнокислых палочек.
При второй степени лейкоцитов еще не слишком много, возможно, чуть больше нормы, например, 10-15, но во влагалище, помимо палочек Дедерлейна, определяются условно-патогенные микроорганизмы — клебсиелла, грибы Кандида, гарднерелла, фекальный энтерококки т. д.
При третьей степени во влагалище кокковая флора — то есть много условно-патогенных бактерий. Лейкоциты обнаруживаются скоплениями, в большом количестве. Их примерный уровень 25-30 или даже 40-50.
При четвертой степени в мазке от 60 белых кровяных клеток. Иногда они покрывают сплошь все поле зрения, то есть их число достигает выше 100. Очень высокие лейкоциты диагностируются на фоне других признаков воспалительного процесса — коккобацилярной флоры и практически полного отсутствия лактобацилл.
К содержанию
Анализ на атипичные клетки шейки (онкоцитология)
В цитологическом мазке информация о количестве лейкоцитов важна в том случае, если у женщины выявлены атипичные клетки шейки матки или имеется подозрение на них. Дело в том, что цервицит, который характеризуется как раз лейкоцитозом, вызывает реактивные процессы в клетках, схожие с теми, что происходят при предраковых заболеваниях.
Если лейкоциты высокие, сначала нужно пролечиться, а потом, когда их уровень станет небольшим, через 2-3 месяца, повторить анализ. Напомним, сколько норма белых кровяных клеток в цервикальном канале — до 30 ед.
К содержанию
Причины повышенных лейкоцитов в мазке у женщин, симптомы и лечение
Виновник этого — воспалительный процесс. А его провоцируют различные бактерии, грибы и вирусы.
Мочеполовая инфекция. Хронический или острый цистит
У девочек часто протекает одновременно с вульвовагинитом, то есть слизистая половых губ и влагалища краснеет, становится отечной. Цистит — очень распространенное заболевание у женщин из-за их анатомических особенностей — небольшого расстояния, отделяющего влагалище, прямую кишку от уретры и очень короткого и широкого мочеиспускательного канала, черед который инфекция легко попадает в мочевой пузырь. Переохлаждение или так называемая простуда играет негативную роль и приводит к быстрому прогрессу воспаления.
При этом в посеве или в мазке методом ПЦР диагностируются следующие болезнетворные микроорганизмы:
- Chlamydia trachomatis (хламидии);
- Mycoplasma genitalium (генитальная микоплазма);
- Ureaplasma urealyticum (уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- E. coli (кишечная палочка);
- Staphylococcus saprophyticus (сапрофитный стафилококк);
- Enterococcus faecalis (фекальный энтерококк);
- Klebsiella (клебсиелла);
- Proteus mirabilis (протей мирибилис).
К содержанию
Молочница (вагинальный кандидоз)
Возбудитель — дрожжеподобные грибы рода Candida. Дрожжи не передаются половым путем. Это условно-патогенный микроорганизм, который присутствует в микрофлоре влагалища почти у каждой женщины, но болезнь вызывает только при снижении количества лактобактерий, в случае роста его числа.
Способствуют развитию кандидоза:
- сахарный диабет;
- беременность;
- прием антибиотиков;
- ВИЧ-инфекция.
Признаки заболевания:
- зуд и жжение в области половых губы;
- белые творожистые или сливкообразные выделения, усиливающиеся перед менструацией;
- боль во время секса;
- болезненное мочеиспускание, если уретру тоже поражают грибки.
Диагностика кандидоза проводится при помощи бакпосева. В микроскопии не всегда есть явные признаки заболевания.
Тактика лечения зависит от того, является ли заболевание хроническим, часто ли рецидивирует и насколько яркой и болезненной является симптоматика.
Используются следующие препараты для местного лечения (интравагинально):
- клотримазол таблетки (по 100 мг раз в день в течение 7 суток, или по 200 мг раз в день в течение 3 суток);
- крем клотримазол (если поражены половые губы) в течение 1-2 недель;
- натамицин (по 100 мг 6 дней);
- бутоконазол 2% крем однократно;
- итраконазол (по 200 мг 10 дней).
Для приема внутрь (перорально):
- флуконазол (150 мг однократно);
- итраконазол (по 200 мг 3 дня).
При беременности назначаются препараты для местного использования с действующими веществами клотримазол (со второго триместра беременности) и натамицин (с первого триместра).
Вагинальный кандидоз не передается половым путем, но есть условия, которые способствуют размножения грибов, их нужно избегать:
- бесконтрольный прием антибиотиков и гормональных препаратов;
- ношение плотного синтетического белья;
- эндокринные, желудочно-кишечные, гинекологические заболевания;
- частое использование гигиенических прокладок; спринцевания;
- один половой партнер (происходит «привыкание» к его микрофлоре).
К осложнениям молочницы относятся:
- воспалительные заболевания органов малого таза; уретроцистит;
- при беременности — инфицирование плода, его внутриутробная гибель, преждевременные роды;
- послеродовой кандидозный эндометрит.
К содержанию
Причиной являются гигиенические прокладки, тампоны, средства интимной гигиены. Половые губя становятся отечными, зудят. Проходит самостоятельно. Главное, не пользоваться аллергеном.
К содержанию
Трихомониаз (трихомонадный вагинит)
Возбудитель болезни – влагалищная трихомонада (Trichomonas vaginalis). Передается половым путем, очень редко бытовым (через постельное белье, полотенце и т. д.). Выявляется в общем мазке или бакпосеве и является одной из самых распространенных причин лейкоцитоза в мазке.
От заражения до появления первых симптомов проходит от 7 до 28 дней:
- пенистые выделения из влагалища желтого, серого цвета;
- покраснение слизистой половых органов;
- зуд;
- болезненность при половых актах;
- боль при мочеиспускании;
- боль в нижней части живота.
Опасен трихомоноз для беременных женщин, так как вызывает у них преждевременный разрыв околоплодного пузыря и роды раньше срока.
Является причиной парауретрита, сальпингита.
Лечение:
- метронидазол — 2 гр внутрь однократно или 500 мг внутрь 2 раза в сутки в течение одной недели;
- тинидазол — 500 мг 2 раза в сутки в течение 5 дней или 2 гр однократно;
- орнидазол — 500 мг 2 раза в сутки в течение 5 дней или 1,5 гр однократно.
При осложненном и рецидивирующем течении заболевания в указанные схемы лечения вносятся правки — рекомендуются более высокие дозы препаратов и более длительный прием. Также назначаются противомикробные препараты интравагинально: метронидазол в виде таблеток по 500 мг по одной в течение 6 дней или одноименный вагинальный крем в течение 5 дней. При беременности лечение проводится теми же препаратами, но не ранее второго триместра беременности (13-14 недели).
К содержанию
Скрытые инфекции, передающиеся половым путем (уреаплазмоз, микоплазмоз, хламидиоз)
Есть три инфекционных возбудителя, из-за которых может быть воспалительный тип мазка с повышением лейкоцитов, но они не определяются в обычном мазке на флору. Только специальным методом ПЦР. Это хламидиоз, уреаплазмоз и микоплазмоз. Провоцируются они следующими микроорганизмами: Chlamydia trachomatis, Mycoplasma genitalium, Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum.
Более чем в половине случаев скрытые инфекции протекают бессимптомно. Если же признаки заболевания проявляются, они таковы:
- слизисто-гнойные выделения;
- боль при половых контактах;
- зуд и жжение;
- боль при мочеиспускании;
- ноющая боль в области матки.
Хламидиоз также вызывает межменструальные кровянистые выделения и образование эрозии на шейке матки.
Если инфекция распространяется выше, в матку, фаллопиевы трубы, яичники, то у нее диагностируется сапингоофорит и эндометрит.
Возможные схемы лечения (назначается перорально один из препаратов):
- доксициклина моногидрат — 100 мг 2 раза в сутки в течение недели;
- азитромицин — 1,0 г, принимается однократно;
- джозамицин — 500 мг 3 раза в сутки в течение недели;
- офлоксацин — 400 мг 2 раза в сутки в течение недели.
В некоторых случаях требуется более длительная терапия — 2-3 недели. Беременных лечат теми же антибактериальными средствами.
Если выявляются микроорганизмы M. Hominis и/или Ureaplasma spp., при этом высокие лейкоциты и есть симптомы заболевания, то врач должен поискать более явных его возбудителей: трихомонаду, гонококк, микоплазму гениталиум.
Лечение не проводится при: отсутствии симптомов болезни, то есть случайном обнаружении уреаплазмы в количестве даже более 10 в 4 степени. Исключением являются будущие мамы. Если у них есть в анамнезе замершие, неразвивающиеся беременности, преждевременное отхождение околоплодных вод, внутриутробное инфицирование плода — лечиться нужно.
К содержанию
Нарушение микрофлоры влагалища или неспецифический вагинит
Кроме кокков (стафилококков, стрептококков и т. д.), виновниками неспецифического вагинита являются и другие условно-патогенные представители флоры: эшерихии (кишечные микроорганизмы), грибы, трихомонады.
Симптомы:
- зуд и жжение;
- боль при половом акте и небольшие кровянистые выделения;
- отечность слизистой влагалища;
- серозно-гнойные выделения.
Диагностика. При микроскопии обнаруживаются сильно завышенные лейкоциты, много грамположительных и грамотрицательных микроорганизмов, слущенный эпителий. Проводится бакпосев для точной диагностики болезнетворных возбудителей и определения их чувствительности к антибиотикам.
Лечение:
1 этап — антибиотики и антибактериальные средства местно:
- Тержинан;
- Полижинакс;
- Нео-пенотран;
- Нифурател;
- Гиналгин;
- Бетадин;
- Метронидазол;
- Клиндамицин;
- Орнидазол.
2 этап — восстановление микрофлоры:
- Вагилак;
- Бифидумбактерин;
- Лактобактерин;
- Биовестин.
К содержанию
Гонорея
Возбудитель заболевания — гонококк (Neisseria gonorrhoea — грамотрицательные диплококки). Частая причина женского и мужского бесплодия.
Симптомы:
- затруднения при мочеиспускании;
- зуд во влагалище;
- гнойные выделения из шейки матки.
Если болезнь не затрагивает уретру и мочевой пузырь, то выявить ее можно только с помощью анализа — мазка на флору или бактериального посева, так как вагинальные признаки болезни у женщин отсутствуют. Лейкоциты в мазке на гн повышены и присутствуют микроорганизмы возбудители заболевания.
Если болезнь поднимается выше и затрагивают репродуктивные органы, то возможна такая симптоматика:
- температура до 39 градусов и выше;
- тошнота, рвота — интоксикация;
- нарушения менструального цикла.
Провоцируют восходящую инфекцию:
- аборты;
- диагностические и лечебные выскабливания;
- зондирование полости матки;
- биопсия шейки;
- внутриматочная спираль.
Обычно обостряется воспалительный процесс после менструации, родов.
Гонорея опасна следующими осложнениями:
- спаечный процесс в малом тазу;
- бесплодие;
- внематочная беременность;
- выкидыши и преждевременные роды;
- тазовые боли;
- эндометрит.
Лечение быстрое и простое, одним из следующих препаратов:
- Цефтриаксон (500 мг) внутримышечно однократно;
- Цефиксим (400 мг) перорально однократно;
- Спектиномицин (2 г) внутримышечно однократно.
Эти же препараты применяются для лечения беременных, причем на любом сроке.
К содержанию
Истинная эрозия
Это рана на шейке матки. Может появиться в результате полового акта, осмотра гинеколога, взятия анализов, неаккуратного введения во влагалище суппозитория (свечки) и т. д. Заживает самостоятельно в течение 10 дней.
Диагностируется при осмотре с помощью гинекологического зеркала или при кольпоскопии. Иногда для ее лечения назначаются свечи «Депантол», облепиховые, метилурациловые, спринцевания календулой. Используются разные народные средства и продукты-целители
Но, как показывает врачебная практика, в течение 10 дней она проходит самостоятельно — хоть с лечением, хоть без.
К содержанию
Вирус простого герпеса
Если инфекций нет — в мазке не видно возбудителя заболевания, скрытые инфекции не обнаружены, следует искать вирусы культуральным методом (анализ на ВПГ-1,2). Это необходимо сделать и в том случае, если женщина лечилась антибактериальным препаратом или антибиотиком широкого действия, но у нее лейкоциты стали только еще выше или не понизились. На вирусы антибиотики не действуют. Также лейкоцитоз в мазке определяется при ВИЧ-инфекции.
К содержанию
Онкология — рак шейки матки (РШМ)
Непосредственно злокачественная опухоль редко провоцирует повышение уровня лейкоцитов. Поэтому данную причину мы поставили на самое последнее место.
При бактериальном вагинозе количество лейкоцитов нормальное. По этой причине его в списке выше нет. Признаками дисбактериоза влагалища является наличие ключевых клеток в мазке и снижение числа лактобацилл, на фоне появления условно-патогенной флоры (гарднерелла, клебсиелла, лептотрикс и т. д.). Кстати, очень частое заболевание при менопаузе, когда защитная функция слизистой влагалища и шейки матки становится слабее из-за недостатка эстрогена.
К содержанию
Рост лейкоцитов в зависимости от фазы менструального цикла и при беременности
Лейкоцитов всегда больше в канале шейки матки, чем во влагалище. Причем растет это количество в середине цикла (когда овуляция) и перед месячными. Часто врачи неправильно берут мазок — слишком много материала или чересчур тщательно растирают его по стеклышку, из-за чего происходит разрушение эпителиальных клеток. А ведь именно соотношение лейкоцитов к клеткам плоского эпителия является важнейшим признаком воспаления или его отсутствия. В норме это примерно 10 полиморфноядерных лейкоцитов (ПЯЛ, а бывают и другие виды) на одну клетку эпителия.
У некоторых женщин по непонятным причинам какое-то время лейкоциты остаются высокими. И это при явном отсутствии воспаления и других хороших анализах. Пытаться уменьшить количество белых кровяных телец или вообще от них избавиться не следует. Лечат не результат анализа, а болезнь, если она есть.
Еще больше лейкоцитов становится при беременности. Физиологический процесс. И если кроме этого ничего не беспокоит, можно наблюдаться. Однако врачи перестраховываются и часто назначают при «плохом» мазке местный антисептик — свечи «Гексикон» (действующее вещество — хлоргексидин). Их можно использовать в любом триместре беременности. И в конце ее, перед родами таким образом проводится санация влагалища.
При беременности из лейкоцитов и слизи формируется шеечная пробка. Именно она является защитой матки от инфекции.
К содержанию
Вопросы от наших читательниц по теме
Мешают ли лейкоциты забеременеть? Если у женщины нет гинекологического заболевания, которое мешало бы ей зачать, например, эндометрита, то бесплодия по этой причине не будет. Однако нужно обязательно сдавать анализы на инфекции и их пролечить. Ведь именно они чаще всего виноваты в лейкоцитозе.
Пустят ли в ЭКО с патологией по микроскопии? Если проблема только в числе белых кровяных клеток, возможно, имеет смысл пересдать мазок немного позднее, в другую фазу менструального цикла. Возможно имеет место ошибка медика при заборе материала или лаборатории. Но если результат подтверждается, при этом иных проблем нет, врач может назначить небольшим курсом антисептик. Это не опасно.
Ставят ли вмс при мазке третьей или четвертой степени чистоты? Нет, так как это приведет к распространению микробов в матку и эндометриту, аднекситу, сальпингоофориту.
Делают ли гистероскопию при неидеальном мазке? Если назначена плановая процедура, то ее, вероятно, придется отложить.
Могут ли быть повышенными лейкоциты из-за эндометриоза? Да, такое может быть.
Если после выкидыша плохой мазок — что делать? Сдать анализ на скрытые инфекции и вирус герпеса. Помните, что инфекция мешает выносить ребенка, приводит к ее раннему прерыванию.
При подготовке материала были использованы клинические рекомендации Минздрава России.
К содержанию
Это тоже интересно
Добавить комментарий
Повышены лейкоциты в мазке: что это значит, причины
При наличии инфекции или воспалительных процессов, возникших в половых органах, в результатах анализов будут повышены лейкоциты в мазке на микрофлору.
Уровень лейкоцитов – один из наиболее диагностически важных показателей, характеризующих состояние иммунной системы организма – активирована ли она или находится в нормальном «спящем» режиме.
На основе проводимых исследований можно точно поставить диагноз и выбрать наиболее эффективную стратегию лечения.
Что такое лейкоциты?
Лейкоциты – это один из типов кровяных клеток, выполняющих защитные мероприятия в организме. В организме млекопитающих существует несколько видов лейкоцитов, которые отличаются функциями, размерами, временем жизни и предназначением.
У лейкоцитов нет собственной окраски, именно поэтому они и получили свое название – белые кровяные тельца. В структуре белых кровяных телец (в отличие от тех же эритроцитов) имеется ядро.
Лейкоциты играют основную роль в защите организма от угрозы специфического и неспецифического характера.
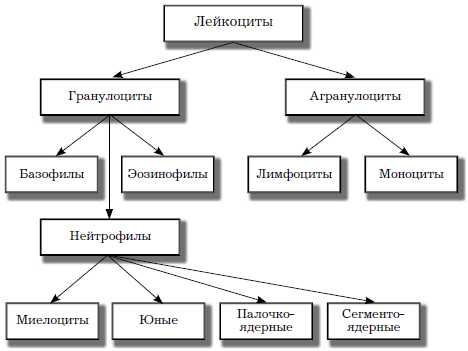
Белые кровяные тельца могут справиться с патологическими факторами как внешней, так и внутренней природы. Иногда лейкоциты участвуют в аутоиммунных заболеваниях и сами провоцируют патологии.
В нормальном состоянии количество белых кровяных телец в организме минимально. Много лейкоцитов в мазке возникает при развитии патологических процессов.
Повышенное значение белых кровяных телец для сведущего специалиста означает что защитные фунции организма активированы, а значит где-то непорядок, хотя никаких жалоб от пациента еще нет.
Чем больше кровяных телец на 1 см2, тем сильнее выражен патологический процесс. Лейкоциты повышены, как правило, из-за начавшегося воспаления или инфекции.
По типу клеток, их количеству и локализации можно определить некоторые особенности патологии.
Проанализировав другие показатели и определив тип защитных клеток, врач может конкретизировать диагноз и выяснить локализацию недуга.
Поэтому показатель содержания лейкоцитов в мазке – один из самых диагностически значимых, хотя иногда и могут потребоваться дополнительные исследования.
Все типы белых кровяных телец свободно перемещаются по организму и беспрепятственно проникают через стенки сосудов в межклеточное пространство.
Лейкоциты сначала «ловят» патогенные частицы, а потом словно обволакивают их и переваривают. Этот защитный процесс имеет название «фагоцитоз».
Фагоциты – клетки, осуществляющие фагоцитоз. При большом количестве патогенных организмов данный защитный механизм осуществляется часто, и фагоциты значительно увеличиваются в размерах, после чего разрушаются.
Видео:
Во время множественного разрушения лейкоцитов образуются местные очаги воспаления, появляется отек и повышается температура.
Развивающиеся воспалительные процессы привлекают новые лимфоциты. Погибшие в большом количестве фагоциты скапливаются в гной.
Нормы мазка
Лейкоциты и у мужчин, и у женщин выявляются во время цитологического анализа, который совмещается с исследованием на микрофлору.
У женщин мазок помогает определить возможность воспаления тканей шейки матки.
Сочетание цитологического анализа с исследованием на микрофлору позволяет выявить грибки, трихомонады и гонококки.
Повышенное содержание лейкоцитов в анализе, особенно в сочетании с другими характерными признаками, дает возможность предположить такие патологии, как:
- кольпит;
- уретрит;
- аднексит;
- цервицит;
- онкологию;
- дисбактериоз.
Стойкое повышенное число лейкоцитов говорит о необходимости проведения дополнительных анализов, так как патологические процессы могут носить системный характер.
Обычно к прохождению рекомендуют антибиотикограмму и посев на микрофлору. В процессе проведенных обследований можно точно найти причину повышения лейкоцитов и определить патоген.
Наиболее распространенные патогены – кишечная палочка и стафилококковая или стрептококковая инфекции. На основе посева определяются самые эффективные препараты.

Это требует индивидуального подхода, ведь нередко патогенные организмы вырабатывают резистентность к определенным лекарствам.
Такие патогены, как трихомонады, гонококки или хламидии выявляются при помощи диагностики дезоксирибонуклеиновой кислоты. ДНК-диагностика выявляет наличие герпеса, ВПЧ или цитомегаловируса.
Микоплазма и уреаплазма вычисляются несколько сложнее. У женщины они могут быть частью естественной микрофлоры организма и не провоцируют воспалительные процессы.
Соответственно, и повышения уровня белых кровяных телец патогены тоже не вызывают и в анализе на лейкоциты не отображаются.
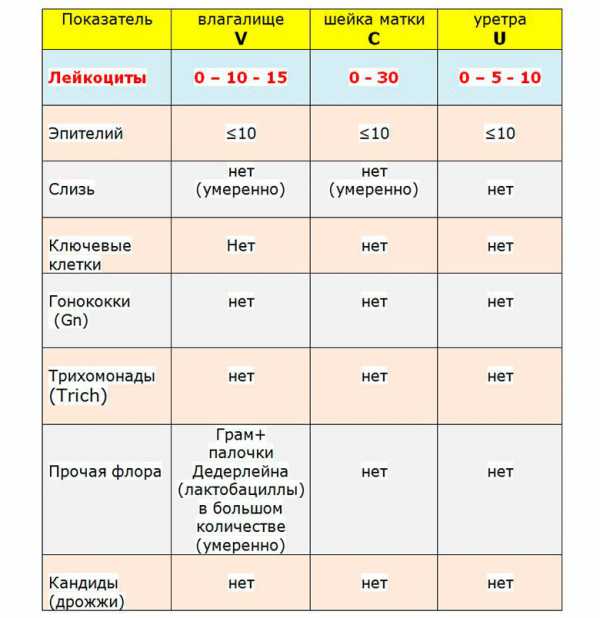
У женщин результаты анализов на микрофлору делятся на 4 степени «чистоты»:
- при первом уровне показатели абсолютно стерильны – лейкоциты в них, как и признаки патогенной или условно-патогенной микрофлоры не наблюдаются. Подобные результаты подтверждают здоровье женщины;
- на втором уровне возможно проявление незначительно повышенного количества лейкоцитов в мазке – до 10 на 1 см2 (у беременных женщин уровень белых кровяных телец бывает немного более высокий). Это тоже может означать вариант нормы. Если уровень лейкоцитов в мазке повышен незначительно, то вряд ли это признак патологии. Скорее всего имеет место просто временный скачок показателей.В мазке второй степени чистоты могут быть выявлены даже незначительные следы условно-патогенной флоры и смешанных типов бактерий;
- при третьей степени чистоты содержание белых кровяных телец повышается до патологически большого количества лейкоцитов в мазке, в то время как число нормальных палочек значительно снижается. Анализ мазка может отразить наличие инфекции, чужеродных организмов, кокков и палочек;
- на четвертом уровне у женщин нормальная микрофлора полностью исчезает, а ее заменяют лимфоциты и патогенные и условно-патогенные микроорганизмы.
Особенности наиболее распространенных заболеваний
Наиболее распространенное заболевание, с которым сталкивается практически каждая женщина, – дисбактериоз влагалища.
Как правило, сильного дискомфорта патология женщинам не приносит, проявляясь лишь в незначительной степени.
Но без лечения болезнь снижает местный и общий иммунитет, создавая среду, благоприятную для развития инфекций, и провоцируя осложнения.
Видео:
Повышенный уровень лейкоцитов в мазке вызывает и кольпит, провоцируя развитие воспалительных процессов на слизистой оболочке влагалища.
Чаще всего патологии появляются вследствие причин инфекционного характера – кишечная палочка, уреаплазмы, микоплазмы, цитомегаловирус, вирус генитального герпеса, грибки Кандида или трихомонады.
Повышенные лейкоциты в мазке могут свидетельствовать о воспалении уретры – мочеиспускательного канала.
Уретрит – одна из самых часто встречающихся урологических болезней, которой одинаково подвержены и женщины, и мужчины.
Уретриты условно разделяют на инфекционные и неинфекционные. Первые вызываются, как правило, специфическими патогенами – гонококками или гарднереллами, и неспецифическими – стафилококками, кишечной палочкой, стрептококками.
Уретрит, который вызывается не наличием инфекции, может появиться в результате аномальной реакции организма на внешнюю среду (аллергии), сужения уретры, застоя в малом тазу.
Вследствие воспалений неинфекционной природы часто нарушается естественная микрофлора половых органов, почему условно-патогенные организмы начинают активно размножаться. Так, к патологии может присоединиться вторичный уретрит инфекционной природы.
Постоянно повышены лейкоциты в мазке могут быть вследствие развития сальпингоофорита (аднексита). Аднексит – системное заболевание, которое захватывает одновременно и яичники, и маточные трубы.
Для острого периода болезни характерны яркие симптомы – боли в нижней части живота (которые могут быть сильнее со стороны, где более выражен воспалительный процесс), повышенная температура и признаки интоксикации.
Видео:
Работа яичников нарушается, вследствие чего могут выявиться патологичные изменения в менструальном цикле.
Аднексит может спровоцировать такие осложнения, как спайки и сращения в придатках матки, что увеличивает возможность бесплодия или внематочной беременности.
Еще одно распространенное заболевание, сопровождающееся воспалительными процессами во влагалищном сегменте шейки матки, – цервицит.
Для течения заболевания характерны слизистые, мутные кровянистые или гнойные выделения.
Патология сопровождается болезненными ощущениями в нижней части живота, и резью, возникающей во время мочеиспускания или при половом акте. Запущенный цервицит перерастает в более серьезные патологии.
Мазок на флору половых органов с выявлением уровня лимфоцитов – это важная часть диагностики и самый распространенный метод исследования, который помогает впоследствии назначить наиболее эффективное лечение.
Процедура анализа не вызывает болезненных ощущений и довольно проста в осуществлении, поэтому мазок удобно использовать и в профилактических целях.
Лейкоциты в мазке
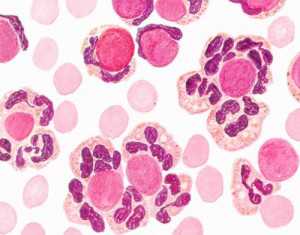 Лейкоцитами называются специфические клетки, которые защищают организм человека от различных инфекций и вирусов. Мазок на лейкоциты позволяет определить уровень их содержания, а также разновидность, форму и состав. Анализ берется из шейки матки, влагалища и уретры, при этом нормальным показателем считается количество белых телец не более 15 единиц. Их увеличение указывает на развитие воспалительного процесса в мочеполовых органах. У женщин это проявляется в виде эндоцервицита, кольпита, аднексита и эндометрита, а повышенные лейкоциты в мазке у мужчин часто являются симптомами простатита, эпидидимита и орхоэпидидимита. И у тех, и у других могут наблюдаться такие общие заболевания, как дисбактериоз, пиелонефрит, цистит и уретрит.
Лейкоцитами называются специфические клетки, которые защищают организм человека от различных инфекций и вирусов. Мазок на лейкоциты позволяет определить уровень их содержания, а также разновидность, форму и состав. Анализ берется из шейки матки, влагалища и уретры, при этом нормальным показателем считается количество белых телец не более 15 единиц. Их увеличение указывает на развитие воспалительного процесса в мочеполовых органах. У женщин это проявляется в виде эндоцервицита, кольпита, аднексита и эндометрита, а повышенные лейкоциты в мазке у мужчин часто являются симптомами простатита, эпидидимита и орхоэпидидимита. И у тех, и у других могут наблюдаться такие общие заболевания, как дисбактериоз, пиелонефрит, цистит и уретрит.
Для получения точного анализа пациент должен на протяжении нескольких дней воздерживаться от полового акта и приема несогласованных препаратов. Кроме этого, с момента последнего мочеиспускания должно пройти минимум два часа, а гигиену половых органов лучше провести на ночь, а не перед сдачей мазка. Данный анализ считается достаточно информативным, поскольку позволяет кроме лейкоцитов выявить еще и таких возбудителей, как гонококки и трихомонады.
Повышенные лейкоциты в мазке

Если в мазке много лейкоцитов – это является сигналом того, что в организме протекает воспалительный процесс. Это могут быть патологии мочевого пузыря и почек, а также заболевания мочевыделительного канала. Чаще всего такие отклонения провоцируют различные инфекции, которые передаются во время сексуального контакта.
Причины повышения лейкоцитов в мазке:
- дисбактериоз влагалища или кишечника;
- онкологические проблемы урогенитальной системы;
- инфекции;
- венерические заболевания;
- кандидоз и другие грибковые поражения;
- воспаление слизистой матки;
- воспалительный процесс в цервикальном канале;
- поражение маточных труб и яичников;
- воспаление уретры, шейки матки и влагалищных оболочек.
Симптомы повышенных лейкоцитов:
Следует отметить, что иногда повышенное количество лейкоцитов в мазке никак не проявляется, поэтому врачи рекомендуют проходить регулярный профилактический осмотр, как женщинам, так и мужчинам.
Лейкоциты в мазке в норме
Мазок для определения микрофлоры берут из нескольких точек: влагалища, шейки матки, мочеиспускательного канала и мужской уретры. Нередко изучению подвергается секрет, выделяемый предстательной железой. Забранный материал помещают на специальное стекло, высушивают и только после этого изучают под микроскопом. Количество лейкоцитов может варьироваться от 0 до 5 единиц для уретры, от 0 до 10 – для влагалища, от 0 до 30 – для цервикального канала и от 0 до 10 – для простаты.
Пониженные лейкоциты в мазке
Пониженное содержание белых телец в мазке часто наблюдается у женщин, которые ведут пассивную половую жизнь. У пожилых дам при атрофии влагалищных тканей лейкоциты вообще могут отсутствовать. Несмотря на то, что подобное явление встречается достаточно редко, оно все же оказывает свое негативное влияние на женский организм. Дело в том, что без лейкоцитов очень сложно поддерживать свое здоровье, поскольку они защищают нас от различных инфекций, в том числе и половых. Поэтому необходимо всеми силами стараться поддерживать их оптимальное количество, чтобы укрепить свой иммунитет.
Очень важно соблюдать правильную интимную гигиену. Женщинам рекомендуется регулярно подмываться, особенно перед сном и половым актом. Кроме этого, полезно использовать специальное мыло с пониженным уровнем кислотности, которое поможет стабилизировать влагалищную флору. А вот интимными гелями лучше не злоупотреблять, так как они вымывают со стенок влагалища защитные бактерии. При сухости наружных половых органов можно применять увлажняющий крем с большим содержанием эстрогенов, которые положительно воздействуют на интимную микрофлору. И самое главное правило: чем больше секса – тем выше будет содержание лейкоцитов.
Лейкоциты в мазке при беременности
Женщина за весь период беременности неоднократно сдает анализ на определение уровня содержания лейкоцитов. Первую такую процедуру рекомендуется провести сразу же после постановки на учет в женскую консультацию. Наличие белых клеток определяется с помощью мощного микроскопа, который создает большое увеличение. Нормальными показателями лейкоцитов в мазке у женщин, ожидающих ребенка, являются от 10 до 20 единиц. Если во время изучения обнаруживается некоторое отклонение от нормы в сторону увеличения, это свидетельствует о наличии инфекционного или воспалительного процесса в организме, что может угрожать здоровью не только будущей мамы, но и ее малыша. Чем выше уровень белых клеток, тем более выражено и остро будет протекать патологический процесс.
Стоит отметить, что мазок является начальным этапом диагностики, который позволяет выявить наличие болезненного процесса, однако для его более точного определения следует провести дополнительные исследования и анализы. Среди них отлично зарекомендовали себя иммунологические исследования, бактериологический посев влагалищного мазка и полимеразная цепная реакция.
Во время беременности происходит глобальная перестройка женского организма, что достаточно негативно сказывается на иммунной системе. Поэтому именно в этот период могут проявиться застарелые инфекции и заболевания, которые поселились в клетках еще до момента зачатия. Достаточно часто бывает так, что до беременности болезнь протекает в скрытой форме, а стоит только ослабнуть защитным функциям, как она заявит о себе в полную силу. Именно благодаря сдаче мазка на анализ, женщина узнает о существующих проблемах со здоровьем.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе