Остеокальцин при остеопорозе
Остеокальцин при остеопорозе: норма в анализе крови, повышен, понижен
Остеопороз – это прогрессирующее заболевание костных тканей, которое характеризуется снижением плотности, разрушением и хрупкостью костей. Заболевание чаще всего наблюдается у пожилых людей и женщин постклимактерического возраста.
Чтобы диагностировать патологию нужно пройти ряд обследований:
- рентгенографию;
- денситометрию;
- ультразвуковое обследование;
- магнитно-резонансная терапия.
Но самым информативным показателем является остеокальцин. Он позволяет диагностировать остеопороз даже на ранних стадиях.
Что такое остеокальцин
Остеокласты удаляют старую костную ткань, остеобласты формируют новую, высвобождая белок-остеокальцин, который затем попадает в кровотокВ процессах образования и обновления костей самое активное участие принимает гормоноподобный белок остеокальцин. Он обеспечивает прочную связь кальция с минералами, для лучшего его усвоения.
Остеокальцин – это витамин K – зависимый белок, состоящий из 49 аминокислот некалогеновых белков, которые формируют костную ткань. Производится он молодыми костными клетками, синтезирующими межклеточное вещество – остеобластами. Этот протеин отражает состояние остеобластов. Его основным предназначением является образование структуры кости, стимуляция минерализации костей.
Остеокальцин является биохимическим маркером, по уровню которого можно судить о состоянии метаболизма костной ткани. Этот белок принимает участие в нормализации процессов деградации старых костных структур и формировании новых. Повышенный показатель данного протеина свидетельствует о том, что происходят процессы разрушения костной ткани.
Остеокальцин, как и большинство других белков, зависит от витамина K. Также на его синтез влияют гормоны, которые регулируют усвоение кальция – гормоны щитовидной и околощитовидной желез. Около 80 % этого белка участвует в формировании скелета, оставшаяся часть попадает в кровоток и может меняться в зависимости от процессов резорбции костей. По уровню содержания этого гормоноподобного белка в крови врачи делают выводы об интенсивности остеосинтеза. Такой процесс происходит не только при естественном продуцировании костной системы, но и при такой патологии как остеопороз.
Уровень остеокальцина при остеопорозе
Уровень остеокальцина при остеопорозе либо в пределах нормы, либо повышен. В зависимости от стадии заболевания, скорости разрушительных процессов в костях. По количеству этого белка в крови можно определить скорость прогрессирования остеопороза, уровень метаболизма в костных тканях.
При оценке результата исследований нужно учитывать, что содержание этого протеина в крови в течение суток может быть разной и находится в прямой зависимости от пола и возраста пациента. Помимо этого уровень остеокальцина будет завышен в следующих случаях:
- почечная недостаточность. Так как данный протеин выводится через почки, то при почечной недостаточности его уровень в крови будет искусственно завышен;
- после долговременного постельного режима;
- в постклимактерический период у женщин уровень данного белка повышен, поэтому лечащему врачу нужно сообщить о менопаузе;
- перелом костей в текущем году;
- длительный прием витамина Д.
Уровень остеокальцина понижен при:
- беременности;
- длительном приеме некоторых препаратов (гормональных, биофосфанатов, кортикостероидов).
Анализ крови на остеокальцин
При появлении первых признаков остеопороза пациентам назначают анализ крови на уровень остеокальцина. Так как именно по содержанию этого белка в крови можно выявить снижение костной массы на ранних стадиях развития патологии. Это исследование является информативным и при оценке результативности терапии в процессе лечения остеопороза.
| Мужчины | Женщины | |
| От полугода до 6 лет | 39 — 121 | 44 — 130 |
| 7 – 9 лет | 66 — 182 | 73 — 206 |
| 10 – 12 лет | 85 — 232 | 77 — 262 |
| 13 – 15 лет | 70 — 336 | 33 — 222 |
| 16 – 17 лет | 43 — 237 | 24 — 99 |
| 18 – 30 лет | 24 — 70 | 11 — 43 |
| 30 – 50 лет | 14 — 42 | 11 — 43 |
| Старше 50 лет | 14 — 46 | 15 — 46 |
Чтобы результаты анализа были достоверными, перед исследованием нужна предварительная подготовка:
- сдача крови производится натощак, последняя трапеза может быть не ранее чем за 10 часов до анализа;
- за сутки до анализа не пить сладкие газированные напитки, сок, черный и зеленый чай. Только воду;
- за 2 дня до процедуры запрещено пить спиртные напитки, интенсивно физически трудиться.
Сделать выводы о результате исследования может только лечащий врач. Показатель при остеопорозе может быть, как завышен, так и в норме, но его показатель зависит от многих второстепенных факторов. Для уточнения диагноза дополнительно назначаются рентгенография, УЗИ и флюорография.
Остеокальцин — это некаллогеновый белок костной массы, который принимает активное участие в связывании элемента кальция с минералами, оказывает влияние на гормоны, регулирующие усвоение кальция в организме. Для диагностики остеопороза данный протеин является важным маркером, так как его содержание в крови позволяет диагностировать уменьшение плотности кости на самых ранних стадиях развития.
Остеокальцин при остеопорозе: норма в анализе крови, повышен, понижен Ссылка на основную публикациюОстеокальцин при остеопорозе
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей...
Читать далее »
Около 66 % людей старше 50 лет имеют признаки остеопороза, выраженные в разной степени. В будущем распространенность этой патологии будет увеличиваться в связи с общим постарением населения. Это важная медицинская и социальная проблема, о которой должны знать не только врачи, но и обычные люди, чтобы вовремя принять меры для профилактики и лечения этого заболевания.
Содержание:
- Что это такое
- Причины
- Симптомы
- Степени остеопороза
- Диагностика
- Лечение остеопороза
- Лечение народными средствами
- Как сдать анализы
- Разница между остеопенией и остеопорозом
- Упражнения и гимнастика
- Массаж и ЛФК
- Профилактика
- Диета и питание
- Какой врач лечит остеопороз?
Что это такое
Остеопороз – это заболевание костной системы, возникающее при избыточной потере массы костей, их замедленном образовании или сочетании этих двух процессов. В результате прочный скелет слабеет, увеличивается вероятность переломов, причем даже при незначительных усилиях.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Остеопороз буквально означает «пористость костей». При микроскопическом исследовании здоровая костная ткань напоминает соты. В случае заболевания в этих «сотах» появляются дефекты и полости. Такие кости становятся менее плотными и чаще ломаются. Любой человек в возрасте старше 50 лет, пострадавший от перелома, должен пройти исследование для выявления остеопороза.
Эта патология довольно распространена. Около 25 миллионов россиян имеют низкую костную массу, увеличивающую риск травм. Каждая вторая женщина и каждый четвертый мужчина в возрасте 50 лет и старше переносят переломы по причине этого заболевания.
Переломы – тяжелое осложнение остеопороза, особенно у пожилых пациентов. Чаще всего повреждаются тазобедренный сустав, бедро, позвоночник, запястье, но могут пострадать и другие кости. В результате возникают длительные боли, многие пациенты теряют рост. Когда заболевание поражает позвонки, это ведет к сутулости, а затем к искривлению позвоночника и нарушению осанки.
Заболевание может ограничивать подвижность, приводя к появлению чувства изоляции от мира и депрессии. Кроме того, до 20 % пожилых людей, сломавших шейку бедра, умирают в течение года от осложнений перелома или его хирургического лечения. Многие пациенты требуют длительного ухода на дому.
Остеопороз часто называют «безмолвной болезнью», потому что человек не ощущает, как слабеют его кости. Первым признаком заболевания может стать только перелом, уменьшение роста или изменение осанки. В двух последних случаях необходима консультация врача.
Причины
Остеопороз возникает при нарушении баланса между образованием кости и ее разрушением (резорбцией). Два минерала, участвующих в этом процессе, — это кальций и фосфор. В течение жизни организм использует эти вещества, поступающие извне, для образования костей. Кальций также нужен для нормальной работы сердца, головного мозга и других органов. Чтобы сохранить их функции, при нехватке кальция организм начинает использовать его запасы из костей, в результате чего их прочность снижается.
Обычно костная масса теряется в течение многих лет. Нередко человек узнает о своей болезни только на поздней стадии, когда развивается патологический перелом.
Главная причина заболевания – нехватка половых гормонов. Болезнь чаще всего диагностируется у женщин после 60 лет. В это время у них наступает постменопауза, в течение которой выработка эстрогенов практически прекращается. Другие факторы, способствующие потере костной массы у пожилых:
- дефицит в пище кальция и витамина D;
- отсутствие силовых тренировок;
- возрастные гормональные изменения, не связанные с дефицитом эстрогенов.
Кроме того, существует достаточно много проблем со здоровьем и лекарственных препаратов, повышающих вероятность остеопороза. При любом из перечисленных ниже состояний необходимо проконсультироваться с врачом по вопросам этой патологии:
- аутоиммунные заболевания (ревматоидный артрит, волчанка, рассеянный склероз, болезнь Бехтерева);
- расстройства пищеварения (целиакия, энтерит, колит, последствия бариатрической хирургии);
- медицинские процедуры (удаление желудка – гастрэктомия, наложение обходных анастомозов в кишечнике);
- рак молочной железы или простаты;
- болезни крови (лейкозы, лимфомы, множественная миелома, серповидно-клеточная анемия, талассемия);
- патология нервной системы (инсульт, болезнь Паркинсона, рассеянный склероз, травма спинного мозга);
- психические заболевания (депрессия, расстройства пищевого поведения – анорексия или булимия);
- эндокринные заболевания (диабет, гиперпаратиреоз, гипертиреоз, синдром Кушинга, преждевременная менопауза);
- ВИЧ-инфекция, в том числе в стадии СПИД;
- хроническая обструктивная болезнь и эмфизема легких;
- триада спортсменок: отсутствие менструаций, неправильное питание и чрезмерные физические нагрузки);
- хронические болезни почек или печени;
- трансплантация органов;
- перенесенный полиомиелит;
- голодание;
- сколиоз.
Некоторые лекарства могут быть вредны для костей, даже если их необходимо принимать по поводу других заболеваний. Потеря костной массы обычно выше при употреблении медикаментов в высоких дозах или длительным курсом. Этот процесс могут спровоцировать такие препараты:
- антациды, содержащие алюминий;
- некоторые противосудорожные средства, фенобарбитал;
- химиотерапевтические противораковые средства;
- Циклоспорин А и Такролимус;
- гонадотропин-рилизинг гормоны, например, Золадекс;
- гепарин;
- соли лития;
- Депо-Провера;
- метотрексат;
- ингибиторы протонной помпы (омепразол);
- селективные блокаторы обратного захвата серотонина (Прозак);
- глюкокортикоиды;
- Тамоксифен;
- гормоны щитовидной железы и другие.
При длительном приеме этих средств необходимо снижать риск остеопороза доступными способами, например, получать достаточно кальция и витамина D, заниматься силовыми упражнениями, не курить.
Факторы риска развития болезни:
- женский пол и худощавое телосложение, вес менее 50 кг;
- преклонный возраст (старше 75 лет);
- ранняя, искусственная или физиологическая менопауза;
- курение, анорексия, булимия, недостаток кальция в пище, употребление алкоголя и низкая подвижность;
- ревматоидный артрит;
- длительная неподвижность, например, постельный режим;
- наследственная предрасположенность.
Симптомы
Признаки остеопороза у мужчин и женщин похожи.
На ранних стадиях заболевание может не вызывать никаких симптомов. Позже оно приводит к потере роста, появлению тупой боли в костях, мышцах, особенно в области шеи и поясницы.
При прогрессировании заболевания внезапно может развиться острая боль. Она нередко иррадиирует (распространяется) на другие участки, усиливается при давлении или, например, опоре на конечность, держится в течение недели, а затем постепенно стихает, примерно в течение 3 месяцев.
Компрессионные переломы позвонков приводят к искривлению позвоночника с образованием так называемого «вдовьего горба».
Случаи, когда необходимо обратиться к врачу:
- постоянные боли в шее или нижней части спины у женщины в постменопаузальном возрасте;
- сильная боль в конечности или спине, которая мешает нормально двигаться;
- получение травмы с подозрением на перелом позвоночника, шейки бедра или костей предплечья.
Еще один из признаков патологии – быстрое выпадение зубов и трудности при зубопротезировании.
Остеопоротические переломы костей приводят к сильным болям, снижают качество жизни, приводят к инвалидности. До 30 % пациентов, перенесших перелом шейки бедра, требуют длительного сестринского ухода на дому. У пожилых пациентов могут развиться пневмония и тромбоз глубоких вен, осложняющиеся тромбоэмболией легочной артерии. Вследствие длительного постельного режима. Около 20 % пациентов с таким переломом умирают в течение ближайшего года от косвенных последствий травмы.
После перенесенного перелома позвоночника очень высок риск повторного повреждения в ближайшие годы. Например, у 20 % пожилых женщин с переломом позвонков он повторится уже на следующий год.
Степени остеопороза
Тяжесть остеопороза определяется клинически. При наличии перелома крупной кости или тела позвонка, а также большого количества переломов, вызванных действием слабой силы (низкоэнергетических) у пациента диагностируют тяжелый остеопороз.
Дополнительно учитываются значения минеральной плотности кости (МПК), полученные при специальном исследовании – денситометрии. Анализ его результатов основан на сравнении данных больного человека и среднего значения у здоровых людей. Разницу этих чисел выражают в стандартном отклонении или так называемом Т-критерии.
Если в норме Т-критерий составляет -1 и больше, то при остеопорозе его значение составляет -2,5. Когда при таких результатах у пациента имеются еще и переломы, это тяжелая степень остеопороза.
Кроме того, существуют рентгенологические критерии, позволяющие оценить состояние костей. Они были разработаны еще в 1966 году и сегодня используются мало в связи с невысокой диагностической ценностью для определения ранней стадии процесса и трудностями дифференциальной диагностики с другими причинами изменения костной ткани.
- 1-я степень: определяется уменьшение числа костных перегородок (трабекул);
- 2-я (легкая) степень: трабекулы истончены, плотность костного вещества снижена, поэтому замыкательные пластинки (границы между основной частью и зоной роста кости выражены четче;
- 3-я (умеренная) степень: при исследовании позвоночника видна двояковогнутость тел позвонков, их продавленность, один из них может иметь форму клина (последствие компрессионного перелома);
- 4-я (выраженная) степень: кость деминерализована, хорошо видны так называемые рыбьи позвонки, есть множественные клиновидные деформации.
Сейчас врачи лучевой диагностики избегают употреблять в описании рентгенограмм термин «остеопороз», используя выражения «пониженная плотность тени кости», «повышенная прозрачность» или «атрофия рисунка кости».
Если же выявлен компрессионный перелом позвонка, то его степень тяжести оценивается по снижению высоты костной основы по сравнению с неповрежденными позвонками:
- 1-я степень: небольшое изменение формы, снижение высоты на 20%;
- 2-я степень: средняя деформация, высота уменьшена на 20 – 40%;
- 3-я степень: выраженная деформация, позвонок в виде клина, высота снижена более чем на 40% от нормы.
Таким образом, если у больного имеются переломы, характерные для этого заболевания, а при денситометрии и рентгенографии выраженность остеопороза не соответствует клинике, врачи для определения степени патологии ориентируются именно на симптомы болезни.
Диагностика
Распознавание остеопороза основано на четком алгоритме оценки его риска у каждого пациента. Такую диагностику должен проводить врач-ревматолог, а при наличии переломов – травматолог.
Жалобы, анамнез болезни
До развития перелома остеопороз трудно заподозрить на основании таких жалоб. Поэтому врач оценивает вероятность перелома в ближайшие 10 лет на основании алгоритма FRAX. Применять этот диагностический алгоритм следует у всех женщин после прекращения менструаций и у всех мужчин старше 50 лет.
Основные клинические данные, учитываемые для оценки риска остеопоротического перелома:
- возраст и пол;
- наличие у больного ревматоидного артрита, диабета 1-го типа, тиреотоксикоза, гипогонадизма, менопаузы в возрасте до 40 лет, хроническое голодание, заболевания кишечника с нарушением всасывания питательных веществ, болезни печени;
- перелом бедра у матери или отца пациента;
- курение;
- низкая масса тела;
- регулярный прием алкоголя;
- прием преднизолона в дозе более 5 мг/сут на протяжении не менее 3 месяцев, независимо от давности этого лечения.
Если же у пациента уже есть перелом, вызванный низкоэнергетическим воздействием на бедро, позвоночник, или множественные переломы, алгоритм FRAX не используют и денситометрию не проводят. После исключения других возможных причин таких переломов диагноз остеопороза устанавливают клинически.
Также врач обращает внимание на жалобы, связанные с компрессионными переломами тел позвонков, которые сам пациент мог и не замечать. Это:
- перерастяжение шеи, наклон головы вперед, спазм мышц;
- боль в груди, невозможность глубоко вдохнуть, боли в сердце без связи с нагрузкой, изжога;
- напряжение связок вдоль позвоночника;
- соприкосновение реберной дуги с верхними краями тазовых костей;
- остеоартроз тазобедренного сустава;
- частое мочеиспускание, склонность к запорам из-за деформации брюшной полости.
Внешний осмотр
Измеряют рост и вес пациента, определяют индекс массы тела. При его снижении ниже нормы за последние годы можно предположить снижение массы костей. Уточняют рост больного в возрасте 25 лет. Если он уменьшился на 4 см и больше, подозревают переломы тел позвонков. Этот же диагноз предполагают, если рост уменьшился на 1 – 2 см за последние 1 – 3 года.
Другие признаки компрессионного поражения позвоночника:
- складки кожи на боках и спине;
- расстояние между нижним краем ребер и верхним краем тазовых костей менее ширины двух пальцев;
- невозможность стоя у стены коснуться ее затылком, то есть выпрямить спину;
- выпячивание живота, укорочение грудной клетки и относительное удлинение конечностей.
Кроме того, врач выявляет возможные признаки заболеваний, являющихся причиной вторичного остеопороза.
Лабораторные методы
При клинически установленном диагнозе остеопороза, а также при неэффективности проводимого ранее лечения всем таким пациентам назначаются лабораторные анализы:
- общий анализ крови: его изменения (анемия, повышение СОЭ, лейкоцитоз) дают возможность заподозрить ревматоидный артрит, онкологические болезни, в том числе миелому и другие заболевания; сам остеопороз не вызывает специфических отклонений;
- биохимический анализ с определением кальция, фосфора, магния, креатинина, печеночных проб, глюкозы необходим для исключения противопоказаний к некоторым средствам для лечения остеопороза, а также для обнаружения вторичной формы болезни;
- определение скорости клубочковой фильтрации, отражающей работу почек;
При подозрении на вторичный остеопороз врач назначает необходимые исследования, которые могут включать:
- определение ТТГ и Т4 при тиреотоксикозе;
- 25-(ОН) витамин D при недостаточной эффективности проводимого лечения;
- паратгормон для выявления гипо- и гиперпаратиреоза;
- тестостерон и гонадотропные гормоны (ФСГ, ЛГ) у молодых людей при подозрении на гипогонадизм.
В редких случаях для дифференциальной диагностики причин остеопороза используются:
- электрофорез белков, определение легких цепей иммуноглобулинов (множественная миелома);
- IgA и IgG –антитела к тканевой трансглютаминазе (глютеновая энтеропатия);
- сывороточное железо и ферритин (анемии);
- гомоцистеин (гомоцистинурия);
- пролактин (гиперпролактинемия);
- триптаза (системный мастоцитоз).
У некоторых пациентов требуются дополнительные исследования мочи:
- электрофорез белков (множественная миелома);
- кальций и фосфор (гиперпаратиреоз, остеомаляция);
- свободный кортизол (гиперкортицизм);
- гистамин (системный мастоцитоз, гормонально-активные опухоли).
Для оценки эффективности начатого лечения исследуют так называемые маркеры ремоделирования, то есть перестройки кости. Если назначают средства, подавляющие рассасывание (резорбцию), анализируется один или несколько показателей:
- пиридинолин;
- дезоксипиридинолин;
- N-концевой проколлаген I типа;
- C-концевой телопептид коллагена I типа.
При использовании лекарств, усиливающих костеобразование, исследуют щелочную фосфатазу (костноспецифическую), остеокальцин и/или N-концевой проколлаген I типа.
Анализы проводят перед началом терапии и через 3 месяца. В норме к этому времени показатели меняются на 30 % и более. Если этого не произошло, вероятно, пациент не соблюдает схему лечения или оно неэффективно.
На основании одних лишь лабораторных анализов без клиники перелома, факторов риска и данных денситометрии поставить диагноз «остеопороз» нельзя. Поэтому самостоятельно делать в коммерческих лабораториях эти исследования также не рекомендуется.
Инструментальные методы диагностики
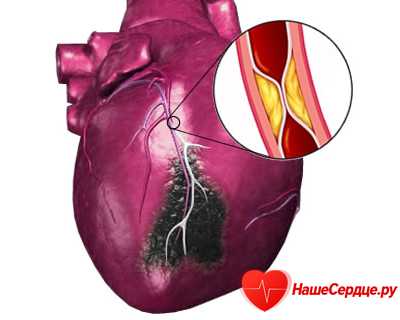
Одна из целей диагностики остеопороза – выявление переломов тел позвонков. При такой патологии частота последующих повреждений позвоночника увеличивается в 3 – 5 раз, а риск травмы шейки бедра или другой крупной кости – в 2 раза. Направление на рентгенографию позвоночника в грудном и поясничном отделах (боковая проекция) должно быть выдано таким пациентам:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- с длительной болью в спине;
- со снижением роста на 4 см в течение жизни или на 2 см за последние годы;
- постоянно принимающим преднизолон или другие глюкокортикоиды;
- с постоянно высоким уровнем глюкозы в крови при диабете 2-го типа;
- постоянно получающим инсулин по поводу диабета;
- с переломами другой локализации.
Исследование выполняют однократно. Впоследствии его повторяют только при появлении или обострении боли в спине, документально подтвержденного снижения роста, изменения осанки или перед отменой лекарств против остеопороза.
В неясных случаях иногда требуется компьютерная томография или магнитно-резонансное исследование, а также сцинтиграфия скелета. Они бывают необходимы для дифференциальной диагностики с другими заболеваниями.
Ставить диагноз остеопороза на основании только рентгенограммы, если на ней нет характерной клиновидной деформации позвонков, нельзя.
Денситометрию аксиального скелета рекомендуется проходить лишь тем пациентам, которые имеют средний риск переломов по FRAX, чтобы узнать, требуется применение лекарств или нет. Лицам с низким риском медикаменты не требуются, а при высоком риске переломов препараты можно назначать без проведения денситометрии.
Это самый точный метод диагностики состояния костной ткани. Его можно применять и для оценки эффективности терапии, но не чаще 1 раза в год.
Дополнительные методы оценки плотности костей:
- количественная компьютерная томография, в том числе периферических костей;
- периферическая DXA;
- количественная ультразвуковая денситометрия.
Эти исследования не позволяют диагностировать остеопороз, но помогают определить риск переломов.
Лечение остеопороза
Используется немедикаментозное, фармакологическое лечение, хирургические вмешательства.
Лекарственная терапия
Группы препаратов, их международные, торговые названия и основные показания представлены в таблице.
| Лекарственная группа | Международное название | Торговое название | Показания |
| Бисфосфонаты | Алендронат |
| |
| Ризедронат | |||
| Золедронат | |||
| Ибандронат | Постменопаузальный остеопороз | ||
| Моноклональные антитела | Деносумаб |
| |
| Паратгормон | Терипаратид |
| |
| Стронция ранелат | Единичные случаи заболевания при неэффективности всех других видов терапии |
Механизм действия бисфосфонатов связан с подавлением активности ими остеокластов – клеток, разрушающих костную ткань. При использовании форм для приема внутрь могут наблюдаться затруднения при глотании, боль в желудке. При внутривенном введении такие побочные эффекты не возникают, но наблюдается гриппоподобная реакция. Она быстро проходит самостоятельно или после приема жаропонижающих средств.
Противопоказания для использования бисфосфонатов:
- низкий уровень кальция в крови;
- почечная недостаточность;
- низкий уровень фосфора в крови, остеомаляция;
- беременность и грудное вскармливание;
- возраст до 18 лет.
Препараты, принимаемые внутрь, имеют дополнительные противопоказания:
- нарушение проходимости пищевода;
- невозможность находиться в вертикальном положении в течение получаса после приема;
- обострение болезней пищевода, желудка, кишечника.
Алендронат и ризедронат принимаются в виде таблеток 1 раз в неделю, утром, за полчаса до еды; в течение последующих 30 минут нельзя принимать пищу и ложиться.
Ибандронат применяется в форме таблеток 1 раз в месяц или в форме внутривенной инъекции 1 раз в 3 месяца. Золедронат вводится внутривенно капельно 1 раз в год.
Деносумаб – человеческое антитело. Он нарушает образование остеокластов, разрушающих костную ткань. Применяется он 1 раз в полгода. Препарат значительно безопаснее бисфосфонатов, редко вызывает побочные эффекты. Противопоказания:
- низкий уровень кальция в крови;
- беременность, лактация.
Терипаратид действует на остеобласты – клетки, формирующие костную ткань. Он активирует их и усиливает костеобразование. Вводится он подкожно 1 раз в день с помощью специального шприца-ручки. Из побочных эффектов иногда отмечается головокружение и судороги в ногах.
Противопоказания к применению паратиреоидного гормона:
- высокий уровень кальция в крови;
- первичный гиперпаратиреоз;
- болезнь Педжета;
- повышение в крови уровня щелочной фосфатазы неясного происхождения;
- остеогенная саркома;
- открытые ростовые зоны у молодых людей;
- перенесенное ранее облучение костей;
- беременность, лактация;
- злокачественные опухоли или метастазы в кости;
- непереносимость препарата, аллергические реакции на него.
Стронция ранелат сейчас практически не используется в связи с малой эффективностью и высокой токсичностью. Он значительно увеличивает риск сердечных заболеваний, болезней кожи и тромбозов.
Бисфосфонаты в форме таблеток можно непрерывно принимать в течение 5 лет, в форме инъекций – 3 года. Деносумаб безопасно применять в течение как минимум 10 лет. Терипаратид можно использовать не более 2 лет.
Если по данным денситометрии плотность костей повысилась до -2 и выше, новых переломов нет, лечение можно временно прекратить, пока показатели плотности не снизятся до -2,5, или не появится новый фактор риска перелома.
Все из перечисленных средств необходимо сочетать с препаратами кальция и витамина D.
Хирургическое лечение
Операция проводится при переломах шейки бедра. Пожилого человека с подозрением на такую травму надо немедленно госпитализировать. Хирургическое вмешательство – единственный способ вернуть такому пациенту способность к самостоятельному передвижению. Оно должно быть выполнено в первые 2 суток после поступления.
Метод зависит от расположения места перелома. Это может быть либо остеосинтез, либо эндопротезирование. После операции начинают профилактику пролежней, раннюю активизацию пациента, назначают медикаментозное лечение остеопороза.
Операция противопоказана в таких случаях:
- острый инфаркт или инсульт;
- тяжелая пневмония с необходимостью искусственной вентиляции легких;
- острая хирургическая патология, требующая экстренной операции;
- декомпенсация диабета до момента нормализации показателей углеводного обмена, при необходимости в условиях отделения реанимации;
- кома;
- гнойная инфекция в области перелома;
- неподвижность больного еще до травмы, вызванная тяжелым заболеванием, психическими нарушениями, снижением интеллекта.
Больной должен быть осмотрен несколькими специалистами – травматологом, анестезиологом, кардиологом, эндокринологом, психиатром и другими.
Лечение народными средствами
Рецепты народной медицины в лечении остеопороза имеют лишь вспомогательное значение как дополнительный источник кальция. Укрепить костную ткань у пожилых людей они не могут, и риск переломов не снижают.
Популярные народные средства:
- настоянная зелень укропа, петрушки, богатых кальцием;
- отвар из нарезанного и обжаренного лука;
- настой полыни;
- настой листьев одуванчика;
- смесь из лимонного сока и измельченной скорлупы куриного яйца;
- раствор мумие;
- местно на область кости можно наносить мази на основе лопуха, окопника, золотого уса.
Такие средства можно принимать длительными курсами (1 – 6 месяцев), делая небольшие перерывы, затем меняя настой или отвар.
Как сдать анализы
Чтобы пройти обследование на остеопороз, нужно обратиться к терапевту. Оценив факторы риска заболевания, он даст направление к эндокринологу, ревматологу или специалисту, занимающемуся проблемой остеопороза в данном регионе. Женщины после менопаузы могут обратиться с такой проблемой к гинекологу.
Анализы необходимо сдавать в одной и той же лаборатории, чтобы исключить погрешности результатов в динамике. Аксиальная денситометрия не может быть заменена периферической, обычно она проводится в крупных городских диагностических центрах. Самостоятельно начинать обследоваться не стоит, лучше это делать по направлению и после осмотра врача.
Разница между остеопенией и остеопорозом
Остеопения – такой же процесс потери плотности костей, как и остеопороз, только выраженный в меньшей степени. Если в норме при денситометрии показатель Т составляет -1 и выше, а при остеопорозе -2,5 и ниже, то для остеопении характерны значения этого критерия от -1 до -2,5.
При выявлении остеопении необходимо обследование пациента с определением риска перелома по алгоритму FRAX. Если клинически ему будет поставлен диагноз «остеопороз», необходимо начинать соответствующее лечение.
Таким образом, остеопения – это не самостоятельное заболевание. Она может наблюдаться у больных с остеопорозом или у здоровых людей. При остеопении рекомендуется коррекция диеты, дополнительный прием кальция и витамина D, отказ от курения, увеличение силовых нагрузок и другие меры профилактики остеопороза.
Упражнения и гимнастика
Физические упражнения при остеопорозе необходимы. Они заставляют работать окружающие мышцы, улучшают обмен веществ в костной ткани и укрепляют ее. Для профилактики и лечения заболевания используются аквааэробика, танцы, прогулки.
Нагрузки должны быть регулярными, не менее 15 минут в день, можно делать упражнения за несколько подходов. Движения должны быть плавными и безболезненными, для пожилых рекомендуется опора на стул.
Гимнастика при остеопорозе позвоночника
Разминка включает потягивание вверх, ходьбу с высоким подниманием колен, небольшие наклоны туловища в стороны и вперед, смыкание вытянутых рук над головой.
Основной комплекс:
- лечь на спину на мягкий коврик, вытянуть руки вдоль тела, одновременно поднимать обе руки, при этом тянуть пальцы стоп на себя, повторить 10 раз;
- медленно согнуть ногу в колене, скользя стопой по поверхности пола, выпрямить, повторить с другой стороны;
- вытянуть руки вверх и плавно перекатиться на живот;
- лежа на животе, вытянуть руки вперед и сделать «рыбку», оторвав конечности от пола, повторить 5 раз;
- лечь на бок с упором на согнутую в локте руку, сделать 6 махов ногой вверх, повторить с другой стороны;
- встать на четвереньки, прогнуться в пояснице (упражнение «кошка»);
- встать с опорой на стену, сгибать одну ногу в колене, отставляя другую назад, или просто слегка приседать;
- обнять свое туловище руками, затем расслабиться, можно при этом лечь на пол.
Массаж и ЛФК
После перенесенного перелома шейки бедра или другой крупной кости необходима реабилитация. Она включает лечебную физкультуру и массаж.
Упражнения при патологии тазобедренного сустава:
- «ножницы» — выполняется медленно, ноги приподнимаются невысоко;
- в положении лежа направлять пальцы стоп на себя;
- согнуть ногу в колене и тазобедренном суставе, прижать пятку к ягодице, выпрямить ногу, повторить с другой стороны;
- развести руки в стороны, ноги согнуть в коленях и наклонять голени вправо и влево, стараясь коснуться коленями пола;
- опереться о спинку стула, соединить пятки, развести носки и сделать 5 – 7 неглубоких приседаний.
При остеопорозе нельзя делать массаж суставов и проводить мануальную терапию. Производится поглаживание, растирание, легкое разминание и поколачивание в области спины и конечностей. Такое воздействие помогает улучшить кровоснабжение тканей, ускорить восстановление после перелома, усилить эффект лечения. Делать такой массаж должен только квалифицированный специалист.
Профилактика
Рано или поздно остеопороз разовьется у любого человека при достижении им определенного возраста. Поэтому следует еще в молодом возрасте накопить запас костной массы, чтобы ее потеря была менее заметна. Именно на это, а также на предупреждение травм направлены профилактические мероприятия при остеопорозе:
- физические нагрузки на оси скелета (ходьба, танцы, бег, подвижные игры) полезны всем независимо от возраста; однако чрезмерные физические упражнения в подростковом возрасте ведут к снижению скорости накопления костной массы, как и гиподинамия;
- у пожилых людей с остеопорозом или после перелома рекомендуются умеренные нагрузки (пилатес, йога, плавание); они почти не влияют на скорость потери костной массы, но помогают сохранить хорошую координацию движений и силу мышц, что предупреждает падения;
- пациентам с остеопорозом не рекомендуется делать глубокие наклоны, поднимать тяжести, бегать, прыгать, заниматься конным спортом;
- рекомендуется принимать витамин D и препараты кальция при недостатке их в пище; необходимо ежедневно съедать не менее 3 порций молочных продуктов.
Женщинам моложе 60 лет с длительностью менопаузы до 10 лет рекомендуется заместительная терапия гормонами.
Диета и питание
Основа правильного питания при остеопорозе – витамин D и кальций. Людям моложе 50 лет в сутки необходимо 600 – 800 МЕ витамина D в день, а старше 50 – 800 – 1000 МЕ в сутки.
Содержание витамина D в 100 граммах некоторых продуктов:
| Продукт | Количество витамина D, МЕ |
| Сельдь | 250 — 1500 |
| Лосось | 100 – 1000 |
| Рыбий жир | До 1000 в 1 столовой ложке |
| Консервированные сардины | 300 — 600 |
| Масло сливочное | 52 |
| Молоко | 2 |
| Сметана | 50 |
| Желток яйца | 20 в 1 штуке |
| Сыр | 44 |
| Говяжья печень | 15 — 45 |
Кальция в сутки требуется 1000 мг, подросткам – до 1300 мг, женщинам старше 50 лет – до 1200 мг.
Содержание кальция в 100 г некоторых молочных продуктах:
| Продукт | Содержание кальция, мг |
| Сыры Пошехонский, Голландский, Швейцарский | 1000 |
| Сыр Костромской, Российский | 900 |
| Брынза, колбасный сыр, сулугуни | 630 |
| Адыгейский | 520 |
| Творог 9 % | 164 |
| Пломбир | 156 |
| Кисломолочные продукты, сливки, йогурт, молоко | Около 120 |
Какой врач лечит остеопороз?
Остеопороз – комплексная проблема. Ей занимаются специалисты разного профиля: терапевты, ревматологи, эндокринологи, травматологи, гинекологи. Лучше всего найти специалиста, прошедшего специальные курсы по проблемам диагностики и лечения остеопороза.
Остеопороз – патология, сопровождающаяся снижением массы костей, увеличением их хрупкости и риском переломов. Диагностика проводится на основании жалоб, симптомов, лабораторных анализов, денситометрии, рентгенографии. Обязательно соблюдение диеты, выполнение специальной гимнастики, прием лекарственных препаратов.
Как принимать Остеогенон для лечения остеопороза и других болезней
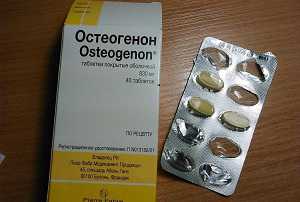 Препарат Остеогенон выпускается в таблетках и относится к группе лекарств, регулирующих обмен веществ в костной ткани, при этом восполняющий в ней недостаток кальция.
Препарат Остеогенон выпускается в таблетках и относится к группе лекарств, регулирующих обмен веществ в костной ткани, при этом восполняющий в ней недостаток кальция.
Главной составляющей препарат является активно-действующее оссеин-гидроксиапатитное соединение, в составе которого имеется:
- коллаген;
- неколлагеновые протеины;
- пептиды;
- кальций;
- гидроксиапатит кальция;
- фосфор;
- прочие органические составляющие.
Фармакологическое действие
Формируя структуру костных тканей, препарат оказывает влияние на фосфорно-кальциевый обмен.
Интенсивный остеогенез и нормализация минерального состава костей дополнительно оказывают положительное влияние на обменные процессы в суставах.
Фармакокинетика средства
При абсорбции кальция в желудочно-кишечном тракте вырабатывается паратгормон, снижающий возможную резорбцию костей, угнетающий отрицательное воздействие остеокластов. Фосфор кристаллизирует необходимые строительные вещества в костных тканях и задерживает выведение кальция почками.
Показания к применению
Препарат применяют при: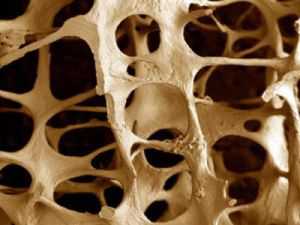
- наличии трещин и переломов костей для усиления процессов ревитализации;
- беременности и лактации в случае нарушения кальциево-фосфорного баланса, при остеопении;
- остеопорозе, вызванном гипертиреозом или гипрепаратиреозом, а также артритом;
- остеопорозе, вызванном вынужденной иммобилизацией конечности.
Противопоказания
Если пациент не достиг возраста 18 лет, препарат не назначается.
Не используется Остеогенон при гиперкальциурии, при почечной недостаточности, при индивидуальной непереносимости компонентов лекарства и при проведении гемодиализа.
Механизм действия
Лечение и профилактика остеопороза с помощью Остеогенона осуществляется с помощью воздействия на выработку остеобластов и ингибирование остеокластов.
Содержащийся в препарате кальций попадает в организм, но его выведение почками замедляется, благодаря содержащемуся в составе таблеток фосфору, кристаллизующему гидроксиапатиты.
Остеокальцин связывает кальций, укрепляет и кристаллизует ткани костей. Также в формировании новой костной ткани принимают участие коллаген и оссеин, вещества из состава препарата.
Инструкция по применению
Остеогенон назначается взрослым в максимальной дозе при диагнозе остеопороз и в меньших дозах при наличии в организме других костных патологических процессов.
Продолжительность лечения препаратом варьируется конкретно в зависимости от состояния больного
Подробней о дозировках
При остеопорозе рекомендуемые дозы препарата выше, чем при других диагнозах.
При остеопорозе врач может назначить взрослым пациентам до 4 таблеток два раза в сутки, тогда как при других заболеваниях рекомендуется употребление не более двух таблеток в сутки.
Передозировка и дополнительные указания
При превышении рекомендуемой дозы препарата не происходит интоксикации организма, но рекомендуется проводить исследования уровня кальция в крови, в моче пациента для выявления гиперкальциемии и гиперкальциурии.
Побочное действие
Остеогенон вызвал минимальное количество отрицательных отзывов, хорошо переносится пациентами, возникновение единичных аллергических реакций и желудочно-кишечных расстройств связано с индивидуальной непереносимостью пациентов вспомогательных веществ, входящих в состав препарата.
Особые указания
 Препарат может применяться больными артериальной гипертензией, содержание в его составе хлорида натрия минимально. Сочетание применения остеогенона с тиазидными диуретиками не рекомендовано, так как возрастает риск возникновения гиперкальциемии.
Препарат может применяться больными артериальной гипертензией, содержание в его составе хлорида натрия минимально. Сочетание применения остеогенона с тиазидными диуретиками не рекомендовано, так как возрастает риск возникновения гиперкальциемии.
Умеренный приём алкоголя не влияет на действие препарата. При нарушении функции почек длительный приём остеогенона запрещается. При мочекаменной болезни режим приёма и дозировка дополнительно обсуждается с врачом.
Остеогенон принимают спустя четыре часа после приёма железосодержащих препаратов и антибиотиков из группы тетрациклинов бисфосфонатов, так как лекарство замедляет их абсорбцию.
Прием при беременности и лактации
При физиологических состояниях, таких как беременность и лактация препарат назначают с осторожностью для восполнения недостатка кальция, для профилактики отеопороза под руководством врача.
В случае хорошей переносимости лекарства, можно назначать дозу, соответствующую течению заболевания.
Врачи советуют
Отзывы докторов, которые применяют в своей практике Остеогенон, носят положительный характер.
Пройдясь по больничным палатам
Мнение пациенток, принимавших Остеогенон.
Советы по приему от пациентов
Если назначено принимать препарат несколько раз в день, можно проводить приём и во время еды, и после неё. Запивать таблетку необходимо небольшим количеством воды комнатной температуры.
Первый помощник при переломах
Судя по отзывам, можно сделать вывод, что Остеогенон весьма эффективен при переломах, препарат оказывает положительное воздействие на реструктуризацию тканей, даёт положительный эффект при систематическом длительном применении, эффективен при одиночных и множественных переломах.
Вопрос покупки
Лекарство представляет собой двояковыпуклые продолговатые таблетки, обладающие светло-жёлтой оболочкой.
Таблетки выпускаются в блистерах по 10 таблеток в каждом, в картонной упаковке содержатся 4 блистера.
Цена одной пачки Остеогенона приблизительно 850 рублей.
Хранить в затемнённом месте при температуре до 30 градусов в течении 4 лет со дня выпуска. Лекарство отпускается только по рецепту.
Возможность замены средства
Препаратов полностью аналогичных Остеогенону нет.
Схожим механизмом действия обладают принадлежащие к той же фармакогруппе по влиянию на минерализацию и реструктурирование костей препараты:
- Остеолат;
- Эксджива;
- Остеокеа;
- Бивалос.
Диета при остеопорозе у женщин: особенности лечебного рациона
 Женщины в равной степени, как и мужчины, подвержены остеопорозу. Избежать его появления не так уж и сложно. Согласно рекомендации врачей, помочь в этом может правильная диета. Её также советуют и при лечении этого часто диагностируемого недуга. Особенно высок риска развития остеопороза у женщин после 50 лет. А среди пациентов в возрасте старше 70 лет таких заболевших ещё больше — более 50%.
Женщины в равной степени, как и мужчины, подвержены остеопорозу. Избежать его появления не так уж и сложно. Согласно рекомендации врачей, помочь в этом может правильная диета. Её также советуют и при лечении этого часто диагностируемого недуга. Особенно высок риска развития остеопороза у женщин после 50 лет. А среди пациентов в возрасте старше 70 лет таких заболевших ещё больше — более 50%.
- Как распознать остеопороз
- Общие принципы лечебной диеты
- Какие витамины и минералы необходимы организму
- Список продуктов при остеопорозе
- Запрещённые продукты
- Диета при остеопорозе: примерное меню на целый день
Если специалистом был подтверждён диагноз остеопороз, то придётся задуматься в том числе и об изменении питания. Даже невзирая на то, что это не поможет вылечить имеющейся перелом шейки бедра, во всяком случае это не позволит повторно появиться этой болезни в будущем.
Как распознать остеопороз
Этот костный недуг может иметь самые различные формы проявления, но у женщин чаще всего приходится диагностировать постменопаузальный остеопороз. Вероятность его появления повышается после 50 лет, чему способствует уменьшение уровня эстрогена.
Этот элемент очень важен для организма, поскольку облегчает процесс усвоения кальция, но при сниженном его количестве возникают разрушающие процессы, приводящие к тому, что костные клетки остеобласты работают с каждым днём все медленнее.
Постепенно происходит вымывание кальция из костей, такая же картина наблюдается и с другими минералами. В итоге остаётся один костный каркас, который с каждым днём становится все менее прочным. И в один прекрасный день человек узнаёт о наличии у него болезни суставов и перелома костей.
Определить этот недуг у женщин не так уж и просто, так как нужно учитывать степень его развития. Обычно на начальной стадии дегенеративный процесс, затрагивающий кости, развивается бессимптомно.
Однако, со временем человек может наблюдать ряд признаков, которые могут вызвать у него подозрение на наличие остеопороза:
- Переутомляемость в спине, появляются боли в позвоночнике и конечностях.
- Невозможно долго лежать, возникают ноющие боли между лопатками и в пояснице.
- Ярко выражена сутулость, снижение роста на 10–15 см.
- Признаки деформации позвоночника, со временем обнаруживается «вдовий горб».
Если заболевание обнаружено на самой последней стадии, то большую опасность для здоровья будут представлять даже небольшие травмы позвоночника и конечностей, способные привести к перелому.
Общие принципы лечебной диеты
 Если после обращения к специалисту был подтверждён факт слабых костей, то для изменения ситуации необходимо в первую очередь пересмотреть своё питание. В условиях, когда в организме остро ощущается дефицит кальция, необходимо обеспечить его регулярное поступление.
Если после обращения к специалисту был подтверждён факт слабых костей, то для изменения ситуации необходимо в первую очередь пересмотреть своё питание. В условиях, когда в организме остро ощущается дефицит кальция, необходимо обеспечить его регулярное поступление.
Не стоит забывать и про другие минералы и витамины, необходимые для нормального усваивания кальция и укрепления костной ткани.
Нужно помнить о том, что лечебная диета при остеопорозе не отличается ничем от других, а потому во время неё необходимо придерживаться следующих принципов:
- Режим питания при остеопорозе не оказывает влияния на эффективность лечения. Поэтому разрешается устраивать себе столько приёмов пищи в день, сколько вам хочется.
- Диета не предполагает запретов на способы приготовления пищи. Поэтому вы можете лакомиться варёными, жареными и тушёными блюдами. Правда, здесь стоит оговориться: овощи и фрукты принесут гораздо большую пользу вашему организму, если вы будете их есть сырыми.
- Пересмотрите количество белков в вашем рационе, которое должно быть минимальным. Рекомендуемой является суточная норма 100–150 грамм. Если организм получает белков больше, чем кальция, то это ухудшит процесс усваивания последнего.
- Витамин D очень важен для укрепления человеческих костей при остеопорозе. Активизировать процесс его выработки организмом можно, если вы будете часто бывать на свежем воздухе. И желательно, чтобы ваши прогулки длились по нескольку часов.
- Пусть вы уже не слишком молоды, однако, вам в любом случае полезны спорт и физкультура. Поддерживая постоянную высокую физическую активность, вы не только сможете ослабить, а со временем полностью избавиться от симптомов остеопороза, но и помочь вашему организму лучше усваивать кальций.
Какие витамины и минералы необходимы организму
Женщины после 40–50 лет должны быть очень внимательны к тому, сколько содержится в их ежедневном рационе витаминов и минералов. Так, для дам в возрасте 50 лет необходимо, чтобы в сутки организм получал не менее 1 тыс. мг кальция, а после 50 лет эту норму увеличивают до 1200 мг.
Лучше всего, когда необходимый вашему организму минерал вы получаете посредством пищи. Вы принесёте максимальную пользу организму, если полезные вещества попадают в организм естественным путём, а не в результате приёма специальных препаратов.
Если же вы для устранения дефицита кальция принимаете специальные лечебные комплексы, то правильно рассчитайте дозировку. Вам точно не принесёт пользы чрезмерное количество кальция, это может даже создать благоприятные условия для развития мочекаменной болезни.
Если вам поставили диагноз остеопороз, то вам придётся следить за тем, чтобы ваш организм получал в достаточном количестве и другие важные минералы — магний, фосфор, медь, бор, кремний, йод и цинк. С количеством тоже важно не ошибиться. К примеру, фосфора организм должен получать в 2 раза меньше, чем кальция, такое соотношение должно быть и с магнием.
Принимая специальные витаминные комплексы, вы сможете сделать прочным свой скелет и тем самым избежать опасных переломов. И в этом деле вам поможет витамин D, который образуется под воздействием солнца. Также вы сможете его получать, потребляя особые продукты и добавки. Не забывайте и о других витаминах — А, В и аскорбинке.
Возможно, не всем понятно, какова роль витамина С в лечении и профилактике остеопороза. Дело в том, что он помогает активизировать процесс синтеза коллагена, который является основным компонентом наших костей, помогает им сохранять высокую плотность и упругость.
Список продуктов при остеопорозе
 В рамках предписываемой при этом заболевании диеты не предусмотрен строгий список продуктов, которые необходимо есть каждой женщине. Предпочтение нужно отдавать тем продуктам, которые содержат в большом количестве целебные витамины и минералы.
В рамках предписываемой при этом заболевании диеты не предусмотрен строгий список продуктов, которые необходимо есть каждой женщине. Предпочтение нужно отдавать тем продуктам, которые содержат в большом количестве целебные витамины и минералы.
Рекомендуемые продукты. Больше всего кальция содержится в сыре, кисломолочных продуктах, сардинах, зелени и кунжуте. Если вы одновременно с этим ведёте борьбу с лишними килограммами, то вы не испытаете особых проблем: для этого вам достаточно включить в меню шпинат, репку, капусту.
Фосфор вы можете найти в рыбе, а для удовлетворения суточной потребности в магнии вам следует регулярно есть кашу, орешки и семечки. Употребляя эти продукты, вы также устраните дефицит и меди, которую можете найти в изюме и оливковом масле.
Бор в избытке содержится в свежих фруктах и овощах. Среди них лидерами являются корнеплоды — морковь и свёкла, а также капуста, виноград, персики.
Для обеспечения организма витамином D вам необязательно только гулять, вы можете употреблять такие полезные продукты, как жирные сорта рыбы, яйца, грибы. Каротин вы можете найти в плодах красно-жёлтого цвета, печени и яйцах. Наиболее высокое содержание аскорбиновой кислоты в чёрной смородине, квашеной капусте, шиповнике, киви и цитрусовых.
Запрещённые продукты
Любая диета предусматривает ряд продуктов, которые должны быть исключены из рациона. В случае с остеопорозом таковыми будут те из них, которые способствуют вымыванию из организма кальция. Основными в списке запрещённых продуктов будут следующие:
- любые блюда с высоким содержанием жира;
- крепкий чёрный кофе;
- газированная вода;
- спиртное;
- копчёные продукты;
- солёности.
Женщинам после 50 лет при остеопорозе важно свести к минимуму потери кальция в организме. А для этого им нужно убрать из своего меню вредные консервированные продукты. Забудьте о колбасах и сосисках, пельменях, магазинном соке, майонезе.
Вместо них, лучше употреблять натуральные и домашние блюда. Салатик рекомендуется заправлять не покупным майонезом, а сметаной или йогуртом. А для улучшения вкуса можно добавить в него пряные травы, которые помогут вам забыть о неприятном заболевании остеопороз.
Диета при остеопорозе: примерное меню на целый день
Даже если вам после 50 лет поставлен неприятный диагноз остеопороз, то даже на этом этапе вы можете по-прежнему побаловать себя кулинарными изысками, а не ходить мрачной, поедая через силу сырые овощи и фрукты, закусывая их сыром и творогом.
Даже в рамках лечебной диеты можно предложить немало рецептов необычных и вкусных вещей, которые понравятся не только вам, но и вашим домочадцам.
Меню завтрака. Отличным началом дня может быть чашка рисовой каши, сваренной на молоке либо овсянки, в которую можно положить сухофрукты или орешки. Также можно сыро-яичный омлет с помидорами, творожную запеканку с любым вареньем. Утром можно выпить апельсиновый фреш, травяной чай или кунжутное молоко.
Второй завтрак. До обеда вы можете перекусить сырниками с мёдом или вареньем, порцией творога с добавлением зелени и перца, приготовленными из чёрного хлеба тостами с маслом и сыром.
Рацион обеда. На самый важный приём пищи можно приготовить куриный суп с лапшой, овощами и тефтельками, в качестве альтернативы ему можно предложить уху или томатный суп с чечевицей.
Разнообразить меню можно отварным картофелем с куриным рулетом, приготовленной на пару рыбой с гарниром из тушёных овощей либо куриным филе с отварной брокколи. В качестве напитка можно приготовить морс, травяной чай или компот.
Меню ужина. На последний приём пищи можно выбрать самые различные варианты: овощное рагу, голубцы, картофельное пюре с запечённой рыбой или запеканку из цветной капусты с сыром. Приятным лакомством может стать десерт в виде морковного салата с орешками и изюмом. Вечером можно выпить чай с шиповником или каркаде.
Диагноз остеопороз вряд ли может кого-то обрадовать, но это не повод для того, чтобы сдаваться раньше времени. Начинайте следовать рекомендациям врача, и вы очень скоро заметите, что ничего страшного в этом заболевании нет.
Для начала вам необходимо изменить своё питание. Лечебная диета при остеопорозе очень важна, поскольку позволяет решить главную проблему, вызывающую это заболевание — устранить дефицит кальция.
Однако, выбирая блюда с учётом содержания этого элемента, не стоит забывать о том, что при остеопорозе ваше питание должно быть сбалансированным и вкусным. Поэтому старайтесь составить такое каждодневное меню, чтобы трапеза приносила вам не только пользу, но и удовольствие.
Эффективные препараты кальция при остеопорозе
В процессах анаболизма и катаболизма участвуют различные гормоны. Одним из наиболее информативных маркеров с точки зрения лабораторной диагностики остеопороза является остеокальцин.
Это гормоноподобное вещество, вырабатывающееся остеобластами в процессе формирования костей (при остеосинтезе). В процессе остеосинтеза некоторое количество высвободившегося остеокальцина попадает в кровь.
При остеопорозе может отмечаться как повышенное, так и нормальное содержание остеокальцина, что говорит о прямой корреляции между интенсивностью процесса и высвобождение гормона. Для анализа используется плазму или сыворотку крови, взятой натощак.
Методика лечения основывается на лабораторных и лучевых исследованиях, позволяющих определить степень тяжести заболевания.
Без остеокальцина было бы невозможным осуществление прочной связи кальция и гидроксиапатитов.
Второй немаловажный гормоноподобный белок, определяющий процессы распада костной ткани — кальцитонин. Под его воздействием остеокласты активизируются, начинается интенсивный процесс резорбции костной ткани, что приводит к остеопорозу.
Помимо воздействия на остеокласты, кальцитонин способствует обратному выбросу (реабсорбции) ионов кальция из первичной мочи, вырабатываемой канальцами почек. Это позволяет снизить процент выведения почками.
Кальцитонин влияет на гормон D, преобразуя его в кальцитриол, который задействован в метаболических процессах костной ткани.
Третья неотъемлемая составляющая синтеза и резорбции костной ткани — паратиреоидный гормон (паратгормон, ПТГ). Вырабатывается клетками паращитовидных желез. Его секреция зависит от поступающих в кровь ионов кальция, а сам он влияет на усиление анаболизма и активацию катаболизма.
Нормы ПТГ: 10-65 мкг/л. При этом нормы ионизированного кальция: 1,05-1,3 ммоль/л; уровень общего кальция крови: 2,1-2,6 ммоль/л.
Проявления и диагностика остеопороза
Перед тем как приступить к лечению, необходимо диагностировать болезнь и выявить причины её развития. Остеопороз – это заболевание, что долго протекает практически бессимптомно, но сопровождается тяжелыми осложнениями (переломами). Переломы при этом очень долго срастаются или не срастаются вовсе. При последнем варианте показано оперативное лечение.
Для определения причины и механизма выведения кальция из костей используют такой показатель, как остеокальцин. Определяется он путем исследования венозной крови.
Что же это за показатель? Остеокальцин – это белок костной ткани, отображающий изменения обмена веществ. При сбоях поступления кальция в костную ткань, что сопровождается нарушением её формирования, остеокальцин снижается.
Если же преобладают процессы выведения этого иона, остеокальцин повышается. При нормальном метаболизме костной ткани данный показатель практически не изменяется.
Следует учитывать, что при приеме биотина остеокальцин повышается, а на фоне лечения глюкокортикоидами снижается. Поэтому перед проведением анализа следует предупредить врача обо всех лекарствах, которые вы принимаете.
Также повышается остеокальцин при длительном постельном режиме. Нельзя определять остеокальцин без учета функционального состояния почек.
При хронической недостаточности почек нарушается выведения продуктов обмена, соответственно, остеокальцин в крови повышается. Данный показатель позволяет объективно проанализировать процесс костеобразования и резорбции.
Анализ на остеокальцин
Лабораторный анализ на остеокальцин показан для:
- подтверждения остеопороза;
- наблюдения за антирезорбтивным (антикатаболическим) лечением у пациентов с остеопорозом;
- гиперкальцемическим синдромом;
- диагностики рахита у детей;
- наблюдения за интенсивностью остеосинтеза при терапии с использованием кортикостероидов (стероидных гормонов) и бифосфонатов;
- женщин в период пре- и постменопаузы.
Для анализа производится забор небольшого объема венозной крови. При подготовке к сдаче теста на остеокальцин рекомендуется пройти другие исследования, среди которых: УЗИ, флюорография, рентгенография.
За день до анализа нельзя есть жареную и жирную пищу, не рекомендуется потреблять алкоголь. Противопоказаны тяжелые физические нагрузки.
Тест сдается натощак, причем время голодания не менее восьми часов.
Подобное лечение назначают следующие врачи: педиатр, гематолог, онколог, терапевт, гинеколог, эндокринолог.
Расшифровка результатов анализа должна проводиться врачом. Самодиагностика и самолечение в данном случае может не привести к желаемому результату терапии.
Как будем лечить
Несмотря на множество методов лечения патологически хрупкой костной ткани, приоритетной стала медикаментозная терапия. Все остальные терапевтические ответвления являются вспомогательно-профилактическими мерами, позволяющими улучшить общее самочувствие пациента, укрепить мышечный каркас тела и тем самым предупредить дальнейшее прогрессирование заболевания (предотвратить повторные переломы).
Медикаментозное лечение остеопороза включает в себя не только целенаправленное воздействие на систему взаимодействия остеобластов с остеокластами (клетки костной ткани, регулирующие новообразование и разрушение кости), но и обязательное возмещение недостатка кальция в организме, уровень которого корректируется еще до начала специфического лечения.
Гормональная терапия независимо от пола
А вот уже при развитии болезни и у мужчин, и у женщин допустимо применение иного гормонального препарата — аналога гормона, выделяемого паращитовидными железами. Этот препарат называется Форстео (Терипаратид).
Применяется он при минеральном разрежении костной ткани, связанном со снижением уровня половых гормонов, как у мужчин, так и у женщин и при остеопорозе, развивающемся при приеме глюкокортикостероидов.
Фортео назначается в виде однократных подкожных инъекций, 20мкг в область живота. Согласно инструкции, Фортео избавляет от остеопороза по цене в пределах 15000 рублей.
Выпускается препарат в виде шприц-ручки, содержащей 2,4 мл препарата, в котором на каждый 1мл раствора приходится 250мкг действующего вещества. Курс лечения в среднем составляет 18 месяцев. По определенным причинам Форстео не входит в международный протокол лечения остеопороза, где на первом месте стоят бифосфонаты и Деносумаб.
И Деносумаб,и бифосфонаты применяются почти во всех случаях остеопороза с приоритетом использования Деносумаба при скелетных метастазах рака молочной и предстательной желез.
Применение при беременности и лактации противопоказано.
Гормональные препараты
Основными депо фосфора и фтора в организме человека являются кости и зубная эмаль. Обмен этих щелочноземельных металлов связан с метаболизмом кальция в костной ткани. Препараты от остеопороза на основе фосфора обеспечивают более высокий процент усвоения данных микроэлементов костной тканью.
Наиболее эффективны те препараты при остеопорозе, которые содержат неорганические фосфаты. Одним из представителей данной группы лекарственных средств является кальция глицерофосфат.
Он применяется также в качестве общеукрепляющего, тонизирующего средства, при значительном переутомлении, рахите. Помимо восстановления структуры костной ткани, данный препарат усиливает процессы образования (синтеза) необходимых для деятельности организма веществ.
Фитин является сложным органическим фосфатом, что содержит фосфор, кальций и магний. Применяется для профилактики и лечения остеопороза благодаря усилению роста и развития костной ткани. Препарат содержит около 35% фосфорной кислоты, что позволяет быстро восстановить дефицит фосфора и нормализовать обмен веществ в костях.
Фтор относится к одним из наиболее важных элементов. Чаще всего лекарства на основе фтора применяются для профилактики стоматологических заболеваний и остеопороза.
Лечить поражение костей или твердых тканей зубов лучше всего натрия фторидом. Данный препарат выпускается в виде таблеток, но кратность его приема и дозировку рассчитывают в зависимости от веса и возраста пациента, а также содержания этого микроэлемента в питьевой воде.
Кроме указанных выше пунктов, следует учитывать, что кость содержит в себе не только кальций. Недостаток других микроэлементов так же сказывается на прочности костной ткани.
В этой связи возможно употребление комбинированных минеральных препаратов — Кальцемин Адванс и Остеогенон.
Подводя краткий итог медикаментозному лечению остеопороза, можно перечислить названия препаратов, уколы которых выполняются при остеопорозе. К ним относятся:
- Золедроновая кислота и её аналоги;
- Ибандроновая кислота;
- Деносумаб;
- Форстео.
Кроме выше описанных препаратов, в лечении остеопороза используют стронция ранелат (Бивалос). Но его применение не одобрено FDA.
Остеопороз всегда сопровождается болевым синдромом.
Для контроля над болевыми ощущениями, до наступления терапевтического эффекта от основного лечения, допустимо применение при остеопорозе обезболивающих препаратов.
К ним относятся лекарственные средства из группы НПВС.
Какие препараты лучше принимать, определяется лечащим доктором индивидуально для каждого пациента. Для восполнения дефицита гормонов щитовидной железы и для улучшения метаболических процессов в костной ткани назначается препарат Кальцитонин. Это аналог собственного гормона человека (кальцитонина), добытый из секреторных желез лося. Назначается при:
- иммобилизационном остеопорозе (длительной обездвиженности);
- нарушениях кальциевого обмена;
- других остеопорозах (по МКБ-10);
- других заболеваниях, связанных с разрушением костной ткани (болезнь Педжета, остеолиз, неуточненные остеонекроз и остеомиелит, проч.);
- нарушениях усвояемости витамина D, повлекших гипервитаминоз.
Применение Кальцитонина относят к заместительной гормонотерапии, поэтому важно четко соблюдать дозировки, режим приема и длительность лечения, которые должен установить врач. Под действием препарата происходит восстановление недостаточности собственного гормона кальцитонина, усиливается выведение почками Ca , предотвращается его реабсорбция. Известные торговые названия (дженерики Кальцитонина):
- Остеовер.
- Алостин.
- Вепрена.
- Миакальцик.
Считается, что лучшие медикаментозные препараты для борьбы с остеопорозом — это вещества в форме спрея. Благодаря интерназальному введению обеспечивается практически мгновенное всасывание веществ в кровь, тем самым биодоступность препарата повышается до 100%.
Нехватка остеокальцина приводит к недостаточному образованию соединений кальция и гидроксиапатитов, что отрицательно сказывается на минеральной плотности костей. В этом случае показано лечение препаратами, содержащими кальциево-гидроксиапатитные соединения, так же являющимися корректорами метаболизма костной и хрящевой ткани.
Один из наиболее распространенных препаратов — Остеогенон. По воздействию он близок к собственному остеокальцину человека и эффективно восстанавливает нормальную минеральную плотность костей.
Назначается при остеопорозе следующих этиологий:
- постменопаузный;
- медикаментозный;
- сенильный (старческий);
- неуточненной этиологии;
- при эндокринных патологиях.
Чем опасно бесконтрольное применение кальция?
Лечение остеопороза должно осуществляться постепенно. Нельзя переходить на гиперкальциевую диету, принимать в пищу большое количество молочных и кисломолочных продуктов, заедая их препаратами кальция:
- количество Ca не влияет на его усвояемость;
- недостаток гормонов и ферментов напрямую влияет на усвоение;
- не все производные одинаково полезны;
- избыток приводит к образованию камней в почках (мочекаменная болезнь), обызвествлению атеросклеротических бляшек (атеросклероз) и другим заболеваниям.
Начиная лечение самостоятельно, принимая биологически активные пищевые добавки, поливитаминные комплексы или препараты кальция при остеопорозе, необходимо консультироваться с лечащим доктором и определять нормы потребления в индивидуальном порядке. Необходимо знать:
- минеральную плотность костей;
- уровень микроэлементов крови (биохимический анализ);
- гормональный уровень.
Самостоятельно принимать препараты, содержащие кальцитонин или остеокальцин недопустимо. Это гормоноподобные вещества, способные существенно нарушить работу всей эндокринной системы. Такое лечение остеопороза приведет к сильнейшим осложнениям.
Какой кальций лучше принимать и в какой форме должен определить лечащий врач:
- терапевт;
- ревматолог;
- ортопед;
- геронтолог.
Изменение уровня остеокальцина при остеопорозе
Остеокальцин является основным не коллагеновым белком, который синтезируется костными клетками остеобластами. Остеокальцин обладает отличной способностью к связыванию с кальцием и гидроксиапатитами, поэтому принимает участие в процессах формирования структур костей — составляет примерно 3% белков кости.
Зависимый белок выступает также в роли посредника в процессах минерализации матрикса костных тканей, что обусловлено изменениями его уровня под влиянием кальцитонина и паратиреоидного гормона, отвечающих за регуляцию кальциевого обмена.
Маркер остеопороза
Остеокальцин — информативный чувствительный маркер костного обмена (метаболизма). Уровень этого протеина в крови отражает степень активности остеобластов, так как остеокальцин образуется в результате остеосинтеза и не является продуктом резорбции костной ткани. Считается, что остеокальцин участвует в регуляции процессов разрушения структур с целью их последующего обновления и формирования. Чем выше концентрация белка в крови, тем активнее происходят процессы резорбции костей.
Остеокальцин служит индикатором скорости развития костных заболеваний, в частности остеопороза. Измеряя уровень не коллагенового протеина в крови можно адекватно оценить метаболизм в структурах скелета. Белок выводится из организма через почки, поэтому при проведении исследований нужно учитывать состояние этих органов. Если работа почек нарушена, как при почечной недостаточности, то они не справляются со своими функциями и уровень кальцитонина будет завышен. Увеличению концентрации белка способствует и длительный постельный режим.
Еще один фактор, на который следует обратить внимание при измерении уровня остеокальцина, это суточные колебания белка.
Диагностика
При снижении массы костей и подозрениях на развитие костных заболеваний пациентам назначают анализ на уровень остеокальцина. Для его проведения требуется сыворотка или плазма крови, взятая у больных натощак.
Показания:
- диагностика остеопороза, определение степени риска его развития у женщин;
- оценка медикаментозной терапии (бисфосфонаты, кортикостероиды), направленной на торможение процессов резорбции у больных остеопорозом;
- мониторинг костного метаболизма в период менопаузы и после нее;
- гиперкальцемический синдром.
Перед сдачей анализа на определение уровня этого специфического белка в крови, необходимо придерживаться правил подготовки к диагностике:
- В течение двух суток перед процедурой не употреблять спиртные напитки, уменьшить физические нагрузки на организм.
- Последний прием пищи должен быть осуществлен за 12 часов до сдачи материала на анализ.
- Забор крови выполняют пациентам на голодный желудок.
- За сутки до проведения анализа на уровень остеокальцина запрещено принимать в пищу сладкую воду, сок, чай.
- Рекомендуется пить обычную негазированную воду.
Остеокальцин при остеопорозе может быть повышен или находится в норме, что зависит от выраженности процессов остеосинтеза. Концентрация не коллагенового протеина разная для каждого отдельного заболевания. При постменопаузальной и других формах остеопороза уровень белка, как правило, повышен.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе