Обследование желудка и кишечника какими способами
Обследование желудка и кишечника какими способами - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Полипы в желудке – опухолевые образования, возникающие на слизистой оболочке желудка. Многих пациентов беспокоят вопросы: «Как диагностировать?» и «Как лечить полипы в желудке?».
Все врачи советуют начинать лечение какого-либо заболевания с правильной лабораторной диагностики и проведения ряда анализов и тестов, позволяющих поставить правильный дифференциальный диагноз.
В большинстве случаев выросты железистой структуры на слизистой оболочке желудка являются бессимптомным заболеванием.
Вся диагностика подобного патологического состояния сводится к проведению ряда неприятных процедур: гастроскопия с забором биоптата, рентгеноскопическое исследование желудка.
При выявлении у пациента полипов, врачу необходимо принять решение о дальнейшей тактике ведения терапии – либо консервативное лечение, либо хирургическое удаление новообразований.
Разновидности полипов в желудке
Полипы в желудке возникают у достаточно большого количества людей в возрасте старше 50 лет.
В основном болезнь является следствием неправильного образа жизни или генетической предрасположенности к развитию доброкачественных или злокачественных заболеваний, а также хроническое воспаление слизистой оболочки желудка с широким распространением патогенных бактерий рода хеликобактер.
Полип в желудке может возникать из железистых клеток слизистой оболочки (аденоматозный) или в следствии гиперпластического изменения эпителиальных клеток (гиперпластический).
Наиболее часто возникают полипы с гиперпластической структурой – на их долю приходится до 94% случаев.
Аденоматозные же полипы с большей вероятностью могут перейти в злокачественную форму и стать раковыми опухолями слизистой оболочки желудка.
Кроме того, полипы, развивающиеся из железистых клеток, могут быть 3 видов:
- тубулярные – развиваются из трубчатых клеток слизистого слоя;
- папиллярные – возникают из сосочков слизистой оболочки;
- смешанные.
Локализация полипов в желудке не зависит от типа. Чаще всего новообразования возникают в привратниковом отделе или на слизистой оболочке тела желудка.
Внешне полипы могут быть похожи на круглые ягоды, соцветия цветной капусты на ножке или крупном основании.
Основные признаки полипов у пациента
В самом начале развития патология не проявляется какими-либо специфическими симптомами.
Однако, при увеличении количества полипов на слизистой оболочке желудка может возникать целый ряд неприятных проявлений, которые вызывают беспокойство у пациента:
- болезненные ощущения в области эпигастрия;
- увеличение секреции слюнных желез;
- изменение аппетита и вкусовых пристрастий;
- отрыжка, сопровождаемая изжогой;
- тошнота, ротные позывы;
- появление боли во время приема пищи, которая может иррадиировать в спину и подлопаточную область;
- постоянное чередование диареи и запоров;
- чрезмерное газообразование, вздутие живота;
- плохой запах из рта, появление неприятного привкуса;
- сильная потеря в весе, появление слабости.
На начальной стадии развития полипов и других новообразований в желудочно-кишечном тракте основная симптоматика больше относится к обострению главного заболевания – хронического гастрита.
На этой стадии обнаружение каких-либо образований в органе может стать случайной находкой при проведении гастроскопии или ренгенологического исследования пищеварительной системы.
При более значительном разрастании полипозных образований в желудке возникают более серьезные проявления патологического состояния:
- появление темного кала с примесями крови, который может обозначать наличие желудочного кровотечения;
- рвота кровяными сгустками;
- резкими, острыми болями в области желудка, которые могут отдавать в спину и под лопатки, обычно возникающие в виде кратковременных спазмов.
Подобные проявления могут говорить о серьезном распространении полипов на всей слизистой оболочке желудка, а также о начале формирования тяжелой желудочной непроходимости.
Подобные состояния требуют серьезного и срочного врачебного вмешательства.
Без должного лечения подобное патологическое состояние может стать причиной развития тяжелых прободающих язв, внутренних кровотечений.
Помимо подобных осложнений со стороны желудочно-кишечного тракта, возможны возникновения проблем с самими новообразованиями.
Полип может быть защемлен круглой мышце привратника, а также переродиться в более опасную, онкологическую форму. Более сложные формы патологий вылечить уже можно только при помощи хирургического вмешательства.
Диагностические мероприятия при полипах в желудке
При первом посещении лечащего врача каждый пациент должен как можно точнее описать свои жалобы и расписать симптомы, которые он считает наиболее значимыми.
Характер боли, ее локализация и частота возникновения. Кроме того, необходимо указать, когда возникают болезненные ощущения, отдают ли они куда-то, и есть ли еще какие-то проявления после них.
Таким образом, в ходе опроса врач может сделать вывод о наличии патологического состояния и поставить первичный диагноз, требующий уточнения при помощи специальных лабораторных исследований.
Наиболее часто полипы можно выявить при проведении достаточно распространенных диагностических процедур, которые используются для исследования желудочно-кишечного тракта:
- гастроскопия;
- исследование биоптата, полученного в ходе проведения ФГДС;
- рентгенография желудка с использованием контрастирующих веществ;
- анализ кала на наличие кровяных клеток;
- общий и биохимический анализы крови;
- микробиологическое исследование содержимого желудка, позволяющее выделить патогенную форму бактерии рода хеликобактер.
После проведения всех необходимых диагностических процедур, врач ставит окончательный дифференциальный диагноз и определяется с методом лечения основного патологического процесса в желудочно-кишечном тракте.
Методы лечения полипов желудка
Лечение полипов консервативными методами, в основном, симптоматическое.
При выявлении гастрита – основного заболевания, при котором наиболее часто возникают полипы на слизистой оболочке желудка – врач назначает препараты, направленные на устранение беспокоящих пациента симптомов.
Прием назначенных лекарственных средств позволяет улучшить моторику желудочно-кишечного тракта, устранить возникшую непроходимость и нормализовать функционирование желез слизистой оболочки желудка и кишечника.
Наиболее часто назначаемыми лекарственными средствами являются «Мотилиум», «Ранитадин», «Альмагель», «Омепразол» и другие препараты из фармакологической группы блокаторов допаминовых рецепторов.
Параллельно лекарственными средствами и другими консервативными методами лечения пациенту необходимо придерживаться определенной диетотерапии.
Кроме того, требуется достаточно частое проведение эндоскопических исследований для выявления повторных образований полипов и контроля за эффективностью терапии.
Если консервативное лечение не приносит адекватных результатов, то лечащий врач совместно с пациентом могут принять решение о проведении хирургической операции по удалению одного полипа или целой группы новообразований.
Удаление полипов при помощи эндоскопа
Наиболее частым способом удаления полипа со слизистой оболочки желудка в современной медицине является эндоскопическое удаление новообразования.
В самых начальных стадиях развития патологического состояния подобная методика позволяет провести весьма эффективное и безболезненное лечение заболевания.
Эндоскопическая техника позволяет избавиться как от одиночного полипа, так и от множественных скоплений.
Операция проводится при помощи гастроскопического оборудования. Через трубку гибкого прибора в полость желудка вводится специальный тонкий пинцет, при помощи которого полип захватывается в области основания.
После успешного захвата, полип прижигается при помощи небольшого электрического импульса, а потом извлекается из желудка.
Через несколько месяцев после проведения электроэксцизии пациенту проводится контрольное гастроскопическое исследование.
При появлении крайней необходимости возможно проведение дополнительных процедур прижигания остаточных тканей при помощи коротких электрических разрядов.
Полное выздоровление наступает через 3-4 месяца после проведения первой операции, однако после успешного лечения необходимо проходить ежемесячные проверки у врача и проведение эндоскопических исследований для выявления возможных рецидивов.
Отрытая операция на желудке
Подобное вмешательство проводится только при обнаружении полипа, размер которого превышает 30 мм, или группы сросшихся новообразований, которые могут привести к серьезным нарушениям функционирования желудочно-кишечного тракта.
Такая методика удаления полипов считается самой опасной и может стать причиной возникновения опасных осложнений в кратчайшие сроки после проведенного лечения.
Негативные последствия неправильно проведенной хирургической операции по удалению новообразований из полости желудка могут быть самыми разными: от инфицирования раны до возникновения сердечно-сосудистых патологий и развития двусторонней пневмонии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Лечение подобным методом в последнее время потеряло свою актуальность, и на смену ему пришли наиболее технологичные и безопасные методы удаления полипов со слизистой оболочки желудка.
Резекция желудка
Крупные полипы и большие скопления новообразований на слизистой оболочке желудочно-кишечного тракта могут стать серьезной причиной для назначения хирургической операции по уменьшению объема желудка.
Удаление части желудка, которая наиболее сильно поражена новообразованиями в виде полипов, удаляется хирургом, а сам орган ушивается до меньших размеров.
Подобная операция является крайней необходимостью при непроходимости желудочно-кишечного тракта, внутренних кровотечениях и постоянных рецидивах патологического состояния.
Лечение полипа в желудке народными средствами
Народные средства и традиционная медицина помогут достаточно безболезненно вылечить одиночный полип или небольшое скопление новообразований на стенках желудочно-кишечного тракта.
Однако при серьезных разрастаниях и появлении опасных симптомов непроходимости подобный лекарственные средства не смогут оказать необходимого, адекватного терапевтического эффекта.
Лучшим решением будет комплексное лечение полипа при помощи медикаментозных препаратов, а также народными средствами и традиционной медициной, которые многие люди считают весьма безопасными.
Перед тем, как выбрать то или иное народные средства или рецепты, необходимо обязательно проконсультироваться с лечащим врачом.
То, что подошло одному больному полностью избавиться от полипов, может нанести непоправимый вред другому.
Каждый организм уникален и требует весьма индивидуального подхода к лечению того или иного заболевания и патологического состояния.
Стоит обратить внимание на состав выбранного лекарственного средства. Если в рецепте содержатся ингредиенты, которые могут вызвать у больного аллергическую реакцию, то стоит отказаться от данного лекарства в пользу более безопасного.
Не нужно хвататься за любой метод лечения как за спасательный круг, так как народные мудрецы за долгие годы наблюдения разработала большое количество рецептов лечения того или иного заболевания.
Вот несколько рецептов, которые могут помочь при лечении полипа и основного заболевания, вызвавшего появление новообразований в желудочно-кишечном тракте:
- Мед и сливочное масло. Наиболее распространенным лекарственным средством является смесь этих двух ингредиентов в равных пропорциях. Для лечения полипов необходимо проварить смесь одинакового количества меда и сливочного масла в течении 3 часов на слабом огне, а после остудить и принимать внутрь по одной столовой ложке каждое утро перед завтраком. Полип при постоянном лечении подобным средством может со временем исчезнуть.
- Мед, оливковое масло и лимонный сок. Из всех методов лечения народными средствами данный является самым приятным. По рецепту необходимо тщательно перемешать взятые в равных пропорция мед и оливковое масло и влить в них свежевыжатый сок 1-3 лимонов. Подобную смесь желательно хранить в прохладном, темном месте – холодильник подойдет идеально. В течении месяца нужно употреблять по столовой ложке данного средства за полчаса до трапезы. Через несколько месяцев можно пропить повторный курс или выбрать другое средство из множества народных методов лечения гастрита и полипов.
- Средство из тыквенных семян и яичных желтков. Такое лечения народными методами проводится в течении недели, после чего рекомендуется сделать перерыв, так же на 7 дней.
Для приготовления лекарственного средства необходимо взять сваренные вкрутую яичные желтки, размять их вилкой и смешать с перетертыми семенами тыквы.
Затем смесь необходимо разбавить любым растительным маслом и подержать на водяной бане в течении получаса. После этого смесь необходимо хранить в холодильнике.
Важно помнить, что при лечении заболеваний народными средствами и традиционной медициной не следует надеяться на быстрый результат. Действие народных рецептов очень мягкое, почти незаметное.
В основном, при применении подобных методов лечения наблюдается общеоздоровительных, укрепляющий весь организм эффект.
Повышение иммунитета и тонуса организма при терапии народными средствами способствуют ускорению процесса выздоровления.
Однако лечить даже одиночный полип при использовании только натуральных ингредиентов, входящих в народные средства, нельзя.
Для достижения лучшего эффекта терапии рекомендуется использовать комплексное лечение, в котором будут совмещены прием медикаментов, назначенных врачом, и народные мудрости, которые будут одобрены на консультации со специалистом.
Заключение
Полип в желудке может стать серьезной проблемой для современных людей, достигших возраста 40 лет.
Лечение подобного патологического состояние занимает достаточное количество времени и может быть как сугубо консервативным с применением медикаментозных препаратов и поддержкой народными средствами или хирургическим.
Выбор той или иной тактики терапии, зависит от стадии развития заболевания. Однако, всегда стоит помнить о том, что профилактика всегда проще и безопаснее, чем лечение заболевания.
Для того, чтобы избежать неприятных процедур необходимо лишь следить за состоянием желудочно-кишечного тракта, правильно питаться и вести здоровый образ жизни.
Это не там много для того, чтобы полностью избежать неприятных последствий заболевания. Но и при наличии патологии не стоит пренебрегать рекомендациями врача и откладывать лечение в долгий ящик.
Как происходит заражение хеликобактер пилори у детей
Хеликобактер пилори – это бактерия, которая может появиться не только у взрослого человека, но и у ребенка. Она опасна тем, что может проникать в организм и ничем себя не выдавать. Но иногда бактерии находятся в неактивной стадии, а значит, никак не вредят больному.
Подробнее, что такое Хеликобактер.
Эта бактерия может вызвать заболевания, связанные с разными органами. Но чаще всего речь идет о следующих диагнозах:
- диспепсия;
- гастрит;
- гастродуоденит.
У детей бактерия обычно появляется в возрасте от 5 лет. Инфекция может передаваться разными способами, например, через слюну. Поэтому очень часто заражение происходит от матери к ребенку, когда они едят из одной посуды, или мама облизывает ложку ребенка.
Симптомы
Если бактерия пребывает в активной стадии, она выдает себя отличительными симптомами.
К характерным признакам относятся:
- отрыжка с неприятным запахом;
- изжога;
- рвотные позывы;
- кал темного цвета;
- белый налет на языке;
- боль в области живота;
- перемены стула (понос или наоборот запор).
Если никак не отреагировать на эти симптомы, вряд ли удастся избежать осложнений. Одним из признаков заболевания считают аллергическую реакцию в виде крапивницы. Также при проникновении этой бактерии в организм может наблюдаться дефицит железа.
У детей бывают и такие симптомы состояния:
- отставание в умственном развитии;
- недомогание;
- головокружение;
- учащенный пульс;
- усталость;
- капризность;
- сухость языка;
- утомляемость;
- выпадение волос;
- отставание в росте.
Факт! При проникновении бактерии в организм ребенка он может терять вес. Нужно помнить, что пилори очень опасна для человека, а поэтому к ее устранению нужно приступать незамедлительно.

Если же не принимать ничего по изъятию бактерии, стоит знать, что впоследствии вылечиться будет очень сложно. Вредоносная бактерия приспосабливается практически к любой среде и становится устойчивой к лечению. Стоит знать, что не удалось выявить точных симптомов развития этой бактерии. Порой люди долго не подозревают о ее присутствии.
Как происходит заражение
Чаще всего бактерия попадает в организм ребенка фекально-оральным способом. Ведь дети практически не следят за личной гигиеной, а оттого часто и становятся носителями этой вредоносной бактерии.
Заражение происходит следующими способами:
- через грязную воду;
- через грязную еду, например, когда ребенок употребляет немытые фрукты;
- просроченные продукты;
- при несоблюдении гигиены.

Заражение у ребенка может возникнуть, если он неправильно питается. Каждому человеку нужно есть жидкую пищу – супы, а дети не любят это блюдо. Частые перекусы снеками и фаст-фудом могут создать оптимальную среду для размножения бактерий.
Факт! Иногда заболевание передается ятрогенным способом, то есть через нестерильные инструменты в поликлинике. Но встречается это очень редко!
Заразиться можно от другого члена семьи. Если у кого-то выявили наличие бактерий, то риск, что она появится у домочадцев, повышается на 95%. То есть практически заражения не избежать, даже если выполнять все меры диагностики. Но бактерия долгое время может никак себя не выдавать. Если говорить о детском заражении, то оно может происходить в детском саду, школе.
Заразиться этой бактерией очень просто, достаточно после прогулки не вымыть руки ребенку. Ведь многие детки тащат все в рот, в том числе и грязные пальцы. Родители же должны взять себе за правило мыть руки своему ребенку после посещения общественных мест, туалета, а также перед принятием пищи.
Лечение
Лечением и выведением этой бактерии из организма должен заниматься доктор. При таком заболевании назначается терапия антибиотиками разных групп. Как минимум лечение проводят двумя препаратами. Но все средства должны отличаться низкой токсичностью. Если болезнь касается ЖКТ, потребуются препараты, снижающие кислотность желудочного сока. Для такой цели можно применять народное лечение, согласованное с доктором.

Многие врачи не рекомендуют проводить лечение хеликобактер пилори препаратами ИПН у детей, так как они негативно сказываются на развитии. Поэтому очень часто доктора заменяют их препаратами группы Н2. Чрезмерное применение антибиотиков может не только нанести вред человеку, но и выработать иммунитет у бактерий, тогда они продолжат размножаться после приема таких препаратов.
Лечение проводится по специальной схеме для ребенка. Так, например, если он лечится препаратами разных групп вместе, их принимать запрещено: одну таблетку нужно выпивать утром и одну вечером Некоторые средства рекомендуется пить дважды в день. Чтобы улучшить самочувствие ребенка, дают и активные добавки.
Факт! К выведению бактерий из организма нужно относиться внимательно, так как многие препараты уничтожают не только вредоносные вещества, но и микроорганизмы, которые защищают ЖКТ. Если же их изгнать, то на их место могут поселиться эти самые хеликобактер пилори, которые будут со временем разрушать организм человека.
Длительность лечения зависит от многих факторов, но как правило длится не менее недели, доктор может продлить этот курс до 15 дней. Доктора не приемлют лечения народными средствами, так как положительного влияния на выведение бактерий замечено не было.
В основном лечение препаратами направлено на решение следующего:
- уменьшение риска онкологического заболевания желудка;
- снижение риска внутреннего кровотечения;
- предупреждение язвы желудка;
- борьбу с дефицитом железа.
Но так как лечение проводится сложными препаратами, не исключается проявление побочных эффектов.
К симптомам, которые могут появиться после лечения, относятся такие:
- расстройство стула;
- привкус металла во рту;
- боли в области живота;
- затруднение дефекации.
При появлении этих изменений нужно проконсультироваться с доктором, в некоторых случаях может смениться терапия, заменой препаратов более щадящие.
Даже если побочный эффект появился один, необходимо сообщить доктору.
Для лечения нужно выбирать антацидные средства, так как они лучше остальных борются с этой бактерией у детей. Стоит знать, что чаще всего вредитель оседает в ЖКТ, поэтому развивает заболевания с такими основными симптомами: тошнота, рвота, боль в животе и другие.
О принципах лечения гастрита при беременности можно почитать в этой статье.
Диета
При попадании бактерий в организм помимо основного лечения необходимо еще и соблюдать диету. Она будет зависеть от типа заболевания и иммунитета больного ребенка.
У детей в любом возрасте есть потребность в употреблении витаминов, белков и калорий. А поэтому диету нужно согласовывать с доктором, чтобы не навредить своему малышу.
Диета содержит мало вкусных блюд, а поэтому родители должны постараться и накормить своего ребенка: нужно изысканно подавать блюда, красиво украшать стол и использовать привлекательную посуду.

Вне зависимости от типа заболевания, в основе диеты хеликобактер пилори должны быть такие продукты:
- яйца;
- молочные продукты;
- фрукты;
- рыба;
- нежирное мясо.
Диагностика
Чтобы выявить наличие бактерий в организме, необходима комплексная диагностика. Существует немало методов для проведения диагностики. К каждому из них необходима подготовка, в противном случае результат может оказаться ложным.

Самые распространенные методы диагностики:
- анализ кала;
- анализ крови;
- эндоскопическое обследование;
- уреазный тест;
- анализ слюны;
- биопсия.
Проводить эти анализы рекомендуется при появлении симптомов заболеваний ЖКТ. Также анализы могут потребоваться, если у кого-то из семьи выявлены заболевания ЖКТ или онкология.
У взрослых людей этот синдром возникает гораздо чаще, чем у детей. И чем возраст больного старше, тем выше риск ее развития. Так, например, в детском возрасте до 12 лет заражение происходит в 10% случаях. А если говорить о пенсионерах, старше 60 лет, то проникновение бактерий обусловлено в 50% случаев.
Важно вовремя диагностировать заражение бактериями, а поэтому если ребенок начал жаловаться на боль в животе, изжогу или другие признаки, самое время обратиться к доктору. К мерам профилактики относится не только соблюдение личной гигиены, но и отказ от вредных привычек, так как во время появления этой бактерии данные факторы являются провоцирующими.
Как можно без колоноскопии проверить кишечник и прямую кишку
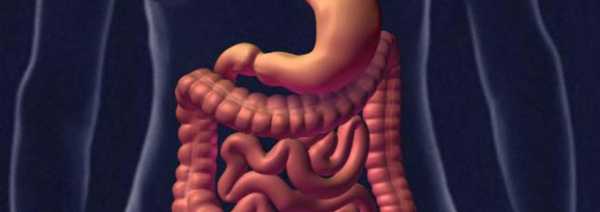
- 1Осмотр больного по проктологии
- 2Пальцевой метод исследования
- 3Аноскопия
- 4Ректороманоскопия
- 5Ирригоскопия
- 6УЗИ
1Осмотр больного по проктологии
В ходе общего осмотра врач может выявить вздутие в области живота или в других районах, определить, насколько интенсивна перистальтика. Кроме того, в обязательном порядке прощупывается передняя стенка брюшной полости. Это требуется для выявления различных типов новообразований. Прямая кишка исследуется на наличие свищей. В ходе пальпации изучается спастическое сокращение мышц кишечника в его петлях. Кроме того, так можно выявить, насколько напряжены мышцы живота. Возможно, причиной будет не только кишечник, но и желудок.
Если в кишечнике имеется опухоль, то полный осмотр позволяет установить ее размер, дислокацию, консистенцию и возможность менять положение. При осмотре можно выявить асцит и прочие патологические отклонения. Потом врач должен в ходе осмотра изучить зону между ягодицами и перианальную область. Если есть необходимость, то детально обследуются половые органы и промежность. Большое значение имеет исследование анального отверстия. Обязательно нужно проверить все перечисленные области на наличие пигментации, гиперкератоза и инфильтрации. Врач обязательно должен проверить наличие выбуханий, наростов, полипов, геморроидальных узлов. Анальный рефлюкс тоже подвергается проверке. После всех манипуляций врач производит проверку пальцевым методом.
2Пальцевой метод исследования
О том, как обследовать прямую кишку, расскажет врач. В первую очередь, применяется пальцевой метод. Это обязательное исследование. Его нужно произвести, если пациент жалуется на боли в животе, проблемы непроходимости кишечника и невыполнения функций органов таза. Только после пальцевого метода назначается ректороманоскопия и аноскопия.

Благодаря пальцевому методу можно оценить состояние тканей в анальном проходе, изучить сократительные функции сфинктера и кишечника. Эта методика применяется и для того, чтобы определить, насколько подготовлена прямая кишка к эндоскопическому обследованию. Таким методом проверяется слизистый слой в прямой кишке. Некоторые патологии тоже можно выявить. Метод помогает оценить выделения из анального прохода. Кроме того, пальцевая методика определяет, что лучше для пациента, какую нужно занять позу для последующих обследований.
При пальпации проверяются стенки анального прохода, их гибкость, эластичность, уровень подвижности. Изучается слизистый слой и все возможные изменения, которым может подвергаться задний проход. Пациенты думают, что лучше для исследования: коленно-локтевое положение или позиция полулежа на спине в специальном гинекологическом кресле. В данном случае расположение пациента зависит от истории и течения болезни и ее симптомов.
Техника проведения этого обследования следующая. Врач должен надеть специальные перчатки из резины, а потом аккуратно ввести в анальный проход указательный палец. Далее осуществляется пальпация стенок. Конечно, таким образом проверить тонкий кишечник не получится, зато анальный проход и прилегающую зону кишечника можно детально изучить. Во время этой процедуры врач может попросить пациента тужиться как при дефекации, а потом расслабить желудок. Понадобится специальный спрей, раствор или мазь, которые имеют обезболивающие свойства. Практически нет противопоказаний для проведения этого метода диагностики заболеваний кишечника.
3Аноскопия
Можно проверить кишечник с помощью такого инструментального метода, как аноскопия. Он помогает исследовать задний проход и прямую кишку. Аноскопия входит в перечень обязательных методов обследования, если у пациента имеются поражения прямой кишки органического типа. Аноскопию нужно обязательно провести до того, как приступить к колоноскопии и ректороманоскопии. Для этого применяется специальное оборудование — аноскоп. Его следует вводить в ходе процедуры через анальное отверстие. Оборудование помогает изучить заднее отверстие и прямую кишку на глубину до 10 см.
Процедуру нужно производить при острых или хронических болезненных ощущениях в анальном проходе. То же касается выделений со сгустками крови или слизистыми веществами. Показаниями также считаются понос и запор. При любых подозрениях на болезни прямой кишки нужно производить именно это обследование кишечника. Эта процедура поможет выявить воспаление, патологии и новообразования в этом органе.

Техника выполнения этой процедуры следующая. Как правило, пациент находится на спине. Аноскоп вводится в анальное отверстие. При этом нужно осуществлять круговые движения. После того, как оборудование введено, его створки расширяются. Это поможет расширить просвет для дальнейшего осмотра. Аноскопия полностью безопасна для человека, однако обследование имеет противопоказания. К примеру, процедуру запрещено производить при острых воспалительных процессах в перианальной зоне. То же касается чрезмерного сужения анального просвета. Запрещено вводить аноскоп при химических и термических ожогах, а также при развитии опухолей стенозирующего типа.
4Ректороманоскопия
Ректоскопия — это достаточно популярное обследование эндоскпического типа. Помогает изучить прямую кишку и нижние зоны сигмовидного кишечника. Обследовать прямую кишку можно до глубины в 35 см. Эта процедура не относится к самым комфортным, так что пациенту придется потерпеть. Но она практически безболезненна. Анестезия требуется в редких случаях. Перед тем, как осуществлять это обследование, пациенту нужно сделать клизму для очищения кишечника. Ректоскопию разрешено проводить только после предварительной пальпации.
Показаниями к этой процедуре являются дискомфорт и болевые ощущения в анальном проходе, кровотечения, слизистые и гнойные выделения. При проблемах стула тоже назначается это обследование. Если есть подозрения на развитие любых заболеваний сигмовидного отростка кишечника, то тоже потребуется эта процедура.
Противопоказаний процедура не имеет, но ее не рекомендуется проводить при кровотечениях профузного типа, воспалительных процессах острого характера в брюшной полости и анальных трещинах. Придется отложить это обследование до выздоровления. Для процедуры применяется ректоскоп, который вводится на 5 см, а потом прибор начинает проходить только по просвету органа.
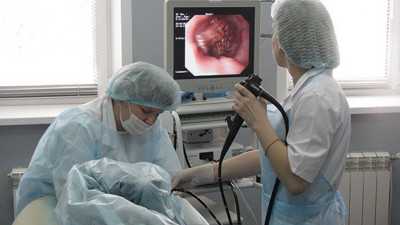
5Ирригоскопия
Ирригоскопия является рентгенологическим способом исследования толстого отдела кишечника. Предварительно через анус вводится бариевая взвесь. Снимки нужно выполнять в боковой и прямой проекции. Благодаря этому методу можно установить появление наростов и новообразований, свищей, развитие колита дивертикулеза, появление сужения органа из-за рубцовых тканей. Когда орган плотно заполнен специальным контрастным веществом для рентгеновских снимков, то можно установить не только его место расположения, форму и протяженность, но и уровень эластичности и растяжимости стенок кишечника. Кроме того, метод помогает выявить патологии. Самым информативным методом считается предварительное двойное контрастирование. Если у пациента осложняется заболевание или появляется перфорация на любом участке органа, то запрещено производить такое обследование.
Колоноскопия помогает обследовать толстую кишку по всей ее длине. Для этого применяется колоноскоп. В ходе этого обследования врач устанавливает состояние слизистых слоев органа. Также посредством колоноскопии можно сразу устранить инородные тела, остановить кровоизлияние, удалить опухоли доброкачественного характера. Эта методика относится к наиболее информативным. Ее обязательно нужно применять к людям, у которых ранее были удалены полипы в этом органе, имеется кишечная непроходимость, кровотечения или прочие заболевания воспалительного характера. Запрещается использовать колоноскоп при проблемах свертываемости крови, легочной или сердечной недостаточности, инфекционных болезнях с острым течением. При ишемической, язвенной болезнях и тяжелом течении колита тоже не рекомендуется применять такое оборудование.
6УЗИ
О том, как проверить тонкий отдел кишечника, расскажет врач. Он должен предупредить, что потребуется провести УЗИ. УЗИ кишечника необходимо проводить только после предварительной подготовки. Нужно будет отказаться от некоторых продуктов за несколько дней до процедуры. Этот метод является достаточно информативным при правильном проведении. При УЗИ кишечника орган заполняется специальной жидкостью, а потом производится ультразвуковое сканирование.
Чтобы подготовиться к этой процедуре, и данные были максимально достоверными, необходимо придерживаться несколько дней определенной диеты. Во-первых, за несколько дней до этого нужно начать принимать обычный активированный уголь. Во-вторых, до УЗИ кишечника нужно отказаться от употребления бобовых культур, спиртных и газированных напитков, сладостей.
Запрещены кофе, чай, кисломолочные продукты питания. Придется отказаться от жирного мяса и рыбы. Вечером перед процедурой нужно будет сделать клизму для очищения. Вечером запрещено кушать. УЗИ требуется в случаях при подозрениях на перитонит, онкологические болезни, заболевание Крона, колит или аппендицит. Эта процедура производится трансабдоминальным и эндоректоральным методом.
Люди задумываются о том, как проверить кишечник, кроме колоноскопии. Сейчас разработано множество исследований, которые помогут решить эту проблему. Конечно, все эти процедуры не относятся к приятным, зато они помогают установить диагноз и отследить изменения в состоянии здоровья кишечника. Прежде чем думать, какой врач поможет осуществить такие исследования, нужно проконсультировать со своим лечащим доктором. Только проктолог может правильно выполнить весь комплекс мероприятияй.
Специфика проверки кишечника
Как проверить кишечник? Такой вопрос часто тревожит многих людей. Проблемы нарушения работы кишечника очень актуальны сегодня, поскольку кишечник – это сложная система, которая остро реагирует на любые изменения в рационе. Кишечник представляет собой большую функциональную систему, которая склонна к накоплению шлаков, токсинов и каловых масс, которые засоряют просвет и препятствуют нормальному функционированию всех отделов. Нарушения работы желудочно-кишечного тракта становятся причиной развития различных патологий.

Когда появляются первые симптомы дисфункции кишечника, у каждого человека возникает вопрос: «Как проверить ЖКТ?», «Какие методы наиболее безопасны?», «Можно ли проверить кишечник не инвазивно?». Все эти вопросы возникают, и, не находя решения, человек просто игнорирует свою проблему, которая из дискомфорта превращается в серьезную патологию, имеющую хронических характер. Как правило, чтобы назначить адекватное и эффективное лечение, специалисту необходимо исследовать состояние тонкого и толстого отделов кишечника. Для этого используются разные методы. Особенно остро вопрос диагностики кишечника стоит перед родителями. Для детей используются высокоэффективные методы исследования ЖКТ, которые позволяют оценить его состояние быстро и безболезненно.
Если болит желудок или кишечник, и боль имеет постоянный характер, то проверка современными методами обследования просто необходима. Как правило, какие существуют методы диагностики, врач рассказывает сам перед обследованием. Он же и назначает конкретный метод проверки. Прежде, чем записываться на обследование кишечника, убедитесь в отсутствии противопоказаний и проконсультируйтесь со специалистом.
Когда необходимо обследование кишечника?
Любые обследования назначаются врачом при наличии соответствующих показаний. Как правило, кишечник сразу после появления нарушений дает знать об этом, и появляются характерные симптомы. Симптомы дисфункции желудочно-кишечного тракта могут иметь хронический и периодический характер. Первые же жалобы о нарушениях работу желудочно-кишечного тракта должны сопровождаться походом к врачу, потому что в дальнейшем даже незначительные симптомы могут перерасти в серьезное заболевание. Если вы стали замечать настораживающие симптомы, то самое время пройти обследование. К симптомам нарушения работу ЖКТ относятся:
- боль в области живота;
- вздутие и метеоризм;
- нарушение дефекации и расстройство пищеварения;
- спазмы стенок кишечника;
- геморрой и обострение его течения;
- синдром раздраженного кишечника;
- примеси крови, слизи и гноя в каловых массах;
- жжение и боль при дефекации.
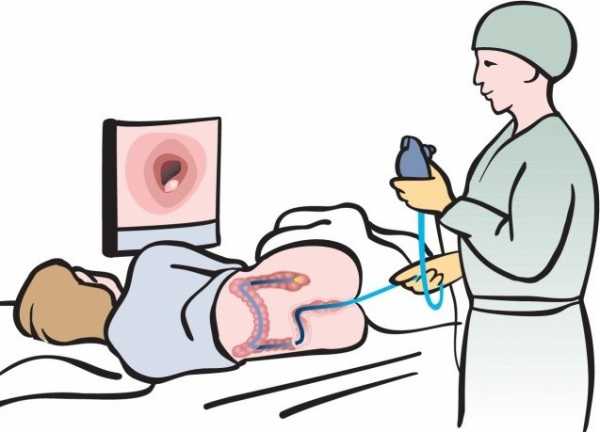
Ректороманоскопия позволяет диагностировать прямую кишку и выявить трещины и кровотечения
Наличие вышеперечисленных симптомов свидетельствует о серьезных нарушениях работы кишечника и требует обязательного лечения. Симптомы могут исчезать или присутствовать постоянно, но даже если они возникают редко, необходимо выявить причину их возникновения. Обследование толстого отдела, в частности прямой кишки – деликатный вопрос. Как правило, многих поход к врачу пугает, и они откладывают обследование до тех пор, пока симптомы не обостряются. Перед тем, как проверить кишечник, необходимо ознакомиться со всеми доступными методами диагностики. Пройти обследование желудочно-кишечного тракта можно только по назначению врача и под его наблюдением, поскольку для получения достаточного количества информации о состоянии ЖКТ необходимо правильно подготовиться.
Методы проверки кишечника
Современная медицина предлагает множество методов обследования кишечника. Чтобы поверить кишечник, не нужно проходить болезненные манипуляции. Современные методы диагностики – простые и безболезненные, поэтому с их помощью можно проверить и детей. Выбор метода обследования ЖКТ зависит от симптомов и жалоб пациента, на основании которых врач определяет наиболее подходящее обследование для кишечника.
Прежде, чем проверить кишечник лабораторным путем, врач проводит предварительный осмотр методом пальпации. После пальпации назначаются более информативные способы осмотра, которые позволяют лучше оценить состояние нижнего и верхнего отделов кишечника.
Самые распространенные методы современной диагностики желудочно-кишечного тракта:
- ректороманоскопия (ректоскопия);
- аноскопия;
- сфинктерометрия;
- УЗИ;
- колоноскопия;
- рентгенография;
- эндоскопия;
- компьютерная томография;
- капсульное обследование.
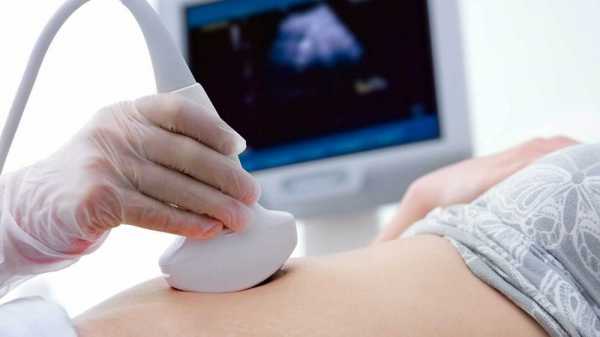
УЗИ может выявить болезни всего ЖКТ
Способы диагностики назначаются в индивидуальном порядке в зависимости от необходимых для обследования отделов. Эти методы обследования не только позволяют оценить состояние кишечника, но и выявить имеющиеся заболевания.
- Ректороманоскопия (ректоскопия).
Ректороманоскопия (ректоскопия) – это метод диагностики толстого отдела кишечника, который позволяет оценить состояние прямой кишки до сигмовидной кишки. Процедура проводится с помощью специального устройства – ретроскопа. В аппарат встроена камера и источник света, что позволяет изучить со стояние слизистой. Данный аппарат позволяет диагностировать заболевания прямой кишки и выявить трещины и кровотечения. В процессе осмотра ощущается распирание прямой кишки, похоже на желание опорожниться. Это весьма информативное обследование тонкого кишечника.
Сама процедура безболезненная и часто применяется для осмотра детей. Пациент занимает коленно-локтевое положение, а в анальное отверстие вводится ретроскоп. В таком положении врач может оценить состояние слизистой, сосудов и выявить заболевания просвета прямой кишки и анального канала.
- Аноскопия.
Аноскопия – это самый простой метод диагностики анального отверстия и его канала. В отличие от других методов обследования аноскопия позволяет оценить состояние анального отверстия и прямой кишки не более чем на 12 см. Назначается процедура для профилактического осмотра детей, а также для лечения геморроя у взрослых. Процедура весьма неприятная, но для осмотра детей используют обезболивающее средство. Эта процедура также показана для извлечения инородных предметов из прямой кишки.
- Сфиктерометрия.
Сфиктерометрия – это процедура для оценки мышечного тонуса анального отверстия. Данный метод используется для осмотра детей и оценки сократительной способности сфинктеров и способности удерживать кал. С помощью сфиктерометрии проводится клеточное исследование, и берутся анализы на биопсию. С помощью этого метода диагностики можно выявить заболевания прямой кишки, а также аномалии развития клеток, полипы и начальное развитие рака.
- УЗИ.
Ультразвуковое исследование – это информативный метод, с помощью которого можно оценить состояние всех отделов кишечника. Это простой способ, как проверить тонкий кишечник, желудок и оценить состояние толстого отдела. Метод диагностики поводится не инвазивно, поэтому его часто применяют для исследования состояния желудочно-кишечного тракта у детей. УЗИ позволяет выявить заболевания всего ЖКТ, поэтому является одним из самых безопасных методов обследования.
- Колоноскопия.
Колоноскопия – это современный способ диагностики, который проводится с помощью колоноскопа – аппарата, оснащенного видео- и фотокамерой. Конец колоноскопа вводится в прямую кишку. С его помощью можно осмотреть весь толстый кишечник и взять образцы на биопсию. Процедура требует специальной подготовки, поскольку охватывает большой объем кишечной полости. Колоноскопия считается самым достоверным способом исследования прямой кишки.
- Рентгенография.
Рентгендиагностика – метод исследования, для которого используется контраст. Контрастное вещество заполняет просвет и повышает информативность исследования. С помощью рентгена можно выявить любые заболевания брюшной полости, в частности опухоли, аномалии строения и функционирования, а также воспалительные процессы. Рентген или ирригоскопия применяются для осмотра как взрослых, так и детей.
- Эндоскопия.
Эндоскопия – один из самых неприятных методов исследования. Эта процедура предусматривает ввод в пищевод специального прибора – эндоскопа, который оснащен камерой. Эндоскопия применяется для оценки состояния пищевода и желудка. Эндоскопия играет большую роль в распознании онкологических заболеваний на ранней стадии.
- Компьютерная томография (КТ).
КТ – современный метод диагностики, который используется для послойного исследования. Этот метод эффективен для диагностики заболеваний тонкого и толстого кишечника. В ходе обследования создается трехмерное изображение исследуемой части ЖКТ, что позволяет получить достоверные результаты о состоянии кишечника. Этот не инвазивный и безопасный метод, которые можно применять для осмотра детей даже младшего школьного возраста. С помощью КТ можно оценить состояние всех органов брюшной полости.
- Капсульное обследование.
Капсульное обследование – это новейший метод диагностики ЖКТ. С его помощью можно оценить состояние всех отделов кишечника. Сущность метода заключается в заглатывании небольшой капсулы, в которую встроена видеокамера. Капсула медленно перемещается по желудочно-кишечному тракту, передавая информацию о состоянии слизистой, наличии патологических процессов и опухолей.
Прежде, чем начинать самолечение и проверить кишечник, лучше получить консультацию врача и пройти комплексное исследование состояние ЖКТ. За незначительными симптомами могут скрываться опасные патологии, и своевременное их выявление ускорит выздоровление.
Видео по теме:
Методы исследования желудка и двенадцатиперстной кишки
Желудок очень важный орган, где переваривается вся попадаемая еда. В медицинской практике есть очень много разных болезней желудка и 12-ти перстной кишки.
Некоторые из них не представляют опасности, но другие могут давать серьезные осложнения. В связи с этим людям нужно проводить эндоскопическое исследование желудка или выбирать другие методы исследования желудка. Благодаря современным способам исследования можно будет своевременно выявить заболевание и даже определить развитие опухолей при раке желудка.
Методы диагностирования
Если у человека начинается дискомфорт в животе, появляются разные симптомы в виде болей, поноса, рвоты и других изменений, то нужно пройти к доктору, который сможет точно и правильно назначить диагностирование. Выделяют две современные методы исследования, которые приведены в таблице:
| Инструментальный: | Именно такие клинические исследования важны в определении патологий и заболеваний ЖКТ. Все методы индивидуальны и они не могут заменить друг друга. Каждый способ диагностирования позволяет выявить морфологические и структурные характеристики органов ЖКТ. |
| Лабораторный: | В данном случае используется диагностирование биологических веществ. Может проводиться взятие желудочного содержимого для исследования секреторной функции желудка, может быть исследование кислотообразующей функции желудка, анализ крови, кала, мочи. Лабораторный метод используется во время полного обследования. |
Теперь нужно детально разобраться с самыми способами исследований, которые относятся к лабораторным и инструментальным, где используется исследование желудка с помощью зонда или беззондовое обследование.
Гастроскопия или ФГДС
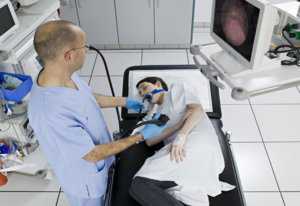 Гастроскопия желудка
Гастроскопия желудкаГастроскопия желудка, а также ФГДС, проводятся при помощи зонда, который будет вводиться человеку через рот. Это один из самых точных способов диагностирования, который показывает все патологии, а также может проводить исследование препарата тканей желудка. Используется методика, если у больного будет операция накануне, а также когда появляется быстрая потеря массы, сильные боли живота, пищевода и другие неприятные симптомы с острым проявлением.
К эндоскопическому исследованию желудка могут подвергаться не все пациенты, поскольку есть противопоказания, о которых врач будет говорить перед диагностированием. Перед ФГДС и гастроскопией проводится для желудка подготовка. Врач сам говорит, что необходимо делать, какой диеты придерживаться. В целом правила следующие:
- Нужно отказаться от приема пищи примерно за 12 часов до начала проведения обследования.
- Нельзя курить, принимать капсулы и прочие таблетки.
- На время процедуры нужно снимать зубные протезы, если такие есть.
Для проведения эндоскопического исследования необходимо от 20 до 40 минут. Ни один из других методов не дает полной информации и возможности получить достоверные результаты, как ФГДС. Кроме того, можно будет определить кислотность желудочной секреции, а также взять материалы для биопсии. Нередко процедура может назначаться совместно с другими видами обследований, к примеру с колоноскопией или ФГС.
Капсульная эндоскопия желудка
 Капсульная эндоскопия желудка
Капсульная эндоскопия желудкаСегодня возможен анализ желудка без глотания зонда, у него есть свои достоинства и недостатки. Больному нужно просто глотнуть капсулу, на которой есть датчики, камера и фонарик. Капсула попадает внутрь пищевода и кишечника, записывает все, что встречается на пути, после чего доктор может проанализировать среду и установить диагноз. Выход капсулы будет природным путем на протяжении 1-2 суток.
Сама диагностика при помощи капсулы составляет 6-8 часов. Проводится такой вид исследований не только взрослым, но и детям. Но все же для установки правильного и точного диагноза, а также для выявления опухолей на ранних сроках, лучше использовать ФГДС, которое заключается в глотании зонда.
Если у человека обнаружен рак, то врачи рекомендуют использовать инновационное лекарство, которое называется «Пембролизумаб». Такой препарат предназначен для иммунотерапии меланомы и других видов опухолей, которые есть в организме длительное время. Используется «Пембролизумаб» если у человека меланома на поздней стадии или она не лечится другими лекарствами. «Пембролизумаб» долго тестировался на пациентах и прошел ряд испытаний, но в ряде случаев «Пембролизумаб» давал результаты, правда от препарата есть побочные эффекты. Те, кто принимали «Пембролизумаб» отмечали быструю утомляемость, тошноту, проблемы со стулом и снижение аппетита.
Рентгеноскопия и УЗИ желудка
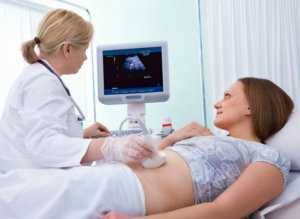 Как проводится УЗИ желудка
Как проводится УЗИ желудкаК рентгенологическим методам диагностирования относится визуализация определенных органов на экране монитора. Используется рентгеновский способ для того, чтобы провести изучение слизистой и найти патологии в работе органов. Для желудка рентген показан, если больной начинает быстро сбрасывать вес, появляется отрыжка, кровь в кале. Рентгеноскопия желудка и рентгенография – это два разные метода диагностирования. Если нужно осмотреть ребенка, то лучше для детей использовать цифровую рентгеноскопию, поскольку она информативнее, проходит быстро и не нужно делать много снимков, доза излучения в сотни раз меньше.
Подготовка пациента к рентгенологическому исследованию желудка и двенадцатиперстной кишки простая. Перед выделенной датой проведения пациенту нужно отказаться за пару дней от определенных продуктов, перечень которых называют в больнице. В общем, это ингредиенты, которые раздражают слизистую и долго перевариваются. В день диагностирования подготовка пациента к рентгенологическому исследованию желудка заключается в принятии раствора бария, чтобы можно было получить четкие снимки. Когда проводится рентгенологическое исследование желудка, то могут оставаться побочные действия на протяжении 1-2 суток, в виде тошноты и белого кала.
Ультразвуковое исследование желудка используется редко, зачастую применяется метод, если нужно провести диагностику малышу, до шести лет или даже новорожденным. Правда способ малоинформативный, если сравнить его с ФГДС. Полученный протокол не позволяет увидеть патологию полностью, кроме того, нельзя взять материалы для гистологии, а также определить изменения. УЗИ желудка проводят при постоянных газах, болях, а также проблемами с пищеварением. Перед тем, как провести диагностику, доктор говорит, как правильно подготовиться к исследованию, чтобы установить точный диагноз. По времени УЗИ длится около 15 минут, а результаты будут известны сразу.
Лабораторное диагностирование
Существует несколько вариантов лабораторного диагностирования:
- Гистологическое исследование
Гистологическое исследование. Такой метод очень важен при выявлении злокачественных опухолей, поскольку способ исследует ткани человека. Материал для такой диагностики берется, как правило, при помощи биопсии и может проводиться срочно или планово.
- Исследование желудочного сока. Зачастую применяется метод при язвах или гастритах. Забор анализов проводится натощак, чтобы выделительной секреции ничего не мешало и можно было нормально проанализировать желудочный сок. Последний ужин должен быть в 20:00 накануне взятия анализов. А забор желудочного сока проводится через зонд. После этого больной завтракает, и сок берется повторно. Во время анализа в бланке записываются изменения цвета, запаха, консистенции.
- Анализ крови. При эндоскопии и других комплексных исследованиях больным нужно обязательно сдавать кровь на анализ. Забор проводится утром на голодный желудок, а за сутки запрещено пить спиртное и кушать жирные продукты, лучше не курить. По результатам доктор сможет оценить состояние в целом, а также увидеть морфологические изменения тканей, увидеть воспаления и результативность лечения, если такое есть.
- Исследование мочи. Как правило, больным нужно сдавать мочу, если деятельность организма явно нарушается и появляется рвота, понос или в животе происходит скопление жидкости. Кроме того, исследование мочи – это обязательный анализ при опухолях. Перед сдачей материала не нужно пить мочегонные средства, а также пользоваться ингредиентами, что могут изменять цвет. Используется только утренняя моча, достаточно 50 последних миллилитров.
- Анализ кала. Используется, чтобы определить симптомы сбоев пищеварительной системы. Для максимальной результативности за 3 суток надо исключить из меню рыбные и мясные блюда, а также не принимать лекарства и витамины. Для исследований подойдет утренний кал.
Важно! Как видно, исследований желудка очень много, но какие именно методы диагностирования выбирать — знает только доктор. Чтобы установить точный диагноз, больному надо будет сказать свои симптомы, а после проведения исследований и сбора анализов доктор сумеет установить точное заболевание.
Методы обследования ЖКТ и связанные с ними риски
Определить заболевание у любого пациента без применения современных технологий достаточно трудно. Есть болезни, которые вызывают одинаковые симптомы, поэтому в большинстве случаев больным, жалующимся на проблемы ЖКТ (желудочно-кишечного тракта), доктора назначают проведение инструментальных, лабораторных или рентгенологических исследований. Эти методы исследования точно определяют больной орган, выясняют причину и помогают составить рекомендации к лечению ЖКТ.
Основные способы диагностирования
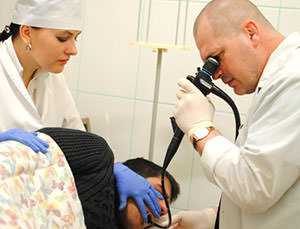
Инструментальное исследование ЖКТ
Методы исследования заболеваний желудочно-кишечного тракта подразделяются на несколько категорий:
- Физикальное исследование. Самые простые методы обследования: пальпация, перкуссия.
- Инструментальные методы. Капсульная эндоскопия, фиброэзофагогастродуоденоскопия, колоноскопия.
- Магнитно-резонансная томография (МРТ).
- Рентгенологические методы. Рентгеноскопия, компьютерная томография (КРТ), ирригоскопия.
- Ультразвуковое исследование.
- Методика выявления бактерии Хеликобактер пилори.
- Другие технологии (зондирование).
Физикальные исследования
Еще недавно физикальное обследование было единственной возможностью врача определить заболевание. Сейчас такая методика применяется все реже, особенно в развитых странах.
Пальпация

Пальпация применяется для исследования ЖКТ
Ручное обследование больного. Для выявления болезней органов ЖКТ существуют определенные методики пальпации, которые постепенно исчезают из врачебного арсенала.
Перкуссия
Постукивание некоторых органов. Доктор по звуку определяет наличие развития патологии.
Инструментальные методы исследования
Из названия следует, что для диагностики используются специальные инструменты и аппараты.
Фиброэзофагогастродуоденоскопия
Исследование желудочно-кишечного тракта эндоскопом, у которого наконечник оснащен маленькой телекамерой. Обследуют пищевод, двенадцатиперстную кишку, желудок. Проводится как в экстренных случаях, так и при хронических заболеваниях ЖКТ.
Противопоказана диагностика эндоскопом при ожогах пищевода, дыхательной недостаточности и проблемах с сердцем.
Колоноскопия
Исследование слизистой толстой кишки фиброколоноскопом – специальным зондом с телекамерой.
Ректороманоскопия
Исследование толстой кишки до глубины 25 сантиметров с помощью ректоскопа – осветительного прибора, способного подавать воздух. Проводится быстро и эффективно. При обследовании сигмовидной кишки назначается ректосигмоколоноскопия, при проведении которой обычно врачи также проводят биопсию – забор подозрительных тканей для анализа.
Видеокапсульная эндоскопия
Пациент глотает небольшие капсулы, по мере прохождения по желудочно-кишечной системе они выполняют съемку, по которой гастроэнтеролог сможет определить, какое из заболеваний ЖКТ у пациента.
Рентгенологические обследования
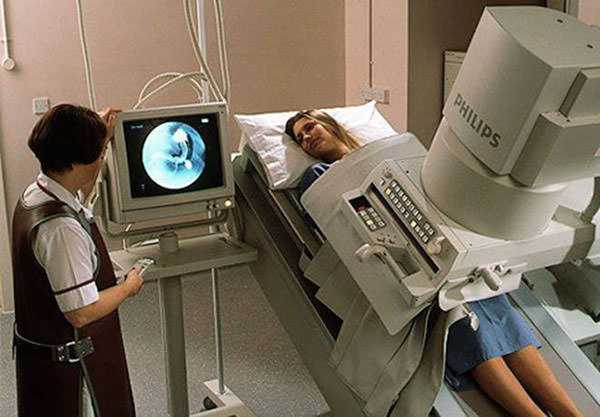
Рентгеноскопия ЖКТ
Рентгенологические снимки и сегодня остаются одним из важных методов диагностики разных болезней. С их помощью доктора могут рассмотреть происходящие в органах изменения.
Рентгеноскопия
Проводится для обследования разных органов путем снятия рентгенологических снимков после заполнения органов бариевой взвесью.
КРТ или компьютерная томография
Это виртуальная диагностика, которая осуществляется томографом для определения изменений в состоянии толстой кишки, печени, желчного пузыря, поджелудочной железы, аппендикса, селезенки, кишечника, обнаружения в них полипов и опухолей.
Ультразвуковое исследование
УЗИ желудочно-кишечного тракта применяется для обнаружения заболеваний, связанных с патологическими изменениями в контуре органов, скоплением жидкостей.
Методы УЗИ для исследования заболеваний желудочно-кишечной системы не настолько эффективны, как другие, а потому обычно применяются в совокупности с дополнительными методами.
Магнитно-резонансная томография
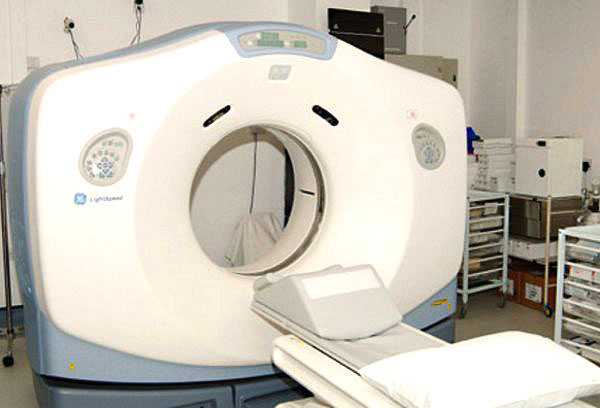
Для обследования ЖКТ используют компьютерную томографию
Магнитно-резонансная томография (МРТ) во многих случаях помогает врачам определиться с диагнозом. Исследование проводится без опасных для здоровья излучений, без использования химических дополнений для контрастного изображения. Дает четкие снимки органов ЖКТ.
Методы выявления бактерий Хеликобактер пилори
Эти методы эффективны для выявления язвы желудка и двенадцатиперстной кишки. По последним данным ученых, из-за поражения желудочно-кишечного тракта бактериями и возникает в большинстве случаев эта проблема. Для определения источника заболеваний диагностика предусматривает гистологические исследования, определение антигенов в кале и крови, проведение дыхательных тестов с мочевиной.
Другие методы
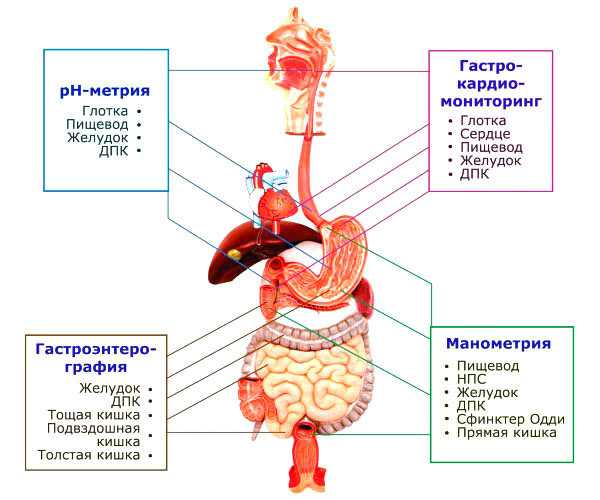
Методы исследования органов ЖКТ
Существуют и другие методы выявления заболеваний органов пищеварения, например зондирование желудка. Частичку содержимого органа отсасывают с помощью зонда и отправляют на анализ в лабораторию.
Возможные последствия
Для обследования органов ЖКТ такие методы просто необходимы, но пациент должен знать, что в ряде случаев они могут привести к некоторым осложнениям. Правда, случается это крайне редко, не всегда по неосторожности врачи, во многом результат зависит от самого пациента и его настроя.
Риски исследования:
- при инструментальных методах возможны кровотечения, повреждения стенок желудочно-кишечного тракта, психологические травмы, развитие аспирационной пневмонии и сывороточного гепатита;
- рентгенологические исследования опасны тем, что облучают пациента, их нельзя проводить часто.
- более безопасные методы могут не показать точной картины патологии и привести к ошибочным данным.
О диагностике пищеварительного тракта:
Диагностика заболеваний в Израиле
Израиль считается одной из ведущих стран, где медицина достигла высочайшего уровня. Диагностика органов ЖКТ проводится с помощью современных технологий и квалифицированными врачами.
Прежде чем отправляться на диагностику, нужно проконсультироваться с доктором, для исследования иногда требуется однодневная диета, соблюдение особого режима питания.
После исследования желудочно-кишечного тракта врач определяется с методами лечения. В Израиле для пациентов созданы все условия, чтобы они могли быстро пойти на поправку, чувствовали себя спокойно и были уверены, что им обязательно помогут.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе