Объемное образование левой почки
Объемное образование левой почки что это - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Микролиты в почках – это один из диагнозов, который устанавливают при обследовании почечных органов. Что это такое, опасно ли такая патология для здоровья? Каждый человек желает получить ответ на поставленный вопрос, как можно быстрее.
На самом деле микролиты – это мелкие камешки, выпадающие в осадок в почках.
Причины образования
Любые соли, поступающие в организм, должны полностью растворяться под действием вырабатываемых ферментов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
К сожалению, в некоторых случаях организм дает сбой, проявляющийся в виде нарушений обмена веществ, вследствие этого соли не могут быть абсолютно полностью растворены и выведены с мочой из организма.
В результате они задерживаются в почках, после чего выпадают в осадок.
Солевые кристаллики превращаются в микролиты, являющиеся стартовой основой для последующего образования камней и возникновения мочекаменного заболевания.
Микролиты имеют разнообразную структуру, в зависимости от того, из чего они были образованы. Классификация микролитов полностью совпадает с классификацией камней.
Они могут быть оксалатными, фосфатными, уратными. Но в большинстве случаев микролиты все-таки имеют смешанную структуру.
Существенной причиной образования микролитов является хронический воспалительный процесс, который может протекать совершенно без проявления симптомов.
Особенно подвержены таким воспалениям те пациенты, у которых наблюдается дефицит витамина D.
Также повлиять на образование микролитов могут индивидуальные особенности человека, включая врожденные патологии, вследствие которых достаточно часто наблюдается застой мочи.
Кроме этого, от того, что употребляет в пищу человек, какую воду пьет, зависит количество получаемых организмов солей, которые при нарушении метаболических процессов выпадают в осадок в почках.
Важно потреблять достаточное количество воды, поскольку ее малое количество провоцирует застойные явления, приводящие к негативным процессам в почках.
Пациенты, проживающие в жарком климате, чаще встречаются с такой патологией, как мочекаменное заболевание, вследствие того, что у них происходит усиленное потоотделение, моча становится более концентрированной, и микролиты начинают выпадать в осадок.
Симптомы
Самые первые стадии образования микролитов проходят для человека абсолютно незамеченными, поскольку никакие симптомы не наблюдаются.
Обнаружить микролиты могут случайно при проведении ультразвукового исследования других органов или при прохождении планового профилактического осмотра, при котором предполагается проведение лабораторного анализа мочи.
Также догадаться о наличие микролитов можно по внешнему виду мочи. При их присутствии она становится достаточно мутной, более концентрированной, густой, в некоторых случаях даже достаточно тягучей.
В моче могут появляться маленькие капельки крови, свидетельствующие, что острые края микролитов повредили внутренние стенки почек.
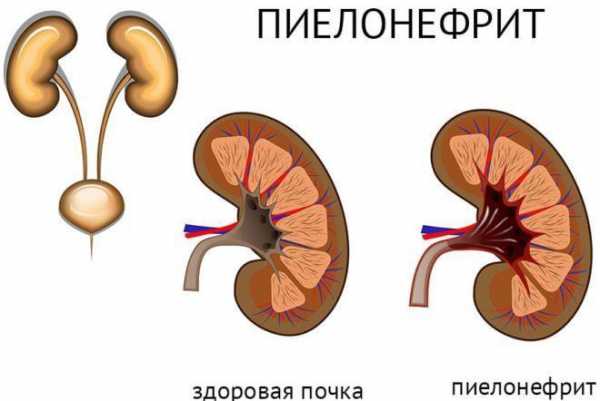
Такие повреждения провоцируют первоначально воспалительные процессы, плавно переходящие в такие патологии, как цистит и пиелонефрит.
По мере роста микролитов человек начинает ощущать дискомфорт, чуть позже возникают боли различной интенсивности. Болевые ощущения проявляются в поясничной области, затем переходя в район половых органов и внутренней поверхности бедра.
В случае попадания микролитов в мочевыделительные пути происходит их закупорка, если камешки достигли больших размеров.
Вследствие такой закупорки отмечается жжение во время позывов к мочеиспусканию, приступы боли, застой мочи, выделение малого количества урины, также может проявляться гематурия.
Локализация и диагностика
Когда микролиты увеличиваются в размерах и провоцируют возникновение сильнейших болей, важно дифференцировать их от аппендицита, заболеваний печени и желчного пузыря.
В связи с тем, что боль, возникающая из-за микролитов правой почки, в основном локализуется в нижней части живота, может быть установлен неправильный диагноз.
В медицинской практике существуют случаи, когда сами врачи были абсолютно уверены, что виновником болей у пациента является аппендицит, готовили его к операции, но при проведении лабораторных анализов и инструментального исследования убеждались, что причиной болевых ощущений все-таки являются микролиты в почках.
Микролитиаз левой почки также провоцирует болевые ощущения, которые достаточно сходны с заболеваниями кишечника или миозита поясничных мышц. Боли при микролитах усиливаются при увеличении нагрузки, а также при резкой смене положения тела.
Для того чтобы дифференцировать заболевания, имеющие сходные симптомы, пациенту рекомендуют пройти диагностическое обследование, включающее в себя общий анализ мочи, позволяющий выявить наличие микролитов, определить их химический состав, обнаружить гематурию.
Общий анализ крови позволяет обнаружить воспаления, выявить причины инфицирования органа. Биохимический анализ крови устанавливает степень нарушения метаболических процессов.
Кроме лабораторных анализов, проводится ультразвуковое исследование или урография. Такое обследование позволяет определить места локализации камешков в почках, их количество и размеры.
Лечение
Такое заболевание чаще всего предполагает проведение консервативного лечения.
Безусловно, схема медицинской помощи может отличаться в зависимости от индивидуальных особенностей организма, химического состава микролитов в почках, их размеров и мест локализации.
Высокой эффективностью обладают медицинские препараты, растворяющие образовавшиеся камни.
Одновременно с такими препаратами, урологи настоятельно рекомендуют принимать спазмолитические и мочегонные средства, снимающие спазмы и способствующие быстрому выведению осадка, камней вместе с мочой наружу.
Если микролитиаз сопровождается воспалительными процессами, обязательно назначают лекарственные препараты, снимающие воспаление и уничтожающие имеющиеся бактерии.
При наличии микролитов пациенту рекомендуют употреблять достаточное количество воды, поскольку это не позволяет моче становится концентрированной, а также способствует вымыванию имеющегося осадка из почек.
При лечении микролитиаза активно пользуются народными средствами и фитотерапией, обладающими высокой эффективностью.
Отличными противовоспалительными и мочегонными свойствами обладают отвары из лекарственных растений, настойки и настои.
Больному назначают диетотерапию, при которой запрещается употребление раздражающей, кислой и жареной пищи. Очень важно нормализовать обмен веществ, поскольку именно он является главным фактором образования микролитов.
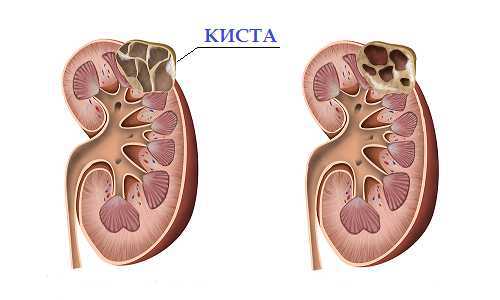
Почему появляется киста в почке?
Киста почки – патологическое состояние, которому подвержены люди старше 40–50 лет и больше. Это одна из самых распространённых болезней почек, она составляет порядка 65–70% всех случаев, которые могут возникать. Проявление этого заболевания чаще встречается у мужчин, чем у женщин из-за того, что у женщин уровень андрогенов низкий, а эстрогены защищают организм от этого заболевания. Но когда наступает менопауза, женщины по степени риска сравняются с риском появления кист на почках у мужчин.
Киста почти – это, по сути, отклонения в мочеполовой системе, когда появляется образование с жидкостью внутри. При этом такое образование может быть как единичным, так и появляться сразу несколько.
Причины возникновения
Причины появления кисты на почках у женщин, как и у мужчин, бывают двух видов: врождённые и приобретённые, в основном, из-за окружающей среды.
Причины наследственной предрасположенности:
- Наследственность. Изменения в генетике, из-за чего сращиваются канальцы почек и развивается киста. А также наследственным путём, передаётся и болезнь Гиппеля-Линдау – она имеет причины возникновения капсул на различных органах.
- Врождённые почечные кисты. Это негенетическая предрасположенность, но после вредного влияния на будущего малыша, таких факторов, как никотин, алкоголь, токсины и инфекция внутри утробы, есть риск недоразвития почечных каналов.
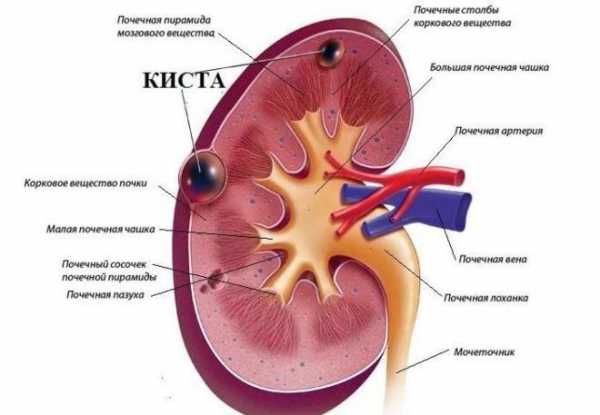
Приобретённый характер развития образований в почке приводит к закупориванию канальцев и к обструкции:
- Пиелонефрит, или хроническая почечная инфекция. Чаще всего им страдают женщины, и киста почки чаще возникает у пациенток старше 50.
- Гипертония. Когда давление в почках повышается, это грозит образованием кист.
- Почечный туберкулёз. Это инфекция, которую организм ограждает капсулой из соединительной ткани.
- Аденома простаты у мужчин.
- Мочекаменная болезнь. Почечные камни ухудшают отток мочи, и это образовывает множественные кисты почек.
Клиническая картина у женщин
Женщина может долго не замечать образования и развития кисты почки из-за маленьких размеров патологии. Киста почек у женщин начинает проявлять себя только тогда, когда она разрастается и сдавливает ближайшие к себе органы. Вот самые распространённые симптомы кисты почки:
- боли в пояснице, усиливающиеся при поднятии тяжестей или резких движениях;
- кровь в моче;
- артериальная гипертензия;
- высокая температура;
- увеличение размера органа, что явно чувствуется при пальпации.
Если у женщины снижен иммунитет, то есть риск инфекции и последующего воспаления. Чаще всего в подобных ситуациях пациентки замечают, что позывы в туалет стали чаще, постоянно болит поясница и чувствуется слабость.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В идеале лечение кисты следует начинать сразу же после появления симптомов. Опасно ли игнорировать симптомы и вовремя не лечиться? На самом деле последствия в этом случае печальны. Исход такого заболевания в запущенном виде превращается в хроническую почечную недостаточность. Она выражается в частом мочеиспускании, повышенном давлении и постоянной жаждой. Уже большая киста почки давит не только на ближайшие органы, но и может пережимать важные сосуды, что в итоге приводит к атрофии близлежащего органа.
Киста левой почки встречается намного чаще, чем киста правой почки. Независимо от размера новообразования, нужно принимать меры. Обязательно раз в полгода проходить УЗИ-исследование, чтобы не допустить развитие заболевания.
Киста почки может вырасти до 10 см и чаще всего размещается наверху или внизу органа.
С точностью до сих пор неизвестны главные причины, от чего киста левой почки вообще возникает, но всего в 4% новообразование находится в организме с самого рождения. А в 96% киста левой почки возникает после перенесённых инфекций или пиелонефрита.
Диагностика
Что делать и как лечить кисту на почке – частый вопрос тех, кому установлен этот диагноз.
Диагностика этого заболевания направлена на устранение таких задач:
- визуализировать капсулу в почечной паренхиме;
- выяснить почечные функции;
- нахождение воспаления ещё на ранней стадии.
Чтобы визуализировать образование, проводится УЗИ почечной паренхимы и компьютерная томография. Почечные функции определяются концентрацией в крови креатинина, мочевины, глюкозы и белка. Остальная же диагностика заключается в сдаче анализа мочи, который показывает содержание лейкоцитов при воспалении и анализ крови, показывающий воспаления.
Электрокардиография и коагулограмма (определяет степень свёртываемости крови) назначается, чтобы предотвратить печальный исход в виде осложнений.
Эти тесты обязательны при поступлении пациента в больницу, ведь иногда есть необходимость в операции субкапсулярной кисты левой почки. Естественно, это всегда сопровождается риском кровотечения при анестезии.
Киста почек у мужчин и у женщин чаще появляется в пожилом возрасте, если не имеет врождённого характера. Причины и лечение кисты почки обязательно должен выяснять и назначать именно лечащий врач. Самолечение, как и при всех заболеваниях, не пойдёт на пользу.
Лечение
Консервативное лечение назначают, чтобы устранить инфекцию. Если причиной образования кисты стали паразиты, то назначаются другие таблетки, но тут в большинстве случаев операции не избежать.
Вместе с лекарствами пациентам предписывается следующее:
- уменьшить потребление соли;
- при отёках контролировать количество выпиваемой жидкости;
- уменьшить употребление пищи, содержащей белок;
- полностью исключить кофе, какао и морепродукты;
- перестать курить и пить.
Ещё вариант – это пункция, то есть удаление внутренней жидкости через небольшой почечный прокол, а взамен вводят склерозирующие вещества, чтобы склеить стенки капсулы и после образовать соединительную ткань.

Хирургическое лечение необходимо, когда таблетки не помогают, и киста продолжает расти. Но операция нужна только тогда, когда она мешает нормально действовать органу.
Есть определённые показания, когда операция необходима:
- явный болевой синдром;
- нагноение капсулы;
- при размерах кисты больше 45 мм;
- если АД не снижается лекарствами, а повышение вызвано новообразованием;
- при кисте, вызванной паразитами;
- при расстройстве функций почек;
- при малигнизации кисты.
Обычно удаляют не только жидкость капсулы, но и её саму, но если она большая и расположена глубоко в паренхиме, то есть риск удаления и органа. После этого следует пить обезболивающие и антибиотики.
При лечении кисты почки народными средствами нужна консультация врача.
Пальпацией можно обнаружить капсулу, которая размером больше 3 см. Потом пациент отправляется на дальнейшее обследование и уточнение диагноза:
- Ангиография;
- ОАК;
- ОАМ;
- МРТ;
- биохимический анализ крови;
- УЗИ с допплерографией;
- КТ.
Осложнения
Чаще всего запущенная почечная киста приводит к её разрыву при отсутствии должного лечения. Содержимое выливается в брюшную полость, и это влечёт за собой воспаление.
Реже начинается нагноение. При нём чувствуется сильная слабость, боль в пояснице становится сильнее, а температура резко повышается. Практически всегда здесь не обойтись без операции.
Не менее ужасным последствием считается перерождение такой капсулы в злокачественную опухоль.

Профилактика
Само по себе образование кисты – это многофункциональная болезнь, и профилактика должна быть направлена во все стороны. Врачи рекомендуют:
- вовремя лечить мочеполовую систему;
- лечение хронических инфекций, таких, как ЛОР-органы или челюстную систему, то, что может как-либо вызывать воспаления органа;
- не травмировать поясницу;
- обязательно постоянно проходить УЗИ, если была травма почки;
- избегать чрезмерных нагрузок и повышенной активности;
- нормализовать мужской гормональный фон.
Сложнее будет предупредить врождённую расположенность. А чтобы это сделать, женщина до и во время беременности должна соблюдать следующие правила:
- заранее обследоваться на урогенитальные инфекции, и если они есть, вылечить их до зачатия;
- исключить любое курение, пассивное тоже. Ребёнку вредит не сам никотин, а именно угарный газ;
- не злоупотреблять алкоголем;
- стараться как можно меньше бывать под прямым солнечным светом.
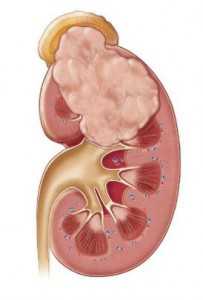
Объемное образование почки
Главная » Почки » Объемное образование почки
Медики, выполняющие диагностику при помощи МРТ и УЗИ, хорошо знакомы с таким медицинским термином как очаговое образование. Как правило, оно обозначает образование опухоли, представляющее собой разросшиеся ткани, в состав которых входят нормальные или патологически изменившиеся клетки. Образования в почках – явление достаточно частое, причём проявляться оно может совсем по-разному. В одних случаях какие-либо симптомы отсутствуют полностью, а в других – ведут к развитию почечной недостаточности.
Классификация образований
Патологические изменения в почках могут провоцировать доброкачественные или злокачественные образования. Доброкачественные характеризуются медленным ростом, благоприятным прогнозом при условии своевременного выявления и отсутствием прорастания в соседние ткани. При ПКР – почечно-клеточном раке новообразование имеет высокое предрасположение к метастазированию.
Несмотря на хороший прогноз при доброкачественных патологиях, опухоли при своём развитии нередко становятся причиной внезапного ухудшения состояния здоровья человека. Это объясняется перманентным давлением в область кровеносной сетки, паренхимы близлежащих органов и мочевыводящих протоков. Причём периодичность возникновения является одинаковой, независимо от того, где находится объёмное образование — в области правой почки или левой.
Особенностями подобных образований являются:
- бесконтактный рост в течение долгого времени;
- отсутствие способности к метастазированию;
- только что сформировавшаяся опухоль не влияет на работу органов;
- не представляет угрозы для больного, хотя риск преобразования доброкачественной опухоли в злокачественную всё же имеется.
Доброкачественные опухоли могут быть обнаружены в виде кист, аденом, эпителиальных образований или онкоцитом. К мезенхимальным наростам относят ангиомиолипомы, липомы, лейомиомы, фибромы и гемангиомы. Кистой является соединительная ткань в виде мешочка, внутри которого находится ярко-жёлтая жидкость. В начале своего развития она является бессимптомной. Но, увеличиваясь в своих размерах, киста начинает оказывать негативное влияние на работу почки. Человек ощущает дискомфорт, боль, к тому же, в моче могут наблюдать кровяные примеси. В подобных случаях образование необходимо удалять хирургическим путём. В противном случае оно может стать причиной развития почечной недостаточности.
Основные симптомы

Нередко объемное образование почки долгое время себя никак не проявляет. Обычно это маленькие опухоли, размер которых не превышает 3 см. Бывают случаи, когда развитие процесса длится медленно и больной не чувствует никаких изменений. Достаточно часто опухоль обнаруживается случайно – при проведении УЗИ. Если образование имеет значительные размеры, то оно проявляется:
- гематурией — наличием в моче крови;
- болью в районе почек, живота или поясницы;
- прощупыванием в поясничной области.
У некоторых людей подобные симптомы отсутствуют. Наблюдается лишь незначительная микрогематурия – при ней кровь в урине может быть выявлена только в результате микроскопического исследования, а при визуальном осмотре она выглядит совершенно нормально. С ростом опухоли болевые ощущения у пациента усиливаются. Хотя нередко их связывают с проблемами позвоночника. Объясняется эта боль сдавливанием опухолью близлежащих сосудов и стенок почечной лоханки.
Увеличенная опухоль всегда является причиной нарушения нормального функционирования почки. Кроме этого, у больного появляются проблемы с артериальным давлением, повышение которого наблюдается практически постоянно. При поздних стадиях заболевания к основным симптомам добавляются снижение веса, быстрая утомляемость и повышение температуры.
Методы диагностики
Важную роль при диагностировании почечной патологии выполняют ультразвуковое исследование и компьютерная томография. Нередко применяется и нефросцинтиграфия. Экскреторную урографию и рентгенографию не используют, поскольку с их помощью невозможно определить, имеется ли почечный нарост.
Наличие в почке тромба в виде опухоли можно определить при помощи артериографии, кавографии или аортографии, но только при условии, что новообразование находится в нижней части полой вены. С помощью этих методов представляется возможность определить, к какому типу васкуляризации относится опухоль, и присутствуют ли добавочные сосуды. Данная диагностика способствует определению техники и тактики оперативного вмешательства. К дополнительным способам диагностики по выявлению образований в почках можно отнести пункционную биопсию.
Способы лечения
Основным фактором, которым необходимо руководствоваться при выборе способа лечения, является размер образования. Если симптомы отсутствуют, а размеры опухоли являются небольшими, обычно применяется только динамическое наблюдение. Если роста образования не наблюдается, то, как правило, его не трогают. А вот если нарост нарушает работу почек и очень быстро растёт, то в таком случае потребуется хирургическое вмешательство. При подготовке к операции учитывается размер и характер новообразования. Если речь идёт о доброкачественной опухоли, то операция заключается в резекции почки с отсечением только лишь образования. При злокачественном новообразовании такая методика, как правило, не используется – чаще всего удаляется вся поражённая почка.
На сегодняшний день медиками используются разные способы проведения операций на почках, включая лазерные технологии и лапароскопию.
Помимо хирургических способов лечения злокачественных опухолей в почке, используются химиотерапия и облучение. Они являются вспомогательными и могут применяться перед оперативным вмешательством и после него. В качестве основного метода лечения их используют только тогда, когда операцию делать невозможно или уже поздно.
pochkizdrav.ru
Объемные образования на почках: виды и диагностика
Опухолевидные новообразования редко бывают сразу в обеих почках: выявляется или объемное образование левой почки, или проблема возникает в правой. В каждом конкретном случае врач проводит полное обследование для выявления причины и выбора метода лечения. Обычно при образованиях на почках используется радикальная терапия – хирургическое вмешательство.
Какие бывают варианты патологий
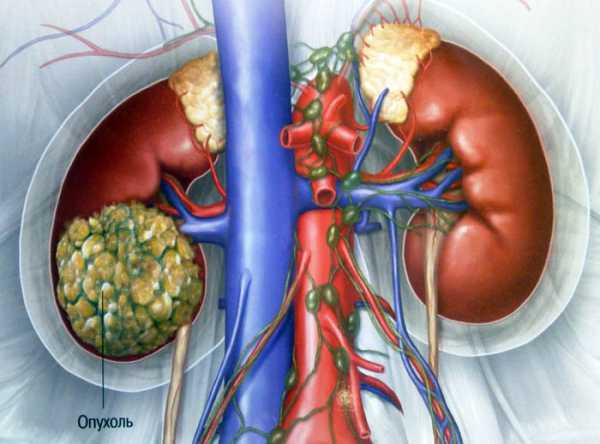 От вида почечных опухолей зависит тактика лечения и прогноз на выздоровление. Все образования в почках можно условно разделить на следующие разновидности:
От вида почечных опухолей зависит тактика лечения и прогноз на выздоровление. Все образования в почках можно условно разделить на следующие разновидности:
- киста однокамерная или многокамерная, содержащая жидкость;
- почечный поликистоз, когда формируется множество мелких образований на почке;
- опухоль воспалительного характера (абсцесс, карбункул);
- доброкачественное новообразование;
- злокачественная опухоль;
- поражение почечной ткани метастазами.
Каковы особенности расположения опухоли в почках
В зависимости от симптоматики, врач может предположить возникновение опухолевидного образования с одной из сторон. При локализации опухоли в правой почке, когда высок риск нарушения кровотока по нижней полой вене, будут следующие проявления:
- боль в боку справа;
- отечность ног;
- выраженные изменения в анализах (появление белка в моче со снижением в крови, нарушение обмена веществ);
- серьезные проблемы со стороны печени и сердца с повышением риска легочной тромбоэмболии.
Все эти клинические и лабораторные симптомы значительно серьезнее, и прогностически важнее, чем при выявлении левосторонней почечной опухоли, для которой характерны:
- болевые ощущения в боку слева;
- расширение вен в паховой области за счет сдавливания.
Врач при подозрении на опухолевидное новообразование в любой из почек обязательно назначит дополнительное обследование.
Какие варианты диагностики оптимальны
Начинать следует с простых и малоинвазивных методик.
Ультразвуковое исследование
 Эхография позволяет быстро, безболезненно, без травмы для тканей и с высокой достоверностью обнаружить любой из опухолевидных новообразований. Основные критерии УЗ диагностики:
Эхография позволяет быстро, безболезненно, без травмы для тканей и с высокой достоверностью обнаружить любой из опухолевидных новообразований. Основные критерии УЗ диагностики:
- размеры органа;
- эхогенность (структуры по-разному отражают ультразвуковой сигнал);
- состояние почечных тканей и изменения кровотока.
Если при УЗИ сканировании выявлена изоэхогенная структура опухоли, то это может быть доброкачественное новообразование, которое почти ничем не отличается от нормальных почечных тканей. Если врач выявил гипоэхогенное образование, то можно предположить наличие кисты. Гиперэхогенность характерна для плотных опухолей без жидкостных включений. Кроме гипоэхогенного варианта, при кистах и опухолях с полостями возможен анэхогенный вид при ультразвуковом сканировании.
Существенный недостаток УЗИ – вероятность не заметить новообразования мелких размеров и затруднения при осмотре на фоне ожирения или растянутого газами кишечника. Кроме этого, нужно учитывать точность ультразвуковой диагностики, которая составляет не более 70%.Рентгенологическое исследование
Наибольшую информативность имеют рентгеновские методики, при которых в мочевые пути вводится специальное контрастное вещество с последующим выполнением снимков. К ним относятся:
- экскреторная урография;
- ретроградная пиелография;
- нефротомография;
- почечная артериография и венокавография.
В качестве дополнительных способов по показаниям врач может назначить эндоскопические и радиоизотопные варианты обследования.
При обнаружении на УЗИ гипоэхогенного почечного образования диагностику необходимо продолжить: безопасный и нетравматичный метод эхографии выявляет опухоль, но не позволяет поставить верный диагноз. Рентгеновские методики помогают подтвердить предположение, уточнить местоположение объемного новообразования в правой или левой почке и принять решение по тактике лечения.
Объемные образования на почках: виды и диагностика Ссылка на основную публикациюpochkimed.ru
Визуализация объемных образований почек - Birendra Josbi

Ничего лишнего! Для тех, кто выбирает высокое качество с оптимальным набором функций.
Пациенты, имеющие объемные образования почек, встречаются нередко. Небольшое объемное образование менее 30 мм может быть обусловлено:
- Маленькой доброкачественной кистой.
- Псевдоопухолью - нормальное дольчатое строение паренхимы или почечных пирамид, абсцесс.
- Почечно-клеточной карциномой, аденомой, онкоцитомой.
- Ангиомиолипомой.
- Метастазами опухоли в почки или лимфомой.
Поликистозное поражение почек может быть вызвано:
- Почечной дисплазией - поликистозные, центральные или сегментальные множественные кисты, наследственный и семейный поликистоз, сопутствующий обструкции нижних мочевыводящих путей.
- Поликистозом - детский, юношеский и взрослый типы.
- Поражением кортикального слоя - одиночный, многокамерный, гемодиализ, эпилойя, синдром трисомии.
- Поражением мозгового слоя - поликистоз мозгового вещества, губчатая почка, некроз чашечек, сосочков.
- Различными интраренальными кистами - воспалительными: туберкулез, эхинококк; новообразованиями - кистозная дегенерация; травматическими - гематома.
- Внепаренхиматозными поражениями - парапельвикальные, околопочечные кисты.
Простая почечная киста - это ретенционная киста, которая развивается вторично при обструкции мочевыводящих путей, окклюзии сосудов или при очаговом воспалении.
Большинство почечно-клеточных карцином встречается спорадически, наследственные факторы имеют некоторое значение; согласно имеющимся данным предполагается наличие гена восприимчивости к опухоли, который связан с системой человеческих лейкоцитарных антигенов. Почечно-клеточные карциномы составляют 3% всех опухолей, встречающихся у человека и 86% почечных опухолей. В 4% случаев они бывают двусторонними, соотношение мужчин к женщинам составляет 3:1. Семейная почечно-клеточная карцинома встречается в раннем возрасте, поражает мужчин и женщин в равной степени, чаще двусторонняя и многоочаговая. Аденомы почек встречаются в виде подкапсулярных кортикальных опухолей размером менее 10 мм, обычно единичные, увеличивающиеся с возрастом и в 5% сосуществуют с почечно-клеточными карциномами. Саркомы почек встречаются главным образом в более позднем возрасте. Метастазы в почки - главным образом рака легкого, толстой кишки, молочной железы, почек и меланомы. Наибольшая частота возникновения аденосаркомы почки приходится на второй год жизни.
Стадия опухоли и гистологическая зрелость - наиболее важные прогностические показатели. Метастазирование опухоли в забрюшинные лимфатические узлы или за пределы почечной фасции заметно сокращает показатель выживаемости больных. Наличие веретенообразных клеток даже в маленьком количестве значительно уменьшает уровень выживаемости. Сосочковая почечно-клеточная карцинома имеет более благоприятный прогноз, чем несосочковые опухоли.
Основные положения
Почки - забрюшинный орган. Ворота почек направлены вперед и медиально, а нижние полюса наклонены антролатерально. Рентгеновские размеры приблизительно на 15% больше ультразвуковых из-за увеличения трубки, а также диуретического эффекта внутривенного контрастного вещества. При УЗИ определяется меньшее количество пирамид, если УЗ-луч не ориентирован под прямым углом к канальцам. Более переднее положение нижнего полюса требует проведения косого сканирования для того, чтобы можно было визуализировать длинник почки целиком. Сосуды и жир в воротах почки дают интенсивный центральный эхосигнал. Почки новорожденного имеют дольчатое строение и повышенную эхогенность коркового вещества; пирамиды мозгового вещества, так же как и синусы, дают более слабый эхосигнал. Физиологическое заполнение почти всегда симметрично и перегородки лоханки имеют толщину менее 5 мм. Ранний признак повреждения паренхимы при гидронефрозе - сглаживание вершин сосочков.
В целом почечно-клеточные карциномы - плотные объемные образования с неровными дольчатыми краями. На срезах имеют разнообразный вид из-за старого или недавнего кровотечения или некроза. Волокнистые перегородки проходят через опухоль и могут содержать очаги кальциноза. Может присутствовать псевдокапсула из атрофированной почечной паренхимы и соединительная ткань. Опухоли имеют разный цвет в зависимости от содержания жира. На основании цитоплазматических показателей можно выделить четыре типа почечно-клеточных карцином: паренхиматозно-клеточный, зернисто-клеточный, смешанно-клеточный и саркомоподобный. Почечно-клеточная карцинома часто имеет необычный вид и признаки, которые могут ввести в заблуждение. Клинические признаки злокачественного новообразования - повышенная утомляемость, лихорадка, потеря веса, анемия и повышение СОЭ. Почечно-клеточная карцинома может быть бессимптомной в течение большей части своего развития. Классическая триада: макрогематурия, боли во флангах живота и пальпируемое объемное образование имеется не у всех больных с почечно-клеточными карциномами. Почечно-клеточная карцинома может быть обнаружена на урограммах любого пациента старше 30 лет. Гематурия встречается нечасто из-за преимущественно капсульного происхождения почечной саркомы, которая дает местные метастазы. Лимфома почек чаще представляет собой множественные узелки.
Стадии почечно-клеточной карциномы (классификация Robson):
- Опухоль ограничена почечной капсулой.
- Опухоль ограничена почечной фасцией/ вовлечен надпочечник на той же стороне.
- a) Вовлечение нижней полой вены.б) Вовлечение региональных лимфатических узлов.
в) Вовлечение нижней полой вены и региональных лимфатических узлов.
- a) Вовлечение соседних органов.б) Отдаленные метастазы.
Почечные кисты не опасны, если не вызывают деформацию прилежащих лоханок или не вызывают боль. Почечно-клеточная карцинома часто вызывает инвазию почечной вены и нижней полой вены. Почечно-клеточная карцинома в правой почке скорее будет прорастать в нижнюю полую вену, потому что левая почечная вена пересекает пульсирующую аорту. Левостороннее варикозное расширение вен семенного канатика часто наблюдается при левосторонней почечно-клеточной карциноме. Окклюзия полой вены может вызвать отек нижних конечностей, нефротический синдром, синдром мальабсорбции, легочную эмболию или синдром, напоминающий синдром Бадда-Киари, если имеется проксимальное распространение опухоли с вовлечением печеночной вены. Застойная сердечная недостаточность может возникать, если происходит метастазирование опухоли в правое предсердие или в опухоли возникают крупные артериовенозные шунты. Почечная недостаточность может быть связана с тромбированием опухолью почечной вены. Почечно-клеточные карциномы обычно имеет стертую клиническую картину на ранних стадиях. Классическая триада - макрогематурия, боли в боковой области живота и пальпируемое объемное образование наблюдается менее чем в 10% случаев, и обычно свидетельствует о запущенном заболевании. Гематурия вызвана инвазией опухолью мочевыводящей системы почек и обычно является поздним симптомом.
Методы визуализации
I. Экскреторная урография
Объемное образование с искажением чашечно-лоханочной системы, но не сообщающееся с чашечно-лоханочной системой может сочетаться с конкрементами мочеточника при поликистозной болезни. Аденома может иметь очаги кальцификации. При почечно-клеточной карциноме может наблюдаться центральное объемное образование мягких тканей с центральным аморфным кальцинозом, который также может иметь сферическую форму. Кроме того, можно обнаружить лизирующие костные метастазы. При ангиолипоме возникает объемный дефект с рентгенопрозрачным компонентом. Карцинома почечной лоханки проявляется дефектами наполнения, ампутацией чашечки или отключенной почкой. Плотность изображения контрастированной почки непосредственно связана с уровнем контрастного вещества в плазме.
Преимущества- Обнаружение смещения, обструкции, ослабления изображения или инвазии мочевыделительной системы.
- Быстрая оценка всего мочевого тракта.
- Детальная оценка анатомии мочевыделительной системы.
- Диагностика кальциноза.
- Низкая стоимость.
- Можно пропустить опухоли на передних и задних поверхностях почки.
- Результаты зависят от функции почек.
- Скудная информация о состоянии паренхимы почек.
- Не визуализируется околопочечное пространство.
- Требует использования рентгеноконтрастного вещества и облучения.
- Не обеспечивает оценку скорости клубочковой фильтрации.
- Объемное образование диаметром менее 40 мм требует проведения томографии.
- При подозрении на объемное образование почек выполняют три снимка под углом 25-30°. Исследование в косой проекции необходимо для того, чтобы выявить опухоли, расположенные на передней или задней поверхности почек.
- Прямая пиелография превосходна для диагностики маленьких дефектов слизистой оболочки, дивертикулов и полостей, утечки мочи и обструкции верхних отделов мочевыводящих путей, когда внутривенная урография не информативна.
II. УЗИ
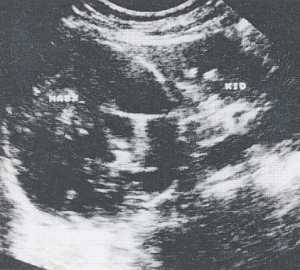 | УЗИ. Объемное образование сложной структуры в верхнем полюсе почки. |
- Кистозные - гладкая, четкая граница, округлая форма, четкая внутренняя поверхность, анэхогенные, превосходная передача эхосигнала через заднюю стенку.
- Cолидные - неправильная форма с неровными границами, нечетко видна внутренняя поверхность между объемным образованием и почкой, слабые внутренние эхосигналы, слабо визуализируется задняя граница из-за ослабления ультразвука объемным образованием, плохая передача эхосигнала через заднюю стенку.
- Cложные - области некроза, кровоизлияния, абсцессы или кальциноз в пределах объемного образования.
Врожденный поликистоз
А. Поликистозная болезнь почек.- Детская форма проявляется большими эхогенными почками, что связано с наличием значительного количества внутренних поверхностей и прогрессирует с развитием почечной недостаточности и внутриматочной смерти плода.
- Юношеские формы манифестируют быстрым увеличением желчного протока, перипортальным фиброзом, варикознорасширенными венами портальной системы и увеличением почек.
- Взрослые формы проявляются увеличением размеров почек и сочетаются с аневризмами артериального круга мозга, кистами печени, селезеночными и панкреатическими кистами. Осложнения включают в себя боль в боковых отделах живота из-за спонтанного кровоизлияния в полость кисты, артериальную гипертензию и почечную недостаточность.
Множественные кисты различного размера, не имеющие нормальной почечной паренхимы, встречаются чаще всего в виде объемного образования, которое обнаруживается при пальпации живота у новорожденных. Двустороннее поражение несовместимо с жизнью.
Поликистоз мозгового вещества почек:- Губчатая почка сочетается с расширением канальцев, кальциевыми камнями, болезнью Кароли.
- Поликистоз мозгового вещества почек проявляется множественными маленькими кистами в маленьких эхоплотных почках, атрофией канальцев и склерозом клубочков.
В геморрагических сложных кистах могут наблюдаться ретракция сгустка и внутренние поверхности с зоной перехода жидкость/детрит. Ангиомиолипома высокоэхогенна, аденомы гиперэхогенны, тогда как лимфомы гипоэхогенны. Карцинома из переходных клеток проявляется объемным образованием в почечной лоханке с эхосигналами низкого уровня, расширением центральной борозды и гипоэхогенной центральной областью. Почечно-клеточная карцинома визуализируется как плотная паренхиматозная масса, часто с участками кровотечения и некроза. Может присутствовать неравномерный кальциноз опухоли, а также кистозные и комбинированные участки. Это заболевание проявляется как эхогенное объемное образование с гипоэхогенными областями. Эхогенность не связана с наличием кровеносных сосудов. Может наблюдаться смещение мочевыводящей системы и облитерация почечных синусов и околопочечной жировой прослойки.
Аденосаркома почки - наиболее частое плотное объемное образование почек, которое развивается в детстве. Симптом головастика - узкая полоска акустических теней кзади от краев кисты вдоль боковой границы усиления эхосигнала. Киста почечных синусов (парапельвикальная киста) не связана с мочевыводящей системой почки. Могут наблюдаться неровные границы, поскольку она может сдавливать соседние почечные синусы. Это может вызывать обтурацию почки, артериальную гипертензию и боль в отличие от перипельвикальной кисты. Это образование имеет более округлый вид в отличие от расширенной почечной лоханки, которая напоминает цветную капусту.
Преимущества- Полезно при определении протяженности инвазии опухоли посредством сканирования почечных вен, нижней полой вены и правого предсердия. Инвазия полой вены встречается при почечно-клеточной карциноме, карциноме надпочечников и гепатоме.
- Легкая в выполнении, дешевая и неинвазивная методика.
- Превосходный метод контроля для выполнения инвазивных процедур.
- Мелкие образования, которые не искажают контуры почек или чашечно-лоханочную систему, могут быть легко пропущены.
- Визуализация почечной вены нарушается вследствие метеоризма, ожирения и почечно-клеточных карцином больших размеров (вызывает сдавление и искажает изображение почечной и нижней полой вены).
- Дает информацию относительно морфологии, но не функции почек.
- Должна использоваться самая высокая частота излучения датчика, которая обеспечивает адекватное проникновение ультразвука в брюшную полость.
- Дыхательные движения приводят к тому, что объемное образование почек, имеющее маленькие размеры, может появляться и исчезать из поля зрения.
- Для получения данных о кровоснабжении необходимо проведение допплеровского исследования.
III. КТ
При КТ кисты дают изображение гладкого, круглого объемного образования с ослаблением менее чем 20 HU без усиления или кальциноза. При неопределенном типе кист могут наблюдаться толстые стенки вследствие инфицирования или кровоизлияния. В сложной кисте наблюдается тонкая кальцификация стенок или перегородок и ослабление на 90 HU из-за кровоизлияния или высокого содержания белка. При почечно-клеточной карциноме обнаруживается аморфный или центральный кальциноз, кальцификация лимфатических узлов; гетерогенное в пределах 20- 30 HU объемное образование, дающее усиление меньшее, чем нормальная паренхима; резко суживающаяся из-за опухолевого тромбоза расширенная почечная вена. Для ангиомиолипомы характерно наличие очагов жировой ткани с уровнем КТ-сигнала - 70 HU или меньше. Равномерное поглощение контрастного вещества с центральным дефектом может быть выявлено при онкоцитоме. Лимфома может иметь четыре разновидности:
- Единичный узелок.
- Множественные узелки.
- Инфильтративная очаговая/ диффузная.
- В рамках общего поражения забрюшинных лимфатических узлов.
Объемное образование пониженной плотности, возможно - равной или повышенной плотности, однако гомогенное, с гладкими, ровными и четкими контурами наблюдается при лимфоме после введение контрастного вещества. Аденомы гомогенны и дают минимальное усиление.
Преимущества- Объемное образование почек, почечная вена и нижняя полая вена обычно хорошо визуализируются при струйном введении контрастного вещества. Возможно исследование почечных вен и нижней полой вены для исключения опухолевого тромбоза, что будет влиять на планирование оперативного вмешательства и диагностику метастазов печени.
- Усиление почечного повреждения - один из наиболее определенных признаков, указывающих на наличие сосудистого объемного образования.
- Превосходные результаты при обнаружении и дифференциации объемных образований почек и надпочечников и в оценке стадии злокачественных новообразований.
- Концентрация йода в моче может быть достаточно высока, чтобы затенить изображение маленьких опухолей. Следует использовать только 10-20 мл из раствора, содержащего 300 мг I/ml, когда главная область интереса - мочевыводящая система.
- 5-мм срезы и КТ-сканирование без контрастного усиления идеальны для обнаружения жира.
- В случае, если визуализируется не классическая киста, может потребоваться повторное проведение КТ.
- У детей используется сканирование с шагом 5 мм.
- Выбор методики проведения КТ имеет значение для избежания частичных объемных эффектов. Толщина секции не должна превышать половину диаметра повреждения. Спиральная КТ позволяет обнаружить повреждения почек менее 10 мм в диаметре.
IV. ЯМР
Для обнаружения больших опухолей используются венечные и сагиттальные срезы. Исследование находится на уровне КТ по своим возможностям обнаружения и характеристики маленьких объемных образований почек.
Преимущества- Предназначенный для случаев, которые не могут быть разрешены с помощью КТ и УЗИ, при наличии противопоказаний к применению иодо-содержащих контрастных средств, а также для диагностики сосудистых повреждений.
- Более высокая чувствительность и специфичность при обнаружения венозной инвазии опухоли, метастазов в лимфатические узлы и определении стадии опухоли.
- ЯМР-ангиография может заменять рентгеновскую ангиографию.
V. Радионуклидные методы
DMSA и глюкогептонат накапливаются в функционирующих клетках канальцев и дают превосходное изображение при сцинтиграфии почек. MAG3, DTPA и гиппуран используются для ренографии и инвазивной нефрографии.
Преимущества- Незаменимый компонент, дополняющий морфологические методы визуализации. Дает информацию относительно почечной функции и кровоснабжения, нарушения оттока мочи, стеноза почечной артерии, контроля состояния почечного трансплантата.
- Для диагностики утечки мочи.
VI. Ангиография
Дает вариабельные результаты при почечно-клеточных карциномах.
- Гиперваскуляризированные с венозными озерами, ранняя фаза венозного заполнения, новообразование сосудов, 10% - имеют пониженную васкуляризацию.
- Гиперваскуляризированное объемное образование с большим питающим сосудом, микроаневризмами и мультиосумкованными аневризматическими расширениями. Подобные результаты также наблюдаются при ангиомиолипоме.
- Сосудистый рисунок, напоминающий колесо со спицами, также наблюдается при онкоцитоме.
- Полезна при очень крупных новообразованиях, для оценки степени васкуляризации объемного образования.
- Для проведения эмболизации опухоли.
Результаты ультразвукового исследования
| Параметры | Норма | Гидронефроз | Киста почки | Почечно-клеточная карцинома |
| Форма/размер | Овоидной формы | Увеличена | Деформирована | Деформирована |
| Контур | Ровный | Ровный | Ровный | Неровный |
| Отношение к йентральным эхосигналам | Центральные овоидные эхосигналы | Не связана с внутренней эхопрозрачной зоной | Смещена | Смещена |
| Обьемное образование | - | Обьемное образование(содержащее хаотичные эхосигналы с неясной границей) | Обьемное образование(эхопрозрачное с ровными стенками) | -(есть в тяжелых случаях) |
Заключение
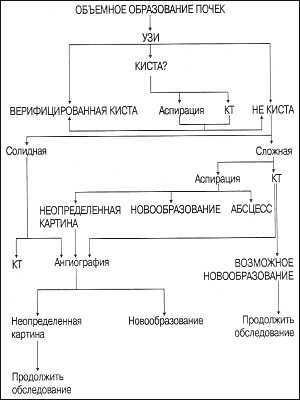 | Схема. Диагностика объемных образований почек. |
Киста и карцинома почек - наиболее частые доброкачественная и злокачественная опухоли почки у взрослых. В 20% случаев имеется карцинома из переходных клеток. Метастатические повреждения почек обычно множественные и двусторонние. Мелкие повреждения в почке могут быть связаны с осаждением метастатических эмболов у больного с известной первичной опухолью, прежде всего - раком легкого.
Лимфома проявляется множественными очагами и обычно сочетается с лимфаденопатией. Ангиомиолипома состоит из кровеносных сосудов, жира и гладкомышечной ткани в различном соотношении.
Признаки злокачественного развития:
- Центральный аморфный кальциноз, лизис и прорастание костей метастазами; смещение почек, обструкция мочевыводящих путей, ослабление или инвазия мочевыводящей системы; объемное образование, сочетающееся со сгустком крови в мочевыводящей системе.
- Эхогенное объемное образование, смещающее мочевыводящую систему и обтурирующее почечные синусы и перинефральный жировой слой; распространение опухолевого тромба на почечную и нижнюю полую вены.
- Гетерогенный дефект, накапливающий контрастное вещество, со средним уровнем ослабления 20-30 HU и облитерацией или утолщением фасции Герота.
- Гиперваскуляризированное объемное образование с венозными озерами, раннее заполнение в венозную фазу и новообразование сосудов.

Ничего лишнего! Для тех, кто выбирает высокое качество с оптимальным набором функций.
www.medison.ru
Образования в почках
Выявить очаговое, гипер-, гипоэхогенное образование в почке достаточно сложно, поскольку человек не испытывает никаких симптомов. В этом заключается главная опасность опухолевых процессов. Ведь если медицинская помощь оказана не вовремя, велика вероятность развития серьезных осложнений. Поэтому важно знать, какие признаки могут помочь заподозрить проблему и как определить, что мешает нормальной работе почки.
Что такое очаговое новообразование?
Очаговым образованием считается опухоль злокачественного или доброкачественного характера. Развиваются и у детей, и у взрослых. Опухоль формируется из-за разрастания тканевых структур, в составе которых находятся здоровые и патологические клетки. Злокачественные образования возникают из-за неконтролируемого деления клеток соединительной ткани (саркома), слизистой органа (плоскоклеточный рак), клеток лоханки (папиллярный рак). К доброкачественным видам опухолей относятся:
| Виды новообразований | Характеристика |
| Киста | Опухоль, в полости которой содержится жидкость |
| Аденома | Развивается из железистого эпителия |
| Фиброма | Формируется из волокнистой соединительной ткани |
| Ангиома | Состоит из разросшихся сосудов |
| Миома | Поражает мышечную ткань |
| Папиллома | Возникает на слизистых оболочках |
| Гемангиома | Спровоцирована процессом разрастания паренхиматозной ткани |
| Дермоид | Образование кистозного типа |
Виды эхогенных образований в почках
Гиперэхогенное
 Гиперэхогенное новообразование приводит к увеличению органа.
Гиперэхогенное новообразование приводит к увеличению органа.Образование повышенной эхогенности отличается от окружающих тканей по структуре. Оно очень плотное, поэтому при исследовании ультразвуком волны хорошо отражаются. На УЗИ мониторе гиперэхогенные образования в почке отображаются как белые пятна. Чаще всего эхогенность паренхимы почек повышена, если в ней присутствуют камни (конкременты). Из-за них при обследовании могут не просматриваться другие объекты в полости органа. Размер почек может быть увеличен. Присутствие почечных камней указывает на дисфункцию почек, их синусов и проблемы с обменом веществ.
Вернуться к оглавлениюГипоэхогенное
Гипоэхогенная структура образования плохо справляется с отражением ультразвуковых волн, поскольку она менее плотная, чем у паренхимы почки. Подобное строение характерно для жидких тканевых материалов. В их число входят скопления крови или гноя, кисты и определенные виды опухолей. Пониженная эхогенность почек из-за наличия в ней образования менее опасна для жизни человека. Гипоэхогенное образование на почке у ребенка и у взрослого встречается чаще всего. Причиной возникновения нагноений считается воспалительный процесс в органе, а гематомы остаются после кровотечений. Если на УЗИ обнаружится образование гипоэхогенного типа, это указывает на патологии чашечно-лоханочной системы. Может быть поражен почечный синус.
Вернуться к оглавлениюИзоэхогенное
Патологию легко диагностировать с помощью инструментальной диагностики.Изоэхогенное образование имеет схожую плотность с окружающими ее тканями почек. Поэтому не возникает проблем с прохождением ультразвука и патология хорошо видна на мониторе. Изоэхогенность характерна для проявлений раковых заболеваний и различных дефектов почки. Обычно дефекты возникают у человека в младенчестве и остаются на всю жизнь. На УЗИ отображается как неоднородное пятно с неровными краями.
Вернуться к оглавлениюАнэхогенное
Анэхогенные образования в почках отличаются от предыдущих типов тем, что их структура не способна отражать ультразвук. Анэхогенными считаются кровь и моча. Чтобы безошибочно определить вид патологии и узнать, что из себя представляет анэхогенное образование проводятся дополнительные исследования. Ультразвуковое исследование может выявить темное пятно, расположенное сверху почки. В результате уточняющих исследований оказывается, что это киста, которая расположена не на почке, а на печени, диафрагме или селезенке. Темные пятна, расположенные близко к правой или левой почке, могут указывать на наличие гематом.
Вернуться к оглавлениюПричины возникновения
В зону риска можно отнести родственников заболевших.Возникновение очагов новообразований связано с тем, что защищенность организма от негативных воздействий понижена. Предпосылкой к появлению рака и доброкачественных опухолей также считается генетическая предрасположенность. Точные причины возникновения болезни неизвестны, но существуют факторы, которые могут запустить процесс развития. Провоцировать формирование патологических образований может:
- курение;
- травматизация органа;
- отравление токсическим веществом;
- почечные заболевания хронического характера;
- хроническая почечная недостаточность и необходимость частого проведения гемодиализа;
- злоупотребление гормональными и обезболивающими средствами;
- неправильное питание с большим количеством жира.
Симптомы развития заболевания
Очаг новообразований может никак не влиять на жизнедеятельность человека продолжительное время, то есть находиться в стадии латентного развития. Зачастую опухоли не превышают 3 см в размере. Поскольку процесс их развития медленный, человек не замечает никаких симптомов. Обнаружить очаг случайным образом удается во время УЗИ. Если заболевание находится в запущенной стадии, то у больного появятся такие признаки:
- выделение крови с мочой;
- болезненные ощущения в области правой/левой почки, поясницы, живота;
- при проведении пальпации можно нащупать округлое объемное образование.
 На ранних стадиях развития опухоли появляется кровь в моче.
На ранних стадиях развития опухоли появляется кровь в моче.На ранней стадии изменение почечной структуры не сопровождается никакими признаками. Кровь может выделяться с мочой, но в настолько незначительном количестве, что обнаружить эту проблему возможно только при помощи микроскопа. Для больного визуально все в норме. Чем больше становятся включения в почках, тем чаще человек начинает страдать от болей. Поначалу подобное явление принимается за проблемы с позвоночником. Болевые ощущения возникают из-за того, что объемное образование в почках пережимает сосуды и давит на стенку лоханки.
Кроме того, разрастание опухоли до больших размеров провоцирует почечную дисфункцию. Первой реакцией организм считается повышение артериального давления. В дальнейшем появляется:
- высокая температура;
- слабость во всем теле;
- снижение веса;
- синдром сдавливания нижней полой вены (тромбоз глубоких вен, отеки на ногах, сбои в работе печени и другие).
Диагностические мероприятия
Чтобы выявить у пациента наличие образования в почке проводятся:
- рентгенологическое исследование;
- ультразвуковое исследование (УЗИ);
- урография (рентген почек с контрастом);
- нефросцинтиграфия — радиоизотопное исследование, которое выявляет, правильно ли работают почки;
- магнитно-резонансная томография (МРТ).
Чтобы определить доброкачественность или злокачественность образования проводится биопсия. Врач отрезает кусочек опухоли для дальнейшего микроскопического и гистологического исследования. Кроме того, для подтверждения данных, полученных при помощи остальных методов исследования, сдается анализ крови и мочи. Результаты определяют дальнейшую стратегию лечения больного.
Вернуться к оглавлениюЛечение опухолевых процессов
Гипоэхогенные образования
Если под гипоэхогенным образованием скрывалась врожденная патология, врач принимает решение о тщательном наблюдении за больным. Когда проблема угрожает нормальному функционированию органа, проводится хирургическое устранение аномалии при помощи пластики почки. Если больной перенес травму, и в полости почки образовалась гематома, она не требует терапии, поскольку вскоре проходит самостоятельно. Серьезные меры принимаются, когда скопления крови негативно сказывается на почках. Для терапии нагноений в почках применяются медикаменты. Оперативное вмешательство требуется только в крайних случаях. И кисты не требуют радикального лечения. Принимать решение о том, как лечить больного, может только врач, основываясь на результатах анализов и проведенных исследований.
Вернуться к оглавлениюЭхогенные очаговые образования
Эхогенные опухоли лечатся хирургическим методом.Выбор метода лечения напрямую зависит от типа образования и его размера. Когда у больного отсутствуют симптомы и образования небольшие, необходимо постоянное наблюдение врача. Если не происходит разрастания и жизнедеятельности человека ничто не мешает, терапия не применяется. Изменения, которые приводят к дисфункции почки, активный рост образования считаются сигналами к проведению оперативного вмешательства. Эхоплотные очаги доброкачественного характера удаляются хирургически, при этом врачам обычно удается сохранить почку. Злокачественные образования требуют радикальной терапии, поэтому проводится полное удаление поврежденной почки.
Помимо оперативного способа лечения, используются химиотерапия и облучение. Они необходимы при наличии раковых опухолей. Чаще всего выступают в качестве вспомогательной терапии для подавления развития злокачественных образований. Применяются до операции по удалению образования и после. Могут быть основой терапии, если невозможно вырезать опухоль.
Вернуться к оглавлениюПрофилактические меры
Многих болезней, провоцирующих патологическое изменение почечной структуры, можно избежать, придерживаясь определенных правил. Человек должен вести здоровый образ жизни: быть достаточно активным физически, правильно и сбалансировано питаться, отказаться от вредных привычек (курение, употребление алкоголя). Важно не перенапрягаться и избегать стрессовых ситуаций. Но даже при таком образе жизни могут возникать очаговые поражения почек. Поэтому необходимо тщательно следить за своим здоровьем и при появлении любых тревожных признаков обращаться к врачу.
etopochki.ru
Отличительные признаки новообразований на почках
Проблема нетипичных образований в организме человека, не смотря на развитие инновационных видов лечения, не теряет своей актуальности из года в год. К тому же, медицина на сегодня не может дать ответ, по какой именно причине некоторые клетки в нашем организме решают «перейти на тёмную сторону». Новообразования почек – не исключение. Раннее выявление затрудняется той особенностью, что симптомы опухоли почки возникают на более поздних стадиях, сигнализируя уже о более серьёзной патологии.
Классификация опухолей почек
Патологические изменения разделяют на два вида:
- доброкачественные новообразования – имеют медленный рост, положительный прогноз при раннем выявлении, не отмечается прорастания в близлежащие ткани;
- почечно-клеточный рак: онкологическое заболевание с высокой склонностью к метастазированию.
Доброкачественные патологические процессы Эти опухоли, не смотря на благоприятный прогноз, по мере развития могут вызывать резкое ухудшение здоровья пациента за счет перманентного давления на паренхиму органов, кровеносную сетку и мочевыводящие протоки. Частота возникновения с правой или левой стороны одинакова.
Особенности этих образований:
- неинвазивный рост на протяжении нескольких лет;
- неспособность к метастазированию;
- на ранних стадиях не нарушается функция органов;
- угрозы для жизни больного не представляет, но всегда есть риск перерождения в злокачественный процесс.
Виды доброкачественных опухолей:
- Эпителиальные образования:
аденома; онкоцитома
липома; ангиомиолипома; лейомиома; гемангиома;
фиброма.
Кисты представляют собой мешочек из соединительной ткани, наполненный жидкостью ярко-жёлтого цвета. На начальных стадиях развития симптомы отсутствуют, но по мере роста до крупных размеров, киста влияет на функционирование органа. Больной отмечает дискомфорт, боли в проекции почек, примеси в моче. В таком случае, пузырь подлежит удалению хирургическим путем. Не удалённые кисты больших размеров могут вызывать почечную недостаточность.
Эпителиальные образования
Аденома – самая распространённая доброкачественная опухоль на почках.
Онкоцитома – редкий вид наростов, часто протекает вместе с кистой.
Симптоматика при аденоме и онкоцитоме отсутствует, их выявляют на профилактических осмотрах, или при обследовании других органов случайным образом. По гистологическому строению аденома похожа с раком, поэтому часто её расценивают как предраковое состояние и удаляют хирургическим путем. Онкоцитома имеет склонность к перерождению, поэтому лечение её такое же.
Мезехимальные наросты
 Липома состоит их клеток жировой ткани, сегментирована внутри фиброзными разделителями-перегородками, может достигать 25 см в диаметре. Бессимптомные липомы не подлежат удалению. По ходу роста липомы начинают проявляться и клинические симптомы опухоли на почке: болевой синдром при движении, занятиях спортом и езды в транспорте, уменьшение суточного объема мочи, моча с примесью, нетипичным запахом.
Липома состоит их клеток жировой ткани, сегментирована внутри фиброзными разделителями-перегородками, может достигать 25 см в диаметре. Бессимптомные липомы не подлежат удалению. По ходу роста липомы начинают проявляться и клинические симптомы опухоли на почке: болевой синдром при движении, занятиях спортом и езды в транспорте, уменьшение суточного объема мочи, моча с примесью, нетипичным запахом.
Ангиомиолипома — опухоль, возникающая самостоятельно или сопровождающая генетическое заболевание туберозный склероз. При течении на фоне туберозного склероза её сопровождают: эпилептические симптомы, изменение тканей органов, множественные образования по всему тему, в том числе узелки в головном мозге, умственная недостаточность. Чаще обнаруживается одновременно в правой и левой почке. Ангиомиолипома состоит из жировой ткани, богатой кровеносной сетки и мышечных волокон. Этим и обусловлена её специфическая симптоматика: боли в пояснице и брюшной полости в моменты кровоизлияний внутри нароста. Может вызывать обширные кровотечения, поэтому её удаляют, применяя нефросберегающую методику.
Лейомиома – это перерожденные волокна гладкой мускулатуры органа. По мере роста появляются специфические симптомы: кроме болевых ощущений в пояснице, пациент сам может прощупать лейомиому. По строению она схожа с аденокарциномой (злокачественный процесс), поэтому подлежит удалению по нефросберегающему методу.
Гемангиома – опасный вид доброкачественной опухоли врожденного характера, состоит из переплетений стенок сосудов, локализируется на стенках лоханки или в мозговом слое органа. Её клинические проявления: почечная колика, апатия, появление крови в моче, боль в пояснице. Опухоль опасна осложнениями – разрывом с последующим развитием геморрагического синдрома. Характеризуется высоким риском озлокачествления, поэтому следует её удалять.
Фиброма состоит из плотной фиброзной ткани. Опасность этого вида образования заключается в том, что оно сдавливает ткани органа и приводит к его атрофии. Протекая бессимптомно, вызывает опасность затяжного процесса, то в последствии приводит к радикальной нефрэктомии.
Онкологическая злокачественная патология
Почечно-клеточный рак в первые месяцы развития протекает без клинических проявлений. Им чаще поражаются мужчины, чем женщины. Поражение правой и левой стороны по частоте не отличается.
Часто его выявление случайно – при обследовании брюшной полости на предмет других соматических заболеваний. Хотя пациент ощущает некоторые клинические симптомы. Признаки заболевания поначалу могут быть не особо выражены, и пациент пренебрегает ими, или что еще хуже – занимается самолечением. Увы, у любого онкологического процесса внутренней локализации нет специфических внешних признаков, которые помогли бы с точностью определить заболевание (как, например, при кожных заболеваниях). Но раннее обращение внимания на симптомы и обращение в медицинское учреждение, в случае с раком почки, улучшит прогноз, а лечение будет менее радикальным.
Клинические проявления рака делят на 2 группы:
- Ренальные симптомы – вызваны непосредственно ростом опухоли, самой массой образования;
- Экстраренальные – связаны с влиянием патологии на организм в целом, включают в себя осложнения рака.
Ренальные симптомы рака почки
- Гематурия и макрогематурия. Появление крови в моче связано с разрушением раковыми клетками капилляров почки, вследствие прорастания в них этих клеток. Гематурия может быть перманентной и эпизодической. Иногда могут встречаться даже сгустки крови, сгусток может перекрывать просвет мочевыводящих каналов и пациент чувствует острую боль в животе, проекции почек.
- Почечная колика, боль в области поясницы, живота. Болевые ощущения постоянные, ноющего характера. Интенсивность возрастает с развитием заболевания. Возникает по причине сдавления, прорастания опухоли в толщу паренхимы и окружающих тканей, а иногда и органов.
- Прощупываемая (пальпируемая) опухоль. Причем выявить её может как сам врач, так и больной. Этот признак появляется, когда образование выросло до больших размеров, также он определяется легко у астеничных пациентов, а у больных с ожирением пропальпировать невозможно.
Экстраренальные симптомы
Первым из них можно назвать повышение АД (у 15% пациентов). Со временем к нему прибавляется постоянный субфебрилитет, с развитием болезни – лихорадка, сопровождаемая ознобом. Больной начинает стремительно терять вес, имеет плохой аппетит, апатию и слабость. Причина этому – опухолевая интоксикация.
Часто заболевание осложнено «синдромом удаления нижней полой вены». Он развивается по причине тромбоза этой вены, которая является крупным венозным резервуаром, собирая кровь с органов малого таза и нижних конечностей. Вследствие тромбоза, происходит резкое замедление и снижение объема кровотока в нижней полой вене. Синдром проявляется в виде отеков на нижних конечностях, варикозным расширением и тромбозом вен на ногах, увеличением ног в размерах, расширением подкожных вен на животе.
К экстраренальным симптомам относятся также признаки метастазирования, которые отличаются в зависимости от локализации. Вместе с тем, в этой стадии усилены общие симптомы: аномальная потеря веса, истощение, перманентная лихорадка, невозможность выполнять даже легкий физический труд. При метастазах в легкие у пациента присутствует кровохарканье, болевой синдром в загрудинном пространстве, сложности в процессе дыхания. Интенсивные боли «выкручивающего» характера отмечаются при поражении метастазами костной ткани. Болевой синдром в этом случае иногда не купируется даже наркотическими анальгетиками. Метастазирование в позвоночник вызывает параличи.
Раковые процессы на почке опасны тем, что на начальных стадиях развития они себя ничем не проявляют, маскируются под другие соматические заболевания в брюшной полости. Поэтому возникновение одного или нескольких вышеописанных признаков – повод без промедления обратиться за консультацией и обследованием в медицинское учреждение.
Краткое описание
Симптомы опухоли почки – характерные признаки развития заболевания, которые сигнализируют больному о нарушениях со стороны работ органа. Три основных симптома, наталкивающих на подозрение: кровь в моче, почечная колика, пальпируемое образование в проекции почек. Важнейшим является ранее обращение пациента на обследование на предмет рака почки в случае обнаружения у себя хотя бы одного из признаков.
Автор статьи: Озимов Сергей ФедоровичКандидат медицинских наук, практикующий врач
Объемные образования: изоэхогенное и гипоэхогенное в левой и правой почке
Опухолевидные новообразования редко бывают сразу в обеих почках: выявляется или объемное образование левой почки, или проблема возникает в правой. В каждом конкретном случае врач проводит полное обследование для выявления причины и выбора метода лечения. Обычно при образованиях на почках используется радикальная терапия – хирургическое вмешательство.
Какие бывают варианты патологий
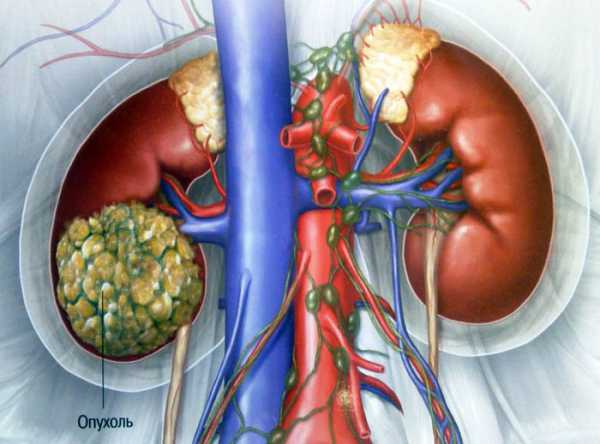 От вида почечных опухолей зависит тактика лечения и прогноз на выздоровление. Все образования в почках можно условно разделить на следующие разновидности:
От вида почечных опухолей зависит тактика лечения и прогноз на выздоровление. Все образования в почках можно условно разделить на следующие разновидности:
- киста однокамерная или многокамерная, содержащая жидкость;
- почечный поликистоз, когда формируется множество мелких образований на почке;
- опухоль воспалительного характера (абсцесс, карбункул);
- доброкачественное новообразование;
- злокачественная опухоль;
- поражение почечной ткани метастазами.
Каковы особенности расположения опухоли в почках
В зависимости от симптоматики, врач может предположить возникновение опухолевидного образования с одной из сторон. При локализации опухоли в правой почке, когда высок риск нарушения кровотока по нижней полой вене, будут следующие проявления:
- боль в боку справа;
- отечность ног;
- выраженные изменения в анализах (появление белка в моче со снижением в крови, нарушение обмена веществ);
- серьезные проблемы со стороны печени и сердца с повышением риска легочной тромбоэмболии.
Все эти клинические и лабораторные симптомы значительно серьезнее, и прогностически важнее, чем при выявлении левосторонней почечной опухоли, для которой характерны:
- болевые ощущения в боку слева;
- расширение вен в паховой области за счет сдавливания.
Врач при подозрении на опухолевидное новообразование в любой из почек обязательно назначит дополнительное обследование.
Какие варианты диагностики оптимальны
Начинать следует с простых и малоинвазивных методик.
Ультразвуковое исследование
 Эхография позволяет быстро, безболезненно, без травмы для тканей и с высокой достоверностью обнаружить любой из опухолевидных новообразований. Основные критерии УЗ диагностики:
Эхография позволяет быстро, безболезненно, без травмы для тканей и с высокой достоверностью обнаружить любой из опухолевидных новообразований. Основные критерии УЗ диагностики:
- размеры органа;
- эхогенность (структуры по-разному отражают ультразвуковой сигнал);
- состояние почечных тканей и изменения кровотока.
Если при УЗИ сканировании выявлена изоэхогенная структура опухоли, то это может быть доброкачественное новообразование, которое почти ничем не отличается от нормальных почечных тканей. Если врач выявил гипоэхогенное образование, то можно предположить наличие кисты. Гиперэхогенность характерна для плотных опухолей без жидкостных включений. Кроме гипоэхогенного варианта, при кистах и опухолях с полостями возможен анэхогенный вид при ультразвуковом сканировании.
Существенный недостаток УЗИ – вероятность не заметить новообразования мелких размеров и затруднения при осмотре на фоне ожирения или растянутого газами кишечника. Кроме этого, нужно учитывать точность ультразвуковой диагностики, которая составляет не более 70%.Рентгенологическое исследование
Наибольшую информативность имеют рентгеновские методики, при которых в мочевые пути вводится специальное контрастное вещество с последующим выполнением снимков. К ним относятся:
- экскреторная урография;
- ретроградная пиелография;
- нефротомография;
- почечная артериография и венокавография.
В качестве дополнительных способов по показаниям врач может назначить эндоскопические и радиоизотопные варианты обследования.
При обнаружении на УЗИ гипоэхогенного почечного образования диагностику необходимо продолжить: безопасный и нетравматичный метод эхографии выявляет опухоль, но не позволяет поставить верный диагноз. Рентгеновские методики помогают подтвердить предположение, уточнить местоположение объемного новообразования в правой или левой почке и принять решение по тактике лечения.
Объемные образования на почках: виды и диагностика Ссылка на основную публикацию Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе