Нормокинез сердца что это такое
Нормокинез сердца что это такое
Сократительная способность миокарда снижается при нарушении обменных процессов в сердце. Снижение сократительной способности миокарда может появляться по разным причинам. Степень снижения сократительной способности миокарда можно оценить только косвенно.
Иногда, оценивая сократимость миокарда, доктора отмечают, что сердце, даже при больших нагрузках, не повышает своей активности или делает это в недостаточном объеме.
Например, если спортсмен длительное время подвергает себя чрезмерным физическим нагрузкам, истощающим организм, со временем у него может быть обнаружено снижение сократительной функции миокарда.
Некоторое время сократительная способность будет сохранена за счет использования ним имеющихся внутренних энергетических ресурсов. Когда же причиной снижения сократительной способности сердца стал серьезный недуг, ситуация обретает более серьезный характер, требует к себе повышенного внимания.
Если интересует вопрос определения нормокинеза сократимости миокарда – что это, сможет объяснить только доктор. Сердечная мышца обладает способностью при необходимости увеличить объем кровообращения в 3-6 раз. Это может быть достигнуто за счет увеличения количества сердечных сокращений.
Причиной снижения сократительной способности является физическое перенапряжение человека в течение длительного периода времени.
Также нарушение сократительной способности может развиться при повышенном обмене веществ в организме при гипертиреозе.
Для улучшения сократительной способности миокарда назначают препараты, улучшающие микроциркуляцию крови и лекарственные вещества, регулирующие обмен веществ в сердце.
Влияние изменения сократительной функции миокарда
Сократительная функция сердца является главной в деятельности его как насоса, осуществляющейся на основе координации отдельных мышечных клеток.
Превращение химической энергии в механическую происходит в саркомерах (функциональных единицах сократительного миокарда). Каждое мышечное волокно сократительного миокарда состоит из 200—500 сократительных протеиновых структур — миофибрилл.
Миокард состоит из двух типов клеток, соединенных между собой посредством так называемых вставочных знаков. Большинство мышечных клеток сердца выполняют сократительную функцию и называются сократительными клетками — кардиомиоцитами.
Функция сократимости миокарда. Сокращения мышц сердца
Повышение содержания кальция увеличивает сократительную способность мышцы сердца, а отсутствие его делает невозможным сокращение миокарда.
Понижение концентрации внеклеточного натрия усиливает, сократительную способность мышцы сердца, так как увеличивает скорость проникновения кальция в клетку.
Сократимость миокарда, ее особенности
Механизм сокращения миокарда не отличается от механизма сокращения поперечно-полосатой скелетной мышцы, в процессе сокращения волокон миокарда происходит скольжение актиновых нитей вдоль миозиновых.
Выявление оптимальных показателей для определения сократительной способности миокарда у больных гипертонической болезнью
Особенности сократительной функции миокарда: 1. Сила сокращения миокарда не зависит от силы раздражителя(«все или ничего»). Это объясняется особенностями строения миокарда. Поэтому любой надпороговый раздражитель, независимо от его силы, приводит к возбуждению всех клеток миокарда.
Из других средств, повышающих сократимость миокарда, необходимо назвать препараты кальция. 3) контрактильный статус миокарда. С позиций механики мышечное сокращение определяется несколькими силами, воздействующих на миокард в покое (диастола) и при активном сокращении (систола).
Если сократимость миокарда левого желудочка снижена
Преднагрузка желудочка — это диастолический объем крови, зависящий в определенной степени от конечно-диастолического давления и податливости миокарда.
В период систолы состояние миокарда зависит от способности к сокращению и величины постнагрузки. При наличии симптомов недостаточности сократительной способности миокарда появляется зависимость между сердечным выбросом и сосудистым сопротивлением.
Сократительная способность миокарда (контрактильность) — это свойство миокардиальных волокон изменять силу своих сокращений.
Как лечат сниженную сократительную способность
Наиболее точно оценить контрактильность миокарда можно при выполнении вентрикулографии с одновременной регистрацией внутрижелудочкового давления. Множество предложенных для клинической практики формул и коэффициентов лишь косвенно отражает контрактильность миокарда.
Дальнейшее улучшение насосной функции миокарда может быть достигнуто использованием нескольких препаратов, улучшающих сократительную функцию (например, допамина).
Идеальное инотропное средство, по-видимому, должно увеличивать сократимость миокарда, но при этом не действовать на частоту сердечных сокращений. К сожалению, в настоящее время такого средства нет. Однако, уже сейчас врач имеет несколько препаратов, каждый из которых повышает инотропные свойства миокарда.
Что такое нормокинез сократимости миокарда
Допамин увеличивает сократимость миокарда и уменьшает общее легочное и общее периферическое сосудистое сопротивление. Инотропные препараты увеличивают потребление кислорода миокардом, что в свою очередь требует увеличения коронарного кровотока.
Цель исследования — изучение сократительной функции миокарда левого и правого желудочков радиовентрикулографическими методами.
ФВ ЛЖ у пациентов, стоящих в листе ожидания на трансплантацию сердца, значительно снижена (Ј 40% у 78% и Ј 20% у 18% больных). 13. Капелько В.И. Значение оценки диастолы желудочков в диагностике заболеваний сердца.
Современные подходы к оценке глобальной и региональной систолической функции миокарда левого желудочка с помощью допплерэхокардиографических показателей у больных ишемической болезнью сердца
14. Желнов В. В., Павлова И. Ф., Симонов В.И. Диастолическая функция левого желудочка у больных ишемической болезнью сердца.
Вероятно, это обусловлено адаптационным ремоделированием полости ЛЖ с увеличением как КДР, так и КСР, и развитием эксцентрической гипертрофии миокарда. Глобальная систолическая функция миокарда определяется локальной сократимостью его сегментов.
Регуляция кровообращения ребенка
Однако сужение просвета коронарных артерий при хронической форме развития заболевания долгое время вообще может не сопровождаться нарушением сократимости миокарда.
Система СИМОНА 111
Последний режим наиболее информативен, так как позволяет дать не только качественную, но и количественную характеристику движения миокарда.
Это обусловлено недостаточным поступлением кислорода и питательных веществ к сердечной мышце, соответственно, невозможностью синтезировать нею должный объем энергии. Важно знать! Нарушение локальной сократимости миокарда влечет не только ухудшение самочувствия пациента, но и развитие сердечной недостаточности.
Оно заключается в постоянной регистрации показателей работы сердца при помощи портативного электрокардиографа, крепящегося на одежду. Оно помогает более точно оценить состояние человека, а также функциональные особенности сердца, выявить нарушения при их наличии.
Обязательно назначают медикаментозную терапию, которая состоит из витаминных препаратов и средств, улучшающих обменные процессы в сердечной мышце, поддерживающих работоспособность сердца. Когда доктор проводит обследование сердца пациента, он обязательно сравнивает должные показатели его работы (нормокинез) и полученные после диагностики данные.
В группе больных с митральными пороками конечнодиастолическое давление в левом желудочке коррелировало с величиной конечнодиастолического объема желудочка.
При понижении сократительной способности миокарда не наступает достаточно полного опорожнения желудочка. Если при увеличении нагрузки не увеличивается объем кровообращения, говорят о снижении сократительной способности миокарда. Оценка сократительной способности миокарда учитывает его способность реагировать на повышенную нагрузку.
mama.freezeet.ru
Расшифровка нормальных показателей УЗИ сердца
Исследование внутренних органов с помощью ультразвука считается одним из основных методов диагностики в различных областях медицины. В кардиологии УЗИ сердца, больше известно как эхокардиография, которая позволяет выявить морфологические и функциональные изменения в работе сердца, аномалии и нарушения в клапанном аппарате.
Эхокардиография (Эхо КГ) — относится к неинвазывным методам диагностики, которая обладает большой информативностью, безопасностью и проводится для людей разной возрастной категории, включая новорожденных детей и беременных женщин. Данный метод обследования не требует специальной подготовки и может проводиться в любое удобное время.
В отличие от рентгенологического обследования, (Эхо КГ) можно проводить несколько раз. Оно полностью безопасно и позволяет лечащему врачу следить за здоровьем пациента и динамикой сердечных патологий. В период обследования используют специальный гель, который позволяет ультразвуку лучше проникать в сердечные мышцы и другие структуры.
Содержание
Что позволяет обследовать (ЭхоКГ)
УЗИ сердца позволяет врачу определить многие параметры, нормы и отклонения в работе сердечно – сосудистой системы, оценить размеры сердца, объем сердечных полостей, толщину стенок, частоту ударов, наличие или отсутствие тромбов и рубцов.
Также данное обследование показывает состояние миокарда, перикарда, крупных сосудов, митральный клапан, размеры и толщину стенок желудочков, определяет состояние клапанных структур и другие параметры сердечной мышцы.
После проведенного (Эхо КГ) врач фиксирует результаты осмотра в специальный протокол, расшифровка которого позволяет обнаружить кардиологические заболевания, отклонения от нормы, аномалии, патологии, также поставить диагноз и назначить соответствующее лечение.
Когда следует проводить (Эхо КГ)
Чем раньше будут диагностированные патологии или заболевания сердечной мышцы, тем больше шансов на положительный прогноз после лечения. Проводить УЗИ следует при таких симптомах:
- периодические или частые боли в сердце;
- нарушения ритма: аритмия, тахикардия;
- одышка;
- повышение артериального давления;
- признаки сердечной недостаточности;
- перенесенный инфаркт миокарда;
- если в анамнезе присутствуют болезни сердца;
Проходить данное обследование можно не только по направлению врача кардиолога, но также и других врачей: эндокринолога, гинеколога, невролога, пульмонолога.
Какие болезни диагностирует УЗИ сердца
Существует большое количество заболеваний и патологий, которые диагностируются эхокардиографией:
- ишемическая болезнь;
- инфаркт миокарда или предынфарктное состояние;
- артериальная гипертония и гипотония;
- врожденные и приобретенные пороки сердца;
- сердечная недостаточность;
- нарушения ритма;
- ревматизм;
- миокардит, перикардит, кардиомиопатия;
- вегето – сосудистая дистония.
Ультразвуковое обследование позволяет выявить и другие нарушения или заболевания сердечной мышцы. В протоколе результатов диагностики, врач делает заключение, в котором отображается информация, полученная с УЗИ аппарата.
Данные результаты обследования рассматривает лечащий врач кардиолог и при наличии отклонений назначает лечебные мероприятия.
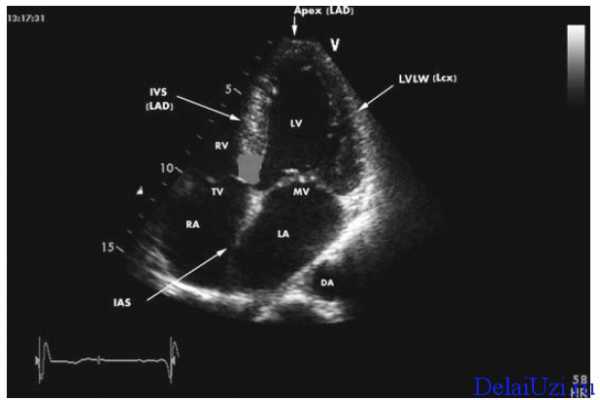 Расшифровка УЗИ сердца состоит из множественных пунктов и сокращений, которые сложно разобрать человеку не имеющего специального медицинского образования, поэтому попробуем кратко описать нормальные показатели, полученные человеком у которого нет отклонений или заболеваний сердечно – сосудистой системы.
Расшифровка УЗИ сердца состоит из множественных пунктов и сокращений, которые сложно разобрать человеку не имеющего специального медицинского образования, поэтому попробуем кратко описать нормальные показатели, полученные человеком у которого нет отклонений или заболеваний сердечно – сосудистой системы.
Расшифровка эхокардиографии
Ниже предоставляется список сокращений, которые фиксируются в протоколе после обследования. Данные показатели считаются нормой.
- Масса миокарда левого желудочка (ММЛЖ):
- Индекс массы миокарда левого желудочка (ИММЛЖ): 71-94 г/м2;
- Конечно-диастолический объем левого желудочка (КДО): 112±27 (65-193) мл;
- Конечно-диастолический размер (КДР): 4,6 – 5,7 см;
- Конечный систолический размер (КСР): 3,1 – 4,3 см;
- Толщина стенки в диастолу: 1,1 см
- Длинная ось (ДО);
- Короткая ось (КО);
- Аорта (АО): 2.1 – 4.1;
- Аортальный клапан (АК): 1.5 – 2.6;
- Левое передсердя (ЛП): 1.9 – 4.0;
- Правое передсердя (ПР); 2.7 – 4.5;
- Толщина миокарда межжелудочковой перегородки диастологическое (ТММЖПд): 0.4 – 0.7;
- Толщина миокарда межжелудочковой перегородки систологическое (ТММЖПс): 0.3 – 0.6;
- Фракция выброса (ФВ): 55-60%;
- Мильтральный клапан (МК);
- Движение миокарда (ДМ);
- Легочная артерия (ЛА): 0.75;
- Ударный объем (УО) — количество объема крови, выбрасываемое левым желудочком за одно сокращение: 60-100 мл.
- Диастолический размер (ДР): 0,95-2,05 см;
- Толщина стенки (диастолическая): 0,75-1,1 см;
После результатов обследования, в конце протокола врач делает заключение, в котором сообщает об отклонениях или нормах обследования, также отмечает предполагаемый или точный диагноз больного. В зависимости от цели обследования, состояния здоровья человека, возраста и пола больного, обследование может показать немного другие результаты.
Полная расшифровка эхокардиографии оцениваются врачом кардиологом. Самостоятельное изучение параметров сердечных показателей не даст человеку полной информации по оценке здоровья сердечно – сосудистой системы, если у него нет специального образования. Только опытный врач в области кардиологии сможет провести расшифровку эхокардиографии и ответить на интересующие вопросы пациента.
 Некоторые показатели способны немного отходить от нормы или фиксироваться в протоколе обследования под другими пунктами. Это зависит от качества аппарата. Если клиника использует современное оборудование в 3D, 4D изображении, тогда можно получить более точные результаты, на которых больному будет ставиться диагноз и проводится лечение.
Некоторые показатели способны немного отходить от нормы или фиксироваться в протоколе обследования под другими пунктами. Это зависит от качества аппарата. Если клиника использует современное оборудование в 3D, 4D изображении, тогда можно получить более точные результаты, на которых больному будет ставиться диагноз и проводится лечение.
УЗИ сердца считается необходимой процедурой, которую следует проводить один или два раза в год для профилактики, или после первых недомоганиях со стороны сердечно – сосудистой системы. Результаты данного обследования позволяют врачу-специалисту обнаружить кардиологические заболевания, нарушения и патологии на ранних стадиях, а также провести лечение, дать полезные рекомендации и вернуть человека к полноценной жизни.
УЗИ сердца
Современный мир диагностики в кардиологии предлагает различные методы, которые позволяют своевременно выявить патологии и отклонения. Одним из таких методов является УЗИ сердца. Подобное обследование имеет множество преимуществ. Это высокая информативность и точность, удобство проведения, минимум возможных противопоказаний, отсутствие сложной подготовки. Ультразвуковые исследования могут выполняться не только в специализированных отделениях и кабинетах, но и даже на отделении интенсивной терапии, в обычных палатах отделения или в машине скорой помощи при срочной госпитализации пациента. В таком УЗИ сердца помогают различные портативные аппараты, а также самое новейшее оборудование.
Что такое УЗИ сердца
С помощью этого обследования специалист по ультразвуковой диагностике может получить изображение, по которому он и определяет патологию. Для этих целей используется специальная аппаратура, у которой имеется ультразвуковой датчик. Этот датчик плотно приставляется к грудной клетке пациента, а получаемое изображение выводится на монитор. Существует понятие «стандартные позиции». Это можно назвать стандартным «набором» необходимых для обследования изображений, чтобы врач смог сформулировать свое заключение. Для каждой позиции подразумевается свое положение датчика или доступ. Каждое положение датчика дает врачу возможность увидеть разные структуры сердца, рассмотреть сосуды. Многие пациенты замечают, что во время УЗИ сердца датчик не просто ставят на грудную клетку, но и наклоняют его или поворачивают, что позволяет увидеть разные плоскости. Кроме стандартных доступов существуют и дополнительные. Они используются только при необходимости.
Какие заболевания можно обнаружить
Список возможных патологий, которые можно увидеть на УЗИ сердца очень большой. Перечислим основные возможности этого обследования в диагностике:
- ишемическая болезнь сердца ;
- обследования при артериальной гипертензии ;
- болезни аорты;
- заболевания перикарда;
- внутрисердечные образования;
- кардиомиопатии;
- миокардиты ;
- поражения эндокарда;
- приобретенные клапанные пороки сердца;
- исследование механических клапанов и диагностика дисфункции клапанных протезов;
- диагностика сердечной недостаточности.
При любых жалобах на плохое самочувствие, при появлении боли и неприятных ощущений в области сердца, а также при других тревожащих вас признаках следует обратиться к кардиологу. Именно он принимает решение об обследовании.
Нормы УЗИ сердца
Сложно перечислить все нормы УЗИ сердца, но некоторых мы коснемся.
Митральный клапан
Обязательно определяют переднюю и заднюю створки, две комиссуры, хорды и папиллярные мышцы, митральное кольцо. Некоторые нормальные показатели:
- толщина митральных створок до 2 мм;
- диаметр фиброзного кольца — 2,0-2,6 см;
- диаметр митрального отверстия 2 −3 см.
- площадь митрального отверстия 4 — 6 см2.
- окружность левого предсердножелудочкового отверстия в 25-40 лет 6-9 см;
- окружность левого предсердножелудочкового отверстия в 41-55 лет — 9,1-12 см;
- активное, но плавное движение створок;
- ровная поверхность створок;
- прогиб створок в полость левого предсердия во время систолы не более 2 мм;
- хорды видны как тонкие, линейные структуры.
Аортальный клапан
Некоторые нормальные показатели:
- систолическое раскрытие створок более 15-16 мм;
- площадь аортального отверстия 2 — 4 см2.
- створки пропорционально одинаковы;
- полное открытие в систолу, хорошо смыкаются в диастолу;
- аортальное кольцо средней равномерной эхогенности;
Трехстворчатый (трикуспидальный) клапан
- площадь клапанного отверстия составляет 6-7 см2;
- створки могут быть расщеплены, достигать толщины до 2 мм.
Левый желудочек
- толщина задней стенки в диастолу 8-11 мм, а межжелудочковой перегородки — 7-10 см.
- масса миокарда у мужчин — 135 г, масса миокарда у женщин — 95 г.
Нина Румянцева, 01.02.2015
Перепечатка без активной ссылки запрещена!
Ультразвуковое обследование сердца
Ультразвуковое обследование в кардиологии — наиболее весомый и распространенный метод исследования, который занимает ведущее положение среди неинвазивных процедур.
Ультразвуковая диагностика обладает большими преимуществами: врач получает объективную достоверную информацию о состоянии органа, его функциональной активности, анатомическом строении в масштабах реального времени, метод дает возможность измерить практически любые анатомические структуры, оставаясь при этом абсолютно безвредным.
Однако, результаты исследования и их расшифровка напрямую зависят от разрешающей способности ультразвукового аппарата, от навыков, опыта и приобретенных знаний специалиста.
УЗИ сердца, или эхокардиография, дает возможность визуализировать на экране органы, магистральные сосуды, оценить кровоток в них с помощью ультразвуковых волн.
Кардиологи используют разные режимы аппарата для исследования: одномерный или М-режим, Д-режим, или двухмерный, Доплер-Эхокардиография.
В настоящее время разработаны современные и перспективные способы обследования пациентов с помощью ультразвуковых волн:
- Эхо-КГ с трехмерным изображением. Компьютерное суммирование большого количества двухмерных изображений, полученных в нескольких плоскостях, дает в итоге трехмерное изображение органа.
- Эхо-КГ с использованием чреспищеводного датчика. В пищеводе обследуемого размещается одно- или двухмерный датчик, с помощью которого получают основную информацию об органе.
- Эхо-КГ с использованием интракоронарного датчика. Высокочастотный ультразвуковой датчик размещен в полости сосуда, подлежащего исследованию. Дает информацию о просвете сосуда и состоянии его стенок.
- Применение контраста при ультразвуковом исследовании. Улучшается изображение структур, подлежащих описанию.
- УЗИ сердца с высоким разрешением. Повышенная разрешающая способность аппарата дает возможность получить изображение высокого качества.
- М-режим анатомический. Одномерное изображение с пространственным вращением плоскости.
Способы проведения исследования
Диагностика кардиальных структур и крупных сосудов осуществляется двумя способами:
- трансторакальным,
- чреcпищеводным.
Наиболее распространенный — трансторакальный, через переднюю поверхность грудной клетки. Чреспищеводный же способ относят к более информативным, так как с его помощью можно оценить состояние сердца и крупных сосудов со всех возможных ракурсов.
УЗИ сердца можно дополнить функциональными пробами. Пациент выполняет предлагаемые физические упражнения, после или во время чего проходит расшифровка результата: врач оценивает изменения структур сердца и его функциональной активности.
Изучение сердца и крупных сосудов дополняют доплерографией. С ее помощью можно определить скорость кровотока в сосудах (коронарные, воротные вены, легочный ствол, аорта).
Кроме этого, Допплер показывает ток крови внутри полостей, что важно при наличии пороков и для подтверждения диагноза.
Существуют определенные симптомы, которые указывают на необходимость посещения кардиолога и проведения ультразвукового исследования:
- Вялость, появление или усиление одышки, быстрая утомляемость.
- Чувство сердцебиения, которое может служить признаком нарушения сердечного ритма.
- Конечности становятся холодные.
- Кожные покровы часто бледнеют.
- Наличие врожденного сердечного порока.
- Плохо или медленно ребенок набирает вес.
- Кожные покровы синюшные (губы, кончики пальцев, ушные раковины и носогубный треугольник).
- Наличие шумов в сердце при ранее проводимом обследовании.
- Приобретенные или врожденные пороки, наличие клапанного протеза.
- Над верхушкой сердца отчетливо чувствуется дрожание.
- Любые признаки сердечной недостаточности (одышка, отеки, дистальный цианоз).
- Сердечная недостаточность.
- Пальпаторно определяемый «сердечный горб».
- УЗИ сердца широко применяется для изучения структуры тканей органа, его клапанного аппарата, выявления жидкости в полости перикарда (экссудативный перикардит), тромбов, а также для исследования функциональной активности миокарда.
Диагностика следующих заболеваний невозможна без ультразвукового исследования:
- Разные степени проявления ишемической болезни (инфаркт миокарда и стенокардия).
- Воспаления кардиальных оболочек (эндокардиты, миокардиты, перикардиты, кардиомиопатии).
- Всем больным показана диагностика после перенесенного инфаркта миокарда.
- При заболеваниях других органов и систем, которые оказывают прямое или косвенное повреждающее действие на сердце (патология периферического кровяного русла почек, органов, расположенных в брюшной полости, головном мозге, при болезнях сосудов нижних конечностей).
Современные аппараты ультразвуковой диагностики дают возможность получить много количественных показателей, с помощью которых можно охарактеризовать основную сердечную функцию сокращение. Даже ранние стадии снижения сократительной способности миокарда может выявить хороший специалист и вовремя начать терапию. А для оценки динамики заболевания ультразвуковое исследование проводится повторно, что важно и для проверки правильности лечения.
Что включает в себя подготовка перед исследованием
Чаще больному назначается стандартный метод — трансторакальный, который не требует особого приготовления. Пациенту только рекомендуется сохранять эмоциональное спокойствие, так как волнение или предшествующие стрессы могут оказать влияние на результаты диагностики. Например, учащается сердцебиение. Также не рекомендуется обильный прием пищи перед УЗИ сердца.
Немного строже подготовка перед проведением чреспищеводного УЗИ сердца. Больному не следует принимать пищу за 3 часа до процедуры, а грудным детям исследование проводят в перерывах между кормлением.
Проведение Эхо-кардиографии
Во время проведения исследования пациент лежит на левом боку на кушетке. Такое положение позволит сблизить кардиальную верхушку и переднюю стенку грудной клетки, таким образом, четырехмерное изображение органа получится более подробным.
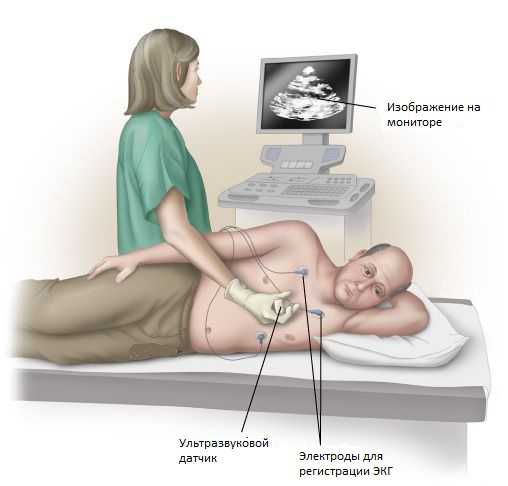
Такое обследование нуждается в технически сложном и высококачественном оборудовании. Перед прикреплением датчиков врач наносит гель на кожу. Специальные датчики располагаются в разных позициях, что позволит визуализировать все отделы сердца, оценить его работу, изменение структур и клапанного аппарата, измерить параметры.
Датчики издают ультразвуковые колебания, передающиеся в тело человека. Процедура не причиняет даже малейшего дискомфорта. Видоизмененные акустические волны возвращаются к аппарату через те же датчики. На этом уровне они преобразовываются в электрические сигналы, обрабатываемые аппаратом-эхокардиографом.
Изменение типа волны от ультразвукового датчика связано с переменами в тканях, изменении их структуры. Специалист получает четкую картинку органа на экране монитора, по окончании исследования больному предоставляется расшифровка.
Иначе проводится транспищеводная манипуляция. Необходимость в ней возникает тогда, когда прохождению акустических волн мешают некоторые «преграды». Это может быть подкожно-жировая клетчатка, кости грудной клетки, мышцы или ткань легких.
Чреспищеводная эхокардиография существует в трехмерном варианте, при этом датчик вводят через пищевод. Анатомия этой области (примыкание пищевода к левому предсердию) дает возможность получить четкое изображение мелких анатомических структур.
Метод противопоказан при заболеваниях пищевода (стриктуры, варикозное расширение его венозного русла, воспаления, кровотечения или риск их развития во время манипуляции).
Обязательным перед чрезпищеводной Эхо-КГ является голодание в течение 6 часов. Специалист не задерживает датчик более, чем на 12 минут в зоне исследования.
Показатели и их параметры
После окончания исследования пациенту и лечащему врачу предоставляется расшифровка результатов.
Значения могут иметь возрастные особенности, а также различны показатели у мужчин и женщин.
Обязательными показателями считаются: параметры межжелудочковой перегородки, левого и правого отделов сердца, состояния перикарда и клапанного аппарата.
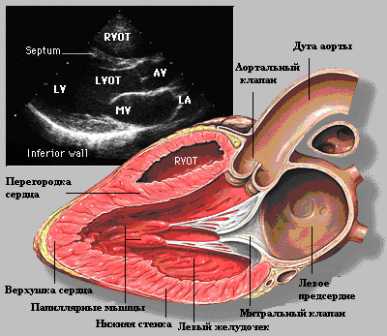
Норма для левого желудочка:
- Масса его миокарда колеблется у мужчин от 135 до 182 грамм, у женщин — от 95 до 141 грамма.
- Индекс массы миокарда левого желудочка: для мужчин от 71 до 94 грамм на м², у женщин от 71 до 80.
- Объем полости левого желудочка в состоянии покоя: у мужчин от 65 до 193 мл, для женщин от 59 до 136 мл, размер левого желудочка в покое от 4,6 до 5,7 см, во время сокращения норма от 3,1 до 4,3 см.
- Толщина стенок левого желудочка не превышает в норме 1,1 см повышение нагрузки ведет к гипертрофии мышечных волокон, когда толщина может достигать 1,4 см и более.
- Фракция выброса. Ее норма не ниже 55–60%. Это объем крови, который выбрасывает сердце при каждом сокращении. Снижение этого показателя говорит о сердечной недостаточности, явлениях застоя крови.
- Ударный объем. Норма от 60 до 100 мл тоже показывает, какой объем крови выбрасывается за одно сокращение.
Другие параметры:
- Толщина межжелудочковой перегородки от 10 до 15 мм в систолу и 6 – 11 мм в диастолу.
- Диаметр просвета аорты от 18 до 35 мм в норме.
- Толщина стенки правого желудочка от 3 до 5 мм.
Процедура длится не более 20 минут, все данные о пациенте и параметрах его сердца сохраняются в электронном виде, на руки дается расшифровка, понятная для кардиолога. Надежность методики достигает 90%, то есть уже на ранних стадиях можно выявить заболевание и начать адекватное лечение.
heal-cardio.ru
Для чего проводится ЭхоКГ
ЭхоКГ применяется для того, чтобы выявить изменения в структуре тканей сердечной мышцы, дистрофические процессы, пороки развития и заболевания этого органа.
Подобное исследование проводится беременным женщинам при подозрении на патологии развития плода, признаках задержки развития, наличия у женщины эпилепсии, сахарного диабета, эндокринных нарушений.
Показаниями к эхокардиографии могут быть симптомы пороков сердца, при подозрении на инфаркт миокарда, аневризму аорты, воспалительные заболевания, новообразования любой этиологии.
УЗИ сердца нужно обязательно провести, если наблюдаются такие симптомы:
- загрудинные боли;
- слабость во время физической нагрузки и независимо от нее;
- учащенное сердцебиение:
- перебои в сердечном ритме;
- отеки рук и ног;
- осложнения после гриппа, ОРВИ, ангины, ревматизма;
- артериальная гипертензия.
Обследование можно пройти по направлению кардиолога и по собственному желанию. Противопоказаний к его проведению нет. Специальная подготовка к УЗИ сердца не проводится, достаточно успокоиться и постараться сохранять уравновешенное состояние.
Специалист во время исследования оценивает следующие параметры:
- состояние миокарда в фазу систолы и диастолы (сокращения и расслабления);
- размеры сердечных камер, их структура и толщина стенок;
- состояние перикарда и наличие экссудата в сердечной сумке;
- функционирование и структура артериального и венозного клапанов;
- наличие тромбов, новообразований;
- наличие последствий инфекционных заболеваний, воспалительного процесса, шумов в сердце.
Обработка результатов чаще всего проводится при помощи компьютерной программы.
Больше подробностей об этой методике исследования рассказано в этом видео:
Нормальные показатели у взрослых и новорожденных детей
Невозможно определить единые стандарты нормы состояния сердечной мышцы для мужчин и женщин, для взрослых и детей разного возраста, для молодых и пожилых пациентов. Приведенные ниже показатели – средние значения, в каждом случае могут быть небольшие расхождения.
| Показатели | У взрослых | У новорожденных детей |
| Толщина стенки левого желудочка в фазе систолы | 10 – 16 мм | 4 – 5 мм |
| То же – в диастолу | 8 — 11 мм | 3 – 4 мм |
| Толщина стенки правого желудочка | 3 – 5 мм | |
| Толщина межжелудочковой перегородки в фазе систолы | 10 – 15 мм | 4 – 8 мм |
| То же – в диастолу | 6 – 11 мм | 3 – 5 мм |
| Диаметр аорты | 18 – 35 мм | |
| Фракция выброса левого желудочка | Более 50% | 66 – 76% |
| ЧСС | 70 — 75 | 120 — 140 |
| Масса миокарда | 90 – 140 г — у женщин 130 – 180 г – у мужчин |
Аортальный клапан у взрослых должен открываться на 1,5 и более сантиметров, площадь открытия митрального клапана составляет у взрослых – 4 кв.см. Объем экссудата (жидкости) в сердечной сумке не должен превышать 30 кв.мл.
Отхождения от нормы и принципы расшифровки результатов
В результате эхокардиографии можно обнаружить такие патологии развития и функционирования сердечной мышцы и сопутствующие им заболевания:
- сердечная недостаточность;
- замедление, ускорение или перебои сердечного ритма (тахикардия, брадикардия);
- предынфарктное состояние, перенесенный инфаркт;
- артериальная гипертензия;
- вегето–сосудистая дистония;
- воспалительные заболевания: миокардит сердца, эндокардит, экссудативный или констриктивный перикардит;
- кардиомипатия;
- признаки стенокардии;
- пороки сердца.
Протокол обследования заполняется специалистом, проводящим УЗИ сердца. Параметры функционирования сердечной мышцы в этом документе указаны в двух значениях – норма и показатели обследуемого. В протоколе могут встретиться сокращения, непонятные пациенту:

- ММЛЖ – масса левого желудочка;
- ИММЛЖ – индекс массы;
- КДР – конечный диастолический размер;
- ДО – длинная ось;
- КО – короткая ось;
- ЛП – левое предсердие;
- ПП – правое предсердие;
- ФВ – фракция выброса;
- МК – митральный клапан;
- АК – аортальный клапан;
- ДМ – движение миокарда;
- ДР – диастолический размер;
- УО – ударный объем (количество крови, которое за одно сокращение выбрасывает левый желудочек;
- ТММЖПд – толщина миокарда межжелудочковой перегородки в фазу диастолы;
- ТММЖПс – то же, в фазу систолы.
oserdce.com
Нормальное значение (нормокинез) амплитуды межжелудочковой перегородки находятся в пределах 0,5—0,8 см, задней стенки ЛЖ — 0,9—1,4 см. Гипокинез представляет собой уменьшение амплитуды движения, акинез — отсутствие амплитуды, дискинез — движения стенок с отрицательным знаком, гиперкинез — амплитуда превышает показатели нормокинеза.
Асинхронное движение стенок левого желудочка представляет собой систолическое движение одной из стенок, не синхронное с движением другой стенки к центру левого желудочка (нарушение внутрижелудочковой проводимости, наличие дополнительных путей проведения, мерцательная аритмия, искусственный водитель ритма).
Доплерэхокардиография также позволяет оценивать состояние ЛЖ. (Доплеровское измерение ударного объема ЛЖ.) Этот метод основан на измерении интеграла линейной скорости кровотока и площади сечения сосуда в месте определения кровотока.
Измеряют внутренний диаметр корня аорты в первой половине фазы систолы и определяют площадь ее поперечного сечения (ППС):
ППС = 4.
Затем планиметрически определяется интегральная скорость потока. Умножение этой величины на площадь сечения аорты дает ударный объем. Произведение ударного объема ЛЖ и ЧСС представляет собой минутный объем кровотока. Использование данной формулы некорректно при наличии аортального порока.
Диастолическая функция левого желудочка. Определяется двумя свойствами миокарда — релаксацией и ригидностью. С клинической точки зрения диастола — это период, продолжающийся от момента закрытия сторон аортального клапана до возникновения первого тона сердца.
Гемодинамически диастолу можно разделить на четыре фазы:
- изоволюмического расслабления (от момента закрытия створок аортального клапана до начала трансмитрального кровотока);
- фазу быстрого наполнения;
- фазу медленного наполнения (диастазис);
- систолу предсердий.
Диастолическая дисфункция может возникнуть при изолированных нарушениях любой из фаз и при их сочетании.
www.medkurs.ru
Нормокинез сердца что это такое
Наш организм устроен таким образом, что повредив один орган, страдает целая система, в итоге это влечет за собой общую истощаемость организма. Основным органом в жизнедеятельности человека является сердце, которое состоит из трех основных прослоек. Одной из самых важных и восприимчивой к повреждениям считается миокард. Данный слой — это мышечная ткань, которая состоит из поперечных волокон. Именно эта особенность позволяет сердцу работать в разы быстрее и эффективнее. Одной из основных функций является сократительная способность миокарда, которая может со временем понижаться. Именно причины и последствия данной физиологии и следует тщательно рассмотреть.
Сократительная способность сердечной мышцы снижается при ишемии сердца или инфаркте миокарда
Необходимо сказать, что наш сердечный орган имеет достаточно высокий потенциал в том плане, что может увеличивать при надобности кровообращение. Таким образом, это может происходить при обычных занятиях спортом, либо же при тяжелом физическом труде. Кстати, если говорить о потенциальных возможностях сердца, то объем кровообращения может увеличиться до 6-ти раз. Но, бывает такое, что сократимость миокарда падает по различным причинам, это уже говорит о его пониженных возможностях, которые следует вовремя диагностировать и принять необходимые меры.
Причины снижения
Для тех, кто не знает, следует сказать, что функции миокарда сердца представляют целый алгоритм работы, который не нарушается ни в коем случае. Благодаря возбуждаемости клеток, сократимости сердечных стенок и проводимости кровотока , наши кровеносные сосуды получают порцию полезных веществ, которая необходима для полноценной работоспособности. Сократительная способность миокарда считается удовлетворительной тогда, когда его активность повышается с увеличением физических нагрузок. Именно тогда можно говорить о полноценном здоровье, если же этого не происходит, следует разобраться сначала в причинах данного процесса.
Важно знать, что сниженная сократимость мышечной ткани может быть из-за следующих проблем со здоровьем:
- авитаминоз,
- миокардит,
- кардиосклероз,
- гипертиреоз,
- повышение обмена веществ,
- атеросклероз и др.
Итак, причин для снижения сократимости мышечной ткани может быть масса, но главной является одна. При длительной физической нагрузке, наш организм может не дополучать не только необходимую порцию кислорода, но и то количество полезных веществ, которое необходимо для жизнедеятельности организма, и из которых вырабатывается энергия. В таких случаях, в первую очередь используются внутренние запасы, которые всегда имеются в организме. Стоит сказать, что данных запасов надолго не хватает, и когда они исчерпываются, в организме происходит необратимый процесс, вследствие чего повреждаются кардиомиоциты (это клетки, из которых состоит миокард), а сама мышечная ткань теряет свою сократительную способность.
Помимо факта повышенных физических нагрузок, сниженная сократимость миокарда левого желудочка может возникнуть как следствие следующих осложнений:
- серьезное поражение головного мозга,
- следствие неудачного оперативного вмешательства,
- болезни, связанные с сердцем, например, ишемия,
- после инфаркта миокарда,
- следствие токсического воздействия на мышечную ткань.
Необходимо сказать, что данное осложнение может очень сильно испортить качество жизни человека. Помимо общего ухудшения здоровья человека, оно может спровоцировать сердечную недостаточность, что не является хорошим признаком. Необходимо уточнить, что сократительная способность миокарда должна быть сохранена при любых обстоятельствах. Для этого следует ограничить себя в переутомлении при длительных физических нагрузках.
Одними из самых приметных являются следующие признаки сниженной сократимости:
- быстрая утомляемость,
- общая слабость организма,
- быстрый набор веса,
- учащенное дыхание,
- отеки,
- приступы ночного удушья.
Диагностирование снижения сократительной способности
При первых же вышеуказанных признаках следует обратиться к специалисту, ни в коем случае нельзя заниматься самолечением, либо игнорировать данную проблему, так как последствия могут быть плачевными. Зачастую, чтобы определить сократимость миокарда левого желудочка которая может быть удовлетворительной, либо же сниженной, проводится обычное ЭКГ, плюс эхокардиография.
ЭхоКГ миокарда позволяет измерить объем левого желудочка сердца в систолу и диастолу
Бывает, что после проведения ЭКГ нет возможности поставить точный диагноз, тогда пациенту назначают Холтеровский мониторинг. Данный метод позволяет сделать более точное заключение, с помощью постоянного наблюдения электрокардиографа.
Помимо вышеуказанных методов, применяются следующие:
- ультразвуковое исследование (УЗИ),
- биохимический анализ крови,
- контроль артериального давления.
Способы лечения
Для того чтобы понять, каким образом проводить лечение, для начала следует провести квалифицированную диагностику, которая определит степень и форму недуга. Например, глобальная сократимость миокарда левого желудочка должна устраняться с помощью классических методов лечения. В подобных случаях специалисты рекомендуют пропить медикаменты, которые способствуют улучшению микроциркуляции крови. Плюс к данному курсу прописывают препараты, с помощью которых есть возможность улучшить обмен веществ в сердечном органе.
Читайте также: Отек языка причины и лечение
Назначаются лекарственные вещества регулирующие обмен веществ в сердце и улучшающие микроциркуляцию крови
Конечно же, для того чтобы терапия имело должный результат, следует избавиться от основного заболевания, которым был вызван недуг. Кроме того, если дело касается спортсменов, либо людей с повышенной физической загруженностью, то здесь для начала можно обойтись специальным режимом, который ограничивает физические нагрузки и рекомендации проведения дневного отдыха. В более тяжелых формах в течение 2-3 дней назначается постельный режим . Стоит сказать, что данное нарушение легко поддается коррекции, если вовремя провести диагностические мероприятия.
Источник: sosudiveny.ru

Что такое сократимость миокарда?
Человеческое сердце обладает огромным потенциалом, ведь оно способно в разы увеличивать объемы кровообращения – до пяти-шести раз. Подобный эффект достигается при помощи увеличения частоты сердечных сокращений либо объемов перекачиваемой крови. Как раз сократительная способность сердечной мышцы (миокарда) дает возможность сердцу с высокой точностью адаптироваться к состоянию человека, увеличивать скорость перекачки крови (или ее объем) при возрастании нагрузок. Благодаря такой способности все органы и клеточки организма получают достаточное количество питательных элементов, соответственно, могут работать правильно и бесперебойно.
В определенных случаях доктора оценивают сократимость миокарда. Такое исследование может показать, что даже при усилении физической нагрузки сердце не способно повышать свою активность либо делает это не особенно эффективно. В подобных случаях требуется уделить особенное внимание здоровью данного органа и его деятельности, и исключить возможность развития некоторых патологических состояний.
О чем говорит снижение сократимости миокарда
Пониженная сократительная способность миокарда может объясняться самыми разными причинами. Одна из самых основных – это чрезмерные перегрузки. К примеру, если спортсмены подолгу подвергают себя чрезмерной физической нагрузке, которая истощает организм, со временем у них может возникнуть снижение сократительных функций миокарда. Подобная проблема обусловлена дефицитным поступлением кислорода, а также питательных элементов к сердечной мышце, из-за чего она не может вырабатывать должное количество энергии. Однако даже при сильной физической нагрузке сократительные способности миокарда могут сохраняться, что объясняется использованием им наличествующих внутренних ресурсов накопленной энергии.
Однако спустя некоторый период времени такие запасные возможности будут полностью исчерпаны, сбои в деятельности сердца станут более явными, и станут проявляться характерными симптомами. В этом случае никак не обойтись без дополнительного обследования, приема энергетических медикаментов, активизирующих деятельность сердца, а также обмен веществ в нем.
Снижение сократительной способности сердечной мышцы также может быть спровоцировано рядом заболеваний, среди которых травматическое поражение головного мозга и острый инфаркт миокарда. Кроме того данное нарушение вызывается ишемической болезнью, оперативными вмешательствами и токсическим воздействием на сердечную мышцу. Также сократительная способность страдает и в том случае, если человек подвержен атеросклерозу либо кардиосклерозу. Иногда причинной сниженной сократимости миокарда становится авитаминоз либо миокардит. Коррекция авитаминоза осуществляется довольно просто – лишь путем восстановления правильного и сбалансированного питания. В прочих случаях требуется более серьезное лечение.
Как же выявить снижение сократимости миокарда?
Для получения максимально полной информации о состоянии своего здоровья, следует пройти полное обследование. Снижение сократительной способности миокарда либо удовлетворительная картина такой функции становится заметной после осуществления ЭКГ, а также эхокардиографии. В том случае, если результаты таких исследований являются неоднозначными, пациенту советуют провести Холтеровский мониторинг. Такое исследование представляет собой постоянную регистрацию показателей деятельности сердца с использованием портативного электрокардиографа, который крепится на одежду. Так у докторов есть возможность получить максимально точную картину о состоянии здоровья и поставить верный диагноз.
Также для диагностики может проводиться УЗИ сердца, которое помогает с большей точностью осуществить оценку деятельности данного органа, его функциональные особенности, а также обнаружить нарушения, если они присутствуют.
Что такое нормокинез?
При обследовании сердца пациента доктор в обязательном порядке проводит сравнение должных показателей его деятельности, которые и называются нормокинезом сократимости миокарда, с полученными после диагностики данными.
В том случае, если человека интересуют критерии нормальности работы миокарда, — их может объяснить лишь врач. При этом речь идет не о постоянных цифрах, которые принято считать нормой, а о том, как соотносится состояние пациента (физическое, эмоциональное) с показателями сократительных способностей сердечной мышцы на данном этапе.
Таким образом, сократительная способность миокарда – это достаточно важная характеристика, позволяющая сделать выводы о состоянии сердечной мышцы и заподозрить наличие каких-то нарушений.
Источник: www.lovehealthru.ru

text-align:center,line-height:normal»> ФУНКЦИОНАЛЬНАЯ МОРФОЛОГИЯ КАРДИОМИОЦИТОВ ПРИ ИШЕМИЧЕСКОЙ КАРДИОМИОПАТИИ И НАРУШЕНИЕ ИХ СОКРАТИТЕЛЬНОЙ СПОСОБНОСТИ
text-align:right,line-height:normal»> Агаб Алена Владимировна
text-align:right,line-height:normal»> студент, медико-биологический факультет, СибГМУ, г. Томск
Читайте также: Гиподинамия – что это такое?
text-align:right,line-height:normal»> Крат Сергей Михайлович
text-align:right,line-height:normal»> студент, медико-биологический факультет, СибГМУ, г. Томск
text-align:right,line-height:normal»> Казаков Виталий Анатольевич
text-align:right,line-height:normal»> научный руководитель, д-р мед. наук, профессор кафедры морфологии и обще патологии Сибирского Государственного медицинского университета, г. Томск
justify,text-indent:1.0cm,line-height:150%»> Ишемическая кардиомиопатия (ИКМП) — это одно из самых распространенных заболеваний, в основе которого – постинфарктное ремоделирование желудочка, сопровождающееся симптомами сердечной недостаточности. Лечение ИКМП на сегодняшний день затруднено, и даже наиболее эффективный хирургический его вариант в 14—40 % имеет неблагоприятный прогноз — повторное ремоделирование левого желудочка. Диагностические критерии, которые позволят на дооперационном этапе судить о результатах операции, не были найдены. ИКМП характеризуется значительным нарушением сократительной способности миокарда вследствие хронической ишемии миокарда. Выделяют три степени нарушения локальной сократимости: гипокинезия (снижение амплитуды движения внутрь
Целью данной работы явилась оценка изменений диаметра кардиомиоцитов и удельного объема паренхимы миокарда в различных его отделах с разным характером кинеза стенок ЛЖ.
justify,text-indent:1.0cm,line-height:150%»> Объектом исследования стали 15 больных ИКМП мужского пола (45—60 лет) с инфарктами миокарда в анамнезе. В ходе аортокоронарного шунтирования с эндокардэктомией и вентрикулопластикой по Дору были получены биопсии из четырех участков левого желудочка, удаленных от очага инфаркта: передней, задней, боковой стенок и межжелудочковой перегородки (МЖП) со стороны ЛЖ. Клиническими критериями отбора пациентов, включенных в настоящее исследование, являлись следующие параметры: конечно-диастолический индекс (КДИ) ЛЖ > 90 мл/м 2 поверхности тела, конечно-систолический индекс (КСИ) ЛЖ > 70 мл/м 2 поверхности тела, конечно-диастолическое давление (КДД) ЛЖ > 30 мм рт. ст., фракция выброса (ФВ) ЛЖ
Гистологические препараты, окрашенные гематоксилином — эозином [2], изучались с помощью обычной световой микроскопии. Подсчет диаметра кардиомиоцитов проводили в 5—7 случайных полях зрения каждого среза с помощью программ обработки графических изображений. За единичный объем принимали 1 мм 3 ткани [1].
justify,text-indent:1.0cm,line-height:150%»> Гистологическое исследование интраоперационных биопсий, взятых из различных участков ЛЖ, показало, что в зонах акинеза и дискинеза миокарда преобладал фиброз с неупорядоченными коллагеновыми волокнами, а кардиомиоциты находились в состоянии глубокой дистрофии. Отмечалось нарушение нормальной ориентации кардиомиоцитов, встречались «звездчатые» кардиомиоциты.
justify,text-indent:1.0cm,line-height:150%»> В зонах нормокинеза в миокарде ЛЖ фиброз был выражен в меньшей степени, а большинство кардиомиоцитов находилось в состоянии гипертрофии. По данным эхокардиографического исследования и радиоизотопных методов исследования количество сосудов в миокарде было максимально именно в зонах нормокинеза
justify,text-indent:1.0cm,line-height:150%»> Миокард ЛЖ из зон гипокинеза по соотношению паренхимы и стромы имел промежуточное положение между акинетичными (дискинетичными) участками миокарда и участками ЛЖ с нормальным кинезом стенок. В зонах гипокинеза чаще отмечалась волнообразная деформация сердечных мышечных волокон, встречались кардиомиоциты с выраженными признаками гибернации.
text-align:center,line-height:150%»> 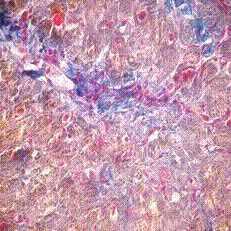
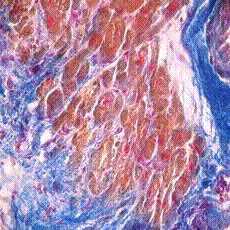
text-align:center,line-height:normal»> Рисунок 1. Дискинез Акинез, Окр. по методу Маллори. Ув. 250
text-align:center,line-height:150%»> 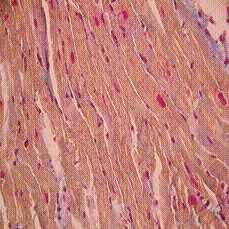

text-align:center,line-height:normal»> Рисунок 2. Нормокинез Гипокинез, Окр. по методу Маллори. Ув. 250
justify,text-indent:1.0cm,line-height:150%»> По данным эхокардиографического исследования, независимо от зоны предшествующего инфаркта, миокард боковой стенки ЛЖ являлся зоной нормо- (46,2 %) или гипокинеза (53,8 %). В задней стенке ЛЖ наблюдался в основном гипокинез (76,9 %), в передней стенке — дискинез (100 %), в МЖП (межжелудочковая перегородка) — акинез (76,9 %). При помощи критерия χ 2 была установлена статистически достоверная взаимосвязь между структурой миокарда по данным биопсии в стенке ЛЖ и степенью нарушения локальной сократимости в нем (V=86,8, p
Удельный объем паренхимы составил 0,54±0,16 мм 3 /мм 3 в боковой стенке, 0,48±0,17 мм 3 /мм 3 в задней стенке, 0,50±0,12 мм 3 /мм 3 в МЖП, 0,52±0,16 мм 3 /мм 3 в передней, и в УПП — 0,49±0,12 мм 3 /мм 3 .
justify,text-indent:1.0cm,line-height:150%»> Удельный объем паренхимы составил 0,48±0,11 мм 3 /мм3 при акинезе, 0,51±0,16 мм 3 /мм 3 при дискинезе, 0,54 ±0,07 мм 3 /мм 3 при нормокинезе, а при гипокинезе — 0,52±0,19 мм 3 /мм 3 .
justify,text-indent:1.0cm,line-height:150%»> Диаметр кардиомиоцитов составил 27,8 (25,3—29,1) в боковой стенке, 26,7 (24,0—29,1) в задней, 25,1 (21,5—31,0) в МЖП, в передней стенке — 27,0 (26,4—32,4), а в УПП (ушке правого предсердия) — 18,8 (18,4—20,1).
text-align:center,line-height:normal»> Проверка достоверности отличия диаметра кардиомиоцитов в различных участках ЛЖ и УПП
Источник: sibac.info

При ультразвуковом исследовании сердца верификация зон локального гипо- или акинеза миокарда левого желудочка всегда ставит перед лечащим врачом задачу установления причины данного эхокардиографического феномена. В большинстве случаев это не представляет особых сложностей, поскольку, например, при перенесенном остром инфаркте миокарда у пациента будет соответствующий анамнез, подкрепленный выписным эпикризом, электрокардиограммами. Кроме того, иногда провоцирование локального гипокинеза есть целевая задача диагностики (стрессэхокардиография). Однако встречаются ситуации, когда обнаружение зон локального нарушения сократимости миокарда является случайной находкой при ЭХО-исследовании. Причем такой пациент может быть как субъективно здоровым, так и, например, иметь клинические признаки сердечной недостаточности.
При абстрагировании от конкретной клинической ситуации в первую очередь представляются три заболевания, могущих осложниться локальным нарушением сократимости миокарда:
— инфаркт миокарда в рамках ИБС,
Инфаркт миокарда на фоне стенозирующего атеросклероза венечных артерий, безусловно, является ведущей причиной синдрома локального гипо- или акинеза. На его долю приходится не менее 90% всех случаев.
Миокардит, в качестве причины снижения локальной сократимости, следует всегда подозревать при инфаркте миокарде «на чистых коронарных артериях». Что интересно, у разных пациентов клинический дебют такого миокардита может быть полярным. В одном случае он не отличается от острого инфаркта миокарда: типичные острые ангинозные боли с характерной ЭКГ-динамикой. В другом случае заболевание манифестирует с симптомов сердечной недостаточности — при УЗИ сердца выявляется локальный гипо- акинез или диффузный гипокинез. Объединяет их одно: при коронарографии артерии интактны.
Следует оговориться, что встречаются редкие случаи, когда тромботическая окклюзия дистального сегмента коронарной артерии сложно визуализируется в силу малого диаметра артерии. Мы не раз такое наблюдали стационаре. В таком случае повторный осмотр коронарограмм, в том числе коллегиально, помогает установить место тромбоза. Таким образом, теоретически существует небольшая вероятность ошибки. Однако, повторюсь, инфаркт миокарда «на чистых артериях» в абсолютном большинстве случаев говорит об одном: атеросклероза венечных артерий нет.
Ушиб сердца в качестве причины локального нарушения сократимости встречается очень редко. Как правило, при ушибе сердца ЭКГ-изменения ограничиваются «мелкоочаговыми изменениями в пределах зубца Т», а по эхокардиографическим критериям кинез стенок левого желудочка остается правильным. Впрочем, гипотетически возможно все. Очевидно, что наличие соответствующего анамнеза (травма грудной клетки) должно быть обязательным. Практически всегда ушибу подвергается только передняя стенка левого желудочка.
Обозначу еще несколько клинических казусов, могущих проявляться локальным гипокинезом на «чистых артериях»:
— аритмогенная дисплазия правого желудочка с переходом на левый желудочек,
— инфаркт миокарда на фоне аномального развития коронарных артерий,
Перечисленные выше заболевания объединяет один важнейший клинико-морфологический феномен: локальная миокардиальная дисфункция обусловлена грубыми дистрофическими процессами в кардиомиоцитах: от необратимых (некроз при инфаркте миокарда), до потенциально обратимых (при алкогольной кардиомиопатии) или транзиторных (при кардиомиопатии Такоцубо). Иначе говоря, локальное нарушение сократимости миокарда вызвано объективными изменениями гисто-химических процессов в нем.
К другой группе причин синдрома локального гипо- акинеза миокарда левого желудочка относятся клинически ситуации, когда нарушение сократимости обусловлено не дисфункцией кардиомиоцитов, а иными мотивами. Поговорим о них.
2. Блокада левой ножки пучка Гиса является распространенной причиной локального гипо- акинеза миокарда левого желудочка. Страдает, главным образом, сократительная функция МЖП. Правило такового: чем шире комплекс QRS при блокаде ЛНПГ, тем выше вероятность выявления нарушения сократимости МЖП при ЭХО. Нарушение сократимости МЖП при блокаде ЛНПГ может варьировать от от гипо- акинеза, до дискинеза. Следствием нарушения распространения электрического импульса при блокаде ЛНПГ является преждевременное сокращение МЖП (в конце периода изгнания — то есть при закрытом аортальном клапане), когда остальной левожелудочковый миокард еще не сократился. Кроме этого, асинхронизм сокращения сегментов МЖП и остальной части левого желудочка приводит к растяжению МЖП, что не способствует полноценной систоле. Основная масса левого желудочка сокращается в момент, когда МЖП уже расслабленна.
3. Синдром WPW при расположении дополнительного пути в боковой стенке правого желудочка.
Чем больше возбуждение желудочков «зависимо» от пучка Кента, тем сильнее нарушается нормальная геометрия сокращения желудочков. Асинхронизм в сокращении разных сегментов правого и левого желудочков может привести к гипо- или дискинезу межжелудочковой перегородки и (или) передней стенки левого желудочка. Впрочем, нарушения локальной сократимости при синдроме WPW встречаются не так часто, как при блокаде ЛНПГ, даже при правосептальном пучке Кента.
4. Правожелудочковая стимуляция сердца (особенно верхушечная) при имплантированном электрокардиостимуляторе. Причины те же, что и при блокаде ЛНПГ — выраженная диссинхрония сокращения между правым и левым желудочком, которая приводит к неединовременному сокращению соответствующих сегментов. Как и в перечисленных выше случаях, «страдает» МЖП — нарушение сократимости именно ее чаще обнаруживают при ЭХО у больных с ЭКС.
Таким образом, самый поверхностный анализ показывает, что причины синдрома локального нарушения сократимости миокарда, выявляемого при эхокардиографическом исследовании, весьма разнообразны и требуют всестороннего клинического осмысления.
Гипо- акинез нижней стенки левого желудочка в абсолютном большинстве случае указывает на перенесенный инфаркт миокарда или миокардит. Сложнее интерпретировать нарушения локальной сократимости передней стенки левого желудочка и особенно МЖП — причин гораздо больше.
Оценивайте клинико-эхокардиографическую ситуацию комплексно, во всём её разнообразии. Успехов в диагностике!
Источник: ag-eremeev.ru
Сократимость миокарда нормокинез
Нормальное значение (нормокинез) амплитуды межжелудочковой перегородки находятся в пределах 0,5—0,8 см, задней стенки ЛЖ — 0,9—1,4 см.
Оглавление:
Гипокинез представляет собой уменьшение амплитуды движения, акинез — отсутствие амплитуды, дискинез — движения стенок с отрицательным знаком, гиперкинез — амплитуда превышает показатели нормокинеза.
Асинхронное движение стенок левого желудочка представляет собой систолическое движение одной из стенок, не синхронное с движением другой стенки к центру левого желудочка (нарушение внутрижелудочковой проводимости, наличие дополнительных путей проведения, мерцательная аритмия, искусственный водитель ритма).
Доплерэхокардиография также позволяет оценивать состояние ЛЖ. (Доплеровское измерение ударного объема ЛЖ.) Этот метод основан на измерении интеграла линейной скорости кровотока и площади сечения сосуда в месте определения кровотока.
Измеряют внутренний диаметр корня аорты в первой половине фазы систолы и определяют площадь ее поперечного сечения (ППС):
Затем планиметрически определяется интегральная скорость потока. Умножение этой величины на площадь сечения аорты дает ударный объем. Произведение ударного объема ЛЖ и ЧСС представляет собой минутный объем кровотока. Использование данной формулы некорректно при наличии аортального порока.
Диастолическая функция левого желудочка. Определяется двумя свойствами миокарда — релаксацией и ригидностью. С клинической точки зрения диастола — это период, продолжающийся от момента закрытия сторон аортального клапана до возникновения первого тона сердца.Гемодинамически диастолу можно разделить на четыре фазы:
- изоволюмического расслабления (от момента закрытия створок аортального клапана до начала трансмитрального кровотока);
- фазу быстрого наполнения;
- фазу медленного наполнения (диастазис);
- систолу предсердий.
Диастолическая дисфункция может возникнуть при изолированных нарушениях любой из фаз и при их сочетании.
Сократительная способность миокарда
Сердечная мышца обладает способностью при необходимости увеличить объем кровообращения в 3-6 раз. Это может быть достигнуто за счет увеличения количества сердечных сокращений. Если при увеличении нагрузки не увеличивается объем кровообращения, говорят о снижении сократительной способности миокарда.
Причины снижения сократительной способности
Сократительная способность миокарда снижается при нарушении обменных процессов в сердце. Причиной снижения сократительной способности является физическое перенапряжение человека в течение длительного периода времени. При нарушении притока кислорода во время физической нагрузки к кардиомиоцитам снижается не только приток кислорода, но и веществ, из которых синтезируется энергия, поэтому сердце некоторое время работает за счет внутренних запасов энергии клеток. Когда они исчерпываются, происходит необратимое повреждение кардиомиоцитов, а способность миокарда сокращаться значительно снижается.
Также снижение сократительной способности миокарда может произойти:
- при тяжелой травме головного мозга;
- при остром инфаркте миокарда;
- во время операции на сердце;
- при ишемии миокарда;
- из-за тяжелого токсического воздействия на миокард.
Снижена сократительная способность миокарда может быть при авитаминозе, вследствие дегенеративных изменений миокарда при миокардите, при кардиосклерозе. Также нарушение сократительной способности может развиться при повышенном обмене веществ в организме при гипертиреозе.
Низкая сократительная способность миокарда лежит в основе целого ряда расстройств, которые приводят к развитию сердечной недостаточности. Сердечная недостаточность приводит к постепенному снижению качества жизни человека и может стать причиной его смерти. Первыми настораживающими симптомами сердечной недостаточности являются слабость и быстрая утомляемость. Больного постоянно беспокоят отеки, человек начинает быстро набирать вес (особенно, в области живота и бедер). Дыхание учащается, среди ночи могут возникать приступы удушья.
Нарушение сократительной способности характеризуется не таким сильным увеличением силы сокращения миокарда в ответ на увеличение венозного притока крови. Вследствие чего левый желудочек не опорожняется полностью. Степень снижения сократительной способности миокарда можно оценить только косвенно.
Диагностика
Снижение сократительной способности миокарда выявляется при помощи ЭКГ, суточного ЭКГ-мониторинга, ЭхоКГ, фрактального анализа сердечного ритма и функциональных проб. ЭхоКГ при исследовании сократительной способности миокарда позволяет измерить объем левого желудочка в систолу и диастолу, благодаря чему можно вычислить минутный объем крови. Также проводятся биохимический анализ крови и физиологическое тестирование, измерение артериального давления.
Для оценки сократительной способности миокарда рассчитывается эффективный сердечный выброс. Важным показателем состояния сердца является минутный объем крови.
Лечение
Для улучшения сократительной способности миокарда назначают препараты, улучшающие микроциркуляцию крови и лекарственные вещества, регулирующие обмен веществ в сердце. Для коррекции нарушенной сократительной способности миокарда больным назначается добутамин (у детей до 3-х лет этот препарат может вызвать тахикардию, которая проходит при прекращении введения этого препарата). При развитии нарушения сократительной способности вследствие ожога применяется добутамин в комбинации с катехоламинами (дофамин, эпинефрин). В случае возникновения нарушения обмена веществ из-за чрезмерных физических нагрузок у спортсменов применяются такие препараты:
- фосфокреатин;
- аспаркам, панангин, калия оротат;
- рибоксин;
- эссенциале, эссенциальные фосфолипиды;
- пчелиная пыльца и маточное молочко;
- антиоксиданты;
- седативные препараты (при бессоннице или нервном перевозбуждении);
- препараты железа (при сниженном уровне гемоглобина).
Улучшить сократительную способность миокарда можно, ограничив физическую и психическую активность больного. В большинстве случаев оказывается достаточным запретить тяжелые физические нагрузки и назначить больному обеденный 2-3 часовой отдых в постели. Чтобы функция сердца восстановилась, нужно выявить и пролечить основное заболевание. В тяжелых случаях может помочь постельный режим в течение 2-3 дней.
Выявление снижения сократительной способности миокарда на ранних стадиях и своевременная ее коррекция в большинстве случаев позволяет восстановить интенсивность сократительной способности и трудоспособность больного.
Сократимость миокарда: понятие, норма и нарушение, лечение пониженной
Сердечная мышца является самой выносливой в человеческом организме. Высокая работоспособность миокарда обусловлена рядом свойств клеток миокарда — кардиомиоцитов. К таким свойствам относятся автоматизм (способность самостоятельно генерировать электричество), проводимость (способность передавать электрические импульсы близлежащим мышечным волокнам в сердце) и сократимость — способность синхронно сокращаться в ответ на электрическое возбуждение.
В более глобальном понятии сократимостью называют способность сердечной мышцы в целом сокращаться с целью проталкивания крови в крупные магистральные артерии — в аорту и в легочной ствол. Обычно говорят о сократимости миокарда левого желудочка, так как именно он осуществляется самую большую работу по выталкиванию крови, и эта работа оценивается по фракции выброса и ударному объему, то есть по тому количеству крови, который выбрасывается в аорту с каждым сердечным циклом.
Биоэлектрические основы сократимости миокарда
цикл сокращения сердца
Сократительная способность всего миокарда зависит от биохимических особенностей в каждом отдельном мышечном волокне. Кардиомиоцит, как и любая клетка, имеет мембрану и внутренние структуры, в основном состоящие из сократительных белков. Эти белки (актин и миозин) могут сокращаться, но только в том случае, если через мембрану в клетку поступают ионы кальция. Далее следует каскад биохимических реакций, и в результате белковые молекулы в клетке сокращаются, словно пружинки, вызывая сокращение и самого кардиомиоцита. В свою очередь, поступление кальция в клетку через специальные ионные каналы возможно только в случае процессов реполяризации и деполяризации, то есть ионных токов натрия и калия через мембрану.
При каждом поступившем электрическом импульсе мембрана кардиомиоцита возбуждается, и активизируется ток ионов в клетку и из нее. Такие биоэлектрические процессы в миокарде возникают не одномоментно во всех отделах сердца, а поочередно — сначала возбуждаются и сокращаются предсердия, затем сами желудочки и межжелудочковая перегородка. Итогом всех процессов является синхронное, регулярное сокращение сердца с выбрасыванием определенного объема крови в аорту и далее по всему организму. Таким образом, миокард выполняет свою сократительную функцию.
Видео: подробнее о биохимии сократимости миокарда
Зачем нужно знать о сократимости миокарда?
Сердечная сократимость — это важнейшая способность, которая свидетельствует о здоровье самого сердца и всего организма в целом. В том случае, когда у человека сократимость миокарда в пределах нормы, беспокоиться ему не о чем, так как при полном отсутствии кардиологических жалоб можно с уверенностью заявить о том, что на данный момент с его сердечно-сосудистой системой все в порядке.
Если же врач заподозрил и с помощью обследования подтвердил, что у пациента нарушена или снижена сократимость миокарда, ему необходимо как можно скорее дообследоваться и начать лечение, если у него выявлено серьезное заболевание миокарда. О том, какие заболевания могут стать причиной нарушения сократимости миокарда, будет изложено ниже.
Сократимость миокарда по ЭКГ
Сократительная способность сердечной мышцы может быть оценена уже при проведении электрокардиограммы (ЭКГ), так как этот метод исследования позволяет зарегистрировать электрическую активность миокарда. При нормальной сократимости сердечный ритм на кардиограмме является синусовым и регулярным, а комплексы, отражающие сокращения предсердий и желудочков (PQRST), имеют правильный вид, без изменений отдельных зубцов. Также оценивается характер комплексов PQRST в разных отведениях (стандартных или грудных), и при изменениях в разных отведениях можно судить о нарушении сократимости соответствующих отделов левого желудочка (нижняя стенка, высоко-боковые отделы, передняя, перегородочная, верхушечно-боковая стенки ЛЖ). В связи с высокой информативностью и простотой в проведении ЭКГ является рутинным методом исследования, позволяющим своевременно определить те или иные нарушения в сократимости сердечной мышцы.
Сократимость миокарда по ЭхоКГ
ЭхоКГ (эхокардиоскопия), или УЗИ сердца, является золотым стандартом в исследовании сердца и его сократительной способности благодаря хорошей визуализации сердечных структур. Сократимость миокарда по УЗИ сердца оценивается исходя из качества отражения ультразвуковых волн, которые преобразуются в графическое изображение с помощью специальной аппаратуры.
фото: оценка сократимости миокарда на ЭхоКГ с нагрузкой
По УЗИ сердца в основном оценивается сократимость миокарда левого желудочка. Для того, чтобы выяснить, миокард сокращается полностью или частично, необходимо вычислить ряд показателей. Так, вычисляется суммарный индекс подвижности стенок (на основании анализа каждого сегмента стенки ЛЖ) — WMSI. Подвижность стенок ЛЖ определяется исходя из того, на какой процент увеличивается толщина стенок ЛЖ во время сердечного сокращения (во время систолы ЛЖ). Чем больше толщина стенки ЛЖ во время систолы, тем лучше сократимость данного сегмента. Каждому сегменту, исходя из толщины стенок миокарда ЛЖ, присваивается определенное количество баллов — для нормокинеза 1 балл, для гипокинезии — 2 балла, для тяжелой гипокинезии (вплоть до акинезии) — 3 балла, для дискинезии — 4 балла, для аневризмы — 5 баллов. Суммарный индекс рассчитывается как отношение суммы баллов для исследуемых сегментов к количеству визуализированных сегментов.
Нормальным считается суммарный индекс, равный 1. То есть если врач «посмотрел» по УЗИ три сегмента, и у каждого из них была нормальная сократимость (у каждого сегмента по 1 баллу), то суммарный индекс = 1 (норма, а сократительная способность миокарда удовлетворительная). Если же из трех визуализированных сегментов хотя бы у одного сократимость нарушена и оценена в 2-3 балла, то суммарный индекс = 5/3 = 1,66 (сократимость миокарда снижена). Таким образом, суммарный индекс должен быть не больше 1.
срезы сердечной мышцы на ЭхоКГ
В тех случаях, когда сократимость миокарда по УЗИ сердца в пределах нормы, но у пациента имеется ряд жалоб со стороны сердца (боли, одышка, отеки и др), пациенту показано проведение стресс-ЭХО-КГ, то есть УЗИ сердца, выполняемого после физической нагрузки (ходьба по беговой дорожке — тредмил, велоэргометрия, тест 6-минутной ходьбы). В случае патологии миокарда сократимость после нагрузки будет нарушена.
Сократимость сердца в норме и нарушения сократимости миокарда
О том, сохранена ли у пациента сократимость сердечной мышцы или нет, можно достоверно судить только после проведения УЗИ сердца. Так, на основании расчета суммарного индекса подвижности стенок, а также определения толщины стенки ЛЖ во время систолы, можно выявить нормальный тип сократимости или отклонения от нормы. Нормой считается утолщение исследуемых сегментов миокарда более 40%. Увеличение толщины миокарда на 10-30% свидетельствует о гипокинезии, а утолщение менее, чем на 10% от исходной толщины — о тяжелой гипокинезии.
Исходя из этого, можно выделить следующие понятия:
- Нормальный тип сократимости — все сегменты ЛЖ сокращаются в полную силу, регулярно и синхронно, сократительная способность миокарда сохранена,
- Гипокинезия — снижение локальной сократимости ЛЖ,
- Акинезия — полное отсутствие сокращения данного сегмента ЛЖ,
- Дискинезия — сокращение миокарда в исследуемом сегменте неправильное,
- Аневризма — «выпячивание» стенки ЛЖ, состоит из рубцовой ткани, полностью отсутствует способность к сокращениям.
Кроме данной классификации, выделяют нарушения глобальной или локальной сократимости. В первом случае миокард всех отделов сердца не в состоянии сократиться с такой силой, чтобы осуществить полноценный сердечный выброс. Во случае нарушения локальной сократимости миокарда снижается активность тех сегментов, которые непосредственно подвержены патологическим процессам и в которых визуализируются признаки дис-, гипо- или акинезии.
При каких заболеваниях встречаются нарушения сократимости миокарда?
графики изменения сократительной способности миокарда в различных ситуациях
Нарушения глобальной или локальной сократимости миокарда могут быть обусловлены заболеваниями, для которых характерно наличие воспалительных или некротических процессов в сердечной мышце, а также формирование рубцовой ткани вместо нормальных мышечных волокон. К категории патологических процессов, которые провоцируют нарушение локальной сократимости миокарда, относятся следующие:
- Гипоксия миокарда при ишемической болезни сердца,
- Некроз (гибель) кардиомиоцитов при остром инфаркте миокарда,
- Формирование рубца при постинфарктном кардиосклерозе и аневризме ЛЖ,
- Острый миокардит — воспаление сердечной мышцы, вызванное инфекционными агентами (бактерии, вирусы, грибки) или аутоиммунными процессами (системная красная волчанка, ревматоидный артрит и др),
- Постмиокардитический кардиосклероз,
- Дилатационный, гипертрофический и рестриктивный типы кардиомиопатии.
Кроме патологии непосредственно сердечной мышцы, к нарушению глобальной сократимости миокарда могут привести патологические процессы в полости перикарда (в наружной сердечной оболочке, или в сердечной сумке), которые мешают миокарду полноценно сокращаться и расслабляться — перикардит, тампонада сердца.
При остром инсульте, при травмах головного мозга также возможно кратковременное снижение сократительной способности кардиомиоцитов.
Из более безобидных причин снижения сократительной способности миокарда можно отметить авитаминоз, миокардиодистрофию (при общем истощении организма, при дистрофии, анемии), а также острые инфекционные заболевания.
Возможны ли клинические проявления нарушенной сократимости?
Изменения в сократимости миокарда не бывают изолированными, и, как правило, сопровождаются той или иной патологией миокарда. Поэтому из клинических симптомов у пациента отмечаются те, которые характерны для конкретной патологии. Так, при остром инфаркте миокарда отмечаются интенсивные боли в области сердца, при миокардите и кардиосклерозе — одышка, а при нарастающей систолической дисфункции ЛЖ — отеки. Часто встречаются нарушения сердечного ритма (чаще мерцательная аритмия и желудочковая экстрасистолия), а также синкопальные (обморочные) состояния, обусловленные низким сердечным выбросом, и, как следствие, малым притоком крови к головному мозгу.
Нужно ли лечить нарушения сократительной способности?
Лечение нарушенной сократимости сердечной мышцы является обязательным. Однако, при диагностике подобного состояния необходимо установить причину, приведшую к нарушению сократимости, и лечить это заболевание. На фоне своевременного, адекватного лечения причинного заболевания сократимость миокарда возвращается к нормальным показателям. Например, при лечении острого инфаркта миокарда зоны, подверженные акинезии или гипокинезии, начинают нормально выполнять свою сократительную функцию спустя 4-6 недель от момента развития инфаркта.
Возможны ли последствия?
Если говорить о том, каковы последствия данного состояния, то следует знать, что возможные осложнения обусловлены основным заболеванием. Они могут быть представлены внезапной сердечной смертью, отеком легких, кардиогенным шоком при инфаркте, острой сердечной недостаточностью при миокардите и т. д. Относительно прогноза нарушения локальной сократимости необходимо отметить, что зоны акинезии в участке некроза ухудшают прогноз при острой кардиологической патологии и увеличивают риск внезапной сердечной смерти в дальнейшем. Своевременное лечение причинного заболевания значительно улучшает прогноз, а выживаемость пациентов повышается.
Сократимость миокарда, нормокинез — что это
Коррекция авитаминоза осуществляется довольно просто – лишь путем восстановления правильного и сбалансированного питания. В прочих случаях требуется более серьезное лечение.
В том случае, если результаты таких исследований являются неоднозначными, пациенту советуют провести Холтеровский мониторинг. Такое исследование представляет собой постоянную регистрацию показателей деятельности сердца с использованием портативного электрокардиографа, который крепится на одежду. Так у докторов есть возможность получить максимально точную картину о состоянии здоровья и поставить верный диагноз.
О чем расскажет сократительная способность миокарда
Способность миокарда к сокращению (инотропная функция) обеспечивает главное предназначение сердца – перекачивание крови. Она поддерживается за счет нормальных обменных процессов в миокарде, достаточного поступления питательных веществ и кислорода. Если происходит сбой одного из этих звеньев или нарушается нервная, гормональная регуляция сокращений, проводимость электрических импульсов, то сократимость падает, приводя к сердечной недостаточности.
Что означает снижение, повышение сократительной способности миокарда
При недостаточном поступлении энергии в миокард или обменных нарушениях организм пытается компенсировать их за счет двух основных процессов – увеличения частоты и силы сердечных сокращений. Поэтому начальные стадии болезней сердца могут протекать с повышенной сократительной способностью. При этом возрастает величина выброса крови из желудочков.
Увеличение частоты сердечных сокращений
Возможность увеличения силы сокращений в первую очередь обеспечивается гипертрофией миокарда. В мышечных клетках возрастает образование белка, повышается скорость окислительных процессов. Рост массы сердца ощутимо опережает разрастание артерий и нервных волокон. Результатом этого становится недостаточное поступление импульсов в гипертрофированный миокард, а слабое питание кровью еще больше усугубляет ишемические нарушения.
После исчерпания процессов самоподдержания кровообращения сердечная мышца слабеет, ее возможность реагировать на повышение физической нагрузки уменьшается, поэтому возникает недостаточность насосной функции. Со временем, на фоне полной декомпенсации, симптомы сниженной сократительной способности проявляются даже в состоянии покоя.
А здесь подробнее об осложнениях инфаркта миокарда.
Функция сохранена – показатель нормы?
Не всегда степень недостаточности кровообращения проявляется только снижением сердечного выброса. В клинической практике имеются случаи прогрессирования заболеваний сердца при нормальном показателе сократительной способности, а также резком снижении инотропной функции у лиц со стертыми проявлениями.
Причиной такого явления считается то, что даже при существенном нарушении сократимости желудочек может продолжать поддерживать практически нормальный объем крови, поступающий в артерии. Это происходит благодаря закону Франка-Старлинга: при повышенной растяжимости мышечных волокон растет сила их сокращений. То есть при увеличении заполнения желудочков кровью в фазу расслабления они сжимаются сильнее в период систолы.
Таким образом, изменения сократительной способности миокарда нельзя рассматривать изолированно, так как они не полностью отражают степень патологических изменений, происходящих в сердце.
Причины изменения состояния
Снижение силы сердечных сокращений может возникнуть как следствие ишемической болезни, особенно при перенесенном инфаркте миокарда. С этим заболеванием связано почти 70% всех случаев недостаточности кровообращения. Помимо ишемии, к изменению состояния сердца приводят:
Степень снижения инотропной функции у таких пациентов зависит от прогрессирования основного заболевания. Кроме главных этиологических факторов, снижению резервных возможностей миокарда способствуют:
- физические и психологические перегрузки, стрессы;
- нарушение ритма;
- тромбоз или тромбоэмболия;
- воспаление легких;
- вирусные инфекции;
- анемия;
- хронический алкоголизм;
- снижение функции почек;
- избыток гормонов щитовидной железы;
- длительное применение медикаментов (гормональных, противовоспалительных, повышающих давление), чрезмерное поступление жидкости при инфузионной терапии;
- быстрый набор веса;
- миокардит, ревматизм, бактериальный эндокардит, скопление жидкости в околосердечной сумке.
При таких состояниях чаще всего удается практически полностью восстановить работу сердца, если вовремя устранить повреждающий фактор.
Проявления сниженной сократимости миокарда
При выраженной слабости сердечной мышце в организме возникают и прогрессируют нарушения кровообращения. Они затрагивают постепенно работу всех внутренних органов, так как существенно нарушается питание кровью и выведение продуктов обмена веществ.
Классификация острых нарушений мозгового кровообращения
Изменения газообмена
Медленное движение крови усиливает поглощение клетками кислорода из капилляров, возрастает кислотность крови. Накопление продуктов метаболизма приводит к стимуляции дыхательной мускулатуры. Организм страдает от недостатка кислорода, так как система кровообращения не может удовлетворить его потребности.
Клиническими проявлениями голодания являются одышка и синюшная окраска кожи. Цианоз может возникнуть как из-за застоя в легких, так и при повышенном поглощении кислорода в тканях.
Задержка воды и отеки
Причинами развития отечного синдрома при снижении силы сердечных сокращений являются:
- медленный кровоток и задержка внутритканевой жидкости;
- сниженное выведение натрия;
- расстройство обмена белков;
- недостаточное разрушение альдостерона в печени.
Вначале задержку жидкости можно определить по нарастанию веса тела и уменьшению выделения мочи. Затем из скрытых отеков они становятся видимыми, возникают на голенях или крестцовой зоне, если пациент находится в лежачем положении. По мере прогрессирования недостаточности вода накапливается в брюшной полости, плевре и околосердечной сумке.
Застойные явления
В легочной ткани застой крови проявляется в виде затруднений при дыхании, кашля, выделения мокроты с кровью, приступов удушья, ослабления дыхательных движений. В большом круге кровообращения признаки застоя определяют по увеличению печени, которое сопровождается болью и тяжестью в области правого подреберья.
Нарушение внутрисердечного кровообращения возникает при относительной недостаточности клапанов из-за расширения полостей сердца. Это провоцирует учащение пульса, переполнение шейных вен. Застой крови в органах пищеварения вызывает тошноту и потерю аппетита, что в тяжелых случаях становится причиной истощения (кахексии).
В почках повышается плотность мочи, падает ее выделение, канальцы становятся проницаемыми для белка, эритроцитов. Нервная система реагирует на недостаточность кровообращения быстрой утомляемостью, низкой переносимостью умственных нагрузок, бессонницей по ночам и сонливостью днем, эмоциональной нестабильностью и депрессией.
Диагностика сократительной способности желудочков миокарда
Для определения силы миокарда используется показатель величины фракции выброса. Она рассчитывается как соотношение между поступившим количеством крови в аорту к объему содержимого левого желудочка в фазе расслабления. Измеряется в процентах, определяется при УЗИ автоматически, программой обработки данных.
Повышенный сердечный выброс может быть у спортсменов, а также при развитии гипертрофии миокарда на начальной стадии. В любом случае фракция выброса не превышает 80%.
Кроме УЗИ, пациентам при подозрении на снижение сократительной способности сердца проводятся:
- анализы крови – электролиты, содержание кислорода и углекислого газа, кислотно-основного равновесия, почечные и печеночные пробы, липидный состав;
- ЭКГ для определения гипертрофии и ишемии миокарда, стандартная диагностика может быть дополнена пробами с физической нагрузкой;
- МРТ для выявления пороков, кардиомиопатии, миокардиодистрофии, последствий ишемической и гипертонической болезни;
- рентгенография органов грудной клетки – увеличение сердечной тени, застой в легких;
- радиоизотопная вентрикулография показывает вместимость желудочков и их сократительные возможности.
При необходимости также назначается УЗИ печени и почек.
Смотрите на видео о методах обследования сердца:
Лечение в случае отклонения
При острой недостаточности кровообращения или декомпенсации хронической лечение проводится в условиях полного покоя и постельного режима. Все остальные случаи требуют ограничения нагрузок, снижения потребления соли и жидкости.
Медикаментозная терапия включает такие группы препаратов:
- сердечные гликозиды (Дигоксин, Коргликон), они увеличивают силу сокращений, выделение мочи, насосную функцию сердца;
- ингибиторы АПФ (Лизиноприл, Капотен, Пренеса) – понижают сопротивление артерий и расширяют вены (депонирование крови), облегчают работу сердца, повышают сердечный выброс;
- нитраты (Изокет, Кардикет) – улучшают коронарный кровоток, расслабляют стенки вен и артерий;
- мочегонные (Верошпирон, Лазикс) – выводят избыток жидкости и натрия;
- бета-блокаторы (Карведилол) – снимают тахикардию, повышают заполнение желудочков кровью;
- антикоагулянты (Аспирин, Варфарекс) – увеличивают текучесть крови;
- активаторы обмена в миокарде (Рибоксин, Милдронат, Неотон, Панангин, Предуктал).
Рекомендуем прочитать статью о сердечной недостаточности. Из нее вы узнаете об основных симптомах хронической слабости сердечной мышцы и о лечении травами при сердечной недостаточности.
А здесь подробнее о дилатации сердца.
Сократительная способность сердца обеспечивает поступление крови к внутренним органам и выведение из них продуктов обмена. При развитии болезней миокарда, стрессах, воспалительных процессах в организме, интоксикации сила сокращений снижается. Это приводит к возникновению отклонений в работе внутренних органов, нарушению газообмена, отекам и застойным процессам.
Для определения степени снижения инотропной функции используется показатель фракции выброса. Его можно установить при УЗИ сердца. Для улучшения работы миокарда требуется комплексная медикаментозная терапия.
Что такое сократимость миокарда и чем опасно снижение его сократительной способности
Сократимость миокарда является способностью сердечной мышцы обеспечить ритмические сокращения сердца в автоматическом режиме с целью продвижения крови по сердечно-сосудистой системе. Сама сердечная мышца имеет специфическое строение, отличающееся от остальных мышц организма.
Элементарная сократительная единица миокарда — это саркомер, из них состоят мышечные клетки — кардиомиоциты. Изменение длины саркомера под воздействием электрических импульсов проводящей системы и обеспечивает сократимость сердца.
Нарушение сократимости миокарда может привести к неприятным последствиям в виде, например, сердечной недостаточности и не только. Поэтому, при возникновении симптомов нарушения сократимости, следует обратиться к врачу.
Особенности миокарда
Миокард обладает рядом физических и физиологических свойств, позволяющих ему обеспечивать полноценное функционирование сердечно-сосудистой системы. Эти особенности сердечной мышцы, позволяют не только поддерживать кровообращение, обеспечивая непрерывное поступление крови из желудочков в просвет аорты и легочного ствола, но также и осуществлять компенсаторно-приспособительные реакции, обеспечивая адаптацию организма к повышенным нагрузкам.
Физиологические свойства миокарда обуславливаются его растяжимостью и эластичностью. Растяжимость сердечной мышцы обеспечивает ее способность к значительному увеличению собственной длины без повреждения и нарушения своей структуры.
Эластические свойства миокарда обеспечивают его способность возвращаться в исходную форму и положение после того, как заканчивается воздействие деформирующих сил (сокращение, расслабление).
Также, важную роль в поддержании адекватной сердечной деятельности играет способность сердечной мышцы к развитию силы в процессе сокращения миокарда и совершению работы во время систолы.
Что такое сократительная способность миокарда
Сократимость сердца — это одно из физиологических свойств сердечной мышцы, реализующее насосную функцию сердца за счет способности миокарда сокращаться во время систолы (приводя к изгнанию крови из желудочков в аорту и легочной ствол (ЛС)) и расслабляться в период диастолы.
Вначале осуществляется сокращение предсердных мышц, а затем сосочковых мышц и субэндокардиального слоя желудочковых мышц. Далее, сокращение распространяется на весь внутренний слой желудочковых мышц. Это обеспечивает полноценную систолу и позволяет поддерживать непрерывный выброс крови из желудочков в аорту и ЛС.
Сократительная способность миокарда поддерживается также его:
- возбудимостью, способностью генерировать потенциал действия (возбуждаться) в ответ на действие раздражителей;
- проводимостью, то есть способностью проводить сгенерированный потенциал действия.
Сократимость сердца зависит также и от автоматизма сердечной мышцы, проявляющейся самостоятельной генерацией потенциалов действия (возбуждений). Благодаря этой особенности миокарда, даже денервированное сердце некоторое время способно сокращаться.
От чего зависит сократимость сердечной мышцы
Физиологические особенности сердечной мышцы регулируются блуждающими и симпатическими нервами, которые способны влиять на миокард:
Эти эффекты могут быть как положительными, так и отрицательными. Увеличенная сократительная способность миокарда называется положительным инотропным эффектом. Снижение сократимости миокарда называют отрицательным инотропным эффектом.
Батмотропные эффекты проявляются во влиянии на возбудимость миокарда, дромотропные – в изменении способности сердечной мышцы к проводимости.
Регуляция интенсивности метаболических процессов в сердечной мышце осуществляется посредством тонотропного воздействия на миокард.
Как регулируется сократимость миокарда
Воздействие блуждающих нервов вызывает снижение:
- сократимости миокарда,
- ЧСС,
- генерации потенциала действия и его распространения,
- метаболических процессов в миокарде.
То есть, оказывает исключительно отрицательные инотропные, тонотропные и т.д. эффекты.
Влияние симпатических нервов проявляется повышением сократимости миокарда, увеличением ЧСС, ускорением метаболических процессов, а также повышением возбудимости и проводимости сердечной мышцы (положительные эффекты).
При сниженном АД происходит стимуляция симпатического воздействия на сердечную мышцу, усиление сократимости миокарда и увеличение ЧСС, за счет чего осуществляется компенсаторная нормализация артериального давления.
При повышении давления происходит рефлекторное снижение сократимости миокарда и ЧСС, позволяющие понизить артериальное давление до адекватного уровня.
На сократимость миокарда также оказывает влияние значительная стимуляция:
Это обуславливает изменение частоты и силы сердечных сокращений во время физической или эмоциональной нагрузки, нахождении в жарком или холодном помещении, а также при воздействии любых значимых раздражителей.
Из гормонов, наибольшее влияние на сократимость миокарда оказывают адреналин, тироксин и альдостерон.
Роль ионов кальция и калия
Также, изменять сократимость сердца могут ионы калия и кальция. При гиперкалиемии (избытке ионов калия) происходит снижение сократимости миокарда и частоты сердечных сокращений, а также торможение образования и проведения потенциала действия (возбуждения).
Ионы кальция наоборот способствуют увеличению сократимости миокарда, частоты его сокращений, а также увеличивают возбудимость и проводимость сердечной мышцы.
Препараты, оказывающие влияние на сократимость миокарда
Значительным влиянием на сократительную способность миокарда обладают препараты сердечных гликозидов . Данная группа препаратов способна оказывать отрицательный хронотропный и положительный инотропный эффект (основной препарат группы — дигоксин в терапевтических дозах повышает сократимость миокарда). Благодаря этим свойствам, сердечные гликозиды являются одной из основных групп препаратов, используемых в лечении сердечной недостаточности.
Также, на СМ способны оказывать воздействие препараты бета-блокаторов (снижают сократимость миокарда, оказывают отрицательный хронтропный и дромотропный эффекты), блокаторы Са каналов (оказывают отрицательный инотропный эффект), ингибиторы АПФ (улучшают диастолическую функцию сердца, способствуя увеличению сердечного выброса в систолу) и т.д.
Чем опасно нарушение сократимости
Сниженная сократимость миокарда сопровождается уменьшением сердечного выброса и нарушением кровоснабжения органов и тканей. Вследствие этого, развивается ишемия, возникают метаболические нарушения в тканях, нарушается гемодинамика и увеличивается риск тромбообразования, развивается сердечная недостаточность.
Когда может нарушаться СМ
Снижение СМ может отмечаться на фоне:
- гипоксии миокарда ;
- ишемической болезни сердца ;
- выраженного атеросклероза коронарных сосудов;
- инфаркта миокарда и постинфарктного кардиосклероза;
- аневризмы сердца (наблюдается резкое снижение сократимости миокарда левого желудочка);
- острых миокардитов, перикардитов и эндокардитов;
- кардиомиопатий (максимальное нарушение СМ наблюдается при истощении адаптационных возможностей сердца и декомпенсации кардиомиопатии);
- травм голоного мозга;
- аутоиммунных заболеваний;
- инсультов;
- интоксикаций и отравлений;
- шоков (при токсическом, инфекционном, болевом, кардиогенном и т.д.);
- авитаминозов;
- нарушения баланса электролитов;
- кровопотери;
- тяжелых инфекций;
- интоксикаций при активном росте злокачественных новообразований;
- анемий различного генеза;
- эндокринных заболеваний.
Нарушение сократимости миокарда — диагностика
Наиболее информативными методами исследования СМ являются:
- стандартная электрокардиограмма;
- ЭКГ с нагрузочными пробами;
- холтеровское мониторирование;
- ЭХО-К.
Также, для выявления причины снижения СМ выполняется общий и биохимический анализ крови, коагулограмма, липидограмма, оценивается гормональный профиль, проводится УЗИ почек, надпочечников, щитовидной железы и т.д.
СМ на ЭХО-КГ
Наиболее важным и информативным исследованием является ультразвуковое исследование сердца (оценивание объема желудочков во время систолы и диастолы, толщины миокарда, вычисления минутного объема крови и эффективного сердечного выброса, оценка амплитуды межжелудочковой перегородки и т.д.).
Оценка амплитуды межжелудочковой перегородки (АМП) относится к важным показателям объемных перегрузок желудочков. Нормокинез АМП находится в пределах от 0.5 до 0.8 сантиметров. Показатель амплитуды задней стенки левого желудочка – от 0.9 до 1.4 сантиметра.
Значительное увеличение амплитуды отмечается на фоне нарушения сократимости миокарда, при наличии у больных:
- недостаточности клапана аорты или митрального клапана;
- объемной перегрузки правого желудочка у пациентов с легочной гипертензией;
- ишемической болезни сердца;
- некоронарогенных поражений сердечной мышцы;
- аневризм сердца.
Нужно ли лечить нарушения сократительной способности миокарда
Нарушения сократимости миокарда подлежат обязательному лечению. При отсутствии своевременного выявления причин нарушения СМ и назначения соответствующего лечения, возможно развитие тяжелой сердечной недостаточности, нарушение работы внутренних органов на фоне ишемии, образование тромбов в сосудах с риском тромбозов (в следствии гемодинамических нарушений, связанных с нарушенной СМ).
Если понижена сократимость миокарда левого желудочка, то наблюдается развитие:
- сердечной астмы с появлением у больного:
- экспираторной одышки (нарушенный выдох),
- навязчивого кашля (иногда с розовой мокротой),
- клокочущего дыхания,
- бледности и цианоза лица (возможен землистый цвет лица).
Лечение нарушений СМ
Все лечение должно подбираться врачом кардиологом, в соответствии с причиной нарушения СМ.
Для улучшения метаболических процессов в миокарде могут применяться препараты:
Также могут использоваться препараты калия и магния (Аспаркам, Панангин).
Пациентам с анемиями показаны препараты железа, фолиевой кислоты, витамина В12 (в зависимости от типа анемии).
При выявлении нарушений липидного баланса может назначаться гиполипидемическая терапия. Для профилактики тромбообразования, по показаниям назначаются антиагреганты и антикоагулянты.
Также, могут использоваться препараты, улучшающие реологические свойства крови (пентоксифиллин).
Больным с сердечной недостаточностью могут быть назначены сердечные гликозиды, бета-блокаторы, ингибиторы АПФ, мочегонные средства, препараты нитратов и т.д.
Прогноз
При своевременном выявлении нарушения СМ и дальнейшем лечении, прогноз благоприятный. В случае развития сердечной недостаточности, прогноз зависит от ее тяжести и наличия сопутствующих заболеваний, утяжеляющих состояние больного (постинфарктный кардиосклероз, аневризма сердца, тяжелые сердечные блокады, сахарный диабет и т.д.).
Нормокинез сердца что это такое
Сократительная способность миокарда снижается при нарушении обменных процессов в сердце. Снижение сократительной способности миокарда может появляться по разным причинам. Степень снижения сократительной способности миокарда можно оценить только косвенно.
Иногда, оценивая сократимость миокарда, доктора отмечают, что сердце, даже при больших нагрузках, не повышает своей активности или делает это в недостаточном объеме.
Например, если спортсмен длительное время подвергает себя чрезмерным физическим нагрузкам, истощающим организм, со временем у него может быть обнаружено снижение сократительной функции миокарда.
Некоторое время сократительная способность будет сохранена за счет использования ним имеющихся внутренних энергетических ресурсов. Когда же причиной снижения сократительной способности сердца стал серьезный недуг, ситуация обретает более серьезный характер, требует к себе повышенного внимания.
Если интересует вопрос определения нормокинеза сократимости миокарда – что это, сможет объяснить только доктор. Сердечная мышца обладает способностью при необходимости увеличить объем кровообращения в 3-6 раз. Это может быть достигнуто за счет увеличения количества сердечных сокращений.
Причиной снижения сократительной способности является физическое перенапряжение человека в течение длительного периода времени.
Также нарушение сократительной способности может развиться при повышенном обмене веществ в организме при гипертиреозе.
Для улучшения сократительной способности миокарда назначают препараты, улучшающие микроциркуляцию крови и лекарственные вещества, регулирующие обмен веществ в сердце.
Влияние изменения сократительной функции миокарда
Сократительная функция сердца является главной в деятельности его как насоса, осуществляющейся на основе координации отдельных мышечных клеток.
Превращение химической энергии в механическую происходит в саркомерах (функциональных единицах сократительного миокарда). Каждое мышечное волокно сократительного миокарда состоит из 200—500 сократительных протеиновых структур — миофибрилл.
Миокард состоит из двух типов клеток, соединенных между собой посредством так называемых вставочных знаков. Большинство мышечных клеток сердца выполняют сократительную функцию и называются сократительными клетками — кардиомиоцитами.
Функция сократимости миокарда. Сокращения мышц сердца
Повышение содержания кальция увеличивает сократительную способность мышцы сердца, а отсутствие его делает невозможным сокращение миокарда.
Понижение концентрации внеклеточного натрия усиливает, сократительную способность мышцы сердца, так как увеличивает скорость проникновения кальция в клетку.
Сократимость миокарда, ее особенности
Механизм сокращения миокарда не отличается от механизма сокращения поперечно-полосатой скелетной мышцы, в процессе сокращения волокон миокарда происходит скольжение актиновых нитей вдоль миозиновых.
Выявление оптимальных показателей для определения сократительной способности миокарда у больных гипертонической болезнью
Особенности сократительной функции миокарда: 1. Сила сокращения миокарда не зависит от силы раздражителя(«все или ничего»). Это объясняется особенностями строения миокарда. Поэтому любой надпороговый раздражитель, независимо от его силы, приводит к возбуждению всех клеток миокарда.
Из других средств, повышающих сократимость миокарда, необходимо назвать препараты кальция. 3) контрактильный статус миокарда. С позиций механики мышечное сокращение определяется несколькими силами, воздействующих на миокард в покое (диастола) и при активном сокращении (систола).
Если сократимость миокарда левого желудочка снижена
Преднагрузка желудочка — это диастолический объем крови, зависящий в определенной степени от конечно-диастолического давления и податливости миокарда.
В период систолы состояние миокарда зависит от способности к сокращению и величины постнагрузки. При наличии симптомов недостаточности сократительной способности миокарда появляется зависимость между сердечным выбросом и сосудистым сопротивлением.
Сократительная способность миокарда (контрактильность) — это свойство миокардиальных волокон изменять силу своих сокращений.
Как лечат сниженную сократительную способность
Наиболее точно оценить контрактильность миокарда можно при выполнении вентрикулографии с одновременной регистрацией внутрижелудочкового давления. Множество предложенных для клинической практики формул и коэффициентов лишь косвенно отражает контрактильность миокарда.
Дальнейшее улучшение насосной функции миокарда может быть достигнуто использованием нескольких препаратов, улучшающих сократительную функцию (например, допамина).
Идеальное инотропное средство, по-видимому, должно увеличивать сократимость миокарда, но при этом не действовать на частоту сердечных сокращений. К сожалению, в настоящее время такого средства нет. Однако, уже сейчас врач имеет несколько препаратов, каждый из которых повышает инотропные свойства миокарда.
Что такое нормокинез сократимости миокарда
Допамин увеличивает сократимость миокарда и уменьшает общее легочное и общее периферическое сосудистое сопротивление. Инотропные препараты увеличивают потребление кислорода миокардом, что в свою очередь требует увеличения коронарного кровотока.
Цель исследования — изучение сократительной функции миокарда левого и правого желудочков радиовентрикулографическими методами.
ФВ ЛЖ у пациентов, стоящих в листе ожидания на трансплантацию сердца, значительно снижена (Ј 40% у 78% и Ј 20% у 18% больных). 13. Капелько В.И. Значение оценки диастолы желудочков в диагностике заболеваний сердца.
Современные подходы к оценке глобальной и региональной систолической функции миокарда левого желудочка с помощью допплерэхокардиографических показателей у больных ишемической болезнью сердца
14. Желнов В. В., Павлова И. Ф., Симонов В.И. Диастолическая функция левого желудочка у больных ишемической болезнью сердца.
Вероятно, это обусловлено адаптационным ремоделированием полости ЛЖ с увеличением как КДР, так и КСР, и развитием эксцентрической гипертрофии миокарда. Глобальная систолическая функция миокарда определяется локальной сократимостью его сегментов.
Регуляция кровообращения ребенка
Однако сужение просвета коронарных артерий при хронической форме развития заболевания долгое время вообще может не сопровождаться нарушением сократимости миокарда.
Система СИМОНА 111
Последний режим наиболее информативен, так как позволяет дать не только качественную, но и количественную характеристику движения миокарда.
Это обусловлено недостаточным поступлением кислорода и питательных веществ к сердечной мышце, соответственно, невозможностью синтезировать нею должный объем энергии. Важно знать! Нарушение локальной сократимости миокарда влечет не только ухудшение самочувствия пациента, но и развитие сердечной недостаточности.
Оно заключается в постоянной регистрации показателей работы сердца при помощи портативного электрокардиографа, крепящегося на одежду. Оно помогает более точно оценить состояние человека, а также функциональные особенности сердца, выявить нарушения при их наличии.
Обязательно назначают медикаментозную терапию, которая состоит из витаминных препаратов и средств, улучшающих обменные процессы в сердечной мышце, поддерживающих работоспособность сердца. Когда доктор проводит обследование сердца пациента, он обязательно сравнивает должные показатели его работы (нормокинез) и полученные после диагностики данные.
В группе больных с митральными пороками конечнодиастолическое давление в левом желудочке коррелировало с величиной конечнодиастолического объема желудочка.
При понижении сократительной способности миокарда не наступает достаточно полного опорожнения желудочка. Если при увеличении нагрузки не увеличивается объем кровообращения, говорят о снижении сократительной способности миокарда. Оценка сократительной способности миокарда учитывает его способность реагировать на повышенную нагрузку.
Расшифровка нормальных показателей УЗИ сердца
Исследование внутренних органов с помощью ультразвука считается одним из основных методов диагностики в различных областях медицины. В кардиологии УЗИ сердца, больше известно как эхокардиография, которая позволяет выявить морфологические и функциональные изменения в работе сердца, аномалии и нарушения в клапанном аппарате.
Эхокардиография (Эхо КГ) — относится к неинвазывным методам диагностики, которая обладает большой информативностью, безопасностью и проводится для людей разной возрастной категории, включая новорожденных детей и беременных женщин. Данный метод обследования не требует специальной подготовки и может проводиться в любое удобное время.
В отличие от рентгенологического обследования, (Эхо КГ) можно проводить несколько раз. Оно полностью безопасно и позволяет лечащему врачу следить за здоровьем пациента и динамикой сердечных патологий. В период обследования используют специальный гель, который позволяет ультразвуку лучше проникать в сердечные мышцы и другие структуры.
Что позволяет обследовать (ЭхоКГ)
УЗИ сердца позволяет врачу определить многие параметры, нормы и отклонения в работе сердечно – сосудистой системы, оценить размеры сердца, объем сердечных полостей, толщину стенок, частоту ударов, наличие или отсутствие тромбов и рубцов.
Также данное обследование показывает состояние миокарда, перикарда, крупных сосудов, митральный клапан, размеры и толщину стенок желудочков, определяет состояние клапанных структур и другие параметры сердечной мышцы.
После проведенного (Эхо КГ) врач фиксирует результаты осмотра в специальный протокол, расшифровка которого позволяет обнаружить кардиологические заболевания, отклонения от нормы, аномалии, патологии, также поставить диагноз и назначить соответствующее лечение.
Когда следует проводить (Эхо КГ)
Чем раньше будут диагностированные патологии или заболевания сердечной мышцы, тем больше шансов на положительный прогноз после лечения. Проводить УЗИ следует при таких симптомах:
- периодические или частые боли в сердце;
- нарушения ритма: аритмия, тахикардия;
- одышка;
- повышение артериального давления;
- признаки сердечной недостаточности;
- перенесенный инфаркт миокарда;
- если в анамнезе присутствуют болезни сердца;
Проходить данное обследование можно не только по направлению врача кардиолога, но также и других врачей: эндокринолога, гинеколога, невролога, пульмонолога.
Какие болезни диагностирует УЗИ сердца
Существует большое количество заболеваний и патологий, которые диагностируются эхокардиографией:
- ишемическая болезнь;
- инфаркт миокарда или предынфарктное состояние;
- артериальная гипертония и гипотония;
- врожденные и приобретенные пороки сердца;
- сердечная недостаточность;
- нарушения ритма;
- ревматизм;
- миокардит, перикардит, кардиомиопатия;
- вегето – сосудистая дистония.
Ультразвуковое обследование позволяет выявить и другие нарушения или заболевания сердечной мышцы. В протоколе результатов диагностики, врач делает заключение, в котором отображается информация, полученная с УЗИ аппарата.
Данные результаты обследования рассматривает лечащий врач кардиолог и при наличии отклонений назначает лечебные мероприятия.
Расшифровка УЗИ сердца состоит из множественных пунктов и сокращений, которые сложно разобрать человеку не имеющего специального медицинского образования, поэтому попробуем кратко описать нормальные показатели, полученные человеком у которого нет отклонений или заболеваний сердечно – сосудистой системы.
Расшифровка эхокардиографии
Ниже предоставляется список сокращений, которые фиксируются в протоколе после обследования. Данные показатели считаются нормой.
- Масса миокарда левого желудочка (ММЛЖ):
- Индекс массы миокарда левого желудочка (ИММЛЖ):г/м2;
- Конечно-диастолический объем левого желудочка (КДО): 112±27 (65-193) мл;
- Конечно-диастолический размер (КДР): 4,6 – 5,7 см;
- Конечный систолический размер (КСР): 3,1 – 4,3 см;
- Толщина стенки в диастолу: 1,1 см
- Длинная ось (ДО);
- Короткая ось (КО);
- Аорта (АО): 2.1 – 4.1;
- Аортальный клапан (АК): 1.5 – 2.6;
- Левое передсердя (ЛП): 1.9 – 4.0;
- Правое передсердя (ПР); 2.7 – 4.5;
- Толщина миокарда межжелудочковой перегородки диастологическое (ТММЖПд): 0.4 – 0.7;
- Толщина миокарда межжелудочковой перегородки систологическое (ТММЖПс): 0.3 – 0.6;
- Фракция выброса (ФВ): 55-60%;
- Мильтральный клапан (МК);
- Движение миокарда (ДМ);
- Легочная артерия (ЛА): 0.75;
- Ударный объем (УО) — количество объема крови, выбрасываемое левым желудочком за одно сокращение:мл.
- Диастолический размер (ДР): 0,95-2,05 см;
- Толщина стенки (диастолическая): 0,75-1,1 см;
После результатов обследования, в конце протокола врач делает заключение, в котором сообщает об отклонениях или нормах обследования, также отмечает предполагаемый или точный диагноз больного. В зависимости от цели обследования, состояния здоровья человека, возраста и пола больного, обследование может показать немного другие результаты.
Полная расшифровка эхокардиографии оцениваются врачом кардиологом. Самостоятельное изучение параметров сердечных показателей не даст человеку полной информации по оценке здоровья сердечно – сосудистой системы, если у него нет специального образования. Только опытный врач в области кардиологии сможет провести расшифровку эхокардиографии и ответить на интересующие вопросы пациента.
Некоторые показатели способны немного отходить от нормы или фиксироваться в протоколе обследования под другими пунктами. Это зависит от качества аппарата. Если клиника использует современное оборудование в 3D, 4D изображении, тогда можно получить более точные результаты, на которых больному будет ставиться диагноз и проводится лечение.
УЗИ сердца считается необходимой процедурой, которую следует проводить один или два раза в год для профилактики, или после первых недомоганиях со стороны сердечно – сосудистой системы. Результаты данного обследования позволяют врачу-специалисту обнаружить кардиологические заболевания, нарушения и патологии на ранних стадиях, а также провести лечение, дать полезные рекомендации и вернуть человека к полноценной жизни.
УЗИ сердца
Современный мир диагностики в кардиологии предлагает различные методы, которые позволяют своевременно выявить патологии и отклонения. Одним из таких методов является УЗИ сердца. Подобное обследование имеет множество преимуществ. Это высокая информативность и точность, удобство проведения, минимум возможных противопоказаний, отсутствие сложной подготовки. Ультразвуковые исследования могут выполняться не только в специализированных отделениях и кабинетах, но и даже на отделении интенсивной терапии, в обычных палатах отделения или в машине скорой помощи при срочной госпитализации пациента. В таком УЗИ сердца помогают различные портативные аппараты, а также самое новейшее оборудование.
Что такое УЗИ сердца
С помощью этого обследования специалист по ультразвуковой диагностике может получить изображение, по которому он и определяет патологию. Для этих целей используется специальная аппаратура, у которой имеется ультразвуковой датчик. Этот датчик плотно приставляется к грудной клетке пациента, а получаемое изображение выводится на монитор. Существует понятие «стандартные позиции». Это можно назвать стандартным «набором» необходимых для обследования изображений, чтобы врач смог сформулировать свое заключение. Для каждой позиции подразумевается свое положение датчика или доступ. Каждое положение датчика дает врачу возможность увидеть разные структуры сердца, рассмотреть сосуды. Многие пациенты замечают, что во время УЗИ сердца датчик не просто ставят на грудную клетку, но и наклоняют его или поворачивают, что позволяет увидеть разные плоскости. Кроме стандартных доступов существуют и дополнительные. Они используются только при необходимости.
Какие заболевания можно обнаружить
Список возможных патологий, которые можно увидеть на УЗИ сердца очень большой. Перечислим основные возможности этого обследования в диагностике:
- ишемическая болезнь сердца ;
- обследования при артериальной гипертензии ;
- болезни аорты;
- заболевания перикарда;
- внутрисердечные образования;
- кардиомиопатии;
- миокардиты ;
- поражения эндокарда;
- приобретенные клапанные пороки сердца;
- исследование механических клапанов и диагностика дисфункции клапанных протезов;
- диагностика сердечной недостаточности.
При любых жалобах на плохое самочувствие, при появлении боли и неприятных ощущений в области сердца, а также при других тревожащих вас признаках следует обратиться к кардиологу. Именно он принимает решение об обследовании.
Нормы УЗИ сердца
Сложно перечислить все нормы УЗИ сердца, но некоторых мы коснемся.
Обязательно определяют переднюю и заднюю створки, две комиссуры, хорды и папиллярные мышцы, митральное кольцо. Некоторые нормальные показатели:
- толщина митральных створок до 2 мм;
- диаметр фиброзного кольца — 2,0-2,6 см;
- диаметр митрального отверстия 2 −3 см.
- площадь митрального отверстия 4 — 6 см2.
- окружность левого предсердножелудочкового отверстия влет 6-9 см;
- окружность левого предсердножелудочкового отверстия влет — 9,1-12 см;
- активное, но плавное движение створок;
- ровная поверхность створок;
- прогиб створок в полость левого предсердия во время систолы не более 2 мм;
- хорды видны как тонкие, линейные структуры.
Некоторые нормальные показатели:
- систолическое раскрытие створок болеемм;
- площадь аортального отверстия 2 — 4 см2.
- створки пропорционально одинаковы;
- полное открытие в систолу, хорошо смыкаются в диастолу;
- аортальное кольцо средней равномерной эхогенности;
Трехстворчатый (трикуспидальный) клапан
- площадь клапанного отверстия составляет 6-7 см2;
- створки могут быть расщеплены, достигать толщины до 2 мм.
- толщина задней стенки в диастолу 8-11 мм, а межжелудочковой перегородки — 7-10 см.
- масса миокарда у мужчин — 135 г, масса миокарда у женщин — 95 г.
Нина Румянцева, 01.02.2015
Перепечатка без активной ссылки запрещена!
Ультразвуковое обследование сердца
Ультразвуковое обследование в кардиологии — наиболее весомый и распространенный метод исследования, который занимает ведущее положение среди неинвазивных процедур.
Ультразвуковая диагностика обладает большими преимуществами: врач получает объективную достоверную информацию о состоянии органа, его функциональной активности, анатомическом строении в масштабах реального времени, метод дает возможность измерить практически любые анатомические структуры, оставаясь при этом абсолютно безвредным.
Однако, результаты исследования и их расшифровка напрямую зависят от разрешающей способности ультразвукового аппарата, от навыков, опыта и приобретенных знаний специалиста.
УЗИ сердца, или эхокардиография, дает возможность визуализировать на экране органы, магистральные сосуды, оценить кровоток в них с помощью ультразвуковых волн.
Кардиологи используют разные режимы аппарата для исследования: одномерный или М-режим, Д-режим, или двухмерный, Доплер-Эхокардиография.
В настоящее время разработаны современные и перспективные способы обследования пациентов с помощью ультразвуковых волн:
- Эхо-КГ с трехмерным изображением. Компьютерное суммирование большого количества двухмерных изображений, полученных в нескольких плоскостях, дает в итоге трехмерное изображение органа.
- Эхо-КГ с использованием чреспищеводного датчика. В пищеводе обследуемого размещается одно- или двухмерный датчик, с помощью которого получают основную информацию об органе.
- Эхо-КГ с использованием интракоронарного датчика. Высокочастотный ультразвуковой датчик размещен в полости сосуда, подлежащего исследованию. Дает информацию о просвете сосуда и состоянии его стенок.
- Применение контраста при ультразвуковом исследовании. Улучшается изображение структур, подлежащих описанию.
- УЗИ сердца с высоким разрешением. Повышенная разрешающая способность аппарата дает возможность получить изображение высокого качества.
- М-режим анатомический. Одномерное изображение с пространственным вращением плоскости.
Способы проведения исследования
Диагностика кардиальных структур и крупных сосудов осуществляется двумя способами:
Наиболее распространенный — трансторакальный, через переднюю поверхность грудной клетки. Чреспищеводный же способ относят к более информативным, так как с его помощью можно оценить состояние сердца и крупных сосудов со всех возможных ракурсов.
УЗИ сердца можно дополнить функциональными пробами. Пациент выполняет предлагаемые физические упражнения, после или во время чего проходит расшифровка результата: врач оценивает изменения структур сердца и его функциональной активности.
Изучение сердца и крупных сосудов дополняют доплерографией. С ее помощью можно определить скорость кровотока в сосудах (коронарные, воротные вены, легочный ствол, аорта).
Кроме этого, Допплер показывает ток крови внутри полостей, что важно при наличии пороков и для подтверждения диагноза.
Существуют определенные симптомы, которые указывают на необходимость посещения кардиолога и проведения ультразвукового исследования:
- Вялость, появление или усиление одышки, быстрая утомляемость.
- Чувство сердцебиения, которое может служить признаком нарушения сердечного ритма.
- Конечности становятся холодные.
- Кожные покровы часто бледнеют.
- Наличие врожденного сердечного порока.
- Плохо или медленно ребенок набирает вес.
- Кожные покровы синюшные (губы, кончики пальцев, ушные раковины и носогубный треугольник).
- Наличие шумов в сердце при ранее проводимом обследовании.
- Приобретенные или врожденные пороки, наличие клапанного протеза.
- Над верхушкой сердца отчетливо чувствуется дрожание.
- Любые признаки сердечной недостаточности (одышка, отеки, дистальный цианоз).
- Сердечная недостаточность.
- Пальпаторно определяемый «сердечный горб».
- УЗИ сердца широко применяется для изучения структуры тканей органа, его клапанного аппарата, выявления жидкости в полости перикарда (экссудативный перикардит), тромбов, а также для исследования функциональной активности миокарда.
Диагностика следующих заболеваний невозможна без ультразвукового исследования:
- Разные степени проявления ишемической болезни (инфаркт миокарда и стенокардия).
- Воспаления кардиальных оболочек (эндокардиты, миокардиты, перикардиты, кардиомиопатии).
- Всем больным показана диагностика после перенесенного инфаркта миокарда.
- При заболеваниях других органов и систем, которые оказывают прямое или косвенное повреждающее действие на сердце (патология периферического кровяного русла почек, органов, расположенных в брюшной полости, головном мозге, при болезнях сосудов нижних конечностей).
Современные аппараты ультразвуковой диагностики дают возможность получить много количественных показателей, с помощью которых можно охарактеризовать основную сердечную функцию сокращение. Даже ранние стадии снижения сократительной способности миокарда может выявить хороший специалист и вовремя начать терапию. А для оценки динамики заболевания ультразвуковое исследование проводится повторно, что важно и для проверки правильности лечения.
Что включает в себя подготовка перед исследованием
Чаще больному назначается стандартный метод — трансторакальный, который не требует особого приготовления. Пациенту только рекомендуется сохранять эмоциональное спокойствие, так как волнение или предшествующие стрессы могут оказать влияние на результаты диагностики. Например, учащается сердцебиение. Также не рекомендуется обильный прием пищи перед УЗИ сердца.
Немного строже подготовка перед проведением чреспищеводного УЗИ сердца. Больному не следует принимать пищу за 3 часа до процедуры, а грудным детям исследование проводят в перерывах между кормлением.Проведение Эхо-кардиографии
Во время проведения исследования пациент лежит на левом боку на кушетке. Такое положение позволит сблизить кардиальную верхушку и переднюю стенку грудной клетки, таким образом, четырехмерное изображение органа получится более подробным.
Такое обследование нуждается в технически сложном и высококачественном оборудовании. Перед прикреплением датчиков врач наносит гель на кожу. Специальные датчики располагаются в разных позициях, что позволит визуализировать все отделы сердца, оценить его работу, изменение структур и клапанного аппарата, измерить параметры.
Датчики издают ультразвуковые колебания, передающиеся в тело человека. Процедура не причиняет даже малейшего дискомфорта. Видоизмененные акустические волны возвращаются к аппарату через те же датчики. На этом уровне они преобразовываются в электрические сигналы, обрабатываемые аппаратом-эхокардиографом.
Изменение типа волны от ультразвукового датчика связано с переменами в тканях, изменении их структуры. Специалист получает четкую картинку органа на экране монитора, по окончании исследования больному предоставляется расшифровка.
Иначе проводится транспищеводная манипуляция. Необходимость в ней возникает тогда, когда прохождению акустических волн мешают некоторые «преграды». Это может быть подкожно-жировая клетчатка, кости грудной клетки, мышцы или ткань легких.
Чреспищеводная эхокардиография существует в трехмерном варианте, при этом датчик вводят через пищевод. Анатомия этой области (примыкание пищевода к левому предсердию) дает возможность получить четкое изображение мелких анатомических структур.
Метод противопоказан при заболеваниях пищевода (стриктуры, варикозное расширение его венозного русла, воспаления, кровотечения или риск их развития во время манипуляции).
Обязательным перед чрезпищеводной Эхо-КГ является голодание в течение 6 часов. Специалист не задерживает датчик более, чем на 12 минут в зоне исследования.
Показатели и их параметры
После окончания исследования пациенту и лечащему врачу предоставляется расшифровка результатов.
Значения могут иметь возрастные особенности, а также различны показатели у мужчин и женщин.Обязательными показателями считаются: параметры межжелудочковой перегородки, левого и правого отделов сердца, состояния перикарда и клапанного аппарата.
Норма для левого желудочка:
- Масса его миокарда колеблется у мужчин от 135 до 182 грамм, у женщин — от 95 до 141 грамма.
- Индекс массы миокарда левого желудочка: для мужчин от 71 до 94 грамм на м², у женщин от 71 до 80.
- Объем полости левого желудочка в состоянии покоя: у мужчин от 65 до 193 мл, для женщин от 59 до 136 мл, размер левого желудочка в покое от 4,6 до 5,7 см, во время сокращения норма от 3,1 до 4,3 см.
- Толщина стенок левого желудочка не превышает в норме 1,1 см повышение нагрузки ведет к гипертрофии мышечных волокон, когда толщина может достигать 1,4 см и более.
- Фракция выброса. Ее норма не ниже 55–60%. Это объем крови, который выбрасывает сердце при каждом сокращении. Снижение этого показателя говорит о сердечной недостаточности, явлениях застоя крови.
- Ударный объем. Норма от 60 до 100 мл тоже показывает, какой объем крови выбрасывается за одно сокращение.
- Толщина межжелудочковой перегородки от 10 до 15 мм в систолу и 6 – 11 мм в диастолу.
- Диаметр просвета аорты от 18 до 35 мм в норме.
- Толщина стенки правого желудочка от 3 до 5 мм.
Процедура длится не более 20 минут, все данные о пациенте и параметрах его сердца сохраняются в электронном виде, на руки дается расшифровка, понятная для кардиолога. Надежность методики достигает 90%, то есть уже на ранних стадиях можно выявить заболевание и начать адекватное лечение.
Для чего проводится ЭхоКГ
ЭхоКГ применяется для того, чтобы выявить изменения в структуре тканей сердечной мышцы, дистрофические процессы, пороки развития и заболевания этого органа.
Подобное исследование проводится беременным женщинам при подозрении на патологии развития плода, признаках задержки развития, наличия у женщины эпилепсии, сахарного диабета, эндокринных нарушений.
Показаниями к эхокардиографии могут быть симптомы пороков сердца, при подозрении на инфаркт миокарда, аневризму аорты, воспалительные заболевания, новообразования любой этиологии.
УЗИ сердца нужно обязательно провести, если наблюдаются такие симптомы:
- загрудинные боли;
- слабость во время физической нагрузки и независимо от нее;
- учащенное сердцебиение:
- перебои в сердечном ритме;
- отеки рук и ног;
- осложнения после гриппа, ОРВИ, ангины, ревматизма;
- артериальная гипертензия.
Обследование можно пройти по направлению кардиолога и по собственному желанию. Противопоказаний к его проведению нет. Специальная подготовка к УЗИ сердца не проводится, достаточно успокоиться и постараться сохранять уравновешенное состояние.
Специалист во время исследования оценивает следующие параметры:
- состояние миокарда в фазу систолы и диастолы (сокращения и расслабления);
- размеры сердечных камер, их структура и толщина стенок;
- состояние перикарда и наличие экссудата в сердечной сумке;
- функционирование и структура артериального и венозного клапанов;
- наличие тромбов, новообразований;
- наличие последствий инфекционных заболеваний, воспалительного процесса, шумов в сердце.
Обработка результатов чаще всего проводится при помощи компьютерной программы.
Больше подробностей об этой методике исследования рассказано в этом видео:
Нормальные показатели у взрослых и новорожденных детей
Невозможно определить единые стандарты нормы состояния сердечной мышцы для мужчин и женщин, для взрослых и детей разного возраста, для молодых и пожилых пациентов. Приведенные ниже показатели – средние значения, в каждом случае могут быть небольшие расхождения.
Нормокинез сердца что это такое
Коррекция авитаминоза осуществляется довольно просто – лишь путем восстановления правильного и сбалансированного питания. В прочих случаях требуется более серьезное лечение.
Оглавление:
В том случае, если результаты таких исследований являются неоднозначными, пациенту советуют провести Холтеровский мониторинг. Такое исследование представляет собой постоянную регистрацию показателей деятельности сердца с использованием портативного электрокардиографа, который крепится на одежду. Так у докторов есть возможность получить максимально точную картину о состоянии здоровья и поставить верный диагноз.
Источник: http://www.rasteniya-lecarstvennie.ru/15749-sokratimost-miokarda-normokinez-chto-eto.html
О чем может рассказать УЗИ сердца?
Ультразвуковое исследование сердца (ЭХО-КГ) ежегодно предотвращает тысячи летальных исходов. Безболезненное и быстрое обследование выявляет десятки различных патологий сердца.
При этом эхокардиографическое обследование стоит сравнительно немного. А проводить его можно не только взрослым, но и детям (даже грудному ребенку). При этом специфической подготовки эхокардиографическое исследование не требует. Хотя и до проведения ЭХО-КГ нужно соблюдать некоторые правила.
Об этом и о том, как проводится УЗИ сердца, что на нем можно увидеть, каковы нормальные результаты диагностики, мы и поговорим в данной статье. Мы также ответим на вопрос о том, сколько стоит УЗИ сердца и какие о нем отзывы.
1 Показания для процедуры
Проводить ультразвуковое исследование сердца (иногда дополняя его доплером) нужно при первых подозрениях на заболевание. Особенно важно в кратчайшие сроки сделать ЭХО-КГ в тех случаях, когда наблюдаются следующие симптомы:
- периодические возникающие без причин боли в сердце или руке;
- ощущения тяжести или же жжения в области сердца;
- при набухании сосудов шеи;
- при повышенном артериальном давлении;
- при различных нарушениях ритма по типу аритмии или тахикардии;
- при внезапной или же хронической одышке;
- при онемении в конечностях;
- при подозрении на сердечную недостаточность;
- после перенесенного инфаркта миокарда (такое состояние часто даёт дополнительные осложнения);
- плановая ежегодная диагностика.
Ультразвуковое исследование сердца
Рекомендуется дополнять УЗИ сердца ЭКГ и доплером сосудов. Допплерография показывает (визуализирует) состояние сосудов сердца, чего обычное ЭХО-КС не покажет.
При этом допплерография сосудов может выполняться как совместно с ЭХО-КС, так и отдельно от нее. В один день с этими процедурами можно выполнять и ЭКГ.
1.1 Показания к УЗИ сердца детей
Несмотря на то, что у детей, особенно новорожденных, сравнительно редко наблюдаются патологии сердца, иногда для проведения УЗИ сердца ребенку есть весомые показания. К таким показаниям для УЗИ сердца ребенку относят:
- Обнаруженные при осмотре ребенка сердечные шумы.
- Если родитель ощущает дрожание в области сердца своего ребенка – требуется детское УЗИ сердца.
- Жалобы малыша на ноющие и колющие боли в области сердца. Обычно такое состояние не имеет отношение к сердцу, но сделать УЗИ сердца ребенку все же необходимо.
- В случаях, когда у новорожденного малыша наблюдается посинение носогубного треугольника.
- В случаях, когда у ребенка часто без объективных причин становятся прохладными конечности.
- При единичных или множественных эпизодах синкопе (потерях сознания ребенка).
- При частых пневмониях у новорожденного. Причина в том, что инфекция у детей часто даёт осложнения на сердечные клапаны.
- Если в семейном анамнезе имеются родственники с сердечными аномалиями и пороками. Не всегда, что очевидно, детям по наследству передаются болезни сердца, но лучше это проверить.
Также рекомендуется планово проводить детям профилактическое ультразвуковое (иногда применяется даже допплерография, но по желанию) обследование. Делать его необходимо раз в год.
2 Безопасность УЗИ сердца
Многочисленные исследования полностью опровергают мифы об опасности использования ЭХО-КС у детей. В том числе безопасной признана и допплерография.
Эхокардиография сердца у детей безопасна не только в единичных случаях, но и при частых повторениях. Даже если ежедневно и многократно ребенку проводить ЭХО-КС, то ни к каким последствиям это не приведет.
Психологи лишь рекомендуют успокаивать малыша перед и во время проведения ЭХО-КГ диагностики. Беспокойство у малышей вполне очевидно, так как незнакомые люди в халатах часто вызывают панику даже у взрослых.
2.1 Подготовка к исследованию
Специфической подготовки процедура ЭХО-КС не требует. Подготовиться к ней можно даже не консультируясь с лечащим врачом или диагностом.
В целом подготовка к УЗИ сердца заключается в отказе от увеличивающих частоту сердцебиения продуктов и веществ. По тем же принципам ведется подготовка к ЭКГ и УЗИ сосудов с доплером.
Проведение ЭКГ сердца у мужчины
Список продуктов и веществ для отказа сравнительно мал. Так перед ЭКГ, ЭХО-КС и исследованием сосудов с доплером следует отказаться от:
- Курения за день до процедуры (дает стойкое повышение давления).
- Алкогольных напитков за 36 часов до процедуры (дает существенное расширение сосудов).
- Интенсивной физической активности за два часа до процедуры (также дает сильное расширение сосудов).
- Стрессовых (в том числе болевых) факторов во время самого исследования.
- Тревожного состояния и страха (дает повышенное артериальное давление и повышенное сердцебиение).
- Наркотических веществ (в том числе анальгетиков и прочих подобных лекарств).
Очень важно также отказаться от принятия горячей ванны за шесть часов до ЭХО-КГ. Большая температура даёт серьезную нагрузку на вены и артерии, из-за чего результаты ЭХО-КГ будут искажены.
Причина заключается в том, что горячая вода вызывает расширение сосудов. Размеры сосудов увеличиваются, кровь циркулирует быстрее, от этого повышается пульс и, в конечном счете, искажаются результаты диагностики.
2.2 Нормы левого желудочка
Расшифровка норм левого желудочка:
- Нормокинез массы миокарда ЛЖ (в бланках обычно обозначается как ИММЛЖ): у мужчин от 135 до 182 г, у женщин же от 95 до 141 г.
- Нормокинез индекса массы миокарда ЛЖ: у мужчин ориентировочно от 71 до 94 г/м 2 , у женщин же от 71 до 89 г/м
- Конечно-диастолический объем (КДО) ЛЖ: у мужчин от
120 мл, у женщин
110 мл.
УЗИ сердца плода на 20 неделе беременности
При гипертрофии – утолщении стенок желудочка – показатель толщины стенки в диастолу повышен. Такой результат обычно даёт слишком большая нагрузка на сердце.
Заключение с параметрами 1,2 – 1,4 см говорит о небольшой гипертрофии (по сути это даже вариант нормы УЗИ сердца). Заключение с цифрами 1,4 – 1,6 см говорит о средней гипертрофии, а заключение в 1,6 – 2,0 см о высокой.
При этом результаты фракции выброса могут прямо говорить о наличии сердечной недостаточности. Так в состоянии покоя происходит кровенаполнение желудочков.
При этом во время сокращения (систолы) часть крови остается внутри желудочка. Расшифровка фракции выброса дает представление о том, какая часть крови относительно ее общего (совокупного) количества выбрасывается при систоле.
При снижении параметра ФВ можно прямо говорить о сердечной недостаточности. Причиной тому выступает неэффективное перекачивание крови этим органом.
2.3 Нормы правого желудочка
Расшифровка норм правого желудочка:
- толщина стенок: 5 мл;
- ИР (расшифровка – индекс размера): 0,75 – 1,25 см/м 2 ;
- ДР (расшифровка – диастолический размер): 0,95 – 2,05 см.
Ультразвуковое исследование сердца у женщины
Расшифровка норм ЭХО-КГ межжелудочковой перегородки:
- толщина в спокойном состоянии: 0,75 – 1,1 см;
- экскурсия: 0,5 – 0,95 см.
Расшифровка норм ЭХО-КГ правого предсердия делается только по параметру КДО. КДО – это объем правого предсердия в состоянии покоя.
При значении 20 мл можно говорить об уменьшении КДО, а при значении выше сотни миллилитров можно говорить о его увеличении. Значение КДО в 300 и больше миллилитров говорит о сильном увеличении правого предсердия.
Параметры левого предсердия:
- размеры: от 1,85 до 3,3 см;
- индекс размера: от 1,45 до 2,9 см/м 2 .
2.4 Проведение УЗИ сердца (видео)
2.5 Отзывы о процедуре
Отзывы об ультразвуковом исследовании сердца в подавляющем большинстве случаев положительны. Представляем вашему вниманию лишь некоторые отзывы из их огромного количества:
Неделю назад мне делали и УЗИ сердца, и ЭКГ. Что из них лучше и легче переноситься? Да обе процедуры быстрые, безболезненные и проходят незаметно (о чем говорят даже отзывы детей!).
У меня обнаружили МЖП (так называется дефект межжелудочковой перегородки сердца). Ничего страшного в этом нет, как сказали врачи.
Людмила, 27 лет, Кострома:
Такое исследование как УЗИ сердца я прохожу достаточно часто. Мнительная я, поэтому постоянно слежу за работой своего сердца.
При этом сделать УЗИ сердца просто, и подготовиться к нему легко (это подтверждают и другие отзывы). Сама процедура безболезненная и быстрая, но при этом определяет множество заболеваний.
В общем, отличный метод диагностики, подходит и детям. Чего, конечно, не скажешь об ФГДС (а о нем отзывы везде ужасные).
Товарищи, нужно недорого сделать УЗИ сердца с Краснодаре. Подскажите пожалуйста хорошее место.
Источник: http://fragmed.ru/uzi/serdca-ultrazvukovoe.html
Нормальное значение (нормокинез) амплитуды межжелудочковой перегородки
Нормальное значение (нормокинез) амплитуды межжелудочковой перегородки находятся в пределах 0,5—0,8 см, задней стенки ЛЖ — 0,9—1,4 см. Гипокинез представляет собой уменьшение амплитуды движения, акинез — отсутствие амплитуды, дискинез — движения стенок с отрицательным знаком, гиперкинез — амплитуда превышает показатели нормокинеза.
Асинхронное движение стенок левого желудочка представляет собой систолическое движение одной из стенок, не синхронное с движением другой стенки к центру левого желудочка (нарушение внутрижелудочковой проводимости, наличие дополнительных путей проведения, мерцательная аритмия, искусственный водитель ритма).
Доплерэхокардиография также позволяет оценивать состояние ЛЖ. (Доплеровское измерение ударного объема ЛЖ.) Этот метод основан на измерении интеграла линейной скорости кровотока и площади сечения сосуда в месте определения кровотока.
Измеряют внутренний диаметр корня аорты в первой половине фазы систолы и определяют площадь ее поперечного сечения (ППС):Затем планиметрически определяется интегральная скорость потока. Умножение этой величины на площадь сечения аорты дает ударный объем. Произведение ударного объема ЛЖ и ЧСС представляет собой минутный объем кровотока. Использование данной формулы некорректно при наличии аортального порока.
Диастолическая функция левого желудочка. Определяется двумя свойствами миокарда — релаксацией и ригидностью. С клинической точки зрения диастола — это период, продолжающийся от момента закрытия сторон аортального клапана до возникновения первого тона сердца.
Гемодинамически диастолу можно разделить на четыре фазы:
- изоволюмического расслабления (от момента закрытия створок аортального клапана до начала трансмитрального кровотока);
- фазу быстрого наполнения;
- фазу медленного наполнения (диастазис);
- систолу предсердий.
Диастолическая дисфункция может возникнуть при изолированных нарушениях любой из фаз и при их сочетании.
Прежде чем следовать каким-либо советам, проконсультируйтесь с врачом.
Источник: http://www.medkurs.ru/kardiolog/karddiag/diagnostisszab/23228.html
Сократимость миокарда: понятие, норма и нарушение, лечение пониженной
Сердечная мышца является самой выносливой в человеческом организме. Высокая работоспособность миокарда обусловлена рядом свойств клеток миокарда — кардиомиоцитов. К таким свойствам относятся автоматизм (способность самостоятельно генерировать электричество), проводимость (способность передавать электрические импульсы близлежащим мышечным волокнам в сердце) и сократимость — способность синхронно сокращаться в ответ на электрическое возбуждение.
В более глобальном понятии сократимостью называют способность сердечной мышцы в целом сокращаться с целью проталкивания крови в крупные магистральные артерии — в аорту и в легочной ствол. Обычно говорят о сократимости миокарда левого желудочка, так как именно он осуществляется самую большую работу по выталкиванию крови, и эта работа оценивается по фракции выброса и ударному объему, то есть по тому количеству крови, который выбрасывается в аорту с каждым сердечным циклом.
Биоэлектрические основы сократимости миокарда
цикл сокращения сердца
Сократительная способность всего миокарда зависит от биохимических особенностей в каждом отдельном мышечном волокне. Кардиомиоцит, как и любая клетка, имеет мембрану и внутренние структуры, в основном состоящие из сократительных белков. Эти белки (актин и миозин) могут сокращаться, но только в том случае, если через мембрану в клетку поступают ионы кальция. Далее следует каскад биохимических реакций, и в результате белковые молекулы в клетке сокращаются, словно пружинки, вызывая сокращение и самого кардиомиоцита. В свою очередь, поступление кальция в клетку через специальные ионные каналы возможно только в случае процессов реполяризации и деполяризации, то есть ионных токов натрия и калия через мембрану.
При каждом поступившем электрическом импульсе мембрана кардиомиоцита возбуждается, и активизируется ток ионов в клетку и из нее. Такие биоэлектрические процессы в миокарде возникают не одномоментно во всех отделах сердца, а поочередно — сначала возбуждаются и сокращаются предсердия, затем сами желудочки и межжелудочковая перегородка. Итогом всех процессов является синхронное, регулярное сокращение сердца с выбрасыванием определенного объема крови в аорту и далее по всему организму. Таким образом, миокард выполняет свою сократительную функцию.
Видео: подробнее о биохимии сократимости миокарда
Зачем нужно знать о сократимости миокарда?
Сердечная сократимость — это важнейшая способность, которая свидетельствует о здоровье самого сердца и всего организма в целом. В том случае, когда у человека сократимость миокарда в пределах нормы, беспокоиться ему не о чем, так как при полном отсутствии кардиологических жалоб можно с уверенностью заявить о том, что на данный момент с его сердечно-сосудистой системой все в порядке.
Если же врач заподозрил и с помощью обследования подтвердил, что у пациента нарушена или снижена сократимость миокарда, ему необходимо как можно скорее дообследоваться и начать лечение, если у него выявлено серьезное заболевание миокарда. О том, какие заболевания могут стать причиной нарушения сократимости миокарда, будет изложено ниже.
Сократимость миокарда по ЭКГ
Сократительная способность сердечной мышцы может быть оценена уже при проведении электрокардиограммы (ЭКГ), так как этот метод исследования позволяет зарегистрировать электрическую активность миокарда. При нормальной сократимости сердечный ритм на кардиограмме является синусовым и регулярным, а комплексы, отражающие сокращения предсердий и желудочков (PQRST), имеют правильный вид, без изменений отдельных зубцов. Также оценивается характер комплексов PQRST в разных отведениях (стандартных или грудных), и при изменениях в разных отведениях можно судить о нарушении сократимости соответствующих отделов левого желудочка (нижняя стенка, высоко-боковые отделы, передняя, перегородочная, верхушечно-боковая стенки ЛЖ). В связи с высокой информативностью и простотой в проведении ЭКГ является рутинным методом исследования, позволяющим своевременно определить те или иные нарушения в сократимости сердечной мышцы.
Сократимость миокарда по ЭхоКГ
ЭхоКГ (эхокардиоскопия), или УЗИ сердца, является золотым стандартом в исследовании сердца и его сократительной способности благодаря хорошей визуализации сердечных структур. Сократимость миокарда по УЗИ сердца оценивается исходя из качества отражения ультразвуковых волн, которые преобразуются в графическое изображение с помощью специальной аппаратуры.
фото: оценка сократимости миокарда на ЭхоКГ с нагрузкой
По УЗИ сердца в основном оценивается сократимость миокарда левого желудочка. Для того, чтобы выяснить, миокард сокращается полностью или частично, необходимо вычислить ряд показателей. Так, вычисляется суммарный индекс подвижности стенок (на основании анализа каждого сегмента стенки ЛЖ) — WMSI. Подвижность стенок ЛЖ определяется исходя из того, на какой процент увеличивается толщина стенок ЛЖ во время сердечного сокращения (во время систолы ЛЖ). Чем больше толщина стенки ЛЖ во время систолы, тем лучше сократимость данного сегмента. Каждому сегменту, исходя из толщины стенок миокарда ЛЖ, присваивается определенное количество баллов — для нормокинеза 1 балл, для гипокинезии — 2 балла, для тяжелой гипокинезии (вплоть до акинезии) — 3 балла, для дискинезии — 4 балла, для аневризмы — 5 баллов. Суммарный индекс рассчитывается как отношение суммы баллов для исследуемых сегментов к количеству визуализированных сегментов.
Нормальным считается суммарный индекс, равный 1. То есть если врач «посмотрел» по УЗИ три сегмента, и у каждого из них была нормальная сократимость (у каждого сегмента по 1 баллу), то суммарный индекс = 1 (норма, а сократительная способность миокарда удовлетворительная). Если же из трех визуализированных сегментов хотя бы у одного сократимость нарушена и оценена в 2-3 балла, то суммарный индекс = 5/3 = 1,66 (сократимость миокарда снижена). Таким образом, суммарный индекс должен быть не больше 1.
срезы сердечной мышцы на ЭхоКГ
В тех случаях, когда сократимость миокарда по УЗИ сердца в пределах нормы, но у пациента имеется ряд жалоб со стороны сердца (боли, одышка, отеки и др), пациенту показано проведение стресс-ЭХО-КГ, то есть УЗИ сердца, выполняемого после физической нагрузки (ходьба по беговой дорожке — тредмил, велоэргометрия, тест 6-минутной ходьбы). В случае патологии миокарда сократимость после нагрузки будет нарушена.
Сократимость сердца в норме и нарушения сократимости миокарда
О том, сохранена ли у пациента сократимость сердечной мышцы или нет, можно достоверно судить только после проведения УЗИ сердца. Так, на основании расчета суммарного индекса подвижности стенок, а также определения толщины стенки ЛЖ во время систолы, можно выявить нормальный тип сократимости или отклонения от нормы. Нормой считается утолщение исследуемых сегментов миокарда более 40%. Увеличение толщины миокарда на 10-30% свидетельствует о гипокинезии, а утолщение менее, чем на 10% от исходной толщины — о тяжелой гипокинезии.
Исходя из этого, можно выделить следующие понятия:
- Нормальный тип сократимости — все сегменты ЛЖ сокращаются в полную силу, регулярно и синхронно, сократительная способность миокарда сохранена,
- Гипокинезия — снижение локальной сократимости ЛЖ,
- Акинезия — полное отсутствие сокращения данного сегмента ЛЖ,
- Дискинезия — сокращение миокарда в исследуемом сегменте неправильное,
- Аневризма — «выпячивание» стенки ЛЖ, состоит из рубцовой ткани, полностью отсутствует способность к сокращениям.
Кроме данной классификации, выделяют нарушения глобальной или локальной сократимости. В первом случае миокард всех отделов сердца не в состоянии сократиться с такой силой, чтобы осуществить полноценный сердечный выброс. Во случае нарушения локальной сократимости миокарда снижается активность тех сегментов, которые непосредственно подвержены патологическим процессам и в которых визуализируются признаки дис-, гипо- или акинезии.
При каких заболеваниях встречаются нарушения сократимости миокарда?
графики изменения сократительной способности миокарда в различных ситуациях
Нарушения глобальной или локальной сократимости миокарда могут быть обусловлены заболеваниями, для которых характерно наличие воспалительных или некротических процессов в сердечной мышце, а также формирование рубцовой ткани вместо нормальных мышечных волокон. К категории патологических процессов, которые провоцируют нарушение локальной сократимости миокарда, относятся следующие:
- Гипоксия миокарда при ишемической болезни сердца,
- Некроз (гибель) кардиомиоцитов при остром инфаркте миокарда,
- Формирование рубца при постинфарктном кардиосклерозе и аневризме ЛЖ,
- Острый миокардит — воспаление сердечной мышцы, вызванное инфекционными агентами (бактерии, вирусы, грибки) или аутоиммунными процессами (системная красная волчанка, ревматоидный артрит и др),
- Постмиокардитический кардиосклероз,
- Дилатационный, гипертрофический и рестриктивный типы кардиомиопатии.
Кроме патологии непосредственно сердечной мышцы, к нарушению глобальной сократимости миокарда могут привести патологические процессы в полости перикарда (в наружной сердечной оболочке, или в сердечной сумке), которые мешают миокарду полноценно сокращаться и расслабляться — перикардит, тампонада сердца.
При остром инсульте, при травмах головного мозга также возможно кратковременное снижение сократительной способности кардиомиоцитов.
Из более безобидных причин снижения сократительной способности миокарда можно отметить авитаминоз, миокардиодистрофию (при общем истощении организма, при дистрофии, анемии), а также острые инфекционные заболевания.
Возможны ли клинические проявления нарушенной сократимости?
Изменения в сократимости миокарда не бывают изолированными, и, как правило, сопровождаются той или иной патологией миокарда. Поэтому из клинических симптомов у пациента отмечаются те, которые характерны для конкретной патологии. Так, при остром инфаркте миокарда отмечаются интенсивные боли в области сердца, при миокардите и кардиосклерозе — одышка, а при нарастающей систолической дисфункции ЛЖ — отеки. Часто встречаются нарушения сердечного ритма (чаще мерцательная аритмия и желудочковая экстрасистолия), а также синкопальные (обморочные) состояния, обусловленные низким сердечным выбросом, и, как следствие, малым притоком крови к головному мозгу.
Нужно ли лечить нарушения сократительной способности?
Лечение нарушенной сократимости сердечной мышцы является обязательным. Однако, при диагностике подобного состояния необходимо установить причину, приведшую к нарушению сократимости, и лечить это заболевание. На фоне своевременного, адекватного лечения причинного заболевания сократимость миокарда возвращается к нормальным показателям. Например, при лечении острого инфаркта миокарда зоны, подверженные акинезии или гипокинезии, начинают нормально выполнять свою сократительную функцию спустя 4-6 недель от момента развития инфаркта.
Возможны ли последствия?
Если говорить о том, каковы последствия данного состояния, то следует знать, что возможные осложнения обусловлены основным заболеванием. Они могут быть представлены внезапной сердечной смертью, отеком легких, кардиогенным шоком при инфаркте, острой сердечной недостаточностью при миокардите и т. д. Относительно прогноза нарушения локальной сократимости необходимо отметить, что зоны акинезии в участке некроза ухудшают прогноз при острой кардиологической патологии и увеличивают риск внезапной сердечной смерти в дальнейшем. Своевременное лечение причинного заболевания значительно улучшает прогноз, а выживаемость пациентов повышается.
Источник: http://sosudinfo.ru/serdce/sokratimost-miokarda/
Сократительная способность миокарда снижается при нарушении обменных процессов в сердце. Снижение сократительной способности миокарда может появляться по разным причинам. Степень снижения сократительной способности миокарда можно оценить только косвенно.
Иногда, оценивая сократимость миокарда, доктора отмечают, что сердце, даже при больших нагрузках, не повышает своей активности или делает это в недостаточном объеме.
Например, если спортсмен длительное время подвергает себя чрезмерным физическим нагрузкам, истощающим организм, со временем у него может быть обнаружено снижение сократительной функции миокарда.
Некоторое время сократительная способность будет сохранена за счет использования ним имеющихся внутренних энергетических ресурсов. Когда же причиной снижения сократительной способности сердца стал серьезный недуг, ситуация обретает более серьезный характер, требует к себе повышенного внимания.
Если интересует вопрос определения нормокинеза сократимости миокарда – что это, сможет объяснить только доктор. Сердечная мышца обладает способностью при необходимости увеличить объем кровообращения в 3-6 раз. Это может быть достигнуто за счет увеличения количества сердечных сокращений.
Причиной снижения сократительной способности является физическое перенапряжение человека в течение длительного периода времени.
Также нарушение сократительной способности может развиться при повышенном обмене веществ в организме при гипертиреозе.
Для улучшения сократительной способности миокарда назначают препараты, улучшающие микроциркуляцию крови и лекарственные вещества, регулирующие обмен веществ в сердце.
Влияние изменения сократительной функции миокарда
Сократительная функция сердца является главной в деятельности его как насоса, осуществляющейся на основе координации отдельных мышечных клеток.
Превращение химической энергии в механическую происходит в саркомерах (функциональных единицах сократительного миокарда). Каждое мышечное волокно сократительного миокарда состоит из 200—500 сократительных протеиновых структур — миофибрилл.
Миокард состоит из двух типов клеток, соединенных между собой посредством так называемых вставочных знаков. Большинство мышечных клеток сердца выполняют сократительную функцию и называются сократительными клетками — кардиомиоцитами.
Функция сократимости миокарда. Сокращения мышц сердца
Повышение содержания кальция увеличивает сократительную способность мышцы сердца, а отсутствие его делает невозможным сокращение миокарда.
Понижение концентрации внеклеточного натрия усиливает, сократительную способность мышцы сердца, так как увеличивает скорость проникновения кальция в клетку.
Сократимость миокарда, ее особенности
Механизм сокращения миокарда не отличается от механизма сокращения поперечно-полосатой скелетной мышцы, в процессе сокращения волокон миокарда происходит скольжение актиновых нитей вдоль миозиновых.
Выявление оптимальных показателей для определения сократительной способности миокарда у больных гипертонической болезнью
Особенности сократительной функции миокарда: 1. Сила сокращения миокарда не зависит от силы раздражителя(«все или ничего»). Это объясняется особенностями строения миокарда. Поэтому любой надпороговый раздражитель, независимо от его силы, приводит к возбуждению всех клеток миокарда.
Из других средств, повышающих сократимость миокарда, необходимо назвать препараты кальция. 3) контрактильный статус миокарда. С позиций механики мышечное сокращение определяется несколькими силами, воздействующих на миокард в покое (диастола) и при активном сокращении (систола).
Если сократимость миокарда левого желудочка снижена
Преднагрузка желудочка — это диастолический объем крови, зависящий в определенной степени от конечно-диастолического давления и податливости миокарда.
В период систолы состояние миокарда зависит от способности к сокращению и величины постнагрузки. При наличии симптомов недостаточности сократительной способности миокарда появляется зависимость между сердечным выбросом и сосудистым сопротивлением.
Сократительная способность миокарда (контрактильность) — это свойство миокардиальных волокон изменять силу своих сокращений.
Как лечат сниженную сократительную способность
Наиболее точно оценить контрактильность миокарда можно при выполнении вентрикулографии с одновременной регистрацией внутрижелудочкового давления. Множество предложенных для клинической практики формул и коэффициентов лишь косвенно отражает контрактильность миокарда.
Дальнейшее улучшение насосной функции миокарда может быть достигнуто использованием нескольких препаратов, улучшающих сократительную функцию (например, допамина).
Идеальное инотропное средство, по-видимому, должно увеличивать сократимость миокарда, но при этом не действовать на частоту сердечных сокращений. К сожалению, в настоящее время такого средства нет. Однако, уже сейчас врач имеет несколько препаратов, каждый из которых повышает инотропные свойства миокарда.
Что такое нормокинез сократимости миокарда
Допамин увеличивает сократимость миокарда и уменьшает общее легочное и общее периферическое сосудистое сопротивление. Инотропные препараты увеличивают потребление кислорода миокардом, что в свою очередь требует увеличения коронарного кровотока.
Цель исследования — изучение сократительной функции миокарда левого и правого желудочков радиовентрикулографическими методами.
ФВ ЛЖ у пациентов, стоящих в листе ожидания на трансплантацию сердца, значительно снижена (Ј 40% у 78% и Ј 20% у 18% больных). 13. Капелько В.И. Значение оценки диастолы желудочков в диагностике заболеваний сердца.
Современные подходы к оценке глобальной и региональной систолической функции миокарда левого желудочка с помощью допплерэхокардиографических показателей у больных ишемической болезнью сердца
14. Желнов В. В., Павлова И. Ф., Симонов В.И. Диастолическая функция левого желудочка у больных ишемической болезнью сердца.Вероятно, это обусловлено адаптационным ремоделированием полости ЛЖ с увеличением как КДР, так и КСР, и развитием эксцентрической гипертрофии миокарда. Глобальная систолическая функция миокарда определяется локальной сократимостью его сегментов.
Регуляция кровообращения ребенка
Однако сужение просвета коронарных артерий при хронической форме развития заболевания долгое время вообще может не сопровождаться нарушением сократимости миокарда.
Система СИМОНА 111
Последний режим наиболее информативен, так как позволяет дать не только качественную, но и количественную характеристику движения миокарда.
Это обусловлено недостаточным поступлением кислорода и питательных веществ к сердечной мышце, соответственно, невозможностью синтезировать нею должный объем энергии. Важно знать! Нарушение локальной сократимости миокарда влечет не только ухудшение самочувствия пациента, но и развитие сердечной недостаточности.
Оно заключается в постоянной регистрации показателей работы сердца при помощи портативного электрокардиографа, крепящегося на одежду. Оно помогает более точно оценить состояние человека, а также функциональные особенности сердца, выявить нарушения при их наличии.
Обязательно назначают медикаментозную терапию, которая состоит из витаминных препаратов и средств, улучшающих обменные процессы в сердечной мышце, поддерживающих работоспособность сердца. Когда доктор проводит обследование сердца пациента, он обязательно сравнивает должные показатели его работы (нормокинез) и полученные после диагностики данные.
В группе больных с митральными пороками конечнодиастолическое давление в левом желудочке коррелировало с величиной конечнодиастолического объема желудочка.
При понижении сократительной способности миокарда не наступает достаточно полного опорожнения желудочка. Если при увеличении нагрузки не увеличивается объем кровообращения, говорят о снижении сократительной способности миокарда. Оценка сократительной способности миокарда учитывает его способность реагировать на повышенную нагрузку.
Расшифровка нормальных показателей УЗИ сердца
Исследование внутренних органов с помощью ультразвука считается одним из основных методов диагностики в различных областях медицины. В кардиологии УЗИ сердца, больше известно как эхокардиография, которая позволяет выявить морфологические и функциональные изменения в работе сердца, аномалии и нарушения в клапанном аппарате.
Эхокардиография (Эхо КГ) — относится к неинвазывным методам диагностики, которая обладает большой информативностью, безопасностью и проводится для людей разной возрастной категории, включая новорожденных детей и беременных женщин. Данный метод обследования не требует специальной подготовки и может проводиться в любое удобное время.
В отличие от рентгенологического обследования, (Эхо КГ) можно проводить несколько раз. Оно полностью безопасно и позволяет лечащему врачу следить за здоровьем пациента и динамикой сердечных патологий. В период обследования используют специальный гель, который позволяет ультразвуку лучше проникать в сердечные мышцы и другие структуры.
Что позволяет обследовать (ЭхоКГ)
УЗИ сердца позволяет врачу определить многие параметры, нормы и отклонения в работе сердечно – сосудистой системы, оценить размеры сердца, объем сердечных полостей, толщину стенок, частоту ударов, наличие или отсутствие тромбов и рубцов.
Также данное обследование показывает состояние миокарда, перикарда, крупных сосудов, митральный клапан, размеры и толщину стенок желудочков, определяет состояние клапанных структур и другие параметры сердечной мышцы.
После проведенного (Эхо КГ) врач фиксирует результаты осмотра в специальный протокол, расшифровка которого позволяет обнаружить кардиологические заболевания, отклонения от нормы, аномалии, патологии, также поставить диагноз и назначить соответствующее лечение.
Когда следует проводить (Эхо КГ)
Чем раньше будут диагностированные патологии или заболевания сердечной мышцы, тем больше шансов на положительный прогноз после лечения. Проводить УЗИ следует при таких симптомах:
- периодические или частые боли в сердце;
- нарушения ритма: аритмия, тахикардия;
- одышка;
- повышение артериального давления;
- признаки сердечной недостаточности;
- перенесенный инфаркт миокарда;
- если в анамнезе присутствуют болезни сердца;
Проходить данное обследование можно не только по направлению врача кардиолога, но также и других врачей: эндокринолога, гинеколога, невролога, пульмонолога.
Какие болезни диагностирует УЗИ сердца
Существует большое количество заболеваний и патологий, которые диагностируются эхокардиографией:
- ишемическая болезнь;
- инфаркт миокарда или предынфарктное состояние;
- артериальная гипертония и гипотония;
- врожденные и приобретенные пороки сердца;
- сердечная недостаточность;
- нарушения ритма;
- ревматизм;
- миокардит, перикардит, кардиомиопатия;
- вегето – сосудистая дистония.
Ультразвуковое обследование позволяет выявить и другие нарушения или заболевания сердечной мышцы. В протоколе результатов диагностики, врач делает заключение, в котором отображается информация, полученная с УЗИ аппарата.
Данные результаты обследования рассматривает лечащий врач кардиолог и при наличии отклонений назначает лечебные мероприятия.
Расшифровка УЗИ сердца состоит из множественных пунктов и сокращений, которые сложно разобрать человеку не имеющего специального медицинского образования, поэтому попробуем кратко описать нормальные показатели, полученные человеком у которого нет отклонений или заболеваний сердечно – сосудистой системы.
Расшифровка эхокардиографии
Ниже предоставляется список сокращений, которые фиксируются в протоколе после обследования. Данные показатели считаются нормой.
- Масса миокарда левого желудочка (ММЛЖ):
- Индекс массы миокарда левого желудочка (ИММЛЖ):г/м2;
- Конечно-диастолический объем левого желудочка (КДО): 112±27 (65-193) мл;
- Конечно-диастолический размер (КДР): 4,6 – 5,7 см;
- Конечный систолический размер (КСР): 3,1 – 4,3 см;
- Толщина стенки в диастолу: 1,1 см
- Длинная ось (ДО);
- Короткая ось (КО);
- Аорта (АО): 2.1 – 4.1;
- Аортальный клапан (АК): 1.5 – 2.6;
- Левое передсердя (ЛП): 1.9 – 4.0;
- Правое передсердя (ПР); 2.7 – 4.5;
- Толщина миокарда межжелудочковой перегородки диастологическое (ТММЖПд): 0.4 – 0.7;
- Толщина миокарда межжелудочковой перегородки систологическое (ТММЖПс): 0.3 – 0.6;
- Фракция выброса (ФВ): 55-60%;
- Мильтральный клапан (МК);
- Движение миокарда (ДМ);
- Легочная артерия (ЛА): 0.75;
- Ударный объем (УО) — количество объема крови, выбрасываемое левым желудочком за одно сокращение:мл.
- Диастолический размер (ДР): 0,95-2,05 см;
- Толщина стенки (диастолическая): 0,75-1,1 см;
После результатов обследования, в конце протокола врач делает заключение, в котором сообщает об отклонениях или нормах обследования, также отмечает предполагаемый или точный диагноз больного. В зависимости от цели обследования, состояния здоровья человека, возраста и пола больного, обследование может показать немного другие результаты.
Полная расшифровка эхокардиографии оцениваются врачом кардиологом. Самостоятельное изучение параметров сердечных показателей не даст человеку полной информации по оценке здоровья сердечно – сосудистой системы, если у него нет специального образования. Только опытный врач в области кардиологии сможет провести расшифровку эхокардиографии и ответить на интересующие вопросы пациента.
Некоторые показатели способны немного отходить от нормы или фиксироваться в протоколе обследования под другими пунктами. Это зависит от качества аппарата. Если клиника использует современное оборудование в 3D, 4D изображении, тогда можно получить более точные результаты, на которых больному будет ставиться диагноз и проводится лечение.
УЗИ сердца считается необходимой процедурой, которую следует проводить один или два раза в год для профилактики, или после первых недомоганиях со стороны сердечно – сосудистой системы. Результаты данного обследования позволяют врачу-специалисту обнаружить кардиологические заболевания, нарушения и патологии на ранних стадиях, а также провести лечение, дать полезные рекомендации и вернуть человека к полноценной жизни.
УЗИ сердца
Современный мир диагностики в кардиологии предлагает различные методы, которые позволяют своевременно выявить патологии и отклонения. Одним из таких методов является УЗИ сердца. Подобное обследование имеет множество преимуществ. Это высокая информативность и точность, удобство проведения, минимум возможных противопоказаний, отсутствие сложной подготовки. Ультразвуковые исследования могут выполняться не только в специализированных отделениях и кабинетах, но и даже на отделении интенсивной терапии, в обычных палатах отделения или в машине скорой помощи при срочной госпитализации пациента. В таком УЗИ сердца помогают различные портативные аппараты, а также самое новейшее оборудование.
Что такое УЗИ сердца
С помощью этого обследования специалист по ультразвуковой диагностике может получить изображение, по которому он и определяет патологию. Для этих целей используется специальная аппаратура, у которой имеется ультразвуковой датчик. Этот датчик плотно приставляется к грудной клетке пациента, а получаемое изображение выводится на монитор. Существует понятие «стандартные позиции». Это можно назвать стандартным «набором» необходимых для обследования изображений, чтобы врач смог сформулировать свое заключение. Для каждой позиции подразумевается свое положение датчика или доступ. Каждое положение датчика дает врачу возможность увидеть разные структуры сердца, рассмотреть сосуды. Многие пациенты замечают, что во время УЗИ сердца датчик не просто ставят на грудную клетку, но и наклоняют его или поворачивают, что позволяет увидеть разные плоскости. Кроме стандартных доступов существуют и дополнительные. Они используются только при необходимости.
Какие заболевания можно обнаружить
Список возможных патологий, которые можно увидеть на УЗИ сердца очень большой. Перечислим основные возможности этого обследования в диагностике:
- ишемическая болезнь сердца ;
- обследования при артериальной гипертензии ;
- болезни аорты;
- заболевания перикарда;
- внутрисердечные образования;
- кардиомиопатии;
- миокардиты ;
- поражения эндокарда;
- приобретенные клапанные пороки сердца;
- исследование механических клапанов и диагностика дисфункции клапанных протезов;
- диагностика сердечной недостаточности.
Нормы УЗИ сердца
Сложно перечислить все нормы УЗИ сердца, но некоторых мы коснемся.
Обязательно определяют переднюю и заднюю створки, две комиссуры, хорды и папиллярные мышцы, митральное кольцо. Некоторые нормальные показатели:
- толщина митральных створок до 2 мм;
- диаметр фиброзного кольца — 2,0-2,6 см;
- диаметр митрального отверстия 2 −3 см.
- площадь митрального отверстия 4 — 6 см2.
- окружность левого предсердножелудочкового отверстия влет 6-9 см;
- окружность левого предсердножелудочкового отверстия влет — 9,1-12 см;
- активное, но плавное движение створок;
- ровная поверхность створок;
- прогиб створок в полость левого предсердия во время систолы не более 2 мм;
- хорды видны как тонкие, линейные структуры.
Некоторые нормальные показатели:
- систолическое раскрытие створок болеемм;
- площадь аортального отверстия 2 — 4 см2.
- створки пропорционально одинаковы;
- полное открытие в систолу, хорошо смыкаются в диастолу;
- аортальное кольцо средней равномерной эхогенности;
Трехстворчатый (трикуспидальный) клапан
- площадь клапанного отверстия составляет 6-7 см2;
- створки могут быть расщеплены, достигать толщины до 2 мм.
- толщина задней стенки в диастолу 8-11 мм, а межжелудочковой перегородки — 7-10 см.
- масса миокарда у мужчин — 135 г, масса миокарда у женщин — 95 г.
Нина Румянцева, 01.02.2015
Перепечатка без активной ссылки запрещена!
Ультразвуковое обследование сердца
Ультразвуковое обследование в кардиологии — наиболее весомый и распространенный метод исследования, который занимает ведущее положение среди неинвазивных процедур.
Ультразвуковая диагностика обладает большими преимуществами: врач получает объективную достоверную информацию о состоянии органа, его функциональной активности, анатомическом строении в масштабах реального времени, метод дает возможность измерить практически любые анатомические структуры, оставаясь при этом абсолютно безвредным.
Однако, результаты исследования и их расшифровка напрямую зависят от разрешающей способности ультразвукового аппарата, от навыков, опыта и приобретенных знаний специалиста.
УЗИ сердца, или эхокардиография, дает возможность визуализировать на экране органы, магистральные сосуды, оценить кровоток в них с помощью ультразвуковых волн.
Кардиологи используют разные режимы аппарата для исследования: одномерный или М-режим, Д-режим, или двухмерный, Доплер-Эхокардиография.В настоящее время разработаны современные и перспективные способы обследования пациентов с помощью ультразвуковых волн:
- Эхо-КГ с трехмерным изображением. Компьютерное суммирование большого количества двухмерных изображений, полученных в нескольких плоскостях, дает в итоге трехмерное изображение органа.
- Эхо-КГ с использованием чреспищеводного датчика. В пищеводе обследуемого размещается одно- или двухмерный датчик, с помощью которого получают основную информацию об органе.
- Эхо-КГ с использованием интракоронарного датчика. Высокочастотный ультразвуковой датчик размещен в полости сосуда, подлежащего исследованию. Дает информацию о просвете сосуда и состоянии его стенок.
- Применение контраста при ультразвуковом исследовании. Улучшается изображение структур, подлежащих описанию.
- УЗИ сердца с высоким разрешением. Повышенная разрешающая способность аппарата дает возможность получить изображение высокого качества.
- М-режим анатомический. Одномерное изображение с пространственным вращением плоскости.
Способы проведения исследования
Диагностика кардиальных структур и крупных сосудов осуществляется двумя способами:
Наиболее распространенный — трансторакальный, через переднюю поверхность грудной клетки. Чреспищеводный же способ относят к более информативным, так как с его помощью можно оценить состояние сердца и крупных сосудов со всех возможных ракурсов.
УЗИ сердца можно дополнить функциональными пробами. Пациент выполняет предлагаемые физические упражнения, после или во время чего проходит расшифровка результата: врач оценивает изменения структур сердца и его функциональной активности.
Изучение сердца и крупных сосудов дополняют доплерографией. С ее помощью можно определить скорость кровотока в сосудах (коронарные, воротные вены, легочный ствол, аорта).
Кроме этого, Допплер показывает ток крови внутри полостей, что важно при наличии пороков и для подтверждения диагноза.
Существуют определенные симптомы, которые указывают на необходимость посещения кардиолога и проведения ультразвукового исследования:
- Вялость, появление или усиление одышки, быстрая утомляемость.
- Чувство сердцебиения, которое может служить признаком нарушения сердечного ритма.
- Конечности становятся холодные.
- Кожные покровы часто бледнеют.
- Наличие врожденного сердечного порока.
- Плохо или медленно ребенок набирает вес.
- Кожные покровы синюшные (губы, кончики пальцев, ушные раковины и носогубный треугольник).
- Наличие шумов в сердце при ранее проводимом обследовании.
- Приобретенные или врожденные пороки, наличие клапанного протеза.
- Над верхушкой сердца отчетливо чувствуется дрожание.
- Любые признаки сердечной недостаточности (одышка, отеки, дистальный цианоз).
- Сердечная недостаточность.
- Пальпаторно определяемый «сердечный горб».
- УЗИ сердца широко применяется для изучения структуры тканей органа, его клапанного аппарата, выявления жидкости в полости перикарда (экссудативный перикардит), тромбов, а также для исследования функциональной активности миокарда.
Диагностика следующих заболеваний невозможна без ультразвукового исследования:
- Разные степени проявления ишемической болезни (инфаркт миокарда и стенокардия).
- Воспаления кардиальных оболочек (эндокардиты, миокардиты, перикардиты, кардиомиопатии).
- Всем больным показана диагностика после перенесенного инфаркта миокарда.
- При заболеваниях других органов и систем, которые оказывают прямое или косвенное повреждающее действие на сердце (патология периферического кровяного русла почек, органов, расположенных в брюшной полости, головном мозге, при болезнях сосудов нижних конечностей).
Современные аппараты ультразвуковой диагностики дают возможность получить много количественных показателей, с помощью которых можно охарактеризовать основную сердечную функцию сокращение. Даже ранние стадии снижения сократительной способности миокарда может выявить хороший специалист и вовремя начать терапию. А для оценки динамики заболевания ультразвуковое исследование проводится повторно, что важно и для проверки правильности лечения.
Что включает в себя подготовка перед исследованием
Чаще больному назначается стандартный метод — трансторакальный, который не требует особого приготовления. Пациенту только рекомендуется сохранять эмоциональное спокойствие, так как волнение или предшествующие стрессы могут оказать влияние на результаты диагностики. Например, учащается сердцебиение. Также не рекомендуется обильный прием пищи перед УЗИ сердца.
Немного строже подготовка перед проведением чреспищеводного УЗИ сердца. Больному не следует принимать пищу за 3 часа до процедуры, а грудным детям исследование проводят в перерывах между кормлением.
Проведение Эхо-кардиографии
Во время проведения исследования пациент лежит на левом боку на кушетке. Такое положение позволит сблизить кардиальную верхушку и переднюю стенку грудной клетки, таким образом, четырехмерное изображение органа получится более подробным.
Такое обследование нуждается в технически сложном и высококачественном оборудовании. Перед прикреплением датчиков врач наносит гель на кожу. Специальные датчики располагаются в разных позициях, что позволит визуализировать все отделы сердца, оценить его работу, изменение структур и клапанного аппарата, измерить параметры.
Датчики издают ультразвуковые колебания, передающиеся в тело человека. Процедура не причиняет даже малейшего дискомфорта. Видоизмененные акустические волны возвращаются к аппарату через те же датчики. На этом уровне они преобразовываются в электрические сигналы, обрабатываемые аппаратом-эхокардиографом.
Изменение типа волны от ультразвукового датчика связано с переменами в тканях, изменении их структуры. Специалист получает четкую картинку органа на экране монитора, по окончании исследования больному предоставляется расшифровка.
Иначе проводится транспищеводная манипуляция. Необходимость в ней возникает тогда, когда прохождению акустических волн мешают некоторые «преграды». Это может быть подкожно-жировая клетчатка, кости грудной клетки, мышцы или ткань легких.
Чреспищеводная эхокардиография существует в трехмерном варианте, при этом датчик вводят через пищевод. Анатомия этой области (примыкание пищевода к левому предсердию) дает возможность получить четкое изображение мелких анатомических структур.
Метод противопоказан при заболеваниях пищевода (стриктуры, варикозное расширение его венозного русла, воспаления, кровотечения или риск их развития во время манипуляции).
Обязательным перед чрезпищеводной Эхо-КГ является голодание в течение 6 часов. Специалист не задерживает датчик более, чем на 12 минут в зоне исследования.
Показатели и их параметры
После окончания исследования пациенту и лечащему врачу предоставляется расшифровка результатов.
Значения могут иметь возрастные особенности, а также различны показатели у мужчин и женщин.
Обязательными показателями считаются: параметры межжелудочковой перегородки, левого и правого отделов сердца, состояния перикарда и клапанного аппарата.
Норма для левого желудочка:
- Масса его миокарда колеблется у мужчин от 135 до 182 грамм, у женщин — от 95 до 141 грамма.
- Индекс массы миокарда левого желудочка: для мужчин от 71 до 94 грамм на м², у женщин от 71 до 80.
- Объем полости левого желудочка в состоянии покоя: у мужчин от 65 до 193 мл, для женщин от 59 до 136 мл, размер левого желудочка в покое от 4,6 до 5,7 см, во время сокращения норма от 3,1 до 4,3 см.
- Толщина стенок левого желудочка не превышает в норме 1,1 см повышение нагрузки ведет к гипертрофии мышечных волокон, когда толщина может достигать 1,4 см и более.
- Фракция выброса. Ее норма не ниже 55–60%. Это объем крови, который выбрасывает сердце при каждом сокращении. Снижение этого показателя говорит о сердечной недостаточности, явлениях застоя крови.
- Ударный объем. Норма от 60 до 100 мл тоже показывает, какой объем крови выбрасывается за одно сокращение.
- Толщина межжелудочковой перегородки от 10 до 15 мм в систолу и 6 – 11 мм в диастолу.
- Диаметр просвета аорты от 18 до 35 мм в норме.
- Толщина стенки правого желудочка от 3 до 5 мм.
Процедура длится не более 20 минут, все данные о пациенте и параметрах его сердца сохраняются в электронном виде, на руки дается расшифровка, понятная для кардиолога. Надежность методики достигает 90%, то есть уже на ранних стадиях можно выявить заболевание и начать адекватное лечение.
Для чего проводится ЭхоКГ
ЭхоКГ применяется для того, чтобы выявить изменения в структуре тканей сердечной мышцы, дистрофические процессы, пороки развития и заболевания этого органа.
Подобное исследование проводится беременным женщинам при подозрении на патологии развития плода, признаках задержки развития, наличия у женщины эпилепсии, сахарного диабета, эндокринных нарушений.
Показаниями к эхокардиографии могут быть симптомы пороков сердца, при подозрении на инфаркт миокарда, аневризму аорты, воспалительные заболевания, новообразования любой этиологии.
УЗИ сердца нужно обязательно провести, если наблюдаются такие симптомы:
- загрудинные боли;
- слабость во время физической нагрузки и независимо от нее;
- учащенное сердцебиение:
- перебои в сердечном ритме;
- отеки рук и ног;
- осложнения после гриппа, ОРВИ, ангины, ревматизма;
- артериальная гипертензия.
Обследование можно пройти по направлению кардиолога и по собственному желанию. Противопоказаний к его проведению нет. Специальная подготовка к УЗИ сердца не проводится, достаточно успокоиться и постараться сохранять уравновешенное состояние.
Специалист во время исследования оценивает следующие параметры:
- состояние миокарда в фазу систолы и диастолы (сокращения и расслабления);
- размеры сердечных камер, их структура и толщина стенок;
- состояние перикарда и наличие экссудата в сердечной сумке;
- функционирование и структура артериального и венозного клапанов;
- наличие тромбов, новообразований;
- наличие последствий инфекционных заболеваний, воспалительного процесса, шумов в сердце.
Обработка результатов чаще всего проводится при помощи компьютерной программы.
Больше подробностей об этой методике исследования рассказано в этом видео:
Нормальные показатели у взрослых и новорожденных детей
Невозможно определить единые стандарты нормы состояния сердечной мышцы для мужчин и женщин, для взрослых и детей разного возраста, для молодых и пожилых пациентов. Приведенные ниже показатели – средние значения, в каждом случае могут быть небольшие расхождения.
Аортальный клапан у взрослых должен открываться на 1,5 и более сантиметров, площадь открытия митрального клапана составляет у взрослых – 4 кв.см. Объем экссудата (жидкости) в сердечной сумке не должен превышать 30 кв.мл.
Отхождения от нормы и принципы расшифровки результатов
В результате эхокардиографии можно обнаружить такие патологии развития и функционирования сердечной мышцы и сопутствующие им заболевания:
- сердечная недостаточность;
- замедление, ускорение или перебои сердечного ритма (тахикардия, брадикардия);
- предынфарктное состояние, перенесенный инфаркт;
- артериальная гипертензия;
- вегето–сосудистая дистония;
- воспалительные заболевания: миокардит сердца, эндокардит, экссудативный или констриктивный перикардит;
- кардиомипатия;
- признаки стенокардии;
- пороки сердца.
Протокол обследования заполняется специалистом, проводящим УЗИ сердца. Параметры функционирования сердечной мышцы в этом документе указаны в двух значениях – норма и показатели обследуемого. В протоколе могут встретиться сокращения, непонятные пациенту:
Нормальное значение (нормокинез) амплитуды межжелудочковой перегородки находятся в пределах 0,5—0,8 см, задней стенки ЛЖ — 0,9—1,4 см. Гипокинез представляет собой уменьшение амплитуды движения, акинез — отсутствие амплитуды, дискинез — движения стенок с отрицательным знаком, гиперкинез — амплитуда превышает показатели нормокинеза.
Асинхронное движение стенок левого желудочка представляет собой систолическое движение одной из стенок, не синхронное с движением другой стенки к центру левого желудочка (нарушение внутрижелудочковой проводимости, наличие дополнительных путей проведения, мерцательная аритмия, искусственный водитель ритма).
Доплерэхокардиография также позволяет оценивать состояние ЛЖ. (Доплеровское измерение ударного объема ЛЖ.) Этот метод основан на измерении интеграла линейной скорости кровотока и площади сечения сосуда в месте определения кровотока.
Измеряют внутренний диаметр корня аорты в первой половине фазы систолы и определяют площадь ее поперечного сечения (ППС):
Затем планиметрически определяется интегральная скорость потока. Умножение этой величины на площадь сечения аорты дает ударный объем. Произведение ударного объема ЛЖ и ЧСС представляет собой минутный объем кровотока. Использование данной формулы некорректно при наличии аортального порока.
Диастолическая функция левого желудочка. Определяется двумя свойствами миокарда — релаксацией и ригидностью. С клинической точки зрения диастола — это период, продолжающийся от момента закрытия сторон аортального клапана до возникновения первого тона сердца.
Гемодинамически диастолу можно разделить на четыре фазы:
- изоволюмического расслабления (от момента закрытия створок аортального клапана до начала трансмитрального кровотока);
- фазу быстрого наполнения;
- фазу медленного наполнения (диастазис);
- систолу предсердий.
Диастолическая дисфункция может возникнуть при изолированных нарушениях любой из фаз и при их сочетании.
Источник: http://serdce5.ru/diagnostika/normokinez-serdtsa-chto-eto-takoe.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе