Ультразвуковая и рентгенологическая гистеросальпингография
В гинекологической практике УЗ-исследование является одним из наиболее информативных в диагностике заболеваний органов малого таза. ГСГ, или гистеросальпингография — это еще один дополнительный метод визуализации, позволяющий получить более полное представление об анатомическом и функциональном состоянии полости матки и фаллопиевых труб. Особенно широко он используется в целях диагностики причин бесплодия.
Подготовка к гистеросальпингографии
Сроки выполнения процедуры зависят от предположительного диагноза и цели проведения исследования. Для оценки проходимости маточных труб, а также уточнения наличия или отсутствия внутреннего эндометриоза и аденомиоза ГСГ осуществляют на 5-8 день менструального цикла, при подозрении на истмико-цервикальную недостаточность — во второй его фазе (на 18-20 день). Диагностику объема и границ субмукозного (под слизистой оболочкой) миоматозного узла проводят в любой день менструального цикла, при условии отсутствия обильных выделений крови из половых путей.
Показания и противопоказания
Показанием к гистеросальпингографии является предположение о наличии:
- Непроходимости маточных труб.
- Истмико-цервикальной недостаточности — расширение канала шейки матки и его внутреннего зева до 5-7 мм.
- Аномалий развития матки и придатков.
- Субмукозной миомы или синехий (спайки в полости матки).
- Аденомиоза, эндометриоидного рака, полипов, генитальной формы туберкулеза.
Одним из этапов подготовки являются осмотр пациентки гинекологом и предварительные исследования с целью определения не только показаний, но и противопоказаний к проведению ГСГ.
Противопоказания:
- Предположение о возможности наличия беременности.
- Беременность и кормление грудью.
- Кровянистые выделения из половых путей.
- Острые инфекционные заболевания.
- Степень чистоты влагалища ниже II степени и острые воспалительные процессы половых органов или мочевыводящих путей — бартолинит, вагинит, цервицит, эндометрит, сальпингоофорит, уретрит, цистит, пиелонефрит.
- Тяжелые хронические соматические заболевания.
Условия:
- прекращение использования вагинальных лечебных средств и спринцеваний за 7 дней до исследования, если они не назначены врачом, и в течение 3 дней после процедуры;
- отказ от половых контактов или применение контрацепции на протяжении менструального цикла, в период которого планируется выполнение обследования;
- отсутствие половых контактов в течение 1-2 дней до проведения процедуры и 2-3 дней после исследования;
- исключение из рациона питания продуктов, способствующих газообразованию в кишечнике, за 3-4 дня до исследования, очистительные клизмы накануне вечером и утром в день процедуры.
Гистеросальпингография в норме
Как проводится исследование
Метод существует в виде двух вариантов, в зависимости от используемой аппаратуры — рентгеноконтрастный (Rg-ГСГ) и сонографический, или ультразвуковой (Уз-ГСГ). При любом варианте гистеросальпингография проводится натощак без применения анестезии.
Процедура может вызывать у обследуемой пациентки чувство дискомфорта, неприятных ощущений в нижних отделах живота и незначительную болезненность. Поэтому при психоэмоциональной неустойчивости и высокой возбудимости, страхе по поводу проведения процедуры и по просьбе женщины возможно введение седативных препаратов или проведение адекватного общего внутривенного наркоза.
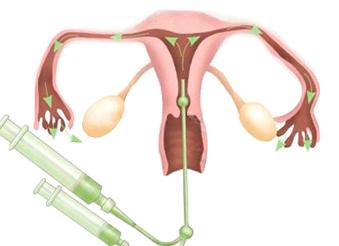
Исследование проводится на гинекологическом кресле. После предварительного осмотра и введения в наркоз (если это необходимо) в цервикальный канал вводится специальный балонный катетер длиной около 35 см и с диаметром просвета 0,2 см. Он снабжен конусовидным баллончиком, обеспечивающим герметичность в области наружного зева шейки матки.
Через наружный конец канюли в цервикальный канал шприцом вводятся 2,5-3 мл рентгенконтрастного или эхоконтрастного раствора и проводится рентгенологический снимок или осмотр на экране (в случае Уз-ГСГ) внутренней поверхности полости матки. Затем вводятся еще около 4 мл контрастного раствора, чем достигаются тугое наполнение полости матки и выход раствора через маточные трубы в полость малого таза (для проверки проходимости труб). Это также фиксируется снимком или осмотром. При необходимости, проводится контроль повторным введением еще 3-4 мл раствора. Общее количество последнего составляет 10-20 мл.
В целях диагностики истмико-цервикальной недостаточности и выяснения ее причины проводится адренал-прогестероновая проба. При проведении ГСГ на 18-й день менструального цикла в норме определяются резко суженные цервикальный канал и его внутренний зев. Если они расширены, проводится названная проба.
Она помогает установить, являются ли нарушения органическими или функциональными. Суть пробы заключается в подкожном введении 0,5 мл адреналина 0,1%. Через 5 минут после этого проводится контрольная ГСГ. Если сужения цервикального канала не произошло, то вечером того же дня в мышцу вводится оксипрогестерона капронат (0. 125 г.) с последующим повторением предыдущей процедуры через 4 дня.
При функциональной цервикальной недостаточности, обусловленной недостаточностью желтого тела, после коррекции ее оксипрогестероном происходит резкое сужение канала, в случае же органической причины его расширения он остается прежним.
Таким образом, ультразвуковая гистеросальпингография и рентгенологическая ГСГ по техническому выполнению почти ничем не отличаются. По степени информативности они также равноценны. Главное различие методов состоит в:
- Применяемых контрастных растворах. В случае проведения Уз-ГСГ используется эхоконтрастный раствор, не вызывающий аллергических реакций — 10%-ный раствор глюкозы или эховист, представляющий собой гранулят галактозы во флаконе. Его растворяют непосредственно перед проведением исследования до 20%-ной суспензии придающимся к препарату растворителем. Для рентгенологической же ГСГ используются йодсодержащие рентгенконтрастные препараты — Верографин, Триомбраст, Уротраст или Кардиотраст. Их введению должно предшествовать проведение пробы на чувствительность, поскольку любой из этих препаратов способен вызвать тяжелую аллергическую реакцию.
- Степени воздействия физических факторов (излучение). Уз-ГСГ основано на использовании эффекта ультразвуковых волн, которые не оказывают негативного влияния на половые органы. Несмотря на то, что для проведения Rg-ГСГ используется незначительная дозировка рентгеновского излучения, тем не менее, при повторных снимках она оказывает суммирующее биологическое воздействие на яичники. Поэтому попытка забеременеть рекомендуется только после менструации, следующей после исследования.
Последствия гистеросальпингографии
У некоторых женщин, прошедших ГСГ, наступление первой после процедуры менструации происходит в более поздние сроки, чем обычно, с последующим восстановлением прежнего цикла. Такая задержка после гистеросальпингографии, обычно не превышающая нескольких дней, по-видимому, связана с психоэмоциональной нагрузкой и механическим вмешательством в функцию половых органов.
ГСГ является исключительно диагностическим, а не лечебным методом. Тем не менее, многие пациентки, которые обследовались по поводу бесплодия, отмечают наступление беременности в ближайшие 3 месяца после проведения исследования.
Научного объяснения этому нет. Некоторые врачи беременность после гистеросальпингографии связывают с введением масляного раствора рентгеноконстрастного вещества, который, якобы, улучшает функцию ворсинчатого эпителия слизистой оболочки труб и разрушает «рыхлые спайки», что маловероятно.
Более убедительным выглядит предположение о механическом отмывании раствором контрастного препарата слизи, образующейся на слизистой оболочке стенок фаллопиевых труб при наличии вялотекущего воспалительного процесса, недиагностированного ранее. В результате этого проходимость труб и функция ворсинчатого эпителия на некоторое время восстанавливаются.
Еще одно предположение — это кратковременная коррекция функции желтого тела оксипрогестероном при проведении адренал-прогестероновой пробы.
После проведения ГСГ в течение 1-2 дней могут сохраняться неприятные ощущения в нижних отделах живота, появляться незначительные кровянистые или/и слизистые выделения. Если процедура была проведена на фоне хронического воспалительного процесса, возможно обострение заболевания.
В то же время, гистеросальпингография в большинстве случаев не вызывает никаких серьезных последствий и является высокоинформативным дополнительным методом в диагностике ряда заболеваний и причин бесплодия у женщин.
Вопросы
На какой день менструального цикла можно проводить ГСГ (гистеросальпингографию)?
Гистеросальпингография производится с 8 по 25 дни каждого менструального цикла. Однако для выявления каждой определенной патологии существуют оптимальные сроки проведения гистеросальпингографии, которых необходимо придерживаться.
Например, для диагностики проходимости маточных труб необходимо производить гистероскопию в начале менструального цикла – с 7 по 11 день. Процедуру оптимально провести спустя 2 – 3 суток после окончания менструального кровотечения.
С целью диагностики внутреннего эндометриоза или гиперплазии эндометрия — напротив, рекомендуется производить гистеросальпингографию во второй половине менструального цикла – с 18 по 23 дни.
Для диагностики миомы или полипа матки оптимально производить гистеросальпингографию в любой день цикла спустя 1 – 2 дня после окончания кровотечения.
Похожие вопросы Новый вопрос
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок. Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Гистеросальпингография (метросальпингография)
Менструальный цикл и менструация
Гистеросальпингография (ГСГ, рентген матки и маточных труб)
Cодержание статьи:
Что же такое гистеросальпингография?
Гистеросальпингография (ГСГ или рентген области маточных труб и матки) считается методом диагностики, который дает возможность рассмотреть внутренние очертания матки, а так же маточные трубы. Эта процедура так же носит название метросальпингографии. Различают два вида этой процедуры: одна процедура осуществляется с применением рентгена, а другая — с применением аппарата УЗИ. Радиологическое обследование, в процессе которого специалист делает ряд рентгеновских снимков, считается классической гистеросальпингографией.
Насколько точной является гистеросальпингография как диагностика проходимости маточных труб?
В результате многих тысяч исследований проходимости маточных труб, врачи определили, что точность проведения диагностики гистеросальпингографии, не превышает 70%. А вероятность того, что ГСГ маточных труб и матки сможет определить, какое именно заболевание имеется и вызывает болезненные симптомы или бесплодие у женщины составляет примерно 80%. Существуют и другие способы диагностики проходимости маточных труб и способности женщины к беременности, к ним относятся: лапароскопия (считается одним из самых точных методов диагностики проходимости маточных труб), но проводиться такая процедура под наркозом. Определить проходимы или не проходимы маточные трубы врач может при помощи трансвагинальной гидролапароскопии.
В некоторых случаях, врач может получить предположение о непроходимости маточных труб по УЗИ (ултразвуковому исследованию) или гидросонографии.
Гистеросальпингография – когда, в каких случаях назначают диагностику?
Процедура гистеросальпингографии применяется в большинстве случаев для уточнения причин бесплодия. С помощью этой процедуры специалист определяет форму маточной полости и выясняет, в каком состоянии находятся маточные трубы и их проходимость.
Процедуру гистеросальпингографии назначают, если есть:
1 подозрение на непроходимость маточных труб, которая была вызвана спайками, образовавшимися в результате эндометриоза, сальпингита и иных заболеваний;
2 подозрение на аномальное строение матки (матка может быть недоразвитой или двурогой, в матке могут появиться перегородки и т.д.);
3 подозрение на наличие миомы матки или полипов матки;
4 подозрение на наличие аденомиоза;
5 если женщине проводят стимуляцию овуляции.
Что эффективней: рентген или УЗИ?
Как было отмечено выше, различают два вида гистеросальпингографии:
1 обследование с применением аппарата УЗИ (соногистерография). Более подробно о процедуре диагностики ультразвукового исследования можно прочитать в статье: УЗИ матки и маточных труб, для чего проводиться, основные показания для проведения ультразвукового исследования матки и ее придатков;
2 обследование с применением рентгена.
Если сравнивать эти два метода обследования, сложно сказать, какой из них самый лучший. А все потому, что у каждого метода есть свое предназначение.
К соногистерографии прибегают в тех случаях, когда есть необходимость в обследовании маточной полости. Эта процедура помогает выявлять патологические процессы, происходящие в матке, деформацию маточной полости, а так же иные возможные причины бесплодия. Однако этот метод диагностики не сможет определить проходимость маточных труб.
К обследованию с применением рентгена прибегают, когда есть необходимость определить проходимость маточных труб. В данном случае, этот метод самый лучший.
Когда нельзя делать ГСГ (Гистеросальпингографию)?
В некоторых ситуациях процедуру гистеросальпингографии делать не стоит. Например:
1 при беременности или возможной беременности;
2 при воспалительных заболеваниях влагалища или матки;
3 при выраженном маточном кровотечении.
В каких случаях гистеросальпингография противопоказана?
В некоторых случаях такая диагностика, как ГСГ, не может быть проведена. К таким случаям относится беременность женщины, наличие инфекционного заболевания в шейке матки или если инфекция диагностирована во влагалище. Также такая процедура диагностики противопоказана к применению в том случае, когда у женщины может быть аллергическая реакция на контрастное вещество, которое используется при проведении гистеросальпингографии.
Стоит ли готовиться к процедуре гистеросальпингографии?
Перед тем, как проходить данную процедуру, женщине стоит проконсультироваться со специалистом и сдать мазок на флору. Результаты мазка помогут исключить или выявить воспалительный процесс во влагалище или шейке матки, способный затронуть матку во время процедуры гистеросальпингографии.
Если анализы будут плохие, то данную процедуру проводить запрещено до тех пор, пока женщина не вылечится полностью. Помимо этого, специалист так же может порекомендовать женщине сдать анализы на наличие ВИЧ-инфекции, вирусных гепатитов и т.д.
Женщине стоит поинтересоваться у специалиста о необходимости приема антибиотиков перед процедурой в профилактических целях.
Когда стоит делать гистеросальпингографию?
Если женщина предохраняется во время половых контактов и уверенна в том, что не беременна, значит процедуру гистеросальпингографии можно пройти в любой удобный для нее день. Исключением являются дни, когда у женщины идет менструация.
На какой день менструации (цикла) врачи рекомендуют проводить ГСГ?
Если женщина не предохраняется во время половых контактов, то процедуру гистеросальпингографии лучше назначить на первую половину цикла, как раз после того, как закончится менструация. Именно в эти дни вероятность того, что женщина забеременеет, наиболее низкая. Именно поэтому врачи проводят диагностику гистеросальпингографии в первые 2 недели после того, как закончаться месячные у женщины. Подробнее о менструации и о том, каким должен быть нормальный менструальный цикл можно прочитать в статье: основные симптомы сбоя месячных, проблем с менструацией, причины боли во время менструации, на что они могут указывать.
Как проводится процедура гистеросальпингографии?
Перед началом процедуры женщине необходимо расположиться на гинекологическом кресле, как во время стандартного осмотра. Во влагалище вводится гинекологическое зеркало для того, чтобы лучше видеть шейку матки. Специалист обрабатывает шейку матки антисептиком для того, чтобы исключить возможность попадания инфекции. Кроме того, применяется местный анестетик для того, чтобы приглушить неприятные ощущения. После этого, специалист вставляет в канал шейки матки особый катетер и удаляет зеркало. Затем женщина должна расположиться под рентгеном. Через катетер в матку вводится контрастное вещество. А в это время рентгеновский аппарат создает серию снимков. После того, как процедура будет окончена, специалист удалит катетер.
Что используется в качестве контраста?
На обычном рентгене нельзя увидеть матку или маточные трубы. Поэтому для того, чтобы их обнаружить, специалисты применяют особое вещество, которое не пропускает рентгеновские лучи. Это и есть контрастное вещество.
Для процедуры гистеросальпингографии применяют контрастные вещества типа Верографин, Урографин, Триомбраст и т.д. В состав этих препаратов входит йод. Все эти препараты стерильны, поэтому вероятность попадания инфекции в матку или другие внутренние органы крайне низкая.
Результаты гистеросальпингографии, что могут означать, как понять, проходимы маточные трубы или нет?
Врач гинеколог, в ходе проведения диагностики проходимости маточных труб при помощи гистеросальпингографии, получает рентгеновские снимки, по которым можно понять наличие проходимости маточных труб. Врач видит, благодаря просвету на снимке контрасного вещества, являются ли маточные трубы проходимыми или нет.
Проходимость маточных труб должна определяться врачом по тому, как контрастное вещество на снимке проникает из полости матки, после чего перемещается по маточным трубам, пока не достигнет области брюшины.
Если на снимке контрастное вещество не проникло в область брюшины, то врач ставит диагноз непроходимость маточных труб.
Какими могут быть ощущения после процедуры?
После гистеросальпингографии у женщины могут начаться темно-коричневые выделения, которые напоминают кровь. Таким образом выходит контраст, а так же частички эндометрия. В подобной ситуации, стоит пользоваться прокладкой.
После процедуры у женщины могут появиться боли в нижней части живота. Это связано с тем, что процедура раздражает матку, в результате чего она начинает сокращаться. Для того, чтобы уменьшить приступ боли, женщине стоит принять таблетку Но-шпы.
Может ли быть больно во время гистеросальпингографии?
Данная процедура безболезненна. Единственное, что может почувствовать женщина — это дискомфорт. Для проведения данной процедуры наркоз не нужен. Однако специалист может обработать шейку матки анестетиком, с целью уменьшения неприятных ощущений.
Опасно ли облучение от ГСГ (гистеросальпингографии)?
Облучение или рентгеновское излучение, которое женщина получает в ходе проведения диагностики на проходимость маточных труб, под названием ГСГ, является ионизирующим. Но та дозировка, которую получает женщина не способна разрушающе действовать на ткани и органы. Поэтому о серьезных осложнениях или другом вреде от ионизирующего облучения во время проведения ГСГ говорить не приходится.
Делается ли при ГСГ (Гистеросальпингографии) наркоз?
ГСГ матки и маточных труб процедура гистеросальпингография, чаще всего проводиться без использования наркоза. Обычно диагностику матки и маточных труб проводят с использованием местного обезболивания (лидокаина). Практически все женщины, которые хоть раз диагностировались при помощи ГСГ (Гистеросальпингографии) говорят о том, что боли во время процедуры диагностики были абсолютно терпимыми. Боли внизу живота после ГСГ обычно полностью проходят после завершения диагностики. Лишь небольшой процент из всех женщин, которые делали гистеросальпингографию, говорят о сильных болях в нижней части живота, когда появляется нестерпимая боль внизу живота.
Возможные осложнения после гистеросальпингографии
Осложнения после подобной операции случаются крайне редко, однако они все-таки есть:
В матку может проникнуть инфекция из влагалища или шейки матки. Эта инфекция может стать причиной острого или хронического эндометрита.
У женщины может случиться аллергическая реакция на контраст, поэтому перед процедурой следует сообщить специалисту об аллергической реакции на йод.
Вероятность того, что во время процедуры специалист повредит матку или маточные трубы крайне мала.
Женщине стоит проконсультироваться со специалистом, если:
1 у нее повысилась температура до 37,5С и выше;
2 у нее не прекращаются выделения на протяжении 2-3 дней после того, как была проведена процедура, или у этих выделений появился характерный запах;
3 у нее появились сильные боли в нижней части живота;
4 у нее случаются приступы тошноты и рвоты и наблюдается общее ослабление организма.
Что делать, если после ГСГ появились кровянистые выделения?
Бывают случаи, когда после проведения диагностики проходимости маточных труб с использованием гистеросальпингографии, могу появиться кровянистые выделения из влагалища. Иногда такие нездоровые выделения из области влагалища могут быть с неприятным запахом. Чаще всего кровянистые выделения появляются по причине травмирования шейки матки. Беспокоиться и переживать о том, что появились такие кровавые выделения не стоит, но только в том случае, когда они проходят в течение нескольких часов после ГСГ.
Опасность представляют обильные или необильные кровянистые выделения, которые появились через несколько дней после проведения ГСГ, или не прекращаются длительное время.
Если выделения после ГСГ с явным неприятным запахом, если такие выделения не прекращаются, то они могут быть симптомом появления инфекции. Такую проблему лучше всего лечить сразу.
Какие результаты гистеросальпингографии считаются нормальными?
При нормальных результатах матка будет иметь треугольную форму и от нее будут отходить две маточные трубы, похожие на извилистые ниточки. На конце каждой трубы можно увидеть пятно непонятной формы. Это свидетельствует о том, что контраст прошел сквозь маточные трубы и вылился в брюшную полость. Это хороший результат, поскольку он свидетельствует о проходимости маточных труб.
Может случиться так, что на снимке будет видна всего одна труба, значит проходима только она одна. А возможно, что на снимке не будет видно ни одной трубы. Это значит, что они обе не проходимы.
Через какой промежуток времени после процедуры можно планировать беременность?
Из-за того, что для рентгеновского снимка в матку вводят контраст, зачатие лучше перенести на следующий менструальный цикл.
Почему появляется задержка месячных (менструации) после ГСГ и что она может означать?
Задержка менструации, задержка месячных после проведения ГСГ (Гистеросальпингографии) обычно наблюдается по нескольким причинам. Первая причина, по которой после проведения процедуры обследования появляется задержка, это развитие беременности у женщины. Вторая причина, по которой месячные опаздывают, происходит задержка месячных, это стресс который женщина получает во время проведения ГСГ. Чтобы уточнить причину задержки месячных после гистеросальпингографии рекомендуется прийти на прием к своему гинекологу. Более подробнее о том, почему может появляться задержка месячных, можно прочитать в статье: проблемные месячные, почему болит внизу живота при месячных, на что могут указывать такие симптомы и признаками каких заболеваний могут являться.
Может ли ГСГ (гистеросальпингография) помочь (поспособствовать развитию беременности) зачатию ребенка?
Исходя из многочисленного опыта, который врачи получают при проведении многих тысяч процедур диагностики гистеросальпингографии, можно сделать вывод, что ГСГ может увеличивать шансы на развитие беременности у женщины. В связи с данной причиной у женщин часто появляется задержка месячных, которая в некоторых случаях связана с развитием беременности, с зачатием ребенка.
Врачи склонны объяснять увеличение шансов на развитие беременности про диагностике проходимости маточных труб тем фактом, что масляная основа, которая используется в контрастном веществе при ГСГ, может повышать уровень способности зачатия и развития плода, особенно на самых ранних стадиях развития эмбриона.
Подробное объяснение гистеросальпингографии (ГСГ, рентген матки и маточных труб): что это такое, как подготовиться к ней, как она проводится, возможные последствия, что могут означать ее результаты
Гистеросальпингография (ГСГ, рентген матки и маточных труб) – это медицинская процедура, которая проводится для изучения структуры матки и маточных труб и для проверки проходимости маточных труб.
Чаще всего врачи используются гистеросальпингографию для проверки состояния матки и маточных труб у женщин, которые не могут зачать ребенка или у женщин, у которых случилось уже несколько выкидышей.
Как делают ГСГ?
Проведение гистеросальпингографии заключается в следующем: после общего гинекологического осмотра «в зеркалах» (см. как проводится гинекологический осмотр) врач вводит в шейку матки небольшую трубку (канюлю). Далее с помощью шприца, врач вводит в полость матки через канюлю специальную жидкость, способную задерживать рентгеновские лучи (контрастное вещество).
По мере того как жидкость заполняет полость матки и проникает в маточные трубы врач делает несколько рентгеновских снимков.
После этого врач извлекает канюлю из шейки матки. Контрастная жидкость, которая была введена в организм женщины во время процедуры, быстро всасывается в кровь и выводится из организма.
Гистеросальпингография это больно? ГСГ проводят под наркозом?
Как правило, гистеросальпингография проводится без наркоза или при использовании только местного обезболивания. В качестве местного обезболивания обычно используется введение обезболивающего средства (чаще всего лидокаина) в полость матки перед.
Большинство женщин прошедших ГСГ сообщают о том, что она сопровождается вполне терпимыми болями внизу живота, которые усиливаются после начала введения контраста, но проходят в течение примерно 30 минут после завершения обследования.
Тем не менее, некоторые женщины, перенесшие гистеросальпингографию, сообщают о том, что процедура была очень болезненной и они тяжело перенесли ее.