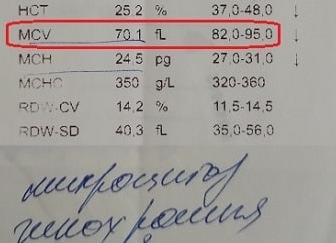
Понятие микроцитоза, и как он отображается в общем анализе крови больного?
Прохождение обследования в поликлинике подразумевает сдачу крови для общего анализа. Расшифровка его количественного и качественного состава помогает выявить отклонения в организме. При определенных патологиях происходит сбой в выработке самих элементов крови, симптоматическая трансформация их форм, размеров и состояния ядра, искажение окраски. Если врач говорит пациенту, что при исследовании материала выявлен микроцитоз в общем анализе крови, это означает, что превышение количества эритроцитов уменьшенного размера составила более 1/6 от их количества, и появилась опасность развития анемии.
Строение эритроцитов и их функции
Плазма, эритроциты, тромбоциты и лейкоциты – главные элементы, составляющие кровь. Эритроциты, в зависимости от очертаний, диаметра и окраски называются нормоцитами, макро- и микроцитами.
Размер стандартного эритроцита (нормоцита) у взрослых женщин и мужчин варьируется в пределах 6,8-7,5 мкм. Уменьшение его размера до 6 мкм либо увеличение до 8-9 мкм находится в пределах допустимого. У детей и подростков значение нормоцита колеблется в пределах 7,0-8,12 микрон и зависит от возраста.
Микроцитами считаются клетки, диаметр которых менее 6 мкм. Они подразделяются на:
- эритроциты, формой и цветом не отклоняющиеся от нормы, но малого диаметра;
- шизоциты – элементы размером меньше 3 микрон, неправильной формы и фрагментированные обломки;
- микросфероциты – видоизмененная разновидность эритроцитов в виде шара, размером от 4 до 6 микрон.
Изменение размера эритроцитов свидетельствует о серьезных патологических изменениях, происходящих в организме человека. Микроциты, обнаруженные в общем клиническом анализе крови, указывают на степень анизоцитоза у пациента. В зависимости от уровня превышения они делятся на три ступени:
- умеренную – 30-49%;
- среднюю – 50-70%;
- выраженную – более 70%.
Отклонения в обратную сторону, когда клетки превышают нормальный размер, называется макроцитозом.
Как называются и выглядят клетки при разных состояниях
Причины развития
Главная функция эритроцитов – снабжение кислородом всех органов. Размер меньше нормы и видоизмененная форма не дает им переносить достаточный объем кислородных масс, что приводит к голоданию организма, понижению уровня гемоглобина и малокровию.
Причины развития патологий, приводящих к микроцитозу:
- ослабление иммунитета вследствие перенесенных тяжелых вирусных либо простудных заболеваний;
- функциональные нарушения эндокринных желез или печени;
- недостаточное содержание в организме витаминов A, B12 и железа;
- патологии, вызванные развитием онкологических болезней;
- аномалии крови, передаваемые на генетическом уровне;
- стрессовые состояния, физические перегрузки и переутомление.
Выявление причины развития аномалии клеток и устранение их позволяет вовремя нормализовать работу кроветворной системы без причинения вреда организму.
Микроцитоз, выявленный в общем анализе крови у ребенка первых трех месяцев жизни и у беременных женщин в пределах умеренного типа, не считается отклонением от нормы, поэтому лечение не требуется. В период внутриутробного развития и сразу после рождения происходит созревание органов малыша, что становится причиной постоянного изменения состава крови.
У всех малышей в утробе матери эритроциты пребывают в состоянии микроцитоза
Стадии патологии
Хотя микроцитоз первой стадии не вызывает опасений, врачи в женской либо детской консультации могут рекомендовать пройти дополнительное обследование.
- Микроцитоз в умеренной стадии указывает на сбои в иммунной системе и нарушения режима. На данной стадии достаточно сбалансировать питание и нормализовать режим дня для приведения эритроцитов в норму.
- Средняя степень говорит о серьезных нарушениях функций внутренних органов. У детей данный параметр иногда указывает на лейкемию.
- При выраженной стадии заболевания у грудничка нужна срочная госпитализация для уточнения причин болезни и грамотного планирования схемы лечения.
- Примерно в 4 месяца эритроциты начинают приближаться к нормальному уровню, а в год их баланс одинаков с взрослым.
- Если количество микроцитов в крови беременной женщины превышает умеренную стадию, то требуется пройти дополнительные обследования, так как это может указывать на отторжение плода в результате несовместимости либо на перенесенный будущей матерью сильный стресс.
Специального лечения для данного заболевания нет. Устранение причин патологических изменений приводит в норму эритроциты.
Микроцитоз определяется путем забора крови из пальца либо вены на общий анализ и обозначается PDW.
Забор крови для исследования
Симптомы
Дисфункции в работе системы кроветворения можно заподозрить до проведения лабораторных исследований, даже не зная, что такое микроцитоз, и каковы его проявления в анализе крови.
Для данного состояния характерны определенные симптомы:
- трудно дышать даже после небольших физических нагрузок;
- у беременных отмечается гипоксия плода и отечность;
- подташнивание, позывы к рвоте, сухость во рту, пощипывание языка;
- при глотании ощущение постороннего предмета в горле;
- постоянное чувство слабости, быстрая утомляемость, сонливость;
- непрекращающаяся аритмия с тахикардией;
- ломкие ногти, секущиеся волосы;
- кожный покров бледно-серый либо желтушный.
Проявление и яркость симптомов напрямую зависит от возраста пациента, пола и продолжительности болезни. Однако особую опасность для организма представляет гипохромная микроцитарная анемия. Признаки этого состояния:
- резкий, необоснованно быстрый сброс или набор массы тела;
- нарушение работы вкусовых рецепторов, постоянное желание пробовать вкус даже несъедобных продуктов;
- пониженная концентрация внимания;
- резкая смена настроений, перемена в поведении.
Данные симптомы указывают на недостаток в организме железа и анемическое состояние. Особо опасно такое явление у детей. Гипохромия и микроцитоз приводят к нарушению работы организма, а у ребенка могут вызвать изменения кроветворной системы и повлечь за собой необратимые последствия.
Лабораторная диагностика патологии
Осложнения
Микроцитоз в запущенном состоянии, не выявленный либо не пролеченный в надлежащее время, может привести к серьезным заболеваниям. Постепенно объемы некоторых нормоцитов сокращаются, что приводит к уменьшению общей площади плазматических мембран всех эритроцитов, независимо от их состояния.
Пониженный уровень площади мембран влечет сбой нарушения работы клеток:
- уменьшается защитная, газотранспортная и питательная функция;
- ухудшается гуморальная регуляция процессов адаптации и метаболизма;
- регулирование тонуса сосудов значительно падает.
Кислородная емкость крови падает ниже 17%.
Для диагностики отдельных видов анемии важную роль отводят изучению окраски эритроцитов, так как ее изменение фиксируется в анализах в сочетании с микроцитозом.
С недостатком железа в организме связана железодефицитная анемия, которая является наиболее распространенной патологией у пациентов. Она вызывает ряд патологических состояний, протекающих с повреждением эритроцитов, Гипоксия, которой сопровождается анемия, приводит к серьезным заболеваниям.
Продукты для повышения железа в организме
Насыщение рациона продуктами, содержащими необходимые витамины, минералы и микроэлементы поможет восстановлению нормальной работы организма.
Интересную информацию по теме содержит видеоролик:
Микроцитоз в общем анализе крови причины — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Важным и надежным критерием диагностики анемий можно считать морфологическое исследование красных клеток крови, для которых особенно свойственно в течение жизни (от «рождения» до «смерти») сохранять все присущие им характеристики: форма – двояковогнутые диски, диаметр – от 7 до 8 микрон, средний объем – от 80 до 100 фемтолитров (фемто – 1/биллиардная), окраска – нормохромная.
Патологические изменения эритроцитов: микроцитоз, макроцитоз, в иных случаях и нормоцитоз, гипохромия и гиперхпромия характерны для ряда анемических состояний.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Понятие «микроцитоз» подразумевает присутствие в сообществе эритроцитов большого количества маленьких клеточек-лилипутов, что является свидетельством развития микроцитарной анемии.
Важные характеристики эритроцита
Касательно состояния красных клеток крови, несущих многочисленные и весьма важные функции в организме, о многом могут поведать отклонения их размеров от нормальных значений (80 – 100 фл или мкм3):
- В сторону уменьшения (MCV в гематологическом анализаторе 100 фл) – макроцитоз;
- Размеры эритроцитов без изменений – нормоцитоз.
Кроме этого, обычно для диагностики отдельных видов анемий не только не пренебрегают, но и отводят немалую роль таким лабораторным показателям, как окраска, взяв во внимание которую различают: нормо-, гипер- и гипохромию. Поскольку из-за недостатка железа синтез красного пигмента (гемоглобина), определяющего окраску крови нарушен, гипохромия, как правило, сочетается с микроцитозом, а патологию, развивающуюся на почве этих нарушений, называют микроцитарной гипохромной анемией.
Таким образом, имея подозрение в отношении анемии можно смело опираться на размер эритроцитов и их окраску, поскольку, как показала практика, эти признаки отличает наибольшая степень постоянства. Об одном из них (отклонение размера в сторону уменьшения — микроцитоз) будет рассказано в этом материале.
Микроцитоз – микроцитарная анемия
Микроцитоз – один из трех видов анизоцитоза эритроцитов (макро-, нормо-, микроцитоз). Для подобного изменения размеров красных кровяных телец характерно присутствие в общей популяции эритроцитов большого количества неестественно уменьшенных в объеме клеток.
Микроцитоз в общем анализе крови наталкивает врача на мысль о развитии какого-то рода микроцитарной анемии, которая и будет представлять собой основную причину «размножения» микроцитов в крови. И, если подобное явление до того не отмечалось, а обнаружилось в первый раз, врачу придется обязательно выяснить его причину. Данный признак сопровождает многие анемичные состояния и, указывая на микроцитарную анемию, нередко служит достоверным критерием их дифференциальной диагностики.
Очевидно, что причины микроцитоза в крови – отдельные виды анемий. Так какие же из них становятся виновниками подобных метаморфоз в популяции красных клеток крови (или наоборот: микроцитоз лежит в основе формирования гипохромных микроцитарных анемий?). Одним словом, здесь вряд ли возможно ответить. Сложные биохимические реакции, происходящие в организме, взаимосвязаны между собой, поэтому причины анемии можно считать причинами появления микроцитов в крови, а микроцитоза – в мазке. Или причиной того, что при визуальной оценке явно проявляет себя микроцитоз, стала сформировавшаяся у пациента гипохромная микроцитарная анемия.
Типичный представитель группы микроцитарных анемий — ЖДА
Среди микроцитарных анемий нашла свое место, более того — возглавила список по распространенности и стала выступать в качестве типичного представителя всем хорошо известная, связанная с недостатком железа (Fe) в организме, железодефицитная анемия (ЖДА).
Следует заметить, что ЖДА включает в себя целую группу железодефицитных состояний, которые развиваются в силу разных причин, например, выделяют железодефицитные анемии:
- Обусловленные гемоглобинурией (ряд патологических состояний, протекающих с повреждением эритроцитов и выходом гемоглобина в плазму – гемолиз, что в первую очередь будет заметно в моче) и гемосидеринурией (накопление гемоглобина в почках и удаление продукта его окисления – гемосидерина, с мочой);
- Хронические постгеморрагические ЖДА — подобное состояние могут формировать многие болезни (а их – весьма широкий круг), сопровождающиеся какими-либо кровотечениями (маточными, носовыми, почечными, кровопотери желудочно-кишечного тракта и т. д.);
- Связанные с:
- уменьшением поступления железа с пищей (вегетарианство или другие диеты, вынужденные или целенаправленные, ограничивающие насыщение организма белком и железом);
- повышением потребности организма в данном химическом элементе (беременность, кормление грудью, частые роды, донорство);
- нарушением всасывания и транспорта железа (хронический воспалительный либо злокачественный процесс, локализованный на каком-то участке пищеварительного тракта или в поджелудочной железе с нарушением ее секреторной функции, обширная резекция кишечника и др.).
Другие представители микроцитарных анемий, в том числе – редкие
Помимо ЖДА, исходя из таких признаков, как размер эритроцита и окраска, в группу микроцитарных анемий включена и другая гематологическая патология:
- Многие виды гемоглобинопатий (талассемии, наследственный микросфероцитоз или болезнь Минковского-Шоффара, гемоглобинопатия Н и др.);
- Сидеробластные анемии — гетерогенная группа патологических состояний, основой которых является нарушение обмена железа. При сидеробластной анемии отмечается микроцитоз, гипохромия, сниженный уровень железа в эритроцитах, повышенный — в крови (костный мозг не забирает этот элемент для синтеза гемоглобина). В данной патологии имеют место приобретенные варианты, развивающиеся у взрослых людей и сопровождающие другие болезни (воспалительный процесс, злокачественная опухоль, хронический алкоголизм), и наследственная форма (рецессивный признак, сцепленный с полом – дефектный ген располагается в Х-хромосоме);
- Анемичные состояния, связанные с влиянием хронической инфекции;
- Анемия, как следствие отравления солями тяжелых металлов, в частности, свинца (Pb), который оказывает негативное влияние на утилизацию Fe и синтез гемоглобина. Характерные признаки такой патологии в мазке крови – микроциты, гипохромия, грубые внутриклеточные включения (базофильная зернистость, тельца Жолли, кольца Кебота);
- Редкие виды гипохромных микроцитарных анемий, обусловленных врожденной аномалией обмена железа, нарушением процессов транспорта и реутилизации Fe, отсутствием железосвязывающего протеина и др.).
Впрочем, причины и характерные признаки большинства перечисленных патологических состояний уже освещены на соотвествующих страницах сайта, в чем читатель может убедиться при наличии повышенного интереса к той или иной теме.
Гипохромная микроцитарная анемия у ребенка
В зоне особого контроля находятся показатели гемограммы, принадлежащей растущему организму. Гипохромия и микроцитоз в общем анализе крови плюс другие признаки неблагополучия (излишний набор веса либо его потеря, неестественная потребность пробовать на вкус и даже есть несъедобные продукты, изменение поведения, снижение концентрации внимания) заставляют заподозрить у ребенка развитие анемического состояния, обусловленного недостаточным содержанием в организме железа, которое так необходимо для синтеза красного пигмента крови – гемоглобина (Hb). А уменьшение содержания гемоглобина, переносчика кислорода по органам и тканям, повлечет за собой те нежелательные последствия, которые и представляют собой симптомы ЖДА.
Известно, что подобные нарушения в детском организме случаются куда чаще, нежели у людей взрослых, системы жизнеобеспечения которых, уже завершили свое формирование. Все дело в том, что такое положение складывается по причине особенностей обмена железа и питания у детей. Например, у ребенка, только появившегося на свет, уровень данного химического элемента (Fe) в 10 раз ниже, чем его содержание в организме взрослого, поэтому первые 15 лет идет постоянное возмещение недостачи, которое обеспечивается всасыванием в ЖКТ от 0,8 до 1,5 граммов ежедневно. И здесь основная надежда – на диету, ведь именно она должна «заботиться» о том, чтобы хватало железа для синтеза гемоглобина.
У ребенка до года больше всего шансов получить нормальное количество элемента при употреблении материнского молока, из которого Fe всасывается намного эффективнее, нежели из коровьего или козьего.
В дальнейшем (после года) рацион малыша также не особо насыщен железом, поэтому для профилактики ЖДА целесообразно обратить внимание на специальные продукты, из которых организм ребенка может взять нужное для себя количество элемента. В противном случае (при условиях естественной для такого возраста нестабильности в отношении железа) — микроцитарная анемия (ЖДА) не заставит себя долго ждать. При наличии клинических признаков анемического состояния, ЖДА будет хорошо «читаться» по картине крови, в первую очередь, заявив о себе снижением уровня гемоглобина.
Снижение железа повлечет ряд биохимических процессов
По мере уменьшения содержания железа в организме, последует цепочка биохимических реакций:
- Снизятся запасы гемобразующих компонентов в печеночной ткани и костном мозге;
- Упадет секреция и, соответственно, уровень главного депонирующего железо белка – ферритина (10 нг/мл и ниже);
- Параллельно снижению в сыворотке содержания железа начнет расти ОЖСС (общая железосвязывающая способность крови);
- Возрастет уровень свободных эритроцитарных протопорфиринов, которым просто-напросто не с чем будет соединиться для образования гема;
- Даже при относительном дефиците Fe упадет активность железосодержащих внутриклеточных ферментов, не говоря уже о высокой степени железодефицитных состояний, когда уменьшение данного параметра будет весьма заметно как в количественном, так и в функциональном плане.
По мере прогрессирования патологического снижения железа в крови и, соответственно, падения уровня гемоглобина, эритроциты все больше начнут менять окраску, размеры (уменьшаться) и, возможно, внешние очертания. В конечном итоге эритроциты деформируются, превратятся в микроциты — наряду с микроцитозом, в красных клетках крови будут отчетливо прослеживаться признаки гипохромии и пойкилоцитоза.
Перечисленные превращения найдут свое отражение в гемограмме и биохимическом исследовании крови. Снижение гемоглобина, изменение показателей сывороточного железа, смещение эритроцитарных индексов, появление гипохромии и микроцитоза в общем анализе крови – все это будет свидетельствовать о развитии гипохромной микроцитарной анемии.
Между тем, никогда нет уверенности, что у ребенка идет процесс развития именно железодефицитной анемии, поэтому формирующееся патологическое состояние нуждается в дифференцировке от других гипохромных микроцитарных анемий. Например, вызванных отравлением свинцом (имеющих отличительные признаки — базофильные включения в эритроцитах, повышение уровня Pb в сыворотке крови, появление свободных эритроцитарных протопорфиринов и каптопорфиринов в моче), а также талассемий (повышение в крови HbA2, HbF свидетельствует не в пользу ЖДА).
Чем опасна недостаточность митрального клапана?
Недостаточность митрального клапана — один из видов клапанных пороков, при котором митральный клапан не закрывается полностью во время движения крови через сердце. Сквозь щель в створках происходит обратное движение, т.е. регургитация части крови обратно в левое предсердие из левого желудочка.
По статистике, митральная недостаточность занимает лидирующую позицию среди всех приобретенных нарушений клапанного сердечного аппарата и диагностируется у большинства больных пороком сердца в сочетании с некоторыми другими заболеваниями, такими как стеноз митрального клапана или недостаточность клапанов аорты, однако изолированно возникает менее чем в 2% случаев.
Симптомы
Симптомы изменяются в зависимости от того, на какой стадии находится заболевание. У многих симптоматика не проявляется никак, и болезнь практически не влияет на самочувствие пациента до прогрессирования или случайного обнаружения. Порок развивается постепенно, поэтому состояние ухудшается в зависимости от того, какой поток крови поступает обратно в предсердие и какого размера щель открывается в клапане во время сокращений.
В общем виде симптоматика заболевания выглядит следующим образом:
- Возникновение сначала сухого, а затем и влажного кашля с примесями крови. Появляется по причине застоя крови в легких.
- Одышка. Ощущается как при физической нагрузке, так и в спокойном состоянии.
- Слабость, утомляемость. Кровь распределяется неправильно, что ведет к значительному понижению работоспособности.
- Учащенное, неритмичное сердцебиение. Возникает вследствие развития аритмии из-за нарушения работы сердца.
- Частичное посинение пальцев на руках и ногах. Наблюдается также по причине неправильной работы сердечной мышцы.
Некоторые симптомы, такие как возвышение грудной клетки с левой стороны туловища, увеличение размеров сердца или беспорядочные сокращения предсердий, обнаруживаются только при прохождении обследования у специалиста.
Формы и причины возникновения
Обычно недостаточность митрального клапана возникает на этапе формирования сердца во время внутриутробного развития ребенка, но может проявиться и по причине перенесенных болезней. Специалисты выделяют разные формы в зависимости от скорости протекания болезни, времени возникновения или степени выраженности.
По скорости развития можно выделить острую и хроническую формы. Митральная недостаточность в острой форме проявляется в промежутке времени от минуты до нескольких часов с момента появления причины ее возникновения. Она может сформироваться вследствие следующих факторов:
- инфаркт;
- повреждение сухожилий из-за травмы грудной клетки;
- деформация створок вследствие неправильного хирургического вмешательства
- воспаление тканей сердечной мышцы.
В хронической форме болезнь может быть обнаружена спустя несколько месяцев или даже лет после начала заболевания. Причины ее возникновения:
- воспалительные болезни иммунной системы;
- инфекционные заболевания, вызывающие нарушения в сердечной оболочке;
- врожденные нарушения структуры клапана, проявившиеся из-за дегенеративного заболевания;
- травма сердца, вызвавшая повреждение стенок;
- воспалительные заболевания, затрагивающие сердечную оболочку.
По степени выраженности выделяют 4 этапа формирования порока. Недостаточность митрального клапана 1 степени почти не влияет на организм и может встречаться у здоровых людей. Такая форма может никак не сказываться на кровоснабжении и самочувствии пациента. При наличии недостаточности митрального клапана 2 степени наблюдается регургитация крови в пределах 1,5 см от щели. При 3 степени происходит обратное движение кровяного потока до середины предсердия, тогда как 4 степень протекает в тяжелой форме, поскольку движение крови происходит во всем левом предсердии.
Врожденная митральная недостаточность диагностируется достаточно часто и возникает по причине воздействия на организм матери ряда факторов, таких как радиационное излучение или перенесенные инфекции.
Диагностика
Для того чтобы найти характерные признаки порока сердца, прибегают к эхокардиографии, позволяющей выявить шумы, возникающие при обратном токе крови, и проанализировать общее состояние митрального клапана и сердечных полостей. Необходимо оценить общее состояние мышцы, структуру сердечной оболочки, найти разрывы и утолщения, которые могли привести к заболеванию.
Помимо ЭхоКГ, активно применяется метод электрокардиограммы, с помощью которой обнаруживается аномальное увеличение сердечных тканей и желудочков. Исследование рентгенографией органов грудной клетки позволяет выявить как расширенные сосуды по всей поверхности легких, так и увеличение левой части сердца.
При диагностике обращают внимание на сроки появления отдышки, кашля и хронической усталости, собирают полный анамнез факторов, которые могли послужить причиной возникновения заболевания: наличие контактов с очагами инфекции, травмы или ревматизм.
Проводится полный физический осмотр, позволяющий выявить посинение кожи, возвышение грудной клетки и общее увеличение размеров сердца.
Лечение
Способы лечения зависят от остроты симптомов, однако полностью устранить их с помощью лекарств невозможно. Медикаментозное лечение назначается в случае возникновения осложнений, таких как острая сердечная недостаточность. Если порок находится на начальной стадии, какое-либо лечение не требуется, однако при тяжелых формах допустимо хирургическое вмешательство.
Операции по восстановлению нормальной работы митрального клапана проводятся в условиях подключения пациента к аппарату искусственного кровообращения. Пластические операции нормализуют поток крови, проходящий через клапан, без внедрения искусственного протеза. В зависимости от степени тяжести порока и индивидуальных характеристик человека проводится клипирование, укорочение внутренних мышц сердца или удаление части створок клапана.
В том случае, если такие операции невозможны и имеют место сильные изменения в структуре сердечной мышцы, выполняется протезирование. Биологические протезы, создающиеся из тканей аорты, применяют в основном у детей. Механические протезы более универсальны и используются во всех остальных случаях.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для хирургического лечения клапанного порока существует ряд противопоказаний, к числу которых относится непереносимость некоторых медикаментозных препаратов, наличие заболеваний, которые могут привести к смерти, или острой сердечной недостаточности. Из-за физиологического стресса, связанного с необходимостью проведения открытой хирургии сердца, пожилые и тяжело больные пациенты тоже могут быть подвержены риску. После проведения операции по вживлению протеза также необходим прием специализированных лекарств и препаратов, препятствующих сворачиванию крови. Индивидуальные противопоказания к их применению могут сделать такую форму лечения невозможной.
Если митральному клапану не нанесены сильные повреждения, используется также метод клипирования, при котором проводится имплантация специального устройства, препятствующего прохождению крови из желудочка обратно в предсердие. Такой метод позволяет существенно снизить давление на стенки сердца и хорошо переносится как в детском, так и во взрослом возрасте, но не подходит для последних стадий болезни.
Если же по каким-то причинам ни один из способов хирургического вмешательства невозможен, существует возможность применения лекарственных препаратов, помогающих облегчить нагрузку на сердце. К мочегонным препаратам относится Индапамид, частично избавляющий легкие от застоявшейся крови. Благодаря ускоренной выработке мочи из организма выводится лишняя влага, что значительно снижает давление на сердце и в сосудах легких. При длительном применении мочегонных средств существует риск потери некоторых полезных веществ, поэтому курс лечения вместе с приемом минеральных добавок и витаминов назначается врачом.
Каптоприл используется для улучшения кровообращения и снятия давления на стенки сердца, уменьшает его размеры и частично восстанавливает общее кровоснабжение. Атенолол снижает количество сокращений сердечной мышцы путем блокирования некоторых рецепторов нервной системы. Замедление сердечного ритма облегчает нагрузку и понижает давление, но стоит учитывать, что неправильный прием препарата может привести к инфаркту миокарда. Регулярный прием Аспирина прописывается для устранения риска возникновения тромбов. Такое лечение способствует улучшению кровообращения в тканях и органах.
Но следует помнить, что препарата, способного полностью вылечить недостаточность митрального клапана, не существует.
Прогноз зависит не только от тяжести митральной недостаточности, но и от серьезности сопутствующих диагнозов и состояния тканей сердца. Выраженная форма ведет к снижению активности сердечной мышцы, что впоследствии приводит к развитию сердечной недостаточности. При ее возникновении прогноз может быть неутешителен: более 20% людей не доживает до конца первого года.
При первой степени болезни человек вполне может долгое время сохранять работоспособность, если будет проходить регулярные обследования. Перед людьми, перенесшими операцию, как и перед теми, кто только обнаружил у себя это заболевание, стоит одна задача: следовать рекомендациям кардиолога и серьезно подходить к лечению. При своевременно проведенной операции и приеме необходимых препаратов продолжительность жизни больного увеличивается, а ее качество повышается.
Что делать когда низкое давление по утрам?
Давление – это показатель состояния здоровья человека. Любые отклонения от нормы свидетельствуют о наличии патологических процессов в организме, особенно если эти нарушения имеют стабильный характер. Нормой артериального давления (АД) у взрослого человека считаются показатели в пределах 110–130 (верхнее) и 70–80 (нижнее). Разберемся же, что делать, если по утрам низкое давление.
Если сутра у вас низкое давление
Опасность низкого АД
Повышенное давление – это гипертония, а пониженное – гипотония. Раньше считалось, что патология – это только гипертония, а в снижении давления нет ничего страшного. Теперь существует другая точка зрения. Пониженное АД организм стремится компенсировать, что в перспективе ведет к сосудистым проблемам, нарушению кровообращения головного мозга и в возрасте после 40 лет – к гипертонии.
Существует такое понятие, как рабочее АД. Некоторые пациенты утверждают, что и при цифрах давления 90 на 60 они себя чувствуют прекрасно. В большинстве случаев – это все-таки привычка организма к недостаточному наполнению сосудов. Рано или поздно сосудистые проблемы придется лечить.
Симптомы низкого давления по утрам
Если по утрам низкое давление, то это явление сложно не почувствовать. Сниженное настроение, вялость, разбитость, головная боль, головокружение – все это знакомо гипотонику.
Гипотоник чаще всего – это человек, которому плохо по утрам. К перечисленным признакам иногда добавляется легкая тошнота.
Конечно, у пациента возникает вопрос: «При низком давлении что делать?» Смириться с этой ситуацией и каждое утро бежать на кухню за чашкой кофе или же приводить организм в нормальное здоровое состояние? – каждый человек этот вопрос для себя решает сам.
Кофе натощак, тем более в больших дозах, постепенно ухудшает состояние желудка и приводит к тахикардии, поэтому низкое давление утром лучше лечить.
Симптомы низкого давления
Кроме того, гипотония постепенно приводит к:
- снижению остроты зрения,
- рассеянности,
- забывчивости.
Может, это объяснимо в преклонном возрасте, но в возрасте 25–35 лет такие явления вызывают беспокойство. В конце концов, ухудшается качество жизни.
Низкое кровяное давление – это патология. Конечно, нужно что-то делать, чтобы ее вылечить. Но прежде чем принимать какие-то меры против гипотонии, нужно понимать, почему она появляется.
Почему низкое давление возникает по утрам?
Низкое давление с утра может быть по разным причинам.
Рассмотрим провоцирующие факторы:
- Генетика. Наследственная сосудистая слабость и склонность к гипотонии.
- Низкий гемоглобин. Измененная формула крови может способствовать тому, что давление утром пониженное, а самочувствие в целом плохое.
- Дефицит веса. Увлечение диетами приводит к проблемам с давлением. Люди с недостатком массы тела чаще страдают от пониженного АД.
- Длительное нервное перенапряжение и переутомление.
- Гиподинамия. Малоподвижный образ жизни провоцирует застойные явления и гипотонию.
Причины низкого давления
- Заболевания позвоночника, особенно в грудном и шейном отделе.
- Патологии обмена веществ (диабет, заболевания щитовидной железы, надпочечников).
- Болезни сердца и сосудов.
- Любое хроническое заболевание. В эту группу может входить бронхит, астма, стенокардия, ВСД и прочие патологии.
- Онкологические заболевания.
Правильное лечение низкого давления включает в себя терапию провоцирующего фактора.
Что делать, когда давление низкое?
Для нормализации АД необходимо обратиться к терапевту, кардиологу, невропатологу или эндокринологу для прохождения диагностики и назначения необходимого лечения.
Кроме того, существуют простые рекомендации для улучшения вашего состояния при пониженных показателях АД по утрам.
Для этого необходимо:
- Нормализовать питание. Завтракать нужно обязательно, даже если вы не привыкли. Когда запускается процесс пищеварения, то АД обычно поднимается, и внутрибрюшное, и артериальное.
- В корне пересмотреть свои пищевые привычки, ведь очень часто низкое давление получается от неполноценного питания, увлечения различными диетами. Пища должна быть полноценной, богатой белками, витаминами, минералами.
- Приучить себя к умеренной физической нагрузке, это очень благоприятно сказывается на общем тонусе сосудов и общем самочувствии. Подойдет плавание, зарядка, фитнес, пешие прогулки, занятия йогой.
Зависимость давление от погодных условий
Для нормального давления необходимо высыпаться. У каждого человека существует своя норма сна, но средним показателем является 7–8 часов. Хроническое недосыпание может спровоцировать слабость сосудов и низкие показатели АД.
Есть мнение, что для наполнения сосудов необходимо пить много воды. Если нет проблем с почечной системой, то можно попробовать увеличить привычную норму жидкости.
Как облегчить свое состояние
Очень пониженное давление с утра требует определенного ритуала пробуждения:
- Во избежание тошноты, потери сознания, необходимо приучить себя вставать с постели очень осторожно. После пробуждения лучше 3–5 минут полежать и только потом подниматься. Для гипотоника только такое пробуждение является абсолютно безопасным.
- Для повышения тонуса сосудов очень хорошо заняться закаливанием. С этой целью подойдут воздушные ванны, обливания холодной водой, контрастный душ. Все эти процедуры нужно начинать делать постепенно, чтобы не вызвать обострения сопутствующих заболеваний.
- Можно попробовать для нормализации АД и позитивного настроя завести домашнего питомца – собаку. Это животное, требующее ежедневных прогулок на природе, как минимум дважды в день. Кроме положительных эмоций от общения с собакой, повышается общий тонус организма и тонус сосудов, в частности.
Медикаментозное лечение
Что касается медицинских препаратов, то очень хорошо помогают известные настойки:
- элеутерококка;
- лимонника;
- женьшеня.
Для нормализации пониженного давления их можно принимать два-три раза в день.
Существует ряд гомеопатических препаратов, хорошо регулирующих АД:
Терапевт обязательно вам порекомендует средство с учетом сопутствующих заболеваний.
Общая рекомендация для пациентов – это здоровый образ жизни, полноценное питание и умеренная физическая активность, своевременная профилактика заболеваний.
Анемия микроцитоз
- уменьшением поступления железа с пищей (вегетарианство или другие диеты, вынужденные или целенаправленные, ограничивающие насыщение организма белком и железом);
- Многие виды гемоглобинопатий (талассемии, наследственный микросфероцитоз или болезнь Минковского-Шоффара, гемоглобинопатия Н и др.);
- Сидеробластные анемии — гетерогенная группа патологических состояний, основой которых является нарушение обмена железа. При сидеробластной анемии отмечается микроцитоз, гипохромия, сниженный уровень железа в эритроцитах, повышенный — в крови (костный мозг не забирает этот элемент для синтеза гемоглобина). В данной патологии имеют место приобретенные варианты, развивающиеся у взрослых людей и сопровождающие другие болезни (воспалительный процесс, злокачественная опухоль, хронический алкоголизм), и наследственная форма (рецессивный признак, сцепленный с полом – дефектный ген располагается в Х-хромосоме);
- Анемичные состояния, связанные с влиянием хронической инфекции;
- Анемия, как следствие отравления солями тяжелых металлов, в частности, свинца (Pb), который оказывает негативное влияние на утилизацию Fe и синтез гемоглобина. Характерные признаки такой патологии в мазке крови – микроциты, гипохромия, грубые внутриклеточные включения (базофильная зернистость, тельца Жолли, кольца Кебота);
- Редкие виды гипохромных микроцитарных анемий, обусловленных врожденной аномалией обмена железа, нарушением процессов транспорта и реутилизации Fe, отсутствием железосвязывающего протеина и др.).
Гипохромная микроцитарная анемия у ребенка
Снижение железа повлечет ряд биохимических процессов
- Снизятся запасы гемобразующих компонентов в печеночной ткани и костном мозге;
- Упадет секреция и, соответственно, уровень главного депонирующего железо белка – ферритина (10 нг/мл и ниже);
- Параллельно снижению в сыворотке содержания железа начнет расти ОЖСС (общая железосвязывающая способность крови);
- Возрастет уровень свободных эритроцитарных протопорфиринов, которым просто-напросто не с чем будет соединиться для образования гема;
- Даже при относительном дефиците Fe упадет активность железосодержащих внутриклеточных ферментов, не говоря уже о высокой степени железодефицитных состояний, когда уменьшение данного параметра будет весьма заметно как в количественном, так и в функциональном плане.
Все про микроцитоз в общем анализе крови
Общий анализ крови — обязательная диагностическая процедура. С ее помощью выявляются различные патологии в организме. Одна из них — микроцитоз — состояние, при котором размер эритроцитов крови значительно меньше нормы. Микроцитоз в общем анализе крови свидетельствует о развитие серьезных заболеваний, в частности, анемии.
Диагностирование
Микроцитоз — это патологическое состояние, при котором в мазке крови преобладают эритроциты малых размеров. Кровь человека содержит три вида эритроцитов: нормоциты, микроциты и макроциты. Размер нормоцитов 7,5 микрометров. Микроциты — это клетки меньших размеров, макроциты — больших. В норме, эритроцитов, измененных по размеру, должно быть не больше 30%
Для диагностики патологии врач назначает мазок периферической крови.
Если преобладают микроциты, такое состояние называют микроцитозом.
Главная функция эритроцитов — снабжение организма кислородом. При размере клетки меньше нормы, она не может выполнять свою задачу, поэтому возникает анемия. Сама по себе такая патология не возникает, а является следствием серьезных заболеваний.
В случае преобладания в крови видоизмененных микроцитов и макроцитов разных размеров, у пациента диагностируют анизоцитоз. То есть, микроцитоз — разновидность анизоцитоза.
Существуют три стадии патологии:
- Умеренная — измененные клетки составляют не более 40%.
- Средняя — объем патологических клеток не более 70%.
- Выраженная — более 70% эритроцитов измененного размера. Эта стадия считается наиболее тяжелой, требующей неотложной медицинской помощи.
Причины патологии
Очевидно, что причиной микроцитоза является анемия, то есть нехватка гемоглобина эритроцитов. Биохимические реакции организма очень сложные и взаимосвязанные, поэтому микроцитоз, в свою очередь, провоцирует развитие анемии.
Микроцетарная анемия имеет гипохромический характер, при котором окрас кровяных телец значительно бледнее нормы.
Большое количество аномальных эритроцитов появляется при следующих заболеваниях:
- Железодефицитная анемия — кислородное голодание, возникшее из-за недостатка железа. Развивается вследствие кровопотери, болезней желудка, опухолей, беременности.
- Микросферосцитоз — наследственное заболевание, при котором плохо вырабатывается вещество, ответственное за состояние мембраны эритроцитов. Как результат, в мембране образуются «дырки».
- Талассемия (синдром Кули) — заболевание, при котором происходит мутация генов, ответственных за выработку гемоглобина. В результате разрушаются эритроциты.
- Хронические инфекционные и воспалительные заболевания. Например, гепатит, язва желудка, цирроз печени.
- Онкологические заболевания. Это рак легких, молочной железы, щитовидки и костного мозга.
Также на изменение размера клетки влияют сильный стресс, чрезмерные физические нагрузки, переутомление, отравления химическими веществами (свинцом), употребление наркотиков, длительное голодание, изменения работы кровеносной системы, вызванные сменой климата.
Симптомы
Состояние анизоцитоза очень опасно для человека. На начальном этапе симптомы выражены неярко, поэтому пациент связывает их с усталостью. Умеренная стадия заболевания сопровождается следующими проявлениями:
- Снижение работоспособности, вялость, быстрая утомляемость.
- Тошнота, изменение вкуса.
- Сухость слизистой рта, заеды в уголках губ.
- Ощущение кома в горле при глотании.
- Ухудшение состояния ногтей, выпадение волос, сухость кожи.
- Бледная кожа.
- Сильная усталость и головная боль после физических упражнений.
- Учащенное дыхание и сердцебиение.
- Колебания веса без видимых причин.
- Резкая смена настроения.
- От стадии заболевания, возраста пациента и наличия сопутствующих болезней зависит количество и степень выраженности симптомов.
У беременных и детей
Часто микроциты повышены у ребенка первых трех месяцев жизни. Такое состояние считается вариантом нормы и не вызывает опасения. Дело в том, что созревание органов ребенка происходит в утробе матери и в первые месяцы после рождения. С этим связаны колебания состава крови. Однако, выраженная стадия является показателем к госпитализации, так как может быть причиной серьезных врожденных аномалий.
К концу первого года жизни малыша показатель крови должны прийти в норму.
Если этого не происходит, требуется тщательное обследование. Начальная стадия анизоцитоза указывает на сбои в иммунной системе, корректируется питанием и приемом витаминов. Выраженная степень уже вызывает опасения, так как может быть признаком лейкемии.
Незначительный микроцитоз часто диагностируют у подростков. Это связано с интенсивным ростом и гормональными изменениями и не требует лечения. При полноценном питании состояние постепенно нормализуется.
Во время беременности у женщины часто наблюдаются отклонения от нормы в составе крови. Организм испытывает колоссальные нагрузки, иногда дает сбой. Если количество измененных клеток не превышает 40%, то причин беспокоиться нет. Значительное отклонение от нормы является признаком отторжения плода, несовместимости его крови с материнской, сильном стрессе. В этом случае врач назначает дополнительные исследования для выявления причин патологического состояния.
В зависимости от результатов назначается лечение.
Последствия заболевания
Последствия микроцитоза могут быть катастрофичными при отсутствии лечения. Особенно, если причиной такого состояния являются серьезные заболевания (онкология). Они будут прогрессировать и приведут к летальному исходу. Микроцитарная анемия вызывает гипоксию тканей из-за недостаточного поступления кислорода, поэтому может развиться сердечная недостаточность, нарушение функций легких.
У детей значительно снижается иммунитет, нарушается развитие всех органов и систем.
Состояние анизоцитоза нельзя оставлять без внимания.
Лечение
Как такового лечения микроцитоза не существует. Терапия зависит от причины патологии. Если причина — железодефицитная анемия, то терапия направлена на восполнение дефицита этого элемента. При начальной степени доктора не советуют принимать лекарства, а обойтись корректировкой питания и витаминами. В рационе должны присутствовать в большом количестве продукты, повышающие гемоглобин:
- печень, говядина;
- гранаты;
- гречка;
- шпинат.
Если степень заболевания более выражена, то принимают препараты железа (Фенюльс, Сорбифер Дурулес, Тотема).
Назначить лекарства может только врач, самостоятельный прием запрещен.
В случае, когда анизоцитоз вызван онкологическими заболеваниями, лечение заключается в удаление опухоли. После операции и при отсутствии метастазов, состав крови нормализуется.
У женщин обильная кровопотеря при менструации может быть следствием эндометриоза, миомы, кисты яичника. Для лечения этих недугов применяют гормональную терапию. После этого занимаются восстановлением гемоглобина.
Профилактика
Не допустить сбоя работы системы кроветворения помогут профилактические мероприятия:
- Правильное питание. Обязательно употреблять мясо, овощи, фрукты и свежую зелень. Ограничить или полностью исключить фастфуд, полуфабрикаты.
- Регулярная физическая активность, прогулки на свежем воздухе. При этом улучшается снабжение тканей кислородом.
- Отказ от вредных привычек (алкоголь, курение).
- Организация режима дня. Необходимо избегать переутомлений и недосыпаний.
- Регулярные профилактические осмотры, сдача общего анализа крови. Вовремя обнаруженное заболевание легче поддается лечению.
Кроме того, надо избегать контактов с вредными химическими веществами.
Микроцитоз — состояние опасное, требующее тщательного обследования. Чаще всего причинами становятся серьезные болезни, которые необходимо срочно лечить. К счастью, в большинстве случаев терапия приносит положительные результаты и здоровье пациента нормализуется. Оградить себя от последствий патологии можно с помощью мер профилактики.
Причины и симптомы микроцитоза эритроцитов
Патологические изменения в крови человека могут быть количественными и качественными. К первым относятся отклонения от нормы по общему количеству эритроцитов и/или содержанию гемоглобина. Для вторых характерны симптоматическая трансформация их размеров, форм, искажение окраски, сохранения в них ядра или его остатков. Эти отклонения могут быть самостоятельными или комбинированными.
Микроцитоз (Microcytosis) — медицинский термин, применяемый для описания дегенеративного уменьшения размеров эритроцитов, которые возникают при некоторых заболеваниях или по другим причинам.
Морфология малого размера
Нормальный, средний диаметр эритроцита у взрослого человека, находится в границах между 6,8 и 7,5 микрон. Правильной двояковыпуклый диск эритроцита нормального диаметра, объёма, окраски и формы, называется нормоцитом. Некоторые источники указывают нормальные величины от 6 до 8-9 мкм. У ребёнка или подростка, в зависимости от текущего года жизни (месяца для младенца), средние размеры эритроцитов находятся в границах от 7,0 до 8,12 мкм.
Красные кровяные клетки с диаметром менее 6 микрон называются микроцитами, среди которых выделяют отдельные подгруппы:
- Собственно микроциты;
- Шизоциты (шистоциты, каскообразные клетки) — фрагментированные, неправильной формы обломки эритроцитов, размерами 2-3 мкм;
- Микросфероциты — разновидность микроцитов, которые не только уменьшены в размерах, но и изменили свою двояковыпуклую форму на однотонно окрашенные шары с диаметром от 4 до 6 мкм.
Микроцитоз является одним из трёх разновидностей анизоцитоза эритроцитов — микроанизоцитоз. Это ещё один термин для характеристики изменения уровня нестандартных размеров эритроцитов в крови.
Нормальным показателем считается уровень, когда микроциты в крови составляют не более 15% от общего числа эритроцитов.
В зависимости от уровня превышения этого показателя, микроанизоцитоз подразделяют на 3 типа:
Повышенное (пониженное) количество и разновидности микроцитов, определяются в окрашенном мазке крови при помощи иммерсионного микроскопа. Результаты вносятся в бланк клинического анализа крови в раздел, обозначенный аббревиатурой RDW.
Причины возникновения
В настоящее время, именно нарушение синтеза гемоглобина считается главенствующей причиной возникновения малых форм эритроцитов. На втором месте стоят патологии плазматических мембран.
Заболевания
Повышенное количество микроцитов (в общем анализе крови) фиксируются при следующих синдромах и болезнях:
- Микроцитарная или железодефицитная анемия — гематологический синдром, вызванный кислородным голоданием тканей организма. Характеризуется нарушением синтеза гемоглобина, возникшего из-за дефицита железа.
- Микросфероцитоз — наследственное (в 75% случаев) заболевание, вызывающееся генной мутацией и нарушением выработки веществ, ответственных за нормальное состояние мембраны эритроцитов, которая становится похожа на дырявую сетку. Из-за этого, эритроциты вначале набухают и становятся шарообразными, а проходя через селезёнку, значительно уменьшаются в размерах. У ребёнка с диагнозом микросфероцитоз деформирован череп, формируется высокое готическое нёбо, могут быть лишние пальцы на руках или ногах, увеличена селезёнка (иногда печень).
- Талассемия (синдром Кули) — разновидность гемоглобинопатии, передающаяся по наследству, для которого характерно пониженное образование взрослого гемоглобина. У ребёнка с такой анемией череп становится квадратным, нарушается прикус, нос похож на седло. Рано проявившаяся болезнь приводит к физическому и умственному недоразвитию.
- Хронические воспалительные и инфекционные болезни — хронический активный гепатит, цирроз печени, язвенные болезни ЖКТ. При болезнях почек в крови появляются шизоциты.
- Онкологические поражения. Микроцитоз характерен для первичного рака костного мозга, при метастазах рака в костный мозг, возникающих из-за злокачественных опухолей лёгких, щитовидной, предстательной и молочных желез, а также, если ребёнку поставлен диагноз нейробластома.
Важно помнить! При уточнении диагноза микросфероцитоз, помимо общего анализа крови, необходимы дополнительные исследования — пробы, позволяющие выявить специфические антитела (стернальная пункция и другие обследования), которые полностью исключат наличие гепатита.
Другие факторы
Микроцитоз может быть обусловлен и другими причинами:
- массированная потеря крови, различного происхождения;
- недостаточное количество железосодержащих продуктов в рационе питания;
- беременность;
- кормление грудью.
Влияние на организм
Длительный микроцитоз приводит к пагубным последствиям. При выявлении такого состояния в общем анализе, следует незамедлительно уточнить диагноз и приступить к лечению.
Уменьшение объёмных размеров некоторой части нормоцитов влечёт за собой сокращение совокупной площади поверхности плазматических мембран всех эритроцитов, как здоровых, так и деформированных. Такое изменение приводит к понижению должного уровня выполнения почти всех функциональных обязанностей, возложенных на эритроциты:
- газотранспортная, буферная, питательная, защитная функции;
- гуморальная регуляция адаптационных процессов;
- регуляция сосудистого тонуса;
- метаболизм катехоламинов, ацетилхолина и иммунных комплексов.
Уменьшение объёмов гемоглобина ещё больше усугубляют картину в газотранспортной и буферной эритроцитраных функциях. Особенно это отображается на дыхательной функции — характеристики кислородной ёмкости крови начинают падать ниже нормальных% об.
Симптомы болезни
Даже если микроанизоцитоз вызван не заболеванием, а другими вышеперечисленными факторами, то такое состояние может привести к возникновению гемической гипоксии, и может сопровождаться следующими внешними проявлениями:
- снижение работоспособности, общая слабость, сонливость;
- атрофия сосочков, сухость и пощипывание языка, заеды (хейлит);
- извращение вкуса, тошнота, позывы к рвоте;
- нарушение глотания с ощущением инородного тела в горле;
- сухость кожи и волос, ломкость ногтей;
- бледность или желтушность кожных покровов;
- жжение и зуд вульвы;
- сердцебиение, одышка;
- после нагрузок, при переутомлении — головная боль, головокружения, обмороки;
- при беременности — отёчность и гипоксия у плода.
Все перечисленные признаки, как правило, зависят не от уровня микроцитоза, а от его продолжительности и возраста больных.
Диагностирование микроцитоза в общем анализе крови
Пациент, который слышит от своего лечащего врача заключение о том, что обнаружен микроцитоз в общем (клиническом) анализе крови, зачастую пугается и начинает паниковать, особенно если доктор своевременно не разъясняет, что такое микроцитоз.
Заранее переживать не стоит – микроцитоз в крови (а точнее, изменение размеров и формы эритроцитов) – состояние обратимое, хотя и довольно опасное, так как может свидетельствовать о развитии серьезных заболеваний.
Если клинический анализ крови показал микроцитоз, прежде всего необходимо выявить причины видоизменения клеток и пройти дополнительное обследование.
Анизоцитоз и его виды
Всего в крови взрослого здорового человека содержится от 4 до 5х10 12 /литр эритроцитов.
Из них в норме 70 % составляют нормоциты – кровяные тельца, диаметр которых составляет порядка 7,5 мкм. Эритроциты меньшего диаметра называются микроцитами, большего – макроцитами.
В крови здорового человека одновременно находятся все три вида эритроцитов, а также немногочисленные мегалоциты с диаметров более 12 мкм, однако аномальных по размеру клеток крови (то есть больше или меньше 7,5 мкм) не должно быть больше трети.
Если видоизменных эритроцитов более 30 %, врачи констатируют наличие анизоцитоза.
Анизоцитоз – это патологическое состояние, при котором в крови присутствуют эритроциты разных размеров.
В зависимости от того, какие клетки крови преобладают (большего либо меньшего сравнительно с нормой размера), выделяют макроцитоз и микроцитоз. Именно о последнем состоянии поговорим более подробно.
Как уже отмечалось, микроцитоз (то есть чрезмерное количество микроцитов в крови) – довольно опасное состояние.
Дело в том, что зрелый эритроцит, образовавшийся в костном мозге, имеет форму двояковогнутого диска, благодаря чему с легкостью проникает в мельчайшие сосуды органов для выполнения своей важнейшей функции – обмена кислородом и углекислым газом с органами.
Главную роль в этом процессе играет белок гемоглобин. В одном нормального размера эритроците содержится порядка 300 миллионов молекул гемоглобина.
Поэтому если размеры эритроцита значительно меньше нормы, а его форма изменена, причем таких аномальных клеток крови – подавляющее количество, эритроцит уже не может полноценно снабжать все органы и системы организма кислородом.
То есть, если клинический анализ крови определил микроцитоз, то у пациента велика вероятность развития железодефицитной, гемолитической либо сидеробластной анемии.
В связи с этим, если микроцитоз выявляют в крови ребенка, это может указывать на недостаток железа в организме, несбалансированное питание ребенка, повлекшее анемию.
Кроме того, повышение микроцитов в крови наблюдается у людей с таким врожденным заболеванием, как талассемия, у пациентов с онкологическими заболеваниями, у пациентов с тяжелыми травмами, сопровождающимися длительной и интенсивной потерей крови.
Причины и признаки микроцитоза
Выделяют несколько стадий анизоцитоза (микроцитоза). На первой стадии количество видоизмененных клеток (микроцитов) увеличивается незначительно, а их число в общем объеме эритроцитов не превышает 40 %.
На второй стадии количество красных кровяных телец с диаметром меньше нормы превышает половину от общего числа эритроцитов.
На третьей стадии микроцитов становится более 70 % от общего объема эритроцитов. Пациенту с такими результатами обязательно необходима госпитализация и неотложная медицинская помощь.
Каковы же наиболее распространенные причины микроцитоза в крови?
Видоизменение эритроцитов может быть вызвано:
- заболеваниями щитовидной железы;
- заболеваниями печени;
- недостатком в организме железа;
- недостатком в организме витамина A;
- недостатком в организме витамина B12;
- различной природы анемиями;
- тяжело перенесенными вирусными заболеваниями.
Наряду с этим, микроцитоз в крови у грудного ребенка до 3 месяцев, а также у беременных женщин признаком патологии не считается.
Дело в том, что в период интенсивного развития ребенка, созревания всех его органов и систем кровь ребенка также качественно меняется, и это является абсолютной нормой.
В более старшем возрасте (к 4-5 месяцам) состав крови станет более-менее стабильным и приблизится ко «взрослым» показателям.
Микроцитоз, как и другие виды анизоцитоза, определяют путем взятия общего анализа крови из пальца или вены. В расшифровке результатов данный показатель значится как PDW.
Наряду с этим, преобладание микроцитов над другими видами эритроцитов можно диагностировать и без лабораторных исследований, если у больного наблюдаются такие симптомы, как:
- постоянная слабость и быстрая утомляемость;
- затрудненное дыхание, особенно после физических нагрузок;
- аритмия и тахикардия;
- бледность кожи;
- ломкость ногтей и волос.
Лечение микроцитоза
Как такового лечения анизоцитоза (микроцитоза) ни для взрослого, ни для ребенка не предусмотрено.
Нормализация размеров эритроцитов в крови произойдет естественным путем, когда будет устранена причина патологии.
В связи с этим точно определить причину микроцитоза очень важно. Для этих целей больному будет необходимо пройти дополнительные лабораторные и, возможно, инструментальные исследования (УЗИ, КТ, МРТ).
Как уже отмечалось, наиболее распространенной причиной микроцитоза является железодефицитная анемия.
В этой ситуации важную роль в лечении недуга (лечение микроцитоза чаще всего состоит в приеме специальных железосодержащих препаратов) играет правильное питание.
Больному с дефицитом железа и низким (но не критическим) гемоглобином необходимо обогатить свой рацион такими продуктами, как: печень трески, гречка, говядина, яблоки и гранаты.
При легкой стадии анемии лечение может быть ограничено одной диетой.
Если причина микроцитоза – злокачественное новообразование, то размеры эритроцитов не нормализуются до тех пор, пока опухоль тем или иным способом не будет удалена. Кроме того, в этом случае важно отсутствие метастазов.
Существует также такое понятие, как «подростковый микроцитоз». Это временное видоизменение эритроцитов подростка, связанное с усиленным ростом и гормональными сдвигами в организме на фоне низкого иммунитета.
В этом случае специального лечения не требуется. Лучше будет усилить рацион подростка железосодержащими продуктами питания и немного подождать, ведь данную проблему – микроцитоз – молодой человек вскоре «перерастет».
Профилактика микроцитоза
Можно ли уберечь себя от анизоцитоза (микроцитоза)? Можно. Существует ряд профилактических мер, направленных на укрепление организма и предотвращение такого недуга, как анемия – первопричины микроцитоза.
К таким мерам относятся:
- качественное питание;
- внимательное отношение к собственному здоровью;
- повышение физической активности;
- минимизация стрессовых ситуаций.
Питаться сбалансировано, то есть полноценно, употреблять все важнейшие группы продуктов, очень важно.
Так, в ежедневном рационе обязательно должны быть такие продукты, как: красное мясо и рыба, орехи, свежие овощи и фрукты, кисломолочные продукты.
При этом от пищи вроде фастфуда, консервов и сладостей лучше отказаться – никакой пользы организму они не приносят, повышая уровень сахара и холестерина.
Так как микроцитоз всегда является следствием того или иного патологического процесса в организме, не допустить видоизменения эритроцитов можно, если не пренебрегать регулярными профилактическими обследованиями и вовремя лечить все заболевания.
Кроме того, если вы выявили у себя более двух симптомов микроцитоза (смотрите выше), лучше сразу обратиться к специалисту и сдать на анализ кровь.
Доказано, что регулярные умеренные физические нагрузки на свежем воздухе, особенно такие занятия, как бег, гимнастика, йога, приводят в тонус все ткани и органы человека, ускоряют движение крови по сосудам, обмен веществ, а также способствуют укреплению иммунитета.
Но чрезмерные физические нагрузки, наоборот, могут подорвать защитные силы организма, поэтому к занятиям спортом нужно подходить с умом.
Очевидно, что полностью оградить себя от эмоциональных потрясений невозможно, а вот научиться менее остро и болезненно реагировать на стрессы и меньше нервничать в состоянии каждый.
Не зря говорят, все болезни от нервов – люди, которые постоянно слишком эмоционально реагируют на стрессы, чаще других подвержены различным заболеваниям. Поэтому «спокойствие, только спокойствие» – берегите себя.
Определение микроцитоза в общем анализе крови
Микроцитоз в общем анализе крови – это термин, который говорит о том, что размеры эритроцитов ниже нормы, из-за чего наблюдается анемия. Разновидностей анемии существует немало, и каждая из них имеет свою причину.
Чем опасна анемия
Что такое анемия? Это состояние, когда организм испытывает нехватку гемоглобина, который содержится в эритроцитах. Это очень важный компонент, который помогает транспортировать кислород к тканям и придает эритроцитам красную окраску. Одной из причин этого является микроцитоз, который может спровоцировать нехватка железа, на основе которого и образуется гемоглобин. Также причиной микроцитоза может стать отравление свинцом, недостаток меди в организме, избыток цинка, который ведет к недостатку меди, употребление алкоголя и наркотиков, онкология, сильная кровопотеря.
Часто симптомы микроцитоза не проявляются на ранних стадиях. Они появляются позже, когда недостаток правильно функционирующих эритроцитов начинает влиять на ткани организма и вызывать их дисфункцию.
Наиболее часто встречаются такие симптомы анемии, как:
- Усталость, слабость, утрата сил.
- Потеря выносливости.
- Недостаточность дыхания.
- Головокружение.
- Бледность кожи.
Если такие симптомы продолжаются более двух недель, необходимо показаться врачу. Если симптомы головокружения и одышка очень сильные, бежать к врачу надо немедленно.
Анемию с микроцитозом можно охарактеризовать в зависимости от того, какое количество гемоглобина содержат эритроциты. Существует три основных вида микроцитарной анемии – гипохромическая, нормохромическая, гиперхромическая. Каждая из них имеет свои особенности и проявления.
Виды анемии с микроцитозом
Термин «гипохромическая» означает, что эритроциты содержат гемоглобина меньше, чем положено. Это приводит к тому, что во время микроскопического исследования красные клетки крови выглядят бледнее, чем в норме.
Большинство случаев заболеваний анемии с микроцитозом (микроцитарная анемия) принадлежат к гипохромическому типу. К ним относятся железодефицитная анемия, сидеробластическая, разные виды талассемии.
Железодефицитная анемия – это наиболее распространенная форма микроцитоза, сопровождающаяся недостатком железа в крови. Причинами железодефицитной анемии являются:
- Недостаток поступления в организм железа, обычно происходящий от плохого питания.
- Неспособность организма впитывать железо из-за таких заболеваний, как целиакия, инфицирования бактерией Helicobacter pylori.
- Хроническая потеря крови из-за обильных менструаций у женщин или во время желудочно-кишечных кровотечений в язвах желудка или во время синдрома раздраженного кишечника.
- Беременность.
Сидеробластическая анемия – это разновидность анемии, возникающая в результате врожденных мутаций генов. Также может возникнуть в результате приобретенных условий, которые препятствуют организму усваивать железо и встраивать его в структуру гемоглобина. Результатом этого является скопление железа в эритроцитах. Врожденная сидеробластическая анемия характеризуется такими явлениями, как микроцитоз и гипохромия.
Талессемия – что это такое?
Талассемия – это разновидность анемии, причиной которой являются врожденные генетические аномалии. При этом возникают мутации в генах, которые контролируют вырабатывание нормального гемоглобина. Результатом этого заболевания является разрушение эритроцитов, ведущее к анемии. Это проявляется такими симптомами, как деформация костной ткани, особенно лица, моча темного цвета, задержка в росте и развитии. Также следует обратить внимание на постоянную усталость и потерю сил, желтый или бледный цвет кожи.
Симптомы талассемии проявляются не всегда. Чаще всего они возникают в позднем детстве или в молодости. Если признаки отсутствуют, заболевание трудно поддается диагностике. Поэтому важно знать, есть ли это заболевание у родителей или родственников.
Талассемия имеет две разновидности. Талассемия альфа – происходит мутация в альфа-глобиновых генах, талассемия-бета – изменения происходят в бета-глобиновых генах.
Во время альфа-талассемии организм не вырабатывает глобина. Эта болезнь имеет два подвида, заболевание гемоглобина Н и гидропс феталис. Первая форма наблюдается, когда у человека отсутствуют три глобиновых гена (из четырех необходимых) или наблюдаются изменения или отсутствие части генов, что приводит к заболеванию костей. Из-за этого щеки, лоб и челюсть могут вырасти слишком сильно. Кроме того, могут появиться симптомы желтухи, увеличенной селезенки, недоедания.
Гидропс феталис – это очень тяжелая форма талассемии, начинающаяся до рождения. Большинство младенцев с гидропс феталис рождаются мертвыми или умирают вскоре после рождения. При этом отсутствуют все четыре гена или присутствуют изменения во всех генах.
Во время бета-талассемии организм не может производить глобин, за производство которого отвечают гены, полученные от каждого из родителей. Эта разновидность подразделяется на два подтипа, большая (анемия Кули) и средняя талассемии.
Большая талассемия – самая тяжелая форма заболевания, при которой пациент нуждается в регулярных переливаниях крови. Она возникает, когда гены, контролирующие производство глобина, вообще отсутствуют. Симптомы обычно проявляются на второй день рожденья ребенка. Это тяжелая анемия, опасная для жизни. К признакам патологии относятся:
- Склонность к потере сознания.
- Бледность.
- Частые инфекции.
- Плохой аппетит.
- Желтуха.
- Увеличенные органы.
Средняя талассемия – менее тяжелая форма. Она происходит при изменениях в генах от обоих родителей. Но во время этого заболевания переливание крови обычно не требуется.
Нормохромная и гиперхромная анемии
При нормохромной анемии эритроциты в анализе крови имеют нормальное количество гемоглобина, а их цвет под микроскопом не выглядит слишком бледным. Примером нормохромной анемии является анемия в результате воспалительного процесса или хронического заболевания. Например, эта форма анемии встречается у пациентов с:
- Инфекционными болезнями (туберкулез, ВИЧ и эндокардит).
- Воспалительными заболеваниями (ревматоидный артрит, болезнь Крона и диабет).
- Болезнью почек.
- Раком.
Эти состояния могут предотвратить эритроциты от нормального функционирования. При этом может уменьшиться усвоение железа и его использование на нужды организма.
Когда наблюдается гиперхромная анемия, это значит, что эритроциты содержат больше гемоглобина, чем надо. Повышенные уровни гемоглобина в эритроцитах придают им более интенсивную окраску, чем в норме. К этому типу анемии относится врожденная сфероцитическая анемия (сфероцитоз), когда наблюдается уменьшенный размер эритроцитов, в которых увеличено количество гемоглобина. Встречается это заболевание достаточно редко, а основной причиной является врожденная аномалия генов. При этом заболевании мембраны эритроцитов не имеют правильной формы. Эти эритроциты отправляются для разрушения в селезенку, где они и погибают, поскольку не принимают нормального участия в кровообращении.
Диагностика микроцитоза
Микроцитоз обычно впервые обнаруживается во время общего анализа крови. Если анализ показывает, что у пациента присутствует анемия, врач назначает мазок периферической крови. Этот тест помогает определить ранние симптомы микро и макроцитоза (эритроциты больше нормы). Гипохромная, нормохромная или гиперхромеая анемии также определяются по мазку крови.
При обнаружении этих проблем, терапевт может направить к гематологу, который занимается заболеваниями крови. Гематолог может провести диагностику и лечение анемии с микроцитозом и идентифицировать причину заболевания.
После того, как врач диагностирует микроцитоз или макроцитоз, он назначает дополнительные анализы для определения их причины. К таким тестам относятся анализы для выявления целиакии. Кроме того, могут проводиться анализы крови и кала на инфицирование Helicobacter pylory.
Врачу может понадобиться информация и про другие симптомы, которые есть у пациента, если он подозревает хронические кровопотери, являющиеся причиной микроцитоза или макроцитоза. Пациента могут направить к гастроэнтерологу, если среди симптомов есть боль в желудке или в другой области живота. После этого возможно проведение компьютерного сканирования для определения различных условий. К этим тестам относятся:
- Абдоминальное УЗИ.
- Эндоскопия желудочно-кишечного тракта.
- Компьютерная томография брюшной полости.
У женщин с болью в полости живота и обильными менструациями, гинеколог может проверить наличие фиброза матки и других условий, вызывающих обильные маточные кровотечения.
Особенности терапии
Лечение микроцитарной анемии сфокусировано на терапии причин, которые привели к этому состоянию. Например, врач может порекомендовать употребление препаратов железа и добавок с витаминами С. Препараты железа помогают справиться с анемией, а витамин С увеличивает способность организма усваивать железо.
Врач может сосредоточиться на диагностике и лечении причин потери крови, если острая или хроническая потеря крови ухудшает состояние при микроцитарной анемии. Женщинам с дефицитом железа, страдающим от тяжелых менструаций, может назначаться гормональная терапия.
В случае очень сильной микроцитарной анемии, когда у пациента возможны осложнения, такие как сердечная недостаточность, пациенту может понадобиться переливание крови или эритроциты от донора. Это способствует увеличению числа здоровых эритроцитов в организме, в которых нуждаются органы и ткани.
Лечение микроцитарной анемии может быть быстрым и успешным, если причиной является недостаток питательных веществ. Если болезнь легко поддается лечению, значит, и анемия хорошо лечится.
В тяжелых случаях, если микроцитоз не лечить, это может быть опасным для здоровья. Может возникнуть гипоксия тканей. Это происходит, когда ткани лишены достаточного количества кислорода. В пожилом возрасте у людей, страдающих от болезней легких и сердечно-сосудистой системы, могут возникнуть такие осложнения, как:
- Пониженное давление крови (гипотензия).
- Проблемы с коронарными артериями сердца.
- Заболевания легких.
- Шок.
Наилучшим способом предотвратить микроцитическую анемию является употребление достаточного количества продуктов, содержащих железо. Увеличение в питании содержания витамина С может помочь организму усваивать железо. По совету врача можно употреблять дополнительные пищевые добавки, содержащие железо. Они обычно применяются при лечении анемии. Перед началом употребления пищевых добавок нужно посоветоваться с врачом.