Асимметрия кровотока по позвоночным артериям или синдром позвоночной артерии
Позвоночные артерии – одни из наиболее уязвимых в организме человека. Причины ишемических инсультов изучаются давно, и специалистам удалось установить непосредственную связь между ишемией мозга и синдромом позвоночной артерии.
Если патологию удается установить вовремя, это позволяет избежать неприятностей в будущем.
В статье вы узнаете о причинах, симптомах, лечении, расскажем про непрямолинейный ход: что это такое, и какие анатомические нарушения становятся его причиной.
Что собой представляет синдром артерии позвоночника?
Это патология, одной из главных причин которой является установленная асимметрия кровотока по позвоночным артериям. Это означает, что в вертебральном сосуде происходит компрессионное воздействие на нервные волокна, расположенные вокруг сосуда.
Мы перечислим все сегменты позвоночной артерии в небольшой таблице. Благодаря этому можно представить себе строение артерии.
| I | Первый сегмент находится в месте, где позвоночная артерия отделяется от подключичной. Сегмент продолжается ровно до входа в канал кости. |
| II | Второй сегмент расположен между шестым и вторым позвонком |
| III | Третий сегмент находится там, где артерия выходит из шестого позвонка. Он продолжается непосредственно до входа в череп. Там же расположены изгибы вертебральной артерии. |
| IV | Четвертый сегмент расположен от момента вхождения ПА в череп до того места, где воедино сливаются две артерии. |
| V | Этот сегмент расположен внутри отверстия затылка, где артерия проходит сквозь твердую оболочку мозга. Заканчивается ход сегмента в продолговатом мозге. V сегмент является одним из интракраниальных сегментов . |
Третий сегмент является одним из самых опасных мест с точки зрения развития патологии обеих позвоночных артерий именно из-за изгибов. Дело в том, что здесь могут скапливаться атеросклеротические бляшки, а также различного рода тромбы. Появляется непрямолинейность хода крови или перекрывание кровяного потока.
Синдром ПА – это сужение диаметров кровеносных сосудов вследствие внешних факторов.
Диаметр, норма которого должна позволять поступать трети крови в мозг, будет напрямую зависеть от анатомии.
Синдром артерии позвоночника
Немного статистики
Данные, предоставленные исследованиями на основе КТ мозга, показали, что у трети пациентов, ставших жертвой ишемического инсульта, имело место поражение двусторонней артерии в месте, где она переходит в базиллярную.
Клинические заключения показали, что именно в этой зоне ишемия имеет место в три раза чаще, чем на прочих участках.
Одна из главных причин летального исхода вследствие ишемии мозга – это атеросклеротические патологии позвоночных артерий.
Какая патология является наиболее частой причиной синдрома позвоночной артерии?
Примерно пятая часть всех патологий позвоночных артерий заключается в определенных аномалиях развития.
Среди них:
- Высокое вхождение в костный канал;
- Когда устье артерии происходит во внешнюю сторону.
Исследования также показали, что вертебральные нарушения бывают комбинированными. И Такие варианты встречаются гораздо чаще, чем остальные.
В качестве примера можно привести:
- Треть поражений представляют собой аномалии анатомии и компрессия мышцами;
- Около 40% имеют тромботическое и атеросклеротическое происхождение;
- Большинство – сдавления из-за позвоночных смещений и атеросклероза.
Слияние левой и правой артерий в единый ствол
Каковы причины заболевания?
Существует несколько основных причин, вызывающих синдром.
Их подразделяют на две большие группы:
- Причины вертеброгенного характера;
- Причины невертеброгенного характера.
Первая группа причин напрямую связана с переменами в анатомии позвоночника. Между поражениями у детей и поражениями у взрослых существуют различия.
У детей чаще всего причиной синдромов становятся:
- Врожденные патологии;
- Травмы позвоночника в шейном отделе, как причина сдавления сосудов головного мозга;
- Несимметричная шея из-за патологического мышечного спазма.
Описываемая патология синдромов у взрослых связана с поражениями позвоночника и его заболеваниями.
Нарушение кровотока
Наиболее частые:
- Заболевание Бехтерева;
- Новообразования в позвоночнике;
- Остеохондроз различных отделов позвоночника;
- Травматические поражения.
Вторая группа причин – невертеброгенные.
Эти причины представлены несколькими группами болезней:
- Заболевания, становящиеся причиной стеноза диаметра артериального просвета;
- Болезни, способствующие нарушению направления сосудов;
- Заболевания, ставшие причиной наружного сдавливания позвоночных артерий.
К заболеваниям, которые могут стать причиной стеноза артериального просвета могут стать:
- Тромботические поражения;
- Атеросклероз;
- Эмболии разного типа;
- Артерииты.
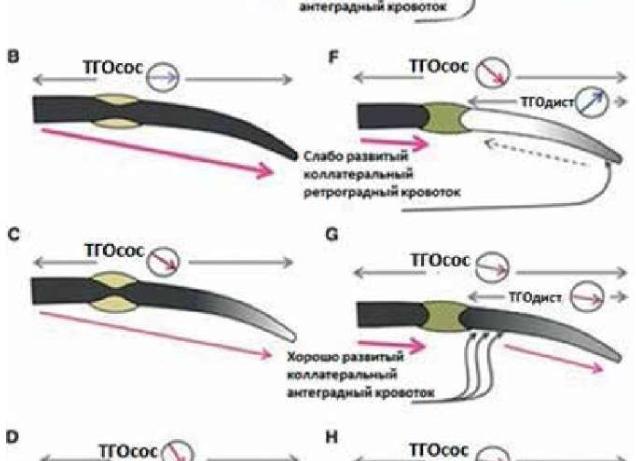
Вторая группа невертебральных причин возникновения синдрома позвоночной артерии – это перегибы, повышенная извитость и ненормальное развитие артерий, а также нарушение антеградного хода крови в артерии на месте от шестого, до второго позвонка.
Ход антеградный – это нормальный кровоток, являющийся противоположностью ретроградному ходу, который называется непрямолинейным.
Третья группа невертебральных причин – это:
- Аномальное строение ребер;
- Рубцовая ткань в постоперационный период.
Каждый из видов сужения позвоночной артерии при диагностике будет соотноситься с определенной причиной патологии.
Когда компрессия происходит до того места, где артерия входит в канал кости, главной предпосылкой к этому становится спазм лестничной мысли. Чаще всего такое случается, если начальный артериальный участок был развит аномально. Именно поэтому чаше всего атеросклеротические бляшки появляются здесь.
Внутри канала кости, состоящего из позвоночных отростков, наибольшую опасность для функционирования сосуда будут представлять:
- Увеличение крючковидных отростков;
- Подвывихи и вывихи, имеющие место в суставах позвонков и защемляющие артерии;
- Разрастания поверхностей суставов;
- Последствия спондилоартроза;
- Дисковые позвоночные грыжи.
Подвывихи могут стать причиной защемления не одной, а одновременно двух артерий разом.
Грыжи диска становятся причиной синдрома позвоночной артерии крайне редко. Если разрастаниями поверхностей пережат кровоток, лечение будет носить направлено на удаление разрастаний.
На месте, где позвоночные артерии выходят из каналов, им препятствуют следующие факторы:
- Наличие борозды над верхним краем атланта, не соответствующей норме;
- Явные признаки асимметрии строения;
- Прижатие артерии к позвонкам спазмом косой мышцы головы;
- Атеросклеротические бляшки;
- Повышенная извитость;
- Дополнительные перегибы.
Перегибы артерии
Бляшки атеросклеротического происхождения чаще всего возникают в сегментах артерии, которые расположены вне черепа.
Для внутренних артерий атеросклеротические поражения характерны довольно редко. Извитость и перегибы чаще всего возникают там, где позвоночная артерия проходит на уровне первого и второго позвонков.
В этом случае артерия зажата в шейном отделе, и одновременно с этим могут происходить патологические изменения в подключичных и шейных артериях.
Главной причиной повышенной извитости становится потеря стенкой сосуда эластичности. Этот процесс происходит вследствие патологических возрастных нарушений.
Перемены тромботического типа, происходящие в позвоночных артериях, обнаруживают после посмертного вскрытия у десятой части людей, скончавшихся вследствие поражений сосудов головного мозга.
Обычно именно выраженный атеросклероз становится предтечей этих поражений и заболеваний. Если атеросклеротических изменений не наблюдается, в этом случае обычно тромбозу экстракраниальных отделов и сосудов мозга предшествует так называемый синдром «обкрадывания».
Когда этот синдром имеет место, проявляются обратные вихревые кровяные потоки. Этому способствует подключичные артерии и некоторые их ветви.
Проявления синдрома, когда пережимается позвоночная артерия
Синдром позвоночной артерии проявляется в ее непроходимости. Кровоток в эти моменты существенно снижен. Часто проблема возникает в таком месте, как сегмент V3, расположенный в месте, где артерия выходит из поперечного отростка второго позвонка шейного отдела в позвоночнике.
Существует ряд клинических признаков, когда имеют место нарушения кровенаполнения мозга из-за синдрома позвоночной артерии.
Эти признаки напрямую зависят от следующих факторов:
- Состояние виллизиева круга;
- Анастомозы с подключичной артерией;
- Развитие сети коллатералей;
- Высокие скорости нарастания непроходимости.
Если имеет место несколько симптомов, заметных одновременно, можно утверждать, что происходит поражение той или иной части воздуха. Бассейн – место, где ишемия наблюдается чаще всего.
Среди других частей мозга, на которые указывает определенная комбинация:
- Задняя мозговая артерия;
- Ствол и мозжечок;
- Черепные нервы и ядра.
Мозжечковая и стволовая зоны мозга могут поражаться и при остром, и при хроническом течении патологии. Симптоматика в ядре и черепных нервах – это расстройства вестибулярного характера.
Нарушенная непроходимость позвоночных артерий проявляется в виде кризов. Кризы обладают комбинированной и яркой симптоматикой. Причиной обострений могут стать движения головы.
Симптомы могут проявляться и в шее. Такая симптоматика называется «шейной» мигренью, и она проявляется одновременно со спондилезом и остеохондрозом шейного отдела позвоночника.
Когда происходит защемление шейной, симптомы будут следующими:
- Боли в шее;
- Болевые ощущения в затылочной части;
- Частые потери сознания;
- Шумы в ушах, сопровождающиеся головокружениями.
Другая разновидность симптомов – признаки синдрома позвоночной артерии, характерные при вестибулярных кризах:
- Очень частые и сильные головокружения;
- Чувство, когда предметы вращаются вокруг;
- Глазные нистагмы;
- Регулярная потеря равновесия.
Распространены синдромы атонически-динамического типа.
В таких случаях симптоматика проявляется так:
- резкое снижение мышечного тонуса;
- больной утрачивает возможность самостоятельно стоять.
Нарушение функциональности позвоночной артерии может сопровождаться зрительными нарушениями.
Среди последних выделяют:
- Линии, точки и пятна перед глазами;
- Периодическое нарушение полей зрения;
- Фотопсии;
- Микропсии;
- Обманы зрения.
Если патология угрожает сегментам V2 или интракраниальным сегментам, могут проявляться и другие симптомы, но вне кризов. Здесь заметны очаговые симптомы, но они достаточно редки.
Еще реже проявляются:
- Расстройства речи;
- Спазм жевательных мышц;
- Сокращения диафрагмы;
- Тонические судороги.
Расстройства речи носят преходящий характер, как и спазмы жевательных мышц. Сокращение диафрагмы происходит внезапно. Сопровождается такое сокращение приступами кашля, расширением зрачков со сторон поражения. Слюна выделяется очень обильно. Все это дополняется выраженной тахикардией.
Сложнее симптомы проявляются во время тонических судорог. Потери сознания не происходит. Мышцы, отвечающие за разгибание, сильно напрягаются, а конечности вытягиваются. Более чем у половины пациентов наблюдается «перемежающая хромота» в верхних конечностях.
Сдавливание позвоночной артерии
Как характеризуются основные симптомы?
Основной симптом – это выраженные стреляющие, пульсирующие и стягивающие головные боли.
Боли становятся сильнее в следующих случаях:
- Когда производится ощупывание шейных позвонков;
- После переохлаждения;
- После сна на неудобной постели или в неудобной позе.
Головокружения беспокоят обычно после пробуждения. Может ощущаться шум в голове и в ушах. Последний чаще всего слышен с двух сторон. Когда происходит сосудистый криз, высота шума усиливается. А понижение с правой или с левой стороны характерно для периода между приступами синдрома ПА.
Частым признаком является онемения кожи. Во время обмороков голова слишком сильно сгибается назад. Перед обмороками возможны и другие проявления, о которых мы рассказали выше. Когда пациента начинает тошнить, можно начинать ожидать криза.
Профилактика и лечение имеют первостепенное значение, поскольку при длительном протекании синдрома правой и левой позвоночной артерии возможны изменения в психике человека, которые могут привести к депрессиям.
Главная опасность синдрома
Асимметрия позвоночных артерий особенно на участке, предшествующем интракраниальному отделу, может стать причиной ишемических заболеваний.
Кризы являются одной из разновидностей ишемических атак транзиторного типа.
Если не уделять внимания симптомам, вызванным передним мозговым нарушением, а также патологиями в разных сегментах, заболевание будет прогрессировать вплоть до ишемического инсульта.
Последствия инсультов:
- Речевые нарушения;
- Зрительные нарушения;
- Параличи;
- Парезы.
Диагностика
Перечисленная выше схема постепенного развития симптомов позволяет своевременно выявить синдромы позвоночной артерии.
При отсутствии полной клинической картины специалист может установить наличие патологии, если вовремя замечает изменения в движениях шеей. Опытный терапевт способен вовремя направить пациента к неврологу.
Невролог для постановки диагноза проводит следующие исследования:
- Исследование Допплера;
- МРТ головного мозга и шейных сосудов;
- Рентгенография шейного отдела позвоночника;
- Ангиография шейных сосудов.
УЗИ шейных сосудов
Доплерография необходима, чтобы специалист мог полностью оценить каждую из анатомических характеристик сегментов артерии.
Это исследование позволяет понять, насколько ассиметричны позвоночные артерии относительно нормы по лD s . УЗИ Допплера позволяет определить уровень резерва мозгового кровообращения.
МРТ мозга дает возможность выявить, как проходит патология именно в головном мозгу, ее степень влияния на мозг. Томография укажет, имеются ли кисты, аневризмы и другие новообразования. На фото МРТ можно также выявить, есть ли нарушения кровообращения в головном мозге.
После проведения рентгенограммы шейного отдела можно понять, как именно участвуют разрастания костной ткани в развитии и прогрессировании синдрома позвоночной артерии.
Также рентгенограмма дает возможность выявить малый размер или крупный размер костных разрастаний. Может наблюдаться редукция кровотока, вызванная атеросклеротическими бляшками.
Ангиография проводится с помощью контрастного вещества. Вещество вводится в подключичную артерию. Получить информацию подобного рода получают только в специально оборудованных лабораториях.
Варианты лечения патологии
Самый распространенный, несложный и одновременно эффективный метод лечения синдрома позвоночной артерии – это регулярное ношение специального воротника Шанца. Если улучшения происходят – диагноз верен.
Лечебная физкультура и массаж
Если кризы сосудов происходят редко, то лечение позволяет обойтись без лекарств. Достаточно применения нескольких приемов массажа и упражнений лечебной физкультуры. При выполнении движений или упражнений важно соблюдать осторожность.
Среди самых распространенных упражнений:
- Кивание головой;
- Пожимание плечами;
- Давление лбом на специальный (или обычный) мяч;
- Повороты головы с постепенным увеличением амплитуды.
Массаж проводится только в периоде между кризами. С помощью массажной практики снимается мышечное напряжение, а также уменьшается давление на артерии, в том числе и сонные.
Медикаментозное лечение
Причина сужения может быть разной, поэтому препараты выбираются в соответствии с каждой из них.
Специалисты обычно назначают:
- Противовоспалительные средства (Ибупрофен, Нимесулид);
- Препараты, поддерживающие сосудистый тонус (венотоники и Троксерутин);
- Лекарства для исключения образования тромбов (Курантил);
- Препараты от головокружения;
- Нейропротекторы (Пирацетам, Мексидол).
Дополнительно назначается магнитотерапия, лечение динамическими токами, фонофорез с использованием гидрокортизона.
Оперативное вмешательство
Операция назначается при отсутствии реакции пациента на другие виды терапии. Проходят операции в специальных нейрохирургических центрах.
Цель хирургического вмешательства:
- Удаление тромбов;
- Устранение новообразований в костях и тканях;
- Удаление симпатических узлов;
- При наличии извитости в сегменте I ее можно удалить.
Если извитость S образная, в этом случае операция может не потребоваться, поскольку для многих людей такое явление – норма.
Патологическая извитость
Профилактические меры
Лучшее лечение синдрома позвоночной артерии – это его профилактика. Но до обнаружения редко кто занимается систематически. После постановки диагноза необходимо не допустить кризов.
Регулярная гимнастика, привычка спать на спине, физиотерапия, воротник Шанца, отсутствие вредных привычек – все это позволит свести к минимуму пагубные последствия синдрома позвоночной артерии.
Синдром и армия
Берут ли в армию зависит от того в какой степени страдает мозг от заболевания:
- Если наблюдается только головные боли и проходимость артерии можно вылечить, то в армию могут взять;
- Если же наблюдаются панические атаки, приступы судорг и были уже транзиторные ишемические атаки, то в армию не возьмут.
Видео: Позвоночная артерия
Кровоток антеградный в позвоночной артерии что это — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
При проявлении мозговой симптоматики у пациентов молодого возраста врачи-неврологи должны учитывать вероятность, что это изменение (гипоплазия) таких артерий, как левой позвоночной, правой или обеих. Заболевание считается врожденным дефектом. Без лечения способствует нарушению кровообращения в сосудах головного мозга, чаще в задних отделах.
Поскольку ядерные структуры мозга определяют ритм и нормальное функционирование всего организма, у пациента могут возникнуть признаки сердечно-сосудистых расстройств, вестибулярные изменения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Что представляет собой гипоплазия?
Прежде всего вспомним, что задача позвоночных (вертебральных) артерий — принести в кровоток мозга до 30% необходимого объема крови. Именно эти сосуды формируют виллизиев круг на основании мозга, от которого отходят ветви по долевому принципу вглубь мозгового вещества.
В состоянии недоразвития органа или ткани говорят о гипоплазии. Наиболее распространена гипоплазия в правой вертебральной артерии. По данным статистики, она наблюдается у 10% населения. Левостороннее поражение или двух одновременно встречается редко.
Причинами нарушения развития сосудов у плода могут быть:
- бесконтрольное лечение беременной препаратами, обладающими токсическим воздействием на ребенка (антибиотики, противогрипозные средства, мочегонные);
- работа будущей матери во вредных условиях (с ядохимикатами, красителями, бытовой химией);
- употребление наркотиков, алкоголя, курение в период беременности;
- перенесенные травмы;
- острые инфекционные заболевания и обострение хронических;
- нахождение беременной на радиоактивно зараженной территории;
- наследственная предрасположенность к патологии сердца и сосудов.
Подобные изменения влекут за собой:
- снижение общего кровотока (чаще по правой, реже по левой артериям) к тканям мозга;
- благоприятные условия для тромбообразования (местное снижение скорости передвижения тромбоцитов);
- при последующем с возрастом нарушении жирового обмена создают удобное место для отложения холестериновых бляшек и развития атеросклеротического процесса.
Механизмы компенсации, задерживающие проявление патологии
Наиболее четко изучены следующие механизмы восполнения мозгового кровотока:
- Вертебральные артерии способны компенсировать нарушенный приток в одном из симметричных сосудов за счет перераспределения и обратного тока крови через короткий общий базальный ствол. Таким образом каждая артерия «выручает» при необходимости другую.
- Сосудистые коллатерали отходят в виде тонких веточек. Но в условиях недостаточности основного ствола принимают на себя большую массу крови и стараются обойти участок сужения.
- Развитие анастомозов — наиболее часто «сосудом-донором» для вертебральных ветвей служит подключичная артерия, в ней давление значительно выше, она «продавливает» кровь в обводную сеть и наполняет позвоночные артерии.
- Локальная артериальная гипертензия — формируется для обеспечения транзита кровотока через суженный проход. В данном случае гипертензия рассматривается как вторичная и носит приспособленческий характер с целью сохранить уровень мозгового кровообращения.
Существуют ли достоверные симптомы?
Симптомы функциональной недостаточности позвоночных артерий формируются за счет накопления признаков хронической церебральной патологии. Жалобы пациента, его обследование, безрезультативное лечение позволяют заподозрить связь с гипоплазией.
Неврологическая очаговая симптоматика появляется только при наличии ишемического участка в головном мозге. Основные признаки указывают на общее недостаточное кровоснабжение мозга. Наиболее часто встречаются:
- головные боли разного характера и интенсивности;
- приступы тошноты и головокружения;
- пошатывание в стороны при ходьбе, падение;
- внезапное нарушение восприятия своего тела, вызывающее столкновение с предметами;
- гипертензия;
- ухудшение зрения;
- функциональные срывы работы нервной системы (бессонница, раздражительность, повышенная усталость, потливость);
- боли в шейном отделе позвоночника;
- потеря ориентации в пространстве.
Некоторые авторы отмечают метеочувствительность у большинства пациентов. Скорее этот признак можно отнести к функциональному сбою в вегетативном отделе нервной системы.
Разницы в симптоматике при лево- или правосторонней гипоплазии не может быть, поскольку оба сосуда не самостоятельно питают мозг, а через общую базиллярную артерию. Патология одного из них вызывает общее (суммарное) снижение кровотока. Однако некоторые авторы считают, что метеочувствительность более характерна для гипоплазии правой артерии, а боли в шее — для левой.
Как выявляют гипоплазию?
Существующие методы позволяют поставить правильный диагноз после проверки формы, направления, диаметра позвоночных артерий в каждом сегменте.
Об особенностях анатомического строения и расположения вертебральных артерий читайте в этой статье.
Ультразвуковые методики, включая обычное УЗИ, допплерографию сосудов шеи и головы, дуплексное сканнирование, дают возможность проверить направление вертебральных артерий, внутренний диаметр, характер извитости, строение стенки.
Одним из таких признаков является отклонение от норматива просвета сосуда в сторону уменьшения. Нормой считается средний диаметр – 3,6–3,8 мм.
Томографию проводят с помощью магниторезонансного (МР) аппарата и компьютерной методики. МР-признаки позволяют оценить кровоток и возможности виллизиева круга. В заключении дается информация врачу о всех сосудистых составляющих. Возможны врожденные отклонения от гипоплазии до аплазии (полного отсутствия части артерии).
Наиболее информативна МР-ангиография, сочетающая контрастирование сосудов с возможностями резонансного отражения волн.
Лечение
Лечение требуется только при начинающихся проявлениях декомпенсации. У некоторых пациентов приспособленность вполне достаточна и не вызывает какой-либо симптоматики. Увеличенная физическая нагрузка или дополнительные заболевания сосудов и сердца выявляют анатомическую недостаточность вертебральных сосудов.
В нетяжелых случаях пациентам помогают сосудорасширяющие средства. Препараты позволяют расширить сосуд и усиливают приток крови. К ним относится известная нитрогруппа (Нитроглицерин, Сустак, Эринит). Эти лекарства могут сопровождаться головной болью, тахикардией, заложенностью носа, чувством жара, головокружением, рвотой.
Удается уменьшить негативное действие с помощью одновременного приема антиагрегантов (Курантила, Трентала).
Любое консервативное лечение имеет такие цели:
- поддержка компенсаторных механизмов;
- предупреждение тромботических осложнений.
Изменить строение сосуда лекарствами невозможно.
Применяются препараты, восполняющие гипоксию головного мозга, поддерживающие метаболизм клеток (ноотропы, Пирацетам, Кортексин).
Народными средствами гипоплазию не лечат. Это следует усвоить пациентам и не тратить время на ненужные ожидания. Можно заняться предупреждением последующего атеросклероза с помощью диетических рекомендаций, использования трав и растений для укрепления сосудистой стенки.
Когда показано оперативное лечение?
Наиболее радикальным способом лечения является установка стентов в суженный участок артерии. Ангиопластика (замена части сосуда на протез или собственную вену) практически не применяется, поскольку считается малоэффективной.
Стент представляет собой металлическую сетчатую трубку. Ее диаметр равен нормальному просвету позвоночной артерии. После операции кровоток обеспечивается в должном объеме.
УЗИ-обследование должно подтвердить раскрытие стента и восстановление кровотока. При необходимости баллон вводят повторно.
Для предупреждения послеоперационного тромбообразования:
- назначаются курсами лекарственные средства из группы Аспирина, антиагреганты (Курантил);
- ограничиваются физические нагрузки.
Как определяется годность к службе в армии?
При выявлении у юноши призывного возраста врожденной гипоплазии вертебральных артерий ему предоставляется отсрочка от полугода до года на проведение дообследования в стационарных условиях.
В зависимости от степени выявленного нарушения проходимости артерий и мозговой симптоматики юноша может быть признан:
- ограниченно годным с зачислением в запас в мирное время — при редких транзиторных нарушениях;
- временно негодным — при начальных признаках недостаточности мозгового кровотока, сочетании с другими симптомами дается отсрочка на лечение;
- абсолютно негодным — при более тяжелой симптоматике, перенесенной операции стентирования.
От своевременного выявления признаков гипоплазии зависит не только устранение патологии, но и учет группы риска в предупреждении сосудистых заболеваний мозга. Безответственное поведение некоторых будущих матерей служит серьезной причиной распространенности врожденных дефектов, осложняющих жизнь ребенка, ограничивающих его стремления и цели во взрослом состоянии.
Патология сосудов головы и шеи на УЗДГ (лекция на Диагностере) — Диагностер
Статья находится в разработке.
Признаки острой и хронической вертебро-базилярной недостаточности: головные боли, шум в ушах, головокружения с тошнотой и рвотой, приступы внезапного падения без потери сознания (дропатаки), в тяжелых случаях появляются нарушения зрения, речи и глотания.
Самая частая причина стеноза в артериях — атеросклероз, реже — неспецифический аорто-артериит. Возможны и врожденные аномалии развития сосудов.
Атеросклероз сонных артерий на УЗИ
Чтобы в В-режиме получить четкое изображение сосудистой стенки требуется высокочастотный линейный датчик более 7 МГц: разрешение датчика 7 МГц — 2,2 мм, 12 МГц — 1,28 мм. Если ультразвуковой луч ориентировать перпендикулярно (90°) стенке сосуда, то получится максимальное отражение и эхо-интенсивность в изображении.
Атеросклероз выражается в инфильтрации стенок сосудов липидами, с последующим развитием соединительнотканных утолщений — атеросклеротических бляшек (АБ). Атеросклероз чаще развивается в зонах, где нарушается ламинарный кровоток.
Фото. В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, которая в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси ВСА. Эта так называемая зона разделения потока. В этой зоне чаще всего формируются АБ. Иногда здесь встречаются крупные бляшки без стенозирования.
На ранних стадиях атеросклероза определяют утолщение комплекса интима-медиа(КИМ), неоднородность эхоструктуры, волнистость контура.
Важно!!! Толщину КИМ оценивают по задней стенке сосуда в ОСА — на 1,5 см ниже бифуркации, в ВСА — на 1 см выше бифуркации, в НСА ствол короткий. У взрослых людей толщина КИМ ОСА в норме составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Как измерить толщину КИМ в нормальном сосуде и при атеросклерозе смотри здесь.
Фото. Чтобы измерить КИМ в дистальном отделе ОСА, нужно вывести две четко видимые гиперэхогенные линии на границе между просветом сосуда и интимой, а так же медиа-слоем и адвентицией (стрелки) . Показан пример автоматического измерения толщины КИМ.
На продольном и поперечном срезах определяют локализацию бляшек: концентрическая или эксцентрическая; передняя, задняя, медиальная или латеральная.
Все классификации АБ основаны на эхогенности и однородности эхоструктуры:
- Гомогенные с гладкой поверхностью — считаются стабильными и имеют благоприятный прогноз.
- Кальцинированные — имеют гиперэхогенные включения и акустическое затенение позади.
- Гетерогенные с зонами разной эхогенности, а так же гипоэхогенные с плотными включениями и образованиями типа «ниша» — считаются нестабильными и могут привести к сосудистым катастрофам вследствие тромбоза сосудов и эмболических осложнений.
Фото. В ОСА АБ с гладким и ровным контуром, изоэхогенная, неоднородная. На продольном срезе определяется гиперэхогенная линейная структура с акустической тенью позади — кальцинат, на поперечном срезе в центре бляшки определяется очаг пониженной эхогенности — возможно, кровоизлияние.
Фото. В ОСА АБ с ровной поверхностью, неоднородная: слева — гипоэхогенная, справа — изоэхогенная с гиперэхогенной линейной структурой и акустической тенью позади (кальцификат).
Фото. Гипо- (С, D) и изоэхогенные (B) бляшки, а так же гиперэхогенные бляшки с акустической тенью (А) трудно различить в В-режиме. Используйте ЦДК, чтобы обнаружить дефект заполнения.
Патологическая извитость магистральных сосудов шеи чаще бывает следствием атеросклеротического поражения стенок сосудов. Различают С-образные, S-образные и петлеобразные формы извитости. Извитость может быть гемодинамически незначимой и значимой. Гемодинамически значимая извитость характеризуется наличием турбуленции кровотока в местах острого или прямого угла.
Стеноз сонных артерий на УЗИ
Четыре способа определить степень стеноза ОСА в области бифуркации
- NASCET (North American Symptomatic Carotid Endarterectomy Trial) — степень стеноза вычисляется как отношение разности величины диаметра ВСА дистальнее места стеноза к величине свободного (от интимы до интимы) просвета сосуда в области стеноза, выраженное в процентах;
- ECST (European Carotid Surgery Method) — степень стеноза бифуркации ОСА вычисляется как отношение разности величины максимального (от адвентиции до адвентиции) и свободного (от интимы до интимы) просвета сосуда в области стеноза к величине максимального диаметра сосуда, выраженное в процентах;
- СС (Common Carotid) — степень стеноза вычисляется как отношение разности величины диаметра ОСА проксимальнее места стеноза и величины свободного (от интимы до интимы) просвета сосуда в области стеноза к величине диаметра ОСА, выраженное в процентах;
- Степень стеноза определяется еще как отношение площади проходимого участка сосуда (от интимы до интимы) к его общей площади (от адвентиции до адвентиции) на поперечном срезе.
Чтобы определить степень стеноза, должна быть повышенная скорость через суженный сегмент и постстенотические нарушения, дистальные к стенозу. Наибольшая скорость используется для классификации степени сужения. PSV являются ведущими в классификации стеноза ВCA. При необходимости принимают во внимание дополнительные параметры — отношение PSV ВСА/ОCA, EDV.
Таблица. Доплер-критерии для определения степени стеноза ВСА. Для отношение PSV ВСА/ОСА используют наивысший PSV от начала ВСА и самый высокий PSV с ОCA (2-3 см проксимально к бифуркации).
| Норма |
Редукция кровотока по правой позвоночной артерииИзучение причин ишемии мозга позволило установить, что в 90% случаев она вызвана внечерепными артериями, подающими кровь в голову. Наибольшую часть патологических изменений образуют сонные, подключичные и позвоночные артерии (вертебральные). Оглавление:Своевременное обнаружение сегмента, ответственного за снижение кровотока, позволяет предотвратить инсульт, применить наиболее результативный метод лечения. Что говорит статистика?Статистическая обработка данных, полученных при компьютерной томографии, показала, что почти у 1/3 пациентов (26% изолированно и 3% в комбинации с другими сосудами) с ишемическим инсультом основной очаг расположен в вертебробазилярной зоне ответственности или бассейне. Его образуют двусторонняя позвоночная артерия, переходящая в базиллярную (основную). Согласно клиническим заключениям, транзиторные ишемические атаки в этой зоне происходят в 3–3,5 раза чаще, чем в других экстракраниальных участках кровоснабжения мозга. Анатомические особенности вертебральных артерийВ норме по вертебральным артериям поступает в головной мозг 30% необходимого объема крови. Анатомия играет значительную роль в создании условий для сужения диаметра сосудов. Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее. Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии. Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков. Принято выделять отделы или сегменты позвоночной артерии:
Слияние левой и правой артерий в единый ствол (базилярную артерию) обеспечивает участие в образовании виллизиева круга в основании мозга Особенностью является компенсаторное развитие кровообращения за счет вертебральной артерии с одной стороны, если пережата другая симметричная ветка. Асимметрия кровотока по позвоночным артериям нивелируется перетеканием крови через базиллярную артерию в неповрежденную часть. Какая анатомическая патология встречается чаще всего?20% случаев патологии вертебральных артерий приходится на аномалии развития:
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
Основные причины и связь с локализацией поврежденияВсе причины патологии позвоночных артерий делят на 2 большие группы: Вертеброгенные обусловлены воздействием изменений позвоночника. В детском возрасте наиболее часто встречаются:
У взрослых имеется больше связей с заболеваниями позвонков: Травмы также имеют значение. В сдавлении артерии принимают участие измененные боковые отростки позвонков Невертеброгенные представлены тремя группами заболеваний :
Уровень сужения позвоночной артерии соотносится с причинами патологии. Внутри костного канала из поперечных отростков позвонков опасными для сосуда могут быть:
При выходе из канала артерии препятствуют:
Основной причиной повышенной извитости, вызывающей непрямолинейность хода позвоночных артерий, является потеря эластических свойств стенкой сосуда при возрастных нарушениях в обмене коллагена, длительной гипертензии Тромботические изменения в позвоночных артериях находят при аутопсии у 9% людей, перенесших сосудистые заболевания мозга. Как правило, им предшествует выраженный атеросклероз. Без атеросклеротических изменений тромбозу способствует развитие синдрома «обкрадывания» с обратными вихревыми потоками крови за счет подключичной артерии и других ее ветвей. Как проявляется нарушенная проходимость позвоночных артерий?Клинические признаки нарушения кровотока в вертебральных артериях зависят от таких факторов:
Комбинация симптомов указывает на поражение определенной части мозга. Наиболее часто встречается ишемия бассейна:
Синдром «шейной» мигрени сопутствует шейному остеохондрозу, спондилезу. Характеризуется:
Продолжительность болей колеблется от нескольких минут до часов Вестибулярные кризы сопровождаются:
Атонически-адинамический синдром появляется при ишемии продолговатого мозга:
Зрительные расстройства из-за нарушения микроциркуляции глаз:
Вне кризов невролог заметит у пациента отдельные негрубые очаговые симптомы, парез некоторых пар черепномозговых нервов. Характеристика основных симптомовГоловные боли имеются у 73% больных. Носят стреляющий, стягивающий, пульсирующий характер.
Головокружение чаще беспокоит утром после сна, сопровождается нарушенным слухом, зрением, ощущением шума в голове. Такой признак, как шум в ушах, у большинства больных ощущается с обеих сторон. При одностороннем шуме он указывает на сторону поражения Характерно усиление высоты слышимого шума при начале сосудистого криза и его понижение в межприступном периоде. Пациенты отмечают изменение в течение дня при остеохондрозе (усиливается ночью). Онемение наблюдается на коже шеи, вокруг рта, на руках. Обморочные состояния провоцируются переразгибанием головы назад. Обычно им предшествуют другие перечисленные проявления. Тошноту и рвоту считают предвестниками криза. Длительное течение заболевания вызывает психические изменения у пациентов, сопровождается депрессией. В чем опасность нарушений?Нарушенная проходимость позвоночных артерий в итоге вызывает ишемию разных участков головного мозга. Сосудистые кризы представляют собой варианты транзиторных ишемических атак. Отсутствие внимания к симптоматике и неправильное лечение способствуют в скором времени развитию «полноценного» ишемического инсульта с неблагоприятными последствиями: парезами, параличами, нарушением речи, зрения. Как выявить патологию вертебральных артерий?По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта. Дуплексное сканирование позволяет увидеть структуру сосуда, определить характер стеноза, степень повреждения стенок артерии
Способы леченияОдним из несложных способов лечения является постоянное ношение воротника Шанца. Кстати, он используется и для диагностики: если на фоне применения воротника пациент чувствует улучшение, это подтверждает связь с патологией позвоночных артерий. Значение ЛФК и массажаРедкие сосудистые кризы позволяют в лечении обойтись без сильнодействующих медикаментов. Для этого необходимо овладеть упражнениями лечебной физкультуры и массажными приемами. Движения следует делать осторожно, в медленном темпе:
Массаж не проводится в остром периоде. Его основная задача — снять напряжение шейных мышц и уменьшить давление на артерии. Не рекомендуется доверять процедуру неопытному человеку. Лечение медикаментамиВ зависимости от причины сужения врач выбирает препараты:
Физиотерапевтические методики имеют те же цели, что и массаж, способствуют обезболиванию. Назначаются курсы:
Иглорефлексотерапию и вытяжение можно применять только в специализированных центрах. ЛФК особенно показана при сидячей работе Когда необходимо оперативное вмешательство?Первая операция по реконструкции вертебральной артерии проведена в 1956 году, а в 1959 году впервые был извлечен тромб из подключичной артерии с захватом русла позвоночного сосуда. Оперируют пациентов в нейрохирургических отделениях. Производят удаление костных образований, опухоли, симпатических узлов (для устранения излишнего спазма). Устранить аномальную извитость возможно только при ее локализации в I сегменте. Профилактика кризовПри установленном диагнозе пациент в состоянии предупредить сосудистые кризы. Для этого необходимо:
Клиника инсульта не обязательно вызывается внутримозговыми сосудами. Экстракраниальные нарушения всегда следует иметь в виду при постановке диагноза и назначении лечения. Такая тактика позволяет предупредить опасные для жизни осложнения. Причины, симптомы и лечение гипоплазии правой позвоночной артерииИз этой статьи вы узнаете: что такое гипоплазия правой позвоночной артерии, причины этой патологии, ее характерные симптомы и методы лечения. Позвоночная артерия – парный сосуд, отходящий от подключичной артерии и вместе с сонными артериями обеспечивающий кровоснабжение мозга. При сосудистых аномалиях создаются предпосылки для снижения мозгового кровотока. Именно это происходит при гипоплазии правой позвоночной артерии, а что это такое? Гипоплазия – это недоразвитие органа, следствием которого становится снижение его функциональности. В случае с позвоночной артерией о гипоплазии речь идет при снижении диаметра сосуда до менее 2 мм. Этот вид аномалии имеет врожденный характер и часто является следствием патологии беременности. Симптомы нередко возникают лишь в зрелом возрасте в связи с ухудшением эластичности сосудов и присоединением атеросклероза. В такой ситуации может наблюдаться уменьшение поступления крови к определенным отделам мозга. До некоторого предела патология кровоснабжения может компенсироваться, но защитные механизмы организма могут истощиться или не сработать в экстренных ситуациях. Отличия от поражения левой позвоночной артерии обычно отсутствуют. Разница лишь в том, что правостороннее поражение сосуда встречается в несколько раз чаще левостороннего – по некоторым наблюдениям в соотношении примерно 3 к 1. Снимок компьютерной томографии Об опасности состояния трудно дать однозначный ответ. Нейроны головного мозга особо чувствительны к недостаточному питанию вследствие нарушенного кровоснабжения. Поэтому гипоплазия артерий, идущих к мозгу, может приводить к более серьезным последствиям для организма по сравнению с недоразвитием других сосудов. Степень опасности зависит от выраженности гипоплазии и сопутствующих проблем со здоровьем (сосудистых заболеваний, патологии шейного отдела позвоночника, сердечных болезней). Полное излечение заболевания невозможно, даже после операции может быть достигнута только временная компенсация местного кровотока. Лечением гипоплазии позвоночных артерий обычно занимаются невропатологи. В медицинской помощи нуждаются только те пациенты, у которых гипоплазия проявляется теми или иными симптомами ухудшения мозгового кровообращения. При значительном сужении просвета сосуда с выраженными симптомами нарушения кровообращения необходима консультация сосудистого хирурга для решения вопроса о необходимости операции. Причины гипоплазии правой позвоночной артерииНедоразвитие позвоночных сосудов часто выявляют случайно в зрелом возрасте в ходе обследования. Однако эта патология носит врожденный характер. К недоразвитию сосудов могут привести различные проблемы со здоровьем беременной женщины, травмы во время вынашивания плода, наследственная предрасположенность. Список возможных причин развития гипоплазии позвоночной артерии:
Патология может длительно протекать бессимптомно. При незначительной выраженности нарушения кровоснабжения и симптомов состояние может ошибочно списываться на счет других патологий: остеохондроза, вегето-сосудистой дистонии. Гипоплазия считается одной из самых распространенных аномалий позвоночных артерий. Данные о распространенности гипоплазии среди населения отличаются в разных источниках и колеблются от 2,5 до 26,5% случаев. Но известно, что гипоплазии позвоночной артерии справа встречаются заметно чаще, чем слева или с обеих сторон одновременно. Вероятно, это связано с анатомическими особенностями формирования сосудистых образований. Сосуд справа отходит от подключичной артерии под острым углом, слева практически под прямым углом, диаметр правой артерии чаще бывает меньше левой, а ее протяженность больше. Бессимптомное течение аномалии правой позвоночной артерии свидетельствует о достаточной компенсации кровотока за счет имеющихся соединений (анастомозов) между сосудами и благодаря развитой сети коллатералей – ветвей других сосудов, кровоснабжающих те же участки, что и позвоночная артерия. Обеспечение равномерного притока крови ко всем участкам мозга осуществляется во многом благодаря наличию замкнутых систем кровообращения, когда артерии разных сосудистых бассейнов сливаются друг с другом. Перечисленные защитные механизмы нередко длительно компенсируют недостаточный приток крови по правой позвоночной артерии. Поэтому клинические проявления часто возникают постепенно по мере развития возрастных изменений. Симптомы патологииСимптомы данного недуга очень многообразны и могут значительно различаться у разных пациентов. Синдром позвоночной артерииСиндром позвоночной артерии – комплекс симптомов, который возникает при нарушении кровоснабжения мозга в результате поражения одной или двух позвоночных артерий. СодержаниеСимптомокомплекс является не отдельным заболеванием, а совокупностью ряда симптомов, которые присутствуют у больного в определенный период времени и обладают общим механизмом развития. Каждый синдром может быть характерен для одного или нескольких заболеваний. Общие сведенияВпервые синдром позвоночной артерии был описан в 1925 г. докторами Льеу и Баре. Лечением синдрома позвоночной артерии занимаются вертебрологи — врачи, сферой деятельности которых является лечение болезней позвоночника и опорно-двигательной системы. О том, что поворот головы в сторону вызывает сдавление контралатеральной позвоночной артерии на уровне тела атланта, писал в 1903 г. Gerenbauer. В 60-х годах XX в. B.Chrast, J.Korbicka установили уменьшение кровотока в позвоночной артерии при сгибании и разгибании головы, а также уменьшение кровотока в гомолатеральной артерии при наклоне головы в сторону и уменьшение кровотока в контрлатеральной артерии при повороте головы. В 1980 г. X. X. Яруллин и соавторы выявили изменения кровообращения, которые наблюдаются в вертебробазилярном бассейне при повороте шеи и наличии остеофитов (патологических наростов, образующихся на костной ткани). Синдром позвоночных артерий, согласно данным Я.Ю.Попелянского (1989), выявляется у 26,6% больных, которые страдают шейным остеохондрозом (второй по частоте распространения дистрофически-дегенеративной патологией позвоночника). Сам же остеохондроз позвоночника, по данным вертебрологов разных стран, выявляется у 70% взрослого населения. ФормыВ зависимости от причины возникновения, синдром позвоночной артерии подразделяют на:
На практике чаще всего выявляют комбинированные варианты:
В зависимости от клинической картины и степени нарушения кровоснабжения (гемодинамики) синдром позвоночной артерии подразделяют на:
Ориентируясь на клинические типы, выделяют:
Причины развитияСиндром позвоночной артерии может развиваться при различных заболеваниях, которые можно разделить на две группы. К первой группе относят заболевания, связанные с позвоночником (вертеброгенный синдром позвоночной артерии):
Синдром позвоночной артерии вертеброгенного типа может также возникать при врожденных аномалиях развития позвонков (аномалия Киммерли, которая характеризуется наличием в шейном отделе позвоночника дополнительной костной дужки и др.). Невертеброгенный тип синдрома может возникать при:
Наиболее часто наблюдается синдром позвоночной артерии при шейном остеохондрозе. Предрасполагающими факторами к появлению симптомов при наличии этих состояний являются резкие повороты и наклоны головы, которые провоцируют значительную одностороннюю компрессию сосуда. ПатогенезПатогенез синдрома позвоночной артерии связан с анатомическим строением позвоночника и окружающих его связок, мышц, нервов и сосудов. В головной мозг кровь поступает по двум внутренним сонным артериям и двум позвоночным артериям, а отток крови осуществляется по двум яремным венам. По позвоночным артериям, образующим вертебробазилярный бассейн и снабжающим задние отделы мозга, в головной мозг поступает% необходимого объема крови. Берущие свое начало в грудной полости позвоночные артерии входят в поперечное отверстие шестого шейного позвонка и проходят через вышележащие шейные позвонки по костному каналу (костный канал образуется поперечными отростками шейных позвонков). В полость черепа позвоночные артерии входят через большое затылочное отверстие, сливаясь в области базилярной борозды моста в основную (базилярную) артерию. Поскольку позвоночные артерии снабжают кровью шейный отдел спинного мозга, продолговатый мозг и мозжечок, недостаточное кровоснабжение вызывает симптомы, характерные для поражения этих отделов (шум в ушах, головокружение, нарушение статики тела и др.). Так как позвоночные артерии контактируют не только со структурой позвоночника, но и с окружающими позвоночный столб мягкими тканями, синдром позвоночной артерии отличается различными механизмами развития. Позвоночная артерия подразделяется на интракраниальный и экстракраниальный отдел, значительная часть которого проходит через подвижный канал, образованный отверстиями позвонков. В этом же канале расположен нерв Франка (симпатический нерв), задний стволик которого локализуется на задне-медиальной поверхности позвоночной артерии. Благодаря такому расположению при раздражении рецепторов позвоночно-двигательного сегмента возникает рефлекторный ответ стенки позвоночной артерии. Кроме того, на уровне атланта и аксиса (позвонки С1 и С2) позвоночные артерии прикрыты только мягкими тканями, что в сочетании с мобильностью шейного отдела повышает риск развития компрессионного воздействия на артерии со стороны окружающих тканей. Возникающие в результате остеохондроза, деформирующего спондилеза, разрастания остеофитов и других патологий дегенеративные изменения в шейном отделе часто являются причиной компрессии позвоночных артерий. В большинстве случаев компрессия выявляется на уровне 5-6 позвонков, но может наблюдаться и на уровне 4-5 и 6-7 позвонков. Кроме того, синдром позвоночной артерии чаще развивается с левой стороны, так как в отходящем от дуги аорты сосуде чаще наблюдается развитие атеросклероза. Дополнительное шейное ребро также чаще выявляется с левой стороны. СимптомыК основным симптомам синдрома позвоночной артерии относят:
При рефлекторно-ангиоспастической форме синдром позвоночной артерии может проявляться:
Синдром позвоночной артерии на фоне шейного остеохондроза (компрессионно-ирритативная форма синдрома) проявляется:
ДиагностикаДиагностика синдрома достаточно сложна, поскольку возможны диагностические ошибки при недостаточном обследовании больных с вестибуло-атактическим или кохлеарным синдромом. Диагноз «синдром позвоночной артерии» ставится на основании следующих критериев:
ЛечениеСиндром позвоночной артерии лечится при помощи:
Массаж при синдроме позвоночной артерии выполняется в области шеи и воротниковой зоны (проводится раз в полгода – год, начиная с подострого периода заболевания). Упражнения при синдроме позвоночной артерии подбираются врачом в индивидуальном порядке, так как и чрезмерная, и недостаточная физическая активность может навредить пациенту. Кроме того, важно помнить, что в остром периоде заболевания активные движения противопоказаны. Гимнастика при синдроме позвоночной артерии может включать:
Все движения выполняются по 5−10 раз. Проводятся также упражнения, направленные на расслабление, растяжение и укрепление мышц шеи (на самосопротивление), но они показаны только в восстановительный период. Лечение синдрома позвоночной артерии народными средствами должно сочетаться с медикаментозным лечением. Из народных методов можно применять:
ПрофилактикаПрофилактика синдрома позвоночной артерии включает:
Синдром позвоночной артерии: понятие, признаки, лечение, группы рискаКомплекс симптомов, вызванных нарушением кровоснабжения мозга вследствие поражения одной или обеих основных артерий, по которым кровь поступает в мозг, называют синдромом позвоночной артерии. «В народе» к данной проблеме применяют слово «заболевание», но это не совсем правильно. Любой синдром формально не является болезнью, а представляет собой определённый набор симптомов, который может быть вызван разными, но близкими друг другу причинами. Этот недуг – один из тех, которые стали широко распространены именно в последние десятилетия. Также его можно отнести к списку «молодеющих» проблем. Если прежде им страдали по большей части люди пожилого и даже пенсионного возраста, то теперь синдром позвоночной артерии всё чаще встречается у тех, кому чуть больше 30 или даже 20 лет. В глобальном смысле проблема требует решения на уровне профилактики, поэтому, если к вам она не имеет отношения, но вы находитесь в группе риска, стоит пересмотреть свой образ жизни, а также её условия. Что такое синдром позвоночной артерии?Эту проблему также иногда называют «вертебро-базиллярным синдромом». Если объяснять кратко, она возникает по такой схеме:
Зачастую проблемы с кровоснабжением мозга начинаются не по исключительно «позвоночным» причинам. Факторами риска может стать как знакомый всем атеросклероз, так и, к примеру, врожденная гипоплазия позвоночной артерии. Научное объяснение синдромаЕсли говорить об этом более развёрнуто, ближе к медицинским определениям, то нужно рассмотреть, как устроено кровоснабжение мозга в целом. Он обеспечивается кровью, а с ней и питательными веществами и кислородом, с помощью четырёх крупных артерий. Две из них – сонные артерии. От них к голове идёт основной кровоток – от 70 до 85 процентов. Если повреждаются одна или обе их них, это ведёт к очень серьёзным нарушениям, очень часто результатом является ишемический инсульт. Две другие – боковые, правая и левая. С их помощью в мозг поступает от 15 до 30 % крови. Поскольку процент по сравнению с сонными артериями мал, считается, что нарушения в их работе менее опасны для организма. Но это не совсем так. Если происходит защемление левой или правой артерии, инсульта можно не бояться, однако проблемы всё равно будут – сначала с самочувствием, затем могут проявиться болезни зрения, слуха и другие, вплоть до инвалидности. СимптомыРаспознать симптомы синдрома позвоночной артерии без диагностики сложно. И дело не в том, что недуг не проявляет себя. Просто его признаки схожи с другими заболеваниями, начиная с распространённого остеохондроза и заканчивая болезнями, которые пациенту крайне сложно связать с позвоночником, о чём уже говорилось выше. Поэтому, если вы обнаружите у себя один из перечисленных ниже симптомов, следует обратиться за диагностикой в свою поликлинику или на платное обследование. Наиболее часто у пациентов с данным синдромом наблюдаются головные боли, которые могут как случаться в виде периодических приступов, так и быть почти постоянными. Эпицентром болевых ощущений является область затылка, но распространяться оттуда они могут на лоб и виски. Этот симптом зачастую усиливается со временем. Постепенно становится болезненным наклон или поворот головы, а со временем появляются аналогичные ощущения на коже в области роста волос, которые усиливаются во время прикосновений. Это может сопровождаться жжением. Шейные позвонки при поворотах головы начинают «хрустеть». Другие признаки, встречающиеся чуть реже:
В долгосрочной перспективе на фоне данного синдрома может развиться вегето-сосудистая дистония, повышенное внутричерепное давление (гипертензия), онемение конечностей, обычно пальцев рук. Также проявляются различные психические отклонения – раздражительность, злость без причины, страх, перепады настроения. Такие симптомы возникают далеко не сразу. Но, учитывая страсть наших сограждан к самолечению без диагноза, да и просто к тому, чтобы затягивать обращение к врачу, когда всё болит, часто они обращаются уже с этими признаками. Причины, которые могут вызвать синдром позвоночной артерии. Группа рискаЛогичный вопрос, возникающий у каждого, кто столкнулся с данной проблемой или вероятностью её появления – от чего это может возникнуть? Ответов здесь несколько, поскольку у разных людей могут быть различные причины, каждая из которых приводит к одному результату – нарушению кровотока к головному мозгу, а с ним и недостаточной подаче питательных веществ и кислорода.
В группу риска автоматически попадают те, у кого есть одна из вышеперечисленных патологий, родовая травма, связанная с позвоночником. Туда же относятся жертвы аварий с повреждениями в позвоночной области и люди, работающие на сидячей работе. Если вы нашли себя в этом списке, подружитесь со спортом – обычным, вроде ежедневной зарядки – и проходите обследование раз в несколько лет, а также при проявлении любых симптомов. Как выявить синдром позвоночной артерии?При первичном осмотре врач назначает, каким образом выявить наличие или отсутствие данного синдрома. Внимание уделяется таким внешним признакам, как напряжение мышц в области затылка, болезненности кожи головы или шейных позвонков при надавливании. Сегодня диагностика синдрома позвоночной артерии может быть проведена в клинике при помощи УЗДГ – ультразвуковой допплерографии. С её помощью обследуют артерии и сосуды головного мозга, выявляют их состояние, в том числе и всевозможные нарушения. Также для постановки диагноза может быть использована рентгенография. Если в процессе обследования выявлены обострения, пациента направляют на МРТ головного мозга. По результатам возможна срочная госпитализация. В медицине бывают случаи, когда неверная диагностика приводит к неправильному лечению. Особенно это актуально для данного синдрома, поскольку есть множество подобных ему заболеваний. Если вам поставили тот или иной диагноз, но прописанные препараты и процедуры не дают результата, стоит пройти повторное обследование в другом месте. Как лечить синдром позвоночной артерии?После точной постановки диагноза задача врача – определение причины, по которой возникло защемление. Затем назначается лечение синдрома позвоночной артерии. Оно проводится строго под наблюдением врача, даже если оно проходит в домашних условиях. Самолечение в данном случае вряд ли будет разумным шагом, поскольку фитотерапия и примочки здесь не помогут. Лечение осуществляется комплексно. В него входят способы, перечисленные ниже, также по усмотрению врача что-то из этого может быть исключено, а что-то добавлено.
Практикуется и множество других немедикаментозных методов. Однако наобум назначать их нельзя – если вы прочитали список, выбрали, «что понравилось», и стали применять, результата может вообще не быть. Лечение назначается доктором индивидуально, в зависимости от стадии заболевания и его причины. Другое дело, что если вам не прописали, например, гирудотерапию или иглоукалывание, а вы считаете, что это очень важные аспекты, можно отдельно пройти и такие курсы лечения. Если у вас некая врождённая патология вроде асимметрии позвоночных артерий, будьте готовы к тому, что вылечат только от синдрома позвоночной артерии, а первоначальная проблема останется. Впрочем, как и в большинстве случаев, поэтому стоит поменять образ жизни. Это актуально для каждой болезни – как бы ни были сильны медики, если вам самим не удастся устранить причину, недуг может вернуться. А это значит, что после лечения всё в ваших руках. SHEIA.RUСнижение Кровотока По Правой Позвоночной Артерии И Норма Скорости КровотокаСнижение кровотока по правой позвоночной артерии: норма и как улучшитьПо статистике снижение кровотока по правой позвоночной артерии наступает значительно реже, чем по левой. Поскольку последняя отходит от той ветви подключичной, которая связана с аортой – областью, наиболее подверженной образованию атеросклеротических структур. Именно из-за этих образований, перекрывающих просвет канала, в 70% случаях развивается синдром позвоночных артерий. 57% смертей от инсульта также происходит по вине атеросклеротических процессов. В 90% случаях к ишемии мозга приводит патологическое состояние внечерепных артерий, ответственных за транспортировку крови к разным областям мозга – парных сонных, подключичных и ответвляющихся от них позвоночных артерий. Наибольшее число ишемических атак зафиксировано в вертебробазилярной области либо бассейне, который образует парная позвоночная артерия (в три раза чаще). Синдром позвоночных артерий – обобщенное понятие. Под ним подразумевают все изменения и патологические процессы, к которым приводит снижение проходимости артерий. По любым причинам. Если вовремя обнаружить сегмент артерии, ответственный за снижение кровотока, то с помощью адекватного лечения инсульта можно избежать. Анатомия позвоночных артерийВертебральные артерии поставляют в мозг 30% всей необходимой для его полноценного функционирования крови. Отходят они от подключичной артерии. Она же в свою очередь отходит левой ветвью от аорты, а правой – от плечеголовного ствола. Далее артерия поднимается вверх по шее и на уровне предпоследнего позвонка входит в канал, образованный позвоночными отростками. На уровне первого позвонка артерия выгибается, образуя узел, и движется к затылочному отверстию, проникая через него в черепную полость. Здесь они сливаются в крупную базилярную артерию. Вблизи от вертебрального сосуда расположена лестничная мышца шеи, точнее – ее внутренний край. При спазме этой мышцы может сузиться просвет артерии. До щитошейного ствола – еще одной ветви подключичной артерии – остается пространство всего в 1,5 сантиметра. Это создает дополнительные условия для перераспределения крови при стенозе позвоночной артерии. Во многом, повышенная вероятность снижения кровотока по позвоночным артериям обусловлена ее анатомическими особенностями. В медицинской практике принято делить позвоночную артерию на отдельные сегменты:
ПричиныВсе предпосылки для развития СПА классифицируют на 2 общие группы – вертеброгенные и невертеброгенные. Первые связаны с изменениями в структуре позвоночника. Вторые с изменениями и врожденными либо приобретенными патологиями самих артерий. Среди вертеброгенных причин можно выделить:
К невертоброгенным причинам относят:
Предрасположенность разных сегментов к патологиямЧаще всего компрессия артерии в области до ее вхождения в канал, образованный позвонками, бывает связана со спазмом лестничной мышцы или увеличенным нервным узлом. А внутри канала с увеличением поперечных позвонковых отростков, подвывихами суставов, их же разрастанием или развитием дисковой грыжи. В результате может произойти защемление артерии и снижение скорости кровотока. В области, расположенной после выхода из костного канала, на артерии может оказать влияние спазм косой мышцы, которая придавит ее к позвонкам. Здесь же развиваются атеросклеротические образования, аномальная извитость артерии и аномалия Кимерли – дополнительный костный канал, образованный чрезмерно глубокой бороздой у края атланта. Последствия снижения кровотокаДефицит кислорода и необходимых мозгу элементов, поступающих с кровью, чреват вспышкой ишемии. Сосудистые кризы являются ничем иным, как вариантами транзиторных ишемических атак. Если не обращать на болезнь внимания, в скором времени произойдет настоящий ишемический инсульт. Последствия его необратимы – потеря или нарушение зрения, речи, парезы, паралич. А результат плачевный – больной либо останется инвалидом, либо умрет. СтадииРазвитие СПА условно подразделяют на 2 стадии – дистоническая и ишемическая. Первая сопровождается стандартными для этой патологии симптомами:
Ишемическая стадия более опасная, наступает при отсутствии лечения и сопровождается транзиторными ишемическими атаками.
Клинические проявленияНа основании описываемых пациентом симптомов врач составляет общую клиническую картину заболевания и определяет вид приступа. По нему он может понять, какая область мозга не получает нужное количество крови и назначить дальнейшее обследование. Снижение кровотока к мозжечку и хвостовым областям ствола мозга. Во время приступа человек неожиданно падает, но находится в сознании. Страдает двигательная функция, он не может подняться, пошевелить рукой. Состояние восстанавливается через пару минут. Такой приступ называют дроп-атакой.
ДиагностикаДля подтверждения диагноза СПА и оценки состояния больного применяют такие методы:
ЛечениеКогда причина компрессии установлена, врач назначает индивидуальное лечение. Комплекс мероприятий может состоять из таких пунктов:
Из препаратов обычно назначают: сосудорасширяющий, противовоспалительный, для поддержания тонуса сосудов, предупреждающий образование тромбоза, для защиты мозга от ишемии, витамины и улучшающий общее состояние симптоматический препарат. Оперативное вмешательствоПоказания к оперативному вмешательству даются тогда, когда обыкновенное лечение не принесло желаемых результатов. Бывают и случаи, когда без операции обойтись невозможно. К примеру, при обнаружении опухоли или сдавливании артерии аномальным отростком позвонка. Проводить операции по реконструкции самих вертебральных артерий начали не так давно – в 1956 г. В 59 был удален первый тромб из подключичной артерии. А вот аномальную извитость позвоночной артерии нельзя исправить хирургическим путем, за исключением тех редких ситуаций, когда она развилась в I сегменте. ПрофилактикаСПА – не смертельный диагноз. Многих пациентов излечивают от этого недуга, и они продолжают жить обыкновенной жизнью, забыв о проблемах со здоровьем. Чтобы предупредить сосудистые кризы, соблюдайте профилактические правила:
Не ждите прогрессирования болезни! При появлении первых симптомов сразу посещайте врача, не дожидаясь серьезных осложнений. |