Кровь на сахар натощак или нет
Почему анализ крови на сахар (глюкозу) сдается натощак?
Опубликовано: 04 ноя 2015, 16:32 Для диагностики сахарного диабета, а также для выбора режима инсулинотерапии и диеты при наличии этого заболевания проводятся анализы крови на уровень сахара. Почему этот анализ делается натощак?
Для диагностики сахарного диабета, а также для выбора режима инсулинотерапии и диеты при наличии этого заболевания проводятся анализы крови на уровень сахара. Почему этот анализ делается натощак?
У взрослых и детей содержание глюкозы в норме натощак составляет 3,3-5,5 ммоль/л. В течение дня показатель колеблется в пределах, значительно выходящих за границы этой нормы. Связано это с нормальными пищеварительными процессами.
После еды в кровоток человека интенсивно поступают простые углеводы, а сложные углеводы после расщепления превращаются в простые и спустя немного времени также поступают в кровь. Поэтому уровень сахара в крови значительно поднимается, превышая 5,5 ммоль/л. Даже выпив чай с двумя кусочками рафинада, мы добавляем в организм 10 г быстроусвояемого углевода. Он быстро всасывается в кишечнике и попадает в кровь, повышая уровень глюкозы. Именно по этой причине анализ на сахар назначают натощак, то есть с утра. Так исключается искажение результата сахаром, всасывающимся в кровь после употребления пищи.
Кровь на сахар берется натощак из пальца. Этот анализ является отдельным, он не входит ни в биохимический, ни в общий. Исследование на уровень глюкозы является лучшим методом диагностики диабета, так как этот анализ легко выполним и удобен.
Перед анализом натощак следует ничего не кушать в течение как минимум восьми часов. В это период нельзя также пить ничего, кроме воды, и также жевать жевательную резинку.
Как расцениваются результаты анализа на глюкозу? Если уровень сахара в крови, взятой натощак, превышает 7 ммоль/л, диагностируется сахарный диабет. Результат между 5,5 и 7 ммоль/л может означать, что у человека нарушена толерантность к глюкозе, что называется преддиабетом.
При нормальном уровне сахара натощак и наличии симптомов диабета врач может дать направление на оральный тест, определяющий толерантность к глюкозе. Ведь натощак у пациента все может быть в норме, а после приема пищи уровень резко возрастает, выходя за границы нормы. А это уже сигнализирует о диабете.
Анализ на толерантность к глюкозе в эндокринологии чаще всего назначается в случаях, когда выявлено пороговое повышение концентрации сахара в крови. Такой тест назначают больным, входящим в группу риска, а также тем, кто резко набрал вес, стал сильно утомляться без причины, давно страдает от ожирения и атеросклероза.
загрузка...
Как правильно сдать кровь на сахар натощак?
Мониторинг уровня сахара в крови на регулярной основе является важной составляющей в деле контроля и управления диабетом. Терапия этого заболевания подразумевает активное участие самого больного, владение им определенными знаниями, в том числе, как правильно сдать кровь на сахар.
Диабет – это целая группа заболеваний хронического течения. Они связаны с расстройством органа эндокринной системы – поджелудочной железы. В их основе лежит недостаточность производства гормона инсулина, и как результат, появление устойчиво увеличенного количества глюкозы в крови – гипергликемия. Это чревато нарушением обменных процессов.

Согласно происхождению, сахарный диабет классифицируют таким образом:
- диабет 1 типа;
- 2 типа;
- иные формы – генетические аномалии гормона инсулина, эндокринопатии, лекарственный и инфекционный диабет, и др.;
- гипергликемия на фоне беременности.
Контроль содержания сахара в крови обеспечивает немедленную связь с тактикой лечения заболевания, характеризует работу по управлению диабетом. Кстати, к последнему относятся диета, физические упражнения, используемые как самостоятельно, так и в совокупности с пероральным приемом лекарственных средств или инъекций инсулина.
Проверка уровня сахара нужна для подтверждения правильности терапевтических действий, а также с целью мотивации стремления к улучшению результатов или внесению изменений в тактику лечения. Кроме того, регулярный мониторинг позволяет своевременно определить снижение уровня сахара – гипогликемию, что может быть вызвано использованием инсулина или лекарственных препаратов.
Как сдавать анализ?
Для подтверждения либо опровержения диагноза сахарный диабет доктор назначает серию анализов. При этом может возникнуть ряд вопросов, связанных с тем, как правильно сдать анализ крови на сахар. Попробуем в них разобраться.
В первую очередь следует выполнять все предписания доктора. Кровь для проведения исследования могут забирать как из вены, так и из пальца. Необходимым показателем выступает концентрация глюкозы в ммоль/л. Официальные рекомендации делают упор на лабораторные анализы крови. Если есть симптоматические проявления патологии, для постановки диагноза и начала лечения достаточно одного анализа, показавшего увеличенную концентрацию глюкозы в крови.
В случаях же отсутствия прямых симптомов заболевания повышенный сахар может быть на фоне инфицирования организма, травмирования, пребывания в стрессовой ситуации. Учитывая указанное, гипергликемия может носить временный характер, поэтому для начала лечения требуется повторное проведение диагностики. Как правило, пациенту делают пероральный глюкозотолерантный тест.
Рассмотрим действия организма по регулированию сахара в крови. Минимальный уровень будет наблюдаться в момент, когда желудок пустой. После поступления пищи в процессе ее переработки питательные вещества попадают в кровь, тем самым количество глюкозы в ней повышается. При правильном обмене увеличение концентрации будет незначительным и непродолжительным. Гормон инсулин, выделенный поджелудочной железой, понизит сахар до нормы.
Первый тип диабета возникает, когда поджелудочная железа вырабатывает малое количество гормона. Второй – при недостаточности действия инсулина. Все это приводит к повышенному содержанию глюкозы каждый раз на продолжительное время, из-за чего появляются серьезные проблемы со здоровьем.
Итак, назначен анализ: как правильно сдавать кровь на сахар натощак? Для этого следует за 8-12 часов до посещения поликлиники не употреблять еду, а пить можно только воду. Поскольку анализ сдается утром, то нежелательно чистить зубы пастой, содержащей сахар. Также стоит исключить курение.
В случае необходимости приема препаратов для лечения обостренных или хронических заболеваний нужно сообщить доктору, который перенесет исследование или проведет должную интерпретацию влияния употребляемых лекарств на результаты анализа. Обычный режим питания не нужно менять, физические нагрузки должны также соответствовать каждодневным.
Если возникло подозрение на сахарный диабет, проводится двухчасовой тест на проверку толерантности к глюкозе. Как правильно сдать кровь на сахар с нагрузкой? В этом случае соблюдаются подготовительные меры, указанные выше: берется кровь натощак, затем пациент принимает 250-300 мл воды с растворенной в ней 75 г глюкозы. Также делается отбор крови через час и по истечении двух.
Если анализ показывает ослабленную толерантность к глюкозе, то есть нет должной скорости снижения концентрации сахара в крови, то возможность диабета считается повышенной. Это означает, что пришло время внесения изменений в свой образ жизни. В первую очередь это касается перехода на низкоуглеводную диету. Необходимо принимать неотложные меры для недопущения сахарного диабета.
Интерпретация показателей:
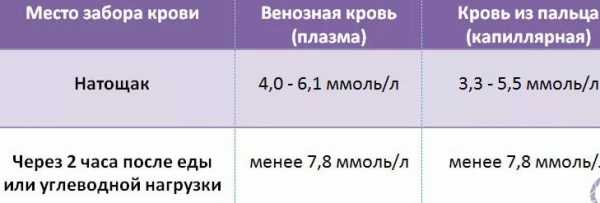
- У здоровых людей показатель сахара в венозной крови почти всегда содержится в рамках 3,5-6,1 ммоль/л.
- Через два часа после употребления глюкозы или пищи, содержащей углеводы, – менее чем 7,8 ммоль/л.
- Состоянию, предшествующему развитию диабета, соответствуют показатели сахара в крови из вены на уровне 6,1-7 ммоль/л при отборе натощак и 7,8-11,1 ммоль/л после еды или глюкозы.
- Диагноз сахарный диабет ставится при показателях натощак более 7 ммоль/л и свыше 11,1 ммоль/л после нагрузки организма углеводами.
Читайте также:
Подводя итог, стоит сказать о важности знаний, как правильно сдавать кровь на сахар. Своевременное начало борьбы с недугом позволит предотвратить или значительно сдвинуть во времени появление патологического воздействия на организм. Берегите себя!
Анализ крови на сахар натощак или нет - Лечение диабета
Страдающие диабетом понимают важность постоянного контроля и определения в крови уровня сахара, опасного множествами осложнений. Сейчас создано большое количество приборов, позволяющих быстро, с высокой точностью рассчитывать процентное количество глюкозы в крови. Эти методы определения сахара крови мы рассмотрим в статье.
Методы расчета содержания глюкозы в зависимости от способа выполнения бывают шести видов.
Лабораторный метод
Наиболее распространен общий анализ. Кровь для него получают из пальца. Если ее берут из вены, то ее потом исследуют автоматическим анализатором. Условия достоверности результата:
- за сутки нельзя употреблять спиртные напитки;
- последняя еда – за восемь-двенадцать часов до забора материала;
- не стоит чистить зубы пастой, так как она имеет сахар.
Норма сахара, в том числе у детей старше 5 лет – 3,3-5,5 миллимоль.
Анализ на гликогемоглобин определяет часть гемоглобина, связанного с глюкозой, в процентах. Он более точный, чем обычный натощаковый тест. Кроме того, он дает четкий ответ, есть ли у больного диабет, или нет. На его результаты не влияет время суток, прием еды, физическая нагрузка, простуда и проч. Норма гликированного гемоглобина – до 5,7%.
Кровь берется из вены, натощак. Необходимо, чтобы после приема еды и забора материала прошло не меньше 8 часов. Не допускаются чай, кофе, соки. Необходимо исключить нагрузки.
Анализ на устойчивость к глюкозе рекомендовано сдавать тем, у кого результаты исследования натощак – от 6,1 до 6,9 ммоль на литр. Это единственный способ обнаружить у больного преддиабет.
За три дня до анализа можно неограниченно питаться. Перед анализом необходимо поголодать (до 14 ч.). Порядок проведения анализа такой.
- Берется кровь на глюкозу натощак.
- Пациент выпивает раствор 75 граммов глюкозы.
- Через два часа берется повторный анализ.
- По мере необходимости кровь берется каждые полчаса.
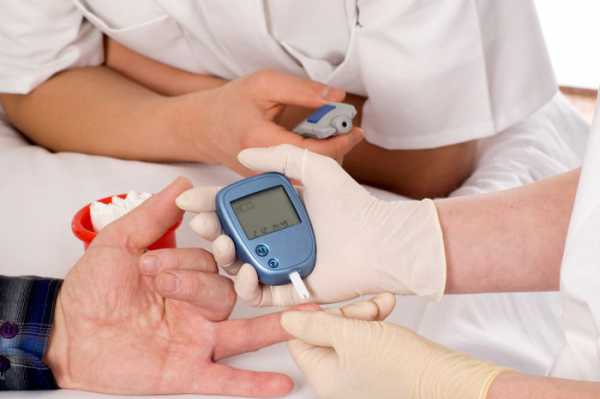
С помощью портативных приборов (глюкометров) появилась возможность определения глюкозы в плазме в течение нескольких секунд. Такой способ считают удобным, так как пациент может проводить его самостоятельно, без обращения в лабораторию. Он основан на анализе крови, полученной из пальца. Точность получаемого результата достаточно высокая.
Тест-полоски
Используя индикаторные тест-полоски, можно получать результат анализа по содержанию сахара практически мгновенно. Такие методы заключаются в нанесении капли крови на поверхность индикаторной полоски. Они являются визуальными. По изменению градации цвета (сличают с цветовой калибровкой на коробке теста) получают конечный результат. Точность подобного анализа считается приблизительной, так как зависит от индивидуального цветового восприятия, уровня зрения человека, проводящего тестирование.
Прибором нового поколения стал лазерный аппарат, измеряющий количество сахара в крови при помощи точно направленного на кожу светового луча, с высокой точностью определяющего заданный показатель. Безболезненность такого способа связана с отсутствием необходимости нарушения целостного покрова кожи и дискомфортных ощущений. Точность анализа зависит от правильности проведения калибровки устройства. Выполняется высококвалифицированными медиками, полностью зависит от уровня их знаний.
MiniMed
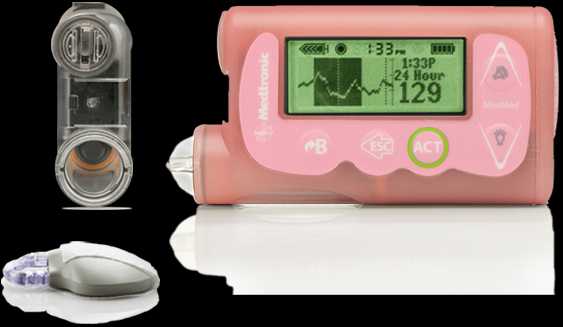
Для постоянного определения уровня глюкозы часто используют систему MiniMed, состоящую из миниатюрного пластикового катетера, вводимого под кожный покров пациента. Эта система стационарно, в течение 72 часов в заданные промежутки времени автоматически выполняет забор крови с последующим определением концентрации глюкозы. Достоверность полученных данных является высокой.
GlucoWatch
Устройство с часовым механизмом GlucoWatch работает с электрическим током в качестве измерителя концентрации сахара. Принцип его действия заключается в прямом контакте с кожным покровом пациента, выполнением измерений по три раза в течение часа на протяжении двенадцати часов. Погрешность такого устройства велика, поэтому его применяют в редких случаях, когда нет возможности воспользоваться более точной аппаратурой.
Важно! Наличие других острых, хронических заболеваний, прием всевозможных медикаментозных препаратов может оказывать влияние на изменение уровня глюкозы, поэтому обязательно учитывайте этот факт при оценке полученного результата.
Единицы измерения концентрации глюкозы
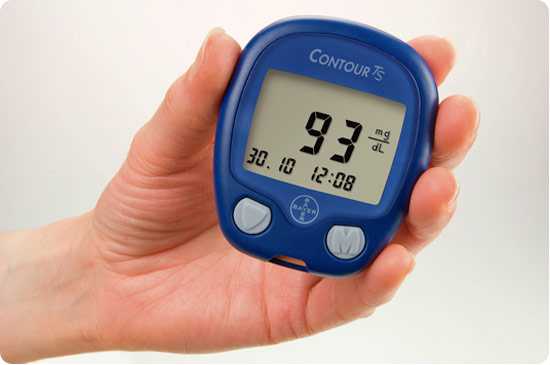
Распространенной единицей измерения сахара в плазме крови по странам СНГ является критерий ммоль/л (миллимоль на литр), который и определяет требуемую концентрацию.
В других странах чаще всего используется терминология в виде мг% (миллиграмм-процентов), mg/dl (миллиграмм на децилитр).
Для получения результата в мг% следует умножить любую из вышеперечисленных единиц измерения на число 18. И, наоборот, для обратного перевода единицу измерения в мг% делят на 18, получая нужные единицы измерения.
Знания методик перевода пригодятся всем, кто может оказаться за границей.
О наличии сахара свидетельствует показатель в 6,1 ммоль/л, полученный 2 раза подряд во время взятия крови у пациента натощак.
Уровень глюкозы, определенный в течение дня у регулярно принимающего питание пациента равный 11,1 ммоль/л и больше также свидетельствует о заболевании сахарным диабетом.
Общие правила подготовки к измерению
Все методы определения глюкозы должны учитывать следующие требования.
- Проведение такого анализа предполагает, что пациент должен за 10 часов до его начала отказаться от приема еды. Оптимальными для получения пробы считаются утренние часы.
- Накануне запрещается заниматься тяжелыми физическими упражнениями, подвергаться чрезмерным нагрузкам. Стрессы, повышенная нервозность до проведения теста могут стать причиной недостоверных результатов.
- До начала анализа на сахар следует обязательно вымыть руки, тщательно их высушив. Выбранный для взятия пробы палец не стоит обрабатывать спиртовыми растворами, так как это может негативно повлиять на точность результата.
- Все портативные аппараты оснащаются специальными устройствами (ланцетами), предназначенными для прокола кожного покрова пальца. Они обязательно должны быть стерильными.
- Осуществлять прокол необходимо на боковой поверхности кожного покрова пальца, где расположены мелкие сосуды с меньшим количеством нервных окончаний.
- Первую кровь удаляют сухим ватным диском (стерильным) и только вторую подвергают анализу.
Отличия концентрации сахара в плазме и цельной крови
При проведении анализа утром натощак концентрации в венозной и капиллярной крови одинаковые, поэтому нет особой разницы откуда брать. После приема пищи равновесие смещается в сторону капиллярной крови. Разница между артериальной и венозной кровью составляет 7%.
Гематокрит – количество клеток крови в общем объеме. Если гематокрит нормальный, то разница между концентрацией глюкозы в плазме и в цельной крови – 11%. При повышении цветового показателя до 0,55 процент повышается и становится равным 15. При понижении гематокрита до 0,3 и ниже – 8%. Это говорит о том, что перевести концентрацию глюкозы плазмы является проблематичным.
Поэтому использование глюкометров облегчило задачу как лабораториям, так и самим пациентам. Встроенный анализатор сделает всю работу лаборатории в кратчайший срок. Однако стоит учитывать, что погрешность глюкометра около 20%. Это значит, что диагноз сахарный диабет ставится только после лабораторных анализов.
В период беременности определение концентрации сахара обязательно для изучения здоровья женщины и для ранней диагностики диабета. Необходимость определения концентрации глюкозы при беременности объясняется тем, что она сама по себе провоцирует гликемию.
Чаще всего берется кровь из пальца. Менее распространен другой способ – забор из вены. Перед тем как брать анализ, запрещено курить (уж тем более при беременности!). Прием пищи способствует росту уровня глюкозы в крови, и результат будет неточным. Также необходимо исключить стрессы и повышенную физнагрузку. Норма сахара в крови в период беременности – от 4 до 5,2 миллимоль. После еды норма несколько иная – до 6, 7 ммоль на литр крови.
Анализ у детей
Это исследование у детей проводится при плановом осмотре педиатром, один или два раза в год. Проводится амбулаторно, а при наличии навыков работы с глюкометром уровень сахара у детей могут выяснить родители в домашних условиях.
Кровь для анализа у детей берут из пальчика руки. У маленьких детей можно брать кровь из пальчика ноги. Перед забором ребенок не должен кушать (восемь часов до анализа), пить много жидкости, а также иметь физические нагрузки. Наличие болезней у детей тоже изменяет результаты, так что во время обострений лабораторная диагностика не проводится.
Норма глюкозы у детей зависит от возраста:
- у новорожденных показатель глюкозы немного ниже – от 2,8 до 4,4 ммоль на литр;
- до пяти лет показатель глюкозы варьируется от 3,3 до 5 ммоль на литр;
- после пятилетнего возраста норма сахара в крови такая же, как у взрослых – от 3,3 до 5,5 ммоля.
Где можно сдать анализы
Кровь для анализа нужно сдать каждому. Это делается в лабораториях в любом медицинском центре. Некоторые медцентры пользуются данными глюкометров: это удобно и занимает меньше времени. Однако данные, полученные на лабораторном оборудовании, являются более точными, так что при диагностике сахарного диабета во внимание берутся именно они.
Какие бывают глюкометры
Известно 2 основных типа устройств – фотометрические и электрохимические.
Принцип действия фотометрических приборов основан на определении уровня глюкозы при помощи встроенного спектрофотометра, учитывающего степень окрашивания индикаторного теста. Этот вид приборов оборудован хрупкой системой оптики, подразумевающей аккуратное и бережное использование. Их вес внушителен, габариты достаточно объемные, поэтому они проигрывают в этом отношении.
Глюкометры электрохимического вида выпускаются разных форм, размеров, с наличием индивидуальных функций, параметров измерения, систем оповещения, выдачи результатов.
Отдельные виды отличаются скоростью фиксирования сахара (от 5 до 60 секунд), объемом памяти с возможностью сохранения данных исследования от 1 до нескольких дней, типом выполняемой калибровки (по плазме либо цельной крови из капилляров), особенностью кодировок индикаторных полосок, а также способом получения результатов (цифровым или голосовым).
Такие устройства могут оснащаться дополнительными функциями, удобными каждому конкретному пользователю. Например, прибор может оборудоваться звуковой сигнализацией, сообщающей о недостаточном количестве плазмы для определения результата, оглашением параметров исследования для лиц с нарушением зрения, подсчетом средних показателей за весь день или неделю, возможностью внесения уточнений по времени проверки («до» или «после» еды), исследованием множества биохимических параметров.
В продаже имеются модели, совмещающие функции сразу нескольких устройств (глюкометра и тонометра), что практично и выгодно, с экономической точки зрения.
Причины неточностей результатов
Понятие действительной декомпенсации, как правило, неизвестно пользователям, не имевшим дела с устройствами, определяющими концентрацию глюкозы.
Лица с повышенным уровнем сахара, привыкшие сдавать пробу в медицинских учреждениях один раз в течение месяца, заранее готовятся к этой процедуре. Они начинают за два дня до нее правильно питаться, строго контролировать уровень поступающей в организм глюкозы. После получения результатов (чаще всего анализ остается в пределах нормы), человек снова переходит на привычный образ питания без соблюдения строгой диеты, быстро компенсируя уменьшенные показатели глюкозы.
Наиболее частыми ошибками пациентов могут служить грязные руки во время проведения анализа, способствующие получению неточных данных.
Не стоит сравнивать результаты лабораторных исследований, проведенных с венозной кровью с показателями портативного глюкометра, делающего анализ на основании образца, полученного из капилляров. Разница между такими результатами всегда составляет от 2 до 3 единиц измерения.
Ценность портативных аппаратов по измерению концентрации глюкозы заключается в их доступности, возможности использования в домашних условиях без специальных знаний и подготовки, практически мгновенном получении результатов, которые могут в определенный момент времени спасти жизнь.
Одним из факторов, приводящих к развитию сахарного диабета, сердечно-сосудистых заболеваний и образованию тромбов, является инсулинорезистентность. Определить её можно только с помощью анализов крови, которые приходится сдавать регулярно, а при подозрении на это заболевание необходимо постоянно наблюдаться у врача.
- Понятие инсулинорезистентности и причины его развития
- Симптомы заболевания
- Анализ на инсулинорезистентность
- Индекс инсулинорезистентности (HOMA-IR)
- Можно ли вылечить инсулинорезистентность?
- Диета при инсулинорезистентности
- Примерное меню при инсулинорезистентности
- Инсулинорезистентность и беременность
- Видео-рецепт овощного супа «Минестроне»
Понятие инсулинорезистентности и причины его развития
Это пониженная чувствительность клеток к действию гормона инсулина, вне зависимости от того, откуда он поступает — вырабатывается поджелудочной железой или вводится с помощью инъекций.
В крови выявляется повышенная концентрация инсулина, которая способствует развитию депрессий, хронической усталости, повышению аппетита, возникновению ожирения, сахарного диабета 2 типа, атеросклероза. Получается замкнутый круг, приводящий к ряду серьёзных заболеваний.
Причины развития заболевания:
- генетическая предрасположенность;
- нарушение гормонального фона;
- неправильное питание, употребление большого количества углеводной пищи;
- приём некоторых лекарственных препаратов.
На физиологическом уровне невосприимчивость к инсулину появляется в результате того, что организм подавляет продукцию глюкозы, стимулирует его захват периферическими тканями. У здоровых людей мышцы утилизируют 80% глюкозы, поэтому именно в результате некорректной работы мышечной ткани возникает инсулинорезистентность.
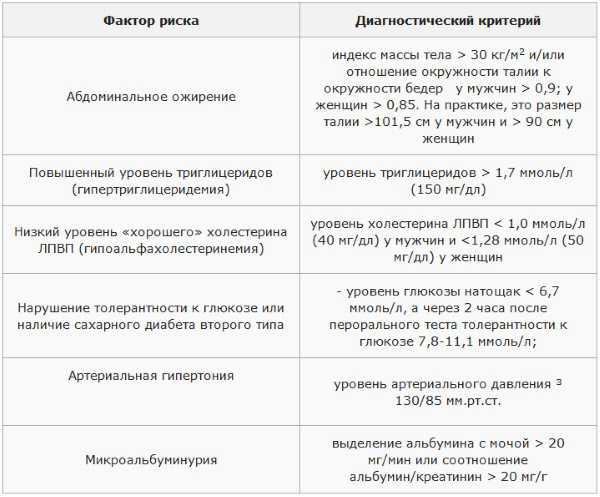
Исходя из следующей таблицы, можно узнать, кто находится в зоне риска:
Симптомы заболевания
Точно поставить диагноз может только специалист по результатам анализа и наблюдению состояния больного. Но есть ряд тревожных сигналов, которые подаёт организм. Ни в коем случае их нельзя игнорировать, и при первой возможности необходимо обратиться к врачу для выявления точного диагноза.
Итак, среди основных симптомов заболевания можно выделить:
- рассеянное внимание;
- частый метеоризм;
- сонливость после еды;
- перепады артериального давления, часто наблюдается гипертония (повышенное давление);
- ожирение в области талии — один из главных признаков инсулинорезистентности. Инсулин блокирует распад жировой ткани, поэтому похудеть на различных диетах при всём желание не получается;
- депрессивное состояние;
- усиленное чувство голода.
При сдаче анализов выявляют такие отклонения, как:
- белок в моче;
- повышенный показатель триглециридов;
- повышенный уровень глюкозы в крови;
- плохие анализы на холестерин.
При сдаче анализа на холестерин необходимо проверять не общий его анализ, а отдельно показатели «хорошего» и «плохого».
Низкий показатель «хорошего» холестерина может сигнализировать о повышенной устойчивости организма к инсулину.
Анализ на инсулинорезистентность
Сдача простого анализа не покажет точной картины, уровень инсулина — величина непостоянная и меняется в течение суток. Нормальным показателем считается количество гормона в крови от 3 до 28 мкЕД/мл, если анализ сдан натощак. При показателе выше нормы можно говорить о гиперинсулинизме, то есть повышенной концентрации гормона инсулина в крови, в результате чего снижается уровень сахара в крови.
Наиболее точным и надёжным является клэмп-тест или эугликемический гиперинсулинемический клэмп. Он не только даст количественную оценку в инсулинорезистентности, но и определит причину развития заболевания. Однако в клинической практике он практически не используется, так как трудоёмок и требует дополнительного оборудования и специально обученного персонала.
Индекс инсулинорезистентности (HOMA-IR)
Его показатель используют как дополнительную диагностику для выявления заболевания. Рассчитывается индекс после сдачи анализа венозной крови на уровень инсулина и сахара натощак.
При расчете используются два теста:
- индекс ИР (HOMA IR) — показатель в норме, если меньше 2,7;
- индекс инсулинорезистентности (CARO) — пребывает в норме, если ниже 0,33.
Расчет индексов производится по формулам:

При этом нужно учесть следующее:
- ИРИ — имунореактивный инсулин натощак;
- ГПН — глюкоза плазмы натощак.
При показателе выше нормы индексов говорят о повышении невосприимчивости организма к инсулину.
Для более точного результата анализа необходимо соблюдать несколько правил перед забором анализа:
- Прекратить приём пищи за 8–12 часов до исследования.
- Забор анализа рекомендуют проводить утром натощак.
- При приёме каких-либо препаратов необходимо сообщить врачу. Они могут сильно повлиять на общую картину анализов.
- За полчаса до сдачи крови нельзя курить. Желательно избегать физических и эмоциональных нагрузок.
Если после сдачи анализов показатели оказались выше нормы, это может указывать на протекании в организме таких заболеваний, как:
- сахарный диабет 2 типа;
- сердечно-сосудистые заболевания, например, ишемическая болезнь сердца;
- онкология;
- инфекционные болезни;
- гестационный диабет;
- ожирение;
- синдром поликистозных яичников;
- патология надпочечников и почечная недостаточность хронической формы;
- хронический вирусный гепатит;
- жировой гепатоз.
Можно ли вылечить инсулинорезистентность?
На сегодняшний день нет чёткой стратегии, которая позволяла бы вылечить это заболевание полностью. Но есть средства, которые помогают в борьбе с недугом. Это:
- Диета. Сокращают употребление углеводов, тем самым уменьшают выброс инсулина.
- Физические нагрузки. До 80% инсулиновых рецепторов находятся в мышцах. Работа мышц стимулирует работу рецепторов.
- Снижение веса. По данным учёных при потере весе на 7% значительно улучшается течение заболевание и даётся положительный прогноз.
Врач также может в индивидуальном порядке прописать пациенту фармацевтические препараты, которые помогут при борьбе с ожирением.
Диета при инсулинорезистентности
При повышенном показателе гормона в крови придерживаются диеты, которая направлена на помощь в стабилизации его уровня. Поскольку выработка инсулина — это ответный механизм организма на повышение сахара в крови, то нельзя допускать резких колебаний показателя глюкозы в крови.

Основные правила диеты
- Исключают из рациона все продукты с высоким гликемическим индексом (пшеничная мука, сахарный песок, выпечка, сладости и крахмалосодержащие продукты). Это легкоусвояемые углеводы, которые вызывают резкий скачок глюкозы.
- При выборе углеводных продуктов выбор останавливают на продуктах с низким гликемическим индексом. Они медленнее усваиваются организмом, а глюкоза поступает в кровь постепенно. И также предпочтение отдают продуктам, богатым клетчаткой.
- Вводят в меню продукты богатые полиненасыщенными жирами, сокращают мононенасыщенные жиры. Источником последних служат растительные масла — льняное, оливковое и авокадо. Примерное меню для диабетиков — найдёте тут.
- Вводят ограничения на употребление продуктов с высокой жирностью (свинина, баранина, сливки, сливочное масло).
- Чаще готовят рыбу — лосось, горбушу, сардины, форель, сёмгу. Рыба богата омега-3 жирными кислотами, которые улучшают чувствительность клеток к гормону.
- Нельзя допускать сильное чувство голода. В этом случае наблюдается низкий уровень сахара, приводящий к развитию гипогликемии.
- Есть надо маленькими порциями через каждые 2–3 часа.
- Соблюдают питьевой режим. Рекомендуемый объём воды 3 литра в день.
- Отказываются от вредных привычек — алкоголя и курения. Курение тормозит метаболические процессы в организме, а алкоголь обладает высоким гликемическим показателем (подробнее об алкоголе — узнаете тут).
- Придётся расстаться с кофе, поскольку кофеин способствует выработке инсулина.
- Рекомендуемая доза пищевой соли — максимум до 10 г/день.
Продукты для ежедневного меню
На столе должны обязательно присутствовать:
Разнообразные овощи:
- капуста разных видов: брокколи, брюссельская, цветная;
- свёкла и морковь (только в варёном виде);
- шпинат;
- салат;
- сладкий перец;
- стручковая фасоль.
В следующей статье читайте — какие овощи можно при диабете.
Фрукты:
- яблоки;
- цитрусовые;
- вишня;
- груши;
- авокадо (читайте также — польза авокадо);
- абрикосы;
- ягоды.
Полные список фруктов — тут.
Хлеб и крупы:
- цельнозерновые и ржаные хлебобулочные изделия (см. также — как выбрать хлеб);
- отруби пшеничные;
- гречневая;
- овсяная.
Представители бобового семейства:
Орехи и семечки:
- арахис;
- грецкий орех;
- семечки тыквы, льна, подсолнуха.
При выборе продуктов поможет и следующая таблица:

Список разрешённых продуктов
- жирная рыба холодных морей;
- варёные яйца, паровой омлет;
- нежирные молочные продукты;
- каши из овсяной, гречневой крупы или коричневый рис;
- курятина, индейки без кожицы, нежирное мясо;
- овощи в свежем, варёном, тушёном, пареном виде. Вводят ограничения на овощи, богатые крахмалом — картофель, кабачки, патиссоны, топинамбур, редька, редис, кукуруза;
- соя.
Список строго запрещённых продуктов
- сахар, кондитерские изделия, шоколад, конфеты;
- мёд, варенья, повидло;
- магазинные соки, газированная вода;
- кофе;
- алкоголь;
- пшеничный хлеб, хлебобулочная выпечка из муки высшего сорта;
- фрукты с высоким содержанием крахмала и глюкозы — виноград, бананы, финики, изюм;
- мясо жирных сортов, и в жареном виде;
Остальные продукты разрешены в умеренном количестве, из них готовят диетические блюда.
Из следующей статьи вы узнаете список продуктов, понижающих сахар в крови диабетика.
Добавки
Дополнительно вводят минеральные добавки:
- Магний. Ученные провели исследования и выявили, что повышенный уровень гормона и глюкозы в крови у людей с низким содержанием этого элемента, поэтому недостаток нужно восполнить.
- Хром. Минерал стабилизирует уровень глюкозы в крови, помогает перерабатывать сахар и сжигать жир в организме.
- Альфа-липоевая кислота. Антиоксидант, который повышает чувствительность клеток к инсулину.
- Коэнзим Q10. Сильный антиоксидант. Его необходимо употреблять с жирной пищей, так как он лучше усваивается. Помогает предотвращать окисление «плохого» холестерина и улучшает здоровье сердца.
Рекомендуем также ознакомиться с низкоуглеводной диетой при диабете.
Примерное меню при инсулинорезистентности
Можно выделить несколько вариантов меню при инсулинорезистентности. Например:
- Утро начинают с порции овсянки, творога с низкой жирностью и полстакана лесных ягод.
- Перекусывают цитрусовыми.
- Обед состоит из порции тушёного белого куриного мяса или жирной рыбы. На гарнир — небольшая тарелочка гречки или фасоли. Овощной салат из свежих овощей, сдобренный оливковым маслом, а также небольшое количество зелени шпината или салата.
- На полдник съедают одно яблоко.
- На вечернюю трапезу готовят порцию коричневого риса, небольшой кусок тушёной курицы или рыбы, свежие овощи, политые маслом.
- Перед сном перекусывают горсткой грецких орехов или миндаля.

Или другой вариант меню:
- На завтрак готовят молочную несладкую гречневую кашу с небольшим кусочком сливочного масла, чай без сахара, сухарики.
- На ланч — запечённые яблоки.
- На обед варят любой овощной суп или суп на слабом мясном бульоне, котлеты на пару, на гарнир — тушеные или запечённые овощи, компот из сухих фруктов.
- На полдник достаточно выпить стакан кефира, ряженки с диетическим печеньем.
- На ужин – коричневый рис с тушёной рыбой, овощной салат.

Не забывайте о списке продуктов, которые нельзя диабетикам. Их не в коем случае нельзя употреблять!
Инсулинорезистентность и беременность
Если беременной женщине ставят диагноз инсулинорезистентности, необходимо выполнять все рекомендации врача и бороться с лишним весом, следя за питанием и ведя активный образ жизни. Необходимо полностью отказаться от углеводов, употреблять преимущественно белки, больше гулять и заниматься аэробными тренировками.
При отсутствии надлежащего лечения инсулинорезистентность может вызвать сердечно-сосудистые патологии и диабет второго типа у будущей мамы.
Видео-рецепт овощного супа «Минестроне»
В следующем видео можно ознакомиться с простым рецептом овощного супа, который можно включать в меню при инсулинорезистентности:
Если строго придерживаться диеты, вести активный образ жизни, вес плавно начнёт снижаться, а количество инсулина стабилизируется. Диета формирует здоровые пищевые привычки, следовательно, уменьшается риск развития опасных болезней для человека — сахарного диабета, атеросклероза, гипертонии и сердечно-сосудистых заболеваний (инсульта, инфаркта) и в целом улучшается общее состояние организма.
Если сахар в крови 6.0: первые симптомы и что делать?
Норма гликемии у полностью здорового человека варьируется в небольшом диапазоне от 3.3 до 5.5 единиц. В ряде ситуаций, может происходить отклонение от нормы в ту или иную сторону, то есть сахар может понижаться либо повышаться.
Если сахар в крови 6.0 единиц, такому обстоятельству может способствовать огромное количество причин. Условно их можно разделить на причины физиологического и патологического характера.
Уровень сахара на отметке 6.0 единиц, может быть нормой, а может быть и патологическим состоянием, свидетельствующим о том, что у человека имеется склонность к развитию сахарного диабета.
Поэтому нужно ответить на такой вопрос, сахар натощак 6 единиц – это нормально, или нет? Какие причины могут привести к данному повышению, и какие могут быть симптомы? А также выяснить, что делать в этой ситуации?
Какие показатели сахара считают нормальными?
Когда сахар в крови наблюдается на отметке 6 единиц, это нормально, и показатель находится в допустимых границах нормы. Наряду с этим, доктор может подозревать патологию, так как концентрация глюкозы от 6 ммоль/л, свидетельствует о развитии преддиабетического состояния.
Опираясь на медицинские источники можно сказать, что нормальными показателями содержания глюкозы принято считать вариабельность от 3.3 до 5.5 единиц. Допустимой границей выступает цифра 5.8 единиц.
Что же касается маленьких детей, то общепринятая норма для них варьируется от 3.3 до 5.5 единиц, но все зависит от возраста ребенка:
- У младенца, которому нет еще и одного месяца, норма составляет от 2.8 до 4.4 единиц.
- До 15-летненго возраста нормальными показателями считают разбежку от 3.3 до 5.6 единиц.
Если до 60-летнего возраста фиксируется сахар 6, то это много. Но с возрастом границы нормальных показателей смещаются в большую сторону. Поэтому после 60 лет принято считать допустимыми цифры от 5.1 до 6.0 ммоль/л.
У беременных женщин уровень сахара в крови «свой». В связи с постоянно возрастающей нагрузкой на организм, гормональными перестройками и другими физиологическими процессами, он варьируется от 3.3 до 6.6 единиц.
Следует отметить, что сахар в крови из вены имеет немного смещенные нормы, таким образом, увеличивается на 12% от общепризнанных нормативов.
Например, в период беременности вполне нормально, если нижняя граница сахара составляет 3.6 единиц, а верхняя граница равняется 6.8 ммоль/л.
Почему повышается сахар?
Целесообразно сказать, что сахар может повышаться в крови под влиянием определенных физиологических причин и обстоятельств. Однако его повышение во всех без исключения случаях носит кратковременный характер, и вскоре он нормализуется.
Можно сказать, что временное повышение сахара провоцируют следующие факторы: напряженные физические занятия или тренировки, продолжительная умственная работа, сильный испуг, стресс, нервное перенапряжение.
Как показывает практика, человеческий организм – это самый сложный механизм во всем мире, и одно нарушение может привести к расстройству совершенно других органов. Повышение сахара провоцирует не только сахарный диабет, но и другие патологии.
Заболевания, вызывающие повышение глюкозы:
- Инсульт головного мозга.
- Острая сердечная недостаточность.
- Проведение хирургического вмешательства.
- Эпилептический припадок.
- Болевой шок.
- Тяжелые заболевания печени.
- Черепно-мозговая травма.
Однако повышения на фоне этих заболеваний и ситуаций носят кратковременный характер. И при устранении первоисточника, сахар в крови пациента нормализуется на допустимом уровне, и больше не увеличивается.
Повышение глюкозы можно связать не только с серьезной физической активностью, когда мышца нагружаются и требуют большее количество энергии, но и с пищей. При чрезмерном употреблении вредных продуктов питания, жирной еды и сладостей, сахар может увеличиваться.
Как правило, с течением некоторого времени после приема пищи, концентрация глюкозы снижается и остается в пределах нормальных показателей.
Повышение сахара и первые симптомы
Многие пациенты интересуются, если сахар 6, будут ли наблюдаться негативные симптомы, или они не почувствуют пагубных преобразований в своем организме? На самом деле, вопрос не однозначный, потому что ответ на него зависит от множества факторов.
На симптоматику повышенного сахара могут оказывать влияние некоторые факторы: это чувствительность человека к такому патологическому изменению в организме, «стаж» скрытого диабета, возрастная группа и другие моменты.
Как показывает практика, у каждого существует свой порог чувствительности. Некоторые люди могут и не заметить, что произошло повышение сахара до 6 единиц, и данная ситуация наблюдается в подавляющем большинстве случаев.
В другом же варианте, если мужчина или женщина восприимчивы к малейшим изменениям в своем организме, то может наблюдаться определенная клиническая картина:
- Постоянное чувство жажды, которое преследует и днем, и ночью.
- Обильное и частое мочеиспускание на протяжении 24 часов в сутки.
- Увеличение суточного объема мочи.
- Хроническая утомляемость, потеря работоспособности.
- Вялость, усталость, апатия, сонливость.
- Повышенный аппетит на фоне постоянного желания кушать.
- Повышение или снижение веса тела. И такому обстоятельству нет причин.
- Ухудшение зрительного восприятия, периодические головные боли.
В ряде ситуаций, наблюдаются и другие признаки: сухость кожного покрова, возникает его зуд и жжение.
Если наблюдается такая картина, то нужно предпринимать предупреждающие меры, которые помогут предотвратить дальнейшее повышение сахара.
Анализ на сахар: основные моменты и рекомендации
Далеко не всегда увеличение концентрации глюкозы свидетельствует о развитии сахарного диабета. Чтобы максимально точно определить причины такого состояния, подтвердить или опровергнуть наличие патологии, рекомендуется пройти тест с сахарной нагрузкой.
Анализ на толерантность к сахару позволяет исследовать расстройства, не позволяющие глюкозе полноценно усвоиться. А также узнать ответ на вопрос, почему этот показатель выше нормы на голодный желудок.
Обычно такой тест рекомендуется не всем людям. Как правило, его назначают тем пациентам, которые относятся к старшей возрастной группе (после 45 лет), имеют лишние килограммы или ожирение любой стадии. То есть, попадают в группу риска.
В перечисленных выше вариантах, тест на чувствительность к глюкозе, выступает обязательной медицинской манипуляцией. Суть анализа заключается в таких моментах: изымается кровь из пальца или вены на пустой желудок.
Затем больному дают выпить раствор глюкозы, через 120 минут снова берут кровь, что в свою очередь и позволяет определить скорость усваивания глюкозы.
Чтобы получить предельно достоверную информацию, рекомендуется прислушаться к некоторым советам:
- Нельзя кушать перед анализом. Время последнего приема пищи до похода в медицинское учреждение должно быть как минимум за 8 часов.
- За 24 часа до анализа необходимо исключить тяжелые физические нагрузки, отказаться от физической работы и т.д.
- Перед анализом никакую диету соблюдать не нужно, и переходить на здоровое питание также нет необходимости. Единственное, можно посоветовать исключить жирные блюда, так как они могут повлиять на конечные результаты.
- Постараться не нервничать, избегая стрессов и нервных напряжений. За несколько дней до исследования, и в день анализа, эмоциональное состояние должно быть спокойным.
- Сдавать анализ нужно после 8-часового отдыха. Если отправиться в клинику сразу после ночной смены, то можно и не надеяться на верные результаты.
Что же говорят результаты анализов, полученные в лабораторных условиях? Если на пустой желудок концентрация глюкозы до 7.0 единиц, а тест на толерантность составил от 7.8 до 11.1 ммоль/л, то расстройства восприимчивости не наблюдается.
Если же на пустой желудок уровень сахара в человеческом организме до 7.0 единиц, но после сахарной нагрузки он меньше 7.8 единиц, то можно говорить о нарушении толерантности к глюкозе.
Когда обнаружили нарушение, сразу паниковать не нужно. Необходимо пройти дополнительные обследования: ультразвуковое исследование поджелудочной железы, анализ крови на ферменты.
Если вовремя изменить свой рацион питания, внести в свою жизнь оптимальные физические нагрузки, то все негативные признаки вскоре нивелируются.
Как снизить сахар?
На самом деле, показатель глюкозы 6 единиц – это допустимая норма. Но уже при таких показателях стоит задуматься о своем здоровье, так как не исключается вероятность, что при прежнем образе жизни сахар будет увеличиваться.
Даже если сахар стабилизировался на отметке 6 единиц, необходимо изменить свой рацион питания, и придерживаться определенной диеты. Чтобы он не рос, а потом и не преобразовался в хроническое заболевание, нужно правильно и сбалансировано питаться.
Поэтому рекомендуется отказаться от спиртных напитков, полуфабрикатов, сахарного песка, различных сладостей, сладких фруктов, концентрированных соков, различных соусов и кетчупов, меда, варенья и ряда других продуктов питания.
Держать сахар на нормальном уровне поможет и физическая активность:
- Пешие прогулки (примерно 30 минут в день).
- Утренняя зарядка.
- Езда на велосипеде.
- Медленный бег.
- Занятия фитнесом.
Оптимальные физические нагрузки улучшают обменные процессы в организме человека, соответственно, сахар будет скорее усваиваться на клеточном уровне, как результат, его будет меньше в крови.
Необходимо внимательно прислушиваться к своему состоянию, и не всегда выраженные симптомы свидетельствуют о повышении сахара. Поэтому рекомендуется купить глюкометр – специальный прибор, посредством которого в домашней обстановке можно узнать свои результаты. Еще можно приобрести часы для диабетиков. Они смотря стильно, и их можно без проблем носить с собой.
Если правильное питание и физические нагрузки не помогают удерживать глюкозу, наблюдается ее дальнейший рост, рекомендуется обратиться к врачу и пройти обследование. Виде в этой статье поможет определиться с тем, какова должна быть норма сахара при диабете.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе