Кокки в носу у ребенка
Кокковая флора у ребенка в носу
Бактериальные инфекции у малышей достаточно часто вызывают различные микробы кокковой флоры. Одним из самых распространенных представителей этого семейства является стрептококк.
Оглавление:
Что следует знать о проблемах стрептококковой инфекции родителям расскажет эта статья.
Что это такое?
Одни из представителей семейств кокков — стрептококки. Это достаточно объемный вид, включающий в себя огромное множество самых различных представителей. Данные микроорганизмы способны вызывать инфекционные патологии как у новорожденных, так и у деток более старшего возраста.
Распространенность стрептококковых инфекций в детской популяции достаточно высокая. Эти микроорганизмы достаточно хорошо сохраняются в неблагоприятных условиях внешней среды. Такая особенность обусловлена их клеточным строением. Во время нахождения во внешней среде они сохраняют свою жизнеспособность, даже не образуя капсульных форм.
Губительным действием на данные микробы обладает воздействие инсоляции, некоторых дезинфицирующих средств, а также антибактериальных препаратов.
Некоторые виды стрептококков являются представителями здоровой микрофлоры человеческого организма. Такие микроорганизмы также называются условно-патогенными. К развитию заболевания в этом случае приводит их активное размножение при снижении иммунитета в результате воздействия различных факторов.
Наиболее часто у детей данному состоянию способствует сильное переохлаждение или обострения хронических болезней внутренних органов.
Распространенность стрептококковыми инфекциями среди малышей достаточно высокая. В государствах с умеренно-континентальным климатом инфекции, вызываемые различными видами стрептококков, встречаются у десяти малышей из сотни.
Обнаружить данные микроорганизмы у человека можно в самых разных органах. Они живут на кожных покровах, слизистых оболочках ротовой полости, в желудочно-кишечном тракте, а также на эпителиальной выстилке дыхательных путей. Доктор Комаровский, например, считает, что данные микроорганизмы составляют важную составляющую нормальной микрофлоры детского организма.
Научные исследования, которые направлены на изучение морфофункциональных свойств и механизма активного действия на человеческий организм данных микробов, начали проводиться уже с конца XIX века. В настоящее время исследователи обнаружили уже более двадцати различных видов стрептококков, которые существуют во внешней среде.
Не все из них способны вызывать инфекционные заболевания у малышей. Только те виды, которые обладают выраженными факторами патогенности (способностью вызывать болезнь) могут способствовать появлению у малыша неблагоприятных симптомов заболевания.
Стрептококки бывают различных групп и видов. Это деление проводится с учетом особенности их морфологического строения. Самыми часто встречающимися представителями данного класса микробов, которые способствуют развитию инфекционных патологий у малышей, являются стрептококки группы А. Попадая в ослабленный детский организм, эти микробы способны вызывать различные поражения внутренних органов.
Стрептококки группы В также приводят к развитию различных инфекционных болезней у малышей. Довольно часто эти микроорганизмы приводят к развитию бактериального сепсиса или воспаления легких.
По статистике, данные заболевания чаще возникают у новорожденных малышей. В группе высокого риска находятся недоношенные детки, а также малыши, имеющие врожденные аномалии и дефекты строения внутренних органов.
Болезнетворные стрептококки имеют опасное свойство — способность оказывать разрушающее действие на красные кровяные клетки крови (эритроциты). По степени выраженности данного признака все микроорганизмы делятся на несколько основных групп:
- Альфа-гемолитические. Способствуют частичной гибели эритроцитов — гемолизу.
- Бета-гемолитические. Приводят, в основном, к полной или массивной гибели эритроцитов в кровяном русле.
- Гамма-гемолитические. Имеют минимум повреждающего действия в отношении эритроцитов. Практически не приводят к развитию гемолиза.
Многие стрептококки являются представителями нормальной флоры желудочно-кишечного тракта. Одним из таких микроорганизмов является стрептококк вириданс. Эти условно-патогенные микробы также достаточно распространены в мочевыводящих путях и бронхиальном дереве.
Ученые установили, что данные микроорганизмы в большом количестве встречаются у девочек в области половых органов. К развитию заболевания может привести сильное снижение иммунитета, способствующее изменению нормального биоценоза.
Зеленящие стрептококки достаточно широко представлены в ротовой полости. Этот класс микроорганизмов включает в себя много различных представителей. Стрептококк митис часто становится виновником возникновения кариеса и других воспалительных заболеваний зубов.
Данные микроорганизмы имеют способность к быстрому размножению и достаточно хорошо чувствуют себя в костной зубной ткани, способствуя развитию в ней острого или хронического воспаления.
Самыми часто встречаемыми видами стрептококков, которые наиболее распространены в детской популяции, считаются пиогенные микроорганизмы. Они также называются гемолитическими группы А.
Стрептококк пиогенес способен вызывать достаточно огромное многообразие различных бактериальных патологий, которые сопровождаются нарушением работы большинства внутренних органов. Распространенность данных микроорганизмов в популяции очень высокая.
Как можно заразиться?
Инфицироваться стрептококками можно разными способами. Самый частый способ заражения — это аутоинфицирование.
В этом случае происходит чрезмерный рост и размножение имеющихся условно-патогенных колоний. Это происходит, как правило, в результате воздействия различных причинных факторов, приводящих к ослаблению местного иммунитета. Самая частая причина у детей — сильное переохлаждение.
При тяжелом течении микроорганизмы могут попасть в разные внутренние органы, приводя к системному распространению воспалительного процесса. К развитию самозаражения приводят и другие ситуации:
- Удаление зуба или неправильно проведенная терапия пульпита;
- Последствия удаления миндалин и аденоидных разрастаний;
- Проведенная катетеризация мочевого пузыря с лечебной или диагностической целью;
- Осложнения бактериального фарингита и заболеваний придаточных пазух носа.
В ряде случаев малыш может заразиться извне. Это происходит при контакте с больным человеком или носителем инфекции. Такой вариант заражения возможен в основном у сильно ослабленных малышей. Как правило, это детки, имеющие тяжелые сопутствующие патологии внутренних органов, растущие новообразования, выраженные иммунодефицитные состояния, а также осложненные заболевания эндокринной системы.
Некоторые виды стрептококков отлично попадают на слизистые оболочки верхних дыхательных путей воздушно-капельным способом. Эти мельчайшие бактерии содержатся в слюне больного человека или носителя инфекции в огромном количестве. Заразиться в этом случае можно при разговоре или находясь рядом с чихающим и кашляющим заболевшим ребенком. Скорость распространения инфекции в этом случае достаточно высокая.
Нарушение правил личной гигиены способствует так называемым «семейным» вспышкам инфекции. Самый частый способ заражения в этом случае — пользование общими полотенцами, зубными щетками или мочалками. Родителям следует всегда помнить, что у малыша должны быть свои личные вещи, которые ни в коем случае нельзя применять взрослым.
Полотенца, которыми пользуется ребенок в повседневной жизни, обязательно следует регулярно стирать в горячей воде и проглаживать утюгом с обеих сторон.
Стрептококковая флора отлично сохраняется и размножается в различных продуктах питания. Наиболее любимой питательной средой для микроорганизмов являются кисломолочная продукция, мясо птицы, различные компоты и морсы.
Нарушение правил хранения таких продуктов и использование их с истекшим сроком годности провоцирует у малыша инфицирование огромным количеством болезнетворных микробов. В этом случае, как правило, у ребенка появляются различные формы поражений органов желудочно-кишечного тракта.
Внутриутробный способ инфицирования разными группами стрептококков также возможен. Нужно отметить, что встречается он довольно нечасто. Более частым источником инфекции в этом случае становится стрептококк группы В. Американские ученые утверждают, что при внутриутробном инфицировании малыша данными микроорганизмами риск развития бактериальной пневмонии и септического состояния возрастает многократно.
В США при обнаружении микробов даже на 36 недели беременности у беременных женщин — им проводится соответствующее лечение. В нашей стране такая практика не применяется.
В европейских государствах всем беременным женщинам во время беременности обязательно проводятся анализы и мазки из влагалища на определение патогенной стрептококковой флоры.
Симптомы
Огромное многообразие представителей стрептококковой флоры способствуют развитию у малышей самых разнообразных клинических признаков. Степень их выраженности может быть разной и зависит от многих причин.
Обычно тяжелое течение инфекционных патологий возникает у новорожденных и малышей первых месяцев жизни. Такая особенность обусловлена тем, что иммунная система грудничков работает еще не так эффективно, как взрослых.
Инкубационный период стрептококковых инфекций достаточно варьирует. В некоторых случаях первые неблагоприятные симптомы появляются уже через несколько часов после попадания в детский организм большого количества возбудителей болезни. В других же ситуациях болезнь развивается только по истечении 3-4 дней.
У малышей, имеющих выраженные признаки иммунодефицита, клинические симптомы появятся несколько раньше и могут быть выражены достаточно сильно.
Весьма часто стрептококковая инфекция у детей проявляется множественными поражениями дыхательных путей.
Выраженное покраснение во рту и яркая гиперемия небных дужек свидетельствуют о наличии бактериального фарингита. Это состояние сопровождается также появлением болезненности в горле при глотании. Общее самочувствие ребенка существенно нарушается. У ребенка снижается аппетит, и нарушается сон.
Стрептококковый ринит — одна из самых часто встречающихся детских патологий. Это патологическое состояние характеризуется развитием у ребенка насморка с обильным отделяемым. Носовое дыхание при этом существенно нарушается. Длительность насморка обычно составляет 7-14 дней. Отсутствие назначенного лечения обычно приводит к распространению инфекционного процесса из носа в рядом расположенные органы.
Острый тонзиллит, развившийся в результате активного размножения стрептококковой флоры, сопровождается появлением целого комплекса неблагоприятных симптомов у ребенка. У заболевшего малыша в зеве на воспаленных миндалинах появляется зеленоватый или серый налет. При попытке снять его с помощью шпателя — может появиться повышенная кровоточивость.
Острый стрептококковый тонзиллит или ангина обычно сопровождается высоким повышением температуры тела у ребенка и выраженными симптомами интоксикации.
Кожные проявления также достаточно часто возникают при инфицировании различными видами стрептококков. Стрептококковый дерматит проявляется появлением на коже различных высыпаний, которые выглядят как ярко-красные пятнышки или пузырьки на коже, наполненные внутри серозным или кровянистым содержимым. В некоторых случаях кожные высыпания появляются на лице, шее.Импетиго — это довольно распространенная форма болезни, которая может быть вызвана различными патогенными видами стрептококковой флоры. Характеризуется данная патология появлением на коже различных гнойных высыпаний.
Часто к развитию этого заболевания приводит одновременное заражение стрептококками и стафилококками. Виновниками данной болезни в большинстве случаев становятся представители пиогенной группы стрептококковой флоры.
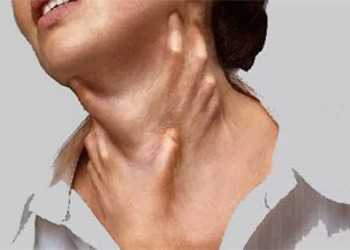
Воспалительные патологии среднего уха обычно проявляются появлением у ребенка симптомов отита. Эта патология сопровождается умеренным снижением слуха, появлением «треска» или «шуршания» во время разговора в ушах у заболевшего малыша.Температура тела при тяжелом течении стрептококкового отита обычно повышается доградусов. Ребенок чувствует себя плохо, у него появляются трудности с засыпанием и продолжительностью ночного отдыха.В некоторых случаях стрептококки попадают в различные лимфатические узлы, способствуя развитию в них сильного воспаления. В конечном итоге это способствует развитию лимфоаденопатии.
В воспалительный процесс могут вовлекаться самые разные группы лимфоузлов. Они значительно увеличиваются в размерах, становятся доступными для проведения пальпации. Кожные покровы над пораженными лимфоузлами обычно становятся красными и горячими на ощупь.
Воспалительные патологии мочевыводящей системы и половых органов довольно часто возникают по причине заражения патогенными видами стрептококков. Более подвержены этим патологиям девочки. Это объясняется тем, что у малышек довольно короткая по размеру уретра, а также непосредственной близостью наружных половых органов к мочевыводящим путям.
Выраженное снижение местного иммунитета также способствует активизации роста условно-патогенных колоний стрептококков, которые являются представителями местной флоры.
Детские гинекологи считают, что подавляющей причиной, приводящей к развитию кольпитов и других патологий половых органов у девочек, является выраженный дисбактериоз влагалища. Проявляются такие патологии, как правило, внезапно развившимся зудом, который может быть довольно нестерпимым.
У девочек может нарушаться мочеиспускание, появляться рези или болезненность во время выделения мочи. В мочевом осадке обнаруживается большое количество лейкоцитов, а в некоторых случаях могут появляться и эритроциты.
Диагностика
Детские врачи считают, что не стоит «проводить» лечение анализов, а нужно ориентироваться по исходному самочувствию малыша. Если у ребенка присутствуют неблагоприятные симптомы инфекционных заболеваний, то в этом случае ему назначается комплексная терапия, направленная на устранение всех клинических признаков болезни.
Для выявления степени имеющихся отклонений используется проведение различных лабораторных тестов. Они помогают определить границы нормы, а также установить патологию.
Обнаружить стрептококков можно в различных биологических жидкостях и материале: в крови, в моче, в мазке из зева и носоглотки, кале. Точностью проведения исследования во многих случаях зависит от того, насколько качественно был собран материал.
При стрептококковых поражениях мочевыводящих путей и почек у грудничка очень легко определить возбудителей инфекции в моче.
Существуют методы экспресс-диагностики. Они применяются для быстрого установления причины инфекционного заболевания. Данные лабораторные тесты позволяют получить результат уже через ½ часа.
Это исследование ни в коем случае не должно стать решающим при установлении диагноза. Положительный результат может свидетельствовать только о носительстве. Встречаются также и ложноположительные тесты, которые требуют проведения тщательного контроля.
При наличии ревматологических осложнений заболеваний проводятся различные тесты на определение специфических маркеров этих патологий.
Концентрация белковых антител к стрептококковой флоре при гломерулонефрите возрастает обычно в несколько раз и сохраняется на протяжении практически всего периода развития заболевания. Определяются эти вещества с помощью проведения специфической реакции нейтрализации.
Проведением диагностики занимаются врачи самых различных специальностей. Стрептококковыми отитами и назофарингитами занимаются детские отоларингологи. Инфекционные патологии органов желудочно-кишечного тракта лечат гастроэнтерологи. Кожные высыпания находятся в компетенции дерматологов. Диагностику и лечение локальных гнойных абсцессов проводят детские или гнойные хирурги.
Осложнения
Стрептококковая инфекция не является безобидной. Диагностика, проведенная не в полном объеме, или неправильно подобранное лечение приводят к развитию у заболевшего малыша различных опасных осложнений и отдаленных последствий болезни. Как правило, течение этих патологий достаточно тяжелое. В большинстве случаев лечение проводится только в условиях стационара.
Воспаление легочной ткани или пневмония — достаточно частое осложнение, возникающее, как правило, в результате стрептококкового бронхита.
Характеризуется данная патология развитием сильного нагноения в легких. Протекает это заболевание достаточно тяжело. Температура тела у заболевшего ребенка поднимается доградусов. Малыш не может полноценно дышать, со временем у крохи появляются симптомы дыхательной недостаточности.
Септическое состояние — это массивное распространение микроорганизмов по всему организму. При неоказании лечения данное состояние приводит к летальному исходу. Лечение проводится только в условиях отделения интенсивной терапии и реанимации.
Для устранения неблагоприятных симптомов болезни ребенку вводятся большие концентрации антибактериальных препаратов и физиологических растворов, необходимых для улучшения микроциркуляции жизненно важных внутренних органов.
Менингит — это тяжелое осложнение стрептококковой инфекции. Протекает эта патология с поражением головного мозга. Характеризуется распространением гноя между мозговых оболочек.
Менингит, вызванный стрептококками, протекает с развитием множества тяжелых симптомов. К ним относятся: сильная мучительная головная боль, выраженная слабость, повышение температуры доградусов, полная потеря аппетита. Для лечения данного состояния требуется проведение массивной антибиотикотерапии.
Некоторые виды стрептококков группы А вызывают острые тонзиллиты, которые при неблагоприятном течении могут переходить в опасные ревматологические заболевания. Эти патологические состояния опасны развитием пороков сердца, которые проявляются формированием в дальнейшем у ребенка симптомов сердечной недостаточности.
Лечением данных состояний у малышей занимаются детские ревматологи совместно с кардиологами.
Лечение
Терапия стрептококковой инфекции проводится с учетом основной локализации воспалительного процесса. Основа лечения — назначение антибактериальных препаратов. Эти средства назначаются на курсовой прием.
На 3-4 день с первого приема антибиотика обязательно проводится лабораторный контроль эффективности назначенной терапии. Для этого выполняется общий анализ крови. В этом лабораторном тесте должны уменьшиться лейкоциты и СОЭ.
Длительность курса антибактериального лечения зависит от степени тяжести инфекционной патологии. В среднем, терапия стрептококковых патологий проводится в течениедней. В некоторых случаях длительность лечения может быть больше.
Кратность приема лекарственных средств, а также дозировку назначаемого антибиотика проводит лечащий врач с учетом возраста и веса заболевшего ребенка. Губительным действием на стрептококки обладают препараты пенициллинового ряда.
Современные средства, содержащие в своем составе клавулановую кислоту, вызывают меньше возможных побочных действий повреждения желудка и кишечника во время применения препарата.
Если при проведении первого контроля эффективности антибактериальный препарат не оказал положительного эффекта, то его отменяют и заменяют на другой.
Также губительным действием на различные стрептококки обладают цефалоспорины. Они оказывают свое действие как на растущие колонии, так и на уже существующие. Обычно эти средства назначаются парентерально. Превышение курсовой и суточной дозы может привести к усилению побочных действий.
Симптоматическое лечение также играет важную роль в терапии стрептококковой инфекции. Для уменьшения симптомов интоксикации применяются различные противовоспалительные препараты.
Помогает нормализовать высокую температуру тела прием жаропонижающих препаратов. Наиболее часто в детской практике используются средства на основе парацетамола и ибупрофена.
Иммуностимулирующая терапия интерферонами носит вспомогательное значение и применяется при комбинированном инфицировании стрептококками и различными вирусами.
Профилактика
Соблюдение правил личной гигиены необходимо для защиты организма от различных инфекционных заболеваний.
Во время массовых вспышек стрептококковой инфекции в образовательных учреждениях может вводиться экстренная мера профилактики — карантин.
Семейные случаи заражения поможет предотвратить только тщательное выполнение всех гигиенических принципов. Пользоваться чужими полотенцами, а также средствами личной гигиены нельзя.
Для выявления носителей некоторых форм стрептококковой инфекции требуется обязательный медицинский контроль за состоянием здоровья малышей. Все температурящие детки, посещающие образовательные учреждения, обязательно должны проводить острый период заболевания дома.
Посещать школу или детский сад в это время не следует, так как такие посещения могут привести к массивным вспышкам инфекционных патологий.
Прививки малышам от стрептококковой инфекции не проводятся. Предотвратить заболевание поможет лишь соблюдение гигиенических правил и санитарно-гигиенического режима.
О том, какие заболевания вызывает стрептококк, смотрите в следующем видео.
Все права защищены, 14+
Копирование материалов сайта возможно только в случае установки активной ссылки на наш сайт.
Источник: http://www.o-krohe.ru/bolezni-rebenka/streptokokkovaya-infekciya/
Кокки в мазке
Если в мазке на флору обнаружены кокки в большой концентрации, следует немедленно начинать соответствующее диагнозу лечение. Инфекции, вызываемые активным размножением этих организмов, могут привести к развитию серьезных заболеваний и раковых опухолей.
- Длительное использование антибиотиков без назначения врача и приема лекарственных препаратов для защиты микрофлоры.
- Недостаточная или неправильная гигиена.
- Незащищенные сексуальные контакты.
- Беспорядочная половая жизнь.
- Частые спринцевания.
- Ношение неудобного белья или изделий из синтетических материалов.
- Раннее начало половой жизни.
- Использование недезинфицированных предметов или грязных рук для мастурбации.
- Оральный и анальный секс с больным партнером.
- увеличение количества слизистых выделений;
- повышение вязкости и густоты выделений;
- изменение цвета слизи с прозрачного на белый или желтый;
- присутствие резкого неприятного запаха;
- зуд или жжение, постоянное чувство дискомфорта.
Как происходит размножение кокков?
В нормальной микрофлоре присутствуют:
- небольшое количество пептострептококков;
- ацидофильные лактобактерии;
- бифидумбактерии.
При нарушении баланса происходит защелачивание слизистых оболочек и тканей. К лакто- и бифидумбактериям присоединяются грамположительные кокки и в мазке обнаруживается повышенное содержание пептострептококков в клеточной структуре. Постепенно ацидофильные лактобактерии погибают, среда в слизистых становится нейтральной или слабокислой. Это приводит к размножению бактерий и воспалительным процессам различного характера.
Кокки в мазке – норма и отклонения
В норме анализ должен показать большое содержание лактобактерий и палочек Додерлейна – 95%. Кокки и лейкоциты в мазке должны составлять не более 5% или встречаться единично в поле зрения. Также в небольшом количестве обнаруживаются эпителиальные клетки. Реакция среды – кислая, показатель рh не превышает значение 4,5.
Сплошь кокки в мазке свидетельствуют о протекании воспалительного процесса и наличии болезнетворных организмов. При этом обнаруживается повышенное содержание лейкоцитов и большое количество клеток эпителия. Реакция среды может быть трех видов:
- Нейтральная, значение ph до 5,0.
- Слабокислая, значение ph до 7,0.
- Щелочная, значение ph достигает 7,5.
Кокки в мазке из носа и зева
Слизистые оболочки носоглотки также постоянно подвергаются бактериальным инфекциям. При длительном и тяжелом течении воспалительных заболеваний верхних дыхательных путей назначается мазок на флору из зева или носа. Обнаружение кокковых инфекций свидетельствует о необходимости приема антибактериальных препаратов (антибиотиков) и проведения обеззараживающих физиотерапевтических процедур (кварцевание, ингаляции, полоскания).
Полная расшифровка анализа мазка на флору и кокки может быть произведена только лечащим врачом. Показатели нормы хоть и являются общепринятым стандартом, каждый организм сугубо индивидуален и превышение определенного установленного количества кокков не всегда означает наличие инфекции или венерических заболеваний. При установлении диагноза учитывается количество других составляющих микрофлоры, их соотношение и определяются оптимальные значения кислотно-щелочного баланса.
Копирование информации разрешено только с прямой и индексируемой ссылкой на первоисточник
Источник: http://womanadvice.ru/kokki-v-mazke
Расшифровка риноцитограммы у детей.
Воспалительные заболевания полости носа – огромная проблема для детей. Бывает, что мамочки со своими отпрысками длительно и совершенно неэффективно лечатся от хронического ринита. Они испытывают на себе кучу разнообразных капель, консультируются со множеством всевозможных специалистов, однако сделать окончательное заключение подчас бывает очень сложно. Ведь клиническую картину следует воспринимать комплексно, а не только с позиции ЛОРа, аллерголога или даже невролога. Обычно диагноз «ринит» выставляется исключительно клинически – то есть, на основании жалоб и осмотра врачом. Между тем, у ринита есть множество разновидностей, лечение которых должно осуществляться дифференцированно . На сегодняшний день есть возможность выяснить, что же послужило причиной длительного воспаления в носу. Расшифровка риноцитограммы у детей значительно облегчает постановку верного диагноза и помогает назначить эффективное лечение.
Расшифровка риноцитограммы у детей: клеточный состав мазка из носа.
Расшифровка риноцитограммы у детей проводится под микроскопом. Материалом для исследования служит мазок из носа (со слизистой оболочки). Забор материала происходит абсолютно безболезненно, кроме того, метод не имеет противопоказаний.
После нанесения материала на предметное стекло и специальной окраски врач-лаборант изучает под микроскопом клеточный состав носовой слизи. В норме основными клетками при расшифровке детской риноцитограммы являются нейтрофилы (65-70%), остальные клетки представлены в значительно меньшем количестве: эозинофилы (0-5%), лимфоциты (0-5%), моноциты (0-1%), базофилы и эритроциты отсутствуют. Помимо основных клеток, в риноцитограмме присутствуют ядра клеток, дифференцировать которые не удается (в среднем, 5-10%), и фрагменты эпителия, покрывающего изнутри носовые ходы: реснитчатые клетки – 0-1%, плоские клетки – 0-10%. Умеренное количество бактерий (в основном кокковой флоры) и слизи также является совершенно нормальной находкой при расшифровке риноцитограммы у детей.
Как оценить показатели риноцитограммы у детей после расшифровки?
Помните, что даже если расшифровка риноцитограммы у детей имеет некоторые отклонения от нормы, это еще не окончательный диагноз. Выявить заболевание можно только комплексным методом: оценивая жалобы, данные осмотра и других методов исследования (результаты посева, аллергических проб, ПЦР-диагностики).
При остром рините, вызванном бактериями, в мазках обнаруживают большое количество слизи и разнообразной бактериальной флоры, увеличено содержание нейтрофилов и клеток плоского эпителия.
При вирусном характере острого воспаления бактерии обнаруживают редко, нейтрофилы снижены, зато происходит увеличение количества лимфоцитов – клеток-защитников от вирусов. Значительно увеличивается количество слущенных эпителиальных клеток – как плоских, так и реснитчатых. Впрочем, такие же изменения могут наблюдаться и при грибковой инфекции.
При длительно протекающем хроническом рините расшифровка риноцитограммы у детей приобретает следующие значения: нейтрофилы повышены (до 75%), но не так сильно, как при остром рините (до 85%), идет значительное повышение количества ядер недифференцированных клеток (до 25%). Это можно объяснить длительным воспалением, приводящим к изменениям структуры клеток, в результате чего их не удается распознать.
Наверняка говорить об аллергическом характере ринита можно только в том случае, если абсолютное большинство клеток в мазке представлены эозинофилами (обычно от 11 до 75%). Базофилы в этом случае будут также на верхней границе нормы, увеличивается содержание плоского эпителия, зато бактериальные клетки обычно не обнаруживаются или обнаруживаются в незначительных количествах. Следует упомянуть, что если при явной эозинофилии в риноцитограмме аллергические пробы оказываются отрицательными, следует подумать о неаллергическом эозинофильном рините.
Диагностика вазомоторного ринита довольно сложна. Обычно заболевание подтверждается только при исключении прочих причин ринита. Ведение маленьких пациентов осуществляет ЛОР-врач совместно с неврологом. В риноцитограмме помимо увеличения содержания клеток плоского эпителия, никаких других типичных признаков обнаружить не удается.
Очевидно, что расшифровка риноцитограммы у детей – довольно сложное занятие. Этим должен заниматься только грамотный специалист. Помните, что нельзя «лечить анализы». Даже если данные говорят в пользу аллергического характера воспаления, никогда нельзя исключить грибковое поражение или банальные глисты.
При назначении лечения о его эффективности также можно судить по показаниям риноцитограммы . С целью контроля терапии она выполняется дважды: в начале и конце лечения. Как правило, промежуток между исследованиями составляет около 2-х недель.
При всей неоднозначности и кропотливости метода он часто дает хорошую помощь в постановке верного диагноза в тех случаях, когда долго не удавалось этого сделать, поэтому считается методом выбора в диагностике затяжных и трудно поддающихся лечению ринитов у детей.
5 комментарии
- Комментировать Суббота, 21 Май:28 написал Анастасия
Здравствуйте, что означает ринограмма моего ребенка
2 Эпителий мерцательный —
3 Лейкоциты — 2-3
4 Лейкоциты (нейтрофилы) 55 %
5 Лейкоциты (эозинофилы) 0 %
6 Лейкоциты (эозинoфилы) не обнаружено
7 Лейкоциты (лимфоциты) 45 %
8 Флора (бактерии) скудная, смешанная
Здравствуйте. Помогите,пожалуйста, расшифровать риноцитограмму ребенка 8 лет
Здравствуйте,помогите расшифровать риноцитограмму моего ребенка -2 года и 3 месяца.
2 Эпителий мерцательный -нет
3 Бокаловидные клетки — нет
4 нейтрофилы- 1-2
5 эозинофилы- нет
11 Дрожжевые грибы- не обнаружены
Помогите расшифровать мазок слизи из носа на риноцитологию . Ребёнку 8 лет э/42, п/4, с/45, л/10. За ранее вам спасибо.
Здравствуйте, объясните пожалуйста анализ ребёнка 7 лет. Эпителиипз/р, лейкоциты-8-10пз/р, флора-кокки и слизь-++.
Оставить комментарий
Убедитесь, что вы вводите (*) необходимую информацию, где нужно
Наши друзья
Популярные материалы
Самый простой рецепт шарлотки с яблоками.
Лечение простуды при грудном вскармливании.
Можно ли новорожденному спать на животе?
Самая эффективная монодиета.
Крошатся зубы при беременности.
Шкала Апгар для новорожденных.
Беременность
Беременность в холодное время года
Когда можно принимать душ после кесарева?
О детях
Когда начинают выпадать молочные зубы?
Препараты для лечения стоматита у детей.
Мамам
Исправление прикуса элайнерами.
Как приготовить имбирный чай в домашних условиях.
Все права защищены © chudomamochka. Материалы размещенные на сайте носят исключительно ознакомительный характер.
Источник: http://chudomamochka.ru/index.php/item/181-rasshifrovka-rinocitogrammy-u-detey
Взяли соскоб со слизистой носа у ребёнка -меня пугает фраза кокки обильно
у вас воспалительный процесс идет, может быть аллергического характера.
аллергия иногда есть у ребёнка на какие то продукты-какие опять таки тудно сказать
- не показывать мое имя (анонимный ответ)
- следить за ответами на этот вопрос)
Популярные вопросы!
- Сегодня
- Вчера
- 7 дней
- 30 дней
©KidStaff — легко покупать, удобно продавать!
Дать совет, поделиться, рассказать
Использование данного веб-сайта, означает принятие его Условий пользования.
Источник: http://sovet.kidstaff.com.ua/question
Кокковая флора в мазке: какое лечение?
Кокковая флора в мазке назначается врачом при затруднениях с определением возбудителя. Анализы сдают в платных диагностических центрах и непосредственно на приеме у лечащего врача. Целесообразно сдавать мазок на флору при хронических инфекциях горла, носа; жалобах в области гинекологии у женщин, простаты у мужчин.
Разновидности бактерий
Бактерии различаются по форме, строению, бывают одиночными или располагаются группами. Некоторые из них развиваются в аэробных условиях, другие даже без доступа воздуха.
Чтобы узнать, какие микроорганизмы вызвали конкретное заболевание, в медицинских учреждениях берут мазки со слизистой оболочки. После окрашивания мазка и рассмотрения бактерий под микроскопом происходит дальнейшая их дифференциация.
Кокки – это бактерии шаровидной формы, круглые, иногда слегка вытянутые.
В зависимости от расположения их в цепочках различают:
- диплококки – расположены парой (один из представителей — пневмококк)
- монококки
- тетракокки – сгруппированы вместе четыре
- сарцины – 8 и более клеток
- стафилококки похожи на грозди винограда
Бактерии отличаются между собой формой, размерами, характером роста на питательных средах при инкубации.
Так, гонорейная палочка имеет характерную бобовидную форму. Кандидоз сопровождается увеличением числа грибков рода Candida и лейкоцитов, являющихся признаком воспалительного процесса.
Кокки в мазке у мужчин выявляются в лабораторных условиях при исследовании мочеиспускательного канала. Бактерии являются условно-патогенными, поэтому в норме не вызывают дискомфорта и развития заболеваний. На фоне общего ослабления иммунитета поражается предстательная железа с последующим развитием бактериального простатита.
Кокковая флора активизируется после травмы половых органов, при медленном заживлении. Редко причиной может стать внутрибольничная инфекция – при нарушении правил асептики и антисептики во время операций на детородных органах.
Узнайте правду о грибке пока вам не вырезали ногти!
Норма и отклонения от показателей
При подсчете бактерий на питательных средах существует понятие нормы и ее превышения. Так, в анализах на патогенный стафилококк обращают внимание на превышение титра 105.
В норме микрофлора влагалища кислая: поэтому бактерии не развиваются.
При небольшом увеличении кокковой флоры в мазке реакция среды меняется на нейтральную или слабокислую (рН 5,0- 7,0). О значительном превышении числа бактерий говорят при показателе 7,5. щелочная (рН на отметке 7,5). Число ацидофильных лактобактерий, или палочек Дадерлейна, значительно сокращается. Микрофлора становится грамположительной кокковой.
Единичные кокки, не вызывающие клинических симптомов, считаются вариантом нормы.
Почему развивается инфекция — причины?
Спровоцировать увеличение числа кокков могут различные причины. Среди наиболее распространенных:
- длительный прием антибиотиков
- генитальные инфекции
- хронические заболевания
- ранняя половая жизнь
- большое количество интимных партнеров
- несоблюдение гигиенических мер
- злоупотребление препаратами оральной контрацепции
- беременность
Не стоит откладывать визит к врачу и заниматься самолечением при наличии одного или нескольких подозрительных симптомов.
Диагностика заболевания
Диагноз ставится на основании комплексного обследования пациента, заключающемся в сборе анамнеза, изучении истории болезни больного, жалоб, цитологического исследования. Дополнительно может быть назначена ПЦР диагностика, упрощающая дифференциацию возбудителязаболевания.
Основные симптомы кокковой инфекции
В случае обращения к ЛОР- врачу больной может и не догадываться о наличии у него дисбаланса микрофлоры слизистой носа, ротоглотки. Важно не допускать появления хронических очагов инфекции (кариес зубов, хронический тонзиллит), так как они являются идеальной средой для размножения бактерий.
Поводом внепланового визита к гинекологу или урологу должны стать:
- дискомфорт и боль во время полового акта
- боли внизу живота
- зуд наружных половых органов
- гнойные выделения из влагалища, уретры у мужчин
- боль во время мочеиспускания
Инфекция может бытьтрой и хронической, в последнем случае симптомы менее выражены. При визуальном осмотре врач видит гиперемию слизистой, характерные выделения.
Скрыто протекающую форму заболевания подтвердит мазок на кокковую флору. Слизь, содержащая небольшое количество кокковых клеток, является признаком кольпита или дисбактериоза.
В чем опасность кокков?
При стойком увеличении бактерий во влагалищном секрете, помимо выраженных клинических симптомов это негативно отражается на состоянии репродуктивной системы женщин в целом. Избыточное количество кокков в мазке приводит к следующим последствиям:
- Постепенно снижается и полностью прекращается выработка эстрогена.
- Баланс микрофлоры нарушается, реакция среды становится щелочной.
- Отсутствие эстрогена влечет за собой бесплодие, выкидыши.
- Нарушается регулярность менструального цикла.
- Присутствие хронического очага инфекции вызывает общее ослабление иммунитета.
Без лечения развиваются такие серьезные заболевания, как эндометриоз, эрозия шейки матки.
У беременных инфицирование может стать причиной выкидыша, кровотечения, отслойки плаценты, наступления преждевременных родов. В утробе может заразиться и ребенок. С целью профилактики гинеколог дважды берет мазок на флору во время беременности у женщин.
Как лечить кокки?
Лечение назначает врач, оно будет отличаться в зависимости от причины, вызвавшей заболевание. Своевременное обращение в медицинский центр предотвратит возникновение осложнений, опасных для жизни.
ГРИБОК НОГТЯ ЛУЧШЕ ВСЕГО ЛЕЧИТЬ СРЕДСТВОМ СТОИМОСТЬЮ ВСЕГО 1 РУБЛЬ
Особенности лечения инфекции у женщин
Терапия заключается в приеме антибиотиков внутрь, использования противомикробных препаратов в форме вагинальных и ректальных свечей, спринцевании растворами антисептиков. Для восстановления нормальной микрофлоры назначают пробиотики, в тяжелых случаях врач дополнительно прописывает имуномодуляторы. Курс лечения составляет отдней.
После устранения патогенной микрофлоры рекомендуется спринцевание на основе лекарственных трав противовоспалительного действия: календулы, ромашки аптечной. Лечение неспецифического кольпита у женщин заключается в коррекции гормонального фона. Часто заболевание возникает в разгар климакса из-за снижения уровня эстрагена. Женщинам в репродуктивном возрасте рекомендованы гормональные контрацептивы.
При обнаружении кокковой инфекции у женщин необходимо обследовать обоих партнеров.
Кокковая флора при беременности – опасное состояние, которое может привести не только к воспалению органов репродуктивной системы, но и навредить плоду при отсутствии лечения.
Безопасную терапию для мамы и малыша назначает врач, учитывая побочные эффекты лекарственных препаратов. Для точной постановки диагноза он использует современные методы диагностики заболеваний:
- ПЦР для обнаружения цитомегаловируса в крови беременной
- ПИФ, чтобы уточнить возможное наличие инфекционного заболевания (хламидиоз, микоплазмоз)
Причина возникновения дисбаланса микрофлоры у беременных заключается в гормональной перестройке, снижении иммунитета, стрессовый фактор.
Симптоматика заболеваний мочеполовой системы у мужчин
Не стоит затягивать визит к врачу при появлении жалоб, связанных с половыми органами и уретрой. Наиболее яркие симптомы, сигнализирующие о том, что присоединилась бактериальная инфекция:
- чувство жжения в канале
- боль во время опорожнения мочевого пузыря
- гнойные выделения из уретры
- отек и гиперемия наружных половых органов
Чувство жжения во время мочеиспускания объясняется болевыми ощущениями при прохождении жидкости по воспаленным тканям пораженных участков уретры.
Для гонореи характерны серо-зеленые мутные выделения, иногда с примесью крови, с характерным запахом.
Энтерококки и стафилококки вызывают значительный отек тканей мочеиспускательного канала и мошонки. Это затрудняет процесс опорожнения мочевого пузыря.
Диагностика заболеваний у мужчин
Взятие мазка из уретры у мужчин имеет ряд особенностей:
- Необходимо отказаться от половых контактов перед процедурой не менее, чем на пять дней.
- Не принимать медикаменты, способствующие затруднению дифференциации бактерий. Особенно это касается антибактериальной терапии сопутствующих заболеваний, если таковые имеются.
- Тщательная гигиена накануне обследования.
Несоблюдение требований врача приведет к недостоверным результатам обследования.
После взятия мазка микроорганизмы дифференцируются путем окраски в анаэробных условиях и рассматриваются под микроскопом после окрашивания специальными препаратами.
Лечение заболеваний, вызванных кокковой инфекцией
Для успешного лечения кокковой инфекции у женщин и мужчин перед назначением антибактериальной терапии врачи проводят тест на чувствительность выявленных микроорганизмов. Процедура длится 24 часа. Курс терапии составляет не менее 7 дней, в зависимости от выбора препарата.Одновременно назначают нестероидные противовоспалительные препараты для уменьшения болевых ощущений и снятия отечности тканей.
Лечение кокков во время беременности
Особенность методов борьбы с кокковой инфекцией у беременных заключается в соблюдении интимной гигиены, возможно применение свечек с лактобактериями для нормализации микрофлоры. Не менее эффективными являются сидячие ванночки с лекарственными травами. Антибактериальная терапия назначается только в крайних случаях, если ожидаемый эффект превышает риск осложнений для здоровья плода и матери.
Кокки у детей
Кокки в детском возрасте обнаруживают чаще у девочек из-за несформировавшейся микрофлоры влагалища. Факторами риска являются несбалансированное питание, чрезмерные физические нагрузки, недостаточная гигиена.
Лечение инфекции у ребенка заключается в подмывании настоями трав, приеме лактобактерий внутрь. При значительном количестве патогенных бактерий, врач назначит дополнительные обследования для определения возбудителя заболевания. Чаще всего используются антибиотики тетрациклинового ряда, макролиды, фторхинолы. Кокки в мазке в незначительном количестве не лечат, но требуют регулярного контроля состава флоры.
Профилактика развития инфекции
Залогом нормальной микрофлоры показателей здоровья являются здоровый образ жизни, минимизация стрессовых ситуаций, соблюдение интимной гигиены. Посещение врача-гинеколога должно быть регулярным не менее 1 раза в год, а после 35 – 1 раз в полгода с обязательным онкообследованием. Для предотвращения развития патогенной флоры необходимо придерживаться следующих правил:
- строго соблюдать личную гигиену тела
- не злоупотреблять употреблением алкогольных напитков
- избегать стрессов
- питание должно быть сбалансированным
Не допускайте хронических очагов инфекций, своевременно обращайтесь за медицинской помощью.
Отзывы о лечении кокковой флоры
Вы можете оставить свои отзывы о лечении кокковой флоры и не только, в комментариях к статье, они будут полезны другим пользователям сайта!
Столкнувшись с проблемой, долго мучался и не решался идти к врачу. Испробовав все средства народной медицины и советы друзей, все же пришел в клинику на прием. Через неделю приема антибиотиков почувствовал значительное облегчение. Мой совет: не затягивайте с посещением врача, себе дороже.
Периодически возникает кандидоз: все профилактические меры соблюдаю. Мазок на микрофлору показал превышение грибов и кокков. После лечения, назначенного врачом, все симптомы ушли. Теперь, чтобы избежать рецидива, соблюдаю все рекомендации гинеколога.
УЗНАЙТЕ СТРАШНУЮ ПРАВДУ О ГРИБКЕ, ПОКА ВАМ НЕ ВЫРЕЗАЛИ НОГТИ! ПОЧЕМУ ГРИБОК НУЖНО ЛЕЧИТЬ СРЕДСТВОМ ЗА 1 РУБЛЬ?
Понравилась статья? Поделись с друзьями!
Замучали боли внизу живота: возникают без причины и исчезают сами, но доставляют сильный дискомфорт. Долгое время принимала НВПС, к доктору было идти некогда. Недавно решилась, сдала анализы, мазки – и какое же было удивление. Мне поставили бессимптомный кандидоз, оказалось, всему виной стрессы на работе и в семье. Лечится просто, теперь буду регулярно посещать доктора.
Если стесняетесь обращаться в поликлинику с интимным заболеванием, сходите в частный медицинский центр, сейчас таких много. Единственное, партнершу все равно придется ставить в известность, лечится должны оба.
Источник: http://mrgribok.ru/diagnostika/kokkovaya-flora-v-mazke.html
Мазок на флору из носа: расшифровываем результаты
Мазок на определение флоры носа обычно назначается тем пациентам, которые часто страдают от вирусных и инфекционных заболеваний, поражающих верхние дыхательные пути, с целью обнаружить их возбудителей. На основе полученных клинических данных специалист имеет возможность назначать наиболее эффективную терапию с применением препарата, чувствительность микроорганизма к которому максимальна. Забор материала основывается на применении стерильного тампона, который впоследствии помещают в пробирку и отправляют для исследований.
Работа с полученным материалом проходит в форме проведения таких манипуляций, как посев и ПЦР анализ. Результаты анализа мазка, представленные пациенту после окончания диагностики, будут содержать определенные показатели. Как правило, они будут указывать на доминирующий вид микроорганизма, присутствующий в микрофлоре носа, на основе чего можно сделать вывод о патогенности среды. Кроме этого, будет определена чувствительность доминирующего в среде микрофлоры бактериального организма к различным видам антимикробных препаратов.
Расшифровка анализа на флору
Непатогенные нейссерии (Neisseria spр);
Зеленящие стрептококки (Streptococcus viridans);
Corynebacterium spр -непатогенные дифтероиды;
_________________________*При обнаружении указанных микроорганизмов при допустимых пределах в результате указывается, что это – нормальная микрофлора. Указанные микроорганизмы действительно являются естественными обитателями слизистых оболочек, однако при чрезмерной активности даже они способны стать причиной патологического процесса
Грамм-отрицательные кокки (Branhamella catarrhalis);
Стафилококк золотистый (Staphylococcus aureus);Пневмококк (Streptococcus pneumonia);
Для того, чтобы обозначить высокую чувствительность микроорганизма к препарату, используют обозначение S. Таким образом, если в бланке указано «Цефазолин S», то это значит, что доминирующая бактерия чувствительна к препарату.
Если в результатах обнаруживается обозначение I напротив названия антимикробного препарата, то это указывает на умеренную стойкость микроорганизма к нему (например, Клиндамицин I).
Показатель R указывает на стойкость данного вида микроорганизма к препарату (например, Оксацилин R).
На основании полученных данных специалист определяет курс лечения.
Лечащий врач по результатам анализа, поясняет те позиции, по которым имеются отклонения, на основе этого он назначает соответствующее лечение.
Полезное видео от Комаровского
Добавить комментарий
введите болезнь или симптом
Свежие записи
Свежие комментарии
- Михаил к записи Вредны ли беруши для ушей?
- Елизавета к записи Причины, диагностика и лечение першения в горле
- Наташа к записи Насморк у грудничка: причины и особенности лечения
Лечение синусита антибиотиками
Препараты от синусита
Верхнечелюстной синусит: симптоматика и лечение
Источник: http://nosoglot.ru/mazok-na-floru-iz-nosa-rasshifrovyvaem-rezultaty/
Мазок из зева и носа: понятие, когда и как делают, расшифровка
Мазок из зева берут для проведения стандартного бактериологического исследования с целью изучения микробного состава и количественного соотношения микрофлоры носоглотки. Это метод лабораторной диагностики, позволяющий выявить возбудителей инфекционно-воспалительных заболеваний верхних отделов респираторного тракта. Для определения этиологии инфекции необходимо провести бактериологическое исследование отделяемого носа и зева на микрофлору.
Специалисты направляют больных с хроническим ринитом, тонзиллитом и фарингитом в микробиологическую лабораторию, где стерильным ватным тампоном отбирают биоматериал из носа и зева и проводят его исследование. По результатам анализа специалист определяет возбудителя патологии и его чувствительность к антибиотикам.
Причины и цели взятия мазка на микрофлору из зева и носа:
- Диагностика ангины, вызванной бета-гемолитическим стрептококком и приводящей к развитию тяжелых осложнений — гломерулонефрита, ревматизма, миокардита.
- Наличие в носоглотке золотистого стафилококка, провоцирующего образование фурункулов на коже.
- Бактериологический посев клинического материала при воспалении носоглотки проводится с целью исключения дифтерийной инфекции.
- Подозрение на менингококковую или коклюшную инфекцию, а также респираторные недуги.
- Диагностика стенозирующего ларингита, мононуклеоза, абсцессов, расположенных рядом с миндалинами, включает однократное проведение анализа.
- Лица, контактные с инфекционным больным, а также дети, поступающие в детский сад или школу, проходят профилактическое обследование с целью выявления бактерионосительства.
- Полное обследование беременных женщин включает взятие мазка из зева на микрофлору.
- Мазок из зева и носа на стафилококк с профилактической целью сдают все медицинские работники, воспитатели детских садов, повара и продавцы продуктовых магазинов.
- Мазок из зева для определения клеточного состава отделяемого. Исследуемый материал наносят на специальное предметное стекло. Под микроскопом врач-лаборант подсчитывает количество эозинофилов и прочих клеток в поле зрения. Проводится исследование для определения аллергической природы заболевания.
В баклабораторию направляют больных для исследования материала из носоглотки с целью исключения или подтверждения конкретной инфекции. В направлении указывают микроорганизм, наличие которого необходимо подтвердить или опровергнуть.
Микрофлора носоглотки
На слизистой оболочке зева и носа обитает множество микроорганизмов, составляющих нормальную микрофлору носоглотки. Исследование отделяемого горла и носа показывает качественное и количественное соотношение микробов, обитающих в данном локусе.
Типы микроорганизмов, обитающих на слизистой носоглотки у здоровых людей:
- Бактероиды,
- Veillonella,
- Escherichia coli,
- Branhamella,
- Pseudomonas,
- Streptococcus matans,
- Neisseria meningitides,
- Klebsiella pneumonia,
- Эпидермальный стафилококк,
- Зеленящий стрептококк,
- Неболезнетворные нейссерии,
- Дифтероиды,
- Коринебактерии,
- Candida spp.,
- Haemophilis spp.,
- Actinomyces spp.
При патологии в мазке из зева и носа можно обнаружить такие микроорганизмы:
Подробнее о встречающемся в мазке стафилококке, его патогенности и стафилококковой инфекции рекомендуем почитать по ссылке.
Подготовка к анализу
Чтобы результаты анализа были максимально достоверными, необходимо правильно отобрать клинический материал. Для этого следует подготовиться.
За две недели до забора материала прекращают прием системных антибиотиков, а за 5-7 суток рекомендуют перестать использовать антибактериальные растворы, ополаскиватели, спреи и мази для местного применения. Сдавать анализ следует натощак. Перед этим запрещено чистить зубы, пить воду и жевать жвачку. В противном случае результат анализа может оказаться ложным.
Мазок из носа на эозинофилы сдают также натощак. Если человек поел, необходимо подождать как минимум два часа.
Взятие материала
Чтобы правильно взять материал из зева, пациенты откидывают голову назад и широко раскрывают рот. Специально обученный персонал лаборатории шпателем прижимает язык и собирает отделяемое глотки специальным инструментом — стерильным ватным тампоном. Затем извлекает его из полости рта и опускает в пробирку. Пробирка содержит специальный раствор, которой предотвращает гибель микробов во время транспортировки материала. Пробирку необходимо доставить в лабораторию в течение двух часов с момента забора материала. Взятие мазка из горла — процедура безболезненная, но неприятная. Прикосновение ватного тампона к слизистой глотки может спровоцировать рвотные позывы.
Чтобы взять мазок из носа, необходимо усадить пациента напротив и слегка запрокинуть ему голову. Перед анализом необходимо очистить нос от имеющейся слизи. Кожу ноздрей обрабатывают 70% спиртом. Стерильный тампон вводят поочередно сначала в один, а затем в другой носовой ход, проворачивая инструмент и плотно прикасаясь к его стенкам. Тампон быстро опускают в пробирку и направляют материал на микроскопическое и микробиологическое исследование.
Микроскопическое исследование
Исследуемый материал наносят на предметное стекло, фиксируют в пламени горелки, окрашивают по Граму и изучают под микроскопом с иммерсионным маслом. В мазке обнаруживают грамотрицательные или грамположительные палочки, кокки или коккобациллы, изучают их морфологические и тинкториальные свойства.
Микроскопические признаки бактерий — важный диагностический ориентир. Если в мазке находятся грамположительные кокки, расположенные скоплениями, напоминающими гроздья винограда, предполагают, что возбудителем патологии является стафилококк. Если кокки окрашены по Граму положительно и располагаются в мазке цепочками или парами, возможно это стрептококки; грамотрицательные кокки — нейсерии; грамотрицательные палочки с закругленными концами и светлой капсулой — клебсиеллы, мелкие грамотрицательные палочки — эшерихии, синегнойные палочки. Дальнейшее микробиологическое исследование продолжают с учетом микроскопических признаков.
Посев исследуемого материала
Каждый микроорганизм растет на своей «родной» среде с учетом рН и влажности. Среды бывают дифференциально-диагностическими, селективными, универсальными. Их основное предназначение — обеспечение питания, дыхания, роста и размножения бактериальных клеток.
Посев исследуемого материала необходимо проводить в стерильном боксе или ламинарном шкафу. Медработник должен быть одет в стерильную одежду, перчатки, маску и бахилы. Это необходимо для соблюдения стерильности в рабочей зоне. В боксе следует работать молча, аккуратно, обеспечивая личную безопасность, поскольку любой биологический материал считается подозрительным и заведомо заразным.
Мазок из носоглотки засевают на питательные среды и инкубируют в термостате. Спустя несколько суток на средах вырастают колонии, имеющие различную форму, размер и цвет.
Существуют специальные питательные среды, которые являются селективными для конкретного микроорганизма.
- Основной средой для микробов зева и носа является кровяной агар. Это высокочувствительная среда, содержащая питательные вещества для сапрофитных и патогенных бактерий. Пневмококки и золотистый стафилококк продуцируют гемолизины и вызывают гемолиз эритроцитов. Гемолитическая активность микробов — основной фактор патогенности, которым обладает большинство болезнетворных бактерий. Характер роста, цвет и зона гемолиза отличаются у микробов разных родов и видов.
- Среда Сабуро или тиогликолевая среда являются универсальными и подходят для широкого круга микробов.
- Желточно-солевой агар — элективная среда для выращивания стафилококков.
- Агар с гретой кровью — шоколадный агар. Это неселективная, обогащенная питательная среда, применяемая для выращивания патогенных бактерий. На этой среде растут гонококки, гемофильная палочка и возбудители гнойных бактериальных менингитов.
- Среда Эндо — дифференциально-диагностическая среда для культивирования энтеробактерий.
- Энтерококкагар — питательная среда для выделения энтерококков.
Материал втирают тампоном в среду на небольшой площадке размером 2 кв. см., а затем с помощью бактериологической петли штрихами рассевают по всей поверхности чашки Петри. Посевы инкубируют в термостате при определенной температуре. На следующий день посевы просматривают, учитывают количество выросших колоний и описывают их характер. Пересевают отдельные колонии на селективные питательные среды для выделения и накопления чистой культуры. Микроскопическое изучение чистой культуры позволяет определить размер и форму бактерии, наличие капсулы, жгутиков, спор, отношение микроба к окрашиванию. Идентифицируют выделенные микроорганизмы до рода и вида, при необходимости проводят фаготипирование и серотипирование.
Результат исследования
Результат исследования врачи-микробиологи выписывают на специальном бланке. Для расшифровки результата мазка из зева требуются значения показателей. Название микроорганизма состоит из двух латинских слов, обозначающих род и вид микроба. Рядом с названием указывают количество бактериальных клеток, выраженное в особых колониеобразующих единицах. После определения концентрации микроорганизма переходят к обозначению его патогенности — «флора условно-патогенная».
У здоровых людей на слизистой оболочке носоглотки живут бактерии, выполняющие защитную функцию. Они не доставляют дискомфорта и не вызывают развития воспаления. Под воздействием неблагоприятных эндогенных и экзогенных факторов количество этих микроорганизмов резко увеличивается, что приводит к развитию патологии.
В норме содержание сапрофитных и условно-патогенных микробов в носоглотке не должно превышать 4 КОЕ/мл, а патогенные бактерии должны отсутствовать. Определить патогенность микроба и расшифровать анализ может только врач, обладающий специальными навыками и знаниями. Доктор определит целесообразность и необходимость назначения больному противовоспалительных и антибактериальных препаратов.
После выявления возбудителя патологии и его идентификации до рода и вида переходят к определению его чувствительности к фагам, антибиотикам и противомикробным препаратам. Лечить заболевание горла или носа необходимо тем антибиотиком, к которому выявленный микроб максимально чувствителен.
результатов исследования мазка из зева
Варианты результатов исследования мазка из зева:
- Отрицательный результат посева на микрофлору — возбудители бактериальной или грибковой инфекции отсутствуют. В этом случае причиной патологии являются вирусы, а не бактерии или грибы.
- Положительный результат посева на микрофлору — наблюдается рост патогенных или условно-патогенных бактерий, способных вызвать острый фарингит, дифтерию, коклюш и прочие бактериальные инфекции. При росте грибковой флоры развивается кандидоз полости рта, возбудителем которого являются биологические агенты 3 группы патогенности — дрожжеподобные грибы рода Candida.
Микробиологическое исследование отделяемого зева и носа на флору позволяет определяют вид микробов и их количественное соотношение. Все патогенные и условно-патогенные микроорганизмы подлежат полной идентификации. Результат лабораторной диагностики позволяет врачу правильно назначить лечение.
Источник: http://uhonos.ru/gorlo/lechenie-gorla/mazok-iz-zeva-i-nosa/
Флора кокковая в носу | HelpПростуда
Наличие патогенной флоры в мазке доказывает развитие в данной области воспалительного процесса. Получив на руки результаты лабораторных исследований, не стоит пытаться самостоятельно назначать себе лечение. Этим должен заниматься исключительно врач, так как терапия должна быть комплексной, направленной на устранение не только причин, но и симптомов заболевания. Также должны быть разработаны меры по недопущению осложнений и повторного заражения.
Результаты анализа являются основанием для назначения лечебного курса
В зависимости от локализации воспалительного процесса врач назначает сдачу мазков на патогенную микрофлору из зева, носа, а также влагалища у женщин и мочеиспускательного канала у мужчин.
При ежегодном плановом медицинском осмотре у женщины берут мазок на патогенную флору. Данная манипуляция проводится также при наличии у пациентки жалоб на зуд, обильные выделения, имеющие неприятный запах или необычный цвет, покраснения, ощущение дискомфорта или боли внизу живота.
Подобное исследование желательно проводить после антибиотикотерапии и во время планирования беременности.
Процедура взятия мазка является абсолютно безболезненной и безопасной, но позволяющей предотвратить развитие серьезных заболеваний и возникновение проблем с вынашиванием плода.
Мазок на флору может показать, есть ли воспаление и какими инфекциями оно вызвано
Иногда врач может брать мазок на патогенную кишечную флору не только из прямой кишки, но также из влагалища. Это объясняется анатомической близостью этих органов, при которой между ними может происходить обмен условно патогенной флорой и болезнетворными агентами.
Для получения достоверных результатов при сдаче мазков на наличие патогенной микрофлоры следует выполнить несколько простых правил:
- не сдавать анализ во время месячных, а также за 3-4 дня до и после менструации;
- за 3 часа до посещения врача не мочиться;
- в день сдачи мазков не принимать ванну и не проводить спринцевания;
- не использовать средства гигиены во время подмывания в день проведения исследований;
- не применять любые вагинальные противозачаточные или противомикробные средства;
- не пользоваться в этот день тампонами;
- 2 дня до приема врача воздерживаться от половых связей.
После взятия мазка на флору стерильным шпателем, все последующие исследования проводятся в лаборатории инвитро, без участия пациентки.
Расшифровка данных о количественном и качественном составе флоры в мазке дает полную картину состояния половых органов у женщин.
В лаборатории исследуется материал, собранный с помощью мазка
В норме микрофлора влагалища представлена лактобациллами, которые носят название палочек Дедерлейна. Также в одном поле зрения могут обнаруживаться единичные лейкоциты и эритроциты (не более 10 шт/см2).
Допускается наличие единичных экземпляров представителей условно-патогенной флоры. У здоровой женщины их соотношение с лактобактериями составляет 5:95. Причиной нарушения данной пропорции может быть:
- сильный стресс;
- острый воспалительный процесс;
- длительный прием антибиотиков;
- физическое или эмоциональное переутомление;
- беременность;
- менопауза.
К патогенным микроорганизмам относится кокковая флора. Ее сочетание с повышением числа лейкоцитов, отсутствием лакобактерий и сдвигом pH в щелочную сторону говорит о гарднереллезе (инфекционном дисбактериозе) или венерическом заболевании.
В патогенной микрофлоре нередко присутствуют кокки
После длительной антибиотикотерапии бывают случаи, когда в мазках флора не обнаружена. Такая расшифровка говорит о необходимости скорейшего восстановления колоний лактобацилл во влагалище.
Мазок, взятый из уретры мужчины, помогает выявить простатит, скрытые инфекции, а также венерические заболевания на ранних стадиях развития.
Наличие патогенной флоры в сочетании с увеличением количества лейкоцитов (более 5) свидетельствует о воспалительном процессе, который сопровождает такие болезни, как:
- хламидиоз;
- уреаплазмоз;
- гонорея;
- трихомониаз.
У здорового мужчины в мазках из уретры присутствуют клетки эпителия (от 5 до 10 штук на 1 см2) и незначительное количество слизи. Увеличение их количества говорит о протекающем в органах мочеполовой системы воспалении.
Обнаружение патогенной флоры в мазке у мужчин требует лечения
На это же указывает и наличие большого количества представителей условно патогенной флоры, к которой относятся:
- стафилококки;
- стрептококки;
- энтерококки.
Обнаруживаемые в мазках гонококки являются доказательством гонореи.
При подозрении на коклюш или дифтерию обязательной процедурой является взятие мазка на патогенную флору из носа и зева. В основном это происходит у детей, так как они страдают от данных патологий чаще, чем взрослые. Своевременное выявление патогенных микроорганизмов поможет предотвратить распространение заболеваний и принять меры по их скорейшему устранению.
Возбудитель гнойной ангины и вид больного горла
Мазки со слизистой оболочки горла могут браться при ангине для установления чувствительности микробов к антибиотикам. Это поможет назначить правильное лечение.
Медицинские работники, чья деятельность связана с тяжелобольными пациентами и маленькими детьми, обязаны регулярно сдавать мазки из носа и зева на наличие таких представителей условно-патогенной микрофлоры, как пневмококки, стрептококки и золотистый стафилококк. К работе должны допускаться только те сотрудники, в чьих анализах не обнаружено повышенного количества данных микроорганизмов.
Что такое золотистый стафилококк, многие мамы знают не понаслышке. У ребенка он проявляется появлением гнойничков на слизистых оболочках и кожных покровах. Его распространение происходит воздушно-капельным путем от больного человека или носителя инфекции.
Проявление стафилококковой инфекции на лице ребенка
Организм человека, ослабленный родами, операцией, перенесенным тяжелым заболеванием, травмой или истощением, также достаточно восприимчив к перечисленным условно-патогенным микробам. А вот для здоровых людей представители данной микрофлоры не представляет серьезной опасности.
Чтобы не поддаваться панике после получения результатов лабораторной диагностики, следует знать, что такое условно патогенная и патогенная флора. Это поможет избежать распространенных ошибок, которые люди допускают, занимаясь самолечением и уничтожая микроорганизмы, оказывающие положительное влияние на организм.
Мазок – рутинно применяемый метод исследования бактериального и клеточного состава слизистых, используемый при профилактических обследованиях при подозрении на различные заболевания. Расшифровка анализа позволяет выявить специфические заболевания репродуктивной системы у женщин и мужчин (гонококковую инфекцию, трихомониаз, гарднереллез, вагиноз). Так же позволяет выявить носителей патогенного стафилококка и даже менингококка. Метод прост, информативен, не требует специальной подготовки, применим так же у детей, обязателен при беременности.
В зависимости от необходимости мазки берут:
- У мужчин – полость рта, носа, мочеиспускательный канал (уретра).
- У женщин – полость рта, носа, уретра, влагалище, канал шейки матки (цервикальный канал).
Главными целями микроскопии посева из полостей носа и глотки – расшифровка бактериального состава и выявление патогенного стафилокка (например, при гнойных заболеваниях), менингококка (диагностика, профилактика менингита), диагностика кандидоза (выявление грибов). Нормальная кокковая микрофлора полости носа и рта представлена: грамотрицательные диплококки – палочки Neisseria influenza, грамположительные кокки — эпидермальный стафилококк. Эти микробы являются обычными «жителями» кожных покровов и слизистых, в норме заболеваний не вызывают. Патологическая кокковая флора в мазке представлена золотистым стафилококком (Staphylococcus aureus), менингококком (Neisseria meningitis).
Золотистый стафилококк – назван за характерный вид при образовании колоний. Основная причина внутрибольничной инфекции. При профилактическом осмотре исследование показывает, что до 35% пациентов являются носителями этого вида бактерий. До 70% случаев заболеваний, сопряженных с гнойно-воспалительными изменениями, выявляют Staphylococcus aureus: кожные гнойные инфекции (импетиго, угри, фурункулез), абсцессы, флегмоны, гнойные артриты, эндокардит, пневмония, остеомиелит, менингит. Стафилококковый сепсис (заражение крови) имеет характерные особенности и часто приводит к фатальным последствиям. Если в анализе выявлен микроорганизм, то это значит, что человек предрасположен к вышеперечисленным заболеваниям. Лечение проводится курсом антибиотиков, обязательно контрольное исследование.
Менингококк – возбудитель менингита (воспаление мозговых оболочек), менингококкового сепсиса и назофарингита (воспаление полостей носа и глотки). Первые два заболевания очень опасны, связаны с высоким риском летального исхода. Вне организма человека менингококк быстро погибает. При микроскопии менингококк выглядит как сдвоенные клетки по форме напоминающий кофейные зерна, расположенные попарно вогнутой поверхностью друг к другу. Менингококк передается воздушно-капельным путем. Случаи, когда менингококк асимптомно присутствует в микрофлоре зева нередки, носитель при этом помимо риска прогрессирования инфекции у себя распространяет менингококк среди здоровых людей. Если в посеве обнаружен менингококк, то это значит, что Вам необходимо обратиться к врачу для назначения курса антибиотикотерапии. Лечить самостоятельно крайне нежелательно!
При микроскопии мазка у женщин можно определить степень бактериальной «чистоты», признаки венерических заболеваний, кандидоза. Нормальная микрофлора представлена в основном лактобактериями (грамположительные палочки) и бифидобактериями (суммарно 90-96%) — вырабатывая молочную кислоту они «закисляют» среду, препятствуя заселению патогенной флоры. Грамположительные эпидермальный стафилококк, пептострептококки, пропионобактерии, клостридии и грамотрицательные бактериоиды и превотеллы в значительно меньшем количестве выявляются при исследовании.
У мужчин так же возможно проверить наличие или отсутствие венерических заболеваний, простатита. Микробиоценоз уретры мужчин состоит в основном из эпидермального стафилококка, реже встречается коринебактерии и зеленящий стрептококк.
Роль эпидермального стафилококка состоит в вытеснении патогенной флоры продуктами жизнедеятельности. Условно патогенные микроорганизмы (протей, кишечная палочка, анаэробы, золотистый стафилококк) попадают в уретру обычно с кожных покровов и из кишечного тракта. Патологическими представителями микромира в урогенитальной сфере женщин и мужчин являются грамотрицательные диплококки (Neisseria gonorrhaeae).
Гонококк (Neisseria gonorrhaeae) – возбудитель венерического заболевания – гонореи. При окраске – грамотрицательный, выглядит как сдвоенный кокк (отсюда название диплококки). Передача гонореи происходит половым путем, возможен бытовой и вертикальный пути (от матери к ребенку). Диплококки плохо устойчивы во внешней среде. Основные симптомы у женщин обычно не выражены, однако нередко отмечаются выделения из влагалища, боли при мочеиспускании, боли в промежности, зуд, жжение.
Мужчины отмечают появление выделений из уретры, боль при мочеиспускании по ходу мочевого канала. Такое сочетание жалоб нередко и подталкивает выполнить тест. Мазок на гонококк не требует сложной подготовки: женщинами он выполняется в межменструальный период, для мужчин достаточно не мочится 3 часа перед тестом. Посев и расшифровка под микроскопом колоний выявляет типичные диплококки.
Точность диагностики при сдаче анализа на гонококки высокая. Лечение достаточно простое – курс антибиотикотерапии лекарством, выводящимся с мочой. После излечения гонореи (проводить обязательно под контролем врача!!!) через месяц назначается повторный контрольный мазок. Настойчиво рекомендуется выполнить исследование у полового партнера.
При отсутствии осложнений, гинекологический мазок при беременности берут при постановке на учет, на 30 неделе и перед родами. Целью является раннее выявление и коррекция изменений степени «чистоты» влагалища, исключение (подтверждение) наличия венерических заболеваний.
Различают 4 степени чистоты влагалища (используется не только при беременности, шкала применима у всех женщин). Расшифровка микроскопии и что значит исследование:
- 1 степень чистоты (нормоценоз) — преобладают палочки Дедерлейна (лактобациллы), незначительным содержанием другой, непатогенной флоры. Эритроциты и лейкоциты – практически отсутствуют, лечение не требуется;
- 2 степень (промежуточный тип) – лактобациллы преобладают, лейкоциты до 15 в поле зрения (во время беременности до 20 в поле зрения), лечение обычно не требуется;
- 3 степень (дисбиоз или вагиноз) — в мазке не выявлены палочки Дедерлейна, преобладают грамположительные кокки, грамотрицательные палочки, другие бактерии, необходимо лечение у гинеколога;
- 4 степень (вагинит). Молочнокислые палочки отсутствуют, в поле зрения в большом количестве обнаружены эритроциты и лейкоциты, присутствуют ключевые клетки и патогенные микроорганизмы (кокки, диплококки, анаэробы, палочки, грибы). При выявлении изменений в анализе, тем более при беременности, особенно если имеется обильная патологическая кокковая микрофлора — обязательны консультация и лечение у гинеколога! Самостоятельное лечение настоятельно не рекомендуется!
Кокковая флора зачастую является представителем нормальной флоры различных поверхностей организма. Выявление патологических представителей кокков – золотистого стафилококка, менингококка, гонококка означает, что требуется лечение под контролем врача. Выполнение мазка при беременности — важный диагностический тест для сохранения репродуктивного здоровья женщин.
Кокковая флора в мазке назначается врачом при затруднениях с определением возбудителя. Анализы сдают в платных диагностических центрах и непосредственно на приеме у лечащего врача. Целесообразно сдавать мазок на флору при хронических инфекциях горла, носа; жалобах в области гинекологии у женщин, простаты у мужчин.

Бактерии различаются по форме, строению, бывают одиночными или располагаются группами. Некоторые из них развиваются в аэробных условиях, другие даже без доступа воздуха. Чтобы узнать, какие микроорганизмы вызвали конкретное заболевание, в медицинских учреждениях берут мазки со слизистой оболочки. После окрашивания мазка и рассмотрения бактерий под микроскопом происходит дальнейшая их дифференциация. Кокки – это бактерии шаровидной формы, круглые, иногда слегка вытянутые.
В зависимости от расположения их в цепочках различают:
- диплококки – расположены парой (один из представителей — пневмококк)
- монококки
-
 тетракокки – сгруппированы вместе четыре
тетракокки – сгруппированы вместе четыре - сарцины – 8 и более клеток
- стафилококки похожи на грозди винограда
Бактерии отличаются между собой формой, размерами, характером роста на питательных средах при инкубации.
Так, гонорейная палочка имеет характерную бобовидную форму. Кандидоз сопровождается увеличением числа грибков рода Candida и лейкоцитов, являющихся признаком воспалительного процесса.
Кокки в мазке у мужчин выявляются в лабораторных условиях при исследовании мочеиспускательного канала. Бактерии являются условно-патогенными, поэтому в норме не вызывают дискомфорта и развития заболеваний. На фоне общего ослабления иммунитета поражается предстательная железа с последующим развитием бактериального простатита. Кокковая флора активизируется после травмы половых органов, при медленном заживлении. Редко причиной может стать внутрибольничная инфекция – при нарушении правил асептики и антисептики во время операций на детородных органах.
При подсчете бактерий на питательных средах существует понятие нормы и ее превышения. Так, в анализах на патогенный стафилококк обращают внимание на превышение титра 105. В норме микрофлора влагалища кислая: поэтому бактерии не развиваются.
 При небольшом увеличении кокковой флоры в мазке реакция среды меняется на нейтральную или слабокислую (рН 5,0- 7,0). О значительном превышении числа бактерий говорят при показателе 7,5. щелочная (рН на отметке 7,5). Число ацидофильных лактобактерий, или палочек Дадерлейна, значительно сокращается. Микрофлора становится грамположительной кокковой. Единичные кокки, не вызывающие клинических симптомов, считаются вариантом нормы.
При небольшом увеличении кокковой флоры в мазке реакция среды меняется на нейтральную или слабокислую (рН 5,0- 7,0). О значительном превышении числа бактерий говорят при показателе 7,5. щелочная (рН на отметке 7,5). Число ацидофильных лактобактерий, или палочек Дадерлейна, значительно сокращается. Микрофлора становится грамположительной кокковой. Единичные кокки, не вызывающие клинических симптомов, считаются вариантом нормы.
Спровоцировать увеличение числа кокков могут различные причины. Среди наиболее распространенных:
- длительный прием антибиотиков
- генитальные инфекции
- хронические заболевания
- ранняя половая жизнь
- большое количество интимных партнеров
- несоблюдение гигиенических мер
- злоупотребление препаратами оральной контрацепции
- беременность
Не стоит откладывать визит к врачу и заниматься самолечением при наличии одного или нескольких подозрительных симптомов.
Диагноз ставится на основании комплексного обследования пациента, заключающемся в сборе анамнеза, изучении истории болезни больного, жалоб, цитологического исследования. Дополнительно может быть назначена ПЦР диагностика, упрощающая дифференциацию возбудителязаболевания.
В случае обращения к ЛОР- врачу больной может и не догадываться о наличии у него дисбаланса микрофлоры слизистой носа, ротоглотки. Важно не допускать появления хронических очагов инфекции (кариес зубов, хронический тонзиллит), так как они являются идеальной средой для размножения бактерий.
Поводом внепланового визита к гинекологу или урологу должны стать:
-
 дискомфорт и боль во время полового акта
дискомфорт и боль во время полового акта - боли внизу живота
- зуд наружных половых органов
- гнойные выделения из влагалища, уретры у мужчин
- боль во время мочеиспускания
Инфекция может бытьтрой и хронической, в последнем случае симптомы менее выражены. При визуальном осмотре врач видит гиперемию слизистой, характерные выделения.
Скрыто протекающую форму заболевания подтвердит мазок на кокковую флору. Слизь, содержащая небольшое количество кокковых клеток, является признаком кольпита или дисбактериоза.
При стойком увеличении бактерий во влагалищном секрете, помимо выраженных клинических симптомов это негативно отражается на состоянии репродуктивной системы женщин в целом. Избыточное количество кокков в мазке приводит к следующим последствиям:
- Постепенно снижается и полностью прекращается выработка эстрогена.
- Баланс микрофлоры нарушается, реакция среды становится щелочной.
- Отсутствие эстрогена влечет за собой бесплодие, выкидыши.
-
 Нарушается регулярность менструального цикла.
Нарушается регулярность менструального цикла. - Присутствие хронического очага инфекции вызывает общее ослабление иммунитета.
Без лечения развиваются такие серьезные заболевания, как эндометриоз, эрозия шейки матки. У беременных инфицирование может стать причиной выкидыша, кровотечения, отслойки плаценты, наступления преждевременных родов. В утробе может заразиться и ребенок. С целью профилактики гинеколог дважды берет мазок на флору во время беременности у женщин.
Лечение назначает врач, оно будет отличаться в зависимости от причины, вызвавшей заболевание. Своевременное обращение в медицинский центр предотвратит возникновение осложнений, опасных для жизни.
Терапия заключается в приеме антибиотиков внутрь, использования противомикробных препаратов в форме вагинальных и ректальных свечей, спринцевании растворами антисептиков. Для восстановления нормальной микрофлоры назначают пробиотики, в тяжелых случаях врач дополнительно прописывает имуномодуляторы. Курс лечения составляет от 10-14 дней.
После устранения патогенной микрофлоры рекомендуется спринцевание на основе лекарственных трав противовоспалительного действия: календулы, ромашки аптечной. Лечение неспецифического кольпита у женщин заключается в коррекции гормонального фона. Часто заболевание возникает в разгар климакса из-за снижения уровня эстрагена. Женщинам в репродуктивном возрасте рекомендованы гормональные контрацептивы.
При обнаружении кокковой инфекции у женщин необходимо обследовать обоих партнеров.
Как лечиться беременным
Кокковая флора при беременности – опасное состояние, которое может привести не только к воспалению органов репродуктивной системы, но и навредить плоду при отсутствии лечения. Безопасную терапию для мамы и малыша назначает врач, учитывая побочные эффекты лекарственных препаратов. Для точной постановки диагноза он использует современные методы диагностики заболеваний:
- ПЦР для обнаружения цитомегаловируса в крови беременной
- ПИФ, чтобы уточнить возможное наличие инфекционного заболевания (хламидиоз, микоплазмоз)
Причина возникновения дисбаланса микрофлоры у беременных заключается в гормональной перестройке, снижении иммунитета, стрессовый фактор.
Не стоит затягивать визит к врачу при появлении жалоб, связанных с половыми органами и уретрой. Наиболее яркие симптомы, сигнализирующие о том, что присоединилась бактериальная инфекция:
- чувство жжения в канале
- боль во время опорожнения мочевого пузыря
- гнойные выделения из уретры
- отек и гиперемия наружных половых органов
Чувство жжения во время мочеиспускания объясняется болевыми ощущениями при прохождении жидкости по воспаленным тканям пораженных участков уретры.
Для гонореи характерны серо-зеленые мутные выделения, иногда с примесью крови, с характерным запахом.
Энтерококки и стафилококки вызывают значительный отек тканей мочеиспускательного канала и мошонки. Это затрудняет процесс опорожнения мочевого пузыря.
Взятие мазка из уретры у мужчин имеет ряд особенностей:
- Необходимо отказаться от половых контактов перед процедурой не менее, чем на пять дней.
- Не принимать медикаменты, способствующие затруднению дифференциации бактерий. Особенно это касается антибактериальной терапии сопутствующих заболеваний, если таковые имеются.
- Тщательная гигиена накануне обследования.
Несоблюдение требований врача приведет к недостоверным результатам обследования. После взятия мазка микроорганизмы дифференцируются путем окраски в анаэробных условиях и рассматриваются под микроскопом после окрашивания специальными препаратами.
Для успешного лечения кокковой инфекции у женщин и мужчин перед назначением антибактериальной терапии врачи проводят тест на чувствительность выявленных микроорганизмов. Процедура длится 24 часа. Курс терапии составляет не менее 7 дней, в зависимости от выбора препарата.Одновременно назначают нестероидные противовоспалительные препараты для уменьшения болевых ощущений и снятия отечности тканей.
Особенность методов борьбы с кокковой инфекцией у беременных заключается в соблюдении интимной гигиены, возможно применение свечек с лактобактериями для нормализации микрофлоры. Не менее эффективными являются сидячие ванночки с лекарственными травами. Антибактериальная терапия назначается только в крайних случаях, если ожидаемый эффект превышает риск осложнений для здоровья плода и матери.
Кокки в детском возрасте обнаруживают чаще у девочек из-за несформировавшейся микрофлоры влагалища. Факторами риска являются несбалансированное питание, чрезмерные физические нагрузки, недостаточная гигиена.
Лечение инфекции у ребенка заключается в подмывании настоями трав, приеме лактобактерий внутрь. При значительном количестве патогенных бактерий, врач назначит дополнительные обследования для определения возбудителя заболевания. Чаще всего используются антибиотики тетрациклинового ряда, макролиды, фторхинолы. Кокки в мазке в незначительном количестве не лечат, но требуют регулярного контроля состава флоры.
Залогом нормальной микрофлоры показателей здоровья являются здоровый образ жизни, минимизация стрессовых ситуаций, соблюдение интимной гигиены. Посещение врача-гинеколога должно быть регулярным не менее 1 раза в год, а после 35 – 1 раз в полгода с обязательным онкообследованием. Для предотвращения развития патогенной флоры необходимо придерживаться следующих правил:
- строго соблюдать личную гигиену тела
- не злоупотреблять употреблением алкогольных напитков
- избегать стрессов
- питание должно быть сбалансированным
Не допускайте хронических очагов инфекций, своевременно обращайтесь за медицинской помощью.
Вы можете оставить свои отзывы о лечении кокковой флоры и не только, в комментариях к статье, они будут полезны другим пользователям сайта!
Владимир Алексеевич
Столкнувшись с проблемой, долго мучался и не решался идти к врачу. Испробовав все средства народной медицины и советы друзей, все же пришел в клинику на прием. Через неделю приема антибиотиков почувствовал значительное облегчение. Мой совет: не затягивайте с посещением врача, себе дороже.
Анна
Периодически возникает кандидоз: все профилактические меры соблюдаю. Мазок на микрофлору показал превышение грибов и кокков. После лечения, назначенного врачом, все симптомы ушли. Теперь, чтобы избежать рецидива, соблюдаю все рекомендации гинеколога.
Стрептококковая инфекция у детей
Бактериальные инфекции у малышей достаточно часто вызывают различные микробы кокковой флоры. Одним из самых распространенных представителей этого семейства является стрептококк.
Что следует знать о проблемах стрептококковой инфекции родителям расскажет эта статья.
Одни из представителей семейств кокков — стрептококки. Это достаточно объемный вид, включающий в себя огромное множество самых различных представителей. Данные микроорганизмы способны вызывать инфекционные патологии как у новорожденных, так и у деток более старшего возраста.
Распространенность стрептококковых инфекций в детской популяции достаточно высокая. Эти микроорганизмы достаточно хорошо сохраняются в неблагоприятных условиях внешней среды. Такая особенность обусловлена их клеточным строением. Во время нахождения во внешней среде они сохраняют свою жизнеспособность, даже не образуя капсульных форм.
Губительным действием на данные микробы обладает воздействие инсоляции, некоторых дезинфицирующих средств, а также антибактериальных препаратов.
Некоторые виды стрептококков являются представителями здоровой микрофлоры человеческого организма. Такие микроорганизмы также называются условно-патогенными. К развитию заболевания в этом случае приводит их активное размножение при снижении иммунитета в результате воздействия различных факторов.
Наиболее часто у детей данному состоянию способствует сильное переохлаждение или обострения хронических болезней внутренних органов.
Распространенность стрептококковыми инфекциями среди малышей достаточно высокая. В государствах с умеренно-континентальным климатом инфекции, вызываемые различными видами стрептококков, встречаются у десяти малышей из сотни.
Обнаружить данные микроорганизмы у человека можно в самых разных органах. Они живут на кожных покровах, слизистых оболочках ротовой полости, в желудочно-кишечном тракте, а также на эпителиальной выстилке дыхательных путей. Доктор Комаровский, например, считает, что данные микроорганизмы составляют важную составляющую нормальной микрофлоры детского организма.
Научные исследования, которые направлены на изучение морфофункциональных свойств и механизма активного действия на человеческий организм данных микробов, начали проводиться уже с конца XIX века. В настоящее время исследователи обнаружили уже более двадцати различных видов стрептококков, которые существуют во внешней среде.
Не все из них способны вызывать инфекционные заболевания у малышей. Только те виды, которые обладают выраженными факторами патогенности (способностью вызывать болезнь) могут способствовать появлению у малыша неблагоприятных симптомов заболевания.
Стрептококки бывают различных групп и видов. Это деление проводится с учетом особенности их морфологического строения. Самыми часто встречающимися представителями данного класса микробов, которые способствуют развитию инфекционных патологий у малышей, являются стрептококки группы А. Попадая в ослабленный детский организм, эти микробы способны вызывать различные поражения внутренних органов.
Стрептококки группы В также приводят к развитию различных инфекционных болезней у малышей. Довольно часто эти микроорганизмы приводят к развитию бактериального сепсиса или воспаления легких.
По статистике, данные заболевания чаще возникают у новорожденных малышей. В группе высокого риска находятся недоношенные детки, а также малыши, имеющие врожденные аномалии и дефекты строения внутренних органов.
Болезнетворные стрептококки имеют опасное свойство — способность оказывать разрушающее действие на красные кровяные клетки крови (эритроциты). По степени выраженности данного признака все микроорганизмы делятся на несколько основных групп:
- Альфа-гемолитические. Способствуют частичной гибели эритроцитов — гемолизу.
- Бета-гемолитические. Приводят, в основном, к полной или массивной гибели эритроцитов в кровяном русле.
- Гамма-гемолитические. Имеют минимум повреждающего действия в отношении эритроцитов. Практически не приводят к развитию гемолиза.
Многие стрептококки являются представителями нормальной флоры желудочно-кишечного тракта. Одним из таких микроорганизмов является стрептококк вириданс. Эти условно-патогенные микробы также достаточно распространены в мочевыводящих путях и бронхиальном дереве.
Ученые установили, что данные микроорганизмы в большом количестве встречаются у девочек в области половых органов. К развитию заболевания может привести сильное снижение иммунитета, способствующее изменению нормального биоценоза.
Зеленящие стрептококки достаточно широко представлены в ротовой полости. Этот класс микроорганизмов включает в себя много различных представителей. Стрептококк митис часто становится виновником возникновения кариеса и других воспалительных заболеваний зубов.
Данные микроорганизмы имеют способность к быстрому размножению и достаточно хорошо чувствуют себя в костной зубной ткани, способствуя развитию в ней острого или хронического воспаления.
Самыми часто встречаемыми видами стрептококков, которые наиболее распространены в детской популяции, считаются пиогенные микроорганизмы. Они также называются гемолитическими группы А.
Стрептококк пиогенес способен вызывать достаточно огромное многообразие различных бактериальных патологий, которые сопровождаются нарушением работы большинства внутренних органов. Распространенность данных микроорганизмов в популяции очень высокая.
Инфицироваться стрептококками можно разными способами. Самый частый способ заражения — это аутоинфицирование.
В этом случае происходит чрезмерный рост и размножение имеющихся условно-патогенных колоний. Это происходит, как правило, в результате воздействия различных причинных факторов, приводящих к ослаблению местного иммунитета. Самая частая причина у детей — сильное переохлаждение.
При тяжелом течении микроорганизмы могут попасть в разные внутренние органы, приводя к системному распространению воспалительного процесса. К развитию самозаражения приводят и другие ситуации:
- Удаление зуба или неправильно проведенная терапия пульпита;
- Последствия удаления миндалин и аденоидных разрастаний;
- Проведенная катетеризация мочевого пузыря с лечебной или диагностической целью;
- Осложнения бактериального фарингита и заболеваний придаточных пазух носа.
В ряде случаев малыш может заразиться извне. Это происходит при контакте с больным человеком или носителем инфекции. Такой вариант заражения возможен в основном у сильно ослабленных малышей. Как правило, это детки, имеющие тяжелые сопутствующие патологии внутренних органов, растущие новообразования, выраженные иммунодефицитные состояния, а также осложненные заболевания эндокринной системы.
Некоторые виды стрептококков отлично попадают на слизистые оболочки верхних дыхательных путей воздушно-капельным способом. Эти мельчайшие бактерии содержатся в слюне больного человека или носителя инфекции в огромном количестве. Заразиться в этом случае можно при разговоре или находясь рядом с чихающим и кашляющим заболевшим ребенком. Скорость распространения инфекции в этом случае достаточно высокая.
Нарушение правил личной гигиены способствует так называемым «семейным» вспышкам инфекции. Самый частый способ заражения в этом случае — пользование общими полотенцами, зубными щетками или мочалками. Родителям следует всегда помнить, что у малыша должны быть свои личные вещи, которые ни в коем случае нельзя применять взрослым.
Полотенца, которыми пользуется ребенок в повседневной жизни, обязательно следует регулярно стирать в горячей воде и проглаживать утюгом с обеих сторон.
Стрептококковая флора отлично сохраняется и размножается в различных продуктах питания. Наиболее любимой питательной средой для микроорганизмов являются кисломолочная продукция, мясо птицы, различные компоты и морсы.
Нарушение правил хранения таких продуктов и использование их с истекшим сроком годности провоцирует у малыша инфицирование огромным количеством болезнетворных микробов. В этом случае, как правило, у ребенка появляются различные формы поражений органов желудочно-кишечного тракта.
Внутриутробный способ инфицирования разными группами стрептококков также возможен. Нужно отметить, что встречается он довольно нечасто. Более частым источником инфекции в этом случае становится стрептококк группы В. Американские ученые утверждают, что при внутриутробном инфицировании малыша данными микроорганизмами риск развития бактериальной пневмонии и септического состояния возрастает многократно.
В США при обнаружении микробов даже на 36 недели беременности у беременных женщин — им проводится соответствующее лечение. В нашей стране такая практика не применяется.
В европейских государствах всем беременным женщинам во время беременности обязательно проводятся анализы и мазки из влагалища на определение патогенной стрептококковой флоры.
Огромное многообразие представителей стрептококковой флоры способствуют развитию у малышей самых разнообразных клинических признаков. Степень их выраженности может быть разной и зависит от многих причин.
Обычно тяжелое течение инфекционных патологий возникает у новорожденных и малышей первых месяцев жизни. Такая особенность обусловлена тем, что иммунная система грудничков работает еще не так эффективно, как взрослых.
Инкубационный период стрептококковых инфекций достаточно варьирует. В некоторых случаях первые неблагоприятные симптомы появляются уже через несколько часов после попадания в детский организм большого количества возбудителей болезни. В других же ситуациях болезнь развивается только по истечении 3-4 дней.
У малышей, имеющих выраженные признаки иммунодефицита, клинические симптомы появятся несколько раньше и могут быть выражены достаточно сильно.
Весьма часто стрептококковая инфекция у детей проявляется множественными поражениями дыхательных путей.
Выраженное покраснение во рту и яркая гиперемия небных дужек свидетельствуют о наличии бактериального фарингита. Это состояние сопровождается также появлением болезненности в горле при глотании. Общее самочувствие ребенка существенно нарушается. У ребенка снижается аппетит, и нарушается сон.
Стрептококковый ринит — одна из самых часто встречающихся детских патологий. Это патологическое состояние характеризуется развитием у ребенка насморка с обильным отделяемым. Носовое дыхание при этом существенно нарушается. Длительность насморка обычно составляет 7-14 дней. Отсутствие назначенного лечения обычно приводит к распространению инфекционного процесса из носа в рядом расположенные органы.
Острый тонзиллит, развившийся в результате активного размножения стрептококковой флоры, сопровождается появлением целого комплекса неблагоприятных симптомов у ребенка. У заболевшего малыша в зеве на воспаленных миндалинах появляется зеленоватый или серый налет. При попытке снять его с помощью шпателя — может появиться повышенная кровоточивость.
Острый стрептококковый тонзиллит или ангина обычно сопровождается высоким повышением температуры тела у ребенка и выраженными симптомами интоксикации.
Кожные проявления также достаточно часто возникают при инфицировании различными видами стрептококков. Стрептококковый дерматит проявляется появлением на коже различных высыпаний, которые выглядят как ярко-красные пятнышки или пузырьки на коже, наполненные внутри серозным или кровянистым содержимым. В некоторых случаях кожные высыпания появляются на лице, шее.
Импетиго — это довольно распространенная форма болезни, которая может быть вызвана различными патогенными видами стрептококковой флоры. Характеризуется данная патология появлением на коже различных гнойных высыпаний.
Часто к развитию этого заболевания приводит одновременное заражение стрептококками и стафилококками. Виновниками данной болезни в большинстве случаев становятся представители пиогенной группы стрептококковой флоры.
Воспалительные патологии среднего уха обычно проявляются появлением у ребенка симптомов отита. Эта патология сопровождается умеренным снижением слуха, появлением «треска» или «шуршания» во время разговора в ушах у заболевшего малыша.
Температура тела при тяжелом течении стрептококкового отита обычно повышается доградусов. Ребенок чувствует себя плохо, у него появляются трудности с засыпанием и продолжительностью ночного отдыха.
В некоторых случаях стрептококки попадают в различные лимфатические узлы, способствуя развитию в них сильного воспаления. В конечном итоге это способствует развитию лимфоаденопатии.
В воспалительный процесс могут вовлекаться самые разные группы лимфоузлов. Они значительно увеличиваются в размерах, становятся доступными для проведения пальпации. Кожные покровы над пораженными лимфоузлами обычно становятся красными и горячими на ощупь.
Воспалительные патологии мочевыводящей системы и половых органов довольно часто возникают по причине заражения патогенными видами стрептококков. Более подвержены этим патологиям девочки. Это объясняется тем, что у малышек довольно короткая по размеру уретра, а также непосредственной близостью наружных половых органов к мочевыводящим путям.
Выраженное снижение местного иммунитета также способствует активизации роста условно-патогенных колоний стрептококков, которые являются представителями местной флоры.
Детские гинекологи считают, что подавляющей причиной, приводящей к развитию кольпитов и других патологий половых органов у девочек, является выраженный дисбактериоз влагалища. Проявляются такие патологии, как правило, внезапно развившимся зудом, который может быть довольно нестерпимым.
У девочек может нарушаться мочеиспускание, появляться рези или болезненность во время выделения мочи. В мочевом осадке обнаруживается большое количество лейкоцитов, а в некоторых случаях могут появляться и эритроциты.
Детские врачи считают, что не стоит «проводить» лечение анализов, а нужно ориентироваться по исходному самочувствию малыша. Если у ребенка присутствуют неблагоприятные симптомы инфекционных заболеваний, то в этом случае ему назначается комплексная терапия, направленная на устранение всех клинических признаков болезни.
Для выявления степени имеющихся отклонений используется проведение различных лабораторных тестов. Они помогают определить границы нормы, а также установить патологию.
Обнаружить стрептококков можно в различных биологических жидкостях и материале: в крови, в моче, в мазке из зева и носоглотки, кале. Точностью проведения исследования во многих случаях зависит от того, насколько качественно был собран материал.
При стрептококковых поражениях мочевыводящих путей и почек у грудничка очень легко определить возбудителей инфекции в моче.
Существуют методы экспресс-диагностики. Они применяются для быстрого установления причины инфекционного заболевания. Данные лабораторные тесты позволяют получить результат уже через ½ часа.
Это исследование ни в коем случае не должно стать решающим при установлении диагноза. Положительный результат может свидетельствовать только о носительстве. Встречаются также и ложноположительные тесты, которые требуют проведения тщательного контроля.
При наличии ревматологических осложнений заболеваний проводятся различные тесты на определение специфических маркеров этих патологий.
Концентрация белковых антител к стрептококковой флоре при гломерулонефрите возрастает обычно в несколько раз и сохраняется на протяжении практически всего периода развития заболевания. Определяются эти вещества с помощью проведения специфической реакции нейтрализации.
Проведением диагностики занимаются врачи самых различных специальностей. Стрептококковыми отитами и назофарингитами занимаются детские отоларингологи. Инфекционные патологии органов желудочно-кишечного тракта лечат гастроэнтерологи. Кожные высыпания находятся в компетенции дерматологов. Диагностику и лечение локальных гнойных абсцессов проводят детские или гнойные хирурги.
Стрептококковая инфекция не является безобидной. Диагностика, проведенная не в полном объеме, или неправильно подобранное лечение приводят к развитию у заболевшего малыша различных опасных осложнений и отдаленных последствий болезни. Как правило, течение этих патологий достаточно тяжелое. В большинстве случаев лечение проводится только в условиях стационара.
Воспаление легочной ткани или пневмония — достаточно частое осложнение, возникающее, как правило, в результате стрептококкового бронхита.
Характеризуется данная патология развитием сильного нагноения в легких. Протекает это заболевание достаточно тяжело. Температура тела у заболевшего ребенка поднимается доградусов. Малыш не может полноценно дышать, со временем у крохи появляются симптомы дыхательной недостаточности.
Септическое состояние — это массивное распространение микроорганизмов по всему организму. При неоказании лечения данное состояние приводит к летальному исходу. Лечение проводится только в условиях отделения интенсивной терапии и реанимации.
Для устранения неблагоприятных симптомов болезни ребенку вводятся большие концентрации антибактериальных препаратов и физиологических растворов, необходимых для улучшения микроциркуляции жизненно важных внутренних органов.
Менингит — это тяжелое осложнение стрептококковой инфекции. Протекает эта патология с поражением головного мозга. Характеризуется распространением гноя между мозговых оболочек.
Менингит, вызванный стрептококками, протекает с развитием множества тяжелых симптомов. К ним относятся: сильная мучительная головная боль, выраженная слабость, повышение температуры доградусов, полная потеря аппетита. Для лечения данного состояния требуется проведение массивной антибиотикотерапии.
Некоторые виды стрептококков группы А вызывают острые тонзиллиты, которые при неблагоприятном течении могут переходить в опасные ревматологические заболевания. Эти патологические состояния опасны развитием пороков сердца, которые проявляются формированием в дальнейшем у ребенка симптомов сердечной недостаточности.
Лечением данных состояний у малышей занимаются детские ревматологи совместно с кардиологами.
Терапия стрептококковой инфекции проводится с учетом основной локализации воспалительного процесса. Основа лечения — назначение антибактериальных препаратов. Эти средства назначаются на курсовой прием.
На 3-4 день с первого приема антибиотика обязательно проводится лабораторный контроль эффективности назначенной терапии. Для этого выполняется общий анализ крови. В этом лабораторном тесте должны уменьшиться лейкоциты и СОЭ.
Длительность курса антибактериального лечения зависит от степени тяжести инфекционной патологии. В среднем, терапия стрептококковых патологий проводится в течениедней. В некоторых случаях длительность лечения может быть больше.
Кратность приема лекарственных средств, а также дозировку назначаемого антибиотика проводит лечащий врач с учетом возраста и веса заболевшего ребенка. Губительным действием на стрептококки обладают препараты пенициллинового ряда.
Современные средства, содержащие в своем составе клавулановую кислоту, вызывают меньше возможных побочных действий повреждения желудка и кишечника во время применения препарата.
Если при проведении первого контроля эффективности антибактериальный препарат не оказал положительного эффекта, то его отменяют и заменяют на другой.
Также губительным действием на различные стрептококки обладают цефалоспорины. Они оказывают свое действие как на растущие колонии, так и на уже существующие. Обычно эти средства назначаются парентерально. Превышение курсовой и суточной дозы может привести к усилению побочных действий.
Симптоматическое лечение также играет важную роль в терапии стрептококковой инфекции. Для уменьшения симптомов интоксикации применяются различные противовоспалительные препараты.
Помогает нормализовать высокую температуру тела прием жаропонижающих препаратов. Наиболее часто в детской практике используются средства на основе парацетамола и ибупрофена.
Иммуностимулирующая терапия интерферонами носит вспомогательное значение и применяется при комбинированном инфицировании стрептококками и различными вирусами.
Соблюдение правил личной гигиены необходимо для защиты организма от различных инфекционных заболеваний.
Во время массовых вспышек стрептококковой инфекции в образовательных учреждениях может вводиться экстренная мера профилактики — карантин.
Семейные случаи заражения поможет предотвратить только тщательное выполнение всех гигиенических принципов. Пользоваться чужими полотенцами, а также средствами личной гигиены нельзя.
Для выявления носителей некоторых форм стрептококковой инфекции требуется обязательный медицинский контроль за состоянием здоровья малышей. Все температурящие детки, посещающие образовательные учреждения, обязательно должны проводить острый период заболевания дома.
Посещать школу или детский сад в это время не следует, так как такие посещения могут привести к массивным вспышкам инфекционных патологий.
Прививки малышам от стрептококковой инфекции не проводятся. Предотвратить заболевание поможет лишь соблюдение гигиенических правил и санитарно-гигиенического режима.
О том, какие заболевания вызывает стрептококк, смотрите в следующем видео.
Все права защищены, 14+
Копирование материалов сайта возможно только в случае установки активной ссылки на наш сайт.
Источник: в мазке на флору обнаружены кокки в большой концентрации, следует немедленно начинать соответствующее диагнозу лечение. Инфекции, вызываемые активным размножением этих организмов, могут привести к развитию серьезных заболеваний и раковых опухолей.
- Длительное использование антибиотиков без назначения врача и приема лекарственных препаратов для защиты микрофлоры.
- Недостаточная или неправильная гигиена.
- Незащищенные сексуальные контакты.
- Беспорядочная половая жизнь.
- Частые спринцевания.
- Ношение неудобного белья или изделий из синтетических материалов.
- Раннее начало половой жизни.
- Использование недезинфицированных предметов или грязных рук для мастурбации.
- Оральный и анальный секс с больным партнером.
- увеличение количества слизистых выделений;
- повышение вязкости и густоты выделений;
- изменение цвета слизи с прозрачного на белый или желтый;
- присутствие резкого неприятного запаха;
- зуд или жжение, постоянное чувство дискомфорта.
Как происходит размножение кокков?
В нормальной микрофлоре присутствуют:
- небольшое количество пептострептококков;
- ацидофильные лактобактерии;
- бифидумбактерии.
При нарушении баланса происходит защелачивание слизистых оболочек и тканей. К лакто- и бифидумбактериям присоединяются грамположительные кокки и в мазке обнаруживается повышенное содержание пептострептококков в клеточной структуре. Постепенно ацидофильные лактобактерии погибают, среда в слизистых становится нейтральной или слабокислой. Это приводит к размножению бактерий и воспалительным процессам различного характера.
Кокки в мазке – норма и отклонения
В норме анализ должен показать большое содержание лактобактерий и палочек Додерлейна – 95%. Кокки и лейкоциты в мазке должны составлять не более 5% или встречаться единично в поле зрения. Также в небольшом количестве обнаруживаются эпителиальные клетки. Реакция среды – кислая, показатель рh не превышает значение 4,5.
Сплошь кокки в мазке свидетельствуют о протекании воспалительного процесса и наличии болезнетворных организмов. При этом обнаруживается повышенное содержание лейкоцитов и большое количество клеток эпителия. Реакция среды может быть трех видов:
- Нейтральная, значение ph до 5,0.
- Слабокислая, значение ph до 7,0.
- Щелочная, значение ph достигает 7,5.
Кокки в мазке из носа и зева
Слизистые оболочки носоглотки также постоянно подвергаются бактериальным инфекциям. При длительном и тяжелом течении воспалительных заболеваний верхних дыхательных путей назначается мазок на флору из зева или носа. Обнаружение кокковых инфекций свидетельствует о необходимости приема антибактериальных препаратов (антибиотиков) и проведения обеззараживающих физиотерапевтических процедур (кварцевание, ингаляции, полоскания).
Полная расшифровка анализа мазка на флору и кокки может быть произведена только лечащим врачом. Показатели нормы хоть и являются общепринятым стандартом, каждый организм сугубо индивидуален и превышение определенного установленного количества кокков не всегда означает наличие инфекции или венерических заболеваний. При установлении диагноза учитывается количество других составляющих микрофлоры, их соотношение и определяются оптимальные значения кислотно-щелочного баланса.
Копирование информации разрешено только с прямой и индексируемой ссылкой на первоисточник
Источник: заболевания полости носа – огромная проблема для детей. Бывает, что мамочки со своими отпрысками длительно и совершенно неэффективно лечатся от хронического ринита. Они испытывают на себе кучу разнообразных капель, консультируются со множеством всевозможных специалистов, однако сделать окончательное заключение подчас бывает очень сложно. Ведь клиническую картину следует воспринимать комплексно, а не только с позиции ЛОРа, аллерголога или даже невролога. Обычно диагноз «ринит» выставляется исключительно клинически – то есть, на основании жалоб и осмотра врачом. Между тем, у ринита есть множество разновидностей, лечение которых должно осуществляться дифференцированно . На сегодняшний день есть возможность выяснить, что же послужило причиной длительного воспаления в носу. Расшифровка риноцитограммы у детей значительно облегчает постановку верного диагноза и помогает назначить эффективное лечение.
Расшифровка риноцитограммы у детей проводится под микроскопом. Материалом для исследования служит мазок из носа (со слизистой оболочки). Забор материала происходит абсолютно безболезненно, кроме того, метод не имеет противопоказаний.
После нанесения материала на предметное стекло и специальной окраски врач-лаборант изучает под микроскопом клеточный состав носовой слизи. В норме основными клетками при расшифровке детской риноцитограммы являются нейтрофилы (65-70%), остальные клетки представлены в значительно меньшем количестве: эозинофилы (0-5%), лимфоциты (0-5%), моноциты (0-1%), базофилы и эритроциты отсутствуют. Помимо основных клеток, в риноцитограмме присутствуют ядра клеток, дифференцировать которые не удается (в среднем, 5-10%), и фрагменты эпителия, покрывающего изнутри носовые ходы: реснитчатые клетки – 0-1%, плоские клетки – 0-10%. Умеренное количество бактерий (в основном кокковой флоры) и слизи также является совершенно нормальной находкой при расшифровке риноцитограммы у детей.
Помните, что даже если расшифровка риноцитограммы у детей имеет некоторые отклонения от нормы, это еще не окончательный диагноз. Выявить заболевание можно только комплексным методом: оценивая жалобы, данные осмотра и других методов исследования (результаты посева, аллергических проб, ПЦР-диагностики).
При остром рините, вызванном бактериями, в мазках обнаруживают большое количество слизи и разнообразной бактериальной флоры, увеличено содержание нейтрофилов и клеток плоского эпителия.
При вирусном характере острого воспаления бактерии обнаруживают редко, нейтрофилы снижены, зато происходит увеличение количества лимфоцитов – клеток-защитников от вирусов. Значительно увеличивается количество слущенных эпителиальных клеток – как плоских, так и реснитчатых. Впрочем, такие же изменения могут наблюдаться и при грибковой инфекции.
При длительно протекающем хроническом рините расшифровка риноцитограммы у детей приобретает следующие значения: нейтрофилы повышены (до 75%), но не так сильно, как при остром рините (до 85%), идет значительное повышение количества ядер недифференцированных клеток (до 25%). Это можно объяснить длительным воспалением, приводящим к изменениям структуры клеток, в результате чего их не удается распознать.
Наверняка говорить об аллергическом характере ринита можно только в том случае, если абсолютное большинство клеток в мазке представлены эозинофилами (обычно от 11 до 75%). Базофилы в этом случае будут также на верхней границе нормы, увеличивается содержание плоского эпителия, зато бактериальные клетки обычно не обнаруживаются или обнаруживаются в незначительных количествах. Следует упомянуть, что если при явной эозинофилии в риноцитограмме аллергические пробы оказываются отрицательными, следует подумать о неаллергическом эозинофильном рините.
Диагностика вазомоторного ринита довольно сложна. Обычно заболевание подтверждается только при исключении прочих причин ринита. Ведение маленьких пациентов осуществляет ЛОР-врач совместно с неврологом. В риноцитограмме помимо увеличения содержания клеток плоского эпителия, никаких других типичных признаков обнаружить не удается.
Очевидно, что расшифровка риноцитограммы у детей – довольно сложное занятие. Этим должен заниматься только грамотный специалист. Помните, что нельзя «лечить анализы». Даже если данные говорят в пользу аллергического характера воспаления, никогда нельзя исключить грибковое поражение или банальные глисты.
При назначении лечения о его эффективности также можно судить по показаниям риноцитограммы . С целью контроля терапии она выполняется дважды: в начале и конце лечения. Как правило, промежуток между исследованиями составляет около 2-х недель.
При всей неоднозначности и кропотливости метода он часто дает хорошую помощь в постановке верного диагноза в тех случаях, когда долго не удавалось этого сделать, поэтому считается методом выбора в диагностике затяжных и трудно поддающихся лечению ринитов у детей.
Здравствуйте, что означает ринограмма моего ребенка
2 Эпителий мерцательный —
3 Лейкоциты — 2-3
4 Лейкоциты (нейтрофилы) 55 %
5 Лейкоциты (эозинофилы) 0 %
6 Лейкоциты (эозинoфилы) не обнаружено
7 Лейкоциты (лимфоциты) 45 %
8 Флора (бактерии) скудная, смешанная
Здравствуйте. Помогите,пожалуйста, расшифровать риноцитограмму ребенка 8 лет
Здравствуйте,помогите расшифровать риноцитограмму моего ребенка -2 года и 3 месяца.
2 Эпителий мерцательный -нет
3 Бокаловидные клетки — нет
4 нейтрофилы- 1-2
5 эозинофилы- нет
11 Дрожжевые грибы- не обнаружены
Помогите расшифровать мазок слизи из носа на риноцитологию . Ребёнку 8 лет э/42, п/4, с/45, л/10. За ранее вам спасибо.
Здравствуйте, объясните пожалуйста анализ ребёнка 7 лет. Эпителиипз/р, лейкоциты-8-10пз/р, флора-кокки и слизь-++.
Убедитесь, что вы вводите (*) необходимую информацию, где нужно
Популярные материалы
Самый простой рецепт шарлотки с яблоками.
Лечение простуды при грудном вскармливании.
Можно ли новорожденному спать на животе?
Самая эффективная монодиета.
Крошатся зубы при беременности.
Шкала Апгар для новорожденных.
Беременность
Беременность в холодное время года
Когда можно принимать душ после кесарева?
О детях
Когда начинают выпадать молочные зубы?
Препараты для лечения стоматита у детей.
Мамам
Исправление прикуса элайнерами.
Как приготовить имбирный чай в домашних условиях.
Все права защищены © chudomamochka. Материалы размещенные на сайте носят исключительно ознакомительный характер.
Источник: вас воспалительный процесс идет, может быть аллергического характера.
аллергия иногда есть у ребёнка на какие то продукты-какие опять таки тудно сказать
- не показывать мое имя (анонимный ответ)
- следить за ответами на этот вопрос)
Сейчас читают!
Благотворительность!
©KidStaff — легко покупать, удобно продавать!
Дать совет, поделиться, рассказать
Использование данного веб-сайта, означает принятие его Условий пользования.
Источник: флора в мазке назначается врачом при затруднениях с определением возбудителя. Анализы сдают в платных диагностических центрах и непосредственно на приеме у лечащего врача. Целесообразно сдавать мазок на флору при хронических инфекциях горла, носа; жалобах в области гинекологии у женщин, простаты у мужчин.
Бактерии различаются по форме, строению, бывают одиночными или располагаются группами. Некоторые из них развиваются в аэробных условиях, другие даже без доступа воздуха.
Чтобы узнать, какие микроорганизмы вызвали конкретное заболевание, в медицинских учреждениях берут мазки со слизистой оболочки. После окрашивания мазка и рассмотрения бактерий под микроскопом происходит дальнейшая их дифференциация.
Кокки – это бактерии шаровидной формы, круглые, иногда слегка вытянутые.
В зависимости от расположения их в цепочках различают:
- диплококки – расположены парой (один из представителей — пневмококк)
- монококки
- тетракокки – сгруппированы вместе четыре
- сарцины – 8 и более клеток
- стафилококки похожи на грозди винограда
Бактерии отличаются между собой формой, размерами, характером роста на питательных средах при инкубации.
Так, гонорейная палочка имеет характерную бобовидную форму. Кандидоз сопровождается увеличением числа грибков рода Candida и лейкоцитов, являющихся признаком воспалительного процесса.
Кокки в мазке у мужчин выявляются в лабораторных условиях при исследовании мочеиспускательного канала. Бактерии являются условно-патогенными, поэтому в норме не вызывают дискомфорта и развития заболеваний. На фоне общего ослабления иммунитета поражается предстательная железа с последующим развитием бактериального простатита.
Кокковая флора активизируется после травмы половых органов, при медленном заживлении. Редко причиной может стать внутрибольничная инфекция – при нарушении правил асептики и антисептики во время операций на детородных органах.
Норма и отклонения от показателей
При подсчете бактерий на питательных средах существует понятие нормы и ее превышения. Так, в анализах на патогенный стафилококк обращают внимание на превышение титра 105.
В норме микрофлора влагалища кислая: поэтому бактерии не развиваются.
При небольшом увеличении кокковой флоры в мазке реакция среды меняется на нейтральную или слабокислую (рН 5,0- 7,0). О значительном превышении числа бактерий говорят при показателе 7,5. щелочная (рН на отметке 7,5). Число ацидофильных лактобактерий, или палочек Дадерлейна, значительно сокращается. Микрофлора становится грамположительной кокковой.
Единичные кокки, не вызывающие клинических симптомов, считаются вариантом нормы.
Спровоцировать увеличение числа кокков могут различные причины. Среди наиболее распространенных:
- длительный прием антибиотиков
- генитальные инфекции
- хронические заболевания
- ранняя половая жизнь
- большое количество интимных партнеров
- несоблюдение гигиенических мер
- злоупотребление препаратами оральной контрацепции
- беременность
Не стоит откладывать визит к врачу и заниматься самолечением при наличии одного или нескольких подозрительных симптомов.
Диагноз ставится на основании комплексного обследования пациента, заключающемся в сборе анамнеза, изучении истории болезни больного, жалоб, цитологического исследования. Дополнительно может быть назначена ПЦР диагностика, упрощающая дифференциацию возбудителязаболевания.
В случае обращения к ЛОР- врачу больной может и не догадываться о наличии у него дисбаланса микрофлоры слизистой носа, ротоглотки. Важно не допускать появления хронических очагов инфекции (кариес зубов, хронический тонзиллит), так как они являются идеальной средой для размножения бактерий.
Поводом внепланового визита к гинекологу или урологу должны стать:
- дискомфорт и боль во время полового акта
- боли внизу живота
- зуд наружных половых органов
- гнойные выделения из влагалища, уретры у мужчин
- боль во время мочеиспускания
Инфекция может бытьтрой и хронической, в последнем случае симптомы менее выражены. При визуальном осмотре врач видит гиперемию слизистой, характерные выделения.
Скрыто протекающую форму заболевания подтвердит мазок на кокковую флору. Слизь, содержащая небольшое количество кокковых клеток, является признаком кольпита или дисбактериоза.
При стойком увеличении бактерий во влагалищном секрете, помимо выраженных клинических симптомов это негативно отражается на состоянии репродуктивной системы женщин в целом. Избыточное количество кокков в мазке приводит к следующим последствиям:
- Постепенно снижается и полностью прекращается выработка эстрогена.
- Баланс микрофлоры нарушается, реакция среды становится щелочной.
- Отсутствие эстрогена влечет за собой бесплодие, выкидыши.
- Нарушается регулярность менструального цикла.
- Присутствие хронического очага инфекции вызывает общее ослабление иммунитета.
Без лечения развиваются такие серьезные заболевания, как эндометриоз, эрозия шейки матки.
У беременных инфицирование может стать причиной выкидыша, кровотечения, отслойки плаценты, наступления преждевременных родов. В утробе может заразиться и ребенок. С целью профилактики гинеколог дважды берет мазок на флору во время беременности у женщин.
Лечение назначает врач, оно будет отличаться в зависимости от причины, вызвавшей заболевание. Своевременное обращение в медицинский центр предотвратит возникновение осложнений, опасных для жизни.
ГРИБОК НОГТЯ ЛУЧШЕ ВСЕГО ЛЕЧИТЬ СРЕДСТВОМ СТОИМОСТЬЮ ВСЕГО 1 РУБЛЬ
Терапия заключается в приеме антибиотиков внутрь, использования противомикробных препаратов в форме вагинальных и ректальных свечей, спринцевании растворами антисептиков. Для восстановления нормальной микрофлоры назначают пробиотики, в тяжелых случаях врач дополнительно прописывает имуномодуляторы. Курс лечения составляет отдней.
После устранения патогенной микрофлоры рекомендуется спринцевание на основе лекарственных трав противовоспалительного действия: календулы, ромашки аптечной. Лечение неспецифического кольпита у женщин заключается в коррекции гормонального фона. Часто заболевание возникает в разгар климакса из-за снижения уровня эстрагена. Женщинам в репродуктивном возрасте рекомендованы гормональные контрацептивы.
При обнаружении кокковой инфекции у женщин необходимо обследовать обоих партнеров.
Кокковая флора при беременности – опасное состояние, которое может привести не только к воспалению органов репродуктивной системы, но и навредить плоду при отсутствии лечения.
Безопасную терапию для мамы и малыша назначает врач, учитывая побочные эффекты лекарственных препаратов. Для точной постановки диагноза он использует современные методы диагностики заболеваний:
- ПЦР для обнаружения цитомегаловируса в крови беременной
- ПИФ, чтобы уточнить возможное наличие инфекционного заболевания (хламидиоз, микоплазмоз)
Причина возникновения дисбаланса микрофлоры у беременных заключается в гормональной перестройке, снижении иммунитета, стрессовый фактор.
Не стоит затягивать визит к врачу при появлении жалоб, связанных с половыми органами и уретрой. Наиболее яркие симптомы, сигнализирующие о том, что присоединилась бактериальная инфекция:
- чувство жжения в канале
- боль во время опорожнения мочевого пузыря
- гнойные выделения из уретры
- отек и гиперемия наружных половых органов
Чувство жжения во время мочеиспускания объясняется болевыми ощущениями при прохождении жидкости по воспаленным тканям пораженных участков уретры.
Для гонореи характерны серо-зеленые мутные выделения, иногда с примесью крови, с характерным запахом.
Энтерококки и стафилококки вызывают значительный отек тканей мочеиспускательного канала и мошонки. Это затрудняет процесс опорожнения мочевого пузыря.
Взятие мазка из уретры у мужчин имеет ряд особенностей:
- Необходимо отказаться от половых контактов перед процедурой не менее, чем на пять дней.
- Не принимать медикаменты, способствующие затруднению дифференциации бактерий. Особенно это касается антибактериальной терапии сопутствующих заболеваний, если таковые имеются.
- Тщательная гигиена накануне обследования.
Несоблюдение требований врача приведет к недостоверным результатам обследования.
После взятия мазка микроорганизмы дифференцируются путем окраски в анаэробных условиях и рассматриваются под микроскопом после окрашивания специальными препаратами.
Для успешного лечения кокковой инфекции у женщин и мужчин перед назначением антибактериальной терапии врачи проводят тест на чувствительность выявленных микроорганизмов. Процедура длится 24 часа. Курс терапии составляет не менее 7 дней, в зависимости от выбора препарата.Одновременно назначают нестероидные противовоспалительные препараты для уменьшения болевых ощущений и снятия отечности тканей.
Особенность методов борьбы с кокковой инфекцией у беременных заключается в соблюдении интимной гигиены, возможно применение свечек с лактобактериями для нормализации микрофлоры. Не менее эффективными являются сидячие ванночки с лекарственными травами. Антибактериальная терапия назначается только в крайних случаях, если ожидаемый эффект превышает риск осложнений для здоровья плода и матери.
Кокки в детском возрасте обнаруживают чаще у девочек из-за несформировавшейся микрофлоры влагалища. Факторами риска являются несбалансированное питание, чрезмерные физические нагрузки, недостаточная гигиена.
Лечение инфекции у ребенка заключается в подмывании настоями трав, приеме лактобактерий внутрь. При значительном количестве патогенных бактерий, врач назначит дополнительные обследования для определения возбудителя заболевания. Чаще всего используются антибиотики тетрациклинового ряда, макролиды, фторхинолы. Кокки в мазке в незначительном количестве не лечат, но требуют регулярного контроля состава флоры.
Залогом нормальной микрофлоры показателей здоровья являются здоровый образ жизни, минимизация стрессовых ситуаций, соблюдение интимной гигиены. Посещение врача-гинеколога должно быть регулярным не менее 1 раза в год, а после 35 – 1 раз в полгода с обязательным онкообследованием. Для предотвращения развития патогенной флоры необходимо придерживаться следующих правил:
- строго соблюдать личную гигиену тела
- не злоупотреблять употреблением алкогольных напитков
- избегать стрессов
- питание должно быть сбалансированным
Не допускайте хронических очагов инфекций, своевременно обращайтесь за медицинской помощью.
Вы можете оставить свои отзывы о лечении кокковой флоры и не только, в комментариях к статье, они будут полезны другим пользователям сайта!
Столкнувшись с проблемой, долго мучался и не решался идти к врачу. Испробовав все средства народной медицины и советы друзей, все же пришел в клинику на прием. Через неделю приема антибиотиков почувствовал значительное облегчение. Мой совет: не затягивайте с посещением врача, себе дороже.
Периодически возникает кандидоз: все профилактические меры соблюдаю. Мазок на микрофлору показал превышение грибов и кокков. После лечения, назначенного врачом, все симптомы ушли. Теперь, чтобы избежать рецидива, соблюдаю все рекомендации гинеколога.
Понравилась статья? Поделись с друзьями!
Замучали боли внизу живота: возникают без причины и исчезают сами, но доставляют сильный дискомфорт. Долгое время принимала НВПС, к доктору было идти некогда. Недавно решилась, сдала анализы, мазки – и какое же было удивление. Мне поставили бессимптомный кандидоз, оказалось, всему виной стрессы на работе и в семье. Лечится просто, теперь буду регулярно посещать доктора.
Если стесняетесь обращаться в поликлинику с интимным заболеванием, сходите в частный медицинский центр, сейчас таких много. Единственное, партнершу все равно придется ставить в известность, лечится должны оба.
Источник: на определение флоры носа обычно назначается тем пациентам, которые часто страдают от вирусных и инфекционных заболеваний, поражающих верхние дыхательные пути, с целью обнаружить их возбудителей. На основе полученных клинических данных специалист имеет возможность назначать наиболее эффективную терапию с применением препарата, чувствительность микроорганизма к которому максимальна. Забор материала основывается на применении стерильного тампона, который впоследствии помещают в пробирку и отправляют для исследований.
Работа с полученным материалом проходит в форме проведения таких манипуляций, как посев и ПЦР анализ. Результаты анализа мазка, представленные пациенту после окончания диагностики, будут содержать определенные показатели. Как правило, они будут указывать на доминирующий вид микроорганизма, присутствующий в микрофлоре носа, на основе чего можно сделать вывод о патогенности среды. Кроме этого, будет определена чувствительность доминирующего в среде микрофлоры бактериального организма к различным видам антимикробных препаратов.
Непатогенные нейссерии (Neisseria spр);
Зеленящие стрептококки (Streptococcus viridans);
Corynebacterium spр -непатогенные дифтероиды;
_________________________*При обнаружении указанных микроорганизмов при допустимых пределах в результате указывается, что это – нормальная микрофлора. Указанные микроорганизмы действительно являются естественными обитателями слизистых оболочек, однако при чрезмерной активности даже они способны стать причиной патологического процесса
Грамм-отрицательные кокки (Branhamella catarrhalis);
Стафилококк золотистый (Staphylococcus aureus);
Пневмококк (Streptococcus pneumonia);
Для того, чтобы обозначить высокую чувствительность микроорганизма к препарату, используют обозначение S. Таким образом, если в бланке указано «Цефазолин S», то это значит, что доминирующая бактерия чувствительна к препарату.
Если в результатах обнаруживается обозначение I напротив названия антимикробного препарата, то это указывает на умеренную стойкость микроорганизма к нему (например, Клиндамицин I).
Показатель R указывает на стойкость данного вида микроорганизма к препарату (например, Оксацилин R).
На основании полученных данных специалист определяет курс лечения.
Лечащий врач по результатам анализа, поясняет те позиции, по которым имеются отклонения, на основе этого он назначает соответствующее лечение.
Добавить комментарий
введите болезнь или симптом
Свежие записи
Свежие комментарии
- Михаил к записи Вредны ли беруши для ушей?
- Елизавета к записи Причины, диагностика и лечение першения в горле
- Наташа к записи Насморк у грудничка: причины и особенности лечения
Что беспокоит ?
Самое популярное на сайте
Лечение синусита антибиотиками
Препараты от синусита
Верхнечелюстной синусит: симптоматика и лечение
Источник: из зева берут для проведения стандартного бактериологического исследования с целью изучения микробного состава и количественного соотношения микрофлоры носоглотки. Это метод лабораторной диагностики, позволяющий выявить возбудителей инфекционно-воспалительных заболеваний верхних отделов респираторного тракта. Для определения этиологии инфекции необходимо провести бактериологическое исследование отделяемого носа и зева на микрофлору.
Специалисты направляют больных с хроническим ринитом, тонзиллитом и фарингитом в микробиологическую лабораторию, где стерильным ватным тампоном отбирают биоматериал из носа и зева и проводят его исследование. По результатам анализа специалист определяет возбудителя патологии и его чувствительность к антибиотикам.
Причины и цели взятия мазка на микрофлору из зева и носа:
- Диагностика ангины, вызванной бета-гемолитическим стрептококком и приводящей к развитию тяжелых осложнений — гломерулонефрита, ревматизма, миокардита.
- Наличие в носоглотке золотистого стафилококка, провоцирующего образование фурункулов на коже.
- Бактериологический посев клинического материала при воспалении носоглотки проводится с целью исключения дифтерийной инфекции.
- Подозрение на менингококковую или коклюшную инфекцию, а также респираторные недуги.
- Диагностика стенозирующего ларингита, мононуклеоза, абсцессов, расположенных рядом с миндалинами, включает однократное проведение анализа.
- Лица, контактные с инфекционным больным, а также дети, поступающие в детский сад или школу, проходят профилактическое обследование с целью выявления бактерионосительства.
- Полное обследование беременных женщин включает взятие мазка из зева на микрофлору.
- Мазок из зева и носа на стафилококк с профилактической целью сдают все медицинские работники, воспитатели детских садов, повара и продавцы продуктовых магазинов.
- Мазок из зева для определения клеточного состава отделяемого. Исследуемый материал наносят на специальное предметное стекло. Под микроскопом врач-лаборант подсчитывает количество эозинофилов и прочих клеток в поле зрения. Проводится исследование для определения аллергической природы заболевания.
В баклабораторию направляют больных для исследования материала из носоглотки с целью исключения или подтверждения конкретной инфекции. В направлении указывают микроорганизм, наличие которого необходимо подтвердить или опровергнуть.
На слизистой оболочке зева и носа обитает множество микроорганизмов, составляющих нормальную микрофлору носоглотки. Исследование отделяемого горла и носа показывает качественное и количественное соотношение микробов, обитающих в данном локусе.
Типы микроорганизмов, обитающих на слизистой носоглотки у здоровых людей:
- Бактероиды,
- Veillonella,
- Escherichia coli,
- Branhamella,
- Pseudomonas,
- Streptococcus matans,
- Neisseria meningitides,
- Klebsiella pneumonia,
- Эпидермальный стафилококк,
- Зеленящий стрептококк,
- Неболезнетворные нейссерии,
- Дифтероиды,
- Коринебактерии,
- Candida spp.,
- Haemophilis spp.,
- Actinomyces spp.
При патологии в мазке из зева и носа можно обнаружить такие микроорганизмы:
Подробнее о встречающемся в мазке стафилококке, его патогенности и стафилококковой инфекции рекомендуем почитать по ссылке.
Чтобы результаты анализа были максимально достоверными, необходимо правильно отобрать клинический материал. Для этого следует подготовиться.
За две недели до забора материала прекращают прием системных антибиотиков, а за 5-7 суток рекомендуют перестать использовать антибактериальные растворы, ополаскиватели, спреи и мази для местного применения. Сдавать анализ следует натощак. Перед этим запрещено чистить зубы, пить воду и жевать жвачку. В противном случае результат анализа может оказаться ложным.
Мазок из носа на эозинофилы сдают также натощак. Если человек поел, необходимо подождать как минимум два часа.
Чтобы правильно взять материал из зева, пациенты откидывают голову назад и широко раскрывают рот. Специально обученный персонал лаборатории шпателем прижимает язык и собирает отделяемое глотки специальным инструментом — стерильным ватным тампоном. Затем извлекает его из полости рта и опускает в пробирку. Пробирка содержит специальный раствор, которой предотвращает гибель микробов во время транспортировки материала. Пробирку необходимо доставить в лабораторию в течение двух часов с момента забора материала. Взятие мазка из горла — процедура безболезненная, но неприятная. Прикосновение ватного тампона к слизистой глотки может спровоцировать рвотные позывы.
Чтобы взять мазок из носа, необходимо усадить пациента напротив и слегка запрокинуть ему голову. Перед анализом необходимо очистить нос от имеющейся слизи. Кожу ноздрей обрабатывают 70% спиртом. Стерильный тампон вводят поочередно сначала в один, а затем в другой носовой ход, проворачивая инструмент и плотно прикасаясь к его стенкам. Тампон быстро опускают в пробирку и направляют материал на микроскопическое и микробиологическое исследование.
Исследуемый материал наносят на предметное стекло, фиксируют в пламени горелки, окрашивают по Граму и изучают под микроскопом с иммерсионным маслом. В мазке обнаруживают грамотрицательные или грамположительные палочки, кокки или коккобациллы, изучают их морфологические и тинкториальные свойства.
Микроскопические признаки бактерий — важный диагностический ориентир. Если в мазке находятся грамположительные кокки, расположенные скоплениями, напоминающими гроздья винограда, предполагают, что возбудителем патологии является стафилококк. Если кокки окрашены по Граму положительно и располагаются в мазке цепочками или парами, возможно это стрептококки; грамотрицательные кокки — нейсерии; грамотрицательные палочки с закругленными концами и светлой капсулой — клебсиеллы, мелкие грамотрицательные палочки — эшерихии, синегнойные палочки. Дальнейшее микробиологическое исследование продолжают с учетом микроскопических признаков.
Каждый микроорганизм растет на своей «родной» среде с учетом рН и влажности. Среды бывают дифференциально-диагностическими, селективными, универсальными. Их основное предназначение — обеспечение питания, дыхания, роста и размножения бактериальных клеток.
Посев исследуемого материала необходимо проводить в стерильном боксе или ламинарном шкафу. Медработник должен быть одет в стерильную одежду, перчатки, маску и бахилы. Это необходимо для соблюдения стерильности в рабочей зоне. В боксе следует работать молча, аккуратно, обеспечивая личную безопасность, поскольку любой биологический материал считается подозрительным и заведомо заразным.
Мазок из носоглотки засевают на питательные среды и инкубируют в термостате. Спустя несколько суток на средах вырастают колонии, имеющие различную форму, размер и цвет.
Существуют специальные питательные среды, которые являются селективными для конкретного микроорганизма.
- Основной средой для микробов зева и носа является кровяной агар. Это высокочувствительная среда, содержащая питательные вещества для сапрофитных и патогенных бактерий. Пневмококки и золотистый стафилококк продуцируют гемолизины и вызывают гемолиз эритроцитов. Гемолитическая активность микробов — основной фактор патогенности, которым обладает большинство болезнетворных бактерий. Характер роста, цвет и зона гемолиза отличаются у микробов разных родов и видов.
- Среда Сабуро или тиогликолевая среда являются универсальными и подходят для широкого круга микробов.
- Желточно-солевой агар — элективная среда для выращивания стафилококков.
- Агар с гретой кровью — шоколадный агар. Это неселективная, обогащенная питательная среда, применяемая для выращивания патогенных бактерий. На этой среде растут гонококки, гемофильная палочка и возбудители гнойных бактериальных менингитов.
- Среда Эндо — дифференциально-диагностическая среда для культивирования энтеробактерий.
- Энтерококкагар — питательная среда для выделения энтерококков.
Материал втирают тампоном в среду на небольшой площадке размером 2 кв. см., а затем с помощью бактериологической петли штрихами рассевают по всей поверхности чашки Петри. Посевы инкубируют в термостате при определенной температуре. На следующий день посевы просматривают, учитывают количество выросших колоний и описывают их характер. Пересевают отдельные колонии на селективные питательные среды для выделения и накопления чистой культуры. Микроскопическое изучение чистой культуры позволяет определить размер и форму бактерии, наличие капсулы, жгутиков, спор, отношение микроба к окрашиванию. Идентифицируют выделенные микроорганизмы до рода и вида, при необходимости проводят фаготипирование и серотипирование.
Результат исследования врачи-микробиологи выписывают на специальном бланке. Для расшифровки результата мазка из зева требуются значения показателей. Название микроорганизма состоит из двух латинских слов, обозначающих род и вид микроба. Рядом с названием указывают количество бактериальных клеток, выраженное в особых колониеобразующих единицах. После определения концентрации микроорганизма переходят к обозначению его патогенности — «флора условно-патогенная».
У здоровых людей на слизистой оболочке носоглотки живут бактерии, выполняющие защитную функцию. Они не доставляют дискомфорта и не вызывают развития воспаления. Под воздействием неблагоприятных эндогенных и экзогенных факторов количество этих микроорганизмов резко увеличивается, что приводит к развитию патологии.
В норме содержание сапрофитных и условно-патогенных микробов в носоглотке не должно превышать 4 КОЕ/мл, а патогенные бактерии должны отсутствовать. Определить патогенность микроба и расшифровать анализ может только врач, обладающий специальными навыками и знаниями. Доктор определит целесообразность и необходимость назначения больному противовоспалительных и антибактериальных препаратов.
После выявления возбудителя патологии и его идентификации до рода и вида переходят к определению его чувствительности к фагам, антибиотикам и противомикробным препаратам. Лечить заболевание горла или носа необходимо тем антибиотиком, к которому выявленный микроб максимально чувствителен.
результатов исследования мазка из зева
Варианты результатов исследования мазка из зева:
- Отрицательный результат посева на микрофлору — возбудители бактериальной или грибковой инфекции отсутствуют. В этом случае причиной патологии являются вирусы, а не бактерии или грибы.
- Положительный результат посева на микрофлору — наблюдается рост патогенных или условно-патогенных бактерий, способных вызвать острый фарингит, дифтерию, коклюш и прочие бактериальные инфекции. При росте грибковой флоры развивается кандидоз полости рта, возбудителем которого являются биологические агенты 3 группы патогенности — дрожжеподобные грибы рода Candida.
Микробиологическое исследование отделяемого зева и носа на флору позволяет определяют вид микробов и их количественное соотношение. Все патогенные и условно-патогенные микроорганизмы подлежат полной идентификации. Результат лабораторной диагностики позволяет врачу правильно назначить лечение.
Источник: />
Если в мазке на флору обнаружены кокки в большой концентрации, следует немедленно начинать соответствующее диагнозу лечение. Инфекции, вызываемые активным размножением этих организмов, могут привести к развитию серьезных заболеваний и раковых опухолей.
Кокки в мазке – причины:
- Длительное использование антибиотиков без назначения врача и приема лекарственных препаратов для защиты микрофлоры.
- Недостаточная или неправильная гигиена.
- Незащищенные сексуальные контакты.
- Беспорядочная половая жизнь.
- Частые спринцевания.
- Ношение неудобного белья или изделий из синтетических материалов.
- Раннее начало половой жизни.
- Использование недезинфицированных предметов или грязных рук для мастурбации.
- Оральный и анальный секс с больным партнером.
Кокки в мазке – симптомы:
- увеличение количества слизистых выделений;
- повышение вязкости и густоты выделений;
- изменение цвета слизи с прозрачного на белый или желтый;
- присутствие резкого неприятного запаха;
- зуд или жжение, постоянное чувство дискомфорта.
Как происходит размножение кокков?
В нормальной микрофлоре присутствуют:
- небольшое количество пептострептококков;
- ацидофильные лактобактерии;
- бифидумбактерии.
При нарушении баланса происходит защелачивание слизистых оболочек и тканей. К лакто- и бифидумбактериям присоединяются грамположительные кокки и в мазке обнаруживается повышенное содержание пептострептококков в клеточной структуре. Постепенно ацидофильные лактобактерии погибают, среда в слизистых становится нейтральной или слабокислой. Это приводит к размножению бактерий и воспалительным процессам различного характера.
Кокки в мазке – норма и отклонения
В норме анализ должен показать большое содержание лактобактерий и палочек Додерлейна – 95%. Кокки и лейкоциты в мазке должны составлять не более 5% или встречаться единично в поле зрения. Также в небольшом количестве обнаруживаются эпителиальные клетки. Реакция среды – кислая, показатель рh не превышает значение 4,5.
Сплошь кокки в мазке свидетельствуют о протекании воспалительного процесса и наличии болезнетворных организмов. При этом обнаруживается повышенное содержание лейкоцитов и большое количество клеток эпителия. Реакция среды может быть трех видов:
- Нейтральная, значение ph до 5,0.
- Слабокислая, значение ph до 7,0.
- Щелочная, значение ph достигает 7,5.
Кокки в мазке из носа и зева
Слизистые оболочки носоглотки также постоянно подвергаются бактериальным инфекциям. При длительном и тяжелом течении воспалительных заболеваний верхних дыхательных путей назначается мазок на флору из зева или носа. Обнаружение кокковых инфекций свидетельствует о необходимости приема антибактериальных препаратов (антибиотиков) и проведения обеззараживающих физиотерапевтических процедур (кварцевание, ингаляции, полоскания).
Полная расшифровка анализа мазка на флору и кокки может быть произведена только лечащим врачом. Показатели нормы хоть и являются общепринятым стандартом, каждый организм сугубо индивидуален и превышение определенного установленного количества кокков не всегда означает наличие инфекции или венерических заболеваний. При установлении диагноза учитывается количество других составляющих микрофлоры, их соотношение и определяются оптимальные значения кислотно-щелочного баланса.
Кокки в мазке из носа что это такое у ребенка - Про паразитов
- Виды клебсиеллы
- Симптомы
- Как протекает у детей и беременных?
- Диагностика
- Чем лечить клебсиеллу?
- Лечение народными средствами
- Компот из абрикоса
- Отвар тысячелистника
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Бактерии клебсиеллы могут вызывать тяжёлые инфекционные заболевания. Cтепень тяжести будет зависеть от того, в каком состоянии находится иммунная система. Что же такое клебсиелла, как она передаётся, каковы способы её диагностики и лечения?
Клебсиелла — условно-патогенный микроорганизм, выглядит как грамотрицательные палочки небольшого размера. Бактерии этого вида присутствуют в микрофлоре кишечника, кожных покровах и многом другом. По этой причине в обычных физиологических условиях они не представляют опасности.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Виды клебсиеллы
Основные виды бактерии:
- пневмонии;
- окситока;
- риносклеромы;
- озены.
Человек, подхвативший инфекцию, является носителем этого заболевания. Чаще всего это происходит вследствие нарушения правил гигиены, в результате бактерия оказывается в кишечнике.
Основными провоцирующими факторами являются:
- немытые руки;
- загрязнённые продукты питания.
Часто при кашле больной с пневмонией может инфицировать здоровых людей.
Симптомы достаточно сильно выражены и варьируются в зависимости от локализации.
Характерные признаки:
- сильная слабость и потоотделение, озноб;
- сухой кашель, боль в горле, затем может добавиться гнойная мокрота, с примесями крови;
- очень сильная одышка;
- отмечается ослабленное дыхание с той стороны, где находится воспаление, когда прослушивают лёгкие;
- характерные хрипы при постукивании;
- высокий риск слияния очагов инфильтрации по результатам рентгенографии.
Клебсиелла пневмония (Klebsiella pneumonia) вместе с клебсиеллой окситока (Klebsiella oxytoca) может поражать:
- мочевыводящие пути;
- суставы;
- мозговые оболочки.
Также этот вид может присутствовать в микрофлоре влагалища. Это иногда бывает у тех женщин, которые в последнее время принимали антибиотики. Нормальная микрофлора оказывается уничтожена.
Если в зоне поражения оказываются верхние дыхательные пути и слизистая оболочка носа, появляются гранулёмы. Нос сильно заложен, могут быть гнойные выделения. Вызывается клебсиеллой риносклеромы (Klebsiella rhinoscleromatis).
Если при болезни появляется зловонный насморк, он может быть связан как раз с началом атрофического процесса в слизистой оболочке носа. При этом образуется секрет, который подсыхает и преобразуется в плотные плохо пахнущие корки. Всё это также приводит к заболеваниям глотки, которые потом могут стать хроническими. Вызывается клебсиеллой озены (Klebsiella ozaenae).
При поражении системы пищеварения (Klebsiella pneumoniae, реже Klebsiella oxytoca) больной описывает такие жалобы:
- боль в животе, резкое снижение аппетита, рвота;
- высокая температура;
- диарея;
- кал с примесью слизи, крови и резким запахом;
Нередко могжет возникнуть стремительно развивающийся острый энтероколит, если поражён кишечник. Также эти бактерии могут привести к дисбактериозу тонкой кишки (при этом пролиферация микробов будет достаточно высока).
Как протекает у детей и беременных?
У новорождённых и грудничков недостаточно развит иммунитет: организм плохо защищён от различных инфекций, направленных против него. Довольно часто возникает дисбактериоз кишечника, который провоцирует наличие бактерий клебсиелла. Малыш часто срыгивает, отказывается от еды, теряет в весе. Стул очень частый, при этом характерен резкий запах. При появлении таких симптомов у ребёнка важно немедленно обратиться к педиатру за консультацией.
Во время беременности наличие большого числа таких бактерий может привести к осложнениям, в том числе преждевременным родам. Важно вовремя обсудить всё со специалистом. Для лечения обычно выбирают бактериофаги (в отличие от антибиотиков, они обладают минимальным побочным действием). Лучше всего заранее провести анализ на наличие в моче таких бактерий. Особенно в тех случаях, когда повторяется самопроизвольное прерывание беременности, чтобы исключить такую причину.
Диагностика
Данный тип инфекции не имеет характерных специфических симптомов. Заключительный диагноз ставится только после проведения необходимых лабораторных исследований (можно сдать материал, например, в Инвитро). В качестве материалов для исследования могут быть использованы кал, моча, мокрота. Выбор метода исследования зависит от того, в какой клинической форме протекает заболевание:
- бактериологический (посев материала), в том числе проверка на наличие в мазке патогенной флоры (берётся из зева, цервикального канала);
- окрашивание по Грамму (бактериоскопия);
- серологический метод;
- исследование кала (копрограмма), анализ крови, мочи.
Как выглядит бактерия, можно увидеть на фото.
По результатам исследований определяется дальнейший ход лечения.
Факторы риска
К группе повышенного риска относятся:
- больные, которым недавно была проведена пересадка органов;
- больные с заболеваниями крови, а также онкобольные и диабетики;
- лица, склонные к алкоголизму;
- пожилые люди с иммунодефицитом;
- новорождённые дети и груднички.
Чем лечить клебсиеллу?
Дальнейшая тактика лечения выбирается с учетом того, в какой форме протекает заболевание.
Медикаментозная терапия
Можно подобрать:
- Препараты с бактериофагами. «Пиобактериофаг поливалентный очищенный жидкий». Курс лечения назначает врач.
- Антибиотики. Бифидумбактерин, Линнекс, Аципол, Нормофлорин. Курс должен длиться не меньше десяти дней, а лучше 2–3 недели. Дозировку должен подобрать врач. Важно учесть чувствительность к антибиотикам.
- Для местного воздействия – свечи. Выбор зависит от конкретного случая. Например, при обнаружении бактерий в мазке из цервикального канала можно попробовать Тержинан. Лучше всего также обсудить ситуацию со специалистом.
Если течение болезни тяжёлое и поражение затрагивает другие системы организма, то может потребоваться госпитализация. На этот период необходимы специализированная диета, обильное питьё и постельный режим.
Иногда требуется назначение дополнительной этиотропной терапии с применением тетрациклинов, аминогликозидов.
Лечение народными средствами
В рационе питания должны присутствовать яблоки, черника, укроп, хрен, чёрная редька, тмин. Эти продукты оказывают подавляющее воздействие на бактерии (в том числе, клебсиеллу), помогая ослабить их рост.
Компот из абрикоса
Для приготовления необходимо:
- промыть абрикосы;
- удалить плодоножку и косточку;
- плоды выложить в кастрюлю и засыпать сахаром;
- залить всё водой и поставить на огонь;
- компот довести до кипения;
- после готовности дать настояться полчаса.
Принимать как обычный напиток в холодном и тёплом виде.
Отвар тысячелистника
Как изготовить лечебный отвар:
- 2 ст. л. травы залить 400 мл воды;
- поставить на огонь и дать прокипеть полчаса;
- после готовности настаивать ещё 3 часа;
- в конце процедить.
И помните, что вовремя начатое лечение, обсуждение всех необходимых вопросов со специалистом поможет вам вылечиться и избежать серьёзных осложнений, таких как отёк лёгких или головного мозга, токсический шок, геморрагический синдром.
Что такое Стрептококк ангинозус и какую опасность представляет для взрослых и детей
- Симптомы заражения
- Стрептококк ангинозус в мазке из зева (горла)
- Streptococcus anginosus в цервикальном канале у женщин
- Бактерии в моче
- Ангинозус в уретре у мужчин
- Стрептококк у ребенка
- Методы лечения
Стрептококк ангинозус (Streptococcus anginosus) — группа бактерий или вид стрептококков. Это грамположительные факультативно анаэробные бактерии шарообразной формы, располагающиеся попарно или цепочками.
Streptococcus anginosus является частью нормальной бактериальной микрофлоры человека, но при определенных обстоятельствах они могут вызывать различные заболевания, в том числе абсцессы головного мозга и печени.
Симптомы заражения
Также эта бактерия, ответственная за развитие ангины и побуждает развитие тонзиллита.
Симптомами заражения данным микроорганизмом становится:
- Воспаление миндалин;
- Сбои в работе сердца и почек;
- Пациент испытывает мучительную боль в горле;
- Трудности с глотанием;
- Тупую головную боль.
Ангина, вызванная ‘этими бактериями, протекает тяжело и вызывает серьезные последствия: функциональные нарушения в работе сердечно-сосудистой и мочевыводящей системы могут остаться на всю жизнь.
Помимо ангины, бактерия — возбудитель следующих заболеваний:
- Фарингит;
- Бронхит;
- Пневмония;
- Скарлатина;
- Лимфаденит;
- Менингит.
к содержанию ↑
Стрептококк ангинозус в мазке из зева (горла)
восточный сосальщик ланцетовидный сосальщик печеночная двуустка сибирский сосальщик острицы аскариды головные вши лямблии сибирская двуустка кошачья двуустка кровяные сосальщики бычий и свиной цепни
Стрептококк в мазке зева или глотки указывает на ангину, фарингит, ларингит.
Если у вас все же обнаружили этих паразитов при анализе мазка из глотки, делать не нужно ровным счетом ничего.
У любого человека, хотя бы раз перенесшего фарингит или ангину, на слизистой оболочке горла почти наверняка присутствует стрептококк, но пока иммунитет находится на должном уровне, вам ничего не угрожает.
Эти бактерии относятся к условно-патогенным микроорганизмам, то есть, являются неотъемлемой частью здоровой микрофлоры.
Вторая причина, почему не нужно трогать стрептококк, обнаруженный в горле, но не вызывающий заболевания, заключается в эффекте адаптации к антибиотикам.
Попытки нанести по заразе «упреждающий удар» оборачиваются тем, что бактерии полностью не исчезают, а лишь приспосабливаются к антибактериальным препаратам, мутируют и передают своим потомкам генетическую информацию о враге.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
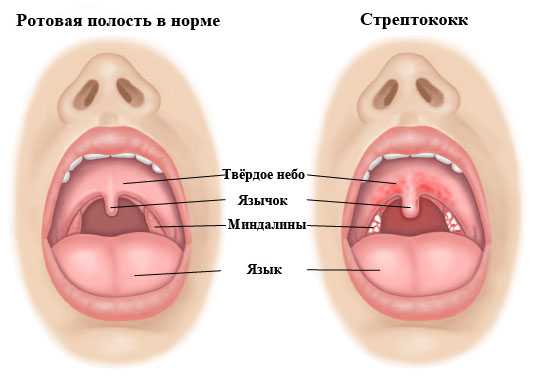
Когда появится действительно серьезная причина для приема антибиотиков, лекарства могут оказаться бесполезными.
к содержанию ↑
Streptococcus anginosus в цервикальном канале у женщин
В определенных количествах данные бактерии являются частью обычной влагалищной микрофлоры.
В норме во влагалище обнаруживается до 100 разновидностей микроорганизмов, но подавляющее большинство из них (около 95 %) — это палочки Доделяйна. А вот остальные 3-5 % — это всевозможные кокки.
Если в мазке обнаружено небольшое количество бактерий, это обычное явление и ничем не грозит женщине, не вынашивающей ребенка.
Главные причины, по которым возникает кокковая инфекция:
- Прием антибиотиков. Это нарушает микрофлору влагалища и способствует тому, что стрептококковые бактерии начинают преобладать над остальными полезными бактериями;
- Гормональные перестройки, которые имеют место при беременности, лактации, лечении соответствующими препаратами, ослаблении иммунитета, чему способствует стресс, инфекционных заболеваниях, гриппе, физических перегрузках;
- Регулярное спринцевание. Некоторые женщины так увлечены идеей «стерильности» влагалища, что постоянно прибегают к процедуре спринцевания, рассчитывая, что это убережет их от любой инфекции. В результате гибнут лактобациллы, а кокки, напротив, получают все условия для активного размножения;
- Незащищенные половые акты.
Если стрептококка в мазке мало, это совершенно нормально. Если количество резко возрастает вследствие их активного размножения, то они нарушают нормальный баланс микрофлоры и вызывают воспалительный процесс. На что могут указывать стрептококки в мазке у женщин?
Их обнаружение в большом количестве свидетельствует о следующих процессах:
- Дисбактериозе влагалища;
- Инфекциях, которые передаются половым путем.
к содержанию ↑
Бактерии в моче
Моча, проходящая через здоровые мочевые пути, в норме стерильна. Если определяется стрептококк в моче, значит можно предполагать инфекцию мочевыводящей системы.
Инфекция же мочевыводящей системы чаще всего является осложнением ангины. Бактерия поражает почечные клубочки (элемент почечного вещества, фильтрующий мочу) и вызывает тяжелое заболевание гломерулонефрит.
Встречаются стрептококковый пиелонефрит (воспаление слизистой почечных чашечек и лоханок) и цистит. Причем, в мочевой пузырь стрептококк может попасть по восходящему пути через уретру с кожи.
Случается, что streptococcus anginosus в моче определяется при неправильном сборе анализа или сборе анализа в грязную посуду.
Поэтому перед тем, как собирать мочу, следует тщательно подмыться, кроме того, прикрыть вход во влагалища стерильным тампоном, затем немного помочиться и собрать в стерильный контейнер среднюю порцию мочи. В неясных случаях мочу на анализ берут катетером.
к содержанию ↑
Ангинозус в уретре у мужчин
Симптомы стрептококка у мужчин зависят от того, развитие какого заболевания они вызвали. Наиболее часто – это бактериальная инфекция мочеполовой системы, которая вызывает баланопостит и баланит.
Такая инфекция передаётся половым путём и сопровождается следующими симптомами:
- Эрозия, пленки, ярко-красные пузырьки на слизистой полового члена и паховых складках на начальной стадии.
- Зуд и жжение в области половых органов на средней стадии.
- Трещины, микроэрозии и микроскопические папулы по краю крайней плоти при хронической стадии.
Не нужно забывать, что стафилококк является возбудителем таких распространенных заболеваний, как фарингит, ангина, сепсис и другие, симптомы которых совершенно различны и соответствуют виду заболевания, его степени и особенностям организма. Но есть и общие признаки.
Симптомы ангинозус у мужчин:
- Тошнота;
- Высокая температура;
- Слабость;
- Жар.
Основная причина инфекций – разрушение эритроцитов и провоцирование в человеческом организме воспалительных процессов.
Стрептококк у мужчин доставляет неприятности по тем же причинам, что и у женщин. В большей степени всё зависит от гормонального фона и способности организма противостоять инфекциям. Главные факторы развития болезни – яды и токсины, которые болезнетворные микроорганизмы выделяют при размножении.
к содержанию ↑
Стрептококк у ребенка
У детей, кроме ангины, частым недугом является скарлатина, которая провоцирует стрептококк ангинозус. Эта болезнь передается через предметы общего пользования, воздушно-капельным путем, от носителя или зараженного человека.
Защитить ребенка, которому меньше года, могут антитела от матери, которые дают возможность избежать заболевания.
В списке симптомов скарлатины включены признаки ангины, а также мелкая сыпь на покрасневшей коже ребенка, которая имеет шероховатость. Сыпь зачастую выражена на сгибах конечностей и боковых поверхностях тела.
Состояние ребенка достаточно тяжелое, интоксикация сильно выражена:
- Головная боль;
- Отказ от еды;
- Слабость;
- Высокая температура.
Также как и ангина, скарлатина оказывает осложнения на почки и сердце. Лечение ребенка обязательно под присмотром инфекциониста или педиатра, с применением антибиотиков.
Некоторые случаи лечения ангины или скарлатины у ребенка требуют условий стационара в инфекционной больнице. К примеру, когда инфекция протекает в осложненной форме или отсутствует возможность отстранить заболевшего ребенка от посторонних детей.
Перенесший скарлатину ребенок, не должен еще раз контактировать с носителем инфекции в первое время после реабилитации, так как это может стать причиной аллергических реакций и осложнений. Допуск переболевшего ребенка в детский сад возможен спустя три недели.
к содержанию ↑
Методы лечения
Основной курс лечения состоит из приема антибиотиков. Так как на организм длительное время будут оказывать воздействие сильные медикаменты, лечение включает прием лекарств для восстановления микрофлоры:
- Линекс;
- Аципол;
- Бифиформ;
- Цетрин;
- Зодак.
Лечить инфекцию нужно только под присмотром врача. Если организм находится в стадии сильной интоксикации, следует соблюдать постельный режим. Лишняя физическая активность может привести к серьезным осложнениям.
Обратите внимание, что удалять самостоятельно налет с горла при стрептококковой ангине нельзя ни в коем случае. Это приводит только к усугублению болезни. Также не рекомендуется лечить такие заболевания народными средствами без рекомендации врача.
Использовать народные средства для лечения можно только после консультации с врачом. Как правило, прописывают полоскание горла отваром ромашки и шалфея.
Основные меры профилактики направлены на соблюдение правил личной гигиены и укрепление иммунной системы. Если лечение будет начато своевременно, осложнений можно избежать.
- Отпускается без рецепта врача;
- Можно использовать в домашних условиях;
- Очищает от паразитов за 1 курс;
- Благодаря дубильным веществам оздоравливает и защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Избавляет от гниения в кишечнике, обезвреживает яйца паразитов благодаря моллекуле F.
Сертифицированное, рекомендуемое врачами-гельминтологами средство для избавления от паразитов в домашних условиях. Имеет приятный вкус, который понравится детям. Состоит исключительно из лекарственных растений, собранных в экологически чистых местах.
👉Мнение экспертов о препарате.
Кокки в мазке из носа что это такое у ребенка - Про паразитов
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Микрофлора кишечника состоит из целых колоний микроорганизмов и бактерий, среди них можно выделить клебсиеллу. Клебсиелла — бацилла палочкообразная, которая покрыта плотной оболочкой, защищающая ее от перепадов температур, воды, прочих раздражителей. В небольших количествах бактерия не несет вреда здоровью, но если ее численность перешла нормы предела, у человека развивается ряд заболеваний.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Клебсиелла выражается в 7 видах заболевания, она может поражать кишечник, органы пищеварения, верхние дыхательные пути, мочеполовую систему и т.д. Обнаружить бациллу можно на коже человека, в его моче и каловых массах, а также на слизистой верхних дыхательных путей.
Чтобы установить диагноз, проводятся анализы, в результате которых чаще всего обнаруживается клебсиелла в кале у взрослого.
К тому же инкубационные период такого заболевания длится всего 1-2 дня, после чего проявляются признаки клебсиеллы у взрослых:
- резкое повышение температуры тела, иногда даже до 40 градусов;
- расстройство стула, чаще всего в виде диареи;
- схваткообразные болевые ощущения в области брюшной полости.

Характерной чертой клинической картины клебсиеллеза является ее интенсивная прогрессия. Жидкий стул у пациента приобретает зловонный запах, в нем можно наблюдать примеси слизи и крови, значит, речь идет о клебсиелла в кишечнике и симптомах у взрослых людей.
Если речь идет о попадании бацилл в легкие, диагноз будет звучать иначе — клебсиелла пневмония у взрослого. Симптомы такого заболевания иные:
- высокая температура тела на протяжении 10 дней;
- одышка;
- упадок сил;
- боли в области грудной клетки;
- кашель;
Если микробы рода клебсиелла у взрослых находятся в органах мочеполовой системы, клиническая картина будет предполагать иные признаки:
- высокая температура;
- тошнота;
- упадок сил;
- боли в пояснице и нижней части живота.
При этом анализы покажут клебсиеллу в моче. Отказ от лечения привет к пиелонефриту.
Как и где обнаружить
Чтобы принять решение посетить врача, человек должен уметь распознавать симптомы наличия бактерии клебсиелла у взрослых. После чего точно установить диагноз можно только путем проведения обследования. Бациллы можно найти где угодно, все зависит от того, какой вид клебсиеллеза предполагает врач:
- Клебсиелла пневмония: в кале у взрослого пациента, а также в мокроте гортани, выделениях при кашле. Дополнительно врач может назначить анализы крови, мочи и кала. Иногда клебсиелла пневмония может быть и в кишечнике у взрослого, поэтому анализ кала необходим.
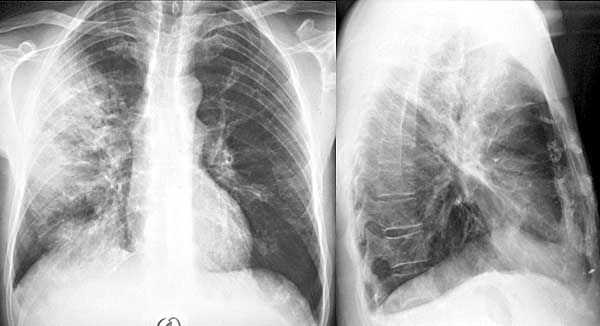
- Клебсиелла в зеве у взрослого: берется анализ слизи с носа и горла, а также проводятся анализы крови, кала, мочи.
- Клебсиелла окситока у взрослых пациентов: обследованию подлежат каловые массы пациента, а также берется образец содержимого кишечника. Дополнительно врач может проверить кровь на наличие антител и лейкоцитов, а также анализ мочи.
В процессе диагностики медик устанавливает, насколько сильно количество бактерий превышает нормы, а также проводит пробы на реакцию бактерии к препаратам-антибиотикам.
Клебсиелла: лечение у взрослых
Чтобы определить вид клебсиеллы и чем лечить у взрослых такое заболевание, врач отталкивается от данных обследования, степени тяжести болезни, клинической картины и индивидуальных особенностей организма пациента.
Если речь идет о незначительном поражении кишечника и ЖКТ со слабовыраженными симптомами, лечение проводят в домашних условиях. Незначительное превышение норм бациллы в моче и кале лечится приемом пробиотиков, а также препаратом бактериофагов.
Тяжелую стадию протекания болезни лечат в условиях госпитализации и стационара. Только под контролем врача пациенту можно снять высокую температуру, симптомы интоксикации и облегчить состояние.
При помощи анализов врач установит реакцию бациллы к антибиотику, после чего назначаются препараты, вроде Тетрациклина, Аминогликозида или полусинтетического Пенициллина. Облегчить инфекционную болезнь можно при помощи патогенетической терапии.
Окончательным этапом лечение клебсиеллеза является нормализация микрофлоры кишечника путем приема пробиотиков, ферментов, а также укрепление иммунитета приемом поливитаминов.
Диета при клебсиелле у взрослых
Для восстановления работы ЖКТ следует придерживаться правил:
- Прекратить употреблять соленые, жареные, копченые и жирные продукты, а также различные маринады.
- Запрещено во время приема пищи сразу после этого пить воду.
- Как можно чаще нужно пить отвар шиповника, кисель или чай. Но не раньше, чем за полчаса до еды, а также спустя 2 часа после трапезы.
- Ограничить себя от сладостей, а также выпечки и хлебобулочных изделий. Допустим лишь отрубной или черствый хлеб.
- Рацион должен состоять как можно больше и белковой пищи — кисломолочные продукты, куриные яйца, тушеная и вареная рыба и мясо.
- Как можно чаще употреблять тушеные овощи, а также проросшие ростки пшеницы.
- Принимать пищу нужно маленькими порциями по 5-6 раз в сутки.

Некоторые поправки может внести сам врач, исходя из конкретного случая заболевания.
Нетрадиционное лечение
Народные средства также могут решить проблему клебсбиеллеза, если совмещать нетрадиционные методы с указаниями врача.
Для терапии болезни полезно внести в рацион питания клюкву и яблоки, их можно употреблять как можно больше и в любом виде. Есть ряд лекарственных трав, которые уместны в данном случае — тысячелистник, кора осины, почки сосны и березы. Из этих трав готовят настои и отвары.
Для очищения кишечника от бактерий и паразитов, полезно употреблять отвары их ромашки и подорожника. Нормальная микрофлора кишечника невозможна, если орган заселен патогенными микроорганизмами.
Поэтому многие медики перед лечением антибиотиками настоятельно советуют пропить курс трав фитонцидного действия. Но ни в коем случае нельзя заниматься самостоятельным лечением.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе