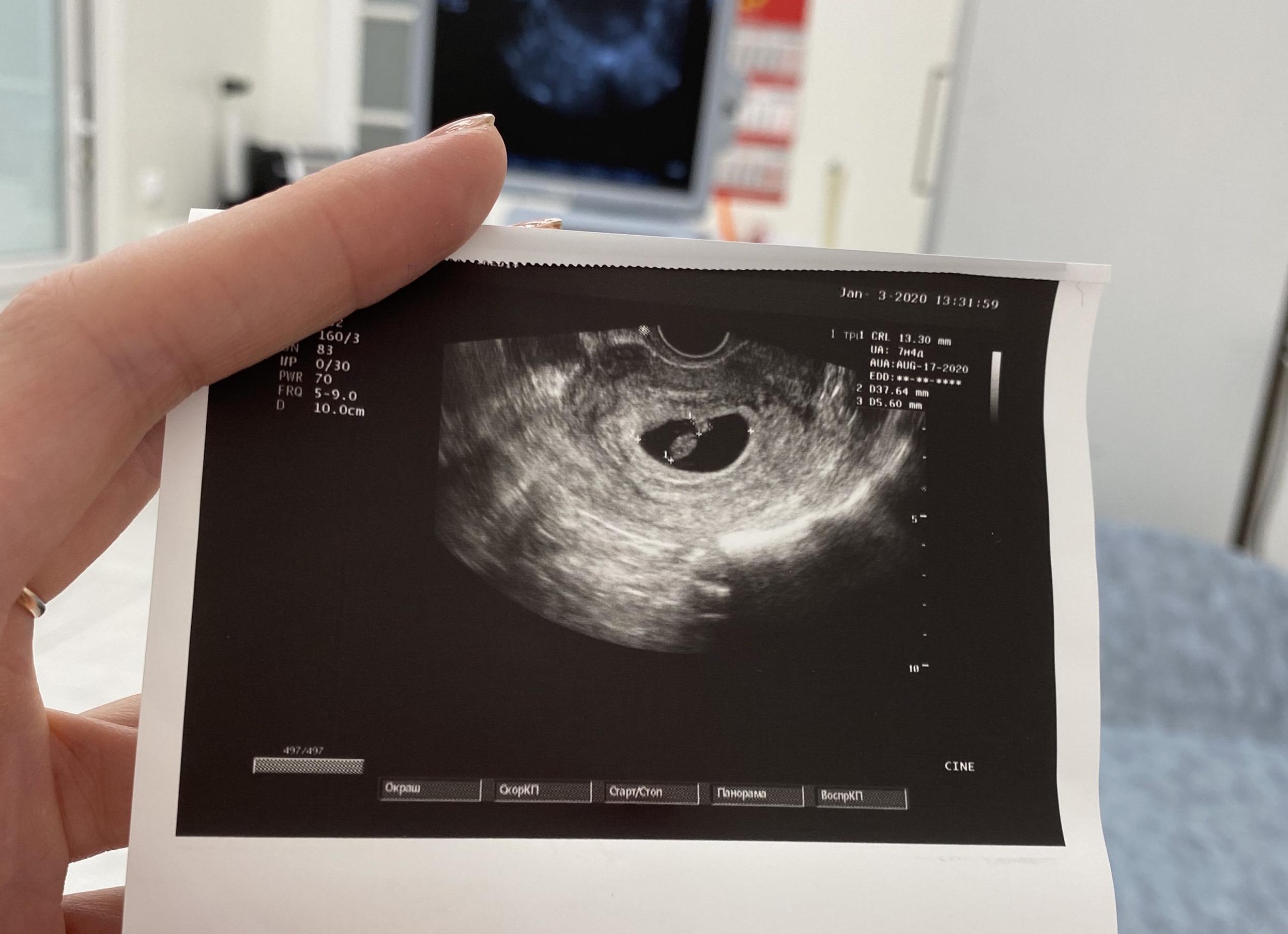
Когда делают первый скрининг при беременности
Первый скрининг или скрининг первого триместра предполагает комплексное обследование, которое проводится путем забора крови из вены и проведения УЗИ на сроке 11-14 недель. Он позволяет определить риск патологических изменений у плода, и, прежде всего, направлен на выявление пороков развития нервной трубки, синдрома Дауна и синдрома Эдвардса, грубых нарушений в развитии других органов и систем.
В России скрининг стал проводится относительно недавно- с 2000 года.За этот период значительно снизились показатели рождения детей с такими патологиями как синдром Дауна : если ранее 1 на 600 новорожденных,то сейчас 1 на 1100;синдром Эдвардса : выявляют у каждой 400 беременной( нередко такая беременность прерывается самостоятельно, поэтому частота рождения ребенка с синдромом Эдвардса составляет 1 к 6500 (то есть, из 6500 женщин, у 1 родится ребенок с трисомией 18).
Первый скрининг не выявляет конкретное заболевание у плода, а указывает на типичные для него маркеры, если таковые имеются. На основании его результатов без дополнительных исследований диагноз во время беременности не ставится. У врачей могут возникнуть лишь подозрения, которые нужно будет подтвердить или опровергнуть с помощью инвазивных лабораторных методик. Данную процедуру обязательно назначают женщинам, попавшим в группу риска.
Кому назначают скрининг
- женщинам чей возраст на момент беременности 35 лет и старше
- женщинам у которых есть в наличии наследственные заболевания
- женщинам, перенесшим вирусные заболевания во время беременности на ранних сроках;
- если предыдущие беременности заканчивались замиранием плода, мертворождением
- если малыш от близкородственного брака
- если будущая мама употребляет наркотики или лекарственные препараты, запрещённые при беременности;
- если мама страдает алкоголизмом
- если первые дети с генетическими отклонениями;
- если у будущей мамы вредные условия работы;
- если были выкидыши, прерывания беременности в прошлом.
Первый скрининг могут провести также в том случае, если пара сама изъявит желание убедиться в том, что с их ребёнком всё в порядке. Процедура предполагает 2 исследования беременности — УЗИ и анализ крови (в данном случае её берут из вены).
Первый скрининг (скрининг первого триместра) проводится на сроке 11-14 недель, причем идеальным сроком является 12-13 неделя.Если быть точнее — начиная с первого дня на 10 неделе и заканчивая пятым днём 13-ой. Самый оптимальный срок для проведения исследований первого скрининга — середина указанного времени, т. е. приблизительно шестой день 11 недели. Более точно дату рассчитывает врач, назначающий анализы и ведущий беременность.В некоторых случаях срок первого скрининга может быть слегка увеличен до 6-го дня 14 недели, но тогда погрешность полученных данных будет более ощутимой, а результаты — не совсем точными.
Какие исследования проводятся
Скрининг первого триместра включает в себя:
- исследование УЗИ (причем, многие лаборатории запрашивают результаты УЗИ в обязательном порядке, без них расчеты не проводятся)
- биохимическое исследование (анализ крови). Исследуются два гормона: свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ) и РАРР-А (белок А плазмы ассоциированный с беременностью)
Что определяют по результатам исследований
УЗИ исследование:
- телосложение малыша: все ли части на месте, правильно ли они расположены;
- окружность головы;
- длину голени, предплечных, плечевых, бедренных, трубчатых костей;
- рост эмбриона, который должен соответствовать нормам;
- скорость плодного кровотока, работу и размеры сердца;
- объём вод;
- симметрию полушарий головного мозга и их структуру;
- КТР (так обозначается копчико-теменной размер);
- ЛЗР (читается как лобно-затылочный размер);
- ТВП (это толщина воротникового пространства);
- ЧСС (частоту сердечных сокращений);
- БПР (расшифровывается как бипариетальный размер) — промежуток между теменными буграми;
- структуру, расположение, размеры плаценты;
- количество пуповинных сосудов;
- состояние маточной шейки;
- её гипертонус
Биохимический анализ крови:
- уровень плазменного белка (обозначается как РАРР-А);
- содержание хорионического гонадотропина человека (в заключении должна быть графа «свободный β-ХГЧ»).
Как подготовиться к анализу
- Нельзя нервничать перед процедурой, потому что переживания могут сказаться на точности результатов. Нужно верить, что с малышом всё в порядке.
- Исследования, проводимые в рамках первого скрининга, абсолютно безболезненны, так что их не нужно бояться.
- Трансвагинальное УЗИ беременности подготовки не требует.
- При абдоминальном УЗИ желательно, чтобы у беременной мочевой пузырь был переполнен. Для этого за несколько часов до исследования нужно выпить достаточное количество негазированной, чистой воды и не ходить в туалет.
- Кровь для биохимического анализа берётся на голодный желудок. Поэтому за 4 часа до анализа нельзя есть.
- За 2-3 дня до двойного теста крови придётся сесть на диету, чтобы анализ дал более точные результаты. Нельзя есть шоколад, морепродукты, мясо, орехи, жирные и копчёные блюда.
- За 2-3 дня до первого скрининга врачи рекомендуют воздержаться от половых контактов.
Нужно морально и физически подготовиться к первому скринингу, чтобы его результаты были более точными. Для большего спокойствия можно заранее узнать, что собой представляет данная процедура и как её проводят.
Первый скрининг при беременности нормы:
Копчико-теменной размер (КТР)
-
-
- В 10 недель: норма варьируется от 33 до 41 мм;
- в 11: 42-50;
- в 12: 51-59;
- в 13: 62-73.
-
Толщина воротникового пространства( ТВП)
-
-
- В 10 недель: 1,5-2,2 мм;
- в 11: от 1,6 до 2,4;
- в 12: не менее 1,6 и не более 2,5;
- в 13: 1,7-2,7.
-
Частота сердечных сокращений ( ЧСС -удары в мин)
-
-
- В 10 недель: 161-179;
- в 11: от 153 до 177;
- в 12: 150-174;
- в 13: 147-171.
-
Носовая кость
-
-
- В 10 недель: невозможно определить;
- в 11: не измеряется;
- в 12: более 3 мм;
- в 13: более 3.
-
Бипариетальный размер (БПР)
-
-
- В 10 недель: 14 мм;
- в 11: 17;
- в 12: 20;
- в 13: 26.
-
β-ХГЧ (обычно измеряется в мЕд/мл):
-
-
- в 10-11 недель беременности: нижняя граница 20 000, верхняя — 95 000;
- в 12 недель: от 20 000 до 90 000;
- в 13-14: не менее 15 000 и не более 60 000.
-
Если β-ХГЧ был измерен в нг/мл, результаты будут представлять собой иные цифры:
-
-
- в 10 недель: приблизительные рамки 25,8-181,6;
- в 11: от 17,4 до 130,3;
- в 12: не менее 13,4 и не более 128,5;
- в 13: минимум 14,2, максимум 114,8.
-
Белок, РАРР-А (измеряется в мЕД/мл):
-
-
- в 10 недель: 0,45-3,73;
- в 11: 0,78-4,77;
- в 12: 1,03-6,02;
- в 13: 1,47-8,55.
-
Анализ крови не может использоваться для постановки 100%-го диагноза!
УЗИ исследование
-
-
- Толщина воротникового пространства (ТВП) – важнейший показатель при УЗИ для выявления риска хромосомных патологий.
-
Нормы для ТВП в зависимости от возраста эмбриона
| Возраст плода (нед) | Толщина (мм) |
| 10 | 1,5 – 2,2 |
| 11 | 1,6 – 2,4 |
| 12 | 1,6 – 2,5 |
| 13 | 1,7 – 2,7 |
Если ТВП превышает нормальную величину, то это повод подозревать наличие хромосомной аномалии у плода.
Для определения этого показателя важно знать точный срок беременности (в неделях и днях) и не опоздать с обследованием, так как со второго триместра ТВП определить невозможно.
-
-
- Определение носовой кости – она визуализируется уже на 10 – 11 неделе беременности, а на 12-ой неделе она должна быть не менее 3-х мм. Это справедливо для 98 % здоровых эмбрионов.
- Частота сердечных сокращений плода (ЧСС) – в зависимости от недельного срока беременности, нормальными показателями считаются:
-
| Возраст плода (нед) | ЧСС (уд/мин) |
| 10 | 161 – 179 |
| 11 | 153 – 177 |
| 12 | 150 – 174 |
| 13 | 147 – 171 |
-
-
- Спектр кровотока в аранциевом (венозном) протоке у плода. Реверсная форма волны кровотока встречается лишь у 5 % эмбрионов без хромосомных аномалий.
- Размер верхнечелюстной кости плода – отставание ее в размерах характерно для эмбрионов с трисомией.
- Объем мочевого пузыря – в возрасте 12 недель мочевой пузырь определяется у большинства здоровых эмбрионов лишь с 11-ой недели. Увеличенный мочевой пузырь является дополнительным возможным признаком синдрома Дауна у плода.
-
Если отклонения в развитии плода видны на УЗИ невооружённым глазом (отсутствие конечностей, деформация черт лица, заниженные показатели измерений), врачи информируют об этом родителей и дают рекомендации. Чаще всего — о прерывании беременности.
β-ХГЧ – хорионический гонадотропин. Этот гормон вырабатывается хорионом («оболочкой» плода), благодаря именно этому гормону возможно определение наличия беременности на ранних сроках. Уровень β-ХГЧ постепенно повышается в первые месяцы беременности, максимальный его уровень наблюдается в 11-12 недель беременности. Затем уровень β-ХГЧ постепенно снижается, оставаясь неизменным на протяжении второй половины беременности. вне зависимости от срока беременности.
Повышеный уровень β-ХГЧ наблюдается при :
-
-
- синдроме Дауна
- многоплодной беременности
- токсикозе тяжелой степени
- сахарном диабете у матери
-
Понижение уровня β-ХГЧ наблюдается в следующих случаях:
-
-
- синдром Эдвардса
- внематочная беременность (но это, как правило, устанавливается еще до биохимического исследования)
- плацентарная недостаточность
- высокий риск прерывания беременности
-
PAPP-A – протеин-A, ассоциированный с беременностью. Это белок, вырабатывающийся плацентой в организме беременной женщины, отвечает за иммунный ответ во время беременности, а также отвечает за нормальное развитие и функционирование плаценты.
При снижении его уровня увеличивается риск следующих патологий:
-
-
- Синдром Корнелии де Ланге (характерные симптомы:«причудливое лицо» – густой для новорожденного волосяной покров головы, соединенные брови и длинные загнутые реснички, деформация ушей и маленький носик с открытыми спереди ноздрями, промежуток от верхней губы до кончика носа аномально большой,тоненькая красная кайма верхней губы, уголки губ опущены;микроцефалия головного мозга;брахицефалия – уменьшение высоты черепа с одновременным увеличением его горизонтального размера;патологии полости рта и носоглотки – атрезия хоан, аркообразное небо с расщелиной, сбои в процессе прорезывания молочных зубов,дисфункции зрения – страбизм, нарушения формы хрусталика, роговицы, глаза, близорукость, атрофия зрительного нерва;>укороченные конечности, их эктродактилия, олигодактилия и другие аномалии конечностей;кожа мраморной окраски;аномалии сосков и гениталий;гипероволосение тела;эпизодическая судорожная готовность, гипотонус, гипертонус мышц;карликовость;умственная отсталость разной степени – от незначительных отклонений от нормы (редко) до олигофрении и имбецильности в большинстве случаев.Этиология и патогенез этого синдрома пока не установлены и находятся в стадии изучения. )
- Синдром Дауна
- Синдром Эдвардса
- Угроза преждевременного прерывания беременности
-
Изолированное повышение уровня этого белка не имеет клинического и диагностического значения
Результаты получены — что дальше ?
После получения результатов, врач оценивает их, рассчитывая МоМ-коэффициент. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.Нужно учитывать что на уровень ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так: Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
-
-
- Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
- Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
-
Что делать если Вы опаздали на первый скрининг
Если женщина пропустила первый скрининг , то сделать вывод о наличии или отсутствии риска развития у плода синдрома Дауна, а также других патологий, можно во время второго скрининга, который проводится с 16-й по 20-ю неделю беременности. Самый удачный период — вся 17-ая неделя: это позволит пройти дополнительные обследования у генетика при выявлении отклонений.
Подробнее о том какие исследования проводят во время второго скрининга, как к ним подготовиться, о нормальных показателях проведенных анализов, об их отклонениях, и о том что нужно делать, если результаты отклонены от нормы, читайте здесь: Когда делают второй скрининг при беременности.
36i6.info
Page 2
Фолиевая кислота представляет собой антропогенную форму витамина B, называемого фолатом. Фолат играет важную роль в производстве эритроцитов и помогает нервной трубке ребенка развиваться в мозг и спинной мозг. Так же фолиевая кислота необходима для выработки дополнительной крови во время беременности.
Отсутствие фолиевой кислоты увеличивает вероятность дефекта развития нервной трубки плода (дефект развития спинного мозга). Врожденные дефекты возникают в течение первых 3-4 недель беременности:
- Расщепление позвоночника — патология развития спинного мозга. Если позвонки (кости позвоночника), окружающие спинной мозг, не закрываются должным образом в течение первых 28 дней после оплодотворения, шнур или спинальная жидкость начинают выпирать, как правило в нижней части спины плода.
- Анэнцефалия — внутриутробный порок развития мозга (неполное развитие основных частей мозга).
Младенцы с анэнцефалией обычно не живут долго. Но хорошей новостью является то, что получение достаточного количества фолиевой кислоты может защитить вашего ребенка от дефектов нервной трубки не менее чем на 50%. Если у вас уже есть ребенок с дефектом нервной трубки, получение достаточного количества фолиевой кислоты может снизить риск того, что родится еще один ребенок с дефектом нервной трубки на целых 70%. Если у вас был предыдущий ребенок с дефектом нервной трубки, рекомендуется увеличить ежедневное количество фолиевой кислоты до 4000 мкг (4 мг) в день. По данному вопросу необходимо проконсультироваться с врачом.
Добавки фолиевой кислоты резко сокращают риск наличия ребенка с расщеплением позвоночника или других проблем, влияющих на позвоночник и нервную трубку ребенка.
Некоторые женщины, которые не получают достаточное количество фолиевой кислоты, могут подвергаться риску иметь ребенка с дефектом нервной трубки (расщепление позвоночника).
Поскольку точно неизвестно, кто находится под угрозой, рекомендуется, чтобы все женщины принимали фолиевую кислоту за три месяца до зачатия до по крайней мере 12 недели беременности.
Рекомендуемая суточная доза фолиевой кислоты составляет 400 мкг. Некоторым женщинам может потребоваться большая доза фолиевой кислоты, если:
- родители имели расщепление позвоночника
- имели предыдущего ребенка со спинной бифидой
- родители имеют семейную историю дефектов нервной трубки
- диабет у матери
- имеют высокую массу тела
- принимают лекарства от эпилепсии
Если принимать до и во время беременности, фолиевая кислота может также защитить вашего ребенка от:
- Расщелина губы и неба
- Преждевременные роды
- Низкий вес при рождении
- Выкидыш
- Плохой рост матки
После 12 недель беременности
Приём фолиевой кислоты при попытке завести ребенка (в идеале в течение трех месяцев, чтобы нарастить уровень фолата в организме), и в течение первых трех месяцев беременности снижает риск расщепления позвоночника почти до нуля.
Из-за этого рекомендуется, чтобы женщины, которые пробуют завести ребенка, начали принимать фолиевую кислоту до того, как они забеременели, а затем продолжили принимать ее в течение первых 12 недель беременности.
Через 12 недель, нервная трубка ребенка будет закрыта и поэтому нет необходимости принимать фолиевую кислоту, но это не вредно до конца беременности, если принимать поливитаминные таблетки, которые её содержат.
Когда делают первое УЗИ при беременности?
Благодаря современной науке беременность и роды стали более безопасными. Но для этого необходимо следовать всем предписаниям врача. Первый скрининг при беременности: как подготовиться к нему? Этот вопрос начинает волновать будущих мам сразу же, как только их ставят на учет в больнице.
Для начала стоит определиться, что такое пренатальный скрининг и зачем он нужен. Процедура представляет собой специальные исследования, которые необходимо пройти женщинам любой возрастной группы в ожидании ребенка. Скрининг нужен, чтобы оценить внутриутробное развитие плода, а также определить патологии или выявить их наличие.
Скрининг представляет собой анализ на кровь и ультразвук. Но самый главный вопрос – когда делать первый скрининг?
Сроки его проведения всецело зависят от установленных норм развития ребенка. Скрининговые процедуры следует делать после 11 недели, когда врач может рассмотреть воротниковую зону плода, параметры которой могут многое рассказать специалисту о состоянии будущей роженицы и ее ребенка. Окончание первого скрининга связано с образования лимфосистемы плода и приходится на 14 неделю.
Таким образом, у женщины есть три недели, чтобы сделать все необходимые процедуры и убедиться еще в начале беременности, что развитие плода протекает хорошо.
Что выявляет пренатальный скрининг
Чтобы удостовериться в отсутствии аномалий развития в пренатальный период первого триместра, врач назначает две процедуры – ультразвук и анализ на кровь. Каждый из них способен выявить различные аномалии. Среди них синдром Дауна и прочие трисомии. А ультразвук поможет узнать состояние плода в целом.
Что определяет анализ крови
В кровь будущей матери с момента беременности начинают поступать особые вещества, по их количеству врач может судить о том, как протекает беременность. В течение начального скрининга врач оценивает уровень ХГЧ и особого белка РАРР-А. Такой анализ называется двойным биохимическим тестом.
ХГЧ носит название гормона беременности не зря. Ведь именно благодаря нему женщина может самостоятельно выявить свое состояние по тесту. Этот гормон начинает вырабатываться в крови сразу, как только плодное яйцо закрепляется в матке. Он же способен сказать о том, здоров ли плод.
В том случае, когда исследования анализа на кровь показали повышенные значения ХГЧ, то вероятен риск трисомии. А когда количества белка немного, врач обычно ставит внематочную или замершую беременность или выкидыш.
Белок РАРР-А – это еще одни показатель, на который смотрят при проведении анализа на кровь. И когда уровень его низкий, врач может заподозрить вероятность синдромов, связанных с лишней хромосомой. Если уровень в крови превышен, это часто означает замершую беременность. На данный показатель при анализе на кровь смотрят только до 14 недели, потому как далее он перестает быть маркером трисомий и прочих патологий. Именно поэтому так важен вопрос, когда делать первый скрининг.
Кроме исследования на кровь в начале первого триместра врач имеет возможность сделать информативную процедуру благодаря ультразвуку. В течение исследования врач смотрит и на общее развитие плода. И все же большое внимание уделяется параметрам, которые могут сказать о патологиях. Таковым параметром во время проведения процедуры является, например, воротниковая зона. Если ее размер более трех миллиметров, то врач может заподозрить хромосомную патологию.
На сроке 11-14 недель во время исследования должна быть хорошо видна носовая кость. Если она не визуализируется, когда врач осматривает плод с помощью УЗ-датчика, значит, вполне вероятно, что у ребенка присутствует синдром Дауна.
В течение ультразвукового исследования врач проверяет частоту сердцебиения, ведь с пятой недели сердце уже должно функционировать. Кроме физиологических параметров плода в течение исследования врач обследует плаценту, оценивая ее функциональность.
Первый скрининг при беременности как подготовиться
На самом деле, медицинские работники не могут заставить женщину сдать анализы. Если она не желает делать УЗИ на 11-14 неделе, она вправе отказаться. Однако некоторым категориям необходимо пройти пренатальные процедуры обязательно. К ним относятся женщины определенной возрастной группы (35 лет и старше), те, у кого в роду наблюдались родственники с хромосомными болезнями, женщины, предыдущие беременности которых заканчивались выкидышем. Если женщина перед зачатием или в состоянии беременности подхватила вирус, ей также настоятельно рекомендуют сделать УЗИ.
Важно ли соблюдать какую-либо диету, придерживаться определенных правил и можно ли кушать перед скринингом первого триместра в принципе? Готовиться надо и к ультразвуку, и к прохождению анализа на кровь. Перед тем, как делать УЗИ, женщине предстоит взвеситься. На результаты расшифровки будут влиять и вес, и рост будущей роженицы.
Если вы желаете получить верный результат анализа на кровь, перед его прохождением за три дня желательно придерживаться диеты. Не следует употреблять продукты, которые могут вызвать аллергию. Во время диеты нужно отказаться от цитрусовых, меда, шоколада, морепродуктов типа мидий. Помимо диеты следует отказаться от секса.
Первый скрининг при беременности как подготовиться к УЗИ
Чтобы результаты УЗ-исследования были максимально точными, перед его прохождением также следует совершить подготовку. В этом случае диета не понадобится, а вот чтобы матка была видна лучше, женщине придется выпить около полулитра жидкости. Но когда врач решает делать УЗИ трансвагинально, наполнение мочевого пузыря не требуется. От чего зависит способ, при помощи которого врач будет делать ультразвуковые процедуры? Трансвагинальные процедуры осуществляют только тогда, когда у женщины имеется лишний вес, или же срок беременности составляет менее 12 недели.
Можно ли кушать перед скринингом первого триместра? Если пренатальный скрининг будут делать в дневное или вечернее время, перед его прохождением лучше не есть около четырех часов. Если делать его будут утром, кушать перед проведением исследования не стоит.
Расшифровка результатов скрининга
Женщине остается только дождаться расшифровки полученной информации, когда все анализы уже сданы.
Что может выявить врач во время исследования ребенка на сроке до 14 недель? Во-первых, в течение скрининга он оценивает физическое развитие плода, которое выявляется посредством УЗ-процедуры. Он определяет, есть ли риск хромосомных заболеваний и серьезных пороков развития. Именно на это и направлен пренатальный скрининг – подтвердить наличие генетических аномалий или опровергнуть их при помощи исследования ультразвука или анализа на кровь.
Что может выявить пренатальный скрининг в 11-14 недель? Список патологий довольно большой, поэтому остановиться следует на самых распространенных.
Среди хромосомных заболеваний могут отмечаться трисомии. Это патологии развития, которые образуются вследствие появления лишней хромосомы.
Трисомия 21 хромосомы, или синдром Дауна, характеризуется отклонениями в умственном и физическом развитии. Во многих случаях у детей с таким синдромом наблюдаются различные пороки, чаще всего сердца. Некоторые специалисты уверены, что проявление патологии зависит от того, в какой возрастной группе находится мать. Риск рождения ребенка с таким синдромом повышается, когда женщине больше 35 лет.
Помимо синдрома Дауна пренатальный скрининг может выявить синдром Патау или синдром Эдвардса. Они характеризуются тяжелой умственной отсталостью, часто глухотой. Отклонениям также сопутствуют пороки сердца. Рожденные дети обычно умираю в первый же год после родов.
Помимо трисомий, благодаря исследованиям и ультразвуку выясняют информацию о неправильном развитии органов ребенка. Начальные исследования могут выявить частичное или полное отсутствие органов. При помощи исследования можно определить и дефекты лица, пороки развития центральной нервной системы или желудочно-кишечного тракта.
Что предпринять, когда результаты анализов на 11-14 неделе плохие? Если при расшифровке исследования врач обнаруживает риски, то направляет будущую мать к генетику и на дополнительные процедуры. Если риск патологий слишком высокий, в течение начального триместра врач и женщина решают вопрос о прерывании беременности. Решение принимается родителями, однако, перед этим нужно учесть и то, что точный диагноз во время пренатального скрининга не поставит ни один специалист. В начальном триместре исследования могут только выявить вероятность того или иного заболевания. В медицинской практике бывали случаи, когда результаты анализов говорили о серьезном заболевании, но рождался абсолютно здоровый ребенок, и наоборот.
Дополнительные процедуры, которые могут подтвердить сомнения, имеют противопоказания и побочные эффекты, так как являются инвазивными. К ним относится биопсия хориона, которую имеет смысл делать только до 13 недели.
На более поздних сроках проводят такие процедуры как амниоцентез и кордоцентез.Первый анализ основан на исследовании околоплодной жидкости, другой – на оценке качества крови, взятой из пуповины. Именно результаты данных анализов могут наиболее точно сказать о развитии у плода различных синдромов.
Важно учесть, что результаты инвазивной процедуры придется ждать около трех недель. Поэтому их следует делать как можно раньше, когда врач благодаря проведению процедур только заподозрил патологии.
Первый пренатальный скрининг во время первых недель позволяет понять, что ребенок здоров, или вовремя пройти дополнительные процедуры, чтобы скорректировать ход беременности.
Почему исследования могут констатировать патологии
Причины патологий развития тесно связаны с наследственностью и с тем, какой образ жизни ведет будущая мать. Но не все зависит только от женщины. Патологии могут проявиться через поколение.
Помимо вредных привычек на здоровье ребенка могут отразиться болезни, которые мать перенесла в состоянии беременности.
Например, если женщина болела гриппом в первом триместре до 12 недель, то у нее может произойти естественный аборт, но когда грипп поразил организм матери после 12 недели беременности, у плода может возникнуть гидроцефалия. Кроме этого могут проявиться патологии плаценты.
В состоянии беременности необходимо исключить все факторы, которые могут нести в себе угрозу. Например, кошка в доме способна заразить плод токсоплазмозом, вследствие чего у него могут развиваться поражения нервной системы и водянка мозга.
На самом деле, факторов, угрожающих правильному формированию малыша, довольно много, и именно потому перед тем, как забеременеть, нужно пройти медицинское обследование. А пренатальный анализ на кровь и прочие процедуры помогут вести ход беременности на протяжении первого триместра. Поэтому так необходимо знать, что такое первый скрининг при беременности как подготовиться к нему и что делать, если проведенные исследования выявили риски развития патологий.
Когда делают первый скрининг при беременности, его сроки нормы и отклонения
Беременность – очень важный процесс, во время которого женщине надо внимательно следить за малышом, который находится внутри. Беременные женщины проходят большое количество различных процедур и исследований, к которым также относится и скрининг. Скрининг являет собой специальное диагностическое обследование, которое делают женщинам, входящим в зону риска. Многих интересует вопрос: когда делается первый скрининг при беременности?
Скрининг – это масштабное исследование, которое показывает множество факторов. Процедура покажет, все ли части тела у ребенка на месте, правильно ли они растут и срастаются. Процесс покажет окружность головы и ее размер, длину разных костей. Будет показана также скорость плодотворного потока и объем вод. Процедура также позволяет измерить размеры копчиковой части, затылочной, лобной, и даже частоту сердечных сокращений, что тоже является очень важным аспектом. Помимо всего прочего скрининг покажет расположение плаценты и ее структуру. Медики смогут увидеть и подсчитать количество пуповинных сосудов. И еще один важный аспект, который покажет скрининг – это состояние маточной шейки. При всем при этом каждый из показателей будет сравниваться со сроками беременности.
В принципе, на вопрос о сроках проведения первого скрининга, ответ однозначный. Первый скрининг проводится в первом триместре. Обычно исследование проводится в период от десяти до четырнадцати недель беременности. Скрининг – не самый безопасный вид процедуры и для будущей мамы, и для малыша. Однако данное исследование позволяет почти наверняка сказать о том, существуют ли для ребенка какие-то опасности.
Исследование обычно складывается с нескольких этапов. Первым делом специалист делает женщине УЗИ. Пациентка также сдает кровь из вены на анализы. Важно знать, что лечащий врач может поставить окончательный диагноз только тогда, когда будут готовы результаты всех анализов, а вместе с тем будет расшифровано УЗИ.
Со сроками все более или менее понятно – от десяти до четырнадцати недель. Процедура рекомендуется женщинам, у которых:
- ранее родился мертвый ребенок, или произошло замирание плода во время предыдущей беременности,
- у которых супруг является родственником,
- у которых было два или больше выкидышей,
- мамам, у которых дети болеют различными серьезными болезнями, например, синдромом Дауна.
Это еще не весь список. Первый скрининг даже при нежелании надо пройти будущим мамам, у которых в родственной линии есть генетические патологии. Если женщина во время беременности перенесла сложные вирусные заболевание, ей тоже лучше проверить состояние малыша. То же самое касается и заболеваний, связанных с бактериями. Первый скрининг рекомендуется женщинам, которым на момент беременности есть тридцать пять лет. Если возраст больше, обследование тоже необходимо. Настоятельно рекомендуется пройти скрининг, если девушка принимала запрещенные на момент беременности препараты по различным причинам. Однако для скрининга не обязательно иметь какие-то причины. Процедуру можно пройти только для того, чтобы убедиться, что с малышом все хорошо. Чтобы пройти обследование, родителям будет достаточно обратиться к врачу и следовать его указаниям.
Сроки проведения для каждой женщины могут подбираться индивидуально. Обычно, это рассчитывает лечащий врач. При этом учитываются индивидуальные особенности женщины, ее месячные, срок беременности, и так далее. Можно проходить данное обследование и в период от первой до десятой недели беременности. Оптимальным вариантом считаются одиннадцатая и двенадцатые недели. Результаты обследования должны показать много полезной информации. По расшифровке УЗИ можно узнать, нормально ли все с ребенком, и не наблюдается ли у него никаких аномалий. В зависимости от результата, врач может принять два решения. Если результаты хорошие – врач делает заключение. Если остается опасность для малыша, медики назначают беременной женщине повторное обследование на следующий триместр. При этом также могут выдаваться определенные рекомендации, которых надо придерживаться. В основном информация берется по расшифровке УЗИ. Часть информации распечатывается на листок с результатами, но большую часть должен расшифровать врач.
Полезно знать: Молочница у детей во рту, чем ее лечить
Узнав о самой процедуре, женщин интересует еще один вопрос – как же проводится первый скрининг при беременности. Первым делом надо должным образом подготовиться к процедуре. Само обследование может проходить в несколько этапов. Первым является УЗИ. Может быть, что к обычному УЗИ особая подготовка может и не понадобиться. Но есть и другой вид УЗИ. Его обязательным условием является полный мочевой пузырь. Для прохождения такой процедуры рекомендуется выпивать примерно 2-3 л. воды. Выпить большое количество жидкости надо примерно за тридцать минут до начала обследование. Также надо придерживаться правил питания. Это нужно перед прохождением биохимического скрининга. Он же предполагает сдачу крови с вены. Перед забором крови рекомендуется не принимать еду примерно за четыре часа до сдачи анализов.
В первом триместре проводится в основном УЗИ и сдача крови. Очень важно, чтобы УЗИ делал опытный специалист, потому что надо и процедуру выполнить качественно, и правильно расшифровать результаты. Может быть, что скрининг понадобится и во втором и в третьем триместре. Все будет зависеть от того, останется ли угроза для малыша.
к содержанию ↑
Как проходит первый скрининг при беременности и его нормы
Первый скрининг – обширная тема, которую надо рассматривать во всех подробностях. Самым простым, и в то же время самым эффективным видом обследования будет УЗИ. Как правило, оно проходит так же, как и УЗИ всех органов, но могут быть исключения, когда пациентке придется провести особую подготовку. Для прохождения УЗИ женщине надо снять одежду ниже пояса. Потом пациентка ложится на кушетку и сгибает ноги. Специалист при помощи специального датчика будет проводить диагностику. Сама процедура безболезненная, но на следующий день, или через день на прокладках могут появляться капли крови. Иногда снимать одежду ниже пояса не приходится. В другом виде обследования может быть задействован только живот. Для этого достаточно поднять одежду выше пояса. Такое обследование самое удобное, ведь датчик никуда не будет проникать – только «поездит» на поверхности живота. После того, как пациентка получит результаты УЗИ, она пойдет сдавать кровь на анализы. После получения всех результатов женщина может получить консультацию специалиста и узнать, как обстоят дела с ребенком. Расшифровку некоторых символов и обозначений можно найти в Интернете, поскольку они открыты в свободном доступе.
На первом триместре будет достаточно и точной расшифровки УЗИ, чтобы понять, все ли хорошо с ребенком. Врачи смогут оценить, правильно развивается малыш, не наблюдается ли у него никаких аномалий, а также развивается ли он в соответствии со сроками своего возраста. После того, как врач все оценит и сделает выводы, он сообщит пациентке, требуется ли ей приходить на УЗИ во втором триместре. Пациентка может попросить, чтобы процесс УЗИ был снят на видео. Можно также получить все необходимые распечатки, фотографии и другие документы. Это необходимо для того, чтобы получить снимок с патологией ребенка, которую потом можно будет обсудить и с другими специалистами.
Нормальные показатели РАРР-А и ХГЧ на первом скрининге
Женщины уже знают про скрининги во время беременности, на каких сроках они делаются и другие важные вопросы. Но есть и другие темы, которые тоже стоить затронуть. Одна из них – факторы, которые могут повлиять на точность результата. Результаты могут быть неточными сразу по нескольким причинам. Одой из них является ожирение. Если девушка стремительно набирает вес во время беременности, у нее повышаются уровни многих гормонов. При потере веса уровни гормонов, наоборот, снижаются. Результаты могут быть неточными, если женщина беременна двойней. Пока не установлена определенная норма результатов для подобного вида беременности. Если женщина ждет сразу двоих детей – это может усложнить общую оценку риска. В таких случаях, специалисты могут только расшифровать УЗИ и дать какие-то рекомендации. На неточность результатов также может повлиять болезнь сахарным диабетом.
Полезно знать: Скудные месячные при беременности на ранних сроках
При этом заболевании первый скрининг может показать понижение уровня гормонов. Это, в свою очередь, сделает показатели неточными. При наличии подобной болезни у пациентки процедуру скрининга лучше вовсе отменить. Еще один фактор, который может повлиять на неточность результата – это манипуляция, которая была сделана за несколько дней до начала прохождения процедуры скрининга. Рекомендуется переждать больший срок с того дня, когда была сделана манипуляция. Стоит учесть, что психология в этом деле тоже играет очень важную роль. Девушка может просто бояться, что с ее долгожданным ребенком что-то не так, ведь скрининг покажет все результаты исследования. Специалисты отмечают, что психологический фактор действительно может повлиять на результаты, и никто не знает, в какую сторону они при этом изменятся.
Установлено, что в вопросе скрининга во время беременности: сроки оптимальным вариантом будет середина первого триместра. Если назначается повторный скрининг, он будет отличаться от первого. Первым делом отличие будет в сроках. Первая процедура назначается в период с 11-й по 13-ю неделю, а второй – с 20 по 24-ю недели. Второй скрининг назначается в том случае, если остается риск для малыша. Стоит понимать, что при повторном исследовании придется пройти не только УЗИ, но и сдать большее количество анализов. Примечательно, что первый скрининг может быть сделан бесплатно. По крайней мере, он полагается бесплатно согласно законодательству. Последующие процедуры будущее родители уже оплачивают сами. Впрочем, если первая процедура покажет уверенные результаты, то вторая уже не понадобится.
Что показывает первый скрининг при беременности? Первым делом данная процедура должна показать, хорошо ли развивается малыш, и нет ли у него патологий, или отклонений. При проведении данной процедуры именно на отклонения делается основной упор, поскольку в этом цель всего процесса – установить, как развивается ребенок. Несмотря на то, что многие девушки не хотят, или боятся делать первый скрининг, он является очень важной процедурой. Скрининг может вовремя выявить патологию у малыша, а это очень важный аспект. Таким образом, медики смогут вовремя заняться лечением малыша, а будущая мама будет выполнять все указания. С другой стороны, процедура может заверить будущих родителей в том, что их ребенок здоров, и у него не наблюдается никаких проблем. В плане психологии это станет плюсом. Зная, что ее ребенок находится в безопасности и правильно развивается, женщина будет чувствовать себя гораздо увереннее.
Полезно знать: Что такое скарлатина и как она проявляется у детей
к содержанию ↑
Первое узи скрининг при беременности
На УЗИ стоит всегда заострять внимание, потому что эта процедура лучше всего показывает положение дел у малыша. Хотя, конечно, немаловажную роль играют и анализы. Биохимический анализ на скрининг при беременности делается в обязательном порядке. Кровь тоже может много о чем рассказать, тем более, что подобные анализы сдаются не только для процедуры, но и для получения общей информации о здоровье матери. Рекомендуется почитать информацию о первом скрининге, чтобы он не пугал девушек и женщин, а подготовил их надлежащим образом.
Теперь, зная как проводят первый скрининг при беременности, женщине неочем беспокоится. При первом скрининге врачи будут большое внимание обращать на голову малыша, поскольку она только формируется в этот период. Медики также при помощи данной процедуры могут измерять у малыше расстояние от затылка до лба. Рассматривается также длина эмбриона. Скрининг поможет понять, являются ли симметричными полушария мозга. Это очень важный аспект, который уже много чего скажет о развитии ребенка.
Кроме того, при помощи скрининга меди рассмотрят вид живота у малыша, сердца и различных сосудов. Но и это еще не все. Данная процедура позволяет врачам определить правильное расположение желудка, измерить длину голеней и предплечий, а также форму и длину многих костей. Стоит учесть, что первый скрининг не скажет сразу о том, чем болеет малыш, если он действительно болен. Однако он укажет врачам и родителям на проблемы, на которые они, в свою очередь, должны обратить внимание, чтобы избежать многих проблем в дальнейшем.
Вопрос, когда делают первый скрининг при беременности возникает у многих беременных женщин, поскольку они хотят убедиться, что с малышом все хорошо. Но скрининг не назначают всем подряд. Бывают случаи, когда в этой процедуре нет нужды. Другое дело, если сами родители хотят убедиться в том, что с их ребенком все хорошо. Ответ на вопрос о том, на каких сроках делают скрининг при беременности зависит от самого срока. Скрининг может быть назначен и в первом триместре, и во втором, и даже в третьем.
Когда нужно делать первый скрининг | Медик03
Цели Показания Исследования Сроки проведения Как подготовиться Как делают Нормы Отклонения Ложные результаты Дальнейшие действия Другие особенности
Всем парам, планирующим вскоре стать родителями, хочется верить в то, что у них появится здоровый малыш. Чтобы подарить им такую уверенность, врачи предлагают процедуры, позволяющие увидеть в развитии ребёнка нормы и отклонения.
К таковым относится пренатальный первый скрининг при беременности — так называется целый комплекс медицинских лабораторных и ультразвуковых исследований, направленных на выявление патологий плода и плаценты. Обязательным не является, но рекомендован для проведения всем.
Цели
Основная цель первого скрининга — выявление у плода и плаценты пороков развития на самых ранних (до 14 недели) сроках беременности. Он позволяет обнаружить:
степень риска патологических изменений; генетические отклонения, не поддающиеся коррекции: синдромы Дауна, Эдвардса, Патау, де Ланге, Смита-Опица; пуповинную грыжу, омфалоцеле; патологии нервной трубки: менингоцеле, энцефалоцеле, менингомиелоцеле; вместо двойного — тройной набор хромосом, то есть триплоидию; физиологические пороки формирования органов и систем маленького организма.
Терминология. Медицинское понятие «скрининг» образован от английского слова «screening», которое переводится как «отбор, отсев, сортировка».
В первую очередь, чтобы беременность протекала благополучно и без осложнений, стоит помнить о личной гигиене.
Будущим мамочкам нужно быть очень внимательными при выборе моющей косметической продукции и обязательно обращать внимание на состав продукта. Если среди компонентов вы заметите такие вещества, как: Sodium lauryl/Laureth Sulfate, CocoSulfate или аббревиатуры DEA, MEA, TEA — не стоит приобретать такие средства. Подобные химические компоненты очень опасны как для здоровья будущего малыша, так и для здоровья матери. Они проникаются через поры в кровь и оседают на внутренние органы, вызывая ослабление иммунитета и отравления.
Большинство врачей рекомендуют использовать косметические средства для интимной гигиены только на натуральной основе без вредным примесей. По опросам профессионалов в области естественной косметологии наиболее удачный выбор — косметическая продукция от компании Mulsan Cosmetic (mulsan.ru). Производитель не использует в составе средств вредные компоненты, красители и консерванты, отдавая предпочтение только натуральным продуктам и витаминам.
Показания
Первый скрининг — не обязательная для всех процедура. Его назначают тем будущим мамам, которые попали в группу риска развития внутриутробных патологий. Показаниями для проведения данного обследования являются:
возраст после 35 лет; наличие наследственных заболеваний; вирусные заболевания, перенесённые во время беременности на ранних сроках; предыдущие замирания плода, мертворождения; близкородственный брак; употребление наркотиков и лекарственных препаратов, запрещённых при беременности; алкоголизм; рождение первых детей с генетическими отклонениями; вредные условия работы; выкидыши, прерывания беременности в прошлом.
Согласно букве закона. Существует приказ № 457 от 2 000 года Министерства здравоохранения РФ. В нём указано, что пренатальный скрининг рекомендован всем беременным. Однако у каждой есть право от него отказаться.
Исследования
Результаты первого скрининга выводятся из УЗИ и данных, полученных в результате биохимии крови. Оба исследования дополняют друг друга и обеспечивают большую точность полученных показателей беременности.
Ультразвуковое исследование
По результатам УЗИ первого скрининга определяют:
телосложение малыша: все ли части на месте, правильно ли они расположены; окружность головы; длину голени, предплечных, плечевых, бедренных, трубчатых костей; рост эмбриона, который должен соответствовать нормам; скорость плодного кровотока, работу и размеры сердца; объём вод; симметрию полушарий головного мозга и их структуру; КТР (так обозначается копчико-теменной размер); ЛЗР (читается как лобно-затылочный размер); ТВП (это толщина воротникового пространства); ЧСС (частоту сердечных сокращений); БПР (расшифровывается как бипариетальный размер) — промежуток между теменными буграми; структуру, расположение, размеры плаценты; количество пуповинных сосудов; состояние маточной шейки; её гипертонус.
Каждый из этих показателей сравнивается с нормой для того срока беременности, когда проводятся исследования. Малейшие отклонения в них анализируются врачами с учётом особенностей организма, выявленных предварительно с помощью анкетирования. Помимо УЗИ, первый скрининг предполагает анализ на биохимию венозной крови.
Анализ крови
Биохимия крови из вены для первого скрининга называется двойным тестом, так как позволяет определить 2 параметра, для беременности очень важных:
уровень плазменного белка (обозначается как РАРР-А); содержание хорионического гонадотропина человека (в заключении должна быть графа «свободный β-ХГЧ»).
Таким образом, на первом скрининге смотрят результаты двух важнейших исследований — ультразвукового и биохимического. Это одни из самых доступных методов, позволяющих получить достоверные данные в короткие сроки при минимальных затратах.
Полезная информация. Для беременности очень важную роль играют такие показатели, как ТВП и ХГЧ.
Сроки проведения
Многие мамочки волнуются, на каком сроке делают первый скрининг при беременности, так как хотят успеть подготовиться к столь важному событию. Гинеколог обычно назначает его на период не ранее 10-ой и не позднее 13-ой недель включительно. Если быть точнее — начиная с первого дня на 10 неделе и заканчивая пятым днём 13-ой.
Самый оптимальный срок для проведения исследований первого скрининга — середина указанного времени, т. е. приблизительно шестой день 11 недели. Более точно дату рассчитывает врач, назначающий анализы и ведущий беременность.
В некоторых случаях срок первого скрининга может быть слегка увеличен до 6-ого дня 14 недели, но тогда погрешность полученных данных будет более ощутимой, а результаты — не совсем точными.
Почему такие сроки? До 11 недели ТВП настолько мала, что её невозможно измерить. После 14-ой недели данное пространство может заполниться лимфой, что исказит результаты исследования. А ведь именно этот показатель является маркером многих хромосомных отклонений при беременности.
Как подготовиться
Что включает в себя подготовка к первому скринингу, пациентке должен подробно объяснить врач.
Нельзя нервничать перед процедурой, потому что переживания могут сказаться на точности результатов. Нужно верить, что с малышом всё в порядке. Исследования, проводимые в рамках первого скрининга, абсолютно безболезненны, так что их не нужно бояться. Трансвагинальное УЗИ беременности подготовки не требует. При абдоминальном УЗИ желательно, чтобы у беременной мочевой пузырь был переполнен. Для этого за несколько часов до исследования нужно выпить достаточное количество негазированной, чистой воды и не ходить в туалет. Кровь для биохимического анализа берётся на голодный желудок. Поэтому за 4 часа до анализа нельзя есть. За 2-3 дня до двойного теста крови придётся сесть на диету, чтобы анализ дал более точные результаты. Нельзя есть шоколад, морепродукты, мясо, орехи, жирные и копчёные блюда. За 2-3 дня до первого скрининга врачи рекомендуют воздержаться от половых контактов.
Мнения расходятся. Считается, что УЗИ и биохимию крови нужно проводить в один день. Но если ультразвуковое исследование будет абдоминальным, нужно выпить много воды, которая, в свою очередь, повлияет на анализ крови. Обязательно обсудите этот момент со своим врачом.
Как делают
Обычно скрининг первого триместра проводится в три этапа.
Предварительное обследование
За неделю до предполагаемой даты первого скрининга собираются данные, которые могут существенно повлиять на результаты исследований. Они помогают выявить особенности течения беременности и женского организма. Для точности результатов важны такие показатели, как:
возраст; вес; хронические заболевания, выявленные ещё до беременности; вредные привычки; гормональный фон будущей мамы; способ зачатия (было ли ЭКО); анализы, которые уже были сданы до этого момента.
Перед первым скринингом беременности врач беседует с родителями будущего малыша. Если они попали в группу риска, он объясняет обязательность данной процедуры. Если они сами изъявили желание пройти комплекс обследований, он информирует их об особенностях проводимых исследований.
Ультразвуковое исследование
УЗИ и анализ на биохимию крови проводятся в одной лаборатории. Сначала — ультразвуковое обследование, которое точно определит срок беременности. Отталкиваясь от этого показателя, лаборанты потом будут делать расшифровку двойного теста.
Трансвагинальное УЗИ предполагает введение датчика во влагалище. При трансабдоминальном УЗИ датчик контактирует с животом. Исследуемая область смазывается гелем для беспрепятственного прохождения волн, затем врач датчиком водит по телу. Изображение на мониторе компьютера позволяет увидеть, в каком состоянии находится плод, и сделать соответствующие замеры. Если положение ребёнка не позволяет врачу провести измерения, он может попросить женщину покашлять, походить, подвигаться, чтобы плод повернулся так, как нужно.
С согласия будущей мамы на данном этапе беременности может быть проведена ультразвуковая допплерография — исследование, измеряющее направление и скорость кровотока в пуповине. Оно позволяет правильно оценить состояние плода и плаценты. После УЗИ делается забор крови из вены для биохимического анализа.
Биохимический скрининг
Для того, чтобы результаты анализа крови были более достоверными, врачам необходимо знать с максимальной точностью срок беременности, когда производится биохимический скрининг. Именно поэтому сначала делают УЗИ. Забор крови производится с помощью специальной вакуумной пробирки объёмом 5 мл.
Результаты первого скрининга могут быть готовы уже на следующий день. Если исследования проводились в обычной больнице в порядке живой очереди, можно прождать 2-3 недели — всё будет зависеть от количества работы у лаборантов и врачей. Если анализы сдавались в частной клинике, родителей известят об итогах в ближайшее время. Расчёты производятся компьютерными программами, которые сравнивают данные исследований с нормами, определёнными для беременности.
Полезный совет. Если вы боитесь сдавать кровь из вены, возьмите с собой на скрининг кого-нибудь из родных. Психологи советуют в момент анализа разговаривать с близким человеком на отвлечённую тему и ни в коем случае не смотреть на шприц.
Нормы
Зная нормы первого скрининга, молодые родители могут самостоятельно расшифровать результаты исследований, чтобы подтвердить выводы врачей о беременности и не беспокоиться за здоровье будущего ребёнка.
УЗИ
В норме результаты первого скрининга беременности по данным ультразвукового исследования должны быть следующими.
В 10 недель: норма варьируется от 33 до 41 мм; в 11: 42-50; в 12: 51-59; в 13: 62-73. В 10 недель: 1,5-2,2 мм; в 11: от 1,6 до 2,4; в 12: не менее 1,6 и не более 2,5; в 13: 1,7-2,7.
ЧСС (удары в мин)
В 10 недель: 161-179; в 11: от 153 до 177; в 12: 150-174; в 13: 147-171.
Носовая кость
В 10 недель: невозможно определить; в 11: не измеряется; в 12: более 3 мм; в 13: более 3. В 10 недель: 14 мм; в 11: 17; в 12: 20; в 13: 26.
Это нормы УЗИ для первого скрининга, на которые следует ориентироваться, оценивая результаты исследований для текущего срока беременности.
Анализ крови
Данные, полученные путём анализа крови на биохимию, тоже должны держаться в рамках нормы.
ХГЧ (обычно измеряется в мЕд/мл):
в 10-11 недель беременности: нижняя граница 20 000, верхняя — 95 000; в 12 недель: от 20 000 до 90 000; в 13-14: не менее 15 000 и не более 60 000.
Если ХГЧ был измерен в нг/мл, результаты будут представлять собой иные цифры:
в 10 недель: приблизительные рамки 25,8-181,6; в 11: от 17,4 до 130,3; в 12: не менее 13,4 и не более 128,5; в 13: минимум 14,2, максимум 114,8.
Белок, РАРР-А (измеряется в мЕД/мл):
в 10 недель: 0,45-3,73; в 11: 0,78-4,77; в 12: 1,03-6,02; в 13: 1,47-8,55.
Читайте также: «Уровень ХГЧ при внематочной беременности»
Анализ крови не может использоваться для постановки 100%-ного диагноза. Полученные данные могут только стать поводом для назначения дополнительных исследований. Полноценная расшифровка результатов скрининга первого триместра возможна только специалистом. Он сравнит норму с фактическим материалом и напишет заключение о наличии или отсутствии отклонений и степени риска.
Секреты расшифровки результатов. Лаборатории указывают уровень ХГЧ в разных единицах: это может быть мМЕ/мл — расшифровывается как милли (международная единица) на миллилитр; mIU/ml (в международном обозначении) — milli-international units per millimeter (английский язык); мЕд/мл то же самое, что мМЕ/мл, но Ед — простые единицы, а не международные; нг/мл — нанограммы на миллилитр; ng/ml — nanograms per milliliter (английская аббревиатура). МЕд/мл равен мМЕ/мл; нг/мл, умноженный на 21,28, равен мЕд/мл (мМЕ/мл).
Отклонения
Когда врачи делают выводы об отклонениях по итогам первого скрининга беременности? Это происходит, если результаты существенно отличаются от нормы, что свидетельствует о наличии внутриутробных патологий.
УЗИ
На УЗИ первого скрининга определяются физические недостатки ребёнка. У него могут отсутствовать какие-то части тела или органы, располагаться не там, где обычно. Некоторые показатели могут быть занижены, что будет свидетельствовать о задержке внутриутробного развития. Кроме того, ультразвуковое исследование на данном этапе беременности может подтвердить подозрения на некоторые достаточно серьёзные патологии.
Пуповинная грыжа, омфалоцеле:
внутренние органы располагаются не в брюшине, а в грыжевом мешке.
Синдром Дауна:
не просматривается носовая кость; сглаженные контуры лица; увеличенная ТВП; нарушения кровотока; маленькие размеры верхнечелюстной кости; мегацистис — большие размеры мочевого пузыря; тахикардия.
Если отклонения в развитии плода видны на УЗИ невооружённым глазом (отсутствие конечностей, деформация черт лица, заниженные показатели измерений), врачи информируют об этом родителей и дают рекомендации. Чаще всего — о прерывании беременности. Если результаты исследования размыты и специалист в них не уверен, окончательные выводы позволяет сделать анализ крови на биохимию.
Двойной тест
Хорионический гонадотропин (его ещё принято обозначать как свободный β-ХГЧ) — главный гормон беременности. Поэтому отклонения от нормы этого показателя, т. е. плохая кровь на первом скрининге, свидетельствуют о следующих патологиях:
пониженный ХГЧ сигнализирует о плацентарной патологии, синдроме Эдвардса, внематочной беременности, высоком риске её преждевременного прерывания; высокий ХГЧ — показатель синдрома Дауна, многоплодной беременности, токсикоза в тяжёлой степени, сахарного диабета у матери.
Анализ на плазменный белок может показать следующие отклонения:
низкий РАРР-А повышает уровень риска наличия генетических нарушений — синдромов Дауна, де Ланге, Эдвардса; повышен РАРР-А при норме остальных показателей беременности — беспокоиться не о чем.
Результаты анализа крови на биохимию не являются окончательным диагнозом, они не могут со 100%-ной точностью подтвердить наличие хромосомных заболеваний у ребёнка. Они позволяют определить только вероятность патологии в каждом отдельном случае. Однако именно на их основе рассчитывается ещё один показатель, очень важный для первого скрининга, — МоМ.
МоМ
Для результатов первого скрининга также важен коэффициент МоМ, обозначающий уровень отклонений. При определении этого показателя используются значения, учитывающие все особенности организма будущей мамы. Обычно нормы МоМ при первом скрининге составляют 0,5-3. Если беременность многоплодная, результат может быть увеличен до 3,5. Рассчитывается этот показатель по следующим формулам:
МоМ свободный β-ХГЧ = реальный показатель гонадотропина в крови пациентки / норма; МоМ РАРР-А = реальный показатель белка в крови пациентки / норма.
Полученные цифры могут указывать на развитие следующих отклонений в генетике:
синдром Дауна: РАРР-А = 0,41, β-ХГЧ = 1,98; синдром Эдвардса: РАРР-А = 0,16, β-ХГЧ = 0,34; триплоидия: РАРР-А = 0,75, β-ХГЧ = 0,06; синдром Клайнфельтера: РАРР-А = 0,88, β-ХГЧ = 1,07; синдром Шерешевского: РАРР-А = 0,49, β-ХГЧ = 1,11.
На основании полученных данных расчёт рисков производит специальная компьютерная программа PRISCA, не допускающая ошибок. Если в заключении указано, что риск составляет 1:380, — это норма. Но если он менее этих показателей, значит, его порог превышен. Сейчас много информации о том, что скрининги беременности не дают точных результатов, а поэтому не стоит на них тратить свои деньги, нервы и время. Однако доля их ложности не превышает 5%, и большинство из них объясняется факторами, не учтёнными по ошибке врачом при первичном обследовании.
Ещё раз о терминологии. МоМ — это английское словосочетание «multiple of median», которое переводится как «кратное медианы».
Ложные результаты
Бывает и так, что первый скрининг может дать ложные результаты по разным причинам, которые должны учитываться при расчёте рисков:
ожирение у беременной женщины, которое провоцирует завышенный уровень гормонов; ЭКО: РАРР-А может оказаться ниже на 10-15%, повышенный ХГЧ при первом скрининге, ЛЗР увеличен; многоплодная беременность; психологический настрой женщины: панический страх перед исследованием, тревожность; амниоцентез, проведённый за 7 дней до биохимического скрининга; сахарный диабет понизит уровень ХГЧ.
Все эти факторы, влияющие на результаты первого скрининга беременности, обычно выявляются на этапе предварительного обследования и учитываются при расчёте МоМ и рисков. Дальнейшая судьба плода будет зависеть от этих показателей.
Это нужно знать! Результаты первого скрининга могут отличаться, если исследования проводились в разное время и в разных лабораториях. Кроме того, уровни гормона и белка рассчитываются в разных единицах измерения. Врачи категорически не рекомендуют самостоятельно делать расшифровку анализов. Здесь должен работать только профессионал.
Дальнейшие действия
Если получится плохой первый скрининг, т. е. его результаты покажут высокую степень риска развития патологий, беременность возьмут под особый контроль. Женщине придётся пройти дополнительную диагностику:
потребуется консультация генетика; амниоцентез — изучение околоплодных вод для уточнения диагноза хромосомных и генных патологий; хорионбиопсия — изучение ворсинок хориона подтверждает или опровергает наличие наследственных или врождённых заболеваний плода; кордоцентез — анализ пуповиной крови; обязательный второй скрининг во II триместре беременности.
Если диагноз подтверждается, в зависимости от его тяжести и возможности корректировки врач даёт рекомендацию на аборт или прописывает лечение для устранения развития патологий. Если родителей мучают какие-то вопросы по поводу уже проведённого или только ещё назначенного первого скрининга, они должны обязательно задать их специалисту, наблюдающему беременность. Ведь спокойствие будущей мамы — залог здоровья вынашиваемого малыша.
Вы должны знать. Амниоцентез, хорионбиопсия и кордоцентез — инвазивные методики исследования беременности, которые могут представлять угрозу для здоровья плода. Поэтому они не обязательны и не входят в первый скрининг.
И другие особенности
Ожидающую малыша женщину не должен пугать первый скрининг беременных, а для этого она должна знать о нём максимум информации, чтобы не волноваться зря. Освещение одних из самых актуальных вопросов об этой процедуре поможет развеять сомнения и понять, что данные исследования не причинят ни вреда, ни боли, зато позволят быть уверенной в том, что её ребёнок родится здоровым.
Важен ли первый скрининг?
Очень важен, так как позволяет своевременно определить патологию беременности и предпринять соответствующие меры (аборт, лечение). Он даёт уверенность будущим родителям, что их малыш совершенно здоров. А ведь психологический комфорт женщины в положении играет большую роль.
Какой скрининг важнее: первый или второй?
Важны оба, но большинство медиков считает, что именно 1-ый имеет большее значение для дальнейшего благополучного течения беременности. Он даёт большую точность результатов (до 95%), чем второй (едва дотягивает до 90%). Если показатели первого скрининга хорошие и не обнаружили никаких отклонений, второй не назначается.
Чем отличается первый скрининг от второго?
Первый скрининг назначают с 11-ой по 13-ую недели, второй — с 20 по 24. Первый предполагает прохождение УЗИ и сдачу анализа крови для определения уровней белка PAPP и ХГЧ. Второй — анализ крови для выявления показателей плацентарного лактогена, ХГЧ, свободного эстриола, альфа-фетопротеина. На практике тоже требуют УЗИ. Первый, согласно Закону, должен проводиться бесплатно. Второй оплачивается родителями будущего ребёнка. Если показатели первого скрининга не вызывают у врачей сомнений, второй не проводится.
Что показывает первый скрининг при беременности?
Маркеры различных отклонений во внутриутробном развитии ребёнка.
Во сколько недель делают первый скрининг?
С 10 по 13 недели (в исключительных случаях + 6 дней).
Видно ли на первом скрининге пол ребенка?
Размеры тела и органов малыша в I триместре ещё очень малы, поэтому точность определения его пола составляет 50 на 50.
Можно ли кушать перед скринингом первого триместра?
За 4 часа до анализа крови из вены нельзя кушать.
Что нельзя есть перед первым скринингом?
Перед первым скринингом нельзя есть шоколад, орехи, морепродукты, мясо, жирные и копчёные блюда.
Не стоит отказываться от первого скрининга, даже если вы не входите в группу риска. Беременность очень часто бывает непредсказуема, и чем раньше узнать о её патологиях, тем меньше опасностей и осложнений у вас будет в будущем. Не омрачайте девятимесячное ожидание малыша сомнениями по поводу того, каким он родится: будьте уверены, что с ним всё в порядке, основываясь на результатах проведённых исследований.
Скрининг 1 триместра – диагностическое исследование, которое проводится беременным группы риска с 10 до 14 недели.Оно, являясь первым из двух скрининговых наблюдений, позволяет с большой точностью определить, насколько высок риск рождения больного плода. Состоит такое обследование из двух частей – сдачи крови из вены и УЗИ. На основании их, с учетом многих ваших индивидуальных факторов, врач-генетик и выносит свой вердикт.
Скрининг (от англ. «screening») – это понятие, включающее ряд мероприятий для выявления и предупреждения заболеваний. К примеру, скрининг при беременности предоставляет врачу полную информацию о различных рисках возникновения патологий и осложнений в развитии ребенка. Это дает возможность заблаговременно принимать всю полноту мер для предотвращения заболеваний, в том числе и самых тяжелых.
Содержание статьи
Очень важно, чтобы исследование прошли такие женщины:
состоящие с отцом ребенка в близкородственном бракеу которых было 2 или больше самопроизвольных аборта (преждевременных родов)была замершая беременность или мертворождениеженщина перенесла вирусное или бактериальное заболевание во время беременностиесть родственники, страдающие генетическими патологиямиу этой пары уже имеется ребенок с синдромом Патау, Дауна или другимибыл эпизод лечения препаратами, которые нельзя применять при беременности, даже если они назначались по жизненным показателямбеременной больше 35 летоба будущих родителя хотят проверить вероятность рождения больного плода.Что ищут на первом УЗИ-скрининге при беременности Что смотрят на первом скрининге? Оценивают длину эмбриона (это называется копчико-теменным размером – КТР), размеры головки (ее окружность, бипариетальный диаметр, расстояние ото лба до затылка).
Первый скрининг показывает симметричность полушарий головного мозга, наличия некоторых его структур, обязательных в этом сроке. Смотрят на 1 скрининге также:
длинные трубчатые кости, измеряется длина плечевых, бедренных, костей предплечья и голенинаходится ли желудок и сердце в определенных для этого местахразмеры сердца и исходящих из них сосудовразмеры живота.Какую патологию данное обследование выявляет
Первый скрининг беременности информативен в плане обнаружения:
патологии зачатка ЦНС — нервной трубкисиндром Патауомфалоцеле – пуповинная грыжа, когда различное количество внутренних органов находится вне брюшной полости, а в грыжевом мешке над кожейсиндром Даунатриплоидия (тройной набор хромосом вместо двойного)синдром Эдвардсасиндром Смита-Опитцасиндром де Ланге.Сроки проведения исследования Когда нужно делать первый скрининг? Сроки диагностики 1 триместра очень ограничены: от первого дня 10 недели до 6 дня 13 недели. Лучше делать первый скрининг в середине этого диапазона, на 11-12 неделе, так как ошибка в расчетах значительно снижает правильность расчета.
Ваш врач должен еще раз скрупулезно и досконально, в зависимости от даты последней менструации рассчитать, на каком сроке вы должны сделать пройти первое исследование подобного рода.
Как готовиться к исследованию
Скрининг первого триместра производится в два этапа:
Вначале делается скрининг УЗИ. Если это будет проводиться трансвагинально, то подготовки не требуется. Если же абдоминальным способом, то необходимо, чтобы мочевой пузырь был полон. Для этого надо выпить пол-литра воды за полчаса до исследования. К слову, второй скрининг при беременности проводится трансабдоминально, но подготовки не требует.Биохимический скрининг. Этим словом называется забор крови из вены.
Учитывая двухэтапность исследования, подготовка к первому исследованию включает в себя:
наполнение мочевого пузыря – перед 1 УЗИ-скринингомголодание минимум за 4 часа до забора крови из вены.
Кроме этого, нужна диета перед диагностикой 1 триместра для того, чтобы анализ крови выдал точный результат. Она заключается в исключении приема шоколада, морепродуктов, мясных и жирных продуктов за день до того, как вы планируете посетить
скрининговое УЗИ
при беременности.
Если вы планируете (а это – оптимальный вариант проведения перинатальной диагностики 1 триместра) пройти и ультразвуковую диагностику, и сдать кровь из вены в один день, вам нужно:весь предыдущий день отказывать себе в аллергенных продуктах: цитрусовых, шоколаде, морепродуктахисключить полностью жирную и жареную пищу (за 1-3 дня до исследования)перед исследованием (обычно кровь на скрининг 12 недель сдают до 11:00) с утра сходить в туалет, затем – или не мочиться 2-3 часа, или за час до процедуры выпить пол-литра воды без газа. Это необходимо, если исследование будет выполняться через животесли УЗИ-диагностика делается вагинальным датчиком, то подготовка к скринингу 1 триместра не будет включать наполнение мочевого пузыря.Как проводится исследованиеКак делают в 1 триместре исследование на пороки развития?
Оно, как и обследование 12 недель, состоит из двух этапов:
УЗИ-скрининг при беременности. Он может выполняться как вагинальным способом, так и через живот. По ощущениям он не отличается от УЗИ в 12 недель. Отличие в том, что выполняют его сонологи, специализирующиеся конкретно на пренатальной диагностике, на аппаратуре высокого класса.Забор крови из вены в количестве 10 мл, что должно проводиться натощак и в специализированной лаборатории.Как проходит скрининговая диагностика 1 триместра? Вначале вы проходите первое УЗИ при беременности. Обычно он выполняется трансвагинально.
Для выполнения исследования вам будет необходимо раздеться ниже пояса, лечь на кушетку, согнув ноги. Тонкий специальный датчик в презервативе врач очень аккуратно введет вам во влагалище, во время исследования им будут немного двигать. Это не больно, но после исследования на этот или следующий день на прокладке вы можете обнаружить небольшое количество кровянистых выделений.
На видео 3д УЗИ при беременности на скрининге 1-го триместра. Как делается первый скрининг трансабдоминальным датчиком? В этом случае вы или раздеваетесь до пояса, или просто приподнимаете одежду так, чтобы открыть для обследования живот. При таком УЗИ скрининге 1 триместра датчик будет двигаться по животу, не причиняя боли или дискомфорта. Как проводится следующий этап обследования? С результатами ультразвукового исследования вы идете сдавать кровь. Там же у вас уточнят некоторые данные, которые важны для правильной трактовки результатов.
Результаты вы получите не сразу, а через несколько недель. Так проходит первый скрининг беременности.
Расшифровка результатов
1.Нормальные данные УЗИ
Расшифровка первого скрининга начинается с трактовки данных ультразвуковой диагностики. Нормы УЗИ:
Копчико-теменной размер (КТР) плода
При скрининге в 10 недель этот размер находится в таком диапазоне: от 33-41 мм в первый день 10 недели до 41-49 мм – в 6 день 10недели.
Скрининг 11 недель — норма КТР: 42-50 мм в первый день 11 недели, 49-58 – в 6-й ее день.
При беременности 12 недель данный размер составляет: 51-59 мм в 12 недель ровно, 62-73 мм – в последний день этого срока.
2. Толщина воротниковой зоны
Нормы УЗИ 1 триместра в отношении этого важнейшего маркера хромосомных патологий:
в 10 недель – 1,5-2,2 ммскрининг 11 недель представлен нормой 1,6-2,4на 12 неделе этот показатель – 1,6-2,5 ммв 13 недель – 1,7-2,7 мм.
3. Носовая кость
Расшифровка УЗИ 1 триместра обязательно включает в себя оценку носовой кости. Это маркер, благодаря которому можно предположить развитие синдрома Дауна (для этого и делается скрининг 1 триместра):
на 10-11 неделе эта кость уже должна обнаруживаться, но размеры ее еще не оцениваютсяскрининг на 12 неделе или проведенный на неделю позже показывает, что эта кость – не менее 3 мм в норме.
4. Частота сокращений сердца
в 10 недель – 161-179 ударов в минутув 11 недель – 153-177в 12 недель – 150-174 удара в минутув 13 недель – 147-171 удар в минуту.
5. Бипариетальный размер
Первое скрининговое исследование при беременности оценивает этот параметр в зависимости от срока:
в 10 недель – 14 ммв 11 – 17 ммскрининг 12 недель должен показать результат не менее 20 ммв 13 недель BPD равен в среднем 26 мм.
По результатам УЗИ 1 триместра оценивается, нет ли маркеров аномалий развития плода. Также анализируется, какому сроку соответствует развитие малыша. В конце делается заключение, необходимо ли проведение следующего скринингового УЗИ во втором триместре.
Вы можете попросить, чтобы вам записали видео УЗИ 1 триместра. Также вы имеете полное право получить фото, то есть распечатку того изображения, которое или самое удачное (если все в норме), или наиболее ярко демонстрирует найденную патологию.Какие нормы гормонов определяет 1 скрининг
Скрининг первого триместра не только оценивает результаты ультразвуковой диагностики. Второй, не менее важный этап, по которому судят, есть ли у плода серьезные пороки, — это гормональная (или биохимическая) оценка (или анализ крови в 1 триместре). Оба этих этапа составляют генетический скрининг.
1. Хорионический гонадотропин
Это – тот гормон, который и окрашивает вторую полоску на домашнем тесте на беременность. Если скрининг первого триместра выявил снижение его уровня, это говорит о патологии плаценты или повышенном риске синдрома Эдвардса.
Повышенный ХГЧ при первом скрининге может указывать на увеличение риска развития у плода синдромокомплекса Дауна. Хотя при двойне этот гормон тоже значительно повышен.
Первый скрининг при беременности: норма содержания в крови этого гормона (нг/мл):
10 неделя: 25,80-181,6011 неделя: 17,4-130,3расшифровка перинатального исследования 1 триместра на 12 неделе относительно ХГЧ показывает цифру 13,4-128,5 в нормена 13 неделе: 14,2-114,8.
2. Протеин A, ассоциированный с беременностью (PAPP-A)
Этот белок в норме вырабатывается плацентой. Его концентрация в крови растет с увеличением срока беременности.
Как разобраться в данных
Программа, в которую вводятся данные УЗИ-диагностики первого триместра, а также уровень двух вышеуказанных гормонов, рассчитывает показатели анализа. Они называются «рисками». При этом расшифровка результатов скрининга 1 триместра пишется в бланке не в уровне гормонов, а в таком показателе как «МоМ». Это – коэффициент, который показывает отклонение значения у данной беременной от некоей расчетной медианы.
Для расчета МоМ делят показатель того или иного гормона на значение медианы, высчитанное для данной местности для данного срока беременности. Нормы МоМ при первом скрининге – от 0.5 до 2.5 (при двойнях, тройнях – до 3.5). Идеально значение МоМ, близкое к «1».
На показатель МоМ влияет при скрининге 1 триместра возрастной риск: то есть сравнение идет не просто с вычисленной медианой в этом сроке беременности, а с рассчитанным значением для данного возраста беременной.
Промежуточные результаты скрининга первого триместра в норме указывают количество гормонов в единицах МоМ. Так, бланк содержит запись «ХГЧ 2 МоМ» или «PAPP-A 1 МоМ» и так далее. Если МоМ – 0,5-2,5 – это нормально.
Патологией считается уровень ХГ ниже 0,5 медианных уровней: это говорит повышении риска синдрома Эдвардса. Повышение ХГЧ выше 2,5 медианных значений – свидетельствует об увеличении риска синдрома Дауна. Снижение PAPP-A ниже 0,5 МоМ говорит о том, что есть риск в отношении обоих вышеперечисленных синдромов, а вот его повышение – ни о чем не говорит.
Существуют ли риски при исследовании
В норме результаты диагностики 1 триместра заканчиваются оценкой степени риска, которая выражается в дроби (например,1:360 в отношении синдрома Дауна) в отношении каждого синдрома. Именно эта дробь читается так: при 360 беременностях с такими же результатами скрининга только 1 малыш рождается с патологией Дауна.
Расшифровка норм скрининга 1 триместра. Если ребенок здоров, риск должен быть низким, а результат скрининг-теста описываться как «отрицательный». Все цифры после дроби должны быть большими (больше 1:380).
Плохой первый скрининг характеризуется записью «высокий риск» в заключении, уровнем 1:250-1:380, а результаты гормонов – менее 0,5 или более 2,5 медианных значений.
Если скрининг 1 триместра – плохой, вас просят посетить врача-генетика, который решает, как поступить:
назначить вам повторное исследование во втором, затем — скрининг 3 триместрапредложить (или даже настоять) на проведении инвазивной диагностики (биопсия ворсин хориона, кордоцентез, амниоцентез), на основании которой и будет решаться вопрос, стоит ли данную беременность пролонгировать.
Что влияет на результаты
Как и в любом исследовании, бывают ложноположительные результаты первого перинатального исследования. Так, при:
ЭКО: результаты ХГЧ будут выше, PAPP – ниже на 10-15%, показатели первого скрининг-УЗИ дадут увеличение ЛЗРожирение будущей матери: в этом случае повышаются уровни всех гормонов, в то время как при низкой массе тела – наоборот, снижаютсяскрининг 1 триместра при двойне: пока неизвестны нормы результатов для такой беременности. Поэтому оценка рисков затруднена; возможна только УЗИ-диагностикасахарный диабет: 1-й скрининг покажет снижение уровня гормонов, что не является достоверным для трактовки результата. В этом случае скрининг беременности могут отменитьамниоцентез: не известна норма перинатального диагностики, если манипуляция была проведена в течение ближайшей недели до сдачи крови. Надо выждать больший срок после амниоцентеза, прежде чем проходить первый перинатальный скрининг беременных.психологическое состояние беременной. Многие пишут: «Боюсь первого скрининга». Это также может повлиять на результат, причем непредсказуемо.Некоторые особенности при патологии
Первый скрининг беременности при патологии плода имеет некоторые особенности, которые видят врачи ультразвуковой диагностики. Рассмотрим перинатальный скрининг трисомий как наиболее часто встречаемых патологий, выявляемых с помощью данного обследования.
1. Синдром Дауна
у большинства плодов не видно носовой кости в сроке 10-14 недельс 15 по 20 неделю эта кость уже визуализируется, но она короче, чем в нормесглажены контуры лицапри допплерометрии (в этом случае ее возможно провести даже в этом сроке) отмечается реверсный или другой патологический кровоток в венозном протоке.
2. Синдром Эдвардса
тенденция к урежению частоты биений сердцаесть пуповинная грыжа (омфалоцеле)не видно костей носавместо 2 артерий пуповины – одна
3. Синдром Патау
почти у всех – учащенное сердцебиениенарушено развитие головного мозгазамедлено развитие плода (несоответствие длинников костей сроку)нарушение развития некоторых участков головного мозгапуповинная грыжа.Где проходить исследование Где делают скрининг 1 триместра? Многие перинатальные центры, медико-генетические консультации и частные клиники занимаются проведением данного исследования. Чтобы выбрать, где сделать скрининг, посмотрите, есть ли лаборатория в самой клинике или рядом с ней. Рекомендуется сдавать именно в таких клиниках и центрах.
Например, в Москве себя неплохо зарекомендовал ЦИР: проводит и скрининг 1 триместра можно пройти в этом Центре.
УЗИ-скрининг 1 триместра: цена в среднем – 2000 рублей. Стоимость первого перинатального исследования (с определением гормонов) – около 4000-4100 рублей.
Сколько стоит скрининг 1 триместра по видам анализов: УЗИ – 2000 рублей, определение ХГЧ – 780 рублей, анализ на PAPP-A — 950 рублей.
Отзывы о скрининге 1 триместра. Многие женщины недовольны качеством произведенного расчета: из случаев, когда поставлен «высокий риск», зачастую отмечалось рождение совершенно здорового младенца. Дамы пишут, что лучше всего найти высококлассного специалиста по перинатальной УЗ-диагностике, который может подтвердить или рассеять сомнения насчет здоровья малыша.
Таким образом, скрининг 1 триместра – диагностика, которая помогает в ряде случаев выявить тяжелейшую патологию плода еще на ранних сроках. У нее есть свои особенности подготовки и проведения. Трактовка же результатов должна проводиться с учетом всех индивидуальных особенностей женщины.
Поделитесь информацией с друзьями:
ВНИМАНИЕ! Информация на сайте является справочной или популярной, носит лишь ознакомительный характер. Правильное лечение и назначение лекарственных средств может проводиться только квалифицированным специалистом с учетом проведенной диагностики и истории болезни.
Удачной диагностики и лечения, здоровья и прекрасного самочувствия! Ваш uzilab.ru.
В первом триместре своей беременности каждая женщина проходит такую безболезненную процедуру, как скрининг. Для многих это новое понятие. Поэтому возникает необходимость более детально рассмотреть вопрос прохождения скрининга и выявления основных патологий по его результатам.
Что такое первый скрининг и какие анализы он включает
Данная процедура очень важна во время вынашивания, поскольку предоставляет сведения о
состоянии и развитии ребенка
. Проводится она с целью исключения любых патологических изменений в организме плода генетического характера.
Состоит скрининг из анализа крови и ультразвукового исследования. Перед проведением скрининга специалист учитывает основные характеристики беременной (вес, рост, пристрастие к вредным привычкам, возможные заболевания), которые могут повлиять на результаты обследования.
Благодаря УЗИ специалист осматривает, как развивается телосложение у ребенка, и нет ли явных отклонений. Если есть подозрения на патологию, то будущая роженица направляется на детальное диагностирование с последующим лечением.
Что определяют с помощью первого скрининга
На десятой недели беременности
будущая мать мажет узнать, на сколько благополучно развивается плод, и не присутствуют ли у него какие-либо генетические недуги. Если плод развивается с признаками заболевания Дауна, то это определится благодаря толщине воротникового пространства. Патологии выявляются по специальным показателям при
анализе крови: Норма ХГЧ: если цифра ниже нормы, то, скорее всего, у плода подтвердится синдром Эдвардса, если выше – синдром Дауна. Показатель РАРР-А (плазменного белка) значение меньше нормы свидетельствуют, что в дальнейшем ребенок склонен к заболеваниям.
УЗИ при первом скрининге направлено на определение следующих моментов:
местоположение плода для исключения вероятности внематочной беременности; подтверждение одноплодной или многоплодной беременности; отслеживание сердцебиения и жизнеспособности эмбриона на десятой недели развития; вычисление КТР (копчико-теменного размера); анатомическое обследование плода (определяются как внешние дефекты, так и патологии внутренних органов); осмотр воротникового пространства, толщина которого, при нормальном развитии должна соответствовать двум сантиметрам. Если отмечается утолщение, то высока вероятность порока; обследование состояния плаценты и исключение ее дисфункции.
Именно это комплексное исследование помогает выявить генетически-хромосомные нарушения плода. Если подтверждается серьезный диагноз, калечащий жизнь будущему ребенку, то беременной могут предложить искусственное прерывание беременности.
Только по данным комплексных анализов врач определяет точное состояние плода. В случае подтверждения вероятности патологии женщину направляют на специальные анализы – биопсию и амниоцентез. По результатам которых, делают окончательные выводы и принимают решение о дальнейшей судьбе плода.
Когда делают первый скрининг при беременности
Во сколько недель беременности проходят скрининг? Стандартно беременная женщина может пройти скрининг на 10-13 неделе. Но чаще всего, исходя из индивидуальных особенностей беременной, ведущий врач сам определяет точное время, когда нужно сделать первый скрининг.
Обязателен ли первый скрининг
Когда будущая мать становится на учет, то комплекс исследований, дающих возможность отслеживать состояние беременной и ее плода, являются обязательными. Сюда же можно включить и скрининг, что дает возможность роженице быть спокойной за генетически-хромосомное развитие малыша. Но, если сама женщина отказывается от данной процедуры, то
врач не может принудительно заставить
ее сделать первый скрининг.
Прежде всего, гинекологи ориентируются на интерес беременной. Поскольку каждую мать должно волновать состояние плода с момента зачатия. Опасность отказа от проведения скрининга может заключаться в том, что на раннем сроке у плода может присутствовать серьезнейшее заболевание головного мозга, что приведет или к летальному исходу до рождения или к тяжелой инвалидности в дальнейшем. Даже если беременность запланирована и оба родителя полностью здоровы, а среди родственников нет людей, больных генетическими недугами, то ведущий врач все равно настоятельно рекомендует пройти процедуру скрининга.
Кому рекомендуют проходить скрининг
Существуют группы риска, которы в первом триместре требуется пройти скрининг. Им игнорировать первый скрининг запрещено. В такую группу попадают:
роженицы в возрасте от 35 лет; юным особям, решившим стать матерями до совершеннолетия; девушки, среди родственников которых есть люди с заболеванием Дауна или иными недугами генетического характера, также, если такие представители есть среди родных мужа; если предыдущие беременности были с патологией плода или выкидыши; беременным, которые до зачатия злоупотребляли спиртным или наркотическими веществами; если отец ребенка является далеким родственником роженицы; беременным, у которых прежде отмечались случаи мертворождения; девушки, употребляющие незадолго до зачатия препараты для быстрого прерывания беременности; если предыдущий ребенок родился с генетической патологией.
Гинеколог обязательно должен назначить скрининг, беременным, которые в первом триместре болели вирусными заболеваниями. Объясняется это тем, что для лечения используют противопоказанные группы противовирусных препаратов, влияющие на здоровье плода.
Как подготовится к первому скринингу при беременности
Подготовительные мероприятия проводятся в женской консультации за участием ведущего гинеколога. Между беременной и врачом должна пройти беседа, в ходе которой пациентка выяснит все интересующие вопросы об анализах. Также существуют некоторые
нюансы по поводу первого скрининга: Комплексные анализы должны проходить в один день, при этом рекомендуется сдавать их в одной лаборатории. Роженица должна быть спокойна, и понимать, что все процедуры не принесут боль, если не учитывать забор венозной крови. Перед сдачей крови рекомендуется воздержаться от интимной близости и приема пищи, поскольку это может повлиять на результаты. Перед скринингом беременная должна взвеситься, поскольку потребуются точные данные роста и веса на момент проведения процедуры. Непосредственно перед процедурой следует воздержаться от употребления жидкости. При сильной жажде разрешено не более ста миллилитров жидкости. Результаты исследований и выводы о наличии патологий после расшифровки сообщает врач.
Нормы первого скрининга при беременности
Если беременная знает показатели нормы, то ей легко будет расшифровать результаты первого скрининга самостоятельно. Таким образом, будущая мама будет уже осведомлена о вероятности риска патологий. Для этого предоставляются утвержденные специалистами нормы.
Важным является показатели белка (РАРР-А), отвечающего за нормальное функционирование плаценты и ХГЧ.
Нормы РАРР-А и ХГЧ на первом скрининге
Данные показатели являются нормой и не прогнозируют развитие пороков.
Нормы показателей первого УЗИ скрининга при беременности
Первое на что врач обращает внимание – это частота сердечных сокращений (на этом сроке она должна быть в пределах 150-175 ударов) и КТР (не меньше 45 мм.) на данном сроке.
Вычисление возможных патологий при скрининге
По данным первого скрининга определяется симметричность полушарий головного мозга, а также общие показатели того, как развиваются внутренние органы плода. Но, основная задача исследований предоставить данные, которые подтверждают вероятность хромосомной патологии. Вынашивая ребенка, очень важно исключить в дальнейшем такие отклонения и заболевания:
Триплодию (при нормальном развитии плода отмечают двойной набор хромосом). Патологические изменения нервной трубки. Возможная пуповинная грыжа. Вероятность развития синдрома Дауна. Расположенность к синдрому Патау. Признаки синдрома де Ланге. Плод развивается с синдромом Эдвардса.
Поэтому, чтобы начать своевременное лечение или стимулировать развитие плода рекомендуется всем будущим роженицам после десятой недели отправляться на скрининг. Расшифровкой 1 скрининга при беременности должен заниматься специалист, т.к. не правильная трактовка параметров приведет только к нежелательной панике и беспокойству.
Факторы, влияющие на результаты первого скрининга
Иногда результаты комплексного
исследования могут быть неточными, и сопутствует этому такие факторы: лишний вес беременной, стадия ожирения; если зачатие произошло не природным путем, а с помощью ЭКО — тогда показатели белка в крови будут занижены; если беременность многоплодная (в таком случае будет трудно определить показатель нормы); переживания и стрессовые ситуации накануне сдачи анализов у будущей матери; амнеоцентоз может также повлиять на результаты; если у беременной диагноз сахарного диабета.
Такие случаи искажают результаты скрининга и не дают полной клинической картины о состоянии будущего малыша.
Могут ли быть результаты первого скрининга ложными
Как известно, могут быть различные факторы, которые существенно повлияют на результаты исследований. Не стоит исключать
вероятность медицинской ошибки
. Итак, ложные результаты, которые легко спутать с показателями генетического заболевания, присутствуют:
у беременных с заболеванием сахарного диабета; также отклонение от нормы ХГЧ может быть, когда женщина беременна двойней; несвоевременное проведение первого скрининга (рано или поздно); внематочная беременность.
Видео о первом скрининге
Предлагаем вам посмотреть видео о первом скрининге, где вы, надеемся, найдете ответы на ваши оставшиеся вопросы.
Чтобы исключить возможные неприятные исходы беременности, на ранних сроках каждой беременной настоятельно рекомендуется обследоваться посредством скрининга. Именно благодаря этому методу выявляется большинство синдромов. А как проходил ваш первый скрининг?