Здоровье, быт, увлечения, отношения
Необходимый уровень кортизола в крови будет определять эффективность обменных процессов организма, играя важную роль при защитных реакциях в случае стресса и голода. Повышается уровень кортизола с помощью натуральных пищевых продуктов, синтетических производных кортизола, пищевых и биологических добавок.
Необходимо провести обследование организма. Для этого нужно обратиться в больницу, сдав анализ крови на определение уровня кортизола, а также выявление возможных причин его понижения. Стоит учитывать, что уровень кортизола в крови будет меняться исходя из времени суток. Следует проконсультироваться с лечащим врачом. Когда вы принимаете медицинские препараты, стоит узнать, воздействуют ли они на уровень кортизола.
Следует использовать синтетические производные кортизола. Когда при медицинском обследовании назначается применение синтетических производных кортизола, необходимо принимать назначенные препараты, следуя инструкциям врача. Необходимо избегать нарушения режима приема и придерживаться назначенной диеты.
Следует начать правильно питаться. Нужно есть мясо, рыбу, творог, сыр и другие пищевые продукты, которые насыщены белком. Нельзя допускать переизбытка кортизола в крови, поскольку переизбыток не менее вреден, чем недостаток. Чтобы регулировать уровень кортизола, нужно пить много жидкости – в день от двух литров.
Можно воспользоваться пищевыми или биологическими добавками. Следует обратиться к врачу-гомеопату, фармацевту или лечащему врачу, чтобы он подобрал подходящие биологические или пищевые добавки. Нужно следовать установленным дозировке и режиму. Частоту приема и дозу нельзя превышать. Также нужно постараться исключить другие препараты.
Обязательно займитесь физическими нагрузками. Нужно начать посещать тренажерный зал. Можно выполнять физические упражнения и дома. Сочетание стрессовых состояний и физической нагрузки приводит к повышению в крови кортизола. Не следует перегружать свою психику и тело, а постараться найти безопасный уровень нагрузки, который подходит организму.
Можно заняться экстремальными видами спорта. Попробуйте острые ощущения и временные психические и физические перегрузки. Не следует сидеть без дела. Постарайтесь найти время для походов.
Как повысить уровень кортизола без лекарств
Кортизол – стероидный гормон вырабатываемый надпочечниками в ответ на стресс. Необходим для нормальной работы мозга, поддержания уровня сахара и давления, является неотъемлемой частью иммунной системы, помогает координировать цикла сон-бодрствование и поддерживает скорость метаболизма. Внезапно возникающий аппетит в момент сильного переживания, говорит как раз о том, что в крови повысился уровень кортизола, а с ним и уровень сахара. Когда кортизол в норме — он защищает наш организм, когда он повышен – разрушает. По статистике, люди с высоким уровнем кортизола и живут намного меньше остальных. Очень сильное влияние кортизол оказывает на женское здоровье, делая беременность маловероятной и ухудшая внешность. Но, как оказалось, поддерживать кортизол в норме не так уж сложно, всего-то надо….заняться собой. Этот гормон один из немногих, с которым можно «подружиться», просто изменив свой образ жизни, причем в лучшую сторону. Кортизол повышен у людей лишенных внутренней гармонии, неспокойных, суетливых, мало думающих о себе, полных страхов и переживающих по каждому поводу. Забота о себе, саморазвитие и самосовершенствование, обретение хобби и разносторонних интересов в жизни, освоение методов релакса и поддержание в форме своего тела – все эти меры уже сами по себе позволят кортизолу находиться в пределах нормы. Исследования показали, что медитации, йога, прогулки по парку или лесу, теплая ванна, массаж и общение с животными (особенно с теми, которых можно потискать), снижают кортизол не хуже лекарств. Для снижения этого гормона обязательно надо похудеть — без этого никак. Так же следует отказаться от кофе и алкоголя, есть много полноценного белка (варёного мяса, спирулины), выпивать много жидкости (от 2 литров в день), и всегда высыпаться. Помимо всех этих мер, есть замечательные абсолютно безвредные, натуральные средства и витамины, понижающие кортизол. Пока перестраиваете свой образ жизни, обязательно используйте их ежедневно.
Родиола розовая (золотой корень, сибирский женьшень)
Адаптоген и антидепрессант, повышает устойчивость к инфекциям и стрессу, неблагоприятным воздействиям (загрязнению окружающей среды, микробам и вирусам, жаре и холоду). Улучшает физическую и умственную работоспособность, ускоряет выздоровление. Родиола розовая позволяет во время стрессовых ситуаций работать системе гипоталамус – гипофиз — надпочечники в сберегающем режиме, и не перепроизводить кортизол. Другими словами, принимая родиолу розовую вам всё будет нипочем Экстракт родиолы продается в каждой аптеке, есть так же трава россыпью.
Зверобой
Скажу только, что эта травка сейчас изучается по всему миру, и открываются её всё новые целебные свойства. Простой настой зверобоя спасёт вас от стресса, депрессии и любого сильного переживания.
Омега 3
(рыбий жир) Омега 3 нормализует работу надпочечников и снижает секрецию кортизола. Эффект появляется через 3 недели приема. К тому же омега 3 улучшает кожу.
Элеутерококк
Слабее, чем родиола розовая, но, в принципе, имеет те же свойства.
Солодка
Главный регулятор работы надпочечников. Но вот действие её до сих пор не может получить четкого определения. С одной стороны солодка поддерживает организм при гипофункции надпочечников, то есть когда кортизола слишком мало. С другой, многие зарубежные фитотерапевты рекомендуют её при повышенном кортизоле — для нормализации его уровня. При поликистозе солодка, к тому же, понижает уровень андрогенов. В любом случае, 1 стакан чая с корнем солодки не повредит, а только поможет снять стресс (пить курсом максимум 4-6 недель, после чего сделать перерыв).
Магния оротат
(препарат «Магнерот») Мышечный релаксант и анаболик, повышает устойчивость к стрессам, понижает давление. Магний так же проявляет антиандрогенную активность. Сам по себе микроэлемент магний понижает кортизол, но лучше он действует именно с оротовой кислотой. Витамины группы В, C, микроэлемент цинк Ежедневный прием.
Гинкго билоба
Экстракта Гинкго улучшает мозговую деятельность, память и концентрацию внимания, расширяет сосуды, защищает хромосомы от повреждений, укрепляет вены. Для получения стойких результатов в снижении кортизола гинкго пьют не менее 6 месяцев.
Фосфатидилсерин
Фосфолипид, снижающий секрецию кортизола и адренокортикотропного гормона (АКТГ). Уже давно применяется спортсменами – атлетами. В ряде случаев понижает и тестостерон. Безопасен: кроме индивидуальной непереносимости не обладает практически никакими побочными действиями. Выпускается в форме БАД, например, «Фосфатидилсерин / Phosphatidyl Serine» от NOW Foods и «Брэйн комплекс» от Виталайн.
Ашвагандха
(Ashwagandha) Укрепляет, защищает от стресса, омолаживает организм, устраняет бессонницу. Анаболик, повышает устойчивость к любым негативным факторам (даже магнитным бурям), понижает давление и успокаивает, регулирует менструальный цикл. Так же, помимо кортизола, нормализует уровень эстрогенов и снижает выработку андрогенов. БАД «Ашвагандха» есть в ассортименте NOW Foods и у многих производителей препаратов аюрведы.
Лецитин
Исследования показывают ощутимое снижение уровня кортизола у регулярно принимающих лецитин.
Кортизол повышен: как понизиить уровень кортизола
Содержание
Когда человек испытывает эмоциональные или физические перегрузки, то гормон кортизол повышен. Он вырабатывается корой надпочечников, как результат реакции организма на стресс.
В большинстве случаев, когда кортизол повышен, тогда организм человека подвергается психологическим или физическим перегрузкам. «Гормон стресса» помогает сконцентрировать энергию и мобилизовать все силы в экстренной ситуации. С этой целью он увеличивает секрецию адреналина, регулирует обменные процессы, стимулируя глюконеогенез и поддерживая концентрацию сахара в крови. Повышенный кортизол предназначен для преодоления стрессовых ситуаций, но в повседневной практике истощает организм и приводит его к возникновению патологий.
Биологические функции «гормона стресса»
Гидрокортизон (или кортизол) в крови человека появляется благодаря его секреции надпочечниками из холестерина. В реакции на факторы, вызывающие стресс, гипоталамус запускает систему сигнализации в организме. В результате появления нервных и гормональных импульсов надпочечникиначинают активно синтезировать кортизол и адреналин, повышая их уровень в крови.
Повышенный уровень кортизола во время стресса – полезный фактор, он стимулирует работу сердца и мозга, увеличивает выносливость, укрепляет защитные функции организма. Однако гидрокортизон (второе название того же кортизола) провоцирует скачки АД и приступы гипогликемии (увеличение уровняглюкозы в крови).
Эти симптомы повышенного кортизола происходят за счет:
- перенаправления кровотока от менее важных органов к критически необходимым. При физической или нервной перегрузке данное действие помогает осилитьугрожающую ситуацию, сконцентрироваться и улучшить физическое состояние организма;
- стимуляции глюконеогенеза, когда в условиях недостаточности энергии глюкоза синтезируется за счет аминокислот, не только поступающих из пищи, но также путем разрушения белковых структур (мышечных волокон)или благодаря химическим реакциям на основе триглицеридов;
- участия в процедуре термолиполиза (сжигания жиров). Катаболизм липидов – это реакция, превращающая триглицериды из жирового «депо» в свободные жирные кислоты, доступные для дальнейшего процесса расщепления и изготовлении энергии.
Признаки высокого уровня стрессового гормона в организме
Если человек испытывает постоянное нервное напряжение, подвергает себя чрезмерным интенсивным тренировкам или непосильному физическому труду, то избыток кортизола в крови может проявляться следующими симптомами:
-
- Слабостью или астенией. Состояние, характеризующееся постоянным упадком сил даже в результате повседневной работы или каких-то минимальных нагрузок. Оно обусловлено катаболическими процессами белковых волокон благодаря тому, что гормон кортизол повышен.
- Сердечно-сосудистыми проблемами, включая высокое АД. Сужение кровеносных артерий вызывает гипертензивные кризы и, как следствие, гипертоническую болезнь.
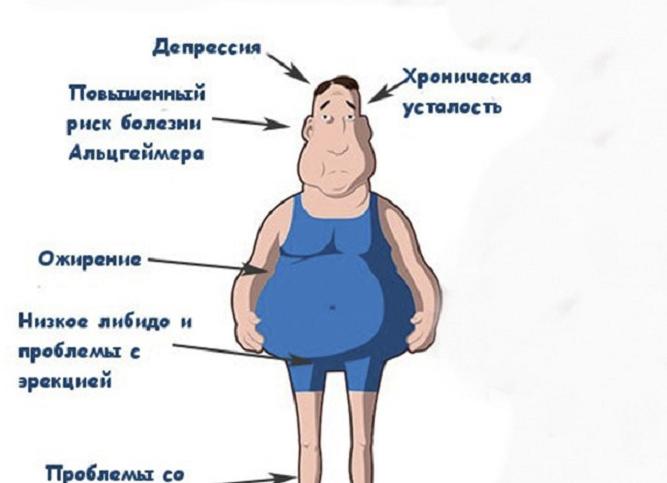
- Увеличенной массой тела, связанной с ожирением и увеличением объемов лица, живота или шеи. Усугубляется данный процесс отечностью, вызванной задержкой ионов натрия, которую также провоцирует высокий кортизол.
- Замедлением иммунных реакций. Увеличенный объем кортизола в организме блокирует способность лимфоцитов синтезировать антитела.
- Любыми патологиями в работе репродуктивной системы и проблемами в сексуальной сфере. Высокий уровень кортизола вызывает замедление выработки женских гормонов, а также андрогенов, тестостерона. Подобный гормональный сбой приводит к тому, что у женщин возникают проблемы с менструальным циклом, а тело покрывается излишним оволосением (гирсутизм), несвойственным для дам.
- Гипергликемией. Повышение кортизола в крови способствует развитию синдрома инсулинорезистентности, приводящего к нарушению поступления глюкозы внутрь клеток. При этом стимуляция глюконеогенеза только усугубляет положение, грозя организму целым комплексом проблем: диабетом, ожирением, артериальной гипертензией, сердечно-сосудистыми заболеваниями, связанными с патологией метаболизма.
- Заболеваниями ЖКТ.
- Проблемами с засыпанием, усугубляемыми хронической астенией.
- Ослаблением внимания, памяти, познавательных навыков. Разрушение клеток гипоталамуса, вызванного тем, что кортизол повышен, является причиной ухудшения обработки информации, памяти и способности познавать мир.
Эти признаки повышенного уровня кортизола, вызванные неимоверно эмоциональным или физическим напряжением, длительным соблюдением строгих монодиет, существенно снижают качество жизни и приводят к множеству трудноизлечимых заболеваний. Только снижая риск появления синдрома гиперкортицизма, можно добиться полного восстановления здоровья.
Когда человек спокоен физически и эмоционально, уровень кортизола в организме, независимо от массы тела, составляет не более 10 миллиграмм. Любые причины, вызывающие повышение кортизола, могут довести эту границу до 80 миллиграмм. Сильнейшие потрясения у человека, напоминающие шоковое состояние(и близкое к нему), могут отражать наивысший уровень кортизола в крови – 180 миллиграмм.
Почему возрастает содержание гидрокортизона в крови: причины
Факторов, вызывающих повышение уровня кортизола в организме человека, существует множество. Одни причины носят патологический характер, другие же являются физиологическими.
К естественным триггерам гиперкортицизма (когда повышен кортизол) относят:
- Стрессы. Непосильные физические или эмоциональные перегрузки (некие обязательства, потеря близкого, депрессия и другие).
- Отдельные виды спорта, требующие высокой концентрации и физических усилий, провоцируют повышение кортизола в крови. Например, гребля на байдарке.
- Употребление лекарств, заставляющих повышаться уровень гормонов (в том числе, кортизола): противозачаточные препараты, Преднизолон, Спиронолактон (от акне) и т.д.
- Беременность, при которой организм будущей матери подвержен большой тревожности, стрессам, что помогает повысить секрецию гидрокортизона.
- Рацион, состоящий из углеводов с высоким ГИ. Несбалансированная диета, состоящая из быстроусвояемых углеводов, вызывающих всплеск концентрации глюкозы в кровитакже входит в основные причины, по которым растет уровень кортизола в организме.
К патологическим факторам возникновения гиперкортицизма относят различные дисфункции органов эндокринной системы:
- аденому гипофиза. Она способна как уменьшить уровень вырабатываемых органом гормонов, так и увеличить;
- аденому надпочечников (секретирующую). При разбалансировке взаимодействия гипофиза, гипоталамуса и надпочечников может вызвать процесс, когда будет вырабатываться кортизол выше нормы;
- гипертиреоз щитовидной железы. Ускорение метаболизма за счет избыточной секреции этим органом гормонов вызывает у человека состояние хронического стресса, провоцирующего гиперкортицизм;
- аномальный размер надпочечников или гиперплазия, который помогает производить увеличенную концентрацию кортизола;
- злокачественные образования: распространённые типы надпочечников рака (клеточные), рак легких (у курильщиков – мелкоклеточный), рак прямой кишки и другие.
Синдром гиперкортицизма: обследование и лечение
При поступлении жалоб от пациента, вызывающих подозрение в том, что у него повышен уровень кортизола, врач назначает не исследование крови, а анализ мочи, в котором определяется суточная концентрация гормона. Некоторые специалисты уверены, что в крови он не стоек, да и забор анализа из локтевой вены может смазать картину, вызвав у пациента увеличенный синтез гидрокортизона.
Перед тем как понизить кортизол с помощью медицинских препаратов, доктор посоветует:
- максимально ограничить кофеиносодержащие напитки: крепкий кофе, энергетики, газированную воду;
- создать организму условия настоящего отдыха, сна, длящегося не менее семи-восьми часов в сутки;
- сбалансировать рацион, обогатив его качественными белками (яйцами, молочными продуктами, например творогом, сметаной, молоком). Вместо легкоусвояемых углеводов – сладких и жиросодержащих лакомств, десертов употреблять сложные: цельнозерновой хлеб, каши, овощи, богатые клетчаткой, фрукты;
- чтобы понизить уровень кортизола доктор назначит витаминные комплексы (с аскорбиновой кислотой и витаминами группы B), настои радиолы розовой и корня солодки.
Главный понижающий фактор лечения синдрома гиперкортицизма – это максимальный отдых и по возможности ограждение от любых стрессовых ситуаций.
Всестороннее обследование здоровья пациентов позволяет выявить первопричину возникновения повышенного уровня гормона. Терапевтическую стратегию того, как снизить уровень кортизола, должен выбирать только специалист.
Не каждое состояние является патологическим, поэтому понижаться «гормон стресса» будет только за счет профилактических мер.
В случае вторичного недуга, когда поражен какой-то орган, нормальный уровень кортизола можно восстановить только после полного его излечения.
Сниженный кортизол в крови
Чтобы организм нормально функционировал, требуется достаточная концентрация «гормона стресса» в крови.
Но в некоторых случаях возникает его дефицит:
- При поражении гипофиза (питуитарной железы).
- При болезни Аддисона.
- При пониженной дисфункции щитовидной железы (гипотиреозе).
- При приеме синтетических заместителей кортизола, других лекарств (наркосодержащих, а также эфедрина, леводопы).
- При адреногенитальном синдроме и наследственной дисфункции надпочечников.
Симптомы, которые указывают на понижение уровня кортизола:
- гипотония и низкий уровень гликемии;
- онемение конечностей и тремор рук;
- склонность к тревожности и депрессиям;
- частые нарушения в работе ЖКТ: рвота, боли в животе, диарея, тошнота и другие.
У женщин уменьшение концентрации кортизола может вызывать сбои менструального цикла, увеличение промежутков между месячными, скудость выделений, а в хронической стадии — их полное исчезновение.
Выявление источника проблемы помогает также определить путь её решения – фармакологический или хирургический. Лечением заболеваний, связанных с гормональной сферой, занимается врач-эндокринолог. Если требуется лучевая терапия или оперативное вмешательство опухолевых образований, то прибегают к помощи хирургов в онкологических центрах.
Как повысить кортизол в крови — Лечение гипертонии
Кортизол (гидрокортизон, 17-гидрокортикостерон) – главный из глюкокортикоидов, так называемый «стрессовый» гормон, который, не оставаясь в стороне от обмена белков, жиров и углеводов, реагирует на все, что происходит в организме повышением своего уровня.
Стимулирующее действие на выработку данного гормона оказывает АКТГ (адренокортикотропный гормон), регулируя активность коры надпочечников, а ее слои (средний и пучковый) как раз-таки занимаются продукцией кортизола из холестерола, выделяя за сутки до 30 мг этого глюкокортикоида (у взрослого человека). Скорость образования гормона увеличивается (как ответная реакция) при стрессе, любом травматическом воздействии, инфекционном процессе, гипогликемии (снижение уровня глюкозы в крови). Возрастание содержания кортизола угнетает продукцию АКТГ и кортиколиберина, синтезируемого гипоталамусом (механизм обратной отрицательной связи).
Исследование кортизола в крови и моче используется в лабораторной диагностике различных патологических состояний, преимущественно, связанных с нарушениями функциональных способностей эндокринной системы, а именно – надпочечников (болезнь и синдром Иценко-Кушинга, болезнь Аддисона, вторичная надпочечниковая недостаточность).
Каких-то особых отличий у женщин и мужчин в отношении содержания гормона стресса наука не отмечает, правда, у женщин, находящихся в состоянии беременности, кортизол в крови слегка подрастает с каждым месяцем. Специалисты считают подобное повышение ложным, поскольку оно обусловлено не какими-либо патологическими нарушениями в организме беременной женщины, а происходит за счет увеличения в крови кортикосвязывающих плазменных белков.
Следует отметить, что читателю, коль он попытается самостоятельно заняться расшифровкой результатов анализа на кортизол, необходимо учитывать единицы измерения, принятые той или иной лабораторией (мкг/л нмоль/л) и референсные значения. Однако трактовку результатов, несомненно, лучше доверить профессионалам.
А вот что существенным образом влияет на показатели, принятые за норму гормона в испытуемом образце, так это время суток, что и представлено в маленькой табличке ниже.
Таблица: норма кортизола в крови взрослых людей
| Утренние часы | 91 — 235 | 250 — 650 |
| Вечерние часы | 18 — 101 | 50 — 280 |
Самый высокий уровень кортизола наблюдается в 6 – 8 часов утра, а самый низкий регистрируется, начиная с 20 часов, что учитывается при отборе образцов крови для исследования.
Что же это такое – «стрессовый» гормон кортизол?
Кортизол – главный в группе глюкокортикоидов, которые постоянно циркулируют по кровеносному руслу. Связываясь с белками (альбумин, кортикостероид-связывающий глобулин — транскортин), он забирает на себя львиную долю (до 90%) всех гормонов, синтезируемых корой надпочечников. Некоторое количество (приблизительно 10%) в виде биологически активной фракции присутствует в плазме само по себе, не соединяясь с протеинами, это – свободный кортизол, который не будет испытывать каких-либо обменных превращений и в дальнейшем (после фильтрации в клубочках почек) удалится из организма.
В кровеносном русле кортизол передвигается, будучи соединенным с белком-носителем – кортикостероид-связывающим глобулином. Протеин, переносящий 17-гидрокортикостерон, производится клетками печени и, помимо транспортной функции, выступает в роли резервуара данного гормона в крови. Белок-носитель, связавшись с кортизолом, транспортирует его к клеткам-мишеням. Попав в печень, гормон претерпевает различные превращения, в результате которых образуются водорастворимые метаболиты, не обладающие какой-либо гормональной активностью. Впоследствии они покинут организм с помощью выделительной системы (через почки).
Биологическая роль кортизола чрезвычайно высока. Этот гормон принимает активное участие в различных процессах метаболизма, однако особые отношения у него сложились с обменом углеводов. Кортизол активизирует глюконеогенез – образование глюкозы из других веществ, которые не содержат углеводов, но могут обладать энергетическим ресурсом: пировиноградная кислота (пируват), свободные аминокислоты, молочная кислота (лактат), глицерол.
Регулируя углеводный обмен, кортизол помогает организму пережить голодание, не позволяет глюкозе опуститься ниже критической отметки (форсирует синтез сахаров и тормозит их распад). Кортизол – важный защитник организма от любого нарушения физиологического баланса, то есть, от стресса, за что ему дали название — «стрессовый» гормон.
Вот основные действия, которые производит кортизол в организме:
- Оказывает влияние на белковый обмен, снижая продукцию протеинов в клетках, усиливает процессы катаболизма;
- Влияет на уровень концентрации таких значимых макроэлементов, как натрий (Na) и кальций (Ca);
- Уменьшая потребление клетками сахара, увеличивает его количество в крови (поэтому повышение гормона способствует развитию стероидного диабета);
- Помогает расщеплять жиры, увеличивает уровень свободных жирных кислот, усиливая их мобилизацию, и, таким образом, помогает обеспечению организма энергией;
- Участвует в регуляции кровяного давления;
- Несет противовоспалительный эффект за счет стабилизации мембран клеточных органоидов (лизосом), снижения проницаемости сосудистых стенок, участия в иммунологических реакциях.
Кортизол, будучи гормоном стресса, реагирует на любые внешние воздействия. Как это происходит?
Различные раздражающие факторы вызывают естественную реакцию нервной системы, которая в таких случаях посылает сигналы в гипоталамус. Гипоталамус, получив «сообщение», повышает синтез кортиколиберина (КРГ), который «подхватывает» протекающая кровь и по так называемой воротной системе несет прямиком в гипофиз, заставляя последний поднять выработку адренокортикотропного гормона (АКТГ).
Полученный таким образом АКТГ, выделяется в кровоток, передвигается с кровью и, достигнув надпочечников, возбуждает процесс синтеза кортизола. Образованный в надпочечниках кортизол поступает в кровеносное русло, «ищет» клетки-мишени, коими преимущественно являются гепатоциты (клетки печени), проникает в них и соединяется с протеинами, служащими для кортизола рецепторами.
Далее происходят сложные биохимические реакции с активацией отдельных генов и повышением продукции специфических протеинов. Эти белки являют собой основу ответа организма человека уже на сам стрессовый гормон.
Высокий кортизол и низкий уровень гормона
Высокий кортизол в крови, вернее, увеличение его содержания, наблюдается в ряде патологических состояний. Безусловно, главными причинами подобных расстройств (повышение гормона в крови и моче), считаются заболевания эндокринной системы, вместе с тем, нельзя утверждать, что другие болезни и даже физиологические состояния не способны повлиять на уровень кортизола, попав в те или иные ситуации. Например, кортизол повышен в случаях:
- Болезни (избыточный синтез АКТГ) и синдрома Иценко-Кушинга (поражение надпочечников – чрезмерная выработка гормона);
- Опухоли надпочечников;
- Значительного влияния стресса, что, как правило, наблюдается у людей, страдающих другой тяжелой патологией;
- Острых психических расстройств;
- Инфекционного процесса в остром периоде;
- Отдельных злокачественных опухолей (выделение кортизола эндокринными клетками, расположенными в других органах – поджелудочная железа, тимус, легкие);
- Некомпенсированного сахарного диабета;
- Терапии препаратами некоторых фармацевтических групп и, в первую очередь, эстрогенами, кортикостероидами, амфетамином;
- Терминальных состояний (по причине нарушения процессов диссимиляции кортизола);
- Астматического статуса;
- Шоковых состояний;
- Серьезного поражения печеночной и почечной паренхимы;
- Острого алкогольного опьянения у людей, не склонных к злоупотреблению;
- Постоянного поступления никотина в организм (у курильщиков со стажем);
- Ожирения;
- Повышенной эмоциональной возбудимости (даже при венепункции);
- Длительного использования оральных контрацептивов;
- Беременности.
Постоянное повышение уровня кортизола в силу любых обстоятельств, пусть даже не связанных с серьезными нарушениями функции надпочечников, может оказывать негативное влияние на весь организм:
- Страдает нервная система, а в результате этого падают интеллектуальные способности;
- Расстраивается деятельность щитовидной железы;
- Повышается артериальное давление, нередко приводящее к гипертоническим кризам;
- Появляется чрезмерный аппетит, что приводит к увеличению массы тела;
- У женщин начинаются проблемы в виде гирсутизма (мужской тип оволосения), изменения фигуры по кушингоидному типу;
- По ночам одолевает бессонница;
- Снижается защита организма от различного рода инфекционных агентов;
- Увеличивается риск развития инфарктов и инсультов.
Перечисленные выше симптомы не могут не насторожить человека, оставив его равнодушным к своему здоровью, ведь они, заметно влияя на жизненную активность, омрачают саму жизнь.
Низкий кортизол или снижение его концентрации в крови также имеет свои причины, это:
- Первичная недостаточность надпочечников (например, болезнь Аддисона в результате апоплексии, кровоизлияния);
- Функциональная несостоятельность гипофиза;
- Дефицит гормонов щитовидной железы, который влечет уменьшение количества кортизола;
- Длительное использование в качестве лечения адренокортикотропного гормона или глюкокортикоидов (торможение функциональных способностей коры надпочечников);
- Недостаток отдельных ферментов, в частности, 21-гидроксилазы, без которых синтез данного гормона затруднен;
- Неспецифический инфекционный полиартрит, остеоартрит, ревматоидный артрит, спондилит;
- Бронхиальная астма;
- Хронический гепатит, цирроз;
- Применение некоторых медикаментозных средств: даназол, леводопа, трилостан, морфин и др.
- Подагра.
Низкий кортизол в крови может быть следствием такой тяжелой патологии, как гипокортицизм или болезнь Аддисона, развивающаяся по разным причинам. Недостаточная продукция гормона в данном случае обусловлена патологией самих надпочечников, которые не могут синтезировать нужное организму количество глюкокортикоидов, в том числе, и кортизола. Гипокортицизм дает симптомы, которые трудно не заметить: хроническая усталость, слабость мышечного аппарата, расстройство пищеварения, бронзовая окраска кожи (болезнь Аддисона поэтому называют еще бронзовой болезнью), дрожание конечностей, учащенное сердцебиение, уменьшение объема циркулирующей крови (ОЦК) за счет обезвоживания.
Анализ на кортизол
Безусловно, если в лаборатории предстоит определить гормон стресса, то для получения достоверных результатов, подход к анализу на кортизол, должен быть соответствующим. Простое, на первый взгляд, волнение может запросто исказить результаты, и пациенту придется сдавать кровь повторно (или введет в заблуждение врача?), ведь нет сомнения в том, что кортизол в этом случае будет повышен.
Человеку, которому назначено данное исследование, сначала объясняют значимость анализа (он позволит узнать связаны ли клинические проявления болезни с гормональным сдвигом либо причина симптомов кроется в чем-то другом). Пациент заранее знает, в какое время нужно сдать анализ, а также, что кровь будет взята из вены (у некоторых даже от наложения жгута можно ждать повышения кортизола). Затем больному предлагают обратить внимание на несколько важных пунктов, которые он обязан выполнить перед тем, как у него возьмут кровь:
- За 3-е суток до исследования начинает контролировать содержание поваренной соли в своем рационе, оно не должно превышать 3 г в сутки;
- За 2-е суток прекращает прием фармацевтических средств, способных повлиять на значения кортизола в крови (андрогены, эстрогены и др.), но если лекарства применяются по жизненным показаниям и отмена невозможна, то в бланке анализа обязательно должна быть отметка;
- Пациент приходит в лабораторию натощак, воздержавшись от еды не менее 10 часов (10 – 12), а также ограничив физическую активность (10 – 12 часов);
- За полчаса до анализа человек, сдающий кровь на кортизол, должен прилечь и максимально расслабиться.
Наиболее достоверные результаты получаются, если отбор образцов крови на исследование производится в интервале 6 – 9 часов утра.
Кортизол в моче и свободный кортизол
Анализ на кортизол подразумевает не только забор образцов крови на исследование. Немаловажным тестом эндокринологи считают определение содержания гормона в суточной моче.
Повышение уровня кортизола в моче характерно для:
- Синдрома Иценко-Кушинга;
- Острых психических расстройств;
- Стрессов другого характера, например, в случае серьезной болезни.
Наоборот, меньше гормона стресса выводится из организма, если имеет место:
- Первичная недостаточность коры надпочечников, обусловленная другой патологией, к примеру, новообразованием, аутоиммунным заболеванием, кровоизлиянием (болезнь Аддисона);
- Недостаточность надпочечников вторичного характера, что нередко бывает после применения гидрокортизона в течение длительного времени (страдает функциональная способность гипофиза).
Исследование свободного кортизола составляет суть лабораторного анализа, который определяется в суточной моче, но показывает, сколько этой биологически активной фракции присутствует в крови. Повышен свободный кортизол в моче в случаях:
- Синдрома Иценко-Кушинга;
- Снижения уровня сахара в крови (гипогликемии);
- Ночной гипогликемии (сахарный диабет);
- Неврозов, депрессивных состояний;
- Ожирения;
- Острого воспалительного процесса, локализованного в поджелудочной железе;
- Алкоголизма;
- Состояний после травм и оперативных вмешательств;
- Гирсутизма (у женщин — избыточный рост волос на лице и других участках тела по мужскому типу).
При трактовке результатов данного анализа следует иметь в виду, что отдельная патология (нарушение обмена гидрокортизона, почечная недостаточность), а также излишние подкожные жировые накопления на теле пациента и высокая физическая активность (спорт, тяжелая работа) могут искажать достоверность результатов и не давать картины, свидетельствующей о размерах его реальной продукции надпочечникам
Управление гормонами – сложная задача
Постоянный вопрос пациентов, как повысить либо понизить тот или иной лабораторный показатель, актуален и для кортизола. Между тем, не все так просто. Конечно, если уровень повышен по причине сильного психоэмоционального напряжения, то бывает достаточно всего лишь успокоиться и можно идти повторно сдавать анализ на кортизол. Скорее всего, самопроизвольно восстановится нормальная концентрация гормона и после беременности, также понизить его значения могут заядлые курильщики, расставшись с пагубной привычкой, или тучные люди, если заинтересуются здоровым питанием и потеряют в весе (хотя нередко сам кортизол является причиной ожирения).
А врачи понизить содержание кортизола в крови стремятся, исходя из причины, побудившей рост данного глюкокортикоида. Например, если повышение дала развивающаяся опухоль, значит, ее удаляют. В остальных случаях – терапия преимущественно симптоматическая: борьба со стрессом, назначение гипотензивных препаратов (при артериальной гипертензии), лечение хронических заболеваний, вызвавших повышение гормона.
Однако, если причиной увеличения данного лабораторного показателя выступает серьезная патология, требующая длительного сложного лечения (читатель, вероятно, заметил, что в большинстве случаев гормон повышен именно в силу подобных обстоятельств), то больному без участия специалиста просто не обойтись. К сожалению, нет одного универсального способа понизить содержание 17-гидрокортикостерона, каждый случай требует своего, индивидуального, метода.
Аналогично подходят и к лечению патологических состояний, сопровождаемых низким кортизолом, то есть, воздействуют на причину изменения гормонального статуса. Однако в данном случае самым популярным методом можно считать заместительную терапию, ведь кортизол можно получать в виде медикаментозных препаратов. Правда, назначает ее только врач, систематически контролируя уровень гормона в крови пациента.
Людям, заметившим у себя симптомы дисбаланса кортикоидов, важно помнить, что в большинстве случаев и высокий, и низкий уровень кортизола требует серьезного лечения, главным образом, с привлечением эндокринолога, который обладает необходимыми знаниями, чтобы управлять гормонами, синтезируемыми в организме человека. Народные средства либо принимаемые по собственной инициативе препараты, скорее всего, окажутся не действенными в подобной ситуации, и, более того, могут дать обратный эффект.
Как повысить артериальное давление в домашних условиях
Гипотония — состояние, характеризующееся понижением артериального давления. Может возникнуть у любого человека, независимо от возраста и пола, под воздействием негативных факторов.
- Нормы кровяного давления
- Причины гипотонии
- Симптомы гипотонии
- Опасность патологии
- Способы самостоятельного повышения давления
- Медикаментозное лечение
- Рацион
- Народная медицина
Пониженное давление, в отличие от высокого, не считается опасной патологией, но способно вызвать массу неприятных симптомов, вплоть до потери сознания. Важно при выявлении первых признаков гипотонии своевременно предпринять терапевтические меры.
Нормы кровяного давления
Артериальное кровяное давление — это давление, оказываемое кровью под воздействием работы сердца на стенки сосудов.
Существует два показателя давления:
- верхнее — при максимальном сокращении сердечной мышцы;
- нижнее — в момент наибольшего расслабления сердца.
У взрослого человека, не имеющего серьезных отклонений и заболеваний, нормой считается показатель 120(115)/80(75) мм рт. ст.
Гипотония диагностируется при следующих показателях:
- у женщин — 90/60;
- у мужчин — 100/65;
- у пожилых людей — 110/70.
Причины гипотонии
Пониженное кровяное давление взаимосвязано с процессами, происходящими внутри организма, функционированием нервной, сердечно-сосудистой систем.
Гипотония появляется при следующих состояниях:
- Снижение количества крови — возникает при ее массивной потере или обезвоживании организма.
- Сокращения сердца замедляются, уменьшается их сила — чем слабее и реже сердечная мышца выталкивает кровь, тем ниже давление, оказываемое на стенки сосудов. Патология может возникнуть при длительном периоде покоя.
- Плохое функционирование окончаний нервов, считающихся компенсаторным механизмом и контролирующих стабильность давления путем посылания в мозг специальных импульсов. Дисфункция нервных тканей может вызываться внутренним и внешним воздействием.
- Резкое и сильное сужение либо сокращение сосудов, из-за чего в артерии попадет малый объем крови.
Данные состояния могут возникать как самостоятельно, так и сразу несколько.
К причинам, вызывающим снижение давления, относят:
- наличие болезней, проявляющихся гипотонией;
- регулярные недосыпания, переутомления, попадания в стрессовые ситуации, продолжительную бессонницу, нервное возбуждение;
- депрессивное состояние;
- недоедание, обезвоживание, недостаточное количество сахара в крови;
- дефицит кислорода;
- прием определенных групп медикаментозных препаратов, чрезмерное употребление седативных средств, успокоительных чаев;
- употребление продуктов питания, способствующих снижению давления;
- длительный сон, отсутствие занятий спортом;
- долгие интеллектуальные нагрузки;
- тяжелые повреждения, инфекции крови, кровотечения;
- беременность;
- отравление;
- авитаминоз;
- смену часового пояса, климата.
Симптомы гипотонии
Низкое давление — неопасная патология, однако следует внимательно отнестись к самочувствию при возникновении таких симптомов:
- Потери сознания, предобморочных состояний, головокружения.
- Головной боли, в особенности, возникающей по утрам (зона распространения болевых сигналов разнообразна — в районе темени, висков, затылка, лба, характер ощущений может быть любым – сдавливающим, мигреневым, тупым, пульсирующим).
- Расфокусирования зрения, потемнения, возникновения перед глазами «мушек». Признаки часто появляются при резком изменении положения тела, что свидетельствует об ортостатической гипотонии.
- Шума, звона в ушах, появления ощущения донесения звука сквозь стекло, пленку.
- Слабости, низкого тонуса, сонливости.
- Онемения, похолодания рук и ног.
- Синюшности, бледности кожи, низкого пульса.
- Чувства нехватки воздуха — человек не может глубоко вдохнуть.
- Изжоги, отрыжки воздухом.
- Боли, возникающей в зоне груди, сердца, отдышки.
При регулярном понижении кровяного давления могут наблюдаться:
- быстрые ритмичные движения тела, конечностей, вызванные сокращениями мышц;
- раздражительность, плаксивость;
- сбои в координации движений;
- пошатывания во время ходьбы;
- трудности при сосредоточении;
- низкая умственная деятельность, рассеянное внимание;
- частая зевота.
Опасность патологии
Серьезной опасности для жизни сниженное давление не представляет, но в некоторых случаях развиваются осложнения:
- кислородное голодание, вызванное медленным кровотоком;
- при чрезмерно низких показателях тонометра существует возможность развития почечной недостаточности;
- частая потеря сознания может спровоцировать серьезные травмы;
- низкое давление в сосудах при обезвоживании организма вызывает тошноту, рвоту;
- при дефиците кислорода у беременных женщин возникает опасность для жизни плода;
- инсульт;
- кардиогенный шок;
- в сочетании с медленным пульсом и тахикардией гипотония представляет опасность для жизни.
Способы самостоятельного повышения давления
Для приведения показателей давления в норму редко используются медикаментозные препараты. Для повышения АД специалисты рекомендуют применять гомеопатические средства, лекарственные растения, изменить образ жизни, рацион.
Если давление снизилось резко, существуют экстренные методы первой помощи для его повышения в домашних условиях:
- Провести точечный массаж на протяжении нескольких минут — движения должны быть круговыми, мягкими.
- Выпить крепкого свежего кофе с лимоном. Напиток не должен быть холодным, пить необходимо маленькими глотками. Вместо кофе можно использовать горячий зеленый чай без различных добавок.
- Если давление понизилось сильно, следует прилечь. Ноги должны находиться выше головы — это будет способствовать оттоку крови от конечностей. Вместе с этим можно дышать парами эфирного мятного масла.
- Быстро поднять давление крови позволит таблетка кофеина или Цитрамона.
При гипотонии рекомендуется:
- проводить лимфодренажный массаж либо массаж тела;
- спать как минимум 8 часов;
- не вставать после сна резко с постели: нужно полежать, выполнив конечностями медленные, круговые движения, а после зарядки стоит сесть в кровати, потянуться.
- регулярно прогуливаться на свежем воздухе, заниматься спортивной ходьбой, легким бегом, плаваньем;
- принимать контрастный душ — помогает побороть чувство недомогания;
- избегать резких температурных перепадов, по возможности стараться не заходить в жаркие и душные помещения;
- избавиться от вредных привычек, нормировать режим дня;
- полноценно завтракать, не пропускать приемы пищи в течение дня.
Медикаментозное лечение
Лекарственные препараты редко применяются при падении артериального давления, но существуют определенные медикаменты, используемые для нормализации состояния:
- Гутрон;
- Но-Шпа, Спазмалгон и прочие лекарства, снимающие спазмы;
- Папазол;
- Ибупрофен, Найз, другие анальгетики;
- Камфора;
- Мезатон;
- Добутамин.
Пациентам, у которых наблюдается низкое давление, специалисты рекомендуют употреблять настойки:
- элеутерококка;
- китайского лимонника;
- левзеи;
- женьшеня;
- родиолы розовой.
Принимать настойки следует при склонности к гипотонии дважды в сутки за 20 – 30 минут до еды. Количество капель зависит от индивидуальных особенностей организма.
Рацион
Чтобы самостоятельно нормализовать низкое давление, можно использовать некоторые продукты питания.
Лучше всего для этого подходят напитки и еда, содержащие кофеин. Помимо кофе и зеленого чая, к таким продуктам относят чай «Каркаде», какао, черный шоколад. В экстренных ситуациях можно выпить «Кока-колы» и «Пепси-колы», однако злоупотреблять газировкой и кофеином нельзя.
Соль и жиры способствуют повышению кровяного давления. Нормализовать состояние при гипотонии можно, рассосав щепотку соли.
Нужно выпивать достаточное количество воды. Жидкость способствует разжижению крови, увеличению ее объема.
Для поднятия давления крови стоит ввести в рацион:
- творог, сыр;
- курагу, облепиху, лимон, черную смородину, вишню;
- рис, гречку;
- картофель, морковь, бобы, щавель;
- сливочное масло, яйца;
- рыбу, икру;
- печень, красное мясо;
- свежий гранат или его сок;
- хрен, лук, чеснок, соленые орешки.
Стоит добавить в меню больше продуктов, содержащих железо, витамины А, D, C, E, P.
Народная медицина
Народная медицина советует бороться с гипотонией при помощи травяных настоев, отваров и экстрактов. Обычно используются такие растения:
- зверобой;
- бессмертник;
- эхинацея;
- чертополох.
Если у человека часто возникают приступы гипотонии, в первую очередь стоит избавиться от причин, которые вызывают такое состояние.
Важно внимательно относиться к своему здоровью. Если избавиться от патологии самостоятельно не получается, следует обратиться к врачу.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Как снизить нижнее давление: причины повышения, препараты и лечение
При высоком нижнем давлении на фоне нормального систолического показателя говорят об изолированной диастолической гипертонии.
Данное патологическое состояние менее распространено в сравнении с изолированным систолическим повышением, когда выявляется высокое сердечное давление при нормальном нижнем.
Диастолическое давление чаще всего повышается после 60-летнего возраста, патологии подвержены мужчины и женщины. Именно это заболевание предстает одним из факторов риска инфаркта и инсульта с летальным исходом.
Рассмотрим, какие медикаментозные способы помогут снизить нижнее давление, какие лекарства рекомендуют врачи? А также выясним, что можно предпринять самостоятельно для понижения?
Почему повышается почечное значение?
Уровень давления крови на сосуды и артерии во время расслабленного состояния миокарда определяется диастолическим значением. В период его регистрации на тонометре биологической жидкости в сердце малое количество.
Лабильность обозначения следует фиксировать и периодически измерять, чтобы контролировать тонус сосудистых стенок. Иными словами, артериальное давление – это своеобразная реакция человеческого организма на сопротивление сосудов крови.
Резкий подъем нижнего обозначения обусловлен следующими факторами и причинами:
- Чрезмерная физическая активность.
- Хронический стресс.
- Обострение хронических патологий.
- Заболевания почек.
- Эндокринные расстройства в организме.
- Проблемы с позвоночником.
Если нижнее значение остановилось на отметке 90-100 или 110 мм ртутного столба, то необходимо направить все силы на стабилизацию показателей на требуемом уровне. Прежде чем сбивать лекарственными средствами, следует обратиться к врачу за установлением причин.
Хронически повышенное почечное АД увеличивает вероятность развития сосудистых болезней, ишемии, сердечной недостаточности, как результат, возрастает риск инвалидности и летального исхода.
Медикаментозное лечение
Если нижний показатель 120-125, то такое патологическое состояние протекает на фоне сильного головокружения, проявляется мигрень, приступы тошноты и рвоты. Симптомы похожи на отравление.
Наряду с высоким почечным наблюдается увеличение систолического показателя, вследствие чего прибавляются клинические проявления как слабость, хроническая усталость, снижение работоспособности, беспричинная тревожность.
Понизить нижнее давление помогают ингибиторы ангиотензин-превращающего фермента – препараты, включающие в свой состав вещества, состоящие из белков плазмы крови. Они провоцируют в организме выработку компонентов, направленных на снижение параметров.
В действительности, идеального лекарства, подходящего во всех клинических картинах, не существует. Схема терапии подбирается индивидуально, учитывают возраст больного, уровень диастолического значения, сопутствующие болезни.
Чтобы сбить нижний показатель назначаются группы средств:
- Блокаторы ангиотензиновых рецепторов.
- Диуретические лекарства.
- Бета-адреноблокаторы.
- Блокаторы кальциевых каналов.
Ингибиторы АПФ способны снизить сердечное давление, а также почечное. Однако более выраженный эффект наблюдается в отношении второго показателя, поэтому при нижнем АД 130-135, их назначение целесообразно.
Выбрать то или иное лекарственное средство помогает доктор.
Если наблюдается чрезмерное увеличение артериальных цифр, при этом таблетки не помогают их снизить, больному необходима помощь медицинских специалистов.
Лекарственные травы от диастолической гипертонии
Что делать, если АД резко увеличилось? Снизить показатели помогут народные способы на основе лекарственных трав. Отметим, быстро понижать не рекомендуется, так как это чревато негативными последствиями.
Валериановые корни – эффективное нетрадиционное лекарство, направленное на уменьшение диастолического показателя. Рецепт приготовления: одну столовую ложку отправить в термос, залить 250 мл кипятка, настаивать на протяжении полусуток.
«Валерьянка» принимается по одной столовой ложке. Пить необходимо до приема пищи, кратность – 4-5 раз в сутки. Длительность терапевтического курса определяется в зависимости от изначальных показателей.
Домашние способы, помогающие снижать АД:
- Если верхний и нижний показатели высокие, при этом наблюдается частый пульс, то нормализовать состояние помогает пустырник. На 250 мл кипятка 1 ст. ложка измельченного сырья, настаивать 15 минут. Выпить за один прием.
- Когда нужно срочно понизить цифры на тонометре, то можно применять корни пиона – результативное средство, используемое многочисленными пациентами. Рецепт: 2 ст. ложки залить 450 мл кипятка, настаивать в течение двух часов. Принимают по 1 ст. ложке за 10-15 минут до приема пищи, кратность – 5-7 раз в сутки.
Во время самостоятельной терапии необходимо постоянно контролировать параметры. Так как чрезмерное снижение несет определенные риски для здоровья и жизни. Поэтому важно не допустить слишком низкое значение, чтобы потом не задумываться, как его повысить.
Все лекарственные настои и отвары допустимо хранить в холодильнике, но не больше 24 часов.
Срочная помощь в домашней обстановке
Когда нижнее обозначение 100-110, при этом продолжает подниматься, наблюдается возникновение тревожной симптоматики, то больному можно помочь посредством массирования и холодных компрессов.
Пациент должен лечь на плоскую поверхность, спиной кверху. На шейном отделе позвоночника располагается холодная примочка на 10-15 минут. Затем ее снимают, осуществляют легкое массирование данной зоны, сильно нажимать нельзя.
Данный способ эффективно совмещается с лекарственными средствами. После всех действий нужно провести измерение давления и пульса. Если ДД по-прежнему высокое, больной чувствует себя плохо, то рекомендуется вызвать бригаду медиков.
Стабилизировать ДД на нужном уровне помогают следующие советы:
- Смешать в равных пропорциях столовый уксус и чистую воду. Пропитать жидкостью носки, надеть на стопы. Носить в течение пяти часов. Отзывы пациентов показывают, что лучший эффект предоставляет яблочный уксус.
- Гимнастика при гипертонии помогает понизить ДД, улучшает состояние. Популярностью пользуются дыхательные упражнения, способствующие нормализации артериального давления в течение 10-20 минут.
- Измельчить 10 бутонов гвоздики, залить 300 мл кипятка. Настаивать в течение 10 часов, отфильтровать. Принимать маленькими порциями на протяжении суток.
Домашние способы терапии можно использовать не только в момент увеличения давления, но и при его уменьшении, чтобы закрепить результат. Их допустимо применять при условии, что у больного отсутствуют противопоказания.
«Кототерапия» — хороший метод, помогающий пациенту расслабиться и успокоиться, вследствие чего снижается нижний показатель.
Образ жизни при гипертонии
При повышенном диастолическом АД необходимо отказаться от употребления поваренной соли, так как она способствует задержанию жидкости в организме. Как результат, излишки воды приводят к повышению показателей кровяного давления.
Если у пациента гипертоническая болезнь, рекомендуется отказаться от вредных привычек, в частности, употребление спиртных напитков и курение. Никотин, попадающий в организм во время курения, провоцирует резкое сужение кровеносных сосудов, что приводит к нарушению кровообращения.
Для улучшения состояния сосудов, вен и артерий нужно обогатить рацион продуктами, изобилующими калием, магнием, витаминами группы В:
- Банан, апельсин, огурец, картошка, капуста содержат большое количество калия.
- В абрикосах, клубнике, бобовых продуктах, твороге и сметане содержится много магния.
- Источником витамина В является свиная печень, мясо кролика, груши, яблоки, орехоплодные продукты и томаты.
Чтобы исключить скачки, следует навсегда отказаться от способа приготовления как жарка. Вся пища готовится на пару, запекается или отваривается. Из меню убирают копченые, острые и пряные блюда.
В идеале рацион составляется с учетом физической активности пациента и уровня артериального давления. Составить оптимальное меню помогает диетолог, учитывающий нюансы клинической картины.
Лечение диастолической гипертонии – это не только понижение нижнего показателя, но и его поддержание на требуемом уровне. Поэтому подходить к вопросу нужно комплексно, используя медикаментозные и нетрадиционные способы.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?