Подготовка к узи желчного пузыря и поджелудочной железы
Главная » Поджелудочная железа » Подготовка к узи желчного пузыря и поджелудочной железы
Проблемы с органами пищеварения у современного человека, к сожалению, встречаются очень часто. Это связано с быстрым ритмом жизни, неправильным питанием и низкой физическою активностью. В основном люди жалуются на изжогу, боль в животе, метеоризм, тяжесть, тошноту (иногда с рвотными позывами). При таких симптомах врач может назначить УЗИ печени и желчного пузыря. Как подготовиться к исследованию, обычно рассказывают в медицинском учреждении, но эти правила настолько просты, что при желании их несложно выучить самостоятельно и запомнить на будущее.
Зачем назначается УЗИ желчного пузыря и органов брюшной полости?
УЗИ – это информативное исследование для оценки функций многих органов. Оно не приносит дискомфорта или боли, выполняется быстро, и результат готов сразу после процедуры. При симптомах гастроэнтерологических болезней пациентам часто назначается УЗИ желчного пузыря. Как подготовиться к исследованию, и при каких симптомах его проводят? Главное правило – выполнять процедуру на голодный желудок, однако в каждом случае есть индивидуальные нюансы.
Показания к этому виду УЗИ у взрослых людей:
- боль в животе с правой стороны;
- привкус горечи во рту;
- частая тошнота или рвота;
- окраска кожных покровов в желтый цвет;
- травма области живота;
- операции на желчном пузыре или печени.
Важно знать, как правильно подготовиться к УЗИ желчного пузыря, чтобы оно было максимально информативным. Детям проводят исследование в тех же случаях, а также при недоношенности, подозрении на врожденные аномалии развития внутренних органов и просто с профилактической целью.
УЗИ печени и желчного пузыря: как подготовиться к исследованию?
Если УЗИ проводится утром, пациенту нужно прибыть в медицинский центр натощак. Накануне лучше отдать предпочтение легкому ужину без жирной и жареной пищи. Простую воду в небольшом количестве в день обследования пить можно. Если человеку в один день назначается несколько исследований органов пищеварения (например, фиброгастродуоденоскопия или ирригоскопия), то УЗИ проводится перед ними. Это связано с тем, что во время эндоскопических процедур в желудок и кишечник человека специально нагнетают воздух для лучшей визуализации.
Помимо ограничений в еде желательно воздержаться от курения перед исследованием. Никотин и другие токсичные составляющие табачного дыма немного сужают желчные протоки, и это может сказаться на результатах УЗИ желчного пузыря. Как подготовиться к исследованию, если оно назначено на послеобеденное время? В таком случае достаточно выдержать паузу в приемах пищи на протяжении 5-6 часов.
Важно ли питание в ближайшие дни перед исследованием?
Рацион питания человека за пару дней до УЗИ может повлиять на достоверность процедуры, поэтому лучше в этот период придерживаться определенной диеты. Она заключается в отказе от продуктов, которые повышают газообразование. К ним относятся:
- бобовые;
- черный хлеб;
- капуста;
- молоко и кисломолочные продукты;
- фрукты с высоким содержанием сахара (виноград, дыня, банан);
- газированные безалкогольные напитки;
- алкоголь;
- крепкий черный чай и кофе.
С этой же целью нужно сократить употребления сладостей, а все напитки лучше пить без добавления сахара. Это поможет врачу максимально информативно провести УЗИ желчного пузыря. Как подготовиться, если пациентом является ребенок? Общие принципы остаются теми же, но нужно учитывать возрастные особенности.
Подготовка детей младшего и среднего возраста
Маленькие дети не всегда могут выдержать чувство голода, к тому же острой необходимости в этом перед УЗИ для них нет. Если возраст ребенка от 12 до 36 месяцев, то ему достаточно не кушать 4 часа до исследования и не употреблять воду примерно за 1 час. Старшим детям нужно воздержаться от перекусов 6-8 часов и не пить за 60 минут до процедуры. В медицинский центр родителям нужно обязательно взять еду и какой-то напиток для ребенка, чтобы после диагностики он смог подкрепиться.
Что делать, если врач назначил комплексное исследование органов брюшной полости? Как подготовиться к УЗИ желчного пузыря, поджелудочной железы, печени, селезенки? Точно так же – приходить, выдержав необходимый перерыв в приеме пищи. Не стоит забывать о коррекции меню за пару дней до УЗИ. При любых видах таких исследований с собой нужно брать предыдущие заключения. Это позволит врачу уделить особое внимание проблемным зонам и отследить изменения в состоянии ребенка.
УЗИ желчного пузыря: как подготовиться ребенку грудного возраста?
Новорожденным детям невозможно провести исследование натощак. Поэтому если врач назначил подобную диагностическую процедуру, от последнего приема пищи нужно выдержать паузу около 2 часов. Если ребенок находится на естественном вскармливании, этот интервал может быть немного уменьшен (примерно на 30 минут), так как грудное молоко переваривается быстрее адаптированных смесей.
УЗИ с желчегонным завтраком – особенности процедуры
При нарушениях функциональной активности желчного пузыря или подозрении на это пациенту может быть рекомендовано УЗИ с желчегонным завтраком. Оно позволяет детально изучить деятельность органа и оценить наличие в нем патологий.
Вначале исследование проводят натощак, после чего больному нужно съесть желчегонный завтрак. Это могут быть 2 желтка в сыром виде, питьевой йогурт или стакан сметаны. Повторные УЗИ проводят через 5, 20 и 45 минут после приема пищи. Пациента могут попросить перевернуться на бок, спину, встать или сесть для лучшей визуализации.
Некоторые дети во время исследования ерзают на кушетке, потому что им бывает щекотно от датчика аппарата. Обычно это не мешает врачу все рассмотреть, ведь важно не так спокойно лежать вовремя процедуры, как подготовиться к УЗИ печени, желчного пузыря, поджелудочной железы, чтобы в брюшной полости не было слишком много воздуха. В случае с детьми такая задача полностью ложится на плечи родителей.
Нужно ли принимать ветрогонные средства?
Из-за повышенного газообразования результат исследования может быть искажен, поскольку врачу будет сложно детально рассмотреть внутренние органы пациента. Если человек не страдает частыми запорами, кишечными коликами и вздутием живота, обычно для снижения проявлений метеоризма хватает специальной диеты перед УЗИ печени и желчного пузыря. Как подготовиться больному, если у него имеется склонность к таким патологическим состояниям? Можно за сутки до обследования принимать специальные средства, которые обладают ветрогонным эффектом.
Это невредные лекарства на основе симетикона и ему подобных веществ. Средство не вступает в биохимические реакции в организме, оно действует физически, снижая поверхностное натяжение. В результате пузырьки воздуха, образовавшиеся в кишечнике, сливаются между собой и лопаются, а человек чувствует облегчение. Лекарство настолько безопасно, что его назначают даже новорожденным при кишечных коликах.
Безопасность УЗИ
УЗИ – это один из наиболее безопасных и безболезненных видов обследований в медицине. На сегодняшний день не существует ни одного доказанного факта вреда от этой диагностической процедуры для человека. При необходимости его можно проводить сразу же после рождения ребенка, в том числе и УЗИ желчного пузыря, как подготовиться к которому, описано выше.
Эту процедуру назначают даже беременным (на всех сроках), что также свидетельствует о минимальном риске отрицательного влияния на организм. Исследование информативно и безболезненно, что немаловажно при диагностике детских болезней.
Получить наиболее объективные результаты исследования можно, только зная, как подготовиться к УЗИ печени, желчного пузыря, поджелудочной железы и других органов брюшной полости. Несложные правила позволят сэкономить время пациента и деньги, которые он мог бы потратить на повторную процедуру.
fb.ru
Подготовка к УЗИ желчного пузыря
Метод ультразвуковой диагностики применяется не только при подозрениях на наличие патологического процесса, но и в качестве профилактических мероприятий. Ведь часто аномалии на начальных стадиях в брюшной полости никак себя не проявляют. Чтобы выполнить исследование, необходимо следовать особым подготовительным мероприятиям.
Общие рекомендации по подготовке
Если обследование будет комплексное, то подготовка к УЗИ печени, желчного пузыря и поджелудочной железы будет включать:
Из рациона убрать газообразующие продукты
- Соблюдение особой диеты. В течение нескольких дней из рациона нужно убрать всю пищу, которая приводит к образованию газов. Сюда относятся бобовые культуры, капуста, черный хлеб, газированные и алкогольные напитки, молочные и кисломолочные продукты, рыбные и мясные блюда.
- Прием сорбентов, которые уменьшают вздутие живота и газообразование. К ним относят Активированный уголь, Смекту и Энтеросгель. Принимать их нужно в течение трех дней до начала проведения процедуры.
- Накануне вечером необходимо произвести очистку кишечника от остатков пищи. Для таких целей можно использовать клизму, слабительные средства или глицериновую свечу.
- Перед обследованием нельзя кушать в течение шести-восьми часов.
- Принимать жидкость нельзя в течение часа перед исследованием. Но если ультразвуковое диагностирование будет проводиться, включая почки, то необходимо выпить не меньше одного литра жидкости.
Существуют и дополнительные нюансы. Категорически запрещается курить за два-три часа. Также нельзя жевать резинку или рассасывать леденцы, так как они вызывают выделение желудочного сока. Если больной страдает сахарным диабетом, то врача перед назначением обследования необходимо об этом предупредить, так как таким пациентам нельзя переносить голод.
УЗИ печени, желчного пузыря и поджелудочной железы должно проводиться не раньше чем через два дня после выполнения рентгенографии или ирригоскопии.
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для очищения печени. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
ДЕЙСТВЕННЫЙ МЕТОД
Подготовка к обследованию печени и желчного пузыря
Подготовка к УЗИ печени и желчного пузыря заключается в соблюдении специализированной диеты. За несколько дней до выполнения манипуляций пациенту из рациона стоит убрать продукты, которые повышают газообразование. Сюда относят бобовые, сладкое, булочки, ржаной хлеб, спиртное и газировки, фрукты с повышенным содержанием сахара. Вместо кофе и чая нужно употреблять морсы, компоты и соки без сахара.
Если УЗИ желчного пузыря и печени проводится в утренние часы, необходимо прийти на голодный желудок. При этом накануне вечером пища должна быть легкой. Можно съесть творог, кашу или легкий суп.
Пить обычную воду в день исследования можно, но только не в большом количестве.
Подготовительные мероприятия к УЗИ печени и желчного пузыря заключаются в воздержания от курения в течение нескольких часов. Все дело в том, что табачный дым ведет к сужению протоков. Если ультразвуковое диагностирование проводится детям, то нужно учитывать их возраст. Если малышу еще нет трех лет, то перенести чувство голода им довольно трудно. Поэтому промежуток между обследованием и питанием может сократиться до четырех часов. У детей старшего возраста все подготовительные мероприятия проводятся точно также, как и у взрослых.
А вот что делать родителям, если доктор назначил комплексное УЗИ желчного пузыря, поджелудочной железы, печени и селезенки? Все мероприятия у детей проводятся точно так же. В течение всего времени можно пить только обычную воду. С собой взрослым стоит взять сок и бутерброд или бутылочку смеси и молока, чтобы ребенок смог подкрепиться после процедуры.
Если специалист будет также проводить осмотр селезенки, то стоит отметить, что этот орган очень тяжело просматривается, особенно у детей. Поэтому во время проведения процедуры врач может попросить стоять пациента и делать глубокие вдохи. Такой процесс позволяет более точно просмотреть селезеночные ткани.
Процедура с желчегонным завтраком
Когда у больного наблюдается нарушение работы желчного пузыря, то его просят пройти процедуру с желчегонным завтраком. Такой метод позволяет полностью изучить орган и определить наличие в нем патологических процессов.
Сначала диагностирование проводится на голодный желудок. После этого больного просят съесть желчегонный завтрак, который состоит из двух сырых желтков и питьевого йогурта без сахара и добавок. Повторную процедуру выполняют через пять, двадцать и сорок минут после употребления пищи. Для лучшего визуализирования пациента могут попросить стоять или лечь набок.
Если у пациента наблюдается повышенное газообразование, то данное явление может сказаться на результатах исследования. Если больной не страдает запором, поносом, вздутием живота или метеоризмом, достаточно придерживаться специализированной диеты. Но если ситуация наблюдается обратная, то нужно в течение семи дней принимать ветрогонные средства.
Эти медикаменты не считаются вредными и назначаются даже маленьким детям. В их состав входит симетикон. Данный компонент позволяет снизить поверхностное натяжение и устранить пузырьки воздуха в кишечнике. К таким средствам можно отнести Боботик, СабСимплекс, Эспумизан.
Если у больного наблюдаются регулярные болезненные ощущения в области живота, пациенту могут быть назначены спазмолитические средства. Их действие направлено на снятие спазма и разглаживание гладкой мускулатуры. Сюда относят Но-шпу, Дротаверин, Папаверин.
Если у пациента имеются противопоказания к данным группам средств, то вместо этого можно в течение трех-пяти дней пить настой ромашки, укропную водичку или чай из тмина.
Те, кто имеет трудности с пищеварением и страдают запорами, должны принимать ферментные препараты в виде Фестала, Мезима или Креона.
Стоимость ультразвукового диагностирования
Многих пациентов интересует вопрос о том, сколько стоит комплексное обследование органов брюшной полости. Цены в разных регионах могут отличаться. Но средняя стоимость колеблется от шестисот до восьмисот рублей.
Если процедура проводится с желчегонным завтраком, то она будет немного дороже. Цена таких манипуляций составит от восьмисот до девятисот рублей.
Стоит отметить, что комплексное исследование окажется выгодным в отличие от того, если проводить осмотр печени и желчного пузыря по отдельности.
- Много способов перепробовано, но ничего не помогает…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения печени существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
lechupechen.ru
Подготовка к узи жёлчного пузыря и печени: почему это нужно и что можно есть перед процедурой
УЗИ (ультразвуковое исследование) — это самый доступный и безболеззненный метод диагностики. Ультрозвуковое исследование дает достаточно точную картину состояния органов обследуемого. При таком методе обследования расшифрофкуу результата получают в процессе самого исследования, без длительного ожидания результатов анализов или проявки пленок. Еще один немаловажный плюс УЗИ это универсальность применения метода.
Такая диагностика чаще всего используется для того, чтобы получить изображение таких органов человека, как:
- молочные железы;
- брюшная полость;
- таз;
- сердце.
А у детей получают изображение:
Недостатки при УЗИ тоже имеются — это все зависит от квалификации врача и от самого оборудования. К тому же нельзя диагностировать печень или жёлчный пузырь, когда в кишечнике находятся газы.
УЗИ очень мало, но всё-таки влияет на состояние структуры клеток и поэтому не стоит злоупотреблять этой процедурой. Чтобы проводить такую диагностику, в нашем случае — печень и жёлчный пузырь, нужно посоветоваться со специалистом.
Благодаря такой диагностике врач узнаёт структуру, размер, форму и расположение органа и любых данных о наличии любого заболевания печени. Самое главное — это подготовка к УЗИ, чтобы не было никакого вздутия кишечника, так как это может привести к неправильному установлению диагноза.
В первую очередь перед УЗИ печени или жёлчного пузыря следует принять пищу за 10 часов до диагностики. Если время такой процедуры приходит на послеобеденное время, то на завтрак можно принять лёгкий овощной суп или немного овсяной каши без масла. Никогда нельзя употреблять продукты, которые вызывают метеоризм. Это такие продукты, как:
- капуста;
- цельное молоко;
- свежие фрукты;
- ржаной хлеб;
- бобовые культуры.
УЗИ печени — это не только доступный, но и информативный способ диагностики её состояния. Это вызвано тем, что у печени в брюшной полости имеется хорошая плотность и размеры, что хорошо отражает ультразвуковые волны. Сканирование точно определяет толщину стенок и структуру печени.
Обследование печени и жёлчного пузыря — это процедура безболезненная и подходит для любого возраста. Когда человек настроил себя на ультразвуковое исследование, то у него сразу возникает вопрос — как подготовиться к УЗИ?
Имеются самые главные правила подготовки к этой процедуре.
Как подготовиться к УЗИ печени и жёлчного пузыря?
За три дня до обследования следует исключить из рациона все продукты, которые могут вызвать нарушение в работе кишечника, принимать в это время активированный уголь (3–5 таблеток) или по две капсулы Эспумизана — три раза в день.
Перед тем, как обследовать печень и желчный пузырь, нельзя курить или принимать жевательную резинку.
В день, когда должно пройти обследование печени и жёлчного пузыря также надо принять две капсулы Эспумизана или пять таблеток активированного угля.
Не стоит пренебрегать условиями подготовкой к обследованию печени и жёлчного пузыря — от этого зависит правильность постановки диагноза и правильное назначение лечения.
Почему нужна подготовка к УЗИ
Эту процедуру должны проходить люди, у которых есть подозрение на холецистит. Это происходит, когда у человека бывают боли в правом подреберье после приёма жирной пищи, при желтухе, когда есть подозрения на желчекаменную болезнь и многое другое.
Жёлчный пузырь следует исследовать натощак, когда время между процедурой и приёмом пищи не менее семи часов. Это очень хорошо для исследования, так как без отсутствия пищи, желчь скапливается в жёлчном пузыре, что улучшает оценку его состояния.
Кроме того, желательно брать на обследование желчегонный завтрак. По мнению различных клиник и докторов он может быть разный:
- два сырых яичных желтка, но сейчас от него многие отказываются, во избежание сальмонелеза;
- 200–400 мл жирных сливок;
- 300–400 мл жирной сметаны;
- бутерброд со сливочным маслом, но это нежелательно, так как не даёт никакого эффекта.
Что кушать перед УЗИ?
Обычно перед подготовкой на обследование УЗИ является трёхдневное воздержание от пищи, которая может создать условия для газообразования в кишечнике. Это может произойти от приёма молока, бобовых, сырых овощей или фруктов, сладкой газированной воды. Газы, которые скапливаются в кишечнике начинают препятствовать отчётливому изображению органов.
В эти дни желательно во время приёма пищи принять таблетку ветрогонного или ферментного препарата и не употреблять никакой пищи.
Вечером, перед исследованием также желательно полностью очистить кишечник, лучше естественным способом. Если у пациента частые запоры, то можно принять слабительный препарат. Ужин перед УЗИ должен быть не позже 19.00, а утром не следует употреблять завтрак.
На процедуру исследуемый должен взять с собой желчегонный завтрак, полотенце, простынь.
Обязательно следует соблюдать правила приёма пищи перед УЗИ и принимать таблетки, рекомендуемые врачом. Желательно такую процедуру проходить утром.
pechen.guru
Как подготовиться к процедуре УЗИ желчного пузыря с желчегонным завтраком
Подготовка к УЗИ желчного пузыря включает в себя ряд необходимых действий для того, чтобы произвести наиболее точное обследование органа на наличие или отсутствие патологий. Многие пренебрегают рекомендациями врачей и не исключают из своего рациона продукты, после употребления которых результат УЗИ будет не точным. Помимо этого, врачи настоятельно рекомендуют принимать определенные лекарства, которые понижают газообразование и помогают освободить кишечник.
Что такое ультразвуковая диагностика
Эхография или диагностика ультразвуком в настоящее время признана повсеместно и является достаточно простым, но при этом весьма действенным методом исследования.
У этого метода, если сравнивать его с рентгеном, не существует противопоказаний. Кроме того, сканирование ультразвуковыми волнами негативных последствий на организм не оказывает, поэтому подобная диагностика показана даже детям до года и беременным женщинам.
Для постановки более точного диагноза ультразвуковое исследование желчного и его протоков проводят наряду с диагностикой печени, а также поджелудочной железы. Обследование по стоимости гораздо дешевле, чем компьютерная томография.
Процедура УЗИ занимает очень мало времени и при этом совершенно безболезненна.
Ультразвуковое исследование в отличие от рентгеновского излучения более четко определяет нормативное отклонение в параметрах органов, которые исследуют. Картина заболевания четко прослеживается, вплоть до выявления мельчайших изменений, таких как наличие песка или небольших камней в желчном пузыре и его протоках.
Показания для проведения диагностики:
- Обычно такую процедуру назначают людям с подозрением на аномалию, врожденного типа.
- При характерных болях в правой стороне под ребрами (признаки острого или хронического холецистита).
- УЗИ рекомендовано лицам, чьи кожные покровы окрасились в желтоватый оттенок, и при этом у них наблюдается тошнота и рвота, особенно с желчью.
- Любые травмы брюшной полости станут показанием для проведения сканирования внутренних органов.
- После оперативного вмешательства по удалению желчного пузыря и его протоков исследования проводят для выявления состояния пациента.
- Комплексные мероприятия, в том числе и ультразвуковое обследование желчных протоков, проводят у новорожденных, а также детей, родившихся раньше срока.
Подготовительные мероприятия к проведению сканирования
Исследования проводится врачом функциональной диагностики в больнице. Правда, сегодня также существует множество медицинских центров (частные клиники), которые оказывают услуги подобного рода на дому.
Чтобы выявить точный диагноз заболевания нужно правильно подготовиться к УЗИ. Существует два важных правила — это опорожненный кишечник (без скопления газов) и отказ от пищи заблаговременно, за 7-8 часов до исследования (желчь должна успеть накопиться в желчном пузыре). Готовиться к обследованию нужно основательно, потому что результат анализов напрямую зависит от соблюдения требований, предъявляемых к проведению УЗИ органов брюшины.
Готовиться к обследованию необходимо, соблюдая следующие рекомендации:
- Перед проведением диагностики необходимо за 3-5 дней исключить из рациона все продукты, вызывающие газообразование. Это любая сдоба, ржаной хлеб, молочные и бобовые продукты, капуста во всех видах, все сырые фрукты и овощи. Нельзя есть жареную и жирную пищу. Не употреблять газированные напитки.
- Алкогольные напитки также не должны приниматься в течение недели.
- Готовиться к проведению УЗИ необходимо за трое суток. Пациент должен начать применять лекарственные препараты, содержащие пищевые ферменты (препараты содержащие панкреатин). Обычный курс приема: 3 раза в день перед едой или во время приема пищи. Иногда доктор может назначить индивидуальную дозировку.
- Наряду с ферментами, необходимо принимать ветрогонные средства, чтобы избавиться от газов в кишечнике.
- Основательно подготовиться нужно с вечера, накануне обследования. Для этого кишечник нужно полностью очистить естественным путем. Людям, склонным к запорам, рекомендовано принимать препарат, называемый лактулозой. В любом случае для всех следует применить очистку клизмой, но можно воспользоваться и глицериновой свечкой.
- Перед диагностикой ужинать накануне можно только легкими продуктами и не позднее 19 часов.
- Новорожденным и детям до одного года достаточно за 3-3,5 часа до сканирования не давать кушать и не поить.
- Ребенку до 3 лет необходимо воздержаться от еды за 4 часа, а детям, которым уже исполнилось 8 лет, должны не пить и не есть как минимум 6 часов.
- Для детей старшего возраста подготовка и проведение процедуры УЗИ ничем не отличается от мероприятий для взрослого человека.
Лучшее время для проведения сканирования желчного пузыря считается первая половина дня.
Во-первых, можно будет более тщательно подготовиться к исследованию. Во-вторых, полученные данные будут более точными.
Как подготовиться к функциональному обследованию
Чтобы выявить способность органа сокращаться, врач может порекомендовать пациенту пройти функциональное исследование желчного. В результате проведения подобной диагностики доктор сможет установить не только параметры органа — объем, толщину стенок, размеры и прочее, но и сможет выявить сократительную способность.
В таком случае первое обследование делается натощак, а затем больной завтракает и после того, как пройдет 10 минут, проводится повторная процедура. Последующие два сканирования проводят с интервалом в 15 минут.
Результаты исследований будут точны только в том случае, если человек скушает перед этим так называемый желчегонный завтрак.
Для этого доктор во время приема порекомендует накануне пациенту взять с собой в клинику еду и подкрепиться завтраком состоящим из таких продуктов, как: один стакан или чуть больше жирных сливок (можно сливки заменить сметаной с показателем жирности не менее 25%) и немного шоколада, желательно горького.
Иногда доктор может посоветовать перед обследованием скушать хлеб с маслом, правда, по мнению многих специалистов, такая еда не способна вызвать хорошее сокращение пузыря и результаты исследования из-за этого могут быть не совсем правильными.
Если человек будет основательно готовиться и соблюдать данные рекомендации, исследования ультразвуком желчного пузыря пройдут быстро, безболезненно, а результаты будут точными и весьма информативными.
Пациентам, которые уже проходили подобную процедуру, нужно обязательно взять с собой заключение ранее проведенного исследования. Это необходимо для того, чтобы сделать сравнительный анализ и провести оценку заболевания (оценить динамику болезни).
Рекомендуем прочитать:
Поделиться:
Нет комментариев
pechen1.ru
Как подготовиться к узи желчного пузыря и поджелудочной железы
Главная » Поджелудочная железа » Как подготовиться к узи желчного пузыря и поджелудочной железы
УЗИ желчного пузыря является незаменимой процедурой при диагностике самых разных заболеваний этого органа, прежде всего желчнокаменной болезни. Поскольку пузырь теснейшим образом связан с соседними органами, то обычно назначают комплексный ультразвук. В этом случае одновременно сканируют желчный пузырь (иногда – с оценкой функции органа) и проводят исследование печени и поджелудочной железы.
Показания для процедуры
Ультразвуковое обследование органов брюшной полости абсолютно безопасно, назначается для диагностики состояния как взрослых пациентов, так и новорожденных малышей. Поэтому врач обязан отправить пациента на анализ, если есть хоть малейшее подозрение на неполадки в желчном пузыре и печени. Эта процедура рекомендуется также в составе общего диагностического обследования грудных детишек.
Особенно важна процедура ультразвука при диагностике и лечении желчнокаменной болезни. Если рентген позволяет увидеть только отклонения от нормы в размерах и форме органа, то датчик УЗИ распознает самые мелкие камни (до 2 мм) и даже песок. А также фиксирует четкую локализацию конкрементов в ткани органа.
Показания для сканирования желчного пузыря и печени нередко совпадают:
- болевые ощущения в правом подреберье (любой силы и характера);
- пожелтение кожи и белков глаз;
- явные признаки холецистита (рвота, тошнота, температура и др.);
- любые травмы брюшной полости;
- плохие (или нечеткие) результаты анализов крови и мочи.
Исследовать желчный пузырь также необходимо после операции на этом органе, чтобы отслеживать, насколько быстро восстанавливается пациент.
Ультразвук печени необходим при хронических заболеваниях органов брюшной полости, долгом злоупотреблении алкоголем, при подозрении на онкологию.
Для УЗИ-обследования поджелудочной железы помимо вышеперечисленных прибавляются дополнительные показания:
- дискомфорт и тяжесть в желудке после еды;
- расстройства кишечника (диарея сменяется запорами);
- диагностированный сахарный диабет (обоих типов).
Какие патологии показывает УЗИ желчного пузыря?
УЗИ сканирование печени, желчного пузыря и поджелудочной железы позволяет увидеть и оценить размеры и структуру органов, их отклонения от нормы, показывает наличие камне и песка, патологические новообразования. Помогает распознать врожденные аномалии развития и скорректировать лечебную программу.
Основные патологии и заболевания, которые можно выявить при помощи ультразвука, — это:
- дискинезия желчных путей (нарушение моторики органа и вывода желчи);
- острый или хронический холецистит (желчный пузырь воспалился);
- полипы слизистой органа;
- опухоли – злокачественные и доброкачественные;
- желчекаменная болезнь на разных стадиях и др.
Среди заболеваний печени, которые показывает ультразвук, основное место занимают цирроз, гепатиты, печеночные кисты, любого вида опухоли, жировая дистрофия, лямблиоз.
При ультразвуковом обследовании поджелудочной железы можно определить следующие расстройства:
- хронический и острый панкреатит (воспаление органа);
- панкреонекроз (омертвление тканей органа);
- абсцесс (полость с гноем внутри);
- псевдокисты;
- новообразования (злокачественные и доброкачественные).
Как делают ультразвук?
Органы брюшной полости (желчный пузырь, печень, поджелудочная железа) сканируют трансабдоминальным методом, то есть через нижнюю часть живота.
Пациенту нужно только раздеться до пояса, доктор нанесет на кожу специальный гель для ультразвука на водной основе и начнет сканирование. Занимает процесс от 20 до 30 минут. При ультразвуке поджелудочной железы врачу иногда необходимо просканировать орган с разных ракурсов – спереди, с боков, в положении полусидя.
Если в первую очередь нужно проверить желчный пузырь, доктор назначает функциональное УЗИ. В этом случае сначала делается обычное сканирование (самого органа и желчных протоков), фиксируются все показатели. Затем пациент завтракает – нужно принести с собой особый желчегонный завтрак. Через 10 минут проводится еще одно сканирование. Процедура повторяется еще дважды – через каждые 15 минут.
Все результаты вносятся в протокол исследования, и расшифровка потом проводится с учетом всех изменений в состоянии и работе желчного пузыря.
Подготовка к процедуре
Результаты ультразвука зависят от многих факторов – опыта и компетенции доктора, состояния оборудования, подготовки к анализу. Но если на мощность УЗИ-аппарата и врачебный опыт мы повлиять можем не всегда (хотя поискать хорошего специалиста по отзывам все же стоит), то правильно подготовиться к процедуре вполне в наших силах.
Подготовка к УЗИ всех трех органов (желчный пузырь, печень и поджелудочная) должна проходить по одинаковой схеме.
- За 3-5 дней до ультразвука – специальная диета для кишечника, чтобы исключить образование газов и вздутие живота. Суть диеты – в исключении из рациона на эти дни ряда продуктов. Это все бобовые, капуста и свежие овощи, черный хлеб и свежая сдоба, сладости, газированные напитки, алкоголь.
- За 3 дня до анализа по согласованию с врачом можно начать принимать аптечные препараты. Это ферменты (панкреатин и его формы), ветрогонные препараты. Если у пациента есть склонность к запорам, перед сном можно употреблять лактулозу.
- Последний прием пищи перед ультразвуком – вечером, в 7-8 часов. Это при условии, что анализ назначен на первую половину дня. Если процедура после обеда, разрешен легкий завтрак не позднее 7 утра. Небольшое голодание позволяет подготовиться к ультразвуку желчному пузырю и накопить желчь.
- Перед сном необходимо сходить в туалет, чтобы очистить кишечник. Если не получается, можно воспользоваться легким слабительным или глицериновой свечкой.
- Если предстоит УЗИ желчного пузыря с определением его функции, нужно подготовиться более основательно – запасти заранее желчегонный завтрак. Это 2 отварных желтка, 100 гр жирной сметаны или сливок (20-30%), пара доле горького шоколада и банан.
Расшифровка результатов УЗИ
Расшифровка результатов ультразвука включает в себя различные параметры. Это размеры органов, форма, состояние протоков и сосудов, наличие/отсутствие камней и др.
При обследовании желчного пузыря расшифровка содержит такие пункты:
- форма и размеры органа;
- толщина стенок;
- наличие/отсутствие образований (камни и опухоли);
- наличие/отсутствие акустической тени от образований;
- есть ли смещение камней.
В расшифровку ультразвука печени добавляется описание структуры органа, размер долей, диаметр портальной вены и др. При анализе поджелудочной железы расшифровка включает размеры всех частей органа (головка, тело, хвост), диаметр центрального протока. Также отмечается эхогенность – плотность тканей.
uzigid.ru
Как правильно подготовиться к УЗИ желчного пузыря?
На многих сайтах медицинских организаций, предоставляющих процедуру УЗИ желчного пузыря, в качестве подготовки к процедуре указывают голод в течение 6-12 часов. Зачастую этого достаточно, однако в процессе работы врач может столкнуться с рядом нюансов, диктующих необходимость отправить дополнительно готовиться к процедуре. Какие это нюансы, как их избежать и что нужно сделать, вот о чем пойдет дальнейшее повествование об ультразвуковом исследовании желчного пузыря.
Правильная подготовка к процедуре УЗИ
Надо отметить, что для грамотной и правильной расшифровки результатов УЗИ поджелудочной железы и желчного, необходима ясная и четкая визуализация этих органов врачом при исследовании, что возможно только при подготовленном кишечнике, отсутствии в нем экранирующих газов. Готовиться необходимо ответственно. Речь идет не о 12 часах, когда наверняка освободится желудок, а о более сложной подготовке, затрагивающей и другие отделы кишечника, перед процедурой необходимо полное наполнение желчного пузыря для более правильной оценки его функциональной способности, поэтому пациенты обычно делают определенный алгоритм.
Подготовка к УЗИ желчного пузыря выглядит следующим образом: Первым моментом необходимо освободить кишечник от содержимого на сколько это возможно, минимальным считается время за 6 часов перед исследованием, за которое происходит опорожнение желудка, однако не у всех людей этого времени достаточно, например у пожилых людей, в связи с чем желательно воздержаться от приема пищи в течение 12 часов.
Помимо желудка, мешать хорошему обзору может газ, находящийся в петлях кишечника, поэтому необходимо за 2-3 дня до процедуры исключить продукты, стимулирующие перистальтику (двигательную активность) кишечника и являющиеся субстратом для газообразования при расщеплении их кишечной микрофлорой.
В первую очередь это кондитерские изделия и сладости, хлебобулочные изделия с использованием дрожжей, пиво. От алкоголя следует воздержаться. Повышенный метеоризм вызывает поголовное большинство бобовых, овощи и фрукты усиливают перистальтику. Картофель и рис, не рекомендуются из-за высокого содержания крахмала. Нужно исключить черный хлеб, газированные напитки, чрезмерно острую и жирную пищу.
Если нет противопоказаний нужно использовать какой-либо энтеросорбент в стандартной дозировке в течение всего периода подготовки. При этом препарат должен приниматься вне связи с приемом пищи.
В ночь перед исследованием, чтобы грамотно подготовиться, нужно принять препарат, уменьшающий метеоризм, ведь делают такое исследование при максимально благоприятных условиях.
За пару часов перед исследованием, также чтобы подготовиться, стоит сделать очистительную клизму.
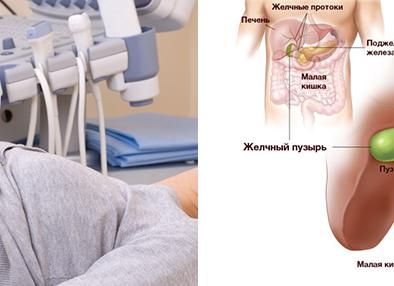
Важные анатомические и физиологические сведения
Знание анатомии крайне необходимо при проведении УЗИ желчного пузыря и желчевыводящих путей. В процессе филогенеза (исторического развития организмов) кишечной трубки, формирования ее специализированных отделов, на определенном этапе возникла необходимость в формировании желез внутренней секреции для участия в сложном процессе пищеварения. Печень, развивалась одновременно как орган фильтр и как железа, производящая желчь – универсальный эмульгатор (расщепитель) жиров. Желчный пузырь формировался параллельно, неся накопительную функцию. Находящаяся в непосредственной близости поджелудочная железа, расщепляя белки, работает в тандеме, почему ее выводной проток соединен обычно с желчным.
Тесная взаимосвязь их функций и увеличение специализации при усложнении строения организмов привели к их тесному прилеганию, что диктует зачастую необходимость, смотря один орган, хотя бы бегло осмотреть другой. Исходя из того, что в данной статье мы рассматриваем непосредственно процесс желчевыделения, сама печень будет затронута лишь косвенно. Итак, желчный пузырь – это полый мышечный орган, выполняющий накопительную и сократительную функции. Он имеет удлиненную форму с узким в области устья и более широким в области шейки и дна концами. Сверху от желчного пузыря находится печень.
Схема строения и расположения печени и желчного пузыря
Дно может выступать из-под печени и касаться передней брюшной стенки. Слева пузырь граничит с желудком, двенадцатиперстной кишкой, а справа с петлями кишечника, изгибом ободочной кишки. Поэтому, в некоторых ситуациях, например, при опухоли, затрагивающей стенку пузыря в области дна, необходимо исключить экранирование эхокартины газом из прилегающего толстого кишечника, особенно в условиях чрезмерно развитой подкожно жировой клетчатки.Пузырный проток соединяется с общим печеночным протоком. 2 этих протока формируют холедох — общий желчный проток. Холедох в свою очередь, соединяясь с протоком поджелудочной железы, выводит желчь уже непосредственно в полость двенадцатиперстной кишки.
Нормальные значения измерений при УЗИ у взрослых и детей
При ультразвуковом исследовании желчного пузыря и желчевыводящих путей врач определяет некоторые показатели, в том числе и размеры органов. Особый интерес, конечное же, представляет расшифровка этого исследования.
Длина желчного пузыря традиционно составляет от 7 до 12см (это размеры, соответствующие норме), а ширина — до 4см. У детей эти показатели составляют, как показывает расшифровка, примерно 1-2 см и 6-9 мм в возрастной группе до года, ежегодно увеличиваясь и достигая 4-8 см 1,5-3 см (традиционные размеры) к 15 годам соответственно. Основной рост заканчивается примерно к 16 годам, позже размеры не увеличиваются.
Исследование детей существенно не отличается от такового у взрослых, расшифровка должна соответствовать возрастным показателям. Увеличение длинны пузыря с возрастом опережает ширину и характеризуется отношением 2:1 у грудничков, 3:1 у детей более позднего возраста. Толщина стенки у взрослого человека 2-4мм, у ребенка 1-3мм.
Таковы нормальные размеры и показатели, о которых говорит расшифровка, об этом можно узнать, если сделать ультразвуковое исследование желчного пузыря и желчевыводящих путей.
Варианты положения желчного пузыря
Обычно желчный пузырь расположен в пузырном углублении печени непосредственно под ней. Однако бывают следующие варианты (размеры при этом могут как соответствовать нормальным, так и оказаться паталогичными:
- Подпеченочно: помимо стандартной позиции может быть несколько ниже за счет опущения на своей собственной брызжейке (мешочек из тонкой пленки, являющийся ”одеждой” и для других органов брюшной полости).
- Срединно: Это означает нахождение желчного пузыря под левой печеночной долей.
- Надпеченочно: в промежутке между диафрагмой(мышцей, отделяющей брюшную полость от полости легких, основная дыхательная мышца) и левой печеночной долей.
- Внутрипеченочно: в междолевой щели.
Учитывая наличие этих вариаций, основная цель исследователя определить длинную ось и его форму, для правильной оценки необходимо осмотреть его во всех плоскостях, поэтому не удивляйтесь и не пугайтесь, если врач долго крутит датчиком и всматривается в экран.
Форма желчного пузыря
Форма пузыря так же варьируется. В литературе описывают грушевидную, овальную, эллиптическую, цилиндрическую, S-образную, Г-образную,8-образную формы. У детей форма цилиндрическая. Зачастую неправильная форма является результатом перегиба и/или перетяжки. Например, нередко встречаемый перегиб в области шейки, многие специалисты считают его вариантом нормы (физиологический карман Гартмана).
Если длинная ось пузыря и плоскость сканирования совпадут, перегиб будет выглядеть как перетяжка, поэтому необходимо менять плоскость сканирования. Перегиб – явление не постоянное, может измениться при смене положения. Понятие перетяжка употребимо, если изображение желчного пузыря напоминает песочные часы в любой плоскости сканирования.
УЗИ желчного пузыря в нормальном состоянии (без изменений)
Что показывает данное исследование?
Просвет пузыря в норме должен быть полностью анэхогенным (черным), особенно у ребенка. Наличие на этом фоне взвеси в виде замазки говорит о застое желчи, которая становится густой и поглощает ультразвуковые волны.
Наличие неоднородной взвеси бывает при воспалении желчного пузыря – холецистите.
Наличие ярких структур, с темной дорожкой так называемой тени, в просвете – характерная картина при желчекаменной болезни.
Утолщение стенки зачастую свидетельствует о воспалении, наблюдается при хроническом и остром холециститах, а в последнем случае приобретает еще и слоистость структуры. Так же утолщение, неравномерность стенки или же не возможность ее визуализации наблюдается при опухолевых процессах.
Ультразвуковое исследование желчного пузыря с определением функции
Определив размеры желчного пузыря натощак, можно приступать к УЗИ желчного пузыря с определением функции. Стимуляция выброса желчи осуществляется завтраком, состав которого в разных клиниках различен. Стандартный вариант, при котором делают такое ультразвуковое исследование, – сырой яичный желток, обладающий хорошим желчегонным эффектом. Другими продуктами могут выступать, сметана, сливочное масло. Йогурт, сорбит или ксилит можно предложить ребенку. Жирность вещества напрямую связана с его желчегонным эффектом, и у каждого вещества она разная, поэтому и ответное сокращение будет разным, поэтому оценка приблизительна. Основная задача провести все измерения в последующие за приемом пищи в течение 60 минут.
Функция пузыря может быть нормальной, сниженной (гипотония) и усиленной (гипертония). Сокращение желчного пузыря на 2/3 считается нормальным (30-60% при соотношении объёмных показателей). УЗИ желчного пузыря с определением функции является процедурой, дающей достаточно сведений о способности желчного пузыря к сокращению.
Ультразвуковое исследование желчевыводящих путей
Следующий этап — исследование ультразвуквом желчевыводящих путей. Сделать такое обследование рекомендуется всем пациентам, которое показано ультразвуковое обследование желчного пузыря.
Внутрипеченочные желчные протоки в норме у детей и взрослых при сонографическом (ультразвуковом) исследовании желчевыводящих путей не видны, исключение составляют крупные долевые протоки. Их диаметр в норме не превышает 4мм. Общий желчный проток (холедох) не должен быть шире 6мм, за исключением случаев после удаления желчного пузыря, когда он может частично принять на себя накопительную функцию, в связи с чем норма увеличена до 9мм.
Холедох и его патология
Расширение протоков, и холедоха в частности, всегда связано с нарушением оттока желчи. Причины могут находиться внутри (камни (при механической желтухе), полипы, папиломы, глистная инвазия (клубки аскарид, прибежищем которых стал холедох), простейшие, сужение просвета за счет воспаления- холангит, за счет снижения тонуса при дискинезии, опухоли стенки) или снаружи протока (сдавление увеличенным органом (головка поджелудочной железы), опухолью, расширенным сосудом (варикознорасширенной веной или аневризматически увеличенной артерией), лимфоузлом, при глистной инвазии, например, при эхинококкозе печени).
Холедох имеет четыре отдела: первый проходит над двенадцатиперстной кишкой, второй за ней, третий между ней и головкой поджелудочной железы и четвертый в толще стенки кишки соприкасаясь с головкой поджелудочной железы. Этим объясняется необходимость комплексного обследования дополнительно состояния поджелудочной железы и ее выводного протока (Вирсунгов проток), который соединен с холедохом и так же может быть источником камней, способных нарушить выведение желчи в просвет кишечника.
УЗИ поджелудочной железы
Поджелудочная железа уже исходя из названия располагается позади желудка, на задней стенке живота. Если желудок наполнен, то ультразвук задерживается на его уровне, соответственно посмотреть саму железу методом УЗИ и расположенный рядом холедох становится затруднительно. Поджелудочная железа состоит из головки, тела и хвоста. В норме их толщина не превышает 3 см, 1,8 см и 2,8 соответственно.
У детей нормы варьируются в соответствии с ростом. Головка и хвост органа в процессе роста ребенка увеличиваются в 2,5 раза, а тело в 2,2 раза.
Вирсунгов проток не должен превышать 2,5 мм в диаметре. В норме на эхограмме поджелудочная железа выглядит как темный головастик, который подчеркнут полностью черной селезеночной веной.
При острых воспалительных процессах (острый панкреатит, абсцесс), поражении опухолью, закупорке выводного протока камнем, железа может увеличиться в размерах и сдавливать холедох, вызывая его расширение (клинически проявляется желтухой).
Таким подготовка к ультразвуковому исследованию желчного пузыря является крайне важным условием правильной постановки диагноза. От нее зависит правильность расшифровки заключения, а также точность определения размеров. Перед тем как специалист сделает УЗИ желчного пузыря и желчевыводящих путей, а также УЗИ желчного пузыря с нагрузкой или ультразвуковое исследование желчного пузыря с определением функции, необходимо тщательно готовиться.
Тщательная и соответствующая стандартам подготовка к ультразвуковому исследованию желчного пузыря – залог верно и своевременно поставленного диагноза! Большинство исследований проводится по записи, поэтому у вас всегда найдется на это время.
Похожие статьи
uziprosto.ru
Что входит в УЗИ брюшной полости: как подготовиться, как делают, что можно есть накануне
Возможности ультразвукового исследования очень широки. Особенно информативно УЗИ брюшной полости, в которой локализованы жизненно важные органы человека – брюшная аорта, печень, селезенка, желчный пузырь, поджелудочная железа и др.
Благодаря плановому профилактическому осмотру, рекомендуемому 1 раз в год, высока вероятность диагностики и предотвращения дальнейшего развития болезни на ранней стадии.
Как правило, пациенты соглашаются на этот вид исследования, поскольку он безболезненный и не несет риска для здоровья. УЗИ позволяет с очень высокой точностью определить размеры, форму, локализацию и структуру органов брюшной полости, состояние сосудов и протоков.
Образования очагового характера легко визуализируются УЗИ, такие как рак поджелудочной железы, печени, метастазирование опухолей, кисты, абсцессы, гематомы, аденомы, конкременты. Но подтверждение диагноза, особенно онкопатологии, возможно только после гистологического исследования ткани. Даже малые по объему количества свободной жидкости (от 100 мл) в брюшной полости диагностируются УЗИ. О том, что входит в УЗИ брюшной полости, как правильно к нему подготовиться и как делают исследование мы расскажем в нашей статье.
Симптомы, при которых показано УЗИ брюшной полости
- горечь во рту, гиперсаливация
- тяжесть в правом подреберье
- распирающие и тянущие боли в эпигастрии после еды
- боль в области живота разного характера
- повышенное газообразование
УЗИ показано при наличии или подозрении на следующие заболевания:
- панкреатит
- гепатит
- холецистит
- цирроз печени
- кисты в органах БП
- камни в почках и желчном пузыре
- новообразования органов БП
Подготовка к УЗИ брюшной полости – подробные рекомендации
Если вам назначено УЗИ брюшной полости подготовка является не менее важной, чем само исследование, ведь это прямым образом влияет на информативность процедуры.
| Питание небольшим объемом пищи каждые 3-4 часа, около 4-5 раз в сутки. Прием жидкости около полутора литров ежесуточно. | Разрешен легкий ужин, который должен быть съеден до 20.00. | Если исследование проводится утром, завтрак исключается. |
| Из рациона полностью исключаются продукты, усиливающие газообразование: черный хлеб, сдоба, фрукты и овощи, жирное мясо и рыба, спиртное, газировка, молоко, соки, бобовые и др. | Не следует включать в ужин мясные и рыбные продукты, даже диетические. | Если исследование назначено после 15.00 часов, разрешен легкий завтрак, который должен быть съеден до 11 часов. |
|
|
За 2 часа до УЗИ принять 5 – 10 таблеток активированного угля или симетикон (2 капсулы или 2 ч. ложки эмульсии) |
| Могут быть назначены адсорбенты, если у пациента существует склонность к метеоризму: активированный уголь, энтеросгель, эспумизан и др. | Если слабительные препараты плохо переносятся, рекомендуется ввести в прямую кишку свечу Бесакодил (см. свечи от запора). | При склонности к метеоризму может быть назначена очистительная клизма утром, до процедуры. |
| Могут быть назначены ферментные препараты, чтобы улучшить переваривание и предупредить газообразование: мезим, фестал, панкреатин, креон и др. | При неэффективности слабительных за 12 часов до УЗИ назначается очистительная клизма. | Перед УЗИ нельзя жевать резинку, рассасывать леденцы, курить, принимать спазмолитики. |
УЗИ брюшной полости — подготовка ребенка
- Груднички до 1 года — рекомендовано не кормить 2-4 часа и не поить около 1 часа до УЗИ.
- Дети 1-3 года — не кормить 4 часа и не поить за 1 час до УЗИ,
- Дети старше 3 лет — подготовка перед УЗИ более строгая, нельзя кушать около 6-8 часов и пить жидкость за 1 час до исследования.
Когда не следует проводить УЗИ
- После рентгеноскопии ЖКТ с применением контраста (ирригоскопия, гастрография).
- После эндоскопии ЖКТ (фиброгастродуоденоскопия, колоноскопия).
- После лапароскопии и пневмоперитонеума.
В первом и втором случае делается отсрочка 2 суток, в последнем – 3-5 дня. Подготовка узи брюшной полости в данных случаях такая же, как описано выше.
Как проводится УЗИ
УЗИ БП, как правило, включает обязательное исследование желчного пузыря, печени, забрюшинного пространства, селезенки, поджелудочной железы и сосудов. Остальные органы являются необязательными для исследования и обследуются по показаниям.
Стандартный протокол исследования включает:
- определение локализации и размеров органов
- исследование структуры органов
- определение свободной жидкости в брюшном пространстве (точнее, подтверждение отсутствия таковой)
- исключение образований, кист, конкрементов и пр.
Как делают УЗИ брюшной полости? Сама процедура в среднем занимает 15-20 минут. Проводит УЗИ врач-узист, которому ассистирует медицинская сестра, заполняя протокол исследования. Никаких болезненных или дискомфортных ощущений при процедуре нет. На контактный датчик наносится специальный проводящий гель.
Обследование проводится в лежачем положении на спине, при необходимости врач может попросить перевернуться на бок, а также задержать дыхание на несколько секунд. При помощи датчика, соединенного с монитором аппарата УЗИ, врач перемещается по коже передней брюшной стенки, опускаясь вниз и в стороны. Во время процедуры врач будет называть цифры, медицинские термины, которые медсестра вносит в протокол. Сразу после УЗИ можно принимать пищу и вести обычный образ жизни без ограничений.
Что входит в обследование — исследуемые органы и возможности УЗИ
- Печень. Осматривается в первую очередь. Могут быть диагностированы гепатозы, циррозы, кисты, опухоли.
- Желчные пузырь и протоки. Оценивается проходимость протоков, наличие полипов, камней в желчном пузыре, состояние стенки органа.
- Желудок. Осматривается на момент исключения образований.
- Поджелудочная железа. По возможности оцениваются все доли. Может быть обнаружен панкреатит опухоль и панкреонекроз.
- Селезенка. Оцениваются структура, расположение и размер органа. Исключаются новообразования, кисты, воспаления.
- Кишечник. Чаще всего осматривается только толстый кишечник. При обнаружении образований и полипов пациент направляется на узкое обследование.
- Почки. Оценивается локализация и взаиморасположение, размеры. Могут быть обнаружены воспалительные изменения, конгломераты, опухоли и кисты.
- Мочевой пузырь. Оценивается форма, размеры, состояние стенок, содержимое.
- Сосуды. Обязательно оценивается брюшная аорта и крупные сосуды, питающие органы. Определяется кровоток и состояние сосудистой стенки.
- Лимфатические узлы. Оценивается их размер (увеличение характерно для онкопатологии).
- Матка у женщин и предстательная железа у мужчин. Эти органы находятся в малом тазу, тем не менее, могут быть осмотрены. Можно обнаружить опухоли и воспалительные процессы.
Особенности УЗИ брюшной полости у детей
Особый интерес представляет УЗИ у грудничка, поскольку у детей от года и старше УЗИ фактически не отличается от такового у взрослых. Маленькие дети направляются на УЗИ брюшной полости при:
- наличии врожденных патологий;
- абдоминальных травмах;
- болях в животе и лихорадке неясного генеза;
- плановом скрининге, который является обязательным в период новорожденности.
УЗИ позволяет оценить состояние пищеварительной и выделительной систем, а именно: печень, мочевой пузырь и мочеточники, почки, желчный пузырь, поджелудочную железу, желудок, кишечник. Обязательно осматривается забрюшинное пространство, надпочечники, артерии, вены и нервные сплетения.
Процедура проводится по тому же принципу, что и обследование взрослого, но в присутствии одного из родителей, который помогает удерживать малыша.
Данное исследование необходимо для исключения (или подтверждения) врожденных патологий, подтверждения нормального состояния и функционирования органов согласно возрастных норм.
УЗИ может выявить:
- врожденные патологии органов
- опухоли, кисты и полипы органов
- реактивный панкреатит
- перегибы и перетяжки желчного пузыря
- гиперплазию, цирроз печени и гепатит
- увеличение селезенки
- увеличение региональных лимфоузлов
- нарушения кровотока
УЗИ брюшной полости — как оценить результаты исследования
Как правило, врач-узист в конце исследования выносит краткое резюме, понятное пациенту, которое может звучать как «У вас все хорошо» — самая ожидаемая и успокаивающая фраза. Но может быть и другой вывод, например: «Вам необходимо показаться гастроэнтерологу (урологу и т.д.) для получения консультации». Но и это не должно пугать, любые, даже самые серьезные патологии поддаются лечению, главное его не затягивать.
На руки выдается протокол исследования, в котором имеются стандартные графы, описывающие каждый орган, а также заключение врача. В заключении указывается все выявленные патологии либо подозрения на них. Если пациент здоров, заключение будет звучать примерно так: Органы брюшной полости без особенностей.
УЗИ-признаки некоторых заболеваний
| Жировая дистрофия печени |
|
|
| Цирроз печени | Прямые признаки:
|
Косвенные признаки:
|
| Застойная недостаточность кровообращения печени |
|
|
| Очаговые патологии печени: | Кисты, абсцесс, участок некротизации опухоли, гематома | Участок, лишенный эхоструктуры |
| Метастазы рака (низкодифференцированного), гепатоцеллюлярный рак, злокачественная лимфома, саркома, аденома, гемангиома, гематома, абсцесс | Участок со сниженной эхоструктурой | |
| Метастазы рака (высокодифференцированного), аденома, гепатома, гемангиома, рубцы, очаги кальцинирования | Участок с усиленной эхоструктурой | |
| Злокачественная опухоль печени | Усиление эхоструктуры в центре участка и снижение эхоструктуры по краю объемного образования | |
| Острый холецистит |
|
|
| Хронический холецистит |
|
|
| Желчнокаменная болезнь | Прямые признаки:
|
Косвенные признаки:
|
| Острый панкреатит | Значительное снижение эхоструктуры | |
| Хронический панкреатит |
|
|
| Опухоль поджелудочной железы |
|
zdravotvet.ru
Как правильно подготовиться к УЗИ печени
Подготовка к УЗИ печени необходима для получения достоверных результатов, четкой картины изменений в структуре органа и облегчения диагностики заболеваний желчевыводящей системы. Из статьи вы узнаете, как подготовиться к УЗИ печени, все особенности, включая диету.Ультразвуковое исследование внутренних органов – это наиболее простой и информативный метод, позволяющий визуально обследовать ткани и органы, убедиться в наличии или отсутствии признаков патологии органов, изменения сосудов и так далее.
Ультразвук – это звуковые волны, имеющие частоту, не воспринимаемую слухом человека, но позволяющим получить изображение плотных тканей. Принцип такого исследования — отражение звуковых волн, проходя через плотные ткани, ультразвук отражается от них и на основе эхо-сигнала, строится картина двухмерного изображения того или иного органа или ткани.
Это дает возможность увидеть и зафиксировать положение и размеры органа, диаметр сосудов, толщину и структуру тканей и сопутствующих элементов, наличие воспаления или новообразований.
Ультразвуковое исследование печени необходимо в следующих случаях:
- При появлении боли в правом подреберье, возникающей или усиливающейся после употребления жирной, жареной пищи, алкоголя или физической нагрузки
- При изменении цвета кожи и слизистых – кожа может приобрести желтоватый или желто-серый оттенок
- При заболеваниях желчного пузыря и поджелудочной железы
- При подозрении на возможность возникновения новообразования в брюшной полости,
- При любых травматических повреждениях брюшной полости
- При наличии или подозрении на абсцесс печени
- При злоупотреблении алкоголем, наркотическими препаратами или при долговременном приеме некоторых лечебных препаратов
- При гинекологических заболеваниях и при выборе гормональных контрацептивов у женщин,
- При наличии лабораторных признаков заболеваний печени
- Для контроля состояния и динамики процесса при лечении заболеваний внутренних органов
- Регулярно после перенесенных гепатитов или при хронических заболеваниях печени
- В любых других случаях, когда возникает подозрение на поражение печени.
Подготовка к ультразвуковому исследованию печени имеет большое значение, ее цель – уменьшить процесс газообразования в кишечнике, чтобы печень и другие внутренние органы не были заслонены раздутыми петлями кишечника, искажающими результаты исследования. Чтобы точно узнать, как подготовиться к УЗИ печени, уточните детали у своего врача, за несколько дней до исследования.
За 3 дня до проведения исследования нужно полностью отказаться от употребления продуктов, способствующих газообразованию, если есть склонность к запорам, то рекомендуется проведение очистительной клизмы или прием слабительного (по назначению врача).
Диета перед УЗИ печени должна быть следующей:
- Дробное питание небольшими порциями – не менее 3-4 раз за день, последний прием пищи должен быть за 2-3 часа до сна.
- Уменьшить употребление жидкости – до 1,5 литров в день
- Полностью исключить из рациона такие продукты, как бобовые, продукты, содержащие дрожжи, жирное мясо или рыбу, молочное, сладкое, крепкий чай или кофе, газированные напитки и спиртное.
- Многие больные задают вопрос: можно ли есть перед УЗИ печени, врачи отвечают, что исследование необходимо проводить в утренние часы, натощак или после 8-часового голодания.
Проведение процедуры УЗИ печени
Проведение процедуры исследования не требует от пациента особых усилий: лежащего на спине больного просят обнажить область живота, наносят на выбранную область специальный гель и начинают обследование с правого подреберья, затем, при необходимости, проверяют всю брюшную полость.
Такое исследование абсолютно безболезненно и не причиняет никаких неприятных ощущений больному.
Показатели УЗИ печени
При проведении ультразвукового исследования, врач оценивает общее состояние органа, его размеры,
наличие или отсутствие признаков воспаления, состояние сосудов печени, желчевыводящих протоков и диагностирует наличие или отсутствие новообразований.
Показатели УЗИ печени взрослого человека в норме:
- Структура – однородная
- Края – ровные
- Передне-задний размер правой доли – до 12-13 см
- Передне-задний размер левой доли – до 7 см
- Диаметр портальной вены – до 1,3 см
- Общий желчный проток – до 0,6-0,8 см
Стоимость исследования
УЗИ печени — сравнительно недорогой и очень информативный метод, стоимость проведения процедуры зависит от того, на каком оборудовании будет проводиться исследование, будет это комплексное исследование или УЗИ только одного органа и, конечно, от самого места проведения.
Цена на УЗИ печени в крупном диагностическом центре в столице будет гораздо больше, чем в муниципальной больнице небольшого города. Средняя цена на проведение УЗИ печени – 500 -700 рублей, в крупных городах – от 1000 рублей и выше.
Противопоказаний к проведению ультразвукового исследования нет, его можно проводить в любом возрасте и при любых других заболеваниях пациента, его преимущества – абсолютная безопасность, информативность и доступная цена.
Не стоит откладывать заботу о здоровье на завтра, нужно обращаться к врачу при первых признаках заболеваний и регулярно проходить медицинские осмотры, это позволит сохранить здоровье и избежать возникновения большого числа осложнений. Внимательно отношение к своему организму, точное выполнение всех рекомендаций врача, например, подготовка к УЗИ печени – это залог правильно диагностики и своевременного лечения.
Смотрите фрагменты популярной передачи, в которой опровергаются мифы о печени.
Поделитесь информацией с друзьями:
ВНИМАНИЕ! Информация на сайте является справочной или популярной, носит лишь ознакомительный характер. Правильное лечение и назначение лекарственных средств может проводиться только квалифицированным специалистом с учетом проведенной диагностики и истории болезни.
Удачной диагностики и лечения, здоровья и прекрасного самочувствия! Ваш uzilab.ru.
29.04.2015 УзиЛаб
uzilab.ru
Как подготовиться к узи печени и желчного пузыря и поджелудочной железы — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Опубликовано: 15 октября 2014 в 10:28
УЗИ поджелудочной железы – достаточно сложная и трудоемкая процедура. Железа размещена в верхнем участке живота, позади желудка. Поджелудочная в левом подреберье выступает своей левой частью. Для осуществления УЗИ пациенту требуется тщательная подготовка, а именно:
- Гастроскопию перед ультразвуком поджелудочной проводить не рекомендуется.
- За 48 часов не вносить в своё меню продукты, содействующие газообразованию. Это могут быть продукты молочные, напитки газированные, овощи, фрукты и соки.
- Не принимать пищу вовсе до процедуры на протяжении десяти часов.
- В случае склонности к газообразованию у пациента принимать активированный уголь (3-4 шт.) на ночь за 2 ч. до или после еды.
- Не курить.
- Отказаться от алкогольных напитков.
- Не разрешается пить и есть прямо перед началом процедуры ультразвука.
- Запрещено употреблять какие бы то ни было медикаменты.
Все вышеперечисленные действия и входят в подготовку пациента к ультразвуковому диагностированию поджелудочной железы. Если человек имеет полную комплекцию, в его подготовку должна входить очищающая клизма с помощью грелки. Эту процедуру желательно провести утром и вечером накануне УЗИ. Для большинства людей вся подготовка к ультразвуку поджелудочной железы заключается в составлении и придерживании бесшлаковой диеты. В продолжение трёх дней из питания необходимо отказаться от молока, хлеба (чёрного), бобовых, фруктов и овощей (свежих).
Ультразвуковое исследование — это доступное для всех обследование, безболезненное и несложное. Посредством такого исследования можно распознать не только панкреатит, но и степень тяжести его развития. Только ультразвук способен определить точные размеры поджелудочной железы. Собственно, ради этой цели и нужна подготовка к этой процедуре, связанная с диетой, чтобы ничего не искажало действительности. Благодаря УЗИ определяется эхогенность, оценивается структура, измеряется диаметр протоков железы, наличествование ложных кист, камней в протоках, а также многое другое.
Как подготовиться к УЗИ поджелудочной железы?
Как уже сказано, ультразвуковое обследование проводится в комплексе с другими органами, расположенными в брюшной области: желудок, кишечник, печень, желчный пузырь и селезенка. Все эти органы невозможно должным образом осмотреть в обычном состоянии организма, поэтому необходимо подготовиться. Сама процедура проводится исключительно натощак, но уже за 2 дня необходимо перейти на диету. Из рациона питания нужно убрать те продукты, которые способствуют газообразованию, а за 10 часов до ультразвукового обследования лучше вообще не принимать пищу. Если организм пациента склонен к образованию газов, то нужно выпить до 4 таблеток активированного угля на ночь перед УЗИ. Или каждый день подготовке пить по 1 таблетке Эспумизана. Ни в коем случае нельзя употреблять алкоголь, а так же лучше отказаться от курения. Так же, за 2 суток по обследования нельзя принимать медикаментозные препараты. Если у пациента наблюдается проблемы со стулом, то лучше перед УЗИ сделать клизму. На ультразвуковое обследование нужно взять пеленку и салфетки.
УЗИ поджелудочной железы не проводится отдельно. Вместе с данным органом врач осматривает и другие органы, расположенные в брюшной полости. Чтобы данные были как можно более точными, пациент должен двое суток до обследования придерживаться строгой диеты. Заключается она в исключение из рациона питания продуктов, способствующих газообразованию, а именно:
- молочные продукты;
- свежий и черный хлеб;
- дрожжевая выпечка;
- квашеная капуста;
- газированные напитки;
- любые бобовые культуры;
- овощи и фрукты;
- грибы и мед;
- соки, как из магазина, так и свежевыжатые.
Вышеперечисленные продукты способны исказить результаты УЗИ поджелудочной железы, что повлечет за собой неадекватно назначенное лечение. Кроме этого, необходимо полностью отказаться от алкогольных напитков, которые провоцируют заболевания поджелудочной железы. В диету при подготовке к УЗИ должны входить легкие супы, нежирное куриное мясо, различные каши. А за 10-12 часов до процедуры нужно полностью отказаться от приема любой пищи. Необходимо понимать, что чем точнее будет обнаружена картина изменений, тем актуальней будет назначенное лечение.
Само УЗИ осуществляется в специализированном кабинете, лежа на спине. Пациенту нужно раздеться до пояса. На поверхность кожи наносится гель, по которому специальным датчиком исследуют область живота и левый бок. Проводится данная процедура при глубоком вдохе на задержке дыхания. Если потребуется, то обследование могут дополнить положением на правом и левом боку. Не исключается и вертикальное положение человека. УЗИ поджелудочной требует приблизительно 10 минут общего времени.
Добрый день. Наш сайт предназначен только для ознакомительных целей. Понос — это серьезная болезнь, рекомендуем вам посетить врача!
- Изменение цвета каловых масс: отличия нормы от патологии
- Диета при поносе у взрослого
- Понос во время месячных
- Как правильно принимать активированный уголь
- Понос по утрам, в чем причина?
- Ранитидин — таблетки от чего?
- Аналоги мезима
- Как сдавать анализ кала?
- Тянущая боль в левом боку
- Понос желтого цвета у взрослого человека
- Как принимать линекс с антибиотиками
- Ноющая боль в правом боку
- Препараты для кишечника
- Жидкий стул у новорожденного: нужно ли беспокоиться?
- Кишечные боли с левой стороны – в чем дело?
- Таблетки от поноса
- Смекта: аналоги
- Аналоги активированного угля
- Бифиформ или линекс
- Чем лечить расстройство кишечника
- Язва пищевода — причины
- Диффузные изменения в поджелудочной железе
- Лечение энтерита
- Мазь Вишневского при геморрое
- Как пить панкреатин
- Как лечить колит кишечника
- Проблемы с желудком
- Острый геморрой
- Симптомы брюшного тифа
- Травы от геморроя
При болезнях желудка УЗИ — это диагностика в деталях. Желудок и органы ЖКТ — это одна из сложнейших систем обеспечения жизнедеятельности нашего организма, ведь благодаря этой группе органов, соединенных между собой в целую систему, можно принимать и переваривать пищу, а от частоты потребления пищи зависит энергопополнение. Нарушения в работе пищеварительного тракта могут быть вызваны различными заболеваниями, которые коварны тем, что на начальной стадии своего развития практически не имеют симптомов или их легко спутать с признаками менее опасных болезней.
УЗИ желудка, характеристика
Как известно, залогом успешного лечения является детально проведенная диагностика заболевания, как правило, в зависимости от диагностики доктор назначает курс лечения. Многие заболевания, связанные с органами ЖКТ, диагностируют с помощью гастроскопии, однако есть способ выявить ряд заболеваний несколько иным путем. Речь пойдет о таком виде исследования желудочно-кишечного тракта, как УЗИ.
УЗИ желудка — это один из видов обследования пациента, он проводится для того, чтобы оценить состояние главного органа пищеварения. Причем проводят данную процедуру довольно редко, предпочитая ей менее приятное исследование — гастроскопию. Причиной этого является то, что при получении результатов УЗИ не всегда есть возможность полного изучения патологии, остается невозможной биопсия, которая направлена на мониторинг изменений. УЗИ желудка, которое делается для выявления заболеваний у детей, показывает общее состояние желудка маленького пациента и направлено на проведение мероприятий общей диагностики. Сделать УЗИ могут и тем пациентам, которые имеют неприятные ощущения в верхней области живота, эта процедура является первым этапом обследования органов ЖКТ.
Причинами для проведения данной процедуры могут являться следующие виды заболеваний органов пищеварительного тракта:
- гастрит;
- язва с подозрением на рак;
- кишечная непроходимость, но при этом проводится УЗИ всего ЖКТ;
- разного рода аномалии, возникшие в развитии и строении эмбриона;
- сужение привратника.
Подготовка к УЗИ желудка включает в себя следующие меры. За два дня до начала проведения процедуры следует соблюдать специальную диету, употребляя лишь те продукты, которые не вызывают газообразования (придется исключить из рациона ржаной хлеб, капусту, фасоль, горох, газированную минеральную воду, кефир, фрукты и овощи).
Последний прием пищи накануне исследования — не позднее 7 часов вечера.
В день обследования ЖКТ не рекомендуется пить и есть, также следует отказаться от курения. Для пациентов, которые испытывают чересчур сильные болевые ощущения, связанные с голоданием, есть небольшое исключение, которое выражается в виде стакана чая и половины сухаря.
Благодаря вышеперечисленным мерам доктор сможет получить наиболее четкую картину заболевания и назначить лечение.
Порядок проведения процедуры
Теперь перейдем к описанию процесса исследования. УЗИ, как отмечалось выше, проводится на голодный желудок. Обследуемый либо лежит на спине в горизонтальном положении либо находится в полулежачем состоянии. Датчик, установленный доктором в надчревной области, позволяет визуализировать и вывести на монитор четыре изображения одновременно:
- заднюю и переднюю стенки желудка;
- большую или малую кривизну.
Кроме того, в желудке имеется нормированное количество жидкости для УЗИ. Во время проведения процедуры доктор оценивает положение и форму исследуемого органа, наличие деформаций и толщину стенок желудка. Несмотря на то что УЗИ обычно делают на голодный желудок, все-таки некоторые доктора могут воспользоваться специальными веществами, дающими контраст, к примеру, средством «Эховист-200», которое разводится с 500 мл газированной воды.
Следует добавить, что УЗИ является процедурой целого комплекса, направленного на обследование пациента.
Отличие эндоУЗИ от УЗИ
Существует разновидность исследования ЖКТ, которая имеет схожесть с УЗИ, однако имеет свои отличия. Эта процедура — эндоУЗИ, основным ее предназначением является получение более точной картины заболевания и, как следствие, назначение более эффективного курса лечения.
В чем отличие эндоУЗИ от УЗИ? ЭндоУЗИ — это более подробное исследование, основанное не только на показаниях ультразвука (УЗИ), но и на показаниях со специальной камеры, которую пациенту придется помещать внутрь. Несмотря на потерю комфорта для пациента, доктор после проведения такого рода обследования имеет более полную картину происходящего.
Метод эндоУЗИ уникален, ведь в нем сочетаются гастроскопия и ультразвуковое исследование желудка.
С помощью эндозвукового исследования можно продиагностировать следующий ряд органов ЖКТ:
- стенки пищевода;
- желудок;
- двенадцатиперстная кишка;
- поджелудочная железа;
- желчный пузырь и желчевыводящие пути;
- печень;
- почки.
Кроме диагностики самих органов можно производить мониторинг следующих заболеваний желудочно-кишечного тракта:
- Диагностика доброкачественных образований органов ЖКТ: полипы, пoдслизистые образования, экстраорганные сдавления, всевозможные кисты.
- Злокачественные поражения, которые способствуют возникновению такого заболевания, как рак органов ЖКТ.
Важно не только обнаружение заболевания, но и уровень его слоистости, рассмотрение пораженной части более подробно, а с этими задачами справится только эндоУЗИ:
- острый и хронический панкреатит;
- кисты;
- новообразования;
- камни;
- поражения желчного пузыря и желчевыводящих путей;
- образования средостения;
- уровень варикозного расширения вен в пищеводе, желудке;
- заболевания печени;
- соустия с глубочайшими венами.
Таким образом, именно эндоУЗИ позволяет провести более детальную диагностику органов желудочно-кишечного тракта.
Преимущества и недостатки
УЗИ имеет ряд преимуществ перед гастроскопией:
- быстрота проведения обследования;
- выявление некоторого ряда заболеваний;
- комфорт пациента.
Однако при всех плюсах УЗИ имеет ряд недостатков:
- неполнота обследования;
- невозможность выявить ряд заболеваний в труднодоступных местах организма человека.
ЭндоУЗИ имеет практически те же плюсы и минусы, однако при этом оно менее комфортно для пациента, но зато детальность обследования заметно увеличивается.
Диагностика органов ЖКТ имеет важное значение, ведь многие болезни практически не проявляют симптомов, а когда они начинают наиболее ярко выражаться, лечение может существенно затянуться и оказаться дорогостоящим.
В сравнении с гастроскопией метод ультразвукового исследования органов пищеварительного тракта более щадящий для пациента. А если при обследовании пациент находится в комфортных условиях, то это увеличивает шансы на получение более достоверной картины.
В целом проведение диагностик с помощью УЗИ и эндоУЗИ позволяет производить мониторинг развития органов ЖКТ у детей и тем самым выявлять в них возникновение патологий.
Кроме того, метод ультразвукового исследования позволяет найти распространенные заболевания органов ЖКТ у взрослых, а метод эндоУЗИ — более подробно их изучить. Вследствие этого доктор, имеющий полную картину заболевания, может назначить более эффективный курс лечения, который позволит быстро и безболезненно избавиться от недуга.
Как подготовиться к узи печени и желчного пузыря поджелудочной железы — Лечение гастрита
Лапароскопия желчного пузыря – это эндоскопическое оперативное вмешательство, которое проводится с целью удаления желчного пузыря. Более 90% холецистэктомий, в наше время, проводятся с помощью этого метода. В этой статье будут рассмотрены особенности и преимущества лапароскопии.
Преимущества эндоскопического удаления желчного пузыря
Еще 20 лет назад, все операции по удалению желчного пузыря, холецистэктомии, проводились открыто. Врачом делался большой разрез для доступа, вследствие чего повышался риск инфицирования и кровотечения. Первая лапароскопия желчного пузыря была проведена в 1987 году. Менее чем за 15 лет, практически все хирурги овладели этим методом.
Причиной этого являются преимущества лапароскопии, такие как:
- Низкая травматизация пациента.
- Низкий риск присоединения бактериальной инфекции.
- Низкая кровопотеря, в отличии от открытой операции, при лапароскопии риск повреждения крупных сосудов минимальный.
- Более короткий срок пребывания в стационаре. Пациента отпускают домой на 2-3 дни после лапароскопии.
- Быстрое восстановление. Вернуться на работу можно уже через неделю.
- Отсутствие большого послеоперационного шрама. После открытых холецистэктомий может оставаться шрам размером около 20 см, а при эндоскопическом вмешательстве остаются несколько малозаметных рубцов 1-5 см.
- Сокращение времени операции, что приводит к снижению длительности пребывания больного под общим наркозом.
С помощью лапароскопии проводят несколько разновидностей операций. Каждая из них имеет свои показания. Виды операций, и показания к их проведению представлены в таблице:
| Вид операции | Особенности ее проведения | Показания |
| Лапароскопическая холецистэктомия | Хирург эндоскопическим способом удаляет сам желчный пузырь. |
|
| Холедохотомия | Во время операции раскрывают общий желчный проток, пузырь не трогают |
|
| Наложение анастомозов | Чаще всего проводится при неправильном оттоке желчи. Хирургом создаются альтернативные пути для отхождения желчи в двенадцатиперстную кишку. |
|
Случаи, когда методом выбора является классическая операция
Не смотря на преимущества этого метода, есть ситуации, когда больному показано проведение открытой полосной операции:
- Перитонит. Хирургу требуется большой разрез для промывания брюшной полости.
- Выраженное ожирение. При ожирении 3 и 4 стадии эндоскопические вмешательства сложно проводить.
- Злокачественные новообразования. Хирургу нужен большой разрез для удаления больших объемов тканей.
- Цирроз печени. При циррозе повышен риск обширного кровотечения, а при эндоскопии остановить его невозможно.
- Острое воспаление поджелудочной железы, панкреатит.
Необходимая подготовка к лапароскопии
Более чем в 80% случаев, лапароскопия желчного пузыря проводится планово. Подготовка к ее проведению должна начинаться за неделю, она включает в себя:
- Отмена антикоагулянтов и препаратов, влияющих на свертываемость крови, за 7 дней. К ним относятся: ацетилсалициловая кислота (аспирин), гепарин, нестероидный противовоспалительные средства (индометацин, диклофенак, парацитамол, ибупрофен).
- Прием легких продуктов, не вызывающих газообразование в течении 3-х дней до вмешательства. Диета должна исключить жаренные и острые продукты, бобовые. За 12 часов – голод, исключается даже вода.
- Проведение очистительных клизм или прием специальных слабительных растворов вечером, накануне операции.
Но кроме этих действий, подготовка к лапароскопии желчного пузыря включает целый ряд обследований, который установят объем операции, состояние здоровья и наличие хронических заболеваний. На рисунке показано последовательность операции (а, б, в, г).
Основные диагностические методы:
- Общий анализ крови – покажет наличие анемии, различных воспалительных процессов в организме, глистных инвазий.
- Общий анализ мочи – исключит патологию почек.
- Биохимический анализ крови на билирубин, холестерин, трансаминазы, С –реактивный белок.
- Анализ крови на сахар. Очень часто при плановых обследованиях обнаруживают скрытые формы сахарного диабета, которые пока клинически не проявляются.
- Ультразвуковое исследование органов брюшной полости. Оценивается размер желчного пузыря, толщина его стенок, его положение в брюшине, состояние проток, поджелудочной железы.
- МРТ – назначается при подозрении на наличие опухоли, или при потребности детализации проходимости протоков.
- Электрокардиография и эхокардиография. Эти два обследования обязательны. Они помогут выявить заболевания сердца, при которых проведение эндоскопического вмешательства становится невозможным.
Этот список может быть расширен лечащим врачом, в зависимости от наличия хронических болезней, или ранее перенесенных заболеваний.
Всегда применяется только общий наркоз. Он может быть масочным, или внутривенным. Выбор препаратов, которые подходят больному, осуществляет врач анестезиолог, на основе полученных результатов обследования, проведенных в предоперационный период.
После введения в наркоз, хирург делает первый разрез, через который вводит лапараскоп, с камерой на конце, и нагнетает воздух в брюшную полость, с помощью которого улучшается видимость внутренних органов. Потом делаются еще три маленьких разреза, через которые вводятся остальные необходимые инструменты. Под контролем камеры происходит удаление желчного пузыря или разрез протоков.
Обычно, длительность такого вмешательства не превышает получаса. Но бывают случаи, когда хирург, после ввода камеры, и оценки состояния органов, решает проводить открытую полосную операцию. Тогда время увеличивается.
Что делать после
Послеоперационный период не менее важен, чем само вмешательство. Благодаря ему, можно избежать образования спаечной болезни, и восстановить отток желчи от печени в двенадцатиперстную кишку.
Послеоперационный период состоит не только из диеты. Этот период так же включает изменение образа жизни и формирование новых привычек.
Основные принципы послеоперационного периода включают:
- Диету. Подробно про нее Вы сможете прочитать в следующей части статьи;
- Изменение физической активности. На следующий день после операции нужно начать ходить. В тридцатидневный период после операции лучше себя поберечь, и отказаться от больших физических нагрузок. Но ходить нужно ежедневно. Чем больше вы пройдете в этот период – тем ниже будет риск появления спаек. Потом, через месяц, врачи рекомендуют делать утреннюю гимнастику ежедневно, и так же, по многу ходить. Так вы сможете улучшать отхождение пищи. Период, когда нужно делать зарядку и двигаться, не ограничивается несколькими месяцами, активный образ жизни должен быть постоянным.
- Привычки питания. Многие больные, перенесшие холецистэктомию, отмечают, что их самочувствие лучше, когда они принимают пищу стоя. Этому есть объяснение: когда человек стоит, желчи легче выходить из печени. Еще одной привычкой является прием чайной ложки льняного или оливкового масла натощак. Оно стимулирует выработку и отхождение желчи.
- Медикаментозная терапия. В послеоперационный период она включает такие препараты:
- Антибиотики – нужны для профилактики возможных гнойных осложнений. Обычно, длительность их приема составляет 3-7 дней.
- Спазмолитики – принимаются на протяжении 10-14 недель, с целью упрощения оттока желчи;
- Урсофальк – назначается с целью профилактики образования новых камней.
- Обработка швов антисептиками. Проводится в стационаре на протяжении 3 дней.
Особенности диеты
Диета в период после холецистэктомии должна длиться всю жизнь. Именно благодаря диете, можно избежать образования камней в самой печени и обеспечить нормальный и полноценный отток желчи.
В первую очередь, диета включает изменение питьевого режима. Пить нужно часто, медленно. Объем жидкости рассчитывается индивидуально. На 1 килограмм веса нужно в день выпивать 30 мл воды. Первый прием жидкости должен быть утром натощак. Лучше пить чуть теплую воду, холодная будет вызывать спазмы протоков.
В первые дни после холецистэктомии, диета должна включать воду и слизевые каши. Потом нужно постепенно расширять рацион питания, и вводить по одному продукту в несколько дней.
При соблюдении диеты, нужно исключить:
- жареную, острую и копченую пищу;
- жирные сорта мяса и рыбы;
- полуфабрикаты;
- алкоголь;
- газированные напитки;
- майонез, жирную сметану;
- мясные супы;
- кислые ягоды и фрукты.
Диета должна быть сформированной из таких продуктов и блюд:
- овощные супы;
- каши;
- нежирное мясо, приготовленное на пару, сваренное или испеченное;
- нежирные сорта рыбы;
- вареные овощи;
- сладкие ягоды и фрукты;
- кисломолочные продукты;
- черствый белый хлеб;
- сладкие компоты;
- белковый омлет, приготовленный на пару;
- тыквенный сок.
Так же, нужно знать о таких общих принципах диеты:
- объем съедаемой пищи за раз не должен превышать размер кулака пациента;
- кушать лучше часто, не меньше 5 раз на день;
- еда не должна быть холодной или очень горячей;
- есть нужно не торопясь, и старательно жевать еду.
Такой диету необходимо придерживаться всегда, и стараться ее не нарушать. После резких отхождений от диеты, застолья, могут возникать острые боли в правом подреберье, которые могут говорить о нарушении оттока желчи, что опасно развитием гепатита или цирроза.
Лапароскопия желчного пузыря – безопасный и хороший метод. При соблюдении диеты и режима физических нагрузок, можно избежать осложнений. Уже через неделю, после холецистэктомии, пациент восстанавливает свою работоспособность и возвращается к полноценной жизни.
Что показывает и как делается ультразвуковое исследование желудка?
6. Посторонние предметы в верхних отделах ЖКТ.
При дифференциальной диагностике большинство болезней, связанных со слизистой оболочкой ЖКТ, после ультразвука потребуют проведения гастроскопии с забором материала на биопсию.
Подготовка
УЗИ — достаточно простая для пациента процедура и не требует никакого особого инструктажа и психологической работы перед проведением. В экстренных случаях легко можно назначить срочное обследование, правда, оно покажет намного менее точные результаты. Если оно планируется заранее, необходимо максимально учесть и устранить факторы, способные понизить эффективность:
1. Пища закрывает обзор задней стенки и поджелудочной железы, поэтому делается УЗИ на голодный желудок. Оптимальный срок воздержания от еды — 12-14 часов. Для больных, которые неспособны долго голодать (страдающие от болей натощак, дети, диабетики), его можно сократить до 6 часов, но блюдо должно быть очень легким — подсушенный белый хлеб, отварные перетертые овощи, нежирный бульон . Пить последний раз рекомендуется не позже чем за 3 часа до процедуры, и не более половины стакана чая.
2. Газы создают помехи для прохождения ультразвука. За 3 дня до УЗИ желудка необходимо полностью исключить из рациона пищу, вызывающую повышенное газообразование — свежие овощи и фрукты, бобовые, черный хлеб, капусту, газированные напитки, продукты брожения, орехи, цельномолочные продукты, кусковое мясо, спиртное, сладости. Дополнительно рекомендуют принимать пеногасители и энтеросорбенты.
3. Никотин, в особенности на голодный желудок, вызывает спазмы сосудов и гладких мышц, что может значительно исказить результаты обследования. Курить в день процедуры крайне не рекомендуется.
С собой на ультразвук желательно взять 2 литра чистой негазированной воды.
Описание процедуры
Процесс не требует никакого дополнительного оборудования и лекарственных препаратов кроме аппарата и водяного геля. Диагностику можно делать как стоя, так и лежа, но для исследования моторики лучше начать с положения лежа на спине. Водяным гелем обрабатывают кожу над желудком, чтобы полностью исключить воздушный зазор. Специалист прижимает акустический датчик к животу, передвигая и настраивая его по необходимости.
После осмотра пищеварительных желез и лимфатических узлов врач приступает к исследованию стенки желудка. На УЗИ можно отчетливо различить каждый слой ткани и замерить некоторые ее параметры. В первую очередь обращают внимание на неравномерную толщину того или иного слоя, свидетельствующую о воспалительных или эрозивных процессах. Разрешающая способность современных аппаратов позволит оценить состояние крупных кровеносных и лимфатических сосудов.
Для изучения моторики желудка пациенту предлагают выпить через трубочку 0,5-2 литра воды и перевернуться на правый бок. Это помогает не только увидеть и оценить движение воды по пищеварительному тракту, но и изучить заднюю стенку пищевода, антрального и пилорического отделов желудка.
Вся процедура занимает не более получаса. Результаты записываются диагностом и сразу же выдаются на руки для передачи лечащему врачу. Современные аппараты оснащены системой записи видео, по желанию можно вывести его на диск и приложить к истории болезни.
Гастрит кишечника: симптоматика и лечение
Гастрит кишечника, или дуоденит, это распространенная болезнь, которая может быстро перерасти в колит или онкологические заболевания. Поэтому, к ранним его проявлениям надо относиться крайне серьезно и вовремя обращаться к врачу.
Запущенная форма гастрита кишечника может перерасти в колит
Важно! От 80 до 90 процентов россиян хотя бы раз в жизни ощущали признаки дуоденита. Обычно — это острые состояния после употребления алкоголя или жирной, острой пищи.
Двенадцатиперстная кишка — отдел кишечника, следующий сразу за желудком. В этой части пищеварительного тракта пищевой комок обрабатывается различными ферментами, входящими в состав сока поджелудочной железы. Также в двенадцатиперстной кишке вырабатывается ряд биологически активных веществ, которые участвуют в регуляции многих жизненно важных функций организма. Однако, главная роль — подготовка пищи к всасыванию в нижележащих отделах кишечника. Дуоденит приводит к нарушению этой функции, поэтому, несмотря на свою распространенность, является достаточно серьезным заболеванием.
Как возникает дуоденит
Причин развития воспаления в двенадцатиперстной кишке несколько. Основная причина развития дуоденита — микроорганизм Helicobacter Pylori. Дети, ввиду недостаточной выработки гормонов, а также возрастных особенностей развития кишечника, подвержены кишечным гастритам чаще, чем взрослые.
Заболеть кишечным гастритом может человек в любом возрасте — от младенца до лиц пожилого возраста. Гастроэнтерологи классифицируют гастрит следующим образом:
- катаральный;
- эрозивный;
- флегмонозный.
Однако, риск возникновения заболевания существует во всех возрастных группах. По классификации Всемирной организации здравоохранения, существуют две формы дуоденита — хроническая и острая. Острая, в свою очередь, подразделяется на катаральную, эрозивно-язвенную и флегмонозную формы.
Хронический дуоденит
Из-за неправильного питания может появиться хронический дуоденит. Жареная, острая пища, приём алкоголя могут раздражать слизистую оболочку желудка, которая будет болеть, что может привести к первичному или вторичному дуодениту.
Хронический дуоденит бывает первичным и вторичным. Первичный возникает при употреблении в пищу продуктов, раздражающих слизистую двенадцатиперстной кишки. Алкоголь, чрезмерно горячая или острая пища — факторы, увеличивающие риск развития дуоденита. В медицинской практике вторичный хронический дуоденит встречается чаще всего.
Этот вид заболевания может развиться как осложнение заболеваний пищеварительного тракта. Одним из запускающих факторов является дуоденостаз — отсутствие или недостаточность подвижности кишки. Чаще всего это происходит из-за пониженной проходимости или недостаточной перистальтики кишечника.
По степени поражения органа врачи разделяют дуодениты на:
- поверхностный (при данном виде воспаление затрагивает лишь верхний слой слизистой);
- атрофический гастрит с кишечной метаплазией (в данном случае наблюдается уменьшение толщины слизистой, а также угнетение функции желез кишки);
- интерстициальный (при отсутствии поражения желез);
- эрозивно-язвенный (на слизистой появляется множество небольших повреждений и язв);
- гиперпластический (ткань кишки увеличивается в объеме).
Симптомы хронического дуоденита
Острый Дуоденит — опасное заболевание, которое негативно влияет на качество жизни. Симптомы и лечение у взрослых определены протоколами Всемирной организации здравоохранения. Аналогичные протоколы используются и врачами Российской Федерации. Самые характерные симптомы для этого заболевания:
- чувство тяжести под грудиной;
- ухудшение аппетита;
- чувство изжоги (желудочный сок попадает в пищевод);
- чувство тошноты, возможна рвота с присутствием небольшого количества желчи;
- затруднение или полное отсутствие дефекации.
Заболевание характеризуется периодами обострения, во время которых боль и чувство тяжести в верхней части живота усиливаются и могут принимать схваткообразный характер. Чаще всего неприятные ощущения появляются натощак или через 1–2 часа после приема пищи. Также для периода обострения характерны ночные боли.
Гормональная дисфункция двенадцатиперстной кишки может приводить к таким симптомам, как:
- головная боль;
- чрезмерная усталость и слабость;
- перепады настроения;
- внезапное учащение пульса и частоты дыхания.
Диагностика
В медицинском учреждении врачи соберут анамнез и уточнят жалобы пациента. Также будет проведен тщательный осмотр. Гастрит кишечника и симптомы тщательно изучат. В некоторых случаях для уточнения диагноза могут понадобиться дополнительные обследования:
- анализ крови для определения уровня гемоглобина и количества эритроцитов, признаков воспалительных заболеваний;
- анализ мочи необходим для определения уровня функционирования мочевыделительной системы;
- анализ кала позволяет убедиться в отсутствии кровотечения в кишечнике;
- копрограмма показывает степень поражения желудочно-кишечного тракта;
- ультразвуковое исследование органов брюшной полости помогает оценить, насколько вовлечены в патологический процесс печень, желчный пузырь, селезенка;
- ФГДС проводится, чтобы исключить язвенную болезнь.
Лечение
После анализа полученных данных, врач назначит лечение. В зависимости от причины, вызвавшей дуоденит, терапия бывает нескольких видов:
- различные антибиотики против простейших или бактерий;
- препараты, угнетающие выработку соляной кислоты при повышенной кислотности;
- обволакивающие препараты для снижения воспаления и уменьшения раздражения слизистой. В некоторых случаях для этих целей назначают специальные фитопрепараты — лекарственные сборы трав;
- ферменты для восстановления пищеварительной функции.
При нарушении проходимости двенадцатиперстной кишки необходимо установить, с чем это связано. В случае, если непроходимость вызвана функциональными расстройствами органа, лечение будет проходить консервативно. Однако, при наличии спаек или других механических препятствий, которые невозможно вылечить терапевтическими методами, показано хирургическое вмешательство.
Острый гастрит: его признаки и питание при заболевании
Обычно острый гастрит возникает из-за приема различных групп лекарственных средств (например, антибиотиков или бромидов), аллергических реакций или инфекций пищевода. Гастроэнтерологи также отмечают такие причины острого гастрита, как:
- нарушение обмена веществ в организме;
- облучение радиацией;
- ожоги желудочной оболочки.
Симптомы острого дуоденита
Дифференцировать острую фазу гастрита достаточно просто. У больного могут наблюдаться один или несколько из следующих симптомов:
- диарея или профузный понос;
- позывы к рвоте;
- ощущение тошноты;
- общая слабость в теле;
- бледные кожные покровы;
- ощущение сухости во рту;
- повышенное слюноотделение;
- боли в области эпигастральной области.
Важно! Главное — вовремя определить острый гастрит. В противном случае, он может перетечь в хроническую стадию и лечение такой формы заболевания значительно осложнится.
Диагностика и лечение
Иногда для постановки диагноза требуется госпитализация пациента. В этом случае врачи собирают анамнез и проводят УЗИ желудка, а также гастроскопию и эзофагогастроскопию, а также проводят забор крови для общего анализа.
После этого врач назначает адекватное лечение. Обычно это прием антигистаминных и абсорбирующих препаратов, а при острых болях — спазмолитиков. При этом больному назначается строгая диета.
Диета при гастрите:
- манные и рисовые каши;
- перетёртые овощи и фрукты;
- кисели;
- минеральная вода.
Важно! Полезно промыть желудок и затем сделать согревающий компресс в области нижней трети живота.
Если вы обнаружили у себя или близких проявление гастрита, то острое состояние помогут облегчить лекарства, которые можно принимать без предписания врача.
Среди них:
- активированный уголь;
- лекарства против диареи;
- лекарства антигистаминного ряда;
- антрациты и антидоты (уголь активированный или смекта).
Если признаки гастрита не пропали, необходимо обратиться к врачу, а при остром состоянии вызвать скорую помощь.