Как делают первый скрининг при беременности: УЗИ и биохимический анализ крови
В период беременности женщина должна наблюдаться у гинеколога, который назначает различные анализы, КТГ плода и скрининги. Все обследования во время беременности назначаются, чтобы следить за состоянием здоровья беременной и за развитием малыша в животе. За 9 месяцев беременная должна пройти 3 скрининга. Первый скрининг самый незабываемый. Так как это своеобразное знакомство с ребенком. Чтобы избежать лишних волнений, которые ни к чему, ни маме, ни малышу нужно знать, как делают первый скрининг при беременности.
Плановый скрининг подразумевает под собой проведение скрининг-УЗИ и сдачу венозной крови для выявления аномального развития плода на ранних сроках. Это делается для того, чтобы избавиться от беременности, если будут обнаружены серьезные отклонения в развитии ребенка, например, таких как синдром Дауна. Ведь не каждая семья сможет морально и физически вырастить такого ребенка.
Сроки проведения первого планового обследования, в принципе, как и двух последующих, ограничены. Поэтому, при назначении лечащим врачом периода проведения исследований следует его соблюдать, чтобы следить за тем правильно ли развивается малыш, хватает ли ему кислорода, нет ли тонуса и аномалий развития.
Когда проводят первый скрининг
Первый плановый скрининг должна пройти беременная в промежутке между 9 и 14 неделями. Обычно первым проводится УЗИ, а уже после назначается биохимическое исследование. Скрининг-УЗИ лучше пройти тогда, когда лучше видна воротничковая зона, которая являете прямым показателем на наличие синдрома Дауна и Эдвардса. Это срок с 9 по 12 неделю. В этот период также можно уже рассмотреть аномалии развития нервной трубки и некоторые врожденные пороки.
Результаты УЗИ будут зависеть также от возраста женщины, ее телосложения, количества плодов в матке и многих других факторов, которые следует учитывать при постановке какого-либо диагноза.
Как проводится скрининг-УЗИ
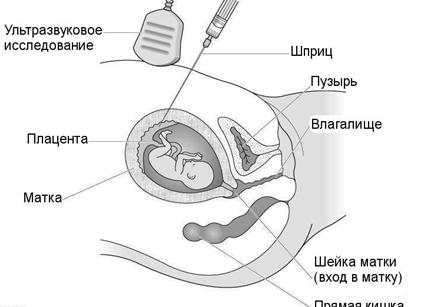
Плановое УЗИ проводится квалифицированным специалистом по выявлению патологий развития плода. Это исследование может проводиться сверху живота или внутри влагалища. При этом применяются различные датчики. Врач сам выбирает, каким способом провести диагностику первого триместра.
Если выбран транабдоминальный метод проведения обследования, то женщина с полным мочевым пузырем ложится на кушетку, оголяя низ живота. Узист наносит небольшое количество геля на поверхность живота и водит поверхностным датчиком. На экране аппарата отображается плод. Врач проводит необходимые измерения и делает заключение о развитии ребенка.
На видео (прим. удалено обладателем) ниже показано как проводится скрининг-УЗИ первого триместра трансабдоминально на 9 неделе беременности.
Если выбран трансвагинальный метод исследования, то с собой на УЗИ нужно принести презерватив. При таком обследовании используется вагинальный датчик. Женщина ложится на кушетку, раздевшись ниже пояса, с согнутыми в коленях ногами, которые нужно развести в сторону. На вагинальный датчик наносится немного геля и вводится во влагалище.
Проведение УЗИ безболезненная процедура, которая не вредит малышу.
Что смотрят на УЗИ
При ультразвуковой диагностике врач исследует:
- Анатомию верхних и нижних конечностей;
- Формирование мозга и позвоночника;
- Кровоснабжение, сердцебиение;
- Положение хориона и амниона;
- Желточный мешок или пуповину;
- Копчико-теменной размер;
- Расположение и функционирование внутренних органов, которые сформировались к этому сроку;
- Длину эмбриона;
- Голову с лицевыми структурами;
- Активность плода;
- Воротничковую зону (расстояние между кожей и мягкими тканями в области шеи, там, где скапливается жидкость). Нормы этого расстояния меняются в зависимости от срока беременности. Так, например, для 11 недель нормой считается около 2 мм (среднее значение может быть 0,12 см), в 14 недель – норма до 2,6 мм (средняя – 0,15 см). Отклонения могут свидетельствовать о синдроме Дауна или Эдвардса;
- Предполагаемую дату родов.
Когда и как проводится биохимическое исследование
Во сколько недель беременная должна пройти биохимическое исследование решает врач. Обычно оно проводится после УЗИ и осуществляется путем забора крови из вены для определения двух гормонов:
- РРАР-А (ассоциированный с беременностью протеин А плазмы);
- Свободный b-ХГЧ (хорионический гонадотропин человека в свободной b-субъединице).
Результаты данного анализа напрямую зависят от того, на каком сроке женщина прошла этот тест, так как гормон ХГЧ – главный «беременный» гормон – закономерно изменяется на протяжении беременности.
Например, увеличение его может свидетельствовать о хромосомных аномалиях развития или о многоплодной беременности, а его уменьшение – о нарушении плацентарного кровоснабжения.
Если уровень плазменного белка значительно снижен, то это может быть показателем синдрома Дауна или синдрома Эдвардса.
Заключение
Результаты первого скрининга являются статическими. Если выявлены какие-либо нарушения, то это не повод к немедленному прерыванию беременности. Это показание к дополнительным исследованиям со стороны специалистов по генетике. Именно генетик сможет определить, когда нужно прервать беременность. Источник:
Первое УЗИ скрининг при беременности: способ проведения и норма показателей
Первое УЗИ при беременности поможет ответить на вопросы, насколько правильно происходит развитие плода, есть ли какие-то отклонения в развитии плода. Кроме того, с помощью скрининга можно установить, как формируются органы будущего малыша. С помощью этой процедуры врач сможет выявить, все ли в порядке с генами и хромосомами крохи.
Проведения первого УЗИ при беременности
Первое УЗИ скрининг при беременности
Беременность — это ответственный момент в жизни каждой женщины. Ведь за каких-то коротких 9 месяцев на свет появится новая жизнь. И поэтому все женщины стараются сделать все возможное, чтобы ее будущая кроха была здоровой и принесла радость всей семье.
УЗИ при беременности является одним из самых распространенных методов исследования. Ведь сразу, после того как беременность была подтверждена, женщину отправляют на УЗИ, уже для более достоверной проверке на состояние здоровья ее и будущего малыша. И это только первые шаги в большом достижении.
На сегодняшний день существует 2 способа проведения УЗИ:
- Трансвагинальный (датчик специального назначения вводят во влагалище)
- Трансабдоминальный (датчиком водят по коже живота)
Второй вариант нашел более широкое применение в нашей стране. Что касается первого, его назначают не всем беременным женщинам.
Показания для назначения скрининга:
- Беременная женщина уже достигла возраста тридцатипятилетия и старше.
- До этой беременности у нее рождались мертвые дети.
- Врачами была обнаружено внутриутробное инфицирование, когда они проводили обследование плода при предыдущих беременностях.
- У беременной был рожден ребенок имевший аномалию хромосом (болезнь Дауна).
- Хромосомные аномалии имеются у родителей будущего малыша.
В каких случаях проводят трансабдоминальные исследования?
- Хорион (плацента) прикреплены достаточно низко.
- У беременной имеется истмико-цервикальная недостаточность. В этом случае врачу требуется оценить насколько высока степень ее развития.
- Кисты и придатки имеют признаки воспаления.
- У узлов миомы матки очень специфичное расположение.
- Если у матери большой размер подкожной клетчатки, что затрудняет необходимые измерения или оценивание воротниковой зоны плода.
Как проводят исследования ?
Способ проведения первого УЗИ
Беременная ложится, при этом врач просит согнуть ее ноги в коленях. После этого во влагалище вводят специальный датчик для УЗИ, с надетым на него одноразовым презервативом для защиты. Будущая мать может не переживать за болезненные ощущения, так как обычно при проведении трансвагинального ультразвукового исследования их нет.
При трансабдоминальном УЗИ беременная должна принять такое же положение. Чтобы снизить или вовсе исключить возможность появления неправильных результатов, на живот наносят гель специального назначения. Датчик аккуратно перемещают по области живота. Это делается для того, чтобы можно было посмотреть органы будущего ребенка, а так же материнскую плаценту и матку.
Процедура не может навредить ни беременной, ни малышу, так как является полностью безопасной.
Подготовка к ультразвуковому исследованию выбирается в зависимости от того какой метод будут использовать врачи. Если применяют трансабдоминальное, то выпивают половину литра воды перед началом процедуры (за полчаса). Мочевой пузырь должен быть наполнен, потому именно такое его состояние поможет правильно осмотреть состояние плода и сделать необходимые выводы.
Что касается трансвагинального метода, то следует обязательно исключить бобовые, горох, капусту и белый хлеб примерно за сутки до скрининга. Перед ультразвуковым исследованием нужно обязательно опорожнить кишечник, иначе плод находящийся в матке будет трудно просматривать из-за скопления в нем газов.
Каким в норме должно быть развитие ребенка при первом скрининге?
К двенадцати неделям большинство органов будущего ребенка уже развиты, а остальные только формируются. Рост ребенка в среднем должен составлять около 8 см, а вес приблизительно 20 г. Частота сердечных сокращений достаточно частая (около 170 ударов за минуту).Лицо плода больше похоже на человеческое. На том месте где должны находиться брови можно увидеть немного пушковых волос, а на месте глаз — веки. Кроме того, у плода уже есть небольшие мочки.
Мышцы в основной своей массе почти все уже развиты и плод может шевелиться. Его движения хаотичны и беспорядочны. Можно определить пол будущего малыша, хоть и не с полной вероятностью. Такое возможно, если ребенок лежит в правильном положении.
На пальчиках малыша уже появились маленькие ногти. Ребенок начинает сжимать кулачки и гримасничать.
Кровь плода содержит белые и красные кровяные тельца. Почки его уже хорошо сформированы и почти доразвился кишечник. Спинной мозг пока более развит чем головной.
Больше информации о скрининге на первом триместре беременности можно узнать из видео.
Женщина ожидающая малыша должна делать первое УЗИ скрининг в промежутке от десятой до четырнадцатой недели. Обычно назначают прием на двенадцатой неделе. Самым важным в этом исследовании считается выявление внематочной беременности.
Врачи проводят исследование носовой кости будущего малыша:
- В норме она должна составлять от 2,5 до 4,5 мм.
- Если есть хоть какие-то малейшие отклонения от нормы, то беременной рекомендуется сразу же после обследования посетить врача-генетика.
- Это требуется для того чтобы можно было сразу предотвратить пороки в развитии (синдромы Триплодии, Дауна, Эдвардса, Тернера и Патау).
Врачи оценивают копчико-теменной размер. Его норма должна составлять от 42 мм до 59 мм. В случае если показатели будут отличаться от общепринятых, не стоит переживать. Ребенок в утробе растет очень быстро и именно поэтому размеры будут значительно отличаться например в 12 и в 13 недель.
Олигидрамнион и полигидрамнион и признаки синдрома Дауна
Эти понятия означают определение того в каких количествах находятся воды около плода. Если их количество гораздо выше, то в результатах записывают полигидрамнион, если же меньше – олигогидрамнион. Это означает, что в организме беременной может присутствовать внутриутробная инфекция, нарушения в ЦНС и в работе почек.
Если у плода имеется такой синдром, то специалист обнаружит это очень быстро. При первом скрининге самым важным для его обнаружения является ТВП (толщина воротничкового пространства). Он может называться и по другому, например воротниковым пространством, толщиной шейной складки, шейной прозрачностью и шейной складкой.
Если шейная складка имеет размер больше 3 мм, то у плода очень велик риск развития синдрома Дауна.
После того как будет проведено первое ультразвуковое исследование, будущая мама получает на руки бумаги с результатами. Анализ расшифровывают так :
- Если там где указано количество плодов стоит два или больше, это означает, что беременная может ожидать двойню или тройню.
- Кроме того, мама может узнать, являются ли ее дети гетерозиготными – то есть двойняшками или однояйцевыми – близнецами.
Читайте: Толщина воротникового пространства у плода: норма и патология
Какой должна быть шейка матки и предлежание плода?
Состояние шейки матки шейка матки
Этим понятие обозначают то, какой из своих частей малыш расположен к родовым путям. Первый скрининг может показать, что это могут быть как голова, так и ножки. Хотя нередки ситуации, когда кроха располагается по диагонали.
Обычно врачи не делают окончательные выводы о предлежании, и ждут 32 недели беременности, когда ребенок займет нужное положение. В случае если головка неправильно расположена (не к выходу из матки), то врачи делают все, чтобы найти выход из сложившейся ситуации и помочь малышу родиться здоровым.
Врач при первом скрининге должен обязательно определить, какая структура и состояние должны быть у шейки матки беременной женщины:
- Для этого он обязательно измеряет ее размер (он должен составлять в норме больше 3 см).
- Чем длиннее шейка матки, тем лучше.
- В случае если она короче (например 2 см), то будущую мать срочно отправляют на сохранение.
Кроме того, вполне возможно хирургическое вмешательство для лечения. Маточные зевы, как внутренний, так и наружный должны быть обязательно закрыты.
Миометрия покажет, существует ли у беременной риск выкидыша.
Если в полученных бумагах написано, что существует гипертонус, врач отправляет будущую мать на обязательное лечение. Это особенно касается тех случаев, когда пациентка жалуется на «окаменелый» живот.
Срок беременности рассчитывают при помощи специальных таблиц. В настоящее время в некоторые больницы и клиники оснащены специальными аппаратами для ультразвуковой диагностики имеющими встроенную функцию высчитывания срока беременности. Если же делают вручную, то считают дату от последней менструации.
Могут ли быть отклонения у плаценты?
Состояние плаценты на первом УЗИ
Ультразвуковое исследование дает понять, насколько зрелая плацента у будущей матери, где она прикреплена и есть ли у него какие-нибудь патологии. Самым хорошим вариантом считается тот, при котором «детское место» прикрепляется к задней части матки и при всем этом нет никакого перекрытия внутреннего зева матки.
Это центральное предлежание плаценты (хориона). Если «детское место» предлежит неправильно, то врачи наблюдают за беременной и ждут, будут ли изменения. Если ситуация не изменилась, то доктора принимают решение о кесаревом сечении будущей матери. Если у зева нет полного перекрытия (неполное предлежание), то роды проводят, как обычно.
Существует еще и низкое предлежание плаценты:
- Это тот вид предлежания, когда «детское место» находится не очень далеко от выхода (менее 7 см от него).
- При таком предлежании врач обязательно в качестве главной рекомендации беременной назначит постельный режим, так как такой вид предлежания может вызвать кровотечение.
- После этого смотрят, сможет ли плацента подняться вверх. Если такое случится, то можно уже ничего не опасаться и ждать родов обычным способом.
Плацента при первом скрининге еще совсем незрелая. Если же обнаружен «дольчатый» вид плаценты, то это уже не нулевая, как в первом случае, а вторая степень зрелости «детского места». Пристальное внимание следует обратить на кальцинаты (отложения кальциевых солей). Наличие их в плаценте 1 степени зрелости принято считать нормой.
Если какой-либо участок плаценты вдруг отмирает, то такое состояние называют инфарктом плаценты.
Как только обнаруживается такая патология, врачи немедленно выявляют причину и назначают лечение. Это делается для того чтобы ребенку в будущем хватало нужных веществ для правильного развития, а так же кислорода.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Как делают первый скрининг при беременности и когда лучше делать?
После того как женщина узнает о своей беременности ей необходимо встать на учет к своему участковому гинекологу на 8–10 недели. Врач – гинеколог назначит все необходимые анализы, и обследования, чтобы знать, как проходит развитие плода. Одно из таких обследований – это скрининг. Врач подробно расскажет, как делают первый скрининг при беременности, и что для этого нужно.
Что такое скрининг?
Диагностические процедуры, которые предназначены для выявления развития патологий, в медицине называются скринингом. В результате такого исследования врач может выявить определенное заболевание, или фактор который может привести к его развитию.
Скрининг применяют в разных отраслях медицины. Например, благодаря такому обследованию можно выявить генетически обусловленные заболевания. В такой отрасли медицины как кардиология, этот метод применяют для раннего выявления болезней сердца, гипертонии, и выявления факторов, увеличивающих риск развития заболеваний.
Иногда достаточно только одного обследования, а также скрининг может проводиться и не один раз. Через определенный промежуток времени, такое обследование проводится снова, чтобы оценить необходимые показатели в динамике. Процедура помогает предотвратить заболевание или выявить их.
При беременности скрининг называется внутриутробным или по-другому перинатальным. Для исследования нужно сделать узи и сдать кровь.
Для узи существуют определенные сроки проведения. По результатам исследования можно получить всю информацию о развитии плода, а также выявить наличия у ребенка патологий. На каком сроке делать скрининг скажет акушер – гинеколог.
Сроки проведения
Многие молодые мамочки, особенно те, кто будет рожать первенца, интересуются, когда лучше делать первое узи. Первый скрининг можно начинать делать уже с 10 недели беременности до 13 включительно. По мнению специалистов, самое лучшее время, когда нужно делать узи, это период между 11 и 12 неделями.
Кому необходимо пройти скрининг. Группа риска
Каждая женщина, которая носит ребенка, совместно с врачом, должна достаточно точно определить, во сколько недель нужно будет сделать первый скрининг, при этом женщине важно запомнить или отметить в календаре дату, когда начались последние критические дни. Главное не ошибиться, т. к. неточность расчетов, повлияет на результат обследования.
Существует так называемая группа риска среди беременных женщин, которым обязательно нужно пройти скириниг. В эту группу входят:
- Женщины старше 35 лет;
- Девушки, не достигшие возраста совершеннолетия;
- Те девушки, у которых есть родственники с генетическими заболеваниями. В том числе необходимо знать есть ли у мужа родные с такими заболеваниями;
- Рожавшие девушки. В случае если плод был с патологией, а также, если были выкидыши
- Беременные, которые имели вредные привычки еще до зачатия ребенка (употребление алкоголя, курение, наркотических веществ);
- Девушки, имеющие дальние родственные отношения с отцом ребенка;
- Беременные женщины, у которых были мертворожденные дети;
- Девушки, принимающие препараты, прерывающие беременность, перед зачатием
- Девушки, у которых есть ребенок, от предыдущей беременности, имеющий генетическое заболевание.
Выявление патологий
По результатам первого скрининга врач определяет, насколько симметричны полушария головного мозга, и определяет показатели развития внутренних органов плода. Главное для чего проводится это исследование – определение хромосомных аномалий. Среди патологий, которые выявляются с помощью скрининга можно выделить следующие:
- Триплодия (набор хромосом – двойной, даже если плод развивается в соответствии с нормами).
- Геномная патология — синдрома Дауна.
- Изменения в строении нервной трубки.
- Грыжа пупочного канатика
- Синдром Патау и другие
Для того чтобы лечение было назначено своевременно в случае обнаружения патологии, и чтобы стимулировать плод к развитию, врачи советуют всем женщинам, вынашивающим ребенка, делать скрининг в установленные специалистами по женскому здоровью, сроки. Самостоятельно расшифровывать результаты скрининга не стоит, т. к. можно неправильно интерпретировать результат, что может привести к излишнему волнению. При желании можно записать видео с узи. Всю необходимую информацию по результатам исследования можно получить у врача.
Как подготовиться к скринингу?
Следует отметить, что при первом скрининге, узи может быть проведено сверху живота или внутри. Чаще всего проводится трансвагинальное узи Специально готовиться к обследованию не нужно. Если будет проводиться узи брюшной полости, то примерно за полчаса до начала обследования нужно выпить 0,5 литра воды, таким образом, мочевой пузырь заполнится жидкостью, что является важным при проведении узи таким способом.
Для того чтобы анализ крови был точный, необходимо воздержаться от употребления пищи примерно за 3 – 4 часа до сдачи анализа. Помимо этого, за один день до посещения лаборатории, необходимо отказаться от употребления жирных продуктов, жареной пищи, а также от шоколада и цитрусовых.
Видео по теме статьи:
Первое скрининговое УЗИ при беременности
Первое скрининговое УЗИ при беременности назначается гинекологом с целью выявления пороков развития плода, обнаружения генетических аномалий, помогает оно диагностировать и аномалии расположения и кровотока плаценты.
Скрининг 1 триместра проводят в сроки, определенные приказом МЗ РФ № 457. Для скринингового УЗИ 1 триместра определен срок 10 – 14 недель. Все ультразвуковые исследования на более ранних сроках делают с целью определения беременности и выявления внематочной беременности.
Что такое скрининговое УЗИ 1 триместра?
Проводится первое скрининговое УЗИ при беременности в медико-генетических центрах или женских консультациях, оборудованных соответствующей аппаратурой и содержащих в штате специалистов пренатальной диагностики.
Скрининговое обследование обычно делают трансабдоминально, то есть через переднюю брюшную стенку с помощью аппарата ультразвуковой диагностики. В некоторых случаях используют вагинальный датчик. Требуется его использование, если через брюшную стенку невозможно достоверно оценить все необходимые характеристики плода.
В протоколе скринингового исследования указаны основные параметры, которые оценивает врач на скрининге при беременности. К ним относятся:
- визуализация плода,
- копчико-теменной размер плода,
- частота сердечных сокращений плода,
- толщина воротникового пространства,
- визуализация желточного мешка,
- локализация хориона,
- структура хориона,
- особенности придатков матки,
- особенности строения стенок матки.
Грамотно проведенный УЗИ скрининг позволяет точно установить срок беременности, исключить генетические патологии плода, например, болезнь Дауна, выяснить как развивается беременность и есть ли особенности и пороки половых органов, которые могут привести к прерыванию или осложнить беременность.
Скрининговое УЗИ 1 триместра: расшифровка
Расшифровку результатов, как правило, делает врач, проводящий УЗИ скрининг. В первую очередь врач пренатальной диагностики уточняет дату последней менструации. Это необходимо для выявления соответствия размеров плода сроку беременности.
Основным размером плода, который необходим для скрининга 1 триместра, является копчико-теменной размер (КТР). По КТР при нерегулярном менструальном цикле устанавливается срок беременности. Если менструации регулярны и по ним удается достоверно установить предполагаемый срок беременности, то определяют, соответствует ли КТР сроку по менструации.
ЧСС плода позволяет оценить, как протекает беременность. Однако на раннем сроке значимость его не так высока, как в 3 и 2 триместрах. Для скринингового УЗИ 1 триместра характерны следующие значения ЧЧС плода:
- на 10 неделях – от 161 до 179 ударов в минуту;
- на 11 неделях – от 153 до 177;
- на 12 неделях – от 150 до 174;
- на 13 неделях – от 147 до 171;
- на 14 неделях – от 146 до 168.
Толщина воротникового пространства – основной параметр, который позволяет на ранних сроках выявить хромосомные аномалии плода. Оценивается при этом промежуток между наружной поверхностью мягких тканей в области шеи малыша и внутренней поверхностью кожи.
Состояние хориона позволяет предположить, как будет формироваться плацента. Определяют, расположение, структуру, наличие или отсутствие отслойки хориона. Эти параметры скринингового УЗИ помогают выяснить развивается или нет беременность, нет ли инфекционных поражений хориона и где будет прикреплена плацента. Если хорион прикрепляется вблизи внутреннего зева матки, то это может привести в последующем к предлежанию плаценты. Соответственно, потребуется специфическая тактика ведения беременности.
Желточный мешок – обычно полностью подвергается обратному развитию к 12-ой неделе беременности. Его наличие, размеры, внутренний диаметр позволяют установить развивается ли беременность.
Также при скрининговом обследовании беременных в 1 триместре необходимо выяснить, нет ли аномалий в развитии половых органов. Особенно важны пороки развития матки, например двурогая, седловидная, инфантильная. Также скрининговое УЗИ в 1 триместре не обходится без оценки состояния придатков матки. Любые патологии яичников и придатков могут негативно повлиять на течении беременности, а при обнаружении крупных кист может даже потребоваться хирургическое вмешательство.
Кроме того, при расшифровке результатов скринингового УЗИ врач может написать комментарии в специальной строке протокола. В комментариях указываются любые нарушения в формировании плода и строении половых органов беременной, которые замечены при УЗИ скрининге.
Как подготовиться к скринингу 1 триместра?
Скрининг УЗИ при беременности не требует от женщины какой-то особенной подготовки. Как правило, не назначаются ни специальные диеты, ни процедуры для очищения кишечника. На первое скрининговое УЗИ при беременности требуется взять лишь пеленку и полотенце.
Скрининг при беременности, проведенный квалифицированным специалистом, поможет своевременно скорректировать ведение беременности, чтобы предотвратить ее прерывание и нарушения развития ребенка. Необходим он и чтобы выявить пороки и генетические аномалии плода, что позволит решить стоит ли сохранять беременность, и исключить неразвивающуюся беременность.
Скрининговое исследование проводят по назначению врача-гинеколога, ведущего беременность.
Введите 1-й день цикла:
перейти к результату
Введите: результат ХГЧ
Ваш срок 7 дней 8 дней 9 дней 10 дней 11 дней 12 дней 13 дней 14 дней 15 дней 16 дней 17 дней 18 дней 19 дней 20 дней 21 день 22 дня 23 дня 24 дня 25 дней 26 дней 27 дней 28 дней 29 дней 30 дней 31 день 32 дня 33 дня 34 дня 35 дней 36 дней 37 дней 38 дней 39 дней 40 дней 41 день 42 дня