Как берут анализ на костный мозг
Как проводится биопсия костного мозга?
При некоторых заболеваниях пациенту могут проводиться пункции — проколы органов и костей. Биопсия костного мозга требует пункции подвздошной, пяточной, большеберцовой костей или грудины. У взрослых чаще всего проколу подвергаются грудинная или подвздошная тазовая кости, у детей, в том числе грудного возраста, большеберцовая.
Особенности биопсии костного мозга
С помощью биопсии врачи могут найти причину следующих состояний:
- анемии, лейкопении, тромбоцитопении, при которых в крови снижается количество эритроцитов, лейкоцитов и тромбоцитов;
- спленомегалии (расширения селезенки);
- недостатка железа.
Кроме того, биопсия костного мозга — это единственный способ диагностики и оценки степени развития таких грозных патологий, как лимфома, лейкоз и другие онкологические заболевания крови. Также биопсия проводится при взятии костного мозга у донора.
Необходимость проведения прокола вызвана тем фактом, что красный костный мозг, способный дать представление о состоянии кроветворной системы организма, в течение всей жизни человека сохраняется лишь в некоторых костях скелета. Изначально заполняя все трубчатые кости, он постепенно замещается жировой тканью, называемой желтым костным мозгом. В толстых костях находится чуть больше мозга, а в тонких — меньше.
Полости костей — это идеальное место для расположения патологических клеток, появившихся в результате развития болезни или вызвавших ее. Поэтому биопсия является одним из важнейших способов установки диагноза и назначения лечения.
Как и при любом вмешательстве в организм, исследование костного мозга должно придерживаться трех основных принципов: максимальной пользы, полной безболезненности и безопасности. Те пациенты, которым назначается биопсия мозга, должны быть уверены в соблюдении этих постулатов. Следует отметить, что исследование проводится в течение многих десятков лет, поэтому методики проведения прокола хорошо изучены и отработаны.
Сегодня чаще всего проводятся 2 вида анализа:
- аспирационная биопсия;
- трепанобиопсия костного мозга.
Смысл и той, и другой процедуры заключается во взятии небольшого количества красного костного мозга. Тщательное исследование вещества позволяет определить наличие вредоносных клеток и их характер. Как правило, изъятие костного мозга никоим образом не сказывается на состоянии здоровья пациента: вещество очень быстро восстанавливается, и организм не испытывает недостатка в нем.
Методы проведения аспирационной биопсии и трепанобиопсии
Первоначальным действием при проведении аспирационной биопсии является выбор места, где будет произведен прокол. В случае если вещество будут забирать из грудины, порядок действий следующий:
- протирают спиртом кожу в области верхней трети грудной кости;
- обезболивают мягкие ткани;
- берут 0,5 мл вещества с помощью специальной иглы и шприца.
Когда биопсия проводится из тазовой кости, пациент ложится на живот. Область, располагающуюся в 10 см от позвоночного столба между поясницей и ягодицами, обрабатывают спиртом и обезболивают. Затем берут костный мозг. Вся процедура занимает около 60 секунд.
Трепанобиопсия костного мозга — процедура достаточно редкая, но методики ее проведения так же хорошо изучены, как и методы взятия костного мозга при аспирационной биопсии.
Обычно проколу подвергается подвздошная тазовая кость. При этом пациент может находиться как в лежачем, так и в сидячем положении.
Кожа в области прокола дезинфицируется спиртом, мягкие ткани обезболиваются, затем врач вводит тонкую иглу и забирает нужное для исследования количество костной ткани. Как правило, оно не превышает 1-2 см в полости тонкой иглы. Время процедуры составляет около 3 минут.
Возможные осложнения и методы ухода за местом прокола
Любая хирургическая процедура, даже проводимая на протяжении многих лет, не может полностью гарантировать отсутствия осложнений. Здесь все зависит от состояния здоровья пациента и некоторых сопутствующих факторов. Основными осложнениями, которые могут возникнуть после взятия костного мозга или костной ткани, являются:
- кровотечения;
- инфекционное заражение.
Факторами риска, осложняющими послеоперационный период, считается:
- нарушение функциональности сердечно-сосудистой системы;
- инфицирование места взятия биопсии;
- инфекции крови;
- проведение лучевой терапии в месте прокола;
- высокая степень остеопороза.
Чтобы снизить риск возникновения кровотечений, пациентам, принимающим препараты для разжижения крови, рекомендуется на некоторое время отказаться от них.
Сразу же после проведения биопсии пациенты могут заниматься повседневными делами, но рекомендуется внимательно наблюдать за своим состоянием. Так, немедленного обращения к врачу требуют такие ситуации, как:
- появление озноба или лихорадки, симптомов инфекционного заражения;
- отек, усиление болезненности, покраснение кожных покровов, кровотечение или выделение жидкости из места прокола;
- тошнота и рвота;
- высыпания, боли в суставах, усталость и т.п.;
- одышка, кашель и боли в области груди.
Вероятность возникновения осложнений крайне мала, так как при проведении прокола не затрагиваются ни крупные сосуды, ни жизненно важные органы. Через 1-2 дня все последствия процедуры, доставляющие беспокойство, проходят, и человек может вернуться к привычному образу жизни.
Опасна ли пункция костного мозга?
При диагностике ряда гематологических заболеваний большое значение имеет лабораторное исследование костного мозга. Наиболее полное представление о состоянии кроветворной системы дает пункция костного мозга, позволяющая обнаружить самые незначительные изменения в его составе.
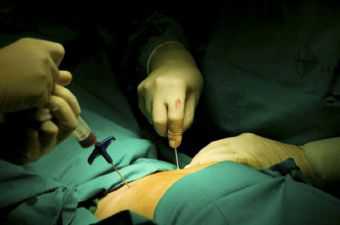 Пункция костного мозга (стернальная пункция) – несложная диагностическая манипуляция, дающая возможность поставить точный диагноз, провести оценку лечения и спрогнозировать исход заболеваний крови (анемий и онкологических патологий). Наиболее часто используемый метод исследования пунктата красного костного мозга – миелограмма. Этот анализ позволяет оценить процентное соотношение различных клеток костного мозга. Стернальная пункция – врачебная манипуляция. Костный мозг является основным органом кроветворения, поэтому при заболеваниях кроветворного аппарата в первую очередь изменяется его функциональное состояние.Обычно операция проводится на верхней трети тела грудины, при этом больной лежит на спине. Суть метода состоит в том, что кость прокалывают специальной стерильной иглой с ограничителем, позволяющим регулировать глубину проникновения. При этом игла должна быть расположена перпендикулярно относительно грудины. Прокол производится одним быстрым движением, после чего обеспечивается неподвижность иглы. Забор костного мозга производится при помощи шприца в количестве 0,5-1 мл.
Пункция костного мозга (стернальная пункция) – несложная диагностическая манипуляция, дающая возможность поставить точный диагноз, провести оценку лечения и спрогнозировать исход заболеваний крови (анемий и онкологических патологий). Наиболее часто используемый метод исследования пунктата красного костного мозга – миелограмма. Этот анализ позволяет оценить процентное соотношение различных клеток костного мозга. Стернальная пункция – врачебная манипуляция. Костный мозг является основным органом кроветворения, поэтому при заболеваниях кроветворного аппарата в первую очередь изменяется его функциональное состояние.Обычно операция проводится на верхней трети тела грудины, при этом больной лежит на спине. Суть метода состоит в том, что кость прокалывают специальной стерильной иглой с ограничителем, позволяющим регулировать глубину проникновения. При этом игла должна быть расположена перпендикулярно относительно грудины. Прокол производится одним быстрым движением, после чего обеспечивается неподвижность иглы. Забор костного мозга производится при помощи шприца в количестве 0,5-1 мл. Если при проведении пункции не удалось собрать костный материал, то иглу, не вынимая, слегка смещают, после чего повторяют попытку. После забора материала вынимают шприц с иглой, а место прокола заклеивают стерильным пластырем. В связи с риском свертывания клеток мозга приготовленные мазки исследуются немедленно. Излишки крови при подготовке материала удаляются фильтровальной бумагой.
Пациенты, долгое время принимающие кортикостероиды, имеют склонность к остеопорозу. Поэтому пункция костного мозга таким больным должна проводиться с осторожностью.При проведении пункции костного мозга нежелательные последствия имеют место, но они встречаются очень редко. Прежде всего, это связано с инфицированием полости, в которой расположен костный мозг. Нанести вред внутренним органам можно лишь в случае грубейшего нарушения правил проведения данного метода. Повреждения крупных сосудов при выполнении такой операции просто невозможны в связи с анатомическими особенностями человека.Процедура пунктирования у детей, особенно новорожденных, имеет свои особенности. В связи с риском прокола грудины она проводится в верхней трети большеберцовой кости или в пяточной кости.
Пункция (прокол) - процедура забора жидкости из полостей и тканей для уточнения диагноза. Ее также применяют при лечении патологических процессов, проходящих с выделением жидкости (например, гнойной, серозной).

В диагностике пункция применяется для обнаружения жидкости, определения ее характера, химического и клеточного состава. Подобную манипуляцию делают при подозрениях на рак молочной железы, при водянке живота, асците, гнойных воспалениях суставов, абсцессах и т.д. Прокол красного костного мозга проводится для диагностики лейкоза (рака крови). Прокол вен производится для забора крови на анализы, а также при переливании крови. Пункцию позвоночника выполняют, чтобы получить спинномозговую жидкость для изучения ее состава.
Пункция противопоказана людям, страдающим гемофилией, а также при эхинококковых кистах брюшной полости.Пункция является оперативным вмешательством, поэтому при ее выполнении нужно соблюдать требования асептики и антисептики. Кожу пациента в месте будущей пункции требуется смазать йодом. При выполнении манипуляции делают местный наркоз путем впрыскивания 0,25%-ного раствора новокаина. После этого проводят пункцию. Иглу вводят в глубину тела перпендикулярно кожным покровам, пока не будет ощущения отсутствия сопротивления. При ее продвижении врач должен соблюдать осторожность, поскольку есть риск ранения важных органов и крупных сосудов. После того как игла введена, вытягивают поршень шприца. Если жидкость не набирается, иглу продвигают еще немного вглубь. После того или иного результата шприц вытаскивают, а место пункции закрывают коллоидной повязкой.
В результате нарушений правил проведения пункции у больного могут появиться различные осложнения. Например, вследствие нарушения асептики возможно занесение инфекции в полость тела с образованием флегмоны или абсцесса. При слишком медленном вытаскивании иглы в проделанный канал может затечь гной, он может вызвать развитие воспаления. При пункции плевры возможно ранение межреберных сосудов, прокол легкого иногда приводит к появлению кашля, крови в мокроте.
Попадание воздуха в полость плевры может вызвать одышку.После пункции спинного мозга у больного могут появиться головокружения, головные боли, боли в позвоночнике, тошнота, рвота, судороги, онемение в нижних конечностях. Эти симптомы проходят через десять-двенадцать часов. В редких случаях могут развиться более тяжелые осложнения, имеющие смертельный исход (кровотечение, менингит). При асците во время прокола возможно ранение органов брюшной полости с сильным кровотечением. При пункции мочевого пузыря возможно повреждение брюшины с последующим инфицированием раны. Осложнениями прокола вены является гематома, омертвение подкожной клетчатки.
Распечатать
Опасна ли пункция костного мозга?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Последствия донорства костного мозга для человека
Костный мозг — орган кровеносной системы, выполняющий функцию гемопоэза (кроветворения). Множество заболеваний, связанных с нарушением процесса обновления крови, возникают у различных категорий населения. А значит, рождается потребность в трансплантации стволовых клеток.
Для такой операции необходим человек, чей генетический материал подойдет реципиенту. Донорство костного мозга многих пугает, так как люди попросту не знают о возможных последствиях пересадки.
Возможности пересадки
Без трансплантации костного мозга не обойтись при болезнях, которые связаны с нарушением деятельности этого органа или иммунной системы.
Обычно трансплантация нужна при злокачественных болезнях крови:
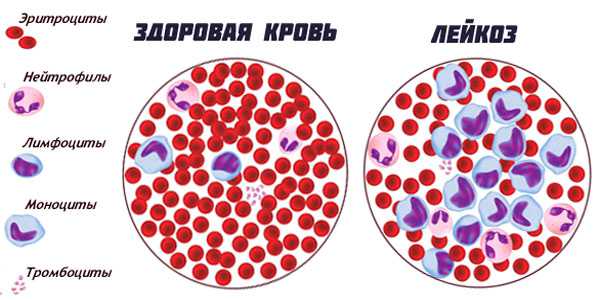
- Лейкоз (еще называют «лейкемия» или «белокровие») — заболевание, характеризующееся нарушением процесса кроветворения: клетки не успевают созревать, а сразу делятся, не проходя дальнейшие этапы. Если несозревших клеток много, то они вытесняют нормальные кроветворные тельца. Лейкоз бывает нескольких видов: острый миелобластный (когда миелоциты останавливаются на стадии миелобластов, не превращаясь в промиелоциты), острый лимфобластный (когда лимфоциты останавливаются на стадии лимфобластов, не превращаясь в пролимфоциты), хронический миелолейкоз (похож по принципу на острый миелобластный, но болезнь развивается медленнее), плазмоцитома (превращение нормальных клеток плазмы в миеломные).
- Лимфома (сюда входят болезнь Ходжкина и неходжкинские лимфомы) — заболевание, характеризующееся накоплением опухолевых лимфоцитов.
Также пересадка стволовых клеток необходима при незлокачественных болезнях:
- Тяжелые заболевания метаболизма: синдром Хантера (болезнь, сцепленная с X хромосомой, характеризующаяся накоплением жиров и белко-углеводов в клетках), адренолейкодистрофия (характеризуется накоплением жирных кислот в клетках);
- Дефициты иммунитета: ВИЧ-инфекция (приобретенное заболевание), тяжелый иммунодефицит (врожденный);
- Болезни костного мозга: анемия Фанкони (ломкость хромосом), апластическая анемия (угнетение процесса кроветворения);
- Аутоиммунные заболевания: красная волчанка (воспаление соединительной ткани, характеризующееся поражением самой ткани и сосудов микроциркуляторного русла), ревматоидный артрит (поражается соединительная ткань и мелкие сосуды периферии).
Поэтому после интенсивной химиотерапии поврежденные или уничтоженные гемопоэтические клетки заменяют при пересадке на здоровые.
Этот метод лечения не гарантирует 100% выздоровления, но может продлить жизнь больному.
Посмотрите видео о трансплантации костного мозга:
к содержанию ↑Подбор клеток
Материал для пересадки клеток может быть получен:
- От нуждающегося, его болезнь длительный период времени может быть в ремиссии (невыраженные симптомы и приемлемые анализы). Такую пересадку называют аутологической.
- От однояйцевого близнеца. Такую трансплантацию называют сингенной.
- От родственника (не все родственники могут подойти по генетическому материалу). Обычно подходят братья или сёстры, совместимость с родителями намного меньше. Вероятность, что брат или сестра подойдут, составляет примерно 25%. Такую трансплантацию называют аллогенной пересадкой костного мозга родственного донора.
- От неродственного человека (если для нуждающегося не подходят родственники, то на помощь приходят национальные или зарубежные банки донорства клеток). Такую пересадку называют аллогенной трансплантацией постороннего донора.
Донором стволовых клеток может быть каждый человек, чей возраст входит в категорию 18-50 лет, не болеющий:
- аутоиммунными болезнями;
- тяжелыми инфекционными заболеваниями;
- гепатитами B и C;
- туберкулезом;
- приобретенным или врожденным иммунодефицитом;
- онкологией;
- тяжелыми расстройствами психики.
Чтобы стать донором, нужно идти в больницу. Там подскажут, где располагается находящийся рядом центр регистра доноров. Специалисты расскажут, как берут клетки у донора, как происходит сама операция и какие могут быть последствия.
В специализированном отделении центра нужно сдать девять миллилитров крови для прохождения процедуры «типирования» — определения основ донорского материала.Сведения вносят в регистр (база данных, где хранятся все донорские материалы). После внесения материалов в донорский банк необходимо ждать, пока найдется нуждающийся в пересадке человек. Процесс может затянуться и на несколько лет, а может и вовсе никогда не завершится.
к содержанию ↑Процедура забора стволовых клеток
Забор гемопоэтических клеток из костного мозга может происходить двумя методами. Один из них выбирают специалисты в соответствии с медицинскими показаниями для конкретного донора.
Способы забора стволовых клеток:
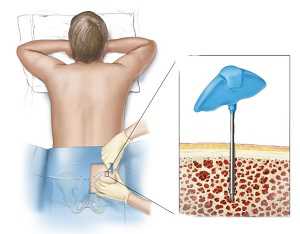
- Из тазовой кости. Для проведения процедуры предварительно берут анализ, который определяет, сможет ли человек перенести анестезию. За сутки до операции донора госпитализируют. Забор стволовых клеток происходит под общим наркозом большим шприцом в область сосредоточения костной ткани. Обычно делают сразу несколько проколов, через которые забирают до двух тысяч миллилитров жидкости, что составляет несколько процентов от всей доли костного мозга. Процедура проходит в течение 30 минут, а период полного восстановления длится до месяца.
- Через кровь донора. За семь дней до даты процедуры забора донору назначают специальный препарат Лейкостим, который вызывает выброс в кровь стволовых клеток. После у донора берут кровь из руки, а позже отделяют стволовые клетки. Остальная кровь с отделенными стволовыми клетками возвращается через вторую руку. Такая процедура проходит несколько часов, а восстановление занимает около четырнадцати дней.
Последствия для донора
Процедура забора совершенно безопасна, если у донора не будет медицинских противопоказаний. При заборе через тазовую кость после операции возможны боли в костях.
При втором способе в течение недели воздействия препарата могут быть неприятные ощущения: боли в мышцах и суставах, головная боль, тошнота. Эти последствия являются совершенно нормальной реакцией организма на донорство.
Согласно международному регламенту вопрос о допуске будущего донора принимают врачи, не связанные с больницей, где находится реципиент. Это дополнительно обезопасит донора.
Бывают случаи, когда возникают осложнения: последствия наркоза, инфекции, анемия и геморрагии. В таком случае в России предусмотрена страховка для доноров гемопоэтических клеток, а значит — гарантированное лечение в больнице.
к содержанию ↑Период восстановления
После процедуры донорства организму необходимо возобновить потраченные усилия и повысить иммунитет. Для этого применяют народные средства:
- Чай из дикорастущего клевера (несколько цветков заваривают в кипятке и пьют);
- Калган (лапчатка). Измельченные корни растения заливают 70% медицинским спиртом, настаивают семь дней. Принимают по несколько капель три раза в сутки;
- Также принимают и общеукрепляющие и повышающие иммунитет препараты: Аскофол, Активанад-Н.
Для повышения тонуса организма и лимфосистемы можно пройти курс лимфодренажного массажа. Подробнее о нем читайте тут.
Таким образом, стать донором клеток костного мозга или нет, решает каждый человек сам, ведь с одной стороны — благородное дело, спасающее жизнь другого человека, а с другой — сложная процедура с хоть и редкими, но возможными осложнениями.
Пункция красного костного мозга
Пункция костного мозга (стернальная пункция) – несложная диагностическая манипуляция, дающая возможность поставить точный диагноз, провести оценку лечения и спрогнозировать исход заболеваний крови (анемий и онкологических патологий).
Оглавление:
Наиболее часто используемый метод исследования пунктата красного костного мозга – миелограмма. Этот анализ позволяет оценить процентное соотношение различных клеток костного мозга. Стернальная пункция – врачебная манипуляция. Костный мозг является основным органом кроветворения, поэтому при заболеваниях кроветворного аппарата в первую очередь изменяется его функциональное состояние.
Техника выполнения пункции
Обычно операция проводится на верхней трети тела грудины, при этом больной лежит на спине. Суть метода состоит в том, что кость прокалывают специальной стерильной иглой с ограничителем, позволяющим регулировать глубину проникновения. При этом игла должна быть расположена перпендикулярно относительно грудины. Прокол производится одним быстрым движением, после чего обеспечивается неподвижность иглы. Забор костного мозга производится при помощи шприца в количестве 0,5-1 мл.
Опасна ли такая операция для пациента
При проведении пункции костного мозга нежелательные последствия имеют место, но они встречаются очень редко. Прежде всего, это связано с инфицированием полости, в которой расположен костный мозг. Нанести вред внутренним органам можно лишь в случае грубейшего нарушения правил проведения данного метода. Повреждения крупных сосудов при выполнении такой операции просто невозможны в связи с анатомическими особенностями человека.
Источник: http://www.kakprosto.ru/kakopasna-li-punkciya-kostnogo-mozga
Пункция костного мозга
Как берут пункцию костного мозга:
Пункцию грудины по методу Аринкина производят при помощи иглы Кассирского, которая удобна и безопасна, так как имеет предохранительный щиток. Щиток-ограничитель может быть установлен на требуемую глубину проникновения в зависимости от толщины кожи и подкожной клетчатки и предохраняет от прокола задней пластинки грудины. Костный мозг забирают шприцем емкостью 10—20 мл. Для обеспечения требуемого вакуума предварительно удостоверяются, что шприц не пропускает воздуха.
Поэтому у детей, особенно у новорожденных и грудных, предпочтительно делать пункцию в верхней трети большеберцовой кости с внутренней стороны дистального эпифиза бедренной кости или пяточной кости.
Пункция остистых отростков:
При пункции остистых отростков позвонков пациент занимает сидячее положение, наклонившись вперед. Место пункции дезинфицируют спиртом и йодной настойкой. Затем кожу, подкожную клетчатку и надкостницу при помощи тонкой иглы инфильтрируют 1—2%-ным раствором новокаина в количестве 2 мл. Для анестезии кожи можно применять хлорэтил. Пункцию производят и без обезболивания.
Иглу направляют перпендикулярно к грудине по ее средней линии, быстрым движением прокалывают кожу и подкожно-жировой слой и проходят наружную пластинку грудины. В этот момент уменьшается сопротивление и игла, как бы проваливаясь, входит в полость костного мозга. При этом она устанавливается вертикально и неподвижно. Если игла не находится в неподвижном состоянии, то, не вынимая ее, отодвигают предохранитель несколько выше и вновь продвигают иглу в полость костного мозга.
Затем снова с помощью шприца насасывают немного пунктата. После взятия костного мозга иглу, не разъединяя со шприцем, извлекают из грудины, а место прокола закрывают стерильной наклейкой.
Трепанобиопсия подвздошной кости:
Прижизненное изучение гистологических препаратов, полученных методом трепанобиопсии, становится необходимым в тех случаях, когда при пункции не удается получить достаточное количество костного мозга, подтверждающее тот или иной патологический процесс. Гистологический метод приобретает особо важное значение при таких заболеваниях, как лейкозы, эритремия, остеомиелосклероз, гипо- и апластические процессы и др.
Источник: http://medkarta.com/punktsiya-kostnogo-mozga.htm
Анализ костного мозга: как делается пункция (трепанобиопсия)
Пункция костного мозга – это единственный источник достоверной оценки состояния стволовых клеток при лейкозе, гемобластозах, лимфомах. Процедура инвазивна, но является необходимой для точной верификации вида и степени выраженности рака крови.
Что такое пункция костного мозга – опасна ли для здоровья
Технически выполнять пункцию не сложно. Процедура необходима для верификации диагноза, оценки качества лечения. При микроскопическом исследовании пунктата удается определить соотношение разных элементов, что важно для планирования тактики терапии.
Суть процедуры – взятие материала из средней части грудины, бедра. Для этого проводится прокол специальной иглой с ограничителем, исключающим проникновение на большую глубину. Стернальная стерильная игла входит перпендикулярно грудине. После проникновения на определенную глубину проводится отсасывание пунктата костного мозга в объеме около 1 мл. При взятии материала из бедра процедура аналогична, за исключением иного доступа.
После извлечения иглы на место пункции накладывается пластырь. Костномозговой пунктат отправляется в лабораторию для немедленного обследования, так как существует повышенная вероятность сворачивания кровяных клеток. Образовавшиеся излишки крови удаляют фильтровальной бумагой.
Когда пациенты длительно принимают кортикостероиды, увеличивается склонность к остеопорозным изменениям костной ткани. Стернальная пункция в такой ситуации проводится осторожно.
Как правило, осложнений после костномозговой пункции грудины не возникает. Занести инфекцию в полость можно только при грубом нарушении техники безопасности. Вокруг грудины не проходит крупных сосудов, поэтому сильного кровотечения не возникает. Проникновение иглы внутрь грудной полости невозможно из-за наличия ограничителя на игле. Только для пунктирования грудины детей не подходит оборудование, поэтому забор у новорожденных проводится из пяточной кости или верхней части бедра.
Трепанобиопсия
Классическая трепанобиопсия костного мозга используется для анализа костномозговой структуры, изучения особенностей форменных элементов крови. Морфологический анализ пунктата является важным при гемобластозах, лейкозах, лимфомах, других видах рака крови.
Костномозговое вещество человека состоит из твердой и жидкой части. Для его изъятия проводится аспирация, позволяющая взять нужное количество материала, но такая манипуляция уменьшает качество диагностики, так как костномозговое содержимое разводится кровью. Сложности возникают с доступом к крупным костям, но для этих целей разработаны стандартизированные вмешательства с разрушением внешней костной структуры (трепанобиопсия).
У взрослых людей манипуляция чаще всего проводится на плоских костях таза. У детей пункция осуществляется из бедра из-за высокой вероятности повреждения тканей за грудиной. При тазовом доступе человек лежит на боку, а медицинские сестры проводят дезинфекцию кожных покровов. Для биопсии используется специальная игла с ограничителем. Длительность вмешательства не превышает 20 минут.
Нужно отличать простую пункцию от трепанобиопсии. При последнем варианте используется инструмент под названием «трепан», осуществляется обезболивание лидокаином или новокаином.
Длительность пункции редко превышает 10 минут, а трепанобиопсия продолжается несколько длительнее (20 минут).
На кожные покровы в месте внедрения трепана накладывается стерильная повязка. При наличии болевого синдрома рекомендованы обезболивающие лекарства – парацетамол, ацетаминофен.
На протяжении суток не рекомендуется принятие ванны. Исключаются любые спиртные напитки. Перечень лекарственных препаратов, которые пациент принимает от других болезней, должен быть согласован с врачом, проводившим трепанобиопсию. Обычно после манипуляции болевой синдром уменьшается через несколько дней, других серьезных осложнений не отмечается.
Нужно отличать трепанобиопсию и пункцию от классической биопсии, при которой берется участок ткани для морфологического обследования. Последний вариант применяется для анализа опухолей, но не имеет отношения к диагностике лейкоза.
При осложненной онкологии проводится пункция лимфатических узлов. Процедура сходна с аспирацией костного мозга, но доступ для нее определяется после применения лучевых методов, позволяющих точно верифицировать патологический очаг.
При глубоком расположении злокачественного образования врачи проводят хирургическую биопсию с помощью лапароскопии. Прибор вводится внутрь тела, а камера на дистальном конце является проводником для режущего инструмента, расположенного рядом с источником видеосигнала.
Анализ костного мозга при лимфоме
Пункция или трепанобиопсия костного мозга проводится для подтверждения поражения ткани при лимфоме. Для исследования отбираются пробы из тазовых костей, отправляются на анализ патологоанатому, который под микроскопом подтверждает существование в пунктате аномальных лимфоцитов.
При наличии лимфомы (Ходжкина, неходжкинской) выполняется еще один интересный анализ – стернальная пункция. Процедура предполагает взятие спинномозговой жидкости для исследования. Суть манипуляции – это введение иглы в спинной мозг через определенный уровень между позвонками. После прокола с помощью шприца собирается нужное количество жидкости. Данный метод диагностики не является костномозговой аспирацией, пункцией, а тем более трепанобиопсией.
Для формирования диагноза при лимфоме требуется анализ не только биопсии, но и данных лучевых методов. Существует несколько морфологических форм образования – необъемная, объемная. В первом случае очаг имеет небольшие размеры и может не сопровождаться существенными костномозговыми изменениями. Объемная опухоль занимает большие области, но не всегда при ней прогноз хуже, чем при образовании небольшого размера.
Неходжкинская лимфома по течению разделяется на следующие варианты:
- С медленным прогрессированием («ленивая»). Опухоль имеет малую степень злокачественного развития на момент обнаружения. Если провести рационально лечение, можно достичь длительной ремиссии;
- Промежуточный вариант лимфомы является агрессивным. Увеличение размеров органов лимфатической системы может быть достаточно быстрым. Формы часто неизлечимы;
- Быстрорастущая разновидность увеличивается в размерах за несколько месяцев. Практически неизлечима.
Для диагностики болезни требуется оценка лимфатических узлов. На первой стадии лимфаденит прослеживается только в одной области. При расположении увеличенных лимфоузлов в пределах одной ткани или стороны диафрагмы устанавливается диагноз лимфомы 2 степени. При третьей стадии образование распространяется за пределы двух областей, а при 4 степени – располагается в разных частях тела.
При описании следует указать на первоначальный источник возникновения опухоли – Т или В-лимфоциты. Соответственно при определенной разновидности в пунктате будут наблюдаться патологические варианты одной из разновидностей лимфатических клеток.
Трепанобиопсия при лимфомах – это более предпочтительный вариант перед пункцией, так как требуется получение полноценной информации не только об изменении лимфоцитов, но и состояния других кроветворных ростков.
Анализ костного мозга при лейкозах – расшифровка
После взятия пунктата, он незамедлительно доставляется в лабораторию, чтобы предотвратить свертывание крови. Затем специалисты производят изготовление мазков, окрашивание.
Анализ предполагает подсчет предшественников форменных элементов (миелокариоцитов) с помощью камеры Горяева. В норме в мазке наблюдается от 15 до 25 данных клеток. При превышении количества отмечается гиперклеточность, а при снижении – гипоклеточность мазка.
Подсчет гигантских клеток проводить не сложно, так как в норме их количество не превышает 3 штук.
На следующем этапе проводится расшифровка миелограммы – содержание форменных элементов. При лейкозах и лимфомах для специалистов важно сопоставление цифр с показателями гемограммы.
Взятие костного мозга на анализ – это технически несложная процедура, а правильная расшифровка требует более длительных временных затрат. Оценка гемограммы требует формирования нескольких важных индексов – эритронормобластограммах, степень созревания эритрокариоцитов, нейтрофилов, лейкоэритробластическое соотношение.
Физиологическое значение индекса созревания нейтрофилов – 0,5-0,9. При превышении показателя специалисты судят о гиперплазии костного мозга.
Лейкоэритробластическое отношение определяет разницу между лимфоидными, моноцитарными, гранулоцитарными форменными элементами. В норме показатель находится в промежутке между 2,1-4,5.
Степень созревания эритрокариоцитов находится в пределах 0,8-0,9. Определяется наличие эритробластов, нормобластов, базофильных клеток, эритрокариоцитов, полихроматофильных клеток.
Отправлять костный мозг на анализ следует после правильной маркировки, которая указывает место пункции или трепанобиопсии. Информация важна для правильной расшифровки результатов.
Что показывает пункция костного мозга
Пункция и биопсия – это инвазивные процедуры, поэтому большой части людей никогда не будут выполнены. При подозрении на раковые заболевания без них нельзя идентифицировать разновидность клеток злокачественного перерождения.
Еще одна цель процедуры – проведение цитогенетической диагностики на предмет хромосомных аномалий. При лечении человека от лейкоза требуется подсчет миелограммы несколько раз на протяжении года для оценки эффективности терапии.
При взятии костномозгового пунктата методом аспирации существует вероятность большого разведения материала кровью. Врачи-лаборанты должны учитывать данные погрешности забора для формирования правильного результата. Признаком избыточного разведения кровью является малое содержание форменных элементов, падение коэффициента созревания нейтрофилов, отсутствие мегакариоцитов.
Риски и осложнения после пункции
После пункции костного мозга у ряда людей развивается кровотечение. Инфицирование возникает при нарушении технологии взятия костномозгового пунктата из грудины или бедра. У пациентов с ослабленным иммунитетом высока вероятность инфицирования после проведения манипуляции.
Постоянные болевые ощущения после процедуры обычно не продолжаются более недели. Если боль продолжается более длительное время, вероятно осложнение со стороны мягких тканей. Покраснение кожных покровов в месте трепанобиопсии не является опасным симптомом. Если оно возникает, назначаются местные противовоспалительные мази.
В государственных больницах костномозговая пункция пациентам с лейкозом проводится бесплатно. В коммерческих клиниках стоимость зависит от способа взятия материала, используемого оборудования и варьирует в широких пределах (отдорублей).
Недостаточно знать, как берется пункция костного мозга, так как проведение процедуры требует определенной квалификации со стороны специалиста. Опасность повреждения окружающих тканей достаточно высока, поэтому процедуру должен выполнять только подготовленный врач. Проводится процедура по строгому направлению после появления клинических признаков или определения симптомов болезни на магнитно-резонансных томограммах.
Источник: http://vnormu.ru/punkciya-kostnogo-mozga-trepanobiopsiya-analiz.html
Стернальная пункция костного мозга. Пункция костного мозга ребенку
Костный мозг представлен в виде губчатого мягкого вещества. При развитии и взрослении человека красная субстанция заменяется желтой. Она представлена жировой тканью. Красный костный мозг сохраняется в течение жизни в грудине, ребрах и эпифизах. Он также присутствует в трубчатых, черепных, тазовых элементах. Исследование костного мозга имеет важное диагностическое значение. Оно позволяет получить наиболее полное представление о кроветворной системе. Для оценки ее состояния осуществляется пункция костного мозга и трепанобиопсия. Взятие материала осуществляется разными методами. Далее рассмотрим, что собой представляет пункция костного мозга.
Из какого участка берут материал?
Осуществляется пункция костного мозга из грудины, как правило. В процессе манипуляций пациент должен находиться в положении лежа на спине. Пункция костного мозга ребенку, особенно новорожденному, делается в область пятки либо в верхнюю треть большеберцового скелетного сегмента. Существует также возможность взятия материала из подвздошной области, а также остистых отростков позвонков и ребер. У детей кости грудины отличаются разной толщиной и небольшой плотностью. Поэтому манипуляции в этой области могут быть опасны.
Способ проведения процедуры: общие сведения
Стернальная пункция костного мозга методом Аринкина осуществляют с помощью иглы Кассирского. Она безопасна и удобна, поскольку в ней предусмотрен предохранительный щиток. Он может устанавливаться на необходимую глубину проникновения в соответствии с толщиной подкожной клетчатки и кожи. Щиток-ограничитель предотвращает прокол задней пластинки в грудине. Забор материала осуществляется шприцем. Его емкость — в пределахмл. Предварительно специалист удостоверяется, что шприц не пропускает воздух, только так будет обеспечен необходимый вакуум.
Описание процедуры
Многие пациенты интересуются, как проводится пункция костного мозга, больно ли это? Прокол осуществляется в области тела либо рукоятки грудины. Манипуляцию производят на уровне третьего-четвертого ребра по срединной линии. Стенка тела грудины, расположенная спереди, отличается меньшей толщиной, а ее поверхность ровная либо несколько вогнутая, поэтому является наиболее удобным участком для пункции. Кроме прочего, в этой зоне присутствует большое скопление клеток. У детей пункция костного мозга выполняется в области большеберцового скелетного сегмента с внутренней части дистального эпифиза. Забор материала из подвздошного элемента выполняется на 1-2 см кзади от верхней (передней) ости гребешка. Что касается ребер и остистых отростков позвонков, то пункция костного мозга в этих случаях выполняется на уровне 3-4 позвоночного сегмента. При заборе материала пациент должен сидеть, наклонившись вперед. Участок, где будет совершаться прокол, дезинфицируют йодной настойкой и спиртом. Далее с помощью тонкой иглы надкостницу, подкожную клетчатку и кожу инфильтруют двумя миллилитрами 1-2-процентного раствора новокаина. В качестве местной анестезии покрова может быть использован хлорэтил. Когда проводится пункция костного мозга, больно бывает не всем пациентам. Кто-то ощущает лишь небольшой дискомфорт в области прокола. Некоторые больные плохо переносят процедуру.
Выполнение прокола
Пункционная игла и шприц стерилизуются сухим методом либо кипячением. После этого их тщательно просушивают эфиром или спиртом. Непосредственно перед уколом, используя винтовую нарезку, осуществляют установку предохранителя-ограничителя на нужную глубину. Игла направляется к грудине перпендикулярно по срединной линии. Подкожная клетчатка и кожа прокалываются быстрым движением, далее игла проходит в наружную пластинку. В этот момент сопротивление снижается. Игла, проваливаясь, входит в полость и устанавливается неподвижно и вертикально. Если она подвижна, то, не вынимая ее, предохранитель передвигают немного выше. Далее иглу снова продвигают в полость. При этом необходимо помнить, что при наличии миеломной болезни, рака, остеомиелита и прочих остеолитических процессов при попадании в очаг поражения игла встречается с меньшим сопротивлением и недостаточно хорошо фиксируется.
Взятие материала
Когда игла войдет в полость, мандрен вынимают и насаживают плотно шприц. После этого его поршень оттягивают, закачивая костный мозг в объеме не больше 0.5-1 мл. При взятии большего количества в нем может присутствовать много периферической крови. В случае затруднений при взятии материала, не вынимая иглы снимают шприц, вставляют снова мандрен. Иглу (не вынимая) переводят в иное положение – в стороны, ниже либо выше. Далее снова надевают шприц и закачивают пунктат.
Завершение процедуры
После взятия материала, шприц с иглой вытаскивают из грудины. Участок прокола закрывается стерильной наклейкой. Полученный пунктат переносится на часовое стекло. Из него выбирают костный мозг и готовят тонкие мазки. В случае наличия примеси крови ее удаляют при помощи пастеровской пипетки либо фильтрованной бумаги. Если костный мозг слишком жидкий, то, используя метод лейкоконцентрации, осуществляют отделение клеток от плазмы. Мазки в этом случае делают из осадка.
Важный момент
Особое значение имеет грамотное приготовление мазков и ткани пунктата. При неправильном проведении этого этапа примеси периферической крови не позволят получить точного представления о составе материала. В препарате, приготовленном хорошо, расположение клеток густое, но при этом элементы находятся отдельно, а их структура хорошо просматривается. Мазков рекомендовано делать как можно больше, используя при этом весь полученный материал. Приготовление необходимо осуществлять быстро, поскольку высока скорость свертывания костного мозга (выше, чем у периферической крови). При этом происходит значительное повреждение клеток, из-за чего их невозможно дифференцировать.
Дополнительно
На фоне апластических и гипопластических состояний в мазках присутствует небольшой объем клеток (или они отсутствуют вообще). Выявить, является ли это результатом патологического процесса или следствием неверного выполнения пункции, можно лишь при повторной процедуре. Мазки материала фиксируются и окрашиваются так же, как и мазки периферической крови.
Замедление свертывания
В соответствии с рекомендацией В. И. Каро используют специальный прием. На покрытое парафином часовое стекло насыпается перед пункцией тонкий слой порошкообразного цитрата натрия. Материал сразу же помещают поверх него. Цитрат натрия растворяется в жидком компоненте пунктата, замедляя его свертывание. Мельчайшие частицы вещества не мешают при приготовлении мазков и не деформируют клетки.
Трепанобиопсия
Она применяется в случае, когда не удается получить необходимое количество материала в процессе пункции. Гистологический метод имеет особое диагностическое значение при таких патологиях, как остеомиелосклероз, эритремия, лейкозы и прочие. Спонгиозная ткань (трепанат) богата костным мозгом. На фоне апластических процессов тяжелого течения она желтого цвета. Это обусловлено практически полным отсутствием костномозговых компонентов. На фоне всех форм миелофиброза и остеомиелосклероза полученный фрагмент ткани нередко выглядит «сухим». Из такого материала удается извлечь очень небольшой объем костного мозга для мазков.
Источник: http://www.syl.ru/article/170525/new_sternalnaya-punktsiya-kostnogo-mozga-punktsiya-kostnogo-mozga-rebenku
Пункция костного мозга: показания, подготовка к исследованию, методика
Пункция костного мозга (или стернальная пункция, аспирация, биопсия костного мозга) – это диагностический метод, позволяющий получить образец тканей красного костного мозга из грудины или другой кости путем прокола специальной иглой. После это осуществляется исследование полученных тканей биоптата. Обычно такой анализ выполняется для выявления заболеваний крови, но иногда он проводится для диагностики раковых заболеваний или метастазирования.
Забор материала для его проведения может осуществляться как в амбулаторных, так и в стационарных условиях. Полученные после пункции ткани отправляются в лабораторию для выполнения миелограммы, гистохимического, иммунофенотипизирующего и цитогенетического анализа.
Эта статья предоставит информацию о принципе выполнения, показаниях, противопоказаниях, возможных осложнениях, преимуществах и методе выполнения пункции костного мозга. Она поможет составить представление о такой диагностической процедуре, и вы сможете задать возникшие вопросы своему лечащему врачу.
Немного анатомии
Костный мозг располагается в полостях разных костей – позвонках, трубчатых и тазовых костях, грудине и др. Эта ткань организма продуцирует новые кровяные клетки – лейкоциты, эритроциты и тромбоциты. Она состоит из стволовых клеток, находящихся в состоянии покоя или деления, и стромы – поддерживающих клеток.
До 5 лет костный мозг присутствует во всех костях скелета. С возрастом он перемещается в трубчатые кости (берцовые, плечевые, лучевые, бедренные), плоские (кости таза, грудина, ребра, кости черепа) и позвонки. При старении организма красный костный мозг постепенно заменяется желтым – особой жировой тканью, которая уже не способна продуцировать кровяные клетки.
Принцип пункции костного мозга
Наиболее удобной костью для забора тканей костного мозга у взрослых является грудина, а именно зона на ее теле, располагающаяся на уровне II или III межреберного пространства. Кроме этого, для выполнения манипуляции могут использоваться дужки или гребень подвздошной кости и остистые отростки позвонков поясничного отдела. У детей до 2 лет пункция может выполняться на пяточной кости или большеберцовом плато, а у более взрослых – на подвздошной кости.
Для извлечения тканей биоптата применяются специальные иглы и обычные шприцы (5, 10 или 20 мл), позволяющие аспирировать (отсасывать) ткани из полости грудины. Как правило, измененный патологией костный мозг имеет полужидкую консистенцию и его забор не представляет сложности. После получения образцов материала выполняются мазки на стеклах, которые исследуются под микроскопом.
Как выглядит игла для пункции
Для выполнения пункции костного мозга используются неокисляющиеся стальные иглы различных модификаций. Диаметр их просвета составляет от 1 до 2 мм, а длина – от 3 до 5 см. Внутри таких игл находится мандрен – специальный стержень, предотвращающий закупорку просвета иглы. На некоторых моделях присутствует блокатор, ограничивающий слишком глубокое проникновение. На одном из концов иглы для пункции костного мозга есть прокручивающий элемент, позволяющий удобно удерживать приспособление в момент выполнения прокола.
Перед процедурой врач настраивает иглу на предполагаемую глубину прокола. У взрослых она может составлять около 3-4 см, а у детей – от 1 до 2 см (в зависимости от возраста).
Показания
Пункция и анализ тканей костного мозга могут назначаться в следующих случаях:
- нарушения лейкоцитарной формулы или клинического анализа крови: не поддающиеся стандартной терапии тяжелые формы анемии, повышенное количество гемоглобина или эритроцитов, повышение или снижение уровня лейкоцитов или тромбоцитов, невозможность выявления причин высокого уровня СОЭ;
- диагностика заболеваний кроветворных органов на фоне появления симптомов: лихорадка, увеличение лимфоузлов, похудение, сыпь в ротовой полости, потливость, склонность к частым инфекционным заболеваниям и др.;
- выявление болезней накопления, вызванных дефицитом одного из ферментов и сопровождающихся накоплением определенного вещества в тканях;
- гистиоцитозы (патологии макрофагальной системы);
- длительная лихорадка при подозрении на лимфому и невозможности выявления иной причины повышения температуры;
- определение пригодности тканей трансплантата, полученных от донора, перед операцией;
- оценка эффективности трансплантации костного мозга;
- выявление метастазов в костном мозге;
- внутрикостное введение лекарственных средств;
- подготовка к химиотерапии при раковых опухолях крови и для оценки результатов лечения.
Противопоказания
Противопоказания к проведению пункции костного мозга могут быть абсолютными и относительными.
- острый инфаркт миокарда;
- декомпенсированная форма сердечной недостаточности;
- острое нарушение мозгового кровообращения;
- декомпенсированная форма сахарного диабета;
- воспалительные или гнойные заболевания кожи в месте прокола;
- результат пункции не сможет оказать существенного влияния на улучшение эффективности лечения.
В некоторых случаях врачам приходится отказываться от выполнения пункции костного мозга из-за отказа пациента (или его уполномоченного лица) от проведения процедуры.
Подготовка к процедуре
Перед проведением пункции костного мозга врач обязательно должен ознакомить пациента с принципом ее выполнения. Перед обследованием больному рекомендуется сдать анализ крови (общий и на свертываемость). Кроме этого, пациенту задаются вопросы о наличии аллергических реакций на лекарственные средства, о принимаемых препаратах, наличии остеопороза или проведенных ранее хирургических вмешательств на грудине.
Если больной принимает разжижающие кровь лекарства (Гепарин, Варфарин, Аспирин, Ибупрофен и др.), то ему рекомендуется отказаться от их применения за несколько дней до предполагаемой процедуры. При необходимости выполняется проба на отсутствие аллергической реакции к местному анестетику, который будет использоваться для обезболивания прокола.
Утром в день выполнения пункции костного мозга пациенту следует принять душ. Мужчина должен сбрить волосы с места проведения прокола. За 2 -3 часа до исследования больной может съесть легкий завтрак. Перед выполнением процедуры ему следует опорожнить мочевой пузырь и кишечник. Кроме этого, в день пункции не рекомендуется проводить других диагностических исследований или хирургических манипуляций.
Как проводится процедура
Забор тканей красного костного мозга выполняется в условиях стационара или диагностического центра (амбулаторно) в специально оборудованном кабинете с соблюдением всех правил асептики и антисептики.
Процедура стернальной пункции проводится следующим образом:
- За 30 минут до начала манипуляции пациент принимает обезболивающий препарат и легкое успокоительное средство.
- Больной раздевается до пояса и ложится на спину.
- Врач обрабатывает место прокола антисептическим средством и выполняет местную анестезию. Местный анестетик вводится не только под кожу, но и надкостницу грудины.
- После начала действия обезболивающего препарата врач намечает место прокола (промежуток между II и III ребром) и выбирает необходимую иглу.
- Для выполнения прокола специалист совершает мягкие вращательные движения и оказывает умеренное давление. Глубина прокола может быть различной. При попадании конца иглы в полость грудины врач ощущает снижение сопротивления тканей. Во время пункции больной может чувствовать давление, но не боль. После введения игла сама удерживается в кости.
- После прокола грудины врач достает мандрен из иглы, присоединяет к ней шприц и выполняет аспирацию костного мозга. Для анализа может отбираться от 0,5 до 2 мл биоптата (в зависимости от возраста и клинического случая). В этот момент пациент может ощущать легкую болезненность.
- После забора материала для исследования врач вынимает иглу, проводит дезинфекцию места прокола и накладывает стерильную повязку на 6-12 часов.
Продолжительность стернальной пункции обычно составляет околоминут.
Для получения тканей костного мозга из подвздошных костей врач применяет специальный хирургический инструмент. При выполнении пункции на других костях используются иглы и соответствующая методика.
После процедуры
Через 30 минут после завершения пункции костного мозга пациент может отправляться домой (если исследование выполнялось амбулаторно) в сопровождении родственника или друга. В этот день ему не рекомендуется садиться за руль автомобиля или управлять другими травмоопасными механизмами. На протяжении последующих 3 дней необходимо воздержаться от ванны и душа (место пункции должно оставаться сухим). Область прокола должна обрабатываться раствором назначенного врачом антисептика.
Исследование полученного после пункции материала
После получения тканей красного костного мозга сразу же начинают выполнять мазок для миелограммы, т. к. полученный материал напоминает по своей структуре кровь и быстро сворачивается. Биоптат из шприца под углом 45° выливают на обезжиренное предметное стекло так, чтобы содержимое свободно стекало с него. После этого зашлифованным концом другого стекла выполняют тонкие мазки. Если материал для исследования содержит много крови, то перед проведением мазка ее избыток удаляют при помощи фильтровальной бумаги.Для выполнения цитологического исследования приготавливают от 5 до 10 мазков (иногда до 30). А часть материала помещают в специальные пробирки для гистохимического, иммунофенотипизирующего и цитогенетического анализа.Результаты исследования могут быть готовы через 2-4 часа после получения мазков. Если материал для исследования направляется в другое лечебное учреждение, то для получения заключения может понадобиться до 1 месяца. Расшифровку результата анализа, представляющего собой таблицу или диаграмму, проводит лечащий врач больного – гематолог, онколог, хирург и др.
Возможные осложнения
Осложнения после выполнения пункции костного мозга опытным врачом практически никогда не возникают. Иногда в месте прокола пациент может ощущать незначительную боль, которая со временем устраняется.
Если процедура проводится неопытным специалистом или была выполнена неправильная подготовка больного, то возможны следующие нежелательные последствия:
В ряде случаев в месте прокола может происходить инфицирование. Избежать такого осложнения процедуры пункции костного мозга возможно путем использования одноразовых инструментов и соблюдения правил ухода за местом прокола.
Особенное внимание должно уделяться пациентам, страдающим остеопорозом. В таких случаях кость утрачивает свою прочность, и ее прокол может провоцировать травматический перелом грудины.
Преимущества пункции костного мозга
Проведение пункции костного мозга является доступной, высокоинформативной, простой в выполнении и подготовке процедурой. Такое исследование не оказывает серьезной нагрузки на пациента, редко вызывает осложнения, позволяет ставить точный диагноз и давать оценку эффективности проведенного лечения.
Пункция костного мозга занимает важное место в диагностике патологий крови и онкологических процессов. Ее выполнение дает возможность быстро и точно поставить диагноз. После проведенного лечения такая диагностическая методика может осуществляться для оценки его эффективности.
К какому врачу обратиться
Обычно выполнение пункции костного мозга назначается гематологом или онкологом. Поводом для проведения такой процедуры могут становиться различные тяжелые заболевания крови, злокачественные опухоли, подозрение на появление метастазов, подготовка больного к трансплантации костного мозга или химиотерапии, болезни накопления и др.
Специалист клиники «Московский доктор» рассказывает о пункции костного мозга:
Посмотрите популярные статьи
Ответить Не отвечать
Помоги детям
Полезная информация
Обратитесь к специалистам
Телефон службы записи к врачам-специалистам Москвы:
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Адрес редакции:, г. Москва, 3-я Фрунзенская ул., 26
Источник: http://myfamilydoctor.ru/punkciya-kostnogo-mozga-pokazaniya-podgotovka-k-issledovaniyu-metodika/
Пункция костного мозга: показания, проведение, анализ и результаты
Пункция костного мозга проводится с целью получения его ткани для цитологического или гистологического исследования. Процедура считается безопасной, практически безболезненной и легко переносимой, поэтому довольно распространена как у взрослых пациентов, так и детей, даже самого младшего возраста.
К сожалению, далеко не всегда возможно установить точный диагноз при исследовании периферической крови. В сложных случаях, при злокачественных опухолях и многих других состояниях возникает необходимость забора непосредственно костного мозга из губчатых костей скелета.
Прокол костной пластинки называют пункцией. Для манипуляции используют специальные иглы, снабженные предохранительными элементами, препятствующими слишком глубокому проникновению в кость, поэтому такие проколы считаются относительно безопасными. Применение местных анестетиков значительно улучшает переносимость процедуры, ведь любое воздействие на надкостницу чрезвычайно болезненно.
Пункция костного мозга и взятие небольшого количества костномозговой ткани проводится как в амбулаторных условиях, так и стационарно, но обязательно стерильным сухим инструментом после предварительной дезинфекции кожи. Соблюдение правил асептики при пункции костей — важнейшее условие профилактики серьезных осложнений, которым не станет пренебрегать ни один здравомыслящий доктор.
Пункция костного мозга позволяет получить довольно большой объем информации касательно его клеточного состава, соотношения и степени активности ростков кроветворения, наличия фиброза и т. д. Кроме того, врач после пункции может определить, эффективно ли проходит лечение конкретного больного, что немаловажно для пациентов гематологических отделений.
Показания и противопоказания к пункции костного мозга
Показаниями к пункции костей для получения костного мозга считаются:
- Новообразования кроветворной ткани — лейкозы, парапротеинемии, миелодиспластический синдром и др.;
- Гипо- и апластические анемии;
- Лейкемоидные реакции (для исключения возможного злокачественного процесса);
- Подозрение на метастазирование рака других органов;
- Оценка эффективности проводимой терапии при злокачественных опухолях и анемиях;
- Анализ пригодности кроветворной ткани для трансплантации как донору, так и самому обследуемому в случае необходимости химиотерапии.
В некоторых случаях кости пунктируются для введения лекарственных средств, но при этом не идет речи о заборе и анализе костномозговой ткани, ведь цель — не его морфологическая оценка, а создание дополнительного пути инъекционного лечения.
Части пациентов пункция костного мозга может оказаться противопоказана. Среди них — больные с тяжелыми расстройствами гемостаза, декомпенсированной патологией внутренних органов, общими инфекционными болезнями и хроническими в стадии обострения, пожилые люди с признаками остеопороза, а также те, кто имеет острый воспалительный очаг в области предполагаемого прокола.
Кроме того, сам пациент или родитель ребенка может отказаться от проведения пункции, считая ее болезненной, опасной или малоэффективной. В этом случае врач максимально подробно объясняет смысл пункции и обоснованность ее назначения.
Подготовка к пунктированию костей
Пунктирование костного мозга не требует специальной подготовки, разве что показания к нему должны быть определены предельно точно. Перед манипуляцией не более, чем за 5 дней необходимо сдать общий анализ крови и пройти исследование на свертываемость. Обследуемый ест и пьет не позднее, чем за 2 часа до назначенного времени, а непосредственно перед пункцией опорожняет мочевой пузырь и кишечник.
Врач, планирующий пункцию, обязательно выяснит наличие аллергий на анестетики, перечень принимаемых лекарств (антикоагулянты и антиагреганты временно отменяются), наличие сопутствующих заболеваний, остеопороза, которые могут осложнить ход операции. В день исследования пациенту не назначаются никакие другие анализы и процедуры.
Утром в день забора костного мозга обследуемый принимает душ, мужчины сбривают волосяной покров, разрешен легкий завтрак. От еды отказываться не стоит, так как чувство голода может усугубить волнение и спровоцировать обморочные состояния. Особо мнительные и паникующие пациенты могут принять легкое успокоительное средство и анальгетик за полчаса до назначенной операции.
Многие пациенты боятся пункции костного мозга, так как считают, что это очень больно. Действительно, процедура малоприятная, но не столь болезненная, как кажется многим. Ощутить боль пациент может в тот момент, когда игла проходит сквозь надкостницу, проваливаясь в костномозговую ткань, однако боль вполне терпима, ведь ткани уже обработаны анестетиком.
Перед проколом пациент обязательно подписывает свое согласие на операцию, при работе с детьми это делает любой из родителей или опекун, а лечащий врач объясняет ход предстоящей пункции, ее необходимость, успокаивает при чрезмерном волнении.
Техника пункции костей
Пункция костного мозга может быть проведена:
- На грудине (стернальная);
- На подвздошной кости (трепанобиопсия);
- На пяточной, бедренной или большеберцовой кости — у маленьких детей.
Стернальная пункция и трепанобиопсия подвздошной кости используются в гематологии наиболее часто. Эти виды пункции позволяют получить достаточное количество крови для последующего морфологического исследования.
Трепанобиопсия подвздошной кости
Трепанобиопсия подвздошной кости производится тогда, когда нужно получить большой объем ткани для исследования. Она очень важна при лейкозах, эритремии, гипо- и апластических анемиях и иных тяжелых заболеваниях кроветворной ткани как у взрослых, так и у детей.
Для прокола и извлечения костномозговой ткани используется игла-троакар, напоминающая иглу Кассирского, предназначенную для грудинной пункции. Троакар имеет толщину 3мм, внутренний диаметр канала — 2 мм и длину 6 см. На дистальном конце иглы-троакара имеется подобие фрезы, с помощью которой при вращении игла врезается в плотную костную ткань. Внутри троакара помещается мандрен с острым концом, держит его хирург за рукоятку. При проколе наружного слоя подвздошной кости мандрен быстро вынимается из канала троакара.
Пункцию при трепанобиопсии производят в области гребня подвздошной кости, отступив назад от ее передней верхней ости на несколько сантиметров. Обычно прокол делается с левой стороны, так удобнее манипулировать хирургу.
Перед проколом кожный покров обрабатывают антисептическим раствором (йод или спирт), больной лежит на правом боку или на животе. До введения иглы-троакара кожа, мягкие ткани и надкостница в месте пункции анестезируются новокаином. На сухую стерильную иглу устанавливается щиток, ограничивающий глубину ее введения в зависимости от выраженности подкожно-жирового слоя.
Игла вкалывается в мягкие ткани, а в кость вводится с усилием вращательными движениями. Когда она прочно установлена, внутренний мандрен вынимают наружу, разъединяют его с ручкой троакара, ручку возвращают обратно на иглу и вращают по часовой стрелке, достигая костномозговой полости.
После извлечения столбика биоптата, иглу вынимают вращательными движениями, а пунктат помещают на предметное стекло и во флакон с формалином. Предметные стекла с мазками костного мозга отправляются на цитологическое исследование, а столбик в формалине (до 10 мм) — на приготовление гистологического препарата.
У здоровых людей и больных с гиперпластическими процессами в кроветворной ткани полученный костный мозг обильный и сочный, красного цвета, при апластических изменениях он становится желтым, а при миелофиброзе выглядит сухим и скудным.
Видео: техника биопсии подвздошной кости
Стернальная пункция
Пункция костного мозга из грудины (стернальная пункция) проводится в положении обследуемого на спине, с помещенным под лопатками валиком, приподнимающим грудную клетку и облегчающим тем самым осуществление прокола.
Перед введением иглы место пункции обрабатывается антисептиком, у мужчин удаляются волосы, а игла вводится в третьем межреберье по средней линии. В большинстве случаев процедура проходит под местной анестезией новокаином, однако есть данные, что анестетик, попав случайно в пункционную иглу, может вызвать деформацию и изменение окраски костномозговых клеток, что затруднит впоследствии проведение морфологического анализа биоптата.
Игла Кассирского, уже многие десятилетия успешно использующаяся при пункционной биопсии костного мозга, имеет ограничитель, который врач фиксирует на нужную глубину, в зависимости от возраста, выраженности подкожного жира пациента, а затем помещает в нее мандрен.
Игла направляется перпендикулярно поверхности кости и вкалывается быстрым и четким движением в третье межреберье. Сначала она вводится с некоторым усилием, но как только врач почувствует своеобразный провал, то движение прекращается — значит, игла уже попала в костномозговую полость грудины. Для забора костномозговой биопсии игла должна быть неподвижно фиксирована к грудине. Если этого не происходит (при раковых метастазах, множественной миеломе, остеомиелите), предохранитель смещается немного выше, а игла продвигается чуть глубже.
Когда игла хорошо установлена, из нее извлекают мандрен и присоединяют шприц, которым и получают необходимое количество ткани (до 1 мл). Игла вынимается из кости вместе со шприцем, место прокола закрывается пластырем или салфеткой.
В случае, когда биопсийный материал богат кровью, ее лучше удалить пипеткой либо бумагой, чтобы она не мешала изучению клеточного состава ткани. Слишком жидкий пунктат может быть подвергнут лейкоконцентрации, когда клетки отделяются от плазмы, а из полученного клеточного осадка изготавливается мазок.
Для наиболее точной диагностики патологии костного мозга рекомендуется использовать при микроскопии весь его полученный объем, изготавливая как можно больше микропрепаратов. Особенно важно это при апластических и гипопластических состояниях, когда исследуемая ткань очень бедна клеточными элементами, а недостаточное количество материала еще больше затруднит и без того нелегкую диагностику.
Видео: проведение стернальной пункции
Пункции других костей
Помимо трепанобиопсии подвздошной кости и стернальной пункции, для извлечения костного мозга могут быть использованы и иные губчатые кости. Чаще необходимость в этом возникает у тех пациентов, которым прокол грудины или подвздошного гребня может быть опасен — маленькие дети, пожилые люди с остеопорозом, пациенты, длительно принимающие кортикостероидные препараты.
У маленьких детей грудина тоньше и мягче, подкожный слой значительно меньше, поэтому сквозной прокол грудины нельзя исключить полностью, а это — опасное осложнение. При остеопорозе также повышается риск сквозного повреждения и даже перелома грудины, поэтому лучше выбрать другое место прокола.
Пункция костного мозга из бедра проводится чаще детям. Прокол идет в ближнем к телу отрезке бедренной кости, обращенном к тазобедренному суставу, в области большого вертела. Для пункции пациента просят лечь на бок, противоположный месту прокола, затем берется стерильная и сухая пункционная игла и вводится на 2-2,5 см отступя вниз от верхушки большого вертела под углом 60 градусов к длиннику бедра.
При проколе в дистальной части кости (над коленным суставом) пациент лежит на противоположной проколу стороне, под колено кладется валик, прощупыванием отыскивают центр наружного мыщелка бедра и вводят иглу перпендикулярно к поверхности кости вглубь на 2 см после предварительной обработки антисептиками и местной анестезии.
При проколе бугристости большеберцовой кости колено укладывают на валик, пальцем нащупывают бугристость, обезболивают область прокола и отступя от бугристости 1 см книзу делают пункцию вглубь на 1,5-2 см.
У новорожденных детей и грудничков предпочтительна пункция пяточной кости как более безопасная. Иглу вводят по наружной части кости на несколько сантиметров ниже лодыжки и на 4 см позади нее, тогда игла должна попасть в центральную часть кости.
Последствия и анализ результатов
Обычно и сама пункция, и восстановление после нее проходят быстро и практически безболезненно. Процедура занимает около четверти часа, после чего еще минимум час обследуемый остается под пристальным вниманием врача, контролирующего уровень артериального давления, частоту пульса, температуру и общее состояние.
В этот же день разрешается покинуть клинику, однако вести автомобиль, выполнять травмоопасную работу, заниматься спортом или употреблять алкоголь врач настоятельно не порекомендует из-за риска обмороков и ухудшения самочувствия.
Пункционное отверстие не требует специального ухода, но первые три дня после пункции следует отказаться от душа, ванны, походов в бассейн или сауну. Общий режим, работа, питание не меняются после пункции, а при ощутимой болезненности в первые сутки допускается прием обезболивающих средств.
Неблагоприятные последствия после пункции костного мозга встречаются крайне редко и маловероятны при соблюдении техники прокола, обработке кожи антисептиками, точном определении показаний и места пункции. В некоторых случаях возможны:
- Сквозной прокол или перелом грудины;
- Кровотечения и инфицирование области пункции;
- Обмороки и даже шок у излишне чувствительных пациентов, при тяжелой сопутствующей патологии сердца и сосудов.
Пункция костного мозга считается вполне безопасной и безвредной манипуляцией, широко распространенной и отработанной большинством врачей, ее практикующих, поэтому бояться, впадать в панику или депрессию не нужно. Правильная психологическая подготовка и беседа с лечащим врачом во многом помогают устранить ненужные страхи и практически безболезненно перенести операцию.
Костный мозг, полученный посредством пункции костей, направляется для исследования в цитологическую или гистологическую лабораторию. В первом случае мазки изготавливаются тотчас же после извлечения ткани из кости, во втором — столбик костного мозга фиксируется в формалине и проходит все этапы получения гистологического препарата.
Цитологическое исследование производится быстро, уже в день исследования врач может получить заключение врача-цитолога о характере клеток, их числе и особенностях строения. Гистологический анализ требует больше времени — до 10 дней, но он дает информацию не только о клетках, но и о микроокружении (фиброзный каркас, сосудистый компонент и т. д.).
Исследование мазка или гистологического препарата костного мозга показывает морфологические особенности клеток кроветворной ткани, их число и соотношение, наличие патологических изменений, характерных для того или иного заболевания. В миелограмме врач оценивает характеристики белого ростка кроветворения (число миелокариоцитов, мегакариоцитов, бластных незрелых элементов и т. д.).
Результаты оценки костного мозга отражаются в заключении врача-морфолога, который определяет тип кроветворения, цитоз, костномозговые индексы, наличие специфических клеток, характерных для определенных заболеваний. Лечащий врач соотносит данные пункции с особенностями клинической картины и результатами других обследований, что позволяет провести наиболее точную диагностику.
Источник: http://operaciya.info/orto/punkciya-kostnogo-mozga/
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе