Холестерин лпнп и лпвп
Холестерин лпнп и лпвп повышен что это значит - Про холестерин
Холестерин лпнп – это, так называемый, «плохой» холестерин, который может скапливаться на стенках сосудов, препятствуя нормальному кровотоку. Вместе с тем, данному типу холестерина отводится выполнение ряда жизненно важных функций: питание клеток и органов веществами, необходимыми для нормального функционирования. Для выявления возможных нарушений, могут потребоваться некоторые исследования. Например, биохимический анализ крови, который позволяет проверить показатели всех видов холестерина, триглицеридов и соотношение между липопротеинами высокой и низкой плотности. В том случае, если какие-либо из показателей нарушены, это может привести к развитию таких патологий как атеросклероз, инфаркт, инсульт.
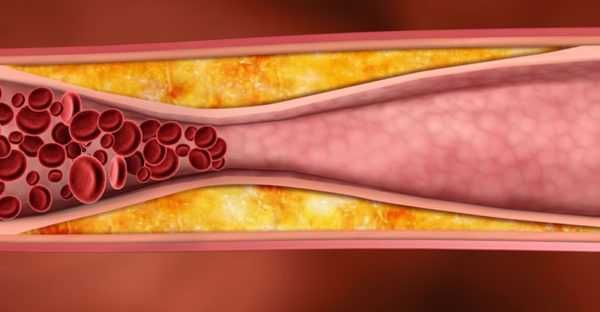
Исходя из результатов анализов, многие пациенты задаются вопросом: холестерин лпнп повышен. Что это и как с этим бороться? По данному вопросу лучше обратиться за консультацией к лечащему врачу. Специалист поможет подобрать грамотное, комплексное лечение с учетом индивидуальных особенностей пациента. Препараты подбираются с учетом уже имеющихся, сопутствующих заболеваний. Дополнительно пациенту могут предложить диетотерапию и помогут подобрать комплекс физических упражнений, который благотворно влияет на липидный обмен.
В том случае, если лпнп холестерин понижен, то это также является тревожным сигналом о сбое нормального функционирования организма. Все показатели должны быть в пределах нормы, иначе возрастает вероятность развития большого количества заболеваний. Если у пациента диагностирован холестерин лпнп ниже нормы, то, в первую очередь, это оказывает негативное влияние на гормональный фон: мужские и женские половые гормоны, гормоны надпочечников и щитовидной железы.
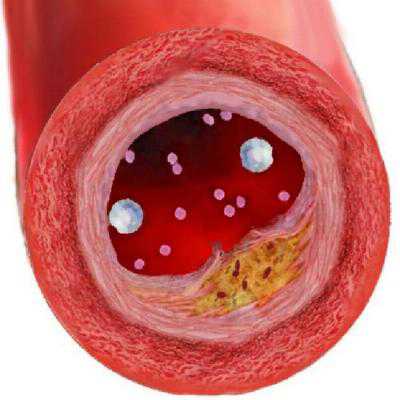
Важным моментом является коэффициент атерогенности: соотношение холестерина лпнп и лпвп. Это является ключевым показателем, демонстрирующим, все ли в порядке с липидным обменом. При нарушении показателей коэффициента атерогенности, требуется незамедлительная коррекция и нормализация уровня липопротеинов высокой и низкой плотности.
Согласно международным стандартам, нормой холестерина лпнп являются показатели, не превышающие числовых значений 4.9 – 6.0 ммоль. У беременных женщин данный показатель могут быть увеличен в 1.5-2 раза и в данном случае это является нормой.
Методы коррекции уровня ХС

В первую очередь, врач может назначить лекарственные препараты следующих фармакологических групп:
- Препараты группы статинов – снижают синтез холестерина непосредственно организмом. Быстро восстанавливают липидный обмен. Данные лекарственные средства могут быть использованы на протяжении длительного времени, вплоть до окончательной нормализации уровня липопротеинов низкой плотности.
- Препараты группы фиброевых кислот – назначают в качестве моно терапии или в комбинации со статинами. В сочетании с низкокалорийной диетой быстро приводят показатели ЛПНП в норму.
- Лекарственные средства, обладающие желчегонным эффектом осуществляют «связывание» избытка холестерина с желчью и выводят его из организма через печень.
- Различные биологически активные добавки на основе льняного и рапсового масла, рыбьего жира. Дополнительно может потребоваться прием витаминно-минеральных комплексов. Особое внимание уделяют витаминам группы В.
Любое лечение наиболее эффективно в комплексе, поэтому помимо приема прописанных лекарственных препаратов, необходимо обратить внимание на аэробные физические нагрузки и отказаться от вредных привычек, в особенности, от курения.

Дополнительно пациентам необходимо скорректировать рацион своего питания. Наибольшее количество вредного холестерина содержится в субпродуктах: печень, почки, мозг. От употребления данных продуктов необходимо отказаться в первую очередь. Также придется воздерживаться и от жиров животного происхождения, отдавая предпочтение куриному мясу и постной говядине.
Благоприятное воздействие оказывает употребление морской и речной рыбы, фруктов, овощей, льняного масла и семени. Маргарин и сливочное масло рекомендовано заменить на масла растительного происхождения, использовать их для приготовления пищи и в качестве заправки к салатам (вместо майонеза).
Употребление тыквенных семечек, плодов авокадо и орехов позволяет быстро нормализовать повышенный уровень липопротеинов низкой плотности. В данных продуктах питания содержится большое количество антиоксидантов, которые эффективно справляются с липопротеинами низкой плотности.
Альтернативные методы борьбы

Существуют и, так называемые, народные методы, позволяющие нормализовать повышенный уровень липопротеинов низкой плотности. Перед началом использования того или иного рецепта необходимо в обязательном порядке проконсультироваться с врачом.
- Самый первый и наиболее эффективный рецепт борьбы с повышенным холестерином – это употребление лимона, перемолотого через мясорубку с добавлением чеснока и меда. Полученную смесь хранят в холодильнике и употребляют по столовой ложке 2-3 раза в день. При хорошей переносимости, продолжительность лечения может составлять до нескольких месяцев.
- Отвар из корней одуванчика, цветков календулы и ромашки. Все компоненты берут в равных частях, заливают кипятком и употребляют по 1/3 стакана в день во время основного приема пищи. Курс лечения определяется индивидуально в зависимости от показателей биохимического анализа крови.
- Чесночная настойка. Для приготовления необходимо взять несколько зубков чеснока, измельчить и залить медицинским спиртом или водкой. Полученную смесь нужно настаивать на протяжении 5-7 дней, употреблять по чайной ложке дважды в день после еды. При нарушениях нормального функционирования сердечно-сосудистой системы и желудочно-кишечного тракта, перед началом приема необходимо обязательно проконсультироваться с врачом.
- Смесь из плодов боярышника, плодов фенхеля и корневищ валерианы заливают кипятком и проваривают на медленном огне на протяжении 3-5 минут. Полученный напиток остужают, процеживают и ставят в темное, прохладное место. Полученную смесь необходимо принимать по столовой ложке 1 раз в день. Данное средство не только нормализует уровень липопротеинов низкой плотности, но и оказывает благоприятное воздействие на сердечно-сосудистую систему.
Народные методы также наиболее эффективны в комбинации со спортивными упражнениями и ведением здорового образа жизни.
Что значит холестерин ЛПВН
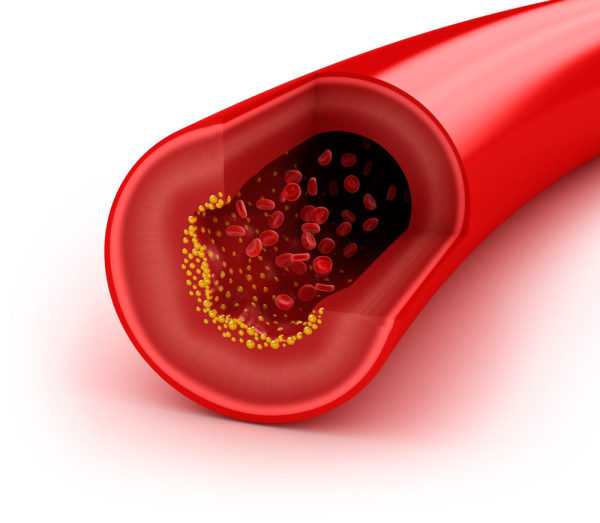
Холестерин лпвп – это, так называемый, хороший холестерин, который очищает стенки сосудов от излишков плохого холестерина и препятствует образованию холестериновых бляшек. Показатели холестерина лпвп в норме должны быть в диапазоне 1,9-2,1 ммоль. В том случае, если наблюдается понижение данных показателей, требуется незамедлительное вмешательство лечащего врача.
В том случае, если холестерин лпвп понижен, то это может быть чревато развитием сердечно-сосудистых заболеваний, гормональных нарушений, атеросклероза. Для того, чтобы нормализовать уровень хорошего холестерина, врачи рекомендуют соблюдать ряд простых правил:
- Вести здоровый образ жизни и отказаться от вредных привычек. В первую очередь, от курения. Никотин нарушает липидный обмен и способствует снижению уровня липопротеинов высокой плотности. Что касается употребления спиртных напитков, то специалисты всего мира спорят по этому поводу по сей день. Одни считают, что умеренное употребление красного сухого вина способствует повышению липопротеинов высокой плотности; другие врачи с этим в корне не согласны и призывают своих пациентов отказаться от употребления спиртного в принципе.
- В том случае, если наблюдается превышение веса, то от лишних килограммов необходимо избавляться. Для того, чтобы определить, в норме вес или нет, следует определить индекс массы тела. Если показатели превышают числовое значение 26-31, то это говорит о том, что необходимо в срочном порядке сбрасывать лишние килограммы. На помощь в данном вопросе придут физические нагрузки и правильный рацион питания.
- Для того, чтобы понимать, как повысить холестерин лпвп, следует помнить о том, что без умеренных физических нагрузок данную проблему не решить. Врач поможет подобрать индивидуальный комплекс упражнений. Физическая активность – например, бег, плавание, помогает регулировать отклонения липидного обмена, нормализовать обмен веществ и улучшить общее самочувствие. При подборе определенных комплексов упражнений необходимо учитывать возраст, вес и пол пациента.
- Правильное питание. Врач-диетолог поможет скорректировать рацион питания таким образом, чтобы организм по максимуму получал необходимые витамины, микроэлементы и другие питательные вещества. При этом следует воздерживаться от употребления жирной пищи, углеводов, промышленной продукции.
- Употребление свежевыжатых соков из любимых фруктов и овощей поможет нормализовать уровень липопротеинов высокой плотности.
Правильное питание

В том случае, если лпвп холестерин понижен, необходимо обратить внимание на продукты питания, способствующие его повышению:
- Свежие овощи и фрукты – богаты клетчаткой и пектином, который эффективно восстанавливает уровень липопротеинов высокой плотности.
- Миндальные и грецкие орехи – способствуют повышению уровня липопротеинов высокой плотности. От кокосового и пальмового масла необходимо воздерживаться.
- Уменьшить потребление насыщенных жирных кислот. Таковые в изобилии находятся в жирах животного происхождения, кисломолочной продукции с высоким процентом жирности, фаст фуде, углеводах, транс жирах (например, в маргарине).
- От употребления сладкой газированной воды также необходимо воздержаться. Употребление свежих соков гораздо полезнее, к тому же оказывает благоприятное воздействие на повышение липопротеинов высокой плотности. Особое внимание рекомендовано обратить на свекольный, морковный, яблочный, клюквенный сок.
- Заменить белый хлеб на хлебобулочные изделия из муки грубого помола или ржаной хлеб.
- Обратить внимание на бобовые: фасоль, горох. Данные компоненты можно смешать между собой в равных частях, отварить до готовности, заправить небольшим количеством соли и томатного сока и употреблять по 3 столовые ложки трижды в день. Прекрасно подойдет и отвар из стручков фасоли. Пациентам, у которых есть нарушения нормального функционирования желудочно-кишечного тракта, от употребления данных продуктов рекомендовано воздержаться.

Рассмотрим еще раз наиболее полезные продукты, позволяющие быстро и эффективно нормализовать уровень липопротеинов высокой плотности: употребление шпината, киви, бобовых, картофеля, речной или морской рыбы, апельсинов и других фруктов позволяет быстро повысить уровень лпвп. В том случае, если коррекции питания недостаточно, врач может назначить лекарственные препараты никотиновой кислоты. Не стоит пытаться самостоятельно подобрать себе лекарственное средство, так как у препаратов данной группы есть ряд противопоказаний и серьезных побочных эффектов.
Для того, чтобы нормализовать уровень холестерина, совершенно не обязательно принимать большое количество лекарственных препаратов. Достаточно соблюдать основные принципы здорового образа жизни, отказаться от вредных привычек и отдавать предпочтение полезным продуктам питания. Тогда не только холестерин придет в норму, но и наладят сове функционирование все системы органов.
Напишите первый комментарий
Липопротеины (липопротеиды) высокой и низкой плотности в крови: что это, норма, повышение
Липопротеины — сложные белково-липидные комплексы, входящие в состав всех живых организмов и являющиеся необходимой составной частью клеточных структур. Липопротеины выполняют транспортную функцию. Их содержание в крови — важный диагностический тест, сигнализирующий о степени развития заболеваний систем организма.
Это класс сложных молекул, в состав которых могут одновременно входить свободные триглицериды, жирные кислоты, нейтральные жиры, фосфолипиды и холестерин в различных количественных соотношениях.
Липопротеины доставляют липиды в различные ткани и органы. Они состоят из неполярных жиров, расположенных в центральной части молекулы — ядре, которое окружено оболочкой, образованной из полярных липидов и апобелков. Подобным строением липопротеинов объясняются их амфифильные свойства: одновременная гидрофильность и гидрофобность вещества.
Липиды играют важную роль в организме человека. Они содержатся во всех клетках и тканях и участвуют во многих обменных процессах.
- Липопротеины — основная транспортная форма липидов в организме. Поскольку липиды являются нерастворимыми соединениями, они не могут самостоятельно выполнять свое предназначение. Липиды связываются в крови с белками — апопротеинами, становятся растворимыми и образуют новое вещество, получившее название липопротеид или липопротеин. Эти два названия являются равноценными, сокращенно — ЛП.
Липопротеины занимают ключевое положение в транспорте и метаболизме липидов. Хиломикроны транспортируют жиры, поступающие в организм вместе с пищей, ЛПОНП доставляют к месту утилизации эндогенные триглицериды, с помощью ЛПНП в клетки поступает холестерин, ЛПВП обладают антиатерогенными свойствами.
- Липопротеины повышают проницаемость клеточных мембран.
- ЛП, белковая часть которых представлена глобулинами, стимулируют иммунитет, активизируют свертывающую систему крови и доставляют железо к тканям.
Классификация
ЛП плазмы крови классифицируют по плотности (с помощью метода ультрацентрифугирования). Чем больше в молекуле ЛП содержится липидов, тем ниже их плотность. Выделяют ЛПОНП, ЛПНП, ЛПВП, хиломикроны. Это самая точная из всех существующих классификаций ЛП, которая была разработана и доказана с помощью точного и довольно кропотливого метода — ультрацентрифугирования.
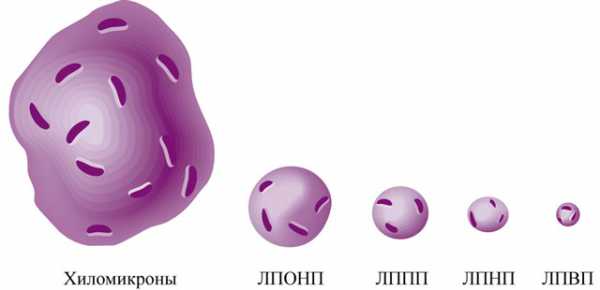
По размерам ЛП также неоднородны. Самыми крупными являются молекулы хиломикронов, а затем по уменьшению размера — ЛПОНП, ЛПСП, ЛПНП, ЛПВП.
Электрофоретическая классификация ЛП пользуется большой популярностью у клиницистов. С помощью электрофореза были выделены следующие классы ЛП: хиломикроны, пре-бета-липопротеины, бета-липопротеины, альфа-липопротеины. Данный метод основан на введении в жидкую среду активного вещества с помощью гальванического тока.
Фракционирование ЛП проводят с целью определения их концентрации в плазме крови. ЛПОНП и ЛПНП осаждают гепарином, а ЛПВП остаются в надосадочной жидкости.
Виды
В настоящее время выделяют следующие виды липопротеинов:
ЛПВП (липопротеины высокой плотности)
ЛПВП обеспечивают транспорт холестерина от тканей организма к печени.
ЛПВП содержат фосфолипиды, которые поддерживают холестерин во взвешенном состоянии и предупреждают его выход из кровяного русла. ЛПВП синтезируются в печени и обеспечивают обратный транспорт холестерина из окружающих тканей к печени на утилизацию.
- Увеличение ЛПВП в крови отмечают при ожирении, жировом гепатозе и билиарном циррозе печени, алкогольной интоксикации.
- Снижение ЛПВП происходит при наследственной болезни Танжера, обусловленной скоплением холестерина в тканях. В большинстве прочих случаев снижение концентрации ЛПВП в крови — признак атеросклеротического повреждения сосудов.
Норма ЛПВП отличается у мужчин и женщин. У лиц мужского пола значение ЛП данного класса колеблется в пределах от 0,78 до 1,81 ммоль/л, норма у женщин ЛПВП — от 0,78 до 2,20, в зависимости от возраста.
ЛПНП (липопротеины низкой плотности)
ЛПНП являются переносчиками эндогенного холестерина, триглицеридов и фосфолипидов от печени к тканям.
Данный класс ЛП содержит до 45% холестерина и является его транспортной формой в крови. ЛПНП образуются в крови в результате действия на ЛПОНП фермента липопротеинлипазы. При его избытке на стенках сосудов появляются атеросклеротические бляшки.
В норме количество ЛПНП составляет 1,3-3,5 ммоль/л.
- Уровень ЛПНП в крови повышается при гиперлипидемии, гипофункции щитовидной железы, нефротическом синдроме.
- Пониженный уровень ЛПНП наблюдается при воспалении поджелудочной железы, печеночно-почечной патологии, острых инфекционных процессах, беременности.
ЛПОНП (липопротеины очень низкой плотности)
ЛПОНП образуются в печени. Они переносят эндогенные липиды, синтезируемый в печени из углеводов, в ткани.
Это самые крупные ЛП, уступающие по размерам лишь хиломикронам. Они более, чем на половину состоят из триглицеридов и содержат небольшое количество холестерина. При избытке ЛПОНП кровь становится мутной и приобретает молочный оттенок.
ЛПОНП — источник «плохого» холестерина, из которого на эндотелии сосудов образуются бляшки. Постепенно бляшки увеличиваются, присоединяется тромбоз с риском острой ишемии. ЛПОНП повышены у больных с сахарным диабетом и болезнями почек.
Хиломикроны
Хиломикроны отсутствуют в крови у здорового человека и появляются только при нарушении обмена липидов. Хиломикроны синтезируются в эпителиальных клетках слизистой оболочки тонкого кишечника. Они доставляют экзогенный жир из кишечника в периферические ткани и печень. Большую часть транспортируемых жиров составляют триглицериды, а также фосфолипиды и холестерин. В печени под воздействием ферментов триглицериды распадаются, и образуются жирные кислоты, часть которых транспортируется в мышцы и жировую ткань, а другая часть связывается с альбуминами крови.
ЛПНП и ЛПОНП являются высокоатерогенными — содержащими много холестерина. Они проникают в стенку артерий и накапливаются в ней. При нарушении метаболизма уровень ЛПНП и холестерина резко повышается.
Наиболее безопасными в отношении атеросклероза являются ЛПВП. Липопротеины этого класса выводят холестерин из клеток и способствуют его поступлению в печень. Оттуда он вместе с желчью попадает в кишечник и покидает организм.
Представители всех остальных классов ЛП доставляют холестерин в клетки. Холестерин — это липопротеид, входящий в состав клеточной стенки. Он участвует в образовании половых гормонов, процессе желчеобразования, синтезе витамина Д, необходимого для усвоения кальция. Эндогенный холестерин синтезируется в печеночной ткани, клетках надпочечников, стенках кишечника и даже в коже. Экзогенный холестерин поступает в организм вместе с продуктами животного происхождения.
Дислипопротеинемия — диагноз при нарушении обмена липопротеинов
Дислипопротеинемия развивается при нарушении в организме человека двух процессов: образования ЛП и скорости их выведения из крови. Нарушение соотношения ЛП в крови — не патология, а фактор развития хронического заболевания, при котором уплотняются артериальные стенки, суживается их просвет и нарушается кровоснабжение внутренних органов.
При повышении уровня холестерина в крови и снижении уровня ЛПВП развивается атеросклероз, приводящий к развитию смертельно опасных заболеваний.
Этиология
Первичная дислипопротеинемия является генетически детерминированной.

Причинами вторичной дислипопротеинемии являются:
- Гиподинамия,
- Сахарный диабет,
- Алкоголизм,
- Дисфункция почек,
- Гипотиреоз,
- Печеночно-почечная недостаточность,
- Длительный прием некоторых лекарств.
Понятие дислипопротеинемия включает 3 процесса — гиперлипопротеинемию, гиполипопротеинемию, алипопротеинемию. Дислипопротеинемия встречается довольно часто: у каждого второго жителя планеты отмечаются подобные изменения в крови.
Гиперлипопротеинемия — повышенное содержание ЛП в крови, обусловленное экзогенными и эндогенными причинами. Вторичная форма гиперлипопротеинемии развивается на фоне основной патологии. При аутоиммунных заболеваниях ЛП воспринимаются организмом как антигены, к которым вырабатываются антитела. В результате образуются комплексы антиген — антитело, обладающие большей атерогенностью, чем сами ЛП.
- Гиперлипопротеинемия 1 типа характеризуется образованием ксантом — плотных узелков, содержащих холестерин и расположенных над поверхностью сухожилий, развитием гепатоспленомегалии, панкреатита. Больные жалуются на ухудшение общего состояния, подъем температуры, потерю аппетита, приступообразную боль в животе, усиливающуюся после приема жирной пищи.
- При 2 типе образуются ксантомы в области сухожилий стоп и ксантелазмы в периорбитальной зоне.
- 3 тип — симптомы нарушения сердечной деятельности, появление пигментации на коже ладони, мягких воспаленных язвочек над локтями и коленями, а также признаков поражения сосудов ног.
- При 4 типе увеличивается печень, развивается ИБС и ожирение.
Алипопротеинемия — генетически обусловленное заболевание с аутосомно-доминантным типом наследования. Заболевание проявляется увеличением миндалин с оранжевым налетом, гепатоспленомегалией, лимфаденитом, мышечной слабостью, снижением рефлексов, гипочувствительностью.
Гиполипопротеинемия — низкое содержание в крови ЛП, часто протекающее бессимптомно. Причинами заболевания являются:
- Наследственность,
- Неправильное питание,
- Сидячий образ жизни,
- Алкоголизм,
- Патология пищеварительной системы,
- Эндокринопатия.
Дислипопротеинемии бывают: органными или регуляторными, токсигенными, базальными — исследование уровня ЛП натощак, индуцированными — исследование уровня ЛП после приема пищи, препаратов или физической нагрузки.
Диагностика
Известно, что для организма человека избыток холестерина очень вреден. Но и недостаток этого вещества может привести к дисфункции органов и систем. Проблема кроется в наследственной предрасположенности, а также в образе жизни и особенностях питания.

Диагностика дислипопротеинемии основывается на данных анамнеза болезни, жалобах больных, клинических признаках — наличии ксантом, ксантелазм, липоидной дуги роговицы.
Основным диагностическим методом дислипопротеинемии является анализ крови на липиды. Определяют коэффициент атерогенности и основные показатели липидограммы — триглицериды,общий холестерин, ЛПВП, ЛПНП.
Липидограмма – метод лабораторной диагностики, который выявляет нарушения липидного обмена, приводящие к развитию заболеваний сердца и сосудов. Липидограмма позволяет врачу оценить состояние пациента, определить риск развития атеросклероза коронарных, мозговых, почечных и печеночных сосудов, а также заболеваний внутренних органов. Кровь сдают в лаборатории строго натощак, спустя минимум 12 часов после последнего приема пищи. За сутки до анализа исключают прием алкоголя, а за час до исследования — курение. Накануне анализа желательно избегать стресса и эмоционального перенапряжения.
Ферментативный метод исследования венозной крови является основным для определения липидов. Прибор фиксирует предварительно окрашенные специальными реагентами пробы. Данный диагностический метод позволяет провести массовые обследования и получить точные результаты.
Сдавать анализы на определение липидного спектра с профилактической целью, начиная с юности необходимо 1 раз в 5 лет. Лицам, достигшим 40 лет, делать это следует ежегодно. Проводят исследование крови практически в каждой районной поликлинике. Больным, страдающим гипертонией, ожирением, заболеваниями сердца, печени и почек, назначают биохимический анализ крови и липидограмму. Отягощенная наследственность, имеющиеся факторы риска, контроль эффективности лечения — показания для назначения липидограммы.
Результаты исследования могут быть недостоверны после употребления накануне пищи, курения, перенесенного стресса, острой инфекции, при беременности, приеме некоторых лекарственных препаратов.
Диагностикой и лечение патологии занимается эндокринолог, кардиолог, терапевт, врач общей практики, семейный врач.
Лечение
Диетотерапия играет огромную роль в лечении дислипопротеинемии. Больным рекомендуют ограничить потребление животных жиров или заменить их синтетическими, принимать пищу до 5 раз в сутки небольшими порциями. Рацион необходимо обогащать витаминами и пищевыми волокнами. Следует отказаться от жирной и жареной пищи, мясо заменить морской рыбой, есть много овощей и фруктов. Общеукрепляющая терапия и достаточная физическая нагрузка улучшают общее состояние больных.
Гиполипидемическая терапия и антигиперлипопротеинемические препараты предназначены для коррекции дислипопротеинемии. Они направлены на снижение уровня холестерина и ЛПНП в крови, а также на повышение уровня ЛПВП.
Из препаратов для лечения гиперлипопротеинемии больным назначают:
- Статины – «Ловастатин», «Флувастатин», «Мевакор», «Зокор», «Липитор». Эта группа препаратов уменьшает выработку холестерина печенью, снижает количество внутриклеточного холестерина, разрушает липиды и оказывает противовоспалительное действие.
- Секвестранты снижают синтез холестерина и выводят его из организма — «Холестирамин», «Колестипол», «Холестипол», «Холестан».
- Фибраты снижаю уровень триглицеридов и повышают уровень ЛПВП — «Фенофибрат», «Ципрофибрат».
- Витамины группы В.
Гиперлипопротеинемия требует лечения гиполипидемическими препаратами «Холестерамином», «Никотиновой кислотой», «Мисклероном», «Клофибратом».
Лечение вторичной формы дислипопротеинемии заключается в устранении основного заболевания. Больным сахарным диабетом рекомендуют изменить образ жизни, регулярно принимать сахаропонижающие препараты, а также статины и фибраты. В тяжелых случаях требуется проведение инсулинотерапии. При гипотиреозе необходимо нормализовать функцию щитовидной железы. Для этого больным проводят гормональную заместительную терапию.
Больным, страдающим дислипопротеинемией, рекомендуют после проведения основного лечения:
- Нормализовать массу тела,
- Дозировать физические нагрузки,
- Ограничить или исключить употребление алкоголя,
- По возможности избегать стрессов и конфликтных ситуаций,
- Отказаться от курения.
Видео: липопротеины и холестерин — мифы и реальность
Видео: липопротеины в анализах крови — программа «Жить здорово!»
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Лпвп лпонп лпнп - Про холестерин
ЛПВП понижен, что это значит? Любой анализ крови необходимо рассматривать в комплексе всех исследуемых элементов. К тому же расшифровкой результатов должен заниматься только специалист, тем более такого сложного, как «липопротеиновый профиль». В нем содержатся аббревиатуры: ЛПВП, ЛПНП, ЛПОНП, которые для пациента без медицинского образования ничего не говорят. К тому же в этом исследовании необходимо учитывать не просто данные изучаемых элементов, выраженные в цифрах, а их соотношение друг к другу.
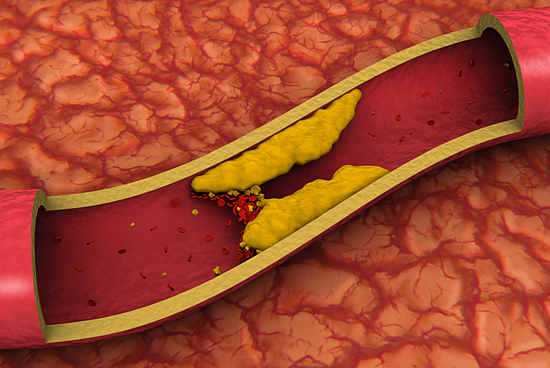
Еще не так давно, все были уверены, что холестерин зло. Получив результаты исследования крови, и увидев в графе уровень холестерина, не соответствующий норме, приходили в ужас. Считали, что имеется серьезное заболевание организма, в том числе крови. Со временем ученые определились с холестерином. Оказалось, что это жироподобное вещество жизненно необходимо организму.
Холестерин является такой же важной частью организма, как и другие вещества. Он принадлежит к жирам (липидам). Участвует в формировании клеточных мембран всех тканей. Без него невозможно создание гормонов, которые отвечают за воспроизведение человеческого рода.
Холестерин вырабатывается печенью или поступает из продуктов питания. Наибольшее его содержание обнаружено в мясомолочных продуктах.
Холестерин условно разделили на две группы:
Вред организму наносит только излишнее количество плохого холестерина в крови, а наличие хорошего необходимо.
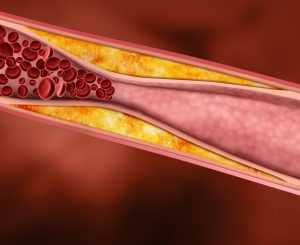 В человеческом теле вещества транспортируются только по кровяному руслу. Но сами жиры не растворяются в крови, поэтому не могут самостоятельно транспортироваться. Для транспортировки по тканям организма их упаковывают в специальные оболочки, сложенные из белков, которые называют аполипопротеинами. Комплекс холестерин и аполипопротеин носит называние липопротеин. В кровяном русле циркулирует несколько видов липопротеинов.
В человеческом теле вещества транспортируются только по кровяному руслу. Но сами жиры не растворяются в крови, поэтому не могут самостоятельно транспортироваться. Для транспортировки по тканям организма их упаковывают в специальные оболочки, сложенные из белков, которые называют аполипопротеинами. Комплекс холестерин и аполипопротеин носит называние липопротеин. В кровяном русле циркулирует несколько видов липопротеинов.
Они состоят из одинаковых соединений, отличаются друг от друга только их пропорциями:
- (ЛПОНП) липопротеины очень низкой плотности. Транспортирует липиды, синтезированные в печени. Со временем в организме подвергаются гидролизу и превращаются в ЛПНП.
- (ЛПНП) липопротеины низкой плотности (плохой холестерин) вырабатываются в печени и поступают в кровь и другие органы. Его в организме находится больше всего. Именно он играет главную роль в образовании атеросклеротических бляшек. Повышение ЛПНП наряду с повышением ЛПОНП способствуют возникновению атеросклероза.
- (ЛПВП) липопротеины высокой плотности (хороший холестерин) состоят из небольшого количества холестерина, а основная масса состоит из белков. Главное назначение – транспортировка избытка липидов из крови в печень. Там из них синтезируются желчные кислоты, затем они утилизируются. В составе ЛПВП около 30% общего количества холестерина крови. Он не принимает участия в формировании атеросклеротических бляшек.
На начальных стадиях понижение уровня ЛПВП в крови не имеет симптомов. Обычно диагностируется случайно, в ходе исследования крови при диагностике других проблем организма.
 Через некоторое время появляются симптомы:
Через некоторое время появляются симптомы:
- лишний вес;
- отдышка;
- тахикардия;
- проблемы с пищеварением.
Биохимические анализы для отслеживания количества холестерина проводят в обязательном порядке перед оперативным вмешательством, заменой медицинских препаратов, отслеживанием результатов лечения.
Факторы риска понижения уровня ЛПВП наблюдаются при болезнях:
- Сахарный диабет.
- Заболевания почек.
- Проблемы с печенью.
- Гипертония.
- Острые инфекции.
- Аллергия на некоторые пищевые продукты.
- Гипотиреоз (гормональное заболевание щитовидной железы).
Эти болезни способствуют патологии обменных процессов, поэтому влияют на уровень ЛПВП и могут существенно его понизить.
За сутки до сдачи пробы на холестерин, необходимо отказаться от жирной, копченой и жареной пищи, алкоголя, иначе анализ не будет достоверным. Для исследований сдают венозную кровь утром, натощак. Необходимо установить одновременно концентрацию в крови всех элементов, относящихся к холестерину, не только ЛПВП. Понятие норма содержания, к уровню ЛПВП (ЛВП) в крови не совсем корректна. Его концентрация постоянно колеблется, зависит от многих факторов, в том числе от возраста и пола.
У мужчин после 20 лет ЛПВП находится в пределах 30–70 мг/дл, у женщин его уровень колеблется в больших пределах 30–80 мг/дл.
Отслеживая уровень ЛПВП, возможно получить результаты:
- Уровень понижен. Если наблюдается низкий ЛПВП, то в организме присутствует угроза здоровью и даже жизни. Нарушен липидный обмен, бляшками забиты сосуды. Необходимо серьезное лечение.
- Уровень в норме. Не о чем беспокоиться.
- Уровень повышен. Следует учитывать, что повышенный уровень снижает риск сердечно-сосудистых заболеваний, но часто это нарушения метаболических процессов организма. Обычно повышенная концентрация наблюдается на фоне генетических мутаций, когда имеется гиперпродукция ЛПВП или нарушение выведения липидов из крови. Но иногда это происходит из-за приобретенных болезней.
Увеличенным уровнем липопротеинов высокой плотности считается значение более 80 мг/дл (>2,1 ммоль/л).
Их вызывают:
- Наследственная предрасположенность.
- Болезни печени (гепатит, холестаз, цирроз).
- Интоксикация организма, в том числе алкоголем.
- Интенсивные физические нагрузки.
Далее возможные варианты развития:
- инсульт;
- инфаркт;
- тромбоэмболия.
Как повысить уровень хорошего холестерина?
Для нормального самочувствия необходимо снижение уровня плохого холестерина и повышение хорошего.
Увеличение ЛВНП возможно без лекарств, только при здоровом образе жизни:
- Перейдите на продукты с низким гликемическим коэффициентом. Употребляйте больше овощей, обезжиренных кисломолочных продуктов, исключите по максимуму белый хлеб, картофель, сахар, сладкие напитки.
- Регулярные физические нагрузки должны стать нормой жизни. Для улучшения сердечно-сосудистой деятельности достаточно заниматься физкультурой 4 раза в неделю по 40 минут. Но если занятия будут дольше, это не навредит организму, а только поможет.
- Если имеете ожирение, сбросьте лишние килограммы. Это тяжело, но без этого ждать, что уровень ЛПВП начнет повышаться не стоит. Как показывает практика, снижение массы на 10 кг, существенно влияет на увеличение показателя ЛПВП.
- Многие не воспринимают продукты из сои как нормальное питание, только вегетарианцы. Соевые бобы, сыр туфу из-за содержания соевого белка, имеют незначительный, но эффект повышающий уровень хорошего холестерина.
- Отказ от табака способен поднять уровень. Хотя до сих пор не изучен механизм воздействия курения на холестерин.
- Очень интересно влияет алкоголь на уровень холестерина. Как ни странно, но небольшое количество натурального красного вина способно поднимать уровень ЛПВП в крови и помогает в борьбе с атеросклерозом. Но это не относится к водке и другим содержащим этиловый спирт напиткам.
Даже эти простые меры позволяют увеличивать уровень хорошего холестерина в крови.
Если ЛПВП понижен, то что это значит? Означает, что количество холестерина в крови увеличилось, так как вывод его замедлился. Требуется тщательно следить за своим питанием и физическими нагрузками. Если потребуется медикаментозная корректировка, то таблетки должен выписывать только врач.
Что такое ЛПОНП и их значение для организма
ЛПОН что это такое? Нередко словосочетание «холестерин крови» значит для обычного человека что-то нездоровое, опасное для здоровья, особенно если этот показатель в ммоль повышен. Чтобы правильно оценить потенциальный риск для состояния собственного организма, нужно знать, что представляет собой ХС ЛПОНП и другие липопротеины, их биологические функции. Что означает норма липопротеидов и возможные варианты нарушений баланса этих соединений?
Общая характеристика
Липопротеины крови представляют собой высокомолекулярные органические водорастворимые вещества, основой которого является комплекс липидов и протеинов. Липопротеины крови существенно отличаются по своему строению от липопротеиновой клеточной оболочки. 
Внешняя часть этого комплекса представлена белковыми частицами, которые защищают внутреннюю липидную часть, что является гидрофобной. В центре липопротеинового комплекса располагается жировая капля (так называемое ядро), в состав входит эстерифицированный холестерин и триглицериды.
Снаружи окружает оболочка, которую образуют протеины, фосфолипиды и свободный холестерин. Именно такое строение является необходимым условием для дальнейших биохимических процессов, например, для транспорта липидных частиц во все ткани и органы.
Становится понятным, что холестерин в различных формах является обязательным компонентом крови и других тканей человеческого организма. Это биологическое соединение значит очень много, так как жизненно необходимо в следующих процессах.
- Синтез желчных кислот, входящих в состав пищеварительного сока и участвующих в процессах усвоении пищи внутри кишечника.
- Образование как мужских, так и женских половых гормонов.
- Синтез кортикостероидных гормонов.
Наличие определенного количества холестерина крови – это абсолютная и необходимая норма. Современные лаборатории предпочитают использовать международную систему единиц, поэтому результат исследования концентрации (так называемый «холестерин крови») представляется в виде ммольл.
Нормальным считается содержание до 5,16-5,17 ммоль/л, пограничным (то есть повышенным, но еще не слишком опасным) – до 6,0 ммоль/л, а все что выше этого значения – потенциально опасным. Однако, даже если этот показатель крови повышен, то сам по себе он не представляет опасности. Важным дополнением является изменение концентрации в крови других липопротеидов.
Классификация липопротеинов крови
Современная биохимия предлагает множество вариантов классификации этих биологических соединений, которые основаны на различной скорости при флотации, различной подвижности при проведении электрофореза, различиях по составу апопротеина рассматриваемых комплексов.
В процессе проведения электрофореза установлена различная подвижность липопротеинов в отношении к белкам плазмы человека. На основании этих отличий липопротеины подразделяют на: 
- хиломикроны;
- бета-липопротеиды;
- пребета- липопротеиды;
- альфа-липопротеиды (все они соответствуют одноименным белковым фракциям).
В клинической практике наиболее часто применяется другая классификация липопротеинов, которая базируется на разделении при проведении ультрацентрифугирования. В соответствии с этой классификацией выделяют ЛП различной плотности, а именно:
- самые легкие частицы – хиломикроны;
- ЛПОНП – липопротеиды, характеризующиеся очень низким показателем плотности;
- ЛПНП – низким показателем;
- ЛПВП – высоким показателем.
Традиционно считается, что ХС ЛПОНП и ЛПНП – это главные факторы развития атеросклероза, если они повышены, то диагноз «практически не подлежит обжалованию». ЛПВП рассматриваются как соединения, препятствующие развитию атеросклероза и сопутствующих сердечно-сосудистых катастроф, то есть в идеале должны быть повышены.
Однако, для правильной оценки липидного обмена нужны не только отдельные показатели (холестерин, триглицериды, ЛПНП, ЛПВП), измеряемые в ммоль/л, но и их соотношение. Только по результатам комплексной оценки можно сказать, норма или патология наблюдается у конкретного человека.
Всемирная организация здравоохранения предлагает следующую формулу для оценки степени нарушений липидного обмена (все значения измеряются в ммоль/л). 
Коэффициент = (ЛПОН+ЛПОНП) / ЛПВП.
Или более простой вариант (все значения также приводятся в ммоль/л):
Коэффициент = (холестерин общий — ЛПВП) / ЛПВП.
Норма этого коэффициента не превышает 3 единиц, чем выше его значение, тем выше риск возникновения сердечно-сосудистых заболеваний, преимущественно ишемической болезни сердца (при наличии других негативных предрасполагающих факторов).
Значение ЛПНП и ЛПВП
ХС ЛПОНП являются одним из факторов развития атеросклероза, но далеко не единственным. Если повышены только эти биохимические показатели, но нет других факторов риска, то заболевание обычно не развивается.
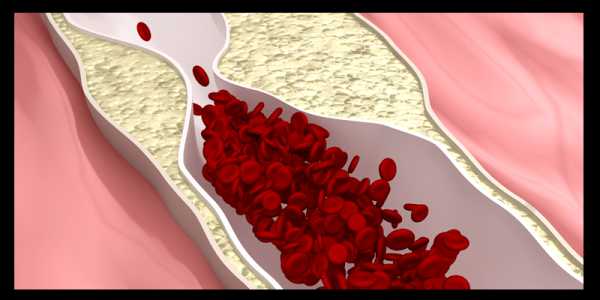
Механизм патологического действия ЛПНП и ЛПОНП можно представить следующим образом. Эти биологические частицы оседают на внутренней стенке сосудов различного калибра, создавая определенное препятствие для тока крови. Если скорость кровотока продолжает замедляться, то в этом месте могут создаваться условия для повышенного тромбообразования.
Уже образовавшийся тромб может оторваться и закупорить просвет сосуда в абсолютно любом участке человеческого тела или подвергнуться кальцинации (обызвествлению), что прекратит кровоток в этом участке ткани. Чем больше таких участков (а ЛПНП и ЛПОНП не откладываются только в одном сосуде), тем хуже кровоток органов и тканей, тем больше вероятность возникновения инфаркта или инсульта.
Если повышены значения ЛПОНП и ЛПНП, то организм вполне способен в определенной степени компенсировать эти изменения самостоятельно, без внешнего медикаментозного вмешательства. Этому способствуют ЛПВП, они переносят избыточные количества ЛПОНП и ЛПНП в печеночную ткань. В печеночной ткани происходит биологическая трансформация холестерина в желчные кислоты, то есть избыток этого соединения исчезает без следа.
Традиционное заблуждение заключается в том, что большинство людей напрямую связывает несбалансированный рацион и избыточную концентрацию холестерина. Холестерин, как и другие липопротеиды, повышен в результате не только избыточного внешнего поступления (злоупотребление продуктами животного происхождения), но и нарушения внутреннего синтеза. Человеческий организм синтезирует 3/4 всего холестерина, что и должно являться основным предметом изучения и последующей коррекции.
Таким образом, норма липидного обмена – это комплексная оценка нескольких показателей, а именно свободного холестерина, ЛПНП и ЛПВП.
- ЛПНП – что это такое
- Кому назначают анализ на ЛПНП
- Норма ЛПНП в крови
- Как расшифровать свои результаты
- Как подготовиться к обследованию
- Что надо знать о ЛПНП
- Причины изменения уровня ЛПНП
- Профилактика последствий дисбаланса ЛПВП
- « Очень плохой» холестерин
ЛПНП (липопротеины низкой плотности) не случайно получили название «плохого холестерола». Забивая сосуды сгустками (вплоть до полной закупорки) они существенно увеличивают опасность возникновения атеросклероза с самыми серьезными осложнениями: инфарктом миокарда, ИБС, инсультом и смертельным исходом.
ЛПНП – что это такое
Липопротеины низкой плотности представляют собой результат обмена липопротеидов с очень низкой и с промежуточной плотностью. Продукт содержит важный компонент: аполипопротеин B100, который служит связующим звеном для контакта с рецепторами клетки и возможностью проникать внутрь ее.
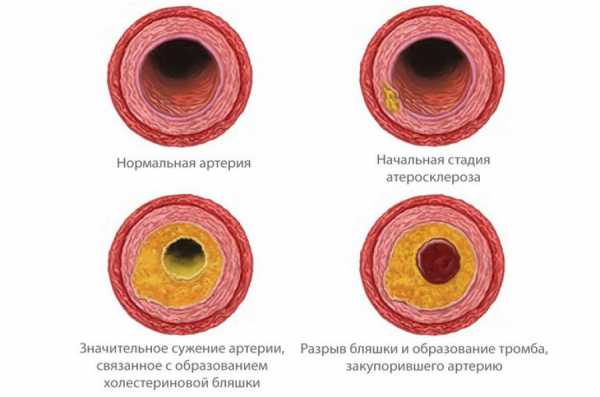
Этот тип липопротеидов синтезируется в крови с помощью фермента липопротеинлипазы и частично – в печени, при участии печеночной липазы. Ядро ЛПНП на 80% состоит из жиров (в основном – из эфиров ХС).
Главная задача ЛПНП – доставка холестерина к периферическим тканям. При нормальной работе они доставляют холестерол в клетку, где он используется для создания прочной мембраны. Это приводит снижению его содержания в крови.
В составе продукта:
- 21% белка;
- 4% триглицеролов;
- 41% эфиров ХС;
- 11% свободного ХС.
Если рецепторы к ЛПНП функционируют с нарушениями, липопротеиды расслаивают сосуды, накапливаясь в русле. Так развивается атеросклероз, основным признаком которого является сужение просвета в сосудах и сбои в системе кровообращения.
Патологический процесс приводит к тяжелым последствиям в виде ИБС, инфаркта, возрастного слабоумия, инсульта. Атеросклероз развивается в любом органе – сердце, головном мозге, глазах, ЖКТ, почках, ногах.
Из всех типов липопротеинов ЛПНП – наиболее атерогенные, так как больше других способствуют прогрессированию атеросклероза.
Кому назначают анализ на ЛПНП
В обязательном порядке ЛПНП в биохимическом анализе крови надо определять:
- Молодым людям старше 20-ти лет раз в 5 лет: они должны проверять степень риска появления атеросклероза;
- Если в анализах выявлен повышенный общий холестерол;
- Лицам из группы риска сердечных болезней (когда в семье зафиксированы факты неожиданной смерти, инфаркта у молодых (до 45 лет) родственников, коронарный синдром);
- При АД, превышающем гипертонический порог 140/90 мм рт.ст;
- Диабетикам с СД любого типа, пациентам с нарушениями толерантности к глюкозе надо проходить обследование ежегодно;
- При ожирении с обхватом женской талии 80 см и 94 см – мужской;
- Если выявлены симптомы нарушений липидного обмена;
- Каждые полгода – при ИБС, после инсульта и инфаркта, аневризме аорты, ишемии ног;
- Через месяц-полтора после начала лечебной диеты или терапии медикаментами для понижения ЛПНП – для контроля результатов.
Норма ЛПНП в крови
Разработаны два метода измерения уровня ЛПНП: непрямой и прямой. Для первого способа используют формулу: ЛПНП = общий ХС – ЛПВП – (ТГ/2,2). В этих расчетах учитывается, что ХС может быть в 3-х фракциях – с низкой, очень низкой и с высокой плотностью. Для получения результатов проводят 3 исследования: на общий ХС, ЛПВП и триглицерол. При таком подходе есть риск аналитической погрешности.
Достоверно определить концентрацию холестерина ЛПНП в крови у взрослого непросто, в общем случае принять считать, что в ЛПОНП холестерола примерно 45% от всего объема триглицеридов. Формула подходит для расчетов, когда содержание триглицерола не превышает 4,5 ммоль/л, и нет хиломикронов (хилезности крови).
Альтернативный метод предполагает прямое измерение ЛПНП в крови. Нормы этого показателя определяют международные стандарты, они являются едиными для любых лабораторий. В бланке анализов их можно найти в разделе «Референсные значения».
Как расшифровать свои результаты
Возраст, хронические заболевания, отягощенная наследственность и другие критерии риска корректируют параметры нормы ЛПНП. При выборе диеты или медикаментозного лечения задача врача – снижение ЛПНП до персональной нормы конкретного пациента!
Особенности индивидуальной нормы ЛПНП:
- До 2,5 ммоль/л – для больных с сердечной недостаточностью, диабетиков, гипертоников, принимающих медикаменты, понижающие давление, а также при наследственной предрасположенности (в семье были родственники с ССЗ – мужчины до 55 лет, женщины – до 65 лет).
- До 2,0 ммоль/л – для пациентов, у которых уже был инсульт, инфаркт, аневризма аорты, транзисторные ишемические атаки и другие тяжелые последствия атеросклероза.
Холестерин ЛПНП в крови у женщин может незначительно отличаться от мужской нормы в сторону увеличения. Для детей существуют свои группы риска. Расшифровкой таких результатов анализов занимается педиатр.
Как подготовиться к обследованию
Анализ проводят при относительно благополучном состоянии здоровья. Накануне не стоит назначать себе особую диету, принимать биологически активные добавки или лекарства.
Забор крови из вены производится натощак, через 12 часов после последнего приема пищи. Пациент должен быть в состоянии покоя: за неделю до обследования нельзя активно заниматься спортом, не рекомендованы и тяжелые физические нагрузки.
При обострении хронических недугов, после сердечного приступа, операций, травм, после хирургической диагностики (лапароскория, бронхосопия и т.п.) можно сдавать анализы не раньше, чем через полгода.
У беременных уровень ЛПНП понижен, поэтому проводить исследования имеет смысл не раньше, чем через полтора месяца после рождения ребенка.
Анализ на ЛПНП проводится параллельно с другими видами обследования:
- Биохимическим анализом крови, состоящим из печеночных и почечных проб.
- Общим анализом мочи
- Общим анализом крови.
- Липидограммой (общим ХЛ, триглицеролами, ЛПВП, ЛПОНП, аполипротеиномами А и В-100, хиломикронами,
- коэффициентом атерогенности).
- Общим белком, альбумином.
Что надо знать о ЛПНП
Часть липопротеидов этого типа при движении с кровотоком теряет возможность связываться со своими рецепторами. Размер частиц ЛПНП – всего 19-23 нм. Повышение уровня способствует их накоплению на внутренней стороне артерий.
Этот фактор изменяет строение сосудов: модифицированный липопротеин поглощается макрофагами, превращая его в «пенистую клетку». Этот момент и дает старт атеросклерозу.
Самая высокая атерогенность именно у этой группы липопротеидов: при маленьких габаритах они свободно проникают в клетки, быстро вступая в химические реакции. Факт определения ЛПНП – типичный для высокой концентрации триглицерола.
ЛПНП понижен – что это значит? На результаты могут влиять следующие факторы:
- Понижают показатели – тироксин щитовидной железы, эстрогены и прогестерон (женские гормоны), эссенциальные фосфолипиды, витамины С и В6, небольшие дозы спиртных напитков, дозированная систематическая физическая нагрузка, сбалансированный рацион.
- А если ЛПВП повышен, что это значит? Повышают концентрацию холестерина – в-блокаторы, эстрогены, петлевые диуретики, гормональные контрацептивы, злоупотребление алкоголем и табаком, переедание с употреблением жирных и калорийных блюд.
Причины изменения уровня ЛПНП
Предпосылками, способствующими понижению концентрации ЛПНП, могут быть врожденные патологии липидного обмена:
- Абеталипопротеинемия — расстройство обмена аполипопротеина, представляющего собой белок, связывающий ХС в липопротеиновые частицы.
- Патология Танжера — редкая патология, когда эфиры ХС накапливаются в макрофагах, представляющих собой иммунные клетки, созданные для борьбы с инородными телами. Симптомы – рост печени и селезенки, психические нарушения; содержание ЛПВП и ЛПНП в плазме практически нулевое, общий ХС понижен; триацилглицериды немного завышены.
- Наследственная гиперхиломикронемия — высокое содержание хиломикронов, параллельно высокие показатели триацилглицеридов, понижены ЛПВП и ЛПНП, опасность непроизвольного панкреатита.
Если ЛПНП понижен, причиной могут быть вторичные патологии:
- Гипертиреоз — гиперактивность щитовидной железы;
- Печеночные патологии — гепатит, цирроз, застойные ССЗ с избытком крови в печени;
- Воспаления и инфекционные болезни — пневмония, тонзиллит, синусит, паратонзиллярный абсцесс.
Если ЛПНП повышен, причинами должны быть врожденные гиперлипопротеинемии:
- Наследственная гиперхолестеролемия — расстройства жирового обмена, высокие ЛПНП в силу их повышенной выработки и снижения темпов устранения клетками из-за дисфункции рецептора.
- Генетическая гиперлипидемия и гипербеталипопротеинемия — параллельное накопление триацилглицерола и холестерина, ЛПВП в крови понижены; усиленная выработка B100 — белка, который связывает ХС в липопротеиновые частицы для транспортировки.
- Гиперхолестеролемия, обусловленная повышением общего холестерина в крови при сочетании генетических и приобретенных причин (вредные привычки, пищевое поведение, гиподинамия).
- Врожденная патология аполипопротеина, связанная с нарушением синтеза белка. Падают темпы вывода ЛПВП из ткани, растет его содержание в крови.
Причиной повышенного ЛПВП могут быть и вторичные гиперлипопротеинемии в виде:
- Гипотиреоза, характеризующегося пониженной функцией щитовидной железы, дисфункцией рецепторов клетки к ЛПНП.
- Болезни надпочечников, когда повышенная плотность кортизола провоцирует рост ХС и триацилглицеридов.
- Нефротический синдром в виде усиленной утраты белка, сопровождающийся активной выработкой его в печени.
- Почечная недостаточность — пиелонефрит, гломерулонефрит.
- Сахарный диабет — наиболее опасна декомпенсированная его форма, когда из-за дефицита инсулина обработка липопротеинов с большой долей жиров замедлена, а печень, тем не менее синтезирует его все больше.
- Анорексия на нервной почве.
- Перемежающая порфирия, характеризующаяся расстройством обменных процессов порфирина, представляющего собой пигмент эритроцитов.
Профилактика последствий дисбаланса ЛПВП
Как лечить повышенный уровень ЛПВП?
Основа стабилизации показателей ЛПНП – перестройка образа жизни:
- Изменение пищевого поведения в сторону низкокалорийного питания с минимальным количеством жиров.
- Контроль веса, меры по его нормализации.
- Систематические аэробные тренировки.
Соблюдение правильного питания (поступление калорий из жирных продуктов – не более 7%) и активный образ жизни позволяют снизить уровень ЛПНП на 10%.
Как нормализовать ЛПНП, если в течение двух месяцев соблюдения этих условий показатели ЛПНП не достигли желаемого уровня? В таких случаях назначают лекарства – ловастатин, аторвастатин, симвастатин и другие статины, которые надо принимать постоянно под контролем врача.
Как снизить вероятность агрессивного воздействия «плохого» холестерина, смотрите на видео
« Очень плохой» холестерин
В числе одного из 5-ти главных переносчиков холестерола – липопротеины очень низкой плотности (ЛПОНП), обладающие максимальными атероненными возможностями. Синтезируются они в печени, размер белково-жировой субстанции – от 30 до 80 нм.
Так как в составе крови до 90% воды, жирам для транспортировки нужна «упаковка» – белок. Количество белка и жира в липопротеидах и указывает на их плотность.
Чем больше липопротеины, тем выше их жирность, а, значит, и опасность для сосудов. По этой причине ЛПОНП – самые «плохие» из всех аналогов. Они провоцируют тяжелые последствия атеросклероза (инфаркт, ИБС, инсульт).
В составе ЛПОНП:
- 10% белков;
- 54% триглицеридов;
- 7% свободного холестерола;
- 13% этерифицированного ХС.
Главное их назначение – транспортировка триглицерида и ХС, вырабатываемых в печени, в жир и мышцы. Доставляя жир, ЛПОНП создают в крови мощное депо энергии, так как их переработка дает больше всего калорий.
Соприкасаясь с ЛПВП, они отдают триглицериды и фосфолипиды и забирают эфиры ХС. Так ЛПОНП трансформируется в тип липопротеинов с промежуточной плотностью, высокий показатель которых угрожает атеросклерозом, ССЗ, мозговыми катастрофами.
Измеряют их концентрацию в крови по тем же формулам, норма для ЛПОНП – до 0,77 ммоль/л. Причины отклонений от нормы аналогичны предпосылкам колебаний ЛПНП и триглицеридов.
Как нейтрализовать «плохой» холестерин – советы доктора биологических наук Галины Гроссман на этом ролике
Плохой и хороший холестерин, друг и враг – как разобраться?
Ох уж этот злосчастный холестерин. Уже писано-переписано про него. И автор этих строк не удержался – туда же. Мало того, что он чуть ли не главный враг человечеству – речь идет о холестерине, так он же лишает нас почти всех земных удовольствий.
Хрустящая курочка на гриле, шашлык, красная икорка под коньячок, пикантная салями, «сахарный» хрящик в холодце, креветки с холодным пивом – это все выбросить и забыть!
Но не будем столь категоричными. Во всем должна быть мера и, что главное, – это гармония и баланс. К этой мысли на протяжении всей статьи будем возвращаться неоднократно.
Как нет худа без добра, как не может «жить» ночь без своего спутника – дня, аккумуляторный «плюс», не заведет машину без «минуса», так и тут — есть плохой и хороший холестерин.
Давайте разбираться по порядку.
Что такое холестерин?
 Рассказывая простому человеку о холестероле, трудно удержаться от применения малопонятных терминов и слов: кортикостероидные и половые гормоны, желчные кислоты, витамин D.
Рассказывая простому человеку о холестероле, трудно удержаться от применения малопонятных терминов и слов: кортикостероидные и половые гормоны, желчные кислоты, витамин D.
Объясняя на «пальцах», нужно отметить базовое назначение холестерола – это уникальный строительный материал биологического происхождения. Его норма предвещает яркую, насыщенную положительными эмоциями жизнь.
Для чего он вообще нужен или можно ли без него обойтись?
Сразу ответ – обойтись никак:
- Он необходим для восстановления клеточной мембраны. Последняя отделяет содержимое клетки от внешней среды и оберегает ее целостность.
- Говоря о гормонах, для понимания стоит отметить: тестостерон – это мужской гормон, эстроген – женский. Главное их назначение – это половые функции. И здесь присутствие холестерина крайне важно.
- Он принимает непосредственное участие в таком важном и сложном процессе, как обмен веществ (метаболизм).
- Холестерин зарекомендовал себя активным «тружеником» в процессе производства желчной кислоты. Именно она является главным компонентом при расщеплении жиров.
- В процессе очищения организма от вредных шлаков и токсичных веществ роль холестерола трудно переоценить. Именно он вовремя «поставляет» в кровь антиоксиданты.
Генерация (выработка) вещества происходит в печени – это около 80%. Другая его часть поступает с пищей.
Печень играет важную роль как в процессе выработки холестерина, так и в регуляции его количества.
Если «перегрузить» печень, т. е. регулярно и безмерно потреблять продукты, озвученные вначале статьи, то наступает ее дисфункция.
Произойдет ее полная разбалансировка и «впрыскивание» в кровь огромного количества холестерина, с которым организм справиться не в состоянии.
Излишки выводиться самостоятельно не могут. Они оседают на стенках сосудов, словно жировые отложения на сливной трубе кухонной раковины, куда нерадивая хозяйка выливает все без разбора.
Справедливости ради нужно отметить, что сам по себе холестерол не мигрирует в крови, «транспортным» средством для него служит белок. В соединении с ним он осуществляет свое перемещение по сосудам.
Именно это биологическое соединение и называется – липопротеинлипаза. От ее активности во многом зависит путь — куда дальше «пойдет» жир. Эта сложная органическая «формула» имеет другое название – липопротеиды. По количеству в них белка происходит градация их полезности.
Постепенно мы перешли к свойствам, которые характеризуют это вещество.
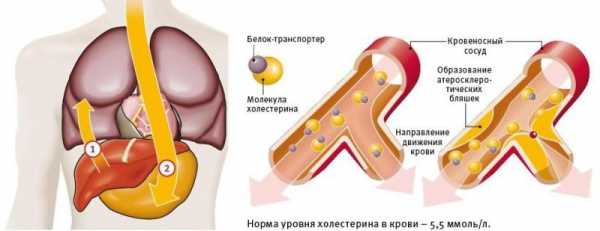
Холестерин и белок-транспортер
Какой хороший, а какой – плохой?
Не вдаваясь в сложные биологические процессы, происходящие в человеческом организме, и влияние на них холестерина, в самом простом виде стоит отметить следующее:
- Хороший – в нем присутствуют липопротеиды высокой плотности (ЛПВП).
- Плохой, соответственно – это липопротеиды низкой плотности (ЛПНП).
Свое название они получили неслучайно. Причиной всему их положительное и вредное воздействие на внутренние органы человека.
Это запомнить нетрудно:
- Если в крови липопротеины низкой плотности повышены (плохой), то это способствует образованию склеротических бляшек в кровеносных сосудах и, как следствие, возникновения заболевания сердечно-сосудистой системы.
- Холестерин с «положительной» характеристикой, наоборот – всячески разрушает эти жировые барьеры, расчищая путь крови. Это происходит путем изъятия плохого «собрата» из бляшек и переноса его в печень, где происходит его дальнейшее расщепление.
Как вы поняли, эти два «антипода» живут в каждодневном жутком антагонизме.
Нормальные значения липидограммы
Липидограмма необходима для изучения процессов жирового обмена, объективной оценки функционирования внутренних органов, предупреждения заболевания сосудистой системы, сердца, печени, желчного пузыря.
Это такой биохимический анализ крови.
Заболевания, при которых проведение липидограммы проводится безотлагательно:
- инфаркт миокарда;
- сахарная болезнь 1 и 2 типа;
- желтуха внепеченочного типа;
- панкреатит;
- подагра;
- сепсис;
- алкогольная интоксикация;
- гипотиреоз;
- ожоговая болезнь;
- стенокардия и др.
О чем говорит липидограмма здорового человека и что она характеризует?
Если показатели референсного значения здорового человека находятся в пределах минимальных и максимально допустимых, то есть в норме, то это говорит о сбалансированности всех фракций.
Примечание. Референсное значение – это усредненный медицинский показатель, полученный в результате массового обследования здоровых пациентов.
Таблица нормальной липидограммы (здорового человека), ммоль/л:
| Общий холестерин | 3,22–5,66 | 3,22–5,66 |
| Липопротеиды низкой плотности (ЛПНП) | 2,22–4,82 | 1,97–4,54 |
| Липопротеиды высокой плотности (ЛПВП) | 0,71–1,76 | 0,84–2,27 |
| Липопротеиды очень низкой плотности (ЛПОНП) | 0,26–1,07 | 0,26–1,07 |
| Триглицериды (нейтральные жиры) | 0,39–1,76 | 0,39–1,76 |
| Коэффициент атерогенности | 2,2–3,5 | 2,2–3,5 |
Важно знать. Коэффициент атерогенности – это своего рода показатель прогноза. Он позволяет, в определенной степени, сделать обобщающий вывод о перспективах развития атеросклероза.
Из таблицы видно, что некоторые значения анализа крови разнятся у мужчин и женщин – это необходимо знать и учитывать при субъективной оценке своего здоровья.
Соотношение липидных фракций и коэффициент атерогенности
Как было сказано выше, коэффициент атерогенности – это, в некоторой степени, обобщающий итог проведенной липидограммы. Он вычисляется путем простых математических действий, взяв за основу цифровые значения холестерола различной плотности – высокой (ЛПВП) и низкой (ЛПОНП и ЛПНП), являя собой соотношение между этими величинами.
КА (коэффициент атерогенности) = (Общий холестерин – ЛПВП) / ЛПВП
Вывод:
- если в итоге вычисления получился результат меньше 3, то это говорит о значительном содержания в крови «хорошего» холестерина и минимальных перспективах развития атеросклероза;
- если выявилось значение данного коэффициента от 3 до 4, с большой долей уверенности можно говорить о наличии предпосылок к развитию болезни сердца и атеросклероза;
- если же значение выше 5, то это уже сигнал, призывающий немедленно бить во все колокола – болезнь в самом разгаре.
Внимание! Имеет право на существование мнение, что коэффициент атерогенности – это простое соотношение между хорошим и плохим холестерином. Что, в принципе, тоже правильно.
После проведения липидограммы, доктор приступает к ее расшифровке. На первом этапе он изучает и оценивает объективные цифровые общие значения, а также ЛПОНП, ЛПНП и нейтральных жиров (ТГ).
Как ранее было отмечено, риск возникновения атеросклероза тем выше, чем выше превышение этих показателей от нормы.
Выводы о патологических отклонениях можно сделать по коэффициенту атерогенности и запредельно низком содержании липопротеинов высокой плотности.
Патологические факторы, влияющие на высокий индекс атерогенности:
- цирроз печени и гепатиты;
- заболевание мочевыводящих органов;
- сбои в работе щитовидной железы, связанной с ее заболеванием;
- панкреатит и сахарный недуг – как сопутствующие обстоятельства болезни поджелудочной железы;
- чрезмерное употребление в пищу продуктов, приготовленных при помощи жарки и с использования жира, маргарина, сливочного масла (жареная рыба, мясо), выпечки, колбас, особенно копченых сала и мяса;
- превышение предельно допустимого веса и наследственность;
- злоупотребление курением табака и алкогольных напитков, в том числе и пива.
О чем вам расскажет повышенный уровень ЛПНП?
Это тревожный сигнал о том, что у вас, возможно:
- процессы характерные для атеросклероза;
- стенокардия;
- гиперлипидемия;
- разбалансировка гормональной составляющей щитовидной железы;
- воспаление гипофиза;
- серьезные проблемы с печенью и почками;
- предынфарктное состояние;
- нарушение обмена веществ (метаболизма);
- тяжелое алкогольное отравление.
Причины, оказывающие влияние на снижение нормальных значений ЛПВП:
- Прием лекарственных препаратов. Люди, страдающие хроническими заболеваниями, вынуждены принимать средства, укрепляющие здоровье, но значительно ухудшающие липидный обмен. К ним относятся: анаболические стероиды и мочегонные препараты.
- Хронические недуги. Такие заболевания, как различная онкология, глубокое поражение печени (цирроз и гепатит).
- Малоподвижная и «сидячая жизнь». Длительное времяпрепровождение у телевизора и компьютера гарантирует со 100% вероятностью запредельное повышение в крови содержания общего холестерина и липопротеинов.
- Неправильный и опасный для здоровья образ жизни, отягощенный вредными привычками: ожирение, курение, алкоголь, наркотики.
Симптомы, субъективно подтверждающие уменьшение в крови концентрации «хорошего» холестерола:
- Неритмичное сердцебиение (аритмия). В этом случае человек реально физически слышит неритмичную работу, стук своего сердца.
- Одышка. После стресса или чрезмерной нагрузки у больного проявляется «рыбий эффект» – нехватка воздуха или частое глубокое, тяжелое дыхание.
- Болезненное отекание пальцев рук и ног.
- Появление на коже ксантом – это розово-желтые липидные отложения.
Все вышеперечисленные симптомы, связаны с серьезным нарушением кровоснабжения, из-за образованных в сосудах атеросклеротических бляшек.
Видеоматериал о холестероле и его функциях:
Как повысить уровень хорошего холестерина и снизить – плохого?
Вне всякого сомнения, снижать один вид за счет другого и наоборот нельзя.
Каждый из них должен быть в рамках своего оптимального показателя.
Думаем, что особого секрета не раскроем и сенсационную новость не сообщим, если скажем, что нужный уровень хорошего холестерина (ЛПВП) можно поддерживать, употребляя ежедневно «зеленую» траву: капусту, брокколи, сельдерей, салат листовой, кинзу, базилик. В их составе много антиоксидантов, которые благотворно способствуют поддержанию в организме нормального уровня ЛВП.
В борьбе с плохим возьмите себе в союзники морковь, орехи, чеснок и лук.
 Морковь – враг №1 для ЛПНП, причем она может быть в любом «технологическом» состоянии: вареная, сырая, сок, пюре, целая или натертая. Важным ее компонентом, является пектин. Именно пектин связывает яды и токсины, выводя их из организма.
Морковь – враг №1 для ЛПНП, причем она может быть в любом «технологическом» состоянии: вареная, сырая, сок, пюре, целая или натертая. Важным ее компонентом, является пектин. Именно пектин связывает яды и токсины, выводя их из организма.
Возьмите за правило, съедать в сутки две морковки. Через месяц сдайте кровь на анализ – результат вас шокирует и заставит высоко подпрыгивать от радости.
Говоря о полезных свойствах орехов, стоит подчеркнуть наличие в них ненасыщенных жирных кислот, способных расщеплять жиры. Теми же свойствами и качествами обладает растительное масло – особенно оливковое.
Два-три зубчика чеснока или четвертинка лука за обедом – это именно та норма, которая позволит одержать победу над плохим холестеролом. Не совсем приятный запах для окружающих? Для вас, что важнее запах или здоровье? Ответ очевиден – конечно же, важнее каждодневный жизненный позитив.
Кстати, о луке – он поднимает уровень ЛВП практически на 30%.

Чуть меньше – на 20%, повышают уровень хорошего холестерола бобовые культуры: соя, горох, фасоль, чечевица. Норма потребления – стакан вареных бобов или фасоли. Вкусно, а за полезность и говорить не стоит – и так все ясно.
Немного о «рыбьем» парадоксе. Оказывается, жирная рыба тоже весьма и весьма полезна: семга, лосось, кета, форель, горбуша, треска.
Полезные свойства жирной рыбы заключены в наличии полиненасыщенной жирной кислоты Омега-3. Она является компонентом рыбьего жира. Рыбий жир и антиоксидант – это почти слова-синонимы. Конечно, эта рыба ощутимо бьет по кошельку. Но лучше уж лишний раз не ходить в кафе, а деньги потратить на укрепление своего здоровья.
Овсяная каша, пшеничные и ржаные отруби, выпечка, приготовленная из муки грубого помола этих злаков – незаменимый продукт в борьбе плохим холестеролом.
О пользе фруктов, вероятнее всего, говорить излишне. Но здесь не стоит забывать о гликемическом индексе.
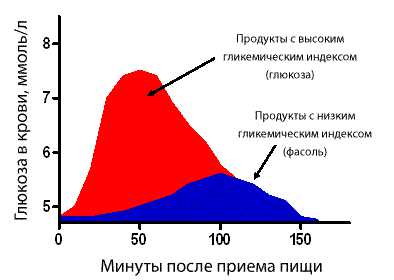 Стоит напомнить, что это такое. Как всегда, поясняем на пальцах – это цифровой показатель, характеризующий влияние употребленного продукта, в данном случае фруктов, на концентрацию глюкозы (сахара) в крови человека.
Стоит напомнить, что это такое. Как всегда, поясняем на пальцах – это цифровой показатель, характеризующий влияние употребленного продукта, в данном случае фруктов, на концентрацию глюкозы (сахара) в крови человека.
То есть, как быстро и насколько поднимется уровень сахара в крови после съеденного фрукта.
В контексте темы нашей статьи, более всего полезны цитрусовые: апельсины, мандарины, грейпфруты, лимоны.
Но не стоит забывать о наших любимых и родных яблочках. Самые ценные из них – зеленые по цвету.
Кроме вышеперечисленных продуктов, в борьбе за понижение уровня холестерола, несомненно, полезными являются:
- Чай. Содержащийся в нем танин очень эффективно снижает уровень плохих ЛПНП в крови.
- Морепродукты, водоросль спирулина, ячмень, рисовые отруби, активированный уголь – это все ваши помощники в работе по очистке организма.
Но не стоит воспринимать их как панацею, как абсолютный рецепт на все случаи жизни.
Все должно быть в комплексе, в меру и в гармонии с вашим организмом.
Вывод. Еще раз напоминая о балансе и гармонии, стоит подчеркнуть красной линией: как избыток плохого, так и нехватка хорошего холестерина одинаково вредны для организма. Если показатель последнего понижен, то это вызывают у человека как гнетущее и депрессивное состояние, так и быстрейшее разрушение защитной оболочки клеток. Для женщин это явление чревато серьезным гормональным нарушением и разбалансировкой всего организма.
Кроме того, необходимо сказать, что данная статья носит исключительно обзорный характер и не претендует на медицинские рекомендации.
Сам алгоритм лечения может назначить только квалифицированный врач на основании глубокого и всестороннего обследования больного.
Рекомендуем другие статьи по теме
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе