Гормон андростендион повышен у женщин симптомы и лечение
Любой гормональный сбой представляет собой провоцирующий фактор для развития множества серьезных заболеваний и симптомов.
Андростендион – гормон группы андрогенов, который выполняет важные эндокринные функции в организме женщины.
Его повышение в сыворотке крови нельзя оставлять без внимания, так как это приводит к гинекологическим и другим аутоиммунным патологиям.
Каковы причины и последствия того, что гормон андростендион повышен у женщин, как это выявляется и каким будет лечение?
За что отвечает
Андростендион – это андрогенный гормон, который обеспечивает полноценную выработку тестостерона и эстрогена.
Традиционно считается, что андрогены – это мужские гормоны, но ошибочно полагать, что у женщин они не имеются.
На самом деле их концентрация в женском организме гораздо меньше, чем у мужчин, но они также необходимы для полноценной работы репродуктивной системы.
Образование андростендиона – необходимый этап синтеза таких важных гормонов, как тестостерон и эстроген.
Эстрогенами называют определенную группу гормонов, которые формируют женскую репродуктивную систему. Тестостерон, наоборот, свойственен мужскому полу.
С биологической точки зрения андростендион просто предшествует их конечному образованию. Соответственно, здесь имеется прямая связь, так как неправильная выработка гормонов буквально нарушает полноценное функционирование всей сексуальной и репродуктивной системы.
У женщин это может вызвать различные серьезные заболевания вплоть до онкологии.
Первоначальная секреция происходит в надпочечниках и яичниках. Работа этих органов косвенно зависит от андростендиона, стимулирующего их активность.
Его уровень постоянно варьируется в зависимости от возраста, времени суток, менструального цикла, но значительное повышение гормона (гиперандрогения) в сыворотке крови всегда требует врачебного вмешательства.
Как правило, все это предшествует ярко выраженной симптоматике, которая и заставляет пациенток обратиться за помощью.
Уровень андростендиона проверяют путем лабораторного анализа венозной крови с помощью метода иммуноанализа (ИФА). Данное исследование предполагает предварительную подготовку, которая заключается в следующих мероприятиях:
- Сдача биоматериала осуществляется в первые 3 дня менструального цикла.
- Усиленные физические тренировки и нагрузки должны быть исключены за неделю до взятия крови.
- От алкоголя и курения следует воздержаться за 3 дня до исследования.
- Перед анализом нельзя употреблять пищу на протяжении 8-11 часов.
Это несложные правила, которые должны быть соблюдены для достоверности результатов.
В настоящее время не существует другой альтернативы исследования, потому что современный анализ достаточно точно выявляет и подсчитывает уровень андростендиона.
Кровь можно сдать как в государственной поликлинике бесплатно, так и в частной лаборатории за деньги. Полученные результаты очень важны для дальнейших диагностических мероприятий.
Причины увеличения показателей
Показатели андростендиона меняются согласно возрастным критериям, полу, дню менструального цикла. Очень сложно утвердить единую норму этого показателя, потому что нужно учитывать малейшие нюансы.
При расшифровке результатов крови необходимо смотреть на референсные значения лаборатории, которые являются основополагающими в диагностике.
У детей, начиная с 7-летнего возраста, стремительно повышается концентрация андростендиона, а у людей в возрасте 30 лет и старше резко снижается.
По физиологическим причинам его высокий уровень выявляется в середине менструального цикла, а потом его значения идут на спад. Нарушение правил подготовки к анализу приводит к искажающему результату в виде увеличения андростендиона.
В лабораториях чаще всего рассматривают показатели в диапазоне от 3 до 10 нмоль/л или от 0,3-3,4 нг/мл. Все зависит от единицы измерения и методики исследования.
Увеличение цифр андростендиона – серьёзный признак патологии, поэтому требуется обследование.
Чаще всего его повышение может произойти в результате следующих заболеваний и состояний:
- поликистоз яичников;
- андрогенпродуцирующие (АКТГ) опухоли органов малого таза, надпочечников;
- синдром Иценко-Кушинга (гиперкотицизм);
- гипертекоз яичников (патологическое двустороннее увеличение);
- гиперплазия коры надпочечников (врожденное заболевание);
- нарушение функции щитовидной железы;
- остеопороз.
Врачу нужно выяснить причины гиперандрогении, так как вызвать такую патологию могут множество заболеваний.
Жалобы пациентки и дополнительные анализы способны прояснить клиническую картину. Правильная диагностика – это первая стадия лечения.
Высокий уровень во время беременности и после родов
В период беременности у женщины повышаются практически все гормоны, потому что плод начинает стремительно развиваться. Это нормальное состояние, не требующее корректировки.
Не является исключением и андростендион, который немного повышается, начиная с 1 недели беременности.
Сильное повышение гормона чревато выкидышем и различными патологиями плода. Это особенно опасно в первый триместр беременности, а в остальных случаях паниковать не нужно.
После родов, как правило, исчезает гиперандрогения и все приходит в норму. При повышенных значениях гормона практически невозможно зачать ребенка поэтому беременность при изначальной гиперандрогении маловероятна.
Многие доктора не видят смысла заниматься тщательным эндокринным мониторингом во время беременности, что является справедливым, так как гормональный дисбаланс проявляется на физиологическом уровне.
Целесообразно заниматься диагностикой уже после беременности. Однако, некоторые врачи начинают выписывать специальные гормональные таблетки (Дексаметазон), чтобы понизить гормон.
Такие леченые мероприятия проводятся только в случае острой необходимости, когда плоду угрожает опасность из-за сильного повышения андростендиона.
Во время беременности строго не рекомендуется принимать гормональные средства, потому что такие препараты имеют серьезные побочные эффекты, а развитие плода уже находится в зоне риска.
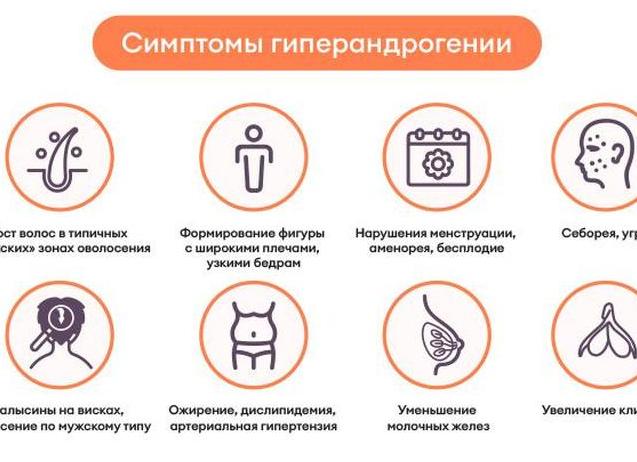
Симптомы и признаки
Обычно женщина наблюдает у тебя яркую симптоматику, которая предшествует обращению к врачу. Андростендион по своему действию намного слабее тестостерона, но его высокая концентрация способна вызвать внешние изменения у женщины по типу маскулинизации.
Гиперандрогения включает в себя множество симптомов, которые могут по-разному проявляться, так как все зависит от общего гормонального фона и организма.
Симптоматика гиперандрогении обычно включает в себя следующие проявления:
- нарушение менструального цикла (прекращение, задержка);
- кровотечения в середине цикла;
- вирилизация (изменение тембра голоса, чрезмерная волосяная растительность на теле и лице);
- угревая сыпь на лице, не поддающаяся лечению (акне);
- облысение затылочной части головы (алопеция);
- жировые отложения в животе;
- увеличение веса, происходящее за счет роста мышц и жира;
- раннее развитие половых органов;
- выкидыш;
- бесплодие.
Все эти состояния требуют врачебного наблюдения и помощи. Нельзя медлить и дожидаться новых симптомов, так как гормональный фон нужно корректировать.
При незначительной гиперандрогении симптоматика может отсутствовать или проявляться совсем незначительно, но чаще всего это следствие физиологических причин (фаза менструального цикла, приём лекарств, первый триместр беременности), а при серьезной патологии всегда заметны клинические признаки.
Опасно ли подобное состояние
Длительно протекающая гиперандрогения провоцирует развитие различных заболеваний и осложнений. В данном случае нельзя надеяться, что гормональный фон восстановится самостоятельно без врачебной помощи.
У женщины постепенно начинается вирилизация, то есть маскулинизация и обретение мужских черт. Голос становится более низким и грубоватым, а волосы начинают расти по всему телу, тип фигуры становится мужским.
Такое состояние может усугубляться без должного лечения. В совокупности у женщины всегда наблюдаются гинекологические заболевания и симптомы (отсутствие менструации, поликистоз или гиперплазия яичников).
Однако, страшные последствия этими осложнениями не ограничиваются. Можно сказать, что опасность гиперандрогении заключается в следующих возможных патологиях:
- аутоиммунное заболевание Иценко-Кушинга, которое очень плохо поддается лечению;
- сильное ожирение;
- опухоли яичников, продуцирующие гормон АКТГ;
- злокачественные новообразования органов малого таза;
- сахарный диабет 2 типа;
- остеопороз;
- мышечная дистрофия;
- облысение.
Самое опасное последствие – онкология, так как опухоли, продуцирующие гормон АКТГ, в 30% случаев перерождаются в злокачественные новообразования поэтому нужно своевременно начинать корректирующую гормонотерапию.
Гиперандрогения надпочечной природы, как правило, проявляется с рождения. У женщины рано проявляются мужские половые признаки и тип фигуры. Это тоже требует лечения, так как возможны аналогичные последствия.
К какому врачу нужно обратиться, в чем заключается диагностика
Гормональные отклонения требуют острожного и индивидуального подхода. Традиционно подобными проблемами занимаются следующие специалисты:
- эндокринолог;
- гинеколог-эндокринолог;
- гинеколог.
Пациентка может обратиться к любому из них, так как все они обладают достаточной компетенцией в подобных вопросах.
Гинеколог-эндокринолог имеет узкую специализацию в лечении гормональных патологий репродуктивной системы женщин, но такой доктор есть далеко не во всех клиниках.
Эндокринолог занимается общими эндокринными патологиями у обоих полов, но чаще всего гиперандрогенией занимается гинеколог.
К таким специалистам можно обратиться бесплатно как в государственных поликлиниках, так и в частных медицинских центрах за деньги.
Врач, посмотрев на результаты анализов, назначит дополнительное обследование и диагностику, чтобы точно понять, что происходит с организмом пациентки и насколько серьезна патология.
Это потребует времени и терпения, потому что нужно назначить эффективное и грамотное лечение. Чаще всего врач назначает следующие диагностические процедуры:
- анализ крови на другие гормоны (прогестерон, тестостерон, эстрадиол, пролактин, кортизол, лютеинизирующий гормон, ФСГ, ДЭА, ТТГ, АКТГ, альдостерон);
- УЗИ-исследование органов малого таза, щитовидной железы и почек;
- кольпоскопия;
- КТ-диагностика с контрастом органов малого таза;
- МРТ и рентгенография почек и надпочечников.
На основе полученных результатов врач назначает развернутое лечение. Необходимо сделать полный гормональный скрининг, что позволит определить общее состояние пациентки.
УЗИ, КТ и МРТ-исследование являются дополнительными методами обследования, которые необходимы, чтобы исключить опухоли, новообразования, а также рассчитать размеры надпочечников и яичников (гиперплазия).
Особенности лечения
Гиперандрогения успешно поддается лечению, но начинать терапию нужно на первоначальном этапе патологии или с самого раннего возраста, если заболевание имеет врожденный характер (надпочечная гиперплазия).
В качестве коррекции уровня андростендиона используется гормональная терапия, которая подбирается строго индивидуально после проведенного обследования.
В настоящее время используются следующие категории препаратов для восстановления данного эндокринного дисбаланса:
- оральные контрацептивы;
- глюкокортикостероиды;
- эстрогенные лекарства;
- антиандрогенные препараты;
- диетотерапия;
- косметологические процедуры (удаление волос различными методиками);
- коагуляция (прижигание) яичников;
- хирургическое вмешательство при наличии опухолей.
Оральные контрацептивы доказали свою эффективность при лечении гиперандрогении, так они содержат комбинацию женских гормонов (эстроген и прогестин).
Например, врачи часто назначают препарат Диане-35. Лекарство обладает антиандрогенным свойством, то есть используется чаще всего для устранения роста волос на теле и лице (гирсутизм).
В качестве альтернативы врачи выписывают и другие контрацептивы: Марвелон, Овидон, Фемоден и т.д. Их необходимо принимать длительно (около 1 года), чтобы достигнуть терапевтических результатов, но такие препараты имеют серьезные побочные эффекты.
Женщины с сердечно-сосудистой патологией и диабетом 2 типа не могут их принимать поэтому врачами назначаются глюкокортикостероиды, которые также используются в тяжелых случаях заболевания.
Популярными глюкокортикостероидами в таких случаях являются таблетки Дексаметазон, Мегадексан, Метипред, Преднизолон, которых выписывают в минимальной дозировке.
Из эстрогенных лекарств успешно себя зарекомендовал Кломифен, который восстанавливает менструальный цикл и используется при лечении бесплодия.
Цитопротерон – популярное антиадрогенное средство, которое подавляет действие андростендиона, устраняя симптоматику маскулинизации.
Можно сказать, что врач при назначении лечения используют комбинированную терапию, сочетая разные препараты. Он самостоятельно определяет дозировку и продолжительность приёма.
Хирургическое вмешательство используется только при наличии опухолей яичников и надпочечников.
Вы знаете, каковы причины и симптомы того, что
повышен гормон пролактин у женщин
? Ответ на вопрос ищите в данной публикации.
Каковы симптомы нехватки гормонов щитовидной железы у женщин? Об этом расскажет наша статья.
По каким причинам гормон кортизол может быть повышен у женщин? Узнайте здесь.
Диета при гиперандрогении
Диетотерапия играет важную роль при основном лечении, так как осложнением гиперандрогении является ожирение или резкий набор веса. Доктора советуют придерживаться низкокалорийной диеты.
Следует отказаться от простых углеводов (выпечка, сахар, сладости), а также от жирной пищи.
В рационе должны преобладать низкокалорийные белковые продукты (каша, яйца, обезжиренное молоко, творог, куриная грудка, сёмга, тунец, чечевица).
Необходимо ограничить потребление соли и пряных изделий. Алкоголь и курение не способствуют выздоровлению поэтому от вредных привычек стоит избавиться.
При такой патологии женщина должна ежедневно употреблять не больше 85 грамм жиров и 100 грамм углеводов.
Растительной пище всегда должно отдаваться предпочтение, так как в ее составе содержится фолиевая кислота и витамины, необходимые для нормальной работы пищеварительной системы и всего организма.
Для скорого выздоровления питаться нужно 4-5 раз в сутки средними порциями. Ни в коем случае нельзя усиленно голодать, так как это только прибавит проблем эндокринной системе поэтому лучше всего обратиться за помощью к диетологу, который индивидуально подберет схему рациона.
Что нельзя делать
При выявлении гормонального сбоя необходимо сразу же обратиться к врачу. В таких ситуациях недопустимо любое самолечение, а также самостоятельный приём гормональных препаратов, так как возможны серьезные побочные эффекты и ухудшение ситуации.
Необходима тщательная диагностика, чтобы назначить правильную схему лечения.
Эндокринологи строго не рекомендуют при гиперандрогении осуществлять следующие действия:
- Употреблять алкоголь, а особенно во время приёма гормональных препаратов.
- Придерживаться изнурительных голодовок и диет, так как питание должно быть просто низкокалорийным и сбалансированным.
- Самостоятельно без назначения врача принимать глюкокортикостероиды и другие гормональные медикаменты.
- Не обращаться к врачу и сознательно запускать эндокринную патологию.
- Употреблять анаболические средства, которые содержат мужские гормоны.
Пациентка должна придерживаться данных правил, чтобы не усугублять патологический процесс и ускорить своё выздоровление.
Народные средства, различные травы не являются помощниками в этой ситуации, как и БАДы, так как их терапевтическое действие никак не влияет на секрецию гормонов.
В любом случае необходимо обследование врача, который подробно расскажет, как правильно нормализовать свой образ жизни.
Подводя итоги, можно сказать, что длительное повышение значений андростендиона постепенно разрушает всю репродуктивную систему женщины.
Выработка основных гормонов нарушается и происходят непредвиденные последствия. Такое состояние требует немедленного врачебного вмешательства.
В настоящее время медицина располагает всеми средствами лечения и методами диагностики гиперандрогении, но необходимо заранее запастись терпением, так как медикаменты нужно принимать без перерыва длительное время.
Для женщины большое значение имеет нормальный уровень гормонов. При любых гормональных нарушениях создаются благоприятные условия для развития разных заболеваний. Одним из гормонов, который необходим организму, является андростендион. Это половой гормон, который у мужчин продуцируется надпочечниками и яичками, а у женщин – яичниками.
Андростендион называют предшественником эстрона и тестостерона. В женском организме концентрация этого гормона намного ниже, чем в мужском. Женщинам он необходим для поддержания нормального функционирования репродуктивной системы. Высокий уровень андростендиона – сигнал нарушений в организме, поэтому его нельзя оставлять без внимания, важно выяснить причину и начать лечение.
- Функции и норма гормона
- Анализ на андростендион
- Причины гиперандрогении
- Высокий гормон при беременности
- Клиническая картина
- Возможные последствия
- Как понизить показатели: рекомендации
- Коррекция образа жизни
Функции и норма гормона
Синтез андростендиона начинается приблизительно с 7-летнего возраста. До 30 лет его уровень постепенно повышается, после чего идет на спад. Также колебания уровня гормона наблюдаются в течения дня. Максимальные показатели фиксируются по утрам. У женщин на количество гормона в организме влияет менструальный цикл. Своего пика он достигает к середине цикла. Беременность также приводит к увеличению уровня вещества в крови.
Андростендион предшествует конечному образованию эстрогена и тестостерона. При неправильной выработке гормона нарушается функциональность всей репродуктивной системы женщины. Это может повлечь за собой серьезные патологические изменения, включая онкологию. Для выявления отклонений уровня гормона нужно провести лабораторное исследование. Обычно определяют концентрацию андростендион глюкуронида – активной формы андростендиона.
Норма андростендиона у женщин:
- первая неделя жизни – 0,2-2,9 нг/мл;
- девочки до года – 0,06-0,68 нг/мл;
- до 10 лет – 0,08-0,5 нг/мл;
- до 17 лет – 0,75-2,05 нг/мл;
- женщины старше 17 лет – 0,85-2,75 нг/мл;
- после 50 лет – 0,1-6 нг/мл.
Узнайте о норме паратгормона у женщин и мужчин, о причинах отклонения и методах коррекции показателей.
О симптомах диабетической стопы и о методах лечения опасного осложнения сахарного диабета прочтите по этому адресу.
Анализ на андростендион
Для исследования берут венозную кровь. Анализ проводят методом метода иммунологического анализа (ИФА).
Перед забором крови женщине нужно пройти определенную подготовку:
- отменить прием противозачаточных таблеток за 2 недели до анализа;
- сдавать кровь в первые 3 дня цикла, если нет других рекомендаций врача;
- снизить физические нагрузки за неделю до теста, за 2 дня вовсе их исключить;
- не заниматься сексом за сутки до анализа;
- за 3 дня до сдачи крови исключить курение, алкоголь, жирную, жареную, копченую пищу, кондитерские изделия;
- последний прием пищи должен быть не позже 10-12 часов до анализа, нельзя пить воду и газированные напитки;
- избегать стрессовых ситуаций.
Причины гиперандрогении
Если подготовка к анализу была правильной, то при отсутствии отклонений уровень андростендиона должен быть в норме. Поскольку единой нормы не существует и показатели могут колебаться на фоне влияния физиологических факторов, нужно учитывать все малейшие нюансы.
Повышение андростендиона может указывать на наличие серьезных заболеваний в организме женщины:
- поликистоз яичников;
- опухолевые образования надпочечников, органов малого таза;
- гиперкортицизм;
- гипертекоз;
- дисфункция щитовидной железы;
- остеопороз.
Высокий гормон при беременности
Для беременных женщин характерно повышение гормонального уровня. Это физиологический процесс, который в большинстве случаев не нуждается в коррекции. Но чрезмерно высокий уровень андростендиона в 1 триместре может быть опасным для протекания беременности, чреват выкидышем и другими нарушениями в развитии плода. После родов уровень гормона должен прийти в норму.
Клиническая картина
Первое, что должно насторожить женщину при гиперандрогении – нарушение овуляторного цикла. Могут быть задержки менструаций, а также их полное отсутствие. Высокий уровень андростендиона проявляется у женщины яркой симптоматикой, что может отражаться и на внешних изменениях. Выраженность симптомов зависит от общего состояния гормональной системы, индивидуальных особенностей организма.
Симптомы гиперандрогении:
- межменструальные кровотечения;
- повышение волосистости на лице и теле;
- огрубение голоса;
- угревая сыпь;
- алопеция;
- накопление жировой массы в районе живота;
- набор веса;
- постоянные выкидыши;
- невозможность забеременеть.
На заметку! Если повышение андростендиона несущественное, симптомы могут отсутствовать или проявляться не выражено. Как правило, это бывает в случае физиологической гиперандрогении.
Возможные последствия
Если у женщины наблюдается хроническое повышение андростендиона, это не остается бесследным. Гормональные сбои постепенно приводят к различным осложнениям:
- маскулинизация и приобретение мужских черт;
- гинекологические заболевания (гиперплазия, поликистоз);
- мышечная дистрофия;
- сахарный диабет;
- ожирение;
- злокачественные опухоли яичников;
- облысение.
Как понизить показатели: рекомендации
Если анализ крови показал высокий уровень гормона, нужно обратиться к эндокринологу или гинекологу. Перед тем, как назначить лечение, нужно выяснить причины патологического состояния.
Проводятся дополнительные обследования:
- полный гормональный скрининг;
- УЗИ;
- КТ с контрастом;
- МРТ.
Для коррекции уровня андростендиона проводят терапию, подобранную индивидуально для каждой пациентки. Чтобы восстановить нормальный уровень гормона обычно используют:
- оральные контрацептивы;
- глюкокортикостероиды;
- эстрогены (Кломифен);
- антиандрогенные препараты (Цитопротерон);
- коагуляцию яичников.
Очень эффективны при гиперандрогении противозачаточные таблетки с комбинацией женских половых гормонов:
- Диане-35;
- Овидон;
- Марвелон.
Вышеперечисленные препараты обладают антиандрогенным действием. Курс приема данных средств должен быть длительным. Но перед назначением необходимо учитывать возможные побочные действия препаратов и противопоказания. Нельзя принимать эстрогенсодержащие оральные контрацептивы женщинам с диабетом 2 типа, имеющим болезни сердца в анамнезе.
На какой день цикла делать УЗИ молочной железы и что показывают результаты исследования? У нас есть ответ!
Список продуктов с низким гликемическим индексом для больных сахарным диабетом можно увидеть в этой статье.
На странице узнайте о первых признаках и симптомах рака яичников у женщин, а также о прогнозе выздоровления при заболевании.
Глюкокортикостероиды при высоком андростендионе:
- Преднизолон;
- Дексаметазон.
К оперативному вмешательству прибегают только в случае наличия опухолей.
Коррекция образа жизни
В некоторых случаях коррекция образа жизни и питания может существенно повлиять на нормализацию гормонального фона.
Женщине рекомендуется придерживаться следующих рекомендаций:
- перейти на низкокалорийное питание в случае лишнего веса;
- отказаться от простых углеводов, фастфуда;
- ограничить употребление соли;
- отдавать предпочтение продуктам растительного происхождения;
- есть 4-5 раз в день небольшими порциями;
- исключить употребление алкоголя и курение;
- регулярно заниматься умеренными физическими нагрузками.
Повышение андростендиона требует внимания со стороны женщины. Это влияет на процесс продуцирования основных половых гормонов, что впоследствии может привести к дисфункции репродуктивной системы. Коррекцию гормонального дисбаланса можно осуществлять только с помощью специалиста после проведения всех необходимых диагностических процедур.
Гормоны регулируют процессы обмена в организме и влияют на эмоциональное состояние человека, если андростендион повышен у женщин или наоборот понижен, тогда она испытывает проблемы. Такое отклонение от нормы нельзя оставлять без внимания, потому что проблема требует квалифицированного лечения.
Функции андростендиона?
Андростендион, что это такое и для чего он нужен в организме? Андростендионом считают гормон, отвечающий за выработку эстрогена и тестостерона. Эстроген присущ женскому организму и активно участвует в репродуктивной системе. Тестостерон относят к мужским гормонам.
Андростендион также считают мужским гормоном, но ошибочно полагать тот факт, что он отсутствует у прекрасного пола.
В женском организме гормон также необходим и исполняет свою функцию. Прежде всего, он влияет на репродуктивную функцию.
Если в теле женщины происходит неправильная выработка гормонов, тогда это приводит к сбоям в репродуктивной и сексуальной системе.
Сбой происходит в надпочечниках и яичниках, стимулирующих выработку гормона. Последствия высокого гормона довольно опасны и могут вызвать онкологические заболевания.
к содержанию ↑Причины появления андростендиона
Гормоны регулируют процессы обмена в теле человека и отвечают за правильную работу всех органов. Они вырабатываются железами от внутренней секреции.
Андростендион – это особый гормон, отвечающий за эндокринные функции в организме, относящихся к группе андрогенов.
Он присутствует как в женском, так и в мужском организме. Появление его у женщины свидетельствует о гинекологических заболеваниях или указывает на аутоиммунную патологию. Многих из них волнует вопрос, как понизить гормон правильно?
Для того чтобы получить норму этого гормона, следует соблюсти ряд нюансов:
- день цикла;
- возраст пациента;
- пол.
В детском возрасте, начиная с семи лет, количество этого гормона резко возрастает. Начиная с тридцатилетнего возраста, он постепенно снижается.
Этот гормон производят надпочечники, а также яичники. Они вырабатывают его в одинаковом объеме. Этот вид гормона относят к предшественникам другого вида гормона: он называется тестостерон. Андростендион по характеристикам является сильным анаболиком, участвующем в синтезе, как белков, так и жиров и тормозящем процесс их распада.
Этот гормон способствует активности сексуального влечения, росту костей и регуляции работы сальных желез.
У женщин гормональное количество зависит от дня последней менструации. Его незначительное количество способно изменяться в утренние часы.
Если в органах женщины начинаются патологические процессы, связанные с повышением андростендиона, яичники, а также надпочечники начинают активно провоцировать его выделение.
Причина повышенного выделения гормона состоит в таких болезнях:
- Поликистоз яичников.
- Новообразования в области яичников.
- Гиперплазия коры надпочечников.
- Развитие остеопороза.
- Проявления андрогенитального синдрома.
- Гирсутизм.
- Синдром под названием Иценко-Кушинга.
Во многих случаях вероятная причина кроется в поликистозе яичников. При таком недуге организм не справляется с преобразованием мужских видов гормонов в женские, что отягощает самочувствие женщины.
Обнаружение гирсутизма и сбоев в метаболизме можно выявить через андростендион глюкорунид. Он не является слишком активным, но по нему можно обнаружить сбои в тестостероне.
Важно! Незначительные превышения андростендиона в период вынашивания плода допустимы и считаются нормой.
Большое количество этого гормона, то есть отклонение от нормы, наблюдается у многих женщин при беременности, особенно во втором триметре.
Дефицит андростендиона также считается отклонением. В большинстве случаев это связано с недостаточной развитостью надпочечников и яичников.
к содержанию ↑Симптомы высокого андростендиона
Женщины испытывают проблемы с повышенным андростендионом по многим причинам. После появления проблем с подобным гормоном, женщина замечает у себя эмоциональные и внешние изменения. Высокий гормон проявляется в определенной симптоматике:
- наличие кровотечения в середине менструального цикла;
- угревая сыпь в области лица;
- облысение в области затылка головы;
- низкий голос и повышенная растительность на конечностях и лице;
- жировые отложения, скапливающиеся на животе;
- постепенное увеличение веса из-за роста мышечной мускулатуры;
- бесплодие;
- выкидыш;
- нарушения в менструальном цикле, характеризующиеся задержками.
Гормональный фон нужно корректировать, а уровень гормона снизить, поэтому при проявлении одного или нескольких симптомов, не нужно медлить, а следует обратиться к врачу.
Если гормон завышен не критически, тогда признаки могут проявляться незаметно, но при высоких показателях, женщина самостоятельно способна определить, что ее организме происходят нарушения в выработке гормонов.
к содержанию ↑Норма андростендиона
Определенная доля гормона присутствует в крови каждого человека. Он наблюдается у младенцев и подростков, а также взрослых. Однако нормы для каждого возраста отличаются. Поскольку с возрастом нормы меняются, следует придерживаться таких показателей:
| В первую неделю жизни | 20-290 нг/100 мл |
| В течение первых 12 месяцев | 6-68 нг/100 мл. |
| В период полового созревания | 8-240 нг/100 мл. |
| Для женщин возраста начинающегося от 18 лет | 85-275 нг/100 мл |
К какому врачу обратиться?Показатели могут изменяться в силу причин, например из-за приема гормональных препаратов, или при патологических процессах в организме.
Проблемы с гормональным фоном требуют особого подхода. Для выяснения ситуации нужно посетить одного из специалистов:
- гинекологу;
- эндокринологу;
- гинекологу-эндокринологу.
Женщина может довериться одну из этих медицинских специалистов. Конечно, рекомендуется посетить специалиста узкого профиля гинеколога-эндокринолога, но этот врач есть не в каждой клинике.
Внимание! Записаться на прием можно как в государственном учреждении, так и в частной клинике.
Врач предложит сдать дополнительные анализы, и уже основываясь на них, назначит квалифицированное лечение.
к содержанию ↑Правила сдачи анализа
Женщинам предлагают сдать анализ на гормон, если у них проявляются нарушения в менструальном цикле, маточные кровотечения или развивается бесплодие.
Врач эндокринолог или гинеколог дает направление на анализ, проводимый лабораторным путем. Сдавать нужно кровь на шестой или седьмой день от первого дня менструального цикла.
Если андростендион повышен у женщин, кровь сдают утром и натощак, при этом прием еды должен быть не позднее, чем за десять часов до взятия материала.
Перед подготовкой к анализу нельзя курить и употреблять препараты, имеющие в составе гормоны. В идеале от подобных таблеток нужно отказаться за один месяц до сдачи анализа.
Материал берут из вены женщины, а результаты готовы уже через сутки. Расшифровкой результатов должен заняться только квалифицированный медицинский специалист.
к содержанию ↑Видео к содержанию ↑Лечение
Если уровень гормона понижен, тогда речь идет о сниженной функциональности яичников и коры надпочечников. Чаще всего проблема заключается в большом количестве мужского гормона. Нельзя заниматься самолечением, поскольку это может привести к серьезным ухудшениям в эндокринной системе.
Курс по лечению должен осуществляться под контролем врача. Врач назначит таблетки и оральные средства контрацепции. Средства хороши тем, что в них содержаться искусственный гормон, способный повлиять на самочувствие женщины, страдающей от мужских гормонов.
При нарушении функционировании надпочечников, врач может выписать Дексаметазон, но его используют при тяжелый патологиях.
Врачи часто применяют следующие средства:
Оральные средства контрацепции также эффективные в борьбе за женское здоровье. Гинеколог часто назначает: Диане -35, Жанин или Ярину.
Иногда врач принимает решение о введении кортикостероидных веществ. Они служат для нормализации состояния женщины.
Только врач может назначить схему лечения, а самостоятельные попытки наладить гормон могут повлечь негативные последствия.
к содержанию ↑Соблюдение диеты
Диета, если андростендион повышен у женщин, имеет не последнее значение. Конечно, нужно лечиться выписанными препаратами, но и правильно питаться. Ожирение и резкий набор веса является спутниками повышенного мужского гормона.
От пищи с жирным составом, а также сладкого следует отказаться. В рационе должны быть блюда с низким содержанием калорий. К такой пище относя:
- злаки;
- яйцо;
- тунец;
- творог;
- чечевица.
От алкоголя и курения следует избавиться, поскольку они усугубляют состояние женщины. Соль и сахар в рационе питания должны быть снижены, что приведет к похудению.
Поскольку в растительной пище есть фолиевая кислота и иные полезные витамины, она должна присутствовать в ежедневном рационе женщины.
Голодать нельзя, а нужно выстроить питание так, чтобы приемы пищи были небольшими порциями по 4-5 раз в сутки. Рекомендуется записаться на прием к диетологу, который выстоит правильный режим питания и подберет оптимальную схему употребления жиров и углеводов.
к содержанию ↑Что запрещено при высоком гормоне?
При выявлении повышенного гормона, следует, как можно раньше начать лечиться, но не самостоятельно, а с помощью врача.
Для этого следует пройти тщательную диагностику. Эндокринологи настоятельно не рекомендуют делать следующее:
- Изнурять себя голодом. Питание должно быть полностью сбалансированным.
- Употреблять алкоголь при приеме гормональных средств.
- Не предпринимать никаких действий и тем самым запускать болезнь.
- Самостоятельно пить таблетки и прочие народные средства. Все должен решать лечащий врач.
- Принимать анаболики, обладающие мужскими гормонами, которые только испортят ситуацию.
Народные средства и БАДы не могут помочь в выработке гормонов. Для этого подходят только медикаментозные средства, обладающие действенным эффектом.
Изнурительные занятия спортом недопустимы. Эти действия приведут к повышению мужского гормона, что крайне негативно скажется на самочувствии женщины. Если есть необходимость в сбрасывании лишнего веса, тогда стоит ограничиться легкой пробежкой. Рекомендуется как можно чаще гулять на свежем воздухе.
к содержанию ↑Заключение
Если вовремя не предпринять мер андростендион способен повышаться еще больше и тогда его количество может нарушить репродуктивную систему женщины. Поэтому нужно регулярно обследоваться, особенно если проблема проявлялась в прошлом. Врач назначит лечение, и женщина почувствует себя лучше, чем раньше.
Самочувствие и настроение представительниц слабого пола во многом зависит от уровня гормонов в крови. Один из них — гормон андростендион — является прекурсором тестостерона и эстрогенов, которые отвечают за женское здоровье, внешний вид и возможность стать матерью.
Таким образом, андроген напрямую влияет на выработку половых гормонов, столь необходимых организму. Немного ниже рассмотрим, за что отвечает вещество, о чем говорит его повышенный уровень и как снизить андростендион.
Что представляет собой гормон
Принято считать, что андростендион — это мужской гормон. Однако женскому организму он также необходим для полноценной работы репродуктивного аппарата, особенно в период беременности.
Андроген, вырабатываясь в яичниках и в надпочечниках(в меньшей степени), является анаболиком и принимает участие в жировом обмене и биосинтезе белков, сдерживая их распад. При этом гормон способствует уменьшению процента подкожного жира по отношению к общей мышечной массе. Однако процесс имеет большой минус для представительниц прекрасного пола. Жировая прослойка увеличивается по мужскому типу (на животе) и уменьшается по-женскому — на груди, бедрах и ягодицах.
Андростендион повышает сексуальное влечение, при этом сокращая выделение влагалищного секрета, в силу чего половой контакт может стать болезненным.
Гормон отвечает за нормальное функционирование всех систем и органов, регулируя обмен веществ и менструальный цикл. Его повышенная концентрация уменьшает продолжительность жизни и увеличивает износ организма.
Кроме того, в медицинской практике отмечены случаи, когда высокий уровень гормона андростендиона у матери способствовал развитию зародыша женского пола с ЦНС мужского типа.
Уровень андростендиона
Гормон присутствует в организме слабого пола с рождения. Его концентрация в крови постоянно меняется и зависит от времени суток и фазы месячного цикла. Так, наивысшие показатели отмечаются по утрам и в период овуляции. Выработка андростендиона резко возрастает с 8-летнего возраста и достигает максимума к 32 годам. Затем его количество в крови постепенно уменьшается. Во время вынашивания ребенка уровень гормона также значительно возрастает.
Норма андростендиона для женщин репродуктивного возраста составляет 80–280 нг/100 мл. Отклонение от этих показателей в большую либо меньшую сторону опасно для здоровья.
В таблице приведена норма для показателей гормона в крови у женщин разного возраста:
| Возраст | нг/100 мл | нмоль/литр |
| Младенцы, первый месяц | 20–280 | 0,7–10,0 |
| Девочки, 1–12 месяцев | 5–65 | 0,2–2,5 |
| Девочки, от 1 года до 10 лет | 8–55 | 0,6–1,6 |
| Девочки, от 10 до 18 лет | 8–245 | 0,5–8,5 |
| Женщины, от 18 лет | 80–280 | 3,1–9,6 |
Если отмечается отклонение гормона от нормальных показателей, это говорит о развитии патологии в надпочечниках или половых органах. В этом случае женщине необходимо пройти анализ на андростендион.
Обычно тестируют биологически активную форму гормона — андростендион глюкуронид. Для дам, перешагнувших 50-летний рубеж, его норма несколько отличается от приведенных выше и составляет 0,1–6,1 нмоль/литр.
Тест на андростендион
Перед исследованием на уровень гормона обязательна специальная подготовка, о которой подробно расскажет доктор. Она включает в себя следующие моменты:
- тест проводится исключительно утром (до 10 часов) и на голодный желудок;
- кровь на анализ необходимо сдавать за 7 дней до месячных или спустя неделю после прихода менструации;
- за сутки до исследования гормона необходимо исключить спиртное, сигареты, жирные и острые блюда;
- за 30 дней до теста на андростендион прекратить принимать гормональные препараты.
- за трое суток до анализа снизить физические и спортивные нагрузки до минимума, избегать волнения и эмоциональные потрясения.
Соблюдение этих простых правил даст возможность получить более достоверный результат.
Метод ИФА и единицы измерения гормона андростендиона в разных клиниках могут отличаться. Норма всегда указывается на бланке анализа.
Причины повышения андростендиона
Увеличенный андростендион у женщин — это всегда признак серьезных патологий, требующих незамедлительного лечения. Чаще всего уровень гормона повышается при следующих заболеваниях:
- доброкачественное разрастание коры надпочечников;
- синдром поликистозных яичников;
- андрогенпродуцирующие опухоли яичников или надпочечников;
- синдром гиперкортицизма (кушингоид);
- двустороннее разрастание соединительной ткани яичников.
Причиной падения уровня андростендиона становится сниженная деятельность коры надпочечников (болезнь Аддисона), остеопороз или дисфункция яичников.
При любых отклонениях гормона от нормальных показателей следует немедленно посетить врача.
Признаки повышения андростендиона
Высокая концентрация гормона всегда вызывает яркую симптоматику, которую трудно не заметить. У женщины происходит изменение внешности по мужскому типу (гиперандрогения). Симптомы этой патологии проявляются по-разному и зависят от того, насколько норма андростендиона превышена.
Чаще всего наблюдаются следующие признаки гиперандрогении:
- Изменение голоса, появление растительности на лице и теле по мужскому типу.
- Отсутствие месячного цикла или длительная задержка.
- Маточные кровотечения в фазе овуляции.
- Облысение лобной или затылочной части головы.
- Отложения жира на талии и животе.
- Быстрое увеличение веса за счет прироста мышц.
- Сальность кожи и появление акне на лице и спине.
- Раннее половое развитие.
- Первичное или вторичное бесплодие.
- Привычное невынашивание беременности.
При небольшом повышении уровня гормона андростендиона симптоматика обычно отсутствует или проявляется очень незначительно. Такие неявные признаки чаще всего являются результатом физиологических процессов — период овуляции, прием гормональных препаратов, беременность.
Серьезные заболевания всегда сопровождаются ярко выраженной клинической картиной и доставляют женщинам много неприятных минут. Поэтому неудивительно, что у представительниц слабого пола очень часто возникает вопрос, как снизить андростендион и к какому врачу обратиться.
Лечение повышенного андростендиона
Чаще всего у женщин наблюдается гиперандрогения. Патология довольно успешно поддается коррекции при условии своевременно начатой терапии. Ни в коем случае не стоит пытаться отрегулировать уровень андростендиона самостоятельно. Самолечение может привести к еще более тяжелым нарушениям гормонального фона.
Заниматься коррекцией андростендиона должны только специалисты — эндокринолог либо гинеколог.
Для приведения уровня андрогена в норму применяется гормональная терапия. Схема лечения подбирается индивидуально и только после теста на андростендион. Для уменьшения концентрации гормона применяют оральные контрацептивы и другие медикаментозные препараты. Все они в большей или меньшей степени содержат дроспиренон.
Лекарственные средства
При лечении гиперандрогении используют различные схемы и комбинации препаратов. Терапевтические методы зависят от общего гормонального фона женщины. Чаще всего совмещают дроспиренон с эстрогеном. При гиперплазии коры надпочечников и в период беременности применяют дексаметазон.
Свою эффективность при лечении повышенного андростендиона показали следующие препараты:
- Глюкокортикостероиды. Для терапии высокого уровня гормона показаны Дексаметазон, Дексазон, Метипред, Урбазон и Преднизолон.
- Для восстановления месячного цикла и лечения бесплодия назначают Кломифен.
- Признаки маскулинизации успешно устраняет Цитопротерон.
- Пищевые добавки — Андростендиол и Андростендион.
- Оральные контрацептивы.
Специалисты нередко назначают Диане-35 и ОК для устранения излишних волос на лице и теле. В дополнение к ним для коррекции гормонального фона прописывают Овидон, Марвелон или Фемоден. Для получения стойкого эффекта эти препараты необходимо применять не меньше года. Замечено, что терапия противозачаточными средствами существенно снижала риск формирования рака молочной желез.
Женщинам, имеющим в анамнезе сердечно-сосудистые заболевания и сахарный диабет II степени оральные контрацептивы противопоказаны.
Оперативное вмешательство проводится только при развитии опухолей яичников либо надпочечников.
Дополнительные методы коррекции андростендиона
Помимо медикаментозной терапии врач может порекомендовать другие способы борьбы с повышенным уровнем андростендиона. Например, в некоторых случаях проводят прижигание яичников.
Для устранения внешних признаков гиперандрогении назначают различные косметологические процедуры по удалению волос.
Если у женщины повышен андростендион, поможет специальная диета. Для уменьшения уровня гормона следует изъять из питания острую, соленую и копченую пищу. Предпочтение стоит отдать белому мясу, овощам и фруктам, молочнокислым продуктам.
Для нормализации уровня андростендиона неплохо заняться легкими видами спорта: танцами, аэробикой, фитнесом. Рекомендуется избегать всевозможных упражнений с отягощениями, поскольку они способствуют активной выработке гормона.
Необходимо отметить, что лечение должно проводиться под контролем гинеколога. Только специалист может разработать действенную схему терапии, и в случае необходимости откорректировать ее. Тщательное соблюдение рекомендаций доктора и правильный образ жизни помогут быстро вернуть уровень андростендиона в норму.
Андростерон повышен у женщин — Я беременна
Гормоны оказывают сильное влияние на организм, от них зависит не только здоровье, но и эмоциональное состояние. Андростендион — это гормон, предшествующий эстрогену и тестостерону. Он присутствует как в мужском, так и в женском организме.
Однако именно слабый пол часто страдает от недостатка или избытка андростендиона. Этот гормон вырабатывается в яичниках и надпочечниках.
Если его содержание в крови не соответствует норме, то велика вероятность нарушения работы одного из этих органов.
Активная выработка андростендиона начинается примерно в 7 лет и достигает пика к 30 годам. Затем его содержание в крови начинает уменьшаться.
Также уровень этого гормона изменяется в течение дня, максимальное количество отмечают утром. У женщин андростендион повышен во время беременности.
Результат анализа зависит также от того, на какой день цикла его возьмут (больше всего андростендиона в середине цикла).
Норма этого гормона для взрослой женщины составляет 85-275 нг/100 мл. Любое отклонение опасно для здоровья, ведь происходит сбой в производстве основных половых гормонов, что обязательно отразится на общем самочувствии человека.
- Симптомы повышенного андростендиона
- Анализы
- Лечение
- Образ жизни
Симптомы повышенного андростендиона
Андростендион у женщин может повыситься в связи с доброкачественными или злокачественными опухолями яичников. Также эта проблема может возникнуть из-за синдрома поликистозных яичников, при котором происходят изменения их функции и структуры.
Андростендион может быть повышен при неправильной работе надпочечников. Чаще всего это:
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга.
Ещё одна причина гормонального сбоя — женский остеопороз.
Если у женщины повышен анростендион, то это сильно повлияет на её внешний вид и нарушит репродуктивные функции. Возможно нарушение менструального цикла и выпадение волос, вплоть до облысения.
Могут начаться проблемы с кожей, появится неприятная сыпь, от которой непросто избавиться. Помимо этого, у женщины начинают проявляться мужские черты — грубеет голос, иногда начинают расти волосы на лице. Также возможно увеличение мышц, чем иногда пользуются бодибилдеры.
Эксперименты с эндокринной системой наносят огромный вред здоровью, так что игра не стоит свеч.
Если у беременной женщины повышен андростендион, это может стать причиной бесплодия или отторжения плода, так что особенно важно следить за его уровнем при планировании беременности.
Если этого гормона слишком много в юном возрасте, это может привести к раннему половому созреванию. Симптомам повышения андростендиона часто не предают должного значения, а ведь это серьёзный сбой в работе эндокринной системы.
Поэтому следует обращаться к специалисту при первых признаках повышения мужского гормона.
Обнаружить гирсутизм или проблемы с метаболизмом можно по содержания андростендиона глюкуронида.
Сам он не отличается высокой активностью, но по его уровню можно диагностировать сбои в выработке тестостерона и дигидротестостерона.
Известно, что проблемы с этим гормоном влекут за собой проявление мужских признаков у женщин, таких как волосы на лице, грубый голос и увеличение мышечной массы.
Гирсутизм
Чтобы проверить содержание андростендиона глюкуронида, нужно соблюдать ряд рекомендаций, которые позволят максимально точно определить его уровень. Та же подготовка требуется и для других видов анализа. К ней нужно отнестись ответственно, ведь от этого зависят действия лечащего врача.
За 2 недели до проведения анализа нужно прекратить приём любых оральных контрацептивов. Следует воздержаться от приёма алкогольных напитков за сутки до посещения клиники.
Имеет значение даже то, в какой день цикла сдавать кровь. Обычно на 2-5 день цикла сдают анализы на половые гормоны. Эти цифры могут варьироваться, в зависимости от длительности цикла.
Анализ на андростендион сдают на пустой желудок.
Более того, за сутки нужно ограничить приём жирной и жареной пищи, а также острых блюд. Важно не подвергать своё тело сильным нагрузкам до анализа. Он проходит утром, когда уровень андростендиона в крови наиболее высок. Стоит воздержаться от курения за несколько часов до сдачи анализов.
Лечение
При любом отклонении андростендиона от нормы нужно сразу же начинать лечение. Его низкий уровень так же опасен, как и повышенный.
Если уровень этого гормона пониженный, то причиной, как правило, является недостаточность коры надпочечников или яичников. Но чаще всего проблемы возникают именно из-за повышенного андростендиона.
Ни в коем случае не пытайтесь понизить его уровень самостоятельно, это может привести к серьёзным сбоям в эндокринной системе. Лучше доверить это дело профессионалам — гинекологу или эндокринологу.
Весь курс лечения должен проходить под их наблюдением.
Чтобы снизить гормон андростендион, обычно назначают оральные контрацептивы и специальные лекарственные препараты. Многие противозачаточные средства содержат дроспиренон — синтетический гормон, который часто используют в гормональной терапии.
Чаще всего его комбинируют с другими веществами. Самая распространённая комбинация представляет смесь дроспиренона с эстрогеном. Если болезнь вызвана сбоем в работе надпочечников — применяют дексаметазон. Этот гормон используют лишь в тяжёлых случаях, например, при беременности.
Хорошо зарекомендовали себя такие препараты:
- Кломифен;
- Ципротерон;
- Андростендиол;
- Андростендион.
Лучше всего использовать пищевые добавки, такие как андростендион и андростендиол. Они нормализуют уровень тестостерона как у мужчин, так и у женщин.
Эти препараты обычно продаются в виде капсул, их дневная норма составляет 100-600 мкг. Они усиливают те свойства организма, за которые отвечает мужской гормон.
Наблюдается увеличение физической силы и заметный рост мышц, а также усиление полового влечения.
Только врач может организовать грамотный приём андростендиола и андростендиона. Особенно опасно самолечение для мужчин, так как у них высок уровень собственного тестостерона. При злоупотреблении возникает угревая сыпь, эмоциональное состояние становится нестабильным, возможна задержка роста и раннее половое созревание.
Для уменьшения уровня андростендиона следует вести здоровый образ жизни. Желательно перейти на здоровое питание, исключить из рациона полуфабрикаты и острую пищу.
Будет лучше ограничить потребление жареной и жирной еды. Такая диета поможет как при повышенном уровне андростендиона, так и при сниженном.
Для скорейшего выздоровления стоит отказаться от вредных привычек хотя бы на время лечения.
Здоровый образ жизни
Занятия спортом также способствуют нормализации гормонального фона, если подойти к ним с умом. Желательно избегать силовых упражнений, особенно с отягощениями, так как они повышают количество тестостерона в крови.
Летом можно обойтись лёгкой пробежкой или простой прогулкой на свежем воздухе. Помните, что снижать уровень андростендиона народными средствами опасно.
Грамотно подобранный курс лечения и здоровый образ жизни быстро вернут в норму ваш гормональный фон.
Источник: https://OGormone.ru/gormony/nadpochechniki/androstendion.html
Гормональный фон женщины регулирует здоровье, кроме того, внешняя красота, настроение зависят от гормонального фона. Андростендион – один из наиболее важных гормонов для женщины, так как он регулирует репродуктивную систему.
Данный гормон является мужским типом, в женском организме отвечает за выработку эстрогенов и тестостерона.
Выработка данного гормона происходит яичниками и надпочечниками, поэтому изменение концентрации первую очередь свидетельствует о патологии данных органов.
Особенности показателя
Андростендион – гормон, связанный с тестостероном. От концентрации данных гормонов напрямую зависит состояние здоровья женщины.
Норма показателей гарантирует не только хорошее самочувствие, но и хорошую репродуктивную функцию.
Сила воздействия на организм андростендиона намного уступает многим гормонам, однако, его важность для женского организма нельзя недооценивать. В период климакса у женщины данный гормон является основным стероидным.
Концентрация гормона в крови у женщины намного меньше, чем у мужчины, но для слабого пола он также важен.
Так как синтез мужского андростендиона и гормонов женской группы эстрогенов взаимосвязан, сексуальная и репродуктивная функции в организме могут быть нарушены из-за неправильной выработки.
Данное нарушение грозит возникновением онкологического заболевания. Но бывает, что андростендион у женщин повышен по естественным причинам.
Концентрация гормона в крови меняется с течением жизни у человека. Для данного гормона характерно постепенное повышение в возрасте семи лет. После тридцати лет его уровень начинает постепенно снижаться. Кроме того, изменение происходит в течение дня, максимальный уровень фиксируется утром.
Что показывает при беременности общий анализ крови?3711
Для женщин характерно колебание концентрации гормона в зависимости от фазы менструального цикла. Самое большое значение наблюдается в середине цикла. При беременности андростендион повышен. Норма значения для каждой лаборатории индивидуальна. При сдаче анализа необходимо уточнить норму, а также единицы измерения.
Как правило, расшифровка анализа отражает эталонное значение и показатели пациента. А также при получении бланка результата анализа рекомендуется проконсультироваться со специалистом для выяснения соответствия их норме.
Если повышен андростендион у женщин, то это может быть свидетельством поликистоза яичников, гиперплазии коры надпочечников, синдром Иценко-Кушинга, женский остеопороз, стромальный гипертекоз яичников, злокачественные образования и другие. Кроме того, в некоторых случаях данный гормон может быть понижен. Что также говорит о плохой работе надпочечников и яичников, при патологии которых андростендион может повыситься или понизиться.
Повышение концентрации андростендина может привести к различным нарушениям в работе организма, может отразиться как на внешнем виде женщины, так и на возможность зачатия.
Как правило, когда уровень андростендиона у женщин в крови повышен, пациентка страдает от следующих неприятных симптомов:
- Покраснения, прыщи и различные воспаления, повышенная жирность поверхности кожи. Такие проблемы с кожей невозможно убрать ни косметическими средствами, ни специальными процедурами.
- Выпадение волос, которое может привести к облысению.
- Нарушение менструального цикла.
- Частые выкидыши, невозможность зачатия, бесплодие.
- Быстрый рост мышечной ткани, как следствие увеличение веса.
- Огрубение внешнего вида, голоса, черты женщины становятся более мужскими.
- Различные патологии молочных желез.
Как правило, у пациенток после тщательной диагностики выявляют поликистоз яичников, любые новообразования яичников, а также опухоли надпочечников.
Данные патологии связаны с нарушением работы эндокринной системы, отклонения от нормы в данном случае подвергаются терапии, однако, лечение очень сложное и не всегда успешно, часто на восстановление нормальных функций организма уходит много времени.
За помощью при обнаружении таких симптомов необходимо обращаться к эндокринологу и гинекологу. Данные специалисты назначат необходимые диагностические исследования, на основе которых будет поставлен диагноз, а также назначен курс лечения.
Изменения любого характера уровня гормона, а также любые его внешние проявления нельзя оставлять без внимания.
Если учитывать колебание концентрации, заложенное природой, то повышение всегда свидетельствует об отклонении здоровья. В результате повышения данного гормона возникает небольшое эмоциональное колебание.
Можно заметить, какой день цикла проходит наиболее эмоционально и нестабильно, именно в это момент происходит повышение.
Что выявит исследование?
В организме человека андростендион существует с момента рождения. Так как в течение жизни концентрация данного гормона меняется норма для каждого периода жизни своя:
- У новорожденного ребенка до недельного возраста концентрация данного гормона равна от 20 до 290нг/100 мл.
- В старшем возрасте до года – 6-68 нг/мл.
- В возрасте от года до 10 лет – 8-50нг/100 мл.
- Подростки от 10 до 17 лет – 8 – 240 нг/100 мл.
- Для совершеннолетних мужчин показатель равен – 75 – 205нг/100мл.
- Для женщин норма андростендиона немного выше, чем у мужчин и находится в диапазоне от 85 дл 275 нг/100 мл.
Любое отклонение от нормы должно насторожить пациента, так как оно напрямую свидетельствует о наличии патологии и нарушении гормонального фона. При наличии у пациентки симптомов повышения уровня гормона, специалист назначает лабораторное исследование, а именно анализ венозной крови.
Анализ на гормон андростендион, норма которого крайне важна для женского организма, требует подготовки. Неправильная сдача анализа приводит к искажению результата, а значит, может нанести вред здоровью женщины, так как на основе данного исследования будет поставлен неправильный диагноз.
Забор крови должен производиться в течение трех дней с первого дня менструального цикла. За неделю до назначенной даты сбора крови необходимо отказаться от любых чрезмерных физических нагрузок. Принимать алкоголь и курить не рекомендуется за три дня, а также последний прием пищи необходимо осуществить за 12 часов до сдачи крови. Кровь сдавать необходимо натощак.
Правильная подготовка к анализу гарантирует поучение наиболее информативного результата. Современные методики анализа дают достоверный результат и альтернативного исследования не существует. Кроме того, данный анализ можно сдать как в обычных государственных, так и частных клиниках. Результат данного анализа является основой для проведения лечения.
Важность анализов на гормоны у женщин057
Андростендион и беременность
Перед зачатием ребенка будущем родителям рекомендуется пройти обследования различного рода.
Одним из важных исследований будет проведение анализа на определение концентрации андростендиона в крови у женщины. При планировании беременности повышаться данный гормон не должен.
Если гормон повышается необходимо принимать меры для того, чтобы привести его в норму. Кроме того, чаще всего повышение приводит к бесплодию.
На основе проведенного исследования лечащий врач назначит подходящее пациенту лечение. Использование лечения гормональными препаратами или терапевтическими методами зависит от каждого индивидуального случая. Нельзя откладывать лечение данного заболевания, лечение необходимо начинать сразу при обнаружении отклонения.
Повышенный андростендион при беременности очень опасен для развития беременности. Такие проблемы могут привести к преждевременным родам, а также к выкидышу.
Если женщина в период планирования знает, что уровень данного гормона увеличен необходимо провести лечение до зачатия, при этом самолечение категорически запрещено.
Когда речь идет о будущем материнстве нельзя идти на риск и прибегать к народной медицине или же употреблять гормональные лекарственны препараты без консультации с врачом. При профессиональном лечении возможность восстановить гормональный фон очень высока, и соответственно появляется шанс стать матерью.
Источник: https://1diagnos.ru/laboratornye-issledovaniya/krovi/gormonalnye/androstendion-u-zhenschin-povyshen.html
Что представляет собой гормон
Андроген, вырабатываясь в яичниках и в надпочечниках(в меньшей степени), является анаболиком и принимает участие в жировом обмене и биосинтезе белков, сдерживая их распад.
При этом гормон способствует уменьшению процента подкожного жира по отношению к общей мышечной массе. Однако процесс имеет большой минус для представительниц прекрасного пола.
Жировая прослойка увеличивается по мужскому типу (на животе) и уменьшается по-женскому — на груди, бедрах и ягодицах.
Уровень андростендиона
Гормон присутствует в организме слабого пола с рождения. Его концентрация в крови постоянно меняется и зависит от времени суток и фазы месячного цикла. Так, наивысшие показатели отмечаются по утрам и в период овуляции.
Выработка андростендиона резко возрастает с 8-летнего возраста и достигает максимума к 32 годам. Затем его количество в крови постепенно уменьшается. Во время вынашивания ребенка уровень гормона также значительно возрастает.
| Возраст | нг/100 мл | нмоль/литр |
| Младенцы, первый месяц | 20–280 | 0,7–10,0 |
| Девочки, 1–12 месяцев | 5–65 | 0,2–2,5 |
| Девочки, от 1 года до 10 лет | 8–55 | 0,6–1,6 |
| Девочки, от 10 до 18 лет | 8–245 | 0,5–8,5 |
| Женщины, от 18 лет | 80–280 | 3,1–9,6 |
Тест на андростендион
- тест проводится исключительно утром (до 10 часов) и на голодный желудок;
- кровь на анализ необходимо сдавать за 7 дней до месячных или спустя неделю после прихода менструации;
- за сутки до исследования гормона необходимо исключить спиртное, сигареты, жирные и острые блюда;
- за 30 дней до теста на андростендион прекратить принимать гормональные препараты.
- за трое суток до анализа снизить физические и спортивные нагрузки до минимума, избегать волнения и эмоциональные потрясения.
Причины повышения андростендиона
- доброкачественное разрастание коры надпочечников;
- синдром поликистозных яичников;
- андрогенпродуцирующие опухоли яичников или надпочечников;
- синдром гиперкортицизма (кушингоид);
- двустороннее разрастание соединительной ткани яичников.
Признаки повышения андростендиона
- Изменение голоса, появление растительности на лице и теле по мужскому типу.
- Отсутствие месячного цикла или длительная задержка.
- Маточные кровотечения в фазе овуляции.
- Облысение лобной или затылочной части головы.
- Отложения жира на талии и животе.
- Быстрое увеличение веса за счет прироста мышц.
- Сальность кожи и появление акне на лице и спине.
- Раннее половое развитие.
- Первичное или вторичное бесплодие.
- Привычное невынашивание беременности.
Лечение повышенного андростендиона
Лекарственные средства
- Глюкокортикостероиды. Для терапии высокого уровня гормона показаны Дексаметазон, Дексазон, Метипред, Урбазон и Преднизолон.
- Для восстановления месячного цикла и лечения бесплодия назначают Кломифен.
- Признаки маскулинизации успешно устраняет Цитопротерон.
- Пищевые добавки — Андростендиол и Андростендион.
- Оральные контрацептивы.
Дополнительные методы коррекции андростендиона
Источник: https://gormonys.ru/secretion/nadpochechniki/androstendion.html
Функции и норма гормона
Синтез андростендиона начинается приблизительно с 7-летнего возраста. До 30 лет его уровень постепенно повышается, после чего идет на спад. Также колебания уровня гормона наблюдаются в течения дня.
Максимальные показатели фиксируются по утрам. У женщин на количество гормона в организме влияет менструальный цикл. Своего пика он достигает к середине цикла.
Беременность также приводит к увеличению уровня вещества в крови.
Андростендион предшествует конечному образованию эстрогена и тестостерона. При неправильной выработке гормона нарушается функциональность всей репродуктивной системы женщины.
Это может повлечь за собой серьезные патологические изменения, включая онкологию. Для выявления отклонений уровня гормона нужно провести лабораторное исследование.
Обычно определяют концентрацию андростендион глюкуронида – активной формы андростендиона.
- первая неделя жизни – 0,2-2,9 нг/мл;
- девочки до года – 0,06-0,68 нг/мл;
- до 10 лет – 0,08-0,5 нг/мл;
- до 17 лет – 0,75-2,05 нг/мл;
- женщины старше 17 лет – 0,85-2,75 нг/мл;
- после 50 лет – 0,1-6 нг/мл.
Анализ на андростендион
- отменить прием противозачаточных таблеток за 2 недели до анализа;
- сдавать кровь в первые 3 дня цикла, если нет других рекомендаций врача;
- снизить физические нагрузки за неделю до теста, за 2 дня вовсе их исключить;
- не заниматься сексом за сутки до анализа;
- за 3 дня до сдачи крови исключить курение, алкоголь, жирную, жареную, копченую пищу, кондитерские изделия;
- последний прием пищи должен быть не позже 10-12 часов до анализа, нельзя пить воду и газированные напитки;
- избегать стрессовых ситуаций.
Причины гиперандрогении
- поликистоз яичников;
- опухолевые образования надпочечников, органов малого таза;
- гиперкортицизм;
- гипертекоз;
- дисфункция щитовидной железы;
- остеопороз.
Высокий гормон при беременности
Клиническая картина
- межменструальные кровотечения;
- повышение волосистости на лице и теле;
- огрубение голоса;
- угревая сыпь;
- алопеция;
- накопление жировой массы в районе живота;
- набор веса;
- постоянные выкидыши;
- невозможность забеременеть.
Возможные последствия
- маскулинизация и приобретение мужских черт;
- гинекологические заболевания (гиперплазия, поликистоз);
- мышечная дистрофия;
- сахарный диабет;
- ожирение;
- злокачественные опухоли яичников;
- облысение.
Как понизить показатели: рекомендации
- полный гормональный скрининг;
- УЗИ;
- КТ с контрастом;
- МРТ.
- оральные контрацептивы;
- глюкокортикостероиды;
- эстрогены (Кломифен);
- антиандрогенные препараты (Цитопротерон);
- коагуляцию яичников.
- Диане-35;
- Овидон;
- Марвелон.
На странице https://vse-o-gormonah.com/vnutrennaja-sekretsija/polovye/rak-yaichnikov.html узнайте о первых признаках и симптомах рака яичников у женщин, а также о прогнозе выздоровления при заболевании.
- Преднизолон;
- Дексаметазон.
Коррекция образа жизни
- перейти на низкокалорийное питание в случае лишнего веса;
- отказаться от простых углеводов, фастфуда;
- ограничить употребление соли;
- отдавать предпочтение продуктам растительного происхождения;
- есть 4-5 раз в день небольшими порциями;
- исключить употребление алкоголя и курение;
- регулярно заниматься умеренными физическими нагрузками.
Источник: https://vse-o-gormonah.com/hormones/drugie/androstendion.html
Функции андростендиона?
Причины появления андростендиона
- день цикла;
- возраст пациента;
- пол.
Повышенные лейкоциты в крови у женщин – причины и последствия
- Поликистоз яичников.
- Новообразования в области яичников.
- Гиперплазия коры надпочечников.
- Развитие остеопороза.
- Проявления андрогенитального синдрома.
- Гирсутизм.
- Синдром под названием Иценко-Кушинга.
Во многих случаях вероятная причина кроется в поликистозе яичников.
При таком недуге организм не справляется с преобразованием мужских видов гормонов в женские, что отягощает самочувствие женщины.
Симптомы высокого андростендиона
- наличие кровотечения в середине менструального цикла;
- угревая сыпь в области лица;
- облысение в области затылка головы;
- низкий голос и повышенная растительность на конечностях и лице;
- жировые отложения, скапливающиеся на животе;
- постепенное увеличение веса из-за роста мышечной мускулатуры;
- бесплодие;
- выкидыш;
- нарушения в менструальном цикле, характеризующиеся задержками.
Норма андростендиона
| В первую неделю жизни | 20-290 нг/100 мл |
| В течение первых 12 месяцев | 6-68 нг/100 мл. |
| В период полового созревания | 8-240 нг/100 мл. |
| Для женщин возраста начинающегося от 18 лет | 85-275 нг/100 мл |
- гинекологу;
- эндокринологу;
- гинекологу-эндокринологу.
Правила сдачи анализа
Соблюдение диеты
- злаки;
- яйцо;
- тунец;
- творог;
- чечевица.
злаки яйцо тунец творог чечевица
Что запрещено при высоком гормоне?
- Изнурять себя голодом. Питание должно быть полностью сбалансированным.
- Употреблять алкоголь при приеме гормональных средств.
- Не предпринимать никаких действий и тем самым запускать болезнь.
- Самостоятельно пить таблетки и прочие народные средства. Все должен решать лечащий врач.
- Принимать анаболики, обладающие мужскими гормонами, которые только испортят ситуацию.
Заключение
Источник: https://GormonyInfo.com/female_hormones/androstendion
Поделиться:
Нет комментариев
Повышен андростендион
Человеческий организм – уникальная, необыкновенно сложная система. Несмотря на многовековую историю медицины, до сих пор доподлинно не изучены все ресурсы и возможности человеческого тела. Одним из самых мощных средств саморегуляции организма являются гормоны, и в этой статье мы поговорим об одном из них – андростендионе. Точнее, о том, о чем свидетельствует повышенный уровень андростендиона, как снизить андростендион, и надо ли волноваться, если лабораторные исследования показали, что гормон андростендион у вас повышен.
За что отвечает андростендион?
Андростендион – это гормон надпочечников и половых желез. Он вырабатывается в организме и мужчин, и женщин. Он неразрывно связан с выработкой женских и мужских половых гормонов, в частности эстрогена и тестостерона. Достаточное количество этого гормона в крови позволяет печени и жировым тканям активно производить половые гормоны.
Уровень андростендиона начинает заметно повышаться с 7-8 лет. После достижения человеком 30-летнего возраста, выработка этого гормона начинает постепенно снижаться.
Андростендион: норма у женщин и мужчин
Нормальный уровень андростендиона в крови в зависимости от возраста человека:
- дети 1-7 суток после рождения – 20-290 нг/100мл;
- грудные дети (1-12 месяцев) – 6-68 нг/100мл;
- дети в возрасте 1-10 лет – 8-50 нг/100мл;
- подростки (10-17 лет) – 8-240 нг/100мл;
- мужчины – 75-205 нг/100мл;
- женщины – 85-275 нг/100мл.
Заметные отхождения от нормы уровня андростендиона могут наблюдаться при приеме гормональных препаратов, опухолях различной этиологии и при ряде заболеваний.
Андростендион повышен: причины
Причинами повышенного уровня андростендиона могут быть разлады в работе надпочечников и/или яичников. Чаще всего повышение уровня андростендиона свидетельствует о таких заболеваниях:
- поликистоз яичников;
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга;
- женский остеопороз;
- стромальный гипертекоз яичников;
- опухоли яичников различного происхождения и некоторые другие заболевания.
Пониженный уровень андростендиона наблюдается при недостаточности яичников или коры надпочечников.
В зависимости от времени суток, фазы менструального цикла уровень андростендиона отличается. Наивысшие показатели наблюдаются в утренние часы, и в середине менструального цикла у женщин. Во время беременности уровень этого гормона также повышается.
Андростендион повышен: симптомы
Если андростендион у женщин повышен, чаще всего наблюдается чрезмерное оволосение (гирсутизм), вирилизирующий синдром. Повышение уровня этого гормона также может вызывать раннее половое созревание, маточные кровотечения, различного рода сбои в репродуктивной функции организма на фоне общего гормонального дисбаланса.
Считается, что повышение андростендиона приводит к быстрому росту мышечной массы, именно поэтому данный гормон и препараты, содержащие его, весьма популярны среди бодибилдеров, даже несмотря на то, что он не обладает анаболическим эффектом. Между тем, вред от бесконтрольного применения таких препаратов в разы превышает возможный положительный эффект от его применения – облысение, увеличение простаты, нарушение пропорций тела (к примеру, рост груди у мужчин), избыточный ост волос на теле – вот далеко не полный перечень последствий его неконтролируемого приема.
Андростендион повышен: лечение
Если уровень андростендиона повышен у женщин, чаще всего требуется лечение. Для постановки диагноза и назначения адекватного лечения необходимо обратиться к эндокринологу и к гинекологу (для женщин) или андрологу (для мужчин).
Наиболее часто применяются: дексаметазон, кломифен, различные гормональные контрацептивы. Схемы лечение, перечень средств и терапевтические методы очень сильно отличаются в зависимости от причин и сути проблемы, наличия сопутствующих заболеваний, возраста и общего состояния пациента. Самостоятельное лечение категорически запрещено. Все гормональные препараты должен назначать только квалифицированный специалист.
Статьи по теме:
|
Иногда после планового обследования, получив результат УЗИ органов малого таза, женщина может обнаружить там запись о наличии жидкости в матке. Такое явление должно насторожить, так как при определенных симптомах оно может свидетельствовать о развитии некоторых заболеваний. |
Иногда после окончания менструации женщина может заметить у себя небольшие мажущие выделения. Если они продолжаются недолго и не причиняют дискомфорта, то беспокоиться особо не о чем. Если же выделения длительны и имеют странный характер, изменяют цвет и консистенцию — можно говорить о некоторых заболеваниях. |
|
Маточное кольцо или пессарий — приспособление, используемое для лечения опущения матки и влагалища, а также некоторых сопутствующих заболеваний у женщин. О том, что из себя представляет маточное кольцо мы расскажем в нашей статье. |
Умение слушать и понимать сигналы, которые нам подает организм — важный аспект поддержания здоровья. Но многие женщины привыкли не обращать внимание на такие мелочи как, скажем, покалывание в матке, которое может быть вызвано некоторыми заболеваниями. |
Андростерон повышен у женщин | Первая беременность
- — адреногенитальный синдром (АГС) — наиболее частая причина;
- — опухоли надпочечников, выделяющие андрогены (встречаются редко).
- Вам поможет специалист (15)
- Вопросы здоровья (13)
- Выпадение волос. (3)
- Гипертония. (1)
- Гормоны (33)
- Диагностика эндокринных заболеваний (40)
- Железы внутренней секреции (8)
- Женское бесплодие (1)
- Лечение (33)
- Лишний вес. (23)
- Мужское бесплодие (15)
- Новости медицины (4)
- Патологии щитовидной железы (50)
- Сахарный диабет (44)
- Угревая болезнь (3)
- Эндокринная патология (18)
Гиперандрогения (или гиперандрогенемия)- это повышенный уровень мужских половых гормонов андрогенов . Андрогены в разных концентрациях присутствуют и у мужчин и у женщин. Гиперандрогения у женщины приносит много проблем. Эта патология является наиболее частой причиной аменореи (отсутствия менструаций) и женского бесплодия.
Яичники у женщин состоят из фолликулов – яйцеклеток, окружённых слоями клеток. Избыточный уровень мужских половых гормонов андрогенов тормозит рост фолликулов и в итоге способствует их заращению (фолликулярной атрезии). Кроме того он провоцирует развитие фиброза капсулы яичников (фиброз — патологическое образование волокнистой соединительной ткани) и приводит их к состоянию поликистоза – образованию множественных кист (синдром поликистозных яичников).
Для того, чтобы понять эту сложную тему, необходимо запомнить следующие термины:
- — Гипоталамус — отдел головного мозга, высший центр регуляции, контролирующий обмен веществ, работу эндокринных и половых желез, место взаимодействия нервной и гормональной систем.
- — Гипофиз — основная эндокринная железа, расположена в основании головного мозга; под руководством гипоталамуса регулирует действие гормональной системы.
- — Нарушения центрального происхождения- значит нарушения регуляции со стороны головного мозга, то есть со стороны гипоталамуса и гипофиза. Проявляется это нарушением выделения гормонов гипоталамуса и гипофиза, которые действуют на гормональные железы, нарушая выделение в кровь их гормонов.
- — Надпочечники — пара маленьких эндокринных желез, расположенных над почками и состоящих из двух слоёв – внешнего- коркового и внутреннего- мозгового.
- — Проба с дексаметазоном – введение препарата с последующим лабораторным определением уровня андрогенов с целью определения источника гиперандрогении.
А также гормоны, которые задействованы в формировании гиперандрогенного синдрома:
- — Тестостерон , андростерон, андростендион — мужские половые гормоны, андрогены;
- — ДЭА-сульфат (ДЭА-С, ДЭА-S) – андроген, гормон, который на 95% вырабатывается в надпочечниках и на 5% в яичниках;
- — Эстрадиол – основной из женских половых гормонов;
- — Пролактин — гормон гипофиза;
- — Фолликулостимулирующий гормон (ФСГ) — гормон гипофиза;
- — Лютеинизирующий гормон (ЛГ) — гормон гипофиза;
- — Адренокортикотропный гормон (АКТГ) — гормон гипофиза;
- — Кортизол — гормон коры надпочечников;
- — 17-гидроксипрогестерон — гормон надпочечников;
- — 17–кетостероиды – продукт обмена андрогенов, выделяется с мочой, по их концентрации составляют представление о концентрации андрогенов;
- — ССГ (секссвязывающий или стероидсвязывающий глобулин) – его функция транспортировать половые гормоны к органам.
Каковы же причины развития гиперандрогенного синдрома? Источником повышенной продукции андрогенов могут быть
Поэтому так и принято различать – яичниковую гиперандрогению и надпочечниковую гиперандрогению
I. Гиперандрогения яичниковая
Самая распространённая причина яичниковой гиперандрогении – синдром поликистозных яичников . Гораздо реже её может вызвать опухоль яичников, выделяющая андрогены.
Но какого бы происхождения не был повышенный уровень андрогенов, он всё равно ведёт к развитию синдрома поликистозных яичников.
А. Синдром поликистозных яичников
Его ещё называют синдром Штейна-Левенталя. В его основе лежит наследственный дефицит ферментов яичников. Андрогены, претерпевая ряд изменений, должны в организме женщины превратиться в женские половые гормоны эстрогены . Недостаток фермента блокирует это превращение и в результате в организме женщины накапливаются мужские половые гормоны андрогены. Продукция эстрогенов снижается и это снижение впрямую зависит от степени недостатка ферментов. Причём от того, какого именно фермента не хватает зависит, какие именно андрогены будут преобладать (тестостерон, ДЭА- сульфат, андростендион)
Ферменты, недостаток которых приводит к синдрому поликистозных яичников:
- — 19–гидроксилаза (накапливается тестостерон);
- — бетаол-дегидрогеназа (очень высокий уровень ДЭА-сульфата, андростендиона и менее высокий тестостерона);
- — 3-бетаол-дегидрогеназа (менее серьёзные изменения, уровень женских половых гормонов эстрогенов почти в норме).
Нарушение выработки женских половых гормонов в яичниках по принципу обратной связи ведёт к сбою цетральной регуляции (на уровне гипоталамуса и гипофиза).
В результате у больных синдромом Штейна-Левенталя выявляется следующий гормональный фон:
- — высокий уровень андрогенов (тестостерон, андростендион с преобладанием андростендиона);
- — увеличение уровня ЛГ при нормальном уровне ФСГ и пролактина;
- — соотношение ЛГ/ФСГ значительно увеличено (до 5 при норме менее 1,5);
- — уровень эстрадиола такой же как у здоровых женщин или снижен;
- — содержание ДЭА-сульфата в крови и 17- кетостероидов в моче в пределах нормы;
- — при пробе с дексаметазоном уровень 17-кетостероидов в моче снижается менее, чем на 50%, что подтверждает яичниковое происхождение гиперандрогении.
Б. Яичниковая гиперандрогенемия опухолевого происхождения.
Гормонально-активные опухоли яичников выделяют мужские половые гормоны – тестостерон, андростендион, ДЭА-сульфат. Основным проявлением опухолей яичников, выделяющих гормоны, является высокий уровень тестостерона в крови (в 10-12 раз выше нормы). Корелляции между содержанием тестостерона в крови и размерами опухоли обычно нет. При пробе с дексаметазоном содержание тестостерона в крови достоверно не изменяется.
Уровень женского полового гормона эстрадиола в крови обычно в норме или снижен. Но если опухоль одновременно выделяет и мужские и женские половые гормоны, то содержание эстрадиола повышено. Уровень гормонов гипофиза ЛГ и ФСГ у таких пациенток находится в пределах нормы. Редко выявляют снижение ФСГ. В единичных случаях содержание ФСГ превышает норму. Уровень пролактина в крови часто повышен.
II Гиперандрогения и синдром поликистозных яичников центрального происхождения.
Синдром поликистозных яичников центрального происхождения обусловлен повышенным выделением в кровь гормонов гипофиза ЛГ и ФСГ . Нередко такие нарушения регуляции со стороны головного мозга возникают как результат острой или хронической инфекции или интоксикации (частые ангины, ревматизм, туберкулёз), а также психической травмы. В крови увеличивается уровень ЛГ, может снижаться содержание ФСГ и как результат соотношение ЛГ/ФСГ достигает 3 и более. Для роста и развития фолликулов и наступления овуляции (выход яйцеклетки из яичника) этот показатель не должен превышать 1,5.
Значительную роль в развитии синдрома поликистозных яичников центрального происхождения имеет высокий уровень пролактина, которую обнаруживают у 30% пациенток с данным синдромом.
Изменение содержания ФСГ, ЛГ и пролактина ведёт к нарушеню стимуляции яичников, в результате уменьшается число созревающих фолликулов, нарушается выработка половых гормонов – увеличивается продукция основного мужского полового гормона тестостерона и снижается выработка основного женского гормона эстрадиола. У большей части пациенток наблюдается такой гормональный фон:
- — незначительное повышение уровня ЛГ;
- — снижение уровня ФСГ;
- — соотношение ЛГ/ФСГ в 4-5 раз выше нормы;
- — уровень пролактина в норме;
- — уровень тестостерона повышен;
- — уровень эстрадиола снижен или на нижней границе нормы;
- — содержание 17-кетостероидов в моче в пределах нормы;
- — уровень ДЭА-сульфата в крови в пределах нормы.
III Надпочечниковая гиперандрогения
Причины гиперандрогении надпочечникового происхождения:
- — адреногенитальный синдром (АГС) — наиболее частая причина;
- — опухоли надпочечников, выделяющие андрогены (встречаются редко).
Причина адреногенитального синдрома – отсутствие ферментов, которые в норме способствуют выработке гормонов коры надпочечников (глюкокортикоидов). Блокада выработки глюкокортикоидов ведёт к тому, что в крови накапливаются предшественники, из которых вырабатываются эти гормоны надпочечников (прегненолон, прогестерон , 17-гидроксипрогестерон). Организм использует их для избыточной продукции андрогенов.
Ферменты, дефицит которых приводит к развитию адреногенитального синдрома (АГС):
- — 21-гидроксилаза;
- — 11-бета-гидроксилаза;
- — 3-бета-гидроксистероиддегидрогеназа.
Блок этих ферментов приводит к развитию АГС уже в детском возрасте. У взрослых пациенток как правило наблюдается неполный, лёгкий дефицит ферментов, что не влечёт за собой ярких проявлений повышенной функции коры надпочечников.
Часто наблюдается комбинация надпочечниковых и яичниковых причин гиперандрогении, потому что сама по себе гиперандрогения способствует повышенному образованию андрогенов в яичниках вследствие стимуляции яичников гормоном гипофиза ЛГ. Об этом писалось выше.
Реже встречаются случаи надпочечниковой гиперандрогении, вызванной опухолями, выделяющими адренокортикотропный гормон (АКТГ) . Такая патология называется болезнью Иценко-Кушинга .
Для лабораторной диагностики надпочечниковой гиперандрогении назначают следующие гормоны:
ДЭА-сульфат на 95% синтезируется в надпочечниках и только на 5% в яичниках. Поэтому определение его в крови позволит выявить происхождение андрогенов. Аналогичную диагностическую функцию выполняет определение 17-гидроксипрогестерона. Кроме того назначают пробу с дексаметазоном. Дексаметазон подавляет высвобождение АКТГ из гипофиза, а значит выключает стимулирующее действие АКТГ на выработку гормонов в коре надпочечников. Поэтому, если андрогены имеют надпочечниковое происхождение, лабораторная диагностика выявит падение уровня андрогенов в крови.
IV Смешанная форма гиперандрогении и синдрома поликистозных яичников.
Часто встречается сочетание яичниковых и надпочечниковых причин гиперандрогении. Повышенный уровень надпочечниковых андрогенов влечёт за собой усиленное образование андрогенов в яичниках. А высокое содержание в крови яичниковых андрогенов стимулирует гипофиз к усиленной продукции лютеинизирующего гормона (ЛГ). Для тех, кто глубже хочет разобраться в процессе поясню, что не сам высокий уровень андрогенов ведёт к повышению ЛГ. Из андрогенов в процессе обмена веществ (особенно в жировой ткани) образуются женские половые гормоны эстрогены и именно их избыток (особенно одного из них – гормона эстрона) приводит к стимуляции гипофиза и выбросу ЛГ.
Лабораторная диагностика сочетанной формы синдрома поликистозных яичников предусматривает исследование широкого спектра гормонов:
Уровень ЛГ в крови повышен, но его повышение менее выражено, чем у больных с синдромом Штейна-Левенталя (синдром поликистозных яичников). Содержание ФСГ снижено. Отношение ФСГ/ЛГ составляет в среднем 3,2 при норме менее 1,5. Уровень пролактина в норме. Уровень тестостерона умеренно повышен, а эстрадиола снижен. Содержание 17-КС в моче и уровень ДЭА-сульфата в крови повышены. Определение ДЭА-сульфата позволяет отдифференцинровать происхождение андрогенов (надпочечники или яичники).
Повышен андростендион
За что отвечает андростендион?
Андростендион: норма у женщин и мужчин
- дети 1-7 суток после рождения – 20-290 нг/100мл;
- грудные дети (1-12 месяцев) – 6-68 нг/100мл;
- дети в возрасте 1-10 лет – 8-50 нг/100мл;
- подростки (10-17 лет) – 8-240 нг/100мл;
- мужчины – 75-205 нг/100мл;
- женщины – 85-275 нг/100мл.
Андростендион повышен: причины
- поликистоз яичников;
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга;
- женский остеопороз;
- стромальный гипертекоз яичников;
- опухоли яичников различного происхождения и некоторые другие заболевания.
Андростендион повышен: симптомы
Андростендион повышен: лечение
- поликистоз яичников;
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга;
- женский остеопороз;
- стромальный гипертекоз яичников;
- опухоли яичников различного происхождения и некоторые другие заболевания.
Андростерон повышен у женщин. Андростендион: что это такое, что делать если он повышен у женщин? Причины повышения андростендиона.
Андростендион – это гормон, который производится надпочечниками и половыми железами, преимущественно яичниками. Он является предшественником как мужских, так и женских половых гормонов, то есть тестостерона и эстрогена соответственно.
С 7 лет, его содержание в крови начинает возрастать, а после 30 лет его выработка идет на убыль.
Результаты этого теста приведены на пикограммах на миллилитр. Тест требует образца крови, который вытягивается через иглу из вены в руке. Этот тест обычно делается утром, потому что в то время уровни тестостерона были самыми высокими. Но вам может потребоваться провести этот тест несколько раз и в разное время суток, чтобы подтвердить низкий уровень тестостерона. Это потому, что уровень тестостерона может меняться с утра до вечера и изо дня в день.
Этот тест представляет собой риск?
Взятие образца крови с иглой несет риски, которые включают кровотечение, инфекцию, кровоподтеки или чувство головокружения. Когда игла укусит вашу руку, вы можете почувствовать легкое ощущение жалости или боли. Впоследствии сайт может слегка болеть.
Что может повлиять на результаты моих тестов
В разное время суток выработка андростендиона колеблется. Наибольшая концентрация андростендиона в крови приходится наутро. Помимо этого, на уровень гормона влияет менструальный цикл. В середине цикла наблюдается наивысшее содержание андростендиона. Выработка данного гормона возрастает в период беременности.
Уровень андростендиона в крови может колебаться и по другим причинам как в сторону уменьшения, так и в сторону увеличения. Чаще всего это свидетельствует о заболеваниях органов, которые занимаются его производством, т. е. надпочечников и половых желез, в частности, яичников.
Как мне подготовиться к этому тесту?
Вам не нужно готовиться к этому тесту, но убедитесь, что ваш поставщик медицинских услуг знает обо всех лекарствах, травах, витаминах и добавках, которые вы принимаете. Это включает в себя лекарства, которые не нужны рецепт и любые запрещенные наркотики, которые вы можете использовать.
Дети и подростки особенно уязвимы для воздействия андростендиона на активные стероиды. Эти эффекты могут нарушить нормальное половое развитие, особенно вирилизацию у девочек, связанных с тяжелыми акне, чрезмерными волосами тела, нарушением менструального цикла и бесплодием. Превращение андростендиона в эстрогены может вызвать феминизацию мальчиков. Повышенные уровни были связаны с нарушениями нарушения поведения у детей. Измерение сывороточного андростендиона используется в качестве маркера биосинтеза андрогенов.
Узнать уровень андростендиона в крови можно, если сдать анализы. Особенно важно это делать при планировании беременности. Гормон измеряется в нмоль/литр либо нг/100 мл.
Сдавать кровь следует в утренние часы с 8 до 11 . Перед этим не рекомендуется завтракать. Разница между приемом пищи и анализом должна составлять не менее 8 часов. Ограничение на питье в данном случае не накладывается, но употреблять можно только воду. При этом за 30 дней до анализа нужно прекратить прием гормональных препаратов, за 3 дня следует исключить любые физические нагрузки, а за 3 часа до анализа нужно отказаться от курения. Женщинам кровь на андростендион рекомендуется сдавать в первые несколько дней начала менструального цикла.
Высокие уровни циркулирующего андростендиона проявляются при вирилизации врожденной гиперплазии надпочечников, синдрома поликистозных яичников и других причин гирсутизма у женщин. Повышенные уровни андростендиона также могут возникать в результате опухолей надпочечников или яичников. Андростендион проявляет суточный ритм, подобный суточному кортизолу, с самым высоким уровнем по утрам и надиром поздним вечером.
В крови андростендион не связан с половым гормоном, связывающим глобулин или альбумин. Приблизительно 95% циркулирующего андростендиона доступно тканям. Несвязанный андростендион вводит слюну из крови через внутриклеточные механизмы, и корреляция между значениями сыворотки и слюны очень значительна.
Иммуноферментный анализ (ИФА) – это самый распространенный способ выявления уровня андростендиона. Чтобы его сделать, у пациента берется кровь из вены. Далее к ней добавляют меченый реагент, который обладает свойствами связываться с андростендионом. При этом он окрашивается определенным образом. Именно по интенсивности изменения цвета определяется уровень андростендиона в крови. Результат исследования пациент узнает на следующий день после сдачи анализа.
Повышенный уровень андростендиона у женщин
Секреция неконъюгированных андрогенов и эстрогенов нормальным и аномальным человеческим тезисом до и после хорионического гонадотропина человека. Влияние замораживания оттаивания на большинство биологических мер, независимо от типа биоспецимена, может быть драматичным. Таким образом, анализы в жидкости для полости рта не отличаются друг от друга. Как правило, следует избегать многократного замораживания-оттаивания. Наиболее практичным способом решения этой проблемы является выбор образцов после сбора.
Норма андростендиона
Таблица нормального уровня андростендиона в крови.
Отклонение от нормы может свидетельствовать о серьезных проблемах со здоровьем. Исключение составляет только период беременности.
Андростендион повышен
В течение месяца андростендион у женщин может меняться и это никак не скажется на ее самочувствии, а лишь только на настроении. Однако если гормон значительно превышает норму в течение длительного времени, то это может говорить о серьезных заболеваниях. Андростендион может быть повышен по следующим причинам:
Некоторые аналиты более устойчивы к замораживанию оттаивания, чем другие. Мы рекомендуем исследователям ознакомиться с литературой для интересующих аналитов. Если в традиционных биоспецификах имеются данные о замораживании оттаивания для конкретной биологической меры, разумно предположить, что это также будет справедливо для слюны.
Вот некоторые возможные причины. Аспирируйте и проверьте количество жидкости. Это должно быть даже во всех колодцах, и ни одна скважина не должна быть полностью сухой. Мы отбрасываем первую и последнюю раздачу, поскольку они не столь надежны. Например, не ставьте стандарты на 5 пластин, затем возвращайтесь и заполняйте образцами. Это задерживает добавление конъюгата к пластинам.
Если андростендион превышает норму, то появляются следующие симптомы:
- раннее половое созревание;
- огрубение голоса на манер мужского;
- появление волос на нехарактерных для женщины участках тела;
- фигура мужского типа;
- неудачные попытки беременности;
- частые кровотечения из матки.
Пыль из лаборатории может собираться на фильтре. Беременность, связанная с избытком андрогенов и вирилизацией, почти всегда возникает из-за условий, возникающих во время беременности. Это часто бывает стрессовым и сложным для врача из-за необходимости своевременного диагноза, чтобы оценить вероятность вирилизации нерожденного женского плода. Избыток андрогенов во время беременности относительно редок; двумя наиболее распространенными причинами являются гестационная лютема и гиперреакция лютеиналиса.
Увеличение производства андрогенов у беременных женщин может вызвать гирсутизм и вирилизацию матери и порой вирилизацию женского плода. Риск для плода зависит от ряда факторов, включая начало увеличения производства андрогенов матери, серьезность увеличения и состояние, вызывающее увеличение. Лютеому следует подозревать у женщин с односторонними или двусторонними твердыми яичниковыми массами, тогда как опухоль Крукенберга остается возможной, особенно у пациентов с двусторонними поражениями. Это условие, по-видимому, не подвергает женского плода риску заражения вирусом даже в ситуациях, когда циркулирующие материнские андрогены являются высокими.
Рекомендуем прочесть: Можно кефир кормящей маме
При повышении андростендиона следует обратиться к врачу за лечением. В данном случае помогут эндокринолог и гинеколог.
Пациентке будет назначено специальное лечение, благодаря которому снизится уровень гормона в крови.
Причинами повышения данного гормона у мужчин могут быть:
- гиперплазия надпочечников;
- прием препаратов, содержащих гормоны.
В данном случае ситуацию поможет исправить андролог.
Как и при лютемоме, эти кисты обычно регрессируют после родов и не требуют хирургической терапии. Следует всегда учитывать экзогенную гормональную терапию при беременности, осложненной избытком андрогенов. Односторонние повреждения твердых яичников при беременности, осложненные избытком андрогенов, повышают риск развития злокачественных новообразований.
Текущее управление в основном ограничено оценкой риска для плода, а не вмешательством, которое может изменить течение беременности. Тестостерон и дигидротестостерон в материнской и пуповинной крови и в амниотической жидкости. Тестостерон, андростендион и дегидроэпиандростерон в плазме во время беременности и при родах: Концентрация и связывание белка. Метаболический клиренс и скорость производства крови тестостерона и дигидротестостерона у нормальных субъектов, во время беременности, при гипертиреозе. Материнская сыворотка и андрогены в человеческой беременности: рано увеличивается с циклом зачатия. Трансплацентарные градиенты полового гормона-связывающего глобулина при беременности человека и обезьян. Емкость тестостерона-связывающего глобулина в плазме человека и влияние специфического связывания тестостерона на его метаболические скорости очистки. Уровни связывания тестостерона в сыворотке женщин во время нормального менструального цикла, беременности и послеродового периода. Репродуктивная эндокринология, хирургия и технология: учебник по репродуктивной медицине. Плацентарный клиренс материнской плазмы андростендиона через образование плацентарного эстрадиола: косвенный метод оценки маточно-плацентарного кровотока. Фетальная защита против маскулинизации с гиперреакцией лютеиналиса и вирилизацией. Новая причина женского псевдогермафродитизма: дефицит плацентарной ароматазы. Вирилизация матери и плода, связанная с лютемой беременности: отчет о болезни с эндокринологическими исследованиями. Лютеомы беременности: причина для материнской вирилизации. Беременность у пациента с вирилизующей аоренобластомой. Фулминант рецидива опухоли клеток Сертоли-Лейдига во время беременности. Женский псевдогермафродитизм из-за материнской адренокортикальной опухоли. Периодическая материнская вирилизация во время беременности, связанная с синдромом поликистозных яичников: отчет о болезни и обзор литературы. Материнские сывороточные андрогены у беременных с синдромом поликистозных яичников: возможные последствия при пренатальной андрогенизации. Возобновление функции яичников во время лактационной аменореи у женщин грудного вскармливания с синдромом поликистозных яичников: эндокринные аспекты. Маскулинизация женского плода, связанная с введением пероральных и внутримышечных прогестинов во время беременности: неадренальный женский псевдогермафродизм. Международная академия патологоанатомов, монограмма Влияние андрогенов на половое развитие плода: андроген-индуцированный женский псевдогермафродитизм. Тестостерон секретируется семенниками у мужчин.
Низкий уровень андростендиона
Причинами пониженного уровня андростендиона у женщин могут быть заболевания:
- недостаточность надпочечников или яичников;
- серповидноклеточная анемия;
- сбой работы гипофиза;
- неправильное питание;
- прием средств на основе гормонов.
Повысить андростендион поможет врач.
У женщин надпочечники выделяют 25% тестостерона, а яичники выделяют еще 25%; остальная часть вырабатывается путем периферического превращения андростендиона. 6 Большинство циркулирующих тестостеронов связывается с глобулином и альбумином, связывающим половые гормоны; около 2% общего тестостерона является бесплатным.
Как свободный, так и связанный с альбумином тестостерон являются биологически активными и вместе называются биодоступной фракцией. Общий уровень тестостерона может варьироваться от отсутствующего до повышенного, в зависимости от состояния. Младенцы с гипогонадизмом или гипопитуитаризмом могут проявлять микропенис или крипторхизм.
Причины уменьшения уровня андростендиона у мужчин:
- недостаточность надпочечников;
- серповидноклеточная анемия.
Если не предпринять меры по устранению данной проблемы, то она может привести к ухудшению потенции, а впоследствии и к импотенции. Поэтому важно обратиться к врачу за лечением.
Анализ на андростендион следует обязательно сдавать при планировании беременности. Это поможет выявить проблемы, если таковые имеются и устранить их.
Отсроченное половое созревание и гипогонадизм у мальчиков и мужчин могут быть связаны с первичной или вторичной недостаточностью яичек. Таким образом, измерение свободного тестостерона дает большую чувствительность, чем общий тестостерон для диагностики гипогонадизма у пожилых мужчин. 3.
Терапия тестостероном может быть рекомендована для взрослых мужчин с симптоматическим гипогонадизмом. 3 У мужчин клинические исследования показывают, что лечение умеренно улучшает сексуальную функцию, настроение и депрессивные симптомы. 9 Чтобы оценить, когда уровни достигают среднего уровня, рекомендации рекомендуют контролировать общий тестостерон у мужчин с гипогонадизмом во время лечения. 3 Измерения рекомендуются через 3-6 месяцев после начала лечения, ранее для мужчин, получавших энантат тестостерона или инъекции ципионата, и на полпути между инъекциями после этого, чтобы определить соответствующую частоту и дозировку. 3.
Гормональное лечение прыщей у женщин
Эти особенности связаны с синдромом поликистозных яичников, наиболее распространенной эндокринопатией у женщин репродуктивного возраста. Департамент дерматологии, Медицинский центр Вайля-Корнелла, Нью-Йорк, Нью-Йорк. Стандартные протоколы лечения включают актуальные ретиноиды, актуальные и пероральные противомикробные препараты и изотретиноин. У некоторых пациентов гормональная терапия может быть добавлена к режиму.
Причины снижения уровня андростендиона в крови
В этой статье мы рассмотрим гормональный патогенез акне, обсудим основы эндокринной оценки и предоставим обзор существующих вариантов гормонального лечения у женщин. Его средняя распространенность среди подростков составляет от 70 до 87 процентов. Первоначально не классифицированные как расстройство для подростков, исследования акне показывают, что средний возраст представления для лечения составляет 24 года, при этом 10 процентов посещений происходят, когда пациенты находятся в возрасте от 35 до 44 лет. Генетика и гендерные факторы являются важными факторами в распространенности акне.
За что отвечает андростендион?
Андростендион: норма у женщин и мужчин
- дети 1-7 суток после рождения – 20-290 нг/100мл;
- грудные дети (1-12 месяцев) – 6-68 нг/100мл;
- дети в возрасте 1-10 лет – 8-50 нг/100мл;
- подростки (10-17 лет) – 8-240 нг/100мл;
- мужчины – 75-205 нг/100мл;
- женщины – 85-275 нг/100мл.
Андростендион повышен: причины
- поликистоз яичников;
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга;
- женский остеопороз;
- стромальный гипертекоз яичников;
- опухоли яичников различного происхождения и некоторые другие заболевания.
Андростендион повышен: симптомы
Андростендион повышен: лечение
Скачок обычно заметен во втором триместре. Негативно сказывается на здоровье женщин и дефицит мужского гормона. Это может быть связано с развитием недостаточности яичников или надпочечников.
Повышенный андростендион у женщин: что делать в этом случае?
Гормоны необходимы для регуляции всех процессов в организме. Одним из важнейших биологически активных веществ является андростендион – представитель мужских андрогенов. Он тесно связан с эстрогеном и тестостероном. Синтез гормона обеспечивает кора надпочечников и яичники. Повышенный андростендион у женщин может говорить о развитии патологий половой системы. Определить это можно по характерным признакам. Определенные лекарственные препараты помогут нормализовать уровень гормона в организме.
Причины повышенного андростендиона
Гормоны отвечают за работоспособность всех систем и органов, регулируют метаболические процессы. Вырабатываются эти химические соединения железами внутренней секреции.
Гормон андростендион является предшественником тестостерона
Андростендион – гормон, являющийся предшественником тестостерона. Его производят практически в одинаковом количестве как половые железы (яичники), так и надпочечники.
Представитель андрогенов является сильнейшим анаболиком, участвует в жировом обмене и синтезе белков, тормозя их распад, необходим для правильной работы половой системы. Андростендион отвечает за повышение сексуального влечения, регуляцию работы сальных желез, необходим для роста костей.
В течение жизни уровень этого гормона в организме меняется. Незначительные колебания также заметны в утреннее время. У женщин уровень андрогенного гормона зависит от фазы месячного цикла.
Надпочечники и яичники начинают усиленно продуцировать гормоны в период развития патологических процессов в этих органах.
Чаще всего повышенный количество андростендиона наблюдается при следующих недугах:
- Поликистоз яичников
- Андрогенитальный синдром
- Гиперплазия коры надпочечников
- Злокачественные новообразования яичников
- Остеопороз
- Синдром Иценко-Кушинга
Чаще всего высокий уровень андрогенного гормона наблюдается при поликистозе яичников. Патология связана с дефицитом ферментов, которые необходимы для преобразования мужских гормонов в женские. Повлиять на уровень андростендиона может и нарушение баланса других гормонов.
Вполне нормальным явлением считается повышение значений в период беременности.
Показатели уровня андростендиона повышаются на фоне различных патологий половой системы.
Об одном из последствий повышенного уровня данного гормона узнайте из предложенного видео.
Как проявляется повышенный андростендион?
Определить сбой в работе яичников и надпочечников можно по некоторым вторичным половым признакам. Нарушение баланса, прежде всего, отразится на внешнем виде. Женщина может заметить появление «лишних» волос на теле, изменение голоса, увеличение веса за счет роста мышечной массы. Последний симптом обычно проявляется в период приема медикаментов для повышения уровня гормона андростендиона в крови.
Гормональное нарушение приводит к преждевременному половому созреванию.
Для девочек такой процесс может иметь серьезные последствия в виде поликистоза яичников, патологий органов репродуктивной системы, нарушения менструального цикла и овуляции, гормональные сбои.
Маточные кровотечения часто развиваются на фоне дисбаланса гормонов. Нарушение функциональности яичников в период изменения гормонального фона могут повлиять и на работу надпочечников.
Увеличенное содержание андростендиона в крови – гиперандрогения – приводит к хроническому невынашиванию беременности. Тяжелым последствием этого патологического состояния является бесплодие эндокринного характера. Обычно недуг протекает в скрытой форме, что мешает своевременному обнаружению проблемы.
Нормы андростендиона
Андростендион присутствует в крови с самого рождения человека
Гормон присутствует в крови человека с самого рождения. В зависимости от возраста уровень химического соединения будет меняться. В первую неделю после рождения значения колеблются в широких пределах – 20-290 нг/100 мл.
У грудных малышей (до 12 месяцев) уровень падает до 6-68 нг/100 мл. Рост андростендиона наблюдается в подростковый период. Для детей 10-17 лет нормой считается 8-240 нг /100 мл. Для женщин старше 18 лет показатель находится в пределах 85-275 нг/100мл.
Следует учитывать, что меняться показатели могут на фоне определенных патологических процессов и лечения гормональными препаратами. Для определения причины дисбаланса следует обратиться к гинекологу или эндокринологу.
Гирсутизм (появление мужских половых признаков), трудности с вынашиванием беременности, увеличение мышечной массы – первые симптомы повышения в крови андростендиона.
Как правильно сдавать анализ?
Отклонения от нормы могут привести к проблемам в половой системе
Изменения уровня гомона может повлечь за собой различные отклонения в половой системе. Назначают анализ в основном женщинам, которые страдают от частых маточных кровотечений и бесплодия, имеют нарушения функций надпочечников, нерегулярный месячный цикл.
Для определения уровня андрогенного гормона проводят лабораторное исследование крови. Получить направление на прохождение обследования можно у врача-эндокринолога, гинеколога или генетика. Чтобы получить правильный результат анализа, женщина должна сдать кровь на 6-7 день месячного цикла.
Материал для диагностики сдается только в утреннее время и натощак. Прием пищи (последний) должен быть не позднее, чем за 10 часов до исследования. На показатели могут повлиять чрезмерные физические нагрузки, поэтому их следует исключить за сутки.
Не рекомендует курить перед анализом на андростендион. Препараты на гормональной основе будут искажать истинные результаты исследования.
Прием таких медикаментов следует отменить за месяц до проведения анализа.
Чаще всего для определения уровня андростендиона используют метод иммуноферментной диагностики. Для этого следует сдать кровь из вены в специальной биохимической лаборатории. Обычно такие анализы проводят на платной основе. Результаты пациент получает в течение 24 часов.
Расшифровкой должен заниматься лечащий врач, который будет учитывать возрастную категорию и наличие сопутствующих патологий в анамнезе.
Повышенный андростендион при беременности
Гормональный дисбаланс чаще всего приводит к бесплодию. Это связано, прежде всего, с торможением созревания женской половой гаметы, что приводит к уплотнению яичника – поликистозу. Выход яйцеклетки для оплодотворения становится невозможным.
Однако в редких случаях наступление беременности все же возможно. Для этого женщине потребуется пройти курс лечения гормональными медикаментами, которые смогут подавить мужские половые гормоны и наладить выработку прогестерона.
Сочетание повышенного адростендиона и беременности крайне опасно. Обычно синдром приводит к самопроизвольному прерыванию вынашивания малыша на ранних сроках.
Лабораторная диагностика позволяет своевременно определить рост андростендиона.
Как лечить данное отклонение от нормы?
Методы лечения подбираются врачом в индивидуальном порядке
Терапия подбирается врачом в зависимости от особенностей течения синдрома и первопричины его развития. В большинстве случаев лечение заключается в применении целого ряда мероприятий как консервативных, так и хирургических. Иногда восстановить выработку гормонов бывает сложно. Схема лечения и препараты подбираются строго в индивидуальном порядке.
Оральные контрацептивы обычно помогают снизить уровень андростендиона до нормальных показателей. К эффективным препаратам относятся Ярина, Жанин, Диане-35. В составе этих лекарств имеются вещества, играющие роль антиандрогенов.
После применения таких препаратов наблюдается «перезагрузка» эндокринной системы и нормализация гормонального фона. Следует учитывать, что оральные контрацептивы имеют ряд противопоказаний и подходят не всем женщинам.
Лечение глюкокортикоидными препаратами осуществляется только по строгим показаниям. В некоторых случаях их назначают беременным женщинам, рассчитывая дозировку в индивидуальном порядке.
Кортикостероиды применяют для снижения уровня андростендиона, вызванного нарушением работы надпочечников. Длительность приема гормональных медикаментов обычно составляет 6-10 месяцев. Хирургическое вмешательство показано при опухолях надпочечников или яичников.
Женский организм не может обойтись без определенного количества мужских гормонов, участвующих во многих внутренних процессах. Продуцируемые андрогены в норме не должны влиять на женственность и репродуктивную функцию. Однако некоторые патологические состояния могут влиять на гормональный фон.
Андростендион – важнейшее биологически активное вещество, необходимое для стимуляции выработки тестостерона и эстрогена. Повышенное содержание гормона наблюдается при заболеваниях яичников и надпочечников. Для определения метода лечения женщине следует пройти лабораторную диагностику.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Конечно, в большей степени андростендион и изменения его уровня касаются женщин. Этот гормон начинает вырабатываться примерно с 7 лет, и до 30 он постепенно увеличивается и достигает своего максимального значения. После 30 количество этого гормона идет на спад. Уровень андростендиона меняется в течение дня, максимального значения он достигает утром.
Причины повышенного гормона андростендиона у женщин
При установлении диагноза повышенный уровень андростендиона, многие люди задаются вопросом: андростендион — что это такое? Андростендион — это половой гормон (мужской), который вырабатывается в яичниках, в небольших количествах может вырабатываться в коре надпочечников у мужчин и женщин, а также в яичках у мужского пола.
Характеристика гормона
Во многих литературных источниках гормон андростендион еще называют предшественником эстрона и тестостерона, так как этот гормон преобразуется в тестостерон, и происходит это, как правило, в половых железах (эстрон в яичниках), а также в жировых тканях.
У женского пола изменение уровня этого гормона в организме происходит в зависимости от менструального цикла.
Максимального значения андростендион у женщин достигает примерно в середине менструального цикла. При беременности количество гормона начинает резко повышаться.
Существует несколько методик для определения нормы уровня андростендиона. Они зависят от метода проведения и единиц измерения. Поэтому часто люди сталкиваются с ситуацией, что не могут разобраться в полученных результатах без помощи врача-специалиста.
Патологические проявления
Симптомы дисбаланса андростендиона достаточно просты, именно поэтому многие представительницы прекрасного пола могут не обратить на них внимания. Однако, если все же проявление нескольких из них становится достаточно заметным, необходимо сделать анализ крови на установление уровня андростендиона.
- появление угревой сыпи, которая сохраняется долгое время и практически не лечится;
- жирная кожа;
- появление заболеваний груди;
- рост волос, нехарактерный для женщин (над губой, на подбородке, на груди или ниже пупка);
- резкие изменения менструального цикла;
- резкое выпадение волос;
- кровотечения из матки;
- раннее половое созревание;
- бесплодие, отторжение плода.
Наиболее опасные причины дисбаланса андростендиона — это опухоль яичников или надпочечников. В этих 2 случаях крайне необходимо срочно обратиться к врачу (гинекологу или эндокринологу), потому что, как известно, очень тяжело поддаются лечению органы половой и эндокринной системы даже на начальных стадиях заболевания.
На основании многолетних исследований были установлены «нормальные» значения уровня андростендиона. У мужчин — норма 0,6-3 нг/мл, у женщин — норма 0,3-3,2 нг/мл.
Подготовка к исследованию
Для анализа уровня андростендиона используется кровь из вены, которую берут привычным для всех способом.
Во-первых, при подготовке к исследованию нужно помнить о том, что уровень гормона меняется в течение суток (утром максимальное значение, вечером — минимальное), поэтому оптимальным будет сдать кровь в утренние часы. Во-вторых, сдавать кровь необходимо на голодный желудок, причем за сутки до этого лучше не употреблять в пищу очень жирных и острых блюд, в качестве исключения можно употреблять чистую воду без газов.
Не менее чем за 2 недели до анализа следует прекратить или исключить применение контрацептивов в форме таблеток. До анализа стоит не подвергать себя тяжелым нагрузкам и перенапряжениям. Крайне важно исключить употребление алкогольных напитков хотя бы за сутки, не курить несколько часов непосредственно перед проведением анализа.
Лечебные мероприятия
При малейшем отклонении андростендиона от нормального состояния нельзя запускать этот процесс, так как чем раньше приступить к лечению, тем скорее проблема будет ликвидирована. Если после проведения анализа крови было выявлено, что андростендион повышен или понижен, необходимо обратиться к врачу — гинекологу или эндокринологу — для того, чтобы он назначил лечение, которое будет разработано индивидуально для каждого пациента. Только такое лечение будет высокоэффективным.
Ни в коем случае при заболеваниях половой или эндокринной системы нельзя заниматься самолечением, так как это не только не поспособствует выздоровлению, но и может навредить, усугубив ситуацию.
При снижении уровня андростендиона у мужчин может проявляться увеличение веса. Причем в данном случае увеличение веса будет происходить не из-за роста жировых тканей, а из-за роста мышечной массы. Этим свойством очень часто пользуются бодибилдеры. Они принимают специальные лекарственные препараты, которые способствуют понижению уровня андростендиона. Но часто красота тела затуманивает разум, и они не понимают, какой огромный вред приносят организму. К побочным действиям снижения количества гормона относятся: выпадение волос и даже облысение, увеличение простаты, иногда мышечная масса может увеличиваться непропорционально, ввиду индивидуальных особенностей человека.
Чаще всего в качестве лекарства, повышающего уровень гормона, назначаются пищевые добавки и пероральные контрацептивы, такие как Андростендион и Андростендиол, Кломифен, Ципротерон. В качестве дополнительных воздействий эти препараты могут вызвать увеличение массы мышц, повышение полового влечения, а также появление сил.
Рекомендуем прочесть: Беременные фото 36 недель
Применение данных препаратов без назначения врача не рекомендуется, так как это может привести к возникновению негативных последствий. Не стоит пренебрегать правилами приема, которые были разработаны индивидуально, препарат облает рядом противопоказаний и побочных действий.
Для сокращения сроков лечения лучшим вариантом будет переходить на здоровый образ жизни и на правильное питание, заниматься активными видами спорта и, конечно, отказаться от алкоголя и курения.
Для лечения более тяжелых стадий изменения уровня, особенно при беременности, врачи назначают Дексаметазон. Этот препарат тоже является гормоном, который используется при изменениях уровня андростендиона, связанных с заболеваниями надпочечников. Используется и для предотвращения выкидышей.
Женщинам, планирующим беременность в ближайшее время, обязательно стоит сдавать кровь из вены для анализа уровня таких гормонов, как андростендион и андростендион глюкуронид. Так как нормальный уровень этих гормонов способствует правильному протеканию беременности и рождению здорового ребенка.
Полезная информация об андростендионе глюкурониде
Андростендион глюкуронид — это тоже гормон, который образуется в результате редукции дигидротестостерона. Он является продуктом метаболизма мужских половых гормонов на уровне кожи. При различных уровнях может привести к появлению характерных мужских черт во внешности у представительниц женского пола, чаще всего выражается ростом волос в ненадлежащих местах, изменением телосложения и даже появлением более грубого тембра голоса. Может привести к андрогенезу. Уровень этого гормона, как правило, повышается при избыточном росте волос у женщин и заболеваниях яичников. У мужчин чаще проявляется понижение уровня андростендиона глюкуронида, что связано с недостаточной выработкой мужских половых гормонов.
Для установления уровня андростендиона глюкуронида проводится анализ венозной крови. Так же, как и для андростендиона, по результатам многолетних исследований были установлены средние значения уровня данного гормона в организме мужчин и женщин. Норма для мужчин (от 14 лет) — 3,5-25 нг/мл; для женщин: от 5 до 50 лет — 0,5-5,5 нг/мл, старше 50 лет — 0,1-6 нг/мл.
Рекомендуется проведение анализа крови на андростендион глюкуронид в следующих случаях:
- женщинам при избыточном росте волос (гирсутизме) в любом случае (все признаки или местные);
- при наблюдении лечения гирсутизма;
- при увеличении коры надпочечников за счет появления новообразований, при опухолях яичников.
При обследовании необходимо учитывать возможные причины появления избыточного роста волос и других заболеваний.
Перед проведением анализа крови необходимо соблюдать ряд требований. Исключить жирную пищу из своего рациона на 1 день. Проводить забор крови следует на голодный желудок, при этом лучше будет не употреблять пищу за 8 часов, можно только пить чистую негазированную воду. В течение суток перед анализом не употреблять алкогольные напитки. Не курить за час до анализа. Лучше всего сдавать кровь в утренние часы.
При значительном изменении уровня андростендиона глюкуронида лечение назначается врачом-специалистом. Заниматься самолечением нельзя.
Стоит строго придерживаться рекомендаций по лечению, которые должны быть разработаны индивидуально. На протяжении всего лечения периодически необходимо наблюдаться у врача, который назначал лечение. В случае улучшений или ухудшений врач обязательно будет изменять правила лечения.
В среднем стоимость проведения анализов по России составляет: для андростендиона — 1200-1300 рублей, для андростендиона глюкуронида — 1300-1400 рублей.
Гормон андростендион повышен у женщин: почему это бывает и как лечится
За что отвечает
Традиционно считается, что андрогены — это мужские гормоны, но ошибочно полагать, что у женщин они не имеются.
О том, каковы признаки гормонального сбоя у женщин, расскажет наша публикация.
О гормональном сбое после медикаментозного прерывания беременности и его причинах читайте здесь.
Причины увеличения показателей
Высокий уровень во время беременности и после родов
Симптомы и признаки
О гормональном бесплодии у женщин расскажет наша публикация.
Какие гормональные препараты при климаксе могут понадобиться, читайте в данном материале.
Опасно ли подобное состояние
К какому врачу нужно обратиться, в чем заключается диагностика
- эндокринолог;
- гинеколог-эндокринолог;
- гинеколог.
- анализ крови на другие гормоны (прогестерон, тестостерон, эстрадиол, пролактин, кортизол, лютеинизирующий гормон, ФСГ, ДЭА, ТТГ, АКТГ, альдостерон);
- УЗИ-исследование органов малого таза, щитовидной железы и почек;
- кольпоскопия;
- КТ-диагностика с контрастом органов малого таза;
- МРТ и рентгенография почек и надпочечников.
Особенности лечения
Диета при гиперандрогении
Что нельзя делать
- Употреблять алкоголь, а особенно во время приёма гормональных препаратов.
- Придерживаться изнурительных голодовок и диет, так как питание должно быть просто низкокалорийным и сбалансированным.
- Самостоятельно без назначения врача принимать глюкокортикостероиды и другие гормональные медикаменты.
- Не обращаться к врачу и сознательно запускать эндокринную патологию.
- Употреблять анаболические средства, которые содержат мужские гормоны.
В настоящем исследовании сравнивали экскрецию с мочой стероидов у женщин с андрогенной алопецией и в контрольной группой женщин с целью оценить их возможные изменения.
Лечение гиперандрогенной алопеции у женщин
Fertility and Sterility, 2003, Vol 79, No 1, 91-94.
Андрогенная алопеция — это обычная форма алопеции, при которой андрогены постепенно приводят к уменьшению размеров волосяных фолликулов на голове. Происходит прогрессивное источение волос и их выпадение, особенно в лобно-теменных областях. Хотя традиционно считается, что гиперандрогенная алопеция связана с избыточной активностью андрогенов в области волосяных фолликулов головы, у большинства пациенток уровень циркулирующих андрогенов нормальный, и предполагается повышенная чувствительность волосистой части головы к андрогенам. Некоторые исследователи предполагают роль надпочечниковой гиперандрогении.
Было показано, что активность 5-альфа-редуктазы 1 типа повышена у женщин с андрогенной алопецией, однако это может быть как первопричиной алопеции, так и следствием гиперандрогении. С другой стороны, и мы, и другие исследователи показали, что у женщин с гиперандрогенной алопецией имеется повышенный уровень 5-альфа-редуцированных метаболитов андрогенов, в частности, 3-альфа-андростендиол сульфата. Эти метаболиты андрогенов, однако, резко зависят от уровня циркулирующих андрогенов, играющих роль субстрата, и сульфатированные производные хорошо коррелируют с уровнем надпочечниковых андрогенов.
Лечение гиперандрогенной алопеции до сих пор не приносит достаточных успехов. В противоположность тем удовлетворительным результатам, которые получены у женщин с гирсутизмом и акне, классическая антиандрогенная терапия в этом случае малоэффективна.
В настоящем исследовании мы оценивали эффекты двух антиандрогенных агентов (флутамид и финастерид) у женщин с гиперандрогенной алопецией. Мы сравнивали эффекты этих препаратов с эффектами известного антиандрогена ципротерона ацетата и с контрольной группой, не получавшей лечения.
Материал и методы исследования
В исследование было включено 48 женщин с гиперандрогенией, средний возраст 25 лет средний ИМТ 24,3, у которых установлен диагноз гиперандрогенная алопеция в течение как минимум 3 лет. Повышенным расценивался уровень андрогенов выше как минимум на 2 стандартных отклонения овуляторного уровня в контрольной группе. Плотность волос в лобной зоне оценивалась по степеням (1, 2, 3), согласно классификации Ludwig. У каждой пациентки делали фотографию лобно-теменной области и использовали для сравнительного анализа в конце лечения. Средняя степень гирсутизма (по индексу Ferriman-Gallwey-Lorenzo) присутствовала у 10 пациенток (21%), нерегулярность менструального цикла (олигоменорея) — у 20 (42%) пациенток с гиперандрогенной алопецией.
В качестве контрольной группы были взяты 30 женщин с нормальной овуляторной функцией, равных по среднему возрасту и весу пациенткам основной группы. У всех женщин брали образцы крови во время фолликулиновой фазы цикла (5-6 день), после ночного голодания — для тестостерона, и определяли уровни свободного тестостерона и ДГЭА-С. Эти показатели использовали для подтверждения гиперандрогении у всех 48 пациенток с гиперандрогенной алопецией.
36 женщин были рандомизированы на три группы с различными лечебными курсами (по 12 человек в каждой): 1. Ципротерон ацетат (ЦПА) по 50 мг в сутки + 25 мкг этинилэстрадиола (ЕЕ) v ЦПА с 5 по 15 день цикла, ЕЕ с 5 по 25 день цикла; 2. Флутамид по 250 мг в сутки; 3. Финастерид v по 5 мг в сутки. Для флутамида была выбрана доза 250 мг для менимизации возможного гепатотоксичного эффекта. 12 женщин отказались от какого-либо лечения и наблюдались в течения года безо всякого лечения. Эти женщины обладали сходными характеристиками и степенью алопеции с женщинами в группах лечения. В конце лечения (или наблюдения) проводились следующие оценочные процедуры:
1. Оценка плотности волос лобной части по шкале Ludwig
2. Самооценка (с использованием опросников, включающих 4 вопроса: количество волос, рост волос, замедление выпадения волос, общее удовлетворение терапией)
3. Оценка исследователя. Плотность волос в лобно-затылочной области сравнивали с той, что наблюдалась до лечения, используя 7-балльную шкалу: резко снижена (-3), умеренно снижена (-2), немного снижена (-1), не изменилась (0), несколько повысилась (+1), умеренно повысилась (+2), резко повысилась (+3).
Возможные побочные эффекты и функция печени оценивались с 3-месячным интервалом.
Все пациентки дали информированное письменное согласие. Никто не находился на диете и не получал никаких лекарств как минимум за 3 мес до начала исследования.
Сывороточные уровни гормонов определяли методом радиоиммунного анализа.
У женщин с алопецией в нашем исследовании оказалось значительно (р меньше 0,1) повышены уровни тестостерона, свободного тестостерона и ДГЭА-С в сравнении с женщинами контрольной группы. Средняя степень алопеции и уровень сывороточных андрогенов в трех группах лечения были одинаковыми.
Через год после лечения только в группе с флутамидом произошло достоверное, хотя и небольшое снижение баллов по шкале Ludwig (с 2,3+-0,2 до 1,8+-0,1; р меньше 0,5). Изменения в других группах были незначительны и недостоверны. Флутамид приводил к 21% снижению баллов.
Анализ опросников самооценки тоже показал лучшие результаты в группе флутамида. 8 пациенток из этой группы отметили снижение скорости потери волос, 5 из них отметили полное удовлетворение результатами лечения. Однако увеличение общего количества волос и новый рост отметили только 3 пациентки. В других группах результаты были худшими. Среди пациенток, принимавших ЦПА, 3 отметили снижение скорости потери волос и общее удовлетворение лечением. Только одна пациентка из группы с финастеридом и 1 из группы наблюдения отметили снижение скорости потери волос и были довольны результатами.
Количество баллов по оценке исследователя тоже показало лучшие результаты в группе с флутамидом (среднее число баллов 0,9+-0,2 ). Однако при сравнении с ЦПА достоверной разницы не обнаружилось (0,5+-0,2), а в сравнении с финастеридом и группой наблюдения было гораздо выше (в обеих группах 0,1+-0,2, р меньше 0,5).
У 2 пациенток через 6 мес лечения флутамидом отмечено слабое повышение уровня печеночных трансаминаз (на 20% выше нормы). Это не было расценено как противопоказание к лечению, и оно было продолжено с согласия пациенток. Функция печени полностью оценивалась у этих двух пациенток каждый месяц. Дальнейшего повышения уровня печеночных ферментов не наблюдалось, и через 2 мес после окончания лечения уровни ферментов вернулись к исходным значениям. При лечении ЦПА и финастеридом не было отмечено побочных эффектов.
Рекомендуем прочесть: Во время беременности покалывания
Хотя повышение уровня сывороточных андрогенов играет важнейшую роль в патогенезе гиперандрогенной алопеции у женщин, лечение антиандрогенами в целом неэффективно. Некоторые исследования сравнивали эффекты различных антиандрогенов в лечении гирсутизма, однако о лечении гиперандрогенной алопеции таких данных нет.
В настоящем исследовании мы оценивали и сравнивали эффекты трех различных препаратов в лечении гиперандрогенной алопеции у женщин. ЦПА — это классический антиандроген, широко использующийся в Европе и Канаде. Мы использовали классический режим выской дозы (50 мг в сутки) в комбинации с ЕЕ, хотя могут использоваться и другие дозы. Ранее мы показали, что в лечении женщин с гирсутизмом высокие дозы дают лучшие результаты, чем более низкие.
Второе вещество — флутамид — мощный конкурентный ингибитор андрогеновых рецепторов v показал свою эффективность в лечении гирсутизма. В тех исследованиях его давали в дозах 500-750 мг в сутки. Меньшие дозы (250-375 мг в сутки) также использовались. Поскольку флутамид может вызывать серьезные повреждения печени, мы выбрали суточную дозу 250 мг
Третье вещество — финастерид — является ингибитором 5-альфа-редуктазы 2 типа. Известно, что активность 5-альфа-редуктазы при андрогенной алопеции повышена, и возможно это играет роль в патогенезе потери волос. Финастерид в дозе 1 мг в сутки снижает скорость потери волос у мужчин и используется в лечении мужской алопеции. Недавно крупномасштабное исследование на женщинах показало неэффективность 1 мг финастерида в лечении женской гиперандрогенной алопеции. Однако в этом исследовании участвовали только женщины в постменопаузе. Мы считаем возможным разный патогенез гиперандрогенной алопеции до и после менопаузы. Мы решили включить финастерид в наше исследование и использовать большую дозу v 5 мг в сутки, которая показала свою эффективность в лечении гирсутизма.
Наше исследование показало, что все вещества оказывают незначительный эффект в лечении гиперандрогенной алопеции. Однако имеются важные различия. Финастерид дозе 5 мг в сутки был неэффективен, и его эффект был сходен с таковым в группе наблюдения, а ЦПА и флутамид несколько улучшили течение алопеции. Лучшие результаты были получены с флутамидом, который привел к улучшению баллов по шкале Ludwig на 21%, снижению скорости потери волос (что отметили в опросниках самооценки 8 из 12 пациенток и исследователи v как легкое улучшение алопеции (+1)). Различия с группой наблюдения были статистически достоверны.
Хотя в целом объективное улучшение было незначительным, и только некоторые пациентки (3 из 12) отметили субъективно рост новых волос, это может быть следствием свойст цикла роста волоса на голове. Анагенная фаза роста волос головы длится несколько лет (2-8), что гораздо длинее, чем у волос на лице (3 мес). Т.о., возможно, необходим протокол, включающий значительно более долгий период наблюдения, для оценки реального влияния препаратов на рост новых волос.
Неизвестно, почему, в отличие от лечения мужчин, у женщин при гиперандрогенной алопеции финастерид не эффективен. Однако мы предполагаем, что концентрация изоферментов 5-альфа-редуктазы в коже головы у мужчин и у женщин с гиперандрогенией может объяснить такие различия. Финастерид v это ингибитор 5-альфа-редуктазы 2 типа, а у гиперандрогенных женщин с гирсутизмом и акне в основном повышена активность 5-альфа-редуктазы 1 типа. Возможно, что у гиперандрогенных женщин с алопецией, как и у других гиперандрогенных женщин, в коже головы тоже преобладает 5-альфа-редуктаза 1 типа.
Наше исследование проведено на небольшом количестве женщин — всего 12 в каждой группе. Только многоцентровое рандомизированное исследование может привести к более значимым результатам. У нас также не было группы плацебо.
Хотя мы предполагаем необходимость более длительного периода наблюдения, мы не уверены в возможности использовать в таком исследовании флутамид. У 2 из 12 женщин произошло обратимое повышение уровня печеночных ферментов при использовании низкой суточной дозы — 250 мг. Пролонгированное исследование может повысить этот риск, хотя мы предполагаем, что только флутамид может использоваться в лечении алопеции. Возможно новые вещества из этого класса с меньшей гепатоцеллюлярной токсичностью будут более применимы в длительном исследовании гиперандрогенной алопеции. Мы также не сравнивали применение спиронолактона.
Мы показали, что чистый антиандроген — флутамид — несколько улучшает течение гиперандрогенной алопеции у женщин. Хотя этот эффект относительно невелик и в основном характеризуется снижением скорости потери волос, возможно, что более длительное лечение даст лучшие результаты и более существенно повлияет на рост новых волос. Наши данные также показали неэффективность финастерида в лечении таких пациенток.
Стероидные гормоны в моче женщин с андрогенной алопецией
Clin Biochemistry, 2000, Vol. 33, No 2, 97-101.
Андрогенная алопеция — гормонально зависимое истончение волос, прогрессирующее и приводящее к потере волос. Это относительно часто встречающееся состояние у женщин, однако вызывается различными гормональными нарушениями. Андрогенная алопеция может быть вызвана высоким уровнем циркулирующих андрогенов, однако она встречается и при нормальном уровне тоже. Источником повышенных андрогенов могут быть яичники или надпочечники, также в патогенез вовлечены производные гормонов, образующиеся в коже. При нормальном уровне гормонов изменяется чувствительность органа мишени — волосяного фолликула. Третьим механизм развития андрогенной алопеции также может являться снижение уровня СССГ.
У женщин с андрогенной алопецией наблюдается повышенный уровень свободного тестостерона, дельта-5-андростендиола, 3-альфа-андростандиола, ДГЭА-С.
Schmidt отметил значительное повышение уровня котизола сыворотки и у жещин и у мужчин с алопецией, указывающее на активность надпочечников в патогенезе этого состояния у 18% пациентов.
Эти результаты показывают, что измерение уровней сывороточных андрогенов при андрогенной алопеции незначительно коррелирует с клиническим статусом, и их значительные суточные колебания являются одной из причин отсутствия такой корреляции.
У 56 женщин с андрогенной алопецией (возраст 33,9+-8,8 года) и 17 женщин контрольной группы (возраст 34,6+-8,4 года) были собраны суточные анализы мочи. Распределение по степеням алопеции (классификация Hamilton) было следующим: 17 пациенток с 1 степенью, 30 — с 2, 9 — с 3. Сочетание с акне или жирной кожей было у 5% пациенток с андрогенной алопецией. Пациентки не принимали каких-либо лекарств. Для исключения СПКЯ было проведено УЗИ, и пациентки со СПКЯ были исключены из исследования. Врожденная гиперплазия надпочечников была исключена на основании результатов хроматографии.
Образцы суточной мочи собирались, 20 мл экстрагировали на Sep-pak C18 картридже. После прохождения через мочу картридж промывали 5 мл воды, и стероиды отмывались в 5 мл метанола.
Метаноловые экстракты высушивали в потоке азота, расторяли в 4 мл 0,1М-ацетатного буфера (рН 4,6) с 50 мкл бета-глюкуронидазы(арилсульфатазы). Гидролиз осуществляли при 37С в течение 48 ч. После высушивания в потоке азота экстракт стероидов растворяли в 2 мл метанола.
100 мкл экстракта помещали в 10 мл-стеклянную пробирку, а затем добавляли по 5 мкг каждого из трех стандартов: 5-альфа-андростан-3бета,17-бета-диол, стигмастерол и холестерил бутират). Образцы высушивали и добавляли 4 капли 2% метоксиамина гидрохлорида в пиридине. Через 2 ч дериватизации при 60С, пиридин удаляли и добавляли 7 капель триметилсилилимидазола. Дериватизация проводилась в течение ночи при 100С в присутствии метилоксим-триметилсилил эфиров.
Проводили газовую хроматографию. Температурная программа была следующей: исходная температура 50С поддерживалась в течение 2 мин, затем повышалась до 180С по 30С в мин. После 4-мин изотермического периода температура повышалась до 300С по 2,1С в мин и держалась такой в течение 8 мин.
Измеряли следующие метаболиты стероидов: андростерон (А), этиохоланолон (Е), андростандиол (5-альфа-АД), андростендиол (дельта5-АД), дегидроэпиандростерон (ДГЭА), 11-кетоандростерон (11-ОА), 11-гидроксиандростерон (11-ОНА), 11-гидроксиэтиохоланолон (11-ОНЕ), 16-гидрокси-ДГЭА (16-ОНД), прегнандиол (ПД), прегнантриол (ПТ), рнегнендиол (дельта5-ПД), андростентриол (дельта5-АТ), тетрагидро-11-деоксикортизол (ТГС), 11-кето-прегнантриол (11о-ПТ), трегнентриол (дельта5-ПТ), тетрагидрокортизон (ТГЕ), тетрагидро-11-дегидрокортикостерон (ТГА), тетрагидрокортикостерон (ТГВ), алло-тетрагидрокортикостерон (аТГВ), тетрагидрокортизол (ТГФ), альфа-кортолон (альфа-КЛ), бета-кортолон (бета-КЛ), альфа-кортол (альфа-К), кортизол (Ф), 6бета-гидроксикортизол (6бета-ОНФ), 20альфа-гидроксикортизол (20-альфа-ОНФ).
Для выяснения уровня продукции метаболитов тестостерона и андростендиона использовали сумму А+Е, для оценки функции коры надпочечников v сумму ДГЭА и 16-гидрокси-ДГЭА. Общий уровень метаболитов кортизола рассчитывался для оценки продукции кортизола как сумма следующих компонентов: ТГЕ, ТГФ, фТНГ, альфаКЛ, бетаКЛ и альфаК.
В качестве индекса активности 5-альфа-редуктазы рассчитывался как отношение А/Е и отношение суммы производных 5альфа (А+ 11-бетаОНА+ аТГФ) к сумме производных 5бета (Е+11-бетаОНЕ+ТГЕ+ТГФ). В качестве показателя конверсии кортизола в кортизон рассчитывали отношение ТГФ+аТГФ/ТГЕ, указывающее на активность 11-бета-гидроксилазы.
За исключеним 1-ОА, ПД и 11-ОПТ, все метаболиты стероидов были достоверно повышены (р меньше 0,05) у пациенток с андрогенной алопецией.
Все метаболиты кортизола были достоверно повышены у пациенток с андрогенной алопецией (р меньше 0,01 или р меньше 0,02). За исключением аТГВ, повышение уровня метаболитов кортикостерона было недостоверным.
Отношения А/Е и 5альфа/5бета — метаболитов были значительно повышены (р меньше 0,05) у пациенток, однако отношение ТГЕ/(ТГЕ+аТГФ) не различалось между пациентками и контрольной группой.
Андрогенная алопеция может наблюдаться при нормальном или повышенном уровне циркулирующих андрогенов. В случае нормального уровня циркулирующих андрогенов, в волосяных фолликулах имеются метаболические нарушения, создающие местный избыток андрогенов. В качестве возможных источников гиперандрогении рассматриваются надпочечники, яичники и кожа.
Надпочечниковая продукция андрогенов зависит от АКТГ. Избыток андрогенов происходит при ограничении синтеза кортизола или при повышении его метаболизма. Распад кортизола завист от сравнительной активности катаболических ферментов. Stewart et al ную активность 5-альфа-редуктазы, превращающей кортизол в неактивный 5-альфа-дигидрокортизол, у женщин с СПКЯ. Rodin et al, напротив, показали повышенную 11-бета-оксидацию кортизола при СПКЯ.
Данные, опубликованные по андрогенной алопеции, в основном касались уровня стероидов в сыворотке или плазме крови. Очень мало доступной информации о метаболитах стероидов в моче, позволяющей понять суть нарушений метаболизма стероидов при андрогенной алопеции.
Андрогенная алопеция сопровождается, по нашим наблюдениям, избытком метаболитов андрогенов, кортизола, тестостерона и андростендиона у 86% пациенток. Похожие результаты отмечались Rodin et al и Stewart et al у женщин с СПКЯ. Повышение уровня метаболитов С19-стероидов и кортизола показывает, что стероидогенная активность коры надпочечников повышена. Для оценки роли 5-альфа-редуктазы и 11-бета-гидроксилазы в сверхпродукции андрогенов и кортизола высчитывали отношение 5-альфа и 5-бета — производных, а также сумму 11-кето и 11-гидроксиметаболитов. Наши результаты у женщин с андрогенной алопецией совпадали с таковыми Stewart et al у женщин с СПКЯ. 11-бета-оксидация кортизона была нормальной у женщин с андрогенной алопецией в отличие от СПКЯ. Т.о. мы считаем, что при андрогенной алопеции повышенная активность 5-альфа-редуктаза приводит к избыточной продукции метаболитов кортизола и андрогенов.
Мы предполагаем, что повышенная активность 5-альфа-редуктазы может лежать в основе двух заболеваний с разной клиникой: андрогенной алопеции и СПКЯ. Индивидуальные генетические особенности определяют, какая именно болезнь будет развиваться на фоне повышенной активности фермента.
Мы считаем, что повышенная активность 5-альфа-редуктазы — это первичный эффект в большинстве случаев андрогенной алопеции.
Дата создания страницы 10.09.2003
Дата последнего обновления 29.08.2004
Правильный рацион питания играет важную роль в повышении либидо!
Как и чем можно повысить либидо у женщин?
Вопрос о том, как повысить либидо у женщин, не так популярен, как такой же в отношении мужчин, но тоже имеет место. Либидо (лат. lĭbīdo — желание, страсть, похоть) — это половое влечение, желание полового акта. Снижение либидо — потеря желания заниматься интимом. Данное явление является половым расстройством. Мнение врачей таково, что здоровый взрослый человек должен испытывать либидо — это физиологическая норма, половой инстинкт. Сексуальное желание обеспечивает нормальное психическое состояние человека. Не надо путать снижение либидо и фригидность — это разные степени: в первом случае желание отсутствует постоянно и полностью, во втором это явление временное, которое поддается коррекции.
Секс — это неотъемлемая часть жизни любого нормального человека. Отсутствие сексуальных отношений вызывает психические и соматические заболевания. Сексуальная женщина на фото выглядит привлекательно для мужчин именно потому, что видна не только ее красота, но и ее сексуальный потенциал. Такое умение соблазнять помогает женщине либидо. Какие признаки снижения либидо у женщины? Это потеря интереса к сексу, отсутствие чувствительности точки G, нежелание секса без объективных причин, повышенная раздражительность, нервозность, отсутствие оргазма, угнетенное настроение. Если все упирается только в физиологию, то лечения не требуется, все восстановится само. Но если процесс затягивается, нужна будет помощь специалистов.
Этиология явления
Это усталость, подавленность (в том числе и послеродовая), обида на мужа после измен или ссоры. Из физиологических факторов выделяют: патологии ССС, эндокринопатии, инфекции и воспаления МПС, лактацию, беременность, менопаузу.
Всему виной закомплексованность. Женщина стареет гораздо быстрее мужчины, и с каждым годом у нее все больше неуверенности в себе: идет набор веса, появляются морщины, фигура расплывается, проблемы со здоровьем. Все это не дает женщине расслабиться в объятиях мужа. Когда она постоянно помнит о своей физической непривлекательности, она подавляет в себе влечение, что вызывает его угасание.
Проблемы в отношениях с партнером тоже становятся фактором потери влечения к мужу. Удовольствие получают только при полном взаимопонимании и любви. Мужчина должен быть не потребителем, а гарантом для женщины в получении всех потребностей: психологических, материальных и половых. Если этого нет, то и страсти не будет, секс будет случаться гораздо реже.
Гормональные нарушения у женщин
Желание секса меняется в зависимости от фазы МЦ: перед менструацией желание секса резко растет, после окончания месячных оно заметно снижается — это физиология. Заниматься сексом во время менструации надо активно, иначе потом либидо слабеет.
В силу своей эмоциональности женщина остро реагирует на стрессовые ситуации. Она морально истощается, перспектива секса ее начинает привлекать все меньше. После стресса появляется тревожный фон, который не дает женщине расслабиться, а ее телу — ощутить влечение и получить удовольствие.
Гормоны определяют настроение женщины. При беременности она вначале очень активна в постели, потом отношение к сексу становится куда более спокойным. Во время вынашивания уровень гормонов, усиливающих влечение, падает. Мужчине стоит набраться в этот период терпения.
Какой гормон определяет либидо у женщины? Это только тестостерон — своеобразный энергетик для организма. Он сохраняет хорошее настроение, молодость, помогает в половом развитии, повышает общий тонус, контролирует массу тела. Его дефицит ведет и к снижению либидо.
Дефицит тестостерона ведет к снижению либидо
- молочница и другие патологии МПС;
- эндокринопатии — нарушения со стороны надпочечников, гипотиреозы;
- менопаузы приводят к снижению влечения, если оно и поднимется, то ненадолго;
- заболевания сердца;
- гельминтозы обладают способностью снижать либидо у женщин и мужчин одинаково;
- СХУ — синдром хронической усталости ввиду современного темпа жизни.
- ожирение — здесь страдают и сами гормоны, ответственные за либидо, такие случаи лечат путем похудения.
- конфликты с партнером: если ссоры происходят часто, а примирения не наступает быстро, то женщина в силу эмоциональности застрянет в подавленном состоянии, такое расстройство обязательно вызовет снижение влечения.
Конфликты в парах
Как повысить женское либидо? Для этого существуют препараты, народные средства, методы релаксации, массаж, бумбилдинг и др.
Почему нужно стараться повысить либидо? Во-первых, чтобы получать удовольствие от жизни. Во-вторых, отказы от секса, особенно, если они повторяются, приводят к застойным явлениям в органах малого таза, а это грозит гинекологическими проблемами, нарушением кровообращения в венах, геморроем, запорами и др. Гармоничные сексуальные отношения с партнером поддерживают хороший гормональный баланс, и у женщины никогда не будет гормонозависимых опухолей в матке и МЖ.
Повышение либидо у женщин
Препараты для повышения либидо у женщин
Шпанская мушка для женщин — известное старинное средство-афродизиак. Средство получили такое название потому, что готовится из жука-нарывника, которого толкут в порошок и готовят капли. Содержит кантаридин, который в чистом виде является ядом, но в миниконцентрации обладает возбуждающим действием. После приема капель за короткое время у женщины появляется неодолимое желание заняться страстным сексом. Кантаридин раздражает рецепторы гениталий, повышая их чувствительность. Женщина получает наслаждение уже тогда, когда мужчина только еще прикасается к ее половым органам. Естественная смазка выделяется в повышенном количестве. Лекарство действует 4 часа.
Женская виагра увеличивает желание уже через полчаса после приема!
Виагра для женщин имеет аналогичный состав с мужской виагрой — синденафил, разница только в соотношениях компонентов. Способно увеличить желание уже через полчаса после приема. Средство действует 6 часов. Вагинальный эякулят выделяется в большом количестве, при этом оргазм очень яркий. Средство не применяют у девушек до 18 лет, при беременности и лактации, с алкоголем. Препарат резко увеличивает чувствительность половых органов к любой стимуляции. Мужскую виагру женщинам принимать нельзя. Средство следует покупать только в аптеках и только в оригинале. Таблетки Виагры назначаются только врачом.
Forte Love — женский возбудитель
Forte Love. Желание появляется сразу после приема. Практически нет противопоказаний. Содержит только натуральные компоненты: травы, эфирные масла, кофеин, аргинин, женьшень. Средство выпускают в виде растворимого порошка. Его эффекты: повышение либидо и чувствительности гениталий, полная раскрепощенность, восстановление нормального гормонального фона.
Широко используются препараты G Female, Gold Fly, Сиалис, Серебряная Лисица. К препаратам, повышающим либидо, еще относятся:
- витамины Е, БАДы Ловерон, Вука-вука, Провестра;
- препараты Тадалафил (таблетки), Addyi, Цефагил, гормональный пластырь и др.
Препарат «Серебряная лисица»
Принцип действия этих лекарственных средств одинаковый: возбуждение клитора и половых губ значительно повышают выработку влагалищной смазки, они помогают женщине испытать влечение к партнеру, способствуют наступлению полноценного оргазма. Рекомендуются чаще после 50 лет. В виде спреев действуют быстрее. Такой искусственный прилив крови можно получить и при занятиях спортом, причем, бесплатно.
Вука-вука — это сбор африканских трав, которые повышают выносливость, возбуждают и усиливают либидо. При длительном использовании вызовют привыкание. Не сочетается с алкоголем и жирной пищей. Средство запрещено при беременности, лактации, ГБ, ССЗ, СД.
Народные средства
В народной медицине есть масса возбуждающих средств для женщин. Самое просто простое — мед. Его хорошо сочетать с грецкими орехами, корицей, семенами тыквы.
Повышение либидо
Применяется возбуждающий коктейль из кефира, изюма, чернослива, инжира или фрукты с орехами. Стимулирующим действием обладают настои цветов каштана, листья малины, черники, травы иван-чая, шалфей. Их пьют вместо чая. Из стимулирующих растений широко применяется спиртовый настой родиолы розовой (стимулирует синтез эстрогена), дамиан, розмарин, можжевельник, лавровый лист, корица, семена льна и соя (содержат фитоэстрогены), алоэ, облепиха, рябина, шиповник, женьшень (настаивается на водке), кинза, петрушка. Народные средства помогают эффективно в любом возрасте.
Важным для повышения либидо является правильный рацион питания. Среди продуктов-афродизиаков выделяют темный шоколад, мед, пряности (имбирь, гвоздика, ваниль, корица), морепродукты (устрицы содержат допамин, который усиливает либидо).
Продукты, повышающие либидо у женщин: мясо, орехи (миндаль и кедровые), авокадо, чеснок, клубника, гранаты, инжир, спаржа, цитрусовые, сельдерей, бананы. Бананы содержат бромелайн, витамины группы В и калий, которые усиливают сексуальное желание и продукцию половых гормонов. Темный шоколад способствует выработке эндорфинов, содержит фенилэтиламин, что усиливает либидо. Сельдерей содержит андростерон, является феромоном и привлекает женщин. В чесноке имеется аллицин, усиливающий прилив крови к гениталиям. Спаржа содержит повышенное количество витамина Е.
Витамин Е
Очень полезно в домашних условиях устраивать вечернее расслабление в виде ванны с аромамаслами, массажем и спокойной музыкой. Обязательно нужно заниматься спортом, потому что это способствует выработке тестостерона, эндорфинов, при этом повышается прилив крови в органы малого таза. Прекрасным средством является гимнастика мышц промежности по Кегелю. Ежедневно старайтесь релаксировать, хотя бы 5 минут в день. Все эти способы увеличивают половое влечение.
Дополнительные рекомендации
Приучите себя к утренней гимнастике. Хорошо помогает езда на велосипеде, но не более 15 минут в день, вумбилдинг (упражнения на интимные мышцы). При климаксе половые контакты должны быть только с любимым человеком, необходимо держать себя в форме с помощью умеренных упражнений или йоги, пользоваться народными средствами, нормализовать вес. Вместо обычного чая приучите себя к ежедневному питью травяных настоев.
Утренняя гимнастика
После родов необходим активный образ жизни с теми же рекомендациями и полноценный отдых. Старайтесь разнообразить секс, не делайте его рутиной. Ешьте продукты, повышающие женское либидо. Комфорт в отношениях достигается после доверительного и полного откровения с мужем. Мужчина не может слышать ваши мысли, он не способен интуитивно воспринимать ваши намеки, ему необходимо сообщить, что вы хотите, получите эмоциональную разрядку. Замалчивать проблемы плохо для вас обоих. Устраните раздражители и найдите источники радости, которые повышали бы ваше качество жизни. Раскрепоститесь и измените отношение к сексу, не нужно прикрываться высоким чувством — это не похоть и низменность побуждений, это естественное желание человека. Говорите о сексе, нашептывайте свои интимные желания мужу, флиртуйте с ним. Оцените силу ваших чар.
Профилактические мероприятия
Любите себя нежно и весело. Не ищите в себе недостатков, жизнь очень скоротечна. Ваше тело со всеми складками привлекательно для вашего партнера, иначе он бы с вами не был. Побалуйте себя красивым бельем, платьем. Возбуждающие ароматы: иланг-иланг, апельсин, пачули, бергамот, мирра, сандал. Устройте себе праздник, верните себе способность наслаждаться, и вы ощутите повышенное желание.
Не бойтесь новизны и экспериментов. Камасутра, порно, сексуальные игрушки, лубриканты, эротика и мастурбации — все для вас в помощь. Новые позы, новое освещение в спальне, сексуальные игры, необычные ласки — все ждет только вас. Самое лучшее средство для поднятия своей самооценки — регулярный секс. Когда вы осознаете и ощутите, насколько вы желанны, либидо повысится.
Источники: https://gormonyplus.ru/giperandrogennyj-sindromhttps://womanadvice.ru/povyshen-androstendionhttps://losevskaya.ru/zdorove/androsterone-is-elevated-in-women-androstendion-what-is-it-what-to-do-if-it-is-elevated-in-women.htmlhttps://doctoram.net/content/povyshennyj-androstendion-u-zhenshhin-chto-delat-v-etom-sluchae.htmlhttps://endocri.ru/hormones/androgens/androstendion-chto-eto-takoe.htmlhttps://beautyladi.ru/androstendion-povyshen-u-zhenshhin/https://www.mariamm.ru/doc.cgi?id=129https://prostatit.guru/potentsiya/libido/kak-povysit-libido-u-zhenshhin/