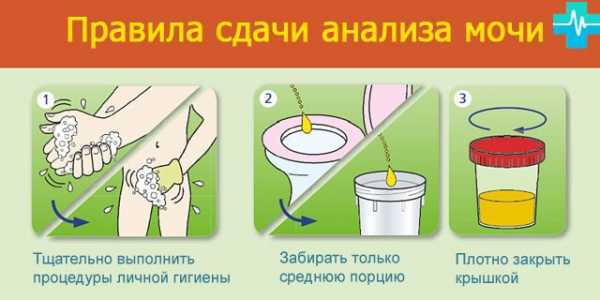
Гиперемическая гастродуоденопатия что это такое
Гастродуоденопатия: эритематозная, застойная, эрозивная, гиперемическая, поверхностная, хроническая - Люблю жить!
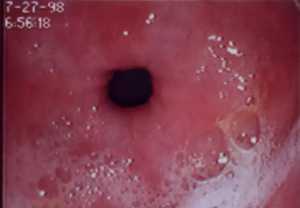
При эндоскопическом осмотре выявляется умеренно выраженное изменение слизистой, а также повышенное образование слизи. Других признаков заболевания не обнаруживается.
Причины
Как правило, причиной эритематозного гастродуоденита становится несоблюдение режима питания либо поражение слизистой различными бактериями, в том числе и Helicobacter pylori.
Другие факторы, способные вызвать гиперемическую гастродуоденопатию:
- наследственность;
- механическое повреждение слизистой (горячая или острая пища);
- постоянные стрессовые ситуации;
- вялотекущие очаги воспаления в носоглотке и полости рта (кариес, гайморит);
- чрезмерное употребление медикаментов;
- вредные привычки (курение, алкоголь);
- нарушение обмена веществ.
Помимо причин, существуют предрасполагающие факторы, которые повышают вероятность развития эритематозной гастродуоденопатии. К ним относят:
- пептическая форма язвы;
- патологии сердечно-сосудистой системы;
- продолжительный прием кортикостероидов и НПВП;
- пожилой и старческий возраст;
- алкоголизм.
Гиперемическая гастродуоденопатия зачастую развивается у людей, ведущих кочевой образ жизни или работающих на должностях, требующих большого морального и нервного напряжения. Страдают от заболевания и лица, ведущие неупорядоченный образ жизни, питающиеся кое-как и не вовремя, при этом активно курящие.
Симптомы
Симптомы эритематозной гастродуоденопатии весьма многочисленны. В частности, заболевание проявляется следующим образом:
- слабость, вялость, упадок сил;
- изжога;
- метеоризм, вздутие живота;
- нарушение стула;
- неприятный запах изо рта, белый налет на языке;
- снижение аппетита;
- затрудненное пищеварение.
Раздражение слизистой всегда сопровождается тошнотой по утрам, чувством тяжести и болями в районе эпигастрия. Может появиться кратковременная рвота.
Виды
По форме проявления различают две разновидности эритематозной гастродуоденопатии: очаговую и диффузную (распространенную).
Очаговая
Очаговая форма недомогания проявляется покраснением, сконцентрированным на одном участке слизистой. Это довольно безопасный вид гиперемической гастродуоденопатии, который развивается при несущественных нарушениях рациона и редко превращается в самостоятельный гастрит.
Диффузная
Для диффузной разновидности эритематозной гастродуоденопатии характерно поражение больших участков слизистой. Запущенная форма недомогания нередко осложняется и требует медикаментозного лечения.
Диагностика
Диагностика эритематозной гастродуоденопатии заключается в подробном опросе пациента, назначении лабораторных и диагностических исследований.
Из анализов чаще всего рекомендуют сдать общий анализ кала, мочи и крови, биохимию крови, провести тест на Helicobacter pylori и сделать копрограмму.
Инструментальная диагностика эритематозной гастродуоденопатии включает в себя:
- эндоскопию;
- манометрию;
- рентгеноскопию;
- электрогастроэнтерографию;
- рН-метрию;
- эзофагогастродуоденоскопию.
При подозрении на сопутствующие патологии ЖКТ могут быть назначены лучевые методы исследования — сцинтиграфия или УЗИ.
Лечение
Лечение эритематозной гастродуоденопатии начинают с коррекции рациона. При неосложненном заболевании назначают щадящую диету, неспособную травмировать раздраженную слизистую.
В меню ограничивают копчености, жиры, консервы, специи и продукты, содержащие большое количество грубой клетчатки (капусту, яблоки, бобовые).
При гиперемической гастродуоденопатии нежелательно употреблять в пищу цельнозерновой хлеб и каши из цельной крупы, редьку, свежий лук и чеснок, грибы, черный шоколад.
Все блюда должны быть комфортно теплыми, приготовленными на пару или отварными. Для раздраженной слизистой подойдут мягкие молочные каши с маслом, перетертые супы, пюре, кисели, обезжиренный творог.
Медикаментозное лечение эритематозной гастродуоденопатии назначается, если во время обследования выявляются сопутствующие заболевания ЖКТ или больной жалуется на плохое самочувствие.
Чаще всего при раздраженной слизистой применяют следующие группы медикаментов:
- ингибиторы секреции желудочного сока — Омепразол, Гастрозепин, Фамотидин, Ранитидин;
- антацидные (снижающие кислотность) средства — Алмагель, Маалокс, Фосфалюгель;
- медикаменты, стимулирующее моторику ЖКТ — Ганатон;
- препараты, оказывающие защитное действие на слизистую — Гастроцепин, Гастрофарм.
Если одновременно с гиперемической гастродуоденопатией был диагностирован Helicobacter pylori, назначают антибактериальное лечение: Амоксициллин, Кларитромицин, Амоксиклав, Флемоксин, Солютаб, Левофлоксацин, Клацид, Сумамед. Помимо противомикробных препаратов, больному прописывают протонные ингибиторы: Нольпаза, Омез, Пантопразол, Омепразол.
При эритематозной гастродуоденопатии медикаментозное лечение неплохо дополнить рецептами нетрадиционной медицины. Это могут быть растительные отвары и настои с обволакивающим действием — овсяный кисель, чай из алтея, травы и цветков мальвы, семян льна. При пониженной кислотности помогает капустный сок.
Осложнения
Предписанное лечение при эритематозной гастродуоденопатии необходимо пройти до конца. Вялотекущий патологический процесс способен осложниться развитием хронического гастродуоденита или гастрита, появлением эрозий, кишечными и желудочными кровотечениями.
Профилактика
Профилактика эритематозной гастропатии очень проста и включает в себя несколько основных правил:
- дробный прием пищи;
- соблюдение режима питания;
- устранение стресса и психических перегрузок.
Очень важно следить за качеством принимаемой пищи. Блюда не должны быть чрезмерно горячими, холодными или раздражающими слизистую ЖКТ.
По большому счету, обнаружение эритематозной гастродуоденопатии — не такая уж серьезная неприятность. Своевременно принятые меры помогут полностью избавиться от недомогания и исключат вероятность развития более тяжелых форм поражения ЖКТ.
Елена Медведева, врач,специально для Moizhivot.ru
Источник: https://zhkt.ru/zheludok/gastrit/duodenit/ehritematoznaya-gastroduodenopatiya.html
Гиперемическая дуоденопатия что это такое
Одним из важных органов пищеварения является двенадцатиперстная кишка. При воспалении слизистой оболочки развивается дуоденопатия. Это состояние не является заболеванием, а всего лишь признаком патологического процесса.
Застойная дуоденопатия: причины и признаки
Дуоденопатия является не самостоятельным заболеванием, а симптомом воспаления двенадцатиперстной кишки
Данное состояние характеризуется гиперемией и отечностью слизистой оболочки кишки. Развивается при нарушении моторно-эвакуационной функции двенадцатиперстной кишки.
Основная причина развития гастродуоденопатии – неправильное питание. Продолжительные перерывы между приемами пищи, чрезмерное употребление жареной, жирной и острой пищи, острых специй – все это может стать причиной развития застойной дуоденопатии.
Другие возможные причины патологии:
- Длительный прием некоторых препаратов.
- Заболевания печени и желчных путей.
- Эндокринные заболевания.
- Попадание в пищеварительный тракт хеликобактерной инфекции.
При инфицировании застойного содержимого в кишке развивается воспалительный процесс.
Кроме того, на развитие дуоденопатии может повлиять чрезмерное употребление алкоголя, токсической жидкости, никотина.
Признаки дуоденопатии могут протекать без признаков патологии. Со временем застойные процессы дают о себе знать появляются следующие признаки:
Больше информации о дуедуните можно узнать из видео:
Боль в области эпигастрия может усиливаться при пальпации или после употребления пищи через 1-2 часа. Слабость и утомляемость появляются на фоне воспалительного процесса. При застое в кишке появляется горькая отрыжка и в рвотных массах присутствует желчь. Если больного беспокоят указанные симптомы, то необходимо обязательно обратиться к гастроэнтерологу.
Диагностика
Фиброгастродуоденоскопия – эффективный лабораторный метод исследования двенадцатиперстной кишки
При обращении к врачу врач направит больного на обследование для постановки точного диагноза.
При застойной дуоденопатии проводится эндоскопическое, гистологическое обследование, а также рентгенография.
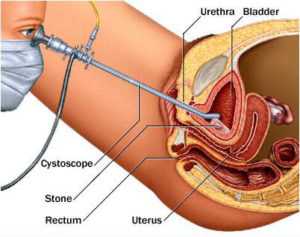
[attention type=red]Фиброгастродуоденоскопия является эндоскопическим методом исследования, позволяющий осмотреть строение пищевода, желудка и двенадцатиперстной кишки и выявить возможные отклонения. Исследование может проводиться под местной анестезией или при введении снотворного. Врач через рот или нос вводит фиброгастроскоп, на конце которого встроена видеокамера.
[/attention]Во время процедуры по назначению врача могут выполнить биопсию участка слизистой оболочки кишки для последующего изучения.
Для изучения состояния кишечника также проводится рентгенография с использованием контрастного вещества. Раствор сульфата бария обладает обволакивающим свойством на стенки кишечника, что позволяет детально рассмотреть просвет двенадцатиперстной кишки.
Методы лечения
Лечение в каждом случае определяется индивидуально, в зависимости от состояния пациента и тяжести заболевания
При выявлении застойной дуоденопатии лечение заключается в применении антибиотиков или проведении химиотерапии, использование препаратов для восстановления слизистой кишечника и соблюдении лечебной диеты.
Особенности лечения недуга:
- Чтобы снять спазмы и устранить боль, используют спазмолитики: Дротаверин, Но-шпа, Папаверин.
- Для уменьшения выраженности симптомов дуоденопатии используют блокаторы протонной помпы. В этой группе препаратов содержатся такие действующие вещества, как пантопразол, ланзопазол, омепразол и др.
- Для снижения секреции соляной кислоты и пепсина используют блокаторы холинорецепторов. Антациды применяют для восстановления слизистой оболочки и ее защиты: Фосфалюгель, Маалокс, Алмагель и др. Из обволакивающих средств для слизистой кишки применяют Сульфакрат, Де-нол и др.
- Если причиной развития дуоденопатии является инфекция, то назначают антибактериальную терапию. Для уничтожения хеликобактер пилори используют антибиотики пенициллинового ряда, макролиды, тетрациклины: Амоксициллин, Кларитромицин, Доксициклин и др.
После лечения проводится контроль, и назначают повторную фиброгастродуоденоскопию.
Питание при застойной дуоденопатии
Больной должен принимать пищу маленькими порциями около 4-5 раз в день. Нежелательно делать большие временные промежутки между приемами пищи. В рационе должны присутствовать белковые продукты. Желательно ограничить употребление простых углеводов. Пищу необходимо употреблять только в теплом виде.
Диета при застойной дуоденопатии предполагает отказ от продуктов, которые негативно воздействуют на слизистую кишки.
Рекомендуется употреблять: овощные супы с крупами, отварная нежирная рыба, курица и т.д. Можно также яйца всмятку, овощи и фрукты в запеченном виде. Ежедневно в рационе должны присутствовать молочные и кисломолочные продукты.
Из напитков можно употреблять травяные отвары и настои, чай, фруктовые напитки и соки.
Больным застойной дуоденопатией запрещается употреблять кондитерские и мучные изделия, сахар, мед, соль. К тому же под запретом консервы, копченые, жирные и мясные блюда, алкоголь, кофе, мороженое, газированные напитки.
При соблюдении диетического питания и рекомендаций врача по применению препаратов можно избавиться от неприятных симптомов и устранить данную патологию.
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: http://sibtal.ru/giperemicheskaja-duodenopatija-chto-jeto-takoe/
Дуодено-гастральный рефлюкс – заброс содержимого двенадцатиперстной кишки в полость желудка. Как самостоятельное заболевание встречается редко, гораздо чаще является симптомом другой патологии ЖКТ.
Проявляется болевым и диспепсическим синдромами: при дуодено-гастральном рефлюксе возникают неопределенные диффузные боли в животе, изжога, отрыжка, тошнота, рвота, желтоватый налет на языке.
Диагностика не представляет трудностей: для этого используют ЭГДС, электрогастроэнтерографию, круглосуточную внутрижелудочную рН-метрию.
В комплексе лечения применяются прокинетики, препараты для снижения кислотности желудка, антациды.
Дуодено-гастральный рефлюкс
Дуодено-гастральный рефлюкс – состояние, которое не всегда является признаком патологии пищеварительного тракта – заброс дуоденального содержимого в желудок выявляется примерно у 15% здорового населения, преимущественно в ночное время.
Дуодено-гастральный рефлюкс считают патологическим в том случае, если при суточной внутрижелудочной рН-метрии отмечается повышение кислотности желудочного сока выше 5, не связанное с приемом пищи и сохраняющееся более 10% времени.
Дуодено-гастральный рефлюкс сопровождает многие заболевания начальных отделов пищеварительного тракта, однако примерно у 30% пациентов может рассматриваться как изолированная патология.
Данное состояние сопутствует функциональным и органическим заболеваниям ЖКТ, также достаточно часто развивается в послеоперационном периоде холецистэктомии, ушивания язвы ДПК. Отдельные авторы отмечают, что дуодено-гастральный рефлюкс возникает при% всех хронических заболеваний желудка и двенадцатиперстной кишки. Мужчины и женщины страдают дуодено-гастральным рефлюксом в одинаковой степени.
Причины дуодено-гастрального рефлюкса
В развитии дуодено-гастрального рефлюкса имеют значение несколько факторов: недостаточность пилорического отдела желудка с зиянием пилоруса, нарушение моторики желудка и двенадцатиперстной кишки, повышение давления в начальных отделах тонкой кишки, агрессивное действие содержимого ДПК на слизистую желудка. Желчные кислоты и панкреатические ферменты повреждают защитный барьер слизистой оболочки желудка; провоцируют обратную диффузию ионов водорода в глубокие слои стенки желудка (это приводит к повышению кислотности); стимулируют выработку гастрина антральными железами и повреждают липидные мембраны клеток, повышая их чувствительность к компонентам желудочного сока. Кроме того, из-за ретроградного заброса дуоденального содержимого повышается давление в полости желудка, что может повлечь за собой возникновение гастро-эзофагеального рефлюкса.
Дуодено-гастральный рефлюкс часто сопровождает такие заболевания, как хронические гастриты, язвенная болезнь желудка и ДПК, рак желудка, нарушение тонуса сфинктера Одди, дуоденостаз.
Нередко дуоденогастральный рефлюкс возникает у пациентов, перенесших операции удаления желчного пузыря, ушивания дуоденальной язвы.
Нарушение моторики желудка и начальных отделов тонкого кишечника является первопричиной дуодено-гастрального рефлюкса при функциональных заболеваниях ЖКТ, а при органической патологии нарушения моторики являются вторичными.
Дискоординация моторики приводит к нарушению эвакуации содержимого желудка и ДПК, что ведет к гастро- и дуоденостазу, обратной перистальтике, забросу дуоденальных масс в полость желудка.
Дисмоторные расстройства могут отмечаться в различных отделах пищеварительного тракта, сочетаясь с патологией привратника: нормальным тонусом желудка, сопровождающимся пилороспазмом и дуоденостазом, либо гипотонией желудка в комбинации с зиянием пилоруса, гипертензией ДПК.
Ранее считалось, что дуодено-гастральный рефлюкс является защитной реакцией на воспалительный процесс в желудке и повышенную кислотность поступающего в ДПК желудочного сока: якобы дуоденальный сок при попадании в желудок ощелачивает его содержимое, что препятствует дальнейшему повреждению слизистой двенадцатиперстной кишки. Однако на сегодняшний день доказано, что желчные кислоты, содержащиеся в дуоденальном соке, как уже говорилось выше, не только повреждают слизистый барьер желудка, но также провоцируют обратную диффузию ионов водорода в подслизистый слой и стимулируют секрецию гастрина антральными железами, что в итоге приводит к еще большему повышению кислотности в желудке. Таким образом, было обосновано ульцерогенное действие дуодено-гастрального рефлюкса и опровергнута теория его защитной природы.
Симптомы дуодено-гастрального рефлюкса
Симптомы дуодено-гастрального рефлюкса неспецифичны и присущи многим заболеваниям желудочно-кишечного тракта. Прежде всего, это диффузные неопределенные боли в верхних отделах живота, чаще всего спастические, возникающие через некоторое время после еды.
Пациенты предъявляют жалобы на повышенный метеоризм, изжогу (при любой кислотности желудка), срыгивания кислотой и пищей, отрыжку воздухом, рвоту с примесью желчи.
Обязательным для дуодено-гастрального рефлюкса является ощущение горечи во рту, желтоватый налет на языке.
Длительно существующий дуодено-гастральный рефлюкс может вызывать серьезные изменения в желудке и пищеводе. Изначально повышение давления в полости желудка приводит к развитию гастроэзофагеальной рефлюксной болезни.
В дальнейшем желчные кислоты и панкреатические ферменты вызывают специфические изменения в слизистой пищевода, кишечную метаплазию, что может привести к развитию аденокарциномы – одной из самых злокачественных опухолей пищевода.
Наиболее вероятный исход дуодено-гастрального рефлюкса при несвоевременной диагностике и отсутствии рационального лечения – токсико-химический гастрит типа С. К возникновению данного заболевания предрасполагает постоянный заброс желчи в желудок и химическое повреждение слизистого барьера.
Диагностика дуодено-гастрального рефлюкса
Поставить диагноз дуодено-гастрального рефлюкса на консультации гастроэнтеролога бывает затруднительно, так как это заболевание не имеет специфических признаков. Достаточно часто дуодено-гастральный рефлюкс обнаруживается случайно, во время обследований по поводу других заболеваний пищеварительного тракта.
Для верификации диагноза требуется консультация врача-эндоскописта: только он сможет определить необходимый объем обследования, провести дифференциальный диагноз с другой патологией желудка и ДПК (гастритом с повышенной кислотностью, эрозивным гастритом, дуоденитом, язвой желудка). Следует помнить, что сама эзофагогастродуоденоскопия может служить причиной дуодено-гастрального рефлюкса. Отличительным признаком индуцированного ЭГДС и патологического рефлюкса будет наличие желчи в желудке во втором случае.
Наиболее достоверным методом диагностики дуодено-гастрального рефлюкса является круглосуточная внутрижелудочная pH-метрия.
Во время исследования регистрируются все колебания кислотности желудочного сока, особенно не связанные с приемами пищи.
Для получения более точных результатов изучение колебаний рН желудочного сока проводится за ночной промежуток времени, когда пациент не принимает пищу и не испытывает физических нагрузок.
Подтвердить диагноз помогут электрогастрография, антродуоденальная манометрия – при проведении данных исследований может быть выявлена дискоординация моторики желудка и ДПК, гипотония начальных отделов пищеварительного тракта.
Также производится исследование желудочного сока для выявления в нем пищеварительных ферментов поджелудочной железы и желчных кислот.
Исключить другие заболевания пищеварительной системы, имеющие сходную с дуодено-гастральным рефлюксом симптоматику (острый холецистит, панкреатит, холангит, желчнокаменную болезнь и др.), поможет УЗИ органов брюшной полости.
Лечение дуодено-гастрального рефлюкса
Обычно пациенты с дуодено-гастральным рефлюксом не требуют госпитализации в стационар, однако для проведения полноценного обследования может понадобиться кратковременное нахождение больного в отделении гастроэнтерологии.
На сегодняшний день разработаны четкие клинические рекомендации по терапии дуодено-гастрального рефлюкса.
Они включают в себя назначение препаратов, нормализующих моторику начальных отделов пищеварительного тракта, современных селективных прокинетиков (усиливают перистальтику желудка и двенадцатиперстной кишки, улучшая эвакуацию их содержимого), ингибиторов желчных кислот, блокаторов протонной помпы и антацидов.
Однако одного медикаментозного лечения дуодено-гастрального рефлюкса недостаточно, пациента нужно обязательно предупредить о необходимости коренного изменения образа жизни. Следует отказаться от курения, употребления алкоголя, кофе.
Неконтролируемый прием лекарственных средств также является предрасполагающим фактором развития дуодено-гастрального рефлюкса, поэтому нужно предостеречь больного от самовольного приема НПВС, желчегонных препаратов и других медикаментов.
Большое значение в развитии дуодено-гастрального рефлюкса имеет неправильное питание и сформировавшееся вследствие этого ожирение. Для достижения желаемого терапевтического эффекта следует нормализовать массу тела и не допускать ожирения в будущем. Нужно отказаться от острой, жареной и экстрактивной пищи.
В остром периоде заболевания требуется соблюдение специального режима питания: пищу нужно употреблять малыми порциями, не менее 4-5 раз в день. После каждого приема пищи следует сохранять вертикальное положение в течение как минимум часа, не допускать тяжелых физических нагрузок.
В диете отдают предпочтение нежирным сортам мяса, кашам, кисломолочной продукции, овощам и сладким фруктам.
Прогноз при своевременной диагностике и тщательном соблюдении всех рекомендаций гастроэнтеролога благоприятный. Профилактика дуодено-гастрального рефлюкса заключается в соблюдении правильного режима питания, обеспечивающего нормальную моторику желудочно-кишечного тракта. Большое значение в предупреждении данного заболевания играет отказ от алкоголя и сигарет.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/duodenogastric-reflux
Эритематозная гастропатия,Дуоденогастральный рефлюкс — Гастроэнтерология — бесплатная консультация врача-гастроэнтеролога — отвечает Жадин Павел Михайлович — Здоровье Mail
Эндоскопическое исследование показало Эритематозную гастропатию,Дуоденогастральный рефлюкс. Последнее обследование проходили в августе 2012 года диагноз — дуоденогастральный рефлюкс, эритематозная гастродуоденопатия.
Большую роль в лечении дуоденогастрального рефлюкса играет диетотерапия. Причины дуоденогастрального рефлюкса можно условно разделить на две группы.
Мужу (возраст 30 лет) два года назад поставлен диагноз дуоденогастральный рефлюкс, эрозивная гастродуоденопатия.
В связи с различиями в кислотности и постоянным воздействием на слизистую желудка, формируется воспалительная реакция, которая называется рефлюкс-гастритом. Ощущение горечи во рту и отрыжка обычно связаны с присоединившимся рефлюкс-эзофагитом и попаданием желчных кислот в пищевод. Эритематозная гастропатия– наиболее частое эндоскопическое заключение.
На узи брюшной полости врач сказал, что печень и поджелудочная в порядке. В уголках рта могут появляться покраснение и сыпь (заеды). Измерение уровня кислотности в желудке. Это поможет снизить повышенное давление в кишке и уменьшить выраженность заброса.
Это не болезнь, а всего лишь свидетельство морфологических изменений в желудке. Пациент глотает зонд, во время процедуры врач осматривает слизистую пищевода, кардиального, пилорического, антрального отдела желудка, состояние дуоденогастрального сфинктера.
Как выглядит эритематозная гастропатия
Назначили Денол, Эднит и дюспатолин в сочетании с диетой и трвяными отварами. Сыну 22 года. С 13 лет по утрам отхаркивает желчь, ощущает тяжесть в желудке. В результате этого происходит заброс щелочного содержимого 12-перстной кишки в желудок.
Это состояние выявляется примерно у 13% взрослого населения и совсем не всегда приводит к появлению симптомов.
Кроме того, развитию этого состояния способствует повышенное давление в 12-перстной кишке, связанное с хроническим холециститом, панкреатитом, гепатитом.
Последствия и прогноз
Неблагоприятное воздействие оказывают, содержащиеся в соке желчные кислоты, панкреатические ферменты и лизолецитин. Именно поэтому это состояние нередко сочетается с гастритом и дуоденитом. Из-за нарушения процессов пищеварения, нередко развивается недостаточность в тех или иных витаминах и полезных веществах.
УЗИ внутренних органов помогает определить причину заболевания и оценить патологические изменения желудочно-кишечного тракта (желчный пузырь, печень, поджелудочная железа). Если при этом появились подозрения на злокачественный процесс, можно взять образец ткани для проведения исследования (цитологического и гистологического).
Анализ желудочного сока позволяет определить в нем примесь желчных кислот или панкреатических ферментов. Однако, в этом случае, это состояние редко приводит к появлению серьезных отклонений.
Другая ситуация наблюдается в случае постоянного попадания содержимого 12-перстной кишки в желудок.
Урсофальк превращает активные желчные кислоты в их менее агрессивные метаболиты, вследствие чего уменьшается повреждающее воздействие на слизистую желудка.
При эрозивном повреждении могут оказаться эффективными препараты висмута и альмагель. Питание пациентов должно быть дробным, с маленькими промежутками времени и небольшими порциями.
При своевременной диагностике, соблюдении диеты и приеме лекарственных препаратов, прогноз заболевания благоприятный.
Однако, если человек не обращается за медицинской помощью и продолжает нарушать режим, резко возрастает риск развития язвенной болезни желудка и злокачественных новообразований в этой области.
Источник: http://pom-ka.ru/jeritematoznaja-gastroduodenopatija-duodeno/
Дуоденопатия эритематозная лечение
Современная медицина различает много форм гастрита. Гастропатия выделяет такие причины эритематозного гастрита:
- неправильное питание, фастфуд;
- употребление копченостей, соленостей в большом количестве;
- излишнее переутомление организма;
- постоянные стрессовые ситуации;
- лекарственные препараты, негативно влияющие на слизистую;
- нарушение обменных процессов;
- наследственность;
- вредные привычки.
По отдельности эти признаки встречаются практически у каждого человека. Однако если больной предоставляет анамнез, в котором присутствуют 3 и более причины, то вероятность болезни слишком высока.
Еще одной распространенной причиной является перекус находу. Хот-доги, шаурма и кока-кола не окажут благотворного влияния на желудок. По возможности нужно брать с собой тормозки.
Угнетение иммунной системы также отрицательно сказывается на органах пищеварения. К таким факторам относят стрессы, бессонницу и излишнюю переутомляемость.
Алкоголь оказывает негативное влияние не только на ЖКТ, но и на весь организм.
По статистике около 15% случаев заболевания эритематозной формой гастрита передаются от ближайших родственников, которым был диагностирован гастрит. Скорость прогрессирования недуга зависит от общего состояния здоровья. Если организм борется с болезнью, то эритема замедляется в прогрессировании.
Успех лечения гарантирован при своевременном обращении к врачу.
Симптомы
Эритематозная гастродуоденопатия не является самостоятельным недугом. Она характерна для начальной формы гастрита. При диагностировании врачи спрашивают о наличии таких симптомов:
- боли в желудке;
- тошнота с позывами к рвоте;
- резкое ухудшение аппетита.
Впрочем, этот перечень симптомов характерен и для других заболеваний ЖКТ. Точную причину плохого самочувствия может выявить специалист на осмотре.
Диагностика
Болезнь эритематозной гастродуоденопатии разделяется на 2 вида:
Врачи характеризуют распространенную форму болезни, как диффузную. Она вызывает покраснение слизистой, которое может поразить различные области желудка.
Очаговая форма возникает в одном конкретном месте. При ней поражению поддается лишь небольшой участок органа. Гастроэнтерологи выделяют две стадии воспалительного процесса.
Клиническое исследование в области эритематозной гастродуоденопатии проводится эндоскопическим методом.
Суть метода состоит в том, что пациенту в область пищевода вводят специальную трубочку. Делается это через рот. Эндоскопический зонд имеет вид трубки, в которую на одном конце встроена камера. Благодаря этой камере можно увидеть желудок, двенадцатиперстную кишку и определить негативные изменения.
Не стоит бояться этой процедуры! Ведь боязнь перед неизвестным, не даст пациенту расслабиться, вследствие чего процедура будет болезненной.
В процессе эндоскопии врач может заметить покраснение слизистой. Переживать не стоит, если отсутствуют иные симптомы. Но в случае обнаружения большого скопления слизи и отека, повод для беспокойства есть, это признаки гастрита в хроническом проявлении.
Лечение
В основном признаки эритематозной гастродуоденопатии исчезают самостоятельно, но это при условии здорового образа жизни и соответствующего питания.
Также симптомы исключаются, если пациент ограничит чрезмерное употребление алкоголя и перестанет помногу курить. При эндоскопии у таких людей наблюдается покраснение, однако оно не характеризует воспаление слизистой.
Для восстановления и профилактики рекомендуется здоровое, сбалансированное питание. Главное условие – небольшие порции, но до 7 раз в день.
Если гастроэнтеролог обнаружил распространенную или очаговую гастродуоденопатию, то здесь нужны серьезные меры. Рекомендации специалиста должны соблюдаться беспрекословно, ведь их несоблюдение приведет к гастриту или язве, что гораздо сложнее вылечить.
Основные правила, которые нужно выполнять:
- раздельное дробное питание;
- восстановление функций слизистой с помощью медпрепаратов;
- травяные отвары;
- полный отказ от алкоголя и курения.
Восстановление слизистой подразумевает под собой принцип питания мало, но часто. Это делается для того, чтобы желудок не чувствовал чувства тяжести. К употреблению рекомендуются:
Приветствуется теплая пища, поскольку горячие блюда травмируют желудок. Придется отказаться от кофейного напитка и крепкого чая, заменив их водой и чаем на травах.
Правильное питание способно восстановить слизистую оболочку в короткие сроки и предотвратит переход в стадию гастрита. Для лечения можно использовать методы народной медицины. При грамотном сочетании с основным лечением они обуславливают положительный результат.
Кроме режима питания больному назначаются необходимые лекарственные препараты. В основном это вяжущие средства, которые обволакивают стенку желудка, способствуя ее заживлению. В группу таких препаратов входят такие препараты: Алмагель, Маалокс, Фосфалюгель и другие.
На запущенных стадиях болезни назначается оперативное вмешательство. Оно подразумевает проведение резекции желудка. Операция включает в себя иссечение воспаленных участков слизистой оболочки. Такой способ считается одним из лучших при оперативном вмешательстве.
Избавиться от эритематозной гастродуоденопатии можно в кратчайшие сроки, при условии соблюдения всех врачебных предписаний. Если человек почувствует какие-либо симптомы, нужно сразу же обратиться за медицинской помощью, дабы устранить болезнь на корню.
Источник: http://gastritlechim.ru/gastrit/opredelenie/kakie-simptomy-imeet-i-kak-lechitsya-eritematoznaya-gastroduodenopatiya.html
Что это такое застойная дуоденопатия?
Одним из важных органов пищеварения является двенадцатиперстная кишка. При воспалении слизистой оболочки развивается дуоденопатия. Это состояние не является заболеванием, а всего лишь признаком патологического процесса.
Застойная дуоденопатия: причины и признаки
Дуоденопатия является не самостоятельным заболеванием, а симптомом воспаления двенадцатиперстной кишки
Данное состояние характеризуется гиперемией и отечностью слизистой оболочки кишки. Развивается при нарушении моторно-эвакуационной функции двенадцатиперстной кишки.
Основная причина развития гастродуоденопатии – неправильное питание. Продолжительные перерывы между приемами пищи, чрезмерное употребление жареной, жирной и острой пищи, острых специй – все это может стать причиной развития застойной дуоденопатии.
Другие возможные причины патологии:
- Длительный прием некоторых препаратов.
- Заболевания печени и желчных путей.
- Эндокринные заболевания.
- Попадание в пищеварительный тракт хеликобактерной инфекции.
При инфицировании застойного содержимого в кишке развивается воспалительный процесс.
Кроме того, на развитие дуоденопатии может повлиять чрезмерное употребление алкоголя, токсической жидкости, никотина.
Признаки дуоденопатии могут протекать без признаков патологии. Со временем застойные процессы дают о себе знать появляются следующие признаки:
Больше информации о дуедуните можно узнать из видео:
Боль в области эпигастрия может усиливаться при пальпации или после употребления пищи через 1-2 часа. Слабость и утомляемость появляются на фоне воспалительного процесса. При застое в кишке появляется горькая отрыжка и в рвотных массах присутствует желчь. Если больного беспокоят указанные симптомы, то необходимо обязательно обратиться к гастроэнтерологу.
Диагностика
Фиброгастродуоденоскопия – эффективный лабораторный метод исследования двенадцатиперстной кишки
При обращении к врачу врач направит больного на обследование для постановки точного диагноза.
При застойной дуоденопатии проводится эндоскопическое, гистологическое обследование, а также рентгенография.
[attention type=red]Фиброгастродуоденоскопия является эндоскопическим методом исследования, позволяющий осмотреть строение пищевода, желудка и двенадцатиперстной кишки и выявить возможные отклонения. Исследование может проводиться под местной анестезией или при введении снотворного. Врач через рот или нос вводит фиброгастроскоп, на конце которого встроена видеокамера.
[/attention]Во время процедуры по назначению врача могут выполнить биопсию участка слизистой оболочки кишки для последующего изучения.
Для изучения состояния кишечника также проводится рентгенография с использованием контрастного вещества. Раствор сульфата бария обладает обволакивающим свойством на стенки кишечника, что позволяет детально рассмотреть просвет двенадцатиперстной кишки.
Методы лечения
Лечение в каждом случае определяется индивидуально, в зависимости от состояния пациента и тяжести заболевания
При выявлении застойной дуоденопатии лечение заключается в применении антибиотиков или проведении химиотерапии, использование препаратов для восстановления слизистой кишечника и соблюдении лечебной диеты.
Особенности лечения недуга:
- Чтобы снять спазмы и устранить боль, используют спазмолитики: Дротаверин, Но-шпа, Папаверин.
- Для уменьшения выраженности симптомов дуоденопатии используют блокаторы протонной помпы. В этой группе препаратов содержатся такие действующие вещества, как пантопразол, ланзопазол, омепразол и др.
- Для снижения секреции соляной кислоты и пепсина используют блокаторы холинорецепторов. Антациды применяют для восстановления слизистой оболочки и ее защиты: Фосфалюгель, Маалокс, Алмагель и др. Из обволакивающих средств для слизистой кишки применяют Сульфакрат, Де-нол и др.
- Если причиной развития дуоденопатии является инфекция, то назначают антибактериальную терапию. Для уничтожения хеликобактер пилори используют антибиотики пенициллинового ряда, макролиды, тетрациклины: Амоксициллин, Кларитромицин, Доксициклин и др.
После лечения проводится контроль, и назначают повторную фиброгастродуоденоскопию.
Питание при застойной дуоденопатии
Больной должен принимать пищу маленькими порциями около 4-5 раз в день. Нежелательно делать большие временные промежутки между приемами пищи. В рационе должны присутствовать белковые продукты. Желательно ограничить употребление простых углеводов. Пищу необходимо употреблять только в теплом виде.
Диета при застойной дуоденопатии предполагает отказ от продуктов, которые негативно воздействуют на слизистую кишки.
Рекомендуется употреблять: овощные супы с крупами, отварная нежирная рыба, курица и т.д. Можно также яйца всмятку, овощи и фрукты в запеченном виде. Ежедневно в рационе должны присутствовать молочные и кисломолочные продукты.
Из напитков можно употреблять травяные отвары и настои, чай, фруктовые напитки и соки.
Больным застойной дуоденопатией запрещается употреблять кондитерские и мучные изделия, сахар, мед, соль. К тому же под запретом консервы, копченые, жирные и мясные блюда, алкоголь, кофе, мороженое, газированные напитки.
При соблюдении диетического питания и рекомендаций врача по применению препаратов можно избавиться от неприятных симптомов и устранить данную патологию.
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: http://vidcomp.ru/duodenopatija-jeritematoznaja-lechenie/
Эрозивный гастродуоденит – воспалительное заболевание, которое характеризуется повреждением эпителиального слоя желудка и двенадцатиперстной кишки и формированием эрозий (дефектов слизистого слоя, которые, в отличие от язв, не затрагивают подслизистую и мышечную оболочки).
Симптомами заболевания могут быть боль в эпигастральной зоне, изжога, рвота с наличием темных сгустков крови и черный стул. Для диагностики эрозивного гастродуоденита используется эзофагогастродуоденоскопия с биопсией и определением наличия хеликобактерной инфекции.
Лечение направлено на снижение кислотности желудочного сока, эрадикацию хеликобактер пилори и защиту слизистой оболочки.
Эрозивный гастродуоденит – поверхностный воспалительный процесс в желудке и ДПК, сопровождающийся появлением единичных или множественных мелких эрозий на слизистой оболочке. Является распространенной патологией гастродуоденальной зоны.
Эрозивный гастродуоденит развивается преимущественно в молодом возрасте, в равной степени у женщин и мужчин. Основным морфологическим субстратом в данном случае являются эрозии (дефекты слизистой, не проникающие в подслизистый и мышечный слой), что отличает заболевание от обычного поверхностного гастрита.
Патологический процесс может сопровождаться кровотечением из эрозивных дефектов, которое приводит к развитию анемии. При длительном течении эрозивный гастродуоденит может провоцировать формирование язвенной болезни желудка и двенадцатиперстной кишки.
Изучением особенностей патогенеза и прогрессирования данной патологии занимается клиническая гастроэнтерология. Определяет спектр диагностических процедур и назначает лечение гастроэнтеролог.
Причины эрозивного гастродуоденита
Эрозивный гастродуоденит может возникать на фоне агрессивного влияния различных негативных факторов.
Чаше всего к развитию данной патологии приводят наследственные генетические нарушения, инфицирование хеликобактер пилори, длительные стрессы, неправильное питание и некоторые заболевания ЖКТ.
Из эндогенных причин стоит выделить повышенную продукцию соляной кислоты, наличие рефлюкса содержимого двенадцатиперстной кишки в желудок, снижение защитных свойств желудочной слизи, кишечные инфекции, сопутствующую патологию печени и поджелудочной железы.
На фоне усиленного кислотообразования и обратного заброса из двенадцатиперстной кишки угнетается регенерация клеток в эпителиальном слое, в результате чего и образуются эрозивные дефекты.
В прогрессировании эрозивного гастродуоденита существенную роль играют экзогенные факторы, среди которых наибольшее влияние оказывает инфекция хеликобактер пилори.
Кроме того, к внешним этиологическим факторам относятся употребление грубой или острой пищи, горячих или слишком холодных напитков, прием медикаментов (нестероидных противовоспалительных средств, глюкокортикоидов), злоупотребление алкоголем.
Эрозивный гастродуоденит может быть как острым, так и хроническим. Острый вариант патологии возникает на фоне однократного приема недоброкачественных продуктов или различных токсинов.
Хронический гастродуоденит формируется при нарушении равновесия между повреждающими и защитными факторами, влияющими на слизистую.
Хроническая форма имеет затяжное рецидивирующее течение (в сравнении с обычным гастритом).
Эрозивный гастродуоденит плохо поддается лечению и долго не переходит в стадию ремиссии. Наиболее распространенным симптомом болезни является периодическая или постоянная боль в верхней половине живота.
Боль возникает практически сразу после приема пищи или через несколько часов. Также при эрозивном гастродуодените может беспокоить изжога, отрыжка кислым или тошнота, которые возникают в основном после еды.
Больные отмечают склонность к запорам и периодическое вздутие живота.
При обострении заболевания у пациентов с эрозивным гастродуоденитом появляется рвота слизью и кислым содержимым желудка, в рвотных массах могут определяться сгустки темной крови, нейтрализованной соляной кислотой. Возможно появление жидкого стула черного цвета.
Аппетит при эрозивном гастродуодените может быть как нормальным, так и пониженным. Выраженность тех или иных симптомов во многом обусловлена степенью поражения слизистой оболочки, локализацией эрозий, нарушением работы других органов и систем.
В частности, эрозивный гастродуоденит может приводить к развитию заболеваний других органов ЖКТ, таких как панкреатит и холецистит.
Кроме того, наличие эрозивного гастродуоденита ухудшает общее самочувствие, вызывая проявления астено-невротического синдрома — слабость, головную боль, патологию сна.
На фоне частых кровотечений из эрозий развивается хроническая постгеморрагическая анемия. Она проявляется учащенным сердцебиением, повышенной утомляемостью и головокружениями.
При остром течении заболевания все симптомы возникают внезапно, поэтому пациенты обычно обращают на них внимание.
Хронический эрозивный гастродуоденит может протекать без выраженной клинической симптоматики, и больные начинают беспокоиться только при обнаружении темного кала.
Диагностика эрозивного гастродуоденита
Ведущим диагностическим методом при эрозивном гастродуодените является эзофагогастродуоденоскопия. Данное обследование помогает определить наличие воспалительных изменений слизистой в желудке или двенадцатиперстной кишке, размеры эрозий и их месторасположение. Врач-эндоскопист обнаруживает отек и покраснение слизистой, ее рыхлость и повышенную ранимость.
Кроме того, зачастую наблюдается кровоточивость в месте формирования дефектов слизистого слоя. Критерием диагностики эрозивного гастродуоденита служит выявление мелких кровоизлияний и множественных эрозий, которые обычно покрыты серой пленкой. Как правило, размер дефектов эпителия находится в пределах 0,3-0,5 мм.
Для уточнения характера морфологических изменений используется эндоскопическая биопсия.
В связи с тем, что эрозивный гастродуоденит в большинстве случаев развивается на фоне инфицирования хеликобактер пилори, необходимо использовать специальные диагностические методы выявления данного микроорганизма.
Helicobacter pylori можно обнаружить при морфологическом исследовании биоптатов слизистой желудка и двенадцатиперстной кишки с помощью микроскопии. Более точным методом является ПЦР-диагностика хеликобактер и дыхательный тест.
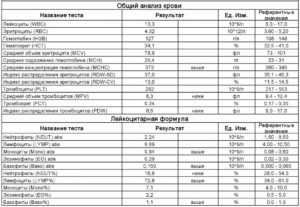
Кроме того, часто выполняют поиск антител в крови и определение хеликобактер в кале методом ИФА. Всем больным с подозрением на эрозивный гастродуоденит обязательно проводится общий анализ крови.
При наличии частых и длительных кровотечений из эрозивных дефектов в нем можно обнаружить снижение уровня эритроцитов, гемоглобина и цветного показателя. Это свидетельствует об анемии вследствие хронической кровопотери.
Необходимой составляющей эффективного лечения эрозивного гастродуоденита является соблюдение правильного режима питания. Это особенно важно в период обострения, когда должна назначаться щадящая диета.
Она предусматривает полное исключение жареных, жирных и острых продуктов, газированной жидкости и бульонов с наваром. Также следует исключить из рациона слишком грубую, холодную или горячую пищу.
Питание должно быть дробным и частым, не менее пяти раз в сутки.
Медикаментозная терапия в первую очередь предполагает эрадикацию инфекции хеликобактер пилори при ее обнаружении. Для этого используются схемы первой или второй линии.
Первая линия — трехкомпонентная эрадикационная терапия, которая включает ингибитор протонной помпы (омепразол, рабепразол и др.), амоксициллин и кларитромицин. При ее неэффективности назначается терапия второй линии.
Она предусматривает назначение антисекреторного препарата, тетрациклина, метронидазола и препаратов висмута.
Также необходимо применение препаратов для защиты слизистой, к которым относятся антациды и алгинаты. Важным компонентом лечения эрозивного гастродуоденита являются цитопротекторы: висмут и сукральфат. Эти средства образуют над эрозиями защитную пленку, которая препятствует агрессивному влиянию на них повышенной кислотности.
Кроме того, больным с данной патологией рекомендуется назначение репарантов и антиоксидантной терапии, которая улучшает регенеративные процессы в слизистой оболочке. Для этой цели применяются витамины А, Е и С. Для уменьшения болевого синдрома используются спазмолитические препараты, такие как дротаверин и папаверин.
Если причиной развития эрозивного гастродуоденита является психоэмоциональный стресс, больным показан прием седативных препаратов.
Для профилактики эрозивного гастродуоденита необходимо придерживаться щадящей диеты, из которой следует исключить острую, грубую и горячую пищу.
Кроме того, рекомендуется избегать приема противовоспалительных средств, которые могут привести к появлению эрозий. При обнаружении хеликобактерной инфекции необходимо своевременно проводить эрадикационную терапию.
Прогноз при данной патологии благоприятный, но без своевременного лечения она может приводить к формированию язвенной болезни.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/erosive-gastroduodenitis
Поделиться:
Нет комментариев
Гиперемическая дуоденопатия что это такое
Одним из важных органов пищеварения является двенадцатиперстная кишка. При воспалении слизистой оболочки развивается дуоденопатия. Это состояние не является заболеванием, а всего лишь признаком патологического процесса.
Оглавление:
Застойная дуоденопатия: причины и признаки
Дуоденопатия является не самостоятельным заболеванием, а симптомом воспаления двенадцатиперстной кишки
Данное состояние характеризуется гиперемией и отечностью слизистой оболочки кишки. Развивается при нарушении моторно-эвакуационной функции двенадцатиперстной кишки.
Основная причина развития гастродуоденопатии – неправильное питание. Продолжительные перерывы между приемами пищи, чрезмерное употребление жареной, жирной и острой пищи, острых специй – все это может стать причиной развития застойной дуоденопатии.
Другие возможные причины патологии:
- Длительный прием некоторых препаратов.
- Заболевания печени и желчных путей.
- Эндокринные заболевания.
- Попадание в пищеварительный тракт хеликобактерной инфекции.
При инфицировании застойного содержимого в кишке развивается воспалительный процесс.
Кроме того, на развитие дуоденопатии может повлиять чрезмерное употребление алкоголя, токсической жидкости, никотина.
Признаки дуоденопатии могут протекать без признаков патологии. Со временем застойные процессы дают о себе знать появляются следующие признаки:
Больше информации о дуедуните можно узнать из видео:
Боль в области эпигастрия может усиливаться при пальпации или после употребления пищи через 1-2 часа. Слабость и утомляемость появляются на фоне воспалительного процесса. При застое в кишке появляется горькая отрыжка и в рвотных массах присутствует желчь. Если больного беспокоят указанные симптомы, то необходимо обязательно обратиться к гастроэнтерологу.
Диагностика
Фиброгастродуоденоскопия – эффективный лабораторный метод исследования двенадцатиперстной кишки
При обращении к врачу врач направит больного на обследование для постановки точного диагноза.
При застойной дуоденопатии проводится эндоскопическое, гистологическое обследование, а также рентгенография.
Фиброгастродуоденоскопия является эндоскопическим методом исследования, позволяющий осмотреть строение пищевода, желудка и двенадцатиперстной кишки и выявить возможные отклонения. Исследование может проводиться под местной анестезией или при введении снотворного. Врач через рот или нос вводит фиброгастроскоп, на конце которого встроена видеокамера.
Во время процедуры по назначению врача могут выполнить биопсию участка слизистой оболочки кишки для последующего изучения.Для изучения состояния кишечника также проводится рентгенография с использованием контрастного вещества. Раствор сульфата бария обладает обволакивающим свойством на стенки кишечника, что позволяет детально рассмотреть просвет двенадцатиперстной кишки.
Методы лечения
Лечение в каждом случае определяется индивидуально, в зависимости от состояния пациента и тяжести заболевания
При выявлении застойной дуоденопатии лечение заключается в применении антибиотиков или проведении химиотерапии, использование препаратов для восстановления слизистой кишечника и соблюдении лечебной диеты.
Особенности лечения недуга:
- Чтобы снять спазмы и устранить боль, используют спазмолитики: Дротаверин, Но-шпа, Папаверин.
- Для уменьшения выраженности симптомов дуоденопатии используют блокаторы протонной помпы. В этой группе препаратов содержатся такие действующие вещества, как пантопразол, ланзопазол, омепразол и др.
- Для снижения секреции соляной кислоты и пепсина используют блокаторы холинорецепторов. Антациды применяют для восстановления слизистой оболочки и ее защиты: Фосфалюгель, Маалокс, Алмагель и др. Из обволакивающих средств для слизистой кишки применяют Сульфакрат, Де-нол и др.
- Если причиной развития дуоденопатии является инфекция, то назначают антибактериальную терапию. Для уничтожения хеликобактер пилори используют антибиотики пенициллинового ряда, макролиды, тетрациклины: Амоксициллин, Кларитромицин, Доксициклин и др.
После лечения проводится контроль, и назначают повторную фиброгастродуоденоскопию.
Питание при застойной дуоденопатии
Больной должен принимать пищу маленькими порциями около 4-5 раз в день. Нежелательно делать большие временные промежутки между приемами пищи. В рационе должны присутствовать белковые продукты. Желательно ограничить употребление простых углеводов. Пищу необходимо употреблять только в теплом виде.
Диета при застойной дуоденопатии предполагает отказ от продуктов, которые негативно воздействуют на слизистую кишки.
Рекомендуется употреблять: овощные супы с крупами, отварная нежирная рыба, курица и т.д. Можно также яйца всмятку, овощи и фрукты в запеченном виде. Ежедневно в рационе должны присутствовать молочные и кисломолочные продукты.
Из напитков можно употреблять травяные отвары и настои, чай, фруктовые напитки и соки.
Больным застойной дуоденопатией запрещается употреблять кондитерские и мучные изделия, сахар, мед, соль. К тому же под запретом консервы, копченые, жирные и мясные блюда, алкоголь, кофе, мороженое, газированные напитки.
При соблюдении диетического питания и рекомендаций врача по применению препаратов можно избавиться от неприятных симптомов и устранить данную патологию.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Добавить комментарий Отменить ответ
В продолжение статьи
Мы в соц. сетях
Комментарии
- ГРАНТ – 25.09.2017
- Татьяна – 25.09.2017
- Илона – 24.09.2017
- Лара – 22.09.2017
- Татьяна – 22.09.2017
- Мила – 21.09.2017
Темы вопросов
Анализы
УЗИ / МРТ
Новые вопросы и ответы
Copyright © 2017 · diagnozlab.com | Все права защищены. г. Москва, ул. Трофимова, д. 33 | Контакты | Карта сайта
Содержание данной страницы исключительно ознакомительного и информационного характера и не может и не являет собой публичную оферту, которая определяется ст. №437 ГК РФ. Предоставленная информация существует с ознакомительной целью и не заменяет обследование и консультацию у врача. Имеются противопоказания и возможны побочные эффекты, проконсультируйтесь с профильным специалистом
Источник: http://diagnozlab.com/uzi/abdomen/zastojnaya-duodenopatiya-chto-eto-takoe.html
Эритематозная дуоденопатия — что это такое
Эритематозная дуоденопатия — что это такое? Как и любая другая дуоденопатия (например, проксимальная), она не является самостоятельным заболеванием. Это всего лишь симптом покраснения слизистой двенадцатиперстной кишки, который свидетельствует о недоброкачественных процессах в кишечнике. Последствием данного симптома является развитие дуоденита — воспаления двенадцатиперстной кишки.
Чаще всего слизистая кишечника страдает от чересчур горячей, либо холодной пищи. Помимо этого на нее негативно воздействуют грубые куски пищи, которую организм не может переварить (разного рода косточки). Не стоит забывать и о возможном раздражении слизистой алкогольными напитками, ядами (токсинами), никотином, различного рода гормонами и противовоспалительными препаратами.
Если человек страдает от радиационного заражения (лучевая болезнь), то это тоже крайне негативно отражается на состоянии слизистой кишечника.
Основные причины развития дуоденопатии заключаются в снижении уровня защиты 12-перстной кишки и, как следствие, невозможности противостоять агрессивной кислотной среде.
Другой причиной появления гиперемии (покраснения) может послужить инфекция хеликобактер пилори. В настоящее время учеными доказано, что далеко не все виды хеликобактер ведут к проблемам со слизистой. Но это не отменяет годами наработанный опыт по борьбе с бактерией — врачи ее все равно будут пытаться уничтожить.
Дуоденопатия является симптомом не одной единственной болезни, а целого ряда заболеваний. В этот список входят дуоденит с гастродуоденитом, язва двенадцатиперстной кишки, гастроэзофагелальная рефлюксная болезнь, заболевания печени и желчевыводящих путей.
Профилактика
Этот симптом может и не появиться, если придерживаться простых правил — соблюдение разумной сбалансированной диеты, подобранной врачом; щадящий режим для кишечника с точки зрения температуры поступающей в организм пищи; отсутствие в рационе острой пищи и пищи с не перевариваемыми частицами.
Полезно употреблять лекарственные препараты, которые способствуют снижению уровня соляной кислоты в организме. При этом поверхность кишечника будет меньше подвержена повреждениям. Эти препараты входят в группу антацидных или обволакивающих средств.
Заботой о своем организме стоит заняться как можно раньше, — тогда вы не заработаете букет недугов, с которыми потом придется воевать.
Источник: http://uvasgastrit.ru/duodenit/eritematoznaya-duodenopatiya-chto-takoe.html
Что такое дуоденит? Симптомы и лечение заболевания
Дуоденит. Что это такое?
Под данным термином понимают воспаление, при котором поражается 12-перстная кишка с вовлечением в патологический процесс слизистой оболочки. При развитии дуоденита нарушается полостное пищеварение, которое является важным этапом подготовки пищи к дальнейшему всасыванию. Это приводит к общим обменным нарушениям в организме. Острая форма болезни сочетается с воспалением желудка и протекает в форме гастроэнтерита или гастроколита, что иногда затрудняет правильную диагностику.
Этиология
Развитию дуоденита способствуют пищевые токсикоинфекции, злоупотребление острыми блюдами и алкогольными напитками. К нему приводят различные отравления веществами, которые раздражают слизистую кишечника. Причины дуоденита также включают анатомические аномалии, при которых наблюдается неправильное размещение кишечника, инфицирование Helicobacter Pylori, злоупотребление кофе и курение.
Вторичный воспалительный процесс развивается при сопутствующих хронических гастритах и язвенной болезни, при поражениях печени и поджелудочной в форме гепатитов, циррозов и панкреатитов. Часто этиологическое значение в развитии болезни имеет дуоденостаз, который характеризуется функциональными изменениями пищеварения, нарушениями перистальтики кишечника, а также наличием спаечного процесса, компрессии двенадцатиперстной кишки или другого нарушения, что ведет к ее непроходимости.
У детей к развитию дуоденита в большинстве случаев приводит пищевая аллергия и глистные инвазии, а также механическое воздействие на стенки пищеварительного тракта, что наблюдается при проглатывании мелких инородных предметов.
Этиологическое значение имеют различные патологические процессы в желчных протоках, изменения кровоснабжения кишечника, нарушения его трофики и иннервации. Воспаление ДПК также развивается при повреждении слизистой гиперацидным желудочным соком.
Следует указать и так называемый реактивный дуоденит, который развивается в ответ на прием отдельных фармакологических препаратов, особенно из группы нестероидных противовоспалительных лекарств.
Классификация
Воспаление ДПК разделяют на следующие виды:
- По характеру протекания – на острый и хронический. Острое воспаление в свою очередь делится на свои подвиды – катаральный, язвенный или флегмонозный тип болезни со специфической клинической картиной.
Клинические проявления
При развитии острого дуоденита характерны следующие нарушения:
- выраженные болевые ощущения в подложечной области, появляющиеся за 2 часа после приема пищи или в ночное время;
- общая слабость;
- интенсивная тошнота;
- рвота.
При хроническом течении симптомы заболевания зависят от клинической формы. В случаях, когда поражение ДПК связано с бактериальным гастритом, развивается язвенноподобный синдром. Он характеризуется болью в эпигастрии, которая мучает натощак, в ночное время или вскоре после еды. В болевых ощущениях, как правило, нет иррадиации, они комбинируются с изжогой и горькой отрыжкой и уменьшаются после еды, а также после приема антацидных лекарств.
Если заболевание сочетается с энтеритом, то на первый план в клинической картине выходят диспепсия, урчание в животе и отсутствие аппетита. При дуоденостазе характерна выраженная боль приступообразного характера, которая локализуется в эпигастрии или правой области живота. Также наблюдается метеоризм, горькая отрыжка и рвота с примесью желчи.
Холецистоподобная форма проявляется диспепсическими явлениями и острой болью, которая имеет опоясывающий характер и напоминает желчную колику. Также возможна желтуха, обесцвечивание кала и билирубинемия в крови.
Иногда развивается смешанное поражение ДПК, которое сочетает проявления вышеуказанных форм или же наблюдается бессимптомное протекание, что наиболее часто бывает среди пожилых людей.
Как лечить пациентов при дуодените?
Терапия зависит от формы болезни. При катаральном воспалении ДПК больные не нуждаются в особом лечении. Им важно в первые дни болезни соблюдать постельный режим и не кушать в течение последующих 2 дней. Иногда рекомендуют промыть желудок раствором перманганата калия и принять сульфат магния для очищения кишечника. В дальнейшем важно соблюдать лечебную диету.
Если развивается катаральный дуоденит, проводят консервативную терапию. Больным при необходимости назначают спазмолитики для снятия боли, обволакивающие и вяжущие лекарства. При диагностировании флегмонозной формы показана операция и дальнейшая антибиотикотерапия, поскольку она часто осложняется панкреатитом, кишечными кровотечениями или перфорацией.
Лечение дуоденита, который протекает в хронической форме, направляется на устранение обострения. Как правило, больного госпитализируют и назначают лечение в зависимости от этиологии поражения. Чем лечить пациента – определяет врач после проведения диагностики. Схема терапии зависит от первичного заболевания, которое провоцирует патологические изменения в ДПК. Лечение дуоденита медикаментами включает назначение следующих групп препаратов:
- ингибиторов протонной помпы, блокирующих железы, которые отвечают за секрецию соляной кислоты (например, Омепразол);
- антибиотиков, которые рекомендуют принимать при обнаружении бактерий Helicobacter Pylori;
- Н2-гистаминоблокаторов, применяемых при наличии язвоподобного дуоденита; препараты из этой группы подавляют выработку соляной кислоты (Ранитидин, Фамотидин);
- антацидных средств, обладающих обволакивающим и местным обезболивающим действием, поскольку нейтрализуют соляную кислоту (Альмагель, Маалокс);
- прокинетиков, назначаемых, когда диагностируют гастритоподобный дуоденит; они влияют на перистальтику кишечника, имеют противорвотное действие;
- полиферментных препаратов, способствующих усвоению пищи и нормализующих пищеварение;
- спазмолитиков, снимающих спазм кишечника и устраняющих болевые ощущения.
Каждому пациенту подбирают индивидуальную схему фармакологической терапии в зависимости от формы и клинических особенностей болезни.
Диета при дуодените
Диета играет ведущую роль в терапии заболеваний органов пищеварения. При дуодените основной целью диеты является избежание механического и термического раздражения, что способствует скорейшему стиханию воспаления.
При дуодените больным рекомендуется дробное питание. Температура блюд должна составлять 15 – 60°С. Значение имеет кулинарная обработка продуктов (оптимальный вариант – если они будут сварены, приготовлены на пару или протерты). Диета при дуодените также предусматривает ограничение соли до 8 г в день, исключение бульонов, консервов, жирных и копченых продуктов, макарон, сырых фруктов, приправ и колбасных изделий. В меню не следует включать газированные напитки, алкоголь, торты, шоколад и мороженое.
При появлении признаков дуоденита не следует заниматься самолечением различными народными средствами, которые могут быть только дополнительными методами терапии. В противном случае возможны тяжелые осложнения в форме кишечного кровотечения, синдрома мальабсорбции, язвенной болезни или непроходимости кишечника. Важно помнить, что дуоденит – это болезнь, которая хорошо поддается традиционному лечению, поэтому важно вовремя обращаться к врачу.
Если Вас беспокоят:
- боли в животе, тошнота или рвота;
- изжога;
- расстройства стула, чередующиеся запорами;
- перепады настроения;
рекомендуем прочитать блог Галины Савиной, о том как она справилась с проблемами ЖКТ.
Источник: http://mojkishechnik.ru/content/chto-takoe-duodenit-simptomy-i-lechenie-zabolevaniya
Что такое доуденит и как его лечить
Один из самых важных органов пищеварения по праву считается двенадцатиперстная кишка. Именно тут происходит переработка всей пищи, которая поступает в организм человека. С помощью соков печени и поджелудочной железы происходит подготовка еды к полному всасыванию. Она также отвечает за выработку гормонов, которые регулируют обмен веществ и всю деятельность пищеварительной системы. Именно поэтому человеку очень важно следить за здоровьем своей пищеварительной системы. Различные воспалительные заболевания могут надолго выбить из нормального ритма жизни и очень сильно навредить иммунитету. Хорошо, если вы не знаете заболевание дуоденит, что это такое, и какие последствия от него могут быть. Люди, которые хоть раз столкнулись с этим заболеваниям, уже никогда не забудут о данном этапе жизни.
Причины возникновения
Первый вопрос, который возникает у человека, когда он слышит название заболевания – это что такое дуоденит. Термин встречается гораздо реже, чем привычные для нас гастрит или язва желудка. Но, заболевание является не менее опасным и распространенным.
Дуоденит – это воспалительное заболевание 12-перстной кишки. Причин развития этой болезни достаточно много. Чаще всего он встречается у детей, реже – у взрослых. У детей достаточно часто двенадцатиперстная кишка расположена не в том месте, где она должна быть. Соответственно это приводит к сбою в её работе, нарушается и без того слабый гормональный аппарат. Это и приводит к воспалению.
Еще одна причина возникновения дуоденита – это бактерия, которая в последнее время находится у всех на слуху Helicobacter Pylori. Она является не только причиной возникновения дуоденита, но также и гастритов.
Другие причины возникновения дуоденита – это неправильное питание:
- острая пища;
- раздражающая слизистую оболочку пища;
- горячая еда (особенно горячее тесто);
- вредные привычки, например, алкоголь и курение.
Не смотря на то, что дуоденит чаще всего встречается у детей, ни один человек не застрахован от возникновения данного заболевания. Поэтому, ни в коем случае нельзя расслабляться и пускать заболевание на самотек.
Всего различают два вида данного заболевания:
Самый распространенный – это хронический дуоденит, так как он возникает на фоне уже «действующих» воспалительных заболеваний.
Классификации заболевания
Основная классификация хронического дуоденита – это разделение болезни на первичную и вторичную. Первичный дуоденит чаще всего начинает развиваться из-за неправильного питания.
Но, в медицинской практике чаще всего встречается именно вторичный дуоденит. Как уже было сказано, он начинает развиваться в организме человека из-за наличия других воспалительных заболеваний, например, из-за хронического гастрита, язвы и др.
Существуют и другие классификации хронического дуоденита. Согласно локализации очагов воспаления различают следующие виды дуоденита:
- бульбарный и постбульбарный;
- диффузный и локальный
Процедура эндоскопического обследования
Проведя эндоскопические обследования можно выявить:
При заболевании происходят некоторые структурные изменения двенадцатиперстной кишки. В связи с этим врачи выделяют следующие типы заболевания:
- поверхностный дуоденит;
- атрофический дуоденит;
- интерстициальный дуоденит.
Существуют также особые формы болезни. Если у пациента наблюдается болезнь Уиппла, то вполне вероятно, что у него может развиться туберкулезные дуоденит. При болезни Крона у людей чаще всего можно встретить грибковый и иммунодефицитный дуоденит.
Симптомы
Как и любое заболевание, дуоденит имеет свои характерные симптомы. Благодаря им человек может самостоятельно заподозрить наличие болезни, а затем обратиться к врачу за консультацией и за лечением.
Основными характерными симптомами являются:
- частое возникновение тошноты;
- рвота с желчью;
- частые запоры;
- наблюдается возникновение изжоги;
- снижение привычного аппетита;
- наличие отрыжки после каждого приема пищи;
- в верхней части живота человек чувствует постоянное распирание.
В моменты обострения заболевания человек может ощущать постоянную острую боль в желудке. Особенно она усиливается спустя 2 часа после приема пищи, а также в ночное время суток.
Также некоторые люди жалуются, что у них появляется постоянная слабость в теле, апатия, головные боли. Это все связано с тем, что нарушается гормональный фон 12-перстной кишки. Поэтому, каждый человек должен знать понятие дуоденопатия, что это такое, и как его самостоятельно распознать.
Лечение
Острый и хронический дуоденит лечатся по-разному. Для начала рассмотрим лечение хронического заболевания. Оно проводится исключительно в больничном стационаре. Методы лечения назначаются строго в зависимости от причин возникновения болезни.
Если у пациента наблюдаются лямблизовы (инфекция) или гельминты, то врачи назначают курс химиотерапии с фуразолидом, хлоксином и флагилом.
Антибиотики назначаются в случае наличия хеликобактерной инфекции. Если наблюдается повышенная кислотность в организме, то для того, чтобы от неё избавится, необходимы препараты, которые снижают секрецию соляной кислоты, а также лекарства, которые нейтрализуют кислотность желудочного сока.
Обязательно назначаются препараты, которые защищают слизистую оболочку. К ним относятся специальные обволакивающие препараты, например, сульфакрат и де-нол.
Некоторые врачи также рекомендуют некоторые отвары из народной медицины. Например, отвары из ромашки или тысячелистника помогут снять воспаление и ускорить процесс выздоровления.
Лечение острой формы дуоденита более щадящее. Как правило, такая форма заболевания при правильном режиме питания и соблюдения всех рекомендаций врача проходит в течение нескольких дней.
Пациенту назначают строгий отдых и постельный режим в течение 2-х дней. Запрещается употребление какой-либо пищи в этот период. С помощью раствора перманганата калия промывается желудок. После очистки кишечника рекомендуется 30 грамм разведенного с водой магния сульфата.
Только с 3-го дня лечения пациенту разрешается прием пищи, но строго по диете. Запрещено употребление горячих или очень холодных блюд, острой пищи. Всю еду желательно готовить на пару, или варить в обычной воде. В обязательном порядке в этот период времени необходимо пить обволакивающие препараты, которые защищают желудок и кишечник.
Такой метод лечения подходит только для катарального или эрозивно-язвенного дуоденита. Если вам поставили диагноз флегмозный дуоденит, то будьте готовы к тому, что вам может понадобиться операция. Лечение не будет простым и быстрым.
Осложнения
Многие интересуются таким понятием, как застойная дуоденопатия, что это такое и чем она опасна. Это некоторое осложнение, которое может возникнуть из-за основного заболевания. Воспаление, которое живет в организме, начинает разрушать слизистую оболочку 12-перстной кишки, угнетает и убивает клетки, которые выделяют основные гормоны. Из-за этого может возникнуть:
- нарушение пищеварения;
- нарушение углеводного обмена;
- резкий набор массы тела или резкое похудение;
- расстройства психики.
У большинства женщин гормональная недостаточность чаще всего начинает проявляться перед началом менструации. Сопровождается это головными болями, раздражительностью, тошнотой, снижением привычной работоспособности.
Наличие острого или хронического дуоденита может повлиять на работу эндокринных органов. Особенно страдает. Поэтому, если у вас есть какие-либо дополнительные хронические заболевания этих органов, дуоденит может только усугубить расклад дел.
Если вы заметили в своем организме какие-либо изменения, начали чувствовать боль в желудке, тошноту и слабость – не стоит откладывать визит к врачу в долгий ящик. Своевременная постановка диагноза помогает легче перенести заболевание и быстрее вернуться к привычному ритму жизни. Если вы не хотите, чтобы больница стала вашим вторым домом, а лекарства стали неотъемлемой частью жизни – не затягивайте с лечением.
Источник: http://lechimzhivot.ru/kishechnik/zabolevaniya-lechenie/chto-takoe-doudenit-i-kak-ego-lechit.html
Эритематозная дуоденопатия: что это такое и как правильно вылечить?
Эритематозная дуоденопатия – это собственно не заболевание, а эндоскопический симптом. При фиброгастродуоденоскопии, когда слизистая двенадцатиперстной кишки визуализируется врачом, видны участки покраснения (гиперемии) .
Часто, читая заключение фиброгастродуоденоскопии, пациенты спрашивают: «Эритематозная дуоденопатия, что это такое? » Такие изменения дуоденум (а именно так на латыни звучит двенадцатиперстная кишка) появляются из-за полнокровия и воспаления. Подобная картинка — результат дуоденита, то есть воспалительного процесса, протекающего в кишке. Наиболее частой причиной его становятся алиментарные факторы: чрезмерно горячая или холодная пища, грубые куски, которые плохо пережеваны.
Еще играет роль химическое повреждение алкоголем, токсическими жидкостями, лекарствами, никотином. При радиационных поражениях (лучевой болезни или лучевой терапии опухолей) определенные дозы ионизирующего излучения вызывают слущивание эпителия желудочно-кишечного тракта и полнокровие сосудов из-за венозного стаза. Такие лекарственные препараты, как стероидные гормоны, приводят к дуоденопатии. А нестероидные противовоспалительные средства (аспирин, ибупрофен, нимесулид) , угнетая арахидоновую кислоту и простогалнидины, защищающие слизистую, могут даже вызывать кровотечение.
Основные механизмы патологической физиологии, которые лежат в основе эритематозной дуоденопатии – снижение защитных свойств слизистой дуоденум, невозможность противостоять агрессии желудочного сока и пепсина, а иногда и желчи, забрасываемой в двенадцатиперстную кишку. Свой вклад также вносят увеличение активности гистамина и серотонина, снижение выработки простациклинов, то есть перевес в сторону агрессии в ущерб защите.
Второй значительной причиной такого воспалительного изменения становится инфицированность микроорганизмом. Паразитирующим в верхних отделах желудочно-кишечного тракта. Это хеликобактер пилори. На сегодня доказано. Что далеко не все серотипы этого паразита — причина заболевания, однако, тактика врача в отношении его сохраняется прежней – истребление.
Таким образом, такой эндоскопический симптом, как эритематозная дуоденопатия, — проявление не одного заболевания, а целого ряда патологий двенадцатиперстной кишки: дуоденита, в том числе, катарального или эрозивного, язвенной болезни. Аналогичные патологические состояния сопровождают и рефлюксы желчи при дискинезии желчевыводящих путей, желчнокаменной болезни и разных формах холецистита. Ими же сопровождаются острые панкреатиты и обострения хронических в случаях, когда в дуоденум выбрасывется большое количество протеолитических ферментов, раздражающих стенку кишки, результатом чего становится эритроматозная дуоденопатия. Лечение ее входит в программу тех заболеваний, которые ею сопровождаются.
На первое место выступает диета (4 или 5 в зависимости от ведущих органных поражений) . Механическое. Химическое и термическое щажение – основа восстановления слизистой оболочки.
Среди лекарственных препаратов ведущие позиции у блокаторов протонной помпы. Препараты затрудняют продукцию соляной кислоты. Классифицируются они следующим образом.
· Производные омепразола (гастрозол, желкизол, омез, омелар, хелицид) .
· Производные рабепразола (зульбекс, париет, золиспан) .
· Производные пантопразола (контролок, нольпаза, санпраз) .
· Производные лансопразола (геликол, лансофед, эпикур) .
Чуить менее акутальны блокаторы гистаминовых рецепторов: на основер ранитидина (гистак, зантак) , фамотидина (квамател, гастросидин) , циметидин.
Блокаторы холинорецепторов (гастроцепин) , неселективные м-холинолитики (метацин, платифиллин) применяются как вспомогательные средства, снижающие секрецию пепсина и соляной кислоты.
Антациды невсасывающегося ряда (альмагель. Фосфолюгель, гевискон) защищают слизистую, позволяя ей восстановиться.
Протекторы слизистой: сукральфат, карбеноксолон натрия (вентроксол, биогастрон) , де-нол, энпростил увеличивают защитные свойства слизи и потенцируют восстановление эпителия.
Антибактериальные препараты групп, к которым чувствителен хеликобактер пилори, которым провоцируется эритематозная проксимальная дуоденопатия (амоксициклин, тетрациклин, кларитромицин) .
Схемы для лечения, его продолжительность определяются гастроэнтерологом или терапевтом.
Контроль за излечением проводится посредством той же фиброгастродуоденоскопии. При устранении симптома лечение считается завершенным. Профилактика аналогична профилактике гастритов и дуоденитов.
Источник: http://www.medcent.ru/diseases/eritematoznaya-duodenopatiya-chto-eto-takoe-i-kak-pravilno-vylechit.html
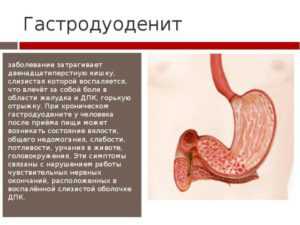
Гастродуоденопатия: эритематозная, застойная, эрозивная, гиперемическая, поверхностная, хроническая
Гастродуоденопатия (гастропатия) – это появление эрозий и язв в гастродуоденальной области, развивающееся при приеме как лекарственных средств (ибупрофен, диклофенак, аспирин, аспиринсодержащие препараты и др.), так и вследствие нерационального питания.
Код по МКБ-10
Причины гастродуоденопатии
Причины, провоцирующие возникновение гастродуоденопатии, включают следующее:
- Наследственность.
- Нерациональное питание (чрезмерное увлечение острой, горячей, грубой пищей, бесконтрольное употребление алкоголя, отсутствие режима питания, прием пищи всухомятку).
- Бактерии, в частности, Helicobacter pylori.
- Длительный прием лекарственных препаратов.
- Пристрастие к курению.
- Инфекции в кишечнике.
- Хронические инфекции полости рта и носоглотки.
- Стрессовые ситуации.
Факторы риска
К факторам риска при гастродуоденопатии относят:
- Язвенную болезнь (пептическая форма) и ее осложнения в анамнезе.
- Наличие кровотечений из желудочно-кишечного тракта любого генеза.
- Прием антикоагулянтов и/или НПВП.
- Тяжелые сопутствующие заболевания.
- Зрелый и пожилой возраст.
- Большая дозировка лекарственных средств.
- Параллельный прием кортикостероидов.
- Заболевания сердечнососудистой системы.
Патогенез
Гастродуоденопатия включает в себя два совершенно разные заболевания гастрит и дуоденит. У этих заболеваний различные патогенетические механизмы, но есть и много общего, в связи с чем они редко встречаются по отдельности и в большинстве случаев сочетаются у многих пациентов.
Обе патологии можно отнести к кислотозависимым состояниям, развивающимся при дисбалансе агрессивных и защитных факторов влияющих на слизистую желудка и кишечника. Одним из таких агрессивных факторов является бактерия хеликобактер пилори. Она влияет на возникновение хронического гастрита. В развитии хронического дуоденита ее роль не доказана. В развитии последнего большое значение имеет фактор кислотности и ферментативный дисбаланс.
Наиболее вероятно, что существует общий патогенный процесс, приводящий к развитию гастрита и дуоденита. В связи с этим рассматривают гастродуоденит как одно целое.
Симптомы гастродуоденопатии
Симптомокомплекс гастродуоденопатии очень похож на симптоматику различных кишечных и желудочных заболеваний. К ним относят:
- приступы тошноты;
- боль в области желудка;
- чувство распирания в желудке;
- неприятный привкус во рту;
- потеря или уменьшение аппетита;
- рефлюкс;
- изжогу;
- понос или запор.
Первыми признаками гастродуоденопатии являются неожиданные, чаще натощак, резкие подобные схваткам боли в верхней части живота, появляются тошнота и рвота.
Формы
Проявления гастродуоденопатии можно классифицировать по разным признакам. Некоторые проявления гастропатий не являются диагнозами — это заключения после проведения обследований ЖКТ. Рассмотрим более подробно эти состояния.
Эритематозная гастродуоденопатия
Эритематозная гастродуоденопатия — это не заболевание, а заключение при эндоскопическом исследовании. Отмечают, покраснение слизистой оболочки желудка и ее ранимость. Наиболее часто наблюдается при поверхностном гастрите. Эритематозная гастродуоденопатия подразделяется на очаговую и распространенную.
Причинами эритематозной гастропатии являются:
- нерациональное питание;
- поражения желудка микотической инфекцией и патогенными микроорганизмами;
- нарушениях метаболических процессов;
- повреждения вследствие приема раздражающих веществ (алкоголь, лекарственные средства)
- стрессовые ситуации
- наследственный фактор
- вредные привычки.
Гиперемическая гастродуоденопатия
Гиперемическая гастродуоденопатия, как и эритематозная не является диагнозом. Это заключение, которое составляет врач при эндоскопическом исследовании. Оно говорит о том, что при обследовании имеет место покраснение, кровоподтеки и отечность слизистой оболочки желудка.
Эрозивная гастродуоденопатия
Эрозивная гастродуоденопатия представляет собой дефектные участки (эрозии) на поверхности слизистой оболочки желудка или кишечника.
Эрозивная гастропатия может развиться при:
- травмах;
- ожога;
- стрессах;
- агрессивном воздействии лекарств, например, аспирина, преднизолона;
- злоупотреблении алкогольсодержащих напитков;
- сахарном диабете,
- сепсисе,
- тяжелых состояниях, которые сопровождаются почечной, сердечной либо печеночной недостаточностью.
Эрозивная гастропатия является следствием недостаточного снабжения кровью слизистой оболочки желудка, чрезмерном выделении соляной кислоты. Возникновению эрозий способствует зараженность ЖКТ микробами (хеликобактер пилори), рефлюкс из кишечника в желудочный просвет.
Дефекты на слизистой образуются бессимптомно или имеют место:
- голодные боли в желудке,
- кислая отрыжка,
- изжога,
- тяжесть в правом подреберье,
- вздутие живота,
- желудочные кровотечения.
Выявляют эрозии при гастроскопии (изучение слизистой желудка при помощи эндоскопического зонда).
Эрозии подразделяют на острые и хронические. Размеры острых язв составляют 1-2 мм. При ликвидации повреждающего фактора заживают не более семи дней. Хронические эрозии по внешнему виду напоминают прыщи, диаметром 3-7 мм, со срединным вдавлением.
Эрозивная гастродуоденопатия сопутствует разным заболеваниям и её терапия определяется основным диагнозом.
Застойная гастродуоденопатия
Появление застойной гастродуоденопатии является следствием нарушения моторики желудка и кишечника.
Застойная гастродуоденопатия проявляется тем, что пища, содержащаяся в желудке и кишечнике частично перерабатывается. Из-за недостатка ферментов и слабой моторики ЖКТ слизистая оболочка постепенно претерпевает атрофические изменения. При этом пищевой комок (химус) не может полноценно двигаться дальше по ЖКТ.
При застойной гастродуоденопатии возникает дуодено-гастральный рефлюкс — заброс пищевого комка из двенадцатиперстной кишки в желудок, так называемая «отрыжка». Опасны эти явления в первую очередь тем, что в разных отделах ЖКТ находятся свои специфические ферменты и активные вещества, а при попадании их в другие места происходит воздействие на слизистые, что приводит к появлению гастритов и язвенной болезни.
Симптомокомплекс данного патологического состояния стерт или остается незамеченным из-за основного заболевания. Провоцирующие факторы — курение, употребление алкоголя в больших количествах, язвенная болезнь, заражение бактериями Хеликобактер пилори.
Комплекс терапевтических мероприятий сложен. Общей рекомендацией, как и для всех заболеваний ЖКТ, является диета. Из рациона питания исключаются — жирная, острая, пряная, копченая, соленая пища; используются — овощи, фрукты, нежирная свинина, говядина, крольчатина, курятина. Из крупяных изделий — гречневая, овсяная, ограничиваются манная и рисовая.
Катаральная гастродуоденопатия
Катаральная гастродуоденопатия возникает вследствие заброса желудочного или кишечного содержимого в пищевод. В норме, в пищеводе щелочная среда. Содержимое желудка имеет кислую среду, которая пагубно воздействует на верхние отделы пищеварительного тракта. Основные причины рефлюкса:
- Неправильное питание.
- Заболевания органов пищеварительной системы.
- Повышение внутрибрюшного давления (ношение сильно облегающей одежды, наклоны туловища вперёд после приема пищи, беременность и повышенная масса тела.
- Ослабление нижнего пищеводного сфинктера.
Болезненный процесс не всегда ощутим. Болезнь, до появления более серьёзных поражений слизистой оболочки никак себя не проявляет. Симптоматика катарального эзофагита настолько расплывчата, что по ней трудно определить заболевание.
Признаки катарального эзофагита:
- Появляется чувство жжения за грудиной, возникающее после еды.
- Беспокоит изжога после острой или сухой пищи. Иногда это ощущения царапанья в горле или саднения.
- Отрыжка и тошнота.
- Боль в зоне грудной клетки, являющиеся следствием спазма мышц пищевода.
- Сильное выделение слюны проявляется как защитная реакция на попадание содержимого желудка, имеющего кислую среду в пищевод.
Для постановки диагноза катаральная гастродуоденопатия необходимо пройти комплекс исследований:
- рентгенография пищевода;
- мониторинг уровня кислотности;
- эзофагоскопия;
- эзофагоманометрия (исследования моторной функции органа).
Основным в лечении катаральной гастродуоденопатии является диета и рациональное питание.
Очаговая и диффузная гастродуоденопатии
Во время проведения исследования желудочной полости с использованием эндоскопа могут обнаруживаться очаговые и диффузные области патологического изменения слизистой оболочки. Одним из нарушений целостности слизистой оболочки является очаговая или диффузная (распространенная) эритематозная гастродуоденопатия. Очаговый вариант диагностируется, если процесс имеет локальное распространение. Когда изменения захватывают большую площадь слизистой оболочки, то говорят о диффузной патологии. Это значит, что цвет слизистой оболочки желудка окрашен в яркий красный цвет. В здоровом состоянии ее цвет — розовый с оттенком серого. Красный оттенок слизистой свидетельствует о том, что клетки испытывают на себе процесс острого воспаления. Может быть поставлен диагноз поверхностного гастрита.
Поверхностная гастродуоденопатия
Наиболее часто встречаются такие патологии — поверхностный гастрит и поверхностный дуоденит.
Поверхностный гастрит предшествует начальной стадии гастрита, давая о себе знать не значительными проявлениями. Своевременно назначенное и адекватно проведенное лечение поможет избавиться от заболевания, в иначе становится хронической.
Смотря, в каком отделе появилась данная патология выделяют: антральный; фундальный; поверхностный и пангастрит.
Поверхностный дуоденит представляет собой воспаление двенадцатиперстной кишки, при котором утолщаются складки слизистой, может возникать отечность внутренних органов.
Поверхностный дуоденит проявляется как следствие существующих болезней: язва желудка, воспаление слизистой желудка, тонкого кишечника. Как отдельное заболевание поверхностный дуоденит возникает редко.Протекает волнообразно. Стадии обострений чередуются с ремиссией и постепенно переходят в более тяжелые формы.
Периоды чередуются, пока поверхностный дуоденит не станет хроническим.
Предотвратить язвенный процесс поможет терапия поверхностного гастрита, которая предполагает использование медикаментозных препаратов и рациональное питание. Прекрасно их дополняют народные методы.
Атрофическая гастродуоденопатия
Это общее название патологий при заболевании ЖКТ. Она проявляется в виде атрофического гастрита или дуоденита.
Атрофический гастрит — патология характеризующаяся потерей полноценной работоспособности секреторными железами, которые прекращают в достаточном объеме выработку компонентов желудочного сока. Железы превращаются в более простые функциональные единицы, вырабатывающие слизь вместо желудочного секрета. Обычно эти процессы происходят на фоне сниженной рН желудка.
Опасность атрофического гастрита в том, что она способна повлечь появление онкопроцессов в ЖКТ.
Атрфический дуоденит обычно протекает с некрозом кишечных ворсинок и истончением слизистой оболочки. Нарушение выработки секретина, пакреозимина, соматостатина, мотиллина и др. вызывает нарушение деятельности ниже расположенных отделов ЖКТ, что сказывается на всем организме. Больные с хроническим дуоденитом имеют астенические, психо-эмоциональные и вегетативные изменения.
Диагностика гастродуоденопатии
Диагностика гастродуоденопатии заключается в тщательном сборе анамнеза, осмотре пациента, назначении лабораторных анализов и необходимых исследований. Установить точный диагноз может врач-гастроэнтеролог при получении результатов обследований.
В перечень диагностических исследований могут включаться:
- эзофагогастродуоденоскопия,
- рентгеноскопия,
- исследование желудочной секреции,
- УЗИ ОБП.
Анализы
С целью постановки диагноза гастроэнтеролог может рекомендовать провести общий анализ крови, кала, мочи. Дополнительно необходим тест на наличие хеликобактера пилори.
Определение биохимических показателей крови дает возможность оценить работу внутренних органов и особенностей обменных процессов.
Копрограмма позволяет определить нарушение кислотности рН желудка и наличие воспалительных процессов в других отделах ЖКТ.
Инструментальная диагностика
При обследовании пациента на наличие гастродуоденопатии могут применяться различные диагностические процедуры, в том числе инструментальные.
рН-метрия. Помогает оценить степень выделения кислоты, бикарбонатов и слизи желудочными клетками.
Манометрия и электрогастроэнтерография. Следующим этапом является необходимость выяснения в норме ли моторика желудка и пищеварительного тракта. Пища постепенно продвигается по различным отделам ЖКТ в определенном направлении и с необходимой скоростью, а также происходит ее измельчение и перемешивание. Используя, указанные выше исследования можно получить ответы на эти вопросы.
Эндоскопия или эндоскопия, совмещенная с рН-метрией назначается, если у пациента подозревают язву желудки или двенадцатиперстной кишки.
При некоторых заболеваниях ЖКТ возможно назначение лучевых методов диагностики – ультразвукового исследования, сцинтиграфии или рентгенографических методов.
Что нужно обследовать?
К кому обратиться?
Лечение гастродуоденопатии
Терапия гастродуоденопатий зависит от запущенности и давности патологических процессов. В некоторых ситуациях — это сложный и длительный процесс, требующий внимательности от врача и соблюдения назначений пациентом.
В тяжелых случаях показана госпитализация пациентов, имеющих сильные боли и кровотечения из различных отделов ЖКТ, эрозивных формах гастродуоденита.
Проводя медикаментозную терапию врачи могут назначать препараты: Де-Нол, Креон, Омепразол, Омез, Тримедат. При проявлениях бактериальной инфекции рекомендованы антибиотики.
Лечение гастродуоденопатии начинают с коррекции питания.
При гастродуоденопатии с повышенной кислотностью применяют препараты, ингибирующие секреторную функцию желудка.Для того чтобы ликвидировать изжогу назначают антацидные средства, например, Фосфалюгель. Данные препараты имеют недолгое действие, но эффективные.
Лечебные мероприятия проводятся в домашних условиях. Длительность лечения при гастродуоденопатиях различна — от недели и дольше.
Курс лечения необходимо пройти до конца. Гастродуоденопатии, оставшиеся не долеченными, могут заканчиваться желудочными и кишечными кровотечениями.
Лечение гастродуоденопатий у детей должно быть комплексным, учитывать причины, вызвавшие заболевание, изменения в других отделах и системах организма. Необходимо проводить сеансы психотерапии, особенно у детей подросткового возраста.
Витамины
Комплексные витаминные препараты будут незаменимы для восстановления организма при гастродуоденопатиях.
Заболевания ЖКТ хронического характера приводят к недостатку пиридоксина (вит. В6), вследствие чего происходит нарушение метаболических процессов, появляются приступы тошноты и рвоты, изменения со стороны нервной системы, увеличивается риск поражения слизистой оболочки ЖКТ, что может быть чревато кровотечениями. Наиболее эффективным в этом случае будет витамин В6. Он содержится в бобовых и зерновом хлебе. Кроме него для нормальной работы желудка и кишечника организму потребуется:
Ниацин (витамин PP), помогающий нормализовать выработку желудочного секрета. Он поможет уменьшить диарею. Продукты: мясо, рыба, крупы содержат ниацин. Может реализовываться в аптечной сети в составе таких препаратов как – никотиновая кислота, Витаплекс Н и др.
Витамин А (ретинола ацетат), способствует предотвращению появления и развития инфекционных заболеваний. Ретинола ацетат содержат хлеб, масло, злаковые, кисло-молочные продукты.
Фолиевая кислота, смягчает воспаления слизистых оболочек. В больших количествах содержится в капусте, печени и шпинате.
Витамин В12 (цианокабаламин). Дефицит в организме цианокабаламина вызывает анемию, что негативно влияет на работу различных отделов желудка и кишечника при гастродуоденопатии.
Физиотерапевтическое лечение
Физиотерапевтические процедуры способствуют процессу выздоровления. После терапии лекарственными средствами гастродуоденопатий могут назначаться: диадинамические токи; гальванизация на эпигастральную область; кальциевый электрофорез.
Улучшение секреторно-моторной работы желудка достигается с помощью: диадинамометрии; микро- и высокочастотной волновой терапии; индуктотермии; сеансов электросна.
В период частичной ремиссии пациентам рекомендуется проходить курс лечения при помощи: гирудотерапии; электросна; магнитотерапии.
Рецидивирующее течение гастродуоденопатий предполагает применение: рефлексотерапии; фитопрепаратов и гомеопатических средств.
Детям врачи рекомендуют использовать в комплексе лечение медикаментами и физиотерапевтические процедуры. По возможности проходить курсы реабилитации в специальных санаториях. В наше время нет четкой схемы терапии гастродуоденопатий, которая дает позитивный эффект. Лекарственные средства назначаются врачом с учетом имеющихся клинических проявлений и результатов лабораторных анализов.
Лечение травами
При терапии гастродуоденопатий народная медицина предлагает свои методы лечения. В основном это травяные чаи. Вот некоторые из них:
- Настой льна. Семя льна (1 ст.л.) измельчить залить 0,5 л кипяченой воды. Поставить на огонь и кипятить 15 мин. Снять с огня. Настоять 1 час. Пить настой необходимо трижды в день по 0,5 ст. за 1 час до еды. Курс терапии 1 месяц. Затем необходим перерыв 10 дней и повторение курса.
- Приготовить травяной сбор. Взять по щепотке: ромашку, зверобой, чистотел. Взять 1 ст.л. смеси и залить 2 л кипятка. Принимать трижды в день за 30 мин. до еды.
- Необходимо заготовить сбор из: ромашки, тысячелистника и зверобоя. Травы взять в равных пропорциях. 1 ст.л. смеси залить 1 ст. кипятка. Настоять. Принимать как указано в рецепте выше. Курс лечения 10 дней.
- Заготовить травяной сбор из листьев крапивы, подорожника, зверобоя, цветков ромашки в равных пропорциях. Высушенное сырье перемолоть в кофемолке. 2 ст.л. смеси залить 0,5 л кипятка в термосе и настаивать ночь. Принимать по четверти стакана трижды или четыре раза в день до приема пищи. Курс лечения 1-1,5 мес.
Гомеопатия
Среди гомеопатических средств есть немало препаратов, применяемых при различных гастродуоденопатиях. Гомеопатическое средство и его дозировку назначает врач-гомеопат.
При остром воспалении желудка назначают:
Cephaelis ipecacuanha. Препарат уменьшает боль и рвоту. Аналогичное воздействие имеет Arnica montana.
В качестве спазмолитических средств используют Nux vomica, Spascupreel, Gastricumeel. Последнее в списке лекарство уменьшает боль, но кроме того, обладает успокоительным действием. Argentum nitricum также используется, как успокоительное при эрозивных воспалениях.
Комплексные препараты — Iris versicolo, Kalium bichromicum, Acidum sulfuricum способствуют повышению аппетита, позитивно влияют на слизистую оболочку желудка и кишечника.
Sulfur помогает процессу пищеварения.
Оперативное лечение
К оперативному методу лечения прибегают в крайних случаях – при кровотечениях (желудочном, кишечном).
При кровотечении пациенту срочно проводят фиброгастроскопию. Когда причину кровотечения установлено, то проводят экстренную операцию.
Диета при гастродуоденопатии
Диетическое питание при гастродуоденопатии очень важно. Рекомендации следующие:
- еда должна быть теплой;
- необходимо тщательно пережевывать еду;
- минимально пять раз в день принимать пищу.
Из продуктов при гастродуоденопатии рекомендовано:
- Супы (крупяные и овощные на бульоне) протертые.
- Каша (из гречневой, овсяной, рисовой крупы), разваренная или протертая.
- Нежирное мясо.
- Котлеты на пару.
- Нежирная отварная рыба, черная икра.
- Яйца всмятку.
- Кефир, простокваша, молоко.
- Хлеб черствый (белый, серый).
- Протертые овощи, фрукты (вареные, сырые).
- Сок, чай с сахаром.
- Мармелад.
Дополнительно о лечении
Лекарства
Профилактика
К профилактическим мерам при гастродуоденопатии относятся:
- дробный сбалансированный прием пищи,
- профилактика заболеваний полости рта, носоглотки,
- снижение стрессовых ситуаций,
- соблюдение режима дня,
- прогулки на свежем воздухе.
Прогноз
Прогноз при не запущенных стадиях гастродуоденопатии благоприятный. Если на слизистой возникла гиперемия, вызванная бактерией хеликобактер пилори, то проводят лечение антибиотиками. На ранних этапах заболевание хорошо поддается терапии.
Если гастродуоденопатия обусловлена внешними факторами (стрессы, нерациональное питание, увлечение алкоголем) улучшить состояние пациента поможет коррекция образа жизни.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность — «Лечебное дело»
Поделись в социальных сетях
Портал о человеке и его здоровой жизни iLive.
ВНИМАНИЕ! САМОЛЕЧЕНИЕ МОЖЕТ БЫТЬ ВРЕДНЫМ ДЛЯ ВАШЕГО ЗДОРОВЬЯ!
Информация, опубликованная на портале, предназначена только для ознакомления.
Обязательно проконсультируйтесь с квалифицированным специалистом, чтобы не нанести вред своему здоровью!
При использовании материалов портала ссылка на сайт обязательна. Все права защищены.
Источник: http://www.ilive.com.ua/health/gastroduodenopatiya-eritematoznaya-zastoynaya-erozivnaya-giperemicheskaya-poverhnostnaya_122354i15938.html
Гиперемическая гастродуоденопатия
Проявления гастродуоденопатии можно классифицировать по разным признакам. Некоторые проявления гастропатий не являются диагнозами — это заключения после проведения обследований ЖКТ. Рассмотрим более подробно эти состояния.
Эритематозная гастродуоденопатия
Эритематозная гастродуоденопатия — это не заболевание, а заключение при эндоскопическом исследовании. Отмечают, покраснение слизистой оболочки желудка и ее ранимость. Наиболее часто наблюдается при поверхностном гастрите. Эритематозная гастродуоденопатия подразделяется на очаговую и распространенную.
Причинами эритематозной гастропатии являются:
- нерациональное питание;
- поражения желудка микотической инфекцией и патогенными микроорганизмами;
- нарушениях метаболических процессов;
- повреждения вследствие приема раздражающих веществ (алкоголь, лекарственные средства)
- стрессовые ситуации
- наследственный фактор
- вредные привычки.
Гиперемическая гастродуоденопатия, как и эритематозная не является диагнозом. Это заключение, которое составляет врач при эндоскопическом исследовании. Оно говорит о том, что при обследовании имеет место покраснение, кровоподтеки и отечность слизистой оболочки желудка.
Эрозивная гастродуоденопатия
Эрозивная гастродуоденопатия представляет собой дефектные участки (эрозии) на поверхности слизистой оболочки желудка или кишечника.
Эрозивная гастропатия может развиться при:
- травмах;
- ожога;
- стрессах;
- агрессивном воздействии лекарств, например, аспирина, преднизолона;
- злоупотреблении алкогольсодержащих напитков;
- сахарном диабете,
- сепсисе,
- тяжелых состояниях, которые сопровождаются почечной, сердечной либо печеночной недостаточностью.
Эрозивная гастропатия является следствием недостаточного снабжения кровью слизистой оболочки желудка, чрезмерном выделении соляной кислоты. Возникновению эрозий способствует зараженность ЖКТ микробами (хеликобактер пилори), рефлюкс из кишечника в желудочный просвет.
Дефекты на слизистой образуются бессимптомно или имеют место:
- голодные боли в желудке,
- кислая отрыжка,
- изжога,
- тяжесть в правом подреберье,
- вздутие живота,
- желудочные кровотечения.
Выявляют эрозии при гастроскопии (изучение слизистой желудка при помощи эндоскопического зонда).
Эрозии подразделяют на острые и хронические. Размеры острых язв составляют 1-2 мм. При ликвидации повреждающего фактора заживают не более семи дней. Хронические эрозии по внешнему виду напоминают прыщи, диаметром 3-7 мм, со срединным вдавлением.
Эрозивная гастродуоденопатия сопутствует разным заболеваниям и её терапия определяется основным диагнозом.
Застойная гастродуоденопатия
Появление застойной гастродуоденопатии является следствием нарушения моторики желудка и кишечника.
Застойная гастродуоденопатия проявляется тем, что пища, содержащаяся в желудке и кишечнике частично перерабатывается. Из-за недостатка ферментов и слабой моторики ЖКТ слизистая оболочка постепенно претерпевает атрофические изменения. При этом пищевой комок (химус) не может полноценно двигаться дальше по ЖКТ.
При застойной гастродуоденопатии возникает дуодено-гастральный рефлюкс — заброс пищевого комка из двенадцатиперстной кишки в желудок, так называемая «отрыжка». Опасны эти явления в первую очередь тем, что в разных отделах ЖКТ находятся свои специфические ферменты и активные вещества, а при попадании их в другие места происходит воздействие на слизистые, что приводит к появлению гастритов и язвенной болезни.
Симптомокомплекс данного патологического состояния стерт или остается незамеченным из-за основного заболевания. Провоцирующие факторы — курение, употребление алкоголя в больших количествах, язвенная болезнь, заражение бактериями Хеликобактер пилори.
Комплекс терапевтических мероприятий сложен. Общей рекомендацией, как и для всех заболеваний ЖКТ, является диета. Из рациона питания исключаются — жирная, острая, пряная, копченая, соленая пища; используются — овощи, фрукты, нежирная свинина, говядина, крольчатина, курятина. Из крупяных изделий — гречневая, овсяная, ограничиваются манная и рисовая.
Катаральная гастродуоденопатия
Катаральная гастродуоденопатия возникает вследствие заброса желудочного или кишечного содержимого в пищевод. В норме, в пищеводе щелочная среда. Содержимое желудка имеет кислую среду, которая пагубно воздействует на верхние отделы пищеварительного тракта. Основные причины рефлюкса:
- Неправильное питание.
- Заболевания органов пищеварительной системы.
- Повышение внутрибрюшного давления (ношение сильно облегающей одежды, наклоны туловища вперёд после приема пищи, беременность и повышенная масса тела.
- Ослабление нижнего пищеводного сфинктера.
Болезненный процесс не всегда ощутим. Болезнь, до появления более серьёзных поражений слизистой оболочки никак себя не проявляет. Симптоматика катарального эзофагита настолько расплывчата, что по ней трудно определить заболевание.
Признаки катарального эзофагита:
- Появляется чувство жжения за грудиной, возникающее после еды.
- Беспокоит изжога после острой или сухой пищи. Иногда это ощущения царапанья в горле или саднения.
- Отрыжка и тошнота.
- Боль в зоне грудной клетки, являющиеся следствием спазма мышц пищевода.
- Сильное выделение слюны проявляется как защитная реакция на попадание содержимого желудка, имеющего кислую среду в пищевод.
Для постановки диагноза катаральная гастродуоденопатия необходимо пройти комплекс исследований:
- рентгенография пищевода;
- мониторинг уровня кислотности;
- эзофагоскопия;
- эзофагоманометрия (исследования моторной функции органа).
Основным в лечении катаральной гастродуоденопатии является диета и рациональное питание.
Очаговая и диффузная гастродуоденопатии
Во время проведения исследования желудочной полости с использованием эндоскопа могут обнаруживаться очаговые и диффузные области патологического изменения слизистой оболочки. Одним из нарушений целостности слизистой оболочки является очаговая или диффузная (распространенная) эритематозная гастродуоденопатия. Очаговый вариант диагностируется, если процесс имеет локальное распространение. Когда изменения захватывают большую площадь слизистой оболочки, то говорят о диффузной патологии. Это значит, что цвет слизистой оболочки желудка окрашен в яркий красный цвет. В здоровом состоянии ее цвет — розовый с оттенком серого. Красный оттенок слизистой свидетельствует о том, что клетки испытывают на себе процесс острого воспаления. Может быть поставлен диагноз поверхностного гастрита.
Поверхностная гастродуоденопатия
Наиболее часто встречаются такие патологии — поверхностный гастрит и поверхностный дуоденит.
Поверхностный гастрит предшествует начальной стадии гастрита, давая о себе знать не значительными проявлениями. Своевременно назначенное и адекватно проведенное лечение поможет избавиться от заболевания, в иначе становится хронической.
Смотря, в каком отделе появилась данная патология выделяют: антральный; фундальный; поверхностный и пангастрит.
Поверхностный дуоденит представляет собой воспаление двенадцатиперстной кишки, при котором утолщаются складки слизистой, может возникать отечность внутренних органов.
Поверхностный дуоденит проявляется как следствие существующих болезней: язва желудка, воспаление слизистой желудка, тонкого кишечника. Как отдельное заболевание поверхностный дуоденит возникает редко.
Протекает волнообразно. Стадии обострений чередуются с ремиссией и постепенно переходят в более тяжелые формы.
Периоды чередуются, пока поверхностный дуоденит не станет хроническим.
Предотвратить язвенный процесс поможет терапия поверхностного гастрита, которая предполагает использование медикаментозных препаратов и рациональное питание. Прекрасно их дополняют народные методы.
Атрофическая гастродуоденопатия
Это общее название патологий при заболевании ЖКТ. Она проявляется в виде атрофического гастрита или дуоденита.
Атрофический гастрит — патология характеризующаяся потерей полноценной работоспособности секреторными железами, которые прекращают в достаточном объеме выработку компонентов желудочного сока. Железы превращаются в более простые функциональные единицы, вырабатывающие слизь вместо желудочного секрета. Обычно эти процессы происходят на фоне сниженной рН желудка.
Опасность атрофического гастрита в том, что она способна повлечь появление онкопроцессов в ЖКТ.
Атрфический дуоденит обычно протекает с некрозом кишечных ворсинок и истончением слизистой оболочки. Нарушение выработки секретина, пакреозимина, соматостатина, мотиллина и др. вызывает нарушение деятельности ниже расположенных отделов ЖКТ, что сказывается на всем организме. Больные с хроническим дуоденитом имеют астенические, психо-эмоциональные и вегетативные изменения.
Застойная гастродуоденопатия лечение
Гастродуоденит – это разной интенсивности воспаление слизистой оболочки желудка и 12 перстной кишки. Чем отличается гастрит от гастродуоденита? При гастрите страдает только слизистая желудка, а вот при гастродуодените патологический процесс уже шагнул за ее пределы, и перекинулся на слизистый слой двенадцатиперстной кишки.
Оглавление:
- Гастродуоденит — что это такое? Симптомы, диета и лечение
- Причины
- Симптомы гастродуодена
- Хронический гастродуоденит
- Диагностика
- Как лечить гастродуоденит
- Препараты для лечения гастродуоденита
- Диета
- Народные средства
- Прогноз
- Что такое хронический гастродуоденит и как его лечить — самые эффективные медикаментозные и народные средства
- Что такое хронический гастродуоденит
- Код по МКБ-10
- Внимание! Проверенные средства от проблем с ЖКТ
- Симптомы
- В стадии обострения
- Причины
- У детей
- Диагностика
- Лечение
- При помощи лекарств
- Что это такое застойная дуоденопатия?
- Застойная дуоденопатия: причины и признаки
- Диагностика
- Методы лечения
- Питание при застойной дуоденопатии
- Гастродуоденит — что это, причины, признаки, симптомы, лечение у взрослых и диета
- Что такое гастродуоденит?
- Классификация
- Острый гастродуоденит
- Хроническая форма
- Причины
- Симптомы гастродуоденита у взрослых
- Диагностика
- Лечение гастродуоденита
- Лекарственные препараты
- Диета и соблюдение режима питания
- Меню при гастродуодените
- Стол № 1
- Стол № 5
- Народные средства
- Профилактика
- застойная гастродуоденопатия-что это такое
- Гастродуоденопатия: эритематозная, застойная, эрозивная, гиперемическая, поверхностная, хроническая
- Код по МКБ-10
- Причины гастродуоденопатии
- Факторы риска
- Патогенез
- Симптомы гастродуоденопатии
- Формы
- Эритематозная гастродуоденопатия
- Гиперемическая гастродуоденопатия
- Эрозивная гастродуоденопатия
- Застойная гастродуоденопатия
- Катаральная гастродуоденопатия
- Очаговая и диффузная гастродуоденопатии
- Поверхностная гастродуоденопатия
- Атрофическая гастродуоденопатия
- Диагностика гастродуоденопатии
- Анализы
- Инструментальная диагностика
Просто так, без видимых причин, гастродуоденит не развивается, и его появлению, как привило, предшествует стечение сразу нескольких неблагоприятных факторов. Как правило, этим недугом страдают люди, которым уже ранее приходилось сталкиваться с различными заболеваниями желудочно-кишечного тракта, начиная от банального дисбактериоза и заканчивая гастритом.
Тем не менее, банальное воспаление слизистой оболочки желудка или же двенадцатиперстной кишки можно легко устранить при помощи медикаментов или же народных средств. Но если оно продержится достаточно продолжительное время и усугубится стрессом, нервным расстройством, депрессией либо питанием всухомятку, то можно с уверенностью утверждать, что избежать гастродуоденита вряд ли удастся.
Причины
Почему возникает гастродуоденит, и что это такое? Возникновение гастродуоденита связывают с неправильным и нерегулярным питанием, вредными привычками (всем известное курение, употребление алкоголя), стрессами, приемом некоторых групп лекарственных препаратов, кишечными инфекциями и рядом других факторов.
При этом происходит повышение или, наоборот, понижение кислотности сока желудка, что влияет на защитный слизистый слой, скорость и качество переваривания пищи. Уменьшение защитных свойств ведет к размножению патогенных микроорганизмов (в первую очередь – Хеликобактер пилори) и непосредственному повреждению слизистой желудка. Развивается воспаление, которое постепенно переходит на слизистую двенадцатиперстной кишки.
Воспаление двенадцатиперстной кишки может возникнуть внезапно (острый гастродуоденит), но чаще всего заболевание протекает в хронической форме с ярко менее выраженной симптоматикой. Как правило, обострение хронического гастродуоденита случается весной и осенью с последующей фазой ремиссии. Степень тяжести периода обострения определяется силой болей и их продолжительностью, а также общим состоянием больного.
Через 2 – 3 месяца воспаление переходит в стадию неполной (если эндоскопия выявляет признаки гастродуоденита) или полной ремиссии (если клинических проявлений нет).
Симптомы гастродуодена
Гастродуодениту свойственны следующие симптомы: снижение аппетита, изжога, тошнота, рвота, отрыжка кислым, горьким или воздухом, неприятный привкус во рту, вздутие живота. Еще один частый признак гастродуоденита — боль в подложечной или околопупочной области.
Интенсивность боли зависит от характера нарушения секреторной и моторной функций. Если секреторная функция нормальная или повышенная, то такому гастродуодениту свойственны постоянные боли. Боль также может возникать натощак, через короткий промежуток времени или спустя 1-2 часа после приема пищи, редко — ночью. Иногда вместо боли (эквивалент боли) может возникать чувство быстрого насыщения пищей.
Более сглаженными являются симптомы поверхностного гастродуоденита. Лечение его ориентировано на устранение раздражителей и нормализацию пищеварительных процессов. При этом слизистая оболочка воспаляется только в верхних слоях, стенки могут утолщаться, но атрофические процессы не наблюдаются.
Самыми неприятными и болезненными являются симптомы эрозивного гастродуоденита и лечение поэтому требуется незамедлительно. Желудок и кишка покрываются многочисленными очагами воспаления с маленькими язвочками – так называемыми эрозиями. При тошноте в рвотной массе могут присутствовать частички слизи и кровянистые примеси.
Хронический гастродуоденит
Вне обострений симптомы гастродуоденита выражаются в:
- ощущении тяжести и переполненности в подложечной области;
- повышенной раздражительности, быстрой утомляемости, нарушении сна, потере веса тела несмотря на наличие сохраненного или даже повышенного аппетита;
- ноющей боли постоянного характера в этой же области и/или изжоге перед приемом пищи за 1,5 — 2 часа, проходящих после еды, но вновь усиливающихся через 2 часа;
- характерными являются боли, возникающие после приема пищи через 2 — 2,5 часа, сопровождающиеся тошнотой и проходящие после искусственно вызванной рвоты;
- неинтенсивной болезненности при пальпации (ощупывании) живота в тех же отделах;
- обложенности языка белым налетом, ощущении горечи или «металлического» привкуса во рту;
- ночных болях ноющего характера, также исчезающих после приема пищи;
- запорах при повышенной кислотности и запорах, иногда сменяющихся поносами при пониженной секреторной функции.
В отличие от острой формы хроническое течение болезни имеет характер цикличности, а выраженность симптомов во многом зависит от глубины и площади воспаления слизистой оболочки желудка и луковицы двенадцатиперстной кишки, кислотности и общего состояния организма.
Лечение гастродуоденита в хронической форме, независимо от того, поверхностный гастродуоденит ли у пациента, или смешанный, или любого другого вида, должно быть комплексным. В период затишья пациент должен соблюдать диету стола №5, соблюдать режим питания и отдыха, очень хорошие результаты дает бальнеотерапия, рекомендуется профилактический курс курортного лечения один раз в год.
Даже в том случае, если достигнута полная ремиссия, необходимо помнить о своей склонности к гастродуодениту, и в профилактических целях соблюдать правила здорового питания всю жизнь.
Диагностика
На основании симптомов гастродуоденита назначается дополнительное инструментальное и лабораторное обследование, которое включает в себя:
- Ультразвуковое исследование (УЗИ) желудка – на современном ультразвуковом аппарате можно визуализировать наличие язвы, используется для исключения язвенной болезни;
- Эндоскопически при гастродуодените обычно обнаруживают очаговую или диффузную гиперемию слизистой оболочки, отек, гипертрофию складок и т. д. Иногда слизистая оболочка представляется бледной, истонченной, со сглаженными складками. Это типично для атрофического процесса, однако наличие или отсутствие атрофии и её степень могут быть оценены лишь гистологически.
- Рентгеноскопия желудка с барием не является методом диагностики ХГД, но может использоваться для оценки эвакуаторной функции в дифференциальной диагностике с другими заболеваниями (врожденные пороки, стеноз привратника, опухоли, хроническая дуоденальная непроходимость и т. д.).
Также необходимо провести исследование желудочной секреции – рН-метрию желудка и двенадцатиперстной кишки. По результатам исследований можно определить, какую форму имеет гастродуоденит – с повышенной или пониженной кислотностью, и, соответственно, назначить верное лечение.
Как лечить гастродуоденит
При появлении симптомов гастродуоденита лечение у взрослых должно основываться на принципах индивидуального подхода к каждому пациенту, то есть выбор стационарного или амбулаторного лечения и режима (постельный, полупостельный, палатный). Важное значение отдается правильному диетическому питанию, адекватному и обоснованному назначению лекарственных средств.
Принципы лечения гастродуоденита идентичны лечению хронического гастрита:
- в период обострения, больному рекомендован 7-8-дневное пребывание в постели;
- особое внимание уделяется диете: первые дни острого периода – стол №1, в дальнейшем – стол №5, во время ремиссии – сбалансированный и полноценный режим питания;
- трехкомпонентная терапия, проводимая на протяжении 7-10 дней, помогает избавиться от инфицирующих бактерий (Helicobacter pylori);
- для снижения кислотности в желудке, пациентам прописывают прием Н2-блокаторов рецепторов гистамина;
- если возникает такая необходимость, лечение гастродуоденита включает лекарственные средства, регулирующие моторную функцию органов;
- реабилитация после кризиса включает физиотерапевтические процедуры, лечебную физкультуру, а также пребывание в профильных санаторно-курортных учреждениях.
Обычно госпитализации подлежат пациенты с интенсивным болевым синдромом, или при наличии симптомов кровотечения желудочно-кишечного тракта при эрозивном гастродуодените. Для детей важной причиной для госпитализации становится неблагоприятная обстановка дома, различные психотравмирующие ситуации.
Препараты для лечения гастродуоденита
Выбор лекарств зависит от вида и причин гастродуоденита. Если при обследовании выявлена хеликобактерная инфекция, то проводят антибактериальную терапию. Обычно используют комбинацию из 2-3 антибиотиков. При хроническом гастродуодените с повышенной кислотностью применяют ингибиторы протонной помпы, антацидные и антигистаминные средства.
Если выявлена атрофия слизистой, назначают препараты висмута. Возможно использование спазмолитиков и препаратов, улучшающих моторику ЖКТ. Для нормализации деятельности нервной системы используют различные седативные средства, фитопрепараты.
Диета
Соблюдение определенных правил питания является одним из основных принципов лечения гастродуоденита в домашних условиях. Основной целью назначения диеты будет восстановить нарушенную функцию желудка (как моторную, так и секреторную), а также положительно воздействовать на структуру слизистой оболочки.
В основе лечения гастродуоденита лежит диета №1, которая со временем заменяется на диету №5. При этом в рационе должны преобладать супы на мясном, грибном или рыбном бульоне, отварная курица, молочные продукты, каши, яйца, фрукты и овощи, постное мясо. Следуя принципам дробного питания, количество приемов пищи увеличивают до 5-6, но размер порций сокращают.
Народные средства
При лечении гастродуоденита народными средствами надо применять комплексный подход. Лекарственные травы прекрасно справляются с хроническим типом заболевания и хорошо сочетаются с диетой.
Для избавления от недуга с успехом используются отвары:
Устранить патологию своими силами можно только в случае поверхностного воспаления и если недуг развивается без осложнений. Врачи не дают прямого ответа на то, можно ли вылечить гастродуоденит. Сложные формы заболевания побороть непросто. Тем не менее строгая диета, регулярный прием назначенных врачом лекарств и физиотерапия смогут предупредить возможные осложнения, сделав жизнь приятнее.
Прогноз
При гастродуодените прогноз благоприятный только при регулярном обследовании у гастроэнтеролога и соблюдении его рекомендаций в отношении правильного питания и образа жизни.
У пациентов, которые не придерживаются диеты, не проходят полный курс лечения при обострениях, хронический гастродуоденит переходит в язвенную болезнь желудка, что грозит значительным ухудшением состояния и серьезными осложнениями.
Что такое хронический гастродуоденит и как его лечить — самые эффективные медикаментозные и народные средства
Опасная патология способна сильно ухудшить качество жизни. Хронический гастродуоденит диагностируют, когда патологическое состояние сохраняется в течение 6 месяцев, при этом заболевание требует комплексного лечения, включающего специальную диету. Недугом, как правило, страдают люди, ранее сталкивавшиеся с заболеваниями органов ЖКТ, начиная с банального дисбактериоза, заканчивая колитом или гастритом.
Что такое хронический гастродуоденит
Это заболевание диагностируют как у взрослого, так и детского населения, его особенность заключается в сочетании поражения начала тонкого кишечника и слизистой желудка, что обуславливает тяжелое течение и лечение патологии. Клиническая картина хронического гастродуоденита практически не отличается от симптоматики гастрита, что осложняет диагностику болезни. Тем не менее, отличительной чертой гастродуоденита является поражение слизистой оболочки двенадцатиперстной кишки, что влечет расстройство работы гепатобилиарной области и поджелудочной железы.
Берут ли в армию с хроническим гастродуоденитом? В каждом индивидуальном случае врач решает пригодность юноши к военной службе, с этой целью проводятся диагностические мероприятия, собирается анамнез пациента. В случае, если заболевание имеет редкие периоды обострения, молодой человек признается ограниченно годным для службы. Если хронический гастродуоденит часто прогрессирует и больному требуется систематическая госпитализация, его могут полностью освободить от службы в армии.
Код по МКБ-10
Согласно международной классификации болезней, хроническому гастродуодениту причислен код К29.9. Характерной особенностью заболевания является то, что оно протекает тяжелее простого дуоденита или гастрита. Особенность хронической формы патологии заключается в расстройстве функционирования поджелудочной железы и разным вегетативным нарушениям. Лечение гастродуоденита наряду с прочими медикаментами подразумевает обязательный прием витамин группы В.
Внимание! Проверенные средства от проблем с ЖКТ
Симптомы
Хроническая болезнь имеет цикличный характер, при этом выраженность ее клинической картины зависит от площади и глубины воспаления тканей внутренних органов (желудка и 12-перстной кишки). Кроме того, на интенсивность симптоматики влияет общее состояние здоровья человека и уровень кислотности его желудочного сока. В периоды тихого протекания патологии симптомами гастродуоденита являются:
- ноющие боли в области живота, изжога перед едой (за 1-2 часа), которая позже проходит;
- ощущение тяжести, переполненности в брюшине;
- тошнота спустя пару часов после приема пищи (проходит после стимуляции рвоты);
- высокая раздражительность, утомляемость;
- резкое похудение без потери аппетита;
- нарушение сна;
- диспепсические явления;
- ночные боли ноющего характера в животе;
- белесый налет на языке;
- горечь, металлический привкус во рту;
- нарушения пищеварения (запоры, поносы при сниженной секреторной функции).
В стадии обострения
Заболевание в острой форме характеризуется иными симптомами, не схожими с признаками латентного гастродуоденита. Об обострении патологии свидетельствует:
- отсутствие аппетита;
- вздутие живота;
- горькая, кислая отрыжка;
- тошнота/рвота;
- сильная боль в околопупочной или подложечной области.
Интенсивность болей при гастродуодените зависит от вида нарушений моторной и секреторной функций. Если последняя находится в норме либо повышена, то хронической патологии свойственны постоянные боли. Они могут возникать перед приемом пищи (натощак) либо спустя более часа после еды, изредка – ночью. У некоторых пациентов вместо боли появляется чувство быстрого насыщения.
Хронический поверхностный гастродуоденит характеризуется менее выраженными симптомами. Лечение такой патологии направлено на устранение раздражителей и налаживание пищеварения. При этом происходит воспаление внутренней стенки органов, которая может утолщаться, но атрофических процессов в таких случаях не бывает. Хронический эрозивный гастродуоденит имеет самые неприятные симптомы, такая форма болезни требует незамедлительного лечения. Для него характерны:
- язвенные поражения тонкой кишки и желудка;
- покрытие органов многочисленными очагами воспаления;
- тошнота, рвота с кровавыми сгустками или слизью.
Причины
Появление хронической патологии связывают с нерегулярным, несбалансированным питанием, стрессами, употреблением алкоголя, приемом определенных медикаментов, кишечными инфекциями, прочими факторами. Эти факторы приводят к повышенной или пониженной концентрации соляного сока желудка, что влияет на скорость, качество пищеварения и повреждают защитную слизистую оболочку органов пищеварения.
Снижение защитных свойств приводит к бесконтрольному размножению патогенных бактерий (преимущественно helicobacter pylori), вследствие чего начинается воспалительный процесс, который постепенно распространяется от желудка к двенадцатиперстной кишке. Воспаление в начальном отделе тонкой кишки может развиться внезапно (это называют острым гастродуоденитом), однако, как правило, поражение органа происходит медленно, а заболевание протекает в хронической форме.
Обострение хронического гастродуоденита начинается в весенний и осенний периоды, после болезнь переходит в стадию ремиссии. Врач определяет степень тяжести обострившейся патологии по выраженности симптоматики и общему состоянию больного. Спустя пару месяцев гастродуоденит переходит в форму неполной или полной ремиссии (при последнем варианте клинические проявления патологии полностью исчезают).
У детей
Если у ребенка уже есть какое-либо заболевание органов ЖКТ, то гастродуоденит у него может развиться как осложнение первичной патологии (холецистита, гастрита, хронического дисбактериоза, энтероколита, пр.). Кроме того, стать причиной гастродуоденита могут стать и прочие болезни, включая кариес, гельминтоз, пищевое отравление, воспаление десен, пр. Согласно исследованиям, на возникновение патологии у детей влияют такие факторы:
- частые стрессы;
- наследственная предрасположенность;
- аутизм, фобии, неврозы и прочие психосоматические болезни;
- пищевые аллергии;
- инфильтрация первичного очага воспаления;
- лечение препаратами, ухудшающими состояние слизистой оболочки органов ЖКТ;
- несбалансированное питание.
Диагностика
После опроса пациента доктор назначает лабораторное и инструментальное обследование. При этом используются следующие методы:- эндоскопическое обследование, при котором в желудок вводят гибкую трубку с камерой на конце, с помощью которой врач оценивает состояние слизистой пищеварительных органов, определяет наличие эрозий;
- внутрижелудочная ph-метрия, которая позволяет определить кислотность антрального отдела желудка с помощью специального зонда;
- клинический анализ крови, при помощи которого определяют, есть ли воспаление в организме пациента;
- УЗИ – метод, помогающий визуализировать язвы, если таковые имеются;
- рентген с контрастом (проводится с бариевым веществом) является альтернативой УЗИ, и помогает увидеть язву.
Лечение
Как вылечить гастродуоденит навсегда? Только квалифицированный врач может подобрать для больного подходящий комплекс терапевтических мер, с помощью которых можно надолго забыть о неприятной симптоматике заболевания. Первостепенно при развитии патологии назначают соблюдение постельного режима и специальную диету. Кроме этого, лечение хронического гастродуоденита в стадии обострения подразумевает обязательный прием медикаментов.
При помощи лекарств
Особенность терапии заболевания заключается в необходимости курсами пить специальные препараты, при этом важно четко соблюдать рекомендации врача. Данный подход снижает вероятность проявления осложнений и переводит хроническую болезнь в стадию ремиссии. Лечение гастродуоденита у взрослых при помощи лекарств подразумевает прием:
- обволакивающих средств (Де-Нола);
- антисекреторных препаратов (Фамотидина, Циметидина, Омепразола);
- ферментов (Ацидина-пепсина, Бетацида);
- спазмолитиков;
- антибиотиков (Метронидазола, пр.);
- антацидов (Алмагеля, Фосфалюгеля, пр.).
Что это такое застойная дуоденопатия?
Одним из важных органов пищеварения является двенадцатиперстная кишка. При воспалении слизистой оболочки развивается дуоденопатия. Это состояние не является заболеванием, а всего лишь признаком патологического процесса.
Застойная дуоденопатия: причины и признаки
Дуоденопатия является не самостоятельным заболеванием, а симптомом воспаления двенадцатиперстной кишки
Данное состояние характеризуется гиперемией и отечностью слизистой оболочки кишки. Развивается при нарушении моторно-эвакуационной функции двенадцатиперстной кишки.
Основная причина развития гастродуоденопатии – неправильное питание. Продолжительные перерывы между приемами пищи, чрезмерное употребление жареной, жирной и острой пищи, острых специй – все это может стать причиной развития застойной дуоденопатии.
Другие возможные причины патологии:
- Длительный прием некоторых препаратов.
- Заболевания печени и желчных путей.
- Эндокринные заболевания.
- Попадание в пищеварительный тракт хеликобактерной инфекции.
При инфицировании застойного содержимого в кишке развивается воспалительный процесс.
Кроме того, на развитие дуоденопатии может повлиять чрезмерное употребление алкоголя, токсической жидкости, никотина.
Признаки дуоденопатии могут протекать без признаков патологии. Со временем застойные процессы дают о себе знать появляются следующие признаки:
Больше информации о дуедуните можно узнать из видео:
Боль в области эпигастрия может усиливаться при пальпации или после употребления пищи через 1-2 часа. Слабость и утомляемость появляются на фоне воспалительного процесса. При застое в кишке появляется горькая отрыжка и в рвотных массах присутствует желчь. Если больного беспокоят указанные симптомы, то необходимо обязательно обратиться к гастроэнтерологу.
Диагностика
Фиброгастродуоденоскопия – эффективный лабораторный метод исследования двенадцатиперстной кишки
При обращении к врачу врач направит больного на обследование для постановки точного диагноза.
При застойной дуоденопатии проводится эндоскопическое, гистологическое обследование, а также рентгенография.
Фиброгастродуоденоскопия является эндоскопическим методом исследования, позволяющий осмотреть строение пищевода, желудка и двенадцатиперстной кишки и выявить возможные отклонения. Исследование может проводиться под местной анестезией или при введении снотворного. Врач через рот или нос вводит фиброгастроскоп, на конце которого встроена видеокамера.
Во время процедуры по назначению врача могут выполнить биопсию участка слизистой оболочки кишки для последующего изучения.
Для изучения состояния кишечника также проводится рентгенография с использованием контрастного вещества. Раствор сульфата бария обладает обволакивающим свойством на стенки кишечника, что позволяет детально рассмотреть просвет двенадцатиперстной кишки.
Методы лечения
Лечение в каждом случае определяется индивидуально, в зависимости от состояния пациента и тяжести заболевания
При выявлении застойной дуоденопатии лечение заключается в применении антибиотиков или проведении химиотерапии, использование препаратов для восстановления слизистой кишечника и соблюдении лечебной диеты.
Особенности лечения недуга:
- Чтобы снять спазмы и устранить боль, используют спазмолитики: Дротаверин, Но-шпа, Папаверин.
- Для уменьшения выраженности симптомов дуоденопатии используют блокаторы протонной помпы. В этой группе препаратов содержатся такие действующие вещества, как пантопразол, ланзопазол, омепразол и др.
- Для снижения секреции соляной кислоты и пепсина используют блокаторы холинорецепторов. Антациды применяют для восстановления слизистой оболочки и ее защиты: Фосфалюгель, Маалокс, Алмагель и др. Из обволакивающих средств для слизистой кишки применяют Сульфакрат, Де-нол и др.
- Если причиной развития дуоденопатии является инфекция, то назначают антибактериальную терапию. Для уничтожения хеликобактер пилори используют антибиотики пенициллинового ряда, макролиды, тетрациклины: Амоксициллин, Кларитромицин, Доксициклин и др.
После лечения проводится контроль, и назначают повторную фиброгастродуоденоскопию.
Питание при застойной дуоденопатии
Больной должен принимать пищу маленькими порциями около 4-5 раз в день. Нежелательно делать большие временные промежутки между приемами пищи. В рационе должны присутствовать белковые продукты. Желательно ограничить употребление простых углеводов. Пищу необходимо употреблять только в теплом виде.
Диета при застойной дуоденопатии предполагает отказ от продуктов, которые негативно воздействуют на слизистую кишки.
Рекомендуется употреблять: овощные супы с крупами, отварная нежирная рыба, курица и т.д. Можно также яйца всмятку, овощи и фрукты в запеченном виде. Ежедневно в рационе должны присутствовать молочные и кисломолочные продукты.
Из напитков можно употреблять травяные отвары и настои, чай, фруктовые напитки и соки.
Больным застойной дуоденопатией запрещается употреблять кондитерские и мучные изделия, сахар, мед, соль. К тому же под запретом консервы, копченые, жирные и мясные блюда, алкоголь, кофе, мороженое, газированные напитки.
При соблюдении диетического питания и рекомендаций врача по применению препаратов можно избавиться от неприятных симптомов и устранить данную патологию.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Гастродуоденит — что это, причины, признаки, симптомы, лечение у взрослых и диета
Гастродуоденит – это сочетанное воспаление слизистой оболочки желудка (чаще его привратникового отдела) и 12-перстной кишки, характеризующееся нарушением секреции и моторики желудочно-кишечного тракта. Около 50% взрослого населения страны страдает этим заболеванием. Причины формирования заболевания настолько разнообразны, что неправильное их распознавание может повлечь за собой осложнения и негативные последствия.
Что это такое за заболевание, какие причины и симптомы, а также чем опасен этот диагноз и какое лечение назначают взрослым для быстрого восстановления организма.
Что такое гастродуоденит?
Гастродуоденит — (gastroduodenitis) — это воспалительное заболевание слизистой двенадцатиперстной кишки и пилорической зоны желудка. В результате прогрессирования заболевания страдают желудок, поджелудочная железа, желчевыводящие пути.
Гастродуоденит у взрослых людей среднего и пожилого возраста встречается относительно редко, чаще это заболевание поражает молодых и юных мужчин и женщин. В принципе, чем моложе возрастная категория – тем чаще у ее представителей развивается гастродуоденит. Это обусловлено тем, что в молодом возрасте чаще бывают погрешности в диете, злоупотребление курением и алкоголем.
Поставить диагноз можно, если человек теряет вес, у него наблюдаются выраженная бледность кожи, болевые ощущения при пальпации живота, желтоватый налёт на языке и отпечатки зубов на боковой поверхности.
Классификация
В зависимости от преобладающего этиологического фактора выделяют:
- первичные (экзогенные) гастродуодениты. Развивается под влиянием экзогенных факторов – неправильного питания, воздействия на слизистую агрессивных химических и температурных агентов, инфицирования НР.
- вторичные (эндогенные) гастродуодениты. Возникает на фоне расстройства эндокринной, иммунной и других систем организма, при заболеваниях прочих органов ЖКТ.
По инфицированности хеликобактером:
- НР-положительный (в желудке обнаружен хеликобактер);
- НР-отрицательный (в желудке отсутствует хеликобактер).
По длительности течения гастродуоденит разделяется на такие формы:
Острый гастродуоденит
Острый гастродуоденит – заболевание длится до 3- месяцев. На этой стадии, кроме слизистых оболочек желудка, затрагивает и двенадцатиперстную кишку, в результате чего нарушается моторика пищеварительной системы, прохождение еды становится затруднительным. Острая форма гастродуоденита является следствием гастрита, нередко недуг перерастает в хроническую стадию.
Хроническая форма
В основном хронический гастродуоденит развивается на фоне острой формы заболевания в результате отсутствия лечения либо незавершенного варианта этого лечения. Между тем, не исключается и вариант первично-хронического гастродуоденита, который появляется уже в хронической форме и характеризуется чередованием состояний ремиссии с обострением. Длительность заболевания составляет больше полугода
Заметное отличие данных форм гастродуоденита в болевом синдроме. В первом случае отмечаются непостоянные и кратковременные боли, а при хроническом течении боль менее выражена, но носит практически постоянный характер.
По типу и глубине воспалительного процесса на слизистой оболочке желудка и двенадцатиперстной кишки, определяемого эндоскопически (в ходе гастродуоденоскопии):
- слизистая желудка и двенадцатиперстной кишки воспалена, на ней нет эрозий, а железы функционируют нормально.
- вследствие воспаления слизистая оболочка желудка и двенадцатиперстной кишки утолщается, образует складки и выросты
- проявляется образованием множественных небольших ранок на слизистой оболочке желудка и двенадцатиперстной кишки, при этой форме возможна метаплазия кишечного эпителия (появление в желудке клеток, характерных для кишечника, в норме их быть не должно).
- Слизистая оболочка в целом имеет вид, как при гипертрофическом гастродуодените, однако есть очаги атрофии
В зависимости от кислотности различают гастродуоденит:
- С повышенной кислотностью или секреторной функцией желудка (наиболее частый вариант заболевания)
- С нормальной секреторной функцией
- С пониженной секрецией, которая часто сопровождает злокачественные опухоли желудка.
Причины
Независимо от причин появления патология всегда приводит к изменениям в слизистой желудка и ДПК.Причиной острого гастродуоденита чаще всего являются:
- отравления химическими раздражающими веществами и пищевыми продуктами;
- воздействие очень острой пищи и пестицидов, содержащихся в продуктах;
- острые инфекционные желудочно-кишечные и некоторые хронические заболевания общего характера;
- нарушение режима питания и стрессовые состояния, приводящие к гиперсекреции (повышенному выделению) соляной кислоты в желудке на фоне снижения ее защитных функций.
При воздействии патологических этиологических факторов на слизистую оболочку желудка и двенадцатиперстной кишки развивается воспалительная реакция, что приводит к нарушению физиологической регенерации слизистой и развитию ее атрофии.
В целом возникновение гастродуоденита основано на сочетании воздействующих факторов, к которым могут комплексно относиться погрешности питания (по части перечисленного воздействия экзогенного типа), инфицирование бактерией helicobacter pylori и психогенное воздействие.
Все эти факторы приводят к нарушению секреторной и моторной функций. Как правило, при гастродуодените отмечают повышение тонуса и моторики желудка, дискинезию двенадцатиперстной кишки.
Симптомы гастродуоденита у взрослых
Симптомы гастродуоденита крайне разнообразны, а форма проявления их зависит от характера течения.
Среди основных клинических проявлений гастродуоденита можно отметить следующие:
- болезненность в области желудка (боли часто носят ноющий или схваткообразный характер);
- тошноту;
- снижение или потерю аппетита;
- изжогу;
- отрыжку;
- неприятный вкус во рту;
- чувство переполненности желудка;
- запоры или поносы.
Также могут наблюдаться и симптомы общего характера – раздражительность, повышенная утомляемость, бледность кожи, головокружения, снижение веса, нарушения сна.
Симптомы гастродуоденита у взрослых чаще проявляются в виде язвенноподобного течения.
Наибольшую выраженность и интенсивность вся эта симптоматика приобретает в период рецидивов (обострений). Боли бывают особенно сильными, нередко сопровождаются сильной изжогой, тошнотой, рвотой и зачастую купируются только после приема медикаментозных препаратов.
При хроническом течении болевой синдром практически постоянен, усиливаясь в период обострения.
- ноющей болью, проявляющейся спустя 60 минут после еды;
- тошнота, ощущение переполненности желудка;
- желтый налет на языке, некоторая отечность;
- болезненность живота;
- нарушение стула;
- раздражительность, нарушение сна, падение веса, бледность кожных покровов;
- быстрая утомляемость.
Болезнь имеет волнообразное течение. Выделяют два периода:
- ремиссию, во время которой пациент не предъявляет никаких жалоб;
- обострение, сопровождающееся появлением клинических симптомов поражения пищеварительного тракта.
Диагностика
На основании симптомов заболевания назначается дополнительное инструментальное и лабораторное обследование, которое включает в себя:
- Главную роль в диагностике играет эндоскопическое исследование, которые позволяет оценить состояние слизистой.
- Гистологическое исследование дает возможность узнать, есть ли воспаление и атрофический процесс.
- Клинический анализ крови – указывает на наличие воспаления в организме (повышение СОЭ и лейкоцитов);
- Рентгеноскопия — этот метод исследования не является обязательным, но позволяет дифференцировать гастродуоденит от прочих заболеваний органов ЖКТ со сходными симптомами. Рентгеновские снимки с барием дополнительно позволяют оценить эвакуаторную функцию желудка.
- Для получения достоверной информации относительно моторной функции необходимо провести антродуоденальную манометрию. Кроме этого практикуется оценка моторной функции посредством электрогастрографии (ЭГГ), УЗИ ( с предварительным заполнением желудка жидкостью).
Лечение гастродуоденита
Лечение тяжелого гастродуоденита должно осуществляться в отделении гастроэнтерологии. При развитии острого состояния для полного излечения достаточно одного курса терапии и соблюдения строгой диеты. Жалобы на неоднократные эпизоды заболевания требуют повторной консультации гастроэнтеролога и проведения полноценного лечения.
Лечение гастродуоденита в острой и хронической обострившейся форме проходит по следующей схеме:
- Постельный режим в течение недели;
- Строгая диета (стол №1);
- Антибактериальная терапия, направленная против Helicobacter pylori;
- Прием препаратов, регулирующих кислотность и моторную функцию желудка и двенадцатиперстной кишки.
Лекарственные препараты
В зависимости от того, понижена кислотная среда или повышена, нарушена моторика кишечника и желудка и насколько поражена слизистая оболочка, врач выписывает тип препаратов и дозировку. Нельзя лечить гастродуоденит самостоятельно, с применением только одного вида лекарств. На организм должно производиться комплексное воздействие, иначе воспалительный процесс будет не долечен и возникнут осложнения.
- Антибактериальные и противомикробные средства назначаются для того, чтобы воздействовать на бактерии Helicobacter pylori. Но данная терапия имеет свои недостатки, так как приводит к дисбактериозу кишечника и расстройствам пищеварения.
- Антациды для купирования болевого синдрома, снижения кислотности желудочного сока и защиты слизистой желудка оболочки желудка от повреждающих факторов – Алмагель, Алюмаг, Викалин, Викаир, Гастал, Маалокс, Фосфалюгель.
- Спазмолитические и обезболивающие средства (Но-шпа, Дротаверин, Дюспаталин и др.);
- Препараты заместительной терапии, применяющиеся в случаях, если гастродуоденит сочетается с заболеваниями поджелудочной железы – Абомин, Панзинорм, Мезим, Креон, Пензитал и т. д.
- Общеукрепляющие средства и витаминные комплексы.
При своевременно начатом лечении, отсутствии обострений и соблюдении пациентом диеты прогноз при болезни обычно благоприятный.
Диета и соблюдение режима питания
Соблюдение определенных правил питания является одним из основных принципов лечения гастродуоденита. Основной целью назначения диеты будет восстановить нарушенную функцию желудка (как моторную, так и секреторную), а также положительно воздействовать на структуру слизистой оболочки.
Как правило, прописывается стол №1 и 5. Последний предназначен для химической пощады печени, нормализации работы печени и желчных путей, улучшения желчеотделения при полноценном питании.
Сама диета предполагает уменьшение тугоплавких жиров, при нормальном потреблении белков и углеводов. Все продукты готовятся путем варки и затекания, а жилистое мясо и крахмалосодержащие овощи – протирают.
Диета при гастродуодените является важнейшей составляющей лечебного процесса и зависит от формы и разновидности заболевания (поверхностный «катаральный», эритематозный, эрозивный гастродуоденит), а также данных pH-метрии желудка
При приеме пищи соблюдают следующие правила:
- Пища и питье не должны быть слишком горячими или слишком холодными;
- Никогда не следует глотать твердую пищу, не прожевав ее тщательно
- Есть лучше несколько раз в день понемногу.
- Прием пищи необходимо разделить на 6 или 7 раз на сутки, полностью исключив соль и приправы.
- Можно есть творог, некислый кефир и сливки.
- Слизистые каши и супы, омлеты.
- Мясо и рыба должны быть нежирных сортов, они должны быть тщательно помолотыми и приготовленными на пару.
- Из овощей нужно отдать предпочтение тыкве и свекле, морковке и цветной капусте. Фрукты есть в запеченном виде.
Неплохо будут влиять на процесс выздоровления те блюда, в составе которых есть прополис или же мед.
- сыры неострых сортов,
- сухие бисквиты,
- супы на слабом бульоне,
- хорошо переваренные крупы.
Из супов можно есть свекольник, щи, борщ. Но овощи в них должны быть максимально измельчены. Разрешается употреблять зелень и сладкие ягоды с фруктами. Спокойно пейте ряженку, кефир.
- нежирный кефир, молоко и творог, вареные свекла и морковь, фруктовые пюре.
- Из напитков – кисель, компот и щелочная минеральная вода.
После начала ремиссии (примерно через неделю) можно постепенно добавлять в рацион больший список продуктов. Но все действия нужно согласовывать с врачом.
При ремиссии можно добавлять новые рецепты и кушать новые блюда:
- Подсушенный хлеб.
- Мясо низкой жирности.
- Молокопродукты.
- Суп-пюре, сваренный на овощном бульоне.
- Яйца.
- Супы из злаков, измельченных в кофемолке.
- Сладкие плоды и ягоды.
- Зеленый чай, соки, отвар плодов шиповника.
Меню при гастродуодените
Диетическое питание при обострении гастродуоденита назначается на 21 день, но в зависимости от жалоб больного, индивидуальных особенностей организма и данных объективного обследования, может различаться. Сроки нахождения на конкретном виде диетического стола определяется в каждом конкретном случае.
Стол № 1
- паровой омлет;
- подсушенный хлеб;
- чай с молоком
- овощной суп-пюре, заправленный сливками;
- паровая рыбная котлета из нежирной рыбы;
- кисель
- яблоко мелко натертое;
- 2-3 крекера;
- творог нежирный;
- фруктовый сок
- молочная протертая рисовая каша;
- отвар шиповника
Стол № 5
- Каша на молоке/творожная масса с ягодами
- Запеченные яблоки, компоты
- Овощные супы-пюре, вареное мясо с протертым рисом
- Протертые овощи или картофель, рыба на пару, творог
В любом случае нежелательно составлять диету самостоятельно, необходимы рекомендации лечащего врача, поскольку часто питание подбирается в индивидуальном порядке, учитывая свойства принимаемых препаратов.
Народные средства
Полагаться исключительно на альтернативные методы терапии не стоит, но в качестве вспомогательного народное лечение гастродуоденита подойдет идеально.
- Значительно улучает состояние отвар свежей мяты . Если нет свежей мяты, то подойдет сухая, которая заливается кипятком на ночь. Соотношение воды и мяты берется произвольно, на свой вкус. Пить отвар нужно утром до еды, жидкость должна быть чуть теплой. При желании можно пить такой отвар после еды вместо привычного чая.
- Семена льна . Для настоя берется 3 ст. л. семян и литр кипятка. Через 15 минут смесь разбухнет и станет похожей на кисель. Слизь оказывает обволакивающее действие на желудок. Выпивать следует утром на голодный желудок 100 мл. Остальная часть выпивается на протяжении дня.
- Отвар овса . Это средство тоже обладает прекрасными защитными и заживляющими свойствами. В магазине, в отделе лечебного питания следует купить неочищенный овес и ежедневно готовить отвар, на основе 1 ст. л. овса и 200 мл воды. Достаточно прокипятить состав 15 минут, настоять 2 часа, процедить и принимать по 100 мл перед едой.
- Проварите в стакане молока ложку крапивы в течение пяти минут. Отставьте для остывания. Размешайте в получившемся молочно-крапивном отваре ложку меда. Пить средство нужно три раза за день по трети стакана минут за сорок до еды.
- Календула также широко известна своими целебными свойствами. Одну ложку залить 500 мл кипящей воды. Спустя четверть часа процедить. Пить по полстакана трижды в день.
- Листья крапивы , подорожника, трава зверобоя, соцветия ромашки — поровну. Приготовление и применение: 2 столовых ложки предварительно измельченного (в кофемолке или мясорубке) сбора залить 0,5 л кипятка, слить вместе с травой в термос, настаивать ночь. Принимать по 1/3-1/4 стакана 3-4 раза в день до еды. Курс 1-1,5 месяца.
Профилактика
С целью профилактики гастродуоденита необходимо соблюдать общи, пищевой, двигательный режим, обеспечить сбалансированное питание, вести здоровый образ жизни.
Необходимо придерживаться следующих простых рекомендаций:
- регулярно питаться и не допускать голоданий; основу рациона должна составлять белковая пища, богатая витаминами;
- отказаться от поздних и ночных приемов пищи;
- кушать в одно и то же время;
- включать в ежедневный рацион кисломолочные продукты;
- отказаться от курения;
- употребление спиртных напитков сократить до минимума;
- не соблюдать слишком строгих диет;
- по возможности избегать стрессовых ситуаций и любых конфликтов.
Мы, выяснили что это за заболевание, какие характерны для него признаки. Но, помните что полноценное лечение гастродуоденита и дальнейшее диспансерное наблюдение за такими пациентами являются важнейшими мероприятиями по предупреждению язвенной болезни.
застойная гастродуоденопатия-что это такое
застойная гастродуоденопатия-что это такое
- Застойная гастродуаденопатия- это заболевание, при котором содержимое желудка и двенадцатиперстной кишки подвергается частичной переработке, чаще из-за недостаточности ферментов, и постепенно атрофируется их слизистая оболочка. При этом химус (пищевой комок) не может полноценно продвигаться дальше по кишечнику.
Дуодено-гастральный рефлюкс- заброс пищевого комка из двенадцатиперстной кишки в желудок. Т. е. это своеобразно называемая «отрыжка». Опасны эти заболевания в первую очередь тем, что в разных отделах желудочно-кишечного тракта свои ферменты и действующие вещества, а при попадании их в другие места происходит воздействие на слизистые. В общем, опасно это гастритами и язввами.
Лечится довольно сложно, но все таки. Диета как и для всех заболеваний желудочно-кишечного тракта: исключаем жирное, острое, пряное, копченое, соленое, оставляем по-больше овощей, фруктов, можно нежирную свинину, говядину, кролика (если нет аллергии) , курицу. Из круп предпочтение гречневой, овсяной (или смесь нескольких злаков) , ограничить манную и рисовую.
Гастропатия или гастродуоденопатия, обусловленная приемом нестероидных противовоспалительных препаратов (НПВП: диклофенак, ибупрофен, кеторолак и другие, аспирин, аспирин-содержащие — кардиомагнил и другие аспиринсодержащие лекарства) .
НПВП — гастропатия является эрозивно — язвенным поражением гастродуоденальной зоны, которое развивается при использовании НПВП. Для НПВП гастропатии характерно: локализация повреждения слизистой оболочки в антральном отделе желудка без воспалительного вала вокруг эрозии и язвы, отсутствие гистологических (морфологических) признаков гастрита, бессимптомное течение НПВП — гастропатии в 80% случаев, быстрое заживление повреждений слизистой оболочки после отмены НПВП.
У 60% госпитализированных больных с желудочным кровотечением в анамнезе прием НПВП.
Термин НПВП впервые был предложен в 1986 году для дифференциации специфического поражения слизистой оболочки желудка при длительном применении НПВП от классической язвенной болезни.
Факторы риска формирования гастропатии или гастродуоденопатии:
— другие лекарства: антикоагулянты, глюкокортикоиды и другие на фоне НПВП
Гастродуоденопатия: эритематозная, застойная, эрозивная, гиперемическая, поверхностная, хроническая
Гастродуоденопатия (гастропатия) – это появление эрозий и язв в гастродуоденальной области, развивающееся при приеме как лекарственных средств (ибупрофен, диклофенак, аспирин, аспиринсодержащие препараты и др.), так и вследствие нерационального питания.
Код по МКБ-10
Причины гастродуоденопатии
Причины, провоцирующие возникновение гастродуоденопатии, включают следующее:
- Наследственность.
- Нерациональное питание (чрезмерное увлечение острой, горячей, грубой пищей, бесконтрольное употребление алкоголя, отсутствие режима питания, прием пищи всухомятку).
- Бактерии, в частности, Helicobacter pylori.
- Длительный прием лекарственных препаратов.
- Пристрастие к курению.
- Инфекции в кишечнике.
- Хронические инфекции полости рта и носоглотки.
- Стрессовые ситуации.
Факторы риска
К факторам риска при гастродуоденопатии относят:
- Язвенную болезнь (пептическая форма) и ее осложнения в анамнезе.
- Наличие кровотечений из желудочно-кишечного тракта любого генеза.
- Прием антикоагулянтов и/или НПВП.
- Тяжелые сопутствующие заболевания.
- Зрелый и пожилой возраст.
- Большая дозировка лекарственных средств.
- Параллельный прием кортикостероидов.
- Заболевания сердечнососудистой системы.
Патогенез
Гастродуоденопатия включает в себя два совершенно разные заболевания гастрит и дуоденит. У этих заболеваний различные патогенетические механизмы, но есть и много общего, в связи с чем они редко встречаются по отдельности и в большинстве случаев сочетаются у многих пациентов.
Обе патологии можно отнести к кислотозависимым состояниям, развивающимся при дисбалансе агрессивных и защитных факторов влияющих на слизистую желудка и кишечника. Одним из таких агрессивных факторов является бактерия хеликобактер пилори. Она влияет на возникновение хронического гастрита. В развитии хронического дуоденита ее роль не доказана. В развитии последнего большое значение имеет фактор кислотности и ферментативный дисбаланс.
Наиболее вероятно, что существует общий патогенный процесс, приводящий к развитию гастрита и дуоденита. В связи с этим рассматривают гастродуоденит как одно целое.
Симптомы гастродуоденопатии
Симптомокомплекс гастродуоденопатии очень похож на симптоматику различных кишечных и желудочных заболеваний. К ним относят:
- приступы тошноты;
- боль в области желудка;
- чувство распирания в желудке;
- неприятный привкус во рту;
- потеря или уменьшение аппетита;
- рефлюкс;
- изжогу;
- понос или запор.
Первыми признаками гастродуоденопатии являются неожиданные, чаще натощак, резкие подобные схваткам боли в верхней части живота, появляются тошнота и рвота.
Формы
Проявления гастродуоденопатии можно классифицировать по разным признакам. Некоторые проявления гастропатий не являются диагнозами — это заключения после проведения обследований ЖКТ. Рассмотрим более подробно эти состояния.
Эритематозная гастродуоденопатия
Эритематозная гастродуоденопатия — это не заболевание, а заключение при эндоскопическом исследовании. Отмечают, покраснение слизистой оболочки желудка и ее ранимость. Наиболее часто наблюдается при поверхностном гастрите. Эритематозная гастродуоденопатия подразделяется на очаговую и распространенную.
Причинами эритематозной гастропатии являются:
- нерациональное питание;
- поражения желудка микотической инфекцией и патогенными микроорганизмами;
- нарушениях метаболических процессов;
- повреждения вследствие приема раздражающих веществ (алкоголь, лекарственные средства)
- стрессовые ситуации
- наследственный фактор
- вредные привычки.
Гиперемическая гастродуоденопатия
Гиперемическая гастродуоденопатия, как и эритематозная не является диагнозом. Это заключение, которое составляет врач при эндоскопическом исследовании. Оно говорит о том, что при обследовании имеет место покраснение, кровоподтеки и отечность слизистой оболочки желудка.
Эрозивная гастродуоденопатия
Эрозивная гастродуоденопатия представляет собой дефектные участки (эрозии) на поверхности слизистой оболочки желудка или кишечника.
Эрозивная гастропатия может развиться при:
- травмах;
- ожога;
- стрессах;
- агрессивном воздействии лекарств, например, аспирина, преднизолона;
- злоупотреблении алкогольсодержащих напитков;
- сахарном диабете,
- сепсисе,
- тяжелых состояниях, которые сопровождаются почечной, сердечной либо печеночной недостаточностью.
Эрозивная гастропатия является следствием недостаточного снабжения кровью слизистой оболочки желудка, чрезмерном выделении соляной кислоты. Возникновению эрозий способствует зараженность ЖКТ микробами (хеликобактер пилори), рефлюкс из кишечника в желудочный просвет.
Дефекты на слизистой образуются бессимптомно или имеют место:
- голодные боли в желудке,
- кислая отрыжка,
- изжога,
- тяжесть в правом подреберье,
- вздутие живота,
- желудочные кровотечения.
Выявляют эрозии при гастроскопии (изучение слизистой желудка при помощи эндоскопического зонда).
Эрозии подразделяют на острые и хронические. Размеры острых язв составляют 1-2 мм. При ликвидации повреждающего фактора заживают не более семи дней. Хронические эрозии по внешнему виду напоминают прыщи, диаметром 3-7 мм, со срединным вдавлением.
Эрозивная гастродуоденопатия сопутствует разным заболеваниям и её терапия определяется основным диагнозом.
Застойная гастродуоденопатия
Появление застойной гастродуоденопатии является следствием нарушения моторики желудка и кишечника.
Застойная гастродуоденопатия проявляется тем, что пища, содержащаяся в желудке и кишечнике частично перерабатывается. Из-за недостатка ферментов и слабой моторики ЖКТ слизистая оболочка постепенно претерпевает атрофические изменения. При этом пищевой комок (химус) не может полноценно двигаться дальше по ЖКТ.
При застойной гастродуоденопатии возникает дуодено-гастральный рефлюкс — заброс пищевого комка из двенадцатиперстной кишки в желудок, так называемая «отрыжка». Опасны эти явления в первую очередь тем, что в разных отделах ЖКТ находятся свои специфические ферменты и активные вещества, а при попадании их в другие места происходит воздействие на слизистые, что приводит к появлению гастритов и язвенной болезни.
Симптомокомплекс данного патологического состояния стерт или остается незамеченным из-за основного заболевания. Провоцирующие факторы — курение, употребление алкоголя в больших количествах, язвенная болезнь, заражение бактериями Хеликобактер пилори.
Комплекс терапевтических мероприятий сложен. Общей рекомендацией, как и для всех заболеваний ЖКТ, является диета. Из рациона питания исключаются — жирная, острая, пряная, копченая, соленая пища; используются — овощи, фрукты, нежирная свинина, говядина, крольчатина, курятина. Из крупяных изделий — гречневая, овсяная, ограничиваются манная и рисовая.
Катаральная гастродуоденопатия
Катаральная гастродуоденопатия возникает вследствие заброса желудочного или кишечного содержимого в пищевод. В норме, в пищеводе щелочная среда. Содержимое желудка имеет кислую среду, которая пагубно воздействует на верхние отделы пищеварительного тракта. Основные причины рефлюкса:
- Неправильное питание.
- Заболевания органов пищеварительной системы.
- Повышение внутрибрюшного давления (ношение сильно облегающей одежды, наклоны туловища вперёд после приема пищи, беременность и повышенная масса тела.
- Ослабление нижнего пищеводного сфинктера.
Болезненный процесс не всегда ощутим. Болезнь, до появления более серьёзных поражений слизистой оболочки никак себя не проявляет. Симптоматика катарального эзофагита настолько расплывчата, что по ней трудно определить заболевание.
Признаки катарального эзофагита:
- Появляется чувство жжения за грудиной, возникающее после еды.
- Беспокоит изжога после острой или сухой пищи. Иногда это ощущения царапанья в горле или саднения.
- Отрыжка и тошнота.
- Боль в зоне грудной клетки, являющиеся следствием спазма мышц пищевода.
- Сильное выделение слюны проявляется как защитная реакция на попадание содержимого желудка, имеющего кислую среду в пищевод.
Для постановки диагноза катаральная гастродуоденопатия необходимо пройти комплекс исследований:
- рентгенография пищевода;
- мониторинг уровня кислотности;
- эзофагоскопия;
- эзофагоманометрия (исследования моторной функции органа).
Основным в лечении катаральной гастродуоденопатии является диета и рациональное питание.
Очаговая и диффузная гастродуоденопатии
Во время проведения исследования желудочной полости с использованием эндоскопа могут обнаруживаться очаговые и диффузные области патологического изменения слизистой оболочки. Одним из нарушений целостности слизистой оболочки является очаговая или диффузная (распространенная) эритематозная гастродуоденопатия. Очаговый вариант диагностируется, если процесс имеет локальное распространение. Когда изменения захватывают большую площадь слизистой оболочки, то говорят о диффузной патологии. Это значит, что цвет слизистой оболочки желудка окрашен в яркий красный цвет. В здоровом состоянии ее цвет — розовый с оттенком серого. Красный оттенок слизистой свидетельствует о том, что клетки испытывают на себе процесс острого воспаления. Может быть поставлен диагноз поверхностного гастрита.
Поверхностная гастродуоденопатия
Наиболее часто встречаются такие патологии — поверхностный гастрит и поверхностный дуоденит.
Поверхностный гастрит предшествует начальной стадии гастрита, давая о себе знать не значительными проявлениями. Своевременно назначенное и адекватно проведенное лечение поможет избавиться от заболевания, в иначе становится хронической.
Смотря, в каком отделе появилась данная патология выделяют: антральный; фундальный; поверхностный и пангастрит.
Поверхностный дуоденит представляет собой воспаление двенадцатиперстной кишки, при котором утолщаются складки слизистой, может возникать отечность внутренних органов.
Поверхностный дуоденит проявляется как следствие существующих болезней: язва желудка, воспаление слизистой желудка, тонкого кишечника. Как отдельное заболевание поверхностный дуоденит возникает редко.
Протекает волнообразно. Стадии обострений чередуются с ремиссией и постепенно переходят в более тяжелые формы.
Периоды чередуются, пока поверхностный дуоденит не станет хроническим.
Предотвратить язвенный процесс поможет терапия поверхностного гастрита, которая предполагает использование медикаментозных препаратов и рациональное питание. Прекрасно их дополняют народные методы.
Атрофическая гастродуоденопатия
Это общее название патологий при заболевании ЖКТ. Она проявляется в виде атрофического гастрита или дуоденита.
Атрофический гастрит — патология характеризующаяся потерей полноценной работоспособности секреторными железами, которые прекращают в достаточном объеме выработку компонентов желудочного сока. Железы превращаются в более простые функциональные единицы, вырабатывающие слизь вместо желудочного секрета. Обычно эти процессы происходят на фоне сниженной рН желудка.
Опасность атрофического гастрита в том, что она способна повлечь появление онкопроцессов в ЖКТ.
Атрфический дуоденит обычно протекает с некрозом кишечных ворсинок и истончением слизистой оболочки. Нарушение выработки секретина, пакреозимина, соматостатина, мотиллина и др. вызывает нарушение деятельности ниже расположенных отделов ЖКТ, что сказывается на всем организме. Больные с хроническим дуоденитом имеют астенические, психо-эмоциональные и вегетативные изменения.
Диагностика гастродуоденопатии
Диагностика гастродуоденопатии заключается в тщательном сборе анамнеза, осмотре пациента, назначении лабораторных анализов и необходимых исследований. Установить точный диагноз может врач-гастроэнтеролог при получении результатов обследований.
В перечень диагностических исследований могут включаться:
- эзофагогастродуоденоскопия,
- рентгеноскопия,
- исследование желудочной секреции,
- УЗИ ОБП.
Анализы
С целью постановки диагноза гастроэнтеролог может рекомендовать провести общий анализ крови, кала, мочи. Дополнительно необходим тест на наличие хеликобактера пилори.
Определение биохимических показателей крови дает возможность оценить работу внутренних органов и особенностей обменных процессов.
Копрограмма позволяет определить нарушение кислотности рН желудка и наличие воспалительных процессов в других отделах ЖКТ.
Инструментальная диагностика
При обследовании пациента на наличие гастродуоденопатии могут применяться различные диагностические процедуры, в том числе инструментальные.
рН-метрия. Помогает оценить степень выделения кислоты, бикарбонатов и слизи желудочными клетками.
Манометрия и электрогастроэнтерография. Следующим этапом является необходимость выяснения в норме ли моторика желудка и пищеварительного тракта. Пища постепенно продвигается по различным отделам ЖКТ в определенном направлении и с необходимой скоростью, а также происходит ее измельчение и перемешивание. Используя, указанные выше исследования можно получить ответы на эти вопросы.
Эндоскопия или эндоскопия, совмещенная с рН-метрией назначается, если у пациента подозревают язву желудки или двенадцатиперстной кишки.
При некоторых заболеваниях ЖКТ возможно назначение лучевых методов диагностики – ультразвукового исследования, сцинтиграфии или рентгенографических методов.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе