 [Щитовидка с правой стороны больше]
[Щитовидка с правой стороны больше]
Увеличена щитовидка справа — Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Фолликулы щитовидной железы – структурные единицы органа, отвечающие за важные функции.
Часто на УЗИ пациент может услышать термин «макрофолликул» или «гипертрофированные фолликулы» — опасно ли это?
Структура фолликула щитовидной железы при какой-либо патологии может изменяться, также, как и его размеры.
То есть фолликул – своеобразный сигнальный огонек заболевания щитовидки.
Щитовидная железа состоит из фолликулов – полых пузырьков, состоящих из тироцитов, внутри их находится гелеобразная масса – коллоид.
Коллоид содержит тиреоглобулин – то есть соединение, из которого производятся тиреоидные гормоны.
Первая значимая функция фолликулов щитовидной железы – хранение материала для гормонов.
Помимо этого, именно в фолликулах, поскольку стенки их оснащены кровоснобжением, происходит и постоянный синтез гормонов, из них эти гормоны и поступают в кровь к необходимым органам под контролем гипофиза и гипоталамуса. Коллоид всегда по мере расхода организмом обновляется.
Нормальные размеры фолликула не должны превышать 240 мкм у взрослого человека, в детском возрасте норма размеров снижена до 60 мкм.
Поскольку в организме все взаимосвязано, и именно щитовидка отвечает за обменные процессы, иногда случаются ситуации, когда необходима повышенная выработка тиреоидных гормонов.
Тиреон начинает быстро и много работать, для этого необходимо хорошее кровоснабжение, которое организм и дает с лихвой.
Каждый фолликул щитовидной железы начинает расширяться. Расширенный фолликул, стенки которого вытянуты, утолщены.
При этом в железистой ткани структурного элемента появляются вакуоли и гранулы. Коллоид же, которого стало меньше, также претерпевает изменения – в нем появляются пузырьки, он быстро расходуется.
Такое состояние говорит об ускоренном обмене веществ, в том числе и ускоренной выработке тиреоидных гормонов – гипертиреозе.
В обратной ситуации – когда обменные процессы замедляются, коллоид практически не расходуется, при этом фолликулярные стенки также растягиваются, щитовидная железа начинает структурировать новые хранилища для коллоида, происходит увеличенная выработка фолликулярных клеток – таким образом начинается развитие зоба.
Участок, работающий на износ, рано или поздно начнет слабеть и изменять собственную структуру, возможно образование соединительной ткани.
Узел может быть обособленным (преобладает соединительная ткань) или может взаимодействовать с организмом и производить определенное количество гормонов, тем самым нарушая гормональный фон.
Что такое киста?
Киста – полость в паренхиме щитовидной железе с коллоидным, гнойным или кровяным содержимым. Новообразование носит доброкачественный характер, может образоваться в тканях правой или левой доли щитовидки, а также в области ее перешейка.
Киста обычно развивается крайне медленно, но бывают случаи, когда рост образования проходит очень быстро. Также быстро киста может исчезнуть.
Главная опасность кисты – в ее размере, новообразования до 1см вряд ли принесет какой-то дискомфорт, а вот образование более – не останется не распознанным.
Различают кисту коллоидную – состоящую из коллоидной массы и фолликулярную – образование состоит из большого количества новообразованных фолликулярных клеток.
Только в 10% случаев коллоидная киста переходит в злокачественную форму. Тогда как фолликулярный вид переходит в онкологическое заболевание в 40% случаев.
Что такое макрофолликулы?
Макрофолликулы щитовидной железы – гипертрофированные фолликулы не более 10 мм. Иногда макрофолликулы называют «коллоидной кистой», поскольку внутри образования большего по размеру, чем обычный фолликул, находится коллоид.
Однако большинство специалистов классифицируют кисту только при размерах более 15 мм. Часто макрофолликулы, расположенные рядом, могут слиться в один, тогда их размеры могут существенно превышать норму. Для таких случаев обязательно проводят дополнительные анализы, чтобы исключить более серьезную патологию.
Считается, что макрофолликул – промежуточное звено между обычной структурой щитовидки и развитием коллоидной кисты.
Макрофолликулы бывают единичными, а бывают множественными. Часто такие образования пропадают, а затем появляются вновь.
Главное отличие их от других новообразований – макрофолликул всегда правильной формы, на УЗИ просматриваются четкие границы, они всегда анэхогенны, как и обычные фолликулы.
Если же увеличенный структурный объект имеет неправильную форму или размытые границы – специалист может заподозрить злокачественное образование.
Макрофолликулы также могут влиять на гормональный фон (токсические), а могут никак не участвовать в обменных процессах (эутиреоидные).
Почему происходит увеличение?
Изменения в структуре щитовидной железы могут носить только узловой характер или диффузный, возможен вариант диффузно-узлового увеличения тканей щитовидки.
Причин увеличения размеров структурных элементов несколько:
- нехватка йода;
- травмы органа;
- сильный стресс;
- аутоиммунные заболевания;
- отравление токсическими веществами, гормональными препаратами.
Самой частой причиной гипертрофированных фолликулов считается дефицит йода. Однако в гипертрофии могут быть виновны сразу несколько причин.
Можно ли заметить симптомы?
Незначительное увеличение единичного фолликула скорее всего останется не замеченным. Скорее всего только образование более 3 см в диаметре можно заметить.
Однако если речь идет об узловом или диффузном изменении, тут происходят значительные трансформации организма.
Признаки увеличения такие:
- ком, першение в горле;
- сухой кашель;
- изменения тембра голоса;
- дискомфорт в области образования.
Иногда человек испытывает сильную боль при пальпации области шеи. Если увеличение сильное, возможны проблемы с дыханием, глотанием.
Если же новообразование может влиять на гормональный фон, человек испытывает такие трудности:
При появлении такой симптоматики необходимо обратиться за помощью к эндокринологу. Он, для подтверждения диагноза, даст направление для биохимического анализа крови, УЗИ и МРТ.
Требуется ли лечение?
При вопросе о том, нужно ли лечение, необходимо отталкиваться от проведенной диагностики.
Чаще всего, если диагностирован макрофолликул или киста, которые не нарушают привычный образ жизнедеятельности, врачи выбирают метод выжидания.
Новообразования постоянно контролируются, если происходит какое-либо отклонение от нормы проводят консервативное лечение, в крайнем случае – проводят операцию.
Если узловое образование или макрофолликулы имеют токсическую форму, тогда врач выбирает тактику лечения, исходя из формы отклонения.
При гипертиреозе применяют антитиреоидную терапию, при гипотиреозе – ЗГТ с применением тиреоидных гормонов.
Операцию проводят при значительном увеличении узлов, кисты или всей паренхимы щитовидной железы. Операция показана при косметическом дефекте, но главное предназначение – при состояниях, опасных для жизни.
Проводят удаление определенной области железы, одной из долей щитовидки или полное удаление органа. В некоторых случаях, если существует опасность онкологии проводят полное удаление железы и близлежащих лимфоузлов.
Фолликулы щитовидной железы выполняют важнейшие функции в осуществлении работы всего организма. Их размеры могут меняться по физиологическим или патологическим причинам.
Новообразование может существенно навредить состоянию здоровья, поэтому при малейших признаках, а особенно при визуальном увеличении областей шеи необходимо срочно обратиться за помощью к эндокринологу.
Щитовидная железа: симптомы заболевания у мужчин, лечение и профилактика
Основные болезни щитовидной железы у мужчин
У женщин риск возникновения патологии органа выше, чем у мужчин. Но это не исключает развитие заболеваний у последних.
Болезни щитовидной железы у мужчин:
- 1. Эндемический зоб.
- 2. Гипертиреоз.
- 3. Гипотиреоз.
- 4. Новообразования.
- 5. Тиреоидит.
Эндемический зоб
Это заболевание характеризуется дефективным увеличением щитовидной железы. Основной причиной заболевания служит недостаточное количество йода в организме.
Обычно эндемический зоб наблюдается у людей, проживающих на определенных территориях, отличающихся нехваткой йода в окружающей среде. Мужчины подвержены эндемическому зобу в 3–4 раза меньше, чем женщины.
В сутки мужчине нужно 3 мкг йода на 1 кг веса. Средний показатель составляет 200–300 мкг в сутки.
Классификация
По степени увеличения органа различают:
- 0-ю степень — зоб отсутствует.
- 1-ю степень — визуально зоб не виден, но ощущается при пальпации. Величина долей превышает по размеру дистальную фалангу большого пальца.
- 2-ю степень — зоб определяется при пальпации и на глаз.
По форме эндемический зоб бывает:
- 1. Узловой — развитие опухолевидного образования в виде узла. При этом другие отделы железы не увеличены и не ощущаются при пальпации.
- 2. Диффузный — равномерное увеличение органа в размере.
- 3. Диффузно-узловой — образование узла на фоне равномерно увеличенной железы.
В зависимости от расположения выделяют зоб:
- обычно расположенный;
- атипичный:
- загрудинный;
- кольцевой (вокруг трахеи);
- добавочной доли;
- затрахеальный (расположенный за трахеей);
- язычный;
- подъязычный.
Симптоматика
Пораженная щитовидная железа имеет разнообразные симптомы заболевания у мужчин. Они зависят от формы, размера и работоспособности органа.
Основными признаками недуга являются:
- утомляемость;
- слабость;
- головная боль;
- дискомфорт в районе сердца;
- сухой кашель;
- ощущение сдавливания шеи в лежачем положении;
- затруднение дыхания и глотания;
- приступы удушья (в случае сдавливания трахеи).
Причины и предрасполагающие факторы
Главной причиной возникновения и развития эндемического зоба служит острый недостаток йода. Он может быть:
- абсолютным (при недостаточном поступлении йода с пищей);
- относительным (при нарушении всасывания йода в организме, патологиях желудочно-кишечного тракта).
Помимо основной причины, к развитию зоба приводят:
- наследственная предрасположенность;
- генетическое нарушение синтеза тиреоидных гормонов;
- насыщенность воды веществами, препятствующими всасыванию йода (нитраты, урохром, гуминовые вещества);
- избыток кальция в воде и продуктах питания;
- дефицит цинка, селена, марганца, молибдена, меди, кобальта в пище и окружающей среде;
- употребление лекарственных препаратов, нарушающих поступление в клетки йодида;
- хронические инфекционно-воспалительные процессы и гельминтное заражение;
- неблагоприятные бытовые и социальные условия.
Лечение
Терапия эндемического зоба зависит от степени нарушения функций железы и ее размеров. Основой лечения служит использование тиреоидных препаратов.
Лечение предполагает:
- 1. Применение йодида калия и употребление пищи обогащенной йодом при первой степени увеличения органа.
- 2. При снижении работоспособности железы назначаются препараты, содержащие тиреоидные гормоны или комбинированные лекарственные средства, такие как Левотипроксин или Тиреотом.
- 3. При быстром росте железы, приводящему к сдавливанию окружающих тканей и органов, назначается оперативное лечение.
- 4. После хирургического вмешательства рекомендуется гормональная терапия, направленная на предупреждение рецидива.
Гипертиреоз
Второе название заболевания — тиреотоксикоз. Это заболевание характеризуется избыточным продуцированием гормонов щитовидной железой. Большая концентрация трийодтиронина и тироксина в крови отражается на работе пищеварительной, нервной и сердечно-сосудистой систем, а также приводит к нарушению обмена веществ.
В основном болезнь возникает у людей, проживающих в зонах природного дефицита йода. Тиреотоксикоз у мужчин развивается почти в 12 раз реже, чем у женщин, и протекает намного тяжелее. После лечения нередко происходит рецидив заболевания.
Классификация
Существуют две формы тиреотоксикоза:
- 1. Манифестный — явный. В России такой форме заболевания подвержены около 0,1% мужчин.
- 2. Субклинический — скрытый. Он наблюдается почти в 10 раз чаще, чем явный.
В зависимости от причины выделяют гипертиреоз:
- 1. Первичный — причинами служат патологии щитовидной железы.
- 2. Вторичный — возникает при нарушении работы гипофиза.
По степени тяжести заболевание бывает:
- 1. Легкой степени. Она характеризуется незначительным снижением веса и учащением сердцебиения не больше 100 ударов в минуту.
- 2. Средней степени. Отмечается похудение не более чем на 10 кг и пульс до 120 ударов в минуту.
- 3. Тяжелой степени. Особенностями являются значительная потеря веса и выраженная тахикардия или аритмия.
Причины
Основными факторами развития тиреотоксикоза являются:
- 1. Продолжительная йодная недостаточность (болезнь Пламмера, или многоузловой токсический зоб).
- 2. Аутоиммунная патология (болезнь Грейвса, или диффузно-токсический зоб).
- 3. Доброкачественный опухолевый процесс (токсическая аденома).
- 4. Новообразования гипоталамо-гипофизарной области.
- 5. Деструктивный тиреоидит (подострый тиреоидит, зоб Хашимото).
- 6. Лечение синтетическими тиреоидными гормонами (ятрогенный тиреотоксикоз).
Аутоиммунные патологические процессы вызывают развитие заболевания у молодых мужчин в возрасте от 20 до 45 лет. У мужчин от 50 до 60 лет тиреотоксикоз возникает в результате образования аденом и токсических узлов. Ятрогенная форма характерна для пожилых. Она необходима после хирургического удаления злокачественной опухоли щитовидной железы, так как препятствует рецидиву онкологии.
Симптоматика
Гипертиреоз затрагивает все системы и органы организма. Молодые пациенты отмечают следующие симптомы:
- раздражительность;
- нервозность;
- повышение аппетита;
- интенсивное потоотделение;
- нарушения сна;
- учащенное сердцебиение;
- дрожание рук;
- частый жидкий стул.
У пожилых мужчин отмечаются:
- тахикардия;
- чувство нехватки воздуха;
- нарушения сердечного ритма;
- сердечные боли;
- стойкое повышение давления.
Общими симптомами для мужчин всех возрастов являются:
- мышечная слабость;
- экзофтальм;
- уменьшение объема мышечной массы;
- снижение либидо;
- нарушение потенции.
Лечение
В качестве терапии тиреотоксикоза используются гормональные препараты и симптоматическое лечение. При легкой степени тяжести его можно лечить путем приема успокоительных средств и бета-блокаторов. При средней и тяжелой степени назначаются тиреостатические лекарственные средства.
Лечение подразумевает регулярный осмотр врачом и контроль гормонов в крови не реже одного раза в три-четыре недели.
После нормализации уровня трийодтиронина и тироксина ставится вопрос о радикальной терапии. Она необходима пациентам с такими патологиями, как:
- болезнь Грейвса;
- болезнь Пламмера;
- токсическая аденома.
Гипертиреоз, развившийся на фоне приема лекарственных препаратов, лечится с помощью коррекции терапии.
Гипотиреоз
Это заболевание характеризуется стойкой нехваткой гормонов щитовидной железы или недостаточным их влиянием на органы и системы организма.
Развитие заболевания напрямую зависит от выработки щитовидной железой гормонов трийодтиронина (Т3), тироксина (Т4 ) и работы отдела головного мозга — гипофиза, который продуцирует тиреотропный гормон (ТТГ). При пониженном уровне гормонов щитовидной железы происходит усиление концентрации ТТГ в крови и наоборот. В свою очередь, на работу гипофиза влияет гипоталамус путем тиреотропин-рилизинг-гормона.
Причины и классификация
В зависимости от причины выделяют четыре вида гипотиреоза:
| Вид | Причины |
| Первичный (тиреогенный). Развивается в 95% случаев |
|
| Вторичный (гипофизарный). Возникает при нарушении функций гипофиза |
|
| Третичный (гипоталамический). Объясняется пониженным содержанием в крови тиреотропин-рилизинг-гормона | Причины аналогичны гипофизарному гипотиреозу |
| Тканевой (периферический). Несвязан с дисфункцией щитовидной железы и системы гипофиз-гипоталамус и характеризуется невосприимчивостью тканевых рецепторов к влиянию гормонов | Причины до конца не установлены. Существуют две гипотезы этого процесса: генные мутации специфических рецепторов тканей и невозможность преобразования тироксина в трийодтиронин. Отмечается наследственный характер заболевания, сопровождающийся патологиями внутренних органов и скелета |
По степени тяжести различают гипотиреоз:
- 1. Легкой степени (субклинический). Отличается незначительной симптоматикой или ее отсутствием. Для этой степени характерно повышение уровня ТТГ и нормальное содержание тироксина и трийодтиронина.
- 2. Манифестный (явный). Характеризуется проявлениями симптомов заболевания, снижением показателей тироксина и трийодтиронина и повышением ТТГ.
- 3. Тяжелый. Особенностью является продолжительный период заболевания, выраженность признаков с вероятностью развития комы.
Клиническая картина
Снижение работоспособности щитовидной железы отражается на всех обменных процессах организма:
- белковом (снижается способность к синтезу белка и его расщеплению);
- жировом (повышение холестерина в крови и липопротеидных фракций);
- углеводном (снижение уровня глюкозы — гипогликемия);
- водно-солевом (возникновение отеков).
Характерными симптомами являются:
- одутловатость лица;
- отеки;
- ломкость и исчерченность ногтевых пластин;
- сухость и бледность кожных покровов;
- ломкость и выпадение волос;
- сонливость;
- слабость;
- мышечные боли;
- гиподинамия;
- депрессия;
- ухудшение памяти;
- снижение интеллекта;
- расстройства психики;
- затруднение носового дыхания;
- снижение слуха;
- брадикардия;
- осиплость голоса;
- понижение артериального давления;
- снижение температуры тела;
- запоры;
- отсутствие аппетита.
Со стороны репродуктивной системы у мужчин отмечается:
- преждевременная или замедленная эякуляция;
- снижение либидо;
- эректильная дисфункция;
- пониженная подвижность сперматозоидов при нормальном их количестве в эякуляте на ранних стадиях заболевания;
- уменьшение численности и подвижности сперматозоидов на поздних стадиях.
Лечение
Терапия гипотиреоза предполагает прием препаратов левотироксина. Остальные лекарственные средства используются в борьбе с клиническими проявлениями заболевания.
Популярным и эффективным препаратом является L-тироксин. Он отличается длительной активностью активного вещества (синтетическая натриевая солью тироксина). Дозировка подбирается исходя из индивидуальных особенностей пациента.
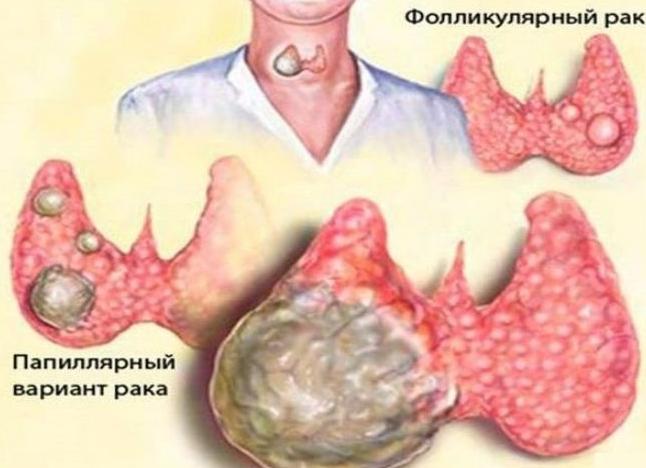
Новообразования
Проявления опухолевидного процесса у мужчин не имеют существенного отличия от женщин. Чаще новообразования щитовидной железы отмечаются у женщин в возрасте старше 45 лет. Но после 60 лет возникновение рака наблюдается больше у мужской половины.
Исходя из данных статистики злокачественными являются лишь 5% всех опухолей железы, из которых большая часть поддается лечению с благоприятным прогнозом.
Виды
Существует два вида новообразований щитовидной железы:
- Доброкачественные. Представлены аденомой железы, которая состоит из эпителиальной ткани и находится в капсуле. Она отличается медленным ростом и появлением симптомов спустя продолжительное время. Она имеет гладкую и ровную поверхность. Бывают случаи сочетания аденомы с зобом и множественными аденомами. Иногда она вырастает до больших размеров и перерождается в рак. Виды аденомы:
- Папиллярная.
- Фолликулярная.
- Состоящая из клеток Гюртля.
- Злокачественные. Рак щитовидной железы произрастает из эпителиальной ткани и характеризуется высокой агрессивностью. Он возникает у 7 из 100 тысяч жителей экономически развитых стран и чаще встречается у людей старше 50 лет. Виды рака щитовидной железы:
- Фолликулярная карцинома.
- Медуллярная карцинома.
- Папиллярная карцинома.
- Недифференцированная карцинома.
- Прочие опухоли.
Различия между доброкачественными и злокачественными процессами:
| Доброкачественные | Злокачественные |
|
|
Причины
Причины и механизм развития опухолей до конца не выявлены. Но существуют предрасполагающие факторы, оказывающие влияние на состояние органа.
Факторы, провоцирующие опухоли:
- 1. Нарушения функций вегетативной нервной системы, регулирующей работу внутренних органов.
- 2. Чрезмерная выработка гормонов гипофиза.
- 3. Наследственная предрасположенность.
- 4. Воздействие на организм токсических веществ.
- 5. Возраст от 40 лет.
- 6. Злоупотребление алкоголем и курение.
- 7. Стресс.
- 8. Депрессия.
- 9. Гормональные сбои.
- 10. Лучевая терапия и радиоактивное облучение области щитовидной железы.
- 11. Наследственные патологии, связанные с гиперплазией или опухолями нескольких желез внутренней секреции.
- 12. Узловой зоб способен переродиться в токсическую аденому.
Клиническая картина
Симптоматика напрямую зависит от вида новообразования, его величины и наличия или отсутствия нарушения функций.
Проявления аденомы зависят от ее вида:
| Нетоксическая | Токсическая |
|
|
Симптомы рака:
- изменение голоса;
- затруднение дыхания;
- одышка;
- увеличение шейных лимфатических узлов;
- экзофтальм;
- головная боль;
- синюшность губ;
- одутловатость лица;
- боль в районе щитовидной железы;
- поверхностное частое дыхание;
- головокружение;
- беспокойство;
- спутанность сознания;
- апатия;
- дезориентация;
- сужение зрачков;
- опущение верхнего века;
- нарушение стула;
- асфиксия.
Злокачественный процесс затрагивает все органы и системы, поэтому симптоматика очень разнообразна. Но бывает бессимптомное течение рака с отсутствием метастазов. В этом случае больные обращаются за помощью, когда опухоль становится больших размеров и прощупывается.
Лечение
Терапия доброкачественных новообразования предполагает комплексный подход. Небольшие образования подлежат динамическому наблюдению. Препараты назначаются строго под контролем анализа крови на гормоны. Большие опухоли лечатся хирургическим путем посредством частичного или полного удаления.
Основной путь терапии рака щитовидной железы — оперативное вмешательство. В результате операции проводится резекция долей железы или полностью всего органа. После рекомендуется химиотерапия и лечение радиоактивным йодом, а также заместительная гормональная терапия.
Тиреоидит
Это заболевание характеризуется воспалением щитовидной железы. Воспалительный процесс вызывает диффузное изменение в тиреоидной ткани.
Отличительной чертой болезни является развитие гипертиреоза вначале и гипотиреоза впоследствии. В результате этого симптоматика заболевания включает в себя признаки обеих патологий.
Классификация
Выделяют три основных вида тиреоидита:
- Острый:
- Гнойный или струмит. Возникает в результате инфицирования железы патогенной микрофлорой через кровь.
- Негнойный или асептический. Развивается по причине кровоизлияний в паренхиму органа, приводящих к воспалительному процессу.
- Подострый (тиреоидит де Кервена ). Механизм развития болезни предполагает возникновение гиперплазии железы в результате вирусного поражения. В последующем на месте разрушенных фолликулов образуется фиброзная ткань. Стадии заболевания:
- Тиреотоксическая. Длительность достигает двух месяцев.
- Эутиреоидная. Средняя продолжительность до трех недель.
- Гипотиреоидная. Длится от двух до шести месяцев.
- Восстановительная.
- Хронический:
- Специфический. Возникает из-за обсеменения щитовидной железы патогенной микрофлорой.
- Аутоиммунный тиреоидит Хашимото. Механизм действия заболевания заключается в атаке клеток щитовидной железы иммунными клетками организма.
- Радиационный. Является последствием ионизирующей радиации или лучевой терапии.
- Фиброзно-инвазивный зоб Риделя. При этом заболевании происходит разрушение фолликулярных клеток железы и их замещение соединительной тканью.
Причины и симптомы
Общими симптомами тиреоидита являются:
- 1. Признаки гипотиреоза.
- 2. Признаки гипертиреоза.
- 3. Признаки общего воспаления.
- 4. Сдавливающие признаки из-за деформации щитовидной железы.
Каждый вид тиреоидита имеет определенные причины и клиническую картину:
| Вид | Причины | Симптомы |
| Острый гнойный | Острый или хронический инфекционный процесс, вызванный стрептококками, стафилококками, кишечной палочкой и пневмококками |
|
| Острый негнойный |
|
|
| Подострый |
|
|
| Хронический аутоиммунный тиреоидит Хашимото (Хасимото) |
|
|
| Фиброзно-инвазивный зоб Риделя |
|
|
| Хронический специфический тиреоидит |
|
|
Лечение
Выбор препаратов зависит от вида тиреоидита. Основные группы лекарственных средств для лечения заболевания:
| Группа | Препараты |
| Тиреоидные препараты |
|
| Глюкокортикостероиды | Преднизолон |
| Нестероидные противовоспалительные |
|
| Антибиотики |
|
| Бета-блокаторы |
|
| Антигистаминные |
|
| Иммуномодуляторы | Левамизол |
В некоторых случаях назначаются витамины и успокоительные средства. По показаниям рекомендовано хирургическое лечение.
Диагностика
Диагностические мероприятия зависят от заболевания и включают:
- 1. Осмотр эндокринологом.
- Лабораторный анализ крови, позволяющий определить:
- ТТГ (тиреотропный гормон ).
- Т3 (трийодтиронин).
- Т4 (тироксин ).
- АТ ТПО (микросомальные антитела к тиреоидной пероксидазе).
- АТ ТГ (антитела к тиреоглобулину ).
- Инструментальные методы:
- УЗИ щитовидной железы — ультразвуковое исследование.
- Сцинтиграфия — исследование железы при помощи радиоактивного йода.
- МРТ и КТ — магнитно-резонансная и компьютерная томография.
- Биопсия — взятие кусочка ткани железы для цитологического исследования.
Профилактика
Специфических мер по защите от болезней щитовидной железы не имеется. Но имеются способы, помогающие защититься от провоцирующих факторов:
- Здоровый стиль жизни:
- Физические нагрузки.
- Прогулки на свежем воздухе.
- Отказ от курения, алкоголя и прочих вредных привычек.
- 2. Правильное питание с употреблением продуктов, содержащих йод.
- Профилактика инфекций:
- Проведение профилактических прививок.
- Прием витаминов.
- Закаливание.
- 4. Своевременное лечение инфекционных заболеваний рта и дыхательных путей.
- 5. Отказ от беспорядочной сексуальной жизни.
- 6. Избегание контакта с источниками радиации.
- 7. Отказ от самолечения.
- 8. Проведение профилактических обследований.
- 9. Обращение к врачу при первых признаках патологии.
Щитовидная железа отвечает за нормальное функционирование всего организма, поэтому ее заболевания отличаются разнообразием симптомов как у мужчин, так и у женщин. Патологии требуют качественного, своевременного лечения и профилактики.
Как самостоятельно проверить щитовидную железу?
Каждому разумному и неравнодушному к собственному здоровью человеку полезно знать, как проверить щитовидную железу в домашних условиях. Заниматься диагностикой и лечением должен только дипломированный врач, но обратить его внимание на возможные симптомы болезни может лишь сам человек.
Шея при патологии
Многие болезни щитовидки сопровождаются ее увеличением. Проверить щитовидную железу и распознать ее значительное увеличение можно даже в домашних условиях и без врача. Надо запрокинуть голову назад и осмотреть нижнюю половину шеи.
Норма:
- Шея симметрична;
- При глотании видно движение кадыка.
Патология:
- Нижняя половина шеи расширена, просматриваются контуры щитовидки;
- Кожа отечная, покрасневшая;
- Форма шеи асимметрична;
- Человек сглатывает, но движения кадыка не видно;
- Косвенный признак – поперечные кожные складки на шее.
У тучных людей осмотр шеи не позволит проверить размеры щитовидной железы, даже если это делает опытный врач. Проверить щитовидку можно и на ощупь. Надо положить пальцы на переднюю поверхность шеи и несколько раз сглотнуть, чувствуя пальцами движение кадыка. Немного ниже справа и слева расположены доли щитовидной железы. Правильно ощупывать ее умеет только врач, для этого необходим хотя бы минимальный опыт. Но если даже легкие надавливания в домашних условиях вызывают боль, в толще шеи нащупывается что-то круглое или просто каменно-плотный участок, проверить у врача щитовидную железу следует не откладывая.
При самостоятельном обследовании шеи пациенты иногда находят округлые плотные образования. В этом случае разумно будет сделать УЗИ и с его заключением в руках обратиться к участковому терапевту. В противном случае он сам отправит на УЗИ и только потом к эндокринологу. Немного самостоятельности поможет ускорить процесс.
Косвенные признаки заболеваний
Часто патология щитовидки нисколько не меняет внешний вид шеи, но из-за нарушения ее работы изменяется и образ жизни, и даже характер человека, а также появляются специфичные симптомы заболеваний. Проверить щитовидную железу можно при помощи простой наблюдательности.
- Вес и аппетит не соответствуют друг другу. Человек начинает непривычно много есть, он постоянно голоден, и продолжается это месяцами. Но вместо ожидаемого набора веса неожиданно худеет. Это признак чрезмерной активности железы. Если же человек беспричинно и неуклонно поправляется, мерзнет в тепле, а кожа отечна, то щитовидная железа «недорабатывает»;
- Меняется темперамент. Обычно уравновешенный человек становится нервозным, его настроение быстро и непредсказуемо меняется. При понижении активности щитовидной железы, напротив, человек апатичен, ничем не интересуется, много спит, снижается скорость мышления и интеллект;
- Может нарушиться глотание, горло часто и беспричинно пересыхает, болит. Встречается снижение голосового тембра – человек словно охрип, но он не простужен и нет иных причин. Это редкий, но тревожный симптом. В этом случае проверить у врача щитовидную железу нужно без промедления;
- Заболевания часто сопровождаются женским бесплодием, нарушением регулярности менструаций. У мужчин же начинают увеличиваться грудные железы;
- Если руки трясутся, кожа сухая, мигает человек редко и его глаза словно «выпучены», то функция органа сильно повышена. Сейчас такие запущенные случаи встречаются редко.
Предрасположенность к болезням щитовидной железы передается по наследству, но не всегда. Недавно установлена связь сахарного диабета и патологии щитовидки: они часто сопутствуют друг другу как у одного человека, так и через поколение.
| ТТГ | мкМЕ/мл | 0,4 — 4,0 |
| Т4 общий | нмоль/л | 54 — 156 |
| Т4 свободный | нмоль/л | 10,3 — 24,5 |
| ТЗ общий | нмоль/л | 1,3 — 2,7 |
| ТЗ свободный | нмоль/л | 2,3 — 6,3 |
| Антитела к тиреоглобулину | МЕ/мл | < 56 |
| Антитела к рецептору ТТГ | МЕ/мл | < 1,8 отрицательный 1,8 — 2,0 пограничный
> 2,0 положительный |
Какой врач проверяет щитовидную железу?
В домашних условиях проблемы со щитовидной железой ни исключить, ни доказать невозможно. Этим занимается эндокринолог.
Обследование врач всегда начинается с вышеуказанных мероприятий и обычно дополняется анализами на гормоны (кровь из вены на тиреолиберин, свободный Т4 и иногда свободный Т3) и УЗИ как минимум. При необходимости делают анализ крови (общий, на состав липидов, белков, антитиреоидные антитела, половые гормоны), сцинтиграфию щитовидки, томографию, берут обычно тонкоигольную биопсию (маленький кусочек органа), и др.
Если есть веские основания предполагать у себя какое-либо заболевание, то к эндокринологу лучше явиться с уже готовыми анализами на ТТГ и свободным Т4, а также УЗИ щитовидки.
Правая доля щитовидной железы
Щитовидная железа представляет собой орган в форме бабочки. Он состоит из двух частей: правой и левой. Части соединены между собой перешейком. В норме они примерно одинакового размера, расположены симметрично друг относительно друга. У лиц мужского пола щитовидка больше, чем у женщин. Не считается патологией, если правая доля щитовидной железы больше левой.
Щитовидная железа правая доля норма
Первый и наиболее доступный метод диагностики – пальпация. При пальпации доли щитовидки практически не прощупываются. При их определении прощупываются симметрично расположенные части железы без бугристостей и уплотнений.
Точные размеры и параметры можно определить только с помощью ультразвукового исследования. В норме размер правого полушария составляет: длина от 2.5 до 6.2 см, ширина от 1 до 2 см, толщина от 1.5 до 2.5 см. Все, что ниже или выше указанных размеров является признаками патологических процессов щитовидки. По результатам исследования доля должна быть однородной структуры, без очагов уплотнения и неровностей. Контуры и границы ровные, четкие.
Если нарушается работоспособность щитовидки, снижается или увеличивается секреция гормонов. Вследствие этого развиваются различные воспалительные и патологические процессы. Одним из признаков развития патологии является увеличение правой доли щитовидной железы.
Увеличена правая доля щитовидной железы, о чем это говорит и что делать
Если вследствие диагностических мероприятий выявлено увеличение части органа, это может свидетельствовать о наличии зоба, кисты, эутиреоза, или о развитии воспалительного процесса.
Увеличение железы бывает разной степени. При незначительном превышении размеров определить это практически невозможно.
Степени разрастания доли
Практически не проявляется.
Пациенты отмечают ощущение дискомфорта при глотании. Вторую фазу разрастания правой части щитовидки можно определить пальпаторно.
Проявляется выступом на поверхности кожи.
Увеличение видно невооруженным глазом. Пациенту тяжело глотать.
Самая тяжелая. Шея становится ассиметричной, расширяется в объеме. Больному тяжело глотать, говорить. Его беспокоят постоянный боли и искажение голоса.
Точно определить степень разрастания можно с помощью ультразвукового исследования, или рентген диагностики.
Помимо увеличения одной из распространенных патологий является наличие узлов.
Щитовидная железа, узел правой доли
Узлы представляют собой уплотнение, которое отделено от обычной ткани органа капсулой. Узлы могут возникать в виде зоба, или опухоли. Если внутри образования находится жидкость, то это доброкачественная опухоль – киста. Реже узлы на правой части органа представлены злокачественными образованиями. Узел может быть один, а может быть много. При пальпации они не всегда диагностируются. Часто обнаруживаются только после выполнения ультразвукового исследования ил и рентгена.
Существует множество факторов, которые могут спровоцировать появление узлов.
Факторы, провоцирующие возникновение патологии
- Наследственная предрасположенность.
- Стрессы.
- Инфекционные и бактериальные инфекции в организме.
- Недостаток йода на протяжении длительного периода времени.
- Проживание в зоне с высокой степенью радиоактивных веществ.
Узлы правой части щитовидной железы проявляются периодическими болями в области шеи, затруднением дыхания, глотания и приступообразным кашлем. Иногда пациенты жалуются на дискомфорт и скованность в области шеи.
Киста является одной из форм узлового образования. Многие пациенты не имеют представления о том, что это значит и представляет ли это какую-либо опасность.
Киста правой доли щитовидной железы – симптомы и лечение
Киста правой стороны щитовидки диагностируется чаще у лиц женского пола. В случае своевременной диагностик и соблюдения всех рекомендаций относительно лечения вероятность справиться с заболеванием составляет более 90%.
В первое время после образования кисты никак себя не проявляют. Позже Пациенты отмечают ощущение дискомфорта в области шеи. При этом затрудняется дыхание и глотание. Может изменяться тембр и звук голоса. Часто сопровождается увеличением лимфатических узлов. При прощупывании органа определяется не плотное, не большой величины образование в области органа.
Лечение кист щитовидки
Лечение назначается доктором в зависимости от величины образования, расположения. Киста требует постоянного контроля для определения интенсивности роста образования. Контроль осуществляется с помощью ультразвукового обследования. Пациенты с наличием кист направляются на обследование с периодичностью не реже раза в полугодие. При первичном обнаружении кисты пациенту назначается пункция для определения, является ли она доброкачественной.
- Образования маленького размера лечатся тиреоидными гормонами.
- Диетотерапия.
- Оперативное лечение, если киста злокачественная.
В некоторых случаях медикаментозное лечение не приносит желаемого эффекта. Тогда врачи назначают хирургическое лечение – удаление правой доли щитовидной железы.
Показания к назначению хирургического лечения
- Злокачественное новообразование щитовидки.
- Интенсивных рост узловых образований (интенсивным считается рост, если размер образования увеличивается вдвое за шесть месяцев).
- Наличие узла большого размера (большим считается узел более трех сантиметров).
- Хронический аутоимунный тиреоидит в совокупности с зобом.
Непосредственно перед проведением оперативного лечения пациент проходит обследование на предмет отсутствия патологий сердечно-сосудистой и дыхательной системы. Операция по удалению щитовидной железы проводится под общим наркозом.
Несколько реже диагностируется кальцинат правой части щитовидной железы.
Что такое кальцинат
Кальцинат представляет собой плотное образование из солей кальция. Они образуются чаще всего после воспалительного процесса в щитовидке. После него отложение солей замещает пораженную заболеванием ткань.
Проявляется кальцинат падением или ростом массы тела, паническими атаками, сухостью кожи, слабостью, небольшой температурой тела. В ряде случаев кальцинаты поддаются медикаментозной терапии.
Правая доля щитовидной железы часто имеет размеры, превышающие размеры левой доли. Это вариант нормы. В связи с этим многие патологические процессы не сразу диагностируются. Чтобы избежать запущенных случаев заболеваний щитовидной железы, своевременно обращайтесь к эндокринологу и соблюдайте все рекомендации.
Стадии увеличения щитовидки и способы диагностики патологии
Самое частое заболевание эндокринной системы — увеличение щитовидной железы. Чаще всего подобное нарушение щитовидки появляется у женщин при беременности и после начала климакса. Увеличение щитовидной железы становится заметно не сразу, а через месяцы или даже года после начала патологических изменений. Такие процессы пагубно сказываются на самочувствии и могут иметь негативные последствия. Правильное питание и внимательное отношение к своему здоровью позволит заметить нарушения на ранних сроках и обратить опасные изменения вспять.
Какой должна быть щитовидная железа здорового человека
Щитовидная железа – самый большой и значимый орган эндокринной системы. Именно она принимает участие в процессах обмена веществ, регулирует половую функцию и работу сердечной мышцы. Свое название щитовидка получила из-за сходства с щитами древних римлян. Щитовидная железа находится в нижней части шеи над ключицами, в норме она абсолютно не выделяется на поверхности кожи. Щитовидку образуют 2 части, которые разделяет перешеек. Размер правой доли может быть немного больше, чем левая. Увеличенная левая доля – признак патологии. Каждая доля щитовидки имеет зернистую структуру, поскольку состоит из миллионов маленьких фолликулов. Иногда щитовидка может иметь три части, при этом перешеек может отсутствовать. Щитовидка пронизана кровеносными сосудами, сила кровотока в которых зависит от ее состояния.
Размер щитовидной железы зависит от возраста и пола человека. Развиваться она начинает у детей еще в период беременности их матери. У новорожденных щитовидка не превышает одного мл в объеме. У взрослых в норме она достигает примерно 18 мл у женщин и 25 мл у мужчин.
Щитовидная железа производит гормоны, которые регулируют обменные процессы в организме, снабжают ткани всех органов кислородом, а кости кальцием посредством кровотока. Деятельность щитовидки контролируется головным мозгом (вернее, гипофизом). Он подавляет работу щитовидки, когда она начинает выделять большое количество гормонов и наоборот.
Как правило, увеличение щитовидной железы возникает на фоне ее гиперфункции, причины которой могут иметь различное происхождение.
Почему увеличивается щитовидка
Увеличенная щитовидка встречается примерно у 30 % населения земного шара, примерно у 5% ее размер очень большой и ухудшает качество жизни. Патология возникает у представительниц слабого пола чаще, чем у мужчин из-за особенностей физиологии. Дело в том, что в организме представительниц прекрасного пола гормональный фон меняется несколько раз в месяц. Особо сильные скачки происходят у девочки подростка, при беременности и климаксе.
Точной причины заболевания не известно, однако огромную роль играет нехватка йода в организме и гормональные колебания. Помимо этого, патологические изменения щитовидки могут провоцировать следующие факторы:
- постоянное проживание в районах с неблагополучной экологической ситуацией и высоким уровнем радиационного загрязнения;
- неполноценное питание с дефицитом основных минералов и витаминов;
- работа, относящаяся к вредному химическому производству;
- неправильное питание, преобладание жирной пищи, копченостей, полуфабрикатов и фастфуда;
- злоупотребление крепким кофе;
- систематическое употребление алкоголя и табачных изделий;
- заболевания внутренних органов хронического характера или воспалительные процессы в них;
- патологические изменение в самой щитовидке;
- новообразования в некоторых отделах головного мозга;
- неконтролируемое лечение медикаментами, угнетающими гормоны щитовидной железы;
- длительное воздействие стрессовых ситуаций и психоэмоциональные нарушения.
Это далеко не полный перечень факторов, приводящих к увеличению щитовидной железы. Бытует мнение, что эндокринные нарушения могут передаваться по наследству от родителей к ребенку или от ближайших родственников. Оно ошибочно, на генетическом уровне передаются только некоторые особенности, которые могут создавать условия, благоприятствующие увеличению щитовидки. Однако, если ребенок получает качественное питание и защитные функции его организма высоки, заболевание не возникает.
Клинические проявления
Увеличение щитовидной железы в медицине получило название зоб. Таким термином обозначают любое увеличение размера этого органа. Процесс развивается постепенно, в первые несколько месяцев его симптомы могут быть приняты за любое другое заболевание или за хроническую усталость. На ранних стадиях заболевание не опасно для жизни.
Увеличение щитовидной железы возникает в нескольких случаях:
- гипофункции щитовидки;
- гиперфункции щитовидки;
- гормональные сбои во время беременности, компенсируемые гипофизом (эутиреоз).
Первые сигналы, сопровождающие увеличение щитовидной железы, проявляются нарушениями практически каждой системы организма. Степень выраженности их зависит от стадии заболевания и его вида.
Итак, первичное проявление увеличившейся щитовидки:
- Со стороны нервной системы наблюдается чрезвычайная возбудимость либо полнейшая апатия, перепады настроения. Нередко появляется бессонница и невозможность сосредоточиться на выполнении какого-либо действия.
- Работа пищеварительной системы нарушается, она либо замедляется, либо ускоряется. В связи с этим могут беспокоить рвота, тошнота, непрекращающиеся долгое время поносы или запоры.
- Сердечная деятельность также меняется – ритм его может замедляться или ускоряться, причем происходит это очень часто без видимой причины. Скорость кровотока меняется, вызывая понижение или повышение давления.
- Стремительная потеря или набор веса, которые не останавливает правильное питание и специальная диета.
- У мужчин может наблюдаться расстройство эрректильной функции вплоть до полной импотенции, ожирение по женскому типу (скопление отложений в области живота и груди), повышение тембра голоса.
- У женщин менструальный цикл нарушается или месячные исчезают. Также могут появиться проблемы с зачатием (иногда это грозит бесплодием) и разнообразные трудности во время беременности.
- Температура тела не соответствует норме — она понижается или повышается на 0,5-1 градус, при этом у пациентов возможны жар, повышенное потоотделение или наоборот озноб.
Внешние симптомы зоба более явные, они вызывают болезненные ощущения в области щитовидки, а в запущенных стадиях нарушают кровоток и становятся хорошо видны.
Стадии заболевания
Принято выделять несколько стадий зоба, в классификации ВОЗ их 3, но российские эндокринологи используют другую, разделяющие заболевание щитовидной железы на 5 стадий с разными симптомами:
- Нулевая. На данной все параметры щитовидной железы находятся в норме, доли не выделяются в состоянии покоя и при пальпировании шеи.
- Первая. На этом этапе немного увеличившиеся доли щитовидки можно обнаружить при нажатии на шею, а перешеек становится заметен в процессе глотания.
- Вторая. На данном этапе обе части (правая и левая) можно обнаружить при легком нажатии, перешеек иногда виден при близком рассмотрении. Изменения не влияют на силу кровотока.
- Третья. Очертания долей заметны даже при визуальном осмотре.
- Четвертая. Увеличенная щитовидка становится четко видна, нередко она принимает ассиметричную форму, утолщение с одной стороны значительно больше. Перешеек выделяется очень четко. Увеличившийся орган оказывает воздействие на скорость кровотока и надавливает на трахею, появляется одышка и затруднения с приемом пищи.
- Пятая. На данном этапе в нижней части шеи (иногда только с одной стороны) появляется огромное утолщение, которое не только очень болезненно, но и опасно для жизни пациента.
Частым спутником зоба является кашель, которому очень часто не придают значения.
Определение заболевания и способы лечения
Первые признаки увеличения щитовидной железы остаются незамеченными, или им не придают значения, полагая, что со временем они исчезнут. При беременности (особенно на ранних сроках) такие признаки имеют большую схожесть с токсикозом. Проверить состояние железы желательно как можно раньше, ведь последствия могут быть очень печальными.
До похода к специалисту проверить железу и ее работу можно дома. Определить, в норме ли гормоны щитовидной железы, поможет йод. Для этого нужно нанести полосы йода и следить, за какое время он впитается. Так, если их вырабатывается в избытке (гипертиреоз,) рисунок продержится несколько часов, а если он исчезнет за 2-3 часа, можно говорить о том, что их недостаточно.
Проверить размеры щитовидки можно с помощью стакана воды. Для этого нужно встать в освещенном помещении, сильно наклонить голову назад и сделать 2-3 глотка. Если железа увеличилась, ее доли и перешеек выделятся на поверхности кожи.
Такой способ является методом самодиагностики и не является основанием для постановки диагноза и тем более назначения лечения увеличившейся щитовидки. При появлении боли в области основания шеи необходимо обратиться к специалисту, он сможет проверить состояние эндокринной системы с помощью современных методов. К ним относятся:
- Изучение состава крови, в том числе и на гормоны.
- УЗИ. Позволяет определить размер щитовидки, ее внутреннюю структуру, состояние кровотока, наличие в ней новообразований и их состояние.
- Рентгенография. Используется в тех случаях, когда узи не дало полного представления о причине возникновения зоба.
- Биопсия – исследование внутреннего содержимого некоторых новообразований. Используется в тех случаях, когда нужно проверить, есть ли рак щитовидной железы.
Анализ крови необходим, чтобы проверить, соответствуют ли уровень гормонов щитовидной железы физиологической норме. Поскольку у будущих мам этот показатель отличается, необходимо предварительное обследование для подтверждения или опровержения факта беременности.
Рентгенография обычно проводится с помощью контрастного вещества (радиоизотопов йода), которое попадая в кровоток дает полное представление о состоянии и причине увеличения щитовидки. При беременности такое исследование щитовидки противопоказано.
Биопсия проводится с помощью тонкой иглы. Манипуляция должна проводиться специалистом, поскольку редко бывают небольшие последствия (температура, опухоль, кровотечение).
Лечение щитовидной железы зависит от стадии заболевания. На начальных этапах консервативная терапия и особая диета дают положительные результаты. Пациенту назначают препараты, регулирующие гормоны и силу кровотока. Оперативное вмешательство используется в тех случаях, когда увеличение щитовидки представляет угрозу для жизни или зоб достиг большого размера. Удаляют только часть железы или полностью. Проводить ее нужно с крайней осторожностью (особенно во время беременности), поскольку любое несоблюдение техники может вызвать нарушение кровотока или задеть голосовые связки. После проведения операции пациенты должны принимать гормоны всю жизнь, им рекомендуется особое питание и строгая диета.
Особенности диеты
Питание при возникновении зоба должно быть построено особым образом. В первую очередь необходимо отказаться от вредных пристрастий — алкоголя, сигарет, крепкого кофе и перестать питаться фастфудом и полуфабрикатами. Диета подразумевает отказ от сладостей (кроме натуральных), соевых продуктов. Диета больного должна включать следующее:
- обильное питье для вывода токсинов и улучшения кровотока;
- блюда с повышенным уровнем йода (особенно во время беременности);
- зеленые овощи и фрукты.
Диета должна согласовываться с лечащим врачом, поскольку причиной увеличенной железы может быть переизбыток или дефицит минералов или витаминов, и употребление некоторых продуктов может вызвать непредсказуемые последствия.
Щитовидка с правой стороны — Про щитовидку
Пальпация щитовидной железы является наиболее доступным и быстрым методом диагностики нарушений в функционировании данного органа.С его помощью можно выявить изменение размеров железы, наличие узловых образований, дискомфорт и болезненность при надавливании. Подобные симптомы могут быть признаками эндокринологических заболеваний.
Техника пальпаторного исследования
Консультация врача-эндокринолога состоит из нескольких этапов:
- Сбор анамнеза (опрос пациента с целью выявления жалоб, симптомов).
- Визуальный осмотр шеи.
- Пальпация щитовидной железы.
Важно. Увеличение долей железы, изменение структуры, появление узлов опытный врач может разглядеть невооруженным взглядом. Сначала проводят визуальную оценку исследуемой области в состоянии покоя, затем — при глотании.
Пальпацию щитовидки проводят с помощью одного из трех способов:
1. В положении лицом к пациенту врач кладет большие пальцы на выпуклую часть органа. Четыре пальца руки заводятся за шею. Фиксируя щитовидный хрящ, доктор просит исследуемого совершить глотание. В этот момент специалист внимательно прощупывает орган в движении. Скользя вертикально пальцами вдоль передней части шеи, можно обследовать также перешеек.
2. Становясь с правой или с левой стороны, немного спереди от больного, специалист кладет кисть на его шею. После фиксации хряща прощупывает орган другой рукой. Обследование правой доли проводится с помощью большого пальца, левой — остальными пальцами, сложенными вместе.
3. Врач становится за спиной исследуемого. Кисти рук кладет на шею, при этом большие пальцы оказываются на задней поверхности, остальные — спереди, прямо на области щитовидки.
Примечание. Выбор конкретного приема зависит от строения шеи, характера поражения органа, профессиональных привычек врача.
Этапы проведения
Осмотр и пальпация щитовидной железы проводятся поэтапно:
- Поверхностное прощупывание — позволяет определить размеры, контуры органа, исключить наличие узлов.
- Глубокая пальпация щитовидной железы — с помощью нее врач оценивает структуру тканей, фактуру поверхности, определяет патологические участки, прочее.
Сначала пациенту необходимо максимально расслабить шейные мышцы, в особенности передней части. Для этого доктор удерживает его голову, наклоненную вперед либо в сторону.
Какие патологии можно выявить с помощью пальпации
Увеличение размеров, бугристость, вибрация могут быть проявлениями зоба. Определить его тип (диффузно-токсический, смешанный, узловой) помогут лабораторные и инструментальные исследования.
Боли при пальпации щитовидной железы также могут возникать при развитии зоба, тиреоидита, механических травмах шеи.
Повышение температуры в области щитовидного хряща наблюдается при воспалительных процессах, абсцессах, гиперфункции.
Увеличение объемов, уплотнения, диспропорция правой или левой доли могут свидетельствовать о наличии кист, аденом, узловых образований.
Примечание. После осмотра и пальпации щитовидной железы эндокринолог, как правило, назначает УЗИ и анализ крови. При необходимости применяют другие диагностические мероприятия.
Методика самообследования
Определить с помощью самостоятельного прощупывания щитовидной железы наличие нарушений несложно. Для этого необходимо большой палец правой руки расположить с одной стороны хряща, остальные — по другую сторону. Не надавливая, совершить скользящее движение сверху вниз через саму выпуклую часть шеи. Сначала провести процедуру в состоянии покоя, затем — при глотании.
В норме щитовидная железа при пальпации имеет:
- ровный контур;
- однородную структуру;
- пропорциональное расположение долей.
Примечание. Важный показатель нормы — отсутствие болезненности при незначительном надавливании на орган.
В норме пальпация щитовидной железы — безболезненная процедура, которая является первым этапом диагностики состояния данного органа. В ряде случаев обследование помогает выявить не только имеющиеся патологии, но и особенности строения (более высокая, низкая локация долей, прочее).
Пальпация щитовидной железы: описание процедуры, показания
Описание процедуры
Щитовидка является одной из важнейших желез внутренней секреции. Она вырабатывает гормоны, отвечающие за обмен веществ, рост и развитие тканей и органов. Ее функционирование тесно связано с работой всего организма, и малейшие патологии щитовидки приводят к возникновению различных проблем со здоровьем.
Даже незначительные симптомы могут свидетельствовать о наличии серьезных заболеваний. Среди самых распространенных болезней щитовидной железы можно назвать гипотиреоз (пониженную функцию железы ), гипертиреоз (повышенная активность органа), тиреотоксикоз (отравление организма токсинами, вызванное чрезмерной активностью щитовидки), зоб и опухолевые образования (рак). Изменение веса, тембра голоса, появление одышки, постоянная усталость — эти и другие признаки могут говорить о наличии проблем с щитовидной железой. Чтобы вовремя поставить диагноз и начать адекватное лечение, необходимо пройти обследование у врача-эндокринолога. Первый способ диагностики — это пальпация щитовидной железы.
Данная процедура относится к разделу медицины, который называется пропедевтикой внутренних болезней. Она изучает диагностику внутренних органов и систем.
Пальпация щитовидной железы проводится эндокринологом для всех пациентов. Она помогает сразу же обнаружить отклонения в размере и форме щитовидной железы, предположить то или иное заболевание.
Однозначных выводов по результатам пальпации врач сделать не сможет, для постановки окончательного диагноза требуются дополнительные методы диагностики: УЗИ щитовидной железы и анализы крови на гормоны (обычно Т3, Т4, ТТГ). В ряде случаев могут понадобиться и более информативные диагностические обследования — компьютерная или магнитно-резонансная томография.
Пальпация щитовидной железы относится к мануальным методам обследования, то есть проводится без использования каких-либо инструментов, только при помощи рука врача-эндокринолога. Располагается данный орган под гортанью перед трахеей. Щитовидная железа в нормальном состоянии не должна прощупываться, если же она явно чувствуется при пальпации, это говорит о наличии патологии. Вес здорового органа варьируется в пределах 20-60 г.
Самодиагностика в виде пальпации щитовидки при подозрениях на наличие патологий может дать некоторую информацию и неспециалисту, если изучить описание методики. Во всех случаях, если есть повод для беспокойства относительно состояния щитовидной железы, нужно как можно быстрее обращаться за консультацией к врачу.
Действия врача при пальпации щитовидной железы
Существует алгоритм проведения данной диагностики, врач должен последовательно провести следующие манипуляции:
- 1. Доктор встает напротив обследуемого, лицом к лицу, и располагает большие пальцы своих рук на хряще щитовидной железы. Остальные пальцы нужно поместить на область, где располагаются ключично-грудино-сосцевидные мышцы. Если врач не получает после такой пальпации достаточно данных для постановки диагноза, то он переходит к следующему шагу.
- 2. Обследуемый должен сделать глоток, это помогает лучше прощупать щитовидную железу, так хрящ немного смещается. Пальпация при глотке может помочь ощутить пальцами перешеек. Если и на данном этапе полученных сведений врачу недостаточно, то нужно переходить к последующему.
- 3. Доктор встает с правой стороны от пациента и обследует область щитовидки при наклоненной вперед голове пациента. В таком положении мышцы максимально расслаблены, что облегчает пальпацию железы. Врач должен левой рукой фиксировать шею обследуемого в нужном положении, а правая рука проводит пальпацию обеих долей органа. При недостаточности полученных данных необходимо перейти к последнему шагу.
- 4. Врач встает позади пациента и помещает большие пальцы своих рук сзади на шею, остальными пальцами прощупывает щитовидку.
Данная техника дает врачу-эндокринологу достаточно информации о размере органа и необходимости дополнительных исследований для постановки точного диагноза.
Особенности процедуры в разном возрасте
Пальпация может проводиться как взрослым пациентам, так и детям любого возраста. Она позволяет, при наличии подозрений на патологии щитовидки, вовремя распознать заболевание.
У детей
Следует отметить, что размер щитовидной железы в детском возрасте намного меньше, чем во взрослом. У подростков может наблюдаться незначительное увеличение органа, что не является патологией, а лишь свидетельствует об изменении гормонального фона в период полового созревания.
Патологические изменения размеров щитовидки могут говорить о недостаточности ее функции, ребенок будет вести себя вяло и пассивно, постоянно капризничать, или же о повышенном уровне гормонов, тогда маленький пациент будет отличаться гиперактивностью. Вне зависимости от особенностей поведения ребенка, вызванного сбоем в работе в щитовидки.
У взрослых
Размеры щитовидной железы отличаются в зависимости от пола пациента, щитовидка у женщин даже в нормальном состоянии несколько больше, чем у мужчин. Во время беременности железа увеличивается, что говорит лишь об усилении ее активности. Это не является поводом для беспокойства, так как в течение полугода после рождения ребенка ее размеры приходят в норму.
В пожилом возрасте вполне нормальным процессом является уменьшение уровня гормонов, что приводит к уменьшению железы в размерах. Беспокоиться по этому поводу не стоит, это естественный процесс.
Осмотр щитовидной железы
Пальпация щитовидки проводится параллельно с визуальным осмотром области расположения данного органа. Это позволяет не только прочувствовать, но и увидеть наличие патологических изменений в размерах и форме щитовидной железы, сделать предварительное заключение.
Необходимо обращать особое внимание на состояние щитовидки у пациентов, страдающих лишним весом. И причина более внимательной диагностики кроется не только в том, что ожирение часто вызвано именно сбоями в работе щитовидной железы, но и тем, что во время пальпации жировой слой больного мешает прощупыванию органа, и жир, расположенный в области горла, можно ошибочно принять за увеличенную щитовидку. В таких случаях требуется провести дополнительные исследования: УЗИ щитовидной железы и лабораторные анализы крови на уровень гормонов.
Показатели
Процедура пальпации щитовидки позволяет выявить на ранних стадиях проблемы и предупредить развитие серьезных заболеваний. При этой диагностике опытный врач-эндокринолог легко выявляет степень увеличения щитовидной железы. Обычно выделяют 5 степеней развития патологий:
- Нулевая — орган имеет естественные размеры, увеличения не наблюдается, при пальпации щитовидная железа почти не чувствуется. Визуальный осмотр также не дает никакой информации об увеличении органа. Если пациент худощавый, то обычно щитовидка у него не прощупывается.
- Первая — когда пальпация щитовидной железы проводится во время глотка, то у пациента может быть прощупан перешеек.
- Вторая — на данной стадии проявляются следующие характеристики: перешеек чувствуется во время обследования более явно, а обе доли щитовидки становятся ярко выраженными и увеличенными, что легко обнаружить при обследовании.
- Третья — не только при пальпации, но и во время визуального осмотра врач может с легкостью заметить увеличение обеих долей щитовидной железы. Прощупывание органа подтверждает наличие патологии.
- Четвертая — на данной стадии щитовидка настолько увеличивается, что образуется так называемый зоб, который легко можно заметить визуально. Щитовидная железа теряет форму «бабочки» и становится асимметричной, ее перешеек сильно выдается вперед. При пальпации врач может заметить, что расположенные рядом с щитовидкой органы гортани и ткани сдавлены, и пациента сопровождают постоянные ощущения комка или постороннего предмета в горле, он также испытывает трудности с глотанием. Меняется тембр голоса, становится более хриплым. Даже легкое надавливание на железу способно вызвать болевой синдром.
- Пятая — на данной стадии размеры зоба непомерно увеличены, его можно заметить даже без пальпации в процессе визуального осмотра пациента.
Не следует доводить проблемы до последних стадий, признаки которых могут свидетельствовать не только о наличии зоба, но и о более серьезных заболеваниях — таких, как рак щитовидной железы. Своевременно выявленная болезнь и назначенный врачом курс лечения позволяет улучшить состояние железы и избежать риска возникновения необратимых изменений в органе.
Если щитовидка увеличена очень сильно, то может потребоваться ее хирургическое удаление, на более легких стадиях заболеваний обычно назначается гормональная терапия и специальная диета.
Как проводят пальпацию щитовидной железы
Обе доли и перешеек щитовидной железы расположены поверхностно. Это делает их доступными для осмотра и пальпации в повседневной медицинской практике. Данные такой физикальной диагностики могут помочь в выявлении узлового и смешанного зоба, доброкачественных и злокачественных опухолей тиреоидной ткани.
Что такое пальпация
Пальпация занимает одно из ведущих мест в арсенале любого клинициста. Этот метод используется в течение многих столетий и не потерял своей актуальности.
Преимущества пальпации:
- большая информативность;
- простота;
- доступность.
Во время пальпации врач прощупывает пальцами органы и ткани. Разработаны методики такого исследования кожи, подкожно-жировой клетчатки, опорно-двигательного аппарата, брюшной полости и т. д. Пальпация может дать информацию о строении и структуре органа. Врач оценивает плотность, болезненность, подвижность, однородность тканей.
Пальпация в ряде случаев дает ложноположительные или ложноотрицательные результаты. Ее нельзя отнести к точным методикам, так как информацию часто искажают анатомические особенности строения тела пациентов. Кроме того, на результаты влияет и квалификация врача.
Строение и расположение щитовидной железы
Из всех желез внутренней секреции наиболее удобна для пальпации щитовидная. Она имеет небольшие размеры (11-35 грамм), но хорошо прощупывается из-за поверхностного расположения. Обычно железа состоит из перешейка и двух долей (левой и правой). Реже наблюдается наличие добавочных долей (например, пирамидальной) или аплазия части железы. Кроме того, у некоторых пациентов обнаруживается тиреоидная ткань по ходу эмбрионального щито-подъязычного протока (от корня языка до загрудинной области).
В норме перешеек щитовидной железы располагается чуть ниже перстневидного хряща гортани. У пожилых пациентов тиреоидная ткань часто смещается вниз. Поэтому перешеек у них может быть найден даже на уровне 3-4 кольца трахеи.
Правая и левая доли щитовидной железы располагаются симметрично по обе стороны перстневидного хряща. Они прилегают к трахее и пищеводу. Нижний край долей обычно проходит на 2 см выше ключиц.
Сверху вся тиреоидная ткань (кроме перешейка) прикрыта тонким слоем мускульных волокон. Наиболее заметны при осмотре грудинно-ключично-сосцевидные мышцы.
Железистая ткань окружена футляром из фасции. Эта плотная тонкая оболочка фиксирует щитовидку к структурам гортани.
Положения для пальпации
Во время осмотра пациенту надо сидеть или стоять. Мышцы шеи в этот момент должны быть расслаблены, а подбородок слегка опущен вниз.
Пальпация щитовидной железы может проводиться в одном из трех положений:
- врач стоит за пациентом;
- врач стоит лицом к лицу с пациентом;
- врач находится справа от пациента.
Все способы считаются равнозначно информативными. В положении, когда врач стоит за спиной пациента, ощупывание происходит подушечками 2, 3 и 4 пальцев. В положении лицом к лицу пальпация осуществляется практически только большими пальцами. Что касается положения сбоку, то в этом случае одна доля ощупывается 2, 3, 4 пальцем, а вторая – только 1.
Методика
В выбранном положении для пальпации врач помещает пальцы обеих рук на переднюю поверхность шеи пациента. Кончики пальцев должны лечь по средней линии выше вырезки грудины на 1,5-2 см.
Дальше врач:
- находит перешеек;
- определяет на ощупь толщину и плотность перешейка;
- находит правую долю;
- фиксирует левой рукой трахею и внимательно пальпирует правую долю;
- оценивает строение и размеры правой доли;
- находит левую долю;
- фиксирует правой рукой трахею и внимательно пальпирует левую долю;
- оценивает строение и размеры левой доли;
- просит сделать пациента глотательные движения;
- оценивает движущуюся железу;
- ощупывает шейные лимфатические узлы (надключичные, подчелюстные, передние и латеральные глубокие).
По результатам пальпации делается вывод о том, есть ли нарушения в форме, структуре, симметричности, объеме, состоянии поверхности органа.
В норме:
- пальпация безболезненная;
- толщина перешейка не превышает 4-6 мм;
- каждая доля в размере не крупнее дистальной фаланги большого пальца;
- плотность железы средняя (каменистой плотности и участков размягчения нет);
- поверхность долей однородная;
- узловых образований не пальпируется;
- щитовидка смещается относительно мягких тканей шеи, но фиксирована к гортани;
- лимфатические узлы в области шеи безболезненные, не увеличены, имеют гладкую поверхность, не спаяны с окружающими тканями.
Ложные результаты
Пальпация щитовидной железы – достаточно точная методика для обнаружения диффузного и узлового зоба, хронического, подострого и острого тиреоидитов. В некоторых случаях результаты исследования оказываются недостоверными. Кроме практических навыков врача, решающее значение в таких случаях может оказать ряд особенностей телосложения пациента.
Например, снижают достоверность пальпации:
- индекс массы тела до 18,5 кг/м²;
- индекс массы тела выше 25 кг/м²;
- длинная шея с выраженным физиологическим лордозом;
- короткая и толстая шея;
- высокое расположение перешейка и/или долей;
- чрезмерное отложение жировой клетчатки на передней поверхности шеи;
- наличие хронической обструктивной болезни легких;
- пожилой возраст;
- загрудинное расположение железы;
- атипичное или эктопическое расположение тиреоидной ткани.
Подтверждение результатов
Если во время осмотра и ощупывания щитовидки врач заподозрил какую-либо аномалию, то для уточнения состояния органа назначают дообследование. Самым распространенным инструментальным способом визуализации железы является УЗИ. С помощью ультразвуковых волн оценивают размеры долей и перешейка, их структуру и наличие очаговых образований.
Кроме того, в некоторых случаях может потребоваться:
- компьютерная (магнитно-резонансная) томография;
- сцинтиграфия;
- рентген пищевода с барием.
При выявлении зоба или тиреоидита во время пальпации пациенту рекомендуют посетить эндокринолога. Кроме того, назначается анализ крови на гормоны и антитела.