 [Что такое печеночная энцефалопатия]
[Что такое печеночная энцефалопатия]
Печеночная энцефалопатия
Печеночная энцефалопатия – одно из наиболее тяжелых осложнений печеночной недостаточности, заключающееся в токсическом поражении ЦНС и проявляющееся изменениями личности, снижением интеллекта, депрессией, неврологическими и эндокринными расстройствами. Для установления диагноза проводят биохимические пробы печени, УЗИ печени и желчного пузыря, МРТ и КТ печени и желчевыводящих путей, электроэнцефалографию. Лечение печеночной энцефалопатии включает диетотерапию, эрадикацию инфекционного агента, очищение кишечника, подавление кишечной микрофлоры, симптоматические мероприятия.
Печеночная энцефалопатия при заболеваниях печени встречается не так уж часто, однако имеет очень тяжелый исход – до 80% случаев печеночной комы заканчиваются смертью пациента. Гепатологи отмечают интересный факт: развитие энцефалопатии на фоне острой печеночной недостаточности практически всегда является фактором, исключающим цирроз печени в будущем. При хронических поражениях печени это осложнение развивается гораздо чаще, чем при острых; является потенциально обратимым, но при этом оказывает значительное влияние на социальную активность и трудоспособность пациента. Патогенез и механизмы развития ПЭ на сегодняшний день до конца не изучены, исследованием этой проблемы занимаются ведущие специалисты в области гастроэнтерологии. Раскрытие механизмов развития печеночной энцефалопатии приведет к разработке патогенетического лечения и позволит снизить смертность от этого грозного осложнения печеночной недостаточности.
Причины печеночной энцефалопатии
Выделяют несколько типов печеночной энцефалопатии, в зависимости от причин ее развития: ПЭ, связанная с острой печеночной недостаточностью, с попаданием в кровоток кишечных нейротоксинов, с циррозом печени. Факторами развития острой печеночной недостаточности с печеночной энцефалопатией могут служить острые вирусные гепатиты, алкогольный гепатит, рак печени, другие заболевания, сопровождающиеся гепатоцитолизом, лекарственные и другие интоксикации. Причиной попадания в кровоток кишечных нейротоксинов может быть активное и чрезмерное размножение облигатной флоры кишечника, употребление слишком больших количеств белковой пищи. Цирроз печени с развитием печеночной энцефалопатии характеризуется замещением нормально функционирующих гепатоцитов соединительной рубцовой тканью с угнетением всех печеночных функций.
Запустить процесс гибели гепатоцитов и токсического поражения головного мозга могут следующие факторы: кровотечения из желудка и кишечника, злоупотребление алкоголем, неконтролируемый прием медикаментов, постоянные запоры, избыточное употребление белка, инфекции, операции, развитие перитонита на фоне асцита.
При печеночной недостаточности в организме развивается целый комплекс патологических нарушений: изменение КОС и водно-электролитного состояния крови, гемостаза, онкотического и гидростатического давления и т. д. Все эти изменения значительно нарушают работу таких клеток, как астроциты, которые представляют собой треть всей клеточной массы головного мозга. На астроциты возложена функция регуляции проницаемости барьера между тканью головного мозга и кровью, обезвреживания токсинов, обеспечения поступления в клетки мозга электролитов и нейротрансмиттеров. Постоянное воздействие на астроциты аммиака, в избытке поступающего в кровоток при печеночной недостаточности, приводит к ухудшению их функционирования, повышению ликворопродукции, развитию внутричерепной гипертензии и отека головного мозга. Кроме аммиака, токсическое воздействие на астроциты способны оказывать ложные нейротрансмиттеры, жирные кислоты и аминокислоты, магний, продукты распада углеводородов и жиров.
В клинической картине печеночной энцефалопатии выделяют различные неврологические и психические нарушения. Обычно к ним относят расстройства сознания (патологическая сонливость, фиксация взгляда, заторможенность с последующим развитием сопора, комы), нарушения сна (в дневное время пациент патологически сонлив, а в ночное предъявляет жалобы на бессонницу), нарушения поведения (раздражительность, эйфория, безучастность, апатия), интеллекта (забывчивость, рассеянность, нарушения письма), монотонность речи. Появление либо усиление сладковатого печеночного запаха изо рта связано с нарушением метаболизма меркаптанов (продуктов жизнедеятельности кишечной флоры) в печени, в связи с чем они начинают выводиться через дыхательные пути.
У многих пациентов признаком печеночной энцефалопатии является астериксис – несимметричные крупноразмашистые аритмичные подергивания, возникающие в мышцах конечностей, туловища и шеи при их тоническом напряжении. Обычно астериксис выявляется при вытягивании рук вперед, напоминает суетливые движения кистей и пальцев. Достаточно часто при печеночной энцефалопатии поражается терморегуляционный центр, из-за чего может отмечаться пониженная или повышенная температура, либо же чередование эпизодов гипотермии и гипертермии.
По течению выделяют острую и хроническую форму печеночной энцефалопатии. Острая энцефалопатия развивается очень быстро и может приводить к развитию комы в течение нескольких часов или дней. Хроническая форма развивается медленно, иногда в течение нескольких лет.
В своем развитии печеночная энцефалопатия проходит несколько стадий. В начальной стадии (субкомпенсации) появляются незначительные изменения психики (апатия, бессонница, раздражительность), сопровождающиеся иктеричностью кожи и слизистых. На стадии декомпенсации изменения психики усугубляются, пациент становится агрессивным, появляется астериксис. Возможны обмороки, неадекватность поведения. В терминальной стадии происходит угнетение сознания вплоть до сопора, однако реакция на болевые раздражители еще сохраняется. Последняя стадия печеночной энцефалопатии – кома, реакция на раздражители отсутствует, развиваются судороги. На этой стадии погибает девять из десяти пациентов.
Целью диагностики при печеночной энцефалопатии служит выявление ее симптомов, установление степени тяжести и стадии заболевания. Большое значение для выявления печеночной энцефалопатии имеет правильно собранный анамнез (упоминание о перенесенных вирусных гепатитах, злоупотреблении алкоголем, бесконтрольном приеме медикаментов). Консультация гастроэнтеролога должна быть проведена как можно раньше, и данный специалист обязан уделить достаточно внимания неврологической симптоматике и признакам расстройств психики. Следует помнить, что появление симптомов поражения стволовых структур мозга у пациентов в коме говорит о возможности летального исхода в ближайшие часы.
Проводят общий анализ крови (выявляет анемию, снижение количества тромбоцитов, лейкоцитоз с токсической зернистостью нейтрофилов), исследуют коагулограмму (из-за угнетения белково-синтезирующей функции печени развивается коагулопатия дефицита, затем ДВС-синдром), печеночные пробы (отмечается повышение активности трансаминаз, ЩФ, Г-ГТП, растет уровень билирубина). При необходимости возможно проведение других лабораторных тестов, которые укажут на поражение внутренних органов (полиорганную недостаточность).
Для выяснения степени поражения печени могут потребоваться такие неинвазивные исследования, как УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, КТ желчевыводящих путей. Обязательно производится пункционная биопсия печени для выяснения точной причины печеночной недостаточности. Оценка степени поражения головного мозга осуществляется с помощью электроэнцефалографии.
Дифференциальный диагноз печеночной энцефалопатии проводят с другими (внепеченочными) причинами поражения головного мозга: внутричерепная катастрофа (геморрагический инсульт, кровоизлияние в желудочки мозга, разрыв аневризмы церебральных сосудов и пр.), инфекции ЦНС, метаболические расстройства, внепеченочные причины повышения уровня азота в крови; алкогольные, лекарственные и послесудорожные энцефалопатии.
Лечение печеночной энцефалопатии
Терапия печеночной энцефалопатии является сложной задачей, и начинать ее нужно с устранения причин этого состояния, лечения острой либо хронической печеночной недостаточности. В схему лечения печеночной энцефалопатии включают диетотерапию, очищение кишечника, снижение уровня азота, симптоматические мероприятия.
Следует снизить количество поступающего с пищей белка до 1г/кг/сут. (при условии переносимости такого рациона пациентом) на достаточно длительное время, так как у некоторых больных возврат к нормальному содержанию белка вызывает повторное появление клиники печеночной энцефалопатии. На время диеты назначаются препараты аминокислот, ограничивается содержание соли.
Для обеспечения эффективного выведения аммиака с калом необходимо достигнуть опорожнения кишечника не менее двух раз за сутки. С этой целью производятся регулярные очистительные клизмы, назначаются препараты лактулозы (их прием необходимо продолжить и на этапе амбулаторного лечения). Также улучшает утилизацию аммиака орнитин, сульфат цинка.
Антибактериальная терапия включает назначение препаратов широкого спектра действия, проявляющих активность преимущественно в просвете кишечника (неомицин, ванкомицин, метронидазол и др.). С седативной целью при печеночной энцефалопатии нежелательно назначать препараты бензодиазепинового ряда, предпочтение отдают галоперидолу.
Течение печеночной энцефалопатии может осложниться отеком головного мозга, кровотечениями, аспирационной пневмонией, панкреатитом; поэтому лечение пациентов на 3-4 стадии заболевания должно осуществляться в отделении реанимации.
Прогноз и профилактика печеночной энцефалопатии
Прогноз при печеночной энцефалопатии зависит от нескольких факторов, но в целом неблагоприятный. Выживаемость лучше в случаях, когда энцефалопатия развилась на фоне хронической печеночной недостаточности. При циррозе печени с печеночной энцефалопатией прогноз ухудшается при наличии желтухи, асцита, пониженного уровня белка в крови. При острой печеночной недостаточности прогноз хуже у детей до 10 лет и взрослых после 40 лет, на фоне вирусного гепатита, желтухи и гипопротеинемии. Летальность на 1-2 стадиях печеночной энцефалопатии 35%, на 3-4 стадии – 80%. Профилактика данной патологии заключается в отказе от алкоголя и неконтролируемого приема медикаментов, лечении заболеваний, которые приводят к развитию печеночной энцефалопатии.
Что такое печёночная энцефалопатия
Энцефалопатия печёночная представляет собой комплекс неврологических и психических расстройств, являющихся результатом токсического поражения центральной нервной системы из-за острой печеночной недостаточности. Лечение печёночной энцефалопатии проводится исключительно в условиях стационара, так как это серьёзная медицинская проблема, требующая вмешательства профессиональных врачей.
Печёночная энцефалопатия — результат токсического поражения центральной нервной системы из-за острой печёночной недостаточности
Описание патологии
В международной классификации болезней МКБ 10 печёночной недостаточности присваивается код К72, а энцефалопатиям, этиология которых не уточняется, код G93.4.
Разберемся, что такое печёночная энцефалопатия. Заболевание это развивается при патологиях печени сравнительно редко. Большинство диагностированных случаев — это осложнения хронических болезней печени, сопровождающихся недостаточной функциональностью этого органа. Патофизиология процесса на данный момент изучена не до конца.
Специалисты, изучающие заболевания печени, подметили такую интересную взаимосвязь: если у человека на фоне печёночной недостаточности развивается острая печёночная энцефалопатия, то риск развития цирротических процессов в будущем минимален.
Причины энцефалопатии печени
Данная патология может осложнять течение практически любых видов печеночной недостаточности и заболеваний этого органа. К причинам развития заболевания относятся:
- цирроз и другие диффузные поражения органа;
- различные интоксикации организма, оказывающие негативное влияние на функциональность органа;
- острые облитерирующие процессы, приводящие к застойным явлениям (новообразования, метастазы);
- провоцирующие факторы внешнего воздействия ( сильные ожоги, болевой шок, сепсисы, геморрагии и прочие причины).
Наиболее часто энцефалопатия развивается на фоне таких заболеваний, как тяжёлое воспаление печени вирусной этиологии, интоксикации растительными и промышленными отравляющими веществами, бесконтрольный приём сильнодействующего лекарства. В таких случаях отмечается стремительное развитие патологии, необходима немедленная медицинская помощь.
Печёночная энцефалопатия при циррозе печени или поражении этого органа раковыми метастазами развивается постепенно, симптоматика может нарастать довольно медленно.
Кроме прямых причин интоксикации головного мозга токсичными веществами на фоне печёночной недостаточности, медики выделяют ряд провоцирующих факторов. К ним относятся:
Алкогольная зависимость вызывает интоксикацию головного мозга на фоне печёночной недостаточности
- алкогольная зависимость;
- чрезмерное употребление в пищу белковых продуктов;
- бесконтрольное лечение мочегонными препаратами;
- острые инфекционные или хронические сопутствующие заболевания;
- внутренние кровотечения в органах пищеварительного тракта;
- нарушения кислотно-щелочного баланса;
- общая анестезия.
Очень высока вероятность развития энцефалопатии при циррозе печени, обострениях хронического гепатита.
Патогенез заболевания
Если у человека диагностировано такое тяжёлое состояние — печеночная энцефалопатия, её патогенез включает несколько стадий развития. Применяемая сегодня классификация включает четыре стадии заболевания.
На первой стадии у пациента наблюдается постепенное угнетение когнитивных функций мозга, снижение концентрации внимания. Поведенческие реакции замедляются. Наблюдается апатия, отсутствие интереса к жизни. Отмечается снижение интеллектуального уровня, расстройства сна. В некоторых случаях при печёночной энцефалопатии наблюдается чрезмерная возбудимость, иногда переходящая в агрессивность.
На второй стадии развития патологии отмечается усиление симптоматики первой фазы заболевания. Агрессивность пациентов становится всё более выраженной. Логика в совершаемых действиях отсутствует. На этой стадии может появляться характерный «хлопающий» тремор.
Признаки третьей степени патологии выражаются в серьёзных нарушениях сознания. Могут наблюдаться периодические периоды полного ступора. Поражение головного мозга токсинами настолько серьёзно, что больной не контролирует процессы дефекации и мочеиспускания. Наблюдаются судорожные явления, снижение чувствительности к внешним воздействиям, снижение тонуса мышечного корсета. На этой стадии отмечается аммиачный запах изо рта больного.
Четвёртая стадия патологии считается терминальной. Если заболевание прогрессирует до этой степени, летальный исход прогнозируется более чем в 80% случаев. У пациентов наблюдается угнетение всех жизненно важных функций. Такое состояние носит название печеночной комы. Рефлективная активность мозговых центров в таком состоянии минимальна. Иногда пациент приходит в себя. В сознании он проявляет всё ту же агрессивность, так как его мучают боли. Может наблюдаться отсутствие реакции зрачка на свет, расслабление глазного сфинктера.
Клиническая картина
Снижение интеллекта и раздражительность — симптомы печёночной энцефалопатии
Синдром признаков печеночной энцефалопатии включает как неврологические, так и психические отклонения. Симптоматика нарастает по мере прогрессирования патологии и усиления интоксикации тканей центральной нервной системы продуктами метаболического распада. Клиническая картина меняется в зависимости от стадии развития заболевания.
На ранних стадиях патологии отмечается снижение интеллектуального уровня пациентов, скорости поведенческих реакций, изменение режима дня, расстройства сна, нарастающая раздражительность. По мере прогрессирования заболевания отмечается патологическая сонливость, нарушение координации движений, расстройство речевой функции. Больной начинает с трудом ориентироваться в пространстве и времени, не осознаёт себя, его поступки и действия становятся бессмысленными.
На терминальной стадии развития патологического состояния, больной полностью дезориентирован, функции организма угнетены, наступает кома и летальный исход.
Диагностика патологии
Первичная диагностика печеночной энцефалопатии проводится на основании анамнестических данных, изучении клиники текущей патологии. Также применяются специально разработанные диагностические тесты для определения психомоторных функций организма пациента.
Для постановки диагноза и выявления энцефалопатии на фоне печёночной недостаточности применяется известный тест связи чисел. Для его прохождения пациенту за определённое время нужно соединить по порядку числа. Человеку, печень которого не справляется со своей основной функцией — очисткой организма, на прохождение теста требуется больше отведённого времени. Это говорит о том, что концентрация внимания и скорость реакций снижена по сравнению с показателями здоровых людей, у которых не зафиксировано токсического поражения тканей головного мозга продуктами метаболического распада.
Назначается общий и биохимический анализы крови. Обязательно проводится пункция тканей печени для оценки степени поражения органа и выяснения его причины. Также пациенту назначаются такие исследования, как УЗИ поражённых органов, КТ и МРТ. Степень поражения центральной нервной системы оценивается при помощи электроэнцефалограммы.
На ранней стадии патологии дифференциальная диагностика достаточно затруднена. А вот при более выраженной симптоматике, свойственной более поздним стадиям развития энцефалопатии, заболевание обязательно должно быть дифференцировано от внутримозговых кровоизлияний, разрыва аневризмы сосуда, инфекционных процессов в головном мозге. Рассматриваются потенциальные причины энцефалопатии, не связанные с печеночной недостаточностью, но вызывающие превышение допустимого уровня аммиака и азотистых соединений в организме. Также необходимо исключить алкогольные, лекарственные и прочие интоксикационные энцефалопатии.
Лечение
Если у пациента диагностирована печёночная энцефалопатия, то её симптомы и назначаемое лечение зависят от степени развития печёночной недостаточности. Терапевтические методы направлены на устранение основного заболевания, первопричины энцефалопатии.
При лечении энцефалопатии на фоне печёночной недостаточности медики придерживаются нескольких принципов:
При печёночной энцефалопатии рекомендовано диетическое питание
- устранение причин развития печёночной недостаточности;
- восстановление нормального уровня незаменимых аминокислот;
- детоксикация организма от аммиака и азотистых соединений;
- диетическое питание с ограничением белка;
- медикаментозное ускорение утилизации аммиака.
Для скорейшего выведения аммиака из организма применяются препараты, в состав которых входит лактулоза. С этой же целью пациентам рекомендуется опорожнять кишечник не менее двух раз ежедневно. Проводятся также специальные клизмы для очищения кишечника. Лактулоза применяется в качестве слабительного средства. Препарат лактулоза стимулирует гладкую мускулатуру кишечника для его лучшей работы. Кроме того, лактулоза оказывает угнетающее действие на жизнедеятельность патогенной микрофлоры кишечника. Также препарат лактулоза способствует лучшему усвоению электролитов и выведению солей аммония.
Если печеночная недостаточность является следствием инфекционных процессов, применяются антибактериальные препараты и нестероидные противовоспалительные средства. Ежедневно ставятся капельницы для поддержания функций организма и восстановления метаболических процессов.
Пациентам показана специальная диета с уменьшенным потреблением белковых продуктов. Такая диета помогает восстановить функциональность печени и устранить протеиновую перегрузку.
Третья и четвёртая стадии патологии характеризуются тяжёлым состоянием пациента, недостаточной функциональностью всех органов и систем организма, а также высокой вероятностью опасных осложнений, поэтому терапия проводится в реанимационном отделении клиники. Среди наиболее опасных осложнений печёночной энцефалопатии выделяют: отёк головного мозга, воспаление лёгких вследствие аспирации, тяжёлый воспалительный процесс поджелудочной железы.
В некоторых случаях медикаментозные препараты неэффективны, печень разрушена настолько, что патологические процессы, происходящие в ней, становятся необратимыми. Лечить таких больных без применения хирургического вмешательства невозможно. В таких случаях больному может до некоторой степени помочь трансплантация печени.
Видео
Терапия печеночной энцефалопатии.
Печеночная энцефалопатия при циррозе и дисфункции печени
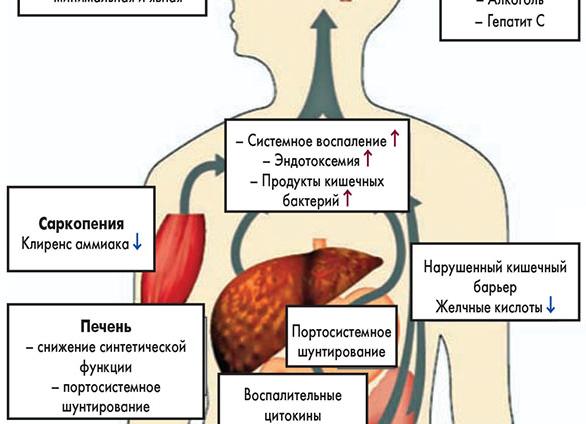
Под термином «энцефалопатия» понимают поражение головного мозга и ЦНС, вызванное токсичным воздействием. Данное состояние характеризуется быстрым отмиранием нейронов из-за тяжелой гипоксии (кислородное голодание) либо прямого влияния нейротропных токсинов и лучевого воздействия. Понятие печеночной энцефалопатии (ПЭ) подразумевает нервно-психические расстройства на фоне поражения ЦНС, возникшие в связи с неспособностью гепатоцитов очищать кровь от отравляющих веществ, в частности от аммиака. В результате развивается сильная интоксикация, которая может привести к необратимым нарушениям и летальному исходу.
С момента постановки диагноза «печеночная энцефалопатия» годовая выживаемость составляет 52%, а трехлетняя — 25%.
Патогенез
Признаки ПЭ начинают проявляться, когда паренхима печени перестает выполнять свою функцию очистки крови. Это происходит при острой печеночной недостаточности, если более половины всех гепатоцитов разрушено. В свою очередь, дисфункция пищеварительной железы может наступить по ряду причин: хронический бактериальный, вирусный или паразитарный гепатит, метаболические заболевания (гемохроматоз), острая жировая дистрофия, отравление алкоголем, лекарствами или промышленными ядами. То есть ПЭ — это вторичное патологическое состояние с характерным симптоматическим комплексом, а не основное заболевание.
На молекулярном уровне процесс отравления нейронов метаболитами полностью не ясен. Сейчас выделяют три основные теории патогенеза ПЭ.
- Токсическая (действие аммиака). При дисфункции печени в крови накапливается большое количество вредных веществ — жирных кислот, билирубина, фенолов, тиолов, сернистых соединений и различных производных углеводородов. Но основное патологическое действие оказывает аммиак, который образуется в организме в результате распада аминокислот, переработки мочевины и белков.Медики полагают, что несвязанный неионизированный аммиак гораздо легче преодолевает энергетический мозговой барьер, проникает в мембраны нейронов и разрушает их ядра. В ходе ферментативной реакции в мозге снижается синтез глюкозы, что приводит к голоданию клеток, осмотическим отекам и некрозам.Весь этот процесс усугубляется общей интоксикацией. Нарушение работы печени приводит к ухудшению всасывания полезных микроэлементов (витамины, K, Na, P, Mg), в результате чего в крови повышается концентрация азота и изменяется ее кислотность. Поэтому развитию ПЭ способствует снижение уровня глюкозы, системная гипоксия, дегидратация и портальная гипертензия (повышение давления в воротной вене).
- Изменение аминокислотного состава. В результате печеночной дисфункции в крови начинают накапливаться ароматические аминокислоты, которые используют такое же молекулярное соотношение для преодоления мозгового барьера, что и аминокислоты с разветвленной цепью. Проникая в мозг, они нарушают ферментные реакции, вызывая повышенный синтез ложных нейротрансмиттеров (диоксифенилаланин, норадреналин), поражающих клетки ЦНС.
- Нарушение метаболизма гамма-аминомасляной кислоты. Данная кислота является одним из основных тормозных нейромедиаторов. Поэтому снижение ее синтеза в кишечнике обуславливает повышение катаболизма вредных веществ в головном мозге. Происходит открытие хлорных каналов, и попавшие к нейронам ионы хлора замедляют нервные импульсы и угнетают работу ЦНС. У людей с печеночной недостаточностью нарушаются метаболические процессы, из-за чего синтез ГАМК в кишечнике резко снижается.
Самой популярной теорией развития печеночной энцефалопатии считается токсическое действие аммиака. Однако есть основания утверждать, что первостепенными являются нарушения аминокислотного метаболизма.
Этиологические типы
Для постановки диагноза достаточно совместить симптоматическую картину в виде выраженных невротических нарушений и данные о патологическом состоянии печени. Однако для лечения ПЭ необходимо точно знать причину, вызвавшую дисфункцию паренхимы. Исходя из этого, выделяют 3 этиологических типа ПЭ.
| A | острая печеночная недостаточность, вызывающая тяжелые воспаления и системную интоксикацию |
|
| B | попадание в кровоток токсинов кишечного происхождения |
|
| C | хроническая дисфункция печени, вызывающая затяжные воспаления | фиброз, цирроз и его осложнения. |
Стоит отметить, что все указанные причины могут быть взаимосвязаны. Так, например, при хроническом гепатите C человек может жить десятки лет без клинических проявлений гепатобилиарного заболевания. Но если он злоупотребляет алкоголем, то отравление этанолом представляет собой пусковой механизм для развития ПЭ.
Энцефалопатия при циррозе печени является одним из самых частых осложнений. Большинство таких пациентов умирает в течение года.
Стадии ПЭ
Хотя многие отождествляют понятия печеночной энцефалопатии и комы, последняя, на самом деле, является крайней стадией прогрессирующей патологии. Энцефалопатическое состояние обратимо, а потому диагностированное на ранних стадиях оно характеризуется благоприятным прогнозом. Кома же в 80% случаев ведет к летальному исходу.
| Продромальная, легкая (100%) |
|
||
| Среднетяжелая (60–75%) |
|
||
| Тяжелая (30%) | общемозговые: | пирамидные: | экстрапирамидные: |
|
это патологические неестественные рефлексы, характеризующие реакционные движения в коленной чашечке (клонус) и большом пальце стопы (синдром Бабинского); |
|
В скобках указан процент выживаемости пациентов при диагностике конкретной стадии ПЭ.
Пирамидные симптомы — это классические признаки гепатоцеребральной дегенерации (болезнь Вильсона – Коновалова) и спастического парапареза. Данное осложнение печеночной энцефалопатии начинается с нарушения рефлекторной чувствительности нижних конечностей. Затем появляются отеки и слабость мышц, а затем трудности со сгибанием коленного, тазобедренного и голеностопного сустава. В результате, у человека появляется неуверенная походка.
У людей с суставными заболеваниями проявления артрозов, артритов и подагры усиливаются. Многие пациенты при прогрессировании ПЭ не могут наступать на пятку.
Формы ПЭ
В таблице выше представлены стадии печеночной энцефалопатии, описывающие прогрессирование поражения мозга и ЦНС. Скорость ухудшения состояния пациента зависит от формы диагностированного патологического состояния и сопутствующих триггерных факторов.
| Острая | – |
|
| Подострая |
|
|
| Хроническая | непрерывно текущая |
|
| рецидивирующая |
|
В острой фазе ПЭ пациент возбужден и галлюцинирует, а в подострой, наоборот, он апатичен и слабо реагирует на внешние раздражители. Первыми признаками наличия у человека хронической ПЭ являются изменения характера: апатия, лень, отсутствие интереса к чувствам других людей либо наоборот, раздражительность и нервозность. Здесь важную роль играет темперамент человека: меланхолик будет прятаться в одиночестве, холерик начнет винить окружающих во всех своих проблемах, а сангвиник и флегматик, скорее всего, будут показывать равнодушие к окружающему миру.
Частые профессиональные ошибки (медсестра начала промахиваться с уколом в вену либо водитель стал слишком часто нарушать ПДД) могут указывать на хроническую ПЭ.
Помимо этого, врачи используют еще несколько форм, описывающих особенности протекания печеночной энцефалопатии при циррозе печени, токсических гепатитах и других врожденных и приобретенных заболеваниях гепатобилиарной системы:
- эпизодическая — подразумевает приходящие нейро-психические нарушения, которые могут возникать при ухудшении общего состояния человека: при ослаблении иммунитета, при болезнях верхних дыхательных путей, при алкогольной интоксикации и др.;
- молниеносная (фульминантная) — обычно развивается при острой печеночной недостаточности, вызванной отравлением токсинами, и характеризуется быстрым нарастанием клинической картины;
- спонтанная — проявляется так же, как фульминантная ПЭ, но подразумевается, что дисфункция печени наступила без участия гепатотоксичного фактора;
- персистирующая — такая форма указывается в диагнозе пациента, когда в результате острой печеночной энцефалопатии развивается затяжная клиническая картина, которая ограничивает повседневную активность;
- минимальная (субклиническая) — характерные симптомы ПЭ не проявляются, однако с помощью инструментальной диагностики врачи могут установить протекающие неврологические нарушения; такая форма ПЭ все равно через некоторое время перейдет в эпизодическую, а затем в фульминантную.
При обследовании большого количества пациентов с циррозом печени оказалось, что минимум у трети из них наблюдается субклиническая ПЭ.
ПЭ при циррозе и дисфункции печени
Форма, тяжесть протекания, симптомы и лечение печеночной энцефалопатии может различаться в зависимости от первопричины, вызвавшей патологическое состояние. К примеру, различия очевидны при циррозе и дисфункции печени.
| Анамнез | короткий | длинный |
| Питание | сбалансированное | недостаточное |
| Печень | уменьшена | увеличена (уменьшается на последней стадии цирроза) |
| Селезенка (при пальпации) | в норме | увеличена |
| Желтуха | возникает вместе с дисфункцией | предшествовала циррозу и указана в анамнезе |
| Развитие асцита | после проявления ПЭ | задолго до проявления ПЭ. |
Оценка анамнеза пациента и обнаружение таких различий позволяет дифференцировать острую печеночную недостаточность от обострения цирроза. Кроме того, при хроническом циррозе чаще наблюдается хроническая ПЭ, симптомы которой проявляются слабее, чем при острой ПЭ, вызванной вирусным или токсическим гепатитом.
Пре-диагностика
Диагностические меры главным образом направлены на установление первопричины развития печеночной энцефалопатии. Если пациент состоит на учете и регулярно наблюдается, то сделать это несложно. Достаточно сопоставить анамнез, симптомы и данные общих анализов. Однако в таких случаях обычно люди проходят полноценное консервативное лечение, и возникает вопрос, почему оно дало сбой. Поэтому начинается изучение действия перекрестных реакций от употреблявшихся препаратов.
По статистике, 1/3–1/2 пациентов, страдающих циррозом, умирают при наступлении острой печеночной энцефалопатии.
Как только пациент поступил в больницу, врач проводит общий осмотр и определяет ясность его сознания посредством двух категорий тестов. Первые направлены на познавательную функцию и представляют собой числовые тесты, похожие на задания при определении IQ, но гораздо проще. Вторая категория задач — это составление фигур из спичек, обведение мелких рисунков, складывание слов из кубиков. Эти тесты определяют скорость мозговой реакции и точность мелкой моторики. При нулевой (латентной) стадии энцефалопатии пациент любого возраста должен справляться с каждым тестом меньше, чем за полминуты. При I стадии это время растягивается на 31–50 с, при II — на 51–80 с, при III — на 81–120 с. При наступлении непосредственно комы больной обычно не может закончить тест.
Точность и чувствительность числовых тестов при диагностике печеночной энцефалопатии достигает 70–80%.
Дифференциальная диагностика
Латентные формы ПЭ нередко наблюдаются у пациентов с хроническими гепатобилиарными патологиями в виде психоэмоциональных расстройств. Однако на ранних стадиях заподозрить медленное поражение ЦНС по апатии и депрессии очень сложно. Поэтому при изменении характера личности и затяжном плохом настроении необходимо сделать ЭЭГ и сдать анализы для раннего выявления некроза нейронов. Основными маркерами развивающейся ПЭ являются:
- измененный уровень глутамина в спинномозговой жидкости отражает степень накопления аммиака, тяжесть энцефалопатии и вероятность впадения в печеночную кому;
- в крови повышена концентрация жирных кислот, метионина и ароматических аминокислот, а вот глюкоза и аминокислоты с разветвленной цепью снижены;
- трехфазные волны на ЭЭГ — это главный признак ПЭ, но также могут наблюдаться аномальные утолщения и уплотнения волн; альфа-ритм замедляется, а 5- и 9-активности повышаются;
- степень латентности ответа-пика № 3 при исследовании зрительных вызванных потенциалов дает возможность оценить состояние пациента с ПЭ и даже выявить скрытую форму патологии.
Исследование крови также играет важную диагностическую роль, поскольку такие характеристики, как уровень глюкозы, калия, тромбоцитов, печеночных трансаминаз и других параметров могут в комплексе указывать на развивающуюся ПЭ. Кроме того, неспецифичность симптомов данного патологического состояния обуславливает трудности в дифференцировании его от других заболеваний с выраженной невропатической картиной.
| Синдромы Корсакова и Вернике (первичная неврастения на фоне алкогольной зависимости) | отсутствие гиперрефлексии и мышечной ригидности. |
| Болезнь Вестфаля – Вильсона – Коновалова (врожденное нарушение метаболизма меди) |
|
| Нарушение кровообращения в мозге | необходимо сделать КТ мозга и исследовать зрительные потенциалы. |
Существуют и другие заболевания, при которых происходит поражение ЦНС, поэтому по клинической картине их можно спутать с ПЭ. Однако болезни, представленные в таблице, имеют наиболее схожие признаки, и дифференциальную диагностику следует начинать именно с них.
Лечение острой формы ПЭ
К лечению печеночной энцефалопатии необходимо приступать сразу после постановки такого диагноза, поскольку эта патология, в отличие от печеночной комы, обратима. Острая форма тяжелее поддается терапии, но медиками разработана эффективная схема стабилизации состояния больного, если, конечно, его печень подлежит восстановлению, и не требуется пересадка. В первую очередь, необходимо снизить проявления интоксикации и вывести вредные вещества, а затем проводится этиологическое лечение первичной печеночной патологии для стабилизации работы пищеварительной железы. В комплексной терапии применяются такие меры:
- проведение дезинтоксикации — вводят глюкозу с инсулином, желатиноль и полидез;
- коррекция ацидоза — введение гидрокарбоната натрия;
- коррекция алкалоза — введение препаратов калия и аскорбиновой кислоты;
- коррекция проявлений ПЭ — курс препарата «Гепасол А», который показал свою эффективность в лечении энцефалопатии;
- снижение всасывания аммиака — прием лактулозы;
- коррекция гемостаза — введение свежезамороженной плазмы;
- коррекция геморрагии — введение ингибиторов протеолиза;
- лечение и профилактика отеков головного мозга — введение кортикостероидов;
- этиологическая терапия — антибиотики, противоглистные препараты или противовирусная терапия.
Клинические исследования показали улучшение у 60% пациентов при употреблении Флумазенила. Кстати говоря, это подтверждает значимую роль ГАМК в патогенезе печеночной энцефалопатии.
Назначение определенных препаратов, включая антибиотики и аминокислоты, воздействующие на нейромедиаторы, проводится сугубо индивидуально. Обязательным элементом лечения энцефалопатии является диета и ежедневные клизмы. Необходимые человеку 1500–2000 ккал/сутки поступают за счет легко усваиваемых углеводов (глюкоза). Белковая пища разрешена в размере 50 г в сутки при прекоме и полностью исключается на угрожающей стадии.
Некоторые медики высказали гипотезу о пользе соединений цинка в лечении ПЭ. Было изучено влияние на организм пациентов ацетата и сульфата цинка, однако весомых подтверждений их эффективности не обнаружено. Сейчас ведутся исследования по комбинированному применению соединений цинка с гистидином.
Также результаты клинических испытаний показали положительную динамику пациентов, которым прописывали аминокислоты с разветвленной цепью. Но ввиду высокой стоимости данных препаратов их назначают только в крайнем случае, когда нет ответа на стандартную терапию. Стоит заметить, что положительная динамика пациентов при употреблении аминокислотных смесей указывает на весомое влияние ароматических аминокислот в развитии ПЭ. Именно из-за того, что разные пациенты отвечают на разную терапию, невозможно установить, какая именно из теорий патогенеза наиболее достоверна. Некоторые медики полагают, что все указанные выше нейромедиаторы играют важную роль.
Подробно описывать схему лечения острой печеночной энцефалопатии нет смысла, поскольку это тяжелое патологическое состояние, требующее срочного врачебного вмешательства. Самолечение и уж тем более народная медицина здесь не помощники.
Лечение хронической ПЭ
Лечение хронической печеночной энцефалопатии подразумевает обязательную диету и полный отказ от алкоголя. Необходимо ограничить потребление белка до 40 г в сутки. Этого достаточно для поддержания нормального кислотно-щелочного и азотного баланса, и данная доза не усугубляет состояние пациента. Растительные и молочные белки усваиваются гораздо легче, поэтому даже диетическое мясо (куриное филе) ограничивается до минимума в пользу овощей и молочных продуктов. По мере стабилизации состояния пациента можно увеличить содержание белков в суточном рационе до 60–100 г в зависимости от веса, пола и возраста.
Потребление белка ограничивается для того, чтобы снизить выработку и накопление аммиака в крови, который синтезируется из белков в толстом кишечнике.
К сожалению, одна диета при печеночной энцефалопатии не поможет. Поэтому необходимо дополнительно принимать гипоаммониемические препараты. К ним относятся:
- Дюфалак (Лактулоза) — снижает синтез и всасывание аммиака в кишечнике;
- Бензоат натрия (кофеин) — связывает аммиак в крови и выводит его из организма вместе с мочой;
- Гепасол А, Гепа-Мерц — усиливают обезвреживание аммиака в печени, снижая его гепатотоксичное действие.
В зависимости от состояния пациента могут быть прописаны самые разные препараты: аминокислоты, гепатопротекторы, сорбенты, ферменты и другие средства для симптоматического лечения. Для повышения общей терапии назначаются физиопроцедуры, в частности, лазерное воздействие. Пациентам с хронической ПЭ необходимо постоянно находиться на учете у врача, чтобы предотвратить острое патологическое состояние.
Хирургическое лечение ПЭ
Иногда деструктивные изменения печени таковы, что необходимо хирургическое вмешательство. Это — портокавальное шунтирование, которое частично восстанавливает давление в воротной вене и сохраняет циркуляцию крови через печень. Однако назвать такое лечение полноценным нельзя, так как после операции необходима постоянная диета и прием лекарств, способствующих очищению крови.
Другие виды хирургического вмешательства, в частности, наложение анастомозов, также являются лишь временной мерой. В случае полной дисфункции пищеварительной железы единственной надеждой может стать пересадка донорского органа или хотя бы части печени от кровного родственника. Однако даже при своевременном поиске органа необходимо собрать немалую денежную сумму. Да и выживаемость пациентов с донорскими органами далека от идеальной из-за высокого риска отторжения трансплантата иммунной системой. Поэтому для большинства пациентов хирургическое лечение ПЭ остается недоступным.
Профилактика
Профилактика печеночной энцефалопатии заключается в заботе об органе и своевременном лечении возникающих гепатобилиарных заболеваний. А людям с хроническим гепатитом необходимо придерживаться таких правил:
- ежегодно проходить курсы восстановления печени с помощью растительных гепатопротекторов;
- тщательно вылечивать любые инфекционные болезни для предотвращения развития хронических очагов;
- соблюдать принципы здорового питания (стол № 5 по Певзнеру) и отказаться от алкоголя;
- регулярно очищать кишечник с помощью клизм;
- нормализовать пищеварительный процесс — если возникает нарушение стула, изжога или беспричинная тошнота, нужно принимать ферменты.
Очень важно прислушиваться к своему организму. Если появились затяжные приступы апатии, снизился аппетит, и нарушилась мелкая моторика, то необходимо обратиться к врачу для ранней диагностики развивающейся ПЭ.
Клинические симптомы и методы лечения печеночной энцефалопатии
Печеночной энцефалопатией называется поражение центральной нервной системы аммиаком и другими токсинами кишечника. Заболевание является осложнением печеночной недостаточности, цирроза печени, вирусного гепатита. У больных наблюдается снижение интеллектуальных способностей, изменение личности, депрессивное состояние, расстройства эндокринной и неврологической системы. Недуг в 80% случаев имеет неблагоприятный исход, приводит к развитию комы, может закончиться летальным исходом.
Причины патологии
С учетом этиологии классифицирует несколько форм печеночной энцефалопатии:
- ПЭ на фоне острой печёночной недостаточности, которая развивается после перенесенного вирусного, алкогольного гепатита, на фоне рака печени, медикаментозной, химической интоксикации. Провоцирующим фактором служит синдром Бадда-Киари, шок после оперативного вмешательства, жировая дистрофия у беременных, болезнь Вестфаля-Вильсона-Коновалова.
- Печеночная энцефалопатия при циррозе печени характеризуется гибелью клеток-гепацитов и замещением их соединительной тканью, что приводит к дисфункции органа. Такие процессы могут развиваться на фоне кишечного, желудочного кровотечения, длительного приема медикаментов, алкоголизма, при хронических запорах, перитоните, различных инфекциях брюшной полости.
- Печеночная энцефалопатия, вызванная попаданием кишечных нейротоксинов в кровь, может быть спровоцирована нарушением кишечной микрофлоры, употреблением в пищу большого количества белков, воспалительными заболеваниями органов ЖКТ, портосистемным шунтированием.
Патогенез печеночной энцфалопатии
При острой печеночной недостаточности изменяется кислотно-основное состояние крови, водно-электролитный баланс, гемостаз, осмотическое давление. Подобное нарушение оказывает пагубное влияние на клетки-астроциты, обеспечивающие барьерную функцию между головным мозгом и кровью, обезвреживающие токсины.
При печеночной энцефалопатии в кровь попадает большое количество аммиака, жирных кислот, углеводов, липидных соединений, продуктов распада, эти вещества способствует увеличению объема ликвора, повышению внутричерепного давления, вызывают отек мозга.
Печеночная энцефалопатия может иметь эпизодический характер и спонтанно разрешаться или длится на протяжении нескольких лет. Подобные симптомы наблюдаются у больных циррозом.
Патогенез
Аммиак образуется в толстой кишке, мышцах, почках и печени. В норме это вещество вместе с кровотоком попадает в печень, где превращается в мочевину. Благодаря орнитиновому циклу предотвращается абсорбцию токсинов в системный кровоток. При печеночной энцефалопатии эти процессы нарушаются, снижается скорость метаболизма аммиака. Еще одни путь, по которому токсину могут попадать в ЦНС – это портокавальные анастомозы, идущие в обход печени.
Отравляющие вещества проникают через гемоэнцефалический барьер, стимулируют выработку глутамина, снижают скорость окисления глюкозы, при этом возникает энергетическое голодание мозговых структур. Избыток глутамина вызывает образование отека.
Кроме аммиака, в ЦНС попадают аминокислоты. Они накапливаются в тканях головного мозга, что вызывает торможение ферментной системы, происходит угнетение ЦНС, истощаются функции мозга, развивается энцефалопатия. Для ПЭ характерно снижение соотношения аминокислот в крови и ликворе. У здоровых людей оно соответствует 3–3,5, а при печеночной энцефалопатии могут наблюдаться значения 1,5 и ниже.
Гамма-аминомасляная кислота – это основной тормозной нейромедиатор головного мозга, участвующий в метаболических процессах, связывающийся со специфическими рецепторами и барбитуратами. Блокирование этих молекулярных комплексов приводит к открытию каналов ионов хлора.
При токсической атаке происходит накопление хлора, тормозится проводимость нервных импульсов. ГАМК в плазме крови у больных печеночной энцефалопатией повышен. После вирусного гепатита изменяется строение клеток печени, нарушается микроциркуляция крови в органе, развивается дистрофия и гибель гепацитов.
Аммиак и другие токсины на фоне печеночной недостаточности способны проникать через гемато-энцефалический барьер головного мозга, тормозить нервные импульсы, вызывая характерные проявления развивающегося недуга.
Симптомы печеночной энцефалопатии
Признаки печеночной энцефалопатии характеризуются психическими расстройствами, неврологическими нарушениями. К таким проявлениям относится:
- постоянная сонливость днем и бессонница ночью;
- фиксация взгляда в одной точке;
- заторможенность, оцепенение;
- желтуха;
- при печеночной энцефалопатии возникают боли в правом подреберье;
- повышенная раздражительность или состояние эйфории, апатия;
- монотонная, невнятная речь;
- возникающие зрительные галлюцинации, бред;
- забывчивость, рассеянность;
- нарушение письменных способностей;
- астериксис – неспособность поддерживать определенную позу, тремор;
- пониженная или повышенная температура тела;
- сладкий запах изо рта.
Человек, страдающий печеночной энцефалопатией, часто застывает в одной позе, впадает в оцепенение. При этом происходит угнетение сознания, утрачивается способность к произвольным движениям, но рефлекторная деятельность сохраняется. Вывести больного из такого состояния можно физическим воздействием, после которого появляются слабые мимические сокращения в ответ на болевой синдром. В дальнейшем супор может привести к коме.
Еще одно характерное проявление печеночной энцефалопатии – непроизвольные, размашистые подергивания, мышечный тик. Подобные движения происходят при напряжении шеи, конечностей, туловища. Если попросить больного вытянуть руки вперед, происходят непроизвольные сгибательно-разгибательные движения в суставах пальцев, кистей. Пациент по мере прогрессирования заболевания не может распознавать форму объектов, их положение в пространстве, у него развивается недержание мочи и фекалий.
При латентной форме печеночной энцефалопатии симптомы отсутствуют или проявляются незначительно.
Такой тип заболевания диагностируется у 70% больных, страдающих циррозом печени.
Для выявления патологии требуется проведение специальных психометрических тестов.
Классификация заболевания
Классифицируется острая печеночная энцефалопатия и хроническая. Острая имеет стремительное течение, может в течение 1–2 дней спровоцировать развитие комы. Хроническая форма сопровождается менее выраженными симптомами, прогрессирует несколько лет.
Стадии печеночной энцефалопатии:
- I стадия субкомпенсации характеризуется легкими психическими расстройствами, наблюдается тремор конечностей, бессонница, желтушность кожи, слизистых оболочек, изменение личности, неспособность сконцентрироваться.
- На II стадии энцефалопатии печени (декомпенсация) развиваются симптомы астериксиса, пациент становится вялым, сонным, его речь невнятная, ответы на вопросы дает односложно. Происходят более выраженные изменения личности, человек возбужден или проявляет апатию ко всему окружающему, теряет ориентацию в пространстве.
- III терминальная стадия энцефалопатии печени – это сопор. Для такого состояния характерна гипервентиляция легких, печеночный запах изо рта, выраженная дезориентация, бред, галлюцинации, патологические рефлексы, судороги, гипертонус мышц.
- IV стадия печеночной энцефалопатии характеризуется развитием комы. Больной теряет сознание, не реагирует на внешние раздражители, отсутствуют рефлексы. В некоторых случаях наблюдается клонус мышц, появляются спонтанные хватательные, сосательные, жевательные, хоботковые рефлексы. Позже зрачки прекращают реагировать на свет, происходит паралич сфинктеров, возникают судороги, остановка дыхания.
Летальный исход при печеночной энцефалопатии происходит из-за гидроцефалии и повреждения структур головного мозга, почечной недостаточности, отека легких, токсического или гиповолемического шока.
Печеночная кома на фоне энцефалопатии бывает:
- Истинная (эндогенная) развивается у пациентов с острой энцефалопатией и печеночной недостаточностью.
- Ложная (экзогенная) диагностируется при хроническом течение почечной энцефалопатии. Такая кома протекает менее злокачественно, изначально проявляется в виде приступов супора, позже состояние больного ухудшается.
- Смешанная кома возникает при некротических процессах в тканях печени, нарушении кровообращения.
При своевременно начатом лечении заболевания удается восстановить сознание больному, хотя прогноз заболевания остается неблагоприятным. В случае развития комы 90% пациентов, страдающих печеночной энцефалопатией, умирают.
Методы диагностики
Для установки диагноза больного осматривает врач, проверяет рефлексы, проводит опрос, слушает жалобы, оценивает адекватность поведения.
Важное значение имеет правильно собранный анамнез о перенесенных ранее гепатитах, злоупотреблении алкоголем, неправильном приеме медицинских препаратов.
По биохимическому анализу, результату печеночных проб определяется повышение активности аминотрансфераз, уровня ГАМК, билирубина, аммиака, Г-ГПТ. При этом снижена концентрация гемоглобина, альбуминов, протромбина, прокоивертина, проакцелерина, холинэстеразы. В составе ликвора обнаруживается высокое содержание белка.
Дополнительно проводится УЗИ печени, желчного пузыря, электроэнцефалограмма головного мозга, МРТ, компьютерная томография, измеряется внутричерепное давление. Берут пункцию печени для выяснения причины развития печеночной недостаточности.
Дифференциальная диагностика энцефалопатии печени выполняется с инсультом, кровоизлиянием головного мозга, разрывом аневризмы, инфекционным поражением нервной системы, метаболическим синдромом, хронической алкогольной интоксикацией, болезнью Вестфаля-Вильсона-Коновалова.
Лечение острой печеночной энцефалопатии
При лечении энцефалопатии придерживаются трех основных направлений:
- Выявление и устранение причин развития печеночной недостаточности.
- Снижение аммиачной концентрации и других токсинов в крови, мозге.
- Нормализация соотношения нейромедиаторов головного мозга.
Лечение печеночной энцефалопатии острой стадии начинают с назначения диуретиков, седативных средств (настойки пустырника, валерианы). При выраженных психических расстройствах прописывают Галоперидол. При инфекционном поражении печени, воспалительном процессе показан прием антибиотиков. Для терапии энцефалопатии применяют препараты широкого спектра действия, проявляющие активность в просвете толстого кишечника (Неомицин, Метронидозол).
Больной должен соблюдать постельный режим, специальную диету, принимать дезинтоксикационную терапию.
Внутривенно вводят раствор глюкозы, витамины, электролиты, гидрокарбонат натрия, препараты калия, желатиноль.
При печеночной энцефалопатии показано применение высоких клизм с лактулозой для очищения кишечника. Дисахариды (Дюфалак) уменьшают образование аммиака, предотвращают его всасывание, ускоряют утилизацию с каловыми массами. Для профилактики отека мозга используют кортикостероиды Дексаметазон, Преднизолон. Чтобы снять отечность тела, внутривенно вводят Фуросемид, Лазикс.
Тяжелые формы печеночной недостаточности лечат в условиях интенсивной терапии, так как существует прямая угроза для жизни больного.
Диета при печеночной энцефалопатии ограничивает употребление белка до 1 г на килограмм массы тела в сутки, поваренной соли, назначаются экзогенные аминокислоты. После стабилизации состояния количество белка постепенно увеличивают каждые 5 дней на 10 г, максимально больному разрешается съедать 50 г.
Терапия хронической печеночной энцефалопатии
При хроническом течении печеночной энцефалопатии лечение симптомов начинают с соблюдения низкобелковой диеты. Рекомендуется увеличить употребление растительного протеина. Чтобы обеспечить человека энергией внутривенно раствор глюкозы.
Проводится дезинтоксикационная терапия, как и при острой форме печеночной энцефалопатии. Требуется двухразовое очищение кишечника дисахаридами, назначение препаратов, уменьшающих уровень аммиака и ускоряющих его выведение из организма.
В комплексе с медикаментозным лечением печеночной энцефалопатии проводится лазерная терапия. При тяжелых формах заболевания может потребоваться трансплантация печени.
Бензоат натрия способствует связыванию аммиака, превращая его в гиппуровую кислоту. При этом токсин полностью обезвреживается и выводится с мочой в обход печеночного цикла. Глутаминовая кислота, L-аргинин назначают для обезвреживания эндогенных токсинов в печени. Гепа-мерц ускоряет метаболизм аммиака в печени и головном мозге. Для дезинтоксикации организма при печеночной энцефалопатии применяется плазмофорез, энтеросорбция.
Прогноз
Исход и эффективность лечения зависит от степени тяжести печеночной недостаточности. Кома в 90% заканчивается смертью пациента. Прогноз значительно ухудшается при низком уровне общего белка, альбумина, наличии асцита, желтухи.
При 3–4 стадии печеночной энцефалопатии выживает около 20%, при 1–2 – 70% пациентов. После проведения трансплантации показатели улучшаются. При острой недостаточности происходят остаточные поражения головного мозга, после чего человек не сможет вернуться к нормальной жизни.
Эффективность терапии острой печеночной энцефалопатии зависит от возраста пациента, причины недостаточности органа, степени нарушения соотношения между фракциями белков, наличия желтухи. Прогноз неблагоприятен у детей младше 10 лет и у пациентов старше 40.