 [Что такое энмг верхних конечностей]
[Что такое энмг верхних конечностей]
Что такое энмг верхних конечностей
Электронейромиография (ЭНМГ) — метод исследования, который проводится для определения состояния периферической нервной и мышечной ткани. Также выполняется для выявления патологии в ранних стадиях на этапе функциональных нарушений.
Методика включает в себя ЭМГ и ЭНГ. ЭМГ – электромиография, что направлена на изучение активности и функциональных особенностей мышечной ткани во время сокращения и в покое. ЭНГ – электронейрография, которая оценивает скорость и правильность проведения импульса по нервным волокнам.
Обследование делают в неврологии, так как оно помогает выявить заболевания периферической нервной системы: мононеврит, полиневрит, невропатию и другие.
Суть метода
Движение мышцы происходит следующим образом: импульс зарождается в головном мозге в центрах, которые отвечают за двигательную деятельность. Дальше сигнал идет через нейроны, нервные пути, сплетения, доходит до мышц и благодаря специальным синапсам переходит из электрической формы в механическую – мышца сокращается.
При наличии патологии на уровне нервов, нервных путей, синапсов функциональность мышцы нарушена: может наблюдаться повышенная утомляемость, непроизвольное сокращение, медленное расслабление, отсутствие движений.
Во время проведения ЭНМГ аппаратом производится импульс и проверяется ответная реакция мышечного волокна на сигнал, что позволяет определить следующее:
- Способность сокращения мышцы в ответ на стимул.
- Количество и качество прохождения импульса по нервным волокнам.
- Скорость проводимости импульса.
- Локализацию поражения нерва при его наличии.
Миография поможет определить поражение на одном из 8 уровней в двигательном пути: надсегментарном, переднероговом, корешковом, на уровне сплетения, нервного столпа, конечных нервных ответвлений, синапсов, миоволокна.
Больше ни одна диагностика не даст полной картины состояния аксона. ЭНМГ позволяет врачу выяснить, где находится проблема.
Методика проведения
Обследование проводят в обязательном порядке утром, желательно на пустой желудок. Если же вы успели поесть, то процедуру делают через 2 часа. За 3 часа до ЭМГ нельзя курить, есть продукты, в которых содержится кофеин (кофе, чай, кола, шоколад).
Также не менее важно перед ЭМГ предупредить врача:
- О наличии искусственного водителя сердечного ритма.
- О приеме препаратов, что влияют на нервную систему (к примеру, миорелаксантов) и антикоагулянтов.
Во время ЭНМГ может появиться легкая боль или покалывание, о чем врач обязательно предупреждает пациента.
Есть 3 способа проведения ЭНМГ:
- Поверхностная. Выполняется с наложением накожных электродов.
- Локальная. Производится с введением электродов в мышечную ткань.
- Стимуляционная. Когда обследование проводится путем наложения как поверхностных, так и игольчатых внутримышечных электродов.
Более эффективной и информативной считается локальная миография, так как электрод в виде иглы вводится непосредственно в мышечную ткань. Однако этот метод может приносить легкий дискомфорт.
Менее дискомфортной считается поверхностная миография. Обычно применяется при значительной кровоточивости, коагулопатиях, тромбоцитопении, высокой чувствительности, инфекциях, которые передаются через кровь.
Отдельными обследуемыми зонами при выполнении ЭМГ считаются мышцы и нервы лицевой области, верхних и нижних конечностей, одной верхней и одной нижней конечности.
Как проводят миографию?
Миография врачом проводится так: пациент лежит (в некоторых случаях сидит). На поверхность кожи устанавливают накожный электрод, в мышцу погружают игольный электрод. Электрод подключен к специальному регистратору – электромиографу, что регистрирует электрическую активность мышцы.
Накожные электроды накладываются следующим образом: кожа протирается спиртом, затем специальным гелем. Размещают индифферентный электрод над сухожилием, главный – над брюшком мышцы, третий – между двумя предыдущими в качестве заземления.
Миография обычно проводится за полчаса-час (время зависит от объема исследуемых мышц). При этом производится запись электромиограммы, которая по своим свойствам похожа на электрокардиограмму.
Проведение электронейрографии
Во время выполнения ЭНГ на поверхность в месте проекции исследуемого нерва ставится металлический электрод. Второй электрод размещается в области мышечного волокна, где иннервирует исследуемый нерв.
Импульс отправляется на первый электрод, продолжается на нерв и вызывает мышечное сокращение. Аппарат фиксирует время прохождения сигнала от нерва к мышце – скорость импульса. Процедура проводится за 15–60 минут.
Электронейография считается безопасным методом диагностики нервов и мышц. Единственное, в том месте, где вводилась игла, останется синяк. Процедура безвредна для здоровья, потому как показатель силы электрического сигнала небольшой.
Показания
ЭНМГ необходима в случаях неврологической патологии. Впрочем, исследование применяют в ревматологии и ортопедии, нейрохирургии, офтальмологии, стоматологии. Также используется в реабилитационной и спортивной медицине.
К показаниям к проведению ЭНМГ можно отнести следующие состояния:
- Полинейропатии или мононейропатии.
- Травматизация спины.
- Травматическое повреждение головного мозга.
- Разные невропатии и невриты.
- Остеохондроз.
- Вибрационное заболевание (особенно с поражением нижних конечностей).
- Сирингомиелия.
- Рассеянный склероз.
- Патологические процессы мышечной ткани (миозит, миастения).
- Заболевание Паркинсона.
- Сахарный диабет (для подтверждения наличия нейропатии верхних или/и нижних конечностей).
Также такое обследование, как электронейромиография используется в сфере ортопедии для оценки нарушенных двигательных функций после их восстановления.
В медицине электронейромиография помогает выявить уровень поражения нервно-мышечного аппарата, определить локализацию поражения ткани, выяснить распространенность процесса. С ее помощью удается определить характер патологии, выраженность, динамику процесса.
Миография, применяемая для обследования нижних конечностей, поможет выяснить причину слабости ног и нарушения походки, пониженной/повышенной чувствительности. Можно будет обнаружить источник болевых ощущений. Для большей информативности можно дополнять УЗИ нервов нижних конечностей.
Такое обследование нижних конечностей, проводится с определением функции следующих нервов:
- Седалищного – нарушения проводимости может наблюдаться при неправильном проведении внутримышечных инъекций, ущемлении нерва мышцами таза, инфекционном поражении (герпес), травмах после падения, неправильном положении тела (сидя за столом).
- Запирательного – патология наблюдается при ущемлении в канале при наличии там грыжи.
- Подкожного – можно наблюдать нарушения при защемлении нерва в канале или при тромбофлебите подкожной вены.
- Бедренного – патология при повреждениях во время операций, после физической активности, в случае инфекции.
- Латерального кожного – проводимость уменьшается при значительном давлении (так называемая джинсовая болезнь).
- Большеберцового (что отвечает за движения голени и стопы) – повреждения, травмы, воспаления этого нерва являются одной из причин косолапости, болей в голенях.
- Малоберцового – часто функция нарушается от травм у людей, которые часто ходят на высоких каблуках, любят сидеть в позе нога на ногу.
- Нервов стопы – патология появляется после переломов, вывихов стопы, операций, при опухолях, как следствие ношения неудобной обуви.
Такое исследование нижних конечностей, используется чаще всего, так как сейчас люди редко следят за выбором правильной обуви, не обращают внимания на походку, ведут в основном сидячий образ жизни. Все это способствует застою в нижних конечностях и появлению воспалительных и дистрофических явлений.
ЭМГ верхних конечностей
ЭНМГ включает исследование функциональной целостности срединного, локтевого и лучевого нервов. Стимуляционная миография дает информацию о локализации (рубец после раны, деформации, перелома, место ущемления нерва сухожилием, связкой или вследствие воспалительного процесса) и объеме повреждения нервов верхних конечностей.
Игольчатая ЭМГ эффективна при изучении нынешнего состояния нервного волокна, определении динамики процессов восстановления. Также применяется для составления прогноз и для определения показаний к операции.
Миография верхних конечностей может помочь в выборе адекватного лечения: достаточно ли текущего лечения, надо ли дополнительные методы, какие прогнозы на выздоровление.
Электронейромиография лица
За мимику и другие движения лица отвечают лицевой и тройничный нервы. Как только в нервах или в мышцах проявляется нарушение, возможна частичная парализация лица. Чтобы выяснить причину, почему лицо утратило подвижность, проводят ЭНМГ.
Электронейромиография включает следующие этапы:
- Диагностика лицевого нерва (отвечает за мимику) – можно выявить этиологию слабости/повышенной активности лицевых мышц.
- Диагностика тройничного нерва (отвечает за чувствительность и за жевание) – можно обнаружить этиологию болей, патологии лицевой чувствительности и нарушения работы жевательных мышц.
- Исследование лицевых и жевательных мышц – этот этап информативный при парезах/параличах лицевого нерва, дисфункции суставов, болях.
Такое исследование поможет выяснить причину патологии и дать информацию для назначения эффективного лечения.
Противопоказания
Электромиография – процедура, которая является абсолютно безопасной для любого пациента и особых противопоказаний не имеет. Но необходимо быть осторожными при наличии воспалительных, опухолевых поражений кожи в месте постановки электрода.
К относительным противопоказаниям к применению миографии относятся:
- Психические расстройства.
- Гипертония третей стадии.
- Эпилепсия.
- Использование пациентом кардиостимулятора, стенокардия.
Кроме того, игольчатая миография проводится с осторожностью у пациентов с наличием ВИЧ, СПИД, гепатита и т. д. Дело в том, что существует риск передачи заболевания через кровь к медицинскому персоналу. Поэтому в таких случаях необходимо просто с осторожностью выполнять процедуру по всем правилам индивидуальной защиты медицинского работника.
Электронейромиография поможет не только выявить патологию, но и спрогнозировать дальнейшее течение заболевания, подобрать более эффективное лечение.
Что такое артрогрипоз: фото конечностей, лечение ребенка
В переводе с греческого языка артрогрипоз означает – «кривой сустав». Под термином понимается в современной медицине большое количество врожденных заболеваний.
Артрогриоз проявляется в виде многочисленных именно врожденных заболеваний, поражением спинного мозга и гипертрофией.
По статистике на артрогрипоз приходится до 3% из числа всех заболеваний опорно-двигательного аппарата.
Как правило, с возрастом патологии при этом заболевании не прогрессируют, и дети, которые поражены болезнью, отличаются живым умом и интеллектом. Не наблюдается нарушения развития ребенка, равно, как и не нарушается работа внутренних органов.
Формы заболевания у детей
В сегодняшней ортопедии для определения форм заболевания используется классификация их трех форм: Врожденный множественный артрогрипоз, Дистальные формы, Синдромальные проявления врожденных контрактур.
Давайте рассмотрим каждую форму в отдельности.
Врожденный множественный артрогрипоз характеризуется следующими особенностями:
- В 5% встречается поражение верхних конечностей у ребенка.
- В 30% поражение затрагивает нижние конечности.
- Наблюдается генерализованная форма и поражение позвоночника, более 50% всех случаев заболевания.
Генерализованный артрогрипоз (врожденный множественный). Для этой формы заболевания более характерными выступают поражения тазобедренного и локтевого суставов. Часто затрагиваются лучезапястные и плечевые суставы.
В случаях осложнения и тяжелого развития заболевания подвергаются поражению кисти и стопы.
Дистальные формы отличаются тем, что чаще всего искривление происходит в суставах стоп и кистей у детей, как на фото. Иногда можно наблюдать сочетание из поражения стоп и челюстно-лицевыми аномалиями.
Считается, что именно дистальные формы заболевания относятся к наследственным.
Кроме того, дистальный артрогрипоз насчитывает множество подформ, например, самыми распространенными являются:
- дисморфизмдигиталярный,
- синдром Гордона,
- синдром Фримена-Шелдона,
- Трисмус-псевдокамптодактилия,
- врожденная арахнодактилия,
- птеригиум синдром и др.
Причины развития заболевания
Сразу нужно сказать, что врачи рассматривают более сотни различных причин, которые могут приводить к развитию этого заболевания.
Среди всего этого разнообразия можно выделить основные, которые наиболее часто диагностируются.
Механические причины. В данном случае на развивающийся плод оказывается механическое воздействие, которое и приводит к появлению артрогрипоза. Выделим основные воздействия:
- Возникновение амниотического давление, которое появляется с уменьшением количества околоплодных вод в утробе матери.
- Увеличение объе6ма околоплодных вод.
- Патологическое положение плода.
- Получение плодом физической травмы.
Все эти факторы способны приводить к нарушению кровоснабжения конечностей ребенка в утробе матери, и как результат – происходит деформация.
Помимо механического воздействия, врачи выделяют идиопатическое воздействие на сосуды неясной этиологии, которое приводит к повреждению конечностей плода.
Часто причиной развития заболевания становится инфекция. Наиболее опасно для плода перенести внутриутробную инфекцию на 4-5 недели беременности матери.
В группе особого риска врачи выделяют краснуху и грипп, которые могут нанести непоправимый вред ребенку.
Еще одной причиной выступает токсическое воздействие. Оно имеет место, если мать во время беременности принимает наркотические средства, или некоторые сильнодействующие лекарственные препараты.
Определенное патогенное влияние оказывают на формирование конечностей плода и токсикозы, которые нередко случаются у беременных женщин, как на фото.
Наследственные предпосылки практически были опровергнуты, но до сих пор не исключены из причин развития артрогрипоза.
Сегодня статистика указывает, что наследственный след в развитии аротрогрипоза встречается в 25-27% всех случаев регистрации данного заболевания.
Кислородное голодание, которое пережил плод в утробе матери, также относится к причинам искривления костей.
Недостаток кислорода сказывается на формировании мышц и костей плода, приводит к их атрофии и к фиброзному перерождению.
Лечение
Сразу отметим, что артрогрипоз поддается лечению, поэтому при таком диагнозе необходимо начинать комплексную терапию.
Индивидуальное лечение помогает ребенку, даже при врожденном заболевании полностью обрести полноценную физическую самостоятельность, как на фото.
Естественно, что, чем раньше будет начато лечение, тем проще оно пройдет. Можно даже говорить об уменьшении вероятности оперативного вмешательства.
В конце концов, если не удается полностью избежать операции, то можно значительно уменьшить степень оперативного вмешательства.
В основе раннего лечения лежит принцип избегания повторной деформации конечностей. Такая деформация может снова образоваться в случае нарушения равновесия между функциями сгибания и разгибания конечностей.
Равновесие называется антагонизм, и его нарушение приводит к:
- Блокировкам суставов.
- Атрофии мышц.
- Сильной деформации ног.
Кроме того, со временем уменьшается пластичность организма и скелета ребенка, что находит свое отображение в осложнении лечения. Эффект от терапии детей начинает серьезно уменьшаться.
Физиотерапия, ЛФК и мануальная терапия
Физиотерапевтическое лечение особенно положительно влияет на организм самых маленьких детей. Дело в том, что новорожденный ребенок крайне положительно реагирует на проводимую стимуляцию центральной и периферической нервной системы.
Наибольшего эффекта удается достичь при проведении последующих курсов с чередованием раз в два месяца.
Вместе с таким стимулированием назначаются:
- Массаж,
- Мануальная терапия,
- Специальный комплекс лечебной физкультуры,
Если существует необходимость, проводится фиксация конечностей и суставов.
Такие принципи терапии оказываются крайне эффективными в первые месяцы жизни детей. При этом отметим, что во время разработки конечностей, ребенок должен испытывать дискомфорт, но не боль.
Использование гипса и фиксации
В некоторых случаях артрогрипоз может потребовать моментального гипсования ребенка, производится процедура уже на 4-5 день после рождения.
Однако чаще это специальные ортопедические шины или лонгеты, которые должны компенсировать дисбаланс в мышечном равновесии, как при врожденном вывихе бедра у новорожденных.
В первые три месяца жизни детям такие шины показаны в течение 22 часов в сутки. После трех месяцев шины оставляются на теле ребенка, на конечностях, только на время ночного сна.
Шины могут быть двух типов:
- Стабильные – неподвижно фиксируют суставы, которые должны находиться в неподвижности, как на фото.
- Динамические – состоят из системы шарниров и могут двигаться в области сустава.
Такие приспособления применяются для лечения детей, которым удалось избежать оперативного вмешательства, точно так же, как и к детям, которые проходят курс послеоперационной реабилитации.
Хирургическое вмешательство
В определенных случаях артрогрипоз требует оперативного вмешательства для улучшения у детей всех функций конечностей.
Тип операции выбирается после обследования состояния мышц и суставов, которые не вовлечены в патологический процесс, и которых еще не коснулся артрогрипоз.
Одним из видов лечения является пересадка собственных, здоровых частей мышц у детей. Здесь главным фактором успеха выступает функциональное состояние пересаживаемой мышцы.
Поэтому проводится сначала консервативное и медикаментозное лечение, которое укрепляет мышцу перед ее пересадкой.
Как лечить остеомиелит кости? Причины, симптомы, диагностика и народные средства.
Внутри костей находится костный мозг. При его воспалении развивается остеомиелит. Заболевание распространяется на компактное и губчатое костное вещество, а затем и на надкостницу.
Содержание:
- Что это такое
- Классификация
- Причины
- Диагностика
- Лечение остеомиелита кости
- Народные средства при остеомиелите кости
- Осложнения
- Профилактика
Что это такое
Остеомиелит – инфекционное заболевание, поражающее костный мозг и кость. Возбудители заболевания проникают в ткань кости по кровотоку или из соседних органов. Инфекционный процесс может первично возникнуть в кости при ее повреждении вследствие огнестрельного ранения или перелома.
У пациентов детского возраста заболевание поражает в основном длинные кости верхних или нижних конечностей. У взрослых больных возрастает частота остеомиелитического процесса позвоночника. У людей с диабетом заболевание может поразить кости стопы.
Эта патология до изобретения антибиотиков считалась неизлечимой. Современная медицина довольно эффективно справляется с ним, используя хирургическое удаление некротизированной части кости и длительный курс сильнодействующих антимикробных средств.
Существует несколько теорий развития заболевания. Согласно одной из них, предложенной А. Бобровым и Э. Лексером, в отдаленном очаге воспаления образуется скопление микробов (эмбол). По кровеносным сосудам он попадает в узкие концевые артерии костей, где скорость кровотока замедляется. Осевшие в этом месте микроорганизмы вызывают воспаление.
Также предполагается, что в основе болезни лежит аллергизация организма в ответ на бактериальную инфекцию.
Если микробные агенты ослаблены, а иммунный ответ организма достаточно сильный, остеомиелит может принять первично-хронический характер без нагноения и деструкции костей.
Развитие воспаления в костном веществе вызывает образование секвестра – специфического признака остеомиелита. Это омертвевшая часть, которая самопроизвольно отторгается. Вокруг секвестра возникает тромбоз сосудов, нарушается кровообращение и питание кости.
Вокруг секвестра накапливаются иммунные клетки, образующие грануляционный вал. Он проявляется утолщением надкостницы (периоститом). Грануляционный вал хорошо отграничивает омертвевшую ткань от здоровой. Периостит наряду с секвестрами является специфическим признаком остеомиелита.
Классификация
Клиническая классификация остеомиелита проводится по многим признакам. Чем точнее формулировка диагноза, тем яснее становится тактика лечения.
Виды заболевания в зависимости от возбудителя:
- вызванный неспецифической микрофлорой (грам-положительной или грам-отрицательной): стафилококк, пневмококк, стрептококк, протей, кишечная и синегнойная палочка, реже анаэробы:
- вызванный одним видом микробов (монокультурой);
- связанный с ассоциацией 2 или 3 разных видов микроорганизмов.
- специфический при инфекционной патологии:
- сифилитический;
- лепрозный;
- туберкулезный;
- бруцеллезный;
- другие.
- возбудитель не обнаружен.
Существуют клинические формы болезни:
- гематогенная:
- после перенесенной инфекции другого органа;
- поствакцинальный;
- другое.
- посттравматическая:
- после переломов;
- после операции;
- при использовании спицевых аппаратов.
- огнестрельная;
- радиационная;
- атипичная (первично-хроническая):
- абсцесс Броди;
- остеомиелиты Олье и Гарре;
- опухолевидный.
Варианты течения:
- генерализованный:
- септикотоксический;
- септикопиемический;
- изолированный токсический.
- очаговый:
- свищевой;
- бессвищевой.
Характер течения:
- острое (в частности, молниеносное);
- подострое;
- первично-хроническое;
- хроническое.
Выделяют такие стадии остеомиелитического процесса:
- острая;
- подострая;
- продолжающееся воспаление;
- ремиссия;
- обострение;
- выздоровление;
- реконвалесценция.
Фазы поражения:
- интрамедуллярный (страдает только костный мозг);
- экстрамедуллярный.
По локализации различают остеомиелит трубчатых и плоских костей. В длинных трубчатых костях могут поражаться разные отделы: эпифиз, диафиз, метафиз. Среди плоских костей страдают череп, позвонки, лопатки, седалищные кости и ребра.
Местные осложнения остеомиелита:
- секвестрообразование;
- перелом;
- костная, параоссальная или мягкотканная флегмона;
- патологический вывих;
- образование ложного сустава;
- анкилозы;
- суставные контрактуры;
- нарушение формы и развития кости;
- кровотечение;
- свищи;
- сосудистые осложнения;
- неврологические осложнения;
- нарушения мышц и кожи;
- гангрена;
- озлокачествление.
Варианты заболевания с общими осложнениями:
- амилоидное поражение почек и сердца;
- тяжелая пневмония с распадом легкого;
- воспаление перикарда;
- сепсис;
- другие.
Самые частые варианты болезни – острый гематогенный (в детском возрасте) и хронический посттравматический (у взрослых больных).
Заболевание чаще затрагивает определенные кости человеческого организма.
Остеомиелит бедра
Наблюдается у людей в любом возрасте, имеет чаще гематогенное происхождение, но нередко развивается после оперативного вмешательства на кости. Сопровождается отеком бедра, лихорадкой и нарушением подвижности соседних суставов. На коже образуется крупный свищ, через который отделяется гной.
Остеомиелит костей голени
Наблюдается чаще у подростков и взрослых людей, нередко осложняет течение переломов голени. Сопровождается покраснением и отеком голени, сильной болью, формированием свищевых ходов с гнойным отделяемым. Сначала поражается большеберцовая кость, но затем всегда воспаляется и малоберцовая. Больной не может наступать на ногу.
Остеомиелит пяточной кости
В отличие от описанных выше форм обычно имеет длительное течение и нередко осложняет инфекционные заболевания стопы, например, при диабете. Основные признаки –болезненность и отечность в пятке, краснота кожи, образование язвы с выделением гнойного содержимого. Больной может с трудом передвигаться, опираясь на переднюю часть стопы.
Остеомиелит плеча
Нередко встречается в детском возрасте, имеет острое течение, сопровождается лихорадкой, отеком, болями в руке. При прогрессировании болезни возможны патологические переломы.
Остеомиелит плюсневой кости
Развивается при недостаточно тщательной хирургическое обработке раны, возникшей в результате ранения стопы. Также может осложнять течение диабета. Сопровождается болезненностью и отечностью стопы, затруднениями при ходьбе.
Остеомиелит позвонков
Развивается преимущественно у взрослых на фоне иммунодефицита или септического состояния. Сопровождается болями в спине, головной болью, сердцебиением, слабостью, лихорадкой.
Причины
Подавляющее большинство случаев заболевания вызвано стафилококками.
Эти микроорганизмы широко распространены во внешней среде. Они находятся на поверхности кожи и в полости носа у многих здоровых людей.
Микробные агенты могут проникнуть в костное вещество разными путями:
- Через кровеносные сосуды. Бактерии, вызвавшие воспаление в других органах, например, пневмонию или пиелонефрит, могут распространиться по сосудам в костную ткань. У детей инфекция нередко проникает в области роста – хрящевые пластины на концах трубчатых костей – плечевой или бедренной.
- Зараженные раны, эндопротезы. Микроорганизмы из колотых, резаных и других ран попадают в мышечную ткань, а оттуда распространяются на костное вещество.
- Переломы или операции, когда возбудители инфекции попадают непосредственно в костное вещество.
Кости здорового человека устойчивы к развитию остеомиелита. Факторы, увеличивающие вероятность патологии:
- недавняя травма или операция в области костей или суставов, в том числе эндопротезирование тазобедренного или коленного сустава;
- имплантация металлической скобы или спиц при остеосинтезе;
- укус животного;
- диабет с высоким содержанием сахара в крови;
- болезни периферических артерий, часто связанные с атеросклерозом и курением, например, атеросклероз или облитерирующий эндартериит;
- наличие внутривенного или мочевого катетера, частые внутривенные инъекции;
- гемодиализ;
- химиотерапия при онкологических заболеваниях;
- длительный прием глюкокортикоидных гормонов;
- инъекционная наркомания.
Диагностика
Врач осматривает область вокруг пораженной кости, чтобы определить отек, покраснение и болезненность тканей. Для исследования свищей используется тупой зонд.
Анализы крови выявляют признаки воспаления – увеличение СОЭ и числа лейкоцитов. Кровь и свищевое отделяемое подвергаются микробиологическому исследованию для распознавания вида микроорганизма и определения антибактериальных средств, эффективно уничтожающих его.
Основные диагностические процедуры при остеомиелите — визуализирующие тесты.
Рентгенография костей используется для выявления некротизированных участков кости – секвестров. Фистулография – введение в свищевой ход рентгеноконтрастного вещества – используется для изучения внутреннего строения свища. На ранних этапах болезни рентгенологические исследование дает мало информации.
Компьютерная томография – это серия рентгеновских снимков, сделанных с разных позиций. При их анализе формируется подробная трехмерная картина пораженной кости.
Магнитно-резонансная томография – безопасный метод исследования, позволяющий детально воссоздать изображение не только кости, но и окружающих ее мягких тканей.
Для подтверждения диагноза проводится биопсия кости. Она может быть выполнена у операционной под общим наркозом. В этом случае хирург рассекает ткань и берет кусочек воспаленного материала. Затем проводится микробиологическое исследование, чтобы выявить возбудителя.
В некоторых случаях биопсия берется под местным обезболиванием с помощью длинной прочной иглы, проводимой к очагу воспаления под контролем рентгенографии.
Симптомы остеомиелита кости
Признаки остеомиелита:
- лихорадка и озноб;
- боль в кости;
- отек места поражения;
- нарушение функции пораженной конечности – невозможность поднять руку или наступать на пораженную ногу;
- образование свищей – отверстий на коже, через которые выделяется гной;
- плохое самочувствие, у детей – раздражительность или сонливость.
Иногда болезнь протекает почти без внешних проявлений.
Необходимо обратиться за медицинской помощью при сочетании лихорадки и болей в одной или нескольких костях.
Врач должен провести дифференциальную диагностику с такими заболеваниями:
- ревматоидный артрит;
- инфекционный артрит;
- синовит;
- межмышечная гематома, в том числе нагноившаяся;
- перелом кости.
Хронический остеомиелит кости
Эта форма чаще всего служит исходом острого процесса. В костном веществе образуется секвестральная полость. Она содержит свободные кусочки отмершей костной ткани и жидкое гнойное отделяемое. Содержимое секвестральной коробки выделяется через свищи на поверхность кожи.
Развитие болезни волнообразное: закрытие свищей сменяется новой фазой воспаления и выделения гноя. При стихании обострения состояние больного улучшается. Кожная температура нормализуется, боль исчезает. Показатели крови приближаются к нормальным. В это время в костном веществе постепенно образуются новые секвестры, которые начинают отторгаться и вызывают обострение. Длительность ремиссии может составлять несколько лет.
Признаки рецидива напоминают острый остеомиелит. Возникает воспаление и боли в области поражения, открывается свищ, может развиться мягкотканная флегмона. Продолжительность рецидива определяется многими условиями, прежде всего эффективностью лечения.
Первично-хронические формы протекают без признаков острой стадии. Абсцесс Броди представляет собой одиночную полость круглой формы в костном веществе, окруженную капсулой и располагающуюся в костях голени. Абсцесс содержит гной. Выраженных симптомов воспалительного процесса нет, заболевание вялотекущее. При обострении возникает боль в ноге, особенно в ночные часы. Свищи не формируются.
Склерозирующий остеомиелит сопровождается увеличением плотности кости, наслоениями надкостницы. Кость утолщается и приобретает форму веретена. Костно-мозговой канал сужается. Эта форма плохо поддается терапии.
Острый остеомиелит
Самый частый вариант такого процесса — гематогенный. Он наблюдается в основном у мальчиков. Развивается флегмонозное воспаление костно-мозгового канала.
Токсический вариант протекает молниеносно и может привести к гибели больного в течение нескольких дней. Септикопиемический вариант характеризуется наличием гнойников не только в костном веществе, но и во внутренних органах.
У большинства пациентов имеется местная форма заболевания. Болезнь начинается внезапно. Появляется чувство распирания и интенсивная боль в конечности, чаще возле коленного, плечевого или локтевого суставов. Она усиливается при движениях. Повышается температура тела.
Отмечается бледность кожного покрова, частое дыхание и пульс, заторможенность и сонливость. Конечность находится в полусогнутом положении, движения в ней ограничены. Над зоной воспаления возникает отек и покраснение кожи. Отмечается сильная болезненность при постукивании в области поражения или в направлении по костной оси.
Рентгенологические изменения появляются лишь через 2 недели после начала болезни.
Лечение остеомиелита кости
При остром процессе требуется срочная госпитализация. Лечение проводится с применением хирургического вмешательства и лекарственных препаратов.
Операция включает остеоперфорацию – формирование отверстия в кости, очищение и дренирование полости. В тяжелых случаях вскрываются гнойные затеки в мышцах и проводится трепанация кости. После очищения кости от гноя начинают внутрикостный лаваж – введение в полость через пластиковые катетеры антимикробных веществ – антибиотиков, хлоргексидина, риванола, а также ферментов.
Комплексное консервативное лечение включает:
- антибиотики в высоких дозах;
- дезинтоксикация (введение в вену растворов плазмы, альбумина, гемодеза, реополиглюкина), форсированный диурез;
- коррекция нарушений кислотно-основного состояния с помощью внутривенной инфузии гидрокарбоната натрия;
- стимуляция восстановления тканей (метилурацил);
- иммуномодулирующие средства и витамины.
В случае, если заболевание вызвано стафилококком, для его лечения могут использоваться методы специфической иммунотерапии – стафилококковый анатоксин, стафилококковая вакцина, гамма-глобулин или гипериммунная плазма с повышенным содержанием противомикробных антител.
Обязательна иммобилизация конечности с помощью лонгеты. После стихания острого воспаления назначаются физиопроцедуры – УВЧ, магнитное поле и другие. Гипербарическая оксигенация – одна из эффективных процедур при остеомиелите. Она подразумевает вдыхание воздушно-кислородной смеси в специальной камере под давлением. Это помогает не только улучшить кровоснабжение всех тканей, но и ускорить процессы заживления гнойного очага.
Прогноз заболевания обычно благоприятный, оно заканчивается выздоровлением. Однако в некоторых случаях болезнь приобретает хроническое течение.
Основа лечения хронического варианта – секвестрнекрэктомия. При этой операции удаляются костные секвестры, костная полость очищается, свищи иссекаются. Образующуюся полость дренируют. Можно закрыть их специальными пластичными материалами.
При патологических переломах, длительном остеомиелитическом процессе, укорочении конечности используется метод компрессионно-дистракционного остеосинтеза с использованием аппарата Илизарова. Хирурги вначале проводят секвестрнекрэктомию и обрабатывают края кости, удаляя все очаги инфекции. Затем сквозь кость проводится несколько спиц выше и ниже патологического очага. Спицы закрепляются металлическими кольцами, окружающими ногу или руку. Между соседними кольцами проводятся металлические стержни, параллельные оси конечности.
С помощью спиц и стержней костные отломки придавливаются друг к другу. На их стыке постепенно образуется срастание – костная мозоль. Ее клетки достаточно активно делятся. После сращения отломков хирурги начинают постепенно отводить кольца друг от друга, увеличивая длину стержней. Растяжение костной мозоли приводит к росту новой кости и восстановлению длины конечности. Процесс лечения довольно длительный, однако у такого метода есть масса преимуществ по сравнению с другими видами операции:
- малая травматичность;
- отсутствие гипсовой иммобилизации;
- способность пациента к передвижению;
- возможность пациенту самостоятельно проводить дистракцию (растяжение) после небольшого обучения;
- восстановление здоровой костной ткани, полностью замещающей остеомиелитический дефект.
В крайних случаях проводится ампутация конечности. Она показана при развитии обширной флегмоны, особенно вызванной анаэробами, или гангрены конечности.
После операции назначается консервативное лечение. Оно включает те же препараты, что и при острой форме.
При правильном лечении прогноз благоприятный. Однако не исключены рецидивы болезни. Сохраняющийся остеомиелит может приводить к амилоидозу почек и другим осложнениям.
Антибиотики при остеомиелите
Проблема адекватной антибактериальной терапии заключается в необходимости быстро подобрать эффективный препарат, действующий на максимально возможное количество предполагаемых возбудителей, а также создающий высокую концентрацию в костной ткани.
Остеомиелит чаще всего вызван стафилококками. Наиболее тяжелое течение заболевания связано с инфицированием синегнойной палочкой. В условиях длительного течения остеомиелита, хирургических операций, сопутствующих заболеваний микроорганизмы часто приобретают нечувствительность к антибиотика широкого спектра действия, например, к цефалоспоринам и фторхинолонам.
Поэтому для эмпирической терапии предпочтительно назначать линезолид. Менее удачным выбором будет ванкомицин, так как многие бактерии со временем приобретают устойчивость к нему.
Линезолид вводят внутривенно капельно. Он хорошо переносится. Из побочных эффектов чаще возникают тошнота, жидкий стул и головная боль. Лекарство можно применять у детей любого возраста, у него почти нет противопоказаний. Он выпускается под торговыми наименованиями Зеникс, Зивокс, Линезолид. В формах для приема внутрь выпускаются Амизолид и Роулин-Роутек.
Ванкомицин вводят внутривенно капельно. Он противопоказан в I триместре беременности и во время грудного вскармливания, при неврите слухового нерва, почечной недостаточности, индивидуальной непереносимости. Препарат выпускается под торговыми названиями Ванкомабол, Ванкомицин, Ванкорус, Ванкоцин, Веро-Ванкомицин, Эдицин.
В тяжелых случаях используются самые современные антибиотики – Тиенам или Меропенем. Если в микробной ассоциации, вызвавшей заболевание, присутствуют анаэробные микроорганизмы, к терапии подключают метронидазол.
Перед назначением антибиотиков необходимо получить материал для микробиологического исследования. После получения результатов чувствительности микроорганизмов препарат может быть заменен на более эффективный.
Продолжительность курса антибиотиков составляет до 6 недель.
Иногда лечение начинают с антибиотиков широкого спектра действия, влияющих на стафилококки:
- защищенные пенициллины;
- цефалоспорины;
- фторхинолоны;
- клиндамицин и другие.
Однако такое лечение обязательно должно быть подкреплено данными о чувствительности выделенных микроорганизмов.
Одновременно с длительной антибактериальной терапией необходимо проводить профилактику кишечного дисбиоза с помощью таких средств, как Линекс, Аципол, кисломолочных продуктов с живыми бактериями. При необходимости назначаются противогрибковые препараты (нистатин).
Народные средства при остеомиелите кости
После лечения остеомиелита в стационаре и выписки больного домой для профилактики перехода в хроническую форму или развития обострения можно использовать некоторые народные рецепты:
- сделать отвар из травы овса (в крайнем случае подойдут овсяные отруби) и делать из него компрессы на больную конечность;
- сделать спиртовую настойку сирени: полную трехлитровую банку цветков или почек залить водкой и настоять в темном месте в течение недели, использовать для компрессов;
- взять 3 кг грецких орехов, удалить из них перегородки и залить эти перемычки водкой, настоять в темном месте 2 недели; принимать по столовой ложке трижды в день в течение 20 дней;
- смазывать пораженный участок соком алоэ или делать компресс из измельченных листьев;
- натереть крупную луковицу, смешать со 100 г хозяйственного мыла; смесь прикладывать к коже возле свища на ночь.
Осложнения
Остеомиелит может вызвать осложнения со стороны окружающих тканей или всего организма. Они связаны с непосредственным распространением инфекции, нарушением кровообращения, интоксикацией, изменением обмена веществ.
Патологический перелом возникает в месте секвестра при незначительной травме. В этом случае больной не может наступить на ногу, появляется ненормальная подвижность костных отломков, возможна боль и отек.
Флегмона – разлитое гнойное воспаление, которое может захватить кость, надкостницу или окружающие мышцы. Заболевание сопровождается лихорадкой, интоксикацией, болью и отеком конечности. Без лечения она может привести к заражению крови – сепсису.
При разрушении концов костей возможен патологический вывих в тазобедренном, коленном, плечевом, локтевом и других суставах. Он сопровождается нарушением формы конечности, болью, невозможностью двигать рукой или ногой.
Одно из частых осложнений остеомиелита – ложный сустав. Свободные края кости, образовавшиеся после операции по удалению гнойного очага, не срастаются, а лишь соприкасаются друг с другом. В этом месте кость остается подвижной. Отмечается нарушение функции конечности, боль в ней, иногда отек. Возникает слабость и атрофия мышц. Лечение ложного сустава довольно долгое. Часто необходимо применение аппарата Илизарова.
Анкилоз возникает при сращении суставных поверхностей костей, пораженных остеомиелитом, например, вследствие долгой неподвижности конечности. Он сопровождается отсутствием движений в суставе.
В результате иссечения свищей, уплотнения окружающих тканей может развиться суставная контрактура – снижение его подвижности.
Патологические переломы, ложные суставы, анкилозы, контрактуры приводят к деформации конечности, невозможности ходить или работать руками.
Может возникнуть аррозивное кровотечение, сопровождающееся постоянной кровопотерей и образованием внутритканевой гематомы. Нагноение окружающих мягких тканей приводит к развитию разлитого гнойного воспаления – флегмоны. Это опасное осложнение в некоторых случаях требует ампутации конечности.
При хроническом остеомиелите значительно страдают проходящие возле кости сосуды и нервы. Ухудшается кровоснабжение конечной (дистальной) части ноги или руки, ткани отекают, испытывают нехватку кислорода. Появляются длительные боли в конечности, возможно онемение и чувство покалывания кожи. Раздражение гнойным отделяемым из свища приводит к развитию дерматита и экземы. Кода становится излишне сухой, шелушится, возникает кожный зуд. Если пациент начинает расцарапывать кожу, в ранках часто появляется вторичная инфекция и нагноение.
В некоторых случаях на фоне остеомиелита развивается злокачественная опухоль кости – остеосаркома, которая имеет высокую степень злокачественности и быстро растет.
При длительном течении остеомиелита нарушаются процессы обмена веществ в организме. Напряжение компенсаторных механизмов приводят к усилению выработки белка, необходимого для заживления костной ткани. Одновременно могут появляться патологические белковые образования, откладывающиеся в почках и других органах. Так развивается нередкое осложнение хронического остеомиелита – амилоидоз. Он проявляется в основном симптомами почечной недостаточности – отеками, повышением артериального давления, нарушением процесса мочеобразования.
Патогенные микроорганизмы из гнойного очага по кровеносным сосудам могут попасть в любой орган, вызвав его воспаление. Одним из частых общих осложнений является пневмония. Поражается также наружная сердечная сумка – перикард. Нередко возникает заражение крови – сепсис.
Профилактика
Если пациент имеет факторы риска остеомиелита, он должен о них знать. Необходимо принимать все меры по предупреждению различных инфекций, избегать порезов, царапин, вовремя обрабатывать повреждения кожи. Людям с диабетом необходимо постоянно следить за состоянием ступней, чтобы не допустить появления кожных язв.
Следует вовремя лечить кариес зубов, хронический тонзиллит, холецистит, пиелонефрит. Чтобы повысить неспецифическую защиту организма, необходимо следить за питанием и физической активностью, вести здоровый образ жизни.
Остеомиелит – воспалительный процесс в костном мозге, распространяющийся на окружающее костное вещество. Он может иметь острое или хроническое течение и проявляется болями в кости, лихорадкой, интоксикацией, образованием полостей и свищей с гнойным отделяемым. Лечение включает операцию и массивную антибактериальную терапию.
Полезные статьи:
Электронейромиография верхних конечностей как делают
ЭНМГ нижних конечностей — современный диагностический метод, позволяющий выявлять посылаемые мозгом импульсы и таким образом оценивать состояние нервных волокон.
Оглавление:
- Когда назначают электронейромиографию нижних, верхних конечностей?
- Задача диагностического исследования
- Виды диагностики
- В каких случаях назначается данный метод
- Состояния, требующие проведения диагностического метода
- Подготовка к процедуре
- Как проходит процесс обследования
- Расшифровка результата
- Электронейромиография
- Показания
- Электронейромиография верхних и нижних конечностей
- Противопоказания
- Подготовка
- Ход процедуры
- Электронейромиография в Москве: адреса и цены
- Электронейромиография (ЭНМГ). Виды и техника проведения. Показания и противопоказания к ЭНМГ. Где делают ЭНМГ?
- Что такое электронейромиография (ЭНМГ)?
- Типы ЭНМГ
- Стимуляционная электронейромиография
- Игольчатая электронейромиография
- Показания к проведению ЭНМГ (что выявляет электронейромиография?)
- Миастения
- Спинальная амиотрофия
- Рассеянный склероз
- Травмы
- Полинейропатии
- Подготовка к электронейромиографии
- Можно ли кушать перед ЭНМГ?
- Как проводится процедура электронейромиографии?
- Электронейромиография – это больно?
- ЭНМГ лицевого нерва (глазных мышц, круговой мышцы глаза)
- Электронейромиография тройничного нерва
- Электронейромиография (ЭНМГ) верхних конечностей (рук) – плечевого сплетения, срединного нерва, локтевого нерва, лучевого нерва
- Электронейромиография (ЭНМГ) нижних конечностей (ног) – седалищного нерва, малоберцового нерва
- Расшифровка электронейромиографии
- Можно ли сделать электронейромиографию головного мозга?
- Существует ли лечебная электронейромиография?
- Противопоказания к электронейромиографии
- Можно ли делать электронейромиографию ребенку?
- Побочные реакции и осложнения ЭНМГ
- Где (в какой больнице, клинике) можно сделать электронейромиографию (ЭНМГ)?
- В Москве
- В Санкт-Петербурге
- В Екатеринбурге
- В Новосибирске
- В Воронеже
- В Ростове-на-Дону
- В Нижнем Новгороде
- Во Владивостоке
- В Челябинске
- В Краснодаре
- Читать еще:
- Оставить отзыв
- ЭНМГ верхних конечностей – оптимальный способ быстрой диагностики состояния нервной системы и мышц
- Кому назначается исследование?
- Есть ли противопоказания и как правильно подготовиться?
- Виды электронейромиографии
- Ход обследования
- Преимущества ЭНМГ перед другими видами исследования
- Кому и когда назначается электронейромиография — подготовка и ход процедуры, цена
- Цели и задачи метода
- Области применения электронейромиографии
- Подготовка к ЭНМГ
- Как проходит процедура
- Виды обследования
- Разница между ЭНМГ, ЭМГ, ЭНГ
- Как делают электронейромиографию нижних и верхних конечностей
- Расшифровка результатов
- Где пройти обследование в Москве и Санкт-Петербурге
Человек двигается, выполняет действия, но это возможно не только благодаря мозгу, отдающему сигналы, но и функциям периферических нервов.
Они буквально пронизывают органы, мышечную ткань и выполняют управленческую функцию, передавая к ним команду мозга. Но эта система достаточно уязвима, ведь инфекции, токсические вещества, травмы способны вывести ее из строя. ЭНМГ обнаруживает подобные нарушения, определяя степень их тяжести и причины возникновения.
Задача диагностического исследования
Электронейромиография — это способ, позволяющий при помощи компьютерного оборудования проводить обследование нервных импульсов, изучая его движение по чувствительным нервным тканям.
Данное диагностирование верхних и нижних конечностей дает возможность специалисту оценивать состояние мышечных волокон, кроме того, корешков нервов, которые расположены вблизи. Причем результат выходит максимально точным, вследствие чего врач может установить причину расстройства.
Во время ЭНМГ происходит стимуляция периферического нерва посредством электрического импульса, а инновационная аппаратура распознает мышечный ответ и регистрирует его.
Диагностика дает данные, которые не могут с такой же точностью выявить другие методы:
- Оценку способности сокращения волокон мышц в процессе воздействия внешних раздражителей. Количественное и временное измерение передвижения импульса по тканям нерва.
- Максимально точное обнаружение места, в котором повреждены волокна нервов.
- Выявление снижения скорости, с которой импульсы передвигаются по нервным тканям, а также амплитудные изменения их потенциала.
ЭНМГ конечностей применяются для ранней диагностики, так как методика позволяет выявлять заболевания мышц даже на первых стадиях, когда симптомы не столь выражены. Естественно, что это повышает шансы скорейшего выздоровления без осложнений. Кроме того, метод способствует определению стадии денервационно-реиннервационного синдрома, развивающегося в мышечных волокнах.
При обнаружении патологических изменений в тканях нижних или верхних конечностей специалист продолжает использовать данную диагностику, но уже для анализа результатов назначенной терапии.
Далеко не каждое обследование дает результаты, по которым возможна постановка топического диагноза. Однако ЭНМГ определяет область локализации, распространение очагов патологических изменений непосредственно в нервной системе. В отличие от других методик этот способ позволяет выявлять имеющиеся повреждения, состояние аксонов, кроме того, определять, какая их часть подверглась патологическому процессу: корешок, сплетение нервов или один нерв.
Естественно, что такие возможности оценили многие специалисты и успешно применяют в своей практике.
Точное обнаружение проблемы позволяет назначать адекватное лечение и осуществлять быстрое избавление от недуга.
Виды диагностики
Врач может назначить один из 3 видов обследования, исходя из показаний:
Они отличаются методом фиксации электродов на теле человека, а также информацией, которая добывается с их помощью.
Самой простой процедурой без боли и дискомфорта считают поверхностную электронейромиографию. При диагностике биполярные и однополярные электроды, присоединенные к аппарату, прикладываются к кожным покровам, поэтому методика является неинвазивной.
Среди прочих обследований данный способ считается достаточно эффективным, так как с его помощью возможно оценить состояние мышц разных групп. Но среди ЭНМГ он обладает самой низкой чувствительностью, вследствие чего исследует только те мышечные ткани, которые расположены рядом с кожным покровом. Поэтому чаще используется при противопоказаниях к применению игольчатого вида диагностики.
Поверхностный метод из-за присущей ему безболезненности используют чаще для следующих пациентов:
- детей;
- людей, у которых низкий болевой порог;
- при трансмиссивных инфекциях;
- при усиленной кровоточивости.
Наиболее информативной является игольчатая (локальная) ЭНМГ. Для ее проведения в мышцу вставляют электрод в виде тончайшей иголочки, поэтому данное диагностирование относится к инвазивным процедурам. Благодаря тому, что иглы проникают вглубь тканей, исследуются волокна, расположенные глубоко под кожей, причем информация поступает и при спокойном состоянии мышц, и при их напряжении.
Подобный метод дает высокую результативность при нейронных повреждениях мышечных тканей или других патологических изменениях, расположенных глубоко в теле. Игольчатая ЭНМГ назначается при патологиях нервных волокон как нижних конечностей, так и прочих отделов. Ее проведение сопровождается болевыми ощущениями, которые проходят сразу по окончании процедуры.
Это диагностическое обследование рекомендуется только при серьезных показаниях, а в качестве первичного изучения пораженных тканей нервов проводится поверхностная электромиография.
Игольчатая и поверхностная процедуры основываются на способности здоровых (без патологических изменений) мышечных тканей давать ответ на раздражитель, в роли которого выступают электрические импульсы.
Существует еще одна методика, которая назначается для оценки проходимости нервных импульсов вдоль сенсорных и моторных волокон мышечной ткани — это стимуляционная ЭМГ. Данный вид диагностики наиболее эффективен при невральных патологиях и нейротравмах.
Тип диагностирования назначается на основе симптомов и течения недуга. Уже при установленном диагнозе специалист может порекомендовать пройти более подробное обследование — локальное, чтобы выяснить нюансы повреждений.
В каких случаях назначается данный метод
Что же может стать причиной назначения электронейромиографии? Стоит отметить, что в случае с данным тестированием нет стандартов, на которые следует ориентироваться при определении диагностических мер.
Выбор методики (локальное, поверхностное, стимуляционное обследование, определение участка нервных и мышечных тканей для анализа) происходит исключительно из индивидуальных особенностей и клинической картины болезни у конкретного пациента. Специалисту требуется определить ряд задач, которые и будут решаться путем проведения ЭНМГ конечностей.
Стоит рассмотреть ряд ситуаций, при которых назначается комплексное диагностирование с проведением электромиографии или электронейромиографии. Естественно, что речь идет об ориентировочных данных, и идентичные болезни нейроструктур встречаются редко. В каждом организме повреждение нервов может давать различную симптоматику. Но все же есть усредненные данные:
- Симптомы, сигнализирующие о развитии синдрома канала, который называют карпальным или запястным (немеют кисти рук, пальцы). В этой ситуации назначают стимуляционный тип диагностики одной кисти, с большинстве случаев этого достаточно, чтобы патология подтвердилась.
- Если диагноз остается открытым, то может быть предложено игольчатое обследование, чтобы подтвердить или исключить радикулопатию, плексопатию. Либо проводится стимуляционная ЭНМГ области нижних конечностей, опять же для выявления вышеперечисленных патологических состояний.
Состояния, требующие проведения диагностического метода
Этот же подход применяется и при подозрениях на другие невропатические расстройства или признаках туннельного синдрома. Иногда диагностика дополняется ультразвуковым исследованием нервов.
При невропатии в области лица назначается стимуляционный вид тестирования, применяемый для определенной зоны. Если у врача есть предположения о полном поражении тканей нерва или имеется повод для выявления более точных показаний для проведения операции, то он может порекомендовать сделать игольчатую электромиографию.
При подозрении на радикулит проводят стимуляционную процедуру в одной области (ноги или руки) и игольчатую в мышечных тканях, реагирующих на повреждение нервного корешка (врач определяет, какие мышцы нуждаются в обследовании исходя из клинической картины).
Если есть признаки полиневропатии (диффузного повреждения нервов периферической системы), то речь идет о назначении стимуляционной ЭНМГ двух областей. В некоторых ситуациях требуется и игольчатое обследование, которое помогает определить характер протекающей в нервах патологии.
При подозрении на заболевания мотонейронов (бокового амиотрофического склероза, спинальной мышечной атрофии) рекомендуется пройти процедуру, направленную сразу на две конечности — руку и ногу — и игольчатую ЭМГ мышечных тканей, иннервируемых с различных уровней (по имеющимся симптомам врач определяет, какие мышцы нужно изучать).
Если присутствуют признаки миастенического синдрома (миастении), то пациента направляют на стимуляционную процедуру двух-трех областей. В большинстве случаев это нервы лица, плечевого пояса и нижних конечностей. Последнее обязательно, если симптомы указывают на синдром Ламберта-Итона. Чаще всего данного тестирования оказывается достаточно, но при сложном течении заболевания или затруднении в определении диагноза может быть дополнительно выполнено игольчатое обследование.
При подозрении на миопатические нарушения (миодистрофию наследственного характера, воспаление поперечнополосатой мускулатуры и др.) проводится стимуляционная ЭНМГ двух конечностей (верхней и нижней), кроме того, игольчатая электронейромиография (набор мышечной ткани определяет специалист).
Если произошло повреждение нервов вследствие травмы, назначают и стимуляционную процедуру (одной области), и игольчатую. В некоторых случаях возможно дополнительное ультразвуковое исследование нервных волокон (чаще это бывает при подозрении разрыва ствола нерва).
Подготовка к процедуре
Процедура электронейромиографии не требует особых приготовлений. Специалист предупреждает, что за 24 часа до мероприятия необходимо прекратить принимать лекарства, которые снижают тонус скелетных мускулов (миорелаксанты), блокируют ацетохинолин (антихолинергики), влияют на процессы передачи нервных импульсов.
Минимум за 4 часа до обследования не стоит принимать пищу. Специалист перед ЭНМГ обязательно должен ознакомиться с историей заболевания, так как игольчатую диагностику в некоторых случаях не назначают, например, при проблемах со свертываемостью крови.
Как проходит процесс обследования
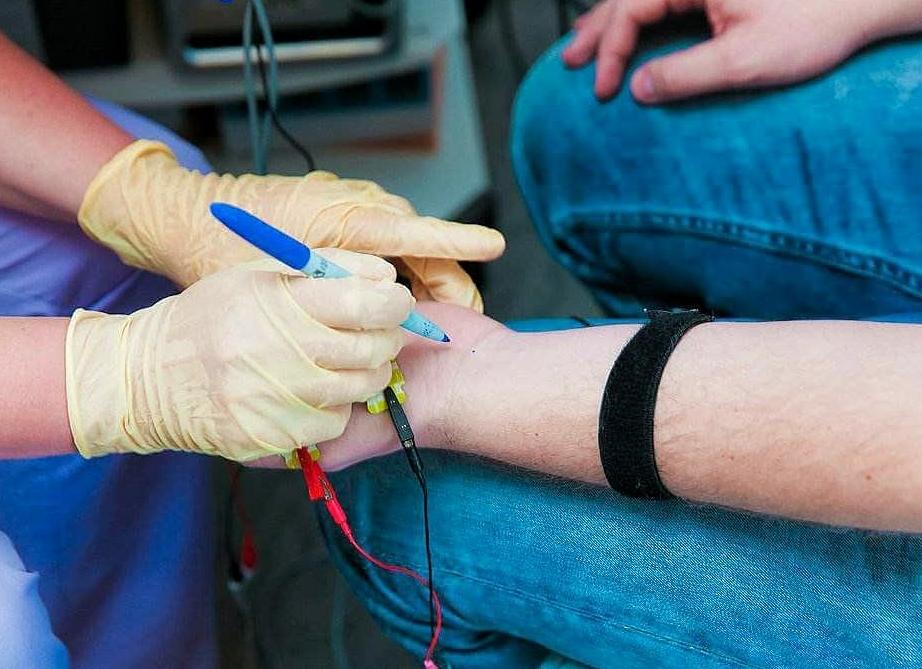
При электронейромиографии конечностей предлагают прилечь или присесть, откинув спину. Перед процедурой человек обязательно должен расслабиться.
Используются 2 типа электродов. При применении игольчатых элементов аппарат записывает отдельные нервные и мышечные единицы, а электроды, которые помещаются на кожные покровы, дают информацию общего характера об активности мускулов.
Использование поверхностного ЭНМГ обеспечивает простое безопасное диагностирование — без риска развития инфекционной болезни и травмирования. Кроме того, его отличает полная безболезненность. Чтобы выяснить, куда крепить электроды, специалисты руководствуются специальными пособиями, которые указывают на расположение двигательных областей.
При данном диагностировании электроды помещают на кожные покровы чуть выше двигательной точки, где располагается мышца. Большая поверхность элемента размещается на центр мускульной ткани, меньшая — на сухожилие.
Чтобы исключить вероятность попадания болезнетворных микроорганизмов, кожу протирают специальным антисептиком, содержащим спирт. После поверхность покрывают гелем, способствующим проведению импульсов электрода.
Участвуют в процессе 2 элемента: один стимулирует передачу импульсов, второй — регистрирует полученную информацию. Все изменения функций выявляются. Между электродами требуется обязательная установка заземления, для этого фитили, выполненные из фетровой ткани, врач смачивает в хоридно-натриевом растворе.
Чтобы получить данные о том, с какой скоростью движется импульс по тканям нерва, применяют комплексную электрофизиологическую диагностику, включающую М-ответ. Именно благодаря ему появляется возможность выявления амплитуды способностей мышечных волокон.
Расшифровка результата
Что же выясняет врач в ходе исследования? В расшифровку входит ряд параметров:
- М-ответ — потенциалы мышечных волокон в сумме, которые возникают под воздействием электрического стимулирования;
- Ф-волна — ответ мышечных волокон на электрическое стимулирование нерва, которое сигнализирует о том, что повреждение произошло на уровне спинного мозга;
- Н-рефлекс — при норме всегда возникает, когда раздражают большеберцовый нерв.
Существуют ситуации, когда данное мероприятие проводить не рекомендуется. Это бывает:
- если у пациента наблюдаются незаживающие язвы;
- при глубоких повреждениях кожного покрова на руках или ногах (сильных ожогах, ранах с нагноением);
- если у пациента в организме присутствуют металлические пластины, эндопротезы, стимуляторы сердечной деятельности;
- не рекомендуют ЭНМГ проводить сразу после посещения физиокабинета;
- при эпилепсии;
- при заболеваниях инфекционного происхождения в острой форме;
- при острых формах патологий сердечно-сосудистой системы, например, после перенесенного гипертонического криза или приступа стенокардии.
Тяжелые расстройства психики могут вызвать определенные осложнения в процессе обследования.
Существует ряд относительных противопоказаний, при которых процедуру назначают с осторожностью:
- ВИЧ-инфекция;
- гепатит;
- нарушенная свертываемость крови;
- высокий порог болевой чувствительности.
Если провести игольчатую ЭНМГ нет возможности, ее заменяют поверхностным видом.
Специалисты уверены, что эффективность подобного тестирования в разы превышает все имеющиеся риски, а поверхностная процедура вообще отличается полной безопасностью.
В случае если врач назначил электронейромиографию, отказываться от ее прохождения нецелесообразно.
Болезнь Бехтерева и прочие аутоиммунные заболевания
Боли в спине (дорсалгии)
Другие патологии спинного и головного мозга
Другие травмы опорно-двигательного аппарата
Заболевания мышц и связок
Заболевания суставов и периартикулярных тканей
Искривления (деформации) позвоночника
Лечение в Израиле
Неврологические симптомы и синдромы
Опухоли позвоночника, головного и спинного мозга
Ответы на вопросы посетителей
Патологии мягких тканей
Рентгенография и прочие инструментальные методы диагностики
Симптомы и синдромы заболеваний опорно-двигательной системы
Сосудистые заболевания ЦНС
Травмы позвоночника и ЦНС
©, медицинский портал о здоровье спины SpinaZdorov.ru
Вся информация на сайте представлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом.
Полное или частичное копирование информации с сайта без указания активной ссылки на него запрещено.
Источник: https://spinazdorov.ru/opisanie-snimkov/enmg-nizhnih-konechnostej.html
Электронейромиография
Методика диагностики при помощи электронейромиографа позволяет оценить состояние мышц, а так же нервных окончаний, располагающихся в непосредственной близости. Это позволяет с высокой точностью выявить их состояние на момент исследования.
При проведении процедуры производится стимулирование при помощи электрического импульса периферического нерва, после чего ответ мышцы, иннервируемой им, регистрируется аппаратом. Электронейромиография позволит:
- Оценить способность мышечных волокон сокращаться под воздействием раздражающего фактора;
- Измерить количество и скорость прохождения импульсов по нервам;
- Выявить место повреждения нервной ткани.
Дополнительно так же выявляется, насколько снижена скорость проведения по нервным окончанием импульсов и амплитуды их потенциала.
Существуют две методики проведения исследований при помощи данного устройства:
- Игольчатая. Электрод имеет вид небольшой иглы и вводится в мышцу. Метод наиболее эффективен, хотя и способен приносить пациенту незначительные неприятные ощущения;
- Поверхностная. Методика не приносит болевых ощущений, поскольку измерение показателей производится путем наложения на кожный покров электродов.
Показания
Болезни, при которых ЭНМГ необходима, имеют достаточно обширный список. Обычно процедура назначается в следующих случаях:
- Полинейропатия;
- Травмы спины;
- Сотрясения, травмы или же ушибы головного мозга (применима процедура и для диагностирования нарушений вследствие травм спинного мозга);
- Различные виды невропатий и невритов;
- Разные типы остеохондроза;
- Вибрационная болезнь, вызванная профессиональными причинами;
- Сирингомиелия;
- Рассеянный склероз разных форм;
- Заболевания мышц (патологическая утомляемость, миозит, миастения);
- Болезнь Паркинсона.
Электронейромиография верхних и нижних конечностей
При помощи ЭНМГ нижних и верхних конечностей возможно наиболее точное диагностирование следующих болезней:
- Полинейропатия различных форм;
- Сдавление или же повреждение нервных окончаний;
- Туннельный синдром запястья;
- Периферическая нейропатия;
- Невриты;
- Остеохондроз;
- Протрузия межпозвоночного диска.
В подобных случаях исследование позволяет с высокой точностью выявлять повреждения, воспаления, а так же места сдавливания нервов на конечностях. Дополнительно можно выявить, идет ли процесс восстановления нервной ткани или потребуется прием специальных препаратов. При проведении исследования накожные электроды накладывают не просто в месте беспокоящей мышцы, а в точках, где нервные волокна ближе расположены к коже.
Противопоказания
Широкого спектра противопоказаний электронейромиография не имеет. Но игольчатый тип исследования не рекомендуется проводить пациентам, имеющим иммунные нарушения, в том числе ВИЧ. На самого больного процедура никак не способна повлиять, но у медицинского персонала существенно повышается опасность заражения.
Подготовка
Перед проведением ЭНМГ особенная подготовка не потребуется. Но на результаты способны повлиять некоторые лекарственные средства (например, антихолинергики или миорелаксанты). Большая жировая прослойка и нарушения свертываемости крови так же представляют опасность. Именно поэтому перед началом проведения процедуры понадобится обязательное консультирование с доктором. Возможно, некоторые препараты потребуется заменить, снизить вес или предпринять некоторые другие меры.
Дополнительно потребуется на сутки прекратить прием лекарств, которые способны влиять на передачу нервных импульсов. Непосредственно перед процедурой необходимо не принимать пищу несколько часов.
Узнайте все о невропатии нижних конечностей. Причины, симптомы и методы лечения.
О том, как лечить защемление седалищного нерва читайте здесь.
Ход процедуры
В начале проведения электронейромиографии пациента обязательно информируют обо всех ощущениях, которые могут его ожидать. Вся процедура проводится в положении лежа, при этом человек должен быть полностью расслаблен. Как уже указывалось выше, игольчатый тип процедуры имеет меньшее количество противопоказаний, но накожный, хоть и предоставляет немного меньшее количество информации, менее травматичен.
Накожные электроды накладываются над двигательной точкой мышцы. Из них индифферентный приклеивается над сухожилием, а главный — над брюшком мышцы. Перед наложением кожа обязательно протирается спиртом, а после на нее наносится специальный гель. Между двумя электродами, которые состоят из стимулирующего и регулирующего, устанавливается особый электрод, выступающий в качестве заземлителя. Перед началом исследования фетровые фитильки смачиваются в изотоническом растворе (обычно это хлорид натрия). При этом анод фиксируется дистально, а катод — над двигательной точкой.
При проведении ЭНМГ возможно появление легкого покалывания и болей, но уже вскоре после процедуры они проходят полностью.
На следующем видео показан ход электронейромиографии с реальным пациентом:
Электронейромиография в Москве: адреса и цены
В Москве исследование при помощи электронейромиографа возможно провести как в частных, так и в государственных клиниках. Так, по следующим адресам можно получить данную услугу.
- Клиника восстановительной неврологии. Расположен на ул. Маршала Василевского, д. 13, неподалеку от метро (ст. Щукинская). Стоимость будет устанавливаться в зависимости от типа болезни, но обычно она не превышает 5000 рублей.
- Реал-клиник проводят исследования различной степени сложности. Стоимость — до 5 тыс. рублей. При этом есть возможность оплатить проведенную процедуру в кредит. Располагается клиника на Московском пр., 121А, пр. Энгельса, 22, Коломяжский пр., 28, а так же в г. Санкт-Петербург.
- Физио-мед располагается в Бибирево, д. 17 и предлагает подобные услуги, но по расценкам, которые будут несколько дешевле. Так, разные типы электронейромиографии будут стоить от 1200 до 6000 за самую сложную операцию.
Медицинские государственные клиники предлагают пациентам пройти электронейромиографию бесплатно, но только при условии полиса ОМС и соответствующего направления от доктора на данную процедуру. В остальных случаях необходимо будет заплатить до 4000 рублей.
Для прохождения ЭНМГ потребуется обратиться в поликлиники №180, 31, 7, 12.
Как мы экономим на добавках и витаминах: пробиотики, витамины, предназначенные при неврологических болезнях и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
Источник: https://www.neuroplus.ru/diagnostika/elektroneyromiografiya.html
Электронейромиография (ЭНМГ). Виды и техника проведения. Показания и противопоказания к ЭНМГ. Где делают ЭНМГ?
Что такое электронейромиография (ЭНМГ)?
Типы ЭНМГ
- Стимуляционную ЭНМГ – эффективна в диагностике поражений периферических нервов или при нарушении передачи нервного импульса с нерва на мышцу.
- Игольчатую ЭНМГ – эффективна в диагностике поражений спинного мозга или скелетных мышц.
- Комплексную ЭНМГ – одновременно применяются оба метода исследования, что позволяет врачу различить заболевания со схожими клиническими проявлениями.
Стимуляционная электронейромиография
- При поражениях периферических нервов. Если какой-либо периферический нерв поражен (в результате травмы или другого заболевания), скорость проведения импульса по нему замедлится. Если же он полностью перерезан или сдавлен, импульс по нему не будет проводиться вообще, что будет выявлено в процессе исследования.
- При нарушениях нервно-мышечной передачи. В нормальных условиях в месте контакта нервного волокна с мышцей имеется особая структура, ответственная за передачу нервного импульса (синапс). При поражении синапса импульс не сможет переходить с нерва на мышцу, в результате чего будут отмечаться характерные клинические проявления (мышечная слабость, нарушения произвольных движений и так далее). Сам нерв при этом будет функционировать нормально, то есть по нему импульсы будут проводиться с нормальной скоростью, что можно будет определить при стимуляционной ЭНМГ.
- При поражении чувствительных нервов. Для проверки чувствительных нервов производится слабая электрическая стимуляция исследуемой мышцы. В нормальных условиях это приводит к рефлекторной ее активации, что будет зарегистрировано в процессе исследования. Если же чувствительные нервные волокна поражены, рефлекторного ответа наблюдаться не будет.
Игольчатая электронейромиография
- При поражениях спинного мозга. В данном случае поражается двигательный мотонейрон, расположенный в спинном мозге. При этом определенные мышечные волокна (которые иннервировались данным нейроном) перестают получать от него импульсы, вследствие чего начинают хаотично сокращаться. Невооруженным глазом такие сокращения не видны, однако они могут быть выявлены с помощью игольчатой ЭНМГ. Если же пораженными окажутся сразу несколько мотонейронов спинного мозга, это может привести к более выраженным хаотичным сокращениям мышечных волокон, что может стать заметно даже невооруженным глазом и может доставлять пациенту значительные неудобства.
- При поражении непосредственно мышцы. Если мотонейрон функционален и импульс от него проводится нормально, однако функциональная активность мышечного волокна нарушена, это также отразится на результатах ЭНМГ. Дело в том, что во время исследования регистрируется амплитуда и длительность мышечного сокращения, возникающего в ответ на стимуляцию нервным импульсом. Снижение данных показателей (то есть, снижение амплитуды и укорочение мышечного ответа в ответ на стимуляцию) будет свидетельствовать о том, что мышца работает не нормально. Хаотичных мышечных сокращений, характерных для поражения спинного мозга, при этом наблюдаться не будет.
Показания к проведению ЭНМГ (что выявляет электронейромиография?)
Миастения
Спинальная амиотрофия
Рассеянный склероз
Травмы
Полинейропатии
Подготовка к электронейромиографии
- Исключить прием препаратов, влияющих на нервно-мышечную передачу импульсов. К данным препаратам относятся миорелаксанты – средства, которые используются во время операций. Они нарушают (блокируют) передачу импульса с нерва на мышцу, вследствие чего человеческое тело полностью расслабляется, что позволяет хирургам нормально оперировать. Обычно мышечная сила пациента восстанавливается сразу после окончания операции, однако остаточные явления могут сохраняться в течение некоторого времени. Вот почему исследование рекомендуется проводить не ранее, чем через 2 дня после операций, проведенных под общим наркозом или других процедур, связанных с использованием миорелаксантов.
- Оценить свертываемость крови. В нормальных условиях при повреждении кровеносных сосудов кровь быстро сворачивается, образуя тромб (кровяной сгусток), который закупоривает сосуд и останавливает кровотечение. При некоторых заболеваниях крови, а также при использовании некоторых медикаментов (антикоагулянтов, нарушающих процесс свертывания крови) у пациента может отмечаться склонность к кровотечениям. При стимуляционной ЭНМГ это не будет иметь никакого значения, в то время как при игольчатой ЭНМГ (связанной с введением иголок в мышцы) могут возникнуть мелкие или умеренные кровоизлияния. Вот почему перед выполнением процедуры врач может назначить пациенту лабораторные анализы (фибриноген, протромбиновый индекс и другие), с помощью которых можно будет оценить состояние свертывающей системы крови.
- Исключить прием психостимуляторов. Психостимуляторы – это вещества, которые стимулируют центральную нервную систему, вследствие чего могут исказить результаты исследования. Чтобы это предотвратить, за сутки перед выполнением электронейромиографии следует отказаться от кофе и чая, энергетических напитков, шоколада, а также психостимулирующих медикаментов.
Можно ли кушать перед ЭНМГ?
Как проводится процедура электронейромиографии?
Электронейромиография – это больно?
Во время стимуляции могут возникать неприятные ощущения, связанные с раздражением исследуемого нерва и последующим мышечным сокращением, однако боли при этом не наблюдается.
ЭНМГ лицевого нерва (глазных мышц, круговой мышцы глаза)
Электронейромиография тройничного нерва
Электронейромиография (ЭНМГ) верхних конечностей (рук) – плечевого сплетения, срединного нерва, локтевого нерва, лучевого нерва
- ЭНМГ плечевого сплетения. После выхода из спинного мозга нервные волокна (отростки нервов) собираются вместе, формируя сплетения. Нервы, ответственные за иннервацию верхних конечностей, формируют так называемое плечевое сплетение, которое располагается в области ключицы и нижней части шеи. Для исследования данного сплетения применяется стимуляционная ЭНМГ. Регистрирующий электрод накладывается на какую-либо мышцу руки, после чего с помощью другого электрода производится стимуляция определенных зон плечевого сплетения. По характеру мышечного ответа оценивается состояние тех или иных участков сплетения. Стоит отметить, что процедура эта довольно длительная (может занимать до полутора часов и более), что обусловлено большим количеством точек стимуляции, которые нужно проверить.
- ЭНМГ срединного нерва. Срединный нерв образуется из ветвей плечевого сплетения. Он проходит по передней поверхности предплечья и переходит на ладонную поверхность кисти. Иннервирует он мышцы-сгибатели в области предплечья, а также мышцы-сгибатели пальцев. Для исследования срединного нерва с помощью стимуляционной ЭНМГ регистрирующие электроды накладываются на ладонную поверхность кисти, а стимулирующие электроды прикладываются к передней поверхности запястья, предплечья и локтевой области. При выполнении игольчатой ЭНМГ электроды вводятся в мышцы передней поверхности предплечья или в мышцы кисти, расположенные со стороны большого пальца.
- ЭНМГ локтевого нерва. Данный нерв также образуется из волокон плечевого сплетения, проходит через локтевой сустав и предплечье, после чего переходит на ладонь. Локтевой нерв иннервирует мышцы, сгибающие пальцы и запястье. Для его исследования регистрирующие электроды накладывают на область запястья, предплечья или кисти, а стимулирующий электрод – на различные участки внутренней поверхности предплечья (в зоне проекции локтевого нерва).
- ЭНМГ лучевого нерва. Лучевой нерв проходит в толще предплечья и иннервирует мышцы-разгибатели запястья и пальцев. При исследовании данного нерва регистрирующие электроды накладываются на тыльную поверхность кисти, а стимулирующие – на различные точки в области заднебоковой поверхности предплечья.
При исследовании важно как можно точнее измерять расстояние между регистрирующим и стимулирующим электродами. Вот почему после каждой стимуляции исследователь с помощью рулетки или линейки будет замерять данное расстояние и вносить его в компьютер.
Электронейромиография (ЭНМГ) нижних конечностей (ног) – седалищного нерва, малоберцового нерва
Расшифровка электронейромиографии
- Проведение импульса по нерву. Если импульс не проводится вообще, значит, исследуемый нерв разрушен (перерезан, передавлен, разрушен воспалительным процессом и так далее).
- Скорость проведения нервных импульсов по нервам. Ее снижение может указывать на поражение миелиновой оболочки нервного волокна, что наблюдается, например, при рассеянном склерозе.
- Амплитуду (высоту, силу) мышечной активности. Если амплитуда мышечного ответа снижена, это может указывать на нарушение нервно-мышечной передачи импульса или на поражение нерва. В то же время, увеличение амплитуды мышечной активности может свидетельствовать о поражении спинного мозга.
- Наличие/отсутствие спонтанных мышечных сокращений (фасцикуляций). Их выявление может свидетельствовать о поражении спинного мозга.
Можно ли сделать электронейромиографию головного мозга?
Существует ли лечебная электронейромиография?
Противопоказания к электронейромиографии
- При нарушениях свертывающей системы крови. При нарушении свертывания крови введение иголок в мышцы может привести к образованию массивных кровоизлияний. Если нарушения свертывающей системы носят врожденный характер (например, при гемофилии), перед выполнением процедуры пациенту следует ввести в организм специальные факторы свертывания, которые нормализуют состояние крови. После этого ЭНМГ может быть выполнена. Если же нарушения свертываемости связаны с применением антикоагулянтов (препаратов, разжижающих кровь), после их отмены и нормализации лабораторных анализов (протромбинового индекса, фибриногена и других) процедура также может быть выполнена, не представляя угрозы для пациента.
- При инфицировании кожи в области исследования. Если кожа поражена бактериальной или грибковой инфекцией, вводить через нее электроды запрещено, так как вместе с ними инфекционные агенты могут проникнуть в более глубокие ткани (мышцы), вызвав их поражение. Это может стать причиной развития грозных осложнений или даже смерти пациента от системной инфекции. Вот почему перед проведением ЭНМГ следует излечить все кожные инфекции.
- При системных инфекциях. Проведение процедуры при тяжелой системной инфекции (сопровождающейся выраженным повышением температуры тела) также может привести к распространению инфекционных агентов в мышечную ткань.
- Пациентам со СПИДом (синдромом приобретенного иммунодефицита). Данная патология вызывается вирусом иммунодефицита человека (ВИЧ), который поражает клетки иммунной системы, тем самым, ослабляя иммунитет (защиту организма от инфекций). В далеко зашедших случаях иммунитет больного снижается настолько, что любая бактерия может вызвать развитие тяжелой инфекции. Хотя процедура ЭНМГ и проводится в стерильных условиях с использованием стерильных иголок, полностью исключить вероятность попадания инфекции в область прокола невозможно. Вот почему больным с тяжелыми формами СПИДа данное исследование не проводится.
- Пациентам с психическими расстройствами. Выполнение процедуры требует определенного сотрудничества от пациента. Если больной будет неадекватен, будет постоянно дергаться и вести себя агрессивно, правильно зарегистрировать электрическую активность мышц не получится, в результате чего исследование будет неинформативным.
Можно ли делать электронейромиографию ребенку?
Побочные реакции и осложнения ЭНМГ
- Инфицированием раны – при наличии кожной инфекции в области введения электрода или при использовании нестерильных электродов.
- Кровоизлиянием – при выполнении процедуры пациенту с выраженными нарушениями свертывающей системы крови.
- Психоэмоциональным стрессом у ребенка – чтобы это предотвратить, ребенка следует правильно подготовить к выполнению процедуры, а при необходимости применить успокоительные или снотворные средства.
Во время игольчатой ЭНМГ в тело пациента вводятся очень тонкие иглы, поэтому даже при введении иглы в нерв повредить его практически невозможно, а при введении ее в крупный кровеносный сосуд кровотечения не будет, так как дефект сосудистой стенки очень быстро закроется тромбом (кровяным сгустком).
Где (в какой больнице, клинике) можно сделать электронейромиографию (ЭНМГ)?
В Москве
Ул. Красная Пресня, дом 16.
Ул. Полтавская, дом 2.
Ул. Шаболовка, дом 34.
Ул. Героев Панфиловцев, дом 1.
Ул. Псковская, дом 9, корпус 1.
В Санкт-Петербурге
Ул. Марата, дом 78.
Медицинский центр «Династия»
Ул. Репищева, дом 13.
Клиника «Современные Медицинские Технологии»
Московский проспект, дом 22.
Ул. Восстания, дом 36.
Богатырский проспект, дом 64, корпус 1.
В Екатеринбурге
Ул. Викулова 33/2.
Ул. Шейнкмана, дом 45.
Медицинский научный центр Роспотребнадзора
Ул. Московская, дом 12.
Ул. Гражданская, дом 9.
Медицинский Центр «Здоровье Плюс»
Ул. Уральских Рабочих, дом 44.
В Новосибирске
Государственная Новосибирская Областная Клиническая Больница
Ул. Немировича-Данченко, дом 130.
Ул. Мичурина, дом 37.
Ул. Покрышкина, дом 1.
Дорожная клиническая больница
Владимировский спуск, дом 2а.
Ул. Фрунзе, дом 19.
В Воронеже
Переулок Здоровья, дом 2.
Воронежский областной клинический консультативно-диагностический центр
Площадь Ленина, дом 5а.
Городская поликлиника номер 7
Ул. Писателя Маршака, дом 1.
Городская клиническая больница скорой медицинской помощи номер 10 (больница «Электроника»)
Ул. Минская, дом 43.
Ул. Пушкинская, дом 11.
В Ростове-на-Дону
Центр восстановительной медицины «Дворец Здоровья»
Ул. Малюгиной, дом 100.
Детский неврологический медицинский центр «Авиценна»
Ул. Казахская, дом 129.
Областной Консультативно-Диагностический Центр
Ул. Пушкинская, дом 127.
Городская больница номер 6
Ул. Сарьяна, 85/38.
В Нижнем Новгороде
Ул. Исполкома, дом 6.
Медицинский центр «Персона»
Ул. Большая Печерская, дом 26.
Нижегородской областной клинический диагностический центр
Ул. Решетниковская, дом 2.
Проспект Ленина, дом 18.
Центр медицинской профилактики «ГАЗ»
Проспект Ленина, дом 88а.
Во Владивостоке
Краевой клинический центр
Ул. Черемуховая, дом 11.
Медицинский центр «Неврон»
Ул. Хабаровская, дом 17.
Ул. Прапорщика Комарова, дом 7 лит. 2, 2а.
В Челябинске
Ул. Доватора, дом 23.
Ул. Энтузиастов, дом 11/2.
Клиника профессора Кинзерского
Ул. Блюхера, дом 53а.
В Краснодаре
Краевая клиническая больница номер 2
Ул. Красных Партизан, дом 6/2.
Ул. Ставропольская, дом 210, литер Д.
Ул. Кубанская Набережная, дом 37/1.
Читать еще:
Оставить отзыв
Вы можете добавить свои комментарии и отзывы к данной статье при условии соблюдения Правил обсуждения.
Источник: https://www.tiensmed.ru/news/enmg1.html
ЭНМГ верхних конечностей – оптимальный способ быстрой диагностики состояния нервной системы и мышц
Такое исследование, как электронейромиография верхних конечностей является прогрессивным и высокоинформативным методом оценки «работоспособности» периферической нервной системы и мышечного аппарата. Этот способ представляет собой аппаратное исследование электрической активности самих мышц и скорости прохождения импульсов, во время которого точно определяется потенциал каждой двигательной единицы в покое и при совершении движения.
Каждая мышца состоит из различного количества волокон, и при их синхронном сокращении образуется потенциал двигательной единицы. Регистрируемые аппаратурой размер и форма потенциалов меняются при различных патологиях, что позволяет проводить точную диагностику даже при отсутствии явной клинической симптоматики. Существует несколько методик проведения такого обследования, выбор оптимальной осуществляется врачом в соответствии с клинической ситуацией.
Кому назначается исследование?
Сегодня ЭНМГ нижних и верхних конечностей назначается достаточно часто, и основными показаниями являются:
- сильные травматические воздействия на позвоночный столб и мышцы спины;
- полинейропатия;
- ведение периода после травм;
- невропатии любого генеза;
- остеохондроз;
- профессиональные заболевания;
- сирингомиелия;
- некоторые формы рассеянного склероза;
- миозиты, быстрая утомляемость, мышечная слабость.
В ответе на вопрос: «Что это – ЭНМГ верхних конечностей» поможет разобраться перечень заболеваний, которые можно диагностировать при помощи этого метода. Среди них можно назвать туннельный синдром запястья, периферическую нейропатию и другие.
Электронейромиография позволяет точно локализировать воспаления, травмы или сдавливания нервных окончаний на конечностях. Кроме того, она позволяет контролировать процесс терапии, наблюдая за интенсивностью восстановления нервной ткани.
Есть ли противопоказания и как правильно подготовиться?
Зная, что это такое – электромиография верхних конечностей можно предположить, что абсолютных противопоказаний такое обследование не имеет. Поскольку здесь полностью отсутствует негативное влияние на пациента, единственным и существенным ограничением могут становиться иммунные заболевания, в т.ч. ВИЧ. Но это актуально только для игольчатого типа электронейрографии, где существует опасность заражения медицинского персонала. В остальном исследование разрешено всем категориям граждан, хотя в некоторых случаях, например, при острых инфекционных или соматических заболеваниях его необходимо перенести до момента выздоровления или ремиссии. Также нежелательно обследовать беременных женщин и пациентов с эписиндромом, плохо поддающимся медикаментозной коррекции.
Специальной подготовки к процедуре не требуется. Непосредственно перед исследованием не рекомендуется обильный прием пищи – покушать нужно за несколько часов до этого, и желательно обойтись легкой пищей. Обо всех лекарственных препаратах, которые принимает пациент, обязательно должен сообщить лечащему врачу заранее. Некоторые из них могут нарушать передачу нервных импульсов, в результате чего ЭНМГ верхних конечностей может иметь неверные результаты.
Пациенты, страдающие гемофилией и иными проблемами со свертыванием крови должны в обязательном порядке предупредить своего лечащего врача о данной патологии. В этом случае, по возможности, будет назначено неинвазивное накожное исследование, поскольку введение иглы в мышечную ткань может вызвать последующее кровотечение, остановить которое крайне непросто.
Виды электронейромиографии
Сегодня применяют два варианта такого обследования:
- Внешняя. Что это такое – электронейромиография верхних конечностей можно понять, увидев саму процедуру. На кожу в четко определенных местах накладываются и фиксируются электроды, через которые специальная аппаратура получает необходимые данные. Метод не отличается высокой точностью, и применяется в случае невозможности обследовать пациента другим способом.
- Игольчатая. Это обследование ЭНМГ верхних конечностей является более точным и в большинстве случаев врач предпочтет назначить именно его. Это инвазивное исследование, сопряженное с необходимостью введения в исследуемую мышцу полой иглы. Несмотря на некоторые болевые ощущения, процедура отличается высокой информативностью, и по ощущениям похожа на обычную внутримышечную инъекцию.
Ход обследования
Перед началом необходимых манипуляций пациент информируется обо всех возможных неприятных ощущениях, которые могут возникать и давая полную информацию о том, что такое ЭНМГ верхних конечностей. Во время обследования человек находится на кушетке в горизонтальном положении. Важно сохранять полное спокойствие, чтобы все мышцы были предельно расслаблены.
Если выбран накожный тип исследования, то в нужных местах верхних конечностей крепятся электроды. Место их расположения соответствует двигательным точкам мышцы, при этом главный электрод должен располагаться над брюшком мышцы, а индифферентный – над ее сухожилием, иначе электромиография не даст корректных данных. Места фиксации первоначально обрабатываются спиртом, после чего на кожу наносится особый токопроводящий гель.
Между двумя основными электродами, по которым осуществляется сбор нужной информации, устанавливается дополнительный, выполняющий роль заземления. Сразу после начала ЭНМГ пациент может ощущать легкое покалывание кожи, которое проходит самостоятельно через несколько минут.
Все исследование не занимает много времени, и условно подразделяется на несколько этапов:
- предварительный осмотр невролога;
- инструментальная оценка степени нарушения функций периферических нервных окончаний;
- инструментальная оценка функционального состояния мышечных волокон;
- определение степени поражения мышечной ткани и объема патологического процесса;
- окончательный анализ и постановка диагноза.
Крайне редко может возникать аллергическая реакция на используемый в ходе исследования гель. Она проявляется в виде легкой припухлости, гиперемии кожи и жжения в области наложения электродов. В большинстве случаев такие симптомы проходят за несколько дней, и не требуют лечения. Если проявления сохраняются дольше, стоит обратиться к доктору.
Преимущества ЭНМГ перед другими видами исследования
Зная, что это такое ЭНМГ верхних конечностей, люди охотно соглашаются на такое обследование. Среди основных преимуществ этого метода можно отметить:
- оперативность – с момента начала обследования до постановки окончательного диагноза проходит минимум времени;
- врачи-неврологи, проводящие обследование, специализируются именно на заболеваниях нервно-мышечной системы, поэтому незамедлительно назначают адекватное лечение;
- процедура выполняется в точном соответствии с санитарно-гигиеническими требованиями и соблюдением условий асептики, что исключает риск инфицирования пациента;
- заключение может быть выдано на руки пациента в день обследования;
- ЭНМГ может дополняться другими видами исследования, проводящихся параллельно, что расширяет возможности диагностики патологий;
- невысокая стоимость и полная безопасность позволяют проводить обследование столь часто, сколько требуется при конкретном заболевании.
Регулярное прохождение этого исследования необременительно для человека, и позволяет не допустить развития тяжелых поражений нервно-мышечной ткани конечностей. Оно особенно актуально для лиц, занятых на вредном или тяжелом производстве, спортсменов и пожилых людей. Стоит понимать, что вовремя диагностировать патологию нервной системы бывает непросто, и такие симптомы, как преходящие нарушения чувствительности, чувство покалывания или похолодания конечностей служат явным сигналом для проведения подобного обследования. Вовремя распознанное заболевание практически всегда удается остановить.
Источник: https://diagnostinfo.ru/drugie/efi/enmg-verxnix-konechnostej.html
Кому и когда назначается электронейромиография — подготовка и ход процедуры, цена
Электронейромиография являет собой компьютерный метод, который широко используется в медицине.
С помощью этого метода проводится обследование нервного импульса, изучается его путь по чувствительным тканям нервов.
Электронейромиография состоит из нескольких составляющих: обследование степени возбудимости мышц, обследование нервной мышечной системы, обследование общего состояния нейронов и общая оценка чувствительности нервных волокон.
Цели и задачи метода
Электронейромиография имеет широкий спектр использования:
- Во-первых, она позволяет провести диагностику на первом этапе мышечных заболеваний. Такой метод может помочь ускорить процесс выздоровления.
- Во-вторых, позволяет определить, насколько развит в мышцах денервационно-реиннервационный синдром. Если же в мышце были выявлены какие-то нарушения или патологии, то диагностика является актуальной при дальнейшем процессе лечения и назначения разнообразных форм и методов терапии.
- В-третьих, электронейромиография помогает поставить так называемый топический диагноз. Никакие другие методы, используемые в медицине, не могут дать такого точного ответа касательно состояния аксонов, какой даёт электронейромиография. Если всё же повреждение аксонов было выявлено, необходимо составить график проведения лечения больного, а также выяснить в какой части аксона кроется причина болезни. Это может быть сам корень аксона, его сплетение или какой-то конкретный нерв. Такой метод обследования поможет выявить, где конкретно кроется проблема нерва, в какой его части, и насколько она является серьёзной.
Области применения электронейромиографии
Пройти процедуру электронейромиографии врачи могут назначить больному в нескольких случаях.
Во-первых, если у пациента наблюдается двигательный застой, который имеет тенденцию к развитию, вызванный перенесенным инфекционным заболеванием. Если врач считает, что причиной этого двигательного застоя стали какие-то проблемы с нервами или мышцами, то ранняя диагностика этой проблемы просто обязательна.
Во-вторых, данный метод хорош тем, что он даёт чёткую и развёрнутую оценку комплексу терапии, которую необходимо пройти больному инфекционными заболеваниями нейронов, при условии, что у него наблюдается поражение нервной системы.
Подготовка к ЭНМГ
Перед тем как непосредственно перейти к процедуре электронейромиографии, лечащий врач должен сообщить пациенту о том, что последний должен не употреблять никаких лекарственных средств, которые могут каким-либо образом повлиять на нервно-мышечную систему.
Обследование обычно проводится утром, пока пациент ещё не принял пищу, или после завтрака, но промежуток времени между обследованием и приёмом пищи не должен быть меньше, чем полтора-два часа.
Электронейромиография нижних и верхних конечностей– процедура достаточно болезненная, потому пациент должен быть строго проинформирован о тех ощущениях, которые ему предстоит испытать.
Иначе это может стать для него шоком.
Как проходит процедура
Определим какие бывают виды исследования.
Виды обследования
Среди видов обследований выделяют такие методики:
- Интерференционная поверхностная, которая может определить наличие поражения только поверхностных слоев.
- Стимуляционная электронейромиография. Благодаря ей, ответ импульса можно получить незамедлительно. С помощью импульса, можно исследовать насколько быстрой реакцией обладают нервы и их волокна. Также такая методика помогает исследовать мигательный рефлекс.
- Ритмическая стимуляция. Она помогает определить насколько надёжной может быть нервно-мышечная реакция с помощью декремент-теста.
- Игольчатая электронейромиография. С помощью этой процедуры проводится точное обследование двигательных единиц и кривой, имеющей интерференционный характер.
- Магнитная стимуляция. С помощью данного метода можно получить развёрнутую картину о времени, затраченном на моторную реакцию пациента.
Разница между ЭНМГ, ЭМГ, ЭНГ
Разница между этими понятиями невелика.
Электронейромиография с формальной стороны должна проводиться только в качестве обследования нервных волокон, а электромиография просто считывает информацию об активности, которая появляется вследствие сокращения мышц.
Но как показывает практика, эти два метода не могут существовать отдельно друг от друга, так как для того, чтобы провести электромиографию необходима информация о скорости импульса в нервных волокнах, которую может дать процедура электронейромиографии.
Потому, если Вам нужно сделать электромиографию, Вас не должно смущать отсутствие буквы «Н», а лучше выбрать электронейромиографию.
Как делают электронейромиографию нижних и верхних конечностей
Пациент должен занять лежачее или полу лежачее положение.
Всего существует два вида электродов, используемых в этой процедуре. С помощью электродов игольчатой формы осуществляется запись отдельных нервно-мышечных единиц, а с помощью электродов, расположенных на поверхности можно узнать об общей активности мышц.
Поверхностные электроды могут обеспечить полное отсутствие риска заболеваний инфекционными болезнями, простоту обращения и отсутствие травм. Также такое исследование является практически безболезненным.
Для того чтобы определить точки, на которые будут крепиться электроды, врачи используют специальные пособия и методические указания, где указаны двигательные области.
Электроды накладываются на поверхность кожи над областью её двигательной точки, где расположена мышца. Основная часть электрода ложится на центральную часть мышцы, а вторичная – на сухожилие.
Для того чтобы исключить вариант попадания микробов, кожа протирается спиртовым раствором, а потом покрывается специальным гелем, который предназначен для работы с электродом.
То, с какими отличиями функционируют накожные электроды, подаётся на вход электронейромиографии. Между электродом, который отвечает за регистрацию данных и стимулирующим электродом, необходимо установить заземление.
Фитили электрода, состоящие из фетровой ткани, смачиваются хлоридо-натриевым раствором.
Для того чтобы получить результат касательно скорости импульса по нервным тканям, используют комплексное электрофизиологическое обследование, которое включает в себя и М-ответ, который помогает определить амплитуду мышечных возможностей.
Расшифровка результатов
Расшифровка электронейромиографии задача весьма непростая и подсилу только квалифицированному специалисту.
В результате исследования врач получает данные отклика нервных окончаний на отправленные сигналы.
Эти данные сверяются с нормой и определяется отклонение, на основании которого формулируется диагноз и составляется курс лечения.
Где пройти обследование в Москве и Санкт-Петербурге
Сделать электронейромиографию в Спб можно во всех филиалах «РИАЛКЛИНИК», которые расположены в таких районах, как Выборгский, Московский, Петроградский, Центральный и Колпинский.
В Москве электронейромиографию вы можете сделать в таких клиниках, как «Добромед», Кунцевский реабилитационный центр Дикуля, ГУ НИИ общей патологии и патофизиологии РАМН.
Цена электронейромиографии в каждом заведении разная, но в основном она колеблется от двух тысяч до семи тысяч рублей, в зависимости от клиники и сложности конкретного случая.
Этот раздел создан чтобы позаботиться, о тех, кому необходим квалифицированный специалист, не нарушая привычный ритм собственной жизни.
Источник: https://neurodoc.ru/diagnostika/instrumentalnaya/elektronejromiografiya.html
Электронейромиография нижних и верхних конечностей, стимуляционная, игольчатая
Благодаря проведению электронейромиографии, являющейся целым комплексом обследований, возможно узнать общую картину того, как функциональны миоволокна и периферическая НС.
В этом исследовании объединено 2 способа диагностики:
- электромиографическое исследование, являющееся аппаратным способом обследования того, насколько биологически и электрически активны мышечные волокна, также определяются заряды единицы, создающей движение, в спокойном состоянии, и когда она сокращается. Общеизвестно то, что разные мышцы состоят из определённого числа миоволокон, в пределах от 7-8 до 2000, в зависимости от типа мышечного волокна. При синхронизации сокращений миоволокон существуют все условия для возникновения заряда единицы, создающего движение, он указывает сумму зарядов, находящихся в миоволокнах. Графическое изображение зарядов способно меняться, в зависимости от патологии периферической НС. Исходя из этих данных можно сделать вывод о функционировании ЦНС и ПНС. Амплитудные колебательные движения заряда в мышцах составляют считанные милливольты, а длятся они не более 24-25 миллисекунд. Электромиографическим аппаратом это улавливается, фиксируется на фотографической плёнке в виде кривообразной линии;
- электронейрографическое обследование, позволяющее узнать с какой скоростью проводится электроимпульс по нервным волокнам. Периферическая и ЦНС тесно взаимосвязаны с мышцами. Передача сигнала происходит от нервных волокон к головному и спинному мозгу, также выполняется и обратный процесс. Когда проводится такое обследование то стимулируется периферийный нерв, замеряется степень того, насколько он активен во всех участках, где происходит стимуляция.
В чём сущность
Взаимосвязь между периферической и центральной НС осуществляется благодаря электроимпульсам, передающихся по нервным волокнам от головного мозга к спинному. Всё, что человек чувствует, представлено в виде информационных данных, получаемых с помощью рецепторов и передающихся к мозгу.
Когда у человека патологическое состояние, то движение электроимпульса нарушается, вместе с ним информация воспринимается неверно.
К примеру, человек ощущает, как будто у него что-то онемело, покалывает, либо ползают мелкие муравьи в проблемной зоне. Нередко выявляется состояние, когда человек не чувствует боли, плохо слышит, имеются проблемы со зрением, обонянием.
Если повреждён либо нарушен путь импульсного движения со спинного, либо с головного мозга к мышечным волокнам, то больной тогда недвижим или движения его неполноценны. В таком случае человек полностью или частично парализован, мышцы его слабые.
Стимуляционная электронейромиография стимулирует отдельно взятый нерв и регистрирует ответную реакцию мышечной ткани, которая иннервируется данным нервным волокном.
К примеру, когда обследуется головной мозг, то стимуляцию получают нервные волокна, отвечающие за слух, зрение, анализируется ответная реакция ЦНС.
Зачем применять
Применение электронейромиографии (ЭНМГ) наиболее информативно помогает узнать неврологическую патологию ног, рук, суставное и мышечное поражение.
Электронейромиография верхних и нижних конечностей выявляет раннюю фазу патологии, благодаря чему болезнь излечивается быстрее.
Ни одно другое обследование не даст полную информационную картину функциональности аксонов, как электронейромиография. Этот метод определяет участок поражения нервной ткани, тяжесть патологии.
Ещё правильно проведённая электронейромиография определяет эффективность лечебных мероприятий.
Типы обследований
При проведении электронейромиографии верхних и нижних конечностей существует 3 метода:
- во время поверхностного электромиографического исследования передача импульсов осуществляется благодаря электродам, крепящихся на кожу рук и ног. При данном безинвазивном методе стимуляция не проводится. Такая электронейромиография проста, часто применяется при медэкспертизах;
- игольчатая электронейромиография является инвазивным способом, при котором игольчатые электроды вводятся в мышечную ткань, определяется насколько она активна;
- стимуляционный тип имеет отличие от поверхностного тем, что нервные волокна стимулируются. Применяют электроды накожного, игольчатого типа.
Для чего показана электронейромиография
Электронейромиографическое исследование нижних и верхних конечностей показано при различных неврологических патологиях, включающих наличие:
- радикулитных проявлений, характеризующихся корешковым ущемлением нервов спинного мозга. Встречаются в шейном, грудном, поясничном отделе позвоночника;
- туннельного запястного синдрома, при котором ущемляется запястными костями с сухожилиями срединный нерв;
- невропатийных выявлений, возникших до рождения человека либо функциональные нарушения нервной ткани из-за травм, инфекций, диабета;
- состояния, не поддающегося излечению, при котором поражён спинной с продолговатым мозгом в виде бокового амиотрофического склероза;
- плексопатийных проявлений, при которых нервные сплетения поражены травмой, злокачественным новообразованием, лучевым воздействием, из-за чего человек может быть парализован.
Также электронейромиография не лишняя при симптоматике в виде:
- покалывающих ощущений либо отёчности ног;
- болезненности с медлительностью движений пальцев на руках;
- вялости нижних конечностей, как будто ноги сильно устали;
- кожных язв;
- высокой холодовой чувствительности ног и рук;
- асимметричности движения;
- костных и суставных деформаций.
Противопоказания
Противопоказаниями к проведению диагностики является наличие у больного эпилептических припадков, расстройств психики, гипертонической болезни. Перед диагностикой врач обязан знать имеются ли у больного заболевания сердца, инфекционные болезни, присутствует ли кардиостимуляторное устройство, не боится ли пациент крови. Как правило, доктор определяет противопоказания в индивидуальном порядке.
Как себя подготовить
Электронейромиография особых подготовительных мероприятий не требует. Но больной обязан помнить, что на определение результата влияют лекарственные средства, оказывающие влияние на ЦНС, также следует исключить перед диагностической процедурой питьё сладкой колы, крепкого чая, кофейных напитков. Лекарственные средства прекращают принимать за пару суток, а напитки, поднимающие общий тонус ─ за 3-4 часа до начала диагностических процедур. Только при соблюдении этих условий электронейромиография покажет достоверные сведения.
Как проводят диагностику
Электронейромиография длится от получаса до часа. Здесь существует зависимость от типа обследования, насколько оно обширно.
Больной должен лежать либо полусидеть. При поверхностном виде обследования болезненность отсутствует. Она немного проявляется во время проведения игольчатого и стимуляционного типа обследования.
Врачом определяются места локации где крепятся электроды. Их протирают раствором, обладающего дезинфицирующим действием, намазывают специфическим гелем. Когда электронейромиография закончена, больной может ощущать некоторую мышечную слабость.
О расшифровке
Полученные результаты, когда электронейромиография уже выполнена, расшифровываются только опытным специалистом. Из этих данных доктор видит реакцию нервных волокон от воздействующих на них сигналов. Затем данные сравниваются с нормальными показателями, выявляются всевозможные отклонения, врач определяет окончательный диагноз, на основании которого выполняются лечебные мероприятия.
Об осложнениях
Данные диагностические мероприятия являются абсолютно безопасными. Маленький временный дискомфорт доставляет только кровоподтёк небольшого диаметра в том районе, где производилось введение иглы. Соблюдение стерильных условий полностью минимизирует инфекционные осложнения.
Сколько стоит
Цена проведённого обследования напрямую зависит от типа исследования, степени сложности. Расширенная электронейромиография дороже стандартной. Стоимость, как правило, условная, в различных лечебных учреждениях она разная.