 [Болезнь волчанка почки]
[Болезнь волчанка почки]
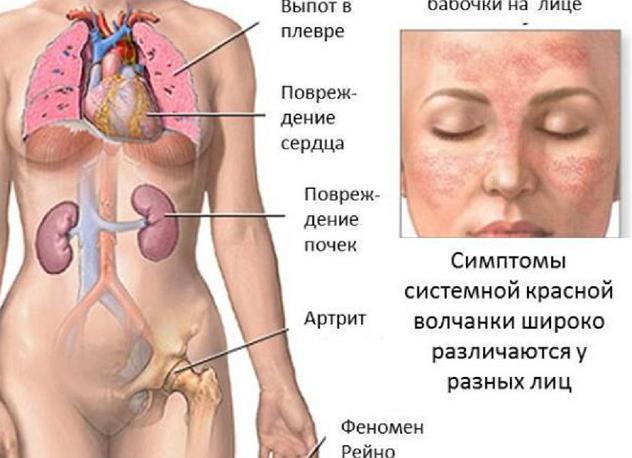
Поражение почек при СКВ
- Кровь в моче.
- Отеки (лица — преимущественно вокруг глаз, особенно по утрам; стоп и голеней).
- Жажда.
- Боли в поясничной области.
- Повышение артериального (кровяного) давления.
- При развитии почечной недостаточности наблюдаются:
- уменьшение количества выделяемой мочи;
- общие признаки интоксикации — тошнота, рвота, мышечная слабость, головная боль;
- сухость и зуд кожи;
- одышка;
- диарея (понос);
- снижение остроты зрения.
- Быстропрогрессирующий волчаночный нефрит – характеризуется выраженными отеками, высоким содержанием белка в моче, пониженным уровнем белка в крови, высоким уровнем холестерина, повышением артериального (кровяного) давления, трудно поддающимся терапии, и ранним (в первые месяцы) развитием почечной недостаточности. Прогноз неблагоприятный.
- Нефрит с нефротическим синдромом (нефротическая форма) – белок в моче определяется в меньшей степени, менее выражены нарушения содержания в крови белка и холестерина, чаще наблюдается повышение артериального давления и наличие крови в моче.
- Активный волчаночный нефрит с выраженным мочевым синдромом – умеренное количество белка в моче, появление в моче эритроцитов и лейкоцитов. Повышение артериального давления возможно, но легко поддается лечению.
- Нефрит с минимальным мочевым синдромом – небольшое количество белка, эритроцитов и лейкоцитов в моче. Артериальное давление, как правило, остается нормальным. Функция почек сохранена. Самый благоприятный тип поражения почек.
Системная красная волчанка (СКВ) – аутоиммунное заболевание, которое характеризуются сбоем в системе иммунитета: по неизвестным причинам организм начинает воспринимать собственные клетки как чужеродные и вырабатывать к ним антитела. В результате атаки антителами нормальных клеток организма образуются так называемые иммунные комплексы, которые циркулируют по всему организму и откладываются в различных органах и тканях, приводя к развитию в них хронического воспаления.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
- Анализ жалоб заболевания (боли в поясничной области, отеки на лице, появление крови в моче).
- Анализ анамнеза заболевания (истории развития) заболевания – расспрос о том, как начиналась и протекала болезнь.
- Общий осмотр (осмотр кожных покровов, ощупывание области почек).
- Общий анализ мочи – позволяет обнаружить в моче белок, эритроциты, лейкоциты.
- Анализ мочи по Нечипоренко (выявление скрытого воспалительного процесса в мочевыделительной системе, он заключается в определении количества лейкоцитов, эритроцитов в моче).
- Проба по Зимницкому (позволяет определить способность почек концентрировать мочу).
- Анализ азотовыделительной функции почек (уровень мочевины и креатинина в крови).
- Определение уровня клубочковой фильтрации (проба Реберга-Тареева) — проводится для оценки выделительной способности почек.
- Биопсия почек.
- Возможна также консультация нефролога.
- Лечение основного заболевания – системной красной волчанки.
- Диета с ограничением соли, белка.
- В период обострения заболевания — постельный режим, ограничение физической нагрузки.
- Глюкокортикостероидные гормоны, цитостатики, аминохинолиновые препараты (с целью подавления аутоиммунного воспаления).
- При отеках, высоком артериальном (кровяном) давлении – мочегонные препараты.
- Гемодиализ (метод очищения крови от продуктов азотистого обмена с помощью специальных аппаратов) – при развитии почечной недостаточности.
- Трансплантация почек – при неэффективности вышеперечисленных методов лечения и развитии почечной недостаточности.
- При присоединении вторичной инфекции – антибиотики.
- Присоединение вторичной инфекции.
- При отсутствии своевременного, адекватного лечения и наличии тяжелого быстропрогрессирующего поражения почек возможно развитие почечной недостаточности вплоть до летального исхода.
- Необходима адекватная терапия основного заболевания – системной красной волчанки.
- Своевременное лечение инфекционных заболеваний.
- Устранение очагов хронической инфекции.
- Сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, горячей пищи).
- Частое дробное питание (5-6 раз в день небольшими порциями).
- Избегать переохлаждения.
- Отказ от вредных привычек (алкоголь).
Болезнь волчанка почки — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Повышенное артериальное давление обусловлено заболеванием почек. Нефрогенная артериальная гипертензия, известная еще как «почечное давление», встречается примерно у 5% больных.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Существует два вида такой гипертензии – вазоренальная и паренхиматозная.
Причины повышенного почечного давления
Независимо от вида нефрогенной гипертонии, она развивается в результате повышения уровня выработки гормона ренина. Вследствие этого повышается тонус артерий, их просвет суживается, а давление растет.
Причина вазоренальной гипертонии – патологическое состояние сосудов, питающих почки. А такая патология развивается прежде всего в результате таких факторов:
- атеросклероз почечных артерий;
- эмболия артерий;
- резкое сужение сосуда;
- паранефрит;
- сдавливание почечной артерии опухолью.
Среди причин паренхиматозной гипертензии чаще называют удвоение почки, кисты. Нередки воспалительные процессы, возникающие, например, в результате переохлаждения.
Как проявляет себя болезнь
Нефрогенная гипертония отличается внезапным началом и высокими цифрами давления. Она устойчива к гипотензивному лечению. Врачи различают доброкачественный и злокачественный варианты течения болезни.
Признаки доброкачественного течения нефрогенной гипертонии: артериальное давление постоянно повышено и его не удается снизить традиционными препаратами.
Злокачественное течение болезни характерно интенсивностью процесса. Диастолические показатели повышаются до уровня 120 мм рт. ст. и выше. Больные жалуются на такие симптомы, как головокружение, тошнота, рвота, головная боль (локализирующаяся преимущественно в затылочной области). Опаснейшее осложнение этой разновидности гипертонии – внезапное понижение остроты зрения. Характерна боль в пояснице из-за нарушения кровообращения в почке.
В ходе диагностики обращают внимание на наличие или отсутствие первичного заболевания почек. Врач тщательно изучает и сопоставляет все симптомы болезни. Измеряется артериальное давление в разных положениях больного, до и после физической активности. Один из достоверных признаков болезни – наличие систолического и диастолического шума в эпигастральной области. Точные данные могут быть получены с помощью УЗИ почек.
Особенности лечения почечного давления
Назначить эффективное лечение и снизить почечное давление может только терапевт и уролог. К ним надо обращаться, заметив у себя симптомы нефрогенной гипертензии.
Главнейший же эффект, который должно обеспечить лечение заболевания – это нормализация артериального давления. Для того, чтобы снизить давление, назначают гипотензивные препараты. Они отпускаются только по рецепту врача. Оно имеет смысл при паренхиматозной артериальной гипертензии. Самостоятельное лечение такими гипотензивными медикаментами приносит вред.
Лечение вазоренальной гипертензии консервативными препаратами неэффективно. Поэтому назначается хирургическое лечение, направленное на восстановление нормального кровообращения почек. В зависимости от степени и локализации сужения артерии, выполняется баллонная дилатация суженной артерии с установкой эндопротезов, реконструктивные операции или протезирование почечной артерии. Удаление почки показано при условии отсутствия ее функций.
Своевременное обнаруженные симптомы артериальной гипертензии и следование рекомендациям лечащего врача – гарантия полного выздоровления.
Причины возникновения и способы лечения васкулита у детей
Повреждение стенок кровеносных сосудов, проявляющееся внешне в виде небольших покраснений на лице до целых язв, может вызвать в конечном итоге серьезные осложнения органов и тканей ребенка. Васкулит – это болезнь, которая характеризуется воспалением стенок кровеносных сосудов, из-за чего нарушается кровоток, происходит сужение сосудов. Недуг может появиться у любого человека, взрослого и даже ребенка.
Причины возникновения васкулита у детей
Существуют две формы проявления недуга: первичная и вторичная. Причины первичного васкулита до сих пор полностью не выявлены, он является самостоятельным заболеванием и следствием нарушений работы иммунной системы. Наследственность и вирусы также вызывают развитие заболевания. Первичный васкулит не опасен для окружающих. Вторичный васкулит у детей развивается благодаря появлению определенных болезней, как правило, инфекционного характера: псориаза, менингита, скарлатины и других. Этот недуг является заразным. К основным причинам возникновения болезни у детей можно отнести:
- Хроническую инфекцию у ребенка.
- Аллергическое проявление на прием лекарственного препарата.
- Переохлаждение или перегрев организма у ребенка.
- Вакцинацию новорожденных.
- Солнечный ожог.
- Различные травмы.
- Реакцию организма на вакцинацию.
- Наследственную предрасположенность к появлению заболевания.
- Онкологические заболевания.
- Стресс.
В результате перечисленных причин, одной или в комплексе, ткань сосудов деформируется, начинается аутоиммунный процесс, в ходе которого организм принимает родные клетки как чужие и борется с ними, нарушая при этом кровеносные сосуды. Сегодня известно больше 150 медикаментов, способных вызвать развитие заболевания. К ним относятся антибиотики, анальгетики, витамины группы B и другие. Признаки недуга могут появиться буквально сразу же после приема препарата.
Васкулит у детей начинается с появления небольших красных точек на теле, которые постепенно увеличиваются в размерах. Если вовремя не заметить симптомы заболевания, процессы в организме могут стать необратимыми. Симптомы васкулита у детей в большинстве случаев зависят от причин возникновения заболевания. Основные признаки болезни у детей, как правило, проявляются в виде:
- кожной сыпи;
- появление покраснений на коже в виде пятен, узелков, язв;
- обмороков;
- быстрой утомляемости;
- тошноты;
- ухудшения зрения;
- тяжелого дыхания;
- боли в сердце, мышцах, в животе;
- уменьшения веса;
- повышенной температуры тела;
- отечности;
- потери чувствительности конечностей.
Кроме того могут появиться и нехарактерные признаки проявления болезни, такие как снижение памяти, нервозность, отхаркивающий кашель с кровью, который сопровождается одышкой, что свидетельствует о нарушении функционирования легочной системы.
Разновидности васкулита у детей
В зависимости от причин заболевания, стадии недуга, существует много разновидностей васкулита. Некоторые затрагивают только кожные покровы, не влияя на органы ребенка. А есть виды, которые могут быть очень опасными для здоровья детей.
Для того чтобы определиться с методикой лечения заболевания, очень важно разобраться с формой проявления недуга. На сегодня существуют такие основные виды васкулита у детей:
- Геморрагический.
- Системный.
- Церебральный.
- Аллергический.
Все разновидности болезни имеют общие характеристики: одинаковый механизм развития, длительный период протекания, процессы обострения чередуются улучшением, при всех разновидностях заболевания помогают медикаменты, угнетающие иммунитет.
Самым распространенным видом васкулита является геморрагический васкулит, который у детей является достаточно редким инфекционно-аллергическим сосудистым заболеванием, в процессе которого поражаются мелкие капилляры и артерии. Средние статистические данные свидетельствуют о наличии этого недуга у 23-25 человек среди десяти тысяч. Геморрагический васкулит у детей встречается в возрасте от 4 до 14 лет. Больше всего болеют этим недугом мальчики. Как правило, наиболее распространено заболевание от 7 до 12 лет. В возрасте до трех лет детки практически не болеют данным видом заболевания. К основным причинам этой разновидности болезни относят:
- Генетическую расположенность.
- Аллергию на определенный препарат.
- Реакцию на прививки.
- Вирусные, бактериальные, паразитарные инфекции.
- Радиационный фон.
- Резкое изменение температуры тела.
- Укусы насекомых.
- Травмы.
У деток могут появиться шумы в сердце. Мальчики могут ощущать болезненность и отечность в районе яичек. Недуг начинается с кожного высыпания на ягодицах, нижних и верхних конечностях. В большинстве случаев поражаются голень и колени, может наблюдаться их деформация. Вначале может возникать отечность и боль. Кроме того, одним из симптомов может быть боль в животе, которая сопровождается жидким стулом, приступообразными схватками, рвотой, тошнотой, повышенной температурой. Аутоимунный процесс сопровождается выработкой антител к своему же организму. Происходят кровоизлияния вследствие повреждения сосудистых стенок. Температура вначале поднимается до рекордных цифр, потом приходит в норму. При молниеносной форме заболевания почки поражаются полностью. Очень важно не медлить с лечением, так как исход может быть самым непредсказуемым. Если заболевание развивается постепенно длительное время – геморрагический васкулит может приобрести хроническую форму. Развиваются нарушения центральной нервной системы, может появиться воспаление сосудистых оболочек мозга.
Геморрагический васкулит у детей имеет различные формы, в результате которых повреждается тот или иной орган или ткань:
- кожаная форма, при которой подвергается сыпи только кожа, без затрагивания органов ребенка;
- суставная форма, при которой поражаются суставы рук и ног;
- кишечная форма характеризуется появлением сыпи и поражением сосудов желудочно-кишечного тракта;
- почечная форма заболевания, при которой подвергаются нарушению почки ребенка.
Серьезным симптомом геморрагического васкулита является поражение суставов, которые сопровождаются воспалением и болями. У детей, как правило, отмечается околосуставный отек, могут происходить деформации. Кишечные кровотечения, некроз, воспаление стенок головного мозга, перитонит – одни из многочисленных серьезных тяжелых последствий васкулита.
Системный васкулит у детей – разновидность комплекса заболеваний, которое приводит к поражению целых органов или тканей организма ребенка. У детей данный вид болезни встречается намного реже, чем у взрослых, однако проявляется в более острой форме. При быстрой постановке диагноза и своевременном лечении, у ребенка есть шанс на полное выздоровление. К основным симптомам заболевания относятся: появление лихорадки, уменьшение массы тела, лейкоцитоз в крови.
Церебральный васкулит – очень редкое, тяжелое и опасное заболевание, которое возникает в кровеносных сосудах головного мозга и может приводить к некрозу тканей и кровоизлияниям. Причины данного вида болезни на сегодняшний момент не установлены. Поставить диагноз крайне трудно в связи с тем, что необходимо брать на анализ кусочек сосуда, что может привести к появлению кровотечения.
Аллергический васкулит у детей не требует особого лечения и проходит в большинстве случаев сам по себе.
Диагностика васкулита у детей
Для того чтобы быстро и эффективно вылечить болезнь, необходимо своевременно и правильно поставить диагноз и назначить необходимое лечение. Как правило, маленьких пациентов начинают приводить к врачу, когда заболевание уже прогрессирует, в большинстве случаев, это уже запущенная стадия. Сложность объясняется тем, что симптомы у детей очень похожи на различные другие заболевания. Васкулит определяют по клиническим признакам, кроме того в зависимости от степени развития болезни, возраста ребенка, поражения органов или тканей, необходимо сдать соответствующие анализы, провести ультразвуковое и рентгенологическое исследование крови, биопсию, томографию, ангиографию (обследование сосудов). В клиническом анализе крови ребенка может быть повышение показателя СОЭ и числа лейкоцитов. На острых стадиях недуга повышаются показатели свертывания крови.
Лечение и профилактика васкулита у детей
Обнаружив подозрительные симптомы, родители ребенка в первую очередь обращаются к терапевту, который после осмотра, как правило, направляет к ревматологу и другим узким специалистам, в зависимости от формы и разновидности заболевания. Кроме того, ребенка могут осматривать нефролог и дерматолог. При возникновении кровотечения в желудочно-кишечном тракте необходима помощь хирурга.
Болезнь может проходить в легкой, средней и острой форме, в зависимости от которых и назначают терапию. В большинстве случаев заболевание у детей лечат исключительно в стационаре при соблюдении постельного режима, при улучшении состояния ребенка терапию могут проводить амбулаторно. Как правило, наблюдается ребенок несколькими специалистами одновременно (терапевт, ревматолог, отоларинголог, невропатолог, хирург, окулист и другие узкие специалисты), в зависимости от локализации недуга. Далее при выявленной разновидности заболевания назначаются противовоспалительные препараты, иммунодепрессанты, медикаменты для снятия симптомов, а также лекарства, которые провоцируют улучшение кровотока в сосудах. Лечение васкулита напрямую зависит от стадии заболевания. Лучше всего излечиваются дети с начальной или средней формой болезни. На более поздней стадии васкулита появляются более тяжелые симптомы его проявления: отечность, сильные боли в желудке, кровотечения, почечная недостаточность. При всех формах недуга назначают антиагреганты: Трентал, Курантил, Персантин и другие. При осложнениях медикаменты могут комбинировать специалисты. При заболевании хронического типа ребенок может принимать препараты на протяжении 4-5 месяцев. При серьезных нарушениях желудочно-кишечного тракта, как правило, назначают Гепарин. Курс лечения – около месяца. Для терапии васкулита аллергического типа врач может прописать на протяжении пяти-десяти дней антигистаминные препараты: Тавегил, Супрастин, Фенкарол. Также специалист может назначить сосудорасширяющие препараты и антитромботические средства. Для нормализации качества крови показан плазмаферез. Кроме того, важно провести интоксикацию всего организма. При необходимости проводится лечение глистных инвазий. Медикаменты, которые влияют на свертываемость крови, подбирают индивидуально согласно полученным клиническим анализам. Никотиновая кислота необходима для растворения сгустков крови. В большинстве случаев, применение медицинских препаратов необходимо для таких целей:
- Предотвратить необратимые процессы в организме ребенка.
- Снизить риск развития всевозможных осложнений.
- Восстановить функционирование органов и тканей ребенка.
Детям с систематическим васкулитом противопоказаны профилактические прививки. Кроме того, дети с подобным диагнозом должен находиться у ревматолога на диспансерном учете и постоянно наблюдаться. На протяжении первого года раз в месяц, второго года – раз в три месяца, позже – один раз в полгода. Основными задачами такого наблюдения являются:
- Составление специального индивидуального режима для ребенка.
- Оформление, при необходимости, инвалидности.
- Постоянный контроль пациента.
- Лабораторное исследование.
- Предупреждение возможных осложнений.
Очень важным является назначение специальной диеты, в которую входят яблоки, отварная рыба, мясо нежирных сортов, овощи, приготовленные на пару, фрукты, овсяная каша, ягодные и фруктовые компоты, кисели, некрепкий чай, творог, простокваша, крупяные супы. Важно исключить пищевые аллергены, ввести в рацион дробное питание. Детям крайне нежелательно давать слишком горячие или холодные блюда. Пища должна быть протертой во избежание нагрузки желудочно-кишечного тракта. Необходимо исключить из рациона питания ребенка мед, цитрусовые, яйца, шоколад, орехи, фрукты и овощи красного цвета, консервы, пищевые красители.
Для профилактики васкулита рекомендуется закаливать организм, исключать необоснованный прием медикаментов, особенно антибиотиков, вакцинироваться без явных на то причин, устранять негативное воздействие внешних факторов на организм ребенка.
Кроме медикаментов для лечения васкулита у детей можно подключать и средства народной медицины. Очень важно, чтобы это было согласовано с лечащим врачом. Как правило, рекомендованы растения, которые имеют противовоспалительное, противоаллергическое действие. Очень полезен зеленый чай. Рекомендуемые для исцеления ягоды: черная смородина, шиповник. Растения, которые применяются для лечения недуга: крапива, гречиха, цветы черной бузины, подорожник, медуница.
Последствия заболевания зависят от стадии недуга, своевременно начатого лечения, от особенностей организма ребенка, сопутствующих болезней.
Если диагноз поставлен правильно и своевременно начато лечение, то последствия васкулита имеют благоприятный исход при всех серьезных симптомах этого недуга. Функции почек имеют тенденцию восстанавливаться. У детей васкулит может протекать намного быстрее и легче при своевременно начатой терапии. На коже остаются лишь следы заболевания, которые вскоре постепенно проходят. Длительность терапии зависит от стадии заболевания у ребенка и может продолжаться от 2 месяцев при легкой форме васкулита до года при тяжелой форме болезни, например, такой как гломерунефрит. Поэтому, крайне важно обращать внимание родителям на состояние здоровья ребенка, и при первых подозрительных признаках обращаться к специалисту.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Диагноз васкулит — что это за болезнь?
Васкулит — что это за болезнь? Это группа заболеваний, для которых характерно разрушение стенок сосудов и развитие воспалительных процессов. Поврежденные кровеносные сосуды провоцируют нарушения кровообращения, что приводит к отмиранию тканей. Какой врач лечит васкулит? При появлении первых симптомов болезни рекомендуется записаться на прием к ревматологу. Если выявлен васкулит, как лечить пациента решает врач в каждом случае индивидуально.
Виды патологии
Научные статьи о васкулите предоставляют читателю полную информацию о рассматриваемом недуге. Но в таких публикациях можно прочитать разные принципы классификации болезни. К общепринятой классификации относят:
- Первичный васкулит. Он не сопровождается другими патологиями, развивается самостоятельно.
- Вторичный васкулит — это что такое? Он представляет собой следствие течения сторонних заболеваний.
Определенные виды васкулита не разрушают органы, а повреждают только их кожу. В некоторых случаях заболевание может привести к летальному исходу. Существует множество видов болезни васкулита, которые классифицируются по разным признакам (величина сосудов).
Системный некротический васкулит провоцирует развитие узелкового периартериита, микрополиангиита, смешанного васкулита или болезни Черджа-Стросса. Гранулематоз Вегенера разрушает мельчайшие кровеносные сосуды. При заболевании васкулит существует высокая вероятность поражения верхних дыхательных путей, легких и почек. Для эозинофильного гранулематоза с полиангиитом характерно проявление астмы, синусита и нейропатии.
Гигантоклеточный или височный артериит разрушает сосуды, связанные с сонной артерией. Болезнь поражает крупные артериальные сосуды. К другим видам васкулита специалисты относят:
- Неспецифический аортоартериит.
- Геморрагический васкулит.
- Аллергический васкулит кожных покровов.
- Синдром Кавасаки или первичный изолированный васкулит — что это такое? Патология относится к заболеваниям, поражающим средние сосуды.
- Синдром Гудпасчера (проявляется на фоне бактериального эндокардита).
- Криоглобулинемические васкулиты (возбудители — антитела).
Этиология недуга
Основными причинами развития этой болезни считаются вирусные инфекции и нарушения функций иммунной системы. Когда васкулит является последствием вирусных заболеваний, иммунная система организма неадекватно реагирует на инфекцию, что приводит к распаду кровеносных сосудов.
Патология может быть спровоцирована хроническими аутоиммунными заболеваниями, к которым относятся гломерулонефриты, системная красная волчанка, болезнь Шварца-Джампеля и нарушения работы щитовидной железы. Если выявлен такой васкулит, причины его развития могут быть связаны с аллергической реакцией на определенные фармацевтические средства.
Современная медицина не может определить причины возникновения первичного васкулита. Вторичный же развивается на фоне инфекции. К факторам риска относится генетическая предрасположенность, которая может послужить пусковым механизмом для развития васкулита. Среди причин появления вторичной формы специалисты выделяют индивидуальную реакцию на химические вещества и биологические яды. Васкулит может возникнуть вследствие сильных воздействий на организм термического характера, которым относятся солнечные ожоги или обморожение тканей.
Течение различных видов недуга
Васкулит микрососудистых систем — что это за болезнь? Для данной патологии характерна «пальпируемая пурпура», а также патологические изменения на коже. При поражениях желудочно-кишечного тракта у пациента наблюдается воспаление слизистой и кровоизлияния. Возможно частичное разрушение почечных клубочков. Заболевание может спровоцировать гематурию (с отсутствием эритроцитарного цилиндра) и протеинурию. При повреждении нервной системы на фоне васкулита симптомы проявляются следующие:
- множественная мононейропатия;
- полинейропатия.
Васкулит сосудов средней величины сопровождается 2 основными признаками, которые проявляются на коже. Узловатая эритема и сетчатая ливедо перетекает в некроз. Если от васкулита средних сосудов страдает желудочно-кишечный тракт, у больного возникают болевые ощущения в животе. Существует высокая вероятность развития перфорации кишечника. Когда заболевание атакует почки, зона поражения увеличивается. Может наблюдаться ишемия почек, которая провоцирует боли в боку. К вероятным симптомам патологии относят:
- спутанность сознания;
- психоз;
- паралич.
Редко развиваются инфаркты клиновидного типа (как при тромбоэмболии). Васкулит больших сосудов сопровождается цианозом, бледными конечностями, инфарктом кишечника и гипертонией. Повышение артериального давления при васкулите может быть спровоцировано сужением аорты и ишемией почек. Так как рассматриваемое заболевание затрагивает сонные артерии, поэтому не исключается паралич. Ишемия вызывает хромоту.
Симптоматика патологии
Клиническая картина болезни зависит от локализации и сопутствующих патологий. В некоторых случаях васкулит поражает только верхние слои кожи, а иногда он затрагивает нервные окончания. При этом у пациента возникает повышенная чувствительность или ее потеря. Когда пагубному влиянию васкулита подвергается мозг, увеличивается вероятность инфаркта сердца.
Васкулит почек приводит к почечной недостаточности. Общие симптомы васкулита:
- слабость;
- быстрая утомляемость;
- высокая температура;
- отсутствие румянца на лице и аппетита.
К симптомам узелкового васкулита можно причислить мышечные боли, потерю веса и интоксикационные признаки. Для гранулематозного васкулита свойственно выделение патологического содержимого и кровоподтеки. На слизистой оболочке образуются незаживающие ранки. Возможен кашель с кровяными выделениями, одышка и боли в области грудной клетки.
Основные признаки гигантоклеточного васкулита:
- лихорадочные состояния;
- похудение;
- головные боли;
- небольшие опухоли у висков.
При неспецифическом аортоартериите наблюдается общая слабость и боли в мышцах, обморочные состояния и падение зрения. Болезнь Бехчета определяется специфическими симптомами, представленными в виде язвочек в зоне половых органов. Лечить васкулит необходимо после полного обследования пациента.
Множественная невропатия связана с одновременным нарушением функций нескольких периферических нервов, которые не связаны друг с другом. Причиной запуска таких процессов в организме могут быть сахарный диабет, амилоидоз, вирус иммунодефицита человека и тромбофилия.
Обследование и лечение пациента
Диагностика васкулита заключается в изучении клинической картины болезни и ее симптомов. Затем проводятся лабораторные исследования. Необходимо сдать анализы на криоглобулины и ревмопробы. Для васкулита диагностика необходимо следующая:
- компьютерная томография;
- МРТ.
Результаты этих обследований позволяют исключить онкологию и инфекционные заболевания. Лечение васкулита назначает лечащий доктор с учетом сопутствующей патологии и степени и названия пораженного органа. Первичная форма аллергического васкулита проходит самостоятельно. Если недуг поразил мозг, почки и другие важные для жизни органы, показана агрессивная и интенсивная терапия.
Вылечить пациента можно кортикостероидами, химиотерапией. Цель терапии:
- устранить аномальную реакцию иммунитета, которая разрушает КС;
- восстановить функциональность пораженного органа.
Прогноз недуга зависит от его типа и степени поражения органов и тканей. При васкулите лечение должно быть адекватным и качественным. В этом случае значительно продолжается жизнь пациента. При отсутствии терапии развиваются необратимые последствия. Чтобы избавиться от васкулита, врач должен поставить правильный диагноз, назначив медикаментозное лечение, не провоцирующее аллергическую реакцию. Профилактика болезни заключается в закаливании организма, устранении отрицательного влияния внешних факторов, исключении нерационального приема медикаментов.
Развитие волчаночного нефрита на фоне СКВ
Системная красная волчанка является тяжелым аутоиммунным заболеванием, которое способно охватывать практически любую систему организма. Нередко на фоне патологии возникает волчаночный нефрит или, как его ещё называют, люпус-нефрит, причем процент поражения почек при СКВ очень высок.
Общая информация
Системная красная волчанка (СКВ) – заболевание с многообразной клинической картиной, при котором происходит поражение некоторых соединительнотканных структур. Воспалительный процесс носит иммуно-обусловленный характер и может наблюдаться в суставах, легких, нервной системе, сердце. Волчаночный нефрит – широко распространенное проявление СКВ, которое развивается на фоне этой патологии. Нефрит присущ 50-70% случаев волчанки, причем у женщин наблюдается в 9 раз чаще, чем у мужчин. У детей патология встречается чрезвычайно редко, обычно она манифестирует после 20 лет.
Морфологические изменения в тканях могут быть различными. Они связаны с тем, что в организме больного нарушается процесс распознавания собственных антигенов. В итоге активируется работа В-клеток иммунитета, и стартует выработка аутоантител. Они вместе с белками образуют особые иммунные комплексы, которые циркулируют по крови и могут осесть практически на любом органе. При нефрите страдают почки, ткани которых поражаются собственными аутоантителами.
При отсутствии лечения возникают:
Причины заболевания
Единого мнения, почему появляется СКВ, пока не существует. Есть разные теории развития этого заболевания:
- Наследственная. Исследования подтверждают, что близкие родственники больных чаще страдают от системной красной волчанки. Также доказано, что у людей с темным цветом кожи заболевание передается детям с большей степенью вероятности.
- Гормонозависимая. Согласно такой теории, пусковым фактором к появлению волчанки служит повышение гормонов эстрогенов в крови женщины. Обычно патология возникает у дам в репродуктивном периоде, у мужчин она довольно редка. Манифестация болезни чаще всего случается при беременности, что также говорит в пользу данной теории.
- Инфекционная. Ученые полагают, что перенесенные вирусные болезни могут спровоцировать возникновение волчанки. Опасными считают вирусы кори, парамиксовирусы, ретровирусы.
Факторами риска также являются чрезмерная инсоляция, прием некоторых препаратов (например, от артериальной гипертензии), воздействие ионизирующей радиации, злокачественная гипертония.
Разновидности патологии
Классификаций нефрита при СКВ несколько. Так, по исследованию микропрепарата выделяют такие классы поражения почек:
- Клубочки почек не изменены.
- Наблюдается минимальная степень гломерулонефрита с разрастанием мезангиальных клеток.
- Люпус нефрит прогрессирует, происходит формирование фибриновых тромбов в мелких сосудах и некроз клеток почечных клубочков. В процесс вовлечено менее 50% клубочков.
- Картина аналогична предыдущему классу, но поражено уже более 50% почечных клубочков.
- Происходит диффузное отмирание капилляров и почечных клубочков, развивается терминальная почечная недостаточность.
Волчаночный нефрит также делится на следующие формы:
- Быстропрогрессирующий со скорым развитием почечной недостаточности.
- Люпус нефрит с гиперпротеинурией, отеками, гипертонией.
- Нефрит с минимальным мочевым синдромом. Поражение почек происходит в невысокой степени.
- Субклиническая протеинурия. Благоприятная форма, хорошо поддается лечению, изменения в почках минимальны.
Клиническая картина
Симптомы заболевания разнообразны и наслаиваются на специфические признаки системной красной волчанки. Также они будут зависеть от формы нефрита и скорости его прогрессирования. Активные формы СКВ вызывают накопление белка в моче, нарушение жирового обмена, скопление жидкости в брюшине, перикарде, грудной клетке. При неактивных формах нефрита белок в моче отсутствует, либо появляется в небольших количествах.
Медленно прогрессирующие формы заболевания (около 40%) проявляются такими признаками:
- протеинурия;
- развитие артериальной гипертензии;
- небольшие отеки;
- иногда появление крови в моче.
Гипертония при такой форме заболевания обычно легко контролируется путем приема препаратов. Тем не менее повышенное давление рано или поздно приводит к развитию хронической почечной недостаточности. Часто возникает хронический пиелонефрит. Быстро прогрессирующий нефрит носит злокачественное течение, так как недостаточность функции почек развивается в сжатые сроки. Артериальная гипертония в этом случае почти не поддается контролю. Часто смерть наступает от ДВС-синдрома с массивным свертыванием крови.
Прочие симптомы болезни таковы:
- субфебрилитет или лихорадка;
- эритема в форме бабочки на лице;
- артриты, деформация суставов;
- аутоиммунное воспаление капилляров;
- поражение легких;
- поражение ЦНС с судорогами, психическими отклонениями;
- миокардит;
- похудение;
- выпадение волос;
- увеличение лимфоузлов.
Диагностика
Характерные высыпания на лице свойственны большинству больных и помогают предположить диагноз. Обычно заболевание начинается с резкого обострения, после которого выявляется белок в моче. Также в моче имеется некоторое количество эритроцитов, в крови падает содержание лейкоцитов при росте СОЭ. Достоверным показателем для постановки диагноза служит наличие в крови специфических аутоантител.
Как лечить патологию?
Полное излечение невозможно, как и при ряде других аутоиммунных заболеваний. Поэтому целями терапии являются:
- снижение скорости развития болезни;
- достижение стойкой ремиссии.
Лечение нужно начинать незамедлительно, ведь ткани почек ежедневно страдают, утрачивая свои функции. Обычно успех обеспечивается сочетанием ряда медикаментозных и немедикаментозных методов терапии. Обязательно следует соблюдать эмоциональный покой (стресс провоцирует обострение нефрита), меньше находиться на солнце. Диета призвана снизить нагрузку на почки, поэтому в ней уменьшается количество белка, соли.
Препараты, которые хорошо зарекомендовали себя при СКВ, следующие:
- Глюкокортикостероиды – Преднизолон, Дексаметазон, Метипред.
- Цитостатики – Циклоспорин, Азатиоприн.
- Препараты кальция и витамина Д3 – Кальцемин, Кальций Д3 Никомед.
- Иммунные препараты – Ритуксимаб (Мабтера).
При быстропрогрессирующем заболевании применяется пульс-терапия с максимальными дозами лекарств на 2-3 суток, после чего через несколько месяцев лечение повторяется. Если почечная недостаточность достигает терминальной стадии, назначается гемодиализ. По мере снижения аутоиммунного воспаления показана пересадка почки. В ремиссии всем больным назначается санаторно-курортное лечение. При правильной и своевременной терапии 60% людей живут более 10 лет с СКВ, но при быстропрогрессирующей форме только 30% выживают более 5 лет.
Болезнь волчанка почки
- Кровь в моче.
- Отеки (лица — преимущественно вокруг глаз, особенно по утрам; стоп и голеней).
- Жажда.
- Боли в поясничной области.
- Повышение артериального (кровяного) давления.
- При развитии почечной недостаточности наблюдаются:
- уменьшение количества выделяемой мочи;
- общие признаки интоксикации — тошнота, рвота, мышечная слабость, головная боль;
- сухость и зуд кожи;
- одышка;
- диарея (понос);
- снижение остроты зрения.
- Быстропрогрессирующий волчаночный нефрит – характеризуется выраженными отеками, высоким содержанием белка в моче, пониженным уровнем белка в крови, высоким уровнем холестерина, повышением артериального (кровяного) давления, трудно поддающимся терапии, и ранним (в первые месяцы) развитием почечной недостаточности. Прогноз неблагоприятный.
- Нефрит с нефротическим синдромом (нефротическая форма) – белок в моче определяется в меньшей степени, менее выражены нарушения содержания в крови белка и холестерина, чаще наблюдается повышение артериального давления и наличие крови в моче.
- Активный волчаночный нефрит с выраженным мочевым синдромом – умеренное количество белка в моче, появление в моче эритроцитов и лейкоцитов. Повышение артериального давления возможно, но легко поддается лечению.
- Нефрит с минимальным мочевым синдромом – небольшое количество белка, эритроцитов и лейкоцитов в моче. Артериальное давление, как правило, остается нормальным. Функция почек сохранена. Самый благоприятный тип поражения почек.
Системная красная волчанка (СКВ) – аутоиммунное заболевание, которое характеризуются сбоем в системе иммунитета: по неизвестным причинам организм начинает воспринимать собственные клетки как чужеродные и вырабатывать к ним антитела. В результате атаки антителами нормальных клеток организма образуются так называемые иммунные комплексы, которые циркулируют по всему организму и откладываются в различных органах и тканях, приводя к развитию в них хронического воспаления.
- Анализ жалоб заболевания (боли в поясничной области, отеки на лице, появление крови в моче).
- Анализ анамнеза заболевания (истории развития) заболевания – расспрос о том, как начиналась и протекала болезнь.
- Общий осмотр (осмотр кожных покровов, ощупывание области почек).
- Общий анализ мочи – позволяет обнаружить в моче белок, эритроциты, лейкоциты.
- Анализ мочи по Нечипоренко (выявление скрытого воспалительного процесса в мочевыделительной системе, он заключается в определении количества лейкоцитов, эритроцитов в моче).
- Проба по Зимницкому (позволяет определить способность почек концентрировать мочу).
- Анализ азотовыделительной функции почек (уровень мочевины и креатинина в крови).
- Определение уровня клубочковой фильтрации (проба Реберга-Тареева) — проводится для оценки выделительной способности почек.
- Биопсия почек.
- Возможна также консультация нефролога.
- Лечение основного заболевания – системной красной волчанки.
- Диета с ограничением соли, белка.
- В период обострения заболевания — постельный режим, ограничение физической нагрузки.
- Глюкокортикостероидные гормоны, цитостатики, аминохинолиновые препараты (с целью подавления аутоиммунного воспаления).
- При отеках, высоком артериальном (кровяном) давлении – мочегонные препараты.
- Гемодиализ (метод очищения крови от продуктов азотистого обмена с помощью специальных аппаратов) – при развитии почечной недостаточности.
- Трансплантация почек – при неэффективности вышеперечисленных методов лечения и развитии почечной недостаточности.
- При присоединении вторичной инфекции – антибиотики.
- Присоединение вторичной инфекции.
- При отсутствии своевременного, адекватного лечения и наличии тяжелого быстропрогрессирующего поражения почек возможно развитие почечной недостаточности вплоть до летального исхода.
- Необходима адекватная терапия основного заболевания – системной красной волчанки.
- Своевременное лечение инфекционных заболеваний.
- Устранение очагов хронической инфекции.
- Сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, горячей пищи).
- Частое дробное питание (5-6 раз в день небольшими порциями).
- Избегать переохлаждения.
- Отказ от вредных привычек (алкоголь).